2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
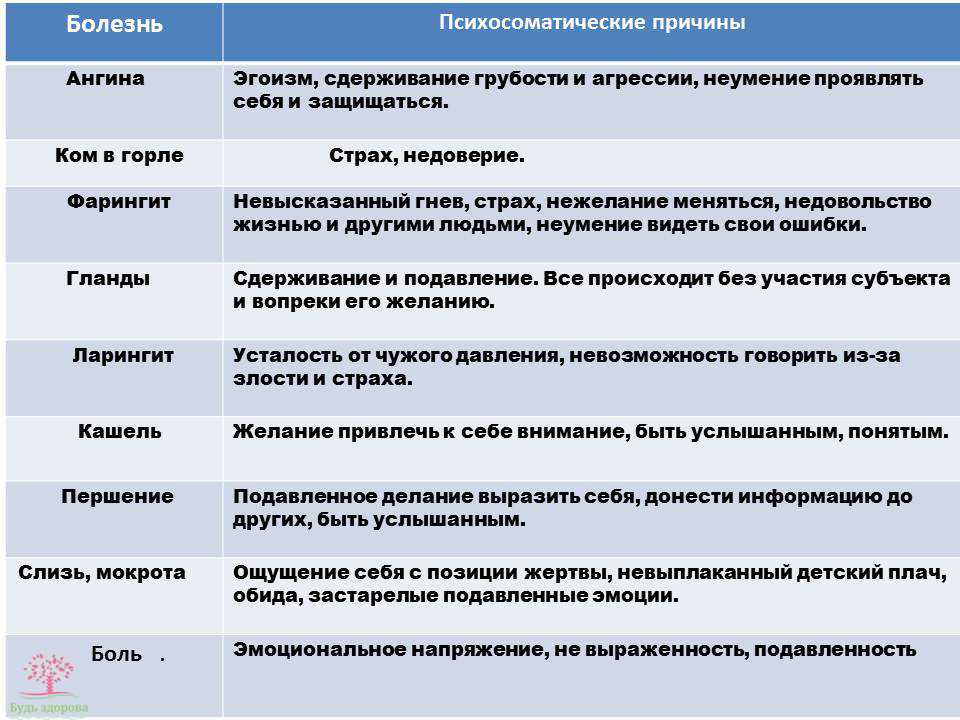
Лечение ангины в ЛОР клинике №1
Рейтинг статьи
3.33 (Проголосовало: 6)
Содержание
Если ребенка дошкольного возраста мучают частые ангины, повторяясь регулярно раз в 1,5-3 месяца, а иногда и чаще, то необходимо срочно обратиться к ЛОР врачу (можно в стадии ремиссии) для осмотра носоглотки и определения степени гипертрофии аденоидов.
Одна из частых причин рецидивирующих ангин у детей дошкольного возраста - блок носового дыхания увеличенной аденоидной тканью и наличие хронического воспаления всего лифоидного защитного кольца (и миндалин и аденоидов). Как правило при проведении курса санирующего и физиотерапевтического лечения аденоидов и миндалин, прекращаются рецидивы ангин.
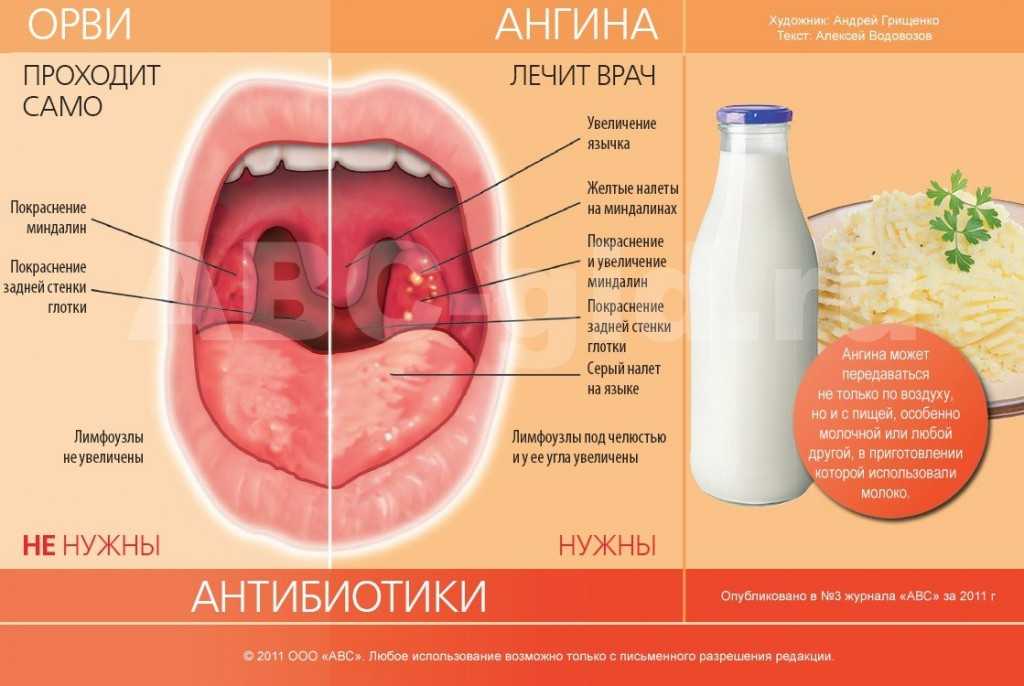
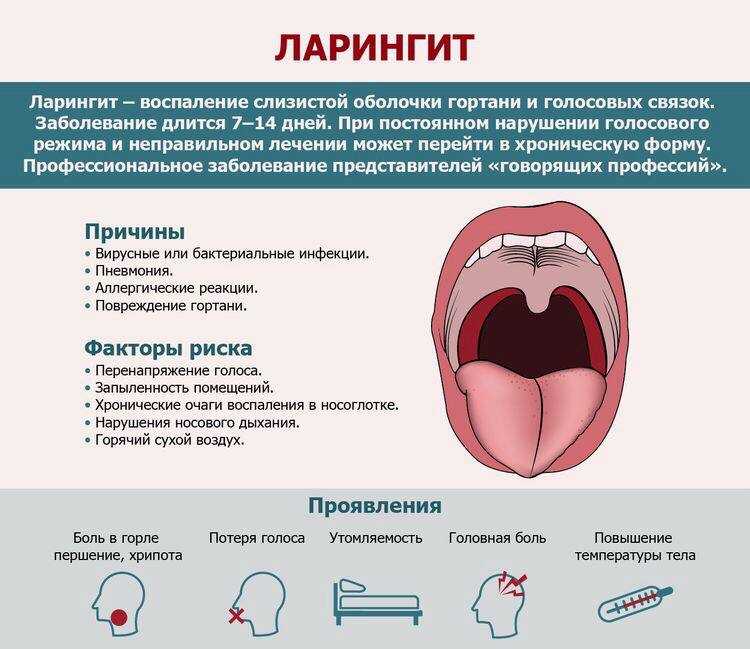
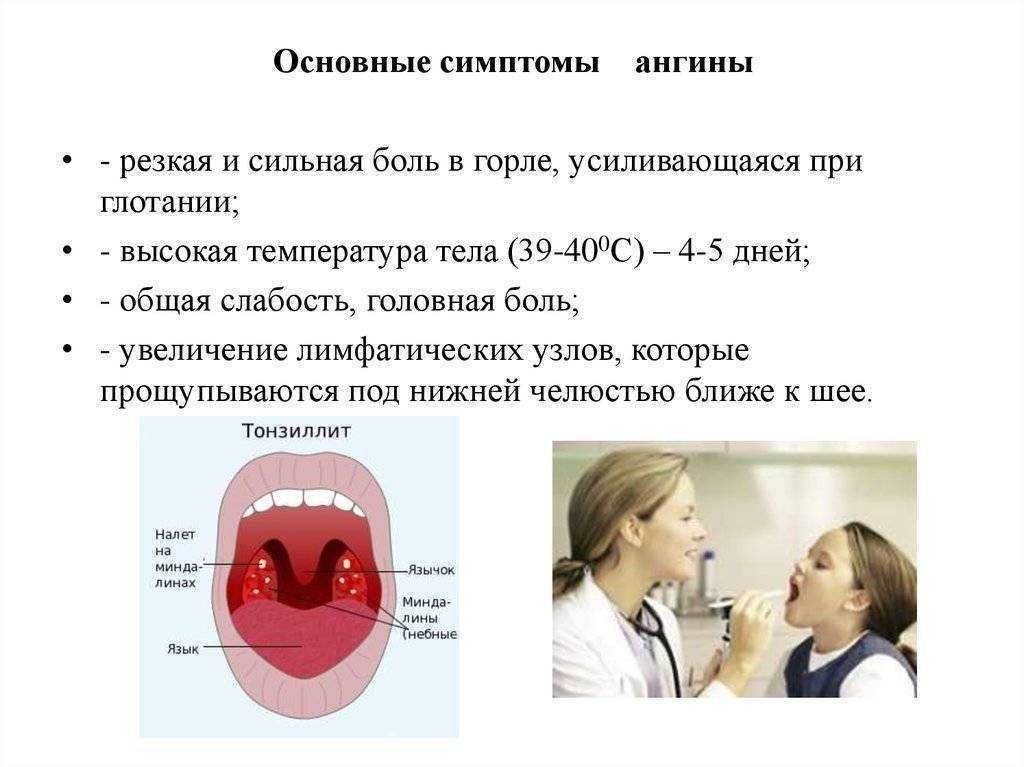
Ангина – это инфекционное заболевание, вызванное бактериальной инфекцией. Наблюдает и лечит ребенка врач педиатр, так как при этом заболевании и сразу после него необходимо контролировать состояние сердца и работу почек, чтобы не пропустить возможные осложнения. Опасаясь осложнений, при ангине первые 3 дня назначается постельный режим.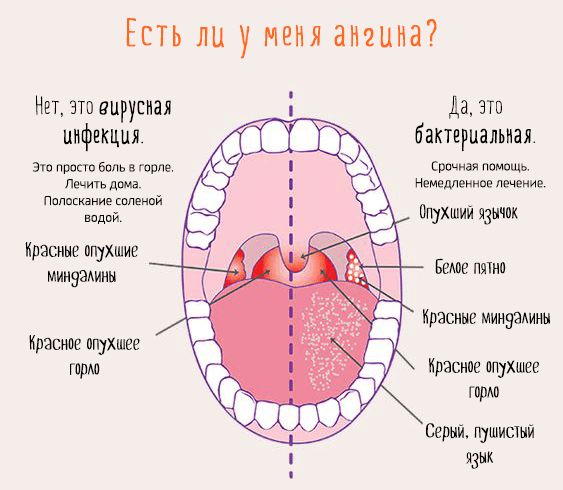
Если ангина возникла однократно и после лечения больше не повторяется, то вполне достаточно наблюдаться у врача педиатра. Но если ангины продолжают периодически повторяться, то безотлагательно обратитесь в специализированную ЛОР клинику к врачу оториноларингологу. Очень большая вероятность, что провоцирующим фактором выступает гипертрофия аденоидов и хронический аденоидит.
Причиной частых ангин нередко является полный или частичный блок носового дыхания, вызванный увеличенными аденоидными вегетациями. Затруднение носового дыхания провоцирует дыхание ртом, при этом необогретый, необеззараженный воздух проходит через рот, что способствует охлаждению ткани миндалин, увеличению иммунной нагрузки на миндаликовую ткань, а также нередко обсеменение патогенной флорой в связи с подтеканием слизисто-гнойного отделяемого по задней стенке глотки с воспаленных аденоидов, и как следствие, декомпенсация и возникновение гнойного воспаления в ткани миндалин.
В специализированном ЛОР кабинете врач оториноларинголог проведет эндоскопический осмотр ЛОР органов, что является золотым стандартом диагностики гипертрофии и хронического воспаления аденоидов, а также осмотрит состояние миндалин на наличие патологического содержимого в лакунах миндалин, проведет стрептотест, для выявления бактериального носительства гемолитического стрептококка, наиболее часто являющегося возбудителем ангин и показывающего высокий риск развития аутоиммунных осложнений.
В данной ситуации необходимо как лечение аденоидита, так и санирование и физиолечение миндалин. С этой целью используются высокоэффективные физиотерапевтические методы лечения лимфоидной ткани (аденоидов и миндалин): УЗОЛ-терапия, лазеротерапия, магнитотерапия, а также промывание носоглотки и лакун миндалин.
Комплексное лечение лимфоидной ткани дает максимальный эффект оздоровления, прерывает патологический круг рецидивов воспаления, улучшает носовое дыхание, нормализует работу лимфоидной ткани, как органа иммунной защиты.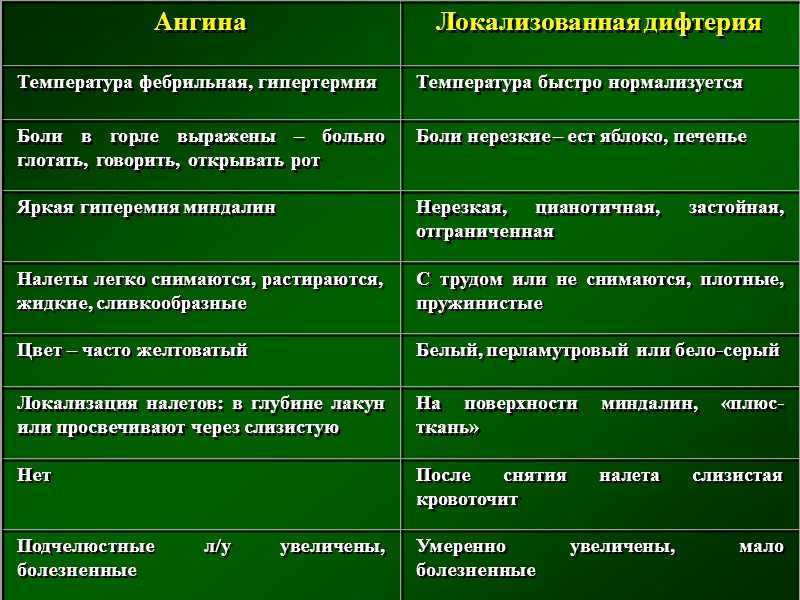
В ряде случаев, при неэффективности консервативной терапии проводится аденотомия для освобождения носового дыхания и частичная тонзилотомия. В детском возрасте к тонзилоэктомии (полному удалению миндалин) прибегают в крайне редких случаях.Если у Вашего ребенка частые ангины, обязательно посетите ЛОР врача для проведения качественной диагностики и восстановления защитной функции миндалин и аденоидов.
Наши специалисты
Все специалисты
Осень и весна - самое частое время для ангины, но и зимой болезнь иногда не обходит стороной. Заболеть можно в любом возрасте, однако в основном страдают маленькие дети, подростки и взрослые моложе 30 лет. С ангиной связано множество мифов. Разобраться в том, что правда, а что нет, нам поможет врач - отоларинголог клиники «Семейный доктор» Кирилл Шустов.
Заболеть можно в любом возрасте, однако в основном страдают маленькие дети, подростки и взрослые моложе 30 лет. С ангиной связано множество мифов. Разобраться в том, что правда, а что нет, нам поможет врач - отоларинголог клиники «Семейный доктор» Кирилл Шустов.
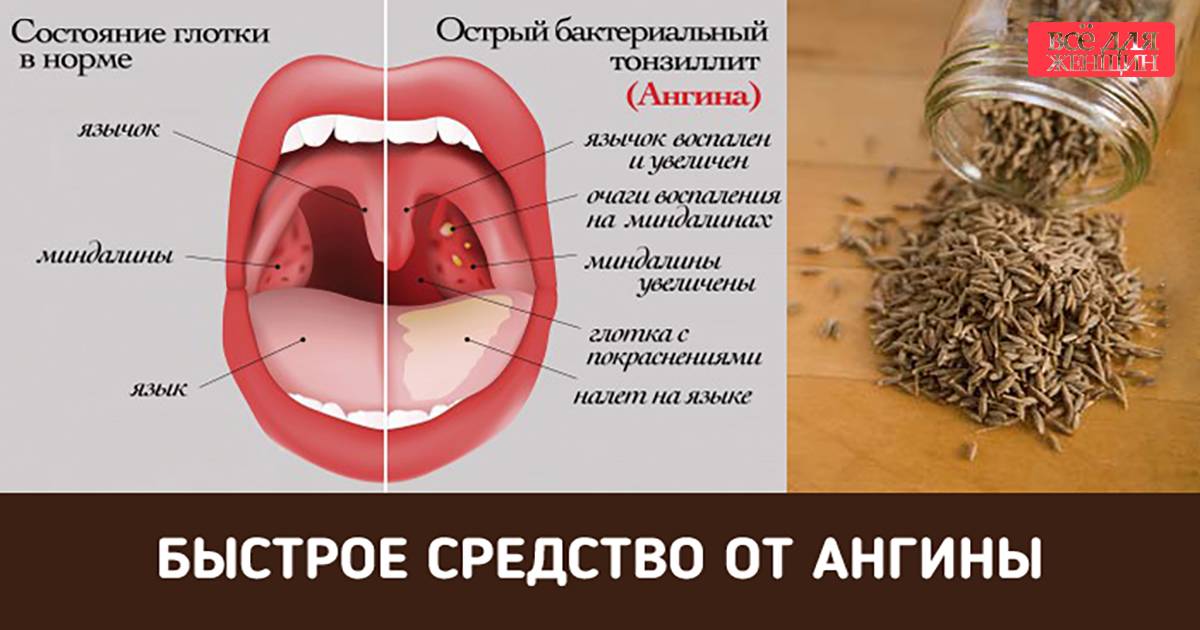
Совсем не обязательно. Боль в горле может быть симптомом гриппа, ОРЗ, фарингита (воспаление задней стенки глотки) и других болезней. Ангина же – это воспаление именно миндалин, которые находятся в глотке (чаще всего страдают небные миндалины).
Кирилл Шустов «Также болевые ощущения в горле могут носить рефлекторный характер и возникать при воспалительных процессах в мышцах или лимфатических узлах шеи. Поэтому для правильного лечения следует своевременно обратиться к врачу».
Это неверно. Чаще всего ангина передается воздушно-капельным путем (микробы с капельками слюны распространяются при разговоре, кашле или чихании), поэтому заразиться можно, даже не приближаясь к больному «впритык».
Нужно помнить, что микробы могут проникать в организм и контактным путем. Нельзя пользоваться с больным одной тарелкой, вилкой и чашкой, а также полотенцем и носовым платком.
Ошибочное мнение. К этой болезни многие относятся несерьезно - и совершенно напрасно, ведь ангина приводит к разным осложнениям. Инфекция может проникнуть в уши и вызвать средний отит, в околоносовые пазухи, спровоцировав гайморит, этмоидит, фронтит или сфеноидит. Если микробы распространятся на окружающие миндалину ткани, то появится гнойник, и уже потребуется помощь хирурга.
Кирилл Шустов «Если ангину переносить «на ногах», то вероятность получить такие тяжелые осложнения, как гломерулонефрит или эндокардит возрастает в разы».
Из всего выше сказанного вывод напрашивается сам собой – при сильной боли в горле и высокой температуре нужно идти к врачу, а весь период лечения соблюдать постельный режим.
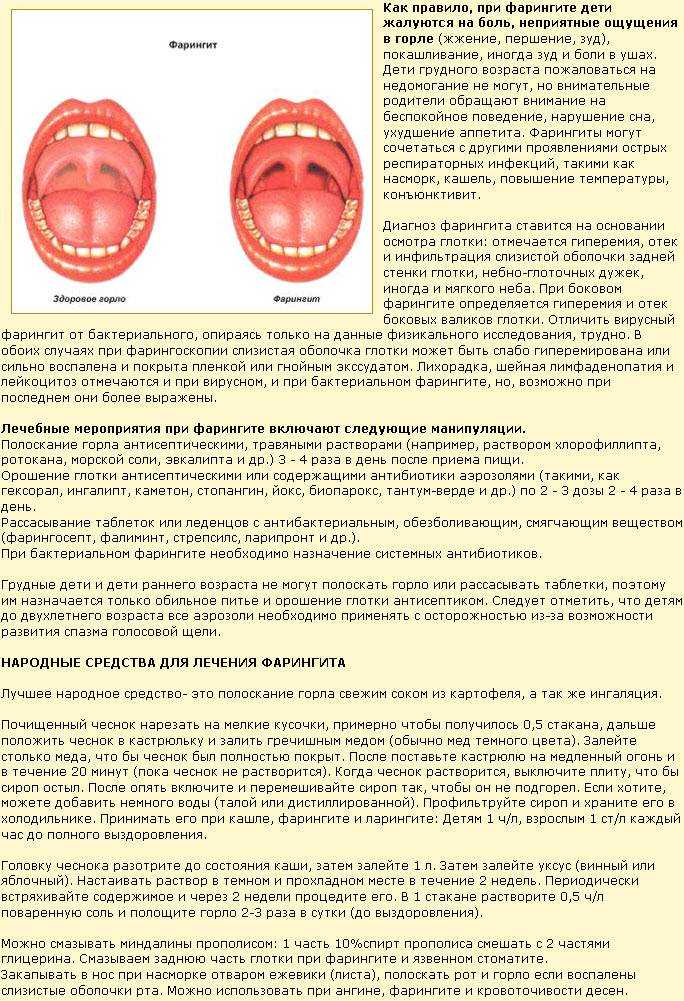
Полоскать горло при ангине без сомнений необходимо, так как это ускорит выздоровление. Подойдут настои лекарственных трав – ромашки, эвкалипта, календулы или шалфея.
Однако только полосканиями или рассасыванием леденцов ангину вылечить нельзя, ведь внутрь миндалин эти средства не проникают. А именно там происходит размножение микробов, которые привели к ангине. Вот поэтому болезнь требует приема антибиотиков, которые должен назначить врач.
Это совершенно неправильно. Антибиотики может назначать только врач. Ведь препарат выбирается на основании чувствительности к нему микробов. Вот почему, перед тем как назначить антибиотик доктор берет мазок с миндалин. С его помощью выясняют, какие бактерии вызвали ангину и каким антибиотиком их можно победить.
Самостоятельный же прием антибиотиков может и навредить. Часто бесконтрольное применение этих лекарств приводит к тому, что микробы становятся к ним не чувствительны.
Часто бесконтрольное применение этих лекарств приводит к тому, что микробы становятся к ним не чувствительны.
Это неправильно.
Кирилл Шустов «За несколько дней антибиотик лишь ослабит болезнетворные бактерии, а для того чтобы их победить, нужно принимать препарат в течение 7-10 дней».
Очень важно соблюдать и режим приема антибиотиков. Некоторые пациенты назначение врача принимать препарат три раза в день воспринимают по-своему. И пьют лекарство утром, в обед и вечером (а у каждого время приема пищи свое). Для антибиотиков крайне важно, чтобы между употреблениями таблеток были одинаковые промежутки времени. То есть три раза в день означает – пьем антибиотик в 7 утра, в 15 часов и в 23 часа.
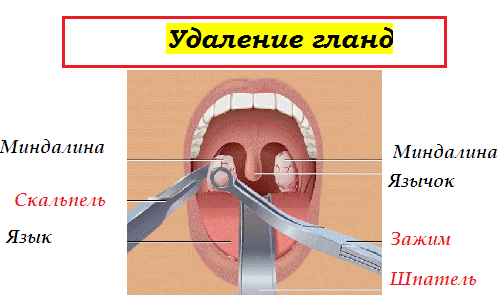
Кирилл Шустов «Ангина – это заболевание инфекционное, поэтому такая радикальная мера как удаление миндалин совершенно не обязательна для её предотвращения.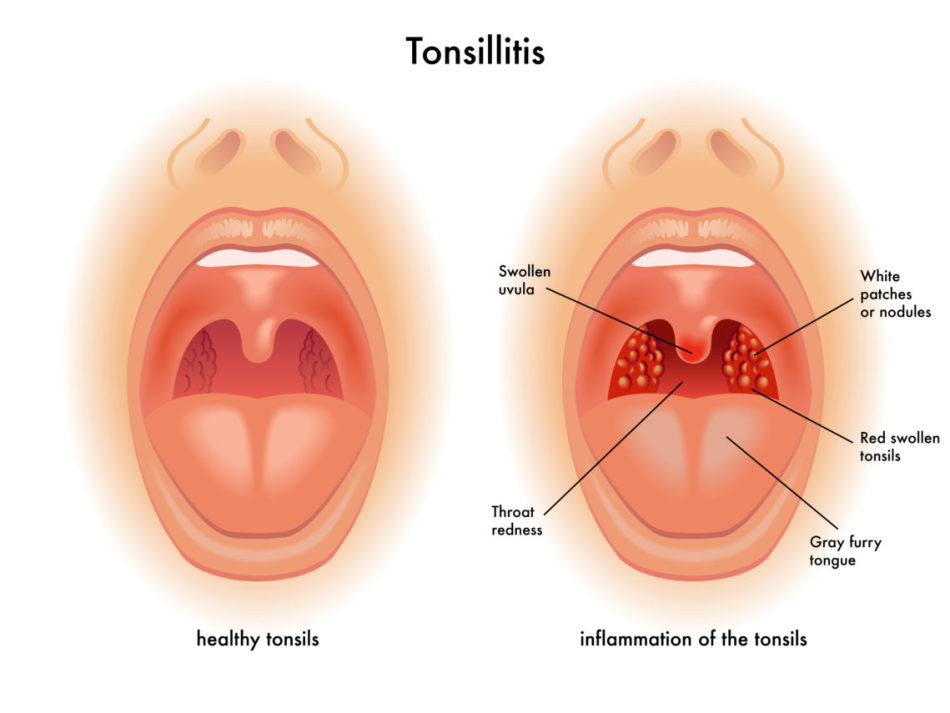 Если соблюдать такие простые правила, как ношение маски в присутствии заболевшего, мытье рук после контакта с больным, питание из отдельной посуды, можно не заразиться ангиной. Если же удалить здоровые миндалины, которые являются основой барьерной защиты в ротоглотке, то можно сильно ослабить иммунитет».
Если соблюдать такие простые правила, как ношение маски в присутствии заболевшего, мытье рук после контакта с больным, питание из отдельной посуды, можно не заразиться ангиной. Если же удалить здоровые миндалины, которые являются основой барьерной защиты в ротоглотке, то можно сильно ослабить иммунитет».
Записаться на прием к специалисту можно по телефону контакт-центра в Москве +7 (495) 775 75 66, либо через форму онлайн записи. Возможен выезд на дом.
Возврат к списку публикаций
Врачи
О врачеЗапись
Зосименко Нина Александровна
врач-оториноларинголог, к.м.н.
Детский корпус на Усачева
О врачеЗапись
Киркина Наталья Владимировна
врач-оториноларинголог
Клиника на Озерковской
О врачеЗапись
Ливенец Вячеслав Павлович
врач-оториноларинголог, к.м.н.
Клиника на Новослободской
О врачеЗапись
Мололкина Лариса Александровна
врач-оториноларинголог, к. м.н., ведущий специалист клиники
м.н., ведущий специалист клиники
Клиника на Новослободской
О врачеЗапись
Новицкая Наталия Вячеславовна
врач-оториноларинголог, ведущий специалист клиники
Клиника на Бауманской
О врачеЗапись
Соботович Ирина Эдуардовна
врач-оториноларинголог
Помощь на дому
О врачеЗапись
Филь Светлана Николаевна
врач-оториноларинголог
Клиника на Усачева
О врачеЗапись
Шустов Кирилл Игоревич
врач-оториноларинголог
Клиника на Усачева
Стенокардия (an-JIE-nuh или AN-juh-nuh) — это тип боли в груди, вызванный снижением притока крови к сердцу. Стенокардия является симптомом ишемической болезни сердца.
Стенокардия является симптомом ишемической болезни сердца.
Стенокардия также называется стенокардией.
Стенокардическая боль часто описывается как сдавливание, давление, тяжесть, стеснение или боль в груди. Может ощущаться тяжелый груз, лежащий на груди. Стенокардия может быть новой болью, которую должен проверить поставщик медицинских услуг, или повторяющейся болью, которая проходит при лечении.
Хотя стенокардия является относительно распространенным явлением, ее все же трудно отличить от других типов болей в груди, таких как дискомфорт от несварения желудка. Если у вас возникла необъяснимая боль в груди, немедленно обратитесь за медицинской помощью.
Существуют различные типы стенокардии. Тип зависит от причины и от того, облегчают ли симптомы отдых или лекарства.
Стабильная стенокардия. Стабильная стенокардия является наиболее распространенной формой стенокардии. Обычно это происходит во время активности (напряжения) и проходит после отдыха или лечения стенокардии. Например, боль, возникающая при ходьбе в гору или в холодную погоду, может быть стенокардией.
Например, боль, возникающая при ходьбе в гору или в холодную погоду, может быть стенокардией.
Боль при стабильной стенокардии предсказуема и обычно аналогична предыдущим эпизодам болей в грудной клетке. Боль в груди обычно длится короткое время, возможно, пять минут или меньше.
 Это вызвано спазмом сердечных артерий, который временно уменьшает кровоток. Сильная боль в груди является основным симптомом вариантной стенокардии. Чаще всего это происходит циклами, как правило, в покое и ночью. Боль можно облегчить с помощью лекарств от стенокардии.
Это вызвано спазмом сердечных артерий, который временно уменьшает кровоток. Сильная боль в груди является основным симптомом вариантной стенокардии. Чаще всего это происходит циклами, как правило, в покое и ночью. Боль можно облегчить с помощью лекарств от стенокардии. Сердечный приступ возникает, когда закупоривается артерия, снабжающая сердце кровью и кислородом. Жировые отложения со временем накапливаются, образуя бляшки в сердечных артериях. Если бляшка разрывается, может образоваться тромб, который блокирует артерии, вызывая сердечный приступ. Во время сердечного приступа ткань сердечной мышцы отмирает из-за недостаточного кровотока по сердечным артериям.
Симптомы стенокардии включают боль в груди и дискомфорт.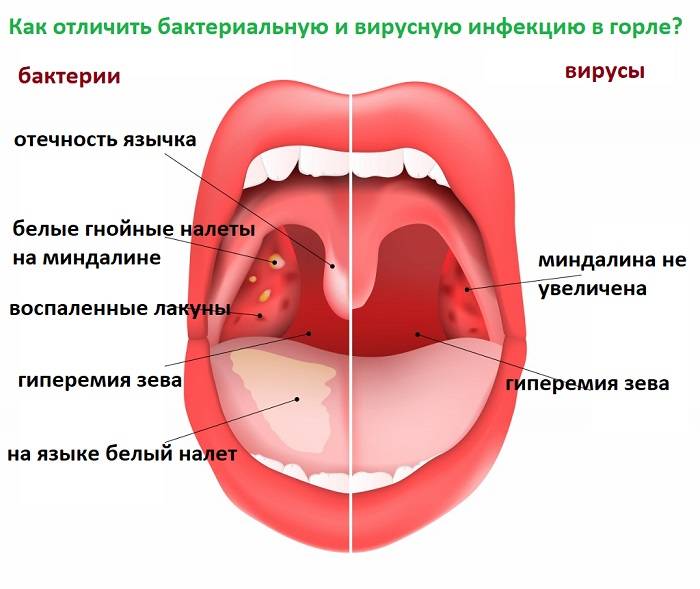 Боль или дискомфорт в груди могут ощущаться как:
Боль или дискомфорт в груди могут ощущаться как:
Боль также может ощущаться в руках, шее, челюсти, плече или спине.
Другие симптомы стенокардии включают:
Тяжесть, продолжительность и тип стенокардии могут различаться. Новые или другие симптомы могут сигнализировать о более опасной форме стенокардии (нестабильной стенокардии) или сердечном приступе.
Любые новые или ухудшающиеся симптомы стенокардии должны быть немедленно оценены поставщиком медицинских услуг, который может определить, есть ли у вас стабильная или нестабильная стенокардия.
Симптомы стенокардии у женщин могут отличаться от симптомов классической стенокардии. Эти различия могут привести к задержке обращения за лечением. Например, боль в груди является распространенным симптомом у женщин со стенокардией, но может быть не единственным симптомом или наиболее распространенным симптомом у женщин. У женщин также могут быть такие симптомы, как:
Например, боль в груди является распространенным симптомом у женщин со стенокардией, но может быть не единственным симптомом или наиболее распространенным симптомом у женщин. У женщин также могут быть такие симптомы, как:
Если боль в груди длится дольше нескольких минут и не проходит, когда вы отдыхаете или принимаете лекарства от стенокардии, это может быть признаком сердечного приступа. Позвоните 911 или вызовите скорую медицинскую помощь. Доезжайте до больницы самостоятельно только в том случае, если нет другого транспорта.
Если дискомфорт в груди является для вас новым симптомом, важно обратиться к врачу, чтобы определить причину и получить надлежащее лечение. Если у вас диагностирована стабильная стенокардия, и она ухудшается или изменяется, немедленно обратитесь за медицинской помощью.
Записаться на прием в клинику Mayo
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19.плюс опыт управления здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Стенокардия вызывается снижением притока крови к сердечной мышце. Кровь переносит кислород, необходимый сердечной мышце для выживания. Когда сердечная мышца не получает достаточного количества кислорода, это вызывает состояние, называемое ишемией.
Наиболее распространенной причиной снижения притока крови к сердечной мышце является ишемическая болезнь сердца (ИБС). Сердечные (коронарные) артерии могут сузиться из-за жировых отложений, называемых бляшками. Это называется атеросклерозом.
Если бляшки в кровеносном сосуде разрываются или образуется тромб, это может быстро заблокировать или уменьшить поток через суженную артерию. Это может внезапно и серьезно уменьшить приток крови к сердечной мышце.
В периоды низкой потребности в кислороде — например, в состоянии покоя — сердечная мышца все еще может работать с уменьшенным объемом кровотока, не вызывая симптомов стенокардии. Но когда потребность в кислороде возрастает, например, при физических нагрузках, может возникнуть стенокардия.
Но когда потребность в кислороде возрастает, например, при физических нагрузках, может возникнуть стенокардия.
Следующие факторы могут увеличить риск стенокардии:
Боль в груди, возникающая при стенокардии, может вызывать дискомфорт при выполнении некоторых действий, таких как ходьба. Однако самым опасным осложнением является сердечный приступ.
Однако самым опасным осложнением является сердечный приступ.
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь за неотложной медицинской помощью.
Вы можете помочь предотвратить стенокардию, соблюдая те же изменения образа жизни, которые используются для лечения стенокардии. К ним относятся:

Персонал клиники Мэйо
Чтобы диагностировать стенокардию, ваш лечащий врач проведет медицинский осмотр и задаст вопросы о ваших симптомах. Вас также спросят о любых факторах риска, в том числе о том, есть ли у вас семейная история сердечных заболеваний.
Тесты, используемые для диагностики и подтверждения стенокардии, включают:
 Провода соединяют электроды с компьютером, который отображает результаты теста. ЭКГ может показать, бьется ли сердце слишком быстро, слишком медленно или вообще не бьется. Ваш поставщик медицинских услуг также может искать закономерности в сердечном ритме, чтобы увидеть, был ли кровоток через сердце замедлен или прерван.
Провода соединяют электроды с компьютером, который отображает результаты теста. ЭКГ может показать, бьется ли сердце слишком быстро, слишком медленно или вообще не бьется. Ваш поставщик медицинских услуг также может искать закономерности в сердечном ритме, чтобы увидеть, был ли кровоток через сердце замедлен или прерван.  Стресс-тест обычно включает в себя ходьбу по беговой дорожке или езду на велотренажере под наблюдением за сердцем. Другие тесты могут быть выполнены одновременно со стресс-тестом. Если вы не можете заниматься спортом, вам могут дать лекарства, которые имитируют воздействие физических упражнений на сердце.
Стресс-тест обычно включает в себя ходьбу по беговой дорожке или езду на велотренажере под наблюдением за сердцем. Другие тесты могут быть выполнены одновременно со стресс-тестом. Если вы не можете заниматься спортом, вам могут дать лекарства, которые имитируют воздействие физических упражнений на сердце. 
Коронарография. Коронарная ангиография использует рентгеновское изображение для исследования внутренней части кровеносных сосудов сердца. Это часть общей группы процедур, известных как катетеризация сердца.
Медицинский работник вводит тонкую трубку (катетер) через кровеносный сосуд в руке или паху в артерию в сердце и через катетер вводит краситель.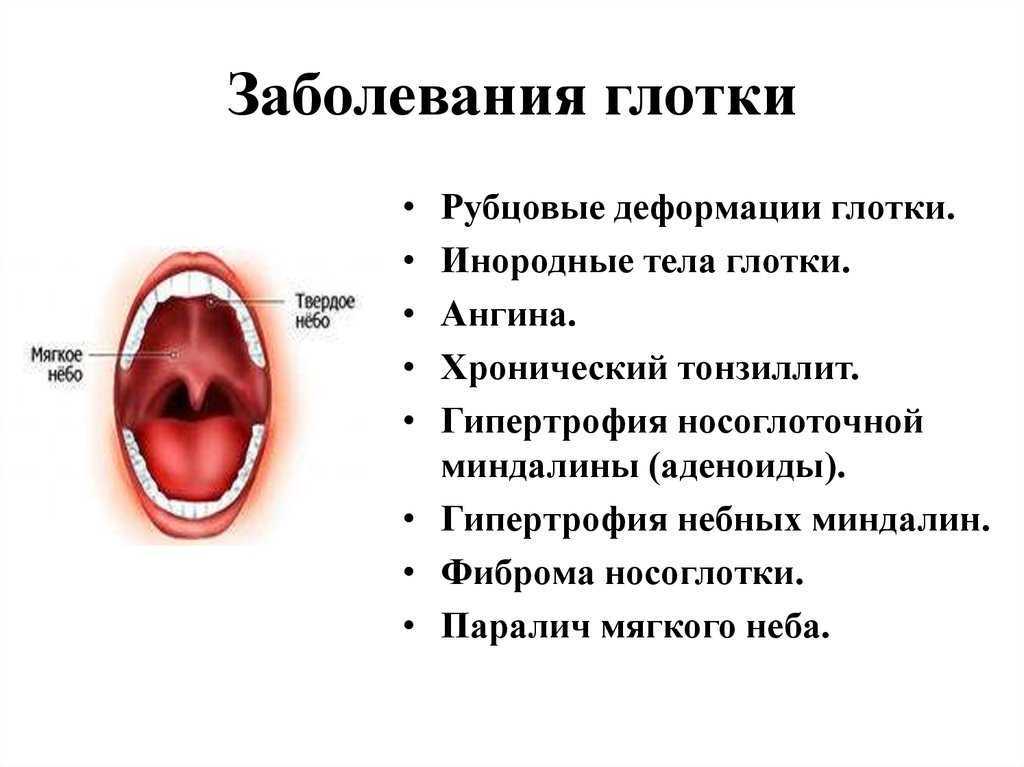 Краситель делает сердечные артерии более четкими на рентгеновском снимке. Ваш поставщик медицинских услуг может назвать этот тип рентгеновского снимка ангиограммой.
Краситель делает сердечные артерии более четкими на рентгеновском снимке. Ваш поставщик медицинских услуг может назвать этот тип рентгеновского снимка ангиограммой.
Целями лечения стенокардии являются снижение частоты и тяжести симптомов и снижение риска сердечного приступа и смерти.
Вам потребуется немедленное лечение, если у вас нестабильная стенокардия или стенокардия, которая отличается от обычной боли.
Если изменения образа жизни, такие как здоровое питание и физические упражнения, не улучшают здоровье сердца и не облегчают боль при стенокардии, могут потребоваться лекарства. Лекарства для лечения стенокардии могут включать:
Лекарства для лечения стенокардии могут включать:
 Один из этих препаратов может быть рекомендован, если вы не можете принимать аспирин.
Один из этих препаратов может быть рекомендован, если вы не можете принимать аспирин.  Если у вас высокое кровяное давление, диабет, признаки сердечной недостаточности или хронического заболевания почек, ваш лечащий врач может назначить один из этих типов лекарств.
Если у вас высокое кровяное давление, диабет, признаки сердечной недостаточности или хронического заболевания почек, ваш лечащий врач может назначить один из этих типов лекарств. Иногда для увеличения притока крови к сердцу может быть рекомендован немедикаментозный вариант, называемый усиленной внешней контрпульсацией (УНКП). Манжеты для измерения артериального давления EECP надеваются на икры, бедра и таз. УНКП требует нескольких сеансов лечения. EECP может помочь уменьшить симптомы у людей с частой неконтролируемой стенокардией (рефрактерной стенокардией).
Если изменение образа жизни, лекарства или другие методы лечения не уменьшают боль при стенокардии, может потребоваться катетеризация или операция на открытом сердце.
Операции и процедуры, используемые для лечения стенокардии и ишемической болезни сердца, включают:
Ангиопластика со стентированием. Во время ангиопластики, также называемой чрескожным коронарным вмешательством (ЧКВ), в суженную артерию вводится крошечный баллон. Баллон надувают, чтобы расширить артерию, а затем обычно вставляют небольшую спираль из проволочной сетки (стент), чтобы артерия оставалась открытой.
Ангиопластика со стентированием улучшает кровоток в сердце, уменьшая или устраняя стенокардию. Ангиопластика со стентированием может быть хорошим вариантом лечения для пациентов с нестабильной стенокардией или если изменения образа жизни и лекарства неэффективны для лечения хронической стабильной стенокардии.
 Во время операции коронарного шунтирования вена или артерия из какого-либо другого участка тела используется для обхода заблокированной или суженной сердечной артерии. Шунтирование увеличивает приток крови к сердцу. Это вариант лечения как нестабильной стенокардии, так и стабильной стенокардии, которая не отвечает на другие виды лечения.
Во время операции коронарного шунтирования вена или артерия из какого-либо другого участка тела используется для обхода заблокированной или суженной сердечной артерии. Шунтирование увеличивает приток крови к сердцу. Это вариант лечения как нестабильной стенокардии, так и стабильной стенокардии, которая не отвечает на другие виды лечения. Запись на прием в клинику Майо
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Заболевания сердца часто являются причиной стенокардии. Внесение изменений в образ жизни для поддержания здоровья сердца является важной частью лечения стенокардии. Попробуйте эти стратегии:
 Если вам нужна помощь в отказе от курения, поговорите со своим лечащим врачом о лечении отказа от курения.
Если вам нужна помощь в отказе от курения, поговорите со своим лечащим врачом о лечении отказа от курения. 
Если у вас возникла внезапная боль в груди (нестабильная стенокардия), немедленно позвоните по телефону 911 или в местный номер службы экстренной помощи.
Если у вас есть наследственный анамнез сердечно-сосудистых заболеваний, запишитесь на прием к своему лечащему врачу.
Встречи могут быть короткими, и часто есть что обсудить. Так что это хорошая идея, чтобы принять меры, чтобы подготовиться к вашей встрече. Вот некоторая информация, которая поможет вам подготовиться и узнать, чего ожидать от вашего поставщика медицинских услуг.
 Например, вам может потребоваться воздержаться от еды или питья в течение определенного периода времени для анализа крови на уровень холестерина.
Например, вам может потребоваться воздержаться от еды или питья в течение определенного периода времени для анализа крови на уровень холестерина. 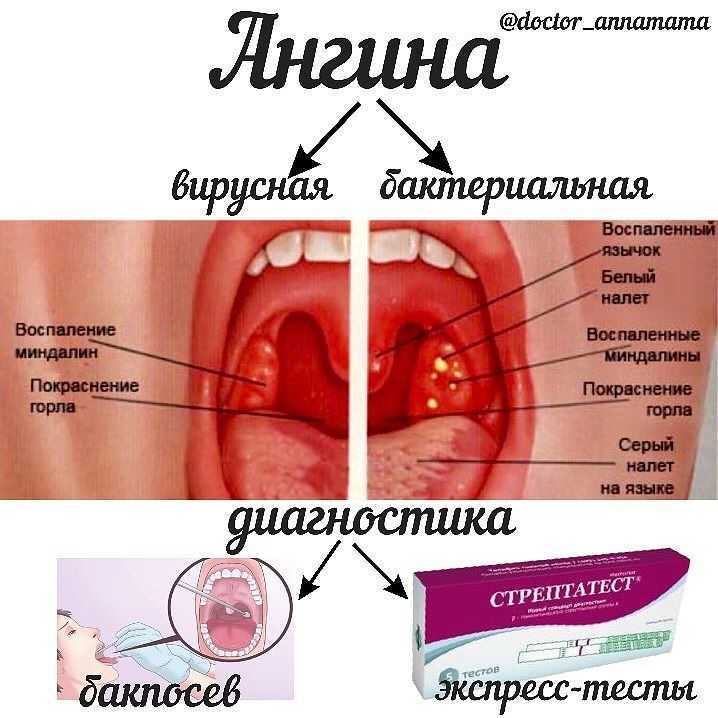 Если вы еще не соблюдаете диету или не занимаетесь спортом, поговорите со своим лечащим врачом о любых проблемах, с которыми вы можете столкнуться в начале.
Если вы еще не соблюдаете диету или не занимаетесь спортом, поговорите со своим лечащим врачом о любых проблемах, с которыми вы можете столкнуться в начале. Время, проведенное с вашим поставщиком медицинских услуг, ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе. При стенокардии некоторые основные вопросы, которые следует задать врачу, включают:
Не стесняйтесь задавать любые другие вопросы, которые могут у вас возникнуть во время приема.
Ваш поставщик медицинских услуг, скорее всего, задаст вам ряд вопросов. Готовность ответить на них может сэкономить время для просмотра любой информации, на которую вы хотите потратить больше времени. Ваш лечащий врач может спросить: