2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Евтушенко С.К. – д.мед.н., професор
Омельяненко А.А. – к.мед.н.
Эпилепсия является одной из наиболее частых форм неврологической патологии у детей и подростков. Это заболевание ведет к заметному ухудшению качества жизни больного и его семьи, снижению успеваемости и ограничению социальной адаптации в дальнейшем. Уровень помощи больным с эпилепсией все еще недостаточно высок. Это обусловлено недостаточной подготовкой неврологов и других специалистов, которые вовлечены в этот процесс. Качественная терапия эпилепсий возможна лишь при правильном диагнозе, но, к сожалению, этот диагноз нередко ограничивается лишь констатацией "эпилептического синдрома".
Идиопатические генерализованные эпилепсии (ИГЭ) составляют около трети всех форм эпилепсий.
Идиопатическая эпилепсия подразумевает только наличие повторяющихся эпилептических приступов в отсутствие структурных повреждений мозга и неврологических симптомов в интериктальном периоде.
Идиопатические генерализованные эпилепсии представлены группой синдромов, которые характеризуются сочетанием в различных пропорциях и в различные возрастные периоды трех видов приступов - абсансов, миоклоний и генерализованных тонико-клонических приступов. Реже при ИГЭ могут иметь место тонические или атонические приступы.
Синдромы идиопатической генерализованной эпилепсии обычно имеют отчетливые электроклинические характеристики и прогноз. Часть из них являются возрастзависимыми, тогда как другие могут сохраняться всю жизнь.Точный синдромологический диагноз не всегда возможен в дебюте заболевания и в значительном числе случаев не представляется возможной аккуратная классификация синдрома вообще. Используемая сегодня классификация этих синдромов представлена в таблице 1. Также в структуре идиопатических генерализованных эпилепсий выделяются отдельные синдромы, нозологическая самостоятельность которых требует дальнейшего подтверждения и они пока не входят в текущую классификацию ИГЭ (табл. 2).
2).
Таблица 1
Текущая классификация идиопатических генерализованных эпилепсий (ILAE, 1989)
Таблица 2
Синдромы идиопатической генерализованной эпилепсии, которые не входят в классификацию ILAE
Абсансы - генерализованные приступы, сопровождающиеся кратковременной утратой сознания, остановкой взора и наличием на ЭЭГ специфических паттернов в виде генерализованных синхронных регулярных комплексов "пик-волна" частотой 3-3,5 Гц. Такие абсансы называются типичными.
Такие абсансы называются типичными.
Впервые описаны Poupart в 1705 году, и позже Tissot в 1770 году, который использовал тер-мин "petitaccess." Термин "абсанс" впервые использовал Calmeil в 1824 году.
Связь между утратой сознания и комплексами пик-волна 3 Гц на ЭЭГ была выявлена и описана Gibbs, Davis, и Lennox в 1935 году.
Распространенность этого типа приступов- 1,9-8 на 100,000. Типичные абсансы встречаются чаще у девочек - 2:1. Абсансы с миоклонусами чаще встречаются у мальчиков.
У 90,6% больных приступы сопровождаются вариабельными двигательными компонентами (сложные абсансы): автоматизмы - 63%, миоклонический компонент -45,5%,снижение постурального тонуса - 22,5%, повышение постурального тонуса - 4,5%. В одном приступе обычно имеют место два или три двигательных компонента, но три и более встречаются редко. При наличии двигательных компонентов в структуре приступа абсанс обозначается как сложный, в их отсутствие – как простой.
Классическим ЭЭГ-паттерном абсансов являются генерализованные билатерально-синхронные комплексы пик-волна частотой 3 Гц (Рис. 1). Комплексы пик-волна быстрее в начале разряда (в основном около 4 Гц), затем замедляются до 3,5-3 Гц в основной порции и к концу приступа замедляются до 2,5 Гц. Если пик-волновой разряд длительный, то частота может снижаться до 2 Гц. Если пик-волновой разряд развился до начала записи, то дифференциация комплексов "пик-волна" и "острая-медленная волна" может быть затруднительной.
1). Комплексы пик-волна быстрее в начале разряда (в основном около 4 Гц), затем замедляются до 3,5-3 Гц в основной порции и к концу приступа замедляются до 2,5 Гц. Если пик-волновой разряд длительный, то частота может снижаться до 2 Гц. Если пик-волновой разряд развился до начала записи, то дифференциация комплексов "пик-волна" и "острая-медленная волна" может быть затруднительной.
Максимум пик-волновой активности почти всегда находится над лобными отделами по срединной линии, а минимум находят в височных и затылочных отведениях.
Начало пик-волновой активности в срединных отведениях лобной области на означает, что источником активности являются отделы лобной доли в непосредственной близости от межполушарной борозды, что характерно для всех первично-генерализованных эпилепсий.
Хотя классические пик-волновые комплексы билатерально синхронные и симметричные, и асинхрония обычно не превышает 20 мсек, они могут начинаться на 100-200 мсек раньше или быть более выраженными над одним из полушарий. Однако такое преобладание может менять свою сторонность в течение одной или нескольких записей. Редко классические пик-волновые разряды регистрируются над одним полушарием.
Однако такое преобладание может менять свою сторонность в течение одной или нескольких записей. Редко классические пик-волновые разряды регистрируются над одним полушарием.
По крайней мере, у 40% пациентов с идиопатическими генерализованными эпилепсиями регистрируются очаговые эпилептические разряды на межприступной ЭЭГ.
Клинические проявления абсанса обычно выражены, когда длительность разряда превышает 5 секунд. Более короткие вспышки обычно протекают без очевидных проявлений.
Абсансы не являются обязательным и единственным видом приступов, которые сопровождаются разрядами комплексов пик-волна на ЭЭГ - частота клинически явных абсансов колеблется от 26% до 70%; частота grandmal - 37-86%; частота миоклоний - 14-27%.В небольшом числе случаев имеют место тонические, атонические приступы или только фебрильные судороги.
Дифференциальная диагностика абсансов наиболее часто проводится с атипичными абсансами, сложными фокальными приступами лобного и височного происхождения, неэпилептическими "замираниями".
Атипичные абсансы встречаются главным образом у детей с тяжелыми симптоматическими или криптогенными эпилептическими синдромами, которые представлены сочетанием атипичных абсансов, атонических, тонических, миоклонических и генерализованных судорожных приступов. Клинически начало и окончание атипичного абсанса более постепенные, изменения мышечного тонуса более выражены, может быть послеприступная спутанность сознания. На ЭЭГ - нерегулярные пик-волны частотой менее 2,5 Гц или другие варианты эпилептической активности (Рис. 2). Фоновая биоэлектрическая активность, как правило, изменена.
Замирание с утратой реактивности могут входить и в структуру сложных фокальных приступов при височной или лобной эпилепсиях. "Лобные" абсансы (очаг в области полюса лобной доли) клинически могут не отличаться от типичных абсансов, дифференциальная диагностика основывается на данных ЭЭГ.
Клинические отличия сложных фокальных приступов при височной эпилепсии и типичных абсансов при ИГЭ представлены в таблице 3.
Таблица 3
Дифференциальная диагностика типичных абсансов и сложных фокальных приступов при височной эпилепсии.
| Признак | Сложные фокальные приступы (височная эпилепсия) | Типичные абсансы |
|---|---|---|
| Аура | Часто | Никогда |
| Длительность | как правило более 1 минуты | Обычно несколько десятков секунд |
| Провокация гипервентиляцией | Редко | Как правило |
| Фотосенситивность | Редко | Часто (зависит от синдрома) |
| Утрата сознания | Обычно глубокая | Вариабельная (зависит от синдрома) |
| Автоматизмы | Практически всегда; часто вовлекаются туловище и ноги ипсилатерально. Дистоническая установка контралатеральных конечностей в 40% случаев. | До 2/3 случаев. Минимальная выраженность. Туловище и ноги вовлекаются редко.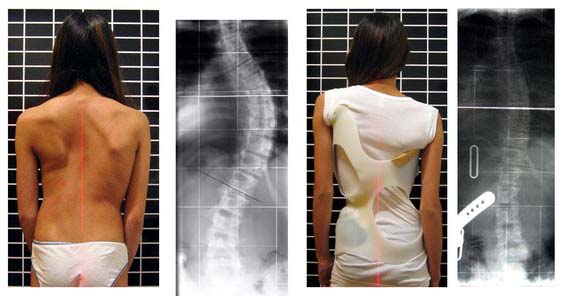 |
| Амбулаторные автоматизмы | Часто | Только при статусе абсансов |
| Клонические судороги | Редко; односторонние в конце приступа | Часто; двусторонние, обычно в области рта и/или век |
| Бессудорожный статус | Как исключение | Может встречаться |
| Послеприступные симптомы | Практически всегда спутанность сознания, часто амнезия и дисфазия | Никогда |
В отличие от типичных абсансов, которые прерывают текущую деятельность, неэпилептические замирания, как правило, возникают в периоды отсутствия деятельности, могут быть прерваны внешними стимулами и не сопровождаются моторными компонентами и разрядами на ЭЭГ.
Миоклонус характеризуется быстрыми непроизвольными мышечными сокращениями,как правило, с движением в суставах, генерализованными или ограниченными отдельной группой мышц, преимущественно во флексорах. Эпилептический миоклонус сопровождается эпилептическими разрядами на ЭЭГ.
Если эпилептический разряд приводит к "выключению" мышечного тонуса, то может возникать короткое движение под влиянием гравитации. Такой вариант называется "негативным" миоклонусом.
Генерализованный тонико-клонический приступ – вариант приступа, представленный последовательными фазами непрерывного сокращения мышц (тоническая фаза) и прерывистых сокращений (клоническая фаза) с утратой сознания. Приступ начинается с утраты сознания и резкого тонического напряжения всех мышц длительностью 30-40 секунд. В этой фазе появляется резкий цианоз. Далее появляются ритмичные судороги мышц с постепенным увеличением интервалов между отдельными сокращениями длительностью до нескольких минут. После сокращения наступает полное расслабление и кратковременное коматозное состояние, которое переходит в сон.
Абсансные формы
Среди эпилепсий с доминированием абсансов наиболее частой формой является детская абсансная эпилепсия (ДАЭ).
Дебют заболевания в возрасте от 2 до 8 лет.Частота детской абсансной эпилепсии среди детей от 1 до 15 лет составляет 6,3-8 на 100000.Чаще страдают девочки – они составляют 76% пациентов.
Основное клиническое проявление - типичные абсансы (простые и сложные), которые сопровождаются внезапным и глубоким нарушением сознания, остановкой взгляда и прерыванием активной деятельности. У 35% больных с детской абсансной эпилепсией наблюдаются простые абсансы, у 43% - сложные абсансы, а в 22% случаев – и те и другие.
Абсансы при этой форме эпилепсии характеризуются глубоким нарушением сознания и полной амнезией приступа; застыванием взгляда, прерыванием речи и других видов деятельности. Длительность приступа составляет в среднем 6-15 секунд. Частота приступов, как правило, высокая - до нескольких десятков атак в сутки. Абсансы возникают преимущественно в дневное время.
У большинства больных с детской абсансной эпилепсией типичные абсансы являются первым симптомом. В 2/3 случаев имеют место различные автоматизмы.
У 40% больных с детской абсансной эпилепсией имеют место генерализованные тонико-клонические приступы.
При детской абсансной эпилепсии генерализованные тонико-клонические приступы возникают обычно в возрасте 10-13 лет, чаще при пробуждении.
Наличие неполной утраты сознания, выраженных и ритмичные миоклоний или генерализованных судорожных приступов или миоклоний до появления абсансов делают диагноз детской абсансной эпилепсии маловероятным.
Существуют так называемые "строгие" критерии ДАЭ (табл. 4) при соответствии которым можно говорить о 100-процентной вероятности выздоровления.
Таблица 4
Строгие критерии детской абсансной эпилепсии (Loiseau and Panayiotopoulos, 2005)
Критерии включения:

Критерии исключения:
Основными провоцирующими факторами служат эмоциональные, интеллектуальные и метаболические факторы (гипогликемия, гипокапния). Отсутствие абсансов при проведении гипервентиляции у больных не получавших антиконвульсанты должно вызывать сомнения в диагнозе детской абсансной эпилепсии. В 10% случаев имеет место фотосенситивность.
В 10% случаев имеет место фотосенситивность.
Биоэлектрическая активность мозга в межприступный период может быть совершенно нормальной, но обычно регистрируются различной длительности разряды генерализованных билатерально-синхронных комплексов пик-волна частотой 3 Гц на фоне нормальных базовых ритмов. Иктальный паттерн представляет собой более длительные разряды комплексов пик-волна. Обычно клинические проявления появляются при длительности разряда более 5 секунд.
У 15-20% больных с ДАЭ после закрывания глаз в затылочных отделах мозга может регистрироваться ритмичная дельта-активность 2,5-3,5 Гц, которая появляется в виде периодов дли-тельностью от нескольких секунд до минуты (рис. 3.). Биокципитальная дельта-активность наиболее часто встречается у детей возрасте от 5 до 8 лет. Преходящая асимметрия этой активности встречается примерно в четверти случаев. Эта дельта-активность может перемежаться с отдельными синхронными пиками и распространяться на прилегающие отделы коры.
Прогноз ДАЭ благоприятный – выздоровление наступает почти в 100% случаев. Ухудшают прогноз фармакорезистентность приступов, фотосенситивность и наличие более 10 генерализованных судорожных приступов.
Ухудшают прогноз фармакорезистентность приступов, фотосенситивность и наличие более 10 генерализованных судорожных приступов.
Подростковый вариант ИГЭ с доминированием абсансов представлен ювенильной абсансной эпилепсией (ЮАЭ). Заболевание дебютирует в возрасте от 7 до 12 лет. Доля ювенильной абсансной эпилепсии (ЮАЭ) составляет около 10% среди всех возрастзависимых эпилепсий с абсансами.
Основные клинические проявления ювенильной абсансной эпилепсии - типичные абсансы. Преобладают простые абсансы - 66%. Частота абсансов при ЮАЭ небольшая - несколько приступов в день или реже. В сравнении с ДАЭ абсансы при ЮАЭ характеризуются меньшей глубиной нарушения сознания, большей длительностью и более частым миоклоническим компонентом в структуре приступа. У трети больных встречаются автоматизмы, которые возникают через 6-10 секунд после начала приступа. До 20% пациентов переживают эпизоды статуса абсансов.
У 80% пациентов с ЮАЭ имеют место генерализованные тонико-клонические приступы. Наиболее типично возникновение ГТКП при пробуждении. Этот вид приступов присоединяется к абсансам обычно в возрасте 14 - 15 лет.
Наиболее типично возникновение ГТКП при пробуждении. Этот вид приступов присоединяется к абсансам обычно в возрасте 14 - 15 лет.
Наиболее важными провоцирующими факторами при ювенильной абсансной эпилепсии являются гипервентиляция и депривация сна. Фотосенситивность встречается относительно редко.
Неврологический и психический статус, а также данные нейровизуализацииу большинства больных нормальные.
Интериктальная ЭЭГ содержит короткие разряды генерализованных билатерально синхронных комплексов пик-волна частотой 3,5-4,5 Гц. У некоторых больных эти комплексы могут локализоваться только над задними отделами мозга. Иктальные паттерны мало отличаются от таковых при детской абсансной эпилепсии.
Факторами, которые ухудшают прогноз, служат клонический компонент абсансов, статуса абсансов, ночные ГТКП, асимметрия эпилептических разрядов на ЭЭГ.
У детей раннего возраста эпилепсии с типичными абсансами встречаются редко, но тем не менее, имеет место отдельный синдром ИГЭ – абсансная эпилепсия раннего возраста (АЭРВ).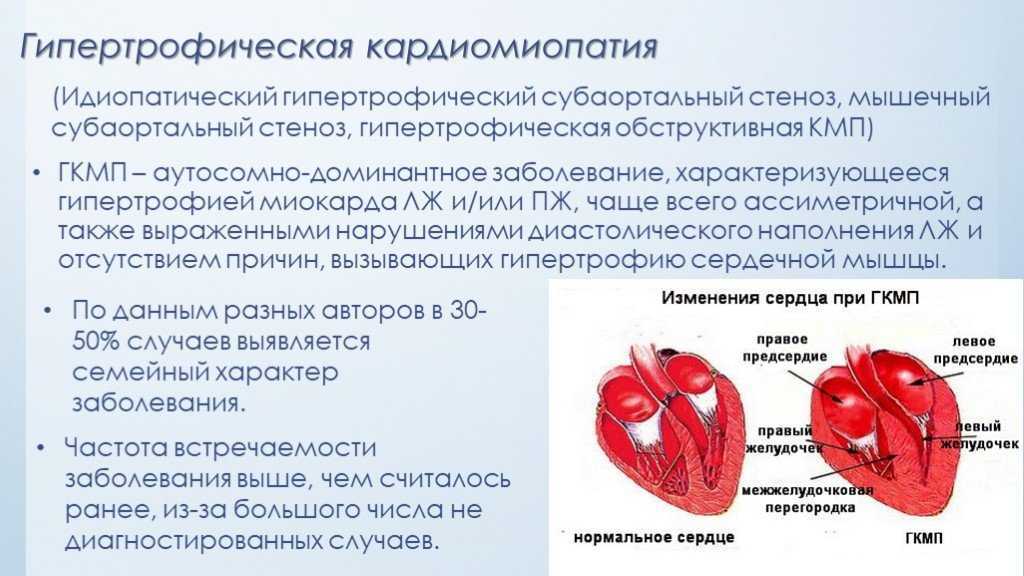 Возраст манифестации заболевания - первые 4 года жизни, чаще страдают мальчики. Распространенность не известна в связи с отсутствием учета как самостоятельной нозологической единицы.Основным клиническим симптомом являются типичные абсансы (простые и сложные), которые характеризуются короткой продолжительностью и невысокой частотой возникновения.
Возраст манифестации заболевания - первые 4 года жизни, чаще страдают мальчики. Распространенность не известна в связи с отсутствием учета как самостоятельной нозологической единицы.Основным клиническим симптомом являются типичные абсансы (простые и сложные), которые характеризуются короткой продолжительностью и невысокой частотой возникновения.
У 2/3 больных абсансы сочетаются с генерализованными тонико-клоническими приступа-ми, которые нередко являются первым симптомом заболевания.
В 40% случаев к этим приступам могут присоединяться миоклонические или миоклонически-астатические пароксизмы. Нередко наблюдается умеренная задержка нервно-психического развития.
Базовая биоэлектрическая активность обычно в пределах нормы или имеет место незначительное замедление фоновой ритмики. Наиболее типичным интериктальным и иктальным ЭЭГ-паттерном являются генерализованные билатерально-синхронные комплексы пик-волна частотой 2-3 Гц. Могут быть комплексы полипик-волна и очаговые пики. Наличие миоклонически-астатических приступов и низкая частота разрядов на ЭЭГ приближают АЭРВ к эпилептическим энцефалопатиям раннего возраста.
Наличие миоклонически-астатических приступов и низкая частота разрядов на ЭЭГ приближают АЭРВ к эпилептическим энцефалопатиям раннего возраста.
Среди синдромов ИГЭ наиболее "заметными" приступами характеризуется так называемая эпилепсия с генерализованными судорожными приступами пробуждения или эпилепсия с изолированными генерализованными судорожными приступами.
Основным клиническим проявлением этой формы эпилепсии являются генерализованные тонико-клонические приступы, которые в большинстве случаев (около 90%) возникают в первые 2 часа после пробуждения.
Возраст дебюта этой формы ИГЭ более вариабельный, в сравнении с довольно узкими возрастными границами дебюта при возрастзависимых эпилепсиях с абсансами. В 66% случаев эпилепсия с приступами grandmal манифестирует в возрасте от 9 до 24 лет.
У части больных ГТКП не являются единственным видом приступов – также возможны миоклонические атаки и абсансы.
Приступы при этой форме эпилепсии возникают внезапно, без ауры. Они часто сопровождаются травмирующими падениями. Приступы могут провоцироваться эпизодами расслабления и отдыха.В некоторых случаях ГКТП начинается с серии миоклоний, которые обычно вовлекают руки и лицо.
Они часто сопровождаются травмирующими падениями. Приступы могут провоцироваться эпизодами расслабления и отдыха.В некоторых случаях ГКТП начинается с серии миоклоний, которые обычно вовлекают руки и лицо.
До четверти случаев сопровождаются фокальным компонентом, который обычно выражается в повороте головы и глаз в сторону, возникающим по ходу приступа.
Приступы провоцируются депривацией сна, алкоголем, стрессом. Эти факторы часто встречаются вместе. У женщин приступы могут быть связаны с менструальным циклом и возникают обычно в предменструальный период. Фотосенситивность встречается у 18% больных.
Неврологический статус, данные нейровизуализации обычно в пределах нормы или имеются незначительные неспецифические изменения.
Электрографические изменения в межприступный период вариабельны и представлены генерализованными синхронными комплексами пик-волна или, реже, полипик-волна. Часто в межприступном периоде рутинная ЭЭГ не выявляет патологии.
Прогноз для эпилепсии с изолированными ГТКП относительно благоприятный - в большинстве случаев возможен хороший контроль приступов с помощью режимных мероприятий и монотерапии антиконвульсантами. Тем не менее, этот состояние может быть пожизненным и рецидивы при отмене терапии возникают более чем у 80% пациентов.
Тем не менее, этот состояние может быть пожизненным и рецидивы при отмене терапии возникают более чем у 80% пациентов.
Среди синдромов ИГЭ особое место занимает ювенильная миоклоническая эпилепсия (ЮМЭ) так как это одна из наиболее часто встречаемых форм эпилепсии у молодых людей и взрослых. Частота встречаемости ЮМЭ составляет 3% среди эпилепсий детского возраста и 11% - среди взрослых, страдающей эпилепсией.
Лица женского пола заболевают в 2-3 раза чаще, чем лица мужского пола.Семейный анамнез эпилепсии – 17-49%.
Дебют чаще всего в возрасте от 12 до 18 лет, но возможен дебют и в первой декаде жизни.
Клиническая картина представлена комбинацией миоклоний, абсансов и генерализованных тонико-клонических приступов: миоклонии - 100%, ГТКП -80% иабсансы - у 25%.Как единственный симптом заболевания миоклонии встречаются редко – 5-17% случаев.
Миоклонии, как правило, имеют толчкообразный характер, локализуются преимущественно в проксимальных группах мышц верхних конечностей (в области плеч, разгибателей рук), обычно симметричные, билатеральные, имеют разную степень выраженности. У части больных они настолько слабо выражены, что ощущаются только пациентом в виде ощущения, напоминающего слабый удар тока.
У части больных они настолько слабо выражены, что ощущаются только пациентом в виде ощущения, напоминающего слабый удар тока.
В других случаях миоклонии столь амплитудны, что приводят к отбрасыванию предметов и даже к падениям. Падения могут также наблюдаться, если миоклонии локализуются в ногах.
Вовлечение в миоклонические приступы только рук является самым частым вариантом ЮМЭ и составляет около половины случаев. Сочетанные миоклонии рук и ног имеют место у 40% больных, мышц шеи и лица – у 10%.
Частота миоклоний варьирует от единичных до множественных.
Распределение миоклоний на протяжении суток обычно имеет тенденцию к наиболее час-тому возникновению их в утренние часы, вскоре после пробуждения.
Сознание при миоклонических атаках обычно не нарушается, хотя в отдельных случаях возможно его неглубокое угнетение при длительных сериях.
Абсансы при ЮМЭ наблюдаются у относительно небольшого числа пациентов - от 10% до 30% случаев. Абсансы могут предшествовать миоклониям и возникать задолго до их появления, развиваться приблизительно одновременно с миоклониями, или через несколько лет после развития миоклоний. Они обычно появляются раньше миоклоний, которые присоединяются в сроки от 1 года до 9 лет. У 3-8% детей с абсансами в дальнейшем диагностируется ЮМЭ.
Они обычно появляются раньше миоклоний, которые присоединяются в сроки от 1 года до 9 лет. У 3-8% детей с абсансами в дальнейшем диагностируется ЮМЭ.
Генерализованные тонико-клонические приступы могут как предшествовать миоклониям, возникать одновременно с ними или появляться через какое-то время после миоклоний. Нередко первый ГТКП возникает через несколько месяцев после появления первых миоклоний и кажется дебютным симптомом. Как и миоклонии, ГТКП доминируют в утренние часы, непосредственно после пробуждения. Нередко ГТКП развивается из длительной серии миоклоний.
Провоцирующими факторами могут выступать депривация сна, фотостимуляция, алкоголь, физическая нагрузка, менструация. Наибольшим значением обладает депривация сна и насильственное пробуждение.
Миоклонии при ЮМЭ в большинстве случаев демонстрируют праксис-сенситивность и по-этому достаточно часто у таких больных встречается отбрасывание предметов с которыми они производят манипуляции (столовые приборы, зубные щетки, расчёски и т. п.).
п.).
Интеллект в больных с ювенильной миоклонической эпилепсией нормальный. Значимая патология со стороны центральной нервной системы обычно не выявляется.
Межприступная ЭЭГ в 7-10% больных может быть нормальной. Наиболее типичными ЭЭГ-паттернами при ювенильной миоклонической эпилепсии являются генерализованные билатеральные комплексы "пик-волна" или "полипик-волна" частотой 3-5 Гц длительностью от 1 до 20 секунд. Иктальный паттерн представлен разрядами полипиков частой 10-16 Гц. В каждом разряде может быть от 5 до 20 отдельных пиков.
Частота фотосенситивности при ЮМЭ наибольшая среди всех идиопатических генерализованных эпилепсий – около половины больных.
Лечение ЮМЭ чаще всего пожизненное. Рецидивы возникают в 85-90% случаев.
Лечение идиопатических генерализованных эпилепсий представляет собой сложную задачу так, как часто в ней имеется пожизненная необходимость.
Вальпроат натрия – один из наиболее эффективных препаратов в лечении всех типов приступов ИГЭ. Эффективность монотерапии достигает 75%. Вальпроат натрия предотвращает развитие статуса абсансов и эффективен при миоклонических абсансах, а также устраняет фотосенситивность. Однако его фармакокинетические свойства и спектр побочных эффектов могут ограничивать его применение. Клоназепам также эффективен в отношении всех типов приступов при ИГЭ, но его применение ограничивают побочные эффекты и относительно быстрое развитие привыкания. Ламотриджин эффективен в контроле абсансов и ГТКП, однако в отношении миоклоний его эффект непредсказуем. Этосуксимид эффективен при типичных абсансах, но не может предотвращать генерализованные тонико-клонические приступы и миоклонии. Поэтому этосуксимид может быть препаратом первого выбора при ДАЭ, но не при ЮАЭ, где высок риск генерализованных тонико-клонических приступов. Из препаратов новой генерации свою эффективность при ИГЭ продемонстрировали топирамат и леветирацетам. Клинических исследований высокого класса в отношении выбора лечения синдромов ИГЭ у детей и подростков все еще недостаточно.
Эффективность монотерапии достигает 75%. Вальпроат натрия предотвращает развитие статуса абсансов и эффективен при миоклонических абсансах, а также устраняет фотосенситивность. Однако его фармакокинетические свойства и спектр побочных эффектов могут ограничивать его применение. Клоназепам также эффективен в отношении всех типов приступов при ИГЭ, но его применение ограничивают побочные эффекты и относительно быстрое развитие привыкания. Ламотриджин эффективен в контроле абсансов и ГТКП, однако в отношении миоклоний его эффект непредсказуем. Этосуксимид эффективен при типичных абсансах, но не может предотвращать генерализованные тонико-клонические приступы и миоклонии. Поэтому этосуксимид может быть препаратом первого выбора при ДАЭ, но не при ЮАЭ, где высок риск генерализованных тонико-клонических приступов. Из препаратов новой генерации свою эффективность при ИГЭ продемонстрировали топирамат и леветирацетам. Клинических исследований высокого класса в отношении выбора лечения синдромов ИГЭ у детей и подростков все еще недостаточно. Исходя из имеющихся сегодня данных последовательность антиконвульсантов при ИГЭ представляется следующим образом (табл. 4.)
Исходя из имеющихся сегодня данных последовательность антиконвульсантов при ИГЭ представляется следующим образом (табл. 4.)
Таблица 4
Препараты выбора для лечения идиопатических генерализованных эпилепсий у детей и подростков
Абсансы:
Миоклонии:
ГТКП:
Противопоказано применение карбамазепина, фенитоина, вигабатрина, тиагабина, габапентина и прегабалина, которые могут увеличивать частоту абсансов и миоклоний, способствуют развитию статуса абсансов.
Рис. 1. Характерный ЭЭГ-паттерн типичного абсанса - генерализованные билатерально-синхронные ритмичные комплексы пик-волна частотой 3 Гц.
Рис. 2. ЭЭГ-паттерн атипичного абсанса - генерализованные билатерально-синхронные аритмичные комплексы пик-волна частотой менее 3 Гц.
Рис. 3. Биокципитальная дельта-активность у больного с детской абсансной эпилепсией.
Идиопатический сколиоз – это заболевание опорно-двигательного аппарата, характеризующееся стойким патологическим искривлением позвоночника в трёх плоскостях.
Идиопатический сколиоз является самой распространенной формой деформации позвоночного столба у детей и диагностируется в 2-3% случаев в популяции. Однако течение заболевания у каждого ребёнка индивидуальное: у одних деформация имеет быстрый темп прогрессирования, у других величина деформации остаётся практически неизменной в процессе роста и развития. Наиболее часто идиопатическим сколиозом страдают девочки. В 10% случаев заболевание приводит к инвалидизации ребёнка.
Сергей Валентинович Виссарионов«На данный момент проблема лечения идиопатического сколиоза и приобретённых деформаций позвоночника в Российской Федерации до конца не решена. По статистическим данным Центра, около 1,5% населения Российской Федерации имеют деформации позвоночника различного рода. Около 1% из этого числа требуют хирургического вмешательства, что составляет 15-20 тыс. человек ежегодно. Детей, которые нуждаются в консервативном лечении, намного больше», – информирует директор ФГБУ «НМИЦ детской травматологии и ортопедии им.
Г. И. Турнера» Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ Сергей Валентинович Виссарионов.
Идиопатический сколиоз возникает без объективных причин даже у занимающихся спортом детей. Заболевание может возникнуть у совершенно здорового ребёнка, без каких-либо патологических отклонений со стороны других систем и органов. Ни ношение сумки на одном плече, ни неправильная посадка за партой не могут вызвать сколиоз – всё это лишь является усугубляющими факторами прогрессирования уже возникшего заболевания.
При идиопатическом сколиозе происходит искривление позвоночника во всех трёх плоскостях. Позвоночник деформируется в прямой, боковой проекции и отмечается торсия позвонков вокруг своей оси. В искривлении задействованы, как правило, несколько находящихся рядом позвонков, которые и образуют основную дугу искривления. При тяжёлой форме сколиоза сзади и спереди могут образовываться выпуклости грудной клетки, которые называются рёберным горбом.
При тяжёлой форме сколиоза сзади и спереди могут образовываться выпуклости грудной клетки, которые называются рёберным горбом.
Признаки сколиоза:
Начальная форма сколиоза обычно не оказывает воздействия на работу внутренних органов, но при тяжёлой форме заболевания возможны различные нарушения в работе сердечно-сосудистой и дыхательной систем. При тяжёлых формах деформации в грудном отделе позвоночника возможно развитие пневмосклероза и других нарушений. При лёгочной гипертензии может развиться недостаточность правого желудочка сердца. При сердечной недостаточности возникают отёки рук, шеи, головы, которые иногда захватывают и нижнюю часть тела. Помимо нарушений в лёгких, таких как застойный бронхит, возможно увеличение печени и гастрит.
Чаще всего заболевание выявляется в период интенсивного роста организма: от 5 до 7 лет и от 10 до 14 лет. Для идиопатического сколиоза характерно постоянное прогрессирование деформации позвоночника.
Для идиопатического сколиоза характерно постоянное прогрессирование деформации позвоночника.
Чтобы оценить тяжесть заболевания сколиозом специалисты применяют деление на степени, которые зависят от угла искривления основной дуги деформации:
Прогнозирование хода болезни зависит от множества факторов – возраста начала заболевания, темпов роста ребенка, локализация первичной дуги искривления, сопутствующей патологии.
Виды сколиоза можно классифицировать по локализации:
 Грудной сколиоз встречается гораздо чаще других, при этом течение и исход болезни наиболее тяжёлое.
Грудной сколиоз встречается гораздо чаще других, при этом течение и исход болезни наиболее тяжёлое.
Чтобы вовремя обнаружить сколиоз, желателен периодический осмотр у ортопеда раз в полгода, так как даже внимательные родители не всегда могут заметить начало заболевания, а упущенное время часто приводит к необратимым последствиям. Любая асимметрия в теле ребёнка должна насторожить. Процессы в детском организме происходят гораздо стремительнее, чем во взрослом возрасте – с точки зрения ортопедии что-то кардинально может измениться всего за несколько месяцев.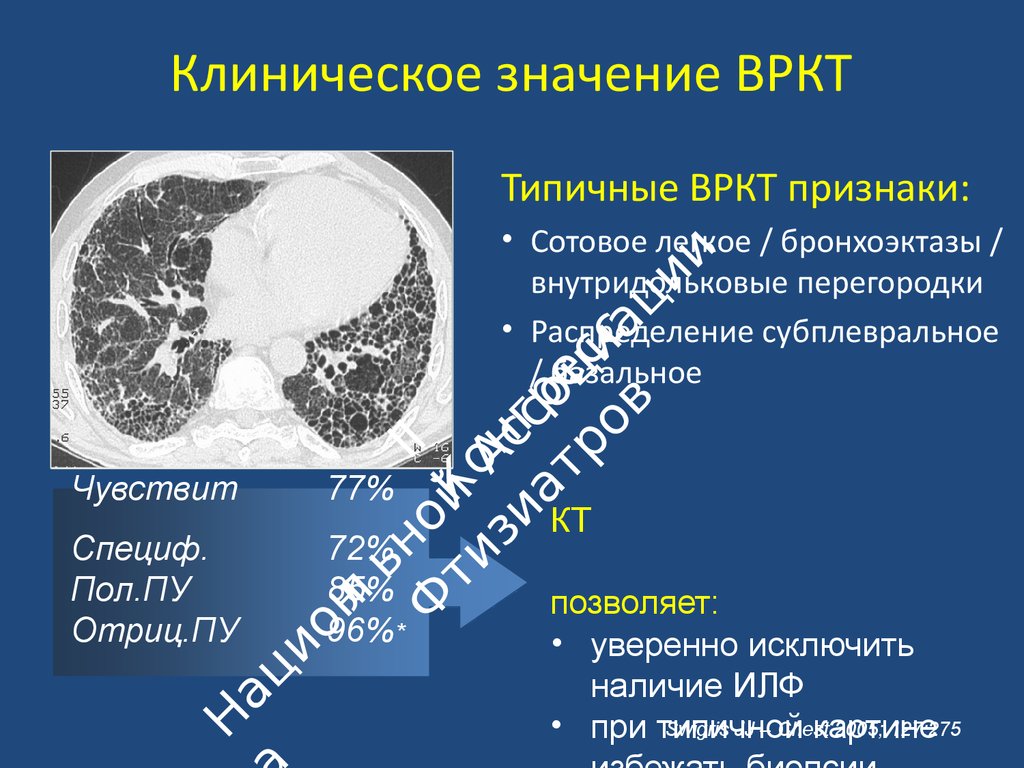
При своевременной диагностике идиопатического сколиоза с большой вероятностью его можно полностью вылечить консервативным методом, без хирургического вмешательства. Однако справиться с этим заболеванием консервативно можно только в детском возрасте.
В амбулаторном Центре консервативного лечения сколиоза НМИЦ детской травматологии и ортопедии им. Г. И. Турнера можно за 1 день пройти комплексное обследование и получить план лечения от ведущих специалистов. В комплексное обследование входит:
В амбулаторном Центре консервативного лечения сколиоза используются как передовые зарубежные технологии, так и методики, разработанные на базе НМИЦ детской травматологии и ортопедии им. Г. И. Турнера:
Г. И. Турнера:
Дина Олеговна Рыбка«Эффективность лечения идиопатического сколиоза заключается в его ранней диагностике и комплексном подходе к каждому пациенту. Многолетний опыт работы врачей Санкт-Петербурга с данной патологией, наличие квалифицированной команды специалистов, высокотехнологических методов обследования и лечения позволяет выявлять патологию и оказывать помощь пациенту на любой стадии диагностики сколиоза», – утверждает руководитель амбулаторного Центра консервативного лечения сколиоза Дина Олеговна Рыбка.
Лечение сколиоза требует врачебного контроля каждые 3-6 месяцев: при необходимости нужно проводить рентгенографию позвоночника и корректировать программу реабилитации.
В амбулаторном Центре консервативного лечения сколиоза разработана система онлайн-мониторинга пациентов, состоящих на учёте, что очень удобно для жителей отдалённых от Санкт-Петербурга регионов Российской Федерации. Но такой формат лечения возможен лишь при условии, когда первичная консультация была очной и пациент прошёл обучение комплексным лечебным методикам у специалистов НМИЦ.
Радикальным и иногда единственным эффективным методом лечения тяжелых форм деформации является хирургическое вмешательство.
Операции по исправлению сколиотических деформаций на высшем уровне делают высококвалифицированные специалисты НМИЦ детской травматологии и ортопедии им. Г. И. Турнера в г. Пушкине. В Центре есть лаборатории и современное оборудование. Все способы коррекции идиопатического сколиоза позвоночника, разработанные специалистами Центра, защищены патентами на изобретения РФ. Операции проводятся с применением многоопорных транспедикулярных металлоконструкций, которые позволяют полностью осуществить коррекцию деформации, выполнить истинную деротацию тел позвонков на вершине искривления и сохранить достигнутый результат в послеоперационном периоде. Хирургические вмешательства проводятся с применением навигационного оборудования, которое позволяет увеличить точность установки транспедикулярных винтов в 1,3-1,7 раза и исключает развитие возможных осложнений.
Операции проводятся с применением многоопорных транспедикулярных металлоконструкций, которые позволяют полностью осуществить коррекцию деформации, выполнить истинную деротацию тел позвонков на вершине искривления и сохранить достигнутый результат в послеоперационном периоде. Хирургические вмешательства проводятся с применением навигационного оборудования, которое позволяет увеличить точность установки транспедикулярных винтов в 1,3-1,7 раза и исключает развитие возможных осложнений.
Результаты хирургического лечения идиопатического сколиоза
id·i·o·path·ic ˌi-dē-ə-ˈpa-thik
1
: возникающие спонтанно или по неясной или неизвестной причине : первичная
идиопатическая эпилепсия
2
: индивидуальная
идиопатически
ˌi-dē-ə-ˈpa-thi-k(ə-)lē
наречие
Идиопатический Присоединяется к сочетающейся форме идио- (от греческого идиос , что означает «свой собственный» или «частный») с -патический , форма, которая предполагает последствия болезни. Комбинированная форма идио- обычно встречается в технических терминах. Примеры включают идиографический , что означает «относящийся к чему-то конкретному, индивидуальному или уникальному»; идиолект , что означает «язык или речевой образ одного человека в определенный период жизни»; и идиотип , что означает «молекулярная структура и конформация антитела, придающая ему антигенную специфичность». Более распространенный идио- слово идиосинкразия , которое чаще всего относится к необычному способу поведения или мышления человека, или к необычной части или особенности чего-либо.
Комбинированная форма идио- обычно встречается в технических терминах. Примеры включают идиографический , что означает «относящийся к чему-то конкретному, индивидуальному или уникальному»; идиолект , что означает «язык или речевой образ одного человека в определенный период жизни»; и идиотип , что означает «молекулярная структура и конформация антитела, придающая ему антигенную специфичность». Более распространенный идио- слово идиосинкразия , которое чаще всего относится к необычному способу поведения или мышления человека, или к необычной части или особенности чего-либо.
Недавние примеры в Интернете Без метотрексата многие юношеские идиопатические больных артритом больше не могли держать карандаш или печатать на компьютере. Соня Шарпстафф, писатель, Los Angeles Times , 11 июля 2022 г. Его препарат-кандидат для лечения идиопатического легочного фиброза был первым, который был обнаружен и разработан с использованием ИИ, и в настоящее время он проходит первую фазу испытаний. Калум Чейс, Forbes , 6 июня 2022 г. Insilico уже проводит первоначальные клинические испытания на людях одного препарата, разработанного с помощью искусственного интеллекта, — соединения, предназначенного для лечения хронического заболевания легких 9.0029 идиопатический легочный фиброз. Джереми Кан, Fortune , 27 мая 2022 г. Ее друзья не приспособились к факту ее болезни — идиопатический легочный фиброз ухудшает объем ее легких — и это проявляется в унизительной пугливости и избегании.
Соня Шарпстафф, писатель, Los Angeles Times , 11 июля 2022 г. Его препарат-кандидат для лечения идиопатического легочного фиброза был первым, который был обнаружен и разработан с использованием ИИ, и в настоящее время он проходит первую фазу испытаний. Калум Чейс, Forbes , 6 июня 2022 г. Insilico уже проводит первоначальные клинические испытания на людях одного препарата, разработанного с помощью искусственного интеллекта, — соединения, предназначенного для лечения хронического заболевания легких 9.0029 идиопатический легочный фиброз. Джереми Кан, Fortune , 27 мая 2022 г. Ее друзья не приспособились к факту ее болезни — идиопатический легочный фиброз ухудшает объем ее легких — и это проявляется в унизительной пугливости и избегании. Ловия Гьяркье, The Hollywood Reporter , 21 мая 2022 г. В одном примере 6-летней девочке, у которой начала развиваться грудь, сделали МРТ и УЗИ брюшной полости, чтобы проверить наличие опухолей, прежде чем ей объявили случай 9.0029 идиопатический раннее половое созревание. Washington Post , 28 марта 2022 г. Систематические обзоры этой информации, анализ идиопатических случаев респираторных заболеваний, возникших в больницах не только в Ухане, но и в близлежащих общинах... А. Крис Гаджилан, CNN , 19 сентября 2021 г. Биотехнологический стартап, запущенный в 2021 году, занимается разработкой высокоточных лекарств для онкологии и идиопатический легочный фиброз. Майк Фриман, San Diego Union-Tribune , 8 февраля 2022 г.
Ловия Гьяркье, The Hollywood Reporter , 21 мая 2022 г. В одном примере 6-летней девочке, у которой начала развиваться грудь, сделали МРТ и УЗИ брюшной полости, чтобы проверить наличие опухолей, прежде чем ей объявили случай 9.0029 идиопатический раннее половое созревание. Washington Post , 28 марта 2022 г. Систематические обзоры этой информации, анализ идиопатических случаев респираторных заболеваний, возникших в больницах не только в Ухане, но и в близлежащих общинах... А. Крис Гаджилан, CNN , 19 сентября 2021 г. Биотехнологический стартап, запущенный в 2021 году, занимается разработкой высокоточных лекарств для онкологии и идиопатический легочный фиброз. Майк Фриман, San Diego Union-Tribune , 8 февраля 2022 г. В 1986 году, когда ей было 20 лет, матери-одиночке двоих детей поставили диагноз идиопатическая кардиомиопатия. Майкл Ропполо, CBS News , 17 сентября 2021 г. Узнать больше
В 1986 году, когда ей было 20 лет, матери-одиночке двоих детей поставили диагноз идиопатическая кардиомиопатия. Майкл Ропполо, CBS News , 17 сентября 2021 г. Узнать больше
Эти примеры предложений автоматически выбираются из различных онлайн-источников новостей, чтобы отразить текущее использование слова «идиопатический». Мнения, выраженные в примерах, не отражают точку зрения Merriam-Webster или ее редакторов. Отправьте нам отзыв.
Первое известное использование
1669, в значении, определенном в смысле 1
Путешественник во времени
Первое известное использование идиопатический был в 1669 г.
Другие слова того же года
Музыкальная тема Джошуа Стэмпера ©2006 New Jerusalem Music/ASCAP
Получайте «Слово дня» на свой почтовый ящик!
-идион
идиопатический
идиофанический
Посмотреть другие записи поблизости
Ссылка на копию
идиопатический
id·io·путь·ic ˌid-ē-ə-ˈpath-ik
: возникающие спонтанно или по неясной или неизвестной причине : первичная
идиопатическая эпилепсия
идиопатическая тромбоцитопеническая пурпура
идиопатически
-ˈpath-i-k(ə-)lē
наречие
Britannica English: Перевод идиопатический для говорящих на арабском языке
Подпишитесь на крупнейший словарь Америки и получите тысячи дополнительных определений и расширенный поиск без рекламы!
Merriam-Webster без сокращений
См. Определения и примеры »
Определения и примеры »
Получайте ежедневно по электронной почте Слово дня!
Странные привычки и причуды
Прослушайте слово и напечатайте его. Сколько вы можете получить правильно?
ПРОЙДИТЕ ТЕСТ
Ежедневное задание для любителей кроссвордов.
TAKE THE QUIZ
идиопатических
Но худшая часть идиопатического ангионевротического отека , безусловно, это отек горла и языка.
Из Атлантики
В большинстве случаев это « идиопатический », что означает отсутствие очевидной причины.
Из новостей CBS
А если серьезно, идиопатическая бессонница, ухудшающаяся с возрастом, даже без дневного сна, требует решения и больших усилий, чтобы сделать правильный выбор.
От CNN
Одно заболевание, которое она часто лечит, — внутричерепная гипертензия.
Из Нью-Йорк Дейли Ньюс
И есть целый спектр расстройств, в том числе что-то под названием 9.0029 идиопатическая гиперсомния, которые еще недостаточно изучены.
Из NPR
Природа этого состояния — то, что оно идиопатическое — означает, что врачи действительно не знают, как его лечить или что его вызывает.
Из Атлантики
Идиопатическая внутричерепная гипертензия может быть обнаружена случайно при обычном осмотре глаз или проявляться неспецифическими симптомами, такими как головные боли и проблемы со зрением.
Из Нью-Йорк Дейли Ньюс
Я бы хотел, чтобы вы прислали мне имя человека, у которого идиопатический легочный фиброз.
От местного канала CBS
Идиопатический легочный фиброз — хроническое и в конечном итоге смертельное заболевание легких, характеризующееся прогрессирующим снижением способности дышать.
Из журнала Slate
Наконец, некоторые случаи являются идиопатическими , то есть у них нет очевидной причины.
Из журнала Slate
Она разработала идиопатическая легочная гипертензия, при которой кислород не усваивается организмом должным образом и заставляет сердце работать сверхурочно.
Из новостей CBS
Честно говоря, никакие два человека с идиопатическим ангионевротическим отеком не будут одинаково реагировать на лекарства, поэтому лечить это заболевание очень трудно.
Из Атлантики
Мой официальный диагноз был идиопатическая вирусная кардиомиопатия.
Из Атлантики
Когда это происходит как идиопатическое событие при отсутствии каких-либо других сердечно-сосудистых аномалий вызывает водянку плода с последующей внутриутробной или неонатальной гибелью.
Из Кембриджского корпуса английского языка
Перед признанием этого состояния идиопатическим целесообразно исключить патологические причины инверсии.
Из Кембриджского корпуса английского языка
Эти примеры взяты из корпусов и источников в Интернете. Любые мнения в примерах не отражают мнение редакторов Кембриджского словаря, издательства Кембриджского университета или его лицензиаров.
Любые мнения в примерах не отражают мнение редакторов Кембриджского словаря, издательства Кембриджского университета или его лицензиаров.
на Китайский (традиционный)
特發的,自發的,原因不明的(疾病)…
Подробнее
на китайском (упрощенном)
特发的,自发的,原因不明的(疾病)…
Подробнее
Нужен переводчик?
Получите быстрый бесплатный перевод!
Как произносится идиопатический ?
идиолект
идиома
идиоматический
идиоматически
идиопатический
идиофон
идиосинкразия
своеобразный
идиот
Проверьте свой словарный запас с помощью наших веселых викторин по картинкам
