2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Как вы думаете, как много пьют россияне и как эта отечественная «традиция» соотносится с поведением жителей других стран?
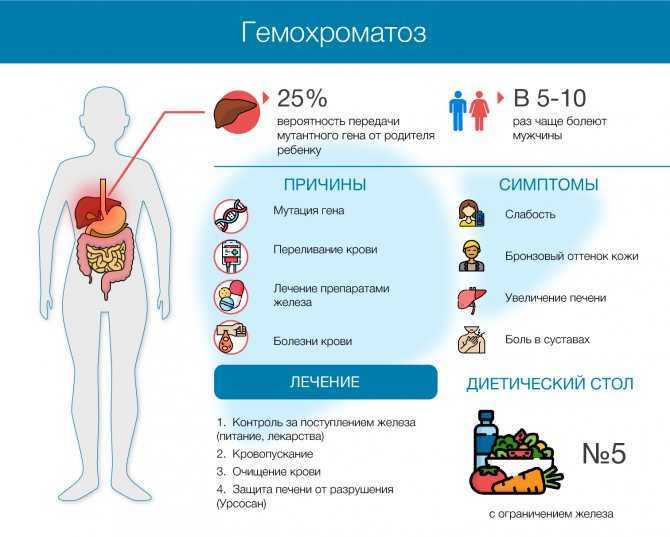
За последние 5 лет россияне стали выпивать меньше (с 15,1 литров до 12,8 литров абсолютного спирта на человека в год).
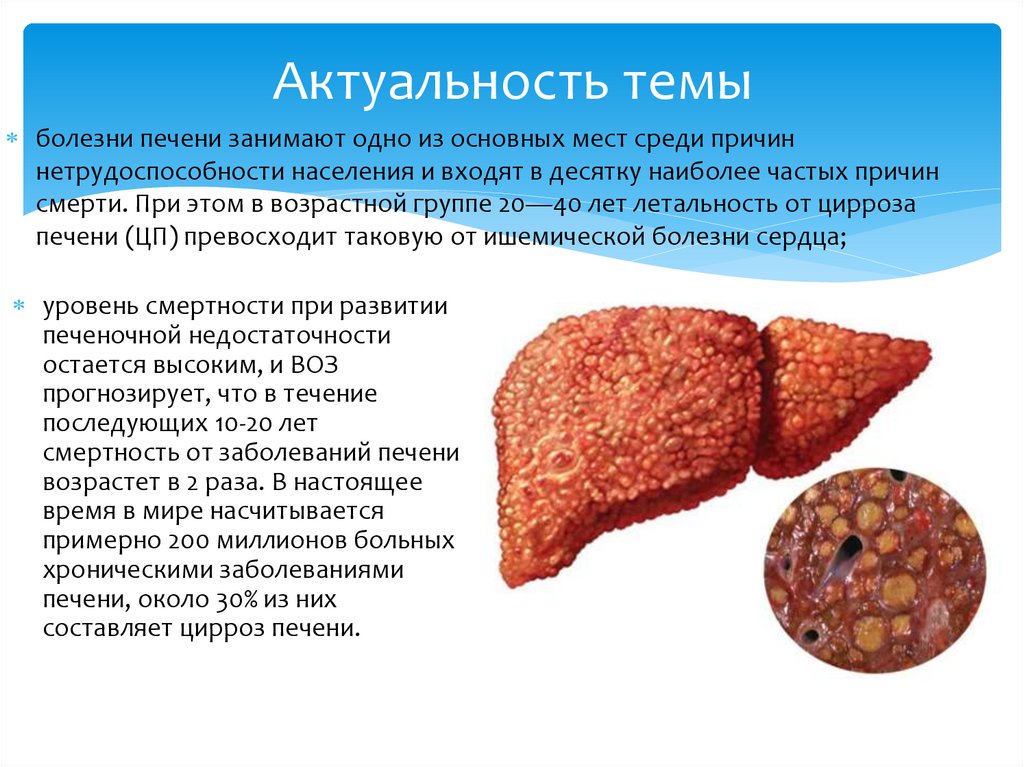
Но что такое 12,8 литров – много это или мало? Оказывается, достаточно много. Если посмотреть статистику 32 европейских стран, Россия оказывается на 8 месте (данные 2017 года).
Радует, что не на первом. Однако, с точки зрения склонностей к здоровому образу жизни, согласитесь, нам все еще есть куда «расти».
Кто в Европе потребляет больше всего спирта? Выяснилось, что это жители Литвы, принимающие 18,2 литра спирта в год. В перерасчете на 0,5л бутылки пива крепостью 5% это 728 бутылок (или литр пива каждый день).1
Не секрет, что злоупотребление горячительными напитками – пагубная практика. И первым органом, принимающим удар, (это не новость!), является печень. Алкогольная болезнь печени – вот название заболевания. Спросите, что происходит в печени при этом заболевании?
Мужчины и женщины, ежедневно употребляющие более 40 и 20 граммов этанола соответственно, рискуют развитием жировой болезни печени.2
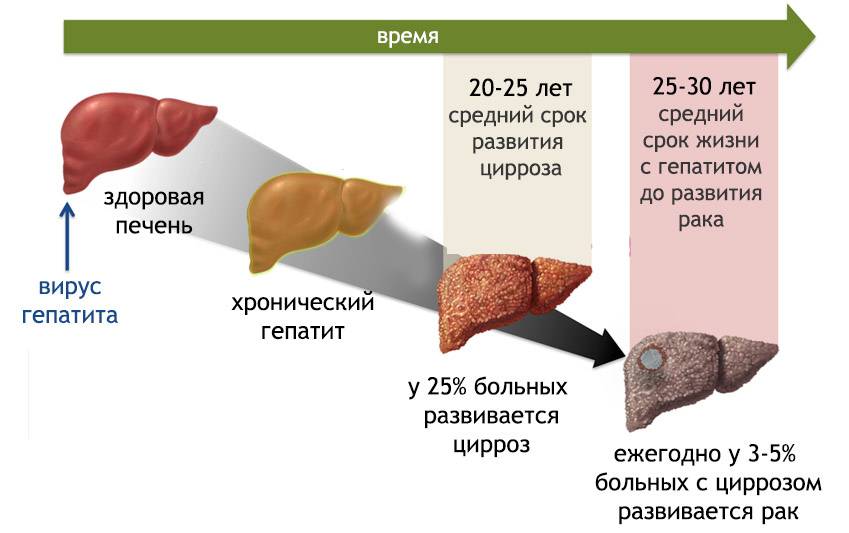
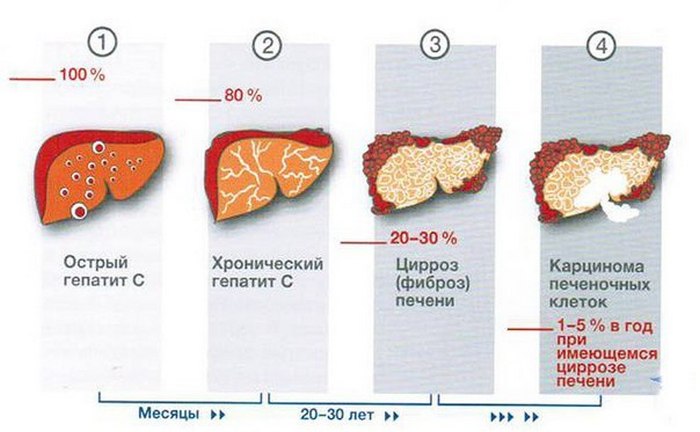
В зависимости от количества выпиваемого спиртного для формирования заболеваний достаточно от 5 до 10–12 лет. Под воздействием алкоголя повреждаются и гибнут гепатоциты, нарушаются окислительно-восстановительные процессы, происходит накопление токсичного продукта распада алкоголя — ацетальдегида, развивается воспаление и начинается замена печеночных клеток соединительной тканью. Печень увеличивается в размерах, может нарушаться ее функция Синтез соединительной ткани знаменует фиброз, который в свою очередь эволюционирует в цирроз печени – основную причину трансплантации данного органа.3
Печень увеличивается в размерах, может нарушаться ее функция Синтез соединительной ткани знаменует фиброз, который в свою очередь эволюционирует в цирроз печени – основную причину трансплантации данного органа.3
Вопросы, который рано или поздно встает перед каждым человеком, злоупотребляющим алкоголь:
• Как поддержать здоровье?
• Что делать, если за плечами уже большой опыт?
• Обратимы ли последствия?
Для начала нужно прекратить или ограничить объем потребляемого спирта. Как можно раньше. Лечение жировой болезни печени - процесс, требующий изменения образа жизни, дисциплины, упорства и работы с врачом, следования его рекомендациям.4
При условии полного отказа от спиртных напитков, сбалансированном питании, регулярном наблюдении у врача и следовании его рекомендациям на ранних стадиях заболевания прогноз может быть благоприятным.5
Среди терапевтических возможностей можно отметить применение эссенциальные фосфолипидов. Эссенциальные фосфолипиды встраиваются в поврежденные мембраны клеток печени и способствуют их регенерации. Такое действие направлено против воспаления и способствует задержке образования соединительной ткани
6. Однако важно помнить, что для лечения жировой болезни печени необходим комплексный подход с изменением стиля жизни при регулярном наблюдении и согласовании терапии с врачом.
Эссенциальные фосфолипиды встраиваются в поврежденные мембраны клеток печени и способствуют их регенерации. Такое действие направлено против воспаления и способствует задержке образования соединительной ткани
6. Однако важно помнить, что для лечения жировой болезни печени необходим комплексный подход с изменением стиля жизни при регулярном наблюдении и согласовании терапии с врачом.
вам также могут быть полезны
Влияние алкоголя на печень
Мужчины и женщины, ежедневно употребляющие более 40 и 20 граммов этанола соответственно, рискуют развитием алкогольной жировой болезни печени
Хронический вирусный гепатит
Хронический вирусный
гепатит — инфекционное заболевание, которое может быть вызвано рядом особых вирусов. Подробнее о диагнозе читайте в нашем материале
Подробнее о диагнозе читайте в нашем материале
Фосфолипиды
Фосфолипиды являются «кирпичиками», из которых состоят клетки печени. Однако под воздействием негативных факторов или на фоне заболеваний печени фосфолипидный баланс может быть нарушен...
Средство для печени №1 в мире*
Узнать о наличии
*по продажам за 2020 год согласно данным ООО Николас Холл Европа за 2020 год в 63 странах. Полный текст подтверждающего письма можно прочитать на официальном сайте Эссенциале® Форте Н. https://essentiale.ru/products/numberone
*по продажам за 2020 год согласно данным ООО Николас Холл Европа за 2020 год в 63 странах. Полный текст подтверждающего письма можно прочитать на официальном сайте Эссенциале® Форте Н. https://essentiale.ru/products/numberone
https://essentiale.ru/products/numberone
Показать источники
 Т. Ивашкина Москва 2015
Т. Ивашкина Москва 2015
 уд. П N011496/01).
уд. П N011496/01).
Cостояние печени играет жизненно важную роль для здоровья человека. Этот орган весом более килограмма выполняет множество задач. В одной клетке печени, гепатоците, протекает около 500 различных биохимических процессов1. В печени осуществляется распад и/или детоксикация вредных веществ, а также выведение их из организма. Кроме того, орган синтезирует важнейшие составные части биологических мембран — фосфолипиды2.
Клетки — основные строительные блоки человеческого организма. Они, в свою очередь, не могут существовать без жиров и фосфолипидов, образующих наружную мембрану, «стенку» клетки, которая удерживает внутри нее цитоплазму. Мембрана представляет собой два слоя фосфолипидов, которые состоят из гидрофильной «головки», притягивающейся к воде, и гидрофобного, то есть водоустойчивого «хвоста». «Головки» двух рядов фосфолипидов обращены наружу, к жидкости, а «хвосты» скрепляются друг с другом, обеспечивая клеточным стенкам высокую прочность2.
Мембрана представляет собой два слоя фосфолипидов, которые состоят из гидрофильной «головки», притягивающейся к воде, и гидрофобного, то есть водоустойчивого «хвоста». «Головки» двух рядов фосфолипидов обращены наружу, к жидкости, а «хвосты» скрепляются друг с другом, обеспечивая клеточным стенкам высокую прочность2.
Фосфолипиды выполняют структурную функцию, поддерживая клеточный каркас, участвуют в процессах молекулярного транспорта, ферментативных и других, не менее значимых процессах. Любое нарушение их деятельности может иметь самые серьезные последствия2.
Клетки печени, гепатоциты, составляют до 70 - 85% массы органа. Они несут основную ответственность за деятельность печени, участвуя в таких процессах, как:
Клеточная стенка гепатоцитов, как и любых других клеток, состоит из фосфолипидов, обеспечивающих ее полноценное функционирование. Однако, к сожалению, она уязвима. Воздействие негативных факторов, например, некоторых лекарственных препаратов, токсичных веществ и особенно алкоголя и даже несбалансированного рациона приводит к нарушению внутриклеточного обмена и гибели гепатоцитов. Так развиваются различные заболевания печени1.
Проблемы с печенью прежде всего связаны с хронической интоксикацией, которая, в свою очередь, может быть вызвана различными заболеваниями и состояниями. К ним относится хронический прием алкоголя, сахарный диабет 2 типа, экологическая интоксикация, «химизация» пищи и быта, неблагоприятное действие лекарств и другие факторы. Все они способствуют развитию оксидативного стресса вследствие нарушения адекватной работы антиоксидантных механизмов. Постепенно на фоне хронического негативного влияния происходит деструкция клеточных мембран, белков и ДНК, нарушается работа клетки.
Итогом длительной интоксикации является триада: перекисное окисление липидов (окислительная их деградация, происходящая под действием свободных радикалов), накопление в клетках печени жира более 5% от массы органа (стеатоз) и хроническое воспаление1.
Для лечения поражений печени различного происхождения широко применяются эссенциальные фосфолипиды (ЭФЛ). Их принципиальным отличием от обычных фосфолипидов является наличие дополнительной молекулы линолевой кислоты. Это позволяет ЭФЛ с легкостью восполнять дефекты клеточной мембраны, что увеличивает ее гибкость и нормализует функции. Именно наличие линолевой кислоты считается наиболее важным отличием ЭФЛ от классических фосфолипидов, например, лецитина, которое лежит в основе лечебных преимуществ эссенциальных фосфолипидов2.
В каком-то смысле назначение ЭФЛ можно назвать мембранной терапией, ведь их активность связана именно с клеточными стенками. Возможным же такое лечение стало благодаря соевым бобам, из которых и получают ценное вещество3.
Возможным же такое лечение стало благодаря соевым бобам, из которых и получают ценное вещество3.
Однолетнее растение семейства Бобовые на протяжении тысячелетий используется человеком. Упоминания о нем есть в книгах времен императора Шэн Нунг, царствовавшего в 2838 году до нашей эры1. Тогда соевые бобы считались одни из пяти «святых зерновых», без которых была невозможна жизнь на земле.
Сегодня известно около 800 видов соевых бобов. Они содержат 35 - 40% белков, 20 - 30% углеводов, 5 - 10% сопутствующих веществ (витамины, тритерпеновые сапонины, флавоноиды и т.д.), а также 12 - 18% жиров. Масла, входящие в состав бобов, на 90 - 95% состоят из глицеридов жирных кислоты, в частности, олеиновой и линолевой. В процессе переработки сырого масла удается получить 30 - 45% соевого лецитина (фосфатидилхолина), который и является «целевым продуктом», используемым в фармацевтической промышленности для создания препаратов, проявляющих гепатопротекторный эффект.
Получаемые из соевых бобов фосфатидилхолины представляют собой типичный липидный двойной слой, состоящий из гидрофильной «головки» и гидрофобного «хвоста» и являющийся основным структурным компонентом биологических мембран. Эссенциальные фосфолипиды легко заменяют эндогенные, то есть, «собственные» фосфолипиды организма, которые оказались по тем или иным причинам повреждены, встраиваясь в клеточную мембрану. При этом ЭФЛ могут поступать в организм как перорально, в виде твердых лекарственных форм (капсулы), так и внутривенно, с инъекционным раствором высокой степени очистки4.
Кстати, название «эссенциальные фосфолипиды» зарегистрировано только для препаратов, где содержится не менее 75% фосфатилхолина. Примеромлекарственного средства, содержащего ЭФЛ в высокой концентрации — Эссенциале Форте Н. В 1 капсуле Эссенциале форте Н содержится 76% фосфатидилхолина3.
Встраивание эссенциальных фосфолипидов в поврежденные мембраны гепатоцитов обеспечивает восстановление нормальных мембранных структур, что, в свою очередь приводит к комплексному терапевтическому эффекту. Какое же действие оказывают ЭФЛ? Прежде всего, они проявляют протективные (защитные) и регенеративные свойства в отношении клеток печени1. При этом поражение печени может быть вызвано самыми различными факторами, среди которых токсические, воспалительные, аллергические, обменные и иммунологические реакции1.
Какое же действие оказывают ЭФЛ? Прежде всего, они проявляют протективные (защитные) и регенеративные свойства в отношении клеток печени1. При этом поражение печени может быть вызвано самыми различными факторами, среди которых токсические, воспалительные, аллергические, обменные и иммунологические реакции1.
Доказано, что ЭФЛ защищают гепатоциты при повреждениях, связанных с действием различных химических веществ, алкоголя, наркотических препаратов, цитостатиков, которые применяются для лечения онкологических заболеваний, ионизирующего излучения и так далее1.
Механизм действия ЭФЛ сродни действию омега 3-6-полиненасыщенных жирных кислот (ПНЖК), поскольку первые представляют собой по сути природную форму существования вторых. Омега 3-6-ПНЖК — эссенциальные жиры, снижающие риск ряда заболеваний, в том числе сердечно-сосудистых и диабета. Они не синтезируются в организме, и должны ежедневно поступать в организм в количестве 2 г омега-3 и 6 граммов омега-6 ПНЖК. Однако красные сорта рыбы, грецкие орехи, растительные масла, соевые бобы, где содержатся в большом количестве эти кислоты, высококалорийны, что ограничивает их употребление5.
Однако красные сорта рыбы, грецкие орехи, растительные масла, соевые бобы, где содержатся в большом количестве эти кислоты, высококалорийны, что ограничивает их употребление5.
Препараты, содержащие ЭФЛ, например, Эссенциале форте Н, могут широко применяться для восполнения диетического дефицита полиненасыщенных жирных кислот, не увеличивая калорийность рациона6. А какую важную роль они играют при заболеваниях, связанных с нарушением обмена жиров!
Эссенциальные фосфолипиды принимают участие в транспорте холестерина в плазме и тканях, а также образовании липопротеинов высокой и низкой плотности (ЛПВП и ЛПНП) 7. Напомним, что именно с повышением уровня ЛПНП и триглицеридов и снижением содержания ЛПВП связано одно из самых опасных заболеваний — атеросклероз.
ЭФЛ обеспечивают так называемую системную мобилизацию холестерина и его утилизацию на всех этапах метаболизма за счет ряда процессов, в том числе:
 8
8В состав желчи входят желчные кислоты (около 70%) и ЭФЛ (фосфатидилхолин, составляет 22% желчи)9. У здоровых людей ЭФЛ обеспечивают растворимость холестерина. Если же соотношение желчных кислот и ЭФЛ нарушается, кристаллы холестерина могут выпадать в осадок, вследствие чего развивается желчнокаменная болезнь (ЖКБ).
Как известно, до 90% желчных камней являются преимущественно холестериновыми, состоящими как минимум на 70% из холестерина10. Увеличение выброса в желчь холестерина, приводящее к камнеобразованию, может происходить вследствие несбалансированности рациона и его насыщения животными жирами. Важным фактором риска ЖКБ считается и экологическое загрязнение, приводящее к хронической интоксикации организма и, как следствие, увеличению потребности в антиоксидантах и ЭФЛ, необходимых для связывания токсических веществ. Если запасы ЭФЛ и антиоксидантов не пополняются, функция клеточных мембран нарушается, и организм начинает накапливать холестерин, чтобы сохранить структуру клеточной стенки, запуская процесс камнеобразования11, 12.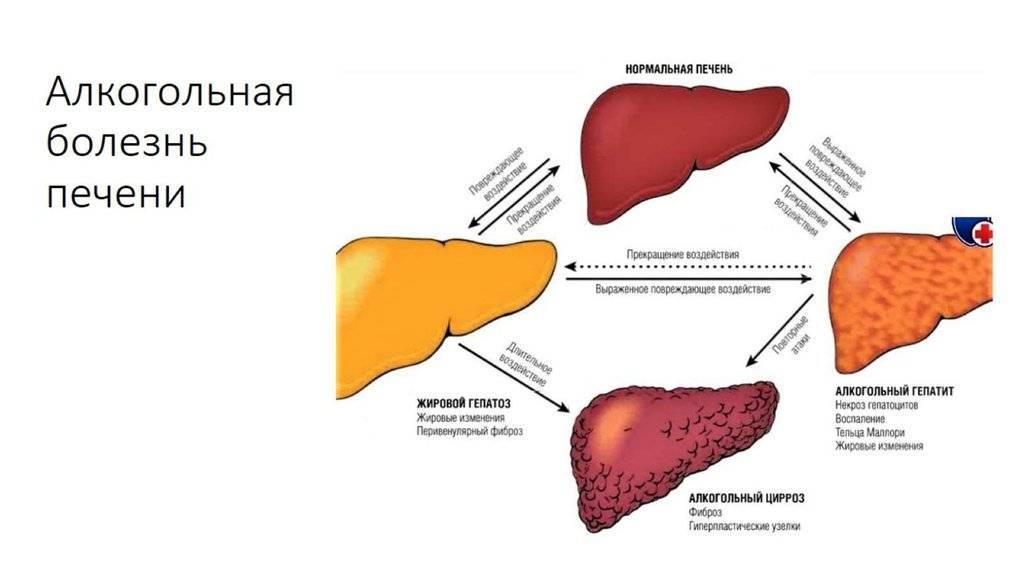
К группе повышенного риска ЖКБ относятся лица, злоупотребляющие алкоголем. Профилактическое назначение препаратов ЭФЛ тем, кто испытывает высокую нагрузку токсинами или алкоголем, компенсирует дефицит фосфолипидов и препятствует камнеобразованию12.
Важный эффект ЭФЛ достигается благодаря их способности улучшать обмен липидов. Он особенно актуален при лечении неалкогольной жировой болезни печени (НАЖБП), которая возникает вследствие избыточного накопления жиров в органе. Необходимо отметить, что распространенность этого заболевания постоянно растет, в том числе и у детей и подростков, особенно живущих в городах6. В РФ только у пациентов общей практики распространенность НАЖБП достигает 27%6!
На фоне заболевания развивается комплекс патологических нарушений, среди которых снижение чувствительности тканей к инсулину, повышение содержания инсулина в крови. Увеличивается масса висцерального жира, что приводит к ожирению и артериальной гипертензии. У больных часто развивается сахарный диабет 2 типа и гиперлипидемия — повышение уровня холестерина и триглицеридов в крови. Люди, страдающие НАЖБП, должны контролировать калорийность рациона, минимизировать поступление транс-жиров, холестерина и увеличить потребление полиненасыщенных липидов (более 10 граммов в сутки)7. В связи с высокой калорийностью содержащих ПНЖК продуктов особое значение приобретают препараты ЭФЛ, оказывающие выраженный терапевтический эффект.
У больных часто развивается сахарный диабет 2 типа и гиперлипидемия — повышение уровня холестерина и триглицеридов в крови. Люди, страдающие НАЖБП, должны контролировать калорийность рациона, минимизировать поступление транс-жиров, холестерина и увеличить потребление полиненасыщенных липидов (более 10 граммов в сутки)7. В связи с высокой калорийностью содержащих ПНЖК продуктов особое значение приобретают препараты ЭФЛ, оказывающие выраженный терапевтический эффект.
При жировой инфильтрации гепатоцитов, которая наблюдается у больных НАЖБП, препараты, содержащие эссенциальные фосфолипиды, способствуют13 снижению стресса митохондрий клеток, обусловленного избытком жирных кислот, уменьшению выраженности воспалительного процесса и нормализации жирового обмена за счет коррекции дислипидемии14. Назначение этих препаратов позволяет улучшить липидный состав крови, показатели перекисного окисления жиров и восстановить систему антиоксидантной защиты в целом6.
Клинически доказано, что эссенциальные фосфолипиды, например, в составе препарата Эссенциале форте Н, при НАЖБП улучшают течение и прогноз жировой инфильтрации печени, повышают чувствительность тканей к инсулину, нормализуют липидный профиль (то есть, способствуют снижению уровня «плохого» холестерина и триглицеридов) и к тому же уменьшают выраженность симптомов нарушений пищеварения.
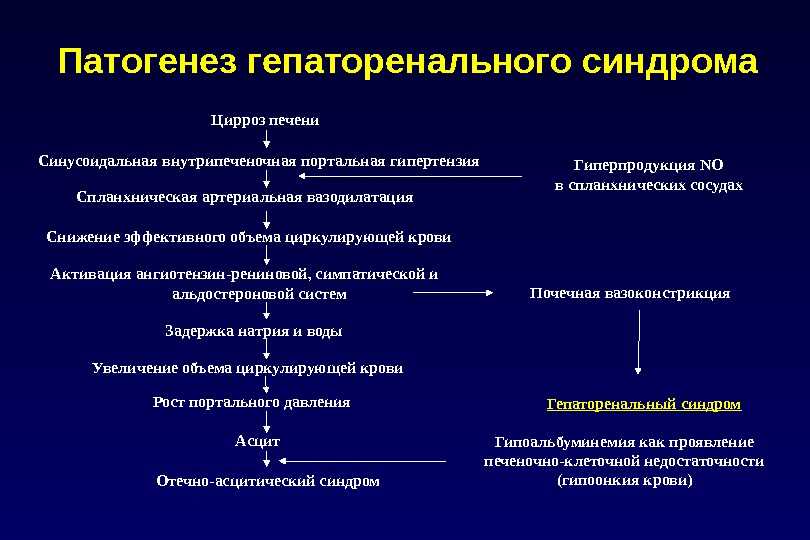
Не менее важным показанием к назначению эссенциальных фосфолипидов является алкогольная болезнь печени (АБП). Высокому риску развития заболевания подвергаются люди, которые ежедневно принимают 40-80 мл чистого этанола на протяжении 4-6 лет15. Алкоголь богат «легкими» углеводными калориями, которые постепенно вызывают жировую дегенерацию внутренних органов. Кроме того, он способствует развитию нарушения кровообращения органа. При хронической алкогольной интоксикации на фоне оксидативного стресса происходит некроз гепатоцитов, развивается хронический воспалительный процесс и фиброз печени. Механизм развития последнего во многом обусловлен активацией так называемых звездчатых клеток. В норме они находятся в состоянии покоя, а при повреждении гепатоцитов «просыпаются» и становятся способными к интенсивному делению в участках воспаления16. В результате ткань печени разрастается, и в дальнейшем этот процесс часто заканчивается циррозом.
Механизм развития последнего во многом обусловлен активацией так называемых звездчатых клеток. В норме они находятся в состоянии покоя, а при повреждении гепатоцитов «просыпаются» и становятся способными к интенсивному делению в участках воспаления16. В результате ткань печени разрастается, и в дальнейшем этот процесс часто заканчивается циррозом.
Назначение эссенциальных фосфолипидов при алкогольном поражении печени позволяет связать активные формы алкоголя, которые образуются при поступлении высоких доз алкоголя и «запускают» механизм оксидативного стресса. Благодаря высокой биодоступности и возможности внедряться в клеточные мембраны гепатоцитов ЭФЛ способствуют удалению свободных радикалов и восстанавливают структуру клеточной стенки. Кроме того, ЭФЛ оказывают антифибротическое действие, подавляя активацию звездчатых клеток печени и останавливая патологический процесс развития фиброза17.
ЭФЛ можно назвать универсальным средством, оказывающим противовоспалительное, антифибротическое действие, а также предотвращающим гибель клеток печени18. Эти возможности обеспечивают эффективность при хронических гепатитах, циррозе, жировой дистрофии печени, алкогольном гепатите и других нарушениях работы печени.
Эти возможности обеспечивают эффективность при хронических гепатитах, циррозе, жировой дистрофии печени, алкогольном гепатите и других нарушениях работы печени.
Цирроз — это заболевание печени на поздних стадиях, при котором здоровая ткань печени заменяется рубцовой тканью, а печень необратимо повреждается. Рубцовая ткань препятствует нормальной работе печени.
Многие типы заболеваний и состояний печени повреждают здоровые клетки печени, вызывая их гибель и воспаление. За этим следует восстановление клеток и, наконец, рубцевание тканей в результате процесса восстановления.
Рубцовая ткань блокирует кровоток через печень и замедляет способность печени перерабатывать питательные вещества, гормоны, лекарства и естественные токсины (яды). Он также снижает выработку белков и других веществ, вырабатываемых печенью.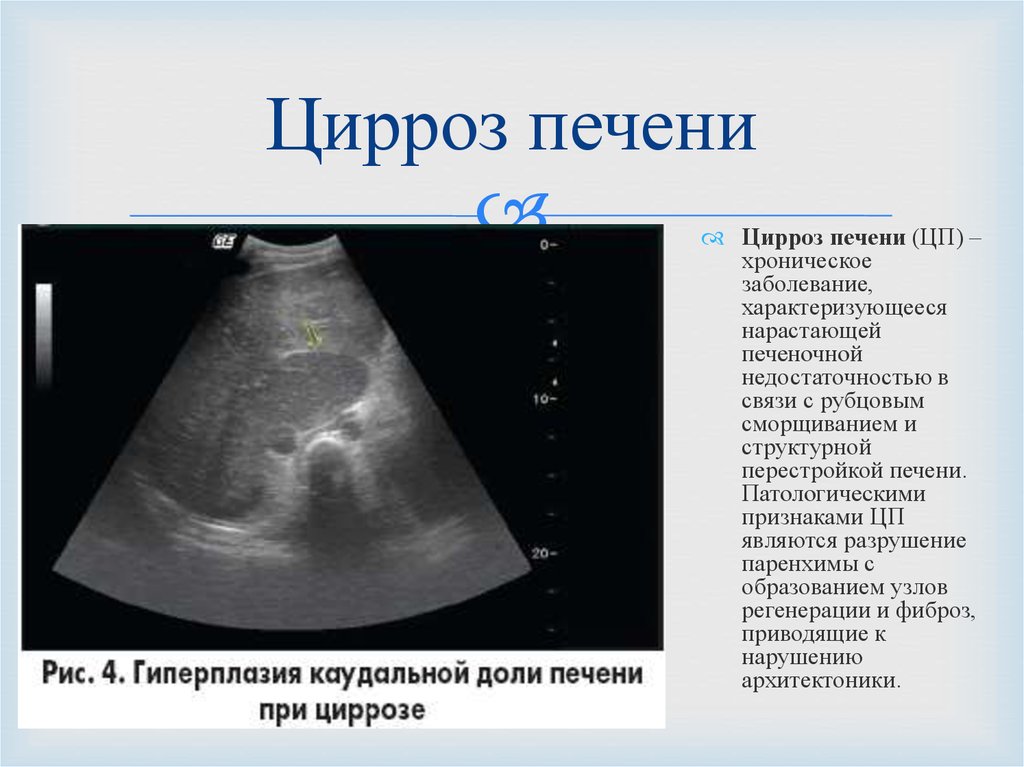 Цирроз в конечном итоге мешает печени работать должным образом. Поздняя стадия цирроза опасна для жизни.
Цирроз в конечном итоге мешает печени работать должным образом. Поздняя стадия цирроза опасна для жизни.
Ученые подсчитали, что цирроз печени поражает примерно одного из 400 взрослых в США. Он поражает примерно 1 из 200 взрослых в возрасте от 45 до 54 лет, возрастная группа, наиболее часто страдающая от цирроза. Цирроз ежегодно вызывает около 26 000 смертей в США и является седьмой по значимости причиной смерти в США среди взрослых в возрасте от 25 до 64 лет.
У вас больше шансов заболеть циррозом печени, если вы:
Нет, цирроз печени — это не рак. Однако у большинства людей с раком печени имеется цирроз. Если у вас цирроз, у вас повышенный риск рака печени. Если у вас есть гепатит В или гепатит С, у вас повышенный риск развития рака печени, поскольку эти заболевания часто приводят к циррозу. Любая причина заболевания печени может привести к циррозу, что увеличивает вероятность рака печени. (Даже если у вас гепатит В или жировая болезнь печени без цирроза, вы подвержены повышенному риску рака печени.)
Однако у большинства людей с раком печени имеется цирроз. Если у вас цирроз, у вас повышенный риск рака печени. Если у вас есть гепатит В или гепатит С, у вас повышенный риск развития рака печени, поскольку эти заболевания часто приводят к циррозу. Любая причина заболевания печени может привести к циррозу, что увеличивает вероятность рака печени. (Даже если у вас гепатит В или жировая болезнь печени без цирроза, вы подвержены повышенному риску рака печени.)
Цирроз сам по себе не является наследственным (передающимся от родителей к ребенку) заболеванием. Однако некоторые заболевания, которые могут вызвать повреждение печени и привести к циррозу, являются наследственными заболеваниями.
Обычно нет. Если вам сказали, что у вас цирроз, значит, у вас поздняя стадия заболевания печени и уже нанесенный ущерб необратим. Существует множество заболеваний печени и осложнений заболеваний печени, которые могут привести к циррозу. Если ваше заболевание или осложнение печени выявлено на ранней стадии и успешно лечится, возможно, удастся замедлить или остановить прогрессирование заболевания.
Если ваше заболевание или осложнение печени выявлено на ранней стадии и успешно лечится, возможно, удастся замедлить или остановить прогрессирование заболевания.
Диагноз цирроза печени не означает, что у вас немедленное смертельное заболевание. Однако по мере того, как цирроз продолжается, образуется больше рубцов, а функция печени продолжает снижаться. В конце концов, ваша отказавшая печень может стать опасным для жизни состоянием. И все же есть надежда. Вы и ваша медицинская бригада обсудите, являетесь ли вы кандидатом на пересадку печени. Если это так, вы начнете процесс включения в национальный список реципиентов трансплантата печени.
Симптомы цирроза печени зависят от стадии заболевания. На начальных стадиях у вас может не быть никаких симптомов. Если у вас есть симптомы, некоторые из них носят общий характер и могут быть легко приняты за симптомы многих других болезней и болезней.
Ранние симптомы и признаки цирроза включают:
По мере ухудшения функции печени появляются другие, более часто распознаваемые симптомы цирроза, в том числе:
Да, цирроз печени может быть болезненным, особенно по мере ухудшения состояния. О боли сообщают до 82% людей с циррозом печени, и более половины из них говорят, что их боль носит длительный (хронический) характер.
Большинство людей с заболеваниями печени жалуются на боль в животе. Боль в самой печени может ощущаться как тупая пульсирующая боль или колющее ощущение в правой верхней части живота прямо под ребрами. Общая боль и дискомфорт в животе также могут быть связаны с отеком из-за задержки жидкости и увеличением селезенки и печени, вызванным циррозом печени.
Боль может быть вызвана как заболеваниями, которые приводят к циррозу печени, так и/или цирроз может усиливать боль от существующих заболеваний. Например, если у вас неалкогольная жировая болезнь печени и ожирение, у вас также может быть остеоартрит, а цирроз печени усугубляет боль в костях и суставах. Цирроз также вызывает воспалительное состояние во всем теле. Воспаление и реакция вашего организма на воспаление могут вызвать общую боль.
Цирроз также вызывает воспалительное состояние во всем теле. Воспаление и реакция вашего организма на воспаление могут вызвать общую боль.
Наиболее частыми причинами цирроза печени являются:
Все, что повреждает печень, может привести к циррозу. Другие причины включают:


Изменения при заболеваниях печени, приводящие к циррозу, носят постепенный характер. Клетки печени повреждаются, и если повреждение – по какой бы то ни было причине – продолжается, клетки печени начинают умирать. Со временем рубцовая ткань заменяет поврежденные клетки печени, и печень не может функционировать должным образом.
Существует множество осложнений цирроза печени. Поскольку цирроз печени развивается в течение многих лет, некоторые из этих осложнений могут быть вашими первыми заметными признаками и симптомами заболевания.
Портальная гипертензия: Это наиболее распространенное серьезное осложнение. Портальная гипертензия — это повышение давления в воротной вене (крупном кровеносном сосуде, который несет кровь от органов пищеварения к печени). Это повышение давления вызвано блокировкой кровотока через печень в результате цирроза. Когда кровоток по венам частично блокируется, вены в пищеводе, желудке или кишечнике могут увеличиться (состояние, называемое варикозным расширением вен). По мере повышения давления в этих венах вены могут кровоточить или даже лопаться, вызывая сильное внутреннее кровотечение.
Портальная гипертензия — это повышение давления в воротной вене (крупном кровеносном сосуде, который несет кровь от органов пищеварения к печени). Это повышение давления вызвано блокировкой кровотока через печень в результате цирроза. Когда кровоток по венам частично блокируется, вены в пищеводе, желудке или кишечнике могут увеличиться (состояние, называемое варикозным расширением вен). По мере повышения давления в этих венах вены могут кровоточить или даже лопаться, вызывая сильное внутреннее кровотечение.
Дополнительные осложнения портальной гипертензии включают:
 Это разновидность почечной недостаточности.
Это разновидность почечной недостаточности. Гиперспленизм: Гиперспленизм — гиперактивность селезенки. Это состояние вызывает быстрое и преждевременное разрушение клеток крови.
Инфекции: Цирроз печени повышает риск заражения и борьбы с серьезными инфекциями, такими как бактериальный перитонит (инфекция ткани, выстилающей внутреннюю стенку брюшной полости).
Недоедание : Ваша печень перерабатывает питательные вещества. Поврежденная печень затрудняет это и приводит к потере веса и общей слабости.
Рак печени: Большинство людей, у которых развивается рак печени, страдают циррозом печени.
Печеночная недостаточность: Многие заболевания и состояния вызывают печеночную недостаточность, включая цирроз печени. Как следует из названия, печеночная недостаточность возникает, когда ваша печень работает недостаточно хорошо, чтобы выполнять свои многочисленные функции.
Ваш лечащий врач сначала спросит о вашей истории болезни и употреблении безрецептурных и отпускаемых по рецепту лекарств. Они также спросят о любых добавках или растительных продуктах, которые вы можете принимать. Ваш врач может заподозрить у вас цирроз печени, если вы долгое время употребляли алкоголь, инъекционные наркотики или имели гепатит B или C и у вас есть симптомы, перечисленные в этой статье.
Для диагностики цирроза печени ваш врач проведет медицинский осмотр и может назначить один или несколько из следующих тестов:

Кроме того, другие анализы крови будут включать общий анализ крови для выявления признаков инфекции и анемии, вызванных внутренним кровотечением, и тест на вирусный гепатит для проверки на гепатит B или C.

Если у вас диагностирован цирроз печени, у вас уже прошли ранние стадии заболевания печени. Наличие цирроза означает, что в вашей печени есть рубцовая ткань, потому что она была повреждена.
Специалисты по заболеваниям печени и исследователи разработали множество различных систем оценки для прогнозирования исхода и руководства лечением хронического заболевания печени. Некоторые специфические заболевания печени также имеют свои собственные системы оценки. Однако не каждое заболевание печени имеет систему оценки, и если у вас одновременно более одного заболевания печени, системы оценки не существует.
По этим причинам, возможно, легче говорить о циррозе печени в соответствии с системой классификации, которую вы, скорее всего, услышите от своего лечащего врача.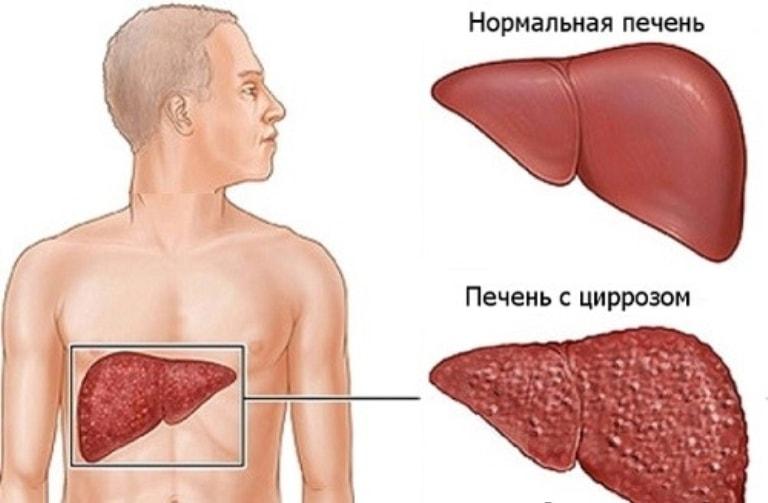 Он или она может сослаться на то, что у вас либо компенсированный, либо декомпенсированный цирроз печени.
Он или она может сослаться на то, что у вас либо компенсированный, либо декомпенсированный цирроз печени.
Компенсированный цирроз означает, что у вас есть цирроз, но у вас еще нет заметных симптомов (у вас нет симптомов). Ваша лабораторная работа и результаты визуализации могут быть нормальными. Биопсия печени может быть единственным способом подтверждения диагноза цирроза. Медиана выживаемости у пациентов с компенсированным циррозом составляет примерно 9-12 лет. (Медиана — это средняя точка в наборе чисел, поэтому число особей, проживших менее 9–12 лет, равно количеству особей, выживших за этот временной диапазон.)
Декомпенсация цирроза печени означает, что ваш цирроз печени ухудшился до такой степени, что у вас появились заметные симптомы. Ваш лечащий врач распознает ваше состояние на основании истории болезни, физических и лабораторных данных. У вас есть как минимум одно осложнение, которое включает желтуху, асцит, печеночную энцефалопатию, гепаторенальный синдром, варикозное кровотечение или рак печени. Обычно вас госпитализируют для лечения. Медиана выживаемости у пациентов с декомпенсированным циррозом составляет примерно два года.
Обычно вас госпитализируют для лечения. Медиана выживаемости у пациентов с декомпенсированным циррозом составляет примерно два года.
Нет, цирроз печени неизлечим. Ущерб, уже нанесенный вашей печени, необратим. Однако, в зависимости от основной причины вашего цирроза печени, вы можете принять меры, чтобы не допустить ухудшения цирроза печени. Эти действия включают:
Следуйте другим советам, перечисленным в разделе «Профилактика» этой статьи.
Целями лечения цирроза печени являются:

Лечение зависит от того, что вызвало ваш цирроз печени, и степени повреждения.
Хотя цирроз печени неизлечим, лечение может отсрочить или остановить его развитие и уменьшить количество осложнений.
Лечение причин цирроза печени:

Портальная гипертензия: Портальная гипертензия в основном является результатом хронического терминального заболевания печени.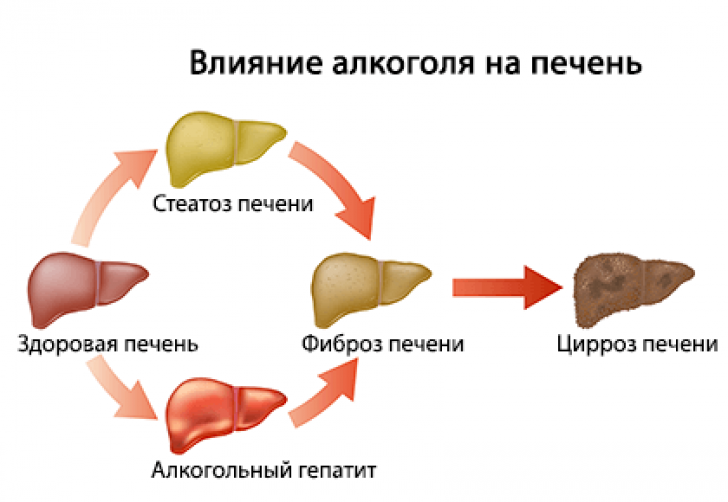 Лечение заключается в лечении его многочисленных осложнений. Лечение портальной гипертензии включает:
Лечение заключается в лечении его многочисленных осложнений. Лечение портальной гипертензии включает:
Бактериальный перитонит: Будут назначены антибиотики и инфузия белка (альбумина). Как правило, пациентов госпитализируют для лечения и наблюдения. После постановки диагноза бактериального перитонита будет назначен пероральный антибиотик для ежедневного применения, чтобы предотвратить рецидив инфекции.
Рак печени: Лечение зависит от стадии рака и других факторов. Можно попробовать один или несколько методов лечения. Варианты включают операцию по удалению части печени или всей печени (для замены новой печенью в рамках трансплантации печени) и нехирургические методы разрушения опухоли, включая абляцию, химиотерапию, таргетную терапию (лекарства нацелены на раковые гены или ткани). ), иммунотерапия и лучевая терапия (вводят шарики, испускающие излучение, в кровеносные сосуды, питающие опухоль).
Почечная недостаточность: Лечение может включать медикаментозное лечение, диализ и трансплантацию почки, в зависимости от причины и степени недостаточности.
Печеночная недостаточность: Лечение зависит от того, есть ли у вас острая или хроническая недостаточность. При хронической печеночной недостаточности изменение диеты и образа жизни включает отказ от употребления алкоголя и лекарств, наносящих вред печени; есть меньше красного мяса, сыра и яиц; похудения; управлять высоким кровяным давлением и диабетом и сокращать потребление соли.
Острые методы лечения печеночной недостаточности включают внутривенное введение жидкости для поддержания артериального давления, слабительные средства для выведения токсинов из организма и мониторинг уровня глюкозы в крови.
Если у вас острая или хроническая печеночная недостаточность, ваш педиатр может порекомендовать пересадку печени. Трансплантация печени может происходить от живого или умершего донора. Необходимо пересадить только часть донорской печени. Печень — единственный орган человека, способный к восстановлению.
Вам (реципиенту трансплантата печени) и человеку, жертвующему часть своей печени или трупной печени (печень умершего человека), необходимо пройти множество тестов. Если ваши врачи решат, что вам нужна пересадка печени, вы будете помещены в национальный список ожидания на трансплантацию печени, в котором перечислены пациенты по группе крови, размеру тела и степени тяжести терминальной стадии заболевания печени.
Если ваши врачи решат, что вам нужна пересадка печени, вы будете помещены в национальный список ожидания на трансплантацию печени, в котором перечислены пациенты по группе крови, размеру тела и степени тяжести терминальной стадии заболевания печени.
Проблемы с едой и напитками:
 Эти продукты могут содержать бактерии, которые могут вызвать серьезное заболевание.
Эти продукты могут содержать бактерии, которые могут вызвать серьезное заболевание. Здоровые привычки тела:
Здоровая печень:
Повреждения, уже нанесенные вашей печени, необратимы. Но ваша печень - большой орган. Если часть вашей печени все еще работает, вы можете замедлить прогрессирование заболевания, в зависимости от его причины. Например, если ваш цирроз печени вызван употреблением алкоголя, поговорите со своим врачом о том, как бросить пить. Если у вас ожирение или диабет, вам необходимо похудеть и контролировать уровень сахара в крови, чтобы уменьшить ущерб, причиняемый жировой болезнью печени.
Например, если ваш цирроз печени вызван употреблением алкоголя, поговорите со своим врачом о том, как бросить пить. Если у вас ожирение или диабет, вам необходимо похудеть и контролировать уровень сахара в крови, чтобы уменьшить ущерб, причиняемый жировой болезнью печени.
Вы и ваш поставщик медицинских услуг или команда будете работать вместе, чтобы определить, что вызывает ваш цирроз печени и какие осложнения могут возникнуть в результате вашего цирроза печени, и лечить их соответствующим образом.
Ожидаемая продолжительность жизни зависит от нескольких факторов, включая причину и тяжесть цирроза печени, вашу реакцию на лечение, наличие осложнений цирроза, ваш возраст и любые другие существующие общие проблемы со здоровьем. Спросите своего специалиста по заболеваниям печени о ожидаемой продолжительности вашей жизни, поскольку каждый человек уникален, с уникальными общими проблемами со здоровьем и конкретными проблемами со здоровьем печени.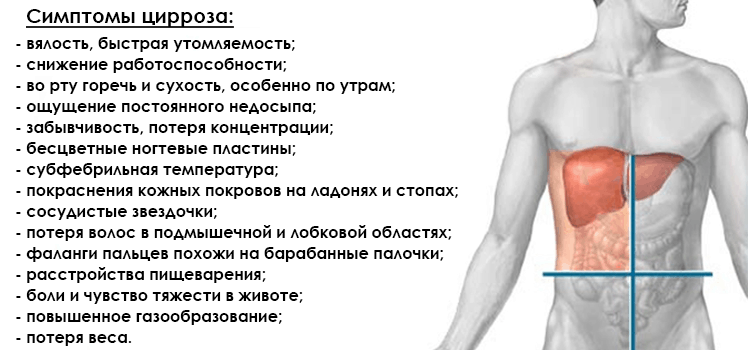
Если у вас запущенный цирроз печени, может быть показана трансплантация печени. Вы и ваши врачи обсудите, подходит ли вам этот вариант.
Шкала Чайлда-Туркотта-Пью (CTP), также известная как шкала Чайлда-Пью, представляет собой клиническую шкалу, которая сообщает вашим врачам, насколько серьезно заболевание печени, и прогнозирует ожидаемую выживаемость. Система оценки обеспечивает оценку наличия пяти клинических показателей (лабораторные значения билирубина, сывороточного альбумина и протромбинового времени, наличие асцита и печеночной энцефалопатии) и степени тяжести каждого из этих показателей.
| Child-Turcotte-Pugh Score | ||||||
|---|---|---|---|---|---|---|
| Class Status | Severity of Liver Disease | Two-Year Survival Rate | ||||
| Class A | Mild | 85% | ||||
| Класс B | Умеренный | 60% | ||||
| Class C | Searre | 35% | Searre | 35% | Searre | 35%.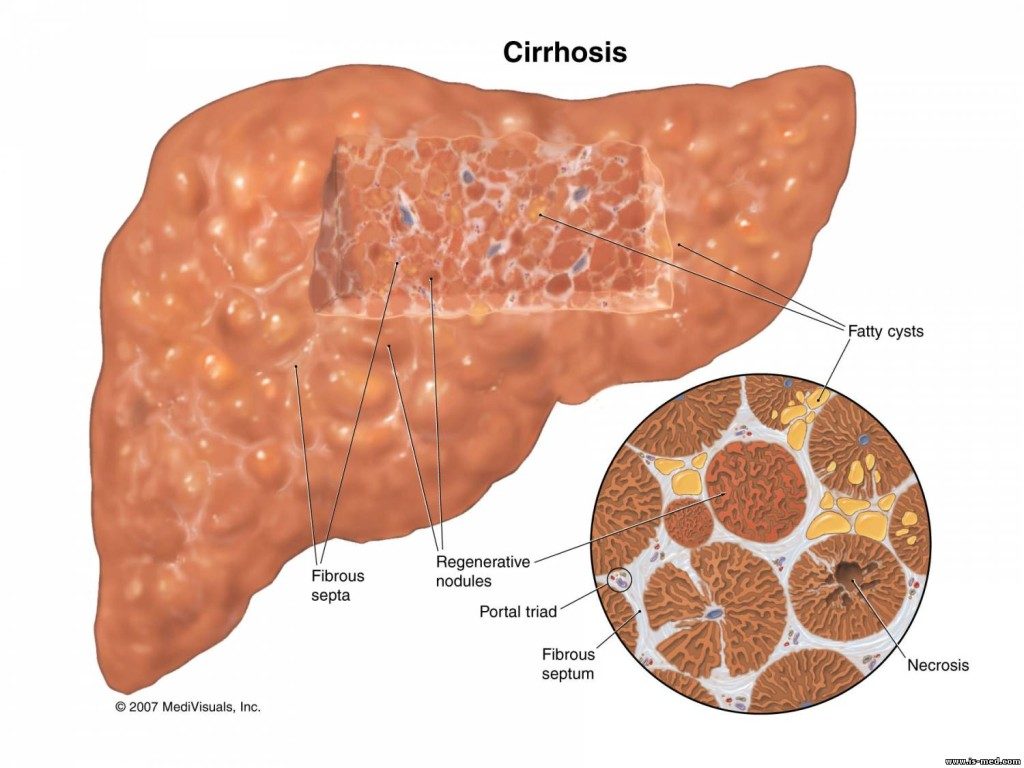 используется для оценки срочности трансплантации печени. Чем хуже функция вашей печени, тем выше ваш балл MELD и тем выше ваша позиция в списке трансплантатов. Шкала педиатрической терминальной стадии заболевания печени (PELD) похожа на MELD, но представляет собой систему оценки для детей в возрасте до 12 лет. используется для оценки срочности трансплантации печени. Чем хуже функция вашей печени, тем выше ваш балл MELD и тем выше ваша позиция в списке трансплантатов. Шкала педиатрической терминальной стадии заболевания печени (PELD) похожа на MELD, но представляет собой систему оценки для детей в возрасте до 12 лет. Жить сКогда мне следует позвонить по номеру 911 или обратиться в отделение неотложной помощи?Если у вас цирроз печени и вы испытываете следующие симптомы, позвоните по номеру 911:
Какие медицинские работники будут лечить мой цирроз печени?В зависимости от стадии вашего цирроза печени в вашем лечении могут участвовать разные медицинские работники. Медицинские работники, которые могут входить в состав вашей команды по уходу, включают:
Записка из Кливлендской клиники Цирроз печени является поздним результатом заболевания печени и его осложнений. Несмотря на то, что рубцы от болезней печени вызывают необратимые повреждения, все же можно прожить долгую жизнь. В зависимости от основной причины можно замедлить или остановить прогрессирование цирроза печени. Многие из причин и осложнений, которые приводят к циррозу, поддаются лечению или контролю. Если вы употребляете алкоголь, остановитесь. Если у вас жировая болезнь печени, не связанная с алкоголем, похудейте и контролируйте свои метаболические факторы риска. Если у вас диабет, убедитесь, что вы следуете рекомендациям вашего лечащего врача. Принимайте все лекарства для всех ваших заболеваний в соответствии с указаниями вашей медицинской бригады. Сделайте прививку от гепатита А и В. Если у вас терминальная стадия цирроза печени, не теряйте надежды. Вы и ваша медицинская бригада будете работать вместе, чтобы внимательно следить за вашим состоянием и поставить вас в список ожидания на получение донорской печени. Цирроз – симптомы и причиныОбзорЧто такое цирроз? Эксперт клиники Майо объясняетУзнайте больше о циррозе печени от гепатолога-трансплантолога Сумеры Ильяса, M.B.B.S. Я доктор Сумера Ильяс, гепатолог-трансплантолог из клиники Майо. В этом видео мы рассмотрим основы цирроза печени. Что это? Кто понял? Симптомы, диагностика и лечение. Ищете ли вы ответы для себя или кого-то, кого вы любите, мы здесь, чтобы предоставить вам самую лучшую доступную информацию. Проще говоря, цирроз – это рубцевание печени. Каждый раз, когда орган поврежден, он пытается восстановиться. И когда это происходит, образуется рубцовая ткань. По мере того, как в печени образуется больше рубцовой ткани, ей становится труднее функционировать. Цирроз обычно является результатом повреждения печени в результате таких состояний, как гепатит B или C, или хронического употребления алкоголя. Любое заболевание или состояние, поражающее печень, со временем может привести к циррозу печени. Около 2% взрослых американцев имеют заболевания печени и, следовательно, подвержены риску развития цирроза печени. Однако большему риску подвержены те, кто злоупотребляет алкоголем, люди с избыточным весом и больные вирусным гепатитом. Не у всех с этими факторами риска развивается цирроз печени. Это основные причины заболеваний печени. Широкий спектр других состояний и заболеваний также может вызывать цирроз печени. Некоторые включают воспаление и рубцевание желчных протоков, известное как первичный склерозирующий холангит; накопление железа в организме — то, что мы называем гемохроматозом; Накопление меди в печени, что является редким состоянием, называемым болезнью Вильсона; и воспаление собственной иммунной системы организма, повреждающее клетки печени, известное как аутоиммунный гепатит. Часто цирроз печени не проявляет никаких признаков или симптомов до тех пор, пока поражение печени не станет обширным. Когда симптомы действительно возникают, они могут сначала включать усталость, слабость и потерю веса, тошноту, кровоподтеки или легкое кровотечение, отек ног, ступней или лодыжек, зуд кожи, покраснение ладоней и паукообразные кровеносные сосуды на ладонях. твоя кожа. На более поздних стадиях у вас может развиться желтуха, то есть пожелтение глаз или кожи; желудочно-кишечное кровотечение; вздутие живота из-за скопления жидкости в животе; спутанность сознания или сонливость. Если вы заметили какой-либо из этих симптомов, вам следует поговорить с врачом. Поскольку на ранних стадиях заболевания у вас может не быть никаких симптомов, цирроз печени часто выявляют с помощью обычных анализов крови или осмотров. Если ваш врач обнаружит что-то подозрительное, могут потребоваться дополнительные анализы крови. Это может помочь определить, насколько обширен ваш цирроз, путем проверки функции печени, повреждения печени или выявления причин цирроза, таких как вирусы гепатита. Хотя повреждение, вызванное циррозом печени, необратимо, лечение может замедлить прогрессирование заболевания, облегчить симптомы и предотвратить осложнения. В случаях раннего цирроза можно свести к минимуму повреждение печени, устранив основные причины. Например, лечение алкогольной зависимости, похудение и использование лекарств для лечения вирусного гепатита и других состояний может ограничить повреждение печени. Как только печень перестанет функционировать, может быть показана трансплантация органа. Во время трансплантации хирурги удаляют поврежденную печень и заменяют ее здоровой работающей печенью. Если вас беспокоит риск цирроза печени, поговорите со своим врачом. Жизнь с циррозом может быть сложной, но при наличии правильной информации, правильной медицинской команды и правильного лечения есть основания для воодушевления. Медицинские работники каждый день узнают все больше и больше о состояниях и болезнях, которые повреждают нашу печень. В настоящее время проводятся исследования новых методов лечения, которые могут замедлить и даже обратить вспять образование рубцов, ведущих к циррозу печени. Для людей с циррозом будущее ярче, чем когда-либо прежде. Если вы хотите узнать больше о циррозе печени, посмотрите другие наши видео по теме или посетите сайт mayoclinic. Нормальная печень и цирроз печениНормальная печень и цирроз печениТипичная печень (слева) без признаков рубцевания. При циррозе (справа) рубцовая ткань заменяет типичную ткань печени. Цирроз — это поздняя стадия рубцевания (фиброза) печени, вызванная многими формами заболеваний и состояний печени, такими как гепатит и хронический алкоголизм. Каждый раз, когда ваша печень повреждается — будь то болезнь, чрезмерное употребление алкоголя или другая причина — она пытается восстановиться. В процессе образуется рубцовая ткань. По мере прогрессирования цирроза образуется все больше и больше рубцовой ткани, что затрудняет функцию печени (декомпенсированный цирроз). Прогрессирующий цирроз опасен для жизни. Повреждение печени, вызванное циррозом печени, обычно невозможно исправить. Но если цирроз печени диагностировать на ранней стадии и устранить причину, дальнейшее повреждение можно ограничить и, в редких случаях, обратить вспять. Товары и услуги
СимптомыПеченьПеченьПечень — самый большой внутренний орган. Размером с футбольный мяч, он расположен в основном в верхней правой части живота — под диафрагмой и над желудком. Небольшая часть простирается в верхний левый квадрант. Цирроз часто не имеет признаков или симптомов до обширного поражения печени. При появлении признаков и симптомов они могут включать:
Когда обращаться к врачу Запишитесь на прием к врачу, если у вас есть какие-либо из признаков или симптомов, перечисленных выше. Записаться на прием в клинику Мэйо Получить последнюю медицинскую информацию, связанную с трансплантацией печени, в клинике МэйоЗарегистрируйтесь бесплатно и получите информацию о трансплантации печени и декомпенсированном циррозе печени, а также информацию о здоровье печени. Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. ПричиныШирокий спектр заболеваний и состояний может повредить печень и привести к циррозу. Некоторые из причин включают:
Факторы риска
ОсложненияОсложнения цирроза могут включать:
ПрофилактикаСнизьте риск цирроза печени, приняв следующие меры по уходу за печенью:
|