2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
К числу заболеваний кишечника воспалительного характера относятся энтерит (воспаление слизистой оболочки тонкого кишечника), колит (воспаление слизистой оболочки толстого кишечника) и встречающийся чаще всего энтероколит, когда воспалительный процесс распространяется на весь кишечник.
Основными проявлениями воспалительного процесса в кишечнике являются частый жидкий стул, урчание, вздутие и боли в животе, носящие приступообразный характер, причем понос может сменяться запором.
Воспалительные поражения кишечника вызывают нарушение "переваривания пищи, всасывания и усвоения пищевых компонентов.
Правильно подобранное питание предупреждает обострения болезни и позволяет ребенку длительное время вести полноценный образ жизни.
Жиры при заболеваниях кишечника плохо всасываются, к тому же обладают послабляющим действием, поэтому в начале лечения их целесообразно ограничить. Однако длительно придерживаться диеты со сниженным содержанием жиров тоже вредно, так как они являются одним из главных компонентов пищи и при их недостатке нарушаются процессы нормального роста и развития ребенка. Поэтому после стихания острых проявлений необходимо, не снижая физиологическую норму жира, суточное его количество равномерно распределять на все приемы пищи, добавляя только в готовые блюда.
Клетчатка фруктов и овощей вызывает усиленное брожение в кишечнике, что еще больше учащает стул. Поэтому необходим строгий подбор продуктов и блюд, содержащих меньше клетчатки и клеточных оболочек (картофель, кабачки, цветная капуста, тыква, рис, манная крупа). Уменьшают содержание клетчатки механическое измельчение продуктов (перемалывание в мясорубке, протирание через сито), а также отваривание или приготовление на пару.
Соблюдая эти требования, можно без ущерба для здоровья ребенка включать в рацион растительные продукты, обеспечивающие физиологическую норму углеводов. Лишь в острый период болезни или при обострении заболевания с резким усилением поноса количество углеводсодержащих продуктов следует на короткий срок (не более 4—5 дней) сократить.
Лишь в острый период болезни или при обострении заболевания с резким усилением поноса количество углеводсодержащих продуктов следует на короткий срок (не более 4—5 дней) сократить.
Необходимо отметить, что при хроническом энтерите витамины и минеральные вещества (особенно кальций и железо) плохо всасываются. К тому же из-за изменения состава микрофлоры кишечника в нем снижается и синтез витаминов, что в конечном счете может привести к развитию у больного ребенка гиповитаминоза. Чтобы этого не произошло, нужно обогащать рацион продуктами, богатыми витаминами и минеральными веществами.
Источниками кальция являются пресный домашний творог, сыр. Их рекомендуется давать ежедневно. Железом организм обеспечивают мясо, овсяная крупа, груши, яблоки, айва. Из фруктов готовят кисели, протертые компоты, запекают их в духовке, протирают.
Кстати, соль вызывает раздражение слизистой оболочки кишечника, послабление стула, поэтому ее употребление необходимо ограничивать.
Из питания следует полностью исключить грибы, грибные бульоны, пряности, соленья, копчености, острые блюда, изделия из слоеного теста, приправы, тугоплавкие жиры, черный хлеб, овощи с большим содержанием клетчатки и клеточных оболочек, а также эфирных масел (белокочанная капуста, редька, редис, свекла, бобовые, чеснок, лук), кислые сорта ягод и фруктов, которые содержат большое количество органических кислот, усиливающих двигательную функцию кишечника (лимоны, клюква, крыжовник, черная и красная смородина, вишня, кислые яблоки), а также кисломолочные продукты с высокой кислотностью.
Ограничивается употребление печени, языка, сердца, легких, мозгов, крепких мясных и рыбных бульонов, желтков яиц. Желток может усиливать боли в животе, вызывать вздутие кишечника, что связано с большим содержанием в нем серосодержащих аминокислот, которые способствуют образованию в кишечнике сероводорода.
В то же время молоко должно входить в рацион при всех видах кишечных заболеваний. Если же оно оказывает неблагоприятное действие, вызывает урчание в животе, усиливает понос, то употреблять его надо не в натуральном виде, а вводить в блюда (чай, каша, суп). Можно также использовать ацидофилин и ацидофильную пасту, которые быстро нормализуют микробную флору кишечника.
Если же оно оказывает неблагоприятное действие, вызывает урчание в животе, усиливает понос, то употреблять его надо не в натуральном виде, а вводить в блюда (чай, каша, суп). Можно также использовать ацидофилин и ацидофильную пасту, которые быстро нормализуют микробную флору кишечника.
Первые блюда готовят на слабом, обезжиренном мясном бульоне. Если такие супы вызывают боли в животе, их заменяют супами, приготовленными на овощных или крупяных отварах.
Уменьшают понос черника, черемуха, крепкий чай, какао на воде, слизистые супы, вязкие каши, кисели. Чернику и черемуху употребляют в виде отваров и киселей.
Паровые и отварные блюда из нежирных сортов мяса без пленок и сухожилий, нежирная отварная рыба и блюда из нее, свежий творог можно употреблять и при запорах, и при поносах.
При острых или резком обострении хронических энтерита и энтероколита, сопровождающихся болями и вздутием живота, резко выраженными диспепсическими явлениями и сильным поносом, диетическое лечение начинается с разгрузочной чайной диеты.2007/3/1_12.png) Ребенку в течение суток часто дают малыми дозами теплый чай, физиологический раствор, «Боржоми», 5%-ный раствор глюкозы. Общее количество жидкости в зависимости от возраста составляет 1—1,5 л.
Ребенку в течение суток часто дают малыми дозами теплый чай, физиологический раствор, «Боржоми», 5%-ный раствор глюкозы. Общее количество жидкости в зависимости от возраста составляет 1—1,5 л.
Со вторых суток рекомендуется щадящая диета № 4 (см. ниже). В ней уменьшено количество жиров, углеводов, поваренной соли при сохранении физиологической нормы белков. Из этой диеты исключены молоко, а также продукты, богатые клетчаткой и стимулирующие желчеотделение, секреторную функцию желудка и поджелудочной железы. Пищу дают в протертом виде, приготовленную на пару или отваренную, небольшими порциями 6—7 раз в день.
В диету №4 входят белые сухари, супы на некрепком, обезжиренном бульоне (в них можно добавлять вареное протертое мясо, фрикадельки) с добавлением слизистых отваров манной и рисовой круп, паровые или вареные блюда из мяса и рыбы (фрикадельки, котлеты, суфле).
В котлетный фарш вместо белого хлеба добавляют вареный рис, который вместе с мясом пропускают через мясорубку 3—4 раза. Каши (рисовая, гречневая, овсяная) варят на воде или слабом, обезжиренном мясном бульоне и тщательно протирают. Каши из других круп и блюда из макаронных изделий в рацион этой диеты не входят.
Каши (рисовая, гречневая, овсяная) варят на воде или слабом, обезжиренном мясном бульоне и тщательно протирают. Каши из других круп и блюда из макаронных изделий в рацион этой диеты не входят.
Из яиц можно готовить белковые паровые омлеты или добавлять их в блюда. Свежеприготовленный творог дают в натуральном виде или готовят из него паровое суфле. Сливочное масло в ограниченном количестве (3—5 г) используют только для заправки готовых блюд. Из напитков можно употреблять кисель, отвары шиповника и черники, чай, какао на воде.
Из диеты № 4 исключаются все сорта хлеба, изделия из сдобного теста, блинчики, оладьи, молочные и овощные супы, крепкие и жирные бульоны, жирные сорта мяса и рыбы, утка, гусь, жареное и тушеное мясо, колбаса, копчености, консервы, соленая и копченая рыба, цельное молоко, сливки, сметана, сыр, сырые, сваренные вкрутую и жареные яйца, все виды жиров, кроме сливочного масла, все овощи и овощные блюда, свежие фрукты и ягоды, сухофрукты, компоты, варенье, мед и другие сладости, кофе и какао с молоком, газированные и холодные напитки, виноградный сок.
Диета №4 неполноценная, ее назначают не более чем на 5—6 дней. Затем ребенка переводят на полноценную диету № 4б. В этой диете содержится достаточное количество не только белков, но и жиров, углеводов.
Из диеты №4б исключают черный и свежий белый хлеб, изделия из сдобного теста, молочные супы, борщ, щи, рассольник, жирные сорта рыбы и мяса, копчености, колбасы, консервы, молоко в натуральном виде, кисломолочные продукты с высокой кислотностью, острые и жирные сыры, сваренные вкрутую и жареные яйца, пшенные и перловые супы и каши, капусту, свеклу, лук, чеснок, редис, редьку, щавель, острые приправы и соусы, шоколад, мед, мороженое, газированные и холодные напитки, виноград, абрикосы, сливы, арбуз.
Ограничиваются продукты и блюда, механически и химически раздражающие слизистую оболочку желудка и кишечника, стимулирующие отделение желчи, желудочного и поджелудочного соков.
Кормят больного ребенка 6 раз в сутки. Вместо сухарей можно дать ему белый несвежий хлеб, сухое печенье.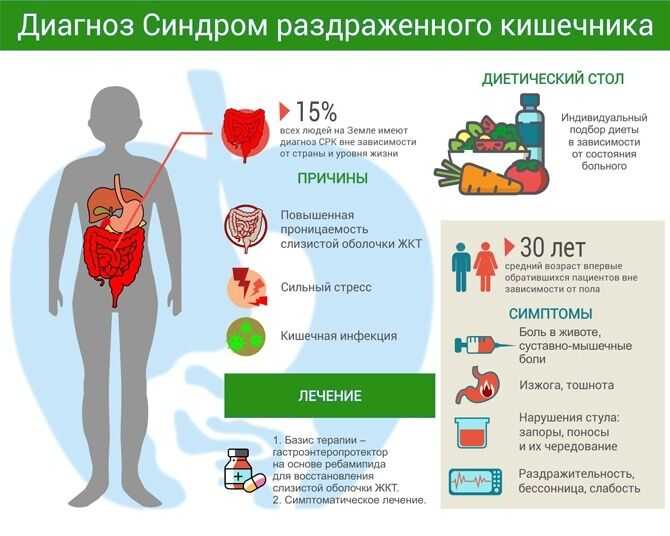 В супы, приготовленные на слабом, обезжиренном мясном бульоне, добавляют мелко нашинкованные овощи, содержащие мало клетчатки (картофель, морковь, кабачки, тыкву, цветную капусту), а также разваренные крупы, вермишель.
В супы, приготовленные на слабом, обезжиренном мясном бульоне, добавляют мелко нашинкованные овощи, содержащие мало клетчатки (картофель, морковь, кабачки, тыкву, цветную капусту), а также разваренные крупы, вермишель.
Блюда из нежирных сортов мяса (говядины, телятины), а также из кролика, курицы и рыбы (судака, леща, окуня, трески, хека) дают в виде паровых суфле, котлет, фрикаделек, кнелей, рулетов. Раз в неделю можно отварить мясо целым куском. Из овощей после предварительного отваривания можно приготовить овощные пюре, суфле.
Каши варят на воде с добавлением небольшого количества молока, а из протертых каш готовят паровые пудинги. Из яиц лучше приготовить белковый паровой омлет, но если ребенок хорошо их переносит, можно изредка давать ему яйца всмятку, так же как и кисломолочные продукты, ограниченное количество молока и сметаны (в блюда).
Свежеприготовленный творог протирают или дают в виде парового (запеченного) пудинга. Фрукты из компота протирают, яблоки запекают, некислые ягодные и фруктовые соки разводят наполовину теплой кипяченой водой. В качестве напитков можно предложить кисели, отвар шиповника, чай с молоком, а в качестве десерта — муссы, варенье, джемы из сладких фруктов, немного зрелых ягод (клубника, земляника, малина). Сливочное масло добавляют в готовые блюда; к ним подают молочный и фруктовый соусы.
В качестве напитков можно предложить кисели, отвар шиповника, чай с молоком, а в качестве десерта — муссы, варенье, джемы из сладких фруктов, немного зрелых ягод (клубника, земляника, малина). Сливочное масло добавляют в готовые блюда; к ним подают молочный и фруктовый соусы.
Диету №4б в зависимости от самочувствия ребенка применяют от нескольких недель до нескольких месяцев. Когда состояние больного ребенка начнет улучшаться, уменьшится урчание в животе, нормализуется стул, можно переходить на диету № 4в. Эта диета назначается при острых заболеваниях кишечника в стадии выздоровления и при хронических — вне обострения.
Переход с диеты № 4б на диету № 4в производится путем постепенного добавления в рацион прежней диеты блюд из новой (отварное мясо куском, непротертые вареные овощи, рассыпчатые каши). При нормальном самочувствии больного ребенка блюда диеты № 4в постепенно вытесняют протертые. В случае ухудшения его состояния необходимо вернуться к прежней диете.
Возможен переход на новую диету и так называемым методом зигзагов, когда ее вводят на 1—2 дня в неделю, а в остальные дни придерживаются старой. При хорошем самочувствии ребенка число таких дней постепенно увеличивают. После полного перехода на диету №4в делают периодически обратные зигзаги: от диеты № 4в — к диете № 4б (табл. 25, 26).
Таблица 25. Примерное однодневное меню для ребенка при остром или резком обострении хронического заболевания кишечника, сопровождающегося поносом (диета № 4), а также при хроническом (при нерезком обострении) заболевании кишечника (диета №4б)
|
Кормление |
Диета №4 |
Диета № 4б |
Порция, г, мл | ||
|
3-6 лет |
7-10 лет |
11-14 лет | |||
|
Первый завтрак |
Омлет белковый паровой Каша овсяная протертая на воде Чай Сухари |
Омлет белковый паровой Каша рисовая протертая на половинном молоке Чай Сухари |
60 150 150 10 20 |
80 200 200 15 30 |
100 250 200 20 40 |
|
Второй завтрак |
Кисель на отваре шиповника Сухари |
Кисель черничный Пудинг манный с яблоками |
150 150 10 |
200 180 15 |
200 200 20 |
|
Обед |
Бульон мясной с фрикадельками Суфле из отварной рыбы Каша рисовая протертая на воде Кисель фруктовый Сухари |
Борщ вегетарианский протертый Котлеты рыбные паровые Пюре морковное Компот из свежих фруктов протертый Хлеб белый несвежий |
200 70 100 150 10 60 |
250 80 130 200 15 80 |
300 100 150 200 20 100 |
|
Полдник |
Отвар сушеной черники Сухари |
Отвар шиповника Лапшевник с творогом |
150 10 150 |
200 15 180 |
200 20 200 |
|
Ужин |
Суфле творожное паровое Каша гречневая протертая на воде Чай Сухари |
Запеканка картофельная с мясом Чай Хлеб белый несвежий |
60 200 150 150 10 60 |
80 250 180 200 15 80 |
100 300 200 200 20 100 |
|
На ночь |
Кисель черничный |
Кисель фруктовый |
150 |
200 |
200 |
Таблица 26. Примерное однодневное меню при хронических заболеваниях кишечника без сопутствующей патологии со стороны других органов пищеварения (диета №4в)
Примерное однодневное меню при хронических заболеваниях кишечника без сопутствующей патологии со стороны других органов пищеварения (диета №4в)
|
Кормление |
Диета № 4в |
Порция, г, мл | ||
|
3—6 лет |
7—10 лет |
11—14 лет | ||
|
Первый завтрак |
Пудинг из печени с морковью
Каша из овсяных хлопьев «Геркулес» протертая
Чай с молоком
Хлеб белый несвежий |
60 150
150
60 |
80 200
200
80 |
110 250
200
100 |
|
Второй завтрак |
Булочка несдобная Кисель на отваре шиповника |
50
150 |
75
200 |
100 200 |
|
Обед |
Суп-крем овощной Фрикадельки мясные в сметанном соусе Пюре свекольное с яблоками
Компот из свежих фруктов
Хлеб белый несвежий |
200 60
100
100 50 |
250 80
130
150 60 |
300 100
150
200
80 |
|
Полдник |
Творог свежий
Чай с молоком |
50
150 |
75
200 |
100
200 |
|
Ужин |
Яйцо всмятку Тыква тушеная с яблоками и изюмом
Кисель фруктовый |
1 шт. 150
150 |
1 шт.
200
200 |
1 шт.
250
200 |
|
На ночь |
Кефир |
150 |
200 |
200 |
Диета № 4в, так же как и № 4б, полноценная. Она содержит физиологически обоснованную норму всех основных компонентов пищи. Однако и при этой диете из меню исключают продукты и блюда, усиливающие бродильные процессы в кишечнике, стимулирующие желчеотделение, а также функциональную секреторную активность желудка и поджелудочной железы. В ней также не допускаются холодные и горячие блюда.
В ней также не допускаются холодные и горячие блюда.
Блюда подают в отварном виде или приготовленные на пару, но не протирают. Основной набор блюд и продуктов диеты № 4б может быть использован и при диете №4в (белый пшеничный несвежий хлеб, сухое печенье, супы на обезжиренных, некрепких мясных и рыбных бульонах с теми же овощами и крупами, пресный творог в виде творожной пасты и пудингов, запеченных или приготовленных на пару, кисломолочные продукты с небольшой кислотностью). Однако нежирные сорта мяса без сухожилий и пленок и рыбу чаще дают отваренными целым куском.
Овощи, также отваренные или приготовленные на пару, не протирают. При переносимости их ассортимент расширяется за счет добавления зеленого горошка, молодой фасоли, свеклы, зрелых помидоров, а также запеканок из овощей.
Можно употреблять зрелые арбузы, виноград без кожицы и косточек, вишневый, клубничный и яблочный соки в натуральном виде, рассыпчатые каши из различных круп (кроме пшена), крупяные пудинги, запеченные или приготовленные на пару, мелко рубленные макароны, яйца всмятку, натуральные омлеты паровые или запеченные, непротертые компоты из некислых фруктов и ягод, молоко (не только для приготовления блюд, но и в натуральном виде).
Если в течение длительного времени заболевание протекает без обострений, диета больного ребенка может быть расширена.
При организации диетического питания детей, страдающих запорами, нужно учитывать причины, повлекшие нарушение нормальной функции кишечника.
Если запор связан с неправильным питанием, его следует изменить: включить в рацион грубую пищу, усиливающую моторную функцию кишечника, и продукты, богатые клетчаткой (ржаной хлеб и хлеб из пшеничной муки грубого помола, фасоль, белокочанную капусту, морковь, фрукты, ягоды, овощные блюда), кисломолочные продукты (кефир, ацидофилин, простоквашу), до 30% жиров рациона заменить растительным маслом, обязательно давать обладающие послабляющим эффектом чернослив, курагу, инжир, финики, свекольный, капустный, морковный, картофельный соки.
Полезны салаты из сырых овощей с растительным маслом, салат из морской капусты, блюда из кабачков, баклажанов, свеклы, квашеные и свежие помидоры. Послабляющее действие оказывают съеденная утром натощак тертая морковь, выпитый стакан простокваши, холодной воды или холодного фруктового либо овощного сока, а также употребление блюд и напитков, температура которых ниже 10°С.
Послабляющее действие оказывают съеденная утром натощак тертая морковь, выпитый стакан простокваши, холодной воды или холодного фруктового либо овощного сока, а также употребление блюд и напитков, температура которых ниже 10°С.
Можно ежедневно в течение длительного времени вечером заливать кипятком в стакане 8—15 шт. вымытого сушеного чернослива и оставлять его на ночь в холодильнике, а утром давать ребенку съесть натощак чернослив и запить его прохладным настоем.
Из меню следует исключить крепкий чай, кофе, какао, шоколад, хлебобулочные изделия из муки высшего сорта (особенно свежие, мягкие), блюда из макаронных изделий, манной и рисовой круп, концентрированные рыбные и мясные бульоны, сваренные вкрутую яйца.
Если же упорные запоры связаны с хроническими заболеваниями кишечника в стадии нерезкого обострения или вне его, рекомендуется диета, которая обеспечивает полноценное питание, активизирует двигательную деятельность кишечника, способствует восстановлению его нарушенных функций и процессов желчевыделения. Эта диета содержит физиологическую норму белков, жиров, углеводов, поваренной соли, всех минеральных веществ.
Эта диета содержит физиологическую норму белков, жиров, углеводов, поваренной соли, всех минеральных веществ.
В нее включаются продукты, оказывающие механическое и химическое стимулирование моторной функции кишечника, а исключаются блюда и продукты, усиливающие процессы гниения и брожения в толстом кишечнике, богатые экстрактивными веществами и эфирными маслами.
Поэтому в диете широко представлены молочные продукты — кефир, простокваша, ацидофилин, свежий творог, творожные пудинги и запеканки, неострые сорта сыра, сметана (в блюдах), молоко. Одновременно в ней увеличено количество блюд с растительным маслом (при хорошей его переносимости).
Пищу при этой диете не измельчают, но готовят на пару или отваривают. Овощи и фрукты используют как в вареном, запеченном, так и в сыром виде. В меню включают салаты из сырых овощей с растительным маслом или сметаной, салаты из зеленых овощей (листового салата с добавлением свежих огурцов, вареного рубленого яйца), сырой моркови с яблоками, фруктовые салаты, винегреты, холодные закуски из рыбы и мяса.
В перечне рекомендуемых продуктов и блюд диеты при запорах — хлеб серый, отрубяной, пшеничный несвежий, нежирные супы на мясном и рыбном бульонах, овощные отвары, борщи, рассольники, окрошки, фруктовые супы. Нежирные сорта мяса и рыбы используются как отваренные целым куском, так и в рубленом виде, вареные или запеченные. Можно включить в меню заливную рыбу, раз в неделю — вымоченную сельдь.
Из рациона исключают белокочанную капусту, редис, редьку, щавель, лук, чеснок, бобовые, а также хлеб и мучные изделия из муки высшего сорта, рис, овсяные хлопья «Геркулес», манную крупу, вермишель, лапшу, чернику, шоколад, крепкий чай, кофе, какао, ограничивают употребление картофеля.
В.Г. Лифляндский, В.В. Закревский
Опубликовал Константин Моканов
Энтерит
– воспалительный процесс в тонком кишечнике, сопровождающийся нарушением его функций и дистрофическими изменениями слизистой оболочки. Характеризуется симптомами расстройства стула, который приобретает жидкий или мазевидный характер, вздутием живота, урчанием, болями в области пупка. Нарушается общее самочувствие, больной худеет. В тяжелых случаях могут развиться дистрофические изменения, гиповитаминоз, надпочечниковая недостаточность.
Характеризуется симптомами расстройства стула, который приобретает жидкий или мазевидный характер, вздутием живота, урчанием, болями в области пупка. Нарушается общее самочувствие, больной худеет. В тяжелых случаях могут развиться дистрофические изменения, гиповитаминоз, надпочечниковая недостаточность.
К основным причинам острых энтеритов относятся:
- инфицирование опасными микробами;
- инфицирование вирусными агентами,
- повреждение аллергенами пищевого и лекарственного плана,
- отравление ядами продуктов (грибы, ягоды и т.д.),
- употребление алкоголя,
- воздействие тяжелых металлов, химических веществ,
- злоупотребление жирным, острым, пряным и т.д.
Хронический энтерит может развиваться из-за поражения кишечника глистами, лямблиоза кишечника, переедания острой или жирной пищи, вредных привычек (курение, алкоголь), интоксикации на производстве.
Энтерит же является воспалительным заболеванием, который локализуется в кишечнике, поэтому и симптомы будут соответствующие:
- периодически возникающие боли внизу живота или в правой подвздошной области;
- диарея, возникающая независимо от того, какие продукты употреблялись в пищу;
- вздутие живота, урчание;
- повышенное газообразование.
Кроме того, заболевание может сопровождаться внезапной потерей веса, общей слабостью, нарушениями психоэмоционального фона, отмечается ломкость и сухость волос, истончение и расслоение ногтевых пластин, потускнение и сероватый оттенок кожных покровов.
Если энтерит прогрессирует, но никаких лечебных мероприятий больной не проводит, то к внекишечным симптомам добавляется учащенное сердцебиение, снижение сухожильных рефлексов, мышечные судороги.
При исследовании крови в большинстве случаев наблюдается анемия: железодефицитная, фолиеводефицитная, В12-дефицитная. Также выявляется нехватка витамина К, кальция, в сыворотке крови снижено содержание сывороточного железа, ионов калия, хлора, сильно уменьшается концентрация витаминов.
Необходимо и бактериологическое и копрологическое исследования кала, посев на выявление патогенной среды.
Чтобы проверить способность всасывать поступающие в организм вещества, анализирует состав слюны, мочи, кала, крови после введение через зонд специальных веществ-маркеров.
Рентгенологическое обследование тонкой кишки позволяет выявить опухоли, болезнь Крона, дивертикулез. Чтобы данные о слизистой были наиболее точными, проводят зондовую энтерографию при искусственной гипотонии с двойным контрастированием.
Эндоскопическое исследование, сопровождающееся биопсией, позволяет исключить схожие по симптоматике тяжелые заболевания.
Лечение энтерита начинается с ограничений в питании. Диета при энтерите требует отказа от алкоголя во всех видах, исключения острых соусов, жирного мяса, овощей и фруктов с грубой клетчаткой. Для диеты при энтерите характерно использование молочных продуктов, вареных мясных и овощных блюд, запрет черного хлеба, кондитерских изделий.
Частота кормлений увеличивается до 5–6 в день. Порции уменьшаются. Обязательно учитывается потеря жидкости со рвотой и стулом, поэтому разрешено пить до трех литров воды или отвара шиповника (если нет противопоказаний, связанных с заболеваниями сердца, почек).
При острой форме болезни пациент госпитализируется в стационар, назначают:
Противомикробные лекарства, антибиотики с широким спектром действия в высоких дозах курсом не менее семи дней. Об эффективности судят по снижению температуры, сокращению поноса, улучшению общего состояния. В тяжелых случаях возможна замена антибиотика или применение сразу двух препаратов.
Для восполнения водного баланса внутривенно вводятся растворы глюкозы и хлористого натрия с добавлением калийных препаратов, хлорида кальция.
Для восстановления и компенсирования недостаточности внутрь назначаются ферментативные средства.
Для закрепления эффекта лечения больным с хроническим энтеритом полезно санаторно-курортное лечение в местах с природными минеральными источниками, который имеют весь полезный набор биоактивных веществ и минералов для восстановления функций кишечника.
Гастроэнтерит (или гастроэнтерит) – это кишечная инфекция, вызывающая диарею, а иногда и рвоту. Диарея – жидкий, водянистый стул.
Диарея – жидкий, водянистый стул.
Рвота может пройти быстро, но диарея может продолжаться до 10 дней. Приступы желудочно-кишечного тракта могут вызвать обезвоживание, что может быть опасно для совсем маленьких детей.
Гастроэнтерит вызывается разными факторами, включая вирусы, бактерии, бактериальные токсины, паразиты, определенные химические вещества и некоторые лекарства.
Если ваш ребенок заболел желудочно-кишечным трактом более одного раза, причина может быть каждый раз разной.
Гастроэнтерит может быстро распространяться. Инфекционный гастроэнтерит вызывается вирусами, бактериями или паразитами. Обычно он попадает внутрь через пищу или питье. Некоторые из распространенных типов инфекционного гастроэнтерита включают:

дети могут не иметь всех симптомов, но в целом, симптомы гастроэнтерита могут включать в себя:
Если у вашего ребенка гастроэнтерит, убедитесь, что он пьет чистую жидкость (или грудное молоко, если ваш ребенок находится на грудном вскармливании).
Дети в возрасте до 6 месяцев могут быстро заболеть желудочно-кишечным трактом – им требуется дополнительное введение жидкости для замены жидкости, потерянной при диарее и рвоте.
Если вы кормите грудью, продолжайте это делать. При кормлении из бутылочки давайте прозрачные жидкости в течение первых 12 часов, затем давайте обычную смесь в меньших и более частых количествах.
Важно принимать жидкости, даже если кажется, что диарея ухудшается. Это поможет, если вы:
Отведите вашего ребенка к врачу, если он:
Детям в возрасте до 6 месяцев с гастроэнтеритом могут потребоваться дополнительные визиты к врачу – их необходимо повторно проверить через 6–12 часов. Ваш врач может посоветовать, какие еще шаги предпринять.
Не давайте лекарства для уменьшения рвоты или диареи.
Обратитесь к врачу, если вы заметили, что ваш ребенок:

Чтобы предотвратить обезвоживание вашего ребенка, давайте ему прозрачные жидкости, такие как:
Сначала ваш ребенок может отказываться от еды. Это не проблема, пока они пьют прозрачные жидкости.
Теперь врачи считают, что нет необходимости ограничивать питание, если у вашего ребенка гастроэнтерит. Как правило, если ваш ребенок голоден в любое время, давайте ему пищу, которую он обычно ест.
Старое доброе мытье рук водой с мылом по-прежнему является лучшей защитой от распространения гастроэнтерита.
Вы можете предотвратить распространение гастроэнтерита среди других людей, если:
Помните, что мытье рук водой с мылом — лучший способ предотвратить заражение гастроэнтеритом. Дезинфицирующие средства для рук на спиртовой основе, хотя и эффективны против некоторых вирусов (например, коронавируса), неэффективны при гастроэнтерите.
Дезинфицирующие средства для рук на спиртовой основе, хотя и эффективны против некоторых вирусов (например, коронавируса), неэффективны при гастроэнтерите.
Что вам нужно знать о еде и питье, если у вашего ребенка рвота и/или диарея из-за желудочной кишечной палочки.
Хотите прочитать этот пост визуально? Ознакомьтесь с моими веб-историями Google о том, чем и как кормить ребенка, когда у него желудочный жук.
Мы ВСЕ были там. Страшный желудочный жук. Это сезон! Когда ваш ребенок заболевает кишечной палочкой, жизнь идет под откос. Внезапно расписание меняется, работа пропускается, белье накапливается, включается режим выживания, и все ваше внимание направлено на то, чтобы утешить и позаботиться о своем малыше (и убедиться, что братья и сестры, и ВЫ не получите тоже болен).
Это неизбежно: сколько бы мы ни занимались мытьем рук, продуктами, повышающими иммунитет, и достаточным отдыхом, когда у вас есть дети, все равно возникнет болезнь. И более чем вероятно — если у вас несколько детей — он проникнет в вашу семью. Я слышу тебя - это отстой! Но когда появляется желудочный жук, важно знать, как ухаживать за ребенком, чтобы он выздоровел как можно быстрее.
Итак, вот что вам нужно знать о питании и питье, если у вашего ребенка проблемы с желудком, рвота или диарея:
Это один из давних мифов о питании. что просто не умрет. Хотя нет клинических данных, подтверждающих ее эффективность, диета BRAT остается одной из главных рекомендаций педиатров и врачей (не говоря уже о вашей маме, свекрови, тете, друзьях и т. д.) для детей, у которых рвота и/или рвота. иметь диарею. Диету BRAT (банан, рис, яблочное пюре, тосты) можно найти в медицинских книгах еще в 19 веке.20 лет и с тех пор рекомендуется для лечения диареи. И я вижу, как это имеет смысл для многих родителей — продукты BRAT легко переносятся, дети обычно принимают и любят их, и это легко (а простота действительно заманчива, когда имеешь дело с больным ребенком!).
Хотя нет клинических данных, подтверждающих ее эффективность, диета BRAT остается одной из главных рекомендаций педиатров и врачей (не говоря уже о вашей маме, свекрови, тете, друзьях и т. д.) для детей, у которых рвота и/или рвота. иметь диарею. Диету BRAT (банан, рис, яблочное пюре, тосты) можно найти в медицинских книгах еще в 19 веке.20 лет и с тех пор рекомендуется для лечения диареи. И я вижу, как это имеет смысл для многих родителей — продукты BRAT легко переносятся, дети обычно принимают и любят их, и это легко (а простота действительно заманчива, когда имеешь дело с больным ребенком!).
Но на самом деле вашему малышу нужно больше, чем четыре продукта (и ограниченное количество питательных веществ, которые они обеспечивают), чтобы выздороветь. Диета BRAT просто слишком ограничительна. Больным детям для выздоровления необходимы различные питательные вещества, в том числе белок. И именно по этой причине Американская академия педиатрии больше не рекомендует диету BRAT, и с ней согласны другие эксперты в области здравоохранения (включая меня!). На самом деле, можно утверждать, что диета BRAT настолько богата простыми углеводами, что фактически может ПРОДОЛЖАТЬ диарею. Видите ли, простые углеводы втягивают воду в кишечник, что может вызвать жидкий стул. Эй! Это противоречит его прямому назначению.
На самом деле, можно утверждать, что диета BRAT настолько богата простыми углеводами, что фактически может ПРОДОЛЖАТЬ диарею. Видите ли, простые углеводы втягивают воду в кишечник, что может вызвать жидкий стул. Эй! Это противоречит его прямому назначению.
Теперь диета BRAT в течение дня или двух не принесет никакого вреда. И если именно эти продукты нравятся вашему ребенку, дерзайте. Но дело в том, что нет необходимости (и не рекомендуется) ограничивать вашего ребенка только диетическими продуктами BRAT. Лучше позволять ребенку есть любую питательную пищу, которую он хочет или будет есть. Они жаждут рогалика с арахисовым маслом и джемом? Большой! Они похожи на суп или спагетти — пусть едят!
Дело в том, что дети могут есть разнообразную пищу, которую они обычно едят во время болезни. Попробуйте предлагать меньшие количества (чтобы они не были перегружены и не отключились) и сосредоточьтесь на максимальном питании, когда у них ДЕЙСТВИТЕЛЬНО есть аппетит. Избегайте таких продуктов, как лакомства и сладости с высоким содержанием сахара, острые блюда или жареная пища, поскольку они потенциально могут усугубить диарею.
Вместо того, чтобы сосредотачиваться на том, что именно ест ваш ребенок, когда он болен, больше беспокойтесь о том, чтобы он не обезвоживался. Когда ребенок болен гастроэнтеритом (желудочным гриппом или кишечной палочкой), , и у него рвота и/или диарея, единственное, что действительно имеет значение в краткосрочной перспективе, — это гидратация. Что я рекомендую, так это давать небольшое количество жидкости каждые 15-20 минут или около того, что дает слизистой оболочке кишечника время, чтобы впитать ее (и не переполняет жидкий желудок вашего ребенка).
Детей в возрасте до одного года, находящихся на грудном вскармливании, продолжайте кормить по требованию, а детей, находящихся на искусственном вскармливании, продолжайте кормить смесью (и готовьте как обычно, не разбавляя). Детей старше одного года, находящихся на грудном вскармливании, также можно кормить по требованию во время болезни.
Для детей старше одного года вода всегда на первом месте, но вы также можете предлагать гидратирующие напитки, такие как коммерческие напитки с регламентированным содержанием электролитов, такие как Pedialyte, небольшое количество разбавленного несладкого фруктового сока или имбиря, суп, смузи и настоящие напитки. фруктовое мороженое. Если ваш ребенок чувствует себя достаточно хорошо, чтобы есть, вы также можете предложить ему небольшое количество молока, если он этого хочет.
фруктовое мороженое. Если ваш ребенок чувствует себя достаточно хорошо, чтобы есть, вы также можете предложить ему небольшое количество молока, если он этого хочет.
У меня есть много постов, посвященных обучению родителей разделу ответственности Эллин Саттер при кормлении. Это краеугольный камень моей философии кормления, и он чрезвычайно важен для обучения ваших детей тому, как любить еду, самостоятельно регулировать свое потребление и иметь здоровые отношения с едой в долгосрочной перспективе. В двух словах это означает, что родители отвечают за то, что, когда и где подают еды, а дети отвечают за 9.0213 если и как подано много еды. Но когда ваш ребенок болен — поскольку питание и увлажнение имеют первостепенное значение — Отдел ответственности может отойти на второй план, пока он не выздоровеет. Это означает, что если они предпочитают бутерброд с арахисовым маслом запеканке, которую подают на ужин, пусть едят бутерброд.