2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
23.12.2022
А.Г. Хитарьян1,2, А.А. Абовян2*, А.В. Межунц1,2, А.А. Орехов1,2, Д.А. Мельников1,2, А.В. Саркисян2, С.А. Адизов1, А.А. Рогут1, Г.Д. Зиглер2, М.Ж.К. Амегнину2; Клиническая больница «РЖД-Медицина», 2 Ростовский государственный медицинский университет
Введение. Несмотря...
Подробнее
21. 12.2022
А.В. Васильева1,2; 1 НМИЦ ПН им. В.М. Бехтерева, 2 СЗГМУ им. И.И. Мечникова
Пандемия новой коронавирусной инфекции с 2020 г. охватила весь мир, миллионы людей переболели COVID-19, что определяет актуальность изучения состояния здоровья пациентов после окончания острого периода инфекции. Имеющиеся данные...
Подробнее
14.12.2022
Тетрациклины были разработаны в 1948 году как антибиотики широкого спектра действия, которые можно использовать для лечения распространенных инфекций у детей и взрослых. Одним из побочных эффектов этой группы веществ является их встраивание в ткани с образованием кальцинатов.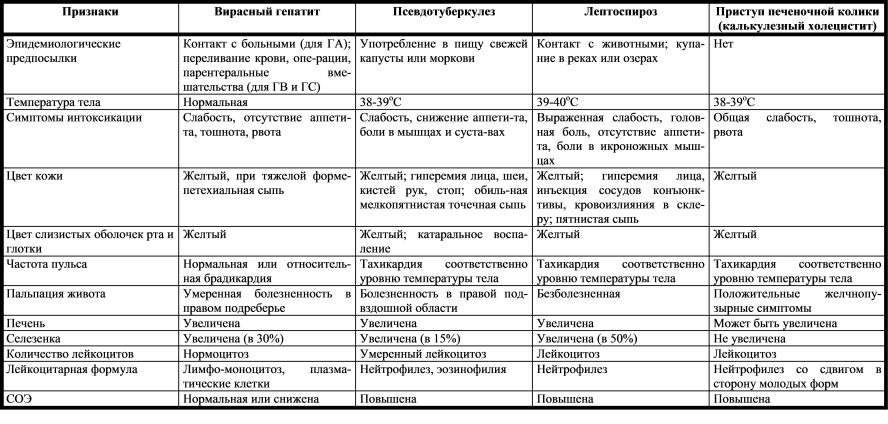 Первое упоминание об...
Первое упоминание об...
Подробнее
09.12.2022
Уважаемые коллеги! В холодное время года традиционно увеличивается заболеваемость респираторными инфекциями, поэтому нагрузка на врачей также возрастает. Чтобы помочь вам в разгар эпидемиологического сезона, мы подготовили онлайн-проект для медицинских специалистов «Вместе – против ОРВИ!». Его цель...
Подробнее
06.12.2022
И.Л. Никитина, А.О. Плаксина, А.С. Пирожкова, И. А. Кельмансон; Национальный медицинский исследовательский центр имени В.А. Алмазова
А. Кельмансон; Национальный медицинский исследовательский центр имени В.А. Алмазова
Введение. Сахарный диабет 1-го типа (СД1) у детей и подростков занимает ведущее место в структуре хронических заболеваний детского возраста. Несмотря...
Подробнее
02.12.2022
С.В. Рязанцев1, К.А. Балацкая1, И.В. Ткачук2, А.Е. Голованов2, П.В. Киреев2; 1Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи, 2 Военно-медицинская академия имени С.М. Кирова
Развивающаяся резистентность микроорганизмов к воздействию. ..
..
Подробнее
01.12.2022
Представляем вашему вниманию лекцию для врачей-педиатров «Нереспираторные осложнения COVID у детей»
Подробнее
01.12.2022
Т.Е. Таранушенко1,2, Н.А. Паршин1,2, А.А. Ваганов1,2, Т.В. Овчинникова2; 1 КрасГМУ им. проф. В.Ф. Войно-Ясенецкого, 2 КККЦОМД
Введение. Внутриутробная гипоксия и асфиксия при родах являются ведущими причинами младенческой смертности в структуре отдельных состояний, возникающих в перинатальном периоде. ...
...
Подробнее
29.11.2022
Т.Ю. Владимирова1, Н.Ю. Леньшина2; 1 СамГМУ, 2 ООО «Призвание» (Самара)
Введение. Особенности течения хронического тонзиллита могут варьировать с учетом возраста пациента, его коморбидного статуса и тяжести заболевания. Одним из характерных проявлений заболевания являются местные признаки хронического...
Подробнее
28.11.2022
Н.Е. Верисокина1,2, Л. Я. Климов1, И.Н. Захарова3, А.Л. Заплатников3, В.В. Зубков4, А.А. Момотова1, В.А. Курьянинова1,5, Р.А. Атанесян1, Т.В. Железнякова2, М.А. Петросян1,2, Д.В. Бобрышев1, Д.А. Волков1, З.А. Магомадова1; Ставропольский государственный...
Я. Климов1, И.Н. Захарова3, А.Л. Заплатников3, В.В. Зубков4, А.А. Момотова1, В.А. Курьянинова1,5, Р.А. Атанесян1, Т.В. Железнякова2, М.А. Петросян1,2, Д.В. Бобрышев1, Д.А. Волков1, З.А. Магомадова1; Ставропольский государственный...
Подробнее
Загрузить еще
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Панкреатит — это острая или хроническая воспалительная деструкция поджелудочной железы. Проявляется опоясывающей болью, болевыми ощущениями или дискомфортом слева в подреберье, связанными с пищевыми погрешностями, диспепсией, полифекалией, нарастающим ухудшением общего состояния. Диагностируется с помощью общего и биохимического анализа крови, УЗИ, МРТ, КТ поджелудочной железы, ИФА кала, ЭРПХГ, лапароскопии. Для лечения проводят обезболивающую, инфузионную, антисекреторную, заместительную ферментную и антибиотикотерапию. По показаниям выполняют некрэктомию поджелудочной железы, оментобурсостомию, удаление кист и псевдокист.
K85 K86.0 K86.1
Термин «панкреатит» объединяет группу острых и хронических заболеваний с воспалительным поражением поджелудочной железы (ПЖ). За последние 30 лет распространенность патологии увеличилась более чем в 2 раза, отмечается стойкая тенденция к ее омоложению, в том числе более частое развитие панкреатита у детей. Распространенность острой формы болезни составляет от 0,0175 до 0,0734%, хронической — от 0,4 до 5%. Острые панкреатиты в 3,5 раза чаще диагностируются у женщин, хронические — вдвое чаще у мужчин. В группу риска входят пациенты, злоупотребляющие алкогольными напитками и страдающие билиарной патологией. Актуальность своевременной диагностики заболевания обусловлена тяжестью его осложнений, особенно при остром течении.
За последние 30 лет распространенность патологии увеличилась более чем в 2 раза, отмечается стойкая тенденция к ее омоложению, в том числе более частое развитие панкреатита у детей. Распространенность острой формы болезни составляет от 0,0175 до 0,0734%, хронической — от 0,4 до 5%. Острые панкреатиты в 3,5 раза чаще диагностируются у женщин, хронические — вдвое чаще у мужчин. В группу риска входят пациенты, злоупотребляющие алкогольными напитками и страдающие билиарной патологией. Актуальность своевременной диагностики заболевания обусловлена тяжестью его осложнений, особенно при остром течении.
Панкреатит
Воспалительное поражение поджелудочной железы может иметь различное этиологическое происхождение. Специалисты в сфере клинической гастроэнтерологии выделяют несколько групп провоцирующих факторов, под влиянием которых развивается острое или хроническое воспаление органа. Возможными причинами панкреатита считаются:
 Более чем у половины пациентов заболевание становится следствием употребления больших количеств спиртного. В структуре деструктивных форм болезни алкогольные панкреатиты составляют до 70%. Риск воспалительной деструкции панкреатической паренхимы возрастает при употреблении суррогатов.
Более чем у половины пациентов заболевание становится следствием употребления больших количеств спиртного. В структуре деструктивных форм болезни алкогольные панкреатиты составляют до 70%. Риск воспалительной деструкции панкреатической паренхимы возрастает при употреблении суррогатов. Группа риска включает больных сахарным диабетом, гиперпаратиреозом и другими формами гиперкальциемии, вирусными гепатитами В и С, эпидемическим паротитом, глистными инвазиями. В отдельных случаях встречается панкреатит при беременности, трансплантации почек, ишемическом повреждении панкреатических тканей при шоке, эмболии артерий. При развитии патологического состояния в ответ на действие конкретного фактора (заболевания ЖКТ, травмы и др.) панкреатит называют реактивным. В 20-30% случаев причины остаются неустановленными (идиопатическое заболевание), не исключена роль отягощенной наследственности.
В отдельных случаях встречается панкреатит при беременности, трансплантации почек, ишемическом повреждении панкреатических тканей при шоке, эмболии артерий. При развитии патологического состояния в ответ на действие конкретного фактора (заболевания ЖКТ, травмы и др.) панкреатит называют реактивным. В 20-30% случаев причины остаются неустановленными (идиопатическое заболевание), не исключена роль отягощенной наследственности.
Механизм развития панкреатита основан на аутолизе тканей поджелудочной железы ее собственными протеолитическими и липолитическими ферментами. Пусковым моментом заболевания является гиперсекреция фосфолипазы А-2, липазы, эластазы, химотрипсиногена, трипсиногена, зачастую сочетающаяся с внутрипротоковой гипертензией из-за функционального спазма сфинктера Одди или механической обструкции большого дуоденального сосочка. Под действием энзимов начинается деструкция железы, нарастают нарушения микроциркуляции, отек.
Попадание ферментов в системный кровоток приводит к повреждению мозга, легких, почек, других тканей и органов.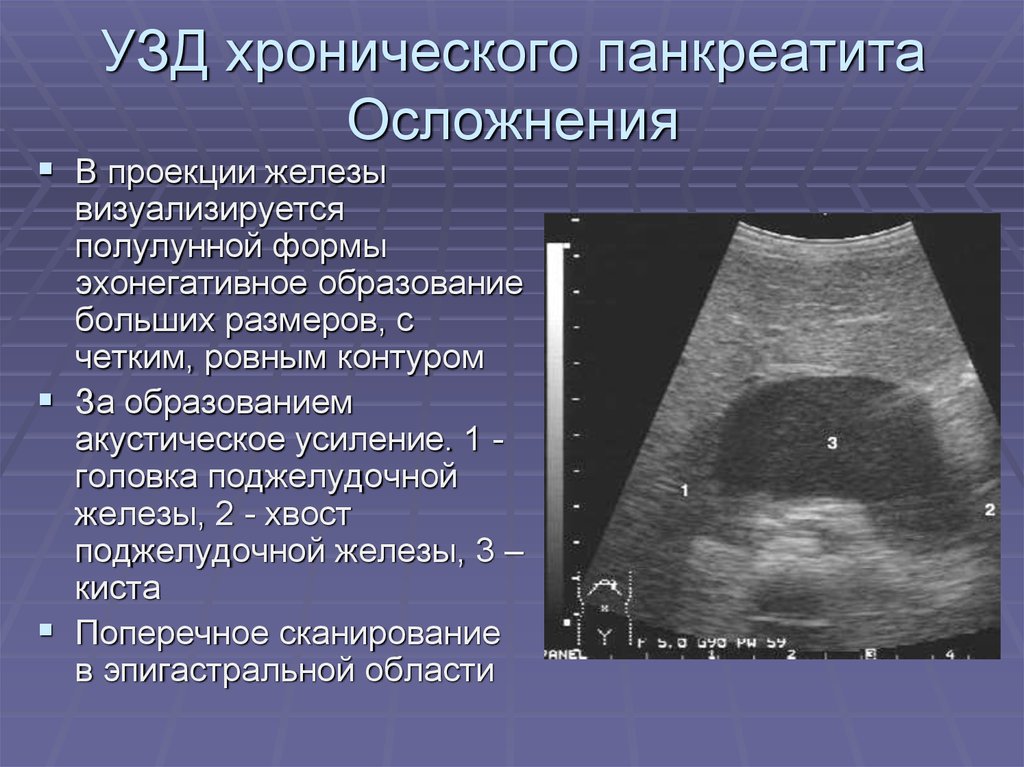 При хроническом течении панкреатита преобладает диффузная дегенерация тканей, атрофируются панкреоциты. Железистые элементы постепенно замещаются соединительной тканью, что сопровождается снижением экзокринной функции ПЖ и ухудшением процессов переваривания в кишечнике. Одновременно в системе протоков органа образуются кисты и конкременты. При вовлечении в процесс островков Лангерганса падает выработка инсулина.
При хроническом течении панкреатита преобладает диффузная дегенерация тканей, атрофируются панкреоциты. Железистые элементы постепенно замещаются соединительной тканью, что сопровождается снижением экзокринной функции ПЖ и ухудшением процессов переваривания в кишечнике. Одновременно в системе протоков органа образуются кисты и конкременты. При вовлечении в процесс островков Лангерганса падает выработка инсулина.
Основной критерий систематизации форм панкреатита — динамика патологического процесса. Заболевание может быть ограниченным или распространенным острым с быстрым нарастанием симптоматики (интерстициальный панкреатит, стерильный и инфицированный панкреонекроз) или хроническим с преимущественно дегенеративными изменениями. По характеру поражения острое воспаление бывает геморрагическим, гнойным, жировым, смешанным. Основными критериями, положенными в основу отечественной клинико-морфологической классификации хронического панкреатита, являются:
 Учитываются гистологические изменения в органе. Процесс может быть интерстициально-отечным, паренхиматозным, индуративным (фиброзно-склеротическим), псевдотуморозным (гиперпластическим), кистозным.
Учитываются гистологические изменения в органе. Процесс может быть интерстициально-отечным, паренхиматозным, индуративным (фиброзно-склеротическим), псевдотуморозным (гиперпластическим), кистозным.
Проявления патологии зависят от варианта течения и наличия сопутствующих заболеваний ЖКТ. При билиарном панкреатите преобладает болевой синдром в верхних отделах живота без четкой локализации, боль может иррадиировать в лопатку, плечо и околосердечную область. Болевые приступы развиваются после злоупотребления жирной или жареной пищей, приема газированных напитков, которые вызывают спазм сфинктера Одди. При сопутствующей ЖКБ в период обострения наблюдается желтуха.
Патогномоничным признаком острого панкреатита является триада Мондора — вздутие живота, боль и рвота. Болевые ощущения возникают внезапно, они очень интенсивны, иногда приводят к потере сознания. Боль опоясывающая, рвота многократная, не приносит облегчения. Для острого воспаления типично быстрое ухудшения общего состояния больного: выявляется тахикардия и резкое снижение АД, усиленная потливость, бледность кожных покровов.
При хронической патологии болевой синдром менее интенсивен, обычно определяется после погрешностей в диете. Со временем пациенты отмечают, что боли появляются реже и заменяются дискомфортом в левом подреберье. Хронический панкреатит характеризуется нарушениями стула: обнаруживается полифекалия (выделение большого количества кала), испражнения приобретают сероватый цвет и резкий зловонный запах. Язык сухой, обложен желтоватым налетом. На передней брюшной стенке в проекции ПЖ формируется участок атрофии подкожной клетчатки.
Со временем пациенты отмечают, что боли появляются реже и заменяются дискомфортом в левом подреберье. Хронический панкреатит характеризуется нарушениями стула: обнаруживается полифекалия (выделение большого количества кала), испражнения приобретают сероватый цвет и резкий зловонный запах. Язык сухой, обложен желтоватым налетом. На передней брюшной стенке в проекции ПЖ формируется участок атрофии подкожной клетчатки.
Без лечения образуются инфильтраты, которые переходят в гнойно-некротические флегмоны забрюшинного пространства. Возможен перитонит. При тяжелом течении возникает полиорганная недостаточность, при поражении трех и более систем летальность составляет около 85%. При хроническом процессе в поджелудочной железе выявляется фиброз и кальциноз, наблюдается внешнесекреторная недостаточность. Вследствие поражения островков Лангерганса возникает вторичный сахарный диабет. Отмечается формирование и нагноение истинных или ложных кист, кровотечения из патологически измененных вен вследствие региональной портальной гипертензии.
Постановка диагноза панкреатита может быть затруднена, поскольку клиническая картина часто имитирует патологию других отделов ЖКТ. Заподозрить заболевание можно при выявлении характерных физикальных симптомов. Наиболее информативными инструментальными и лабораторными исследованиями являются:
 Для острого панкреатита характерно увеличение и отечность органа, нечеткость контуров и неоднородность структуры. При хроническом заболевании в ходе УЗИ поджелудочной железы определяется ее уменьшение, деформация контуров, кистозные образования и кальцификаты.
Для острого панкреатита характерно увеличение и отечность органа, нечеткость контуров и неоднородность структуры. При хроническом заболевании в ходе УЗИ поджелудочной железы определяется ее уменьшение, деформация контуров, кистозные образования и кальцификаты.КТ органов брюшной полости. Панкреатит (в области хвоста поджелудочной железы) с наличием отека ее паренхимы, жидкостного содержимого вблизи ее края, на фоне утолщение фасции Героты слева
При низкой информативности других методов выполняют лапароскопию. В общем анализе крови определяют повышение СОЭ и нейтрофильный лейкоцитоз, степени изменения показателей коррелируют с тяжестью состояния пациента. В биохимическом анализе крови выявляют диспротеинемию, гипоальбуминемию, в случае панкреонекроза – высокие уровни АЛТ и АСТ. Дополнительно определяют концентрацию С-реактивного белка — значение более 120 мг/л свидетельствует об инфекционной природе заболевания.
В общем анализе крови определяют повышение СОЭ и нейтрофильный лейкоцитоз, степени изменения показателей коррелируют с тяжестью состояния пациента. В биохимическом анализе крови выявляют диспротеинемию, гипоальбуминемию, в случае панкреонекроза – высокие уровни АЛТ и АСТ. Дополнительно определяют концентрацию С-реактивного белка — значение более 120 мг/л свидетельствует об инфекционной природе заболевания.
Дифференциальный диагноз при остром процессе проводят с другой хирургической патологией, сопровождающейся симптомами «острого живота». Основные критерии: повышение амилазы, наличие УЗИ- и КТ-признаков поражения ПЖ. Хронический вариант панкреатита дифференцируют с большой группой воспалительных процессов ЖКТ с учетом анамнеза, жалоб и результатов дополнительных исследований. Пациента консультирует специалист-гастроэнтеролог, хирург, инфекционист.
Выбор терапевтической тактики определяется формой заболевания. Пациентам с острым процессом рекомендована госпитализация, функциональный покой органа (голодание, энтеральное зондовое или парентеральное питание). При хроническом воспалении необходима коррекция рациона с исключением спиртного, ограничением жиров и углеводов. Ведущей является консервативная медикаментозная терапия, которая с учетом клиники панкреатита может включать:
Пациентам с острым процессом рекомендована госпитализация, функциональный покой органа (голодание, энтеральное зондовое или парентеральное питание). При хроническом воспалении необходима коррекция рациона с исключением спиртного, ограничением жиров и углеводов. Ведущей является консервативная медикаментозная терапия, которая с учетом клиники панкреатита может включать:
 В результате уменьшается производство панкреатического сока.
В результате уменьшается производство панкреатического сока. При тяжелой форме применяют октапептиды, селективно угнетающие панкреатическую секрецию, проводят интенсивную терапию для поддержания АД, стабилизации метаболических нарушений. Пациентам с установленной этиологией панкреатита показано лечение основного заболевания. При остром панкреонекрозе может выполняться некрэктомия поджелудочной железы, оментобурсостомия. При стойких болях, связанных с наличием кистозных образований, производится удаление ложных кист поджелудочной железы или марсупиализация истинных кист.
В случае острой патологии прогноз для пациентов сомнительный, исход заболевания обычно оценивают по шкале Рэнсона — наличие менее 3-х признаков свидетельствует об относительно благоприятном течении. Прогноз при хроническом панкреатите зависит от давности болезни и степени структурных поражений железы. Для профилактики воспаления необходимо ограничить потребление жирной пищи и газированных напитков, отказаться от вредных привычек (алкоголь, курение), проводить своевременное лечение заболеваний билиарной системы.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении панкреатита.
Источники
 Гастроэнтерология/ под ред. Ивашкина В.Т. – 2009.
Гастроэнтерология/ под ред. Ивашкина В.Т. – 2009.ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
КЭТЛИН БАРРИ, доктор медицины
Семейный врач. 2018;97(6):385-393
Информация для пациентов: Имеется раздаточный материал по панкреатиту.
Раскрытие информации об авторе: Нет соответствующих финансовых связей.
Хронический панкреатит — необратимое прогрессирующее заболевание поджелудочной железы, характеризующееся воспалением, фиброзом и рубцеванием. Нарушаются экзокринная и эндокринная функции, что часто приводит к хронической боли. Этиология многофакторная, хотя алкоголизм является наиболее значимым фактором риска у взрослых. Средний возраст при постановке диагноза составляет от 35 до 55 лет. При подозрении на хронический панкреатит компьютерная томография с контрастным усилением является лучшим методом визуализации для диагностики. Компьютерная томография может быть неинформативной на ранних стадиях заболевания, поэтому могут использоваться другие методы, такие как магнитно-резонансная томография, магнитно-резонансная холангиопанкреатография или эндоскопическая ультрасонография с биопсией или без нее. Рекомендуемые изменения образа жизни включают прекращение употребления алкоголя и табака, а также частые и небольшие приемы пищи с низким содержанием жира. Хотя наркотики и антидепрессанты обеспечивают наибольшее облегчение боли, половине пациентов в конечном итоге требуется хирургическое вмешательство. Терапевтическая эндоскопия показана для лечения симптоматических стриктур, камней и псевдокист. Декомпрессивные хирургические процедуры, такие как латеральная панкреакоеюноанастомоз, показаны при поражении крупных протоков (расширение протока поджелудочной железы 7 мм и более). Процедуры резекции, такие как операция Уиппла, показаны при заболеваниях мелких протоков или увеличении головки поджелудочной железы. Риск рака поджелудочной железы повышен у пациентов с хроническим панкреатитом, особенно с наследственным панкреатитом. Хотя неизвестно, улучшает ли скрининг исходы, клиницисты должны информировать пациентов об этом повышенном риске и оценивать пациентов с потерей веса или желтухой на наличие новообразований.
Хотя наркотики и антидепрессанты обеспечивают наибольшее облегчение боли, половине пациентов в конечном итоге требуется хирургическое вмешательство. Терапевтическая эндоскопия показана для лечения симптоматических стриктур, камней и псевдокист. Декомпрессивные хирургические процедуры, такие как латеральная панкреакоеюноанастомоз, показаны при поражении крупных протоков (расширение протока поджелудочной железы 7 мм и более). Процедуры резекции, такие как операция Уиппла, показаны при заболеваниях мелких протоков или увеличении головки поджелудочной железы. Риск рака поджелудочной железы повышен у пациентов с хроническим панкреатитом, особенно с наследственным панкреатитом. Хотя неизвестно, улучшает ли скрининг исходы, клиницисты должны информировать пациентов об этом повышенном риске и оценивать пациентов с потерей веса или желтухой на наличие новообразований.
Хронический панкреатит представляет собой необратимое прогрессирующее разрушение ткани и функции поджелудочной железы. Клинические проявления включают инвалидизирующие боли в животе, стеаторею и сахарный диабет. 1–3 Заболеваемость и распространенность остаются низкими, и, несмотря на достижения в области медицинской визуализации, постановка окончательного диагноза остается сложной задачей. 3 Врачи первичного звена должны быть знакомы с клиническими проявлениями, а также вариантами лечения и долгосрочными осложнениями.
Клинические проявления включают инвалидизирующие боли в животе, стеаторею и сахарный диабет. 1–3 Заболеваемость и распространенность остаются низкими, и, несмотря на достижения в области медицинской визуализации, постановка окончательного диагноза остается сложной задачей. 3 Врачи первичного звена должны быть знакомы с клиническими проявлениями, а также вариантами лечения и долгосрочными осложнениями.
Метаанализ 43 исследований, включавших более 3400 пациентов, показал, что компьютерная томография, магнитно-резонансная томография, эндоскопическая ретроградная холангиопанкреатография и эндоскопическое ультразвуковое исследование обладают сравнительно высокой диагностической точностью при хроническом панкреатите; поэтому рекомендуется поэтапный подход, основанный на стоимости, инвазивности и доступности.
Кокрановский обзор 10 исследований с участием 361 человека показал, что заместительная терапия панкреатическими ферментами не уменьшает боли при хроническом панкреатите.
| Клиническая рекомендация | Рейтинг доказательств | Ссылки |
|---|---|---|
| Comprast Compuled Compure, вычисленная на основе Comprone Complete Compure-CompureTised. | C | 3 , 10 , 22–24 |
| Эндоскопическая ультрасотография в эндоскопике, потому что его эндоскопическая диагностика. Потому что в эндоскопировании. Способность к эндоскопированию, потому что его эндоскопическая диагностика. Потому что в эндоскопировании в эндоскопит -диагностике. Осозенная ультрасоопопическая ультрасопопия в эндоскопит. Осоз. паренхима и система протоков. | C | 3 |
Антиоксидантная терапия не улучшает контроль боли или показатели смертности у пациентов с хроническим панкреатитом. | B | 10 , 35 |
| Заместительная терапия панкреатическими ферментами показана при стеаторее и мальабсорбции и может помочь облегчить боль у пациентов с хроническим панкреатитом. | Б | 38–42 |
| Эндоскопическое дренирование псевдокист приводит к такой же скорости обезболивания, как и операция, с эквивалентной или меньшей смертностью. | B | 25 , 44–47 , 53 , 54 |
| ПРИЕРА-ПЕРСЕР (УИПЛИ ИНДИРИЗАЦИИ ИНДИРИЗАРИЗАРИДЕНИЯ). с увеличением головки поджелудочной железы и обычно приводит к значительному облегчению боли. | Б | 8 , 49 , 55 |
По данным серии случаев и перекрестных исследований частота хронического панкреатита составляет от 4 до 12 случаев на 100 000 человек в год. Данные о распространенности скудны, оценки варьируются от 37 до 42 на 100 000 человек. 3 Мужчины болеют в 1,5-3 раза чаще, чем женщины. 4 Средний возраст при постановке диагноза составляет от 35 до 55 лет. Алкоголизм является наиболее значимым фактором риска развития хронического панкреатита, составляя 70% случаев у взрослых. Генетические заболевания, особенно кистозный фиброз, и анатомические аномалии являются наиболее распространенными причинами у детей. Таблица 1 включает TIGAR-O (токсико-метаболический, идиопатический, генетический, аутоиммунный, рецидивирующий и тяжелый острый панкреатит, обструктивный) классификацию общих факторов риска хронического панкреатита. 4,5
Данные о распространенности скудны, оценки варьируются от 37 до 42 на 100 000 человек. 3 Мужчины болеют в 1,5-3 раза чаще, чем женщины. 4 Средний возраст при постановке диагноза составляет от 35 до 55 лет. Алкоголизм является наиболее значимым фактором риска развития хронического панкреатита, составляя 70% случаев у взрослых. Генетические заболевания, особенно кистозный фиброз, и анатомические аномалии являются наиболее распространенными причинами у детей. Таблица 1 включает TIGAR-O (токсико-метаболический, идиопатический, генетический, аутоиммунный, рецидивирующий и тяжелый острый панкреатит, обструктивный) классификацию общих факторов риска хронического панкреатита. 4,5
| Токсичный метаболический |
| Алкоголь |
| Хроническая почечная недостаточность |
| Гиперкальциемия (гиперпапариоризм) | .1 |
| .0049 |
| Medications* |
| Tobacco |
| Toxins |
| Idiopathic |
| Early and late onset |
| Tropical pancreatitis (tropical calcifying pancreatitis and fibrocalculous pancreatic diabetes) |
| Генетический |
| Аутосомно-доминантный (катионный трипсиноген [мутации кодонов 29 и 122]) |
| Аутосомно-рецессивные гены-модификаторы ( CFTR and SPINK1 mutations, cationic trypsinogen [codon 16, 22, and 23 mutations], alpha 1 -antitrypsin deficiency) |
| Autoimmune |
| Autoimmune chronic pancreatitis associated with inflammatory bowel disease, Синдром Шегрена, первичный билиарный цирроз |
| Изолированный аутоиммунный хронический панкреатит |
| Рецидивирующий и тяжелый острый панкреатит |
| Postirradiation |
| Postnecrotic (severe acute pancreatitis) |
| Recurrent acute pancreatitis |
| Vascular ischemia |
| Obstructive |
| Duct obstruction (pancreatic or ampullary tumors) posttraumatic pancreatic duct фиброз) |
| Поджелудочная железа |
| Заболевания сфинктера Одди |
Патофизиология хронического панкреатита включает прогрессирующую фиброзную деструкцию поджелудочной железы в ответ на воспаление. Предложена простая модель, включающая теорию «двух ударов». Первым хитом является острый панкреатит, вызывающий повреждение поджелудочной железы. Второй удар — это аномальная воспалительная реакция на эту травму. Это вызывает устойчивую активацию профибротических клеток поджелудочной железы, включая звездчатые клетки. У лиц из группы риска это может привести к отложению коллагена и фиброзу, что может привести к хроническому панкреатиту. 2–4,6–8 Однако подтип хронического панкреатита вызывается аутоиммунными и генетическими факторами. Хронический панкреатит является аутоиммунным в 5-6% случаев. 9 Аутоиммунный панкреатит имеет характерную гистологическую картину с лимфоцитарной инфильтрацией, но также приводит к фиброзу и потере функции поджелудочной железы. 3
Предложена простая модель, включающая теорию «двух ударов». Первым хитом является острый панкреатит, вызывающий повреждение поджелудочной железы. Второй удар — это аномальная воспалительная реакция на эту травму. Это вызывает устойчивую активацию профибротических клеток поджелудочной железы, включая звездчатые клетки. У лиц из группы риска это может привести к отложению коллагена и фиброзу, что может привести к хроническому панкреатиту. 2–4,6–8 Однако подтип хронического панкреатита вызывается аутоиммунными и генетическими факторами. Хронический панкреатит является аутоиммунным в 5-6% случаев. 9 Аутоиммунный панкреатит имеет характерную гистологическую картину с лимфоцитарной инфильтрацией, но также приводит к фиброзу и потере функции поджелудочной железы. 3
У пациентов чаще всего наблюдаются рецидивирующие эпизоды острого панкреатита. Это часто прогрессирует до хронической боли в животе, которая обычно локализуется в эпигастрии и иррадиирует в спину. Боль усиливается при приеме пищи и уменьшается при наклоне вперед. Со временем он может спонтанно разрешиться из-за отказа поджелудочной железы. 2,10–12 Хотя у большинства пациентов наблюдается боль, примерно у 10–20% больных панкреатит протекает безболезненно. 1 Когда около 90% функции поджелудочной железы утрачено, у пациентов появляются признаки экзокринной дисфункции, такие как стеаторея, мальабсорбция и дефицит жирорастворимых витаминов (A, D, E, K, B 12 ). 1,10,13,14 Также может развиться эндокринная дисфункция, такая как диабет. 1,13
Боль усиливается при приеме пищи и уменьшается при наклоне вперед. Со временем он может спонтанно разрешиться из-за отказа поджелудочной железы. 2,10–12 Хотя у большинства пациентов наблюдается боль, примерно у 10–20% больных панкреатит протекает безболезненно. 1 Когда около 90% функции поджелудочной железы утрачено, у пациентов появляются признаки экзокринной дисфункции, такие как стеаторея, мальабсорбция и дефицит жирорастворимых витаминов (A, D, E, K, B 12 ). 1,10,13,14 Также может развиться эндокринная дисфункция, такая как диабет. 1,13
Таблица 2 включает комплексную дифференциальную диагностику. 15 Уровни амилазы и липазы могут быть повышены у пациентов с хроническим панкреатитом, но это повышение может происходить и при других состояниях, которые также проявляются болью в животе, таких как мезентериальная ишемия, заболевания желчевыводящих путей, заболевания почек и осложненная язвенная болезнь. 2,13,16–18
2,13,16–18
| Более распространенный | Менее распространенный |
|---|---|
| Acute cholecystitis | Acute appendicitis |
| Acute pancreatitis | Acute salpingitis |
| Intestinal ischemia or infarction | Crohn disease |
| Obstruction of common bile duct | Ectopic pregnancy |
| Pancreatic опухоли | Гастропарез |
| Язвенная болезнь | Кишечная непроходимость |
| Renal insufficiency | Irritable bowel syndrome |
| Malabsorption | |
| Ovarian cyst | |
| Papillary cystadenocarcinoma of the ovary | |
| Thoracic radiculopathy |
Диагноз хронического панкреатита ставится на основании анамнеза, клинических проявлений и данных визуализации. Не существует единого теста, позволяющего диагностировать хронический панкреатит, особенно на ранних стадиях. При подозрении на хронический панкреатит на основании анамнеза и физического осмотра следует начать диагностическое обследование. Диагностические тесты следует выбирать на основе их доступности после рассмотрения рисков и преимуществ. 1,2,4,9,18–20 Лабораторные тесты, используемые при обследовании пациентов с подозрением на хронический панкреатит, обобщены в таблице 3 . 15
Не существует единого теста, позволяющего диагностировать хронический панкреатит, особенно на ранних стадиях. При подозрении на хронический панкреатит на основании анамнеза и физического осмотра следует начать диагностическое обследование. Диагностические тесты следует выбирать на основе их доступности после рассмотрения рисков и преимуществ. 1,2,4,9,18–20 Лабораторные тесты, используемые при обследовании пациентов с подозрением на хронический панкреатит, обобщены в таблице 3 . 15
| Тесты | Комментарии | ||
|---|---|---|---|
| Количество крови | Эльпинг с инфекцией, Abscess | ||
| Serum Amylase, Abscess | |||
| Serum Amylase и Abscess | |||
| Всего билирубин, щелочная фосфатаза и печеночная трансаминаза | Повышенные при билиарном панкреатите и протоковой обструкции с помощью стриктур или массы | ||
| Сыворотка. ранний хронический панкреатит с нормальными результатами компьютерной или магнитно-резонансной томографии | |||
| Фекальная эластаза | < 200 мкг на г стула является ненормальным; неинвазивное экзогенное введение поджелудочной железы не изменит результаты, требуется только 20 г стула | ||
| Оценка жира в кале | > 7 г жира в день является ненормальным; количественный, требует 72 часа, должен быть на диете из 100 г жира в день | ||
| Стимуляция секретином | Пиковая концентрация бикарбоната < 80 мЭкв на л (80 ммоль на л) в дуоденальной секреции, лучший тест для диагностики поджелудочной железы внешнесекреторная недостаточность | ||
| Сывороточный триппиноген | <20 нг на мл является аномальным | ||
| Липидная панель | . | ||
| Иммуноглобулин G4 сывороточные антитела, антинуклеарные антитела, ревматоидный фактор, скорость оседания эритроцитов | Отклонение от нормы может указывать на аутоиммунный панкреатит | ||
Лабораторные испытания . При остром панкреатите ферменты поджелудочной железы повышены более чем в три раза по сравнению с верхней границей нормы. 16,18 При хроническом панкреатите эти ферменты могут быть только слегка повышены или нормальными, особенно когда поджелудочная железа замещается увеличивающимся количеством фиброзной ткани на более поздних стадиях заболевания. 1 При закупорке желчевыводящих путей (от 5% до 10% случаев) могут повышаться уровни билирубина, щелочной фосфатазы и печеночных трансаминаз. 1,16
При тестировании функции поджелудочной железы катетер вводят в проток поджелудочной железы для непосредственного измерения секреции ферментов поджелудочной железы. Эти тесты дороги и сложны для выполнения. Положительная прогностическая ценность этих тестов составляет всего 45%, а отрицательная — 97%. Поэтому, хотя они не рекомендуются как часть рутинного обследования, они могут быть полезны для исключения хронического панкреатита у пациентов с клиническими признаками панкреатита, но с нормальным изображением. 1,2,4,10,19–21 Фекальная эластаза является косвенным показателем экзокринной функции поджелудочной железы, который имеет высокую чувствительность (от 65% до 100%) и низкую специфичность (55%). Высокая частота ложноположительных результатов делает этот скрининговый тест плохим, но он может помочь исключить панкреатит. 19
Эти тесты дороги и сложны для выполнения. Положительная прогностическая ценность этих тестов составляет всего 45%, а отрицательная — 97%. Поэтому, хотя они не рекомендуются как часть рутинного обследования, они могут быть полезны для исключения хронического панкреатита у пациентов с клиническими признаками панкреатита, но с нормальным изображением. 1,2,4,10,19–21 Фекальная эластаза является косвенным показателем экзокринной функции поджелудочной железы, который имеет высокую чувствительность (от 65% до 100%) и низкую специфичность (55%). Высокая частота ложноположительных результатов делает этот скрининговый тест плохим, но он может помочь исключить панкреатит. 19
Визуальные исследования . Рентгенологическое обследование пациента с подозрением на хронический панкреатит должно прогрессировать от наименее инвазивного к более инвазивному. Метаанализ 43 исследований, включавших более 3400 пациентов, показал, что компьютерная томография (КТ), магнитно-резонансная томография (МРТ), эндоскопическая ретроградная холангиопанкреатография и эндоскопическая ультрасонография (ЭУЗИ) имеют сравнительно высокую диагностическую точность; поэтому рекомендуется поэтапный подход, основанный на стоимости, инвазивности и доступности. 22 eTable A включает чувствительность и специфичность доступных методов визуализации. КТ поджелудочной железы с контрастным усилением является методом первого выбора, поскольку он неинвазивен и легко доступен. 3 Протоковые кальцинаты являются патогномоничным признаком хронического панкреатита (рис. 1 15 ) . КТ может выявить состояния, имитирующие хронический панкреатит, а также осложнения хронического панкреатита, такие как псевдокисты, расширение протоков, псевдоаневризмы, некроз и паренхиматозную атрофию. 3,10,22–24
22 eTable A включает чувствительность и специфичность доступных методов визуализации. КТ поджелудочной железы с контрастным усилением является методом первого выбора, поскольку он неинвазивен и легко доступен. 3 Протоковые кальцинаты являются патогномоничным признаком хронического панкреатита (рис. 1 15 ) . КТ может выявить состояния, имитирующие хронический панкреатит, а также осложнения хронического панкреатита, такие как псевдокисты, расширение протоков, псевдоаневризмы, некроз и паренхиматозную атрофию. 3,10,22–24
| Тест | Чувствительность (%) | (%) | |||||
|---|---|---|---|---|---|---|---|
| CONTRAST-2HANTHANTHIND CT- Первоначальный рентгенологический тест выбора для оценки подозрения на хронический панкреатит; можно визуализировать кальцификации, псевдокисты, тромбозы, псевдоаневризмы, некроз и атрофию | |||||||
| Эндоскопическая ретроградная холангиопанкреатография | от 75 до 95 | от 90 до 94 | Эталонный стандарт во многих исследованиях, инвазивных и связанных с осложнениями, в основном используется в диагностике раннего хронического панкреатита при нормальных КТ и функциональных тестах поджелудочной железы | Эндоскопическая ультрасонографияот 81 до 97 | от 60 до 90 | Полезно при оценке раннего хронического панкреатита, новообразований поджелудочной железы и кистозных поражений; можно сочетать с тонкоигольной аспирационной биопсией | |
| Магнитно-резонансная томография или магнитно-резонансная холангиопанкреатография | 78 | от 96 до 100 | Неинвазивное и неионизирующее облучение или контрастные вещества, менее чувствительные, чем эндоскопическая ретроградная холангиопанкреатография для оценки боковых ветвей, могут сочетаться с тестом на секрет49 9004 9004 | Обзорная рентгенография брюшной полости | NA | NA | Обычно не рекомендуется; могут быть видны кальцинаты |
| УЗИ | 67 | 98 | Редко диагностический; может быть полезен для аспирации кисты под контролем УЗИ |
Если результаты КТ сомнительны, пациентам может потребоваться направление на более целенаправленную визуализацию поджелудочной железы, такую как МРТ или магнитно-резонансная холангиопанкреатография, или на эндоскопические процедуры, такие как ЭУЗИ или эндоскопическая ретроградная холангиопанкреатография./49/5big.png) 3 Магнитно-резонансная холангиопанкреатография и ЭУЗИ полезны для оценки паренхимы поджелудочной железы и системы протоков. Эндоскопическая ретроградная холангиопанкреатография сопряжена с высоким риском осложнений (например, панкреатита, кровотечения, инфекции), поэтому ее не рекомендуется использовать для диагностики, если все другие тесты не дают результатов. 2,25
3 Магнитно-резонансная холангиопанкреатография и ЭУЗИ полезны для оценки паренхимы поджелудочной железы и системы протоков. Эндоскопическая ретроградная холангиопанкреатография сопряжена с высоким риском осложнений (например, панкреатита, кровотечения, инфекции), поэтому ее не рекомендуется использовать для диагностики, если все другие тесты не дают результатов. 2,25
На рис. 2 показан пятиэтапный диагностический подход к пациентам с признаками и симптомами хронического панкреатита. КТ выявит поражение крупных протоков (расширение протока поджелудочной железы 7 мм и более). 2,4,10 КТ может быть неинформативной у пациентов с ранним заболеванием или поражением мелких протоков (расширение протока поджелудочной железы менее 7 мм). Эти пациенты должны быть направлены в центр с опытом лечения поджелудочной железы для проведения МРТ или магнитно-резонансной холангиопанкреатографии. 3 Эти методы визуализации вместе с эндоУЗИ также полезны для предоперационного планирования у пациентов с камнями, стриктурами или псевдокистами. 2–4, 23, 25–27 Если кистозное поражение или новообразование выявляется при визуализации, необходимо исключить злокачественное новообразование с помощью эндоУЗИ с биопсией и анализом онкомаркеров, особенно ракового антигена 19-9. 2,3,28,29 Если подозрение на хронический панкреатит сохраняется, несмотря на нормальные результаты визуализации, можно выполнить тесты функции поджелудочной железы. 2–4,27–29 Небольшое исследование с участием 25 пациентов позволяет предположить, что сочетание эндоУЗИ и тестов функции поджелудочной железы может повысить чувствительность диагностики. 30
3 Эти методы визуализации вместе с эндоУЗИ также полезны для предоперационного планирования у пациентов с камнями, стриктурами или псевдокистами. 2–4, 23, 25–27 Если кистозное поражение или новообразование выявляется при визуализации, необходимо исключить злокачественное новообразование с помощью эндоУЗИ с биопсией и анализом онкомаркеров, особенно ракового антигена 19-9. 2,3,28,29 Если подозрение на хронический панкреатит сохраняется, несмотря на нормальные результаты визуализации, можно выполнить тесты функции поджелудочной железы. 2–4,27–29 Небольшое исследование с участием 25 пациентов позволяет предположить, что сочетание эндоУЗИ и тестов функции поджелудочной железы может повысить чувствительность диагностики. 30
Лечение хронического панкреатита может быть медикаментозным, эндоскопическим или хирургическим (Таблица 4) . 15 Целями всех методов лечения являются облегчение боли, улучшение качества жизни и снижение заболеваемости и смертности от эндокринной и экзокринной дисфункции поджелудочной железы. Недостаточно исследований, сравнивающих консервативную медикаментозную терапию с инвазивными эндоскопическими или хирургическими вмешательствами. Таким образом, решения о лечении должны быть основаны на тщательном рассмотрении целей лечения и соотношения риска и пользы. 31,32
Недостаточно исследований, сравнивающих консервативную медикаментозную терапию с инвазивными эндоскопическими или хирургическими вмешательствами. Таким образом, решения о лечении должны быть основаны на тщательном рассмотрении целей лечения и соотношения риска и пользы. 31,32
| Medical | |
| Analgesics (stepwise approach) | |
| Antidepressants (treatment of concurrent depression) | |
| Cessation of alcohol and tobacco use | |
| Denervation (celiac nerve blocks, transthoracic splanchnicectomy) | |
| Инсулин (при диабете поджелудочной железы) | |
| Диета с низким содержанием жиров и небольшими порциями | |
| Ферменты поджелудочной железы с ингибиторами протонного насоса или гистамином H 2 блокировщики | |
| Стероидная терапия (Autoimmune PancReatititis) | |
| Эндоскопический | |
| Экстракорпоральная ударно-волновая литотрипсия с эндоскопией или без нее | |
| Сфинктеротомия поджелудочной железы и установка стента для обезболивания | |
| Transampullary or transgastric drainage of pseudocyst | |
| Surgical | |
| Decompression | |
| Cystenterostomy | |
| Lateral pancreaticojejunostomy (most common) | |
| Sphincterotomy or sphincteroplasty | |
| Резекция | |
| Дистальная или тотальная панкреатэктомия | |
| Панкреатодуоденальная резекция (операция Уиппла, с сохранением привратника, с сохранением двенадцатиперстной кишки) | |
| Not recommended | |
| Allopurinol | |
| Antioxidant therapy (vitamin C, vitamin E, selenium, methionine [no longer available in the United States]) | |
| Octreotide (Sandostatin) | |
| Прокинетические агенты (эритромицин) | |
Отказ от употребления алкоголя и табака замедляет прогрессирование болезни и снижает вероятность осложнений, таких как рак. 33 Изменения в питании, особенно частое употребление пищи небольшими порциями с низким содержанием жира, также могут помочь уменьшить боль и осложнения. 2,3,10,34
33 Изменения в питании, особенно частое употребление пищи небольшими порциями с низким содержанием жира, также могут помочь уменьшить боль и осложнения. 2,3,10,34
Инвалидизирующая боль является наиболее частым симптомом хронического панкреатита. Поскольку лечение наркотическими обезболивающими препаратами может привести к опиоидной зависимости, рекомендуется начинать с нестероидных противовоспалительных препаратов или ацетаминофена. Поэтапное добавление наркотических обезболивающих препаратов может быть необходимо для достижения адекватного контроля боли. Дополнительная терапия трициклическими антидепрессантами, селективными ингибиторами обратного захвата серотонина и комбинированными ингибиторами обратного захвата серотонина и норэпинефрина используется в синергии с наркотиками и лечит сопутствующую депрессию, которая часто встречается у пациентов с хроническим панкреатитом. 31,32
Кокрановский обзор антиоксидантной терапии, включая селен, бета-каротин, L-метионин, витамин С и витамин Е, не нашел доказательств эффективности. 35 Другие исследования показали, что октреотид (сандостатин), аллопуринол или витамин D не облегчают боль. 10 В трехнедельном исследовании, финансируемом производителем, прегабалин (Лирика) снижал кратковременное употребление опиоидов и улучшал краткосрочные показатели боли. 36,37 Однако необходимы исследования с более длительным наблюдением и большим размером выборки, прежде чем это станет стандартным лечением боли при хроническом панкреатите.
35 Другие исследования показали, что октреотид (сандостатин), аллопуринол или витамин D не облегчают боль. 10 В трехнедельном исследовании, финансируемом производителем, прегабалин (Лирика) снижал кратковременное употребление опиоидов и улучшал краткосрочные показатели боли. 36,37 Однако необходимы исследования с более длительным наблюдением и большим размером выборки, прежде чем это станет стандартным лечением боли при хроническом панкреатите.
Замена ферментов поджелудочной железы полезна для лечения стеатореи и мальабсорбции. 38–41 Кокрановский обзор 10 исследований с участием 361 участника показал, что заместительная терапия ферментами поджелудочной железы не уменьшает боль при хроническом панкреатите, хотя результаты отдельных исследований были неоднозначными. 42
Эндоскопия может использоваться для лечения симптоматических стриктур, камней и псевдокист. Эндоскопическое дренирование псевдокист имеет такой же уровень обезболивания, как и операция, с эквивалентной или меньшей смертностью. 25,43–48 Регрессия кисты происходит у 70–86% пациентов после эндоскопического дренирования. 25–28,43–46 Эндоскопическая сфинктеротомия или установка стента могут облегчить боль без хирургического риска у пациентов со стриктурами. 10,25,27 Экстракорпоральная ударно-волновая литотрипсия с эндоскопическим дренированием протока поджелудочной железы или без него может уменьшить каменную массу и боль. 10,25,49,50
25,43–48 Регрессия кисты происходит у 70–86% пациентов после эндоскопического дренирования. 25–28,43–46 Эндоскопическая сфинктеротомия или установка стента могут облегчить боль без хирургического риска у пациентов со стриктурами. 10,25,27 Экстракорпоральная ударно-волновая литотрипсия с эндоскопическим дренированием протока поджелудочной железы или без него может уменьшить каменную массу и боль. 10,25,49,50
Половине пациентов с хроническим панкреатитом в конечном итоге потребуется хирургическое вмешательство, 1 чаще всего из-за непреодолимой, инвалидизирующей боли. 51 Показания к операции перечислены в таблице 5 . 15 Существует два типа операций при хроническом панкреатите. Процедуры декомпрессии выполняются у пациентов с поражением крупных протоков, тогда как процедуры резекции выполняются у пациентов с поражением мелких протоков или увеличением головки поджелудочной железы.
| Желчные или панкреатические стриктуры |
| Duodenal stenosis |
| Fistulas (peritoneal or pleural effusion) |
| Hemorrhage |
| Intractable chronic abdominal pain |
| Pseudocysts |
| Suspected pancreatic neoplasm |
| Vascular complications |
Наиболее распространенной процедурой декомпрессии является латеральная панкреатикоеюноанастомоз (рис. 3А 9).0006 15 ) . Эта процедура более эффективна для долгосрочного облегчения боли (от 60% до 91% пациентов), чем эндоскопические подходы. 2,52–54 Хирургическое вмешательство также может быть выполнено для дренирования симптоматической псевдокисты; однако, поскольку эндоскопические подходы столь же эффективны для облегчения боли с меньшими рисками, хирургическое вмешательство предназначено для тех случаев, когда эндоскопическое вмешательство неэффективно или для сложных псевдокист. 47,48
47,48
Процедуры резекции 55,56 include pancreatoduodenectomy (Whipple procedure, Figure 3B 15 ), pylorus-preserving pancreatoduodenectomy (Figure 3C 15 ) , duodenum-preserving pancreatic head resection (Beger or Frey procedures), and total pancreatectomy ( Рисунок 3D 15 ) . Операция Уиппла является наиболее часто выполняемой операцией у пациентов с хроническим панкреатитом из-за ее высокой степени успеха (облегчение боли у 85% пациентов) и низкой смертности (менее 3%). 8,55,56 Панкреатодуоденальная резекция показана при увеличении головки поджелудочной железы и обычно приводит к значительному облегчению боли. 51 Кокрановский обзор пяти испытаний, включающих 292 участника, сравнивал операцию Уиппла с резекцией головки поджелудочной железы с сохранением двенадцатиперстной кишки. Хотя пребывание в стационаре было короче при резекции головки поджелудочной железы с сохранением двенадцатиперстной кишки, статистических различий в смертности или качестве жизни не было. 57,58 Тотальная панкреатэктомия выполняется редко из-за высокой частоты осложнений и низкой эффективности обезболивания. Из-за высокого риска диабета у пациентов с хроническим панкреатитом всегда следует выполнять тотальную панкреатэктомию с трансплантацией аутологичных островковых клеток. 56,59
57,58 Тотальная панкреатэктомия выполняется редко из-за высокой частоты осложнений и низкой эффективности обезболивания. Из-за высокого риска диабета у пациентов с хроническим панкреатитом всегда следует выполнять тотальную панкреатэктомию с трансплантацией аутологичных островковых клеток. 56,59
Осложнения хронического панкреатита обобщены в Таблице 6 . 13,15,55,60 Наиболее частыми причинами заболеваемости и смертности являются хроническая изнуряющая боль, диабет, псевдокисты поджелудочной железы и рак поджелудочной железы. Хотя при постановке диагноза часто присутствует боль, для развития диабета требуется примерно пять лет. 12,13,55,61 Псевдокисты поджелудочной железы обычно протекают бессимптомно, но могут вызывать серьезные осложнения у 25–30% пациентов с панкреатитом. Псевдокисты могут привести к разрыву, инфицированию, кровотечению и обструкции. 10,13,54,55 Рецидивирующие приступы острого панкреатита могут вызывать абсцессы и некроз поджелудочной железы, сепсис и полиорганную недостаточность. 18 Почти четверть пациентов (23,4%) с хроническим панкреатитом имеют остеопороз и почти две трети (65%) имеют остеопороз или остеопению. 60 Существует заметно повышенный риск рака поджелудочной железы у пациентов с хроническим панкреатитом, особенно у лиц с длительным употреблением алкоголя или наследственным панкреатитом. 2,3,12,14,25–28
18 Почти четверть пациентов (23,4%) с хроническим панкреатитом имеют остеопороз и почти две трети (65%) имеют остеопороз или остеопению. 60 Существует заметно повышенный риск рака поджелудочной железы у пациентов с хроническим панкреатитом, особенно у лиц с длительным употреблением алкоголя или наследственным панкреатитом. 2,3,12,14,25–28
| Complication | Incidence (%) |
|---|---|
| Acute pancreatitis | Recurrent |
| Chronic pain | 80 to 90 |
| Osteoporosis or osteopenia | 65 |
| Сахарный диабет | > 40 |
| Потеря веса | > 40 |
| Псевдокиста | 25 to 30 |
| Pancreatic cancer | 15 to 40 |
| Malabsorption and steatorrhea | 10 to 15 |
| Bile duct, duodenal, or gastric obstruction | 5 to 10 |
| Pancreatic асцит или плеврит | < 10 |
| Псевдоаневризма, особенно селезеночной артерии | < 1 |
| Тромбоз селезеночной или воротной вены | < 1 |
| Дефицит витаминов (A, D,* E, K и B12) | Редко |
Пациенты с наследственным панкреатитом имеют в 10 раз повышенный риск развития рака поджелудочной железы по сравнению с населением в целом. 61,62 Поэтому некоторые эксперты предлагают проводить консультирование и скрининг пациентов с наследственным панкреатитом, начиная с 40-летнего возраста. Наиболее рекомендуемыми методами скрининга являются эндоУЗИ, КТ и эндоскопическая ретроградная холангиопанкреатография; нет единого мнения об интервале скрининга. Кроме того, пациенты с хроническим панкреатитом, у которых наблюдаются изменения клинических симптомов (боль, потеря веса, желтуха), должны быть обследованы на новообразования. 63 Все пациенты с повышенным риском развития рака должны быть проинформированы о снижении факторов риска, особенно об употреблении алкоголя и табака. 62,63 При подозрении на злокачественное новообразование стандартом диагностики является трехфазная компьютерная томография поджелудочной железы. Если этот тест недоступен или у пациента аллергия на контрастное вещество, можно использовать МРТ с гадолинием. 62
61,62 Поэтому некоторые эксперты предлагают проводить консультирование и скрининг пациентов с наследственным панкреатитом, начиная с 40-летнего возраста. Наиболее рекомендуемыми методами скрининга являются эндоУЗИ, КТ и эндоскопическая ретроградная холангиопанкреатография; нет единого мнения об интервале скрининга. Кроме того, пациенты с хроническим панкреатитом, у которых наблюдаются изменения клинических симптомов (боль, потеря веса, желтуха), должны быть обследованы на новообразования. 63 Все пациенты с повышенным риском развития рака должны быть проинформированы о снижении факторов риска, особенно об употреблении алкоголя и табака. 62,63 При подозрении на злокачественное новообразование стандартом диагностики является трехфазная компьютерная томография поджелудочной железы. Если этот тест недоступен или у пациента аллергия на контрастное вещество, можно использовать МРТ с гадолинием. 62
В этой статье обновляется предыдущая статья по этой теме, написанная Nair, et al. 15
15
Источники данных: В Clinical Queries был выполнен поиск в PubMed с использованием ключевых терминов «хронический панкреатит» и «панкреатит». Поиск включал метаанализы, рандомизированные контролируемые испытания, клинические испытания и обзоры. Также был проведен поиск в Агентстве медицинских исследований и отчетах о доказательствах качества, Clinical Evidence, Кокрановской базе данных, Институте улучшения клинических систем, базе данных National Guideline Clearinghouse, Dynamed и Essential Evidence Plus. Даты поиска: 18 марта 2016 г. и 20 сентября 2017 г.
Хронический панкреатит — это прогрессирующее воспалительное заболевание, которое приводит к необратимому разрушению экзокринной и эндокринной паренхимы поджелудочной железы, вызванному атрофией и/или замещением фиброзной тканью. Функциональные последствия включают сильную боль в животе, сахарный диабет и нарушение всасывания. В этом мероприятии описывается этиология, патофизиология, оценка и лечение хронического панкреатита, а также подчеркивается роль межпрофессиональной команды в уходе и реабилитации пострадавших пациентов.
В этом мероприятии описывается этиология, патофизиология, оценка и лечение хронического панкреатита, а также подчеркивается роль межпрофессиональной команды в уходе и реабилитации пострадавших пациентов.
Цели:
Опишите клиническую картину больных хроническим панкреатитом.
Опишите оценку и классификацию пациентов с хроническим панкреатитом.
Объясните стратегии лечения хронического панкреатита.
Кратко опишите межпрофессиональные групповые стратегии по улучшению координации помощи и коммуникации, чтобы улучшить оценку и лечение хронического панкреатита и оптимизировать результаты.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Поджелудочная железа является вспомогательным органом пищеварения, который выполняет двойную функцию в эндокринной и экзокринной системах. Необходим для гидролиза макромолекул, в том числе белков, углеводов и жиров (в сочетании с желчью из общего желчного протока). Поджелудочная железа имеет основной панкреатический проток, проходящий по всей его длине, добавочный проток и множество различных типов клеток. Протоки могут быть заблокированы, или они могут быть генетически деформированы. При постоянном воспалении рубцевание и фиброз протоков приводят к необратимому повреждению многих структур, нарушая его секреторные функции.
Поджелудочная железа имеет основной панкреатический проток, проходящий по всей его длине, добавочный проток и множество различных типов клеток. Протоки могут быть заблокированы, или они могут быть генетически деформированы. При постоянном воспалении рубцевание и фиброз протоков приводят к необратимому повреждению многих структур, нарушая его секреторные функции.
Хронический панкреатит представляет собой прогрессирующее воспалительное заболевание поджелудочной железы, поражающее обе функции поджелудочной железы. Например, при нарушении внешнесекреторной функции у пациентов отмечают недостаточность поджелудочной железы, стеаторею и потерю веса. Недостаточность поджелудочной железы возникает, когда поражено более 90% органа. Заболеваемость зависит от тяжести заболевания и может достигать 85% при тяжелом хроническом панкреатите. С другой стороны, нарушение эндокринной функции поджелудочной железы в конечном итоге приводит к панкреатогенному диабету (диабет типа 3с).
Хронический панкреатит отличается от острого панкреатита. Последний проявляется острой болью в животе с иррадиацией в спину. Пациенты с хроническим панкреатитом могут долгое время не иметь симптомов. В других случаях у них также может быть непрекращающаяся боль в животе с прорывной болью, требующей госпитализации. Этот болезненный процесс отличается от острого панкреатита другим путем, другими словами, гистологически. Типы присутствующих воспалительных клеток различны. При остром панкреатите преобладают нейтрофилы, тогда как при хроническом панкреатите больше мононуклеарных инфильтратов.[1][2][3]
Последний проявляется острой болью в животе с иррадиацией в спину. Пациенты с хроническим панкреатитом могут долгое время не иметь симптомов. В других случаях у них также может быть непрекращающаяся боль в животе с прорывной болью, требующей госпитализации. Этот болезненный процесс отличается от острого панкреатита другим путем, другими словами, гистологически. Типы присутствующих воспалительных клеток различны. При остром панкреатите преобладают нейтрофилы, тогда как при хроническом панкреатите больше мононуклеарных инфильтратов.[1][2][3]
Причины хронического панкреатита включают злоупотребление алкоголем, закупорку протоков (злокачественные новообразования, камни, травмы), генетику (муковисцидоз, наследственный панкреатит), химиотерапию и аутоиммунные заболевания, такие как системная красная волчанка (СКВ) или аутоиммунный панкреатит. Новые исследования показывают, что дефицит некоторых витаминов и антиоксидантов может быть связан с болезнью.[4][5]
Наиболее распространенной причиной является употребление алкоголя. Алкоголь увеличивает секрецию белков из ацинарных клеток, в результате чего жидкость становится вязкой, что приводит к обструкции протоков, ацинарному фиброзу и атрофии. К счастью, менее чем у 10% алкоголиков развивается
Алкоголь увеличивает секрецию белков из ацинарных клеток, в результате чего жидкость становится вязкой, что приводит к обструкции протоков, ацинарному фиброзу и атрофии. К счастью, менее чем у 10% алкоголиков развивается
Нехронический панкреатит, предполагая, что другие механизмы играют роль в патологии.
Other common causes include:
Hypercalcemia
Hyperlipidemia (usually types 1 and V)
Nutrition
Obstruction of the duct (either congenital or acquired)
Medications
По сравнению с другими заболеваниями заболеваемость хроническим панкреатитом трудно определить. В случаях, когда заболевание является вторичным по отношению к алкоголю, оно может оставаться в значительной степени недиагностированным, поскольку хронический панкреатит прогрессирует. Диагноз может ставиться очень долго. В последнем эпидемиологическом отчете за 2014 год оценивается заболеваемость, которая остается постоянной на протяжении многих лет.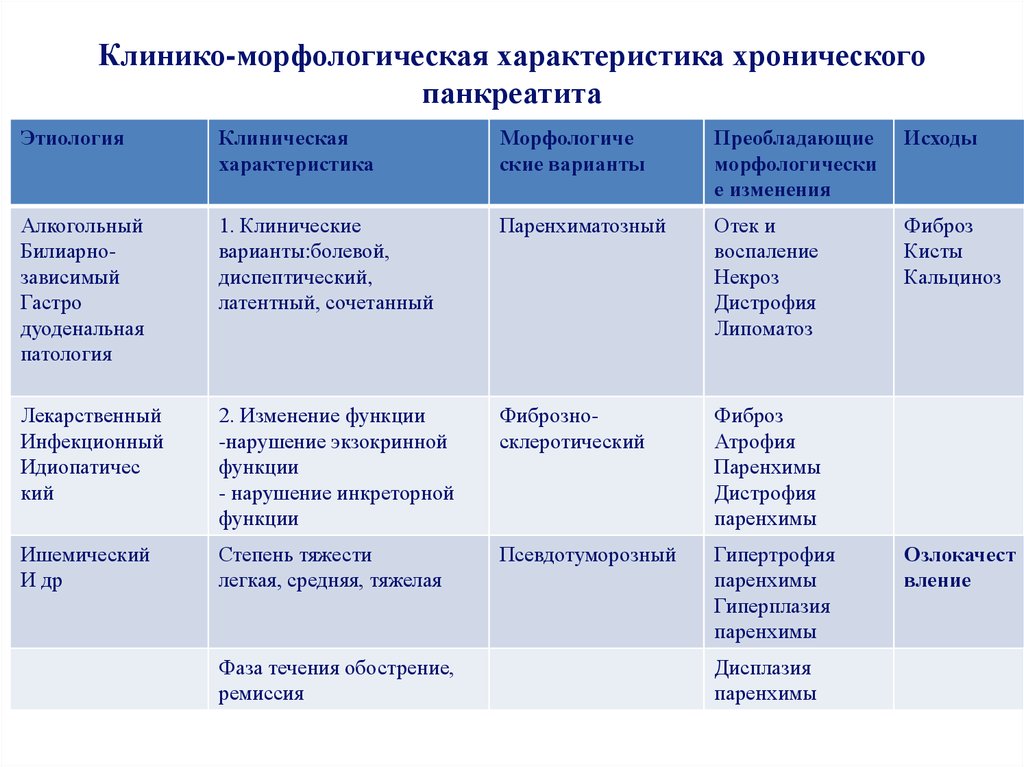 Тем не менее, распространенность может быть недооценена. Необходимы дальнейшие исследования.[6][7]
Тем не менее, распространенность может быть недооценена. Необходимы дальнейшие исследования.[6][7]
В США заболевание поражает афроамериканцев чаще, чем представителей европеоидной расы. Кроме того, хронический панкреатит, вызванный алкоголем, чаще встречается у мужчин, тогда как панкреатит, вызванный гиперлипидемией, чаще встречается у женщин. Средний возраст при постановке диагноза составляет 45 лет.
Патогенез хронического панкреатита, по-видимому, включает генетические факторы и факторы окружающей среды. Исследования выявили гены предрасположенности к панкреатиту, связанные с мутациями потери функции. Существуют две основные теории патогенеза хронических заболеваний поджелудочной железы. Одна из теорий заключается в нарушении секреции бикарбоната, которое не может реагировать на повышенную секрецию белков поджелудочной железы. Эти обильные белки впоследствии объединяются, образуя пробки в дольках и протоках. Это приводит к кальцификации и образованию камней. Другая теория предполагает внутрипаренхиматозную активацию пищеварительных ферментов в поджелудочной железе (возможно, из-за генетики или внешних воздействий, таких как алкоголь). Одно недавнее исследование предполагает, что алкоголь снижает способность клетки реагировать на передачу сигналов кальция. Это изменяет механизм обратной связи и способствует циклу, ведущему к гибели клеток.]
Другая теория предполагает внутрипаренхиматозную активацию пищеварительных ферментов в поджелудочной железе (возможно, из-за генетики или внешних воздействий, таких как алкоголь). Одно недавнее исследование предполагает, что алкоголь снижает способность клетки реагировать на передачу сигналов кальция. Это изменяет механизм обратной связи и способствует циклу, ведущему к гибели клеток.]
Гистопатология выявит заметное увеличение соединительной ткани вокруг долек и протоков. Архитектура ацинусов часто искажена, а на более поздних стадиях распространен фиброз. Кроме того, в протоках можно увидеть осадок белка. Деформация протоковой системы может привести к появлению «цепи озер» на КТ.
Хронический панкреатит может проявляться длительной болью в животе с периодическими безболевыми периодами, потерей веса и облегчением боли в животе при наклоне вперед.Однако в некоторых случаях пациенты могут быть бессимптомными. Тошнота, рвота и стеаторея или жирный, зловонный, трудно смываемый стул.Непереносимость глюкозы или диабет поджелудочной железы являются еще одним симптомом, обнаруживаемым на более поздних стадиях заболевания. Это классические проявления у пациентов со злоупотреблением алкоголем, табакокурением, злокачественными новообразованиями (с обструкцией протоков), гиперлипидемией, системными заболеваниями, аутоиммунными заболеваниями, муковисцидозом и др.) в анамнезе [9].0003
Тошнота, рвота и стеаторея или жирный, зловонный, трудно смываемый стул.Непереносимость глюкозы или диабет поджелудочной железы являются еще одним симптомом, обнаруживаемым на более поздних стадиях заболевания. Это классические проявления у пациентов со злоупотреблением алкоголем, табакокурением, злокачественными новообразованиями (с обструкцией протоков), гиперлипидемией, системными заболеваниями, аутоиммунными заболеваниями, муковисцидозом и др.) в анамнезе [9].0003
Другие симптомы включают потерю веса, диарею и стеаторею.
Во время острого приступа больной может подтянуть колени к груди, чтобы облегчить боль. Иногда можно пальпировать массу, указывающую на наличие псевдокисты. Признаки недоедания распространены в давних случаях.
Основные лабораторные исследования хронического панкреатита могут включать общий анализ крови, BMP, LFT, липазу, амилазу, панель липидов и значение фекальной эластазы-1. Уровни липазы и амилазы могут быть повышены, но обычно они нормальны вследствие значительного рубцевания поджелудочной железы и фиброза. Следует отметить, что значения амилазы и липазы не следует рассматривать как диагностические или прогностические.
Следует отметить, что значения амилазы и липазы не следует рассматривать как диагностические или прогностические.
Детям необходимо провести генетическое тестирование на МВТР.
В случаях подозрения на хронический аутоиммунный панкреатит можно получить маркеры воспаления, включая СОЭ, СРБ, а также АНА, РФ, антитела и иммуноглобулины. Для диагностики стеатореи 72-часовой количественный анализ жира в кале является золотым стандартом (при этом значения более 7 г в день являются подтверждающими). В качестве альтернативы можно получить уровень фекальной эластазы-1 из одного случайного образца стула, чтобы помочь оценить недостаточность поджелудочной железы. Это наиболее чувствительная и специфическая альтернатива качественному тесту на содержание жира в кале.
MRCP является ведущим диагностическим визуализирующим исследованием, поскольку оно может выявить кальцификацию (признак), увеличение поджелудочной железы, обструкцию или расширение протоков. МРХПГ обладает более высокой чувствительностью и специфичностью в отношении хронического панкреатита, чем трансабдоминальное УЗИ или обычные рентгенограммы (хотя и то, и другое может выявить кальцификацию). В качестве альтернативы лечение также может включать компьютерную томографию брюшной полости.
В качестве альтернативы лечение также может включать компьютерную томографию брюшной полости.
ЭРХПГ является традиционным методом выбора при диагностике хронического панкреатита. Применяется при отсутствии стеатореи или когда на обычных снимках не выявляются кальцинаты. Однако в настоящее время многие больницы склоняются к использованию вместо них MRCP и полагаются на ERCP только тогда, когда необходимо терапевтическое вмешательство. Эндоскопическое ультразвуковое исследование — еще один метод визуализации, который можно использовать для диагностики заболевания.[10][11][12]
Тесты для оценки функции поджелудочной железы
Тесты для оценки функции поджелудочной железы чувствительны, но их необходимо проводить на ранней стадии. Дуоденальные аспираты могут помочь определить выработку амилазы, панкреатического бикарбоната и липазы. Проток поджелудочной железы может быть канюлирован во время ЭРХПГ, а панкреатический сок может быть оценен по тем же параметрам.
Текущие рекомендации
КТ — идеальный тест для визуализации брюшной полости и оценки морфологии поджелудочной железы
КТ также может помочь исключить другие патологии
МРХПГ показан при нормальных результатах КТ
МРХПГ, стимулированная секретином, позволяет определить незначительные изменения в протоках, а также помогает оценить податливость протоков и экзокринную функцию.
Эндоскопическое ультразвуковое исследование может использоваться для оценки изменений протоков и паренхимы на ранних стадиях заболевания.
Целью лечения является уменьшение болей в животе и улучшение мальабсорбции. Боль является вторичной по отношению к воспалению, нейропатическим механизмам и закупорке протоков. Обычно рекомендуется есть небольшими порциями, но часто и с низким содержанием жира, а также заменять жирорастворимые витамины и ферменты поджелудочной железы. В тех случаях, когда облегчение боли не достигается заместительной терапией ферментами и модификацией диеты, следует использовать неопиоидные схемы лечения (ТЦА, НПВП, прегабалин) до начала испытания опиоидов. Исследования относительно пользы антиоксидантов не подтверждены. Новые исследования показывают некоторую пользу от использования триглицеридов со средней длиной цепи. Хирургическое вмешательство следует рассматривать у пациентов, у которых медикаментозная терапия неэффективна и сохраняется боль. [1][11][13]
[1][11][13]
Необходимо изменить поведение пациента, чтобы предотвратить обострение расстройства. Пациенты должны отказаться от алкоголя и бросить курить.
Пациентам с хронической болью и анорексией часто требуется стационарное лечение. Этим пациентам часто требуются наркотики и пищевые добавки.
Ферменты поджелудочной железы обычно принимают во время еды и помогают уменьшить боль. Однако польза ферментов поджелудочной железы до сих пор остается под вопросом.
Хирургическое вмешательство требуется для:
Абсцесс поджелудочной железы, фистула или псевдоциста
Аккреатические асциты
МЕХАНИЧЕСКОЙ ОБЛЮДОВАНИЕ ОБЩИЙСЯ ДУОДА
. тромбоз
Операция по резекции поджелудочной железы может дать хорошие результаты в руках опытных хирургов, но операционная смертность может превышать 10%, а качество жизни ухудшается без функционирующей поджелудочной железы.
Сегодня интервенционная радиология может использоваться для лечения большинства осложнений, включая дренирование и установку стента.
Блокада чревного узла может быть выполнена для уменьшения боли, но это инвазивная процедура с риском паралича из-за поперечной миелопатии. Эндоскопические методы блокады чревного нерва не принесли пользы.
Эндоскопия часто используется для устранения непроходимости протока поджелудочной железы, но работает только у 60% пациентов.
Хроническая, непрекращающаяся боль в животе, которая резко усиливается, должна включать дифференциальный диагноз, не ограничивающийся язвенной болезнью, желчнокаменной болезнью, билиарной обструкцией/желчной коликой, острым панкреатитом, злокачественными новообразованиями поджелудочной железы, псевдокистой, хронической мезентериальной ишемией и другими.
Неблагоприятный прогноз связан с продолжающимся употреблением алкоголя, курением и наличием терминальной стадии заболевания печени. В 10 лет выживаемость составляет 70%, а в 20 лет она снижается до 45%. Основными осложнениями являются образование псевдокист, механическая непроходимость желчных протоков и двенадцатиперстной кишки. Дополнительные осложнения включают сахарный диабет (30% больных), развитие варикозного расширения вен желудка и формирование псевдоаневризмы.
Дополнительные осложнения включают сахарный диабет (30% больных), развитие варикозного расширения вен желудка и формирование псевдоаневризмы.
Хронический панкреатит имеет много осложнений, в том числе:
Образование псевдоцисты, которая может ослаблять желчный проток
.
Асцит поджелудочной железы или плевральный выпот (редко)
Псевдоаневризмы (редко сосудов, близких к поджелудочной железе)
Диабет поджелудочной железы (позднее течение болезни)
Следует отметить, что у пациентов с хроническим панкреатитом повышен риск развития рака поджелудочной железы.
Пациентам с диагнозом хронический панкреатит, вторичный по отношению к хроническому употреблению алкоголя, следует рекомендовать воздерживаться от употребления алкоголя (и бросить курить, если применимо). Последующее наблюдение должно происходить в течение 1-2 месяцев.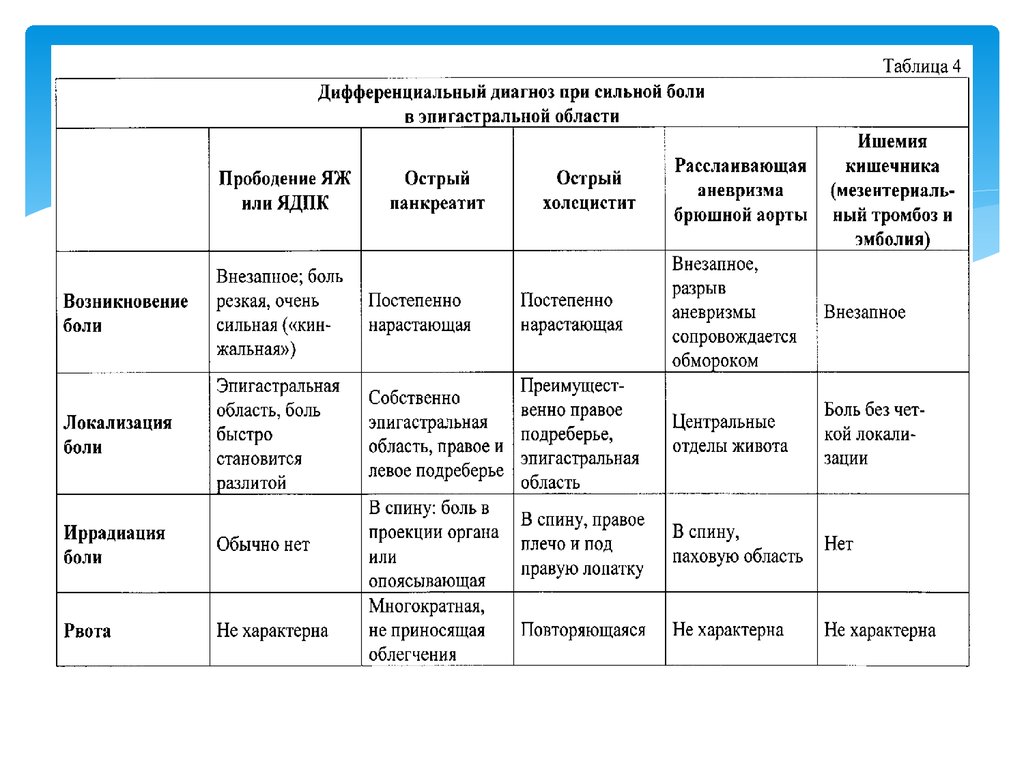
Пациентам со стеатореей рекомендуется диета с низким содержанием жиров с высоким содержанием белков и углеводов. Потребление жиров должно быть менее 20 г в день или меньше. Однако это может привести к нарушению всасывания жирорастворимых витаминов, поэтому необходимы пероральные добавки.
Хронический панкреатит — это воспалительное заболевание, вызываемое множеством факторов, включая генетическую предрасположенность и внешние факторы. Он во многом отличается от острого панкреатита. При остром панкреатите боль в животе обычно возникает внезапно, в то время как хронический панкреатит может быть безболезненным или представлять собой непрекращающуюся тупую боль с прорывными эпизодами острой боли. Патофизиология этих двух заболеваний также различается, но, что более важно, обследование при хроническом панкреатите не обязательно должно включать уровни амилазы и липазы. MRCP является тестом выбора при диагностике хронического панкреатита, и целью лечения является контроль боли и устранение мальабсорбции при недостаточности поджелудочной железы. Тяжелую недостаточность поджелудочной железы следует лечить заменой ферментов, заменой жирорастворимых витаминов и частым небольшим приемом пищи. Декомпрессионная хирургия может быть рассмотрена у пациентов с непреодолимой болью, у которых медикаментозная терапия оказалась неэффективной.
Хронический панкреатит ежегодно обходится системе здравоохранения в миллиарды долларов. У этих пациентов развивается широкий спектр осложнений, включая хроническую боль, и множественные госпитализации не являются чем-то необычным. Пациенты обычно обслуживаются группой медицинских работников, в которую входят хирург, гастроэнтеролог, рентгенолог, специалист по боли, диетолог, фармацевт и медсестра. Чтобы снизить заболеваемость и смертность от этого расстройства, сегодня акцент делается на модификации поведения. И фармацевт, и медсестры играют решающую роль в информировании пациента о побочных эффектах курения алкоголя и табака. Воздерживаясь от алкоголя, эти пациенты также могут получить облегчение боли на ранней стадии заболевания. У пациентов, продолжающих употреблять алкоголь, смертность в 3 раза выше, чем у тех, кто не употребляет алкоголь. Тем, у кого есть мальабсорбция, фармацевт должен рекомендовать применение ферментов поджелудочной железы. В то же время пациенты должны быть направлены на программу алкогольной и химической зависимости. Фармацевты будут консультироваться с клинической командой относительно выбора и дозирования ферментов поджелудочной железы. Фармацевт также должен порекомендовать средства, помогающие бросить курить, и информировать пациентов о преимуществах здорового питания. Направление к специалисту по боли необходимо, так как многие пациенты постоянно ищут наркотики. Медсестра-гастроэнтеролог должна наблюдать за такими пациентами для оценки стеатореи и массы тела. Консультация по питанию должна разъяснить пациенту важность диеты с низким содержанием жиров и необходимость приема витаминных добавок.
Необходима постоянная переоценка и мониторинг этих пациентов, чтобы убедиться, что они воздерживаются от алкоголя. [14][15][16] (Уровень V) Только совместный подход может снизить заболеваемость хроническим панкреатитом.
Результат
Исход для пациентов с хроническим панкреатитом зависит от многих факторов, таких как курение, возраст на момент постановки диагноза, продолжительное употребление алкоголя, наличие заболеваний печени и других сопутствующих заболеваний. Данные показывают, что через 10 лет живы 70% пациентов, а через 20 лет — от 40% до 50%. Кроме того, у этих пациентов также есть риск развития рака поджелудочной железы в будущем. Со временем у пациентов с хроническим панкреатитом также повышается риск развития псевдокист, панкреатического асцита, плеврального выпота, портальной гипертензии, тромбоза селезеночной вены и псевдоаневризмы. У значительного числа этих пациентов сохраняется умеренная или сильная боль и мальабсорбция. Наконец, около трети пациентов в конечном итоге заболеют диабетом. Для тех, кому требуется операция по поводу псевдоаневризмы, существуют дополнительные риски смерти. (Уровень V)
Получите бесплатный доступ к вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Беляев О., Уль В. [Хронический панкреатит - обновленная хирургическая перспектива]. Центральный Чир. 2018 декабрь; 143 (6): 586-595. [PubMed: 30180259]
Wynne K, Devereaux B, Dornhorst A. Диабет экзокринной части поджелудочной железы. J Гастроэнтерол Гепатол. 201934 февраля (2): 346–354. [PubMed: 30151918]
Forsmark CE. Диагностика и лечение экзокринной недостаточности поджелудочной железы. Варианты лечения Curr Гастроэнтерол. 2018 сен; 16 (3): 306-315. [PubMed: 30027527]
Сингхви А., Ядав Д. Мифы и реальность об алкоголе и курении при хроническом панкреатите. Курр Опин Гастроэнтерол. 2018 сен; 34 (5): 355-361. [Бесплатная статья PMC: PMC6646881] [PubMed: 29965868]
Pham A, Forsmark C. Хронический панкреатит: обзор и обновление этиологии, факторов риска и лечения. F1000рез. 2018;7 [Бесплатная статья PMC: PMC5958317] [PubMed: 29946424]
Шуджа А., Рахман А.У., Скеф В., Смотерман С., Гуан Дж., Малеспин М., де Мело С.В. Продольный анализ эпидемиологии и экономических последствий госпитализации по поводу хронического панкреатита в США. Энн Гастроэнтерол. 2018 июль-август;31(4):499-505. [Бесплатная статья PMC: PMC6033763] [PubMed: 29991896]
Beyer G, D'Haese JG, Ormanns S, Mayerle J. [Хронический панкреатит и рак поджелудочной железы - риск опухоли и скрининг]. Dtsch Med Wochenschr. 2018 июнь; 143 (12): 895-906. [PubMed: 29898491]
Балаш А., Балла З., Куй Б., Малет Дж., Ракончай З., Дюрр Дж., Чжоу-Суков З., Шатерни Дж., Сендлер М., Майерле Дж., Кюн Дж. П., Тиславич Л. , Mall MA, Hegyi P. Непроходимость слизистой оболочки протоков и сниженная секреция жидкости являются ранними дефектами при хроническом панкреатите. Фронт Физиол. 2018;9:632. [Бесплатная статья PMC: PMC5987707] [PubMed: 29896115]
Issa Y, van Santvoort HC, van Dieren S, Besselink MG, Boermeester MA, Ahmed Ali U. Диагностика хронического панкреатита: сравнение и оценка различных Диагностические инструменты. Поджелудочная железа. 2017 Октябрь; 46 (9): 1158-1164. [PubMed: 28
Frøkjær JB, Akisik F, Farooq A, Akpinar B, Dasyam A, Drewes AM, Haldorsen IS, Morana G, Neoptolemos JP, Olesen SS, Petrone MC, Shigo A, Sheegawa T, Whitcomb DC., Рабочая группа для Международного (IAP – APA – JPS – EPC) согласованного руководства по хроническому панкреатиту. Руководство по диагностической поперечной визуализации и оценке тяжести хронического панкреатита. Панкреатология. 2018 окт; 18 (7): 764-773. [В паблике: 30177434]
Min M, Patel B, Han S, Bocelli L, Kheder J, Vaze A, Wassef W. Экзокринная недостаточность поджелудочной железы и недоедание при хроническом панкреатите: выявление, лечение и последствия. Поджелудочная железа. 2018 сен;47(8):1015-1018. [Бесплатная статья PMC: PMC6462188] [PubMed: 30074926]
Bordaçahar B, Couvelard A, Vullierme MP, Bucchini L, Sauvanet A, Dokmak S, Ruszniewski P, Levy P, Rebours V. Predicting the efficiency. Операции по обезболиванию больных алкогольным хроническим панкреатитом. Хирургия. 2018 ноябрь;164(5):1064-1070. [В паблике: 30029988]
Uc A, Zimmerman MB, Wilschanski M, Werlin SL, Troendle D, Shah U, Schwarzenberg SJ, Rhee S, Pohl JF, Perito ER, Palermo JJ, Ooi CY, Liu Q, Lin Т.К., Моринвилл В.Д., Макферрон Б.А., Хусейн С.З., Хаймс Р., Хейман М.Б., Гонска Т., Гифер М.Дж., Гариепи К.Э., Фридман С.Д., Фишман Д.С., Беллин М.Д., Барт Б., Абу-Эль-Хайджа М., Лоу М.Э. Влияние ожирения на острый рецидивирующий и хронический панкреатит у детей. Поджелудочная железа. 2018 сен; 47 (8): 967-973. [Бесплатная статья PMC: PMC6095802] [PubMed: 30059474]
Олесен С.С.