2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Дыхательная недостаточность у ребенка — это состояние, при котором возникает дисбаланс газового состава крови: дефицит кислорода на фоне избытка углекислоты. Поддержание нормального газообмена при развитии дыхательной недостаточности (ДН) обеспечивается за счет интенсивной работы аппарата дыхания, сердца, что быстро приводит к истощению компенсаторных сил организма. ДН может протекать в острой или хронической форме, проявляется одышкой, цианозом, тахикардией, неврологической дисфункцией. Диагностика основана на физикальном обследовании, изучении газов крови, спирометрии. Лечение комплексное, включает устранение этиологического фактора, восстановление газообмена.
В широком понимании дыхание объединяет несколько процессов: внешнее дыхание, обмен газов на уровне альвеол, тканевое дыхание. Нарушение на любом из этапов приводит к развитию дыхательной недостаточности. ДН у ребенка ‒ очень актуальная проблема в педиатрии, занимает ведущее место в структуре летальности детей первых лет жизни. Это самая частая причина госпитализации в отделение детской реанимации и интенсивной терапии. Заболеваемость респираторным дистресс-синдромом, связанным с разными причинами, составляет 1,5-13 случаев на 100 000 человек в год. У недоношенных детей частота ДН при рождении достигает 20%-80%.
Дыхательная недостаточность у ребенка
Причин дыхательной недостаточности у ребенка большое множество. Не всегда они связаны именно с заболеваниями респиратоного тракта. Для удобства понимания этиологические факторы принято делить на две большие группы:
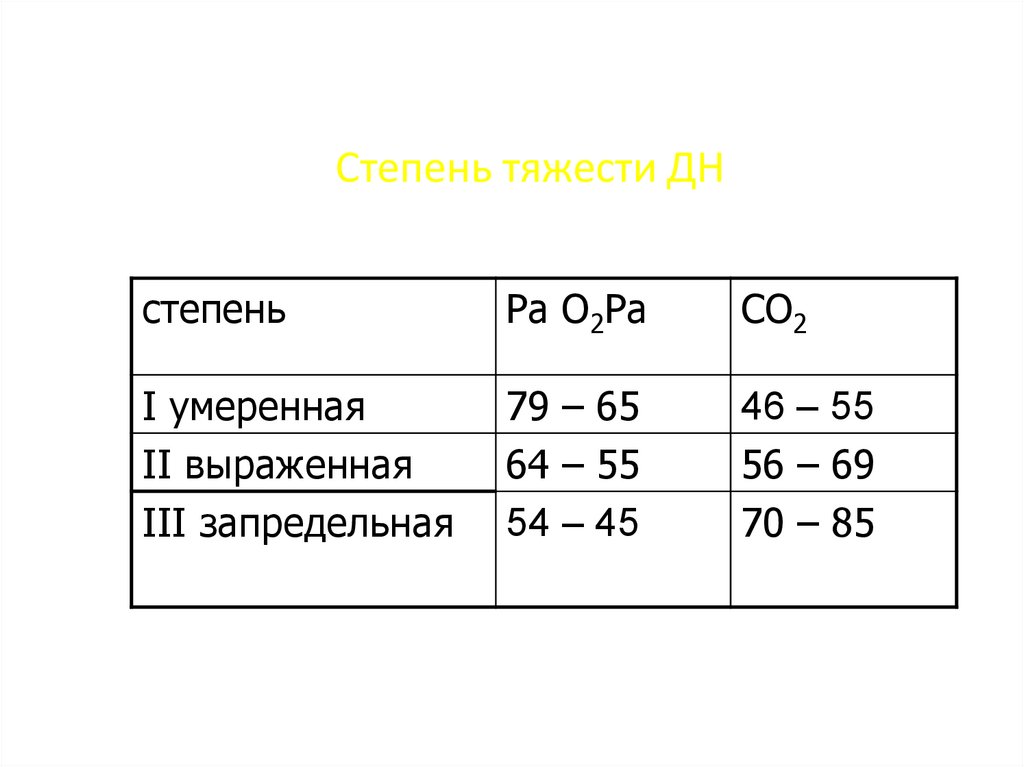 ДН характерна для пороков сердца, генерализованных аллергических реакций.
ДН характерна для пороков сердца, генерализованных аллергических реакций.Независимо от причины развития дыхательной недостаточности у ребенка, в основе лежат 2 нарушения: уменьшение напряжения О2 в крови (РаО2) и повышение содержания углекислого газа (РаСО2). Вначале организм компенсирует кислородное голодание путем усиления работы внешнего дыхания, развития одышки. Дополнительный поток кислорода поступает за счет учащения дыхательных движений, усиления физической работы респираторной мускулатуры.
Со временем запасы энергии истощаются, поступление О2 и его транспорт эритроцитами снижается, развивается гипоксемия. Как следствие, кислород недополучают ткани организма — формируется гипоксия. По мере нарастания гипоксии состояние входит в стадию декомпенсации: угнетается функции нервной, дыхательной системы, сердца и сосудов. Наряду с гипоксемией избыток СО2 (гиперкапния) оказывает токсическое влияние на системы и органы, усугубляя симптомы дыхательной недостаточности.
Существует несколько вариантов классификации ДН по разным критериям: скорости развития, этиопатогенетическим механизмам, длительности течения, газовому составу крови. Клинически имеет значение выделение острой и хронической форм, стадий течения. Представленная классификация дыхательной недостаточности часто применяется на практике, так как влияет на выбор тактики терапии:
1. По этиологии:

2. По патогенезу:
Клиническая картина дыхательной недостаточности объединяет симптомы основной патологии, изменения внешнего дыхания, системные проявления. Изменения общего состояния ребенка характеризуются потливостью, чувством тревоги, страха, отказом от груди у младенцев. Со стороны ЦНС может быть нарушение сознания, синдром угнетения либо гипервозбудимости. О вовлечении сердечно-сосудистой системы свидетельствует нарушение ритма в различных формах, падение или нестабильность АД.
Респираторные расстройства имеют несколько типичных симптомов: раздувание крыльев носа, изменение дыхательных движений (диспноэ), шумный, свистящий выдох или стон. Диспноэ представлено вариантами:
Для компенсации характерно усиление работы дыхания, для декомпенсации — истощение, апноэ. Нарастание гипоксемии проявляется синюшностью кожных покровов и слизистых оболочек разной степени: акроцианоз — синеют кончики пальцев, периферический цианоз — дистальные отделы конечностей, центральный цианоз — слизистые, вся поверхность тела.
Нарастание гипоксемии проявляется синюшностью кожных покровов и слизистых оболочек разной степени: акроцианоз — синеют кончики пальцев, периферический цианоз — дистальные отделы конечностей, центральный цианоз — слизистые, вся поверхность тела.
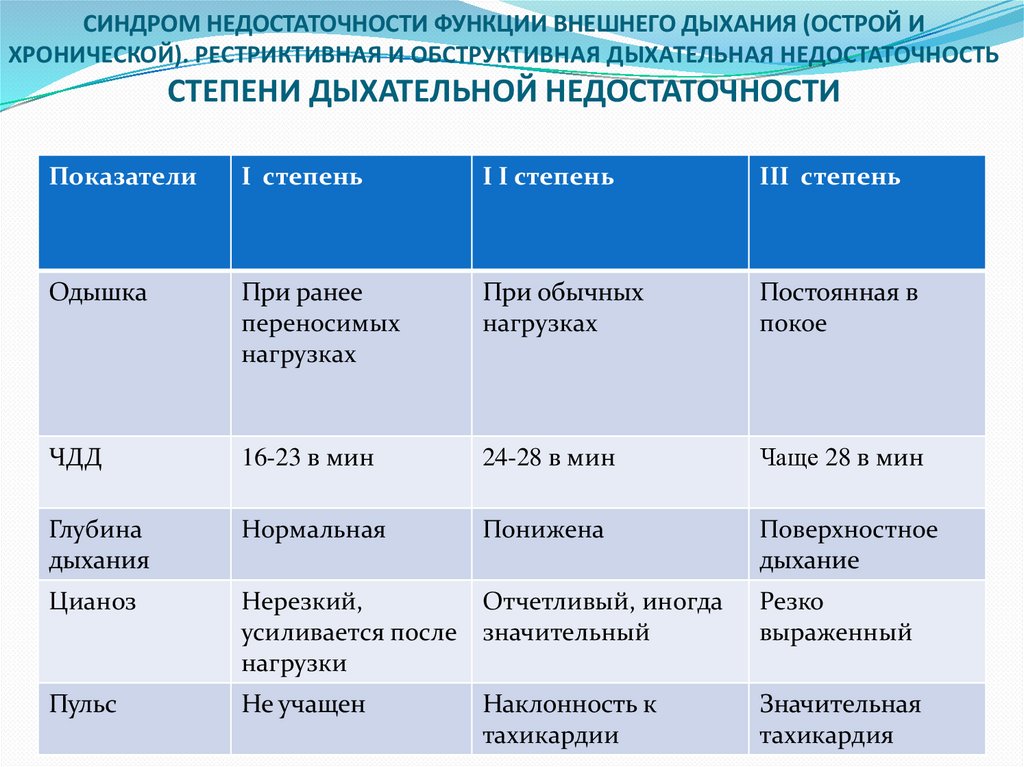
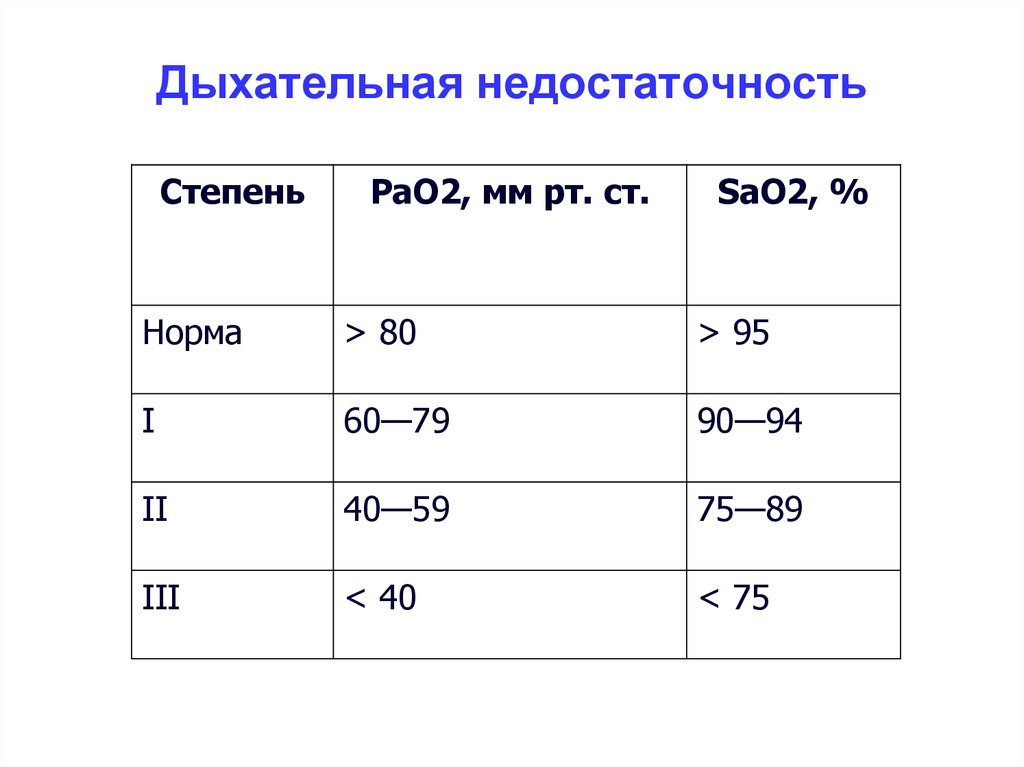
По совокупности симптомов у ребенка выделяют несколько степеней дыхательной недостаточности.
Особенностью хронической формы дыхательной недостаточности является то, что клиника развивается постепенно, обычно при обострении основной болезни, физическом перенапряжении.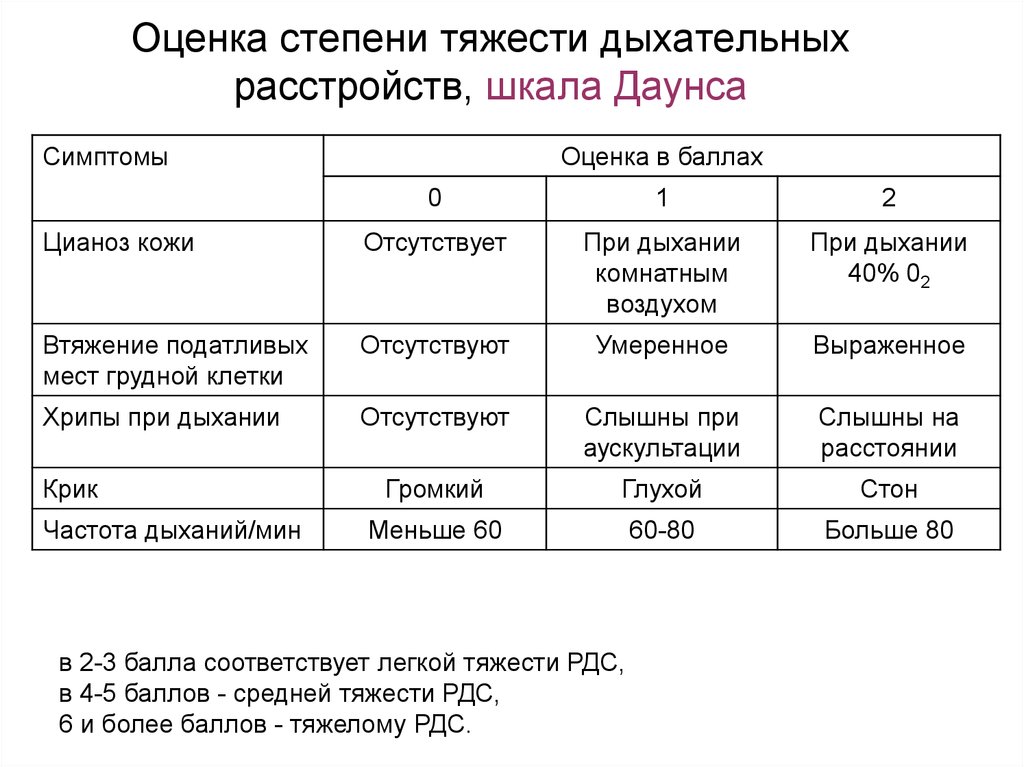 Организм ребенка с хронической дыхательной недостаточностью быстро запускает механизмы долговременной компенсации, поэтому тяжесть ДН редко прогрессирует до 3-й, 4-й стадии. У ребенка развиваются типичные признаки длительной гипоксии: пальцы в виде «барабанных палочек», темные круги под глазами, бочкообразная грудная клетка, гипертрофия межреберных мышц.
Организм ребенка с хронической дыхательной недостаточностью быстро запускает механизмы долговременной компенсации, поэтому тяжесть ДН редко прогрессирует до 3-й, 4-й стадии. У ребенка развиваются типичные признаки длительной гипоксии: пальцы в виде «барабанных палочек», темные круги под глазами, бочкообразная грудная клетка, гипертрофия межреберных мышц.
Дыхательная недостаточность ‒ состояние неотложное, угрожающее жизни ребенка. Неверное или позднее оказание первой помощи приводит к летальному исходу, необратимым изменениям ЦНС, лейкомаляции. Хроническая гипоксемия осложняется легочной гипертензией, недостаточностью кровообращения по правожелудочковому типу. При развитии тканевой гипоксии компенсаторно увеличивается содержание эритроцитов в периферической крови, что приводит к полицитемии, усиленному тромбообразованию и, как результат, — к инсультам, инфарктам внутренних органов.
На этапе первичной консультации, если позволяет состояние больного, врач собирает анамнез заболевания, жалобы родителей или ребенка.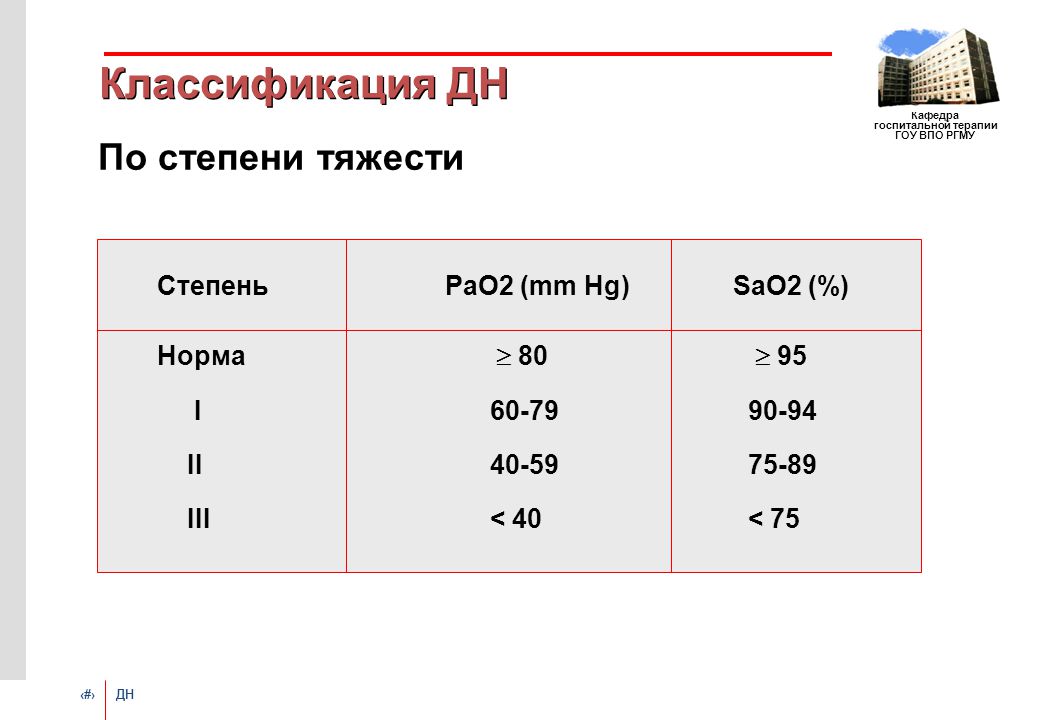 Выясняют связь дыхательной недостаточности с предполагаемой причиной, наличие хронических патологий, врожденных пороков. Алгоритм дальнейшего обследования включает:
Выясняют связь дыхательной недостаточности с предполагаемой причиной, наличие хронических патологий, врожденных пороков. Алгоритм дальнейшего обследования включает:
 На снимке определяется усиление или обеднение легочного рисунка, при пневмонии — очаговые инфильтраты, при кардиальных пороках — изменение формы и положения сосудистого пучка, тени сердца.
На снимке определяется усиление или обеднение легочного рисунка, при пневмонии — очаговые инфильтраты, при кардиальных пороках — изменение формы и положения сосудистого пучка, тени сердца.Детям с тяжелой степенью дыхательной недостаточности, приведшей к нарушению витальных функций, проводятся реанимационные мероприятия. Комплексом базовой реанимации должен владеть врач любой специальности. Реанимация проводится по принципу АВС, где
Если есть данные о попадании в рото-, носоглотку инородного предмета, то для его эвакуации проводят прием Геймлиха.
Для восстановления нормального РаО2 нужно обеспечить поступление кислорода в альвеолы. Для этого используют воздушно-кислородную смесь с различными концентрациями О2. Существует ряд методов, позволяющих доставить смесь в трахео-бронхиальное дерево:

Главный принцип лечения дыхательной недостаточности — устранение причины. В зависимости от течения основного заболевания используются группы препаратов:

Прогноз при ДН зависит от этиологии, степени гипоксии и/или ишемии, возраста ребенка, своевременности оказанной помощи. Прогноз для тяжелой дыхательной недостаточности без проведения ИВЛ неблагоприятен, угрожаем по гибели пациента, со своевременной респираторной поддержкой — условно благоприятен, возможно развитие осложнений. Специфической профилактики респираторной недостаточности не существует. Для детей с хроническими заболеваниями дыхательного тракта, нервной системы важно получение адекватной терапии основной патологии.
Дыхательная недостаточность у ребенка — это состояние, при котором возникает дисбаланс газового состава крови: дефицит кислорода на фоне избытка углекислоты. Поддержание нормального газообмена при развитии дыхательной недостаточности (ДН) обеспечивается за счет интенсивной работы аппарата дыхания, сердца, что быстро приводит к истощению компенсаторных сил организма. ДН может протекать в острой или хронической форме, проявляется одышкой, цианозом, тахикардией, неврологической дисфункцией. Диагностика основана на физикальном обследовании, изучении газов крови, спирометрии. Лечение комплексное, включает устранение этиологического фактора, восстановление газообмена.
ДН может протекать в острой или хронической форме, проявляется одышкой, цианозом, тахикардией, неврологической дисфункцией. Диагностика основана на физикальном обследовании, изучении газов крови, спирометрии. Лечение комплексное, включает устранение этиологического фактора, восстановление газообмена.
В широком понимании дыхание объединяет несколько процессов: внешнее дыхание, обмен газов на уровне альвеол, тканевое дыхание. Нарушение на любом из этапов приводит к развитию дыхательной недостаточности. ДН у ребенка ‒ очень актуальная проблема в педиатрии, занимает ведущее место в структуре летальности детей первых лет жизни. Это самая частая причина госпитализации в отделение детской реанимации и интенсивной терапии. Заболеваемость респираторным дистресс-синдромом, связанным с разными причинами, составляет 1,5-13 случаев на 100 000 человек в год. У недоношенных детей частота ДН при рождении достигает 20%-80%.
Дыхательная недостаточность у ребенка
Причин дыхательной недостаточности у ребенка большое множество. Не всегда они связаны именно с заболеваниями респиратоного тракта. Для удобства понимания этиологические факторы принято делить на две большие группы:
Не всегда они связаны именно с заболеваниями респиратоного тракта. Для удобства понимания этиологические факторы принято делить на две большие группы:

Независимо от причины развития дыхательной недостаточности у ребенка, в основе лежат 2 нарушения: уменьшение напряжения О2 в крови (РаО2) и повышение содержания углекислого газа (РаСО2). Вначале организм компенсирует кислородное голодание путем усиления работы внешнего дыхания, развития одышки. Дополнительный поток кислорода поступает за счет учащения дыхательных движений, усиления физической работы респираторной мускулатуры.
Со временем запасы энергии истощаются, поступление О2 и его транспорт эритроцитами снижается, развивается гипоксемия. Как следствие, кислород недополучают ткани организма — формируется гипоксия. По мере нарастания гипоксии состояние входит в стадию декомпенсации: угнетается функции нервной, дыхательной системы, сердца и сосудов. Наряду с гипоксемией избыток СО2 (гиперкапния) оказывает токсическое влияние на системы и органы, усугубляя симптомы дыхательной недостаточности.
Существует несколько вариантов классификации ДН по разным критериям: скорости развития, этиопатогенетическим механизмам, длительности течения, газовому составу крови. Клинически имеет значение выделение острой и хронической форм, стадий течения. Представленная классификация дыхательной недостаточности часто применяется на практике, так как влияет на выбор тактики терапии:
Клинически имеет значение выделение острой и хронической форм, стадий течения. Представленная классификация дыхательной недостаточности часто применяется на практике, так как влияет на выбор тактики терапии:
1. По этиологии:
2. По патогенезу:
 Развивается из-за нарушения альвеолярно-капиллярной диффузии при тяжелых поражениях паренхимы легких: пневмония, кардиогенный шок. Характерно снижение pO2, которое плохо корректируется кислородотерапией.
Развивается из-за нарушения альвеолярно-капиллярной диффузии при тяжелых поражениях паренхимы легких: пневмония, кардиогенный шок. Характерно снижение pO2, которое плохо корректируется кислородотерапией.Клиническая картина дыхательной недостаточности объединяет симптомы основной патологии, изменения внешнего дыхания, системные проявления. Изменения общего состояния ребенка характеризуются потливостью, чувством тревоги, страха, отказом от груди у младенцев. Со стороны ЦНС может быть нарушение сознания, синдром угнетения либо гипервозбудимости. О вовлечении сердечно-сосудистой системы свидетельствует нарушение ритма в различных формах, падение или нестабильность АД.
Респираторные расстройства имеют несколько типичных симптомов: раздувание крыльев носа, изменение дыхательных движений (диспноэ), шумный, свистящий выдох или стон. Диспноэ представлено вариантами:
Для компенсации характерно усиление работы дыхания, для декомпенсации — истощение, апноэ. Нарастание гипоксемии проявляется синюшностью кожных покровов и слизистых оболочек разной степени: акроцианоз — синеют кончики пальцев, периферический цианоз — дистальные отделы конечностей, центральный цианоз — слизистые, вся поверхность тела.
По совокупности симптомов у ребенка выделяют несколько степеней дыхательной недостаточности.

Особенностью хронической формы дыхательной недостаточности является то, что клиника развивается постепенно, обычно при обострении основной болезни, физическом перенапряжении. Организм ребенка с хронической дыхательной недостаточностью быстро запускает механизмы долговременной компенсации, поэтому тяжесть ДН редко прогрессирует до 3-й, 4-й стадии. У ребенка развиваются типичные признаки длительной гипоксии: пальцы в виде «барабанных палочек», темные круги под глазами, бочкообразная грудная клетка, гипертрофия межреберных мышц.
Дыхательная недостаточность ‒ состояние неотложное, угрожающее жизни ребенка. Неверное или позднее оказание первой помощи приводит к летальному исходу, необратимым изменениям ЦНС, лейкомаляции. Хроническая гипоксемия осложняется легочной гипертензией, недостаточностью кровообращения по правожелудочковому типу. При развитии тканевой гипоксии компенсаторно увеличивается содержание эритроцитов в периферической крови, что приводит к полицитемии, усиленному тромбообразованию и, как результат, — к инсультам, инфарктам внутренних органов.
Хроническая гипоксемия осложняется легочной гипертензией, недостаточностью кровообращения по правожелудочковому типу. При развитии тканевой гипоксии компенсаторно увеличивается содержание эритроцитов в периферической крови, что приводит к полицитемии, усиленному тромбообразованию и, как результат, — к инсультам, инфарктам внутренних органов.
На этапе первичной консультации, если позволяет состояние больного, врач собирает анамнез заболевания, жалобы родителей или ребенка. Выясняют связь дыхательной недостаточности с предполагаемой причиной, наличие хронических патологий, врожденных пороков. Алгоритм дальнейшего обследования включает:

Детям с тяжелой степенью дыхательной недостаточности, приведшей к нарушению витальных функций, проводятся реанимационные мероприятия.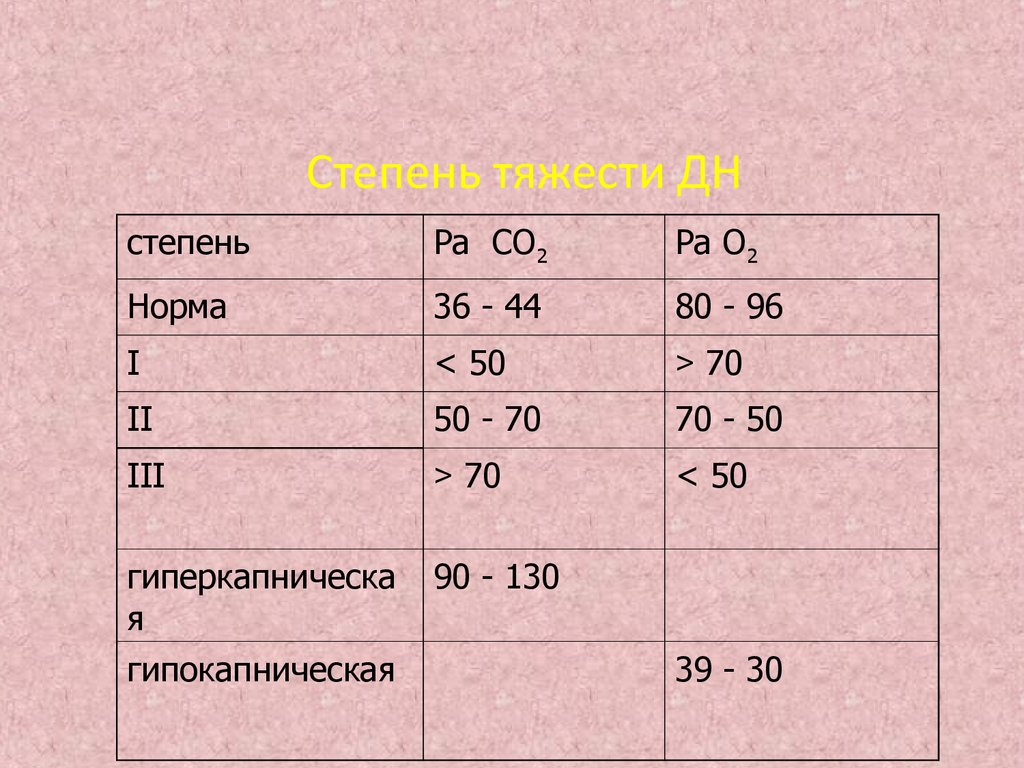 Комплексом базовой реанимации должен владеть врач любой специальности. Реанимация проводится по принципу АВС, где
Комплексом базовой реанимации должен владеть врач любой специальности. Реанимация проводится по принципу АВС, где
Если есть данные о попадании в рото-, носоглотку инородного предмета, то для его эвакуации проводят прием Геймлиха.
Для восстановления нормального РаО2 нужно обеспечить поступление кислорода в альвеолы. Для этого используют воздушно-кислородную смесь с различными концентрациями О2. Существует ряд методов, позволяющих доставить смесь в трахео-бронхиальное дерево:
 Нужно выбрать минимальную концентрацию оксигена, которая позволяет удерживать стабильные цифры сатурации выше 95%.
Нужно выбрать минимальную концентрацию оксигена, которая позволяет удерживать стабильные цифры сатурации выше 95%. Главный принцип лечения дыхательной недостаточности — устранение причины. В зависимости от течения основного заболевания используются группы препаратов:
Прогноз при ДН зависит от этиологии, степени гипоксии и/или ишемии, возраста ребенка, своевременности оказанной помощи. Прогноз для тяжелой дыхательной недостаточности без проведения ИВЛ неблагоприятен, угрожаем по гибели пациента, со своевременной респираторной поддержкой — условно благоприятен, возможно развитие осложнений. Специфической профилактики респираторной недостаточности не существует. Для детей с хроническими заболеваниями дыхательного тракта, нервной системы важно получение адекватной терапии основной патологии.
Для родителей нет ничего страшнее, чем видеть, как их ребенок находится в бедственном положении и изо всех сил пытается дышать. Детская острая дыхательная недостаточность — или дисбаланс между потребностью ребенка в кислороде и количеством кислорода в крови — является одной из основных причин, по которой детей помещают в отделение интенсивной терапии.
Хотя это может быть серьезным, а иногда и опасным для жизни, чаще всего острая дыхательная недостаточность поддается успешному лечению, и большинство детей выздоравливают и не имеют дальнейших последствий после эпизода, и маловероятно, что у них она снова появится.
Врачи Yale Medicine полны решимости лечить детей с помощью самых неинвазивных доступных методов, включая использование передовых устройств для интубации, которые, как было показано, приводят к меньшему количеству осложнений.
У младенцев и детей младшего возраста риск развития острой дыхательной недостаточности выше, чем у взрослых, поскольку их дыхательная система не полностью развита. Их грудные стенки, содержащие легкие, еще не полностью сформированы, а ребра, окружающие эту область, все еще содержат хрящи и не полностью превратились в кости.
Из-за этого ребенку может быть трудно сделать глубокий вдох, так как область недостаточно сильна для высокой потребности в кислороде.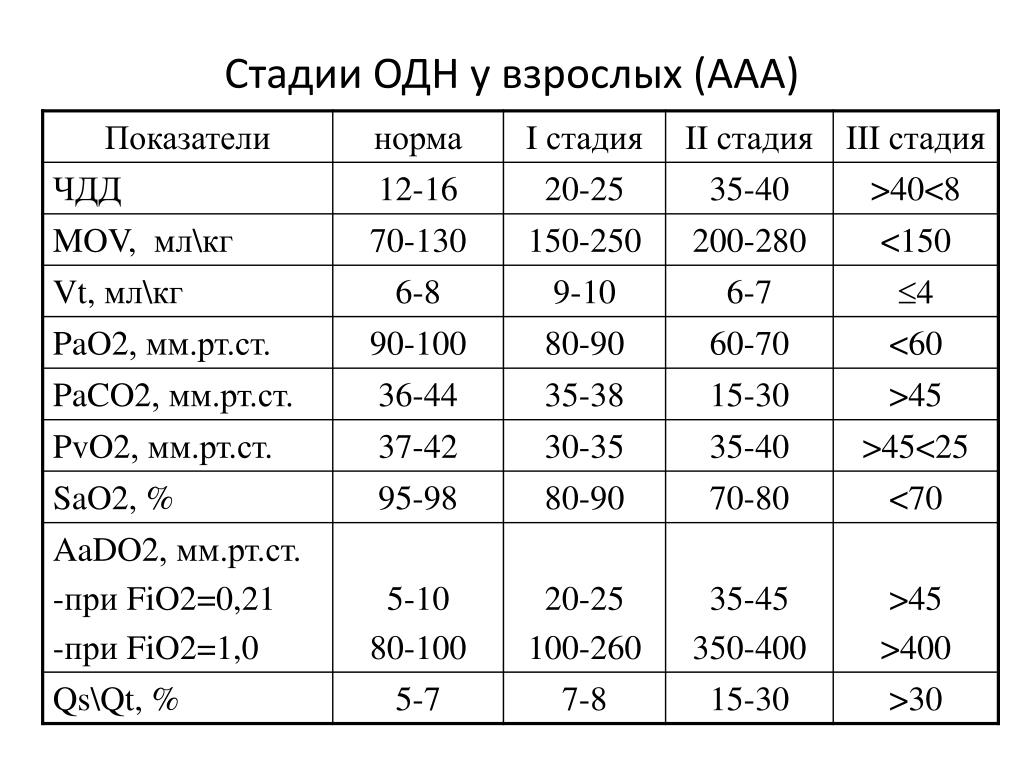 Острая дыхательная недостаточность может возникать у детей по многим причинам, но наиболее распространенными из них являются:
Острая дыхательная недостаточность может возникать у детей по многим причинам, но наиболее распространенными из них являются:
«Это довольно легко распознать», — говорит Хосеп Паниселло, доктор медицинских наук, педиатр Йельского университета и медицинский директор отделения детской интенсивной терапии Йельской детской больницы Нью-Хейвен.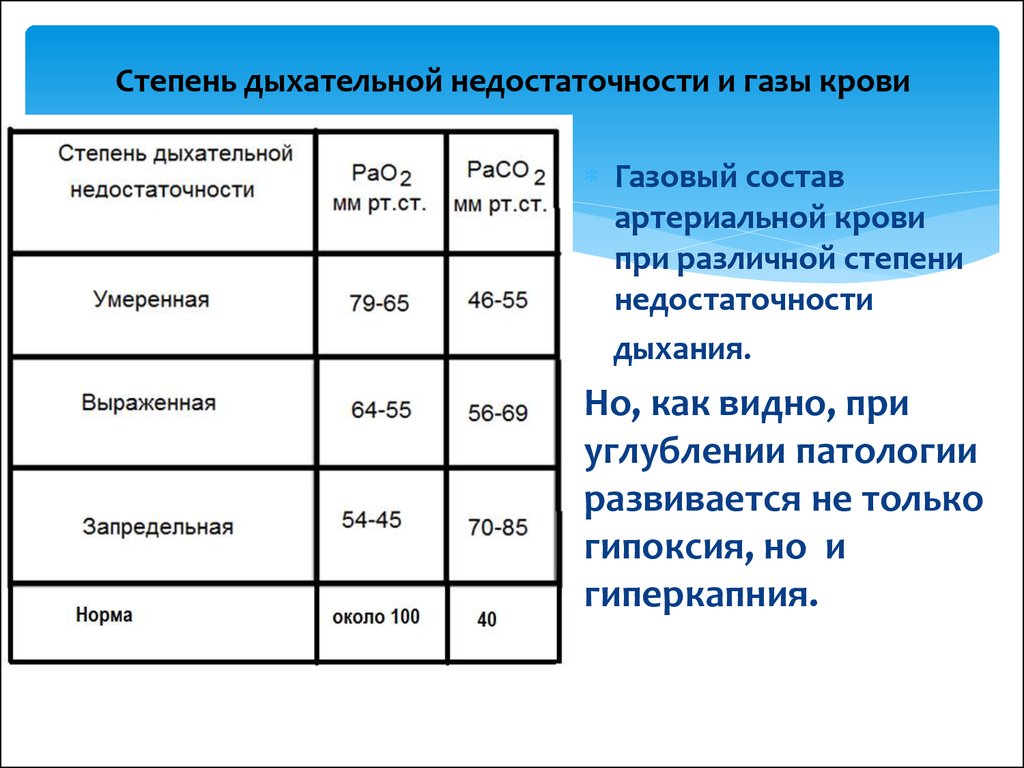 «Если ребенок выглядит так, будто он бежит марафон, как будто он очень тяжело дышит, и выглядит больным, ему следует обратиться в отделение неотложной помощи».
«Если ребенок выглядит так, будто он бежит марафон, как будто он очень тяжело дышит, и выглядит больным, ему следует обратиться в отделение неотложной помощи».
Он отмечает, что родители иногда обеспокоены тем, что ребенок выглядит так, как будто он или она дышит часто, но комфортное дыхание 50-60 раз в минуту для в остальном здорового младенца является нормальным. Родители должны обратиться за медицинской помощью, когда ребенок борется за воздух.
«Что определяет острую дыхательную недостаточность, так это неспособность поддерживать нормальную работу дыхания», — говорит он. «Поэтому, если у нас есть ребенок, который действительно тянет, ребенок потеет, он выглядит обеспокоенным, он как будто бежит, но задыхается, это определение неудачи. Дело в том, что ребенок работает, чтобы дышать, но видно, что он не в состоянии выдержать эту работу».
Хотя врачи, вероятно, смогут диагностировать острую дыхательную недостаточность, просто взглянув на ребенка, которому трудно дышать, они также могут проверить уровень кислорода в крови.
«Обычно вам не нужно ничего, кроме как смотреть на пациента — видеть, что ребенок вот-вот потеряет сознание», — говорит доктор Панизелло . «Мы пытаемся быть более точными и измерять содержание кислорода и углекислого газа в крови, но больно заставлять ребенка брать кровь, и это может довести его до предела со стрессом, создавая еще больше избыточной работы, пытаясь компенсировать ».
«Лечение в основном симптоматическое и поддерживающее, — говорит доктор Пансиелло.
Первый шаг – это поддержка, то есть прямая оксигенотерапия для компенсации недостатка кислорода. Если пациенту требуется дополнительная помощь — например, если мышцы пациента не справляются с задачей получения дополнительного кислорода — цель состоит в том, чтобы начать с неинвазивной респираторной поддержки.
Сюда могут входить носовые канюли с высоким потоком, которые доставляют большее количество увлажненного кислорода, чем традиционная оксигенотерапия, и BiPAP (двухуровневое положительное давление в дыхательных путях) или CPAP (постоянное положительное давление в дыхательных путях), которые представляют собой аппараты, подающие сжатый воздух, чтобы помочь уберечь дыхательные пути от коллапса.
«За последнее десятилетие неинвазивные методы лечения сделали огромный шаг вперед, — говорит доктор Паниселло. «Это все способы усилить респираторную поддержку пациента без необходимости установки искусственного воздуховода в трахею. Теперь мы можем обеспечить нормальное дыхание все большему количеству детей с помощью неинвазивных вспомогательных систем».
Когда этого недостаточно — если состояние пациента продолжает ухудшаться — следующий шаг — инвазивная искусственная вентиляция легких. Для этого требуется эндотрахеальная интубация, при которой трубка вставляется в трахею (также известную как дыхательное горло) через рот или нос, чтобы открыть дыхательные пути. Затем пациенту будет обеспечен кислород через аппарат искусственной вентиляции легких.
В зависимости от основной причины острой дыхательной недостаточности симптоматическое лечение будет варьироваться от антибиотиков для лечения инфекций до ингаляторов альбутерола или внутривенных лекарств от астмы.
Продолжительность лечения в отделении интенсивной терапии также может варьироваться. Например, если ребенку нужно время, чтобы инфекция прошла, его могут положить в больницу на неделю или дольше, а ребенка, страдающего астмой, могут выписать гораздо раньше.
Например, если ребенку нужно время, чтобы инфекция прошла, его могут положить в больницу на неделю или дольше, а ребенка, страдающего астмой, могут выписать гораздо раньше.
При своевременном лечении острой дыхательной недостаточности большинство детей выздоравливают. У детей с астмой может несколько раз возникать острая дыхательная недостаточность , но вероятность этого меньше, если они соблюдают режим лечения, назначенный их врачами.
«При отсутствии основных заболеваний вы можете поддерживать состояние и улучшать состояние», — говорит д-р Паниселло. «Большинство детей, подавляющее большинство — даже те, которые были очень больны — поправятся и не вернутся в отделение интенсивной терапии. Они вернутся к совершенно нормальной жизни».
В течение многих лет Yale Medicine работала над тем, чтобы обеспечить не только успешное лечение детей с острой дыхательной недостаточностью, но и более легкое для них лечение.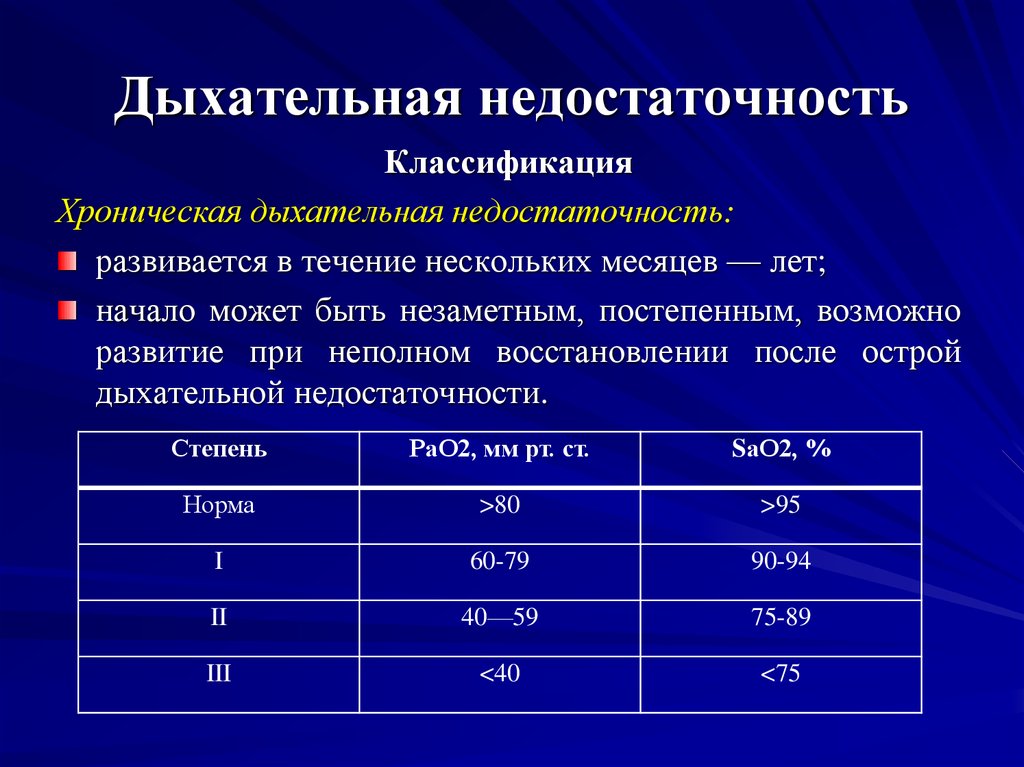
«Мы очень агрессивно подходили к неинвазивной поддержке, — говорит доктор Панизелло.
Детское отделение интенсивной терапии, по его словам, укомплектовано заботливыми и талантливыми специалистами, включая медсестер и респираторных терапевтов, а также педиатрических врачей интенсивной терапии.
Кроме того, врачи педиатрического отделения Йельского университета изучают способы сделать опасные процедуры, такие как интубация, более безопасными. Например, они внедрили видеоларингоскопию в качестве стандарта лечения в педиатрическом отделении интенсивной терапии. Самый современный процесс, он позволяет врачам визуализировать дыхательные пути, вставляя камеру в гортань, что, как было показано, приводит к меньшему количеству проблем, чем традиционная ларингоскопия.
«Главное, что мы прилагаем все усилия, чтобы уменьшить осложнения от острой дыхательной недостаточности», — говорит он.
Дыхательная недостаточность — это состояние, при котором организм не может получить достаточное количество кислорода из легких в кровь или удалить достаточное количество углекислого газа из крови.
Следующие тесты используются для диагностики дыхательной недостаточности. Врач вашего ребенка может использовать комбинацию из следующих:
Дыхательная недостаточность может быть вызвана:
Дыхательная недостаточность — критическое состояние, требующее постоянного наблюдения со стороны группы специально обученных лиц, осуществляющих уход.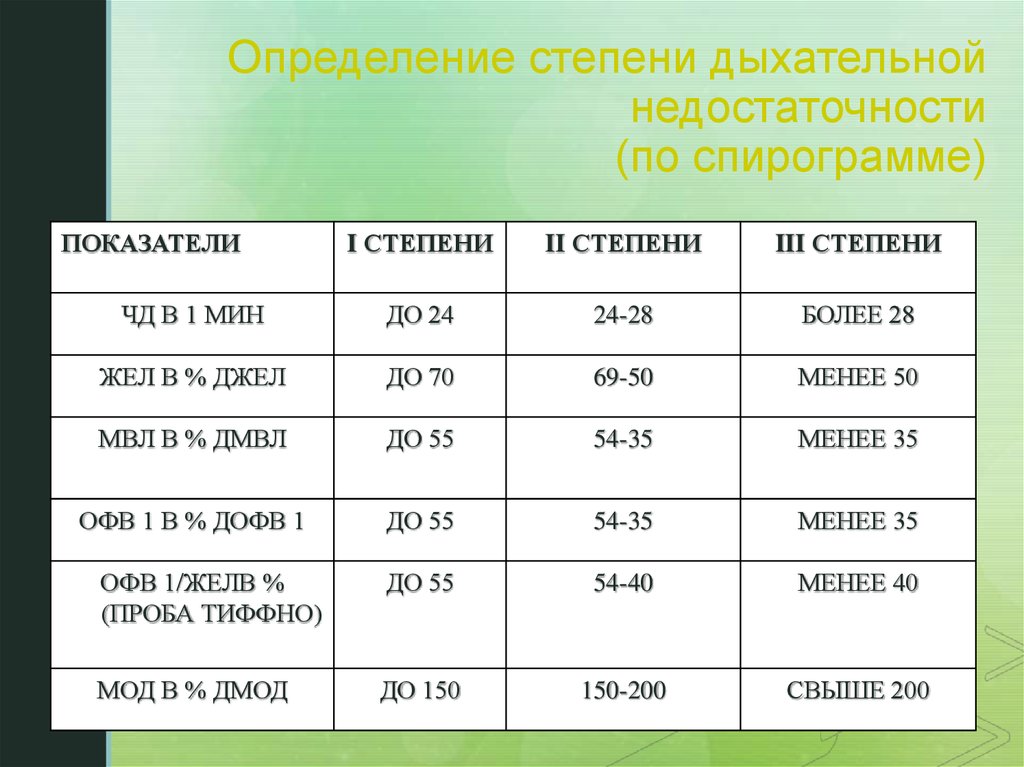 Врачи интенсивной терапии в Children’s Health являются международными лидерами в области педиатрической интенсивной терапии. Они тесно сотрудничают с медсестрами, респираторными терапевтами и другими членами команды, чтобы гарантировать, что ваш ребенок получит все необходимое в любой момент.
Врачи интенсивной терапии в Children’s Health являются международными лидерами в области педиатрической интенсивной терапии. Они тесно сотрудничают с медсестрами, респираторными терапевтами и другими членами команды, чтобы гарантировать, что ваш ребенок получит все необходимое в любой момент.
Ниже приведены обычные методы лечения дыхательной недостаточности. Врач вашего ребенка может использовать комбинацию следующих методов лечения:
Бригада интенсивной терапии в Детском отделении готова лечить детей с любым диагнозом или критическим состоянием, включая дыхательную недостаточность. В Children’s Health мы предоставляем уход, ориентированный на пациента, что означает, что мы ставим интересы вашего ребенка во главу угла. У нас есть несколько ресурсов, которые предназначены не только для удовлетворения потребностей вашего ребенка, но и для всей вашей семьи. Некоторые из этих ресурсов включают в себя:
В Children’s Health мы предоставляем уход, ориентированный на пациента, что означает, что мы ставим интересы вашего ребенка во главу угла. У нас есть несколько ресурсов, которые предназначены не только для удовлетворения потребностей вашего ребенка, но и для всей вашей семьи. Некоторые из этих ресурсов включают в себя:
Близкие родственники приветствуются 24 часа в сутки, и предоставляется ограниченное количество спальных мест.
Хотя мы всегда уделяли основное внимание высококачественному уходу за пациентами, многие из наших медицинских сотрудников также проводят исследования в области новых методов и технологий лечения. Это позволяет Children’s Health иметь доступ к новым методам лечения за годы до того, как они станут доступны в других учреждениях. Наш медицинский персонал также написал один из основных учебников в области педиатрической неотложной помощи, который помог определить, как педиатрическая неотложная помощь предоставляется на национальном уровне.