2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
© Фото
","datePublished":"2018-02-07T15:25:00.0000000+00:00","image":"https://cdn.who.int/media/images/default-source/imported/food-safety-madagascar-jpg.jpg?sfvrsn=d5d26ee8_0","publisher":{"@type":"Organization","name":"World Health Organization: WHO","logo":{"@type":"ImageObject","url":"https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg","width":250,"height":60}},"dateModified":"2018-02-07T15:25:00.0000000+00:00","mainEntityOfPage":"https://www.who.int/ru/news-room/fact-sheets/detail/e-coli","@context":"http://schema.org","@type":"Article"};
Бактерия Escherichia coli (E. coli), продуцирующая шигатоксин часто обнаруживается в кишечнике людей и теплокровных животных. Большинство штаммов E. coli безвредны. Однако некоторые штаммы, такие как энтерогеморрагическая E. coli (STEC), могут вызывать тяжелые болезни пищевого происхождения. Эта бактерия передается человеку, главным образом, при потреблении зараженных пищевых продуктов, таких как сырые или не прошедшие достаточную тепловую обработку продукты из мясного фарша, сырое молоко и загрязненные сырые овощи и ростки.
Большинство штаммов E. coli безвредны. Однако некоторые штаммы, такие как энтерогеморрагическая E. coli (STEC), могут вызывать тяжелые болезни пищевого происхождения. Эта бактерия передается человеку, главным образом, при потреблении зараженных пищевых продуктов, таких как сырые или не прошедшие достаточную тепловую обработку продукты из мясного фарша, сырое молоко и загрязненные сырые овощи и ростки.
STEC производит токсины, известные как шига токсины, названные так из-за их сходства с токсинами, производимыми Shigella dysenteriae. Количество бактерий STEC может увеличиваться при температуре от 7°C до 50°С (оптимальная температура 37°С). Количество некоторых бактерий STEC может расти в кислых продуктах с показателем pH вплоть до 4,4, а также в продуктах с минимальной активностью воды (aw) на уровне 0,95.
Бактерии погибают при тщательной тепловой обработке пищевых продуктов - до тех пор, пока все части продуктов не достигнут температуры 70°С или выше. Наиболее значимым для общественного здравоохранения серотипом STEC является E.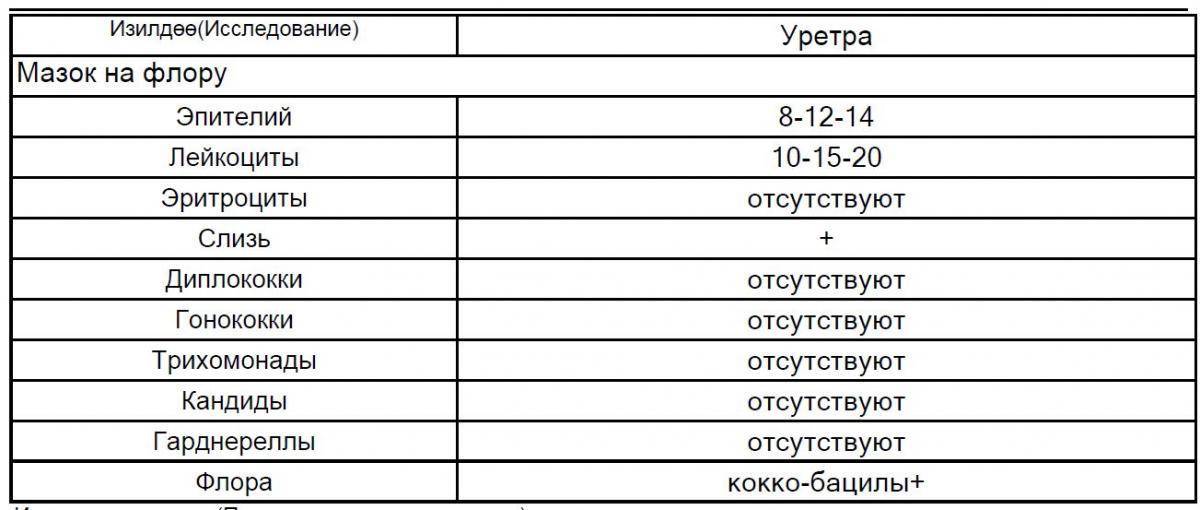 Coli O157:H7; однако возбудителями спорадических случаев и вспышек заболеваний часто являются и другие серотипы.
Coli O157:H7; однако возбудителями спорадических случаев и вспышек заболеваний часто являются и другие серотипы.
Симптомы болезней, вызываемых бактериями STEC, включают абдоминальные спазмы и диарею, которая в некоторых случаях может переходить в кровавую диарею (геморрагический колит). Возможны также лихорадка и рвота. Инкубационный период длится от 3 до 8 дней, при средней продолжительности 3-4 дня. Большинство пациентов выздоравливает в течение 10 дней, но у незначительного числа пациентов (особенно детей раннего возраста и пожилых людей) инфекция может приводить к развитию такой представляющей угрозу для жизни болезни, как гемолитический уремический синдром (ГУС). Для ГУС характерны острая почечная недостаточность, гемолитическая анемия и тромбоцитопения (низкий уровень тромбоцитов в крови).
Люди, страдающие от кровавой диареи или тяжелых абдоминальных спазмов, должны обращаться за медицинской помощью. Антибиотики не являются составной частью лечения пациентов с болезнью, вызванной STEC, и могут повышать риск развития ГУС.
По оценкам, ГУС может развиваться у 10 % пациентов с инфекцией STEC, а коэффициент летальности составляет от 3 до 5 %. Во всем мире ГУС является самой распространенной причиной острой почечной недостаточности у детей раннего возраста. Он может приводить к неврологическим осложнениям (таким как конвульсии, инсульт и кома) у 25 % пациентов и к хроническим заболеваниям почек, обычно нетяжелым, примерно у 50 % выживших пациентов.
Имеющаяся о STEC информация относится, в основном, к серотипу O157:H7, так как с биохимической точки зрения его можно легко дифференцировать от других штаммов E. coli. Резервуаром этого патогенного микроорганизма является, в основном, крупный рогатый скот. Кроме того, значительными резервуарами считаются другие жвачные животные (такие как овцы, козы и олени), обнаруживаются и другие инфицированные млекопитающие (такие как свиньи, лошади, кролики, собаки, кошки) и птицы (такие как куры и индейки).
E. coli O157:H7 передается человеку, главным образом, в результате потребления в пищу зараженных пищевых продуктов, таких как сырые или не прошедшие достаточную тепловую обработку продукты из мясного фарша и сырое молоко. Загрязнение фекалиями воды и других пищевых продуктов, а также перекрестное загрязнение во время приготовления пищи (через продукты из говядины и другого мяса, загрязненные рабочие поверхности и кухонные принадлежности) также могут приводить к инфицированию. Примеры пищевых продуктов, явившихся причиной вспышек E. coli O157:H7, включают не прошедшие надлежащую тепловую обработку гамбургеры, копченую салями, непастеризованный свежевыжатый яблочный сок, йогурт и сыр, приготовленный из сырого молока.
Загрязнение фекалиями воды и других пищевых продуктов, а также перекрестное загрязнение во время приготовления пищи (через продукты из говядины и другого мяса, загрязненные рабочие поверхности и кухонные принадлежности) также могут приводить к инфицированию. Примеры пищевых продуктов, явившихся причиной вспышек E. coli O157:H7, включают не прошедшие надлежащую тепловую обработку гамбургеры, копченую салями, непастеризованный свежевыжатый яблочный сок, йогурт и сыр, приготовленный из сырого молока.
Все большее число вспышек болезни связано с потреблением в пищу фруктов и овощей (включая ростки, шпинат, латук, капусту и салат), заражение которых может происходить в результате контакта с фекалиями домашних или диких животных на какой-либо стадии их выращивания или обработки. Бактерии STEC обнаруживаются также в водоемах, (таких как пруды и реки), колодцах и поилках для скота. Они могут оставаться жизнеспособными в течение нескольких месяцев в навозе и осадочных отложениях на дне поилок.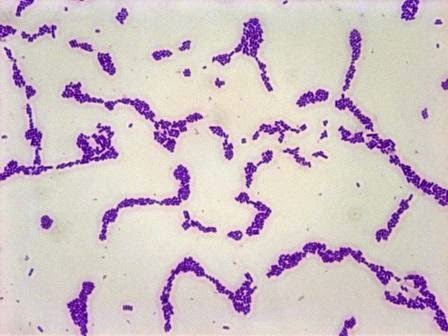 Так же была зарегистрирована передача инфекции как через зараженную питьевую воду, так и через воды для рекреационного использования.
Так же была зарегистрирована передача инфекции как через зараженную питьевую воду, так и через воды для рекреационного использования.
Близкие контакты людей являются одним из основных путей передачи инфекции (орально-фекальный путь заражения). Были зарегистрированы бессимптомные носители, то есть лица, у которых не проявляются клинические симптомы болезни, но которые способны инфицировать других людей. Период выделения бактерий STEC у взрослых людей длится примерно одну неделю или менее, а у детей этот период может быть более длительным. В числе значительных факторов риска инфицирования STEC отмечается также посещение ферм и других мест содержания сельскохозяйственных животных, где возможен прямой контакт с ними.
Для профилактики инфекции необходимо соблюдать контрольные меры на всех стадиях продовольственной цепи – от производства сельскохозяйственной продукции на фермах до переработки, обработки и приготовления пищевых продуктов как на коммерческих предприятиях, так и в домашних условиях.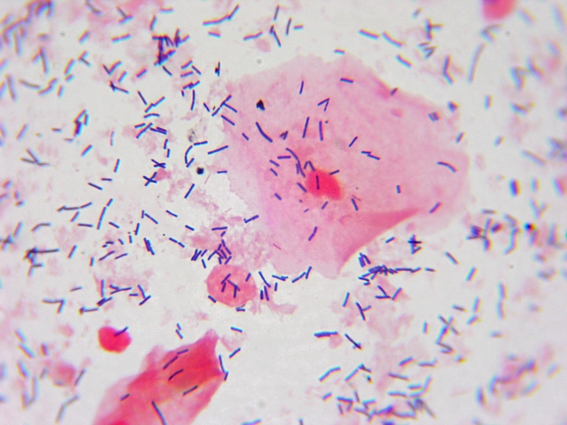
Число случаев заболевания можно уменьшить благодаря проведению разнообразных стратегий по снижению риска в отношении мясного фарша (например, обследование животных перед убоем для предотвращения попадания большого количества патогенных микроорганизмов в места для убоя скота). Надлежащая практика убоя скота и соблюдение гигиены снижают уровень загрязнения туш фекалиями, но не гарантируют отсутствия бактерий STEC в продуктах. Для сведения к минимуму микробиологического заражения крайне важно проводить обучение гигиеническим навыкам при обращении с пищевыми продуктами среди работников ферм, скотобоен и предприятий по производству пищевых продуктов. Единственным эффективным способом уничтожения бактерий STEC в пищевых продуктах является бактерицидная обработка, такая как нагревание (например, тепловая обработка или пастеризация) или облучение.
Меры для профилактики инфекции E. coli O157:H7 схожи с мерами, рекомендуемыми для профилактики других болезней пищевого происхождения.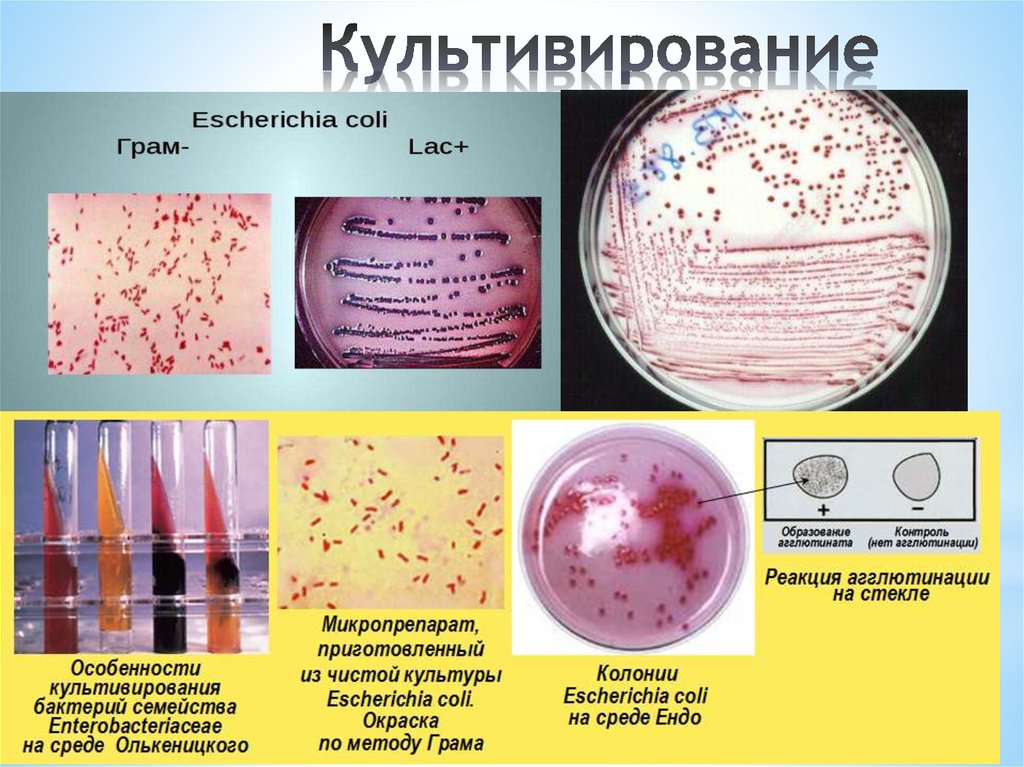 Основные практические методики надлежащей гигиены пищевых продуктов, приводимые в "Пяти принципах повышения безопасности пищевых продуктов" ВОЗ, могут способствовать предотвращению передачи патогенных микроорганизмов, вызывающих многие болезни пищевого происхождения, а также защищать от болезней пищевого происхождения, вызываемых STEC.
Основные практические методики надлежащей гигиены пищевых продуктов, приводимые в "Пяти принципах повышения безопасности пищевых продуктов" ВОЗ, могут способствовать предотвращению передачи патогенных микроорганизмов, вызывающих многие болезни пищевого происхождения, а также защищать от болезней пищевого происхождения, вызываемых STEC.
Пятью важнейшими принципами обеспечения более безопасных пищевых продуктов являются:
Эти рекомендации необходимо выполнять во всех случаях, особенно рекомендацию в отношении "надлежащей тепловой обработки продуктов", при которой температура в середине продуктов достигает, по меньшей мере, 70°C. Необходимо тщательно мыть фрукты и овощи, особенно если они употребляются в пищу в сыром виде. По возможности овощи и фрукты следует чистить. Уязвимым группам населения (таким как дети и пожилые люди) следует избегать потребления в пищу сырых или не прошедших надлежащую тепловую обработку мясных продуктов, сырого молока и продуктов, приготовленных из сырого молока.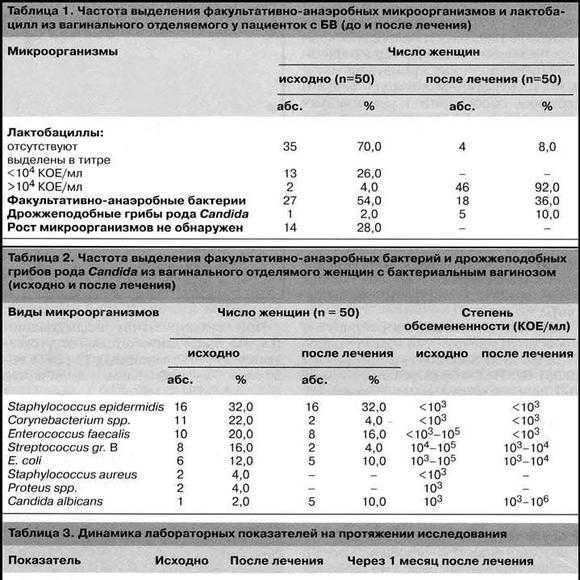
Настоятельно рекомендуется регулярное мытье рук, в частности перед приготовлением пищи, едой и после посещения туалета, особенно для людей, ухаживающих за детьми раннего возраста, пожилыми людьми и людьми с ослабленным иммунитетом, так как бактерия может передаваться не только через пищевые продукты, воду и при прямых контактах с животными, но и от человека человеку.
Некоторое количество инфекций STEC возникает в результате контакта с водами для рекреационного использования. Поэтому, важно также защищать такие водоемы, равно как и источники питьевой воды, от попадания в них экскрементов животных.
Публикация ВОЗ «Пять важнейших принципов выращивания более безопасных фруктов и овощей», предназначаемая для сельскохозяйственных работников, выращивающих свежие фрукты и овощи для себя, своих семей и для продажи на местных рынках, содержит основные практические методики для предотвращения микробного загрязнения свежей продукции во время посадки, выращивания, сбора урожая и хранения.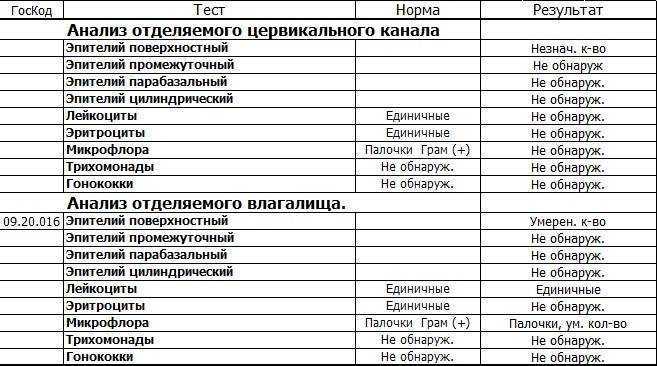
Пятью важнейшими принципами выращивания более безопасных фруктов и овощей являются:
ВОЗ проводит научные оценки для контроля пищевых продуктов на присутствие STEC. Эти оценки служат основанием для международных стандартов на пищевые продукты, руководящих принципов и рекомендаций, разрабатываемых Комиссией Кодекс Алиментариус.
В отношении профилактики ВОЗ разработала глобальную стратегию для уменьшения бремени болезней пищевого происхождения. ВОЗ разработала информационное сообщение "Пять основных правил для обеспечения более безопасных пищевых продуктов". Эти пять правил и связанные с ними учебные пособия являются материалами для стран, которые легко использовать, воспроизводить и адаптировать к различным целевым аудиториям.
Эти пять правил и связанные с ними учебные пособия являются материалами для стран, которые легко использовать, воспроизводить и адаптировать к различным целевым аудиториям.
ВОЗ способствует укреплению систем безопасности пищевых продуктов путем продвижения надлежащей практики производства и просвещения розничных торговцев и потребителей в отношении надлежащего обращения с пищевыми продуктами и предотвращения их загрязнения.
Во время вспышек E. coli, таких как вспышки, имевшие место в Европе в 2011 году, ВОЗ осуществляет поддержку координации в области обмена информацией и сотрудничества с помощью Международных медико-санитарных правил и в рамках Международной сети органов по безопасности пищевых продуктов (ИНФОСАН) во все мире; ВОЗ осуществляет тесное сотрудничество с национальными органами здравоохранения и международными партнерами, обеспечение технической помощи и предоставление последней информации о вспышках болезни.
|
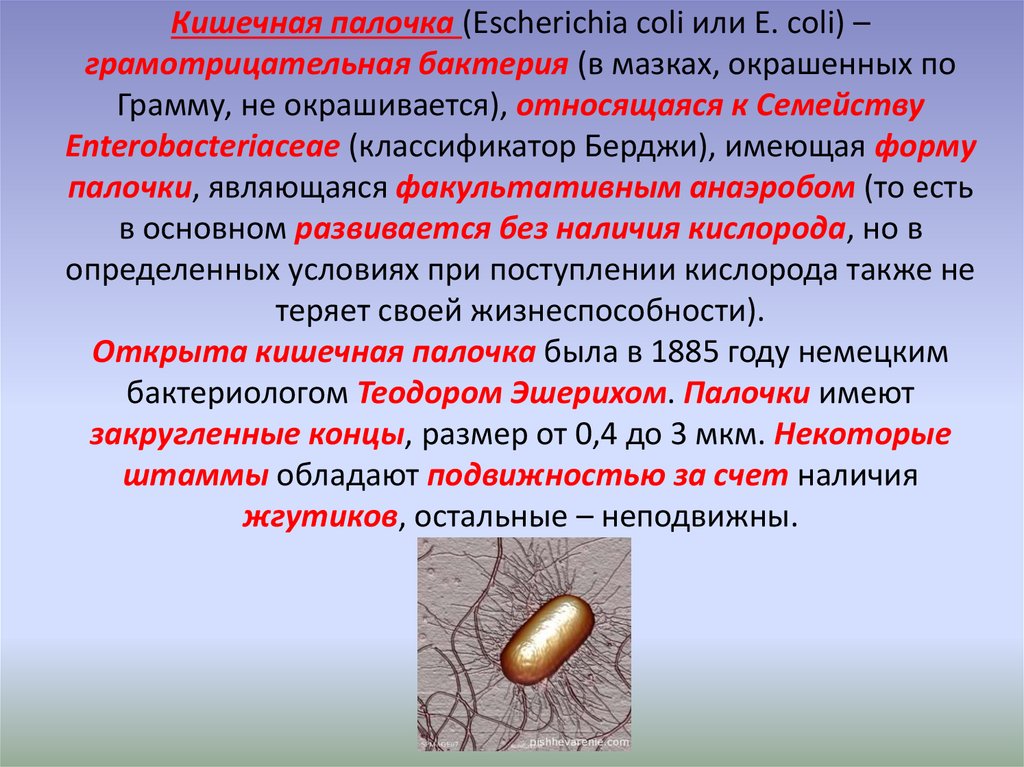
Кишечная палочка, или Escherichia coli - вид бактерий, обитающих в нижней части кишечника человека и теплокровных животных.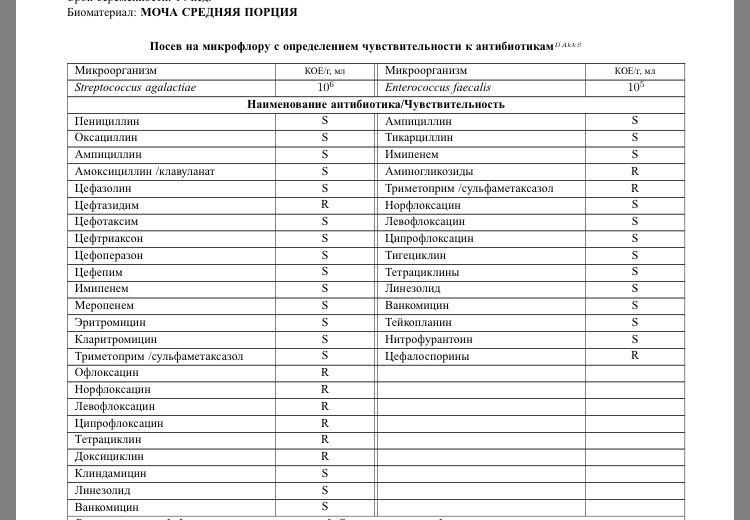 Человек либо рождается с кишечной палочкой либо кишечная палочка заселяет кишечник через 1,5-2 суток после рождения.
Человек либо рождается с кишечной палочкой либо кишечная палочка заселяет кишечник через 1,5-2 суток после рождения.
Большинство разновидностей (штаммов) кишечной палочки безвредны для организма и даже приносят пользу, синтезируя витамин К и препятствуя размножению болезнетворных бактерий. Непатогенный штамм коли-бактерий Mutaflor даже используют в качестве пробиотика для лечения дисбактериоза новорожденных.
Однако даже полезные для кишечника коли-бактерии, попадая в другие органы и полости, (брюшную полость, влагалище, мочевыделительные пути и мочу) вызывают болезни: перитонит, кольпит, простатит, пиелонефрит, пр.
Патогенные (вирулентные) штаммы кишечной палочки попадают в человеческий организм алиментарным путем: через загрязненную фекалиями воду и продукты, загрязненные руки матери, предметы общего пользования, ухода за ребенком, пр.
Вирулентные штаммы кишечной палочки вызывают коли-инфекцию (эшерихиоз). Коли-инфекция протекает в виде гастроэнтерита (кишечной коли-инфекции), холецистита, цистита, пиелонефрита, уретрита, мастита, сепсиса, пневмонии, менингита новорожденных и других заболеваний.
Симптомы кишечной коли-инфекции: острое начало, тошнота, изредка рвота, спастические схваткообразные боли в животе, повышение температуры тела до 38 градусов, обильный жидкий стул до 6 раз в сутки без слизи и крови.
В 80% случаев течение коли-инфекции легкое или средней тяжести. Симптомы постепенно исчезают в течение 3-7 дней.
Коли-инфекцию диагностирует и лечит инфекционист. Коли-инфекцию нужно отличить от болезней со сходными клиническими признаками: сальмонеллеза, дизентерии, холеры, диспепсии, пр.
Самый точный метод выявления кишечной палочки - бактериологическое исследование фекалий, рвотных масс, крови, мочи, спинномозговой жидкости, желчи, мазка, пр.
Коли-инфекцию лечат антибиотиками, в первую очередь стрептомицином, гентамицином, рифампицином, цефалоспоринами 3 и 4 поколения, препаратами нитрофуранового ряда, фторхинолонами, пр. Для ликвидации обезвоживания и снятия интоксикации проводят внутривенные вливания солевых растворов.
Без лечения и при генерализации процесса кишечная коли-инфекция осложняется обезвоживанием, интоксикацией, энцефалопатией, геморрагическим колитом, гемолитической анемией, бурситом, перитонитом, сепсисом, пр.
Профилактика коли-инфекции сводится к соблюдению санитарно-гигиенического режима в родильных домах, детских садах, больницах, на предприятиях общественного питания, пр.; соблюдению правил гигиены в быту, особенно при уходе за маленькими детьми.
Кишечная палочка сохраняется 3-4 месяца на предметах общего пользования (столах, игрушках, пр.), но за 10-20 секунд гибнет при кипячении. Дезинфицирующие растворы, например, 1% раствор хлорамина, убивает кишечную палочку за 4 минуты.
Источник патогенных кишечных палочек - больной человек, зараженные телята, поросята и другие домашние животные.
Человек инфицируется, употребив загрязненную фекалиями воду и продукты, а также через немытые руки матери, медицинского работника, обслуживающего персонала; через предметы общего пользования, игрушки, пр.
Пик коли-инфекции приходится на конец зимы, весну и лето.
Инкубационный период (от момента заражения до появления симптомов) при коли-инфекции длится 1-6 дней; как правило 3 дня.
Различают кишечную коли-инфекцию, паракишечную коли-инфекцию и септическую коли-инфекцию.
Кишечная коли-инфекция
Кишечная коли-инфекция протекает с преимущественным поражением тонкой или толстой кишки. Инкубационный период в обоих случаях до 3 суток, но при поражении толстой кишки немного короче.
Вот симптомы преимущественного поражения тонкой кишки:
Теперь симптомы преимущественного поражения толстой кишки:
Паракишечная коли-инфекция
Непатогенные для кишечника штаммы кишечной палочки при попадании в другие органы и полости могут вызвать болезни, объединенные в понятие “Паракишечная коли-инфекция”. Приводим самые распространенные из них:
Септическая коли-инфекция
Чаще всего возникает у новорожденных и недоношенных детей. Кишечные проявления - понос и спастические боли, как правило, не выражены.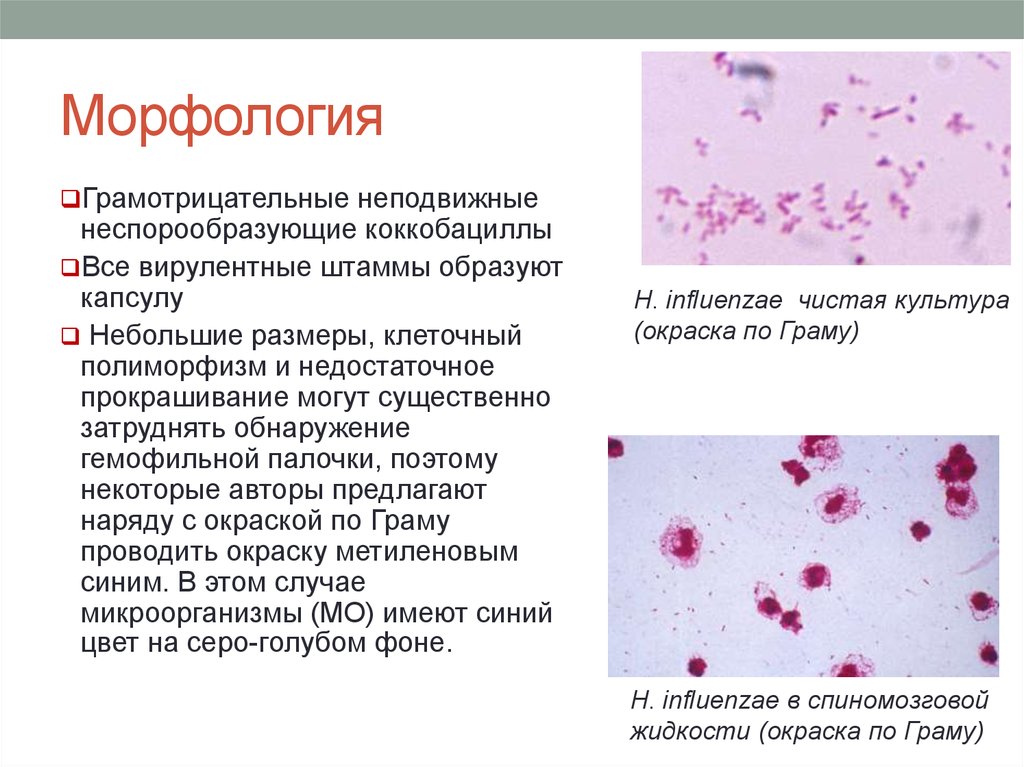 Преобладают симптомы тяжелой интоксикации, высокая лихорадка, рвота, анорексия. Формируются гнойные очаги во внутренних органах.
Преобладают симптомы тяжелой интоксикации, высокая лихорадка, рвота, анорексия. Формируются гнойные очаги во внутренних органах.
Коли-инфекцию диагностирует инфекционист.
Необходимо отличить коли-инфекцию от болезней с похожими симптомами: сальмонеллез, дизентерия, легкая форма холеры, пр.
Для постановки диагноза проводят бактериологическое исследование - выделение кишечной палочки из кала и рвотных масс; при паракишечной коли-инфекции - из мочи, влагалища, спинномозговой жидкости; при септической коли-инфекции - из крови и желчи.
Лечение коли-инфекции, как правило амбулаторное; госпитализации подлежат дети до 1 года и пациенты с тяжелым течением и угрозой осложнения.
Требуется диета, особенно в период поноса - ограничение углеводов и жиров, соли и сахара; временный отказ от горячей, холодной, острой и жареной пищи.
Во избежание обезвоживания и тяжелой интоксикации очень важно быстро восстановить водно-электролитный баланс, что достигается обильным питьем и, при необходимости, внутривенным введением солевых растворов.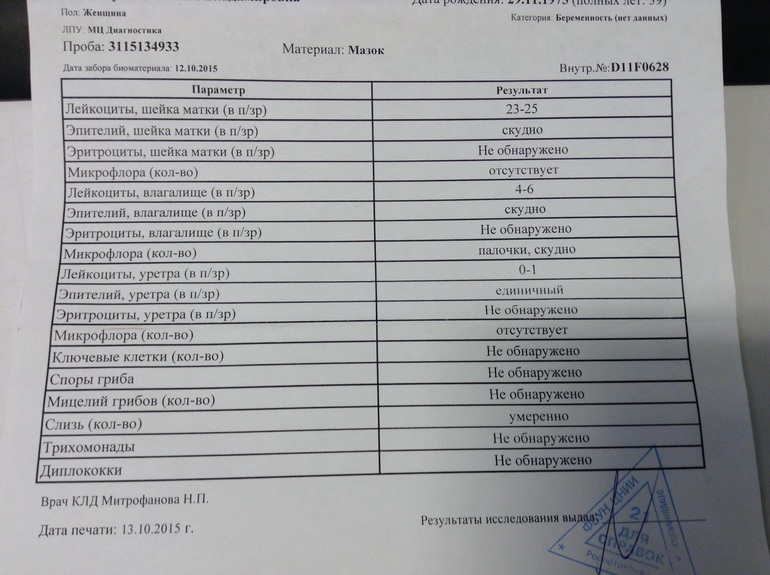
Для уничтожение кишечной палочки назначают антимикробные препараты в зависимости от типа возбудителя: Фуразолидон, Ципрофлоксацин, Триметоприм, антибиотики (аминогликозиды, цефалоспорины 2 и 3 поколения, пр.).
Для предупреждения дисбактериоза применяют ферменты и пробиотики.
При тяжелом течении назначают глюкокортикостероиды в больших дозах. При выраженной интоксикации и явлениях печеночной недостаточности выполняют плазмаферез; при почечной недостаточности - гемодиализ.
Чтобы избежать коли-инфекции, придерживайтесь правил личной профилактики:
Общая профилактика - контроль соблюдения санитарно-гигиенического режима в роддомах, больницах, яслях, детсадах, школах, предприятиях пищевой промышленности и общественного питания. 5 это плохой результат ? И нужно ли какое то лечение ?
5 это плохой результат ? И нужно ли какое то лечение ?
Кишечная палочка это плохо! Грибок это плохо! Что бы назначить лечение нужно пройти повторное обследование, со сдачей анализов и соблюдении правил личной гигиены при заборе анализов!
E. coli при окрашивании по Граму, как показано на рисунке выше. Это бактерии, относящиеся к семейству Enterobacteriaceae. Они обычно находятся в окружающей среде, пищевых продуктах и кишечнике людей и животных. Это большая и разнообразная группа бактерий. Они представляют собой нормальную флору, когда находятся в нашем кишечнике. Но если они распространяются на другую часть вашего тела, они могут вызывать тяжелые инфекции, такие как инфекции мочевыводящих путей (ИМП), диарею, гнойные инфекции, септицемию, респираторные заболевания и пневмонию, а также другие заболевания. Окрашивание по Граму является дифференциальным окрашиванием и поэтому используется для дифференциации грамположительных и грамотрицательных бактерий. Первоначально он был разработан датским бактериологом Гансом Христианом Иоахимом Грамом (1884 г.) как метод окрашивания бактерий в его лаборатории. Морфология этих бактерий представляет собой грамотрицательные палочки размером 1–3 мкм × 0,4–0,7 мкм. Большинство штаммов подвижны за счет перитрихатных жгутиков. Они не спорообразующие и неинкапсулированные.
Первоначально он был разработан датским бактериологом Гансом Христианом Иоахимом Грамом (1884 г.) как метод окрашивания бактерий в его лаборатории. Морфология этих бактерий представляет собой грамотрицательные палочки размером 1–3 мкм × 0,4–0,7 мкм. Большинство штаммов подвижны за счет перитрихатных жгутиков. Они не спорообразующие и неинкапсулированные.
Реакция зависит от проницаемости бактериальной клеточной стенки и цитоплазматической мембраны для комплекса краситель-йод. У грамположительных бактерий комплекс кристаллического фиолетового красителя с йодом объединяется с образованием более крупной молекулы, которая осаждается внутри клетки. Смесь спирта и ацетона, действующая как обесцвечивающий агент, вызывает дегидратацию многослойного пептидогликана клеточной стенки. Это вызывает уменьшение пространства между молекулами, в результате чего клеточная стенка улавливает комплекс кристаллического фиолетового йода внутри клетки. Следовательно, грамположительные бактерии не обесцвечиваются и сохраняют первичный краситель фиолетового цвета.
Следовательно, грамположительные бактерии не обесцвечиваются и сохраняют первичный краситель фиолетового цвета.
Кроме того, грамположительные бактерии имеют более кислую протоплазму и, следовательно, прочнее связываются с основным красителем. В случае грамотрицательных бактерий спирт, являясь растворителем липидов, растворяет наружную липополисахаридную мембрану клеточной стенки, а также повреждает цитоплазматическую мембрану, к которой прикрепляется пептидогликан. В результате комплекс краситель-йод не задерживается внутри клетки и проникает из нее в процессе деколонизации. Следовательно, когда используется контрастное пятно, они приобретают цвет пятна и кажутся розовыми.
a) Составной световой микроскоп
B) Реагенты и стеклянные газеты
c) Штаммы контроля качества
Положительный контроль (ПК): Staphylococcus aureus (ATCC 25923)
Отрицательный контроль (NC): Escherichia coli (ATCC 25922)
Посев на Maclimen coli на ночь.
Положительный контроль: фиолетового цвета, круглой формы в одиночку, парами и группами
Тест: красный цвет и форма палочки
Отрицательный контроль: красный цвет и форма палочки Интерпретация
Грамположительные: пурпурного или фиолетового цвета
Грамотрицательные: розового или красного цвета
Кокки: круглые по форме
Бациллы: палочковидные
одиночные, парные и групповыеТест: Грамотрицательные бациллы
Отрицательный контроль (NC): Грамотрицательные бациллы, как показано на изображении выше.
 Редакторы: Бетти А. Форбс, Дэниел Ф. Сам и Элис С. Вайсфельд, 12-е изд. 2007 г., издательство Elsevier.
Редакторы: Бетти А. Форбс, Дэниел Ф. Сам и Элис С. Вайсфельд, 12-е изд. 2007 г., издательство Elsevier. Каппели У., Хахлер Х., Гизенданнер Н., Беутин Л., Стефан Р. Инфекции человека кишечной палочкой, не продуцирующей шига-токсин O157, Швейцария, 2000–2009 гг. Внезапное заражение Dis . 2011 17 февраля (2): 180-5. [Ссылка QxMD MEDLINE].
Франк С., Вербер Д., Крамер Дж. П., Аскар М., Фабер М., ан дер Хайден М. и др. Эпидемический профиль вспышки шига-токсин-продуцирующей Escherichia coli O104:h5 в Германии. N Английский J Med . 2011 10 ноября. 365(19):1771-80. [Ссылка QxMD MEDLINE].
Buchholz U, Bernard H, Werber D, Böhmer MM, Remschmidt C, Wilking H, et al. Вспышка Escherichia coli O104:h5 в Германии связана с ростками. N Английский J Med . 2011 10 ноября. 365(19):1763-70. [Ссылка QxMD MEDLINE].
N Английский J Med . 2011 10 ноября. 365(19):1763-70. [Ссылка QxMD MEDLINE].
Camins BC, Marschall J, De Vader SR, Maker DE, Hoffman MW, Fraser VJ. Клиническое влияние устойчивости к фторхинолонам у пациентов с бактериемией кишечной палочки. Дж Хосп Мед . 2011 г. 6 июля (6): 344-9. [Ссылка QxMD MEDLINE]. [Полный текст].
Уолмсли Р.С., Дэвид Д.Б., Аллан Р.Н., Киркби Г.Р. Двусторонний эндогенный эндофтальмит Escherichia coli: разрушительное осложнение у инсулинозависимого диабетика. Постград Мед J . 1996 июнь 72 (848): 361-3. [Ссылка QxMD MEDLINE].
McGannon CM, Fuller CA, Weiss AA. Различные классы антибиотиков по-разному влияют на выработку токсина шига. Антимикробные агенты Chemother . 2010 сен. 54 (9): 3790-8. [Ссылка QxMD MEDLINE].
Pitout JD, Laupland KB. Enterobacteriaceae, продуцирующие бета-лактамазы расширенного спектра: новая проблема общественного здравоохранения. Ланцет Infect Dis . 2008 г. 8 марта (3): 159-66. [Ссылка QxMD MEDLINE].
Melzer M, Petersen I. Смертность после бактериемической инфекции, вызванной бета-лактамазами расширенного спектра (ESBL), продуцирующими E. coli, по сравнению с E. coli, не продуцирующими ESBL. J Заразить . 2007 сен. 55 (3): 254-9. [Ссылка QxMD MEDLINE].
Doi Y, Park YS, Rivera JI, Adams-Haduch JM, Hingwe A, Sordillo EM, et al. Внебольничная инфекция Escherichia coli, продуцирующая бета-лактамазы расширенного спектра действия, в США. Клин Infect Dis . 2013 март 56 (5): 641-8. [Ссылка QxMD MEDLINE]. [Полный текст].
Batard E, Ollivier F, Boutoille D, Hardouin JB, Montassier E, Caillon J, et al. Взаимосвязь между использованием антибиотиков в больнице и устойчивостью к хинолонам у Escherichia coli. Int J Infect Dis . 22 ноября 2012 г. [Ссылка на MEDLINE QxMD].
Взаимосвязь между использованием антибиотиков в больнице и устойчивостью к хинолонам у Escherichia coli. Int J Infect Dis . 22 ноября 2012 г. [Ссылка на MEDLINE QxMD].
Карловски Дж. А., Денисуик А. Дж., Лагасе-Винс П. Р., Адам Х. Дж., Бакстер М. Р., Хобан Д. Д. и др. Активность фосфомицина in vitro против кишечной палочки, выделенной от пациентов с инфекциями мочевыводящих путей в Канаде; CANWARD Надзорное исследование. Антимикробные агенты Chemother . 9 декабря 2013 г. [Ссылка на MEDLINE QxMD].
Агустин Э. Т., Гилл В., Доменико П. Окрашивание по Граму спинномозговой жидкости при менингите. Интерн Мед . 1994. 15:14-24.
Барнетт Б.Дж., Стивенс Д.С. Инфекция мочевыводящих путей: обзор. Am J Med Sci . 1997 г., октябрь 314 (4): 245-9. [Ссылка QxMD MEDLINE].
Boam WD, Miser WF. Острый очаговый бактериальный пиелонефрит. Семейный врач . 1995, 1 сентября. 52(3):919-24. [Ссылка QxMD MEDLINE].
Бонен Дж.М. Антибиотикотерапия абдоминальной инфекции. Мир J Surg . 1998 февраля 22 (2): 152-7. [Ссылка QxMD MEDLINE].
Боноан Дж.Т., Мехра С., Кунья Б.А. Эмфизематозный пиелонефрит. Сердце-легкие . 1997 ноябрь-декабрь. 26(6):501-3. [Ссылка QxMD MEDLINE].
Плотник HA. Бактериальные и паразитарные холангиты. Mayo Clin Proc . 1998 май. 73(5):473-8. [Ссылка QxMD MEDLINE].
Чайлдс С.Дж. Современные концепции лечения инфекций мочевыводящих путей и простатита. Am J Med . 1991 г., 30 декабря. 91 (6A): 120S-123S. [Ссылка QxMD MEDLINE].
Кунья Б.А. Боль в животе у больных сахарным диабетом. Заразить Dis Prac . 1997. 21:14-5.
Кунья Б.А. Острый бескаменный холецистит. Заразить Dis Prac . 1997. 21:70-1.
Кунья Б.А. Острый и хронический бактериальный простатит. Заразить Dis Prac . 1994. 18:78-9.
Кунья Б.А. Чувствительность изолятов мочевыводящих путей к антибиотикам зависит от концентрации. Антиб Клиницист . 1999. 3:57-8.
Кунья Б.А. Хинолоны: клинические аспекты. Антиб Клиницист . 1998. 2:129-35.
Кунья Б.А. Фторхинолоны при инфекциях мочевыводящих путей: обзор. Доп Тер . 1994 ноябрь-декабрь. 11(6):277-96. [Ссылка QxMD MEDLINE].
Кунья Б.А. Терапевтический подход в лечении ИМП. Антиб Клиницист . 1998. 2(S2):35-40.
Кунья Б.А. Окраска мочи по Граму при уросепсисе. Интерн Мед . 1997. 18:75-8.
Кунья Б.А. Уросепсис. J Крит III . 1997. 12:616-25.
Донненберг М.С., Капер Дж.Б. Энтеропатогенная кишечная палочка. Заразить Иммуном . 1992 Октябрь 60 (10): 3953-61. [Ссылка QxMD MEDLINE].
Дюпон HL. Диарея путешественников: современные подходы к терапии и профилактике. Наркотики . 2006. 66(3):303-14. [Ссылка QxMD MEDLINE].
Эйзенштейн Б.И., Джонс Г.В. Спектр инфекций и механизмы патогенеза кишечной палочки. Adv Intern Med . 1988. 33:231-52. [Ссылка QxMD MEDLINE].
Гландт М., Адачи Дж. А., Мэтьюсон Дж. Дж., Цзян З. Д., Ди Чезаре Д., Эшли Д. Энтероагрегативная кишечная палочка как причина диареи путешественников: клинический ответ на ципрофлоксацин. Клин Infect Dis . 1999 авг. 29(2):335-8. [Ссылка QxMD MEDLINE].
Голд Р. Бактериальный менингит - 1982. Am J Med . 1983, 28 июля. 75(1B):98-101. [Ссылка QxMD MEDLINE].
Hansing CE, Аллен В.Д., Черри Д.Д. Эндокардит кишечной палочки. Обзор литературы и тематическое исследование. Arch Intern Med . 1967 г., октябрь 120 (4): 472-7. [Ссылка QxMD MEDLINE].
Харрингтон С.М., Дадли Э.Г., Натаро Дж.П. Патогенез энтероагрегативной кишечной палочки. FEMS Microbiol Lett . 2006 г., янв. 254 (1): 12–8. [Ссылка QxMD MEDLINE].
Harvey D, Holt DE, Bedford H. Бактериальный менингит у новорожденных: проспективное исследование смертности и заболеваемости. Семин Перинатол . 1999 23 июня (3): 218-25. [Ссылка QxMD MEDLINE].
Джонсон младший. Факторы вирулентности при кишечной инфекции мочевыводящих путей. Clin Microbiol Rev . 1991 4 января (1): 80-128. [Ссылка QxMD MEDLINE].
Джонас М., Кунья Б.А. Бактериальная кишечная пневмония. Arch Intern Med . 1982 ноябрь 142(12):2157-9. [Ссылка QxMD MEDLINE].
Кляйн Северная Каролина, Кунья Б.А. Цефалоспорины третьего поколения. Med Clin North Am . 1995 г., июль 79(4):705-19. [Ссылка QxMD MEDLINE].
Коуткиа П., Милонакис Э., Фланиган Т. Энтерогеморрагическая кишечная палочка O157:H7 — новый патоген.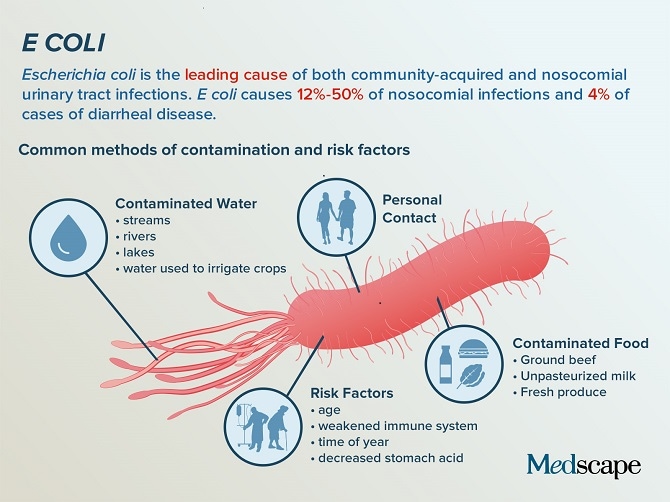 Семейный врач . 1997 1 сент. 56(3):853-6, 859-61. [Ссылка QxMD MEDLINE].
Семейный врач . 1997 1 сент. 56(3):853-6, 859-61. [Ссылка QxMD MEDLINE].
Лепельтье Д., Карофф Н., Рейно А., Рише Х. Escherichia coli: эпидемиология и анализ факторов риска инфекций, вызванных резистентными штаммами. Клин Infect Dis . 1999 сен. 29 (3): 548-52. [Ссылка QxMD MEDLINE].
Лернер А.М. Грамотрицательные бациллярные пневмонии. Дис пн . 1980 27 ноября (2): 1-56. [Ссылка QxMD MEDLINE].
Макдональдс, Мичиган. Пиогенный абсцесс печени: диагностика, бактериология и лечение. Eur J Clin Microbiol . 1984 г., декабрь 3 (6): 506-9. [Ссылка QxMD MEDLINE].
Мид PS, Гриффин PM. Кишечная палочка O157:H7. Ланцет . 1998 г., 10 октября. 352(9135):1207-12. [Ссылка QxMD MEDLINE].
Луна HW. Патогенез кишечных заболеваний, вызванных кишечной палочкой. Adv Vet Sci Comp Med . 1974. 18(0):179-211. [Ссылка QxMD MEDLINE].
Ной ХК. Инфекции, вызванные грамотрицательными бактериями: обзор. Версия Infect Dis . 1985 ноябрь-декабрь. 7 Приложение 4:S778-82. [Ссылка QxMD MEDLINE].
Nordmann P. Тенденции устойчивости к бета-лактамам среди Enterobacteriaceae. Клин Infect Dis . 1998 г., 27 августа, Приложение 1: S100-6. [Ссылка QxMD MEDLINE].
Ортега AM, Кунья BA. Острый простатит. Контемп Урол . 1997. 18:73-80.
Палмер Д.Л. Микробиология пневмонии у больного группы риска. Am J Med . 1984 г., 15 мая. 76(5А):53-60. [Ссылка QxMD MEDLINE].
Phillips AD, Frankel G. Механизмы повреждения кишечника кишечной палочкой. Baillieres Clin Gastroenterol . 1997 сен. 11 (3): 465-83. [Ссылка QxMD MEDLINE].
Робертс Дж.А. Пиелонефрит, кортикальный абсцесс и паранефральный абсцесс. Урол Клин Норт Ам . 1986 13 ноября (4): 637-45. [Ссылка QxMD MEDLINE].
Саватта Д., Кунья Б.А. Острый пиелонефрит и его аналоги: ксантогранулематозный пиелонефрит и малакоплакия. Заразить Dis Prac . 1996. 20:86-8.
Шимпф Ю.С. Грамотрицательная бактериемия. Поддержка лечения рака . 1993 янв. 1(1):5-18. [Ссылка QxMD MEDLINE].
Schindzielorz A, Edberg SC, Bia FJ. Гиперинфекция Strongyloides stercoralis и поражение центральной нервной системы у пациента с рецидивирующим полихондритом.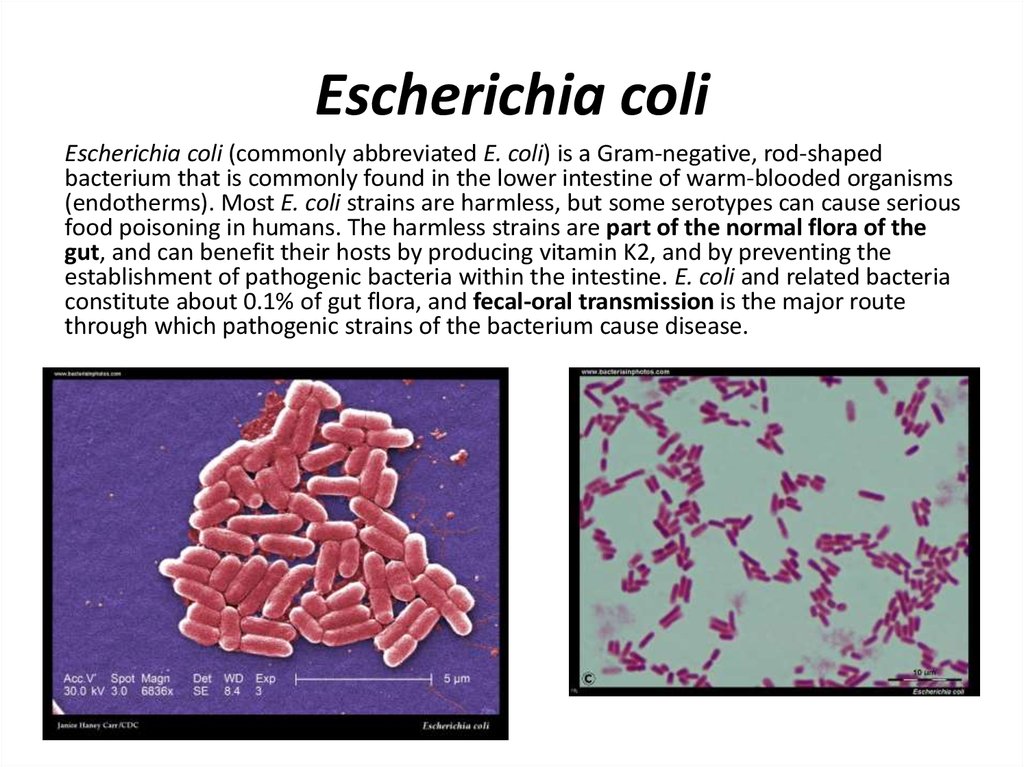 Южный Мед J . 1991 авг. 84 (8): 1055-7. [Ссылка QxMD MEDLINE].
Южный Мед J . 1991 авг. 84 (8): 1055-7. [Ссылка QxMD MEDLINE].
Shea KW, Cunha BA. Эшерихиозный остеомиелит после операции на открытом сердце. Сердце-легкие . 1995 март-апрель. 24(2):177-8. [Ссылка QxMD MEDLINE].
Tabacof J, Feher O, Katz A, et al. Гиперинфекция Strongyloides у двух пациентов с лимфомой, гнойным менингитом и сепсисом. Рак . 1991 г., 15 октября. 68(8):1821-3. [Ссылка QxMD MEDLINE].
Tan JS, File TM. Инфекции мочевыводящих путей в акушерстве и гинекологии. J Reprod Med . 1990, 35 марта (3 приложение): 339-42. [Ссылка QxMD MEDLINE].
Tenner SM, Yadven MW, Kimmel PL. Острый пиелонефрит. Предотвращение осложнений за счет своевременной диагностики и правильной терапии. Постград Мед . 1992 1 февраля. 91(2):261-8. [Ссылка QxMD MEDLINE].
1992 1 февраля. 91(2):261-8. [Ссылка QxMD MEDLINE].
Тайс АД. Кратковременная терапия острого цистита: краткий обзор терапевтических стратегий. J Antimicrob Chemother . 1999 г., 43 марта, Приложение A:85-93. [Ссылка QxMD MEDLINE].
Ванке, Калифорния. Кишечная палочка. J Противодиарейный раствор . 1988 март 6 (1): 1-5. [Ссылка QxMD MEDLINE].
Вайнбергер М., Сайтрон С., Сервадио С. и др. Абсцесс предстательной железы в эпоху антибиотиков. Rev Infect Dis . 1988 март-апрель. 10(2):239-49. [Ссылка QxMD MEDLINE].
Вестфаль Дж.Ф., Брогард Дж.М. Инфекции желчевыводящих путей: руководство по медикаментозному лечению. Наркотики . 1999 янв. 57(1):81-91. [Ссылка QxMD MEDLINE].
Learn more