2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Подготовка к сдаче анализа крови определяет, насколько достоверным будет результат. Недостаточная подготовка, несоблюдение правил или ошибки могут привести к искажению сведений – тогда исследование придется переделывать. Эта памятка от Института пластической хирургии и косметологии поможет не ошибиться.
Эти правила справедливы для всех видов исследований крови, включая общий анализ. Для отдельных видов могут существовать свои особенности, но даже с их учетом пациенту стоит придерживаться перечисленных тут рекомендаций.
Время. Анализы сдаются утром, желательно в период с 8 до 11 часов. Тому есть две причины. Во-первых, содержание веществ в крови колеблется в зависимости от времени суток, и референсные значения адаптированы именно под утренние показатели. Во-вторых, по этой причине большинство лабораторий в принципе работает на забор анализов только с утра. Исключения есть, но они в основном касаются пациентов, лежащих в стационаре.
Прием пищи. Кровь нужно сдавать натощак, чтобы съеденная пища не исказила результаты исследования. Если человек плотно поест, в его крови увеличится концентрация жировых частиц, проба станет более мутной, а концентрация гормонов изменится. Поэтому рекомендуется сдавать анализ в срок от 8 до 14 часов с последнего приема пищи. Причем накануне нежелательно употреблять жирное и жареное, а пить можно только негазированную воду без сахара. При этом ограничивать жидкость не надо: обезвоживание тоже способно исказить результат.
Прием медикаментов. Лекарства, которые человек принимает, могут повлиять на результаты. Поэтому, если есть такая возможность, лучше не пить никаких препаратов в день анализа и в течение 10–14 дней до него. А если пациент должен принимать какие-либо медикаменты постоянно, он должен сообщить об этом перед исследованием. После курса лечения теми или иными препаратами надо выждать от 7 дней для сдачи анализов – даже если они должны показать, насколько эффективной была схема.
Вредные привычки. За сутки до исследования нужно избегать алкоголя, а примерно за час до сдачи анализов – курения. И алкоголь, и никотин влияют на кровь и метаболизм в целом, поэтому могут исказить результаты.
Поведение после сдачи анализов. После взятия крови пациенту советуют 10–15 минут посидеть в холле, чтобы избежать возможных негативных реакций вроде головокружения. В течение получаса лучше не нагружать руку, из которой была взята проба. Повязку можно снимать примерно через 20 минут.
Сдача повторных анализов. Если пациент должен сдать анализ несколько раз подряд, чтобы посмотреть на показатель в динамике, желательно соблюдать следующие правила:
Половые гормоны. Женщины в фертильном возрасте, у которых есть менструальный цикл, сдают эти анализы в определенные дни цикла:

Пролактин можно сдавать в любое время цикла, но перед сдачей анализа нужно исключить пальпацию молочных желез. Это может повлиять на уровень пролактина.
Гормоны щитовидной железы (ТТГ, Т4, Т3, АТ ТПО). За 2–4 недели до исследования надо прекратить прием препаратов, которые влияют на уровень гормонов щитовидной железы. Исключение – анализы для оценки эффективности лечения. Тогда отменить лекарство нужно только в день исследования, но о цели анализа понадобится сообщить врачу.
Антимюллеров гормон (АМГ, AMH/MIS). Исследование не проводится во время острых болезней и после интенсивных физических нагрузок – их понадобится исключить за несколько дней до него. Время проведения – 3–5-й день менструального цикла.
Ангиотензин. За 1–2 месяца до исследования нужно исключить прием медикаментов с эстрогенами, за 3 недели – диуретики, за 1 неделю – гипотензивные препараты.
Адреналин и норадреналин. За 8 дней до сдачи анализов понадобится исключить прием альфа-адреноблокаторов и салицилатов, а за день – избегать чая, кофе, бананов, витаминов группы B.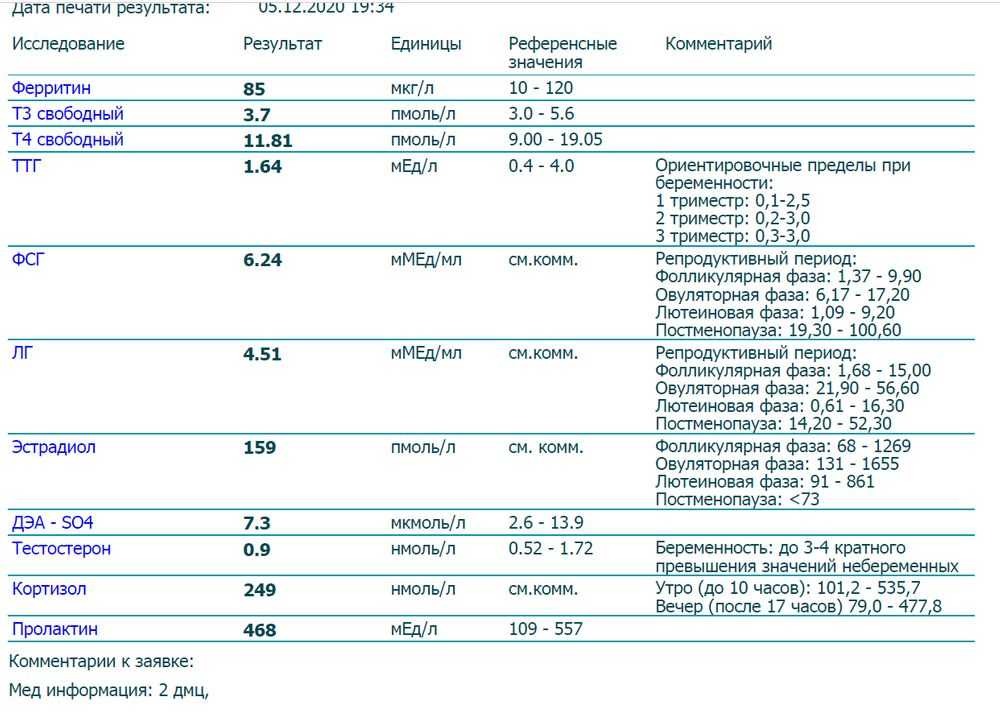
АКТГ и кортизол. Исследования проводятся до 8 часов утра, пациент перед сдачей анализов не должен нервничать. Рекомендуется 20 минут перед забором крови посидеть в расслабленном состоянии.
Мочевина. За 1–2 дня до исследования пациенту нужно отказаться от употребления рыбы, печени и почек, ограничить чай и кофе. Накануне анализа запрещены физические нагрузки.
Холестерин, липопротеины. С момента последнего приема пищи должно пройти 12–14 часов. Препараты, понижающие уровень липидов, нужно отменить. Исключение – если анализы сдаются для оценки эффективности терапии.
Глюкоза. Утром до исследования запрещено есть и употреблять любые сахаросодержащие продукты, в том числе жевательную резинку. Нельзя чистить зубы, так как паста может попасть в ЖКТ и усвоиться. Пить можно только негазированную чистую воду. Мочегонные препараты, контрацептивы и другие лекарства могут влиять на показатель – от них в день исследования надо отказаться, а если это невозможно, сообщить врачу об их приеме.-2010/110/1.jpg)
ГТТ – глюкозотолерантный тест. До его проведения понадобится сдать анализ на глюкозу. Правила те же, что в предыдущем случае. Следует учитывать, что ГТТ – это два исследования крови: натощак и после выпитого раствора глюкозы. После сдачи анализа у людей с нарушением усвоения сахара может развиться легкая гипергликемия, в таком случае возможно плохое самочувствие – это следует учитывать.
Гаптоглобин. Понадобится за день до исследования исключить прием следующих препаратов:
Альфа-2-макроглобулин. В течение трех дней до исследования нельзя есть мясную пищу.
Для сдачи анализов на антитела в целом не требуется особенной подготовки, кроме стандартных, описанных выше. Но если речь идет о COVID-19 или других вирусных инфекциях, понадобится выдержать определенные сроки, чтобы получить достоверный результат:
 Они будут присутствовать в крови, если человек болеет прямо сейчас;
Они будут присутствовать в крови, если человек болеет прямо сейчас;Сдавать анализ на IgM есть смысл в процессе болезни, на IgG – примерно через 3 недели после выздоровления или прививки.
Если информации по нужному виду исследований крови нет в этой статье, свяжитесь с нами для консультации. Обычно достаточно стандартных мер, которые описаны в блоке выше. Но если есть сомнения – мы советуем проконсультироваться со специалистом Института. У нас можно сдать анализы во время пребывания в стационаре, и в таком случае подготовку проконтролирует врач.
Подтверждаю Подробнее

 Взгляд практического онколога. Лабораторные обоснования.
Взгляд практического онколога. Лабораторные обоснования.Cтоимость анализов указана без учета взятия биоматериала
Описание
Метод определения Твёрдофазный хемилюминесцентный иммуноанализ.
Исследуемый материал Сыворотка крови
Доступен выезд на дом
Онлайн-регистрация
Синонимы: Анализ крови на ФСГ; Фоллитропин. Follicle-Stimulating Hormone; Follitropin; FSH.
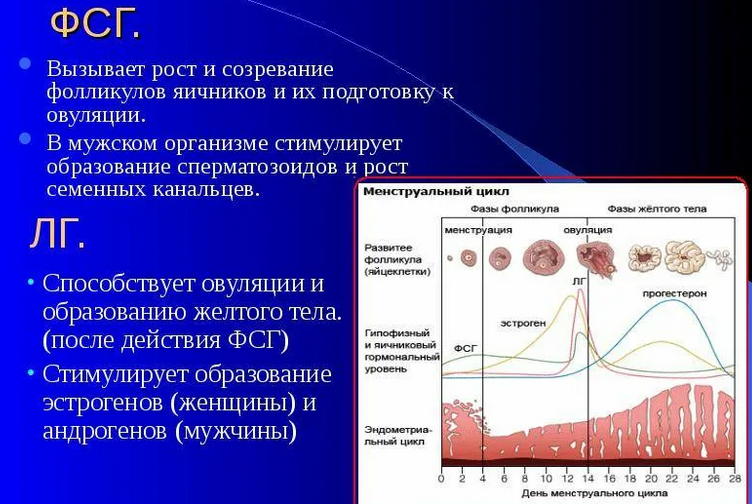
Гликопротеиновый гонадотропный гормон, синтезируемый базофильными клетками передней доли гипофиза. До наступления половой зрелости уровень ФСГ в крови низок. Во время пубертатного периода начинается циклическая секреция гонадотропинов, которая запускает развитие половых желез и секрецию половых гормонов. Регуляция секреции ФСГ осуществляется преимущественно гонадолиберином гипоталамуса, половыми гормонами и ингибином. Гормон выбрасывается в кровь импульсами с интервалом в 1-4 часа. Концентрация ФСГ во время выброса в 1,5-2,5 раза превышает средний уровень; выброс длится около 15 минут. У женщин ФСГ потенцирует образование фолликулов и, в комплексе с лютеинизирующим гормоном, стимулирует биосинтез эстрадиола. Рост содержания эстрадиола, синтезирующегося в развивающихся фолликулах, снижает секрецию ФСГ по механизму отрицательной обратной связи. Пик концентрации ФСГ наблюдается в середине менструального цикла, одновременно с овуляторным пиком ЛГ. Абсолютные концентрации ФСГ при этом значительно ниже, чем ЛГ. Достижение критического уровня ФСГ приводит к овуляции. Во время менопаузы уменьшение концентрации эстрадиола вызывает повышение уровня ФСГ.
Во время пубертатного периода начинается циклическая секреция гонадотропинов, которая запускает развитие половых желез и секрецию половых гормонов. Регуляция секреции ФСГ осуществляется преимущественно гонадолиберином гипоталамуса, половыми гормонами и ингибином. Гормон выбрасывается в кровь импульсами с интервалом в 1-4 часа. Концентрация ФСГ во время выброса в 1,5-2,5 раза превышает средний уровень; выброс длится около 15 минут. У женщин ФСГ потенцирует образование фолликулов и, в комплексе с лютеинизирующим гормоном, стимулирует биосинтез эстрадиола. Рост содержания эстрадиола, синтезирующегося в развивающихся фолликулах, снижает секрецию ФСГ по механизму отрицательной обратной связи. Пик концентрации ФСГ наблюдается в середине менструального цикла, одновременно с овуляторным пиком ЛГ. Абсолютные концентрации ФСГ при этом значительно ниже, чем ЛГ. Достижение критического уровня ФСГ приводит к овуляции. Во время менопаузы уменьшение концентрации эстрадиола вызывает повышение уровня ФСГ. В мужском организме ФСГ контролирует развитие и функцию семенных канальцев, в особенности сперматогенез. В процессе стимуляции ФСГ и функционирования клеток Сертоли секретируется гликопротеиновый гормон ингибин, который тормозит выработку ФСГ гипофизом, замыкая петлю обратной связи. ФСГ – один из базовых тестов в диагностике патологии репродуктивной системы как у женщин, так и у мужчин. Повышенный уровень гонадотропинов в сочетании с низким уровнем половых стероидов указывают на недостаточность функции половых желез. Неадекватная продукция ФСГ отражает дисфункцию гипоталамо-гипофизарной оси. В связи с пульсирующим характером выделения ФСГ и ЛГ при состояниях, приводящих к понижению уровня этих гормонов, может быть полезным исследование трех последовательных проб крови, через 30 минут каждая. При состояниях, связанных с повышенным уровнем ФСГ (как, например, при нарушениях функций половых желез во время менопаузы), взятие одной пробы является адекватным.
В мужском организме ФСГ контролирует развитие и функцию семенных канальцев, в особенности сперматогенез. В процессе стимуляции ФСГ и функционирования клеток Сертоли секретируется гликопротеиновый гормон ингибин, который тормозит выработку ФСГ гипофизом, замыкая петлю обратной связи. ФСГ – один из базовых тестов в диагностике патологии репродуктивной системы как у женщин, так и у мужчин. Повышенный уровень гонадотропинов в сочетании с низким уровнем половых стероидов указывают на недостаточность функции половых желез. Неадекватная продукция ФСГ отражает дисфункцию гипоталамо-гипофизарной оси. В связи с пульсирующим характером выделения ФСГ и ЛГ при состояниях, приводящих к понижению уровня этих гормонов, может быть полезным исследование трех последовательных проб крови, через 30 минут каждая. При состояниях, связанных с повышенным уровнем ФСГ (как, например, при нарушениях функций половых желез во время менопаузы), взятие одной пробы является адекватным.
Анализ уровня ФСГ в сыворотке крови – один из базовых тестов в диагностике патологий репродуктивной системы как у женщин, так и у мужчин.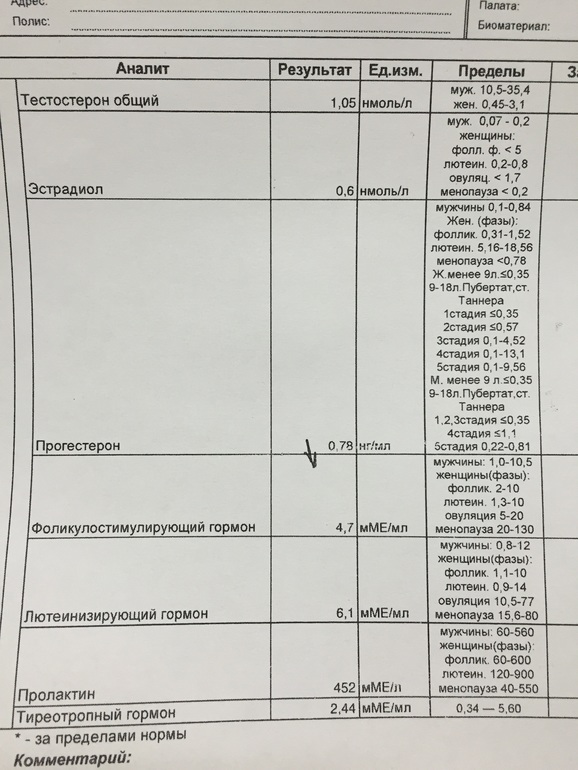 Одновременное измерение концентрации фолликулостимулирующего и лютеинизирующего гормонов используется для диагностики мужского и женского бесплодия и определения тактики лечения.
Одновременное измерение концентрации фолликулостимулирующего и лютеинизирующего гормонов используется для диагностики мужского и женского бесплодия и определения тактики лечения.
Прием некоторых лекарственных препаратов, употребление алкоголя и курение перед взятием крови могут повлиять на результат исследования.
Подготовка
Женщинам при сохранном менструальном цикле исследование проводят обычно на 2-4-й день цикла, если лечащим врачом не указаны иные условия. За три дня до взятия крови желательно исключить интенсивные спортивные тренировки. Заметное влияние на секрецию гонадотропинов может оказывать сильный стресс. Исследование не следует проводить во время любых острых заболеваний. За один час до взятия крови не курить. Взятие крови предпочтительно проводить утром натощак, после 8-14-часового периода ночного голодания (воду пить можно).
Показания к назначению
Интерпретация результатов
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Единицы измерения: мЕд/мл = Ед/л.
Референсные значения
Результаты обследования детей до 14 лет сопоставляются с референсными значениями, соответствующими стадии полового развития.
|
Пол |
Возраст |
Уровень ФСГ, мМЕд/мл |
Расширенный комментарий |
|
Оба |
0 - 1 год |
1,84 - 20,26 | |
|
1 - 5 лет |
0,6 - 6,12 | ||
|
6 - 10 лет |
0 - 4,62 | ||
|
Женcкий |
11 - 13 лет |
0,19 - 7,97 |
Репродуктивный период: |
|
Фолликулярная фаза: 1,37 - 9,90 | |||
|
Овуляторная фаза: 6,17 - 17,20 | |||
|
Лютеиновая фаза: 1,09 - 9,20 | |||
|
14 - 20 лет |
0,57 - 8,77 |
Репродуктивный период: | |
|
Фолликулярная фаза: 1,37 - 9,90 | |||
|
Овуляторная фаза: 6,17 - 17,20 | |||
|
Лютеиновая фаза: 1,09 - 9,20 | |||
|
старше 21 года |
Репродуктивный период: | ||
|
Фолликулярная фаза: 1,37 - 9,90 | |||
|
Овуляторная фаза: 6,17 - 17,20 | |||
|
Лютеиновая фаза: 1,09 - 9,20 | |||
|
Постменопауза: 19,30 - 100,60 | |||
|
Мужской |
0 - 1 год |
< 3,5 | |
|
1 - 5 лет |
< 1,45 | ||
|
6 - 10 лет |
< 3,04 | ||
|
11 - 13 лет |
0,36 - 6,29 | ||
|
14 - 20 лет |
0,49 - 9,98 | ||
|
старше 21 года |
0,95 - 11,95 |
Повышение значений
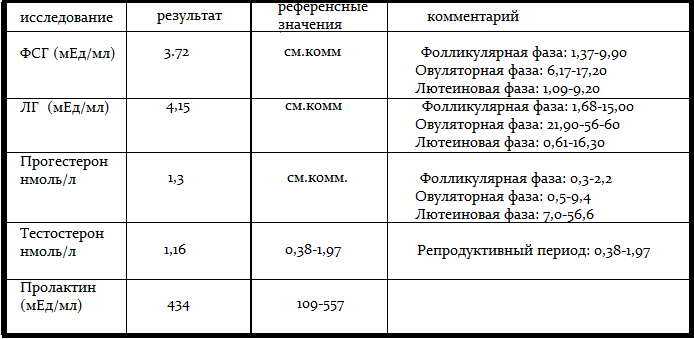
Понижение значений

{{{this./59/59.jpg) PREVIEW_TEXT}}}
PREVIEW_TEXT}}}
Вам помог ответ на вопрос?
{{/each}}В этом разделе вы можете узнать, сколько стоит выполнение данного исследования в вашем городе, ознакомиться с описанием теста и таблицей интерпретации результатов. Выбирая, где сдать анализ «Фолликулостимулирующий гормон (ФСГ, Follicle Stimulating Hormone, FSH)» в Москве и других городах России, не забывайте, что цена анализа, стоимость процедуры взятия биоматериала, методы и сроки выполнения исследований в региональных медицинских офисах могут отличаться.
Вырабатываемый гипофизом фолликулостимулирующий гормон (ФСГ) представляет собой гонадотропный гормон, который работает вместе с лютеинизирующим гормоном (ЛГ) для регулирования ключевых репродуктивных процессов. В частности, у женщин ФСГ известен тем, что стимулирует раннее развитие фолликулов яичников, которые в конечном итоге высвобождают яйцеклетку во время овуляции./80.jpg)
Чтобы помочь вам лучше понять, как работает этот гормон и какие уровни вы можете ожидать на протяжении всего менструального цикла и в последующий период, мы более подробно рассмотрим, что такое ФСГ, что он делает и что считается «нормальным» ФСГ. уровни. Мы также расскажем, что это может означать, если ваши уровни ФСГ слишком высоки или слишком низки, и как вы можете проверить свои уровни ФСГ.
Хотя ФСГ вырабатывается как мужчинами, так и женщинами, обратите внимание, что в этой статье основное внимание уделяется той роли, которую ФСГ играет в женском репродуктивном процессе.
У женщин уровни ФСГ в крови могут варьироваться от 0,1 мМЕ/мл во время беременности до более 100 мМЕ/мл во время менопаузы. Таким образом, «нормальные» уровни ФСГ варьируются в зависимости от таких факторов, как ваш возраст, беременность или нет, а также стадия менструального цикла, на которой вы находитесь.
У женщин с регулярным менструальным циклом уровни ФСГ колеблются в пределах 1,4–9,9 мМЕ/мл в течение первой половины менструального цикла, а затем повышаются до 17,2 мМЕ/мл во время овуляции.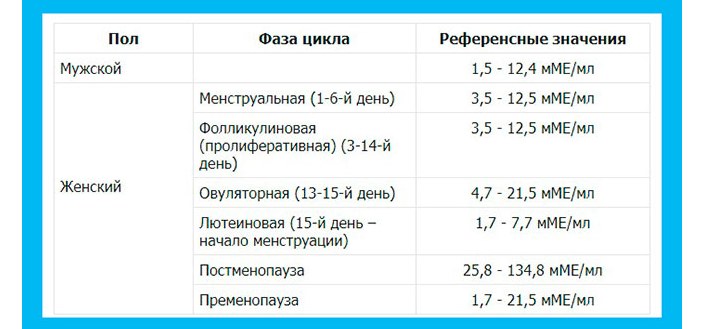
Во время беременности уровень ФСГ снижается до ≤ 0,1 мМЕ/мл.
У женщин, приближающихся к менопаузе, уровни ФСГ могут сильно варьироваться в зависимости от регулярности их менструального цикла. После наступления менопаузы уровень ФСГ превышает 30 мМЕ/мл и может даже превышать 100 мМЕ/мл.
У женщин ФСГ стимулирует преждевременные или «примордиальные» фолликулы яичников во время фолликулярной фазы менструального цикла. Этот фолликул содержит развивающуюся яйцеклетку, и по мере ее развития ФСГ помогает инициировать выработку эстрогена. Этот приток эстрогена не только помогает фолликулу продолжать развиваться, но и способствует утолщению слизистой оболочки матки.
В середине менструального цикла всплеск лютеинизирующего гормона (ЛГ) помогает фолликулу высвободить яйцеклетку, что называется овуляцией. После выхода яйцеклетки оставшийся кластер клеток образует желтое тело. Затем желтое тело продолжает вырабатывать как эстроген, так и прогестерон. Вместе эти гормоны помогают поддерживать процесс имплантации и раннюю беременность.
Вместе эти гормоны помогают поддерживать процесс имплантации и раннюю беременность.
Без ФСГ раннее развитие фолликулов яичников и желтого тела было бы невозможно.
Следующие диапазоны основаны на данных Медицинского центра Университета Рочестера. Обратите внимание, что диапазоны могут незначительно отличаться в разных лабораториях.
До беременности уровни ФСГ обычно колеблются в пределах 1,4–90,9 мМЕ/мл во время фолликулярной фазы и 1,1–9,2 мМЕ/мл во время лютеиновой фазы.
Во время фолликулярной фазы ФСГ помогает стимулировать развитие фолликула яичника, так что в конечном итоге он может развить яйцеклетку и овулировать. Во время лютеиновой фазы уровень ФСГ несколько снижается, но продолжает стимулировать яичники к выработке эстрогена и прогестерона.
Во время овуляции уровни ФСГ могут колебаться в пределах 6,2–17,2 мМЕ/мл. В это время уровни ФСГ и ЛГ находятся на пике, и этот всплеск гормонов вызывает высвобождение яйцеклетки (овуляция).
В это время уровни ФСГ и ЛГ находятся на пике, и этот всплеск гормонов вызывает высвобождение яйцеклетки (овуляция).
Во время беременности прекращаются все процессы, связанные с овуляцией, и уровень ФСГ должен оставаться низким на протяжении всей беременности. Одно исследование показало, что у беременных женщин уровень ФСГ падает до 0,1 мМЕ/мл уже через 26-30 дней после овуляции.
При переходе к менопаузе (перименопаузе) уровни ФСГ могут сильно варьировать. Таким образом, вы можете увидеть уровни ФСГ в диапазоне от 1,4 мМЕ/мл до более чем 30 мМЕ/мл. Однако, когда уровни ФСГ постоянно превышают 30 мМЕ/мл, обычно считается, что наступила менопауза.
Во время менопаузы уровни ФСГ могут колебаться в пределах 19-100+ мМЕ/мл. Это связано с тем, что с возрастом женщины количество фолликулов, содержащих яйцеклетки, в начале менструального цикла (также называемое овариальным резервом) постепенно снижается.
Чем меньше доступных фолликулов, тем ниже уровень эстрогена. Поскольку эстроген говорит организму прекратить выработку ФСГ, снижение уровня эстрогена вызывает повышение уровня ФСГ.
| Возраст | Уровни FSH |
|---|---|
| 0-11 (до полового созревания) | 0-4.0 MIU/мл |
| 11-14 (во время PUBERTY) | |
| 11-14 (во время PUBERTTO) | |
| 11-14 (во время PUBERTTO) | |
| 11-14 (во время PUBERTTO) | |
| 11-14 (во время PUBE | |
| 14-40's (menstruation) | 4.7-21.5 mIU/mL |
| 40's+ (after menopause) | 25. 8-134.8 mIU/mL 8-134.8 mIU/mL |
| Reproductive stage | FSH levels |
|---|---|
| Before puberty | 0-4.0 mIU/mL |
| During puberty | 0.3-10.0 mIU/mL |
| Women кто по-прежнему менструирует | 4,7-21,5 MIU/ML |
| после менопаузы | 25,8-134,8 MIU/ML |
Если вам 40 или 50 лет, высокий уровень ФСГ может быть признаком приближения менопаузы. Как правило, врачи говорят, что у вас наступила менопауза, если уровень ЛГ постоянно превышает 30 мМЕ/мл в течение определенного периода времени.
В дополнение к высоким уровням ФСГ вы также можете испытывать другие симптомы менопаузы, такие как усталость, перепады настроения, сухость влагалища и приливы. Для лечения этих симптомов врач может порекомендовать заместительную гормональную терапию. Многие врачи также рекомендуют определенные изменения образа жизни, такие как когнитивно-поведенческая терапия (КПТ), сбалансированное питание и регулярные физические упражнения, как способы справиться с симптомами менопаузы.
ПНЯ — еще одно состояние, при котором уровень ФСГ может быть выше среднего. Это состояние возникает у женщин в возрасте до 40 лет и приводит к тому, что яичники перестают функционировать должным образом. Симптомы ПНЯ включают нерегулярные менструальные циклы, трудности с зачатием и общие симптомы менопаузы.
Для лечения ПНЯ врачи могут рекомендовать заместительную гормональную терапию. Если у вас ПНЯ и вы пытаетесь забеременеть, вы можете рассмотреть возможность лечения бесплодия, такого как экстракорпоральное оплодотворение (ЭКО).
Низкий уровень ФСГ встречается нечасто и может указывать на наличие проблемы с гипофизом. Например, гипопитуитаризм — это редкое состояние, при котором организм не вырабатывает достаточное количество гормонов, что может привести к снижению уровня ФСГ.
Симптомы гипопитуитаризма включают боль в животе, чрезмерную жажду, чрезмерное мочеиспускание, утомляемость, анемию и колебания веса. Чтобы диагностировать гипопитуитаризм, ваш врач захочет проверить уровень гормонов с помощью анализа крови. За этим может последовать МРТ гипофиза.
Помимо гипопитуитаризма, недостаточный вес также может вызвать сбои в работе гормонов. Если вы изо всех сил пытаетесь поддерживать здоровый вес, рекомендуется поговорить со своим врачом о стратегиях безопасного набора веса.
Анализ уровня ФСГ может быть необходим, если вы изо всех сил пытаетесь забеременеть, у вас нерегулярный менструальный цикл или если у вас прекратились месячные, и вы думаете, что это может быть связано с менопаузой. Кроме того, это также может быть необходимо, если вы испытываете общие симптомы заболевания гипофиза, такие как усталость, потеря веса или снижение аппетита.
Кроме того, это также может быть необходимо, если вы испытываете общие симптомы заболевания гипофиза, такие как усталость, потеря веса или снижение аппетита.
Если вам необходимо проверить уровень ФСГ, вот варианты тестирования как дома, так и в кабинете врача.
Здесь важно отметить, что из-за колебаний уровня ФСГ в течение менструального цикла очень важно проводить анализ на ФСГ в нужное время. Лучшее время для проведения теста на ФСГ — на третий день менструального цикла, причем первый день — это первый день менструации.
Что касается домашнего тестирования на ФСГ, в настоящее время есть два варианта. Первый вариант – сдать анализ мочи на ФСГ. Этот тип теста очень похож на стандартный тест на беременность, но вместо теста на ХГЧ (хорионический гонадотропин человека) этот тест измеряет ФСГ. Положительный результат теста указывает на то, что уровень ФСГ превышает стандартный порог менопаузы.
В дополнение к анализу мочи существуют анализы крови на дому, которые можно заказать через Интернет.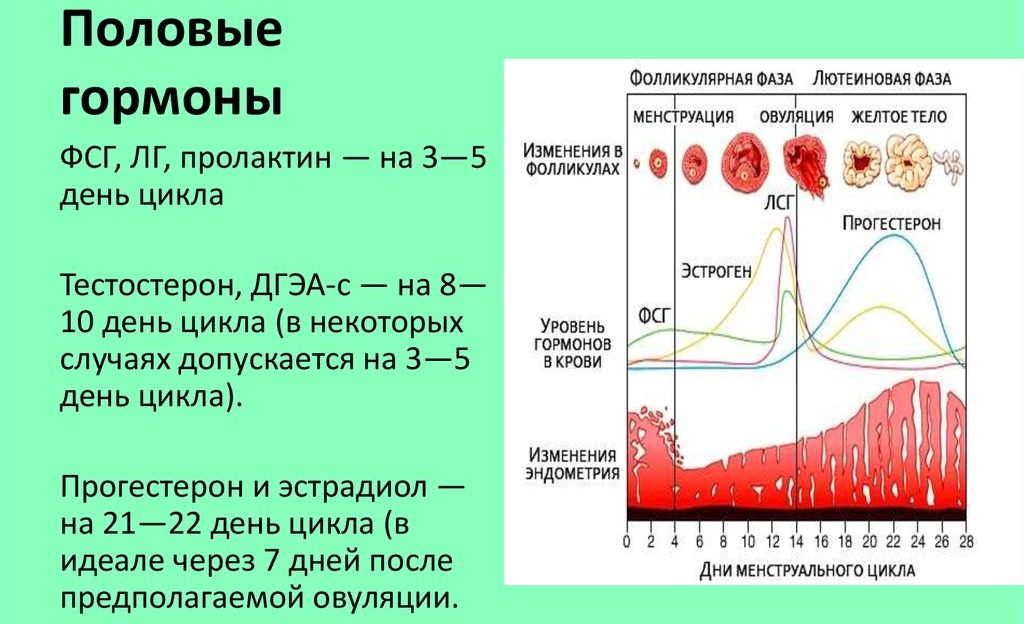 Эти тесты обычно требуют, чтобы вы взяли кровь из пальца, а затем отправили ее в лабораторию для тестирования. Затем вы получите результаты точного определения уровня ФСГ в течение нескольких рабочих дней. Наиболее распространенными брендами для домашнего анализа крови являются LetsGetChecked и Everlywell.
Эти тесты обычно требуют, чтобы вы взяли кровь из пальца, а затем отправили ее в лабораторию для тестирования. Затем вы получите результаты точного определения уровня ФСГ в течение нескольких рабочих дней. Наиболее распространенными брендами для домашнего анализа крови являются LetsGetChecked и Everlywell.
Хотя в настоящее время невозможно провести тест на ФСГ с помощью Mira, у нас есть планы выпустить тестовые палочки для ФСГ в будущем.
Вы также можете проверить уровень ФСГ в кабинете врача. Обычно при этом медсестра берет небольшое количество крови из вены на вашей руке. Затем ваш врач отправит образец крови во внешнюю лабораторию для тестирования. В течение нескольких дней ваш врач позвонит вам, чтобы обсудить ваши результаты и любые последующие шаги.
Будучи точным, этот метод тестирования ФСГ может быть дорогим и трудным для регулярного проведения, учитывая требования к расписанию.
Женская репродуктивная система представляет собой удивительно сложную систему, включающую непрерывную связь между мозговыми центрами и яичниками. Гормоны, выделяемые гипоталамусом, гипофизом и яичниками, являются посредниками, регулирующими месячный цикл.
Гормоны, выделяемые гипоталамусом, гипофизом и яичниками, являются посредниками, регулирующими месячный цикл.
Гипоталамус расположен в центре головного мозга и сообщается посредством кровообмена с гипофизом. Несколько нейроэндокринных агентов или гормонов вырабатываются гипоталамусом. Наиболее важным гормоном для репродукции является гонадотропин-рилизинг-гормон, более известный как ГнРГ. Он выпускается ритмично каждые 60-120 минут.
ГнРГ стимулирует гипофиз к выработке фолликулостимулирующего гормона (ФСГ), гормона, отвечающего за начало развития фолликула (яйцеклетки) и вызывающего повышение уровня эстрогена, основного женского гормона. Лютеинизирующий гормон (ЛГ), другой репродуктивный гормон гипофиза, способствует созреванию яйцеклетки и обеспечивает гормональный триггер, вызывающий овуляцию и выход яйцеклетки из яичника.
Основной функцией яичников является производство яйцеклеток и гормонов. При рождении яичники содержат несколько миллионов незрелых яйцеклеток.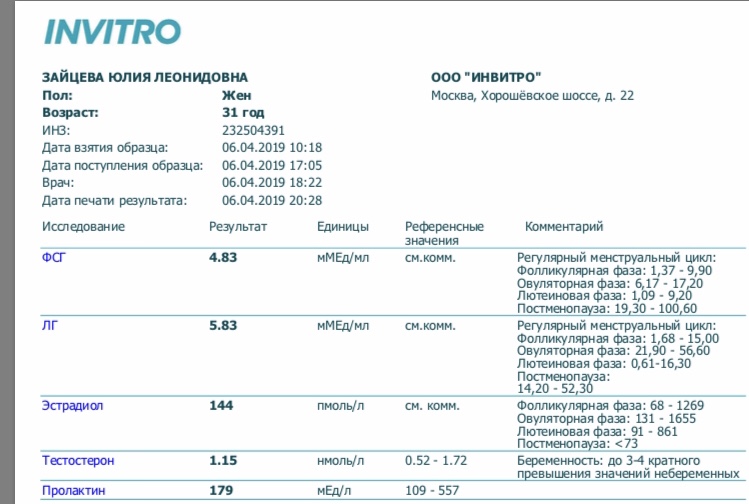 Новые яйца развиваться не будут. Эти яйца постоянно проходят процесс развития и потери. Большинство умрут, не достигнув зрелости. Этот процесс потери яйцеклеток происходит постоянно, в том числе до рождения, до полового созревания и во время приема противозачаточных таблеток. Яичник подвергается постоянному процессу истощения яиц на протяжении всей своей жизни.
Новые яйца развиваться не будут. Эти яйца постоянно проходят процесс развития и потери. Большинство умрут, не достигнув зрелости. Этот процесс потери яйцеклеток происходит постоянно, в том числе до рождения, до полового созревания и во время приема противозачаточных таблеток. Яичник подвергается постоянному процессу истощения яиц на протяжении всей своей жизни.
По мере того, как уровни ФСГ и ЛГ в крови увеличиваются в период полового созревания, яйцеклетки начинают созревать, и вокруг каждой начинает развиваться скопление жидкости — фолликул.
Первый день менструации определяется как первый день цикла. Эстроген находится на низком уровне. Следовательно, гипофиз выделяет ФСГ и ЛГ, процесс, который фактически начинается до начала менструации. Эти гормоны, в свою очередь, стимулируют рост нескольких фолликулов яичников, каждый из которых содержит одну яйцеклетку. Количество фолликулов в ежемесячной «когорте» развивающихся фолликулов уникально для каждого человека. Один фолликул вскоре начнет расти быстрее других. Это так называемый доминантный фолликул.
Это так называемый доминантный фолликул.
Продолжить чтение
По мере роста фолликула уровень эстрогена в крови значительно повышается к седьмому дню цикла. Это увеличение эстрогена начинает ингибировать секрецию ФСГ. Падение уровня ФСГ позволяет отмирать более мелким фолликулам. Они, по сути, «голодают» по ФСГ.
Когда уровень эстрогена достаточно высок, происходит внезапный выброс ЛГ, обычно на тринадцатый день цикла. Этот пик ЛГ запускает сложный набор событий в фолликулах, которые приводят к окончательному созреванию яйцеклетки и коллапсу фолликула с экструзией яйцеклетки. Овуляция происходит через 28–36 часов после начала всплеска ЛГ и через 10–12 часов после достижения пика ЛГ.
Клетки фолликула яичника, оставшиеся после овуляции, претерпевают трансформацию и становятся желтым телом. В дополнение к эстрогену они теперь производят большое количество прогестерона, чтобы подготовить слизистую оболочку матки к имплантации.
Лютеиновая фаза, или вторая половина менструального цикла, начинается с овуляции и длится приблизительно 14 дней — обычно от 12 до 15 дней.
В этот период происходят изменения, которые будут поддерживать оплодотворенную яйцеклетку, называемую эмбрионом, в случае наступления беременности. Гормон, отвечающий за эти изменения, — прогестерон, вырабатываемый желтым телом. Под влиянием прогестерона матка начинает создавать высоковаскуляризированное ложе для оплодотворенной яйцеклетки.
При наступлении беременности желтое тело вырабатывает прогестерон примерно до 10 недель беременности. В противном случае, если эмбрион не имплантируется, уровень циркулирующего гормона снижается с дегенерацией желтого тела и отслоением слизистой оболочки матки (эндометрия), что приводит к кровотечению.
Выстилка матки, или эндометрий, ежемесячно готовится к имплантации эмбриона. Этот препарат происходит под влиянием эстрогенов и прогестерона из яичников.