2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Воспаление верхнечелюстных пазух носа сразу дает о себе знать. Любой человек может сравнить описание заболевания со своими ощущениями и на этом основании «поставить себе диагноз». Но назначить адекватное лечение может только врач. Для этого нужны соответствующее образование, опыт и диагностическая аппаратура.
Гайморит – это воспаление верхнечелюстных пазух носа. Обычно он развивается как осложнение насморка. Наиболее характерные симптомы:
При воспалении гайморовых пазух человек быстро утомляется, ему сложно сконцентрировать внимание, ослабевает память. Работать при гайморите очень сложно, поэтому лучше взять больничный.
Гайморит может быть острым и хроническим.
Заболевание чаще возникает в холодное время года у людей с ослабленным иммунитетом, но это не единственная причина. Воспаление гайморовой пазухи может развиться из-за:
Лечение гайморита будет эффективным, если пациент вовремя обратится к ЛОРу, специалист проведет диагностику и назначит лечение. Обследование включает ряд процедур:

Рентген позволяет обнаружить скопление слизи в пазухах и отек слизистой оболочки пазух носа. При гайморите на снимке будет видно затемнение, так как слизь и отек тканей в полостях не пропускает рентгеновские лучи.
КТ придаточных пазух необходима для выявления полипов, кист и анатомических изменений. Исследование безболезненно и длится не более 5 минут.
Если при наклоне головы вниз, вы чувствуете тяжесть, и неприятные ощущения стихают спустя какое-то время после того, как вы подняли голову, обратитесь к ЛОРу. Самолечение народными средствами, случайно выбранными антибиотиками и каплями для носа становится причиной серьезных осложнений. Гайморит может перейти в хроническую форму и стать причиной более тяжелых заболеваний: отита, менингита, абсцесса мозга, флегмоны орбиты (воспаления тканей вокруг глазного яблока).
В зависимости от состояния пациента и варианта течения заболевания, врач назначает терапию и подбирает антибактериальные, противоотечные и противовоспалительные препараты. Лечение может быть консервативным и хирургическим.
Лечение может быть консервативным и хирургическим.
При легком гайморите помимо медикаментозного лечения по показаниям делают промывание носовой полости по Проэтцу, или «кукушку». Лежащему на спине пациенту вводят в нос специальный раствор. Он проходит через полость носа, пазухи носа, после чего его откачивают вакуумным насосом. «Кукушка» проводится курсом от 2 до 10 процедур.
При среднетяжелом и тяжелом течении заболевания назначаются антибиотики в виде таблеток, раствора для инъекций или ингаляций.
При тяжелом гнойном гайморите или отсутствии эффекта от консервативной терапии, применяется прокол ― пункция. Это позволяет быстро удалить гной из пазухи, очистить ее и обработать противовоспалительным препаратом. Иногда требуется проведение нескольких подобных манипуляций. Пункции делают под местной анестезией.
Когда гайморит не поддается лечению или находится в запущенной стадии, проводится хирургическая операция под общим наркозом. Период полного восстановления после операции может занимать до двух недель.
Период полного восстановления после операции может занимать до двух недель.
Для того, чтобы избежать гайморита следует:
Если вы обнаружили у себя первые симптомы гайморита и ищите квалифицированного специалиста, который поставит диагноз и поможет вам справиться с недугом, позвоните по номеру телефона, указанному на сайте, или оставьте заявку в форме обратной связи. Сотрудники медицинского центра «Адмиралтейские верфи» ответят на ваши вопросы и проведут все необходимые обследования в течение одного рабочего дня. Давайте заботиться о вашем здоровье вместе!
Гайморит – воспаление гайморовых (верхнечелюстных придаточных) пазух носа. Сопровождается затруднением носового дыхания, слизисто-гнойными выделениями из носовых ходов, интенсивными болями в переносице и у крыльев носа, припухлостью щеки и века со стороны поражения, подъемом температуры тела. Своевременно начатое лечение позволит избежать серьезных осложнений: отита, менингита, абсцесса мозга, флегмоны глазницы, остеомиелита, поражений миокарда и почек.
Сопровождается затруднением носового дыхания, слизисто-гнойными выделениями из носовых ходов, интенсивными болями в переносице и у крыльев носа, припухлостью щеки и века со стороны поражения, подъемом температуры тела. Своевременно начатое лечение позволит избежать серьезных осложнений: отита, менингита, абсцесса мозга, флегмоны глазницы, остеомиелита, поражений миокарда и почек.
Механизм развития гайморита
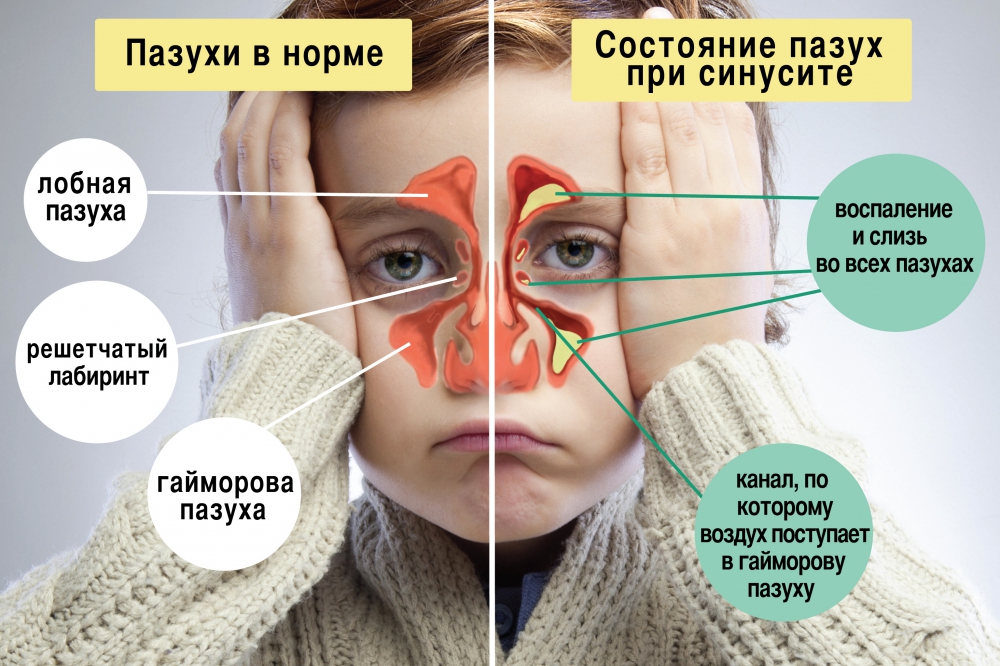
Гайморова (верхнечелюстная) пазуха – заполненная воздухом полость в верхнечелюстной кости. Гайморова пазуха имеет общие костные стенки со следующими анатомическими образованиями: сверху – с орбитой, снизу – с ротовой полостью, изнутри – с полостью носа.
Наряду с другими околоносовыми пазухами (двумя лобными, двумя решетчатыми и одной клиновидной) верхнечелюстные пазухи выполняют следующие функции:
участвуют в выравнивании давления в полостных образованиях черепа по отношению к внешнему атмосферному давлению;
согревают и очищают вдыхаемый воздух;
формируют индивидуальное звучание голоса.
Все пазухи сообщаются с носовой полостью через маленькие отверстия. Если эти отверстия по какой-то причине закрываются, пазухи перестают вентилироваться и очищаться. В полости скапливаются микробы, развивается воспаление.
Гайморит могут вызывать стрептококки, стафилококки, гемофильная палочка, грибы, вирусы и микоплазма. В качестве факторов риска выступают заболевания и состояния, затрудняющие нормальную вентиляцию гайморовой пазухи и способствующие проникновению инфекции в полость пазухи:
Риск развития гайморита увеличивается зимой и осенью вследствие естественного сезонного снижения иммунитета.
Гайморит может быть катаральным или гнойным. При катаральном гайморите отделяемое из верхнечелюстной пазухи имеет асептический характер, при гнойном – содержит микрофлору.
В зависимости от пути проникновения инфекции выделяют гематогенный (чаще у детей), риногенный (обычно у взрослых), одонтогенный (микробы попадают в гайморову пазуху из расположенных рядом коренных зубов) и травматический гайморит.
При хроническом гайморите часто образуются истинные кисты и мелкие псевдокисты гайморовой пазухи.
Симптомы острого гайморита
Заболевание начинается остро. Температура тела больного повышается до 38-39С, выражены признаки общей интоксикации, возможен озноб. В отдельных случаях температура тела пациента может быть нормальной или субфебрильной. Больного гайморитом беспокоят боли в области пораженной верхнечелюстной пазухи, скуловой кости, лба и корня носа. Боль усиливается при пальпации. Возможна иррадиация в висок или соответствующую половину лица. У некоторых пациентов появляются разлитые головные боли различной интенсивности.
Носовое дыхание на стороне поражения нарушается. При двухстороннем гайморите заложенность носа вынуждает пациента дышать через рот. Иногда вследствие закупорки слезного канала развивается слезотечение. Выделения из носа вначале серозные, жидкие, затем становятся вязкими, мутными, зеленоватыми.
Симптомы хронического гайморита
Как правило, хронический гайморит является исходом острого процесса. В период ремиссии общее состояние пациента не нарушено. При обострении появляются признаки общей интоксикации (слабость, головная боль, разбитость) возможно повышение температуры до фебрильной или субфебрильной.
В период ремиссии общее состояние пациента не нарушено. При обострении появляются признаки общей интоксикации (слабость, головная боль, разбитость) возможно повышение температуры до фебрильной или субфебрильной.
Для экксудативных форм хронического гайморита характерно отделяемое, количество которого увеличивается в период обострения и становится незначительным при улучшении состояния пациента. При катаральном гайморите отделяемое жидкое, серозное, с неприятным запахом. При гнойной форме заболевания выделения густые, желтовато-зеленые. появляются обильные тягучие слизистые выделения, которые подсыхают и образуют корки в носовой полости.
Головная боль, как правило, появляется лишь в периоды обострений хронического гайморита или при нарушении оттока отделяемого из верхнечелюстной пазухи. Головная боль давящая или распирающая, по словам больных часто локализуется «за глазами», усиливается при поднимании век и давлении на подглазничные области. Уменьшается во время сна и в положении лежа (облегчение объясняется возобновлением оттока гноя в горизонтальном положении).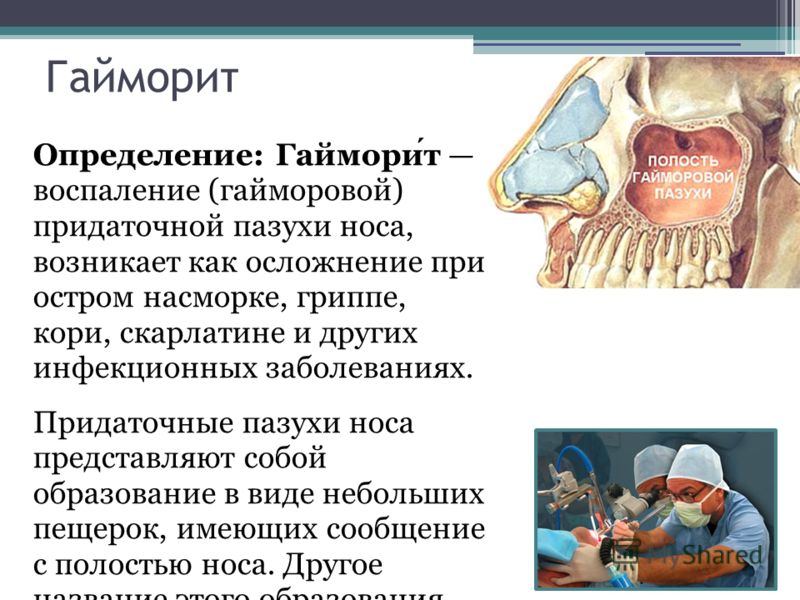
Нередко больные хроническим гайморитом предъявляют жалобы на ночной кашель, который не поддается обычному лечению. Причиной появления кашля в данном случае становится гной, стекающий из гайморовой пазухи по задней стенке глотки.
Диагностика гайморита.
Диагноз выставляется на основании жалоб пациента, данных внешнего осмотра , осмотра слизистой носовой полости. На рентгенограмме гайморовой пазухи выявляется затемнение .При ультразвуковом исследовании гайморовых пазух определяется наличие жидкости (слизь, гной) в придаточных пазухах носа.
Лечение острого гайморита
Для уменьшения отека слизистой и восстановления нормальной вентиляции пазухи применяют сосудосуживающие препараты местного действия сроком не более 5- 7 дней, жаропонижающие препараты, при выраженной интоксикации – антибиотики. После нормализации температуры рекомендовано физиолечение (лазеротерапия, УЗТ).
Лечение хронического гайморита
Для достижения устойчивого эффекта терапии при хроническом гайморите необходимо устранить причины, способствующие развитию воспаления в верхнечелюстной пазухе (аденоиды, искривление носовой перегородки, больные зубы и т. д.). В период обострения применяют местные сосудосуживающие средства краткими курсами (чтобы избежать атрофии слизистой).
д.). В период обострения применяют местные сосудосуживающие средства краткими курсами (чтобы избежать атрофии слизистой).
Проводят дренирование гайморовой пазухи. Промывание пазухи осуществляют методом перемещения (квакушка).
При гнойно-полипозной, полипозной, казеозной, холестеатомной и некротической форме хронического гайморита показано хирургическое лечение. Производят вскрытие гайморовой пазухи гайморотомию.
Большинству людей с синуситом не нужно обращаться к врачу общей практики. Состояние обычно вызвано вирусной инфекцией, которая проходит сама по себе.
Ваши симптомы обычно проходят в течение двух-трех недель (острый синусит), и вы можете ухаживать за собой дома.
Если состояние тяжелое, ухудшается или не улучшается (хронический синусит), вам может потребоваться дополнительное лечение у врача общей практики или специалиста больницы. Это может быть трудно лечить, и может пройти несколько месяцев, прежде чем вы почувствуете себя лучше.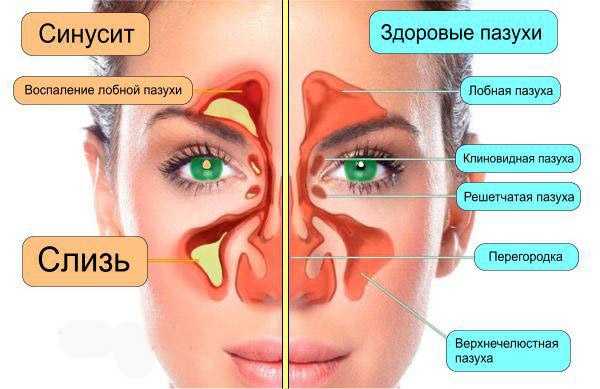
Если ваши симптомы легкие и продолжаются менее недели или около того, вы обычно можете позаботиться о себе, не посещая своего врача общей практики.
Следующие советы могут помочь вам чувствовать себя лучше, пока вы не выздоровеете:
Вы можете очистить нос изнутри раствором соленой воды, приготовленным в домашних условиях, или раствором, приготовленным из пакетиков с ингредиентами, купленными в аптеке.
Чтобы приготовить раствор в домашних условиях, смешайте чайную ложку соли и чайную ложку соды с пинтой кипяченой воды, которую оставили остывать. Чтобы промыть нос:
Повторяйте эти шаги, пока ваш нос не почувствует себя более комфортно (возможно, вам не понадобится использовать весь раствор). Вы должны делать свежий раствор каждый день. Не используйте раствор, приготовленный накануне.
В аптеках также можно приобрести специальные приспособления, которые можно использовать вместо руки. Если вы решите использовать один из них, убедитесь, что вы следуете инструкциям производителя по его использованию и очистке.
Обратитесь к своему врачу общей практики, если ваши симптомы серьезны, не улучшаются в течение 7–10 дней или ухудшаются. Они могут порекомендовать дополнительное лечение кортикостероидными каплями или спреями или антибиотиками.
Они могут порекомендовать дополнительное лечение кортикостероидными каплями или спреями или антибиотиками.
Если эти методы лечения не помогают, ваш лечащий врач может направить вас к специалисту по уху, носу и горлу (ЛОР) для осмотра и обсуждения целесообразности операции.
Кортикостероиды, также известные как стероиды, представляют собой группу препаратов, которые могут помочь уменьшить воспаление.
Если у вас непрекращающиеся симптомы синусита, ваш лечащий врач может назначить стероидные назальные капли или спреи, чтобы уменьшить отек ваших пазух. Возможно, их придется использовать в течение нескольких месяцев.
Возможные побочные эффекты включают раздражение носа, боль в горле и носовые кровотечения.
Если ваш лечащий врач считает, что ваши носовые пазухи могут быть заражены бактериями, он назначит курс приема антибиотиков в таблетках или капсулах для лечения инфекции.
Обычно их нужно принимать в течение недели, хотя иногда может быть назначен более длительный курс.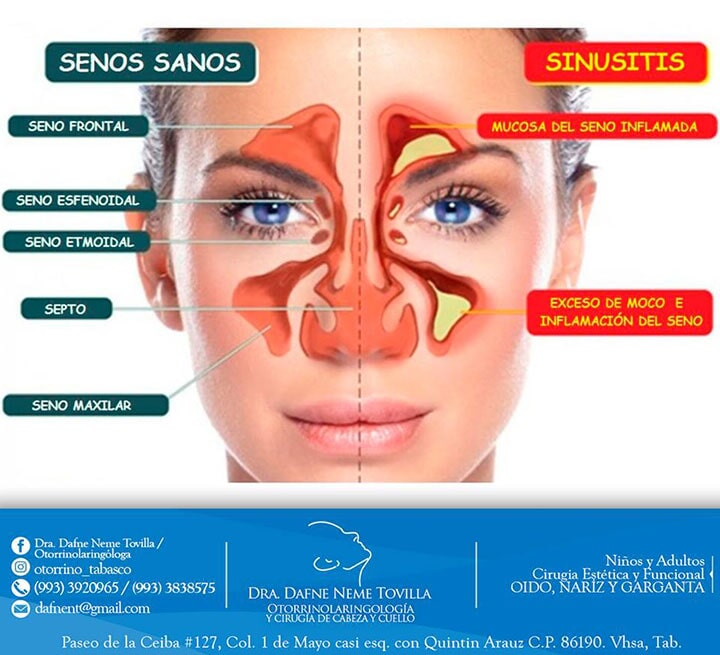
Возможные побочные эффекты антибиотиков включают плохое самочувствие и тошноту, диарею и боль в животе.
Если ваши симптомы не улучшаются, несмотря на применение упомянутых выше методов лечения, может быть рекомендован тип операции, называемый функциональной эндоскопической хирургией околоносовых пазух (FESS). Это процедура для улучшения дренажа слизи из носовых пазух.
FESS обычно проводится под общей анестезией. Во время процедуры хирург вставит вам в нос эндоскоп. Это тонкая трубка с линзой на одном конце, которая увеличивает внутреннюю часть вашего носа. Это позволит хирургу увидеть открытие ваших пазух и вставить небольшие хирургические инструменты.
Затем хирург либо:
Потенциальные побочные эффекты и риски этих процедур включают временный дискомфорт и корки внутри носа, кровотечение из носа и инфекцию.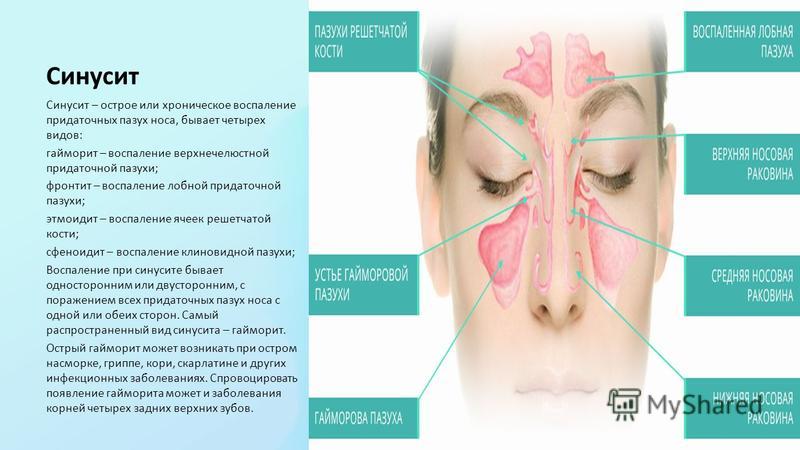 Обязательно заранее обсудите риски со своим хирургом.
Обязательно заранее обсудите риски со своим хирургом.
Национальный институт здравоохранения и передового опыта (NICE) также предоставляет информацию о дилатации баллонным катетером при хроническом синусите.
Инфекция носовых пазух, известная в медицине как синусит или риносинусит, возникает, когда ваши носовые полости инфицируются, опухают и воспаляются. Скопление жидкости в пазухах может вызвать рост микробов, что приведет к инфекции пазух.
Синусит обычно вызывается вирусом и часто продолжается даже после исчезновения других симптомов со стороны верхних дыхательных путей. В некоторых случаях инфекцию носовых пазух могут вызывать бактерии или, реже, грибки.
Другие состояния, такие как аллергия, полипы в носу и зубная инфекция, также могут способствовать боли и симптомам в пазухах.
Существует четыре типа инфекций носовых пазух. Эти классификации зависят от продолжительности и частоты инфекции:
 Этот тип синусовой инфекции длится недолго, по определению Американской академии отоларингологии менее 4 недель. Эта кратковременная инфекция обычно является частью простуды или другого респираторного заболевания. Это также может быть вызвано бактериальной инфекцией (острый бактериальный синусит).
Этот тип синусовой инфекции длится недолго, по определению Американской академии отоларингологии менее 4 недель. Эта кратковременная инфекция обычно является частью простуды или другого респираторного заболевания. Это также может быть вызвано бактериальной инфекцией (острый бактериальный синусит). Многие симптомы синусита проявляются как в острой, так и в хронической форме. Обращение к врачу — лучший способ узнать, есть ли у вас инфекция, найти ее причину и получить лечение.
Симптомы синусита часто напоминают простуду.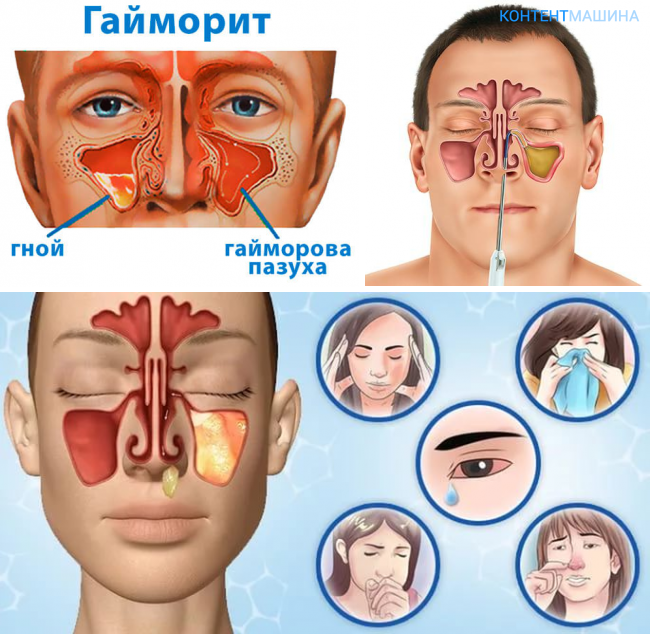 К основным критериям вирусного синусита относятся:
К основным критериям вирусного синусита относятся:
При острых бактериальных инфекциях носовых пазух эти симптомы сохраняются не менее 10 дней без улучшения или ухудшаются в течение 10 дней после видимого улучшения. В этом случае важно поговорить с врачом, например, с терапевтом или оториноларингологом (ЛОР), чтобы поставить диагноз и составить план лечения.
Узнайте больше о симптомах синусита ниже.
Лицевая боль является частым симптомом синусита. У вас есть несколько разных пазух выше и ниже глаз, а также за носом. Любая из этих заполненных воздухом полостей может причинить боль при инфекции пазухи.
Воспаление и отек могут вызвать тупую боль в носовых пазухах. Это связано с тем, что воспаление может изменить типичный путь слизи из носа в заднюю часть горла.
Вы можете чувствовать боль в:
Это может привести к головной боли. Головные боли, вызванные инфекциями носовых пазух, могут возникать там, где находятся носовые пазухи, или в других местах.
Головные боли, вызванные инфекциями носовых пазух, могут возникать там, где находятся носовые пазухи, или в других местах.
Ваше лицо также может быть болезненным на ощупь из-за повышенного давления. Обычно это происходит на переносице или под глазами, а также может возникать на лбу и щеках.
При инфекции пазух вам может потребоваться часто сморкаться из-за выделений из носа, которые могут быть мутными, зелеными или желтыми. Эти выделения исходят из инфицированных пазух и стекают в носовые ходы.
Выделения также могут миновать нос и стекать по задней стенке горла. Вы можете почувствовать щекотание, зуд или даже боль в горле.
Это называется постназальным синдромом и может вызвать кашель ночью, когда вы ложитесь спать, и утром после пробуждения. Это также может привести к тому, что ваш голос станет хриплым.
Ваши воспаленные носовые пазухи также могут ограничивать вашу способность дышать через нос. Инфекция вызывает отек ваших пазух и носовых ходов и может привести к ощущению «заложенности».
Инфекция вызывает отек ваших пазух и носовых ходов и может привести к ощущению «заложенности».
Из-за заложенности носа вы, вероятно, не сможете чувствовать запах и вкус так же хорошо, как обычно. Ваш голос также может звучать «придушенно».
Постоянное давление и отек придаточных пазух носа могут вызывать симптомы головной боли. Боль в пазухах также может вызывать боль в ушах и боль в зубах, челюстях и щеках.
Головные боли при гайморовых пазухах часто усиливаются по утрам, потому что жидкость скапливается всю ночь. Ваша головная боль также может усиливаться, когда атмосферное давление вокруг вас резко меняется или когда вы меняете положение головы.
Поскольку выделения из носовых пазух стекают по задней стенке горла, они могут вызывать раздражение, особенно в течение длительного периода времени. Это может привести к постоянному и раздражающему кашлю, который может усиливаться, когда ложишься спать или первым делом утром после подъема с постели.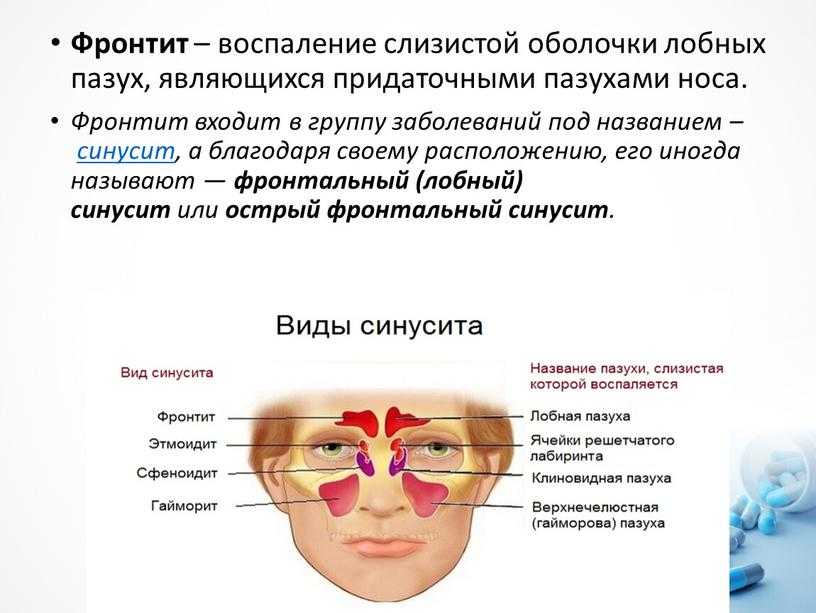
Также может мешать спать. Сон в вертикальном положении или с приподнятой головой может помочь уменьшить частоту и интенсивность кашля.
Постназальный синдром может вызывать саднение и боль в горле. Хотя это может начаться как раздражающее щекотание, оно может ухудшиться.
Если инфекция длится несколько недель или более, слизь может вызывать раздражение и воспаление горла по мере того, как она капает, вызывая боль в горле и охрипший голос. Частый кашель и прочищение горла могут усилить хриплый голос.
Лихорадка может также возникать при синусите, как и при многих других инфекциях.
Лихорадка, вызванная этим типом инфекции, обычно находится в низком диапазоне, то есть от 100,4 до 103 °F (от 38 до 39,4 °C). Лихорадка является сигналом того, что организм борется с вирусом, бактериальной или грибковой инфекцией.
Слизь, выделяемая инфицированными пазухами, может иметь неприятный запах и стекать из горла в рот. Употребление большого количества воды вместе с частым полосканием рта, промыванием носовых пазух или чисткой языка может помочь уменьшить этот симптом.
Употребление большого количества воды вместе с частым полосканием рта, промыванием носовых пазух или чисткой языка может помочь уменьшить этот симптом.
Использование назального противозастойного спрея, такого как оксиметазолин, может на короткое время облегчить симптомы инфекции носовых пазух. Но вы должны ограничить свое использование не более чем 3 днями.
Более длительное использование может вызвать обратный эффект при заложенности носа. При использовании назального спрея для лечения инфекции носовых пазух имейте в виду, что длительное использование может ухудшить ваши симптомы.
Иногда стероидный назальный спрей, такой как флутиказон (флоназе), триамцинолон или мометазон, может помочь при симптомах заложенности носа без риска рецидива симптомов при длительном использовании. В настоящее время без рецепта доступны назальные спреи флутиказона и триамцинолона.
Другие безрецептурные препараты, содержащие антигистаминные и противоотечные средства, могут помочь при инфекциях носовых пазух, особенно если вы также страдаете аллергией. Такого рода препараты включают:
Такого рода препараты включают:
Decongestants Обычно не рекомендуется для людей с:
Поговорите с врачом, прежде чем принимать какое-либо из этих лекарств, чтобы убедиться, что это лучший выбор для вашей конкретной ситуации.
Промывание носа включает промывание ноздрей стерильной водой или назальным раствором. Обзор 2009 года показал полезность промывания носа у людей с хроническим риносинуситом, аллергическим ринитом и постназальным синдромом. Промывание носа также может помочь при остром синусите.
При использовании водопроводной воды врачи рекомендуют кипятить воду и давать ей остыть или использовать систему фильтрации воды. Другие варианты включают покупку дистиллированной воды или использование безрецептурных готовых растворов.
Использование нефильтрованной водопроводной воды вместо стерильной может привести к смертельному исходу, согласно данным Центров по контролю и профилактике заболеваний (CDC).
Растворы для носа также можно приготовить в домашних условиях, смешав 1 стакан подготовленной стерильной теплой воды с 1/2 чайной ложки поваренной соли и 1/2 чайной ложки пищевой соды.
Распылите смесь в нос с помощью назального спрея или влейте ее в нос с помощью нети-пота или другой системы для промывания носовых пазух.
Посоветуйтесь с врачом перед тем, как сделать спрей для носа самостоятельно. При неправильном смешивании раствор может вызвать раздражение носа.
Эта смесь солевого раствора и пищевой соды может помочь очистить носовые пазухи от выделений, уменьшить сухость и вывести аллергены.
В Европе для лечения синусита обычно используются лекарства на основе трав.
В некоторых исследованиях (включая исследование 2013 года с участием людей с острым бронхитом и исследование детей с острым синуситом в 2017 году) было показано, что они эффективны при лечении как острого, так и хронического синусита. Эти методы лечения включают препарат ГелоМиртол форте (продается в США как Миртол 300), который представляет собой пероральную капсулу с эфирными маслами, и Синупрет, пероральную смесь трав.
Эти методы лечения включают препарат ГелоМиртол форте (продается в США как Миртол 300), который представляет собой пероральную капсулу с эфирными маслами, и Синупрет, пероральную смесь трав.
Необходимы дополнительные исследования для изучения этих травяных смесей по сравнению с другими методами лечения. Если вы рассматриваете возможность использования растительных лекарственных средств, обязательно поговорите с врачом о том, какие варианты лечения вам подходят.
Не рекомендуется смешивать эти травы самостоятельно. Использование слишком малого или слишком большого количества каждой травы может иметь непреднамеренные побочные эффекты, такие как аллергические реакции или диарея.
Антибиотики, такие как амоксициллин, используются для лечения острого синусита, вызванного бактериальной инфекцией, которая не проходит с помощью других методов лечения, таких как назальные стероидные спреи, обезболивающие и промывание или промывание носовых пазух.
Прежде чем назначать антибиотики, врач может практиковать «выжидательную тактику», которая включает мониторинг синусовой инфекции для определения ее причины перед назначением антибиотиков. Антибиотики могут лечить только бактериальные инфекции носовых пазух.
Антибиотики могут лечить только бактериальные инфекции носовых пазух.
Врач может назначить антибиотики при бактериальной инфекции носовых пазух, которая длится 10 дней или более без улучшения симптомов, или если симптомы кажутся улучшающимися, но затем ухудшаются в течение 10 дней.
Поговорите с врачом, прежде чем пытаться принимать антибиотики для лечения синусита.
Побочные эффекты могут быть вызваны приемом антибиотиков для лечения синусита, в том числе:
Поддержание водного баланса может способствовать разжижению слизи и уменьшению заложенности носа.
Употребление горячих жидкостей, таких как чай и бульон, может облегчить ваши симптомы. Вдыхание влажного воздуха также может помочь уменьшить дискомфорт, связанный с заложенностью носа. Попробуйте вдохнуть пар из душа, миску с горячей водой или кружку чая.
Если у вас хриплый голос, успокойте его, избегая криков, шепота и пения.
Наложение теплого компресса на воспаленный участок может помочь снизить давление и облегчить боль.
Избегание вещей, которые раздражают нос и носовые пазухи, может снизить вероятность развития синусита. Сигаретный дым может сделать вас особенно восприимчивым к этому типу инфекции. Курение повреждает естественные защитные элементы вашего носа, рта, горла и дыхательной системы.
Если вы курите, подумайте о том, чтобы бросить. Спросите врача, если вам нужна помощь или вы хотите бросить курить. Отказ от курения может помочь предотвратить будущие эпизоды как острого, так и хронического синусита.
Часто мойте руки, особенно в сезоны простуды и гриппа, чтобы ваши пазухи не раздражались и не заражались вирусами или бактериями на руках.
Использование увлажнителя воздуха в более прохладные и засушливые месяцы также может помочь предотвратить инфекции носовых пазух.
Поговорите с врачом, чтобы узнать, не вызывает ли ваш синусит аллергия.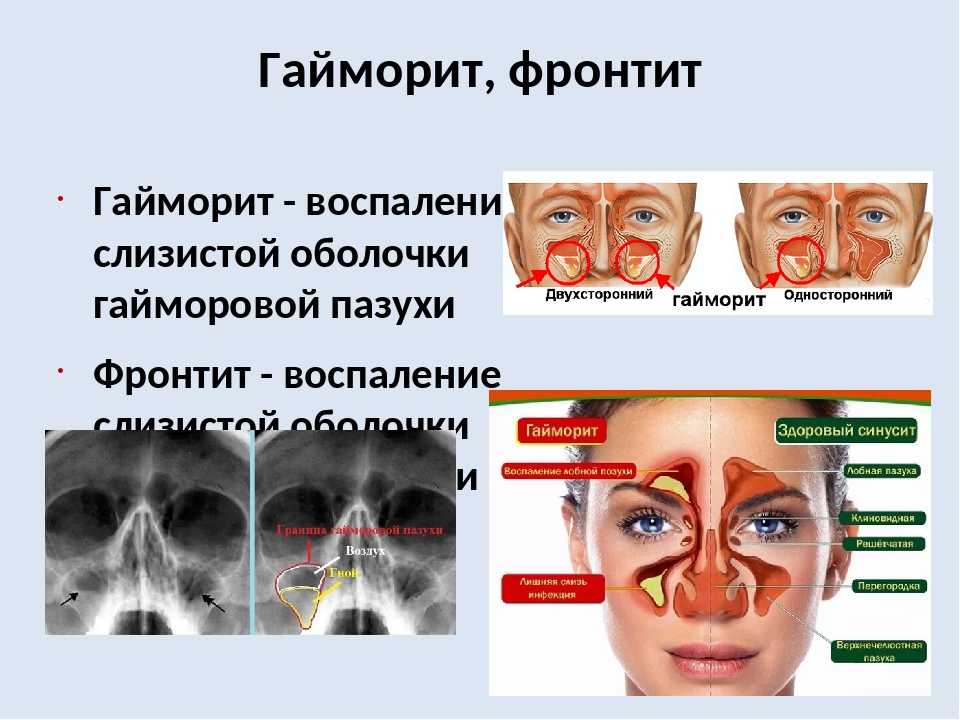 Если у вас аллергия на что-то, что вызывает стойкие симптомы синусита, вам, вероятно, потребуется лечить аллергию, чтобы облегчить инфекцию синуса.
Если у вас аллергия на что-то, что вызывает стойкие симптомы синусита, вам, вероятно, потребуется лечить аллергию, чтобы облегчить инфекцию синуса.
Возможно, вам придется обратиться к аллергологу, чтобы определить причину аллергии. Специалист может предложить:
Контроль аллергии может помочь предотвратить повторные эпизоды синусита.
Также возможно, что ваши симптомы вызваны другим заболеванием. Например, гастроэзофагеальная рефлюксная болезнь (ГЭРБ) может вызывать инфекции носовых пазух. У детей и подростков причиной также могут быть увеличенные аденоиды. Первым шагом должно быть получение диагноза от терапевта, педиатра или ЛОРа.
Инфекции носовых пазух часто начинают проходить сами по себе примерно через 10 дней. Если ваши симптомы сохраняются дольше без улучшения или если они ухудшаются, врачу может потребоваться лечение основной причины инфекции.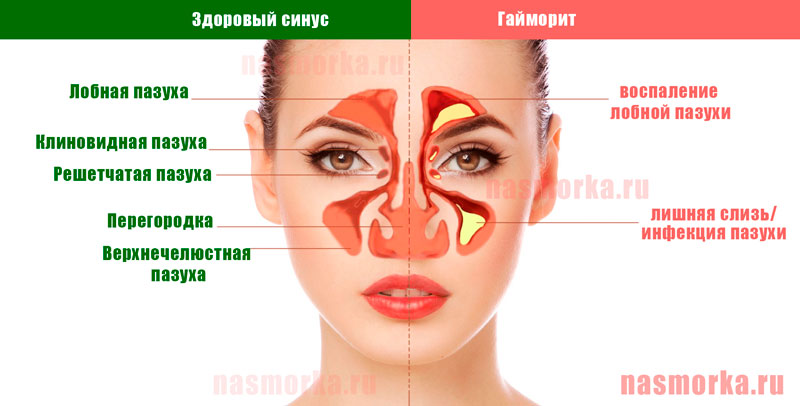
Если инфекция пазухи поражает полость пазухи рядом с мозгом, она может распространиться на мозг, если ее не лечить. Хотя и редко, инфекция также может попасть в глазницу и вызвать изменение зрения или слепоту. Эти типы инфекций чаще встречаются у детей.
Серьезная грибковая инфекция придаточных пазух носа, несмотря на то, что ее не лечат, может проникнуть в кости.
Запишитесь на прием к врачу, если у вас серьезные симптомы или если следующие симптомы длятся более 10 дней или повторяются:
Потому что причина инфекции пазухи может повлиять на варианты лечения, важно обратиться к врачу для постановки диагноза. Инструмент Healthline FindCare может предоставить варианты в вашем районе, если вы ищете врача.
Если вы считаете, что у вас хронический или рецидивирующий синусит, подумайте о том, чтобы попросить направление к отоларингологу, также известному как специалист по уху, носу и горлу (ЛОР).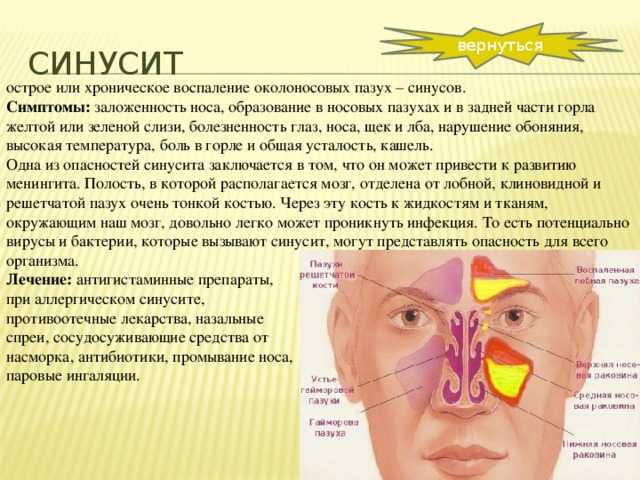 Вам может потребоваться визуализация и другие тесты, чтобы определить причину ваших симптомов.
Вам может потребоваться визуализация и другие тесты, чтобы определить причину ваших симптомов.
ЛОР-врач может взять посев из носа, чтобы лучше понять причину инфекции. ЛОР-специалист также может более внимательно осмотреть носовые пазухи и найти любые проблемы в структуре носовых ходов, которые могут привести к хроническим проблемам с носовыми пазухами.
Лихорадка не является типичным симптомом ни хронического, ни острого синусита, но возможна. У вас может быть основное заболевание, вызывающее хронические инфекции, и в этом случае вам может потребоваться специальное лечение.
Состояния, вызывающие хронические инфекции, могут включать:
Врач может попытаться выяснить причину инфекции пазухи и предложить варианты лечения.
Немедленно обратитесь к врачу, если вы испытываете какие-либо симптомы более серьезной инфекции, такие как:
Дети часто страдают аллергией и предрасположены к инфекциям носа и ушей.
У вашего ребенка может быть инфекция носовых пазух, если у него есть следующие симптомы:
Обратитесь к врачу вашего ребенка, чтобы определить наилучший курс лечения для вашего ребенка. Назальные спреи, солевые спреи и обезболивающие — все это эффективные методы лечения острого синусита.
Не давайте безрецептурные лекарства от кашля или простуды или противоотечные средства вашему ребенку, если ему меньше 2 лет.
Большинство детей полностью выздоравливают от инфекции носовых пазух без антибиотиков. Антибиотики используются в тяжелых случаях синусита или у детей, у которых есть другие осложнения, вызванные синуситом.
Если ваш ребенок не реагирует на лечение или у него развивается хронический синусит, врач может порекомендовать ему обратиться к ЛОР-врачу.