2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Метод определения Иммуноферментный анализ
Исследуемый материал Плазма (цитрат)
Доступен выезд на дом
Синонимы: Фрагмент расщепления фибрина.
D-dimer, Fragment D-dimer, Fibrin degradation fragment.
D-димер представляет собой растворимый продукт расщепления поперечно-сшитого фибрина. Генерация D-димера требует последовательной активности трех ферментов: тромбина, активированного фактора XIII (фактора XIIIa) и плазмина. В процессе тромбообразования под действием тромбина фибриноген превращается в мономеры фибрина, которые полимеризуются с образованием фибриновой сети. Когда поперечно-сшитая фибриновая сеть подвергается деградации под действием плазмина (фермента системы фибринолиза), образуются продукты его деградации, среди которых конечным является D-димер. Генерация D-димера происходит только в результате формирования поперечно-сшитого фибрина и его последующей деградации, что определяет значение уровня D-димера в крови как маркера активации систем свертывания и фибринолиза.
Образовавшийся D-димер циркулирует в крови (время его полувыведения составляет приблизительно 8 часов) и выводится почками. У здоровых людей уровень циркулирующего D-димера низкий, тогда как повышенные уровни D-димера ассоциированы с тромботической активностью.
Уровень D-димера повышается при многочисленных состояниях, связанных с активацией коагуляции, таких как синдром диссеминированного внутрисосудистого свертывания крови, тромбоз глубоких вен, легочная тромбоэмболия, массивные повреждения тканей или хирургические операции, сердечная недостаточность, инфекции, воспалительные процессы, неопластические состояния.
На концентрацию D-димера в крови влияют такие факторы, как величина тромба, время от начала клинических проявлений до назначения антикоагулянтной терапии, прием антикоагулянтов, на фоне которых уровень D-димера постепенно снижается, тромболитическая терапия, вызывающая повышение уровня D-димера. Следует учитывать, что в редких случаях даже при клинически выраженном тромбозе уровень D-димера может быть нормальным. Причины этого – запоздалое исследование, небольшой размер тромба, дефицит тканевого активатора плазминогена или высокая концентрация ингибитора активатора плазминогена.
Следует учитывать, что в редких случаях даже при клинически выраженном тромбозе уровень D-димера может быть нормальным. Причины этого – запоздалое исследование, небольшой размер тромба, дефицит тканевого активатора плазминогена или высокая концентрация ингибитора активатора плазминогена.
У беременных, начиная с ранних сроков, уровень D-димера в крови постепенно повышается. К концу срока беременности значения его могут быть в 3-4 раза выше исходного уровня. Значительно более высокие показатели D-димера отмечаются у женщин с осложненным течением беременности (с гестозом, преэклампсией), а также у беременных, страдающих сахарным диабетом, заболеваниями почек. Концентрация D-димера выше у лиц старшей возрастной группы (см. раздел Интерпретация).
Определение уровня D-димера – неотъемлемая часть алгоритма диагностики тромбоза глубоких вен и эмболии легочной артерии. Тест «D-димер» обладает отрицательной прогностической значимостью при низкой или средней вероятности венозной тромбоэмболии. То есть уровень D-димера ниже порогового значения (cut-off) у данной категории пациентов позволяет с высокой вероятностью исключить тромбоз глубоких вен и тромбоэмболию легочной артерии. Однако, положительный результат, в связи с невысокой специфичностью этого маркера, не является подтверждением диагноза – должны быть проведены дальнейшие диагностические исследования.
То есть уровень D-димера ниже порогового значения (cut-off) у данной категории пациентов позволяет с высокой вероятностью исключить тромбоз глубоких вен и тромбоэмболию легочной артерии. Однако, положительный результат, в связи с невысокой специфичностью этого маркера, не является подтверждением диагноза – должны быть проведены дальнейшие диагностические исследования.
Синдром диссеминированного внутрисосудистого свертывания крови (ДВС-синдром) характеризуется коагулопатией в результате повышенного тромбообразования и усиленного фибринолиза, возникающей по разным причинам и способной при тяжелом течении привести к дисфункции органов. Патологические состояния, ассоциированные с риском развития ДВС – сепсис, обширные травмы и ожоги, рак, акушерская патология, массивный гемолиз, расстройства коагуляции после хирургических операций и др. Уровни D-димера всегда используют в рамках диагностики ДВС-синдрома – нормальный уровень D-димера исключает ДВС-синдром. Однако, одного лишь повышенного уровня D-димера недостаточно для постановки диагноза ДВС-синдром. Разработаны системы комплексной балльной оценки с учетом комбинации клинических и лабораторных признаков, включая количество тромбоцитов, уровень фибриногена, протромбиновое время, в дополнение к уровню D-димера для диагностики ДВС-синдрома и отслеживания его прогрессирования.
Разработаны системы комплексной балльной оценки с учетом комбинации клинических и лабораторных признаков, включая количество тромбоцитов, уровень фибриногена, протромбиновое время, в дополнение к уровню D-димера для диагностики ДВС-синдрома и отслеживания его прогрессирования.
Коагулопатия, ассоциированная с COVID-19. Повышение D-димера – одно из наиболее частых отклонений лабораторных показателей, обнаруживаемых у госпитализированных пациентов с COVID-19, особенно при более тяжелом течении. Возрастание D-димера в 3-4 раза от возрастной нормы ассоциировано с более неблагоприятным прогнозом и говорит о необходимости пристального контроля за состоянием пациента. D-димер входит в число лабораторных тестов, рекомендуемых в алгоритмах обследования при подозрении на COVID-19.
В лаборатории Диагностического центра проводится новый тест, предназначенный для оценки риска тромбообразования - определение Д-димера.
Показания к назначению анализа:
Д-димер – продукт распада фибрина (белка, входящего в состав тромба), является показателем нарушения процесса свертывания крови.
- При симптомах тромбоза глубоких вен:
- При подозрении на тромбоэмболию сосудов легких:
- При ДВС, когда на фоне основного заболевания возникают следующие симптомы:
- При контроле за терапией антикоагулянтами.
Будьте внимательны к состоянию своего здоровья!
| Наименование услуги | Цена, р. |
|---|---|
| Клинико-диагностическая лаборатория | |
| Код: A09.05.051.001 (3.106) Д-димер | 900 |
Поиск
Меню
Условия, которые мы лечим
Тромбоз и свертывание крови
Диагностика
Ангиография грудной аорты
Ультразвуковая допплерография является наиболее широко доступным неинвазивным тестом на тромбоз глубоких вен.
Диагностика тромбоза глубоких вен и легочной эмболии может быть затруднена, поскольку признаки и симптомы, связанные с этими заболеваниями, не являются уникальными для этих состояний. Например, боль в ногах и отек или боль в груди и одышка могут иметь другие причины. В связи с этим для подтверждения диагноза необходимы тесты.
Венография и легочная ангиография остаются золотыми стандартами диагностики тромбоза глубоких вен и легочной эмболии соответственно; однако в настоящее время эти тесты все чаще заменяются менее инвазивными и менее дорогими процедурами. Для диагностики тромбов в венах можно использовать три типа визуализирующих тестов.
Сканирование ног с радиоактивным фибриногеном умеренно чувствительно и специфично для тромбов в икроножных и подколенных венах, но менее чувствительно для поверхностных тромбов в бедренных или подвздошных венах.
Тест венограммы AcuTect представляет собой синтетический радиохимический препарат, который связывается с белком активированных тромбоцитов.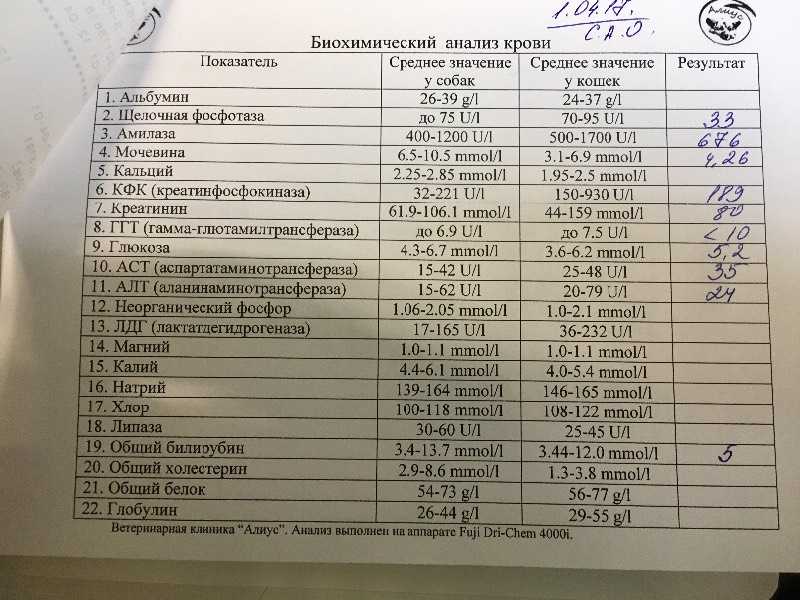 Венограмма AcuTect используется для диагностики острых венозных тромбов в нижних конечностях у пациентов с признаками и симптомами таких тромбов. AcuTect обнаруживает острые, но не хронические тромбы в венах.
Венограмма AcuTect используется для диагностики острых венозных тромбов в нижних конечностях у пациентов с признаками и симптомами таких тромбов. AcuTect обнаруживает острые, но не хронические тромбы в венах.
Ультразвуковая допплерография и импедансная плетизмография чувствительны к проксимальным тромбам, вызывающим закупорку. Импедансная плетизмография не выявляет тромбы в венах голени или тромбы в проксимальных венах, которые не блокируют кровеносный сосуд.
Ультразвуковая допплерография является наиболее широко доступным неинвазивным тестом на тромбоз глубоких вен. Ультразвуковая допплерография стала доминирующим тестом с 1980-х годов и в значительной степени заменила импедансную плетизмографию для неинвазивного тестирования.
Венографическое исследование позволяет выявить тромбы как в икроножных, так и в проксимальных венах.
V/Q-сканирование можно использовать в качестве одноэтапного метода диагностики легочной эмболии у пациентов с нормальной рентгенограммой грудной клетки.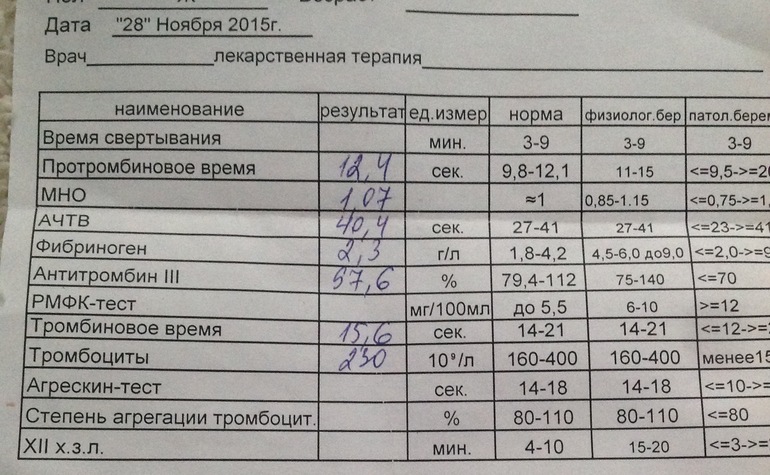 У пациентов с отклонениями от нормы на рентгенограмме грудной клетки V/Q-сканирование следует использовать в сочетании со спиральной компьютерной томографией. V/Q-сканирование, как правило, используется в основном для исключения, а не подтверждения легочной эмболии. V/Q-сканирование позволяет выявить небольшие сгустки, и эта способность усиливается с помощью однофотонной эмиссионной компьютерной томографии.
У пациентов с отклонениями от нормы на рентгенограмме грудной клетки V/Q-сканирование следует использовать в сочетании со спиральной компьютерной томографией. V/Q-сканирование, как правило, используется в основном для исключения, а не подтверждения легочной эмболии. V/Q-сканирование позволяет выявить небольшие сгустки, и эта способность усиливается с помощью однофотонной эмиссионной компьютерной томографии.
Метод спирально-спиральной компьютерной томографии очень эффективен для диагностики клинически значимой тромбоэмболии легочной артерии и большого числа альтернативных диагнозов у пациентов с симптомами, прошедших V/Q-сканирование. Это точный метод выявления и исключения большинства видов легочной эмболии.
Лабораторные исследования являются еще одним методом диагностики
Посмотреть все части этого руководства Скрыть направляющие части
 О тромбозе глубоких вен
О тромбозе глубоких вен Тромбоз глубоких вен (ТГВ) представляет собой тромб, который развивается в глубоких венах тела, обычно в ногах.
Сгустки крови, образующиеся в вене, также известны как венозный тромбоз.
ТГВ обычно возникает в глубокой вене голени, более крупной вене, которая проходит через мышцы голени и бедра. Это также может произойти в области таза или живота.
Может вызвать боль и отек ноги и привести к таким осложнениям, как легочная эмболия.
ТГВ и легочная эмболия вместе известны как венозная тромбоэмболия (ВТЭ).
В некоторых случаях симптомы ТГВ могут отсутствовать. Если симптомы действительно возникают, они могут включать:
ТГВ обычно (хотя и не всегда) поражает одну ногу. Боль может усиливаться, когда вы сгибаете ногу вверх по направлению к колену.
Позвоните по номеру 999 или обратитесь в службу неотложной помощи, если:
у вас есть симптомы ТГВ, такие как боль и отек ноги, а также одышка или боль в груди
Это серьезное состояние, которое возникает, когда в кровоток отрывается кусочек тромба.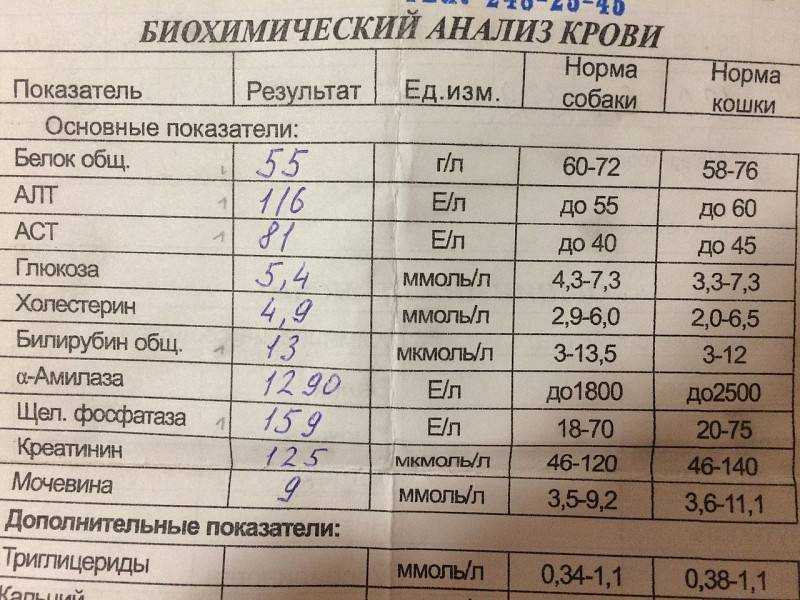 Это затем блокирует один из кровеносных сосудов в легких, предотвращая попадание крови в них.
Это затем блокирует один из кровеносных сосудов в легких, предотвращая попадание крови в них.
Если не лечить, примерно у 1 из 10 человек с ТГВ разовьется легочная эмболия. Легочная эмболия является очень серьезным заболеванием, вызывающим:
И ТГВ, и тромбоэмболия легочной артерии требуют срочного обследования и лечения.
Немедленно обратитесь за медицинской помощью, если вы испытываете боль, отек и болезненность в ноге, одышку и боль в груди.
Узнайте больше об осложнениях ТГВ
Каждый год ТГВ поражает примерно 1 человека из 1000 в Великобритании.
ТГВ может развиться у любого человека, но чаще он встречается в возрасте старше 40 лет. Помимо возраста, существуют и другие факторы риска, в том числе:
Комбинированные противозачаточные таблетки и заместительная гормональная терапия (ЗГТ) содержат женский гормон эстроген, который способствует более легкому свертыванию крови. Если вы принимаете любой из них, риск развития ТГВ немного увеличивается.
Если вы принимаете любой из них, риск развития ТГВ немного увеличивается.
Узнайте больше о причинах ТГВ
Как можно скорее обратитесь к врачу общей практики, если вы подозреваете, что у вас может быть ТГВ – например, если у вас есть боль, отек и сильная боль в ноге. Вас спросят о симптомах и истории болезни.
Может быть сложно диагностировать ТГВ только по симптомам. Ваш лечащий врач может посоветовать вам пройти специальный анализ крови, который называется тестом на D-димер.
Этот тест позволяет обнаружить фрагменты сгустка крови, которые были разрушены и свободно попадают в кровоток. Чем больше количество найденных фрагментов, тем больше вероятность того, что у вас тромб в вене.
Однако тест на D-димер не всегда надежен, поскольку фрагменты тромбов могут увеличиваться после операции, травмы или во время беременности. Для подтверждения ТГВ необходимо будет провести дополнительные тесты, такие как ультразвуковое сканирование.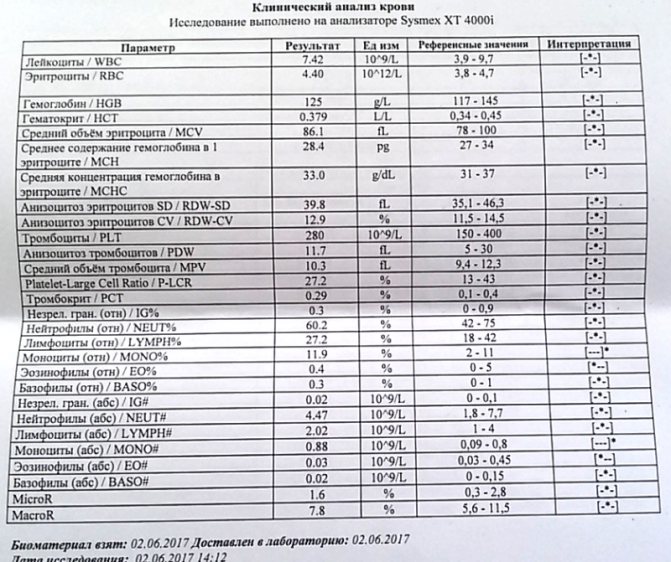
Ультразвуковое сканирование может использоваться для обнаружения тромбов в венах. Специальный тип ультразвука, называемый ультразвуковой допплерографией, также можно использовать, чтобы узнать, насколько быстро кровь течет через кровеносный сосуд. Это помогает врачам определить, когда кровоток замедляется или блокируется, что может быть вызвано тромбом.
Венограмма может быть использована, если результаты теста на D-димер и УЗИ не могут подтвердить диагноз ТГВ.
Во время венограммы в вену стопы вводят жидкость, называемую контрастным красителем. Краситель перемещается вверх по ноге и может быть обнаружен с помощью рентгена, который выявляет разрыв в кровеносном сосуде, где сгусток останавливает поток крови.
Лечение ТГВ обычно включает прием антикоагулянтов. Они снижают способность крови к свертыванию и останавливают рост существующих сгустков.
Гепарин и варфарин – это два типа антикоагулянтов, которые часто используются для лечения ТГВ. Гепарин обычно назначают первым, потому что он действует немедленно, предотвращая дальнейшее образование тромбов. После первоначального лечения вам также может потребоваться прием варфарина, чтобы предотвратить образование нового тромба.
Гепарин обычно назначают первым, потому что он действует немедленно, предотвращая дальнейшее образование тромбов. После первоначального лечения вам также может потребоваться прием варфарина, чтобы предотвратить образование нового тромба.
Ряд антикоагулянтов, известных как пероральные антикоагулянты прямого действия (ПОАК), также можно использовать для лечения таких состояний, как ТГВ. Эти лекарства включают ривароксабан и апиксабан, и было показано, что они столь же эффективны, как гепарин и варфарин, но имеют менее серьезные побочные эффекты.
Вам также пропишут компрессионные чулки, которые нужно носить каждый день, что уменьшит симптомы и поможет предотвратить осложнения.
Подробнее о лечении ТГВ
Если вам нужно лечь в больницу для операции, член вашей медицинской бригады оценит риск образования тромба, пока вы там находитесь.
Если вы подвержены риску развития тромбоза глубоких вен, вы можете предпринять ряд действий, чтобы предотвратить образование тромба, и то, и другое до госпитализации. К ним относятся временное прекращение приема комбинированных противозачаточных таблеток и во время пребывания в больнице, например, ношение компрессионных чулок.
К ним относятся временное прекращение приема комбинированных противозачаточных таблеток и во время пребывания в больнице, например, ношение компрессионных чулок.
Когда вы выписываетесь из больницы, ваша команда по уходу может также дать некоторые рекомендации, чтобы помочь предотвратить рецидив ТГВ или развитие осложнений. Среди них могут быть:
Нет никаких доказательств того, что прием аспирина снижает риск развития ТГВ.
Обратитесь к своему терапевту, прежде чем отправиться в дальнее путешествие, если вы рискуете заболеть ТГВ или если у вас уже было ТГВ в прошлом.
При путешествии на дальние расстояния (6 часов и более) на самолете, поезде или автомобиле вы должны принять меры, чтобы избежать ТГВ. Пейте много воды, выполняйте простые упражнения для ног и делайте регулярные короткие перерывы для ходьбы.
Подробнее о профилактике ТГВ
Тромбоз глубоких вен (ТГВ) иногда возникает без видимой причины.
Однако риск развития ТГВ увеличивается при определенных обстоятельствах.
Когда вы малоподвижны, ваша кровь имеет тенденцию скапливаться в нижних частях тела, часто в голенях. Обычно не о чем беспокоиться, потому что, когда вы начинаете двигаться, ваш кровоток увеличивается и равномерно распределяется по всему телу.
Однако, если вы не можете двигаться в течение длительного периода времени — например, после операции, из-за болезни или травмы или во время долгого путешествия — ваш кровоток может значительно замедлиться. Медленный кровоток увеличивает вероятность образования тромба.
Если вам необходимо лечь в больницу для операции или процедуры, риск образования тромба возрастает. Это связано с тем, что ТГВ чаще возникает, когда вы плохо себя чувствуете, малоподвижны или менее активны, чем обычно.
Как пациент, риск развития ТГВ зависит от типа лечения, которое вы получаете. У вас может быть повышенный риск ТГВ, если применимо любое из следующих условий:
Вы также можете подвергаться повышенному риску ТГВ, если вы гораздо менее активны, чем обычно, из-за операции или серьезной травмы, и у вас есть другие факторы риска ТГВ, такие как семейный анамнез заболевания.
При поступлении в больницу вас оценят на предмет риска образования тромба и, при необходимости, проведут профилактическое лечение.
Если стенка кровеносного сосуда повреждена, она может сузиться или закупориться, что может привести к образованию тромба.
Кровеносные сосуды могут быть повреждены в результате таких травм, как переломы костей или серьезные повреждения мышц. Иногда повреждение кровеносных сосудов, возникающее во время операции, может привести к образованию тромба, особенно при операциях на нижней половине тела.
Такие состояния, как васкулит (воспаление кровеносных сосудов), варикозное расширение вен и некоторые формы лекарств, например химиотерапия, также могут повредить кровеносные сосуды.
Риск развития ТГВ увеличивается, если у вас есть заболевание, при котором кровь свертывается легче, чем обычно. Эти условия включают в себя:
Во время беременности кровь легче свертывается. Это способ организма предотвратить слишком большую потерю крови во время родов.
Это способ организма предотвратить слишком большую потерю крови во время родов.
Венозная тромбоэмболия (ВТЭ) — ТГВ и легочная эмболия — поражает примерно 1 из 100 000 женщин детородного возраста.
ТГВ также редко возникают во время беременности, хотя вероятность развития тромбоза у беременных женщин в 10 раз выше, чем у небеременных женщин того же возраста. Сгусток может образоваться на любом сроке беременности и в течение 6 недель после родов.
Наличие тромбофилии (состояние, при котором кровь имеет повышенную склонность к свертыванию) или наличие у родителей, брата или сестры, перенесших тромбоз, увеличивает риск развития ТГВ во время беременности.
Другие факторы риска во время беременности включают:
Низкомолекулярный гепарин (НМГ) обычно используется для лечения беременных женщин с ТГВ. НМГ является антикоагулянтом, что означает, что он предотвращает увеличение тромба. Он вводится в виде инъекций и не влияет на вашего развивающегося ребенка.
НМГ является антикоагулянтом, что означает, что он предотвращает увеличение тромба. Он вводится в виде инъекций и не влияет на вашего развивающегося ребенка.
Комбинированные противозачаточные таблетки и заместительная гормональная терапия (ЗГТ) содержат женский гормон эстроген. Эстроген заставляет кровь сворачиваться немного легче, чем обычно, поэтому риск развития ТГВ немного увеличивается. Нет повышенного риска от противозачаточных таблеток, содержащих только прогестаген.
Ваш риск развития ТГВ также увеличивается, если у вас или у вашего близкого родственника ранее был ТГВ и:
Если у вас тромбоз глубоких вен (ТГВ), вам необходимо принимать лекарство, называемое антикоагулянтом.
Антикоагулянты препятствуют увеличению тромбов. Они также могут помочь остановить отрыв части кровяного сгустка и его попадание в другую часть вашего кровотока (эмболия).
Хотя антикоагулянты часто называют «разжижающими кровь» лекарствами, на самом деле они не разжижают кровь. Они изменяют белки внутри него, что предотвращает образование тромбов.
Гепарин и варфарин — это два типа антикоагулянтов, которые используются для лечения ТГВ. Гепарин обычно назначают первым, потому что он действует немедленно, предотвращая дальнейшее образование тромбов. После этого начального лечения вам также может потребоваться прием варфарина, чтобы предотвратить образование нового тромба.
Гепарин доступен в 2 различных формах:
Стандартный (нефракционированный) гепарин можно вводить в виде:
НМГ обычно вводят в виде подкожной инъекции.
Доза стандартного (нефракционированного) гепарина для лечения тромбов значительно варьируется от человека к человеку, поэтому дозировку необходимо тщательно контролировать и при необходимости корректировать. Возможно, вам придется оставаться в больнице от 5 до 10 дней и часто сдавать анализы крови, чтобы убедиться, что вы получаете правильную дозу.
НМГ действует иначе, чем стандартный гепарин. Он содержит небольшие молекулы, что означает, что его эффекты более надежны, и вам не придется оставаться в больнице и находиться под наблюдением.
Как стандартный гепарин, так и НМГ могут вызывать побочные эффекты, включая:
В редких случаях гепарин также может вызывать крайнюю реакцию, которая усугубляет существующие тромбы и вызывает образование новых тромбов. Эта реакция и ослабление ваших костей менее вероятны при приеме НМГ.
В большинстве случаев вам будут давать НМГ, потому что он проще в использовании и вызывает меньше побочных эффектов.
Варфарин принимают в виде таблеток. Возможно, вам придется принять его после первоначального лечения гепарином, чтобы предотвратить дальнейшее образование тромбов. Ваш врач может порекомендовать вам принимать варфарин в течение 3–6 месяцев. В некоторых случаях может потребоваться более длительный прием, даже на всю жизнь.
Как и в случае со стандартным гепарином, эффекты варфарина варьируются от человека к человеку. Вы должны будете тщательно контролироваться, часто сдавая анализы крови, чтобы убедиться, что вы принимаете правильную дозировку.
Когда вы впервые начнете принимать варфарин, вам может потребоваться 2–3 анализа крови в неделю, пока не будет определена ваша обычная доза. После этого вам нужно будет сдавать анализ крови каждые 4 недели в антикоагулянтной амбулаторной клинике.
Варфарин может зависеть от вашей диеты, любых других лекарств, которые вы принимаете, и от того, насколько хорошо работает ваша печень.
Если вы принимаете варфарин, вам следует:
Варфарин не рекомендуется беременным женщинам, которым делают инъекции гепарина на протяжении всего курса лечения.
Ривароксабан — это лекарство, рекомендованное Национальным институтом здравоохранения и передового опыта (NICE) в качестве возможного лечения взрослых с ТГВ или для предотвращения рецидивов ТГВ и легочной эмболии.
Ривароксабан выпускается в форме таблеток. Это тип антикоагулянта, известный как пероральный антикоагулянт прямого действия (ПОАК). Он предотвращает образование тромбов, ингибируя вещество, называемое фактором Ха, и ограничивая образование тромбина (фермента, который способствует свертыванию крови).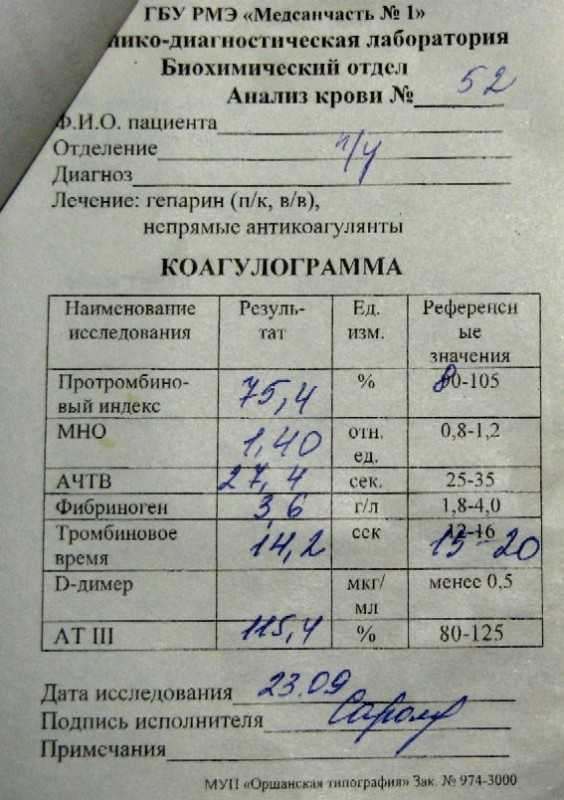
Лечение обычно длится 3 месяца и включает прием ривароксабана два раза в день в течение первых 21 дня, а затем один раз в день до окончания курса.
Прочитайте руководство NICE по ривароксабану
NICE также рекомендует апиксабан в качестве возможного метода лечения и профилактики ТГВ и легочной эмболии.
Как и ривароксабан, апиксабан представляет собой ПОАК, который принимают перорально в виде таблеток и предотвращает образование тромбов, подавляя фактор Ха и ограничивая образование тромбина.
Лечение обычно длится не менее 3 месяцев и включает прием апиксабана два раза в день.
Ознакомьтесь с руководством NICE по апиксабану
Ношение компрессионных чулок помогает предотвратить боль и отек в икрах, а также снижает риск развития язв после ТГВ.
Они также могут помочь предотвратить посттромботический синдром. Это повреждение ткани ноги, вызванное повышением венозного давления, которое происходит, когда вена закупоривается тромбом и кровь отводится во внешние вены.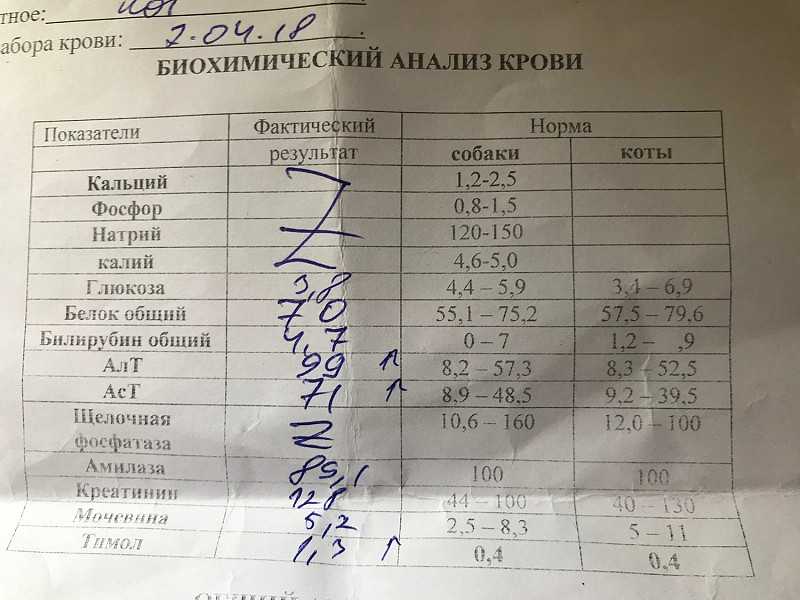
После ТГВ чулки следует носить каждый день в течение как минимум 2 лет. Это связано с тем, что симптомы посттромботического синдрома могут развиться через несколько месяцев или даже лет после ТГВ.
Компрессионные чулки должны подбираться профессионально, и ваш рецепт должен пересматриваться каждые 3–6 месяцев. Чулки нужно носить весь день, но их можно снимать перед сном или вечером, когда вы отдыхаете с поднятой ногой. Также необходимо иметь запасную пару компрессионных чулок.
После того, как вам пропишут компрессионные чулки, ваша медицинская бригада порекомендует вам регулярно ходить. Это может помочь предотвратить возвращение симптомов ТГВ и может помочь улучшить или предотвратить осложнения ТГВ, такие как посттромботический синдром.
Помимо ношения компрессионного трикотажа вам может быть рекомендовано поднимать ногу во время отдыха. Это помогает уменьшить давление в венах голени и предотвращает скопление крови и жидкости в самом теленке.
Поднимая ногу, убедитесь, что ступня находится выше бедра. Это поможет возвратному кровотоку от голени. Если положить под ногу подушку, пока вы лежите, это поможет поднять ногу выше уровня бедра.
Вы также можете немного приподнять край кровати, чтобы стопа и икра были немного выше бедра.
Подробнее о предотвращении ТГВ
Хотя антикоагулянты и компрессионные чулки обычно являются единственными средствами лечения ТГВ, в качестве альтернативы можно использовать фильтры нижней полой вены (НПВ). Обычно это связано с тем, что лечение антикоагулянтами необходимо прекратить, оно не подходит или не работает.
Фильтры IVC представляют собой небольшие сетчатые устройства, которые можно поместить в вену. Они улавливают крупные фрагменты тромба и останавливают его продвижение к сердцу и легким. Их можно использовать для предотвращения образования тромбов в ногах у людей с диагнозом:
ВВК могут быть помещены в вену на постоянной основе, или новые типы фильтров могут быть помещены временно и удалены после того, как риск образования тромба снизится.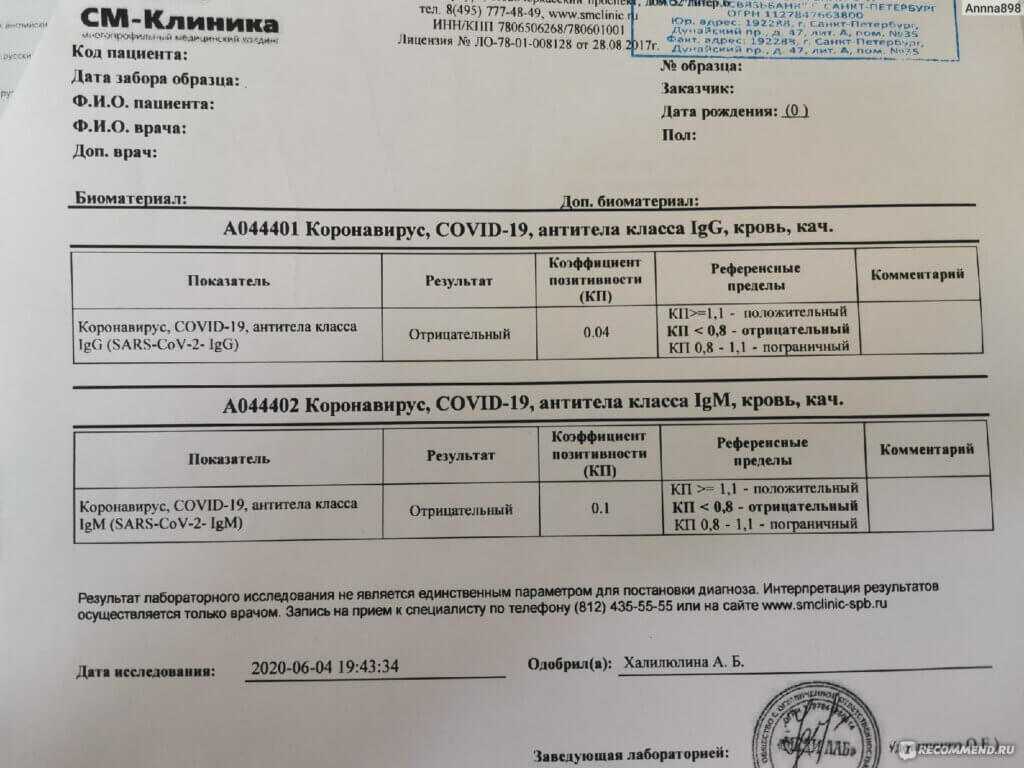
Процедура установки фильтра НПВ проводится под местной анестезией (когда вы в сознании, но область онемела). На коже делается небольшой надрез, и катетер (тонкая гибкая трубка) вводится в вену на шее или в паховой области. Катетер направляется с помощью ультразвукового сканирования. Затем фильтр IVC вставляется через катетер в вену.
Двумя основными осложнениями тромбоза глубоких вен (ТГВ) являются легочная эмболия и посттромботический синдром.
Легочная эмболия является наиболее серьезным осложнением ТГВ. Это происходит, когда отрывается кусок тромба (ТГВ) и по кровотоку попадает в легкие, где блокирует один из кровеносных сосудов. В тяжелых случаях это может привести к летальному исходу.
Если сгусток небольшой, он может не вызывать никаких симптомов. Если он среднего размера, он может вызвать боль в груди и затрудненное дыхание. Большой сгусток может вызвать коллапс легких, что приводит к сердечной недостаточности, которая может привести к летальному исходу.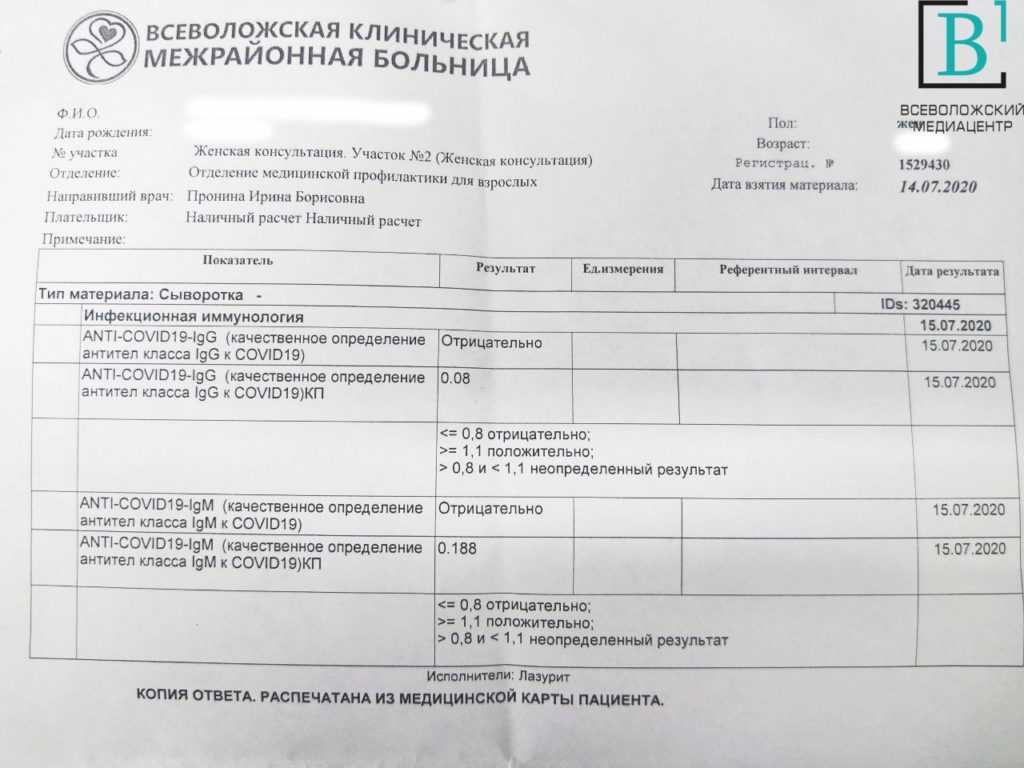
Примерно у каждого десятого человека с нелеченым ТГВ развивается тяжелая легочная эмболия.
Если у вас был ТГВ, у вас могут развиться долговременные симптомы в голени, известные как посттромботический синдром. Это затрагивает около 20–40% людей с ТГВ в анамнезе.
Если у вас ТГВ, сгусток крови в вене голени может направить поток крови в другие вены, вызывая повышение давления. Это может повлиять на ткани голени и привести к следующим симптомам:
При развитии ТГВ в бедренной вене повышается риск возникновения посттромботического синдрома. Это также более вероятно, если у вас избыточный вес или если у вас было более одного ТГВ в одной и той же ноге.
Если вы госпитализированы или планируете лечь в больницу для операции, будет оценен риск образования тромба во время вашего пребывания там.
Хирургия и некоторые медицинские процедуры могут увеличить риск развития ТГВ – дополнительную информацию см. в причинах ТГВ.
Если вы считаете, что у вас есть риск развития ТГВ, ваша медицинская бригада может принять ряд мер для предотвращения образования тромба.
Если вы ложитесь в больницу на операцию и принимаете комбинированные противозачаточные таблетки или заместительную гормональную терапию (ЗГТ), вам будет рекомендовано временно прекратить прием лекарств через четыре недели. перед вашей операцией.
Точно так же, если вы принимаете лекарства для предотвращения образования тромбов, например аспирин, вам может быть рекомендовано прекратить их прием за неделю до операции.
При местной анестезии риск развития ТГВ меньше, чем при общей анестезии. Ваш врач обсудит, можно ли вам использовать местную анестезию.
Ваша медицинская бригада может предпринять ряд действий, чтобы снизить риск развития ТГВ, пока вы находитесь в больнице.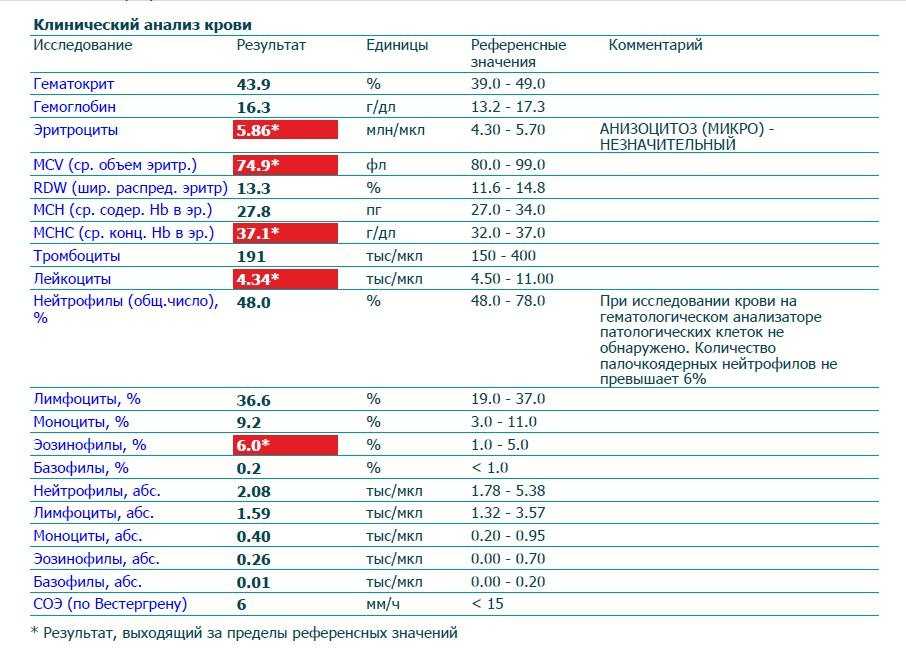
Например, они позаботятся о том, чтобы у вас было достаточно питья, чтобы у вас не было обезвоживания, и они также будут поощрять вас двигаться, как только вы сможете.
В зависимости от ваших факторов риска и индивидуальных обстоятельств, для предотвращения ТГВ можно использовать ряд различных лекарств. Например:
Компрессионные чулки или компрессионные устройства также широко используются для поддержания циркуляции крови в ногах.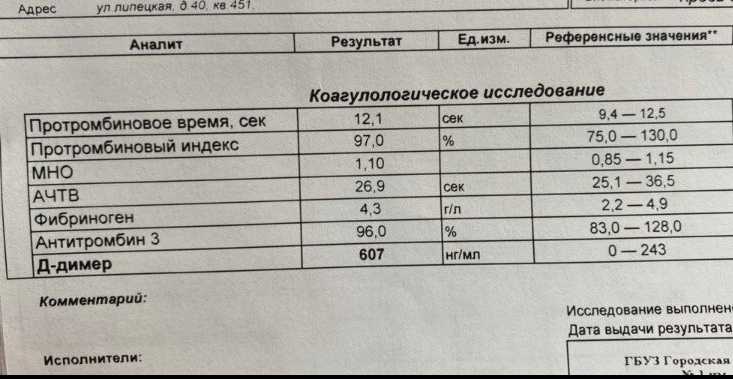
Компрессионные чулки надеваются на ступни, голени и бедра и плотно прилегают к телу, чтобы ускорить кровоток по всему телу.
Компрессионные устройства являются надувными и работают так же, как компрессионные чулки, надуваясь через равные промежутки времени, чтобы сжимать ноги и стимулировать кровоток.
Ваша медицинская бригада обычно рекомендует вам регулярно ходить после того, как вам прописали компрессионные чулки. Сохранение подвижности может помочь предотвратить возвращение симптомов ТГВ, а также может помочь предотвратить или улучшить осложнения ТГВ, такие как посттромботический синдром.
Подробнее о лечении ТГВ
Возможно, вам придется продолжать принимать антикоагулянты и носить компрессионные чулки после выписки из больницы.
Перед отъездом ваша медицинская бригада должна сообщить вам, как использовать ваше лечение, как долго продолжать его использовать и к кому обращаться, если у вас возникнут какие-либо проблемы.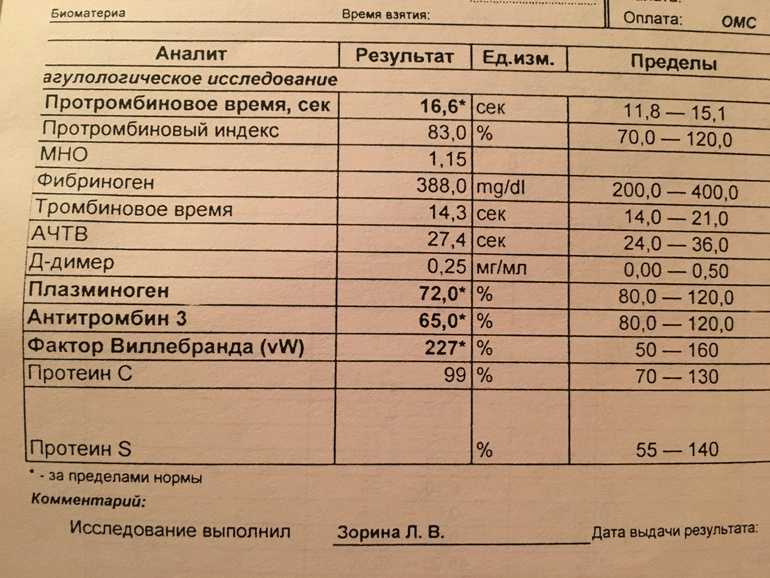
Вы можете снизить риск развития ТГВ, изменив свой образ жизни, например:
Обратитесь к своему терапевту перед дальней поездкой, если вы рискуете получить ТГВ или если у вас был ТГВ в прошлом.
Если вы планируете дальнее путешествие на самолете, поезде или автомобиле (поездки продолжительностью от шести часов и более), убедитесь, что вы:
Узнайте больше о профилактике ТГВ во время путешествий
Если вы путешествуете за границу, очень важно убедиться, что вы готовы, если вы или член вашей семьи заболеете.