2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Уши — орган, от состояния которого напрямую зависит одно из основных чувств человека. При поражении его возбудителями инфекций развивается воспаление, которое способно привести не только к появлению неприятных болевых ощущений, но и к частичной или полной потере слуха. Чаще всего с проблемой развития отита сталкиваются дети. Причина такого “раннего” предпочтения инфекций проста и кроется в физиологических особенностях строения ушных каналов, по которым в детском возрасте возбудителям болезни проще добраться к месту поражения. Первые признаки заболевания многие не замечают, списывая появившиеся боль, зуд, ухудшение слуха на сиюминутные проблемы. И только с ухудшением ситуации больной начинает искать средства для быстрого избавления от недуга.
Воспалительный процесс в отделах уха в оториноларингологии называют отитом. Отиты – самые частые заболевания детского возраста. До 95% детей переносят хотя бы один эпизод острого среднего отита за первые 7 лет жизни [1].
Наличие проблемы следует заподозрить еще при появлении первых признаков заболевания:
слабая, постепенно усиливающаяся боль в ушах;
При своевременном и правильном лечении симптомы постепенно теряют свою интенсивность и сходят на нет. При запущенных состояниях отит может перейти в хроническую форму и вызвать серьезные осложнения, в том числе мастоидит, парез лицевого нерва, лабиринтит, менингит, разрыв барабанной перепонки, хроническую тугоухость и другие [2].
ОТИПАКС является эффективным средством для лечения отитов у взрослых и детей с возраста 1 месяц. В его составе — лидокаин и феназон, обладающие анальгетическими и противовоспалительными свойствами. Такая комбинация обеспечивает быстрый обезболивающий и снимающий воспаление эффект. Препарат начинает активное действие уже через 5 минут после закапывания в слуховой проход. Через 15-30 минут устраняется большая часть болевых ощущений [4].
Препарат начинает активное действие уже через 5 минут после закапывания в слуховой проход. Через 15-30 минут устраняется большая часть болевых ощущений [4].
ОТИПАКС назначают для симптоматического лечения заболеваний среднего уха:
Как применять капли? Согласно инструкции независимо от возраста пациента препарат закапывают во внешний слуховой проход 2-3 раза в день по 4 капли. Курс лечения определяет врач, но длительность приема препарата не должна превышать 10 суток [4].
Нагрейте флакон с препаратом в ладони, откройте крышку и извлеките из пакетика дозатор-капельницу. Соедините части устройства и снимите защитный колпачок с капельницы. Переверните флакон вниз дозатором и аккуратно нажмите на него для получения капли препарата. После применения хорошо закройте капельницу колпачком.
Перед использованием препарата следует обратиться к лечащему врачу для прохождения осмотра и получения рекомендаций. Изучите инструкцию по применению.
Изучите инструкцию по применению.
ОТИПАКС — капли, доступные по приемлемой цене и предназначенные для применения людьми разного возраста, в том числе — подходят для лечения отитов у детей от 1 месяца. Купить препарат можно без рецепта, оформив заказ онлайн. Доставка доступна по всей территории Украины.
Список литературы:
Otipax 044 20.12.21
Среди общего числа лиц с патологией ЛОР-органов острое воспаление среднего уха (ОСО) диагностируется примерно в 30% случаев [1]. Течение острого среднего отита зависит от этиологии, совокупности предрасполагающих факторов, специфики морфологических проявлений, функциональных расстройств.
Течение острого среднего отита зависит от этиологии, совокупности предрасполагающих факторов, специфики морфологических проявлений, функциональных расстройств.
Этиология и патогенез. Ключевую роль в этитопатогенезе острого среднего отита играет переход воспалительного процесса из носоглотки на слизистую оболочку среднего уха - опосредованно через глоточное устье слуховой трубы. В результате обтурации слуховой трубы в барабанной полости резко снижается давление. Это приводит к образованию выпота в просвете среднего уха. Последний, в свою очередь, инфицируется вследствие инвазии микрофлорой носоглотки. Таким образом, превалирующим механизмом проникновения инфекции в полость среднего уха является тубогенный - через слуховую трубу. Существуют и другие пути проникновения инфекции в барабанную полость: травматический, менингогенный - ретроградное распространение инфекционного менингококового воспалительного процесса через ликворную систему ушного лабиринта в среднее ухо, наконец, сравнительно редко встречается четвертый путь - гематогенный (сепсис, скарлатина, корь, туберкулез, тиф).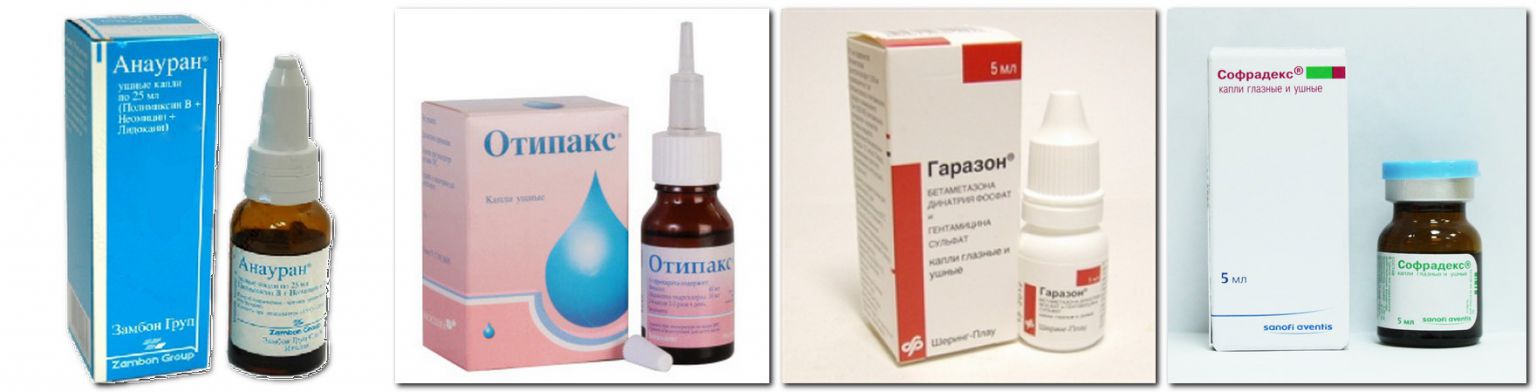
ОСО могут вызывать бактериальные и вирусные возбудители, относительная частота которых варьирует в зависимости от возраста пациентов и эпидемиологической ситуации. В наши дни дискутабельна роль внутриклеточных возбудителей, таких как
. Основными возбудителями ОСО более чем в 80% являются S. pneumoniae и нетипируемые штаммы H. influenzae , реже - M. catarrhalis. Причем необходимо отметить, что более 34% штаммов H. influenzae и 70% M. catarrhalis продуцируют b-лактамазу, фермент, расщепляющий b-лактамное кольцо антибиотиков, относящийся к группе пенициллинов и цефалоспоринов. Менее чем в 10% случаев ОСО вызывается БГСА (S. pyogenes), S. aureus или ассоциацией перечисленных микроорганизмов [2]. Не существует строгого соответствия этиологии ОСО клинической картине заболевания, однако следует отметить, что пневмококковый ОСО обычно протекает тяжелее, чаще приводит к развитию осложнений и не склонен к саморазрешению.Острый средний отит является заболеванием с достаточно четко выраженной стадийностью течения. Большинство авторов выделяют 3 стадии (фазы): катаральную, гнойную и репаративную. Однако представляется более целесообразным различать 5 стадий острого воспаления среднего уха [1]:
Большинство авторов выделяют 3 стадии (фазы): катаральную, гнойную и репаративную. Однако представляется более целесообразным различать 5 стадий острого воспаления среднего уха [1]:
I. Стадия острого евстахиита, когда возникает воспаление слизистой оболочки слуховой трубы и нарушением функции последней.
II. Стадия острого катарального воспаления в среднем ухе - характеризуется полнокровием сосудов слизистой оболочки среднего уха и барабанной перепонки вследствие значительного понижения давления в полостях среднего уха. Возникает асептическое воспаление слизистой оболочки среднего уха с образованием серозного экссудата.
III. Доперфоративная стадия острого гнойного воспаления в среднем ухе обусловлена тубогенным инфицированием среднего уха и выходом форменных элементов, главным образом нейтрофилов, из капилляров слизистой оболочки барабанной и других полостей среднего уха и, таким образом, нагноением экссудата.
IV. Постперфоративная стадия острого гнойного воспаления в среднем ухе - появление перфорации барабанной перепонки и истечение гноя в наружный слуховой проход.
V. Репаративная стадия. Симптомы острого воспаления купируются, перфорация закрывается рубцом.
Лечение. Необходимо систематизировать лечение острого среднего отита соответственно стадийности патологического процесса в среднем ухе и выявленным особенностям патогенеза.
На стадии острого евстахиита (I стадия) проводим катетеризацию слуховой трубы и пневмомассаж барабанной перепонки по Зигле. Через катетер вводится смесь 0,05% или 0,1% раствора нафтизина и водорастворимого (но не суспензии) кортикостероида (солукортеф, дексазон, дексаметазон). Применение суспензии нарушает функцию мерцательного эпителия трубы. К продуванию слуховой трубы по Politzer следует относиться с осторожностью в связи с вероятностью инфицирования (через носоглотку) здоровой слуховой трубы.
Из средств медикаментозного лечения пациентам на данной стадии заболевания мы рекомендуем сосудосуживающие или вяжущие (при обильной назальной секреции) капли в нос, назальные топические стероиды.
При развитии острого катарального воспаления в среднем ухе (II стадия) также проводим катетеризацию слуховой трубы (и введение лекарственных препаратов) по описанной выше методике. От пневмомассажа барабанной перепонки на этой стадии заболевания необходимо отказаться в связи с болезненностью процедуры. Наряду с этим больным выполняется эндауральный микрокомпресс по М.Ф. Цытовичу. Методика выполнения компресса проста: в наружный слуховой проход вводится тонкая ватная или марлевая турунда, смоченная осмотолом (смесь 70° или 90° этилового спирта и глицерина в соотношении 1:1), а затем слуховой проход снаружи герметично закрывается ваткой с вазелиновым маслом. Таким образом, смоченная осмотолом турунда не высыхает, а используемая смесь обладает дегидратирующим, согревающим и болеутоляющим действием. Компресс оставляем в ухе на 24 ч. Из медикаментозных средств также используются капли в нос, обладающие сосудосуживающим или вяжущим действием, назальные топические стероиды.
Компресс оставляем в ухе на 24 ч. Из медикаментозных средств также используются капли в нос, обладающие сосудосуживающим или вяжущим действием, назальные топические стероиды.
III стадия воспаления в среднем ухе -стадия острого гнойного доперфоративного воспаления, обусловленнного нагноением экссудата. Боль на этой стадии резко усиливается, приобретая нестерпимый характер, иррадиируя при этом по ветвям тройничного нерва в зубы, шею, глотку, глаз и т.п. (так называемая дистантная оталгия). Отоскопически наряду с яркой гиперемией и отечностью определяется выбухание барабанной перепонки различной степени выраженности. Общее состояние пациента резко ухудшается. Температура тела достигает фебрильных цифр. Пациенту выполняются катетеризация слуховой трубы с введением лекарственных препаратов и эндауральный микрокомпресс с осмотолом или другим осмотически активным средством по описанной схеме. Выждав 20-30 мин, можно убедиться в эффективности проведенного лечения. В том случае, если имеется эффект, проводим лечение, аналогичное проводимому при остром катаральном воспалении среднего уха. Если же эффекта не наступает, необходимо выполнение парацентеза или тимпанопункции. Показанием к неотложному парацентезу являются признаки раздражения внутреннего уха или мозговой оболочки (тошнота, рвота, головная боль), а также симптомы поражения лицевого нерва. Из медикаментозных средств обязательно назначаются достаточно сильные анальгетики, содержащие парацетамол или препараты, анальгетические свойства которых усилены благодаря комбинированию последнего с другими препаратами (кофеин, кодеин и т.п.).
Если же эффекта не наступает, необходимо выполнение парацентеза или тимпанопункции. Показанием к неотложному парацентезу являются признаки раздражения внутреннего уха или мозговой оболочки (тошнота, рвота, головная боль), а также симптомы поражения лицевого нерва. Из медикаментозных средств обязательно назначаются достаточно сильные анальгетики, содержащие парацетамол или препараты, анальгетические свойства которых усилены благодаря комбинированию последнего с другими препаратами (кофеин, кодеин и т.п.).
На IV стадии острого гнойного постперфоративного среднего отита появляется дополнительный путь введения лекарственного препарата - транстимпанальный (через естественную либо искусственную перфорацию барабанной перепонки). Всем пациентам в этой фазе острого среднего отита мы обязательно проводим катетеризацию слуховой трубы и введение лекарственных препаратов, используем сосудосуживающие и вяжущие капли в нос, назальные топические стероиды. Транстимпанально - растворы антибиотиков широкого спектра действия, не обладающие ототоксическим эффектом (цефалоспорины и т. п.) и способностью к кристаллизации. В том случае, если гноетечение упорно продолжается, необходимо прибегнуть к исследованию микрофлоры гнойного экссудата на чувствительность к антибиотикам и продолжать местное лечение с учетом полученных данных.
п.) и способностью к кристаллизации. В том случае, если гноетечение упорно продолжается, необходимо прибегнуть к исследованию микрофлоры гнойного экссудата на чувствительность к антибиотикам и продолжать местное лечение с учетом полученных данных.
Наконец, V стадия острого среднего отита - стадия выздоровления. Однако необходимо отметить, что именно эта стадия таит в себе опасность хронизации острого процесса или развития адгезивного процесса. В этой связи в финале острого адгезивного воспаления среднего уха необходимо контролировать рубцевание перфорации. Местно могут быть использованы настойки йода и ляписа (40%) для прижигания краев перфорации. Необходимо помнить, что к формированию стойких перфораций и хронизации острого воспаления в среднем ухе приводят, как правило, недостаточное внимание к функции слуховой трубы и транстимпанальное введение борного спирта в перфоративную фазу воспаления. В том случае, если консервативно не удается восстановить целостность барабанной перепонки, приходится прибегать к мирингопластике.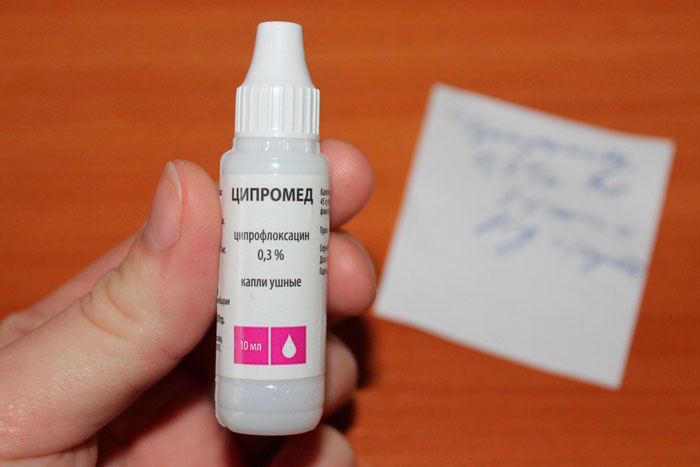
Антибактериальная терапия. Вопрос о целесообразности применения системной антибактериальной терапии при остром среднем отите остается дискутабельным. Следует также учитывать, что до 75% случаев ОСО, вызванного M.catarrhalis, и до 50% случаев, вызванных H. influenzae, разрешаются самостоятельно (без антимикробной терапии в течение 24 - 72 ч). Последующая резорбция выпота в барабанной полости имеет место на протяжении последующих 2 нед. Однако большинство отиатров рекомендуют применять системные антибиотики во всех случаях ОСО ввиду опасности развития внутричерепных осложнений [1]. Применять системные антибиотики следует с осторожностью, учитывая тяжесть течения, стадию заболевания и возраст больного. Таким образом, системную антибактериальную терапию можно рекомендовать больным в III и IV стадиях ОСО при среднетяжелых и тяжелых формах его течения. Также применение антибиотиков необходимо у больных с тяжелой соматической патологией (сахарный диабет, заболевания почек и крови).
Ведущими препаратами для эмпирической терапии ОСО в амбулаторной практике следует считать амоксициллин, так как он является наиболее активным против пенициллин-резистентных пневмококков, а также макролидные антибиотики (ровамицин, азитромицин, кларитромицин и др.), которые следует использовать при аллергии на β-лактамы. При устойчивости возбудителей к амоксициллину (при персистирующем, рецидивирующем среднем отите) - амоксициллин с клавулановой кислотой, цефтриаксон, цефураксим аскетил и последние генерации фторхинолонов [2].
К применению фторхинолонов при неосложненных формах острого среднего отита следует относиться осторожно. Нельзя забывать, что они по-прежнему считаются препаратами резерва. В этой связи можно предложить такую схему антибактериальной терапии осложненных форм острого среднего отита: амоксициллин-клавуланат - 650 мг 3 раза в день (1000 мг 2 раза в день), в течении 48 ч., при положительном эффекте - продолжение указанного лечения, в противном случае - левофлоксацин 0,5-2,0, 1 раз в день, моксифлоксацин 400 мг, 1 раз в день.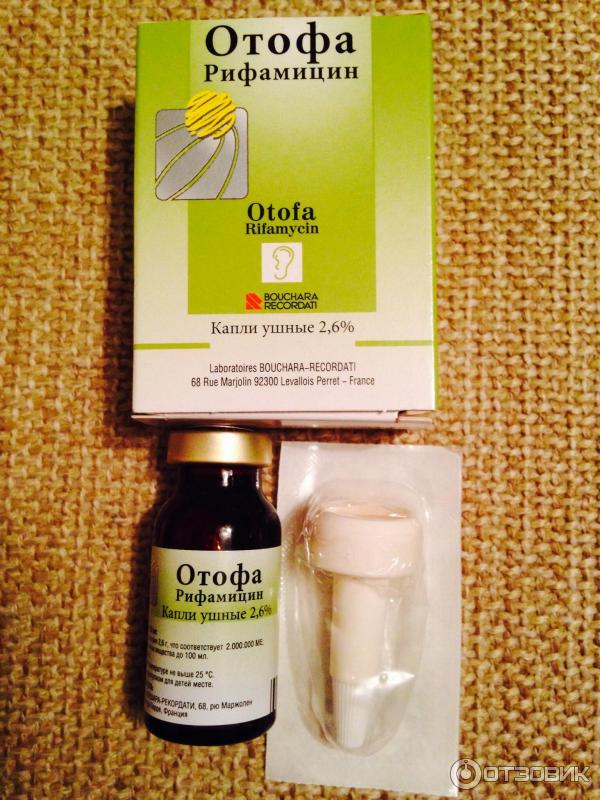
Ушные капли. Наибольшее число вопросов вызывает обоснованность применения ушных капель при среднем отите [3-5].
Антибактериальное действие ушных капель является значимым лишь при перфоративных формах отита, так как через неповрежденную барабанную перепонку ни антибиотики, ни антисептики не проникают. В то же время большинство существующих на сегодняшний день ушных капель содержат аминогликозиды, проникновение которых в барабанную полость недопустимо ввиду их ототоксического действия [4].
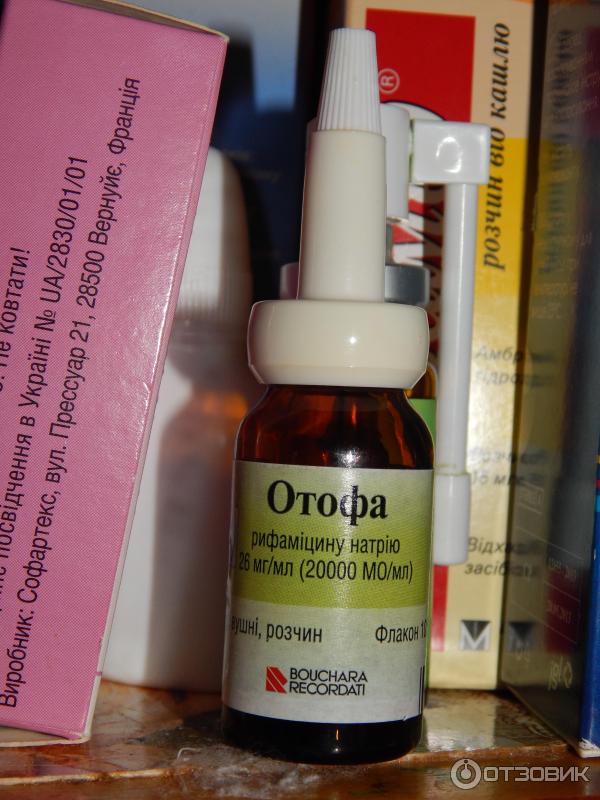
Таким образом, при перфоративных формах среднего отита (острого и хронического) показано транстимпанальное введение капель, не содержащих ототоксические антибиотики - рифамицин (отофа), ципрофлоксацин, норфлоксацин.
Известно, что бактериальная обсемененность среднего уха при остром среднем отите имеет не большее значение, чем состояние слуховой трубы и слизистой барабанной полости, а также возможность реинфекции. Соответственно при доперфоративных формах отита борьба с выраженным болевым синдромом является важной составляющей в комплексной терапии острого отита. Таким образом, не меньшую актуальность, чем борьба с инфекцией, приобретает противовоспалительная, дегидрирующая и обезболивающая терапия.
Таким образом, не меньшую актуальность, чем борьба с инфекцией, приобретает противовоспалительная, дегидрирующая и обезболивающая терапия.
В этой связи наиболее адекватным представляется применение при неперфоративном остром среднем отите отофы как препарата, обладающего перечисленными эффектами.
Действие препарата отофа определяется наличием в его составе рифамицина, полусинтетического антибиотика широкого спектра действия. Препарат оказывает выраженное бактерицидное действие в первую очередь на грамположительные бактерии, включая штаммы, устойчивые к другим антибиотикам. Рифамицин активен в отношении стафилококков, гемолитического стрептококка, пневмококков, микобактерий туберкулеза, а в более высоких концентрациях - в отношении кишечной палочки, протея [5, 6]. Описанное выше многообразие действия препарата объясняется присутствием в его составе вспомогательных веществ (макрогол, аскорбиновая кислота, динатрия эдетат, калия дисульфит, лития гидроксид). Многочисленные отзывы говорят о том, что капли отофа снимают острую боль и приносят существенное облегчение сразу при первом же применении [3, 7].
Воспалительные заболевания наружного уха широко распространены среди лиц различного возраста. В этиопатогенезе данной группы заболеваний значительную роль играет общее состояние организма: они чаще встречаются у больных сахарным диабетом, пациентов с нарушением иммунного статуса. Видовой состав возбудителей заболеваний наружного уха достаточно разнообразен. Фурункулы наружного слухового прохода чаще всего вызываются S. aureus. Диффузный наружный отит может вызываться грамотрицательными палочками, например E. coli, P. vulgaris и P. aeruginosa, а также S. aureus и грибами. Начинаясь как наружный отит, вызванный синегнойной палочкой, злокачественный наружный отит может перейти в псевдомонадный остеомиелит височной кости.
В области ушной раковины могут развиваться рожа и перихондрит. Дифференцировать их между собой несложно. Так, в случае рожистого воспаления поражается обычно вся ушная раковина, гиперемия и отек имеют четкие границы в виде «языков пламени» и могут переходить на подлежащие ткани. При перихондрите воспалительные заболевания локализуются в области хряща ушной раковины.
При перихондрите воспалительные заболевания локализуются в области хряща ушной раковины.
Для лечения рожи используются антибиотики пенициллинового ряда. Проводится туширование пораженных участков 5% настойкой йода. При перихондрите помимо антибиотикотерапии используется хирургическое лечение: вскрытие и дренирование субперихондральных гнойников, удаление некротизированых участков хряща.
В обоих случаях возможно применение антибактериальных мазей, физиотерапии.
Лечение фурункула наружного слухового прохода - комплексное. Часто приходится производить вскрытие фурункула, при этом тщательно удаляют гной и некротизированые ткани. При фурункулах наружного слухового прохода местное применение антибиотиков неэффективно, а в их системном назначении обычно нет необходимости. При наличии симптомов интоксикации показано назначение антибиотиков, как правило, внутрь: оксациллин, амоксициллин/клавуланат или цефалоспорины (цефалексин, цефадроксил).
Наружные диффузные отиты - полиэтиологические заболевания. Дифференцируют бактериальный, грибковый и аллергический характер процесса. Клинические проявления для них общие - зуд кожи, гнилостные выделения, болезненность при надавливании на козелок и т.д. Отоскопически определяются гиперемия и инфильтрация кожи перепончато-хрящевой части слухового прохода, его просвет суживается порой до такой степени, что становится необозримой барабанная перепонка. Десквамированый эпителий смешивается с гноем, образуя кашицеобразные массы с резким гнилостным запахом.
Дифференцируют бактериальный, грибковый и аллергический характер процесса. Клинические проявления для них общие - зуд кожи, гнилостные выделения, болезненность при надавливании на козелок и т.д. Отоскопически определяются гиперемия и инфильтрация кожи перепончато-хрящевой части слухового прохода, его просвет суживается порой до такой степени, что становится необозримой барабанная перепонка. Десквамированый эпителий смешивается с гноем, образуя кашицеобразные массы с резким гнилостным запахом.
При микозных наружных отитах применяется нитрофунгин. Он используется при различных видах грибкового поражения кожи: трихофития, грибковая экзема, эпидермофития, кандидоз. В последнем случае можно сочетать обработку нитрофунгином с применением клотримазола. При поражении плесневыми грибами эффективны амфотерицин В, амфоглюкамин, микогептин [8].
При злокачественном наружном отите экстренно назначают антибиотики, активные в отношении P. aeruginosa: пенициллины (азлоциллин, пиперациллин), цефалоспорины (цефтазидим, цефоперазон, цефепим), азтреонам, ципрофлоксацин. Все эти антибиотики желательно назначать в комбинации с аминогликозидами (гентамицин, тобрамицин, нетилмицин, амикацин). Все антибиотики применяют в высоких дозах, длительность терапии составляет 4-8 нед (за исключением аминогликозидов). При стабилизации состояния возможен переход на пероральную терапию ципрофлоксацином.
Все эти антибиотики желательно назначать в комбинации с аминогликозидами (гентамицин, тобрамицин, нетилмицин, амикацин). Все антибиотики применяют в высоких дозах, длительность терапии составляет 4-8 нед (за исключением аминогликозидов). При стабилизации состояния возможен переход на пероральную терапию ципрофлоксацином.
Кроме этого, при всех формах наружного отита проводится симптоматическая и гипосенсибилизирующая терапия. Эффективно используются различные физиотерапевтические методы: тубус-кварц, облучение кожи слухового прохода гелий-неоновым лазером, УВЧ (на стадии разрешения процесса).
Лечение бактериальных наружных отитов начинают с местной антибактериальной терапии в виде различных мазей, воздействующих на как можно больший спектр микроорганизмов, например, содержащих мупирацин. Возможно использование антисептиков (3% борный спирт, 2% уксусная кислота, 70% этиловый спирт). Системное назначение антибиотиков требуется редко, за исключением случаев распространения процесса за пределы слухового прохода. В этом случае применяют внутрь амоксициллин/клавуланат или цефалоспорины I-II поколения (цефалексин, цефадроксил, цефаклор, цефуроксим аксетил).
В этом случае применяют внутрь амоксициллин/клавуланат или цефалоспорины I-II поколения (цефалексин, цефадроксил, цефаклор, цефуроксим аксетил).
Ушные капли занимают особое место при лечении наружного отита (см. таблицу). При диффузном наружном отите терапию начинают с местного применения препаратов, содержащих антибактериальные препараты (неомицин, гентамицин и др.) и противовоспалительных средств. Использование глюкокортикоидов при диффузном наружном отите основано на их местном противовоспалительном, противоаллергическом, противозудном действии. Из антибактериальных средств чаще всего применяются аминогликозиды, так как эти препараты достаточно полно перекрывают спектр, прежде всего грамотрицательных микроорганизмов, вызывающих наружный отит, и обеспечивают хорошее аппликационное действие. При стафилококковой инфекции в настоящее время предпочтение отдается препаратам, содержащим фузидиевую кислоту.
Таким образом, при диффузном наружном отите представляется обоснованным применение комбинированных ушных капель, содержащих указанные выше действующие вещества.
По нашему мнению, одними из наиболее эффективных для лечения диффузного наружного отита являются ушные капли полидекса [3, 7], которые как раз и представляют собой комбинированный препарат, в состав которого наряду с обладающими мощным противомикробным действием неомицином и полимиксином В входит также дексаметазон. Неомицин обладает бактерицидным действием по отношению к широкому спектру возбудителей, аэробов и анаэробов и хорошо сочетается с особенностями действия полимиксина В, в частности его эффективностью в отношении синегнойной палочки. Дексаметазон характеризуется выраженным местным противовоспалительным и гипосенсибилизирующим действием.
Уникальность и эффективность действия полидексы в отличие от аналогичных препаратов объясняется присутствием в составе капель полимиксина. Полимиксины - группа антибиотиков, синтезируемых определенным штаммом спорообразующей палочки: по химическому составу являются циклическими пептидами. Системное применение полимиксинов в связи с их высокой токсичностью ограничено. В то же время побочные явления при местном применении полимиксина крайне редки. Основными показаниями являются тяжелые инфекции, вызванные псевдомонадами и клебсиеллами (пневмонии, абсцесс легкого, сепсис, эндокардит, менингит). Уникальный спектр антибактериальной активности в отношении грамотрицательных бактерий и, прежде всего, против большинства штаммов синегнойных и кишечных палочек делает полимиксин препаратом выбора для лечения наружного отита [5, 6].
В то же время побочные явления при местном применении полимиксина крайне редки. Основными показаниями являются тяжелые инфекции, вызванные псевдомонадами и клебсиеллами (пневмонии, абсцесс легкого, сепсис, эндокардит, менингит). Уникальный спектр антибактериальной активности в отношении грамотрицательных бактерий и, прежде всего, против большинства штаммов синегнойных и кишечных палочек делает полимиксин препаратом выбора для лечения наружного отита [5, 6].
Противопоказанием для использования препарата является наличие перфорации барабанной перепонки, так как проникновение препарата в барабанную полость грозит возможным ототоксическим эффектом входящего в ее состав аминогликозида.
В заключение следует отметить, что лучшим методом профилактики отита является своевременное лечение ОРВИ, заболеваний носа, околоносовых пазух и носоглотки, а также соблюдение правил гигиены наружного уха.
КЭТРИН М. ХАРМС, доктор медицинских наук, Р. АЛЕКСАНДР БЛЭКВУД, доктор медицинских наук, ХИЗЕР Л. БЕРРОУЗ, доктор медицинских наук, ДЖЕЙМС М. КУК, доктор медицинских наук, Р. ВАН ХАРРИСОН, доктор медицинских наук, И ПИТЕР П. ПАССАМАНИ, доктор медицинских наук
ХАРМС, доктор медицинских наук, Р. АЛЕКСАНДР БЛЭКВУД, доктор медицинских наук, ХИЗЕР Л. БЕРРОУЗ, доктор медицинских наук, ДЖЕЙМС М. КУК, доктор медицинских наук, Р. ВАН ХАРРИСОН, доктор медицинских наук, И ПИТЕР П. ПАССАМАНИ, доктор медицинских наук
Острый средний отит диагностируется у пациентов с острым началом, наличием выпота в среднем ухе, физическими признаками воспаления среднего уха и такими симптомами, как боль, раздражительность или лихорадка. Острый средний отит обычно является осложнением дисфункции евстахиевой трубы, возникающей при вирусной инфекции верхних дыхательных путей. Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis являются наиболее распространенными микроорганизмами, выделяемыми из жидкости среднего уха. Лечение острого среднего отита следует начинать с адекватной анальгезии. Антибиотикотерапия может быть отложена у детей двух лет и старше с легкими симптомами. Амоксициллин в высоких дозах (от 80 до 90 мг на кг массы тела в сутки) является антибиотиком выбора для лечения острого среднего отита у пациентов, не страдающих аллергией на пенициллин. Дети с сохраняющимися симптомами, несмотря на 48–72-часовую антибактериальную терапию, должны быть повторно обследованы и при необходимости должны использоваться препараты второй линии, такие как амоксициллин/клавуланат. Средний отит с выпотом определяется как выпот в среднем ухе при отсутствии острых симптомов. Антибиотики, деконгестанты или назальные стероиды не ускоряют выведение жидкости из среднего уха и не рекомендуются. Дети с признаками анатомического повреждения, потери слуха или задержки речи должны быть направлены к отоларингологу.
Амоксициллин в высоких дозах (от 80 до 90 мг на кг массы тела в сутки) является антибиотиком выбора для лечения острого среднего отита у пациентов, не страдающих аллергией на пенициллин. Дети с сохраняющимися симптомами, несмотря на 48–72-часовую антибактериальную терапию, должны быть повторно обследованы и при необходимости должны использоваться препараты второй линии, такие как амоксициллин/клавуланат. Средний отит с выпотом определяется как выпот в среднем ухе при отсутствии острых симптомов. Антибиотики, деконгестанты или назальные стероиды не ускоряют выведение жидкости из среднего уха и не рекомендуются. Дети с признаками анатомического повреждения, потери слуха или задержки речи должны быть направлены к отоларингологу.
Средний отит является одной из наиболее распространенных проблем, с которыми сталкиваются врачи, ухаживающие за детьми. Примерно у 80% детей будет хотя бы один эпизод острого среднего отита (ОСО), а от 80% до 90% будет хотя бы один эпизод экссудативного среднего отита (ОМО) до школьного возраста. 1,2 Этот обзор диагностики и лечения среднего отита частично основан на рекомендациях системы здравоохранения Мичиганского университета по оказанию медицинской помощи при среднем отите. 2
1,2 Этот обзор диагностики и лечения среднего отита частично основан на рекомендациях системы здравоохранения Мичиганского университета по оказанию медицинской помощи при среднем отите. 2
| Клиническая рекомендация | Рейтинг доказательств | СПИСОК ЛИТЕРАТУ выпячивание барабанной перепонки, связанное с недавним появлением боли в ушах (менее 48 часов) или эритемой. | С | 8 |
|---|---|---|---|---|
| Выпот в среднем ухе можно обнаружить при комбинированном использовании отоскопии, пневматической отоскопии и тимпанометрии. | C | 9 | ||
Адекватное обезболивание рекомендуется для всех детей с ОСО. | C | 8 , 15 | ||
| Следует рассмотреть возможность отсрочки антибактериальной терапии у детей из группы низкого риска с ОСО. | С | 19 , 20 , 23 | ||
| Высокие дозы амоксициллина (от 80 до 90 мг на кг в сутки в два приема) являются препаратами первого выбора для начальной антибактериальной терапии у детей с ОСО. | C | 8 , 10 | ||
| Детей с выпотом в среднем ухе и анатомическими повреждениями или признаками потери слуха или задержки речи следует направить к отоларингологу. | С | 11 |
Обычно ОСО является осложнением дисфункции евстахиевой трубы, возникшей во время острой вирусной инфекции верхних дыхательных путей. Бактерии могут быть выделены из культур жидкости среднего уха в 50-90% случаев ОСО и ОМО. Streptococcus pneumoniae, Haemophilus influenzae (нетипируемый) и Moraxella catarrhalis являются наиболее распространенными микроорганизмами. 3,4 H. influenzae стал наиболее распространенным микроорганизмом среди детей с тяжелым или рефрактерным ОСО после введения пневмококковой конъюгированной вакцины. 5–7 Факторы риска ОСО перечислены в таблице 1 . 8,9
Бактерии могут быть выделены из культур жидкости среднего уха в 50-90% случаев ОСО и ОМО. Streptococcus pneumoniae, Haemophilus influenzae (нетипируемый) и Moraxella catarrhalis являются наиболее распространенными микроорганизмами. 3,4 H. influenzae стал наиболее распространенным микроорганизмом среди детей с тяжелым или рефрактерным ОСО после введения пневмококковой конъюгированной вакцины. 5–7 Факторы риска ОСО перечислены в таблице 1 . 8,9
| Возраст (младший) | ||||||||||
| Аллергии | ||||||||||
| ГЛАКОВИЧЕСКИЙ НАРУШЕНИЯ | ||||||||||
| ЭКОЛЬБОРИЧЕСКОЕ ОТЛИЧЕНИЕ ИЛИ ДРУГИЕ РАСПРАВЛЕНИЯ. media | ||||||||||
| Гастроэзофагеальный рефлюкс | ||||||||||
| Иммунодефицит | ||||||||||
| Отсутствие грудного вскармливания | ||||||||||
| Использование пустышки | ||||||||||
| Инфекции верхних дыхательных путей | ||||||||||
| Initial presentation |
| Diagnosis established by physical examination findings and presence of symptoms |
| Treat pain |
| Children six months or older with otorrhea or severe signs or symptoms (moderate or severe otalgia, оталгия не менее 48 часов или температура 102,2°F [39°C] или выше): антибактериальная терапия в течение 10 дней |
| Дети в возрасте от 6 до 23 месяцев с двусторонним острым средним отитом без тяжелых признаков или симптомов: антибактериальная терапия в течение 10 дней |
| Дети в возрасте от 6 до 23 месяцев при одностороннем остром среднем отите без тяжелых признаков или симптомов: наблюдение или антибактериальная терапия в течение 10 дней |
| Дети от двух лет и старше без тяжелых признаков или симптомов: наблюдение или антибактериальная терапия в течение 5–7 дней |
| Персистирующие симптомы (от 48 до 72 часов) |
| Повторное обследование уха на наличие признаков среднего отита |
| антибиотикотерапия, рассмотрите возможность внутримышечного введения цефтриаксона (роцефина), клиндамицина или тимпаноцентеза |
Анальгетики рекомендуются при симптомах боли в ушах, лихорадки и раздражительности. 8,15 Анальгетики особенно важны перед сном, поскольку нарушение сна является одним из наиболее распространенных симптомов, побуждающих родителей обращаться за медицинской помощью. 2 Эффективность ибупрофена и ацетаминофена доказана. 16 Ибупрофен предпочтительнее из-за его более длительного действия и меньшей токсичности в случае передозировки. 2 Местные анальгетики, такие как бензокаин, также могут быть полезны. 17
8,15 Анальгетики особенно важны перед сном, поскольку нарушение сна является одним из наиболее распространенных симптомов, побуждающих родителей обращаться за медицинской помощью. 2 Эффективность ибупрофена и ацетаминофена доказана. 16 Ибупрофен предпочтительнее из-за его более длительного действия и меньшей токсичности в случае передозировки. 2 Местные анальгетики, такие как бензокаин, также могут быть полезны. 17
Бактерии, устойчивые к антибиотикам, остаются серьезной проблемой общественного здравоохранения. Широко одобренная стратегия улучшения лечения ОСО включает отсрочку антибактериальной терапии у пациентов с наименьшей вероятностью пользы от антибиотиков. 18 Антибиотики следует регулярно назначать детям с ОСО в возрасте шести месяцев и старше с тяжелыми признаками или симптомами (т. выше), так и у детей младше двух лет с двусторонним ОСО независимо от дополнительных признаков или симптомов.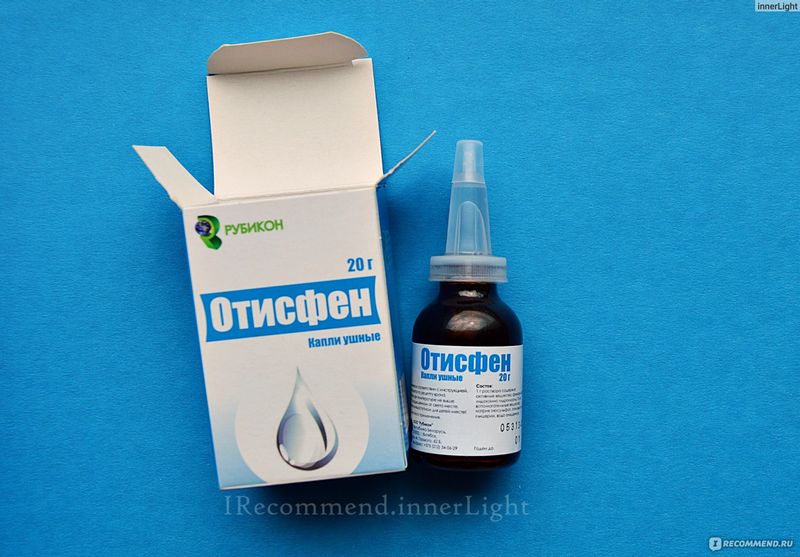 8
8
Среди детей с легкими симптомами наблюдение может быть вариантом для детей в возрасте от 6 до 23 месяцев с односторонним ОСО или от двух лет и старше с двусторонним или односторонним ОСО. 8,10,19 Большое проспективное исследование этой стратегии показало, что двое из трех детей выздоравливают без антибиотиков. 20 Недавно Американская академия семейных врачей рекомендовала не назначать антибиотики при среднем отите детям в возрасте от 2 до 12 лет с нетяжелыми симптомами, если разумным вариантом является наблюдение. 21,22 Если выбрано наблюдение, должен быть предусмотрен механизм, обеспечивающий надлежащее лечение, если симптомы сохраняются более 48–72 часов. Стратегии включают запланированное последующее посещение или выдачу пациентам резервного рецепта на антибиотики, который следует принимать только в случае сохранения симптомов. 8,20,23
[исправлено] В таблице 3 приведены варианты антибиотиков для детей с ОСО. 8 Высокие дозы амоксициллина должны быть начальным лечением при отсутствии известной аллергии. 8,10,24 К преимуществам амоксициллина относятся низкая стоимость, приемлемый вкус, безопасность, эффективность и узкий микробиологический спектр. Детей, принимавших амоксициллин в течение последних 30 дней, страдающих конъюнктивитом или нуждающихся в страховке от β-лактамазо-положительных микроорганизмов, следует лечить высокими дозами амоксициллина/клавуланата (Аугментин). 8
8 Высокие дозы амоксициллина должны быть начальным лечением при отсутствии известной аллергии. 8,10,24 К преимуществам амоксициллина относятся низкая стоимость, приемлемый вкус, безопасность, эффективность и узкий микробиологический спектр. Детей, принимавших амоксициллин в течение последних 30 дней, страдающих конъюнктивитом или нуждающихся в страховке от β-лактамазо-положительных микроорганизмов, следует лечить высокими дозами амоксициллина/клавуланата (Аугментин). 8
| Начальная немедленная или отсроченная антибиотикотерапия | Антибиотикотерапия через 48–72 ч после неэффективности начальной антибактериальной терапии | ||||
|---|---|---|---|---|---|
| Recommended first-line treatment | Alternative treatment (if penicillin allergy) | Recommended first-line treatment | Alternative treatment | ||
|
|
|
| ||
Пероральные цефалоспорины, такие как цефуроксим (Цефтин), могут применяться у детей с аллергией на пенициллин. Недавние исследования показывают, что степень перекрестной реактивности между пенициллином и цефалоспоринами второго и третьего поколения низка (менее 10–15%), и избегать их больше не рекомендуется. 25 Из-за широкого спектра действия цефалоспорины третьего поколения, в частности, могут иметь повышенный риск селекции резистентных бактерий в обществе. 26 Высокие дозы азитромицина (Зитромакс; 30 мг на кг массы тела, однократная доза) оказались более эффективными, чем обычно используемый пятидневный курс, и имеют такой же уровень излечения, что и высокие дозы амоксициллина/клавуланата. 8,27,28 Однако чрезмерное использование азитромицина связано с повышенной резистентностью, и его рутинное использование не рекомендуется. 8 Триметоприм/сульфаметоксазол больше не эффективен для лечения острого среднего отита из-за доказательств устойчивости к S. pneumoniae . 29
8,27,28 Однако чрезмерное использование азитромицина связано с повышенной резистентностью, и его рутинное использование не рекомендуется. 8 Триметоприм/сульфаметоксазол больше не эффективен для лечения острого среднего отита из-за доказательств устойчивости к S. pneumoniae . 29
Внутримышечное или внутривенное введение цефтриаксона (роцефина) следует зарезервировать для эпизодов неэффективности лечения или при подозрении на серьезную сопутствующую бактериальную инфекцию. 2 Одну дозу цефтриаксона можно использовать у детей, которые не переносят пероральные антибиотики, поскольку было показано, что он обладает такой же эффективностью, что и высокие дозы амоксициллина. 30,31 Трехдневный курс цефтриаксона превосходит однодневный курс при лечении нерезистентного ОСО, вызванного резистентным к пенициллину S.pneumoniae . 31 Хотя некоторым детям, вероятно, будет полезно внутримышечное введение цефтриаксона, чрезмерное использование этого препарата может значительно увеличить резистентность к пенициллину высокого уровня в обществе. 2 Высокорезистентные к пенициллину пневмококки также устойчивы к цефалоспоринам первого и третьего поколений.
2 Высокорезистентные к пенициллину пневмококки также устойчивы к цефалоспоринам первого и третьего поколений.
Антибиотикотерапия ОСО часто связана с диареей. 8,10,32 Пробиотики и йогурты, содержащие активные культуры, снижают заболеваемость диареей, и их следует предлагать детям, получающим антибиотики для лечения ОСО. 32 Нет убедительных доказательств в поддержку использования дополнительных и альтернативных методов лечения ОСО. 8
Детей с персистирующими выраженными симптомами острого среднего отита, несмотря на 48–72-часовую антибактериальную терапию, следует обследовать повторно. 8 Если наблюдается выпуклая воспаленная барабанная перепонка, терапию следует изменить на препарат второй линии. 2 Детям, первоначально принимающим амоксициллин, рекомендуются высокие дозы амоксициллина/клавуланата. 8,10,28
Для детей с аллергией на амоксициллин, состояние которых не улучшается при пероральном приеме цефалоспорина, можно рассмотреть возможность внутримышечного введения цефтриаксона, клиндамицина или тимпаноцентеза. 4,8 Если симптомы повторяются более чем через месяц после первоначального диагноза ОСО, следует предположить новый и не связанный с ним эпизод ОСО. 10 Для детей с рецидивирующим ОСО (т. е. три или более эпизодов за шесть месяцев или четыре эпизода в течение 12 месяцев, по крайней мере, с одним эпизодом в предшествующие шесть месяцев) с выпотом в среднем ухе можно рассмотреть возможность установки тимпаностомических трубок для уменьшения потребности в них. для системных антибиотиков в пользу наблюдения или местных антибиотиков при трубной оторее. 8,10 Тем не менее, тимпаностомические трубки могут увеличить риск долгосрочных аномалий барабанной перепонки и снижения слуха по сравнению с медикаментозной терапией. 33 Другие стратегии могут помочь предотвратить рецидив (Таблица 4) . 34–37
4,8 Если симптомы повторяются более чем через месяц после первоначального диагноза ОСО, следует предположить новый и не связанный с ним эпизод ОСО. 10 Для детей с рецидивирующим ОСО (т. е. три или более эпизодов за шесть месяцев или четыре эпизода в течение 12 месяцев, по крайней мере, с одним эпизодом в предшествующие шесть месяцев) с выпотом в среднем ухе можно рассмотреть возможность установки тимпаностомических трубок для уменьшения потребности в них. для системных антибиотиков в пользу наблюдения или местных антибиотиков при трубной оторее. 8,10 Тем не менее, тимпаностомические трубки могут увеличить риск долгосрочных аномалий барабанной перепонки и снижения слуха по сравнению с медикаментозной терапией. 33 Другие стратегии могут помочь предотвратить рецидив (Таблица 4) . 34–37
| Проверка на невыявленные аллергии, приводящие к хронической ринорее |
| Устранение подпорок для бутылочек и пустышек 34 |
| Устранение пассивного курения 35 |
| Плановая иммунизация пневмококковой конъюгированной вакциной и противогриппозной вакциной 36 |
| Использовать ксилитовую резинку у соответствующих детей (две штуки, не менее пяти минут пять раз в день после еды) 10 2 7 3 пять раз в день после еды и жевать в течение не менее 10 |
Предполагается, что пробиотики, особенно у младенцев, снижают частоту инфекций в течение первого года жизни. Хотя имеющиеся данные не продемонстрировали, что пробиотики предотвращают респираторные инфекции, 38 Пробиотики не вызывают побочных эффектов, и их не следует препятствовать. Антибиотикопрофилактика не рекомендуется. 8
Хотя имеющиеся данные не продемонстрировали, что пробиотики предотвращают респираторные инфекции, 38 Пробиотики не вызывают побочных эффектов, и их не следует препятствовать. Антибиотикопрофилактика не рекомендуется. 8
Управление OME обобщено в таблице 5 . 11 Двумя редкими осложнениями OME являются преходящая потеря слуха, потенциально связанная с задержкой речи, и хроническое анатомическое повреждение барабанной перепонки, требующее реконструктивной хирургии. 11 Детей следует проверять на предмет задержки речи при каждом посещении. Если очевидна задержка развития или аномалии структур среднего уха, ребенка следует направить к отоларингологу. 11 Антибиотики, деконгестанты и назальные стероиды не ускоряют выведение жидкости из среднего уха и не рекомендуются. 11,39
| По возможности оценивайте барабанные перепонки при каждом посещении здорового ребенка и больного; при возможности выполните пневматическую отоскопию или тимпанометрию (рассмотрите возможность удаления ушной серы) |
| Если есть вероятность транзиторного выпота, повторное обследование каждые три месяца, включая скрининг задержки речи; если нет анатомических повреждений или признаков развития или поведенческих осложнений, продолжайте наблюдение с интервалом от трех до шести месяцев; при подозрении на осложнения обратиться к отоларингологу |
| При наличии выпота, связанного с анатомическими повреждениями, такими как адгезивный средний отит или ретракционные карманы, повторите обследование через четыре-шесть недель; если аномалия сохраняется, обратитесь к отоларингологу |
| Антибиотики, деконгестанты и назальные стероиды не показаны |
Тимпаностомические трубки подходят для детей в возрасте от шести месяцев до 12 лет, у которых был двусторонний OME в течение трех месяцев или дольше с документально подтвержденными нарушениями слуха, или для детей с рецидивирующим ОСО, у которых в то время были признаки экссудата среднего уха оценки для трубки кандидата. Трубки не показаны детям с единичным эпизодом ОМО продолжительностью менее трех месяцев или детям с рецидивирующим ОСО, у которых на момент оценки кандидата на трубку нет выпота в среднем ухе ни в одном из ушей. Детей с хроническим OME, которым не устанавливали трубки, следует повторно обследовать каждые три-шесть месяцев, пока не прекратится выпот, не будет обнаружена потеря слуха или не возникнут подозрения на структурные аномалии барабанной перепонки или среднего уха. 40
Трубки не показаны детям с единичным эпизодом ОМО продолжительностью менее трех месяцев или детям с рецидивирующим ОСО, у которых на момент оценки кандидата на трубку нет выпота в среднем ухе ни в одном из ушей. Детей с хроническим OME, которым не устанавливали трубки, следует повторно обследовать каждые три-шесть месяцев, пока не прекратится выпот, не будет обнаружена потеря слуха или не возникнут подозрения на структурные аномалии барабанной перепонки или среднего уха. 40
Детей с тимпаностомическими трубками и острой неосложненной отореей следует лечить местными антибиотиками, а не пероральными антибиотиками. Обычные профилактические меры предосторожности при использовании воды, такие как беруши, повязки на голову или отказ от плавания, не являются необходимыми для детей с тимпаностомическими трубками. 40
Маленькие дети подвергаются повышенному риску тяжелых последствий гнойного ОСО. Патогены среднего уха, обнаруживаемые у новорожденных в возрасте до двух недель, включают стрептококки группы В, грамотрицательные кишечные бактерии и Хламидия трахоматис . 41 Лихорадящие новорожденные в возрасте до двух недель с явным ОСО должны пройти полное обследование на сепсис, которое показано любому лихорадящему новорожденному. 41 Эмпирический амоксициллин допустим для младенцев старше двух недель с инфекцией верхних дыхательных путей и ОСО, которые в остальном здоровы. 42
Патогены среднего уха, обнаруживаемые у новорожденных в возрасте до двух недель, включают стрептококки группы В, грамотрицательные кишечные бактерии и Хламидия трахоматис . 41 Лихорадящие новорожденные в возрасте до двух недель с явным ОСО должны пройти полное обследование на сепсис, которое показано любому лихорадящему новорожденному. 41 Эмпирический амоксициллин допустим для младенцев старше двух недель с инфекцией верхних дыхательных путей и ОСО, которые в остальном здоровы. 42
Существует мало опубликованной информации по лечению среднего отита у взрослых. Взрослые с впервые возникшим односторонним, рецидивирующим ОСО (более двух эпизодов в год) или персистирующим ОМО (более шести недель) должны пройти дополнительное обследование, чтобы исключить серьезное основное заболевание, такое как механическая обструкция, которая в редких случаях вызвана карцинома носоглотки. Изолированный ОСО или транзиторный ОМЕ могут быть вызваны дисфункцией евстахиевой трубы вследствие вирусной инфекции верхних дыхательных путей; однако взрослых с рецидивирующим ОСО или персистирующим ОМО следует направлять к отоларингологу.
Источники данных: Мы рассмотрели обновленный отчет Агентства медицинских исследований и доказательств качества по лечению острого среднего отита, который включал систематический обзор литературы по июль 2010 г. Мы провели поиск в Medline литературы, опубликованной с 1 июля 2010 г. , используя ключевые слова человек, английский язык, рекомендации, контролируемые испытания и когортные исследования. Поиск проводился с использованием следующих терминов: средний отит с выпотом или серозным выпотом, рецидивирующий средний отит, острый средний отит, средний отит у детей 0–4 недель, средний отит у взрослых, средний отит и скрининг задержки речи, пробиотические бактерии после антибиотиков. Даты поиска: октябрь 2011 г. и 14 августа 2013 г.
ПРИМЕЧАНИЕ РЕДАКТОРА: Эта статья частично основана на общеучрежденческом руководстве, разработанном в Мичиганском университете. В рамках процесса разработки руководства авторы этой статьи, в том числе представители первичной и специализированной медицинской помощи, собрались для обзора современной литературы и выработки рекомендаций по диагностике и лечению среднего отита и среднего отита с выпотом в первичной медико-санитарной помощи.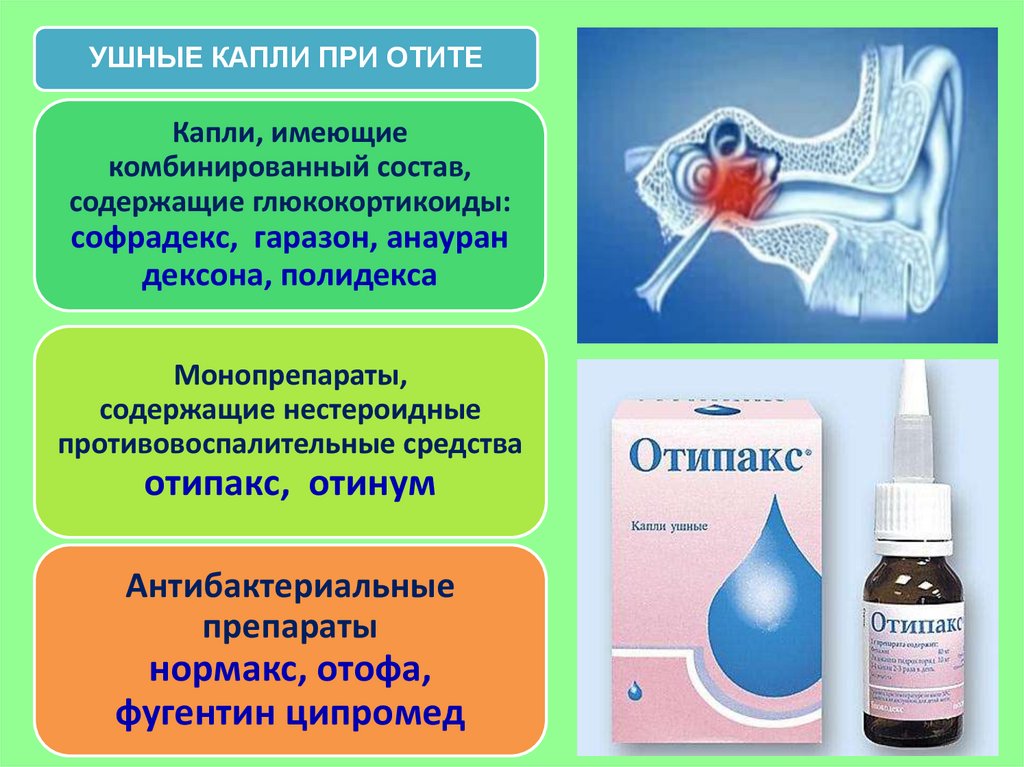
КАЛЯНАКРИШНАН РАМАКРИШНАН, доктор медицины, FRCSE, РОНДА А. СПАРКС, доктор медицины, И УЭЙН Э. БЕРРИХИЛЛ, доктор медицины
Диагностические критерии острого среднего отита включают быстрое появление симптомов, выпот в среднем ухе, а также признаки и симптомы воспаления среднего уха. Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis являются наиболее распространенными бактериальными изолятами из жидкости среднего уха у детей с острым средним отитом. Лихорадка, оталгия, головная боль, раздражительность, кашель, ринит, вялость, анорексия, рвота, диарея и подергивание ушей являются обычными, но неспецифическими симптомами.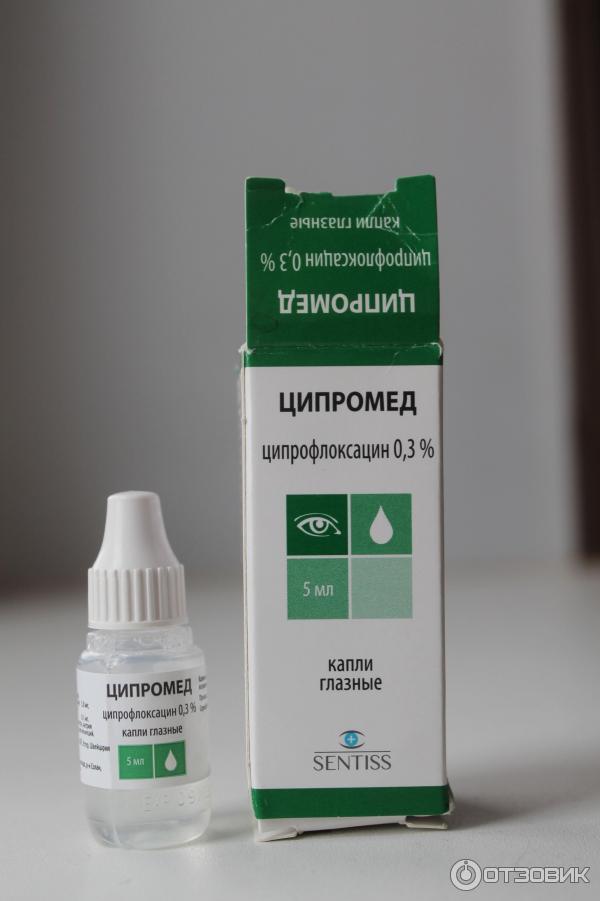 Обнаружение выпота в среднем ухе с помощью пневматической отоскопии является ключевым в постановке диагноза. Наблюдение является приемлемым вариантом у здоровых детей с легкими симптомами. Антибиотики рекомендуются всем детям младше шести месяцев, детям от шести месяцев до двух лет, если диагноз установлен, и детям с тяжелой инфекцией. Амоксициллин в высоких дозах (от 80 до 90 мг на кг в сутки) рекомендуется в качестве терапии первой линии. Антибиотики-макролиды, клиндамицин и цефалоспорины являются альтернативой у детей, чувствительных к пенициллину, и у детей с резистентными инфекциями. Пациенты, которые не реагируют на лечение, должны быть повторно обследованы. Проверка слуха и языка рекомендуется детям с подозрением на потерю слуха или стойкий выпот в течение как минимум трех месяцев, а также детям с проблемами развития.
Обнаружение выпота в среднем ухе с помощью пневматической отоскопии является ключевым в постановке диагноза. Наблюдение является приемлемым вариантом у здоровых детей с легкими симптомами. Антибиотики рекомендуются всем детям младше шести месяцев, детям от шести месяцев до двух лет, если диагноз установлен, и детям с тяжелой инфекцией. Амоксициллин в высоких дозах (от 80 до 90 мг на кг в сутки) рекомендуется в качестве терапии первой линии. Антибиотики-макролиды, клиндамицин и цефалоспорины являются альтернативой у детей, чувствительных к пенициллину, и у детей с резистентными инфекциями. Пациенты, которые не реагируют на лечение, должны быть повторно обследованы. Проверка слуха и языка рекомендуется детям с подозрением на потерю слуха или стойкий выпот в течение как минимум трех месяцев, а также детям с проблемами развития.
Острый средний отит, вирусная или бактериальная инфекция среднего уха, является наиболее распространенной инфекцией, при которой детям в США назначают антибиотики. 1,2 Прямые и косвенные затраты на лечение и потери времени в школе и на работе из-за острого среднего отита в 1995 г. составили почти 3 миллиарда долларов. 3 Острый средний отит чаще всего встречается в возрасте от шести до 24 месяцев; к трем годам диагноз ставится более чем у 80 процентов детей. 4
1,2 Прямые и косвенные затраты на лечение и потери времени в школе и на работе из-за острого среднего отита в 1995 г. составили почти 3 миллиарда долларов. 3 Острый средний отит чаще всего встречается в возрасте от шести до 24 месяцев; к трем годам диагноз ставится более чем у 80 процентов детей. 4
Средний отит с выпотом — это выпот в среднем ухе при отсутствии острой инфекции. Ежегодно в США регистрируется около 2,2 миллиона случаев среднего отита с выпотом. 5 Хронический гнойный средний отит — это персистирующая инфекция, приводящая к перфорации барабанной перепонки. 6 В этой статье будут рассмотрены последние данные, в том числе научно обоснованные рекомендации Американской академии педиатрии и Американской академии семейных врачей по диагностике и лечению острого среднего отита и среднего отита с выпотом. 1,5
| Клиническая рекомендация | Рейтинг данных | Список литературы |
|---|---|---|
Диагностика Являясь по сравнению с опозданием. Идентификация. Идентификация. Идентификация. Идентификация. Идентификация. Идентификация. Идентификация. Симпатичные знаки. Идентификация. Идентификация. Симпатичные знаки. Идентификация. Идентификация. Идентификация. воспаления среднего уха. Идентификация. Идентификация. Идентификация. Идентификация. Идентификация. Идентификация. Идентификация. Симпатичные знаки. Идентификация. Идентификация. Симпатичные знаки. Идентификация. Идентификация. Идентификация. воспаления среднего уха. | C | 1 |
| Детям с острым средним отитом или средним отитом с выпотом не следует назначать антигистаминные и противоотечные средства. | B | 5 , 22 |
| Наблюдение без антибактериальной терапии возможно у некоторых детей с острым средним отитом. | B | 1 , 22 |
| Амоксициллин в дозе от 80 до 90 мг/кг в день должен быть антибиотиком первой линии для большинства детей с острым средним отитом. | B | 1 |
Пациентов со средним отитом, которые не реагируют на первоначальный вариант лечения в течение 48–72 часов, следует повторно обследовать для подтверждения диагноза. Если диагноз подтверждается, антибиотики должны быть начаты у пациентов, для которых антибиотики изначально были отложены, а пациентам, уже принимающим антибиотик, следует назначить другой антибиотик. Если диагноз подтверждается, антибиотики должны быть начаты у пациентов, для которых антибиотики изначально были отложены, а пациентам, уже принимающим антибиотик, следует назначить другой антибиотик. | С | 1 |
Генетические, инфекционные, иммунологические факторы и факторы окружающей среды предрасполагают детей к ушным инфекциям (Таблица 1) . 4,7 В большинстве случаев аллергия или инфекция верхних дыхательных путей вызывают гиперемию и отек слизистой оболочки носа, носоглотки и евстахиевой трубы. Непроходимость на перешейке евстахиевой трубы (то есть в самой узкой части) приводит к скоплению секрета среднего уха; вторичная бактериальная или вирусная инфекция выпота вызывает нагноение и признаки острого среднего отита. 8 Выпот может сохраняться в течение недель или месяцев после исчезновения инфекции. 4 Средний отит с выпотом может возникать спонтанно в результате дисфункции евстахиевой трубы или как воспалительная реакция после острого среднего отита. 5
5
| Фактор | Комментарии |
|---|---|
| Возраст | Максимальная заболеваемость в возрасте от шести до 24 месяцев; евстахиева труба в этом возрасте короче и менее изогнута. Недоразвитие физиологических и иммунологических реакций на инфекцию у детей |
| Грудное вскармливание | Грудное вскармливание в течение как минимум трех месяцев является защитным; этот эффект может быть связан с положением, сохраняемым во время грудного вскармливания, сосательными движениями и защитными факторами в грудном молоке |
| Посещение детских садов* | Контакт с несколькими детьми и воспитателями способствует распространению бактериальных и вирусных патогенов |
| Этническая принадлежность* | Дети коренных американцев, жителей Аляски и канадских инуитов имеют повышенную заболеваемость |
| Воздействие сигаретного дыма | Повышенная заболеваемость из-за сигаретного дыма и загрязнения воздуха, особенно если курят родители неэффективности лечения антибиотиками |
| Использование пустышки | Повышение заболеваемости |
| Предшествующее применение антибиотиков* | Повышенный риск неэффективности лечения антибиотиками |
| Предыдущая среда Отита* | Повышенный риск недостаточности лечения антибиотиками |
| сезон* | Увеличение заболеваемости осенью и зимой |
под патологией. Синдром Дауна Синдром Дауна |
Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis являются наиболее распространенными бактериальными изолятами из жидкости среднего уха у детей с острым средним отитом (табл. 2 4,6–10 ). 8–10 Устойчивый к пенициллину S. pneumoniae является наиболее частой причиной рецидивирующего и персистирующего острого среднего отита. 7
| Organism | Frequency (%) | Comments |
|---|---|---|
| Acute otitis media | ||
| Streptococcus pneumoniae* | 40–50 | Наиболее распространенные патогены-серотипы 19F, 23F, 14, 6B, 6A, 19A и 9V |
| Haemophilus influenzae* | 30-40 | почти один. |
| Moraxella catarrhalis* | От 10 до 15 | Большинство вырабатывают β-лактамазу Чаще сочетается с перфорацией барабанной перепонки и мастоидитом |
| Staphylococcus aureus* | Rare | More common in chronic infection |
| Anaerobic organisms | Rare | More common in chronic infection |
| Gram-negative bacilli | — | In newborns |
| Вирусы | Менее 10 | Респираторно-синцитиальный вирус, аденовирус, риновирус или вирус гриппа могут действовать совместно с бактериями. Коинфекция бактериями присутствует более чем у 40% детей с вирусным острым средним отитом |
| Другое | Редко | Mycoplasma pneumoniae, Chlamydia pneumoniae, Chlamydia trachomatis (у детей младше шести месяцев), Mycobacterium tuberculosis (в развивающихся странах), паразитарные инфекции (например, например, кандидоз, аспергиллез, бластомикоз) |
| Хронический гнойный средний отит | ||
| Аэробные микроорганизмы | — | Pseudomonas aeruginosa, Proteus mirabilis, S. aureus, Streptococcus pyogenes, Escherichia coli , or Klebsiella species aureus, Streptococcus pyogenes, Escherichia coli , or Klebsiella species |
| Anaerobic organisms | — | Bacteroides, Peptostreptococcus , or Propionibacterium species |
Диагностические критерии острого среднего отита включают быстрое появление симптомов, выпот в среднем ухе, а также признаки и симптомы воспаления среднего уха (Таблица 3 1,2,6,7,11 ). 1 Неспецифические симптомы острого среднего отита (например, лихорадка, головная боль, раздражительность, кашель, ринит, вялость, анорексия, рвота, диарея, подергивание ушей) часто встречаются у младенцев и детей младшего возраста. Оталгия реже встречается у детей младше двух лет и чаще встречается у подростков и взрослых. 4 Острый средний отит нельзя надежно отличить от инфекции верхних дыхательных путей только на основании симптомов. 10 Однако оталгия, трение или дергание за уши и подозрение родителей на средний отит имеют положительное отношение правдоподобия (LR+) 3,0 или более и являются умеренно полезными для принятия решения в диагнозе ( Таблица 4 12–16 ). 12,13
10 Однако оталгия, трение или дергание за уши и подозрение родителей на средний отит имеют положительное отношение правдоподобия (LR+) 3,0 или более и являются умеренно полезными для принятия решения в диагнозе ( Таблица 4 12–16 ). 12,13
| Тип | Диагностические критерии | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Острый средний отит | 0 8 Острое начало 70642 и||||||||||
| Выпот в среднем ухе, проявляющийся выпячиванием барабанной перепонки, ограниченной или отсутствующей подвижностью перепонки, уровнем воздуха и жидкости за перепонкой | ||||||||||
| Персистирующий острый средний отит | Персистирующие признаки инфекции среднего уха во время лечения антибиотиками | |||||||||
| или | ||||||||||
| Рецидив в течение одного месяца после окончания лечения | ||||||||||
| Рецидивирующее Острый Отит средосе | Жидкость за барабанной перепонкой при отсутствии признаков острого воспаления | |||||||||
| Хронический средний отит с выпотом | Стойкая жидкость за неповрежденной барабанной перепонкой при отсутствии острой инфекции | |||||||||
| Хронический гнойный средний отит | Персистирующее воспаление среднего уха или сосцевидного отростка | |||||||||
| Рецидивирующая или персистирующая оторея через перфорацию барабанной перепонки | ||||||||||
| Клинический признак | Чувствительность (%) | Специфичность (%) | LR+* 9 0 0 0 2 9 00006 –† | |||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Signs | ||||||||||
| Bulging tympanic membrane 14 | 61 | 97 | 20. 3 3 | 0.4 | ||||||
| Cloudy tympanic membrane 14 | 81 | 95 | 16,2 | 0,2 | ||||||
| . Нарушение мобильности байнической мембраны 14 | 98 | 79 | 4.7 | 0,03777774.7 | 0,03777777.0019 | Symptoms | ||||
| Parental suspicion of otitis media 12 | 70 | 80 | 3.4 | 0.4 | ||||||
| Pulling at or rubbing the ear 13 | 42 | 87 | 3,3 | 0,7 | ||||||
| Otalgia 13 | 54 | 3,0 | 0,6 | |||||||
| 0,6 | ||||||||||
. 0642 55 0642 55 | 69 | 1.8 | 0.7 | |||||||
| Rhinitis 13 | 75 | 43 | 1.3 | 0.6 | ||||||
| Poor appetite 13 | 36 | 66 | 1.1 | 1.0 | ||||||
| Cough 13 | 47 | 45 | 0.9 | 1.2 | ||||||
| Fever 13 | 40 | 48 | 0.8 | 1.2 | ||||||
| Diagnostic methods | ||||||||||
| Acoustic reflectometry 16 | 65 to 97 | 85 to 99 | ||||||||
| Pneumatic otoscopy 15 | 94 | 81 | ||||||||
| Переносная тимпанометрия 15 | 89 | 58 | ||||||||
| от 49 до 94 | ||||||||||
Обнаружение выпота в среднем ухе с помощью пневматической отоскопии является ключевым в постановке диагноза острого среднего отита. Барабанная перепонка в норме выпуклая, подвижная, полупрозрачная, интактная; нормальный цвет и подвижность мембраны указывают на то, что средний отит маловероятен (отрицательное отношение правдоподобия [LR–], 0,03). 10 Выпячивание мембран значительно увеличивает вероятность отита (LR+, 20,3), так же как и нарушение подвижности мембраны (LR+, 4,7) и отчетливо красная мембрана (LR+, 2,6), хотя и в меньшей степени. 14
Барабанная перепонка в норме выпуклая, подвижная, полупрозрачная, интактная; нормальный цвет и подвижность мембраны указывают на то, что средний отит маловероятен (отрицательное отношение правдоподобия [LR–], 0,03). 10 Выпячивание мембран значительно увеличивает вероятность отита (LR+, 20,3), так же как и нарушение подвижности мембраны (LR+, 4,7) и отчетливо красная мембрана (LR+, 2,6), хотя и в меньшей степени. 14
Применение пневматической отоскопии с тимпанометрией повышает точность диагностики. Ручной тимпанометр регистрирует податливость барабанной перепонки и предоставляет количественную информацию о структурной функции и наличии выпота в среднем ухе. 15 Уплощенная кривая с низкой статической проводимостью (кривая типа B) указывает на выпот в среднем ухе; сильно отрицательное давление в среднем ухе (кривая типа С) указывает на втянутую барабанную перепонку; и очень положительное пиковое давление соответствует вздутию мембраны 15 (рис. 1) . Акустическая рефлектометрия обнаруживает жидкость в среднем ухе путем анализа спектрального градиента звука, отраженного от барабанной перепонки. 16
1) . Акустическая рефлектометрия обнаруживает жидкость в среднем ухе путем анализа спектрального градиента звука, отраженного от барабанной перепонки. 16
Тимпаноцентез с последующей аспирацией и посевом образцов жидкости из среднего уха полезен у детей с интоксикацией, неэффективным многократным курсом антибиотиков или с иммунодефицитом. 4 Хотя отрицательные результаты посева носоглотки хорошо коррелируют с отрицательными посевами жидкости среднего уха, их обычно не рекомендуют. 17
Хронический гнойный средний отит проявляется стойкой или рецидивирующей отореей через перфорацию барабанной перепонки (активный) или сухой, но постоянной перфорацией барабанной перепонки (неактивный). 6 Другие признаки включают утолщенную зернистую слизистую оболочку, полипы и холестеатому в среднем ухе. 18 Аэробные и анаэробные бактерии могут попасть в среднее ухо через перфорацию. 6 Редко, виды Pseudomonas могут вызывать глубокие деструктивные инфекции среднего уха и сосцевидного отростка. Диагноз ставят на основании анамнеза и результатов осмотра, в том числе отоскопии. При обследовании могут быть обнаружены другие очаги инфекции, требующие лечения (например, нос, околоносовые пазухи, легкие, глотка). Тщательная очистка уха полезна для визуализации барабанной перепонки и аттика, а также для исключения холестеатомы. 19
Диагноз ставят на основании анамнеза и результатов осмотра, в том числе отоскопии. При обследовании могут быть обнаружены другие очаги инфекции, требующие лечения (например, нос, околоносовые пазухи, легкие, глотка). Тщательная очистка уха полезна для визуализации барабанной перепонки и аттика, а также для исключения холестеатомы. 19
Цели лечения острого среднего отита включают устранение симптомов и снижение частоты рецидивов. 20 У большинства детей с острым средним отитом (от 70 до 90 процентов) наступает спонтанное разрешение в течение 7-14 дней; следовательно, антибиотики не следует изначально назначать всем детям. 21,22 Отсрочка антибактериальной терапии у отдельных пациентов снижает связанные с лечением затраты и побочные эффекты, а также сводит к минимуму появление резистентных штаммов. 23
Симптоматическое лечение . Лечение боли важно в первые два дня после постановки диагноза. Варианты включают ацетаминофен (15 мг на кг каждые четыре-шесть часов) и ибупрофен (мотрин; 10 мг на кг каждые шесть часов). 24 Отическая суспензия антипирин/бензокаин (Ауральган) может использоваться для местного обезболивания (Таблица 5) . 1,5,25
Варианты включают ацетаминофен (15 мг на кг каждые четыре-шесть часов) и ибупрофен (мотрин; 10 мг на кг каждые шесть часов). 24 Отическая суспензия антипирин/бензокаин (Ауральган) может использоваться для местного обезболивания (Таблица 5) . 1,5,25
| Агент | Дозировка | Комментарии |
|---|---|---|
| Антимикробий * | ||
| Амоксициллин | 80 до 90 мг на кг на кг. Безопасный, эффективный и недорогой | |
| Амоксициллин/клавуланат (Аугментин) | 90 мг амоксициллина на кг в день; 6,4 мг клавуланата на кг в день, перорально в два приема | Препарат второго ряда. Для пациентов с рецидивирующим или персистирующим острым средним отитом, принимающих профилактически амоксициллин, принимавших антибиотики в течение предыдущего месяца, а также имеющих сопутствующий гнойный конъюнктивит |
| Азитромицин (одна доза; зитромакс) | 30 мг на кг, перорально | Для пациентов с аллергией на пенициллин. Одна доза так же эффективна, как и более длительные курсы Одна доза так же эффективна, как и более длительные курсы |
| Азитромицин (трехдневный курс; Zithromax Tripak) | 20 мг/кг один раз в день, перорально | Для пациентов с рецидивирующим острым средним отитом |
| дневной курс; Zithromax Z-pak) | 5–10 мг/кг один раз в день, перорально | Для пациентов с аллергией на пенициллин (гиперчувствительность 1-го типа) |
| Цефдинир (Омницеф) | 14 мг на кг в день, перорально в один или два приема | Для пациентов с аллергией на пенициллин, за исключением пациентов с крапивницей или анафилаксией к пенициллину (т. е. гиперчувствительность 1-го типа) |
| Цефподоксим (Вантин) | 30 мг на кг один раз в день, перорально ) | |
| Цефтриаксон (роцефин) | 50 мг на кг один раз в день внутримышечно или внутривенно. Одна доза при начальном эпизоде среднего отита, три дозы при рецидивирующих инфекциях Одна доза при начальном эпизоде среднего отита, три дозы при рецидивирующих инфекциях | Для пациентов с аллергией на пенициллин, персистирующим или рецидивирующим острым средним отитом или рвотой |
| Цефуроксим (цефтин) | 30 мг на кг в день, перорально в два приема | Для пациентов с аллергией на пенициллин, за исключением пациентов с крапивницей или анафилаксией на пенициллин (т.е. с гиперчувствительностью 1 типа) |
| Кларитромицин (биаксин) | 15 мг на кг в день, перорально в три приема | Для пациентов с аллергией на пенициллин (гиперчувствительность 1 типа). Может вызывать раздражение желудочно-кишечного тракта |
| Клиндамицин (клеоцин) | 30–40 мг на кг в день, перорально в четыре приема | Для пациентов с аллергией на пенициллин (гиперчувствительность 1-го типа) |
| Ciprofloxacin/hydrocortisone (Cipro HC Otic) | 3 drops twice daily | — |
| Hydrocortisone/neomycin/polymyxin B (Cortisporin Otic) | 4 drops three to four times daily | — |
| OfLoxacin (Floxin Otic) | 5 капель два раза в день (10 капель у пациентов старше 12 лет) | - |
| Анальгетики | ||
| Acetaminophen | 9037||
| Acetaminophen | 9037||
| Acetaminophen | ||
| — | ||
| Antipyrine/benzocaine (Auralgan) | 2 to 4 drops three to four times daily | — |
| Ibuprofen (Motrin) | 10 mg per kg every six hours | — |
| Наркотики | Варьируется | Может вызывать желудочно-кишечные расстройства, угнетение дыхания, изменение психического состояния и запор |
Антигистаминные препараты могут помочь при назальной аллергии, но они могут пролонгировать выпот в среднем ухе. 26 Пероральные деконгестанты могут быть использованы для облегчения заложенности носа. Однако ни антигистаминные препараты, ни деконгестанты не улучшают заживление и не минимизируют осложнения острого среднего отита, и их обычно не рекомендуют. 27 Использование кортикостероидов не приносит пользы при остром среднем отите. 26
Антибиотики . Метаанализ рандомизированных исследований показал, что антибиотики наиболее эффективны у детей младше двух лет с двусторонним острым средним отитом и у детей с острым средним отитом и отореей. 28 Антибиотики рекомендуются для всех детей младше шести месяцев, для детей в возрасте от шести месяцев до двух лет, когда диагноз установлен, и для всех детей старше двух лет с тяжелой инфекцией (определяемой как умеренная или тяжелая оталгия или температура выше чем 102,2° F [39° C]). 1 Применение антибиотиков может быть отложено у здоровых в других отношениях детей в возрасте от шести месяцев до двух лет с легким отитом, у которых диагноз неясен, и у детей старше двух лет с легкими симптомами или у которых диагноз неясен (Рисунок 2) . 1,5 Если выбран этот вариант, обязательно наличие надежного опекуна, который будет наблюдать за ребенком, распознавать признаки серьезного заболевания и иметь возможность беспрепятственного доступа к медицинской помощи.
Набор антибиотиков . Высокие дозы амоксициллина (от 80 до 90 мг/кг в сутки, разделенные на две суточные дозы в течение 10 дней) рекомендуются в качестве антибактериальной терапии первой линии у детей с острым средним отитом. 1,24 У детей старше шести лет с заболеванием легкой и средней степени тяжести достаточен пяти-семидневный курс. 1 Амоксициллин эффективен, безопасен и относительно недорог, и он имеет узкий микробиологический спектр. 29 Терапия первой линии амоксициллином не рекомендуется детям с сопутствующим гнойным конъюнктивитом, после антибиотикотерапии в течение предшествующего месяца, детям, принимающим амоксициллин в качестве химиопрофилактики рецидивирующего острого среднего отита или инфекции мочевыводящих путей, а также детям с аллергией на пенициллин.
Цефалоспорины могут использоваться у детей с аллергией на пенициллин, если в анамнезе нет крапивницы или анафилаксии на пенициллин. Если в анамнезе имеется пенициллиноиндуцированная крапивница или анафилаксия, можно использовать макролиды (например, азитромицин [Зитромакс], кларитромицин [Биаксин]) или клиндамицин [Клеоцин]. Однократная доза парентерального цефтриаксона (роцефин, 50 мг на кг массы тела) может быть полезна у детей с рвотой или у детей, которым трудно соблюдать режим лечения. 1 Однократная доза азитромицина безопасна и эффективна при неосложненном остром среднем отите и хорошо сравнима с более длительными курсами азитромицина или других антибиотиков. 30
Персистирующий острый средний отит . Если в течение 48–72 часов клинического улучшения не наступает, пациент должен пройти повторное обследование для подтверждения диагноза, исключения других причин заболевания и начала антибактериальной терапии у пациентов, получающих только симптоматическое лечение. Пациентов, которые уже принимают антибиотики, следует перевести на терапию второй линии. 1 Варианты включают высокие дозы амоксициллина/клавуланата (аугментин), цефалоспорины и макролиды. Парентеральный цефтриаксон, вводимый ежедневно в течение трех дней, полезен у детей с рвотой или резистентностью к амоксициллину/клавуланату. Для детей, которые не реагируют на антибиотики второго ряда, подходящими вариантами являются клиндамицин и тимпаноцентез. Хотя левофлоксацин (левахин) не одобрен для применения у детей, он эффективен у детей с персистирующим или рецидивирующим острым средним отитом. 31
Компьютерная томография (КТ) полезна при подозрении на рост кости. Магнитно-резонансная томография превосходит КТ в оценке потенциальных внутричерепных осложнений. 32
Рецидивирующий острый средний отит . Большинство детей с рецидивирующим острым средним отитом выздоравливают при выжидательной тактике. 20 Хотя профилактика антибиотиками может снизить частоту рецидивов, не существует общепринятых рекомендаций по выбору антибиотиков или продолжительности профилактики. 33 Сведение к минимуму факторов риска (например, воздействие сигаретного дыма, использование пустышки, кормление из бутылочки, посещение детского сада) снижает частоту рецидивов. Гептавалентная пневмококковая вакцина (Превнар) снижает заболеваемость острым средним отитом, но не снижает частоту рецидивов.
Стойкий выпот в среднем ухе после разрешения острого среднего отита не указывает на неэффективность лечения и требует только наблюдения и подтверждения. Факторы риска персистирующего острого среднего отита с выпотом включают потерю слуха более 30 дБ, предшествующую установку тимпаностомической трубки, гипертрофию аденоидов и начало заболевания летом или осенью. 34
В период наблюдения возможно проведение клинического осмотра, пневматической отоскопии и тимпанометрии. 5 Антигистаминные и противоотечные средства не играют роли; побочные эффекты включают бессонницу, гиперактивность, сонливость, изменения поведения и лабильное артериальное давление. 5 Пероральные и местные интраназальные кортикостероиды отдельно или в комбинации с антибиотиком вызывают более быстрое краткосрочное разрешение среднего отита с выпотом, но нет доказательств долгосрочной пользы. 35 Аутоинфляция (т. е. открытие евстахиевой трубы путем повышения интраназального давления) полезна у детей старшего возраста с персистирующим острым средним отитом с выпотом, которые могут выполнить пробу Вальсальвы. 36
Детей старше двух лет, у которых средний отит с выпотом и нет нарушений развития, необходимо осматривать с интервалом от трех до шести месяцев до исчезновения выпота, выявления потери слуха или структурных аномалий барабанной перепонки или среднего уха подозреваются. 5 Проверка слуха и языка рекомендуется пациентам с подозрением на потерю слуха или стойкий выпот в течение как минимум трех месяцев или при выявлении проблем развития. Могут наблюдаться дети с потерей слуха 20 дБ или менее, у которых нет речи, языка или проблем в развитии. Лица с потерей слуха от 21 до 39 дБ могут быть осмотрены или направлены на операцию, а лица с потерей слуха 40 дБ и более должны быть направлены на операцию. 5
Тимпаностомия с введением вентиляционной трубки является предпочтительной начальной процедурой. Мета-анализ рандомизированных контролируемых исследований, оценивающих влияние вентиляции на слух, продолжительность выпота, развитие речи, когнитивные функции, поведение и качество жизни, показывает, что преимущества у детей в лучшем случае незначительны. 37,38 Вентиляционные трубки могут быть более полезными для детей младшего возраста в среде с высокой инфекционной нагрузкой (например, дети, посещающие детский сад), а также для детей старшего возраста с потерей слуха 25 дБ или выше на оба уха в течение как минимум 12 недель. 37 Аденоидэктомия может быть рассмотрена у детей с рецидивирующим средним отитом с выпотом после тимпаностомии (от 20 до 50 процентов детей), если присутствует хронический аденоидит или если гипертрофия аденоидов вызывает заложенность носа. 5 Тонзиллэктомия не улучшает результаты. Осложнения тимпаностомии включают транзиторную и стойкую оторею, тимпаносклероз, атрофию, перфорацию барабанной перепонки и холестеатому. 39 Легкая кондуктивная тугоухость также может возникать в результате изменений барабанной перепонки. Местные антибиотики (например, хинолоны, аминогликозиды, полимиксины) более эффективны, чем системные антибиотики, в лечении инфекции у пациентов с хроническим гнойным средним отитом; топические хинолоны являются предпочтительными.
6 Нехинолоновые антибиотики могут вызывать ототоксичность и вестибулярную дисфункцию, но эти осложнения маловероятны при кратковременном применении. 39 Пероральные или парентеральные антибиотики полезны у пациентов с системным сепсисом или неадекватным ответом на местные антибиотики. Их следует выбирать на основе результатов посева и чувствительности. Тимпанопластика (с использованием трансплантата из мягких тканей) с реконструкцией цепи слуховых косточек, если необходимо, является вариантом лечения пациентов с хронической перфорацией и тугоухостью. Мастоидэктомия часто рекомендуется пациентам с хроническим мастоидитом.
Общая частота осложнений среднего отита чрезвычайно низка; подвисочные и внутричерепные осложнения возникают у одного на 100 000 детей и у одного на 300 000 взрослых в год. 40,41 У пациентов с выпотом в среднем ухе может наблюдаться стойкая или флуктуирующая кондуктивная тугоухость (потеря около 25 дБ). 4 Дети с хроническим выпотом в среднем ухе получают более низкие баллы по тестам речи, языка и когнитивных способностей. 42 Центральная перфорация барабанной перепонки может вызвать хроническую инфекцию среднего уха и сосцевидного отростка. Острый мастоидит (т. е. гной в воздушных ячейках сосцевидного отростка) может разрушать кость, образуя подкожное скопление гноя (абсцесс Бецольда). Сплошное распространение или гематогенное заражение может поражать внутреннее ухо, каменистую часть височной кости, мозговые оболочки и головной мозг. Мастоидит и внутричерепные осложнения острого среднего отита чаще встречаются в развивающихся странах, где люди имеют ограниченный доступ к медицинской помощи. 4
Кондуктивная тугоухость легкой и средней степени тяжести встречается у половины детей с хроническим гнойным средним отитом, также могут развиваться внечерепные и внутричерепные осложнения. Менингит является наиболее серьезным внутричерепным осложнением.