2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
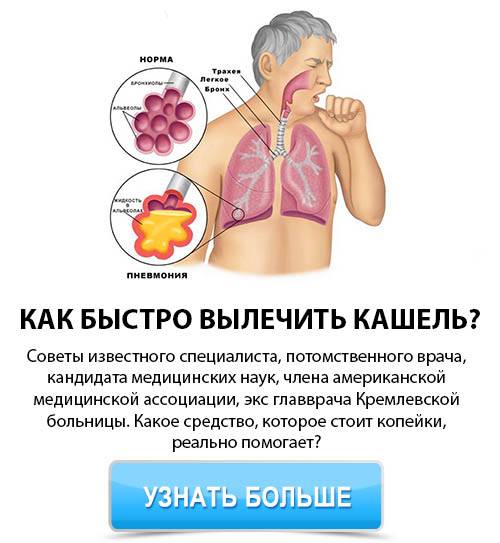
Кашель мешает свободно дышать, спать и сказывается на работоспособности. Этот симптом настолько ухудшает качество жизни, что занимает ведущее место среди причин обращения за медицинской помощью в поликлинику1. В статье расскажем, почему возникает влажный кашель, и когда от него можно избавиться самостоятельно, а когда лучше обратиться к врачу.
Кашель — это защитный рефлекс, позволяющий очистить дыхательные пути. Часто он возникает в ответ на раздражение кашлевых рецепторов, расположенных в полости носа, глотки, трахеи, бронхов. Реже — из-за раздражения блуждающего нерва, ветви которого идут к наружному уху, надгортаннику, плевре, диафрагме, пищеводу и перикарду — внешней оболочке сердца. Раздражителем могут выступать перепады температуры, посторонние предметы, химические вещества, воспаление.
Если при кашле выделяется мокрота — его считают влажным. Мокрота образуется в ответ на воспаление, когда бокаловидные клетки эпителия дыхательных путей начинают вырабатывать повышенное количество слизи2. При этом нарушается работа ресничного эпителия, который должен выводить слизь наружу. Из-за этого она застаивается, становится более вязкой, в ней размножается микрофлора.
Инфекции. В 67% случаев у взрослых кашель появляется из-за инфекции дыхательных путей. Вероятно, эти показатели немного занижены, поскольку к врачу обращаются не все заболевшие3.
Препарат Нобазит® для лечения острых респираторных вирусных инфекций еще в 2020 году был включен в методические рекомендации Минздрава РФ4. В ходе клинического исследования, проведенного в 2018-2019 гг. на базе НИИ гриппа им. А.А. Смородинцева, было установлено, что на фоне приема Нобазита число осложнений, требующих назначения антибиотиков, было в 4 раза ниже по сравнению с группой симптоматической терапии. Своевременное начало лечения Нобазитом – препаратом этиотропной терапии против ОРВИ – способствует снижению рисков осложненного течения и распространения инфекции на нижние дыхательные пути.
5
Своевременное начало лечения Нобазитом – препаратом этиотропной терапии против ОРВИ – способствует снижению рисков осложненного течения и распространения инфекции на нижние дыхательные пути.
5
Влажный кашель вызывают6:
● вирусы — риновирусы, коронавирусы, гриппа, парагриппа, респираторно-синтициальный вирус и другие;
● бактерии — палочка Коха, стафилококки, пневмококки, гемофильная палочка;
● внутриклеточные паразиты — хламидии, микоплазмы;
● грибки — рода Candida;
● простейшие — пневмоцисты.
Из-за воспаления в бронхах возникает отек или спазм, а просвет сужается. Выводить мокроту становится сложнее, поэтому она накапливается и раздражает бронхи, что вызывает приступ кашля7.
Инфекционные болезни, при которых возникает влажный кашель8:
● бронхит;
● фарингит;
● ларингит;
● пневмония;
● синусит — воспаление придаточных пазух носа, в том числе гайморит;
● тонзиллит — воспаление миндалин;
● трахеит — воспаление трахеи9;
● туберкулез;
● коклюш;
● опухоли средостения и легких.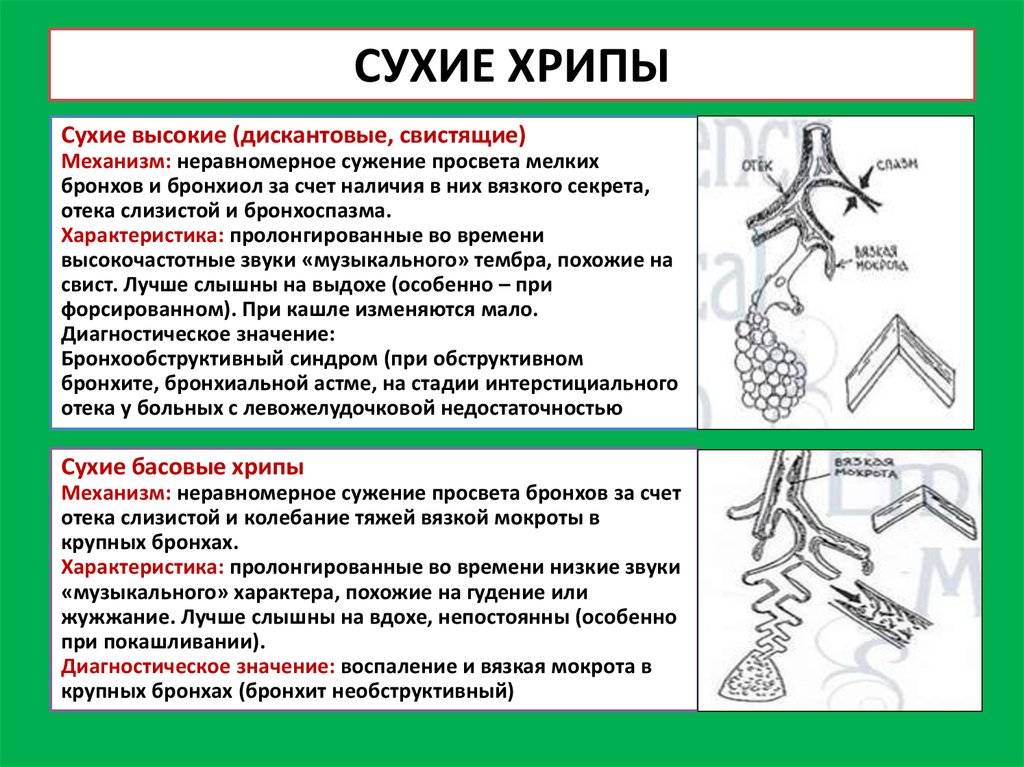
Кашель также может возникать из-за раздражения органов дыхания, а также на фоне скопления жидкости в легких.
Неинфекционные причины. Болезни, при которых кашель не связан с инфекциями:
● аденоидит — разрастание миндалин в носоглотке;
● аллергический ринит;
● бронхиальная астма;
● муковисцидоз;
● пороки развития бронхов;
● сердечная недостаточность;
● гастроэзофагеальный рефлюкс;
● синдром первичной цилиарной дискинезии — дефект ресничек эпителия дыхательных путей, который мешает нормально выводить мокроту;
● бронхоэктазы — расширение бронхов с разрушением части их стенок и накоплением в получившейся полости гноя;
● щели гортани и трахеоэзофагеальные свищи10;
● интерстициальная болезнь легких — утолщение стенок легких.
Чтобы поставить диагноз, врач выслушает жалобы и осмотрит пациента. Обычно проводят риноскопию — осматривают носовые ходы и «прослушивают» грудную клетку. Это позволяет сразу определить или отсеять некоторые болезни — например, аллергический ринит, синусит, бронхиальную астму или бронхит.
Это позволяет сразу определить или отсеять некоторые болезни — например, аллергический ринит, синусит, бронхиальную астму или бронхит.
Влажный кашель чаще всего указывает на инфекцию. Определить ее вирусное или бактериальное происхождение, а также установить очаг поражения можно по внешнему виду мокроты11:
● белая или прозрачная мокрота характерна для вирусных инфекций;
● желтая или зеленая — для бактериальных поражений;
● красная или розовая с примесью крови — для туберкулеза и при разрыве сосудов в легких;
● темно-желтая или коричневая — для пневмонии;
● черная мокрота — для бронхоэктаза или последствий грибковой инфекции;
● густая мокрота — для бронхита;
● мокрота с комочками — для бронхиальной астмы;
Для уточнения диагноза мокроту могут исследовать под микроскопом и делать посев на питательные среды, чтобы выяснить, какая микрофлора живет в дыхательной системе пациента.
Если кашель хронический, и лечение не помогает, пациенту назначат рентген или компьютерную томографию легких, которые помогут определить пневмонию, туберкулез, опухоль и другие заболевания.
Вирусы — основная причина появления влажного кашля. Исследования показывают, что без лечения у каждого десятого опрошенного кашель сохраняется до месяца, у четверти длится дольше двух недель, а у половины — до двух недель. Это говорит о том, что ждать, пока неприятный симптом пройдет, нельзя — кашель нужно лечить 12.
Немедикаментозное лечение. Есть несколько универсальных рекомендаций, позволяющих облегчить самочувствие:
● Регулярно проветривать помещение — это поможет уменьшить количество инфекционных частиц в помещении.
● Пить больше теплой жидкости, например, теплого ромашкового или малинового чая. При этом увеличивается объем циркулирующей крови, а концентрация в ней микробных частиц падает. Это позволяет снизить симптомы интоксикации.
Это позволяет снизить симптомы интоксикации.
● Гулять на улице. Движение помогает очищать дыхательные пути и выводить слизь. Кроме того, на свежем воздухе больной меньше контактирует с собственными микробами, которыми покрыты поверхности дома. Дополнительно можно делать массаж грудной клетки и дыхательные упражнения, чтобы улучшить вывод мокроты.
Снизить дискомфорт и болевые ощущения помогут полоскания содовым раствором или прополисом. Другой эффективный метод — ингаляции с раствором соды, заваренным эвкалиптом, подорожником и тимьяном13. Процедуры нужно проводить два раза в день: после сна и перед сном.
Медикаментозное лечение. Начинать прием лекарств нужно с момента, когда кашель еще сухой и мокрота плохо отделяется. В этом случае результативность терапии выше.
Какие препараты подойдут для лечения влажного кашля:
● Муколитики. Это препараты, разжижающие мокроту. Они наиболее эффективны в 1–4 сутки заболевания, поскольку уменьшают вязкость мокроты и в ней задерживается меньше микробов14.
● Отхаркивающие. Препараты усиливают активность эпителия дыхательных путей и сократимость бронхов, облегчая выведение мокроты из легких15.
● Бронхолитические. Снимают отек, спазм и воспаление бронхов, расширяя их просвет, позволяют нормально дышать.
● Антигистаминные. Назначают при аллергической природе кашля.
Важно бороться не только с самим кашлем, но и с его причиной. Поскольку в большинстве случаев болезнь вызывают вирусы, для лечения применяют противовирусные средства. Они делятся на три группы:
● противовирусные препараты с прямым действием — подавляют размножение вируса на разных этапах цикла;
● интерфероны, например, α-интерферон — синтетические аналоги противовирусных белков, которые замещают собственный иммунитет, но могут вызывать побочное действие и снижать эффективность при длительном использовании;
● индукторы интерферона — стимуляторы выработки интерферона.
Если у пациента обнаружена бактериальная инфекция, то врач назначает антибиотики. Препарат и дозировка зависят от вида бактерии, возраста пациента и наличия у него хронических болезней.
Препарат и дозировка зависят от вида бактерии, возраста пациента и наличия у него хронических болезней.
Неосложненный кашель взрослые могут лечить самостоятельно. Но в отдельных случаях нужно обязательно проконсультироваться со специалистом. Стоит обратиться к врачу16:
● при сопутствующих патологиях сердечно-сосудистой системе или симптомах этих патологий;
● при установленной гастростоме;
● при грыжах брюшной полости, пищевода;
● при гастроэзофагеальной болезни;
● при кистах в печени из-за риска их разрыва;
● при нарушении мозгового кровообращения или инсульте в прошлом;
● при выполненном шунтировании артерий;
● при перитонеальном диализе.
Вызвать скорую помощь при кашле стоит, если в горле появились пленки. Это признак заражения дифтерией, при которой возможен летальный исход17.
➢ Влажным считают кашель, при котором выделяется мокрота. Он возникает в случаях, когда из-за раздражителей или воспаления усиливается выработка слизи, а просвет бронхов сужается. Чтобы вывести слизь из дыхательных путей, человеку необходимо откашляться.
Он возникает в случаях, когда из-за раздражителей или воспаления усиливается выработка слизи, а просвет бронхов сужается. Чтобы вывести слизь из дыхательных путей, человеку необходимо откашляться.
➢ Влажный кашель вызывают вирусные, бактериальные и грибковые инфекции, а также аллергические болезни и другие патологии внутренних органов. Но чаще всего симптом связан именно с вирусными заболеваниями.
➢ Неосложненный кашель можно лечить самостоятельно. Но в отдельных случаях нужно обязательно проконсультироваться с врачом.
➢ Для лечения кашля назначают муколитики, бронхолитические и антигистаминные препараты. Но одной симптоматической терапии недостаточно. Чтобы устранить причину болезни, в зависимости от типа возбудителя и характера ее течения назначают противовирусные или антибиотики.
1 Блохин Б. М. Современный подход к решению проблемы кашля при острых респираторных инфекциях у детей. Вопросы современной педиатрии. 2016; 15 (1): 100–104.
2 Свистушкин В.М., Морозова С.В., Кеда Л.А. Актуальные аспекты применения фитопрепаратов при острых инфекционно-воспалительных заболеваниях верхних отделов дыхательных путей. Медицинский совет Инфекции в оториноларингологии 2021;(6):36–42.
3 Делягин В.М. Комплексные фитовитаминные препараты в лечении острых респираторных инфекций. РМЖ. Мать и дитя. 2019;2(4):347–350.
4 Временные методические рекомендации Минздрава РФ: Лекарственная терапия острых респираторных вирусных инфекций (ОРВИ) в амбулаторной практике в период пандемии COVID-19; URL: https://minzdrav.gov.ru/news/2020/04/17/13756-opublikovana-vtoraya-versiya-metodicheskih-rekomendatsiya-po-ambulatornomu-lecheniyu-orvi-v-period-rasprostraneniya-koronavirusnoy-infektsii (дата размещения: 16.04.2020)
5 Лиознов Д.А., Карнаухова Е.Ю., Зубкова Т.Г., Шахланская Е.В., Оценка эффективности схемы лечения ОРВИ, включающей этиотропную (энисамия йодид) и симптоматическую терапию // Терапевтический архив №3 – 2020 г.
6 Тимченко В.Н., Павлова Е.Б. Использование комбинированного препарата на основе лекарственных трав с кодеином в лечении острых респираторных заболеваний у детей. Вопросы современной педиатрии. 2007;6(5):96-99.
7 Карпова Е. П. Новое решение проблемы выбора препарата для патогенетически обоснованной терапии кашля у детей. Вопросы практической педиатрии. 2015;10(6):61–67.
8 Захарова И. Н., Дмитриева Ю. А. Эффективность муколитических препаратов при кашле у детей. Педиатрия. (Прил. к журн. Consilium Medicum). 2009;3.
9 Геппе Н. А., Фарбер И. М., Великорецкая М. Д., Кондюрина Е. Г., Кожевникова Т. Н., Сорока Н. Д., Мокина Н. А., Царькова С. А. Новое в терапии кашля при острых респираторных заболеваниях в педиатрической практике. Лечащий врач. 2017;9.
10 Казачков М. Этиология и дифференциальный диагноз хронического кашля у детей. Российский вестник перинатологии и педиатрии. 2013;3:54-61.
11 Малахов А. Б., Колосова Н. Г., Гребенева И. В. Кашель у детей: тактика педиатра в отношении диагностики и лечения. Практическая пульмонология. 2021;3:46-52.
Б., Колосова Н. Г., Гребенева И. В. Кашель у детей: тактика педиатра в отношении диагностики и лечения. Практическая пульмонология. 2021;3:46-52.
12 Карпова Е.П. Новое решение проблемы выбора препарата для патогенетически обоснованной терапии кашля у детей. Вопросы практической педиатрии. 2015;10(6):61–67.
13 Крюков А.И., Туровский А.Б. Кашель как симптом ЛОР-заболеваний. Лечебное дело. 2008;4:45-47.
14 Симонова О.И. Муколитики для детей: сложные вопросы, важные ответы. Вопросы современной педиатрии. 2014;13(1):26–32.
15 Петровская М.И., Куличенко Т.В. Фитопрепараты в лечении воспалительных заболеваний верхних дыхательных путей. Педиатрическая фармакология. 2012;9(1):104-108.
16 Селимзянова Л.Р., Промыслова Е.А., Вишнёва Е.А. Фитотерапия кашля у детей. Педиатрическая фармакология. 2013;10(4):128-130.
17 Крюков А.И., Туровский А.Б. Кашель как симптом ЛОРзаболеваний. Лечебное дело. 2008;4:45-47.
О препарате Скачать инструкцию
Почему развивается кашлевой рефлекс и как лечить кашель с мокротой? Как классифицируются препараты, которые назначаются при влажном кашле?
Кашель занимает пятое место среди причин, которые заставляют человека обращаться к врачу1. Каким он бывает и как подбирают препараты для его лечения?
Кашель — защитная реакция организма в ответ на раздражение рецепторов, расположенных в дыхательных путях. Оно может возникать под действием различных факторов. Чаще всего раздражителем становится воспаление в дыхательных путях и связанное с ним избыточное накопление бронхиальной слизи. Иногда кашлевой рефлекс развивается в ответ на проникновение в дыхательные пути инородных частиц, химических веществ, аллергенов и так далее2.
Иногда кашлевой рефлекс развивается в ответ на проникновение в дыхательные пути инородных частиц, химических веществ, аллергенов и так далее2.
Если кашель способствует эффективному очищению дыхательных путей, он выполняет свою задачу. Но иногда рефлекс становится симптомом целого ряда состояний и заболеваний, в том числе и опасных, поэтому очень важно правильно, своевременно установить его причину2.
Острый кашель у ребенка или у взрослого, который длится не дольше 3 недель, чаще всего обусловлен острой респираторной инфекцией — простудой или гриппом. При поражении верхних или нижних дыхательных путей развивается воспалительный процесс, который сопровождается избыточной выработкой трахеобронхиальной слизи. Выделяют еще ряд факторов, способствующих появлению кашля, среди которых3:
Проникновение в дыхательные пути раздражающих веществ, например, пыли, газа, табачного дыма и так далее.
При воспалении слизистой оболочки носа, рините, данный симптом развивается вследствие стекания назальной слизи по задней стенке глотки (так называемый постназальный синдром). Рефлекторное раздражение кашлевых рецепторов слизью может возникать при синусите (воспалении околоносовых пазух), фарингите (воспалении слизистой глотки), ларингите (воспалении голосовых связок).
Самая распространенная причина кашля – воспаление дыхательных путей на фоне респираторной инфекции. Кроме того, кашлевой рефлекс — симптом воспаления бронхов, легких, бронхиальной астмы, хронической обструктивной болезни легких (ХОБЛ), туберкулеза, злокачественных новообразований (рак легкого).
Заболевания сердечно-сосудистой системы, которые сопровождаются сердечной недостаточностью. В таких случаях рефлекс, как правило, продолжительный.
Заболевания пищеварительного тракта, прежде всего гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Инфекционные заболевания, в частности, коклюш. Его самый яркий симптом — долгий, мучительный сухой кашель.
Побочные эффекты некоторых лекарственных препаратов, например, снижающих давление (ингибиторы АПФ).
Психоэмоциональные нарушения — при привычном кашле психогенного характера.
В норме бронхиальные железы слизистой оболочки бронхов постоянно вырабатывают бронхиальный секрет, или слизь. Она состоит в большей степени из воды, в которой растворены минеральные вещества, и белков гликопротеинов. Бронхиальный секрет выполняет важную функцию — он «задерживает» пылевые частицы, вдыхаемые с воздухом, а затем выводится из просвета бронхов4.
У здоровых людей слизь выводится постоянно и равномерно, не раздражая кашлевые рецепторы. А вот при воспалении дыхательных путей в налаженном механизме происходит сбой. Состав и качество бронхиального секрета изменяется: в нем снижается содержание воды, повышается уровень белков, что приводит к увеличению вязкости. К тому же вследствие воспалительного процесса нарушается работа мерцательного эпителия4.
Это способствует накоплению слизи (мокроты) и появлению кашля. В такой ситуации кашлевой рефлекс, с одной стороны, способствует выведению избыточного количества бронхиальной слизи, а с другой — распространяет инфекцию. Поэтому так важно вовремя диагностировать заболевание и начать лечение4.
Чтобы правильно установить диагноз, врач уточняет у больного различные характеристики кашля, среди которых 5:
Острый кашель продолжается менее 3 недель, подострый длится 3-8 недель, а хронический, постоянный кашель, не прекращается на протяжении 8 недель и больше
В зависимости от времени суток кашель бывает утренний, дневной, вечерний, ночной
Кашель, который сопровождается выделением мокроты, называют продуктивным, или влажным. Если же слизь не выделяется, кашель считается сухим. Последний, в отличие от влажного, не имеет физиологического значения и существенно снижает качество жизни больного
Выделяют приступообразный кашель, покашливание (чаще всего имеет место при сухом кашле, который протекает без температуры), серию кашлевых толчков и другие виды
Кашель может быть лающим, сиплым, беззвучным, коротким
В зависимости от характеристик симптома, данных истории болезни, осмотра пациента, лабораторных анализов, рентгенографии (при необходимости) и других инструментальных методов обследования, специалист назначает лекарства.
Цель лечения — устранить первопричину заболевания и его симптомы. Центральное место в лечении занимают лекарственные препараты.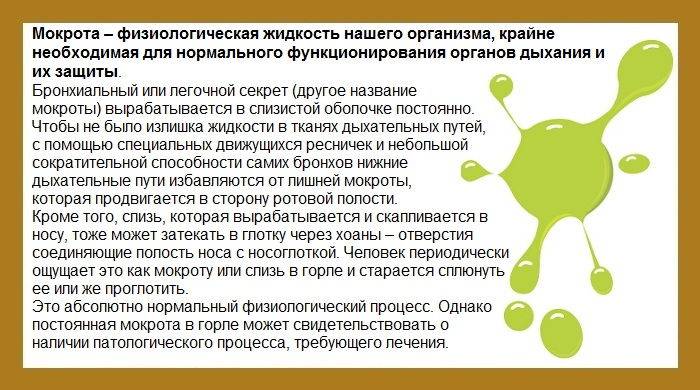 Существуют две основные группы средств, которые применяют для лечения кашля — противокашлевые и так называемые отхаркивающие6.
Существуют две основные группы средств, которые применяют для лечения кашля — противокашлевые и так называемые отхаркивающие6.
Противокашлевые препараты угнетают кашлевой рефлекс. Препараты центрального действия блокируют кашлевой центр в продолговатом мозге. Средства периферического действия проявляют анестезирующий эффект на чувствительные окончания, расположенные в слизистой оболочке дыхательных путей, «замораживая» их и препятствуя раздражению. Противокашлевые препараты назначают только при сухом, сильном кашле, который не сопровождается выделением мокроты6.
Отхаркивающие средства применяют при влажном кашле. Они могут действовать различными способами. Отхаркивающие препараты облегчают выведение мокроты. Показания к их применению — кашель с густой, трудноотделяемой вязкой мокротой. Отхаркивающие средства повышают выработку жидкого компонента мокроты и усиливают моторику бронхов, улучшая транспорт мокроты6-8.
Муколитики, в отличие от отхаркивающих средств, обеспечивают разжижение мокроты за счет комплексного влияния на состав трахеобронхиального секрета. Они нормализуют физико-химические свойства слизи, уменьшая ее вязкость, дополнительно стимулируя ее выработку. Кроме того, муколитики могут стимулировать движение ресничек мерцательного эпителия8.
Многочисленные клинические исследования свидетельствуют, что именно от реологических свойств мокроты, таких как вязкость, эластичность, липкость в основном зависит ее способность свободно отделяться. Поэтому именно муколитики, влияющие на эти параметры, относятся к числу наиболее обоснованных к приему препаратов от кашля с мокротой8.
Почему кашель долго не проходит? Почему кашель долго не проходит и в чем причины хронического кашля? Когда нужна немедленная помощь врача и какие препараты назначают в таких случаях?
Как разводить раствор Лазолван для ингаляций? Как готовят Лазолван® для ингаляций? Как правильно проводить ингаляцию взрослому и ребенку? Какие дозы препарата назначают и сколько длится курс лечения?
Все статьи
По вашему запросу нет статей
Таблетки №20
Таблетки №50
Капсулы пролонгированного
действия
Сироп с 0 лет
Сироп с 6 лет
Раствор для приёма внутрь
и ингаляций
Таблетки №20
Таблетки №50
Капсулы пролонгированного
действия
Сироп с 0 лет
Сироп с 6 лет
Раствор для приёма внутрь
и ингаляций
Таблетки №20
Таблетки №50
Капсулы пролонгированного
действия
Сироп с 0 лет
Сироп с 6 лет
Раствор для приёма внутрь
и ингаляций
Посмотреть все части этого руководства Скрыть направляющие части
 О бронхоэктазах
О бронхоэктазах  Осложнения бронхоэктатической болезни
Осложнения бронхоэктатической болезни Бронхоэктазы — это хроническое заболевание, при котором дыхательные пути легких становятся аномально расширенными, что приводит к скоплению избыточной слизи, что может сделать легкие более уязвимыми для инфекции.
Наиболее распространенные симптомы бронхоэктатической болезни включают:
Тяжесть симптомов может сильно различаться. У некоторых людей есть только несколько симптомов, которые проявляются нечасто, в то время как у других наблюдаются разнообразные ежедневные симптомы.
Симптомы имеют тенденцию ухудшаться, если у вас развивается инфекция легких.
Подробнее о симптомах бронхоэктатической болезни.
Вам следует обратиться к терапевту, если у вас появился постоянный кашель.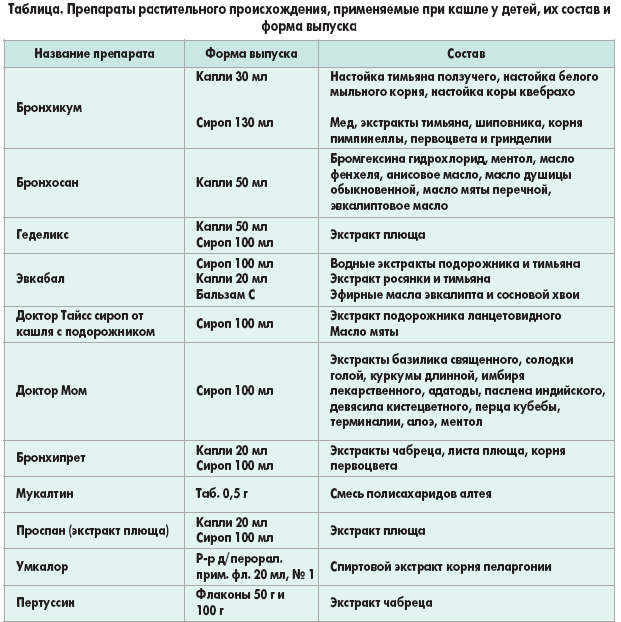 Хотя это может быть не связано с бронхоэктазами, это требует дальнейшего изучения.
Хотя это может быть не связано с бронхоэктазами, это требует дальнейшего изучения.
Если ваш врач общей практики подозревает, что у вас может быть бронхоэктаз, он направит вас к специалисту по лечению заболеваний легких (консультанту по респираторным заболеваниям) для дальнейшего обследования.
Подробнее о диагностике бронхоэктазов.
Легкие полны крошечных ветвящихся дыхательных путей, известных как бронхи. Кислород проходит через эти дыхательные пути, попадает в крошечные мешочки, называемые альвеолами, и оттуда всасывается в кровоток.
Внутренние стенки бронхов покрыты липкой слизью, которая защищает от повреждений частицами, попадающими в легкие.
При бронхоэктазах один или несколько бронхов аномально расширены. Это означает, что там собирается больше слизи, чем обычно, что делает бронхи более уязвимыми для инфекции. Если инфекция все-таки разовьется, бронхи могут снова повреждаться, поэтому в них скапливается еще больше слизи, и риск заражения еще больше возрастает.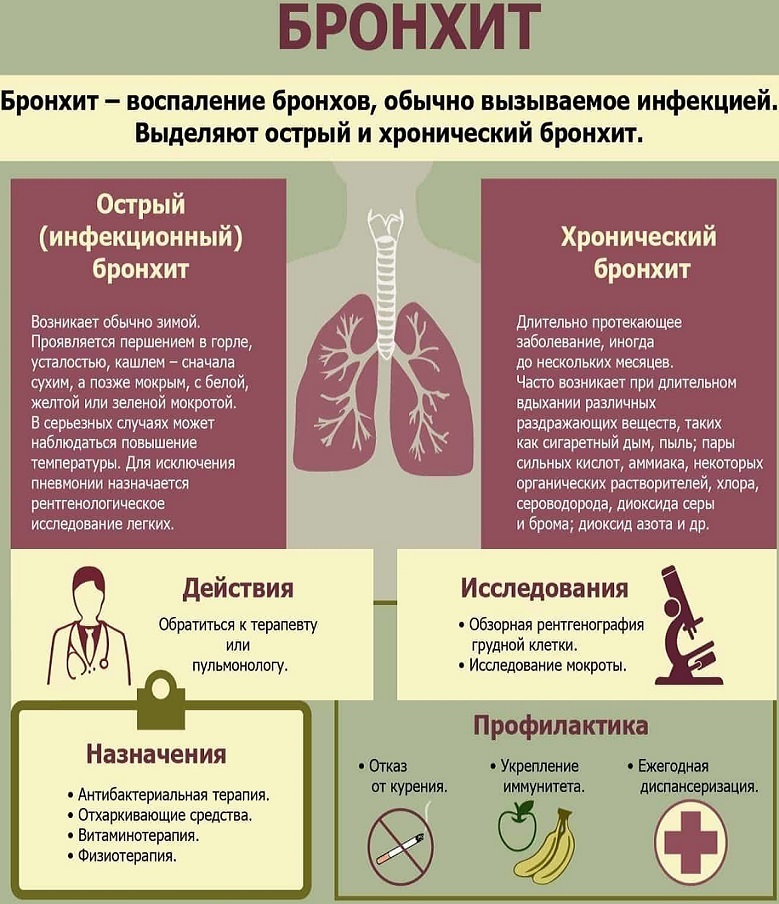
Со временем этот цикл может привести к постепенному усугублению повреждения легких.
Бронхоэктазы могут развиваться, если ткани и мышцы, окружающие бронхи, повреждены или разрушены.
Это может произойти по многим причинам. Тремя наиболее распространенными причинами в Великобритании являются:
Однако во многих случаях бронхоэктазов не удается найти очевидную причину состояния (известного как идиопатический бронхоэктаз).
Подробнее о причинах бронхоэктазов.
Бронхоэктазы считаются редкостью. По оценкам, примерно 1 из 1000 взрослых в Великобритании страдает этим заболеванием.
По оценкам, примерно 1 из 1000 взрослых в Великобритании страдает этим заболеванием.
Это может затронуть любого человека в любом возрасте, но симптомы обычно не развиваются до среднего возраста.
Более 12 000 человек были госпитализированы в Англии в 2013–2014 годах с бронхоэктазами. Большинство из этих людей были старше 60 лет.
Повреждение легких, вызванное бронхоэктазами, является необратимым, но лечение может помочь облегчить ваши симптомы и остановить прогрессирование повреждения.
К основным видам лечения относятся:
Хирургическое вмешательство обычно рассматривается при бронхоэктазах только в редких случаях, когда другие методы лечения неэффективны, повреждение ваших бронхов ограничено небольшой областью и у вас хорошее общее состояние здоровья.
Подробнее о лечении бронхоэктазов.
Осложнения бронхоэктазов редки, но могут быть серьезными. Одним из наиболее серьезных осложнений является кашель с большим количеством крови, вызванный разрывом одного из кровеносных сосудов в легких. Эта проблема может быть опасной для жизни и может потребовать экстренного хирургического вмешательства для ее лечения.
Подробнее об осложнениях бронхоэктазов.
Перспективы у людей с бронхоэктазами сильно различаются и часто зависят от основной причины.
Жизнь с бронхоэктазами может быть напряженной и мучительной, но у большинства людей с этим заболеванием ожидаемая продолжительность жизни нормальная. Однако для людей с очень тяжелыми симптомами бронхоэктазы могут быть фатальными, если легкие перестают работать должным образом.
Считается, что около 1000 смертей, регистрируемых в Англии и Уэльсе каждый год, вызваны бронхоэктазами.
Если у вас бронхоэктазы, ваша медицинская бригада может передать информацию о вас в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).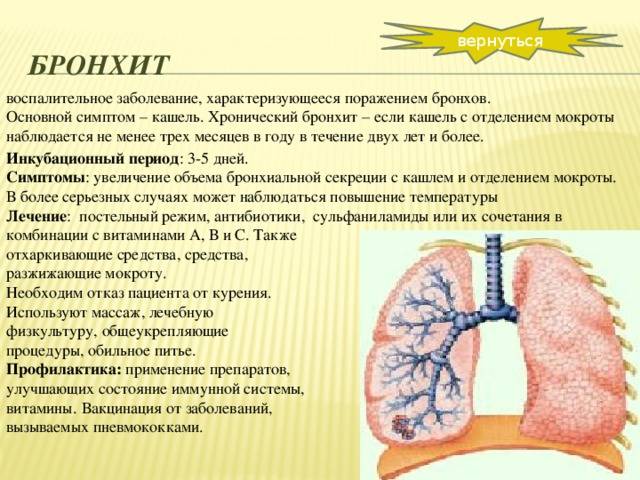
Это помогает ученым искать лучшие способы предотвращения и лечения этого состояния. Вы можете отказаться от регистрации в любое время.
Узнайте больше о реестре.
Наиболее распространенным симптомом бронхоэктатической болезни является постоянный кашель, который ежедневно отхаркивает большое количество мокроты.
Мокрота может быть прозрачной, бледно-желтой или желто-зеленоватой. Другие люди могут лишь изредка отхаркивать небольшое количество мокроты или не отхаркивать ее вообще.
Другие симптомы могут включать:
Если у вас развилась легочная инфекция, ваши симптомы обычно ухудшаются в течение нескольких дней. Это известно как инфекционное обострение, и оно может вызвать:
Это известно как инфекционное обострение, и оно может вызвать:
Вы также можете:
Если у вас ранее не диагностировали бронхоэктазы и у вас появился постоянный кашель, обратитесь за консультацией к своему терапевту.
Хотя постоянный кашель не обязательно может быть результатом бронхоэктатической болезни, он требует дальнейшего изучения.
Если у вас ранее диагностировали бронхоэктазы, и вы начинаете испытывать симптомы, указывающие на легочную инфекцию, обратитесь к своему терапевту. Обычно вам потребуется лечение антибиотиками.
Некоторым людям с бронхоэктазами в качестве меры предосторожности дают запас антибиотиков на случай, если у них внезапно разовьется легочная инфекция.
У некоторых людей с бронхоэктазами развивается тяжелая легочная инфекция, которую необходимо лечить в больнице.
Признаки и симптомы серьезной инфекции легких включают:
Если вы испытываете что-либо из вышеперечисленного, немедленно позвоните лечащему врачу. Это может быть ваш врач общей практики, врач, специализирующийся на заболеваниях легких (пульмонолог), или специализированная медсестра.
Если это невозможно, позвоните в службу NHS 24 111 или в местную службу, работающую в нерабочее время.
Бронхоэктазы вызываются повреждением и расширением дыхательных путей легких. Это может быть связано с инфекцией или другим заболеванием. Иногда причина неизвестна.
Ваши легкие постоянно подвергаются воздействию микробов, поэтому в вашем организме есть сложные защитные механизмы, предназначенные для защиты легких от инфекции.
Если инородное вещество (например, бактерия или вирус) преодолевает эту защиту, ваша иммунная система пытается остановить распространение любой инфекции, отправляя лейкоциты в очаг инфекции. Эти клетки выделяют химические вещества для борьбы с инфекцией, которая может вызвать воспаление окружающих тканей.
У большинства людей это воспаление проходит, не вызывая дальнейших проблем. Однако бронхоэктазы могут возникнуть, если воспаление необратимо разрушает эластичную ткань и мышцы, окружающие бронхи (дыхательные пути), вызывая их расширение.
Аномальные бронхи затем заполняются избыточной слизью, что может вызвать постоянный кашель и сделать легкие более уязвимыми для инфекций. Если легкие снова заразятся, это может привести к дальнейшему воспалению и дальнейшему расширению бронхов.
Если легкие снова заразятся, это может привести к дальнейшему воспалению и дальнейшему расширению бронхов.
По мере повторения этого цикла повреждение легких становится все хуже. Скорость прогрессирования бронхоэктатической болезни может значительно различаться. У некоторых людей состояние ухудшается быстро, но у многих прогрессирование происходит медленно.
Примерно в половине всех случаев бронхоэктазов не удается найти очевидную причину.
Некоторые из наиболее распространенных триггеров, которые были идентифицированы, описаны ниже.
Около трети случаев бронхоэктазов у взрослых связаны с тяжелой легочной инфекцией в детстве, такой как:
Однако, поскольку в настоящее время существуют вакцины против этих инфекций, ожидается, что детские инфекции станут менее распространенной причиной бронхоэктазов в будущем.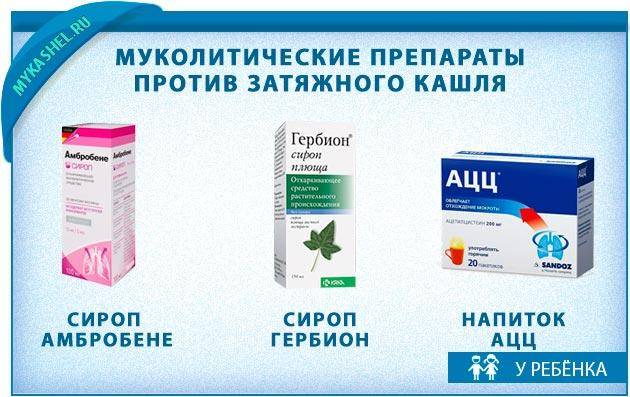
Примерно 1 из 12 случаев бронхоэктатической болезни возникает из-за ослабленной иммунной системы человека, что делает его легкие более уязвимыми для повреждения тканей. Медицинский термин для ослабленной иммунной системы – иммунодефицит.
Некоторые люди рождаются с иммунодефицитом из-за проблем с генами, унаследованными от родителей. Также можно приобрести иммунодефицит после инфекции, такой как ВИЧ.
Примерно у 1 из 14 человек с бронхоэктазами развивается состояние как осложнение аллергического состояния, известного как аллергический бронхолегочный аспергиллез (АБЛА).
Люди с АБЛА имеют аллергию на тип грибов, известных как аспергиллы, которые встречаются в самых разных средах по всему миру.
Если человек с АБЛА вдыхает споры грибов, это может вызвать аллергическую реакцию и стойкое воспаление, которое, в свою очередь, может прогрессировать до бронхоэктатической болезни.
Аспирация — это медицинский термин, обозначающий случайное попадание содержимого желудка в легкие, а не в желудочно-кишечный тракт. Это является причиной примерно 1 из 25 случаев бронхоэктатической болезни.
Легкие очень чувствительны к присутствию посторонних предметов, таких как небольшие образцы пищи или даже желудочные кислоты, поэтому это может вызвать воспаление, ведущее к бронхоэктатической болезни.
Муковисцидоз является относительно распространенным генетическим заболеванием, при котором легкие забиваются слизью. Затем слизь обеспечивает идеальную среду для развития бактериальной инфекции, что приводит к симптомам бронхоэктатической болезни.
Подсчитано, что муковисцидоз является причиной примерно 1 из 33 случаев бронхоэктатической болезни.
Реснички — это крошечные волосовидные структуры, выстилающие дыхательные пути в легких. Они предназначены для защиты дыхательных путей и помогают удалить избыток слизи. Бронхоэктазы могут развиться, если есть проблема с ресничками, что означает, что они не могут эффективно очищать дыхательные пути от слизи.
Бронхоэктазы могут развиться, если есть проблема с ресничками, что означает, что они не могут эффективно очищать дыхательные пути от слизи.
Состояния, которые могут вызвать проблемы с ресничками, включают:
Подсчитано, что примерно 1 из каждых 33 случаев бронхоэктазов вызван болезнью Юнга, а 1 или 2 из каждых 100 случаев вызваны первичной цилиарной дискинезией.
Однако, поскольку правила использования ртути в настоящее время намного строже, чем в прошлом, ожидается, что синдром Юнга станет гораздо менее распространенной причиной бронхоэктазов в будущем.
Некоторые состояния, вызывающие воспаление в других частях тела, иногда связаны с бронхоэктазами, включая:
Обычно считается, что эти состояния вызваны проблемами с иммунной системой, когда она ошибочно атакует здоровые ткани.
Если у вас появился постоянный кашель, вам следует обратиться к своему терапевту за советом, чтобы он мог найти возможную причину.
Ваш врач общей практики спросит вас о ваших симптомах, например, как часто вы кашляете, выделяете ли вы мокроту и курите ли вы.
Они также могут прослушивать ваши легкие с помощью стетоскопа, когда вы вдыхаете и выдыхаете. Легкие людей с бронхоэктазами часто издают характерный треск, когда человек вдыхает и выдыхает.
Вам также, вероятно, сделают рентген грудной клетки, чтобы исключить другие, более серьезные причины ваших симптомов, например, рак легких.
Если ваш лечащий врач считает, что у вас может быть легочная инфекция, он может взять образец вашей мокроты, чтобы проверить ее на наличие бактерий.
Если ваш врач общей практики подозревает, что у вас могут быть бронхоэктазы, вас направят к врачу, специализирующемуся на лечении заболеваний легких (консультанту по респираторным заболеваниям), для дальнейшего обследования.
Максимальное время ожидания направления составляет 18 недель, хотя, возможно, вам не придется ждать так долго.
Подробнее о времени ожидания.
Ниже описаны некоторые тесты, которые консультант по респираторным заболеваниям может провести для диагностики бронхоэктатической болезни.
В настоящее время наиболее эффективным методом диагностики бронхоэктатической болезни является компьютерная томография высокого разрешения (КТВР).
КТВР включает несколько рентгеновских снимков грудной клетки под немного разными углами. Затем компьютер используется для объединения всех изображений. Это дает очень подробную картину внутренней части вашего тела, и дыхательные пути внутри ваших легких (бронхов) должны отображаться очень четко.
В здоровой паре легких бронхи должны сужаться по мере того, как они распространяются в легкие, подобно тому, как ветка дерева разделяется на более узкие ветки и веточки.
Если сканирование показывает, что часть дыхательных путей действительно расширяется, это обычно подтверждает наличие бронхоэктатической болезни./130/130.jpg)
Другие тесты могут быть использованы для оценки состояния легких и попытки определить основную причину бронхоэктатической болезни.
Эти тесты могут включать:
Поражение легких, связанное с бронхоэктазами, является необратимым, но лечение может помочь предотвратить ухудшение состояния.
В большинстве случаев лечение включает в себя сочетание лекарств, упражнений, которым вы можете научиться, и устройств, помогающих очистить дыхательные пути. Хирургическое лечение бронхоэктатической болезни проводится редко.
Существует ряд способов, которые помогут облегчить симптомы бронхоэктазов и остановить ухудшение состояния, в том числе:
Существует ряд упражнений, известных как методы очистки дыхательных путей, которые могут помочь удалить слизь из легких. Это часто может помочь облегчить кашель и одышку у людей с бронхоэктазами.
Вас могут направить к физиотерапевту, который научит вас этим техникам.
Наиболее широко используемый в Великобритании метод называется активным циклом дыхательных техник (ACBT).
ACBT включает в себя повторение цикла, состоящего из нескольких различных шагов. К ним относятся период нормального дыхания, за которым следуют глубокие вдохи, чтобы ослабить слизь и усилить ее; затем выкашливаете мокроту. Затем цикл повторяется в течение 20-30 минут.
Не пытайтесь выполнять ACBT, если сначала вы не прошли обучение шагам у физиотерапевта, прошедшего соответствующую подготовку, так как неправильное выполнение техники может повредить ваши легкие.
Если в остальном у вас хорошее здоровье, вам, вероятно, потребуется выполнять ACBT только один или два раза в день. Если у вас развилась инфекция легких, вам может потребоваться более частое выполнение ACBT.
Смена положения также может облегчить удаление слизи из легких. Это известно как постуральный дренаж.
Каждая техника может включать в себя несколько сложных шагов, но в большинстве техник вы наклоняетесь или ложитесь, в то время как физиотерапевт или другой человек, осуществляющий уход, использует свои руки, чтобы вибрировать определенные участки ваших легких, когда вы проходите через серию «пыхтящих» и кашляющих движений.
Существует также ряд портативных устройств, которые могут помочь удалить слизь из легких.
Хотя эти устройства выглядят по-разному, большинство из них работают одинаково. Как правило, они используют комбинацию вибрации и давления воздуха, чтобы облегчить отхаркивание слизи.
Примеры этих устройств включают флаттер, радиоуправляемый корнет и акапеллу.
Однако эти устройства не всегда доступны в NHS, поэтому вам, возможно, придется заплатить за них самостоятельно. Обычно они стоят от 45 до 60 фунтов стерлингов.
В некоторых случаях могут быть назначены лекарства для облегчения дыхания или очистки легких. Они обсуждаются ниже.
Иногда могут быть рекомендованы лекарства, вдыхаемые через устройство, называемое небулайзером, чтобы облегчить вам очистку легких.
Небулайзеры — это устройства, состоящие из лицевой маски или мундштука, камеры для преобразования лекарства в мелкодисперсный туман и компрессора для подачи лекарства в легкие.
С помощью небулайзера можно вводить ряд различных лекарств, включая растворы соленой воды. Эти лекарства помогают уменьшить густоту мокроты, чтобы ее было легче откашливать. Небулайзеры также можно использовать для введения антибиотиков, если это необходимо (см. ниже).
Однако, хотя лекарства, используемые с небулайзером, могут быть предоставлены по рецепту, сам небулайзер не всегда доступен в NHS. В некоторых районах местная респираторная служба может предоставить устройство бесплатно, но если это невозможно, вам, возможно, придется заплатить за устройство.
Если у вас особенно сильное обострение симптомов, вам могут прописать бронхолитические препараты на краткосрочной основе.
Бронходилататоры — это ингаляционные препараты, которые облегчают дыхание за счет расслабления мышц легких. Примеры этого типа лекарств включают агонисты бета2-адренорецепторов, антихолинергические средства и теофиллин.
Если вы испытываете ухудшение симптомов из-за бактериальной инфекции (известное как «инфекционное обострение»), вам необходимо лечение антибиотиками.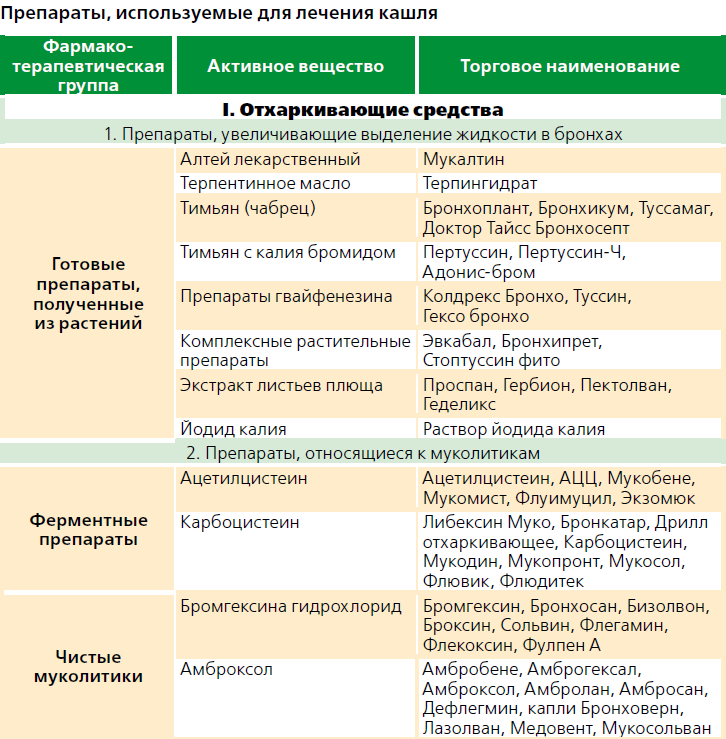
Будет взят образец мокроты, чтобы определить, какой тип бактерий вызывает инфекцию, хотя первоначально вас будут лечить антибиотиком, который, как известно, эффективен против ряда различных бактерий (антибиотик широкого спектра), потому что он может несколько дней, чтобы получить результаты теста.
В зависимости от результатов анализов вам могут прописать другой антибиотик или, в некоторых случаях, комбинацию антибиотиков, которые, как известно, эффективны против определенных бактерий, вызывающих инфекцию.
Если вы чувствуете себя достаточно хорошо, чтобы лечиться дома, вам, вероятно, пропишут две-три таблетки антибиотика в день в течение 10–14 дней. Важно закончить курс, даже если вы чувствуете себя лучше, так как преждевременное прекращение курса может привести к быстрому рецидиву инфекции.
Если ваши симптомы более серьезны (подробное описание см. в разделе "Симптомы бронхоэктазов"), вам может потребоваться госпитализация и лечение с помощью инъекций антибиотиков.
Если у вас было три или более инфекционных обострений в течение одного года или ваши симптомы во время инфекционного обострения были особенно тяжелыми, вам может быть рекомендован длительный прием антибиотиков. Это может помочь предотвратить дальнейшие инфекции и дать вашим легким шанс восстановиться.
Это может включать прием таблеток с низкой дозой антибиотика, чтобы свести к минимуму риск побочных эффектов, или использование небулайзера для антибиотиков (дополнительную информацию о небулайзерах см. выше).
Использование антибиотиков таким образом увеличивает риск того, что у одного или нескольких типов бактерий разовьется устойчивость к антибиотику. Поэтому вас могут попросить регулярно сдавать образцы мокроты для проверки сопротивления. Если у бактерий действительно проявляются признаки развития резистентности, возможно, вам придется сменить антибиотик.
Хирургия обычно рекомендуется только в том случае, если бронхоэктазы поражают только один отдел легкого, ваши симптомы не реагируют на другое лечение и у вас нет основного заболевания, которое может вызвать рецидив бронхоэктазов.
Легкие состоят из частей, известных как доли: левое легкое состоит из двух долей, а правое легкое состоит из трех долей. Хирургия очаговых бронхоэктазов обычно включает удаление доли, пораженной бронхоэктазами, в виде операции, известной как лобэктомия.
Хирургия не применяется, если поражено более одной доли, так как слишком опасно удалять такое количество легочной ткани.
В некоторых случаях у людей с бронхоэктазами могут развиться серьезные осложнения, требующие экстренного лечения.
Редким, но серьезным осложнением бронхоэктатической болезни является кашель с большим количеством крови (медицинский термин для этого - массивное кровохарканье). Это может произойти, когда участок одного из кровеносных сосудов, снабжающих легкие, внезапно разрывается.
Симптомы, которые могут указывать на массивное кровохарканье, включают:
Массивное кровохарканье требует неотложной медицинской помощи. Если вы считаете, что у кого-то сильное кровохарканье, позвоните по номеру 999, чтобы вызвать скорую помощь.
Если вы считаете, что у кого-то сильное кровохарканье, позвоните по номеру 999, чтобы вызвать скорую помощь.
Человек с массивным кровохарканьем должен быть госпитализирован, и, возможно, потребуется установить ему в горло трубку, чтобы помочь ему дышать.
Для остановки кровотечения потребуется процедура, называемая эмболизацией бронхиальных артерий (ЭБА), которую проводят врачи-радиологи. Во время BAE в ваши артерии вводят специальный краситель, чтобы они были четко видны на рентгеновских снимках.
Затем, ориентируясь на рентгеновские снимки, определяют местонахождение источника кровотечения и вводят мельчайшие частицы размером с песчинку, которые помогут закупорить сосуд и остановить кровотечение.
Бронхоэктазы («бронк-и-эк-тух-сис») — это заболевание легких, при котором ваши дыхательные пути (трубки, идущие в легкие) повреждаются и расширяются. Поврежденные дыхательные пути не могут очищать слизь, как должны. Затем в слизи размножаются бактерии, вызывая еще большее воспаление и повреждение легких. Это заставляет вас сильно кашлять, поскольку ваше тело пытается удалить зараженную слизь.
Поврежденные дыхательные пути не могут очищать слизь, как должны. Затем в слизи размножаются бактерии, вызывая еще большее воспаление и повреждение легких. Это заставляет вас сильно кашлять, поскольку ваше тело пытается удалить зараженную слизь.
Бронхоэктазы и бронхит имеют схожие симптомы, включая наличие слизи в легких и кашель. Но бронхоэктазы вызывают постоянное расширение дыхательных путей, а бронхит — это временная инфекция, которая не вызывает долговременных повреждений.
Медицинские работники классифицируют бронхоэктазы в зависимости от того, как выглядят повреждения ваших дыхательных путей — цилиндрические (или тубулярные), варикозные или кистозные. Цилиндрические бронхоэктазы являются наиболее распространенной и наименее серьезной формой бронхоэктазов. Кистозные бронхоэктазы – самая тяжелая форма.
Поставщики также классифицируют бронхоэктазы как очаговые (в одной области) или диффузные (во многих областях легких).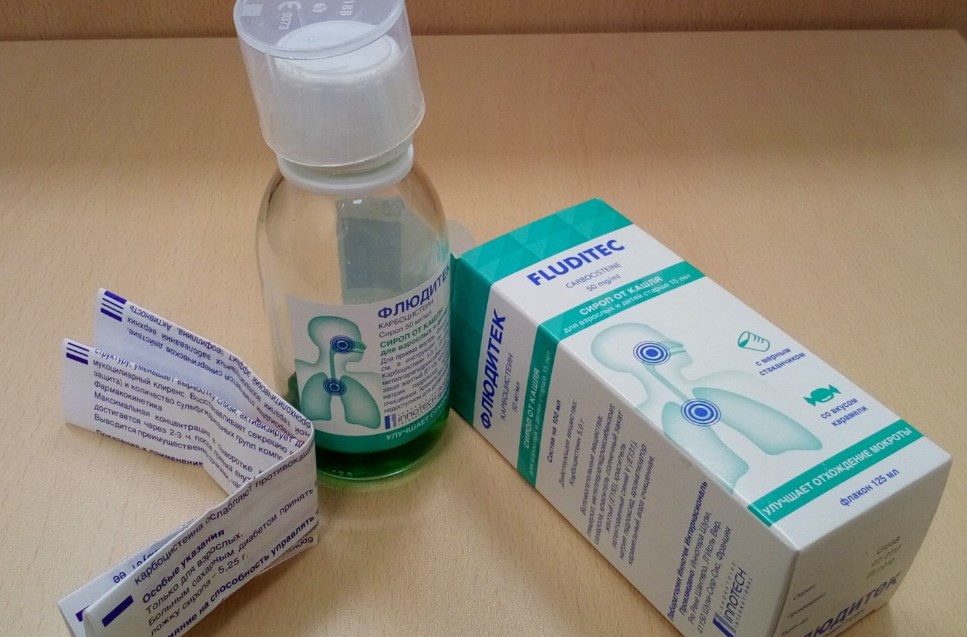 Тракционные бронхоэктазы возникают, когда рубцы в легких деформируют дыхательные пути.
Тракционные бронхоэктазы возникают, когда рубцы в легких деформируют дыхательные пути.
У вас повышенный риск развития бронхоэктазов, если вы живете с основным заболеванием, поражающим ваши легкие или иммунную систему. Без основного заболевания риск увеличивается с возрастом.
От 350 000 до 500 000 человек в США страдают бронхоэктазами. Сюда входит один человек из 150 человек в возрасте 75 лет и старше. Фактическое число может быть выше, поскольку у вас может быть бронхоэктатическая болезнь без каких-либо симптомов.
Трубки (дыхательные пути или бронхи), входящие в ваши легкие, имеют защиту, защищающую вас от болезней. Как бы это иногда ни раздражало, слизь является одной из таких защит. Когда слизь не удается откашлять, она вызывает необратимое повреждение дыхательных путей.
Когда вы вдыхаете воздух, любые вредные частицы задерживаются в слизи в дыхательных путях. Затем миллионы крошечных волосовидных структур (ресничок) используют скоординированное движение, чтобы вывести слизь из ваших легких, подобно волнам, выбрасывающим мусор на берег. Это называется мукоцилиарным клиренсом. Вы откашливаете слизь или проглатываете ее, при этом захваченные частицы разрушаются кислотой желудка.
Затем миллионы крошечных волосовидных структур (ресничок) используют скоординированное движение, чтобы вывести слизь из ваших легких, подобно волнам, выбрасывающим мусор на берег. Это называется мукоцилиарным клиренсом. Вы откашливаете слизь или проглатываете ее, при этом захваченные частицы разрушаются кислотой желудка.
Когда какая-либо часть этой системы не работает — если ваши реснички повреждены или в дыхательных путях есть карманы, задерживающие слизь — в легких накапливается слизь. В слизи находятся бактерии, попавшие в нее, которые могут размножаться и вызывать инфекции. Повреждения, вызванные инфекциями, могут усугубить бронхоэктазы.
Бронхоэктазы могут быть легкими или тяжелыми, в зависимости от степени повреждения легких. Некоторые люди имеют его и даже не знают об этом. У других это было в течение длительного времени, и повторные инфекции серьезно повредили их легкие. Большинство людей с бронхоэктазами живут нормальной жизнью, справляясь со своими симптомами с помощью рекомендаций врача и лекарств.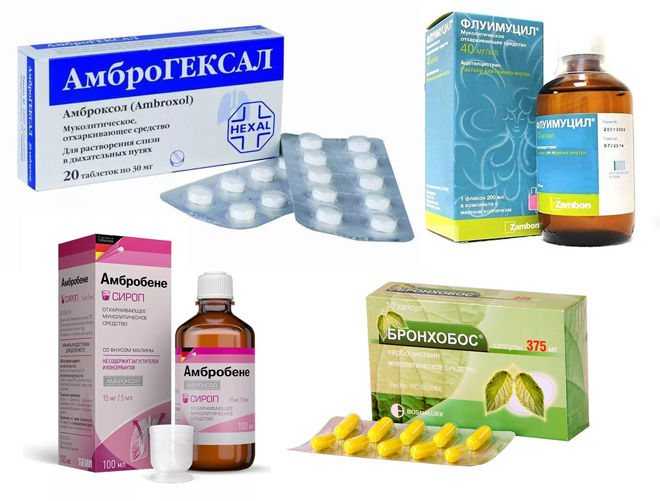
Симптомы бронхоэктазов включают:
У вас могут быть промежутки времени, когда ваши симптомы не так серьезны, а затем может возникнуть вспышка (обострение), когда ваши симптомы ухудшаются. Симптомы обострения включают:
Бронхоэктазы вызываются двумя фазами повреждения дыхательных путей. На первом этапе первоначальное повреждение (или «оскорбление») вызвано инфекцией, воспалительным заболеванием или другим состоянием, поражающим ваши легкие.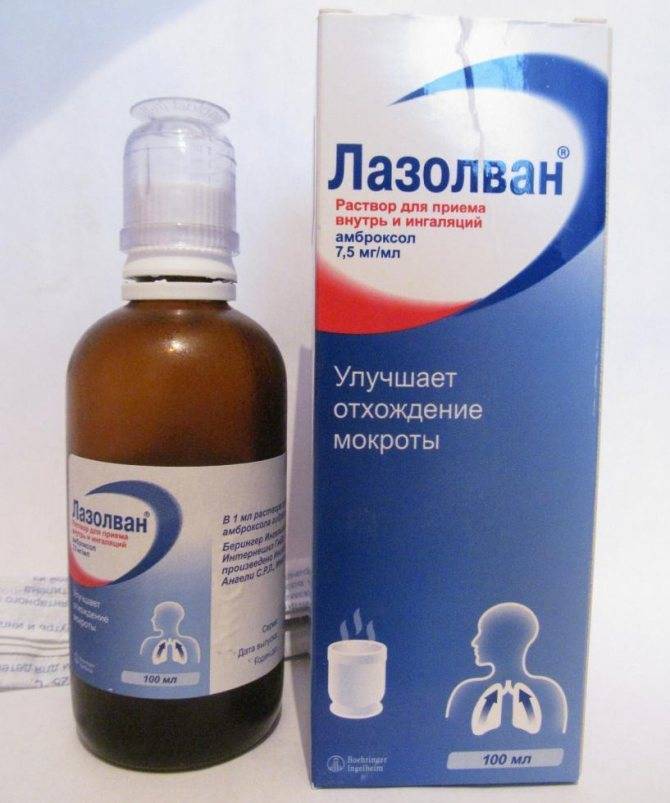 Медицинские работники не знают первоначальную причину у 40% людей с бронхоэктазами.
Медицинские работники не знают первоначальную причину у 40% людей с бронхоэктазами.
При первом поражении повышается вероятность воспалений и повторных инфекций, вызывающих дальнейшее повреждение легких. Это вторая фаза, или «порочный круг».
Некоторые из конкретных причин начального повреждения («инсульта»), которое запускает цикл бронхоэктатической болезни, включают:
 Трансплантационные препараты снижают иммунитет и могут увеличить риск инфекции и бронхоэктатической болезни.
Трансплантационные препараты снижают иммунитет и могут увеличить риск инфекции и бронхоэктатической болезни. Исследования показывают, что COVID-19 не является очень распространенной причиной бронхоэктазов. Но если у вас был острый респираторный дистресс-синдром (ОРДС) с COVID-19, у вас может быть псевдобронхоэктазия. Псевдобронхоэктазы выглядят как бронхоэктазы, но со временем они проходят, а не вызывают цикл повторных инфекций и повреждений легких.
Наиболее частая причина бронхоэктазов зависит от того, где вы живете. В США и других западных странах наиболее распространенной причиной бронхоэктазов является кистозный фиброз. Во всем мире это туберкулез. Во многих случаях медицинские работники не могут определить причину бронхоэктатической болезни.
Медицинский работник поставит диагноз бронхоэктазы, осмотрев вас и спросив об истории болезни. Они будут слушать ваши легкие и проверять, насколько хорошо они работают. Если они решат, что у вас бронхоэктазы или другое заболевание легких, они назначат визуализирующие исследования, чтобы изучить структуру ваших легких.
Медицинский работник может провести ряд тестов для диагностики бронхоэктазов или исключения других заболеваний, в том числе:


Бронхоэктазы нельзя полностью вылечить, но можно лечить симптомы. Медицинские работники лечат бронхоэктазы, удаляя слизь и борясь с инфекциями. В зависимости от тяжести вашего состояния врач может назначить лекарства или физиотерапию. Вы также можете использовать медицинские устройства, которые помогают избавиться от слизи.
Если бронхоэктазы вызваны основным заболеванием, лечение этого состояния может облегчить ваши симптомы. Если у вас небольшой участок бронхоэктазов, врач может порекомендовать операцию, хотя это случается редко.
Лечение бронхоэктазов помогает избавиться от инфицированной слизи, убить бактерии и уменьшить воспаление. К ним относятся:
 Медицинские работники также часто назначают ингаляционные антибиотики при бронхоэктазах. Вы можете использовать небулайзер для ингаляционных лекарств, который превращает лекарство в туман, который вы вдыхаете.
Медицинские работники также часто назначают ингаляционные антибиотики при бронхоэктазах. Вы можете использовать небулайзер для ингаляционных лекарств, который превращает лекарство в туман, который вы вдыхаете. То, что вы едите, не оказывает прямого влияния на бронхоэктазы. Например, вы, возможно, слышали, что отказ от таких продуктов, как молоко, может помочь уменьшить количество слизи в легких, но исследования не подтвердили этого.
Например, вы, возможно, слышали, что отказ от таких продуктов, как молоко, может помочь уменьшить количество слизи в легких, но исследования не подтвердили этого.
Самое главное – правильно питаться. Вы можете обнаружить, что теряете нездоровое количество веса или у вас есть другие опасения по поводу вашей диеты. Попросите диетолога, если у вас есть опасения по поводу здорового питания при бронхоэктазах.
Вы можете снизить риск развития бронхоэктатической болезни, следя за здоровьем легких:

Бронхоэктазы нельзя вылечить — ущерб, который они наносят, необратим. Но большинство людей могут справиться с симптомами бронхоэктатической болезни с помощью стратегий, рекомендованных их лечащим врачом.
Ваш прогноз будет зависеть от того, насколько серьезно ваше состояние, насколько хорошо вы реагируете на лечение и какие другие заболевания у вас есть. Возможно, вам придется практиковать физиотерапию или ежедневно принимать лекарства. Более тяжелые случаи могут повлиять на качество вашей жизни.
Повреждения, вызванные тяжелыми бронхоэктазами, могут привести к опасным для жизни осложнениям, в том числе:
При правильном лечении большинство людей с бронхоэктазами могут рассчитывать на то, что они проживут столько же, сколько и те, у кого их нет. Курение в анамнезе и низкая функция легких могут снизить продолжительность жизни.
Управление текущими заболеваниями и общим состоянием здоровья может помочь вам позаботиться о себе при бронхоэктазах.

Поговорите со своим лечащим врачом, если вы кашляете с большим количеством слизи в течение нескольких недель или чувствуете одышку.
Если у вас диагностировали бронхоэктазы, вам следует обратиться к врачу, если вы:
