2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
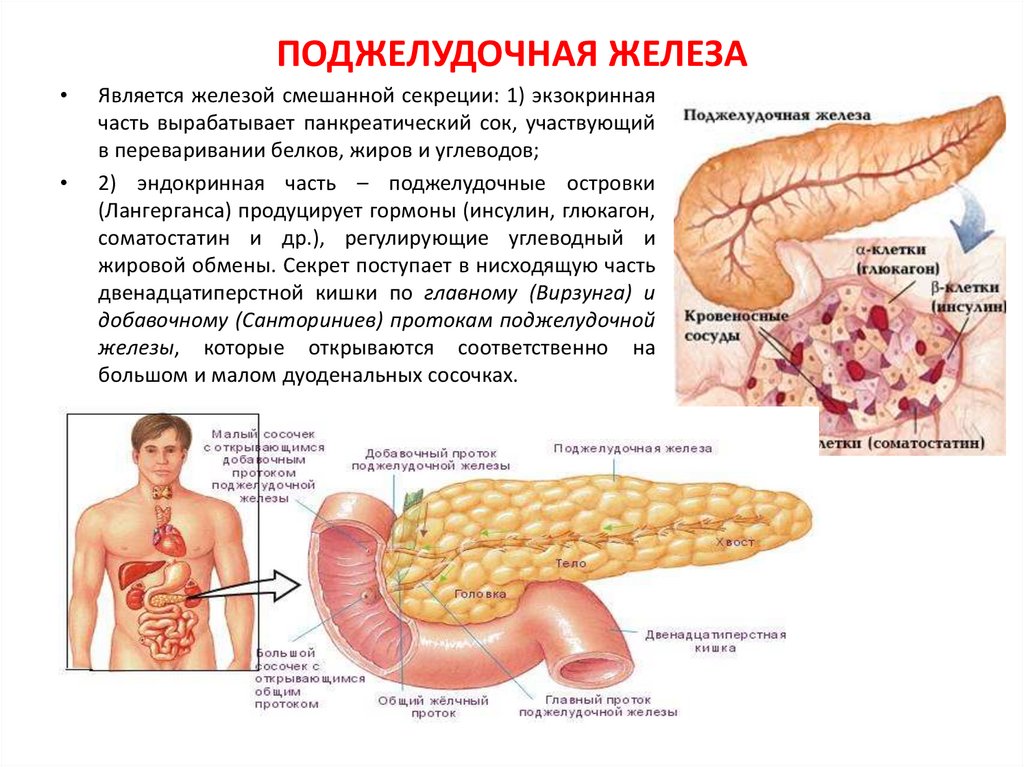
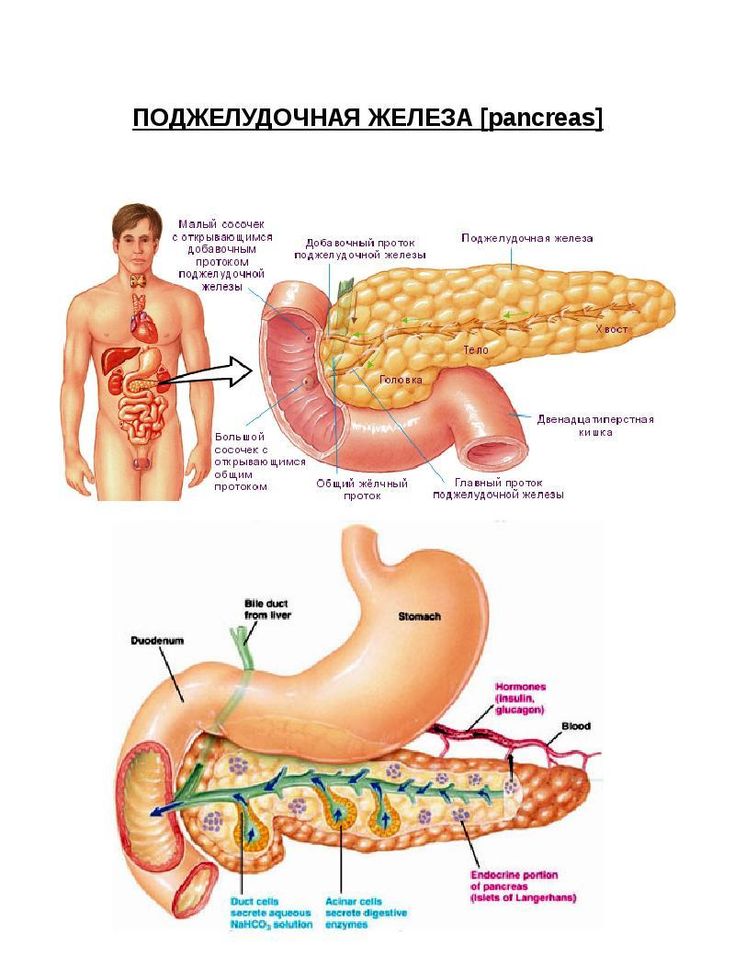
Поджелудочная железа имеет два главные функции — эндокринную (в ней, в частности, образуется инсулин) и экзокринную (в ней образуются ряд ферментов, необходимых для пищеварения). Самая частая причина недостаточности экзокринной функции поджелудочной железы у взрослых — алкоголизм, а у детей — муковисцидоз (тяжелое наследственное заболевание, сопровождающееся также тяжелыми легочными инфекциями). Муковисцидоз следует подозревать у всех больных младше 40 лет с необъяснимой недостаточностью экзокринной функции поджелудочной железы.
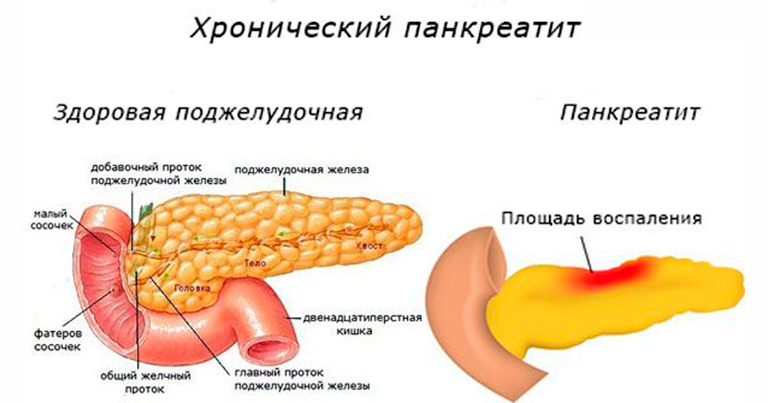
Хронический панкреатит проявляется постоянной или приступообразной болью в животе, нередко в сочетании с сахарным диабетом (что проявляется повышенным уровнем глюкозы в анализах крови).
При хроническом панкреатите обострения могут сменяться периодами улучшения, либо болезнь сопровождается постоянной болью и нарушениями всасывания пищи из кишечника.
При легком и умеренном повреждении поджелудочной железы поводом для обращения к врачу служит постоянная боль. Нередко на этой стадии заболевания отклонения лабораторных показателей выявляются только при специальных исследованиях (например, при пробе с секретином). При обширном повреждении поджелудочной железы появляются понос, стеаторея (выделение избыточного количества жира с каловыми массами) и похудание.
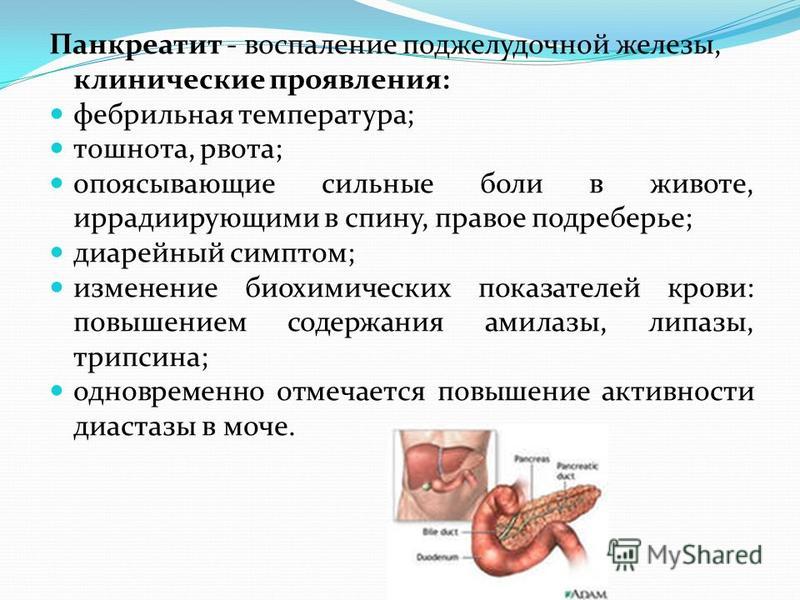
В типичных случаях боль локализуется в середине живота («под ложечкой») и отдает в спину, но может быть более выраженной в правом или левом подреберье, в спине или иметь разлитой характер. Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной. Нередко боль настолько сильна, что приходится использовать наркотические анальгетики. Тошнота, рвота и метеоризм (обильное отхождение газов) отмечаются реже; обычно они обусловлены реакцией на боль или применением лекарственных препаратов (особенно наркотических анальгетиков), угнетающих деятельность желудка и кишечника.
При длительной боли в животе всем больным необходимы ультразвуковое исследование (УЗИ) или компьютерная томография (КТ) для исключения ложной кисты поджелудочной железы. Часто при хроническом панкреатите обнаруживают изменения протоков; взаимосвязи между силой боли и наличием сужений протоков и их расширений не выявлено, однако иногда после установки стента (металлической конструкции, не дающей протоку спадаться) боль уменьшается.
Надежный метод диагностики нарушений пищеварения — определение в кале капель нейтрального жира и кристаллов жирных кислот, а также непереваренных мышечных волокон. Большое число мышечных волокон (более пяти) в мазке кала говорит о нарушении переваривания белков.
При рентгенографии живота можно выявить кальцификаты поджелудочной железы, подтверждающие хронический панкреатит. При УЗИ можно обнаружить кальцификаты (даже те, которые еще не видны на рентгенограммах), увеличение размеров поджелудочной железы и неровность ее контуров. Для диагностики хронического панкреатита используют также КТ живота; при хроническом панкреатите помимо кальцификатов в поджелудочной железе обнаруживают расширение протока поджелудочной железы и желчных протоков, неравномерное увеличение железы, скопление жидкости, изменения в окружающих тканях. Эндоскопическая ретроградная холангиопанкреатография при хроническом панкреатите выявляет расширение протоков, а также участки их стеноза.
Для диагностики хронического панкреатита используют также КТ живота; при хроническом панкреатите помимо кальцификатов в поджелудочной железе обнаруживают расширение протока поджелудочной железы и желчных протоков, неравномерное увеличение железы, скопление жидкости, изменения в окружающих тканях. Эндоскопическая ретроградная холангиопанкреатография при хроническом панкреатите выявляет расширение протоков, а также участки их стеноза.
Отказ от алкоголя уменьшает боль примерно у 50% больных. Также применяют ферментные препараты, например панкреатин. Ферментные препараты лучше всего помогают женщинам с неалкогольным хроническим панкреатитом. У мужчин эффективность такого лечения составляет 20—25%, у мужчин, злоупотребляющих алкоголем, — 12—15%, а при тяжелом панкреатите у больных обоего пола — 25%. Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
Дискинезия пищевода - нарушение перистальтика пищевода.
Нарушение моторики пищевода, проявляющееся расстройством глотания при употреблении сухой, горячей, холодной или плохо прожеванной пищи.
Перейти к статье »
Катаракта - помутнение хрусталика.
Помутнение хрусталика, приводящее к снижению остроты зрения. Сопровождается мельканием «мушек» перед глазами, двоением предметов, нечеткостью зрения.
Перейти к статье »
Деструкция стекловидного тела
Нарушение строения стекловидного тела, сопровождается «плавающими помутнениями» - включения в виде узелков, моточков, зерен, плавающих вслед за движением глаз.
Перейти к статье »
Сегодняшний сумасшедший темп жизни нередко лишает нас, как нам самим кажется, возможности следить за своим здоровьем и вести правильный образ жизни.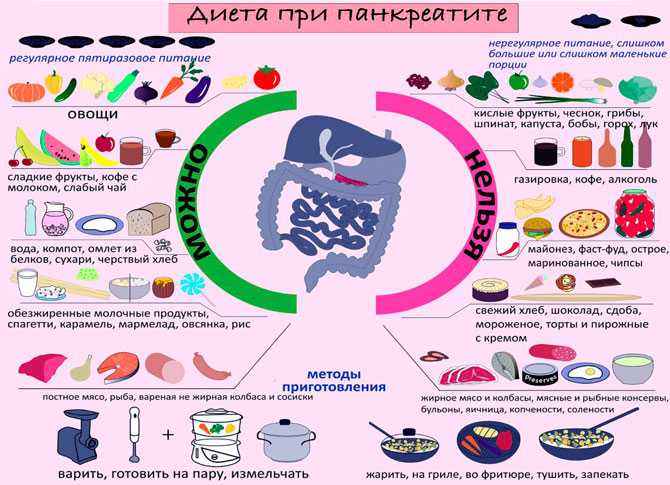 Мы питаемся фаст-фудом, готовим на скорую руку, часто едим жареное, а потом жалуемся, что болит поджелудочная железа. Мы питаемся фаст-фудом, готовим на скорую руку, часто едим жареное, а потом жалуемся, что болит поджелудочная железа. Эти боли могут быть ощутимы и в правом боку, и в левом, и даже на спине. Чаще всего панкреатиту сопутствуют и другие заболевания, возникшие на его фоне: сахарный диабет, гепатит, жировой гепатоз. Поэтому, при появлении болей поджелудочной железы проконсультируйтесь у врача-гастроэнтеролога и гепатолога, так как обязательно потребуется диагностика и лечение заболеваний печени. Сахарный диабет может стать причиной жирового гепатоза печени, что в запущенной форме может вызвать развитие цирроза.
Мы питаемся фаст-фудом, готовим на скорую руку, часто едим жареное, а потом жалуемся, что болит поджелудочная железа. Мы питаемся фаст-фудом, готовим на скорую руку, часто едим жареное, а потом жалуемся, что болит поджелудочная железа. Эти боли могут быть ощутимы и в правом боку, и в левом, и даже на спине. Чаще всего панкреатиту сопутствуют и другие заболевания, возникшие на его фоне: сахарный диабет, гепатит, жировой гепатоз. Поэтому, при появлении болей поджелудочной железы проконсультируйтесь у врача-гастроэнтеролога и гепатолога, так как обязательно потребуется диагностика и лечение заболеваний печени. Сахарный диабет может стать причиной жирового гепатоза печени, что в запущенной форме может вызвать развитие цирроза.
Пока ничего не беспокоит, мы не задумываемся о том, где какой орган находится, какую он имеет форму, какие признаки свойственны какой болезни. Но все это становится актуальным, если появляются боли. Очень часто обычному человеку сложно распознать, какой орган нуждается в помощи, сигнализируя болью о своем бедственном положении. Однако есть признаки, помогающие сориентироваться в ситуации, несмотря на то, что иногда поджелудочная железа дает симптомы, похожие на остеохондроз и даже опоясывающий лишай.
Однако есть признаки, помогающие сориентироваться в ситуации, несмотря на то, что иногда поджелудочная железа дает симптомы, похожие на остеохондроз и даже опоясывающий лишай.
Так как поджелудочная железа имеет вытянутую форму, то боли она может давать в различные места. При воспалении головки железы боли будут справа, в этом случае их нередко относят на счет печени, если воспалены остальные части поджелудочной, то боли в левом подреберье обеспечены. При остром панкреатите боли часто становятся опоясывающими и очень сильными. Перечислим основные симптомы, по которым можно определить, что болит именно поджелудочная:
При этом, если сесть на стул и наклониться вперед, то боли постепенно стихают.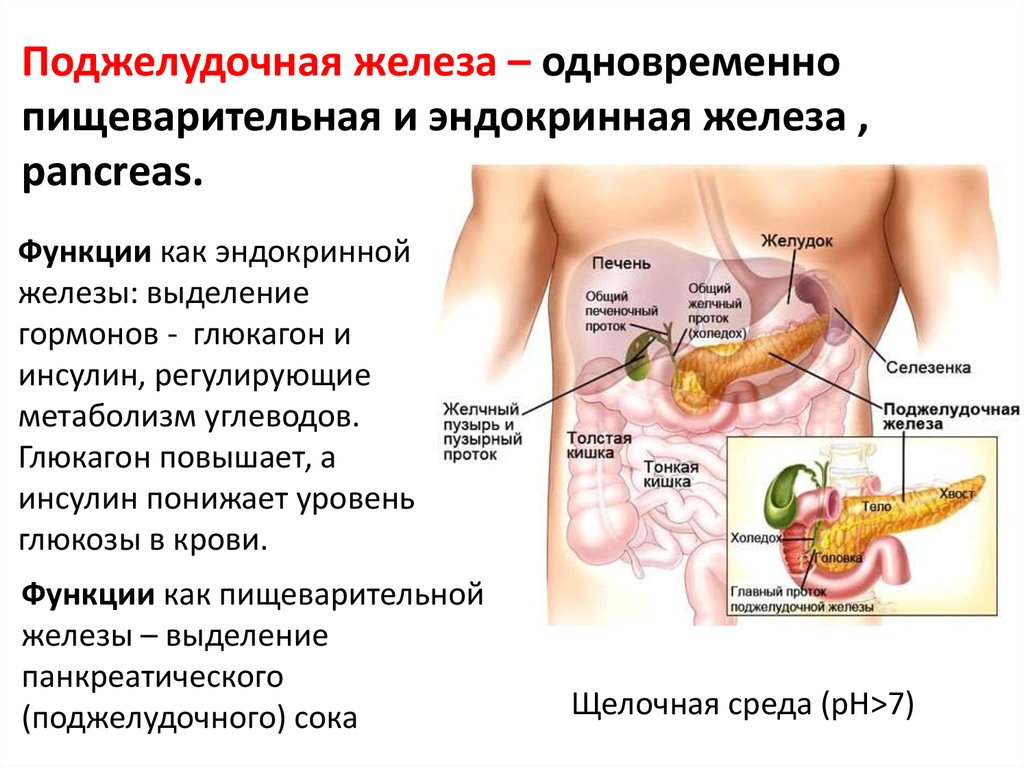 Эти признаки свойственны острому течению болезни, но есть еще и хроническая форма. В левом подреберье появляется постоянное чувство распирания, по утрам и после еды эта область болит. Также больного мучают диарея, бессонница, тошнота, сильная жажда; во рту ощущается горечь.
Эти признаки свойственны острому течению болезни, но есть еще и хроническая форма. В левом подреберье появляется постоянное чувство распирания, по утрам и после еды эта область болит. Также больного мучают диарея, бессонница, тошнота, сильная жажда; во рту ощущается горечь.
Когда болит поджелудочная, это основные симптомы. Если заметили у себя несколько признаков из этого перечня, немедленно обращайтесь к врачу, ведь только он может назначить необходимое обследование и лечение. Если на то, что болит поджелудочная железа, не обращать внимания, то со временем болезнь переходит в хроническую. При этом железа перестает вырабатывать гормоны, от которых зависит процесс пищеварения, а также инсулин, что приводит к диабету.
И еще одна характерная особенность: при панкреатите боли активизируются после еды, а если не есть, то становится легче. У больных могут появиться и признаки токсикоза, например, отвращение по отношению к некоторым продуктам.
Лечение острого воспаления поджелудочной железы предполагает госпитализацию, хронический панкреатит лечат в домашних условиях под наблюдением врача.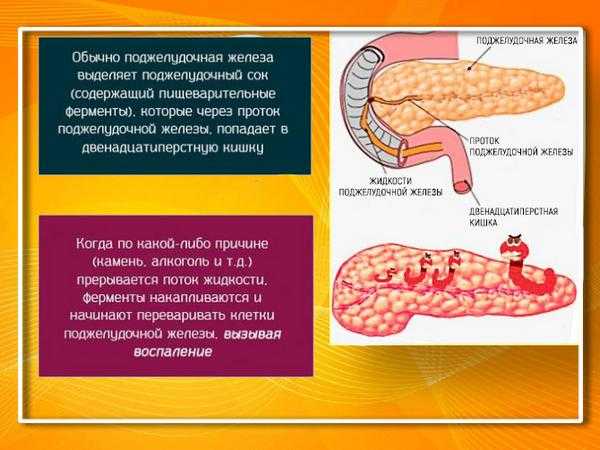
Важно знать!
Панкреатит – это покраснение и отек (воспаление) поджелудочной железы. Это происходит, когда пищеварительные соки или ферменты атакуют поджелудочную железу.
Поджелудочная железа находится за желудком с левой стороны живота. Он находится рядом с первой частью тонкой кишки (двенадцатиперстной кишкой).
Поджелудочная железа – это железа. Он выполняет две основные функции:

Панкреатит может быть внезапным (острым) или продолжающимся (хроническим). Острый панкреатит0019
К наиболее частым причинам панкреатита относятся:
Симптомы у каждого человека могут различаться.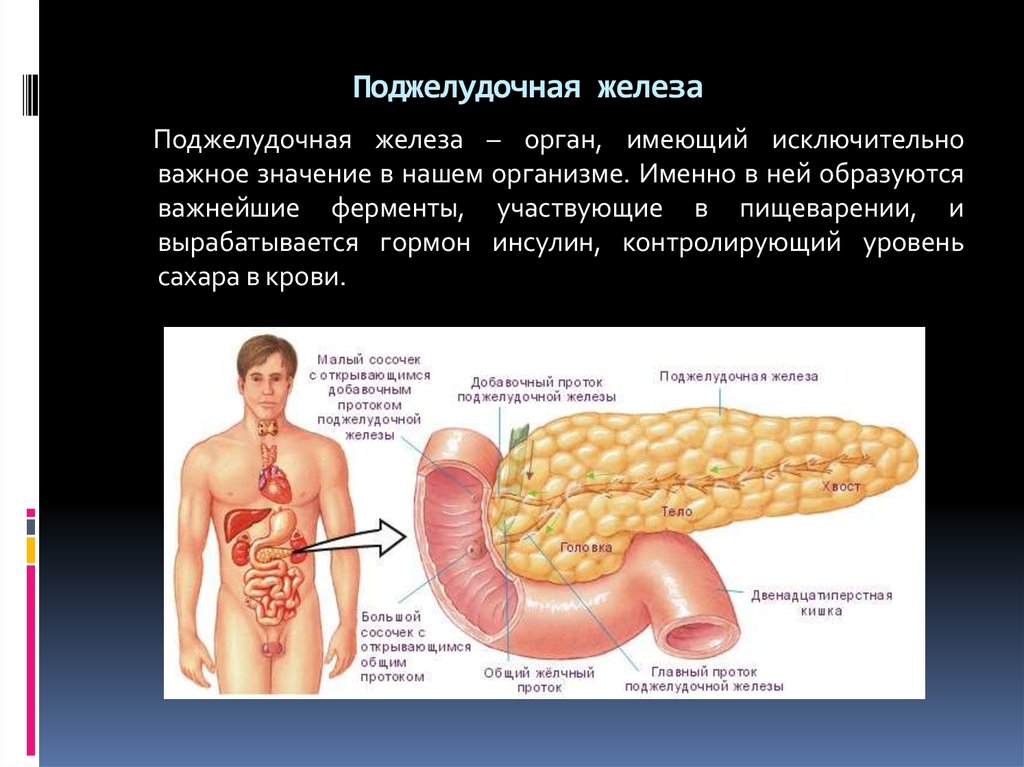 Симптомы могут включать:
Симптомы могут включать:
Симптомы панкреатита могут быть похожи на другие проблемы со здоровьем. Всегда обращайтесь к своему лечащему врачу, чтобы быть уверенным.
Ваш лечащий врач изучит состояние вашего здоровья в прошлом. Он или она проведет вам медицинский осмотр.
Вам могут сделать несколько анализов крови. Вы также можете пройти некоторые визуализирующие обследования, в том числе:
 Он также проверяет, как кровь течет по различным кровеносным сосудам.
Он также проверяет, как кровь течет по различным кровеносным сосудам. 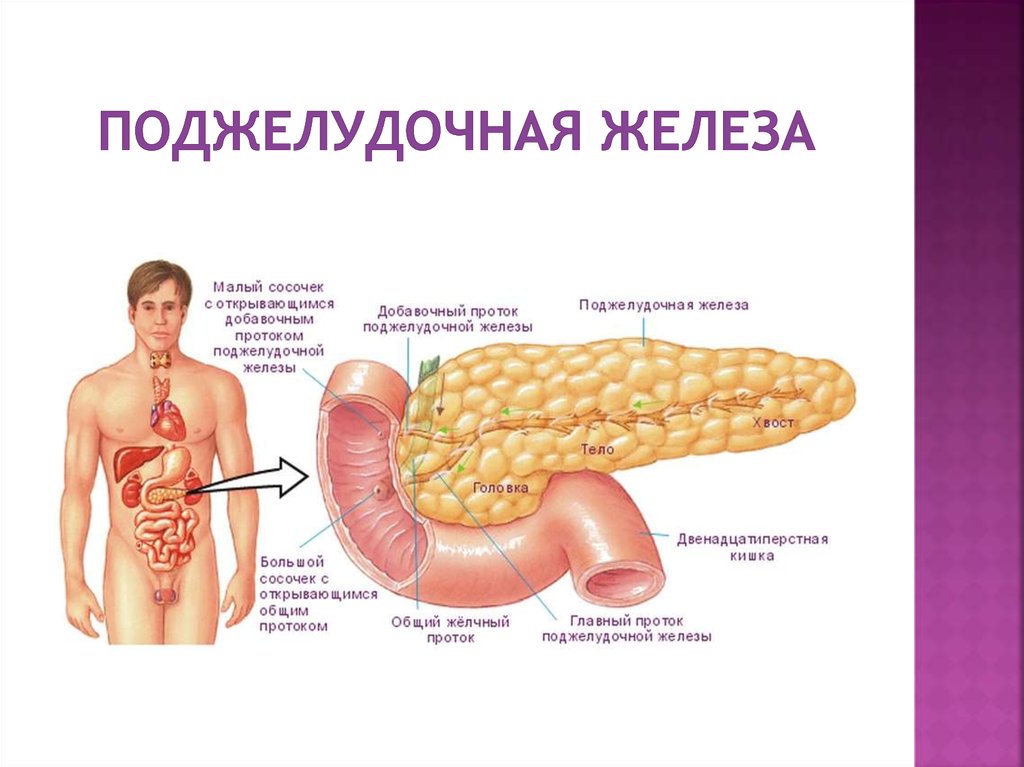 Компьютерная томография более подробна, чем обычный рентген.
Компьютерная томография более подробна, чем обычный рентген. Цель лечения — дать отдых поджелудочной железе и позволить ей зажить.
В большинстве случаев вы:
 В некоторых ситуациях может потребоваться использование зонда для кормления.
В некоторых ситуациях может потребоваться использование зонда для кормления. Панкреатит часто проходит через несколько дней.
В случае возникновения каких-либо проблем лечение может включать:
 Через трубку в желчные протоки вводят краситель. Краситель позволяет четко увидеть желчные протоки на рентгеновских снимках. В трубке есть инструменты. Инструменты могут удалять жидкость и закупорки, а также удалять камни в желчном пузыре. Они также могут поместить стенты (твердые трубки) в протоки, чтобы они оставались открытыми.
Через трубку в желчные протоки вводят краситель. Краситель позволяет четко увидеть желчные протоки на рентгеновских снимках. В трубке есть инструменты. Инструменты могут удалять жидкость и закупорки, а также удалять камни в желчном пузыре. Они также могут поместить стенты (твердые трубки) в протоки, чтобы они оставались открытыми. Если у вас хронический панкреатит, вы также можете:
 В запущенных случаях проводится специальная трансплантация, называемая трансплантацией островковых клеток.
В запущенных случаях проводится специальная трансплантация, называемая трансплантацией островковых клеток. Острый панкреатит обычно проходит сам по себе с течением времени. Большинство людей выздоравливают без каких-либо проблем. Небольшое количество случаев заканчивается скоплением жидкости вокруг поджелудочной железы, что требует дренирования.
Хронический панкреатит также может пройти сам по себе. Но это может занять больше времени после нескольких атак. Хронический панкреатит имеет больший риск долгосрочных проблем, таких как:
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
Основным симптомом острого и хронического панкреатита является
Больные с острым или хроническим панкреатитом могут ощущать боль по-разному.
Острый панкреатит обычно начинается с боли, которая
Другие симптомы могут включать
Люди с острым панкреатитом обычно выглядят и чувствуют себя серьезно больными, и им необходимо немедленно обратиться к врачу.
Основным симптомом панкреатита является боль в верхней части живота, которая может распространяться на спину.Большинство людей с хроническим панкреатитом
Боль может
Люди с хроническим панкреатитом могут не иметь симптомов, пока у них не возникнут осложнения.
Другие симптомы могут включать
Немедленно обратиться за медицинской помощью при следующих симптомах тяжелого панкреатита:
Эти симптомы могут быть признаком
При отсутствии лечения эти проблемы могут привести к летальному исходу.
Наиболее частыми причинами как острого, так и хронического панкреатита являются
Другие причины включают
Наиболее частой причиной острого панкреатита являются камни в желчном пузыре.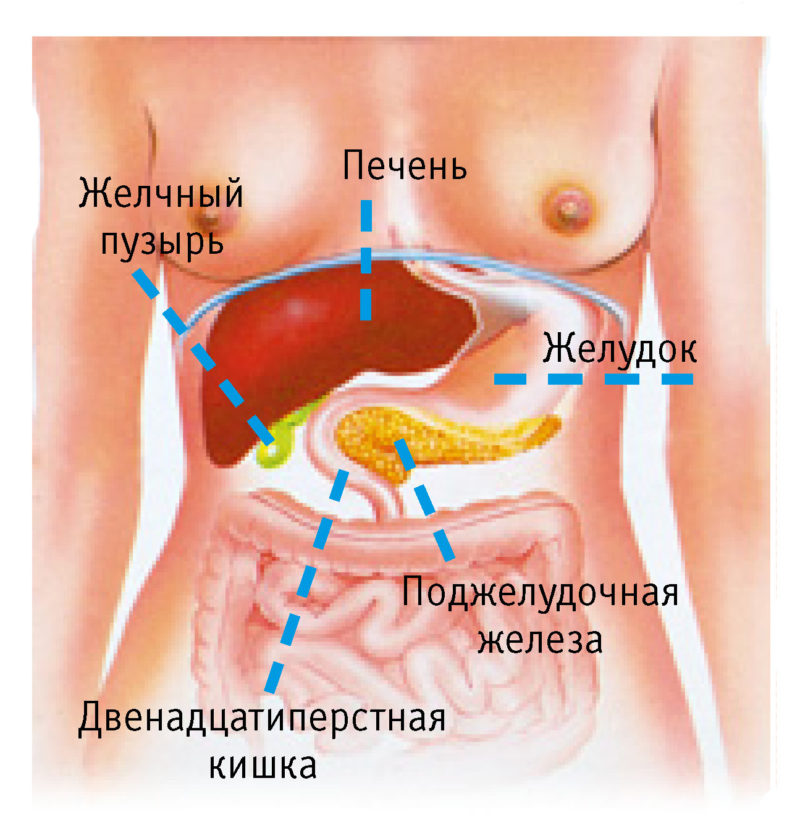
Камни в желчном пузыре вызывают воспаление поджелудочной железы, поскольку камни проходят через нее и застревают в желчном протоке или протоке поджелудочной железы. Это состояние называется желчнокаменным панкреатитом.
Наиболее частыми причинами хронического панкреатита являются
Другие причины включают
Во многих случаях врачи не могут найти причину панкреатита. Это называется идиопатическим панкреатитом.
Последнее рассмотрение: ноябрь 2017 г.
Поделиться этой страницей
Фейсбук Твиттер Эл. адрес WhatsApp LinkedIn Реддит Пинтерест
Предыдущий: Определение и факты
Следующий: Диагноз
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.