2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Американская коллегия кардиологов (ACC) выпустила алгоритм принятия решений при оказании помощи пациентам с сердечно-сосудистыми последствиями COVID-19. Документ описывает возможные планы лечения миокардита и других поражений сердца, подострые последствия коронавирусной инфекции, возобновление занятий спортом и интенсивных тренировок.
ACC выпустила консенсус экспертов, определяющий сердечно-сосудистые последствия COVID-19 и алгоритм принятия решений. Основное внимание в документе уделено состояниям, при которых клиницисты испытывают трудности с диагностикой и лечением: миокардит, подострые поражения сердца и возврат к тренировкам.
Эксперты подчеркивают: документ не предоставляет единственно правильного решения, но побуждает учитывать важные факторы при определении плана лечения.
«МВ» приводит положения документа, касающиеся миокардита и других поражений миокарда.
Миокардит признан редким, но серьезным осложнением коронавирусной инфекции.
Для ограничения расхождений в толковании эксперты уточнили терминологию. Приведенные ACC определения описывают спектр поражений миокарда при COVID-19.
Миокардит — состояние, определяемое:
наличием сердечных симптомов (боль в груди, одышка, сердцебиение, обморок),
повышенным уровнем сердечного тропонина (cTn),
изменениями ЭКГ (инверсия зубца T, подъем сегмента ST без реципрокной депрессии сегмента ST, удлинение продолжительности комплекса QRS), ЭХО-КГ (нарушение сократимости левого желудочка), МРТ и/или гистопатологическими данными при биопсии или патологоанатомическом исследовании (воспалительные инфильтраты миокарда, связанные с дегенерацией и некрозом миоцитов) при отсутствии ограничивающих кровоток заболеваний коронарной артерии.
В зависимости от количества присутствующих признаков различают возможный, вероятный и достоверный миокардит.
Возможный миокардит – это пациенты с сердечными симптомами, повышенным уровнем сердечного тропонина, изменениями ЭКГ и/или ЭХО-КГ, но при эндомиокардиальной биопсии или МРТ признаки острого миокардита отсутствуют, либо биопсия и МРТ не проводились.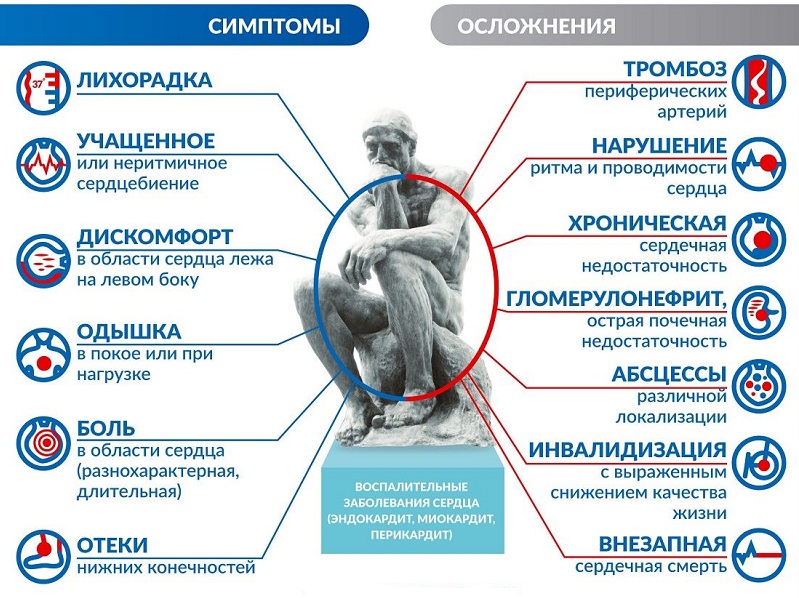
Вероятный миокардит включает все признаки возможного миокардита, но МРТ и/или биопсия в течение 6 месяцев после заражения коронавирусом показывают отклонения, соответствующие предшествующему миокардиту.
Достоверный миокардит включает все признаки возможного миокардита, при этом результаты МРТ и/или биопсии в период коронавирусной инфекции соответствовали активному миокардиту.
Вовлечение миокарда - более широкий термин, включающий аномалии миокарда на фоне коронавирусной инфекции, которые не соответствуют критериям возможного, вероятного или достоверного миокардита. Сердечные симптомы могут отсутствовать или присутствовать, могут быть самыми разнообразными.
Поражение миокарда – это состояние, при котором уровень сердечного тропонина выше верхнего значения 99 процентиля, связано с различными механизмами, от ишемии до цитокинового шторма.
Самые частые симптомы миокардита после COVID-19 – лихорадка, одышка, кашель и боль в груди. Дополнительные симптомы включают дискомфорт в груди, усталость после нагрузки, учащенное сердцебиение и обмороки.
Дополнительные симптомы включают дискомфорт в груди, усталость после нагрузки, учащенное сердцебиение и обмороки.
Симптомы могут исчезать в течение 3 месяцев после COVID-19 или сохраняться 12 месяцев и более.
У части пациентов повышение уровня сердечного тропонина и патология на МРТ выявляются вскоре после заражения. Однако чаще наблюдается отсроченное появление симптомов, повышение уровня сердечных биомаркеров и аномалии при визуализации сердца.
Важно, что интенсивность симптомов плохо коррелирует с фракцией выброса левого желудочка (ФВЛЖ) и уровнем сердечного тропонина, натрийуретических пептидов и С-реактивного белка.
Вирусная инфекция – наиболее частая причина любого миокардита с частотой 10—106 случаев на 100 тысяч человек.
Распространенность миокардита после COVID-19 составляет 450 случаев на миллион человек, показало недавнее популяционное исследование. Дисфункция миокарда может присутствовать у 40% госпитализированных с коронавирусной инфекцией пациентов.
Выявление факторов риска миокардита при COVID-19 все еще является областью активных исследований.
Пока к факторам риска относят пожилой возраст, мужской пол, сопутствующие сердечно-сосудистые заболевания, ожирение, сахарный диабет, артериальную гипертензию, иммуносупрессию и тяжелые системные заболевания.
Прямая инвазия вируса, воспалительные и иммунные реакции, микрососудистая ангиопатия названы среди механизмов повреждения миокарда при COVID-19.
Новые данные указывают на возникновение неадекватного иммунного ответа с чрезмерной активацией врожденного звена иммунитета, выбросом провоспалительных цитокинов, тромботической микроангиопатией и эндотелиальной дисфункцией. Другие предполагаемые механизмы повреждения миокарда — ишемия, стрессовая кардиомиопатия и гипоксия.
При аутопсии РНК коронавируса обнаружена в миокарде 25—50% умерших от COVID-19, в основном в субэндотелии, не в кардиомиоцитах.
|
Подозрение на поражение сердца |
|
Шаг 1: ЭКГ, уровень сердечного тропонина (cTn), ЭХО-КГ. |
|
Предпочтительно использование чувствительного анализа при оценке уровня cTn. |
|
Шаг 2: выполняется при нормальной сократимости ЛЖ. |
|
Рекомендуются дополнительные исследования для дифференциальной диагностики: · острого коронарного синдрома, стрессовой кардиомиопатии – коронароангиография, · легочной эмболии — КТ-ангиопульмонография, · легочного сердца – сатурация, рентгенография грудной клетки, · распределительного, септического шока – катетеризация правых отделов сердца, прокальцитонин, · раннего выявленного заболевания сердца – анамнез, медицинская карта. |
|
Шаг 3: выполняется при повышении cTn, изменениях ЭКГ, ЭХО-КГ при шаге 1 – консультация кардиолога. |
|
Шаг 4: выполняется у нестабильных пациентов, с клиническими признаками высокого риска (гипотония, кардиогенный шок, желудочковые аритмии, атриовентрикулярная блокада) – обследование в специализированном центре, решение вопроса катетеризации правых отделов сердца (±эндомиокардиальная биопсия для подтверждения миокардита и специфических его типов при подозрении не связанного с COVID-19 процесса). |
|
Шаг 5: выполняется после шага 3 у клинически стабильных пациентов — МРТ |
У пациентов с болью в груди в качестве единственного симптома, сохраненной систолической функцией левого желудочка и отсутствием желудочковых аритмий возможно амбулаторное лечение.
Тщательный мониторинг симптомов и признаков (одышка, отеки, обморок).
При поражении перикарда – НПВС, колхицин.
Повторное исследование – через 3—6 месяцев.
Рекомендуется госпитализация (если она еще не проведена).
Лечение миокардита у стабильных пациентов должно основываться на стандартных протоколах лечения.
При сопутствующей пневмонии, вызванной COVID-19, с потребностью в дополнительном кислороде следует лечить кортикостероидами.
При сопутствующем поражении перикарда – НПВС, колхицин.
При снижении фракции выброса левого желудочка – терапия сердечной недостаточности согласно клиническим рекомендациям.
Ограничение интенсивной физической нагрузки 3—6 месяцев, повторное исследование – через 3—6 месяцев.
Лечение в специализированных центрах.
При сопутствующем тяжелом поражении легких – назначение кортикостероидов.
Внутривенные кортикостероиды могут рассматриваться при подозреваемом или подтвержденном миокардите с нарушением гемодинамики или мультисистемном воспалительном синдроме у взрослых (MIS-A), при состоянии гипервоспаления с острой сердечной недостаточностью и/или кардиогенным шоком при отсутствии сепсиса.
При снижении фракции выброса левого желудочка – терапия сердечной недостаточности согласно клиническим рекомендациям и продолжение в амбулаторных условиях.
Больных с кардиогенным шоком, устойчивыми желудочковыми аритмиями и/или выраженной атриовентрикулярной блокадой следует лечить, как при других формах кардиогенного шока. Рекомендуется механическая поддержка кровообращения и другие передовые методы лечения.
Рекомендуется механическая поддержка кровообращения и другие передовые методы лечения.
После стабилизации состояния пациента с кардиогенным шоком или гемодинамической нестабильностью следует выполнить МРТ (до выписки из стационара).
Ограничение интенсивной физической нагрузки 3—6 месяцев, повторное исследование – через 3—6 месяцев.
Существует высокий риск сердечно-сосудистых осложнений после перенесённой коронавирусной инфекции.
Самые частые жалобы пациентов:
слабость
повышено сердцебиение, неритмичный пульс
невозможно вздохнуть глубоко
давящие боли в груди
одышка
Эти симптомы возникают независимо от тяжести течения заболевания.
Повреждение миокарда при Covid-19 происходит комплексно: влияние самого вируса на клетки миокарда (сердца) + повреждение клеток цитокинами (воспалительные белки) + нарушение свертываемости крови + нарушение кровоснабжения + гипоксия клеток миокарда + повреждение эндотелия (внутреннего слоя) коронарных сосудов.
Если есть жалобы, обязательно нужно посетить врача-кардиолога.
1. Сдать общий анализ крови, С реактивный белок – исключить сохраняющий лабораторно-воспалительный синдром. При подозрении на миокардит дополнительно сдать на ревматоидный фактор и Тропонин.
2. Сдать кровь на витамин Д, железо, ферритин (при низком уровне этих показателей, слабость и тахикардия будут беспокоить долго).
3. Сделать ЭКГ (оценить ритм сердца, частоту сердечных сокращений в покое, очаговые изменения миокарда).
4. Сделать Эхокардиографию (исключить органические изменения в сердце, жидкость в перикарде сердца, признаки миокардита, оценить сократительную способность сердца)
5. Сделать Холтер ЭКГ 24 часа (может быть рекомендовано врачом дополнительно).
Сделать Холтер ЭКГ 24 часа (может быть рекомендовано врачом дополнительно).
6. При подозрении на миокардит золотым стандартом диагностики является МРТ сердца с контрастом.
Это не обязательно миокардит. Астенический синдром на фоне длительного пребывания дома и детренированности встречается намного чаще.
И главное - не паниковать! Стресс усугубляет тахикардию.
успокоиться и нормализовать сон
восполнить все дефициты в организме
восстановить регулярную кардионагрузку на свежем воздухе
Своевременная профессиональная диагностика возможных осложнений позволит быстрее с ними справиться.
Берегите себя и свое сердце!
 Как пандемия коронавируса влияет на психическую деятельность
Как пандемия коронавируса влияет на психическую деятельностьВозврат к списку публикаций
наверх
Для людей, перенесших COVID-19, длительные проблемы с сердцем COVID-19 могут осложнить выздоровление.
Некоторые симптомы, характерные для «дальнобойщиков» коронавируса, такие как учащенное сердцебиение, головокружение, боль в груди и одышка, могут быть вызваны проблемами с сердцем или просто переболели COVID-19. Как определить, связаны ли ваши симптомы с сердцем, и чего ожидать, если это так?
Кардиологи Университета Джона Хопкинса Венди Пост, доктор медицинских наук, и Ниша Гилотра, доктор медицинских наук, разъясняют, какие посткоронавирусные симптомы могут указывать на проблемы с сердцем, когда следует звонить врачу, а также другие факты, связанные с долгосрочным COVID-19.выжившие должны знать.
Да: Хотя COVID-19 является в первую очередь респираторным заболеванием или заболеванием легких, сердце также может пострадать.
Временное или длительное повреждение ткани сердца может быть вызвано несколькими факторами:
Недостаток кислорода. Поскольку вирус вызывает воспаление и жидкость заполняет воздушные мешочки в легких, меньше кислорода может попадать в кровоток. Сердце должно работать усерднее, чтобы перекачивать кровь по телу, что может быть опасно для людей с уже существующими заболеваниями сердца. Сердце может выйти из строя из-за переутомления, или недостаток кислорода может вызвать гибель клеток и повреждение тканей сердца и других органов.
Сердце должно работать усерднее, чтобы перекачивать кровь по телу, что может быть опасно для людей с уже существующими заболеваниями сердца. Сердце может выйти из строя из-за переутомления, или недостаток кислорода может вызвать гибель клеток и повреждение тканей сердца и других органов.
Миокардит: воспаление сердца. Коронавирус может напрямую заражать и повреждать сердечную мышечную ткань, как это возможно при других вирусных инфекциях, включая некоторые штаммы гриппа. Сердце также может быть повреждено и воспалено косвенно из-за реакции собственной иммунной системы организма.
Коронавирусная инфекция также поражает внутренние поверхности вен и артерий, что может вызвать воспаление кровеносных сосудов, повреждение очень мелких сосудов и образование тромбов, что может нарушить приток крови к сердцу или другим частям тела. «Тяжелая форма COVID-19— это заболевание, поражающее эндотелиальные клетки, формирующие выстилку кровеносных сосудов», — говорит Пост.
Стрессовая кардиомиопатия. Вирусные инфекции могут вызывать кардиомиопатию, заболевание сердечной мышцы, которое влияет на способность сердца эффективно перекачивать кровь. При атаке вируса организм подвергается стрессу и высвобождает большое количество химических веществ, называемых катехоламинами, которые могут парализовать сердце. Как только инфекция пройдет, стрессор исчезнет, и сердце сможет восстановиться.
Самое серьезное из всего, по словам Гилотра, это возможность того, что иммунная система начнет атаку на вторгшийся вирус, настолько серьезную, что он разрушит здоровые ткани.
В ответ на заражение коронавирусом организм высвобождает поток белков, называемых цитокинами, которые помогают клеткам общаться друг с другом и бороться с захватчиками.
У некоторых людей, возможно, из-за генетических различий, это нормальное защитное действие преувеличено, что делает их уязвимыми для цитокиновый шторм .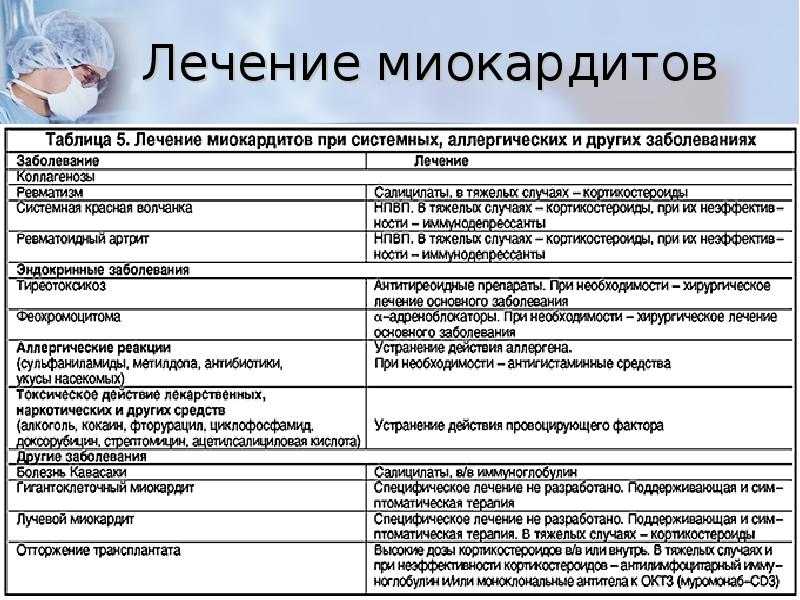 При цитокиновом шторме реакция иммунной системы вызывает воспаление, которое может сокрушить организм, разрушая здоровые ткани и повреждая такие органы, как почки, печень и сердце.
При цитокиновом шторме реакция иммунной системы вызывает воспаление, которое может сокрушить организм, разрушая здоровые ткани и повреждая такие органы, как почки, печень и сердце.
Цитокиновый шторм и связанное с ним повреждение сердца также могут влиять на сердечный ритм. «Серьезные желудочковые аритмии из-за цитокинового шторма могут иметь катастрофические последствия», — говорит Гилотра.
Цитокиновый шторм трудно пережить. Текущие исследования изучают возможную пользу от использования иммунодепрессантов для лечения пациентов с COVID-19.которые испытывают это серьезное осложнение.
После перенесенного COVID-19, если вы испытываете учащенное сердцебиение или учащенное сердцебиение, вам следует обратиться к врачу. Временное увеличение частоты сердечных сокращений может быть вызвано множеством разных причин, в том числе обезвоживанием. Убедитесь, что вы пьете достаточно жидкости, особенно если у вас жар. Симптомы учащенного или нерегулярного сердечного ритма могут включать:
У некоторых людей частота сердечных сокращений может варьироваться от быстрой до медленной, независимо от нагрузки, без видимой причины. Но, по словам Поста, одышка, боль в груди или учащенное сердцебиение после заражения COVID-19 являются распространенными жалобами. «Любая из этих проблем может быть связана с сердцем, но они также могут быть связаны с другими факторами, в том числе с последствиями тяжелой болезни, продолжительного бездействия и недельного выздоровления в постели».
Но, по словам Поста, одышка, боль в груди или учащенное сердцебиение после заражения COVID-19 являются распространенными жалобами. «Любая из этих проблем может быть связана с сердцем, но они также могут быть связаны с другими факторами, в том числе с последствиями тяжелой болезни, продолжительного бездействия и недельного выздоровления в постели».
«Вы хотите обратиться к врачу, если какие-либо из ваших симптомов являются серьезными, особенно одышка», — говорит Пост. Она рекомендует использовать имеющиеся в продаже мониторы насыщения O2 (кислорода).
«Одышка сама по себе не всегда является признаком серьезной проблемы, но если у вас есть этот симптом наряду с низким O2 (ниже 92%), это повод для беспокойства». Иногда у людей возникает одышка при физической нагрузке после COVID-19, потому что они долгое время были менее активны и нуждаются в постепенном восстановлении своего уровня физической подготовки.
Сердечная недостаточность после COVID-19 ставится редко. Но если у вас одышка или отек ног после COVID-19, вам следует обратиться к врачу, который может порекомендовать обследование у кардиолога, если анализы показывают, что вы находитесь в группе риска.
Но если у вас одышка или отек ног после COVID-19, вам следует обратиться к врачу, который может порекомендовать обследование у кардиолога, если анализы показывают, что вы находитесь в группе риска.
Как насчет затяжной боли в груди, еще одной распространенной жалобы после COVID? «Возможно, боль в груди не является серьезной, но если у вас сильная боль в груди, обратитесь за помощью, особенно если она постоянная или у вас также есть тошнота, одышка или головокружение: это могут быть симптомы сердечного приступа».
«Если у вас болит грудь при вдохе, возможно, у вас воспаление легких. Внезапная сильная боль в груди может быть вызвана тромбом в легком (легочная эмболия)», — говорит Пост.
У людей, выздоравливающих от коронавируса, иногда проявляются симптомы состояния, известного как POTS (синдром постуральной ортостатической тахикардии). Исследователи выясняют, существует ли связь.
POTS — это не прямая сердечная проблема, а неврологическая проблема, которая затрагивает часть нервной системы, которая регулирует частоту сердечных сокращений и кровоток. Синдром может вызвать учащенное сердцебиение, когда вы встаете, что может привести к туману в голове, усталости, учащенному сердцебиению, головокружению и другим симптомам.
Да. Люди с COVID-19 могут иметь симптомы, похожие на симптомы сердечного приступа, включая боль в груди, одышку и изменения на их эхокардиограмме (УЗИ сердца) или ЭКГ. Но часто, когда этим пациентам делают ангиограмму, не обнаруживают признаков серьезной закупорки кровеносных сосудов сердца, что указывало бы на прогрессирующий сердечный приступ.
Симптомы миокардита могут также имитировать симптомы сердечного приступа. Кроме того, вирусные инфекции, такие как COVID-19может вызвать образование очень маленьких сгустков крови, которые могут блокировать крошечные кровеносные сосуды и вызывать боль.
Людям с признаками и симптомами сердечного приступа следует обратиться за неотложной медицинской помощью и не лечить эти симптомы дома.
| Симптом | Когда звонить 911 | Когда звонить врачу |
| Одышка |
|
|
| Боль в груди |
|
|
Если ваши симптомы не являются серьезными, но вы хотите пройти обследование, Пост говорит, что кардиолог не должен быть вашей первой остановкой, если у вас никогда раньше не было проблем с сердцем и вы не находитесь в группе риска. «Для неэкстренных ситуаций после COVID-19симптомы, ваш лечащий врач может посоветовать вам», — говорит она.
«Для неэкстренных ситуаций после COVID-19симптомы, ваш лечащий врач может посоветовать вам», — говорит она.
Это зависит от: Пост говорит, что «сердечный приступ» имеет несколько различных форм. Сердечный приступ 1 типа, вызванный тромбом, блокирующим одну из сердечных артерий, редко возникает во время или после заражения COVID-19.
«Сердечные приступы 2-го типа чаще встречаются при COVID-19, — говорит она. «Этот сердечный приступ может быть вызван повышенной нагрузкой на сердце, такой как учащенное сердцебиение, низкий уровень кислорода в крови или анемия, потому что сердечная мышца не получает достаточного количества кислорода, поступающего в кровь, чтобы выполнять эту дополнительную работу. Мы наблюдали это у людей с острым коронавирусным заболеванием, но реже у тех, кто пережил болезнь».
«Анализы крови показали, что во время COVID-19 у некоторых людей наблюдается повышенный уровень вещества, называемого тропонином, наряду с изменениями ЭКГ и болью в груди». Повышенный уровень тропонина является признаком повреждения сердечной ткани. Иногда это от сердечного приступа. Это реже наблюдается после COVID-19.
Повышенный уровень тропонина является признаком повреждения сердечной ткани. Иногда это от сердечного приступа. Это реже наблюдается после COVID-19.
«Во время острого COVID-19 повышенный уровень тропонина с аномальной ЭКГ связан с более высокой смертностью, но не у пациентов с нормальной ЭКГ», — говорит Пост.
В целом у детей, заболевших коронавирусом, не так часто возникают серьезные проблемы, как у взрослых. Необычное, но серьезное осложнение COVID-19, называемое мультисистемным воспалительным синдромом у детей, или MIS-C, может вызвать серьезное повреждение сердца, кардиогенный шок или смерть.
У некоторых детей, переживших MIS-C, могут остаться нарушения сердечного ритма и ригидность сердечной мышцы, что не позволяет сердцу нормально расслабляться и нормально биться. MIS-C имеет некоторые сходные характеристики с болезнью Кавасаки.
Пост говорит, что если симптомы вызваны сердечной причиной, выздоровление зависит от тяжести травмы. «Очень немногие люди переносят тяжелый сердечный приступ, такой как острый инфаркт миокарда или ИМ, из-за COVID-19, – говорит она.
«Очень немногие люди переносят тяжелый сердечный приступ, такой как острый инфаркт миокарда или ИМ, из-за COVID-19, – говорит она.
Тем не менее, визуализация сердца может выявить незначительные изменения в сердечной мышце у некоторых выживших после COVID-19. Пост отмечает, что некоторые исследования спортсменов, выздоравливающих от коронавируса, показали некоторые рубцы, но подчеркивает, что в некоторых из этих исследований эти результаты не сравнивались с результатами тех, у кого не было COVID-19.. Как долго сохраняются эти незначительные изменения и как они влияют на здоровье сердца, пока неизвестно. Эксперты разрабатывают протоколы и рекомендации, согласно которым спортсмены должны пройти кардиологическое обследование перед возвращением в игру.
COVID-19 также может влиять на силу сердечного сокращения, говорит Пост, но незначительные нарушения сердечного ритма вряд ли вызовут проблемы у людей.
Человеку, выздоравливающему от COVID-19, может быть полезна физиотерапия, дыхательные упражнения и, прежде всего, время. Пост советует всем, кто выздоравливает от COVID-19Следует ожидать постепенного выздоровления и не следует ожидать быстрого возвращения к нормальному уровню активности.
Пост советует всем, кто выздоравливает от COVID-19Следует ожидать постепенного выздоровления и не следует ожидать быстрого возвращения к нормальному уровню активности.
«Заболевание сердца может усугубиться тяжелым течением COVID, но маловероятно после легких или бессимптомных случаев», — говорит Пост. «Но влияние коронавируса на ранее существовавшее заболевание сердца пока неизвестно».
Если у вас был COVID-19, выздоровел и чувствует себя хорошо, стоит ли волноваться? Могут ли проблемы с сердцем проявиться позже?
Пост подчеркивает, что на многие из этих вопросов пока нет четких ответов. SARS-CoV-2 был выделен в 2019 году, а большое количество выживших после COVID-19 выздоравливает только с 2020 года. «Трудно точно сказать, как болезнь повлияет на сердца людей в долгосрочной перспективе, и это лишь одна область сильное беспокойство среди исследователей», — говорит она.
Среда, 23 февраля 2022 г.
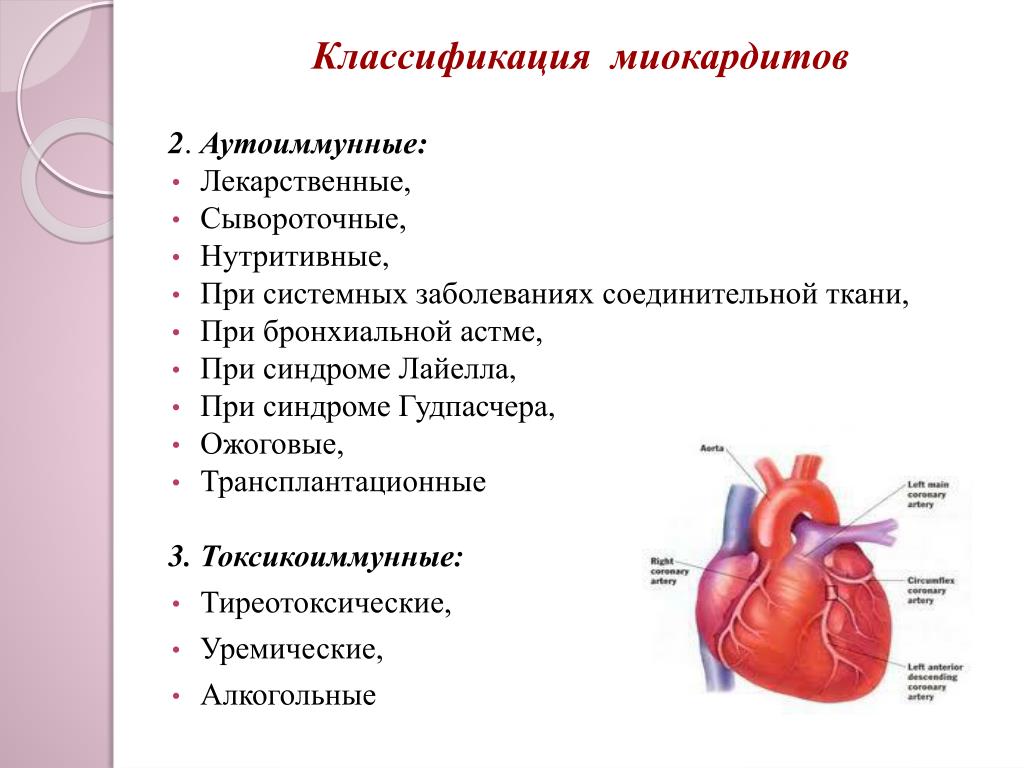
Миокардит — это воспаление сердечной мышцы, которое может снизить способность сердца перекачивать кровь. Это воспаление также может вызвать быстрое или нерегулярное сердцебиение, вызывая аритмии. Многие вирусы могут вызывать миокардит, в том числе стафилококковые и стрептококковые бактерии, некоторые паразиты и даже грибки, вызывающие дрожжевые инфекции.
В прошлом у вас мог быть временный миокардит во время сильной простуды. Миокардит также может возникнуть, когда ваше тело реагирует на лекарство, или иногда это часть общего воспаления, происходящего в вашем теле.
В некоторых случаях миокардита может потребоваться лечение, но в большинстве случаев он проходит сам по себе. Симптомы миокардита могут включать:
Если у вас возникли какие-либо из этих симптомов, обратитесь к врачу и получите неотложную помощь, особенно если у вас одышка и боль в груди, напоминающая сердечный приступ.
Если вы считаете, что у вас миокардит, важно немедленно обратиться за медицинской помощью, чтобы предотвратить долговременное повреждение сердца. Ваш врач может провести тесты, чтобы поставить точный диагноз, в том числе:
Обычно миокардит легкой степени лечат нестероидными противовоспалительными препаратами, такими как ибупрофен, и сердечными препаратами. Также могут быть назначены лекарства от кровяного давления, такие как диуретики, бета-блокаторы и блокаторы ферментов или рецепторов.
В более тяжелых случаях миокардита могут вводиться внутривенные лекарства, а также могут использоваться аппараты, помогающие сердцу перекачивать кровь, а легкие удаляют углекислый газ и насыщают кровь кислородом. В очень крайних, редких случаях может потребоваться пересадка сердца.
В очень крайних, редких случаях может потребоваться пересадка сердца.
До начала пандемии COVID-19 миокардитом по разным причинам ежегодно болело от 1 до 10 человек на 100 000 населения. Показатели миокардита, не связанного с пандемией, как правило, самые высокие у мужчин в возрасте от 18 до 30 лет, которые являются активными, здоровыми людьми.
По данным Центров США по контролю и профилактике заболеваний (CDC), эти показатели резко выросли с марта 2020 года и составляют примерно 146 случаев на каждые 100 000 человек. Мужчины, пожилые люди старше 50 лет и дети в возрасте 16 лет и младше имеют самые высокие показатели риска.
Проще говоря, COVID-19 может привести к опасному и длительному поражению сердца, что вызывает гораздо более высокие показатели миокардита, чем обычно встречается у типичного населения.
Хотя инфекция COVID-19 или вакцинация редко вызывают миокардит, инфекция COVID-19 может серьезно повлиять на сердце и вызвать другие осложнения для здоровья, в том числе:
Это правда, что некоторые люди перенесли миокардит после вакцины против COVID-19. Однако вероятность развития миокардита после вакцины против COVID-19 невелика и не должна влиять на ваше решение о вакцинации.
Однако вероятность развития миокардита после вакцины против COVID-19 невелика и не должна влиять на ваше решение о вакцинации.
«Каждое решение, которое мы принимаем, связано с риском и выгодой, — говорит кардиолог Бомонта, доктор Джастин Тривакс. «В исследовании 2,8 миллиона участников системы военного здравоохранения, получивших вакцину, было зарегистрировано 23 подтвержденных случая миокардита, связанных с вакцинацией. Следовательно, риск миокардита составляет примерно 1 из 100 000 введенных вакцин».
У большинства людей, у которых развивается миокардит после вакцинации против COVID-19, заболевание протекает в легкой форме, которое быстро проходит без каких-либо длительных побочных эффектов. Фактически, около 95% случаев миокардита у взрослых были легкими и разрешались в течение разумного периода времени.
У детей статистика так же положительная. Почти все (98,6%) случаи миокардита у детей после прививки от COVID-19 были легкими. Ни один ребенок не умер и не нуждался в механической поддержке сердца.