2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Воспалительные процессы в разных отделах уха приводят к раздражению нервов, отеку и сильной боли. Лечение отита нужно начать как можно быстрее, в противном случае могут быть серьезные последствия.
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог, иммунолог, член
Санкт-Петербургского общества патофизиологов
СВЕТЛАНА КОМАРОВА
Врач-отоларинголог, заместитель
главного врача по КЭР в «СМ-Клиника»
Острая боль в ухе – одно из самых мучительных ощущений. Многие пациенты сравнивают ее силу с зубной болью и тяжелыми травмами, а женщины – с процессом родов. Чаще всего ухо болит из-за отита.
Что такое
Причины
Симптомы
Лечение
Профилактика
Вопросы и ответы
Отит – это общее название для воспалительных процессов в области уха. Воспаление может быть острым либо хроническим, затрагивая различные отделы уха.
Если воспаление локализовано в ушное раковине и слуховом проходе до границы барабанной перепонки – это наружный отит, воспаление в барабанной полости – средний отит, если затрагивается область улитки, внутренняя часть уха – это внутренний отит или лабиринтит.
Эти патологии крайне болезненны, сопровождаются лихорадкой, нарушениями слуха, выделениями из наружного прохода. Кроме того, без лечения отиты могут угрожать тяжелыми осложнениями – тугоухостью или полной глухотой, парезом в области лицевого нерва, поражением костей или мозга.
Наиболее частой причиной наружного отита являются травмы, инфекции кожи и подлежащих тканей в области слухового прохода. Возможна и химическая травма уха, раздражение и воспаление из-за серных пробок, попадания в ухо воды, образования фурункулов.
Средний отит – самая частая форма болезни. Он обычно провоцируется бактериальными инфекциями, реже – вирусами, патогенными грибками, а также микст-инфекцией. Наиболее частые возбудители:
Он обычно провоцируется бактериальными инфекциями, реже – вирусами, патогенными грибками, а также микст-инфекцией. Наиболее частые возбудители:
В последние годы стали чаще регистрироваться случаи грибкового отита.
Факторами риска, повышающими вероятность отита, является шмыганье носом, избыток слизи в носоглотке. перепад давления при нырянии, погружении на глубину. Нередко средний отит становится осложнением простуды, ЛОР-патологий (аденоидит, тонзиллит, фарингит, ринит). Риск выше у людей с имунодефицитами.
При наружном отите самыми частыми жалобами будут:
Острый средний отит начинается с повышения температуры наряду со стреляющей болью внутри уха. Она нарастает по мере скопления слизи и гноя в полости, через 2 - 3 суток перепонка разрывается, из уха вытекает гной и состояние улучшается. Температура снижается, боль стихает. Затем разрыв перепонки заживает бесследно.
При хронической форме может возникать мезотимпанит – воспаление локализуется в зоне евстахиевой трубы и нижней, средней части барабанной полости. В перепонке формируется отверстие, но сама перепонка натянута.
Ключевые жалобы:
При развитии эпитимпанита возникает резкое снижение слуха, выделение дурно пахнущего гноя, давление в ухе, боль в области висков, головокружение. Периоды обострения сменяются ремиссиями, но слух полностью не улучшается.
Периоды обострения сменяются ремиссиями, но слух полностью не улучшается.
Для того, чтобы лечение было эффективным, необходимо точно определить локализацию воспалительного процесса, его тяжесть и возможные осложнения. Для этого нужно обращение к ЛОР-врачу.
Диагноз можно заподозрить на основании типичных жалоб, но врач подробно будет расспрашивать – где и как болит ухо, нажмет на козелок, потянет мочку уха вниз, чтоб определить, есть ли боль. Кроме того, оториноларинголог проведет осмотр уха с использованием приборов и подсветки, чтобы прицельно осмотреть слуховой проход, барабанную перепонку, понять, есть ли в ней гной и перфорация. Чтобы определить чувствительность к антибиотикам, выполняется посев на флору. Также врач может назначить:

Все эти данные нужны для того, чтобы определить тактику лечения, необходимость приема антибиотиков, оперативных вмешательств (перфорации перепонки или других вмешательств).
Мы попросили рассказать о том, как сегодня лечат отиты у взрослых врача-оториноларинголога Светлану Комарову. По ее словам, медикаментозная терапия может включать:

Немедикаментозные методы лечения:
Немедикаментозные методы лечения помогают снять болевой синдром, восстановить слух и предотвратить осложнения.
При осложненном течении отита или не эффективности консервативной терапии показано хирургическое лечение (миринготомия, шунтирование барабанной полости, радикальная операция на среднем ухе), направленное на санацию очага инфекции, восстановление слуха, профилактику рецидивов.
– Системная антибактериальная терапия показана во всех случаях среднетяжелого и тяжелого течения острого среднего отита, – говорит врач-оториноларинголог Светлана Ковалева, – а также у пациентов с иммунодефицитными состояниями. При легком течении отита (отсутствии выраженных симптомов интоксикации, болевого синдрома, гипертермии до 38 °С) от назначения антибиотиков можно воздержаться. Однако при отсутствии положительной динамики в течение 48 часов следует прибегнуть к антибиотикотерапии.
При легком течении отита (отсутствии выраженных симптомов интоксикации, болевого синдрома, гипертермии до 38 °С) от назначения антибиотиков можно воздержаться. Однако при отсутствии положительной динамики в течение 48 часов следует прибегнуть к антибиотикотерапии.
При отите назначаются антибиотики широкого спектра действия, эффективные в отношении типичных возбудителей: Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pyogenes, Staphylococcus aureus.
Препаратом выбора является Амоксициллин.
Альтернативными средствами при аллергии на β-лактамы являются современные макролиды (Джозамицин, Азитромицин, Кларитромицин). При неэффективности, а также пациентам получавшим антибиотики в течение месяца, пациентам старше 60 лет целесообразно назначать комплекс – амоксициллин + клавулановая кислота. Альтернативными препаратами являются цефалоспорины II - III поколения (Цефуроксима аксетил, Цефтибутен) или фторхинолоны (Левофлоксацин, Моксифлоксацин).
При легком и среднетяжелом течении показано пероральное применение антибиотиков. При тяжелом и осложненном течении отита начинают с внутривенного или внутримышечного введения препарата, а далее продолжают лечение перорально.
Длительность антибактериальной терапии составляет 7 - 10 дней. При осложненном отите – 14 дней и более.
Самостоятельно применять антибиотики не стоит, необходимо проконсультироваться с врачом-оториноларингологом. Отит может быть вызван грибковой флорой или герпетической инфекцией. Применение антибиотиков в данном случае может усугубить течение заболевания.
Для профилактики отита необходимо избегать переохлаждений, мыть руки после улицы, орошать слизистую носа морской водой после посещения мест с большим скоплением народа, заниматься закаливанием организма, спортом, ежедневно употреблять свежие фрукты, овощи, кисломолочные продукты.
Если так случилось, что вы заболели и стал беспокоить насморк, то сморкаться нужно крайне осторожно, при этом освобождать только одну ноздрю, иначе выделения из носа могут попасть через слуховую трубу в ухо и спровоцировать отит.
Необходимо соблюдать правильную гигиену ушей. Не рекомендуется использовать ватные палочки – ими в ухо можно занести бактериальную или грибковую инфекцию. Для гигиены ушей применяйте капли, состоящие из комбинации поверхностно-активных веществ (Аллантоин, Бензетоина хлорид) очищающих, увлажняющих и защищающих кожу наружного слухового прохода.
Мы обсудили риски осложнений отитов и возможности их лечения при помощи народных методов терапии с ЛОР-врачом Светланой Ковалевой.
Какие могут быть осложнения при отите?
Нерациональное лечение среднего отита может привести к формированию рубцовой ткани в полости среднего уха и к стойкому снижению слуха.
При наружном отите может встречаться поражение черепных нервов в виде парезов и параличей.
Могут развиваться осложнения, которые представляют опасность для жизни. К ним относятся:

Когда обращаться к врачу при отите?
Незамедлительно обратится к врачу нужно при наличии следующих симптомов:
Можно ли лечить отит народными средствами?
Народная медицина не используется в официальной клинической практике, так как не имеет доказательной базы. Фитотерапией можно поддерживать основное лечение при легком течении отита.
В качестве антибактериальных и противовоспалительных средств рекомендуется закладывать в ушную раковину тампоны, смоченные готовой аптечной настойкой календулы.
При болях в ухе помогут компрессы с ароматическими маслами – необходимо намочить марлевую турунду (жгут) в теплой воде, нанести на нее 2 - 3 капли эфирного масла шалфея или герани, вложить в слуховой проход и сделать теплый компресс на область уха на 2 часа.
Опубликовано на портале kp.ru
Среди общего числа лиц с патологией ЛОР-органов острое воспаление среднего уха (ОСО) диагностируется примерно в 30% случаев [1]. Течение острого среднего отита зависит от этиологии, совокупности предрасполагающих факторов, специфики морфологических проявлений, функциональных расстройств.
Этиология и патогенез. Ключевую роль в этитопатогенезе острого среднего отита играет переход воспалительного процесса из носоглотки на слизистую оболочку среднего уха - опосредованно через глоточное устье слуховой трубы. В результате обтурации слуховой трубы в барабанной полости резко снижается давление. Это приводит к образованию выпота в просвете среднего уха. Последний, в свою очередь, инфицируется вследствие инвазии микрофлорой носоглотки. Таким образом, превалирующим механизмом проникновения инфекции в полость среднего уха является тубогенный - через слуховую трубу. Существуют и другие пути проникновения инфекции в барабанную полость: травматический, менингогенный - ретроградное распространение инфекционного менингококового воспалительного процесса через ликворную систему ушного лабиринта в среднее ухо, наконец, сравнительно редко встречается четвертый путь - гематогенный (сепсис, скарлатина, корь, туберкулез, тиф).
ОСО могут вызывать бактериальные и вирусные возбудители, относительная частота которых варьирует в зависимости от возраста пациентов и эпидемиологической ситуации. В наши дни дискутабельна роль внутриклеточных возбудителей, таких как
. Основными возбудителями ОСО более чем в 80% являются S. pneumoniae и нетипируемые штаммы H. influenzae, реже - M. catarrhalis. Причем необходимо отметить, что более 34% штаммов H. influenzae и 70% M. catarrhalis продуцируют b-лактамазу, фермент, расщепляющий b-лактамное кольцо антибиотиков, относящийся к группе пенициллинов и цефалоспоринов. Менее чем в 10% случаев ОСО вызывается БГСА (S.Острый средний отит является заболеванием с достаточно четко выраженной стадийностью течения. Большинство авторов выделяют 3 стадии (фазы): катаральную, гнойную и репаративную. Однако представляется более целесообразным различать 5 стадий острого воспаления среднего уха [1]:
I. Стадия острого евстахиита, когда возникает воспаление слизистой оболочки слуховой трубы и нарушением функции последней.
II. Стадия острого катарального воспаления в среднем ухе - характеризуется полнокровием сосудов слизистой оболочки среднего уха и барабанной перепонки вследствие значительного понижения давления в полостях среднего уха. Возникает асептическое воспаление слизистой оболочки среднего уха с образованием серозного экссудата.
III. Доперфоративная стадия острого гнойного воспаления в среднем ухе обусловлена тубогенным инфицированием среднего уха и выходом форменных элементов, главным образом нейтрофилов, из капилляров слизистой оболочки барабанной и других полостей среднего уха и, таким образом, нагноением экссудата.
IV. Постперфоративная стадия острого гнойного воспаления в среднем ухе - появление перфорации барабанной перепонки и истечение гноя в наружный слуховой проход.
V. Репаративная стадия. Симптомы острого воспаления купируются, перфорация закрывается рубцом.
Лечение. Необходимо систематизировать лечение острого среднего отита соответственно стадийности патологического процесса в среднем ухе и выявленным особенностям патогенеза.
На стадии острого евстахиита (I стадия) проводим катетеризацию слуховой трубы и пневмомассаж барабанной перепонки по Зигле. Через катетер вводится смесь 0,05% или 0,1% раствора нафтизина и водорастворимого (но не суспензии) кортикостероида (солукортеф, дексазон, дексаметазон). Применение суспензии нарушает функцию мерцательного эпителия трубы. К продуванию слуховой трубы по Politzer следует относиться с осторожностью в связи с вероятностью инфицирования (через носоглотку) здоровой слуховой трубы.
Применение суспензии нарушает функцию мерцательного эпителия трубы. К продуванию слуховой трубы по Politzer следует относиться с осторожностью в связи с вероятностью инфицирования (через носоглотку) здоровой слуховой трубы.
Из средств медикаментозного лечения пациентам на данной стадии заболевания мы рекомендуем сосудосуживающие или вяжущие (при обильной назальной секреции) капли в нос, назальные топические стероиды.
При развитии острого катарального воспаления в среднем ухе (II стадия) также проводим катетеризацию слуховой трубы (и введение лекарственных препаратов) по описанной выше методике. От пневмомассажа барабанной перепонки на этой стадии заболевания необходимо отказаться в связи с болезненностью процедуры. Наряду с этим больным выполняется эндауральный микрокомпресс по М.Ф. Цытовичу. Методика выполнения компресса проста: в наружный слуховой проход вводится тонкая ватная или марлевая турунда, смоченная осмотолом (смесь 70° или 90° этилового спирта и глицерина в соотношении 1:1), а затем слуховой проход снаружи герметично закрывается ваткой с вазелиновым маслом. Таким образом, смоченная осмотолом турунда не высыхает, а используемая смесь обладает дегидратирующим, согревающим и болеутоляющим действием. Компресс оставляем в ухе на 24 ч. Из медикаментозных средств также используются капли в нос, обладающие сосудосуживающим или вяжущим действием, назальные топические стероиды.
Таким образом, смоченная осмотолом турунда не высыхает, а используемая смесь обладает дегидратирующим, согревающим и болеутоляющим действием. Компресс оставляем в ухе на 24 ч. Из медикаментозных средств также используются капли в нос, обладающие сосудосуживающим или вяжущим действием, назальные топические стероиды.
III стадия воспаления в среднем ухе -стадия острого гнойного доперфоративного воспаления, обусловленнного нагноением экссудата. Боль на этой стадии резко усиливается, приобретая нестерпимый характер, иррадиируя при этом по ветвям тройничного нерва в зубы, шею, глотку, глаз и т.п. (так называемая дистантная оталгия). Отоскопически наряду с яркой гиперемией и отечностью определяется выбухание барабанной перепонки различной степени выраженности. Общее состояние пациента резко ухудшается. Температура тела достигает фебрильных цифр. Пациенту выполняются катетеризация слуховой трубы с введением лекарственных препаратов и эндауральный микрокомпресс с осмотолом или другим осмотически активным средством по описанной схеме. Выждав 20-30 мин, можно убедиться в эффективности проведенного лечения. В том случае, если имеется эффект, проводим лечение, аналогичное проводимому при остром катаральном воспалении среднего уха. Если же эффекта не наступает, необходимо выполнение парацентеза или тимпанопункции. Показанием к неотложному парацентезу являются признаки раздражения внутреннего уха или мозговой оболочки (тошнота, рвота, головная боль), а также симптомы поражения лицевого нерва. Из медикаментозных средств обязательно назначаются достаточно сильные анальгетики, содержащие парацетамол или препараты, анальгетические свойства которых усилены благодаря комбинированию последнего с другими препаратами (кофеин, кодеин и т.п.).
Выждав 20-30 мин, можно убедиться в эффективности проведенного лечения. В том случае, если имеется эффект, проводим лечение, аналогичное проводимому при остром катаральном воспалении среднего уха. Если же эффекта не наступает, необходимо выполнение парацентеза или тимпанопункции. Показанием к неотложному парацентезу являются признаки раздражения внутреннего уха или мозговой оболочки (тошнота, рвота, головная боль), а также симптомы поражения лицевого нерва. Из медикаментозных средств обязательно назначаются достаточно сильные анальгетики, содержащие парацетамол или препараты, анальгетические свойства которых усилены благодаря комбинированию последнего с другими препаратами (кофеин, кодеин и т.п.).
На IV стадии острого гнойного постперфоративного среднего отита появляется дополнительный путь введения лекарственного препарата - транстимпанальный (через естественную либо искусственную перфорацию барабанной перепонки). Всем пациентам в этой фазе острого среднего отита мы обязательно проводим катетеризацию слуховой трубы и введение лекарственных препаратов, используем сосудосуживающие и вяжущие капли в нос, назальные топические стероиды. Транстимпанально - растворы антибиотиков широкого спектра действия, не обладающие ототоксическим эффектом (цефалоспорины и т.п.) и способностью к кристаллизации. В том случае, если гноетечение упорно продолжается, необходимо прибегнуть к исследованию микрофлоры гнойного экссудата на чувствительность к антибиотикам и продолжать местное лечение с учетом полученных данных.
Транстимпанально - растворы антибиотиков широкого спектра действия, не обладающие ототоксическим эффектом (цефалоспорины и т.п.) и способностью к кристаллизации. В том случае, если гноетечение упорно продолжается, необходимо прибегнуть к исследованию микрофлоры гнойного экссудата на чувствительность к антибиотикам и продолжать местное лечение с учетом полученных данных.
Наконец, V стадия острого среднего отита - стадия выздоровления. Однако необходимо отметить, что именно эта стадия таит в себе опасность хронизации острого процесса или развития адгезивного процесса. В этой связи в финале острого адгезивного воспаления среднего уха необходимо контролировать рубцевание перфорации. Местно могут быть использованы настойки йода и ляписа (40%) для прижигания краев перфорации. Необходимо помнить, что к формированию стойких перфораций и хронизации острого воспаления в среднем ухе приводят, как правило, недостаточное внимание к функции слуховой трубы и транстимпанальное введение борного спирта в перфоративную фазу воспаления. В том случае, если консервативно не удается восстановить целостность барабанной перепонки, приходится прибегать к мирингопластике.
В том случае, если консервативно не удается восстановить целостность барабанной перепонки, приходится прибегать к мирингопластике.
Антибактериальная терапия. Вопрос о целесообразности применения системной антибактериальной терапии при остром среднем отите остается дискутабельным. Следует также учитывать, что до 75% случаев ОСО, вызванного M.catarrhalis, и до 50% случаев, вызванных H. influenzae, разрешаются самостоятельно (без антимикробной терапии в течение 24 - 72 ч). Последующая резорбция выпота в барабанной полости имеет место на протяжении последующих 2 нед. Однако большинство отиатров рекомендуют применять системные антибиотики во всех случаях ОСО ввиду опасности развития внутричерепных осложнений [1]. Применять системные антибиотики следует с осторожностью, учитывая тяжесть течения, стадию заболевания и возраст больного. Таким образом, системную антибактериальную терапию можно рекомендовать больным в III и IV стадиях ОСО при среднетяжелых и тяжелых формах его течения. Также применение антибиотиков необходимо у больных с тяжелой соматической патологией (сахарный диабет, заболевания почек и крови).
Также применение антибиотиков необходимо у больных с тяжелой соматической патологией (сахарный диабет, заболевания почек и крови).
Ведущими препаратами для эмпирической терапии ОСО в амбулаторной практике следует считать амоксициллин, так как он является наиболее активным против пенициллин-резистентных пневмококков, а также макролидные антибиотики (ровамицин, азитромицин, кларитромицин и др.), которые следует использовать при аллергии на β-лактамы. При устойчивости возбудителей к амоксициллину (при персистирующем, рецидивирующем среднем отите) - амоксициллин с клавулановой кислотой, цефтриаксон, цефураксим аскетил и последние генерации фторхинолонов [2].
К применению фторхинолонов при неосложненных формах острого среднего отита следует относиться осторожно. Нельзя забывать, что они по-прежнему считаются препаратами резерва. В этой связи можно предложить такую схему антибактериальной терапии осложненных форм острого среднего отита: амоксициллин-клавуланат - 650 мг 3 раза в день (1000 мг 2 раза в день), в течении 48 ч. , при положительном эффекте - продолжение указанного лечения, в противном случае - левофлоксацин 0,5-2,0, 1 раз в день, моксифлоксацин 400 мг, 1 раз в день.
, при положительном эффекте - продолжение указанного лечения, в противном случае - левофлоксацин 0,5-2,0, 1 раз в день, моксифлоксацин 400 мг, 1 раз в день.
Ушные капли. Наибольшее число вопросов вызывает обоснованность применения ушных капель при среднем отите [3-5].
Антибактериальное действие ушных капель является значимым лишь при перфоративных формах отита, так как через неповрежденную барабанную перепонку ни антибиотики, ни антисептики не проникают. В то же время большинство существующих на сегодняшний день ушных капель содержат аминогликозиды, проникновение которых в барабанную полость недопустимо ввиду их ототоксического действия [4].
Таким образом, при перфоративных формах среднего отита (острого и хронического) показано транстимпанальное введение капель, не содержащих ототоксические антибиотики - рифамицин (отофа), ципрофлоксацин, норфлоксацин.
Известно, что бактериальная обсемененность среднего уха при остром среднем отите имеет не большее значение, чем состояние слуховой трубы и слизистой барабанной полости, а также возможность реинфекции.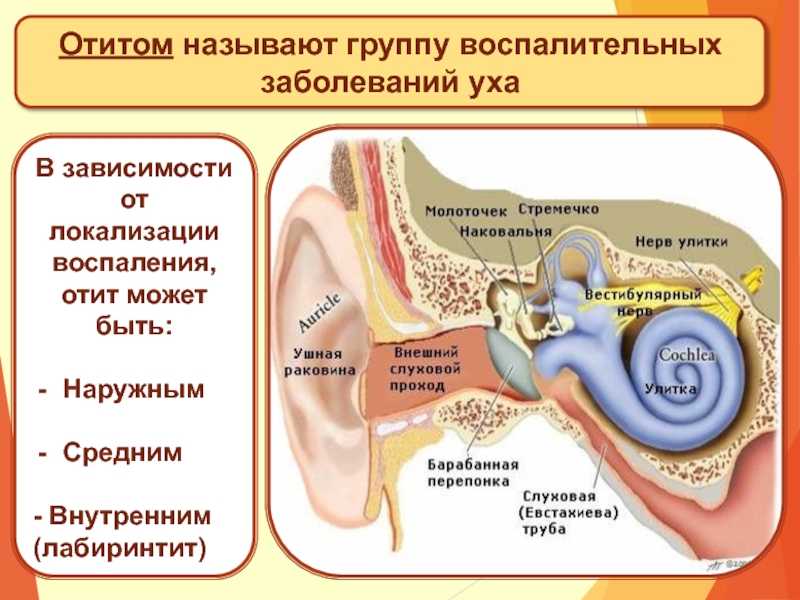 Соответственно при доперфоративных формах отита борьба с выраженным болевым синдромом является важной составляющей в комплексной терапии острого отита. Таким образом, не меньшую актуальность, чем борьба с инфекцией, приобретает противовоспалительная, дегидрирующая и обезболивающая терапия.
Соответственно при доперфоративных формах отита борьба с выраженным болевым синдромом является важной составляющей в комплексной терапии острого отита. Таким образом, не меньшую актуальность, чем борьба с инфекцией, приобретает противовоспалительная, дегидрирующая и обезболивающая терапия.
В этой связи наиболее адекватным представляется применение при неперфоративном остром среднем отите отофы как препарата, обладающего перечисленными эффектами.
Действие препарата отофа определяется наличием в его составе рифамицина, полусинтетического антибиотика широкого спектра действия. Препарат оказывает выраженное бактерицидное действие в первую очередь на грамположительные бактерии, включая штаммы, устойчивые к другим антибиотикам. Рифамицин активен в отношении стафилококков, гемолитического стрептококка, пневмококков, микобактерий туберкулеза, а в более высоких концентрациях - в отношении кишечной палочки, протея [5, 6]. Описанное выше многообразие действия препарата объясняется присутствием в его составе вспомогательных веществ (макрогол, аскорбиновая кислота, динатрия эдетат, калия дисульфит, лития гидроксид). Многочисленные отзывы говорят о том, что капли отофа снимают острую боль и приносят существенное облегчение сразу при первом же применении [3, 7].
Многочисленные отзывы говорят о том, что капли отофа снимают острую боль и приносят существенное облегчение сразу при первом же применении [3, 7].
Воспалительные заболевания наружного уха широко распространены среди лиц различного возраста. В этиопатогенезе данной группы заболеваний значительную роль играет общее состояние организма: они чаще встречаются у больных сахарным диабетом, пациентов с нарушением иммунного статуса. Видовой состав возбудителей заболеваний наружного уха достаточно разнообразен. Фурункулы наружного слухового прохода чаще всего вызываются S. aureus. Диффузный наружный отит может вызываться грамотрицательными палочками, например E. coli, P. vulgaris и P. aeruginosa, а также S. aureus и грибами. Начинаясь как наружный отит, вызванный синегнойной палочкой, злокачественный наружный отит может перейти в псевдомонадный остеомиелит височной кости.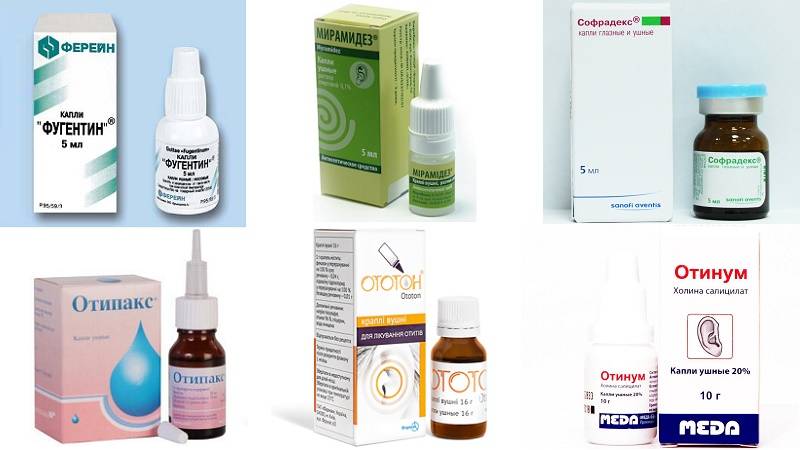
В области ушной раковины могут развиваться рожа и перихондрит. Дифференцировать их между собой несложно. Так, в случае рожистого воспаления поражается обычно вся ушная раковина, гиперемия и отек имеют четкие границы в виде «языков пламени» и могут переходить на подлежащие ткани. При перихондрите воспалительные заболевания локализуются в области хряща ушной раковины.
Для лечения рожи используются антибиотики пенициллинового ряда. Проводится туширование пораженных участков 5% настойкой йода. При перихондрите помимо антибиотикотерапии используется хирургическое лечение: вскрытие и дренирование субперихондральных гнойников, удаление некротизированых участков хряща.
В обоих случаях возможно применение антибактериальных мазей, физиотерапии.
Лечение фурункула наружного слухового прохода - комплексное. Часто приходится производить вскрытие фурункула, при этом тщательно удаляют гной и некротизированые ткани. При фурункулах наружного слухового прохода местное применение антибиотиков неэффективно, а в их системном назначении обычно нет необходимости.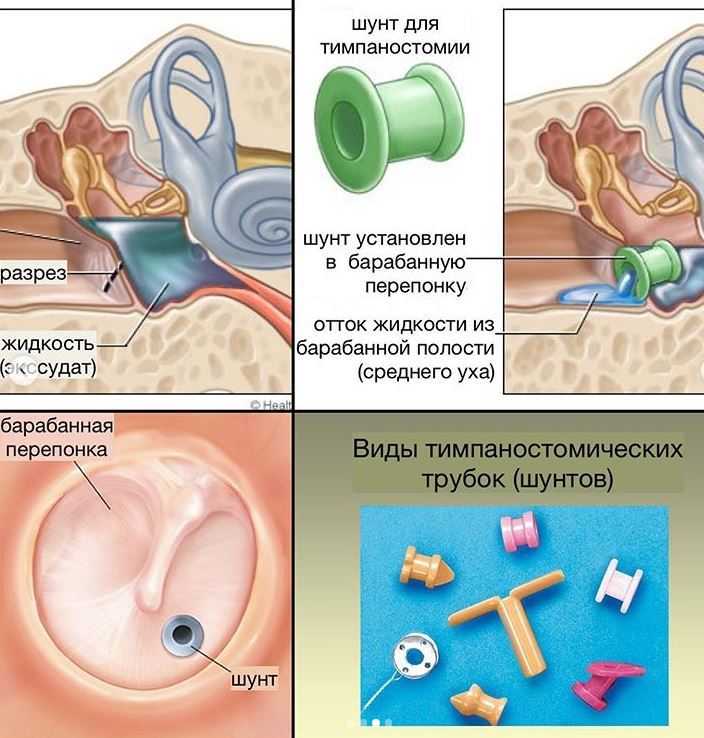 При наличии симптомов интоксикации показано назначение антибиотиков, как правило, внутрь: оксациллин, амоксициллин/клавуланат или цефалоспорины (цефалексин, цефадроксил).
При наличии симптомов интоксикации показано назначение антибиотиков, как правило, внутрь: оксациллин, амоксициллин/клавуланат или цефалоспорины (цефалексин, цефадроксил).
Наружные диффузные отиты - полиэтиологические заболевания. Дифференцируют бактериальный, грибковый и аллергический характер процесса. Клинические проявления для них общие - зуд кожи, гнилостные выделения, болезненность при надавливании на козелок и т.д. Отоскопически определяются гиперемия и инфильтрация кожи перепончато-хрящевой части слухового прохода, его просвет суживается порой до такой степени, что становится необозримой барабанная перепонка. Десквамированый эпителий смешивается с гноем, образуя кашицеобразные массы с резким гнилостным запахом.
При микозных наружных отитах применяется нитрофунгин. Он используется при различных видах грибкового поражения кожи: трихофития, грибковая экзема, эпидермофития, кандидоз. В последнем случае можно сочетать обработку нитрофунгином с применением клотримазола. При поражении плесневыми грибами эффективны амфотерицин В, амфоглюкамин, микогептин [8].
При поражении плесневыми грибами эффективны амфотерицин В, амфоглюкамин, микогептин [8].
При злокачественном наружном отите экстренно назначают антибиотики, активные в отношении P. aeruginosa: пенициллины (азлоциллин, пиперациллин), цефалоспорины (цефтазидим, цефоперазон, цефепим), азтреонам, ципрофлоксацин. Все эти антибиотики желательно назначать в комбинации с аминогликозидами (гентамицин, тобрамицин, нетилмицин, амикацин). Все антибиотики применяют в высоких дозах, длительность терапии составляет 4-8 нед (за исключением аминогликозидов). При стабилизации состояния возможен переход на пероральную терапию ципрофлоксацином.
Кроме этого, при всех формах наружного отита проводится симптоматическая и гипосенсибилизирующая терапия. Эффективно используются различные физиотерапевтические методы: тубус-кварц, облучение кожи слухового прохода гелий-неоновым лазером, УВЧ (на стадии разрешения процесса).
Лечение бактериальных наружных отитов начинают с местной антибактериальной терапии в виде различных мазей, воздействующих на как можно больший спектр микроорганизмов, например, содержащих мупирацин.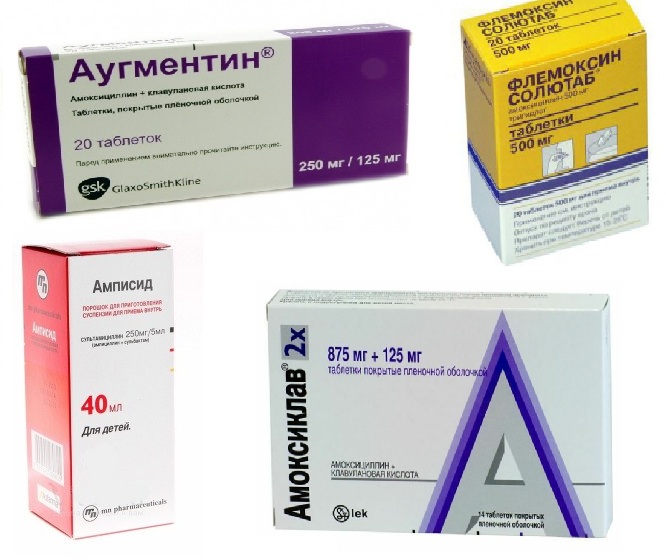 Возможно использование антисептиков (3% борный спирт, 2% уксусная кислота, 70% этиловый спирт). Системное назначение антибиотиков требуется редко, за исключением случаев распространения процесса за пределы слухового прохода. В этом случае применяют внутрь амоксициллин/клавуланат или цефалоспорины I-II поколения (цефалексин, цефадроксил, цефаклор, цефуроксим аксетил).
Возможно использование антисептиков (3% борный спирт, 2% уксусная кислота, 70% этиловый спирт). Системное назначение антибиотиков требуется редко, за исключением случаев распространения процесса за пределы слухового прохода. В этом случае применяют внутрь амоксициллин/клавуланат или цефалоспорины I-II поколения (цефалексин, цефадроксил, цефаклор, цефуроксим аксетил).
Ушные капли занимают особое место при лечении наружного отита (см. таблицу). При диффузном наружном отите терапию начинают с местного применения препаратов, содержащих антибактериальные препараты (неомицин, гентамицин и др.) и противовоспалительных средств. Использование глюкокортикоидов при диффузном наружном отите основано на их местном противовоспалительном, противоаллергическом, противозудном действии. Из антибактериальных средств чаще всего применяются аминогликозиды, так как эти препараты достаточно полно перекрывают спектр, прежде всего грамотрицательных микроорганизмов, вызывающих наружный отит, и обеспечивают хорошее аппликационное действие. При стафилококковой инфекции в настоящее время предпочтение отдается препаратам, содержащим фузидиевую кислоту.
При стафилококковой инфекции в настоящее время предпочтение отдается препаратам, содержащим фузидиевую кислоту.
Таким образом, при диффузном наружном отите представляется обоснованным применение комбинированных ушных капель, содержащих указанные выше действующие вещества.
По нашему мнению, одними из наиболее эффективных для лечения диффузного наружного отита являются ушные капли полидекса [3, 7], которые как раз и представляют собой комбинированный препарат, в состав которого наряду с обладающими мощным противомикробным действием неомицином и полимиксином В входит также дексаметазон. Неомицин обладает бактерицидным действием по отношению к широкому спектру возбудителей, аэробов и анаэробов и хорошо сочетается с особенностями действия полимиксина В, в частности его эффективностью в отношении синегнойной палочки. Дексаметазон характеризуется выраженным местным противовоспалительным и гипосенсибилизирующим действием.
Уникальность и эффективность действия полидексы в отличие от аналогичных препаратов объясняется присутствием в составе капель полимиксина. Полимиксины - группа антибиотиков, синтезируемых определенным штаммом спорообразующей палочки: по химическому составу являются циклическими пептидами. Системное применение полимиксинов в связи с их высокой токсичностью ограничено. В то же время побочные явления при местном применении полимиксина крайне редки. Основными показаниями являются тяжелые инфекции, вызванные псевдомонадами и клебсиеллами (пневмонии, абсцесс легкого, сепсис, эндокардит, менингит). Уникальный спектр антибактериальной активности в отношении грамотрицательных бактерий и, прежде всего, против большинства штаммов синегнойных и кишечных палочек делает полимиксин препаратом выбора для лечения наружного отита [5, 6].
Полимиксины - группа антибиотиков, синтезируемых определенным штаммом спорообразующей палочки: по химическому составу являются циклическими пептидами. Системное применение полимиксинов в связи с их высокой токсичностью ограничено. В то же время побочные явления при местном применении полимиксина крайне редки. Основными показаниями являются тяжелые инфекции, вызванные псевдомонадами и клебсиеллами (пневмонии, абсцесс легкого, сепсис, эндокардит, менингит). Уникальный спектр антибактериальной активности в отношении грамотрицательных бактерий и, прежде всего, против большинства штаммов синегнойных и кишечных палочек делает полимиксин препаратом выбора для лечения наружного отита [5, 6].
Противопоказанием для использования препарата является наличие перфорации барабанной перепонки, так как проникновение препарата в барабанную полость грозит возможным ототоксическим эффектом входящего в ее состав аминогликозида.
В заключение следует отметить, что лучшим методом профилактики отита является своевременное лечение ОРВИ, заболеваний носа, околоносовых пазух и носоглотки, а также соблюдение правил гигиены наружного уха.
Ирайма Медина-Блазини; Тарик Шарман.
Информация об авторе
Последнее обновление: 1 августа 2022 г.
Наружный отит (НО) — это воспаление наружного слухового прохода, которое может быть инфекционным или неинфекционным. В некоторых случаях воспаление может распространяться на наружное ухо, например на ушную раковину или козелок. OE может быть классифицирован как острый, длящийся менее 6 недель, или хронический, который длится более 3 месяцев. Это мероприятие описывает оценку и лечение наружного отита и подчеркивает роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Цели:
Ознакомьтесь с типичными признаками и симптомами наружного отита.
Опишите основные методы лечения наружного отита.
Определите наиболее частые осложнения наружного отита.
Обобщите важность быстрого выявления осложнений среди членов межпрофессиональной бригады для улучшения результатов лечения пациентов с наружным отитом.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Наружный отит (НО) представляет собой воспаление наружного слухового прохода, которое может быть как инфекционным, так и неинфекционным. В некоторых случаях воспаление может распространяться на наружное ухо, например на ушную раковину или козелок. ОЭ можно классифицировать как острую (длится менее 6 недель) или хроническую (длится более 3 месяцев). Это также известно как ухо пловца, поскольку оно часто возникает летом и в тропическом климате, а задержка воды в ушах увеличивает риск его возникновения. Наиболее частой причиной острого наружного отита является бактериальная инфекция. Это может быть связано с аллергией, экземой и псориазом.
Pseudomonas aeruginosa и Staphylococcus aureus являются наиболее распространенными возбудителями наружного отита.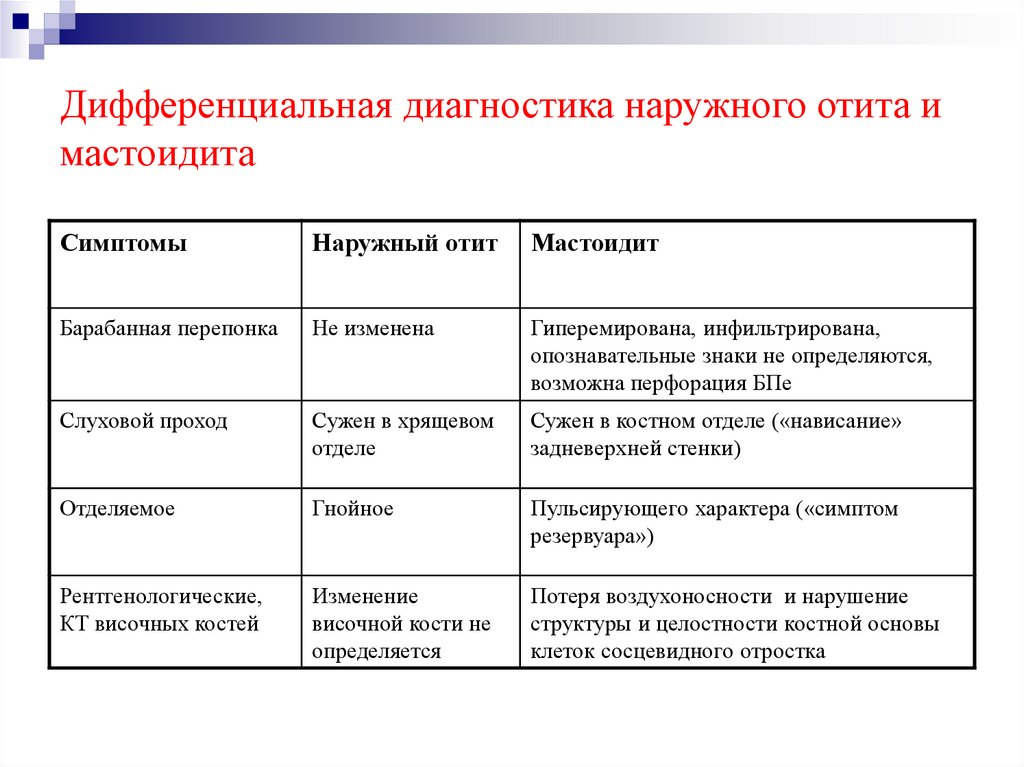 Наружный отит также может возникать как полимикробная инфекция, и редко он может быть результатом грибковой инфекции, такой как Candida или Aspergillus . Различные факторы могут предрасполагать пациентов к развитию ОЭ. Плавание является одним из наиболее распространенных факторов риска и увеличивает риск в пять раз по сравнению с теми, кто не умеет плавать. Другие факторы риска включают:[1]
Наружный отит также может возникать как полимикробная инфекция, и редко он может быть результатом грибковой инфекции, такой как Candida или Aspergillus . Различные факторы могут предрасполагать пациентов к развитию ОЭ. Плавание является одним из наиболее распространенных факторов риска и увеличивает риск в пять раз по сравнению с теми, кто не умеет плавать. Другие факторы риска включают:[1]
Влажность
Травма или внешние устройства (хлопковые мазки, затычки для ушей, слуховые аппараты)
Дерматологические условия, такие как экзема и псориаз
Узкие внешние каналы
Узкие внешние каналы
Узкие внешние канала
Узкие внешние каналы
Узкие внешние каналы
. обструкция, инородное тело)
Лучевая терапия или химиотерапия
Стресс
Пациенты с ослабленным иммунитетом
Наружный отит является распространенным заболеванием и может возникать во всех возрастных группах. Это редко встречается у пациентов младше 2 лет.[2][3] Заболеваемость неизвестна, но пик приходится на возраст 7-14 лет. Приблизительно у 10% людей наружный отит развивается в течение жизни, и большинство случаев (95%) являются острыми. Гендерного преобладания нет. Большинство случаев происходит летом и в тропическом климате; возможно, это связано с повышенной влажностью.[1]
Это редко встречается у пациентов младше 2 лет.[2][3] Заболеваемость неизвестна, но пик приходится на возраст 7-14 лет. Приблизительно у 10% людей наружный отит развивается в течение жизни, и большинство случаев (95%) являются острыми. Гендерного преобладания нет. Большинство случаев происходит летом и в тропическом климате; возможно, это связано с повышенной влажностью.[1]
Наружный слуховой проход покрыт волосяными фолликулами и серопродуцирующими железами. Серумен обеспечивает защитный барьер и кислую среду, подавляющую рост бактерий и грибков.[4] Считается, что воспалительная реакция при наружном отите вызвана нарушением нормального pH и защитных факторов в слуховом проходе.[5][6] Это включает в себя последовательный процесс повреждения эпителия, потерю защитного воска и накопление влаги, что приводит к более высокому уровню pH и росту бактерий.[7]
Наружный отит — это клинический диагноз; поэтому требуется полный анамнез и медицинский осмотр. Физикальное обследование должно включать оценку ушной раковины, оценку окружающей кожи и лимфатических узлов, а также пневматическую отоскопию. Отоскопия выявит эритематозный и отечный слуховой проход с сопутствующим мусором (желтого, белого или серого цвета). В некоторых случаях барабанная перепонка эритематозна или частично визуализируется за счет отека наружного слухового прохода. Сопутствующий средний отит подозревают, когда есть признаки воздушно-жидкостного уровня вдоль барабанной перепонки (выпот в среднем ухе).
Физикальное обследование должно включать оценку ушной раковины, оценку окружающей кожи и лимфатических узлов, а также пневматическую отоскопию. Отоскопия выявит эритематозный и отечный слуховой проход с сопутствующим мусором (желтого, белого или серого цвета). В некоторых случаях барабанная перепонка эритематозна или частично визуализируется за счет отека наружного слухового прохода. Сопутствующий средний отит подозревают, когда есть признаки воздушно-жидкостного уровня вдоль барабанной перепонки (выпот в среднем ухе).
Клиническая картина может варьироваться в зависимости от стадии или тяжести заболевания. Первоначально пациенты с OE жалуются на зуд и боль в ушах, которые обычно усиливаются при манипуляциях с козелком, ушной раковиной или с обоими. Боль в ушах часто непропорциональна результатам физического осмотра и возникает из-за раздражения высокочувствительной надкостницы под тонкой дермой костного слухового прохода. Он также может проявляться отореей, ощущением распирания и потерей слуха.
Системные симптомы, такие как лихорадка выше 101 F (38,3 C) и недомогание предполагают распространение за пределы наружного слухового прохода[4].
Наружный отит можно классифицировать по степени тяжести следующим образом:
Легкая: зуд, легкий дискомфорт и отек слухового прохода
Средняя: слуховой проход частично закрыт закрыт от отека. Обычно наблюдается сильная боль, лимфаденопатия и лихорадка.
Наружный отит — это клинический диагноз. В неосложненных случаях рутинные лабораторные анализы и/или посев из ушного канала не требуются и не показаны. Тем не менее, посев рекомендуется для рецидивирующих или резистентных случаев наружного отита, особенно у пациентов с ослабленным иммунитетом.[4] Для пациентов с тяжелыми симптомами можно рассмотреть возможность определения уровня глюкозы в крови и определения вируса иммунодефицита человека (ВИЧ).
Большинство пациентов с диагнозом наружный отит получают амбулаторное лечение. Основой лечения неосложненного наружного отита обычно являются местные капли с антибиотиками и обезболивание. Боль может быть интенсивной и сильной; следовательно, им следует управлять надлежащим образом. Было доказано, что ацетаминофен или нестероидные противовоспалительные препараты адекватны при легкой и умеренной боли. Кроме того, опиоиды (например, оксикодон или гидрокодон) рекомендуются при сильной боли и должны назначаться в ограниченных количествах, поскольку симптомы неосложненного НО должны улучшиться в течение 48 часов после начала местной антибактериальной терапии. Если нет уменьшения боли в течение 48–72 часов, настоятельно рекомендуется повторное обследование у лечащего врача [2].
Основой лечения неосложненного наружного отита обычно являются местные капли с антибиотиками и обезболивание. Боль может быть интенсивной и сильной; следовательно, им следует управлять надлежащим образом. Было доказано, что ацетаминофен или нестероидные противовоспалительные препараты адекватны при легкой и умеренной боли. Кроме того, опиоиды (например, оксикодон или гидрокодон) рекомендуются при сильной боли и должны назначаться в ограниченных количествах, поскольку симптомы неосложненного НО должны улучшиться в течение 48 часов после начала местной антибактериальной терапии. Если нет уменьшения боли в течение 48–72 часов, настоятельно рекомендуется повторное обследование у лечащего врача [2].
В целом антибиотики в ушных каплях безопасны и хорошо переносятся. Их безопасность и эффективность по сравнению с плацебо были доказаны отличными результатами рандомизированных исследований и метаанализов. Некоторые исследования показали, что местные капли с антибиотиками, содержащие стероиды, могут уменьшить воспаление и секрецию, а также ускорить облегчение боли. [2][8] Независимо от используемого антибиотика для местного применения примерно в 65–90% случаев клиническое выздоровление наступает в течение 7–10 дней.
[2][8] Независимо от используемого антибиотика для местного применения примерно в 65–90% случаев клиническое выздоровление наступает в течение 7–10 дней.
Общие местные антибиотики, показанные при наружном отите, включают:
Полимиксин В, неомицин и гидрокортизон по 3–4 капли в пораженное ухо 4 раза в день
Офлоксацин 5 капель в пораженное ухо 2 раза в день ежедневно
Пациентам с выраженным отеком слухового прохода требуется наложение ушного тампона (спрессованная гидроцеллюлоза или ленточная марля) для облегчения доставки лекарств и уменьшения отека слухового прохода[2]. Фитиль смачивают каплями антибиотика и вводят в слуховой проход. Фитиль обычно выпадает самопроизвольно, и при необходимости врач должен удалить его примерно через два-три дня.
При подозрении на перфорацию барабанной перепонки следует избегать капель неомицина/полимиксина В/гидрокортизона, спиртов и ототоксичных капель (аминогликозидов). Фторхинолоны не обладают ототоксичностью и являются единственным одобренным FDA препаратом для использования в среднем ухе; поэтому они рекомендуются для лечения неосложненного OE с перфорацией барабанной перепонки [9].
Американская академия оториноларингологии рекомендует туалет ушной раковины или очистку наружного слухового прохода, хотя это обычно не проводится в условиях первичной медико-санитарной помощи, для лечения острого OE. Осторожный лаваж или отсасывание следует проводить только в том случае, если нет признаков или подозрений на перфорацию барабанной перепонки. Кроме того, его следует избегать у пациентов с диабетом в анамнезе, поскольку он потенциально может вызвать злокачественный наружный отит.
Эффективность пероральных антибиотиков не доказана,[5] и их неправильное использование повысит резистентность среди распространенных возбудителей наружного отита. Показания для пероральных антибиотиков включают в себя:
пациенты с диабетом и повышенной заболеваемостью
пациенты с ВИЧ/СПИДом
Подозреваемый злокачественный отит. Внезоид. не считается терапией первой линии при OE. Они рекомендуются только при подозрении на грибковую этиологию по отоскопическому исследованию или результатам посева [5].
Клиницисты должны проводить широкий дифференциальный диагноз, когда пациенты обращаются с болью в ухе и/или выделениями из уха. В педиатрической популяции важно рассматривать средний отит с выделениями из уха из разрыва барабанной перепонки как часть дифференциальной диагностики. Поскольку может быть трудно отличить OE от среднего отита с перфорацией, если дифференциация неясна, целесообразно лечить оба состояния. Другие условия, которые могут имитировать OE, включают: [2]
Острый отит среда
Контактный дерматит ушного канала
Псориаз
Фурункулез
Herpes Zoster Zoster iticus yoticus Hunt Hunt Synmome) Synmome) Synmome).
Инородное тело
Рак слухового прохода
Пациенты, получающие антибиотики/стероиды в каплях, могут ожидать, что симптомы будут сохраняться в течение примерно 6 дней после начала лечения.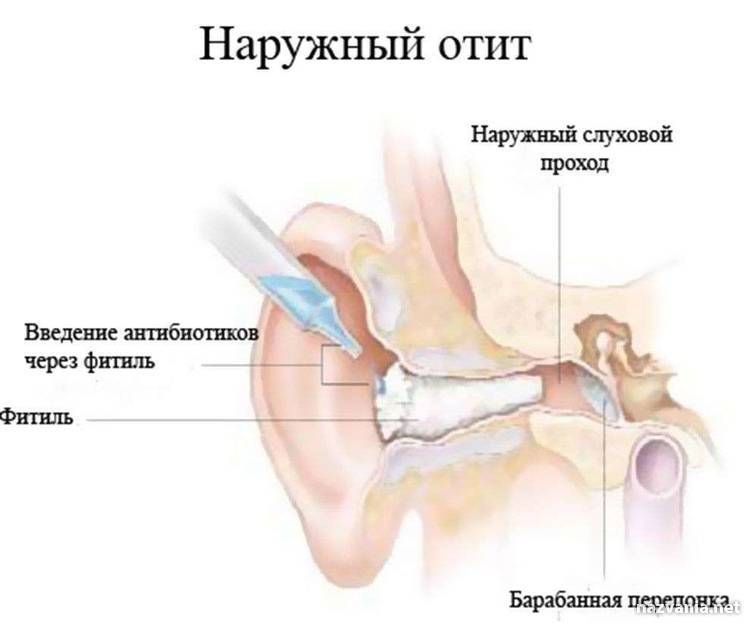 [6] Во многих случаях OE проходит спонтанно в остром периоде.[5] Однако острые эпизоды могут повторяться; риск рецидива неизвестен. Существует вероятность потери слуха и стеноза канала из-за хронического воспаления, которое может возникнуть при единичном остром эпизоде НО.
[6] Во многих случаях OE проходит спонтанно в остром периоде.[5] Однако острые эпизоды могут повторяться; риск рецидива неизвестен. Существует вероятность потери слуха и стеноза канала из-за хронического воспаления, которое может возникнуть при единичном остром эпизоде НО.
Острый наружный отит нарушает повседневную активность приблизительно у 25% больных. АОЭ может прогрессировать до хронического наружного отита и вызывать стеноз канала и потерю слуха.[6] Наиболее частыми осложнениями наружного отита являются злокачественный наружный отит и околоушной целлюлит. Другие осложнения включают:[6]
Злокачественный или некротизирующий наружный отит (ННЭ) представляет собой опасное для жизни состояние, которое чаще всего возникает у пациентов с ослабленным иммунитетом и пожилых пациентов с сахарным диабетом. NOE является распространением инфекции, которая может распространяться на височную кость, и обычно вызывается Pseudomonas aeruginosa (90% случаев). Ранняя диагностика имеет решающее значение, поскольку имеет высокий уровень смертности; поэтому его следует заподозрить у пациентов с диабетом или пациентов с ослабленным иммунитетом с OE и лихорадкой, которые не реагируют на лечение. Антибиотики с антипсевдомонадным покрытием являются основой лечения.[10] Эта тяжелая инфекция может привести к остеомиелиту височной кости и параличу черепных нервов. Чаще всего вовлекается лицевой нерв. Другие осложнения, связанные с NOE, включают менингит, тромбоз твердой мозговой оболочки и краниальный абсцесс.
Ранняя диагностика имеет решающее значение, поскольку имеет высокий уровень смертности; поэтому его следует заподозрить у пациентов с диабетом или пациентов с ослабленным иммунитетом с OE и лихорадкой, которые не реагируют на лечение. Антибиотики с антипсевдомонадным покрытием являются основой лечения.[10] Эта тяжелая инфекция может привести к остеомиелиту височной кости и параличу черепных нервов. Чаще всего вовлекается лицевой нерв. Другие осложнения, связанные с NOE, включают менингит, тромбоз твердой мозговой оболочки и краниальный абсцесс.
Наружный отит является распространенным заболеванием, которым обычно занимаются врачи первичной медико-санитарной помощи. Пациенты с наружным отитом редко нуждаются в госпитализации или консультации. К оториноларингологу обычно обращаются в тяжелых случаях с полной окклюзией наружного слухового прохода или в случаях, когда лечение не помогает в течение 72 часов, или при подозрении на некротизирующий наружный отит.
Крайне важно обучить пациентов правильному применению ушных капель и важности соблюдения режима лечения. Пациент должен лечь пораженной стороной вверх, нанести от двух до пяти капель в зависимости от назначенного препарата и оставаться в таком положении в течение примерно 3-5 минут. Это обеспечит максимальную эффективность лечения. Пациентам также следует рекомендовать избегать контакта с водой и сводить к минимуму манипуляции или травмы уха.[1]
Наружный отит — это диффузное воспаление наружного слухового прохода бактериальной этиологии, которое лучше всего лечится межпрофессиональной бригадой. Эта команда может включать главного врача, медсестер и фармацевтов. Текущие руководства по лечению рекомендуют местные антибиотики со стероидами и обезболивающими в качестве лечения первой линии. Медицинские работники часто назначают пероральные антибиотики, несмотря на данные, основанные на фактических данных, которые рекомендуют их избегать. [2] Выбор идеального лечения должен основываться на анамнезе, физикальном обследовании, факторах риска и клинической картине, чтобы избежать устойчивости к антибиотикам или неблагоприятных исходов. Однако, когда диагноз не ясен или состояние пациента не улучшается, несмотря на соответствующее лечение, рекомендуется немедленная консультация оториноларинголога.
[2] Выбор идеального лечения должен основываться на анамнезе, физикальном обследовании, факторах риска и клинической картине, чтобы избежать устойчивости к антибиотикам или неблагоприятных исходов. Однако, когда диагноз не ясен или состояние пациента не улучшается, несмотря на соответствующее лечение, рекомендуется немедленная консультация оториноларинголога.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Наружный отит. изображение предоставлено S bhimji MD
Schaefer P, Baugh RF. Острый наружный отит: обновление. Ам семейный врач. 2012 01 декабря; 86 (11): 1055-61. [PubMed: 23198673]
Розенфельд Р.М., Шварц С.Р., Кэннон Ч.Р., Роланд П.С., Саймон Г.Р., Кумар К.А., Хуанг В.В., Хаскелл Х.В., Робертсон П.Дж. Клинические рекомендации: острый наружный отит.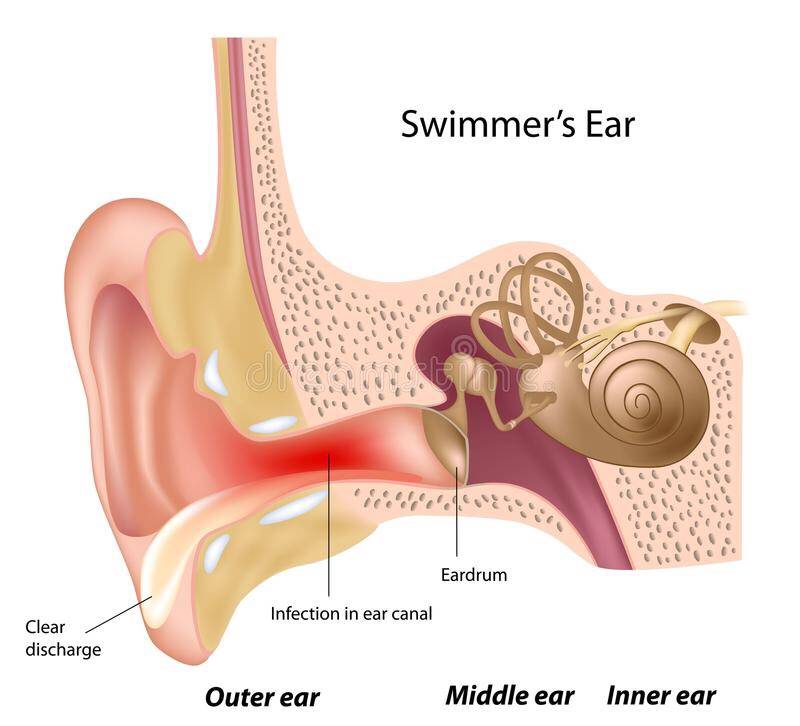 Отоларингол Head Neck Surg. 2014 Февраль; 150 (1 Дополнение): S1-S24. [В паблике: 24491310]
Отоларингол Head Neck Surg. 2014 Февраль; 150 (1 Дополнение): S1-S24. [В паблике: 24491310]
Розенфельд Р.М., Шварц С.Р., Кэннон К.Р., Роланд П.С., Саймон Г.Р., Кумар К.А., Хуанг В.В., Хаскелл Х.В., Робертсон П.Дж., Американская академия отоларингологии – Фонд хирургии головы и шеи. Клинические рекомендации: Резюме по острому наружному отиту. Отоларингол Head Neck Surg. 2014 фев; 150 (2): 161-8. [PubMed: 24492208]
Випперман Дж. Наружный отит. Прим Уход. 2014 март; 41 (1): 1–9. [PubMed: 24439876]
Hajioff D, MacKeith S. Наружный отит. БМЖ Клин Эвид. 2015 15 июня; 2015 [бесплатная статья PMC: PMC4466798] [PubMed: 26074134]
Кошик В., Малик Т., Саид С.Р. Вмешательства при остром наружном отите. Cochrane Database Syst Rev. 2010 Jan 20;(1):CD004740. [PubMed: 20091565]
Osguthorpe JD, Nielsen DR. Наружный отит: обзор и клинические обновления. Ам семейный врач. 2006 01 ноября; 74 (9): 1510-6. [В паблике: 17111889]
Ам семейный врач. 2006 01 ноября; 74 (9): 1510-6. [В паблике: 17111889]
Mösges R, Domröse CM, Löffler J. Местное лечение острого наружного отита: клиническое сравнение мази с антибиотиками отдельно или в сочетании с ацетатом гидрокортизона. Eur Arch Оториноларингол. 2007 г., сен; 264 (9): 1087-94. [PubMed: 17503066]
Wiegand S, Berner R, Schneider A, Lundershausen E, Dietz A. Наружный отит. Dtsch Arztebl Int. 2019 29 марта; 116 (13): 224-234. [Бесплатная статья PMC: PMC6522672] [PubMed: 31064650]
Хатсон К.Х., Уотсон Г.Дж. Злокачественный наружный отит, растущее бремя в двадцать первом веке: обзор случаев в клинической больнице Великобритании с предлагаемым алгоритмом диагностики и лечения. Ж Ларынгол Отол. 2019 май; 133(5):356-362. [PubMed: 30975233]
Ирайма Медина-Блазини; Тарик Шарман.
Информация об авторе
Последнее обновление: 1 августа 2022 г.
Наружный отит (НО) представляет собой воспаление наружного слухового прохода, которое может быть инфекционным или неинфекционным. В некоторых случаях воспаление может распространяться на наружное ухо, например на ушную раковину или козелок. OE может быть классифицирован как острый, длящийся менее 6 недель, или хронический, который длится более 3 месяцев. Это мероприятие описывает оценку и лечение наружного отита и подчеркивает роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Цели:
Ознакомьтесь с типичными признаками и симптомами наружного отита.
Опишите основные методы лечения наружного отита.
Определите наиболее частые осложнения наружного отита.
Обобщите важность быстрого выявления осложнений среди членов межпрофессиональной бригады для улучшения результатов лечения пациентов с наружным отитом.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Наружный отит (НО) представляет собой воспаление наружного слухового прохода, которое может быть как инфекционным, так и неинфекционным. В некоторых случаях воспаление может распространяться на наружное ухо, например на ушную раковину или козелок. ОЭ можно классифицировать как острую (длится менее 6 недель) или хроническую (длится более 3 месяцев). Это также известно как ухо пловца, поскольку оно часто возникает летом и в тропическом климате, а задержка воды в ушах увеличивает риск его возникновения. Наиболее частой причиной острого наружного отита является бактериальная инфекция. Это может быть связано с аллергией, экземой и псориазом.
Pseudomonas aeruginosa и Staphylococcus aureus являются наиболее распространенными возбудителями наружного отита. Наружный отит также может возникать как полимикробная инфекция, и редко он может быть результатом грибковой инфекции, такой как Candida или Aspergillus .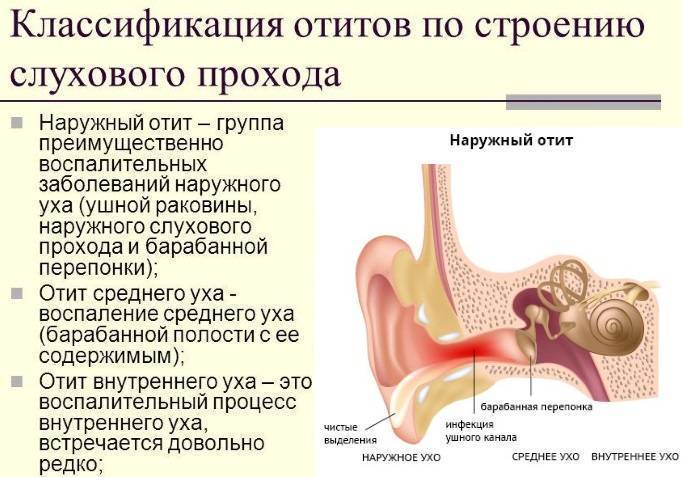 Различные факторы могут предрасполагать пациентов к развитию ОЭ. Плавание является одним из наиболее распространенных факторов риска и увеличивает риск в пять раз по сравнению с теми, кто не умеет плавать. Другие факторы риска включают:[1]
Различные факторы могут предрасполагать пациентов к развитию ОЭ. Плавание является одним из наиболее распространенных факторов риска и увеличивает риск в пять раз по сравнению с теми, кто не умеет плавать. Другие факторы риска включают:[1]
Влажность
Травма или внешние устройства (хлопковые мазки, затычки для ушей, слуховые аппараты)
Дерматологические условия, такие как экзема и псориаз
Узкие внешние каналы
Узкие внешние каналы
Узкие внешние канала
Узкие внешние каналы
Узкие внешние каналы
. обструкция, инородное тело)
Лучевая терапия или химиотерапия
Стресс
Пациенты с ослабленным иммунитетом
Наружный отит является распространенным заболеванием и может возникать во всех возрастных группах. Это редко встречается у пациентов младше 2 лет.[2][3] Заболеваемость неизвестна, но пик приходится на возраст 7-14 лет. Приблизительно у 10% людей наружный отит развивается в течение жизни, и большинство случаев (95%) являются острыми. Гендерного преобладания нет. Большинство случаев происходит летом и в тропическом климате; возможно, это связано с повышенной влажностью.[1]
Это редко встречается у пациентов младше 2 лет.[2][3] Заболеваемость неизвестна, но пик приходится на возраст 7-14 лет. Приблизительно у 10% людей наружный отит развивается в течение жизни, и большинство случаев (95%) являются острыми. Гендерного преобладания нет. Большинство случаев происходит летом и в тропическом климате; возможно, это связано с повышенной влажностью.[1]
Наружный слуховой проход покрыт волосяными фолликулами и серопродуцирующими железами. Серумен обеспечивает защитный барьер и кислую среду, подавляющую рост бактерий и грибков.[4] Считается, что воспалительная реакция при наружном отите вызвана нарушением нормального pH и защитных факторов в слуховом проходе.[5][6] Это включает в себя последовательный процесс повреждения эпителия, потерю защитного воска и накопление влаги, что приводит к более высокому уровню pH и росту бактерий.[7]
Наружный отит — это клинический диагноз; поэтому требуется полный анамнез и медицинский осмотр.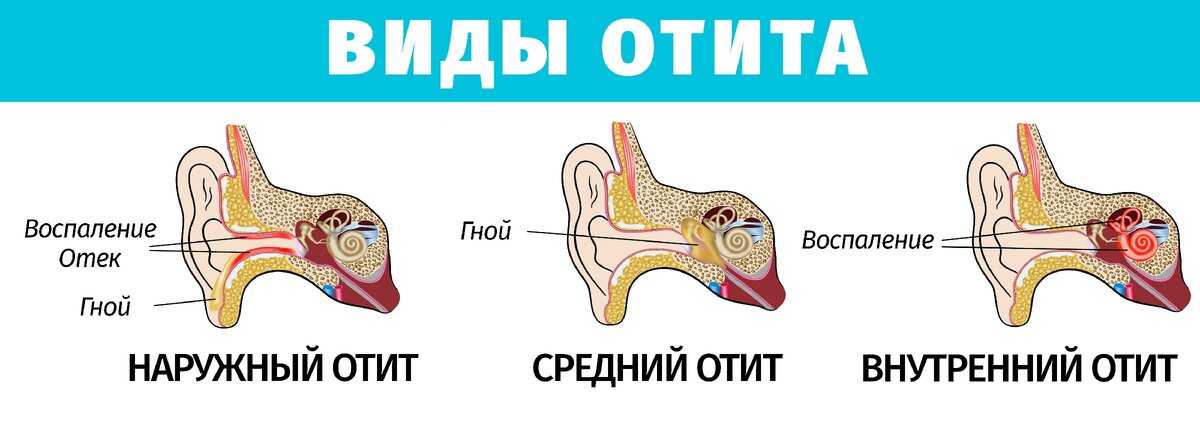 Физикальное обследование должно включать оценку ушной раковины, оценку окружающей кожи и лимфатических узлов, а также пневматическую отоскопию. Отоскопия выявит эритематозный и отечный слуховой проход с сопутствующим мусором (желтого, белого или серого цвета). В некоторых случаях барабанная перепонка эритематозна или частично визуализируется за счет отека наружного слухового прохода. Сопутствующий средний отит подозревают, когда есть признаки воздушно-жидкостного уровня вдоль барабанной перепонки (выпот в среднем ухе).
Физикальное обследование должно включать оценку ушной раковины, оценку окружающей кожи и лимфатических узлов, а также пневматическую отоскопию. Отоскопия выявит эритематозный и отечный слуховой проход с сопутствующим мусором (желтого, белого или серого цвета). В некоторых случаях барабанная перепонка эритематозна или частично визуализируется за счет отека наружного слухового прохода. Сопутствующий средний отит подозревают, когда есть признаки воздушно-жидкостного уровня вдоль барабанной перепонки (выпот в среднем ухе).
Клиническая картина может варьироваться в зависимости от стадии или тяжести заболевания. Первоначально пациенты с OE жалуются на зуд и боль в ушах, которые обычно усиливаются при манипуляциях с козелком, ушной раковиной или с обоими. Боль в ушах часто непропорциональна результатам физического осмотра и возникает из-за раздражения высокочувствительной надкостницы под тонкой дермой костного слухового прохода. Он также может проявляться отореей, ощущением распирания и потерей слуха.
Системные симптомы, такие как лихорадка выше 101 F (38,3 C) и недомогание предполагают распространение за пределы наружного слухового прохода[4].
Наружный отит можно классифицировать по степени тяжести следующим образом:
Легкая: зуд, легкий дискомфорт и отек слухового прохода
Средняя: слуховой проход частично закрыт закрыт от отека. Обычно наблюдается сильная боль, лимфаденопатия и лихорадка.
Наружный отит — это клинический диагноз. В неосложненных случаях рутинные лабораторные анализы и/или посев из ушного канала не требуются и не показаны. Тем не менее, посев рекомендуется для рецидивирующих или резистентных случаев наружного отита, особенно у пациентов с ослабленным иммунитетом.[4] Для пациентов с тяжелыми симптомами можно рассмотреть возможность определения уровня глюкозы в крови и определения вируса иммунодефицита человека (ВИЧ).
Большинство пациентов с диагнозом наружный отит получают амбулаторное лечение. Основой лечения неосложненного наружного отита обычно являются местные капли с антибиотиками и обезболивание. Боль может быть интенсивной и сильной; следовательно, им следует управлять надлежащим образом. Было доказано, что ацетаминофен или нестероидные противовоспалительные препараты адекватны при легкой и умеренной боли. Кроме того, опиоиды (например, оксикодон или гидрокодон) рекомендуются при сильной боли и должны назначаться в ограниченных количествах, поскольку симптомы неосложненного НО должны улучшиться в течение 48 часов после начала местной антибактериальной терапии. Если нет уменьшения боли в течение 48–72 часов, настоятельно рекомендуется повторное обследование у лечащего врача [2].
Основой лечения неосложненного наружного отита обычно являются местные капли с антибиотиками и обезболивание. Боль может быть интенсивной и сильной; следовательно, им следует управлять надлежащим образом. Было доказано, что ацетаминофен или нестероидные противовоспалительные препараты адекватны при легкой и умеренной боли. Кроме того, опиоиды (например, оксикодон или гидрокодон) рекомендуются при сильной боли и должны назначаться в ограниченных количествах, поскольку симптомы неосложненного НО должны улучшиться в течение 48 часов после начала местной антибактериальной терапии. Если нет уменьшения боли в течение 48–72 часов, настоятельно рекомендуется повторное обследование у лечащего врача [2].
В целом антибиотики в ушных каплях безопасны и хорошо переносятся. Их безопасность и эффективность по сравнению с плацебо были доказаны отличными результатами рандомизированных исследований и метаанализов. Некоторые исследования показали, что местные капли с антибиотиками, содержащие стероиды, могут уменьшить воспаление и секрецию, а также ускорить облегчение боли. [2][8] Независимо от используемого антибиотика для местного применения примерно в 65–90% случаев клиническое выздоровление наступает в течение 7–10 дней.
[2][8] Независимо от используемого антибиотика для местного применения примерно в 65–90% случаев клиническое выздоровление наступает в течение 7–10 дней.
Общие местные антибиотики, показанные при наружном отите, включают:
Полимиксин В, неомицин и гидрокортизон по 3–4 капли в пораженное ухо 4 раза в день
Офлоксацин 5 капель в пораженное ухо 2 раза в день ежедневно
Пациентам с выраженным отеком слухового прохода требуется наложение ушного тампона (спрессованная гидроцеллюлоза или ленточная марля) для облегчения доставки лекарств и уменьшения отека слухового прохода[2]. Фитиль смачивают каплями антибиотика и вводят в слуховой проход. Фитиль обычно выпадает самопроизвольно, и при необходимости врач должен удалить его примерно через два-три дня.
При подозрении на перфорацию барабанной перепонки следует избегать капель неомицина/полимиксина В/гидрокортизона, спиртов и ототоксичных капель (аминогликозидов). Фторхинолоны не обладают ототоксичностью и являются единственным одобренным FDA препаратом для использования в среднем ухе; поэтому они рекомендуются для лечения неосложненного OE с перфорацией барабанной перепонки [9].
Американская академия оториноларингологии рекомендует туалет ушной раковины или очистку наружного слухового прохода, хотя это обычно не проводится в условиях первичной медико-санитарной помощи, для лечения острого OE. Осторожный лаваж или отсасывание следует проводить только в том случае, если нет признаков или подозрений на перфорацию барабанной перепонки. Кроме того, его следует избегать у пациентов с диабетом в анамнезе, поскольку он потенциально может вызвать злокачественный наружный отит.
Эффективность пероральных антибиотиков не доказана,[5] и их неправильное использование повысит резистентность среди распространенных возбудителей наружного отита. Показания для пероральных антибиотиков включают в себя:
пациенты с диабетом и повышенной заболеваемостью
пациенты с ВИЧ/СПИДом
Подозреваемый злокачественный отит. Внезоид. не считается терапией первой линии при OE. Они рекомендуются только при подозрении на грибковую этиологию по отоскопическому исследованию или результатам посева [5].
Клиницисты должны проводить широкий дифференциальный диагноз, когда пациенты обращаются с болью в ухе и/или выделениями из уха. В педиатрической популяции важно рассматривать средний отит с выделениями из уха из разрыва барабанной перепонки как часть дифференциальной диагностики. Поскольку может быть трудно отличить OE от среднего отита с перфорацией, если дифференциация неясна, целесообразно лечить оба состояния. Другие условия, которые могут имитировать OE, включают: [2]
Острый отит среда
Контактный дерматит ушного канала
Псориаз
Фурункулез
Herpes Zoster Zoster iticus yoticus Hunt Hunt Synmome) Synmome) Synmome).
Инородное тело
Рак слухового прохода
Пациенты, получающие антибиотики/стероиды в каплях, могут ожидать, что симптомы будут сохраняться в течение примерно 6 дней после начала лечения.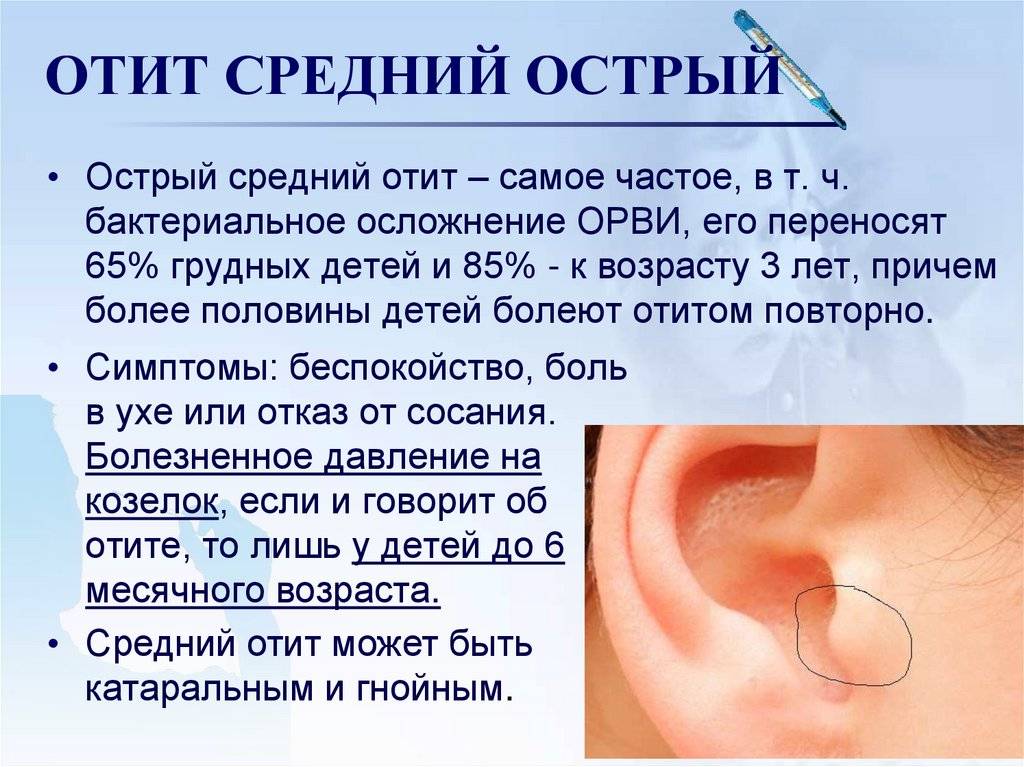 [6] Во многих случаях OE проходит спонтанно в остром периоде.[5] Однако острые эпизоды могут повторяться; риск рецидива неизвестен. Существует вероятность потери слуха и стеноза канала из-за хронического воспаления, которое может возникнуть при единичном остром эпизоде НО.
[6] Во многих случаях OE проходит спонтанно в остром периоде.[5] Однако острые эпизоды могут повторяться; риск рецидива неизвестен. Существует вероятность потери слуха и стеноза канала из-за хронического воспаления, которое может возникнуть при единичном остром эпизоде НО.
Острый наружный отит нарушает повседневную активность приблизительно у 25% больных. АОЭ может прогрессировать до хронического наружного отита и вызывать стеноз канала и потерю слуха.[6] Наиболее частыми осложнениями наружного отита являются злокачественный наружный отит и околоушной целлюлит. Другие осложнения включают:[6]
Злокачественный или некротизирующий наружный отит (ННЭ) представляет собой опасное для жизни состояние, которое чаще всего возникает у пациентов с ослабленным иммунитетом и пожилых пациентов с сахарным диабетом. NOE является распространением инфекции, которая может распространяться на височную кость, и обычно вызывается Pseudomonas aeruginosa (90% случаев).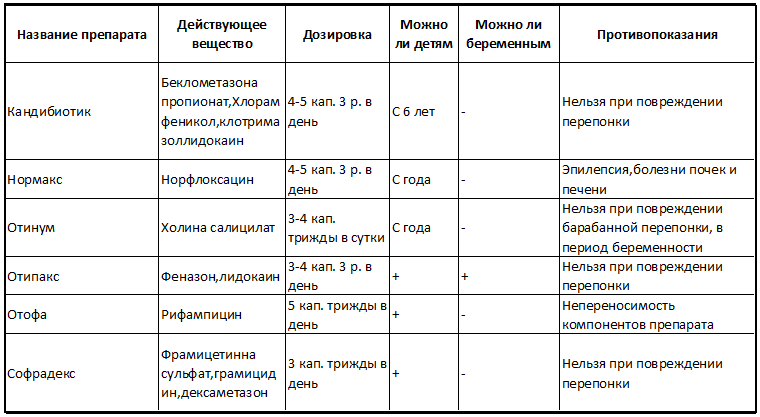 Ранняя диагностика имеет решающее значение, поскольку имеет высокий уровень смертности; поэтому его следует заподозрить у пациентов с диабетом или пациентов с ослабленным иммунитетом с OE и лихорадкой, которые не реагируют на лечение. Антибиотики с антипсевдомонадным покрытием являются основой лечения.[10] Эта тяжелая инфекция может привести к остеомиелиту височной кости и параличу черепных нервов. Чаще всего вовлекается лицевой нерв. Другие осложнения, связанные с NOE, включают менингит, тромбоз твердой мозговой оболочки и краниальный абсцесс.
Ранняя диагностика имеет решающее значение, поскольку имеет высокий уровень смертности; поэтому его следует заподозрить у пациентов с диабетом или пациентов с ослабленным иммунитетом с OE и лихорадкой, которые не реагируют на лечение. Антибиотики с антипсевдомонадным покрытием являются основой лечения.[10] Эта тяжелая инфекция может привести к остеомиелиту височной кости и параличу черепных нервов. Чаще всего вовлекается лицевой нерв. Другие осложнения, связанные с NOE, включают менингит, тромбоз твердой мозговой оболочки и краниальный абсцесс.
Наружный отит является распространенным заболеванием, которым обычно занимаются врачи первичной медико-санитарной помощи. Пациенты с наружным отитом редко нуждаются в госпитализации или консультации. К оториноларингологу обычно обращаются в тяжелых случаях с полной окклюзией наружного слухового прохода или в случаях, когда лечение не помогает в течение 72 часов, или при подозрении на некротизирующий наружный отит.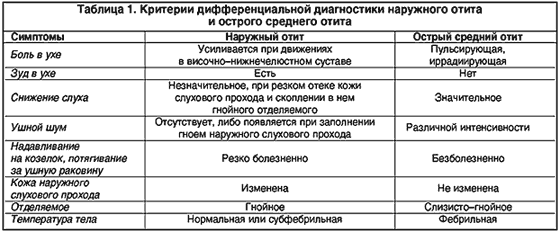
Крайне важно обучить пациентов правильному применению ушных капель и важности соблюдения режима лечения. Пациент должен лечь пораженной стороной вверх, нанести от двух до пяти капель в зависимости от назначенного препарата и оставаться в таком положении в течение примерно 3-5 минут. Это обеспечит максимальную эффективность лечения. Пациентам также следует рекомендовать избегать контакта с водой и сводить к минимуму манипуляции или травмы уха.[1]
Наружный отит — это диффузное воспаление наружного слухового прохода бактериальной этиологии, которое лучше всего лечится межпрофессиональной бригадой. Эта команда может включать главного врача, медсестер и фармацевтов. Текущие руководства по лечению рекомендуют местные антибиотики со стероидами и обезболивающими в качестве лечения первой линии. Медицинские работники часто назначают пероральные антибиотики, несмотря на данные, основанные на фактических данных, которые рекомендуют их избегать. [2] Выбор идеального лечения должен основываться на анамнезе, физикальном обследовании, факторах риска и клинической картине, чтобы избежать устойчивости к антибиотикам или неблагоприятных исходов. Однако, когда диагноз не ясен или состояние пациента не улучшается, несмотря на соответствующее лечение, рекомендуется немедленная консультация оториноларинголога.
[2] Выбор идеального лечения должен основываться на анамнезе, физикальном обследовании, факторах риска и клинической картине, чтобы избежать устойчивости к антибиотикам или неблагоприятных исходов. Однако, когда диагноз не ясен или состояние пациента не улучшается, несмотря на соответствующее лечение, рекомендуется немедленная консультация оториноларинголога.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Наружный отит. изображение предоставлено S bhimji MD
Schaefer P, Baugh RF. Острый наружный отит: обновление. Ам семейный врач. 2012 01 декабря; 86 (11): 1055-61. [PubMed: 23198673]
Розенфельд Р.М., Шварц С.Р., Кэннон Ч.Р., Роланд П.С., Саймон Г.Р., Кумар К.А., Хуанг В.В., Хаскелл Х.В., Робертсон П.Дж. Клинические рекомендации: острый наружный отит. Отоларингол Head Neck Surg. 2014 Февраль; 150 (1 Дополнение): S1-S24. [В паблике: 24491310]
Отоларингол Head Neck Surg. 2014 Февраль; 150 (1 Дополнение): S1-S24. [В паблике: 24491310]
Розенфельд Р.М., Шварц С.Р., Кэннон К.Р., Роланд П.С., Саймон Г.Р., Кумар К.А., Хуанг В.В., Хаскелл Х.В., Робертсон П.Дж., Американская академия отоларингологии – Фонд хирургии головы и шеи. Клинические рекомендации: Резюме по острому наружному отиту. Отоларингол Head Neck Surg. 2014 фев; 150 (2): 161-8. [PubMed: 24492208]
Випперман Дж. Наружный отит. Прим Уход. 2014 март; 41 (1): 1–9. [PubMed: 24439876]
Hajioff D, MacKeith S. Наружный отит. БМЖ Клин Эвид. 2015 15 июня; 2015 [бесплатная статья PMC: PMC4466798] [PubMed: 26074134]
Кошик В., Малик Т., Саид С.Р. Вмешательства при остром наружном отите. Cochrane Database Syst Rev. 2010 Jan 20;(1):CD004740. [PubMed: 20091565]
Osguthorpe JD, Nielsen DR. Наружный отит: обзор и клинические обновления.