2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Резюме.В статье приведены два клинических случая диагностики и эффективного лечения диссекции позвоночной артерии, осложнившейся ишемическим инсультом в вертебрально-базилярном бассейне.
Одной из причин ишемических инсультов в молодом возрасте, наряду с тромбофилией, употреблением наркотиков, аномалией развития церебральных сосудов, в 25% случаев является диссекция артерий, кровоснабжающих головной мозг (1). Впервые данная патология была описана в середине ХХ века, а ее возникновение практически всегда считали следствием перенесенной травмы (6). Более детальное изучение диссекции экстра и интракраниальных артерий началось с середины 70-х годов ХХ века в связи с широким применением метода церебральной ангиографии (3).
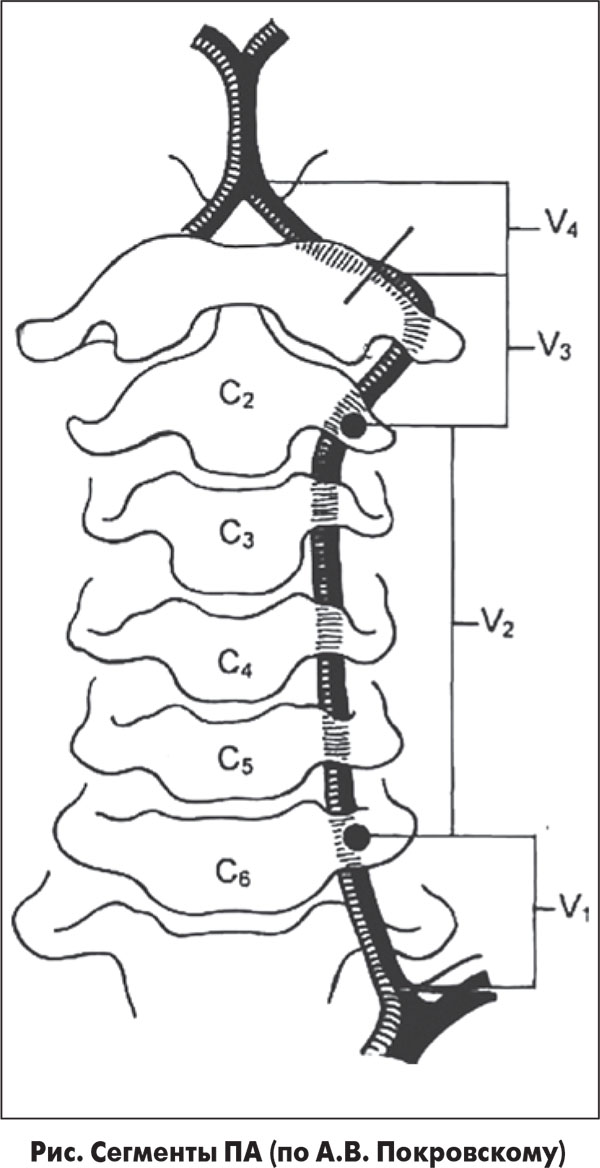
Как правило, данная патология развивается вследствие продольного надрыва сосудистой стенки с образованием интрамуральной гематомы в зоне интима-медиа. По литературным данным, диссекция чаще наблюдается в экстракраниальных сосудах — 88% (каротидная — 58%, вертебральная –30%), и только в 12% она происходит в интракраниальном бассейне (5). Нередко при диссекции экстракраниальных артерий встречаются указания на травму, предшествовавшую развитию клинической картины инсульта. Травматическое расслоение стенки артерии возникает после тупой закрытой или проникающей травмы шеи, общего сотрясения (например, при падении) и чаще всего локализуется экстракраниально (4).
Иногда диссекция носит ятрогенный характер. Так, в некоторых клинических наблюдениях встречаются указания на отчетливую связь двусторонней диссекции позвоночных артерий с мануальной терапией на шейном отделе позвоночника (8). Спонтанной диссекции, как правило, предшествует резкое движение головой (ее повороты, наклоны, разгибание), во время которых может возникать компрессия или резкое растяжение сосудистой стенки расположенным рядом костносвязочным аппаратом (4).
Возникновению спонтанной диссекции иногда предшествует бессимптомная системная патология сосудистой стенки, обусловленная фибромускулярной дисплазией, наследственным поражением соединительной ткани (синдромы Элерса—Данлоса и Марфана), артериитом, ангиолипоматозом, костной патологией в шейном отделе позвоночника (синдром Клиппеля—Фейля) (2), (3). Доказана также связь спонтанной множественной диссекции с перенесенной незадолго острой инфекцией (9). Как правило, клинические проявления цервикальной диссекции складываются из повторяющихся транзиторных ишемических атак, инфарктов мозга, субарахноидальных кровоизлияний. Наиболее часто, (в 62-84%) при диссекции диагностируется инфаркт мозга (7), причиной развития которого является артериальная эмболия из области повреждения сосуда. Значительно реже имеет место гемодинамический вариант ишемического инсульта.
Доказана также связь спонтанной множественной диссекции с перенесенной незадолго острой инфекцией (9). Как правило, клинические проявления цервикальной диссекции складываются из повторяющихся транзиторных ишемических атак, инфарктов мозга, субарахноидальных кровоизлияний. Наиболее часто, (в 62-84%) при диссекции диагностируется инфаркт мозга (7), причиной развития которого является артериальная эмболия из области повреждения сосуда. Значительно реже имеет место гемодинамический вариант ишемического инсульта.
В 2015 году в сосудистом неврологическом отделении ГКБСМП им.Н.С.Карповича г.Красноярска наблюдались двое больных.
Клинический пример №1: больная Л., 21 год, поступила в отделение нейрореанимации с жалобами на слабость в правых конечностях, онемение в правой половине тела, головокружение, боль в области шеи слева. При детальном опросе выяснилось, что 19 дней назад, в период новогодних праздников, пациентка, катаясь с ледяной горки, получила «незначительную», по ее оценке, травму. Она описала падение, сопровождающееся запрокидыванием головы «назад». Ухудшение наступило без видимых причин, в связи с чем на догоспитальном этапе верификация диагноза была затруднена.
Она описала падение, сопровождающееся запрокидыванием головы «назад». Ухудшение наступило без видимых причин, в связи с чем на догоспитальном этапе верификация диагноза была затруднена.
При неврологическом осмотре: сознание ясное, критична, инструкции выполняет. Отмечается резкая болезненность в области задней поверхности шеи слева. Выявляется сглаженность правой носогубной складки, центральный правосторонний гемипарез со снижением мышечной силы до 3 баллов, правосторонняя гемигипестезия по проводниковому типу, признаки динамической мозжечковой атаксии (интенция при пальце-носовой и коленно-пяточных пробах) с обеих сторон. Правосторонняя гомонимная гемианопсия.
Рис.1. Больная Л. МРТ головного мозга.
На МРТ головного мозга : в медиобазальных отделах левой затылочной доли (в области язычковой извилины с распространением в гиппокамп) определяются мономорфные зоны цитотоксического отека неправильной формы, локализованные преимущественно в сером веществе мозга, размерами 2,3х7,6х2,3 см. Масс-эффект незначительный в виде сужения субарахноидальных борозд на уровне выявленных изменений. В области таламусов с двух сторон определяются очаги измененного МР сигнала. При внутривенном усилении определяется выраженное однородное накопление контраста (рис.1).
Масс-эффект незначительный в виде сужения субарахноидальных борозд на уровне выявленных изменений. В области таламусов с двух сторон определяются очаги измененного МР сигнала. При внутривенном усилении определяется выраженное однородное накопление контраста (рис.1).
На МРА головного мозга определяется значительное сужение просвета и снижение кровотока (снижение интенсивности МР-сигнала) V4 сегмента правой позвоночной артерии на всем видимом протяжении. Вариант соединения позвоночных артерий – неслияние (правая позвоночная артерия не соединяется с аналогичным сегментом слева, продолжается в заднюю нижнюю мозжечковую артерию; слева – продолжается в основную артерию, равную по диаметру.
Рис.2.Больная Л. МРА артерий шеи.
На МРА артерий шеи: определяется выраженное расширение левой позвоночной артерии на уровне V2 верхнего края тела С3 позвонка до 0,7 см и последующее сужение менее 0,1-0,2 см на уровне тела С2 позвонка протяженностью 0,7 см. После сужения сохраняется расширение левой позвоночной артерии до V3 сегмента и на уровне сегмента (картина выраженного стеноза левой позвоночной артерии, выраженной престенотической дилатации в сегменте V2 левой позвоночной артерии (рис. 2).
2).
Данные нейровизуализации позволили установить диагноз: ишемический инсульт по типу артериальной тромбоэмболии в бассейне левой задней мозговой артерии с синдромом правостороннего центрального гемипареза, гемигипестезии, правосторонней гомонимной гемианопсии на фоне травматической диссекции левой позвоночной артерии с формированием критического стеноза этой артерии. Вариант развития сосудов Виллизиева круга (гипоплазия V3 сегмента и неслияние правой позвоночной артерии).
Немаловажное значение в развитии инсульта у данной больной играет выявленная на МРА аномалия развития сосудов Виллизиева круга. Так, «пострадавшая» артерия является практически единственным сосудом, из которого формируется весь вертебрально-базилярный бассейн. После консультации сосудистого хирурга было предложено проведение церебральной ангиографии с последующим решением вопроса об эндоваскулярном лечении стеноза левой позвоночной артерии.
Проведенное эндоваскулярное контрастное исследование, подтвердило стеноз V2 сегмента левой позвоночной артерии 70% с постаневризматическим расширением (диссекция) и постаневризматическим критическим стенозом V3 сегмента (рис. 3). Ангиографическими признаками диссекции левой позвоночной артерии у данной больной являются: неравномерность просвета сосуда, стеноз по типу «крысиного хвоста».
3). Ангиографическими признаками диссекции левой позвоночной артерии у данной больной являются: неравномерность просвета сосуда, стеноз по типу «крысиного хвоста».
Рис.3.Больная Л. Ангиография левой позвоночной артерии (исходная).
Выполнено оперативное вмешательство: Эндопротезирование левой позвоночной артерии: РЭД (рентгенэндоваскулярная дилатация) в зоне стенозов баллонным катетером диаметром 2,0 мм, установлено 2 стента( BioMime 4,5х 16мм ), просвет артерии восстановлен. Рентгенконтраст: Визипак 320-160мл.
Рис.4.Больная Л. Ангиография левой позвоночной артерии (после операции).
На представленном снимке видно, что стеноза в сегментах V2 и V3 не выявляется, кровоток в левой позвоночной артерии восстановлен (рис.4).
После проведенного лечения: состояние больной удовлетворительное, мышечная сила восстановилась до 5 баллов в правой ноге и 4 баллов в правой руке, в которой также остается ощущение «онемения». Гомонимная гемианопсия регрессировала. С рекомендацией не прерывать прием дезагрегантов (плавикс, аспирин), а также продолжить нейропротективную, сосудистую терапию, пациентка была выписана под наблюдение невролога по месту жительства.
Клинический пример №2:
Больной Т., 31 год, поступил в стационар с жалобами на онемение и неловкость в левых конечностях, зрительные нарушения, головокружение. В неврологическом статусе при поступлении выявлялся: центральный парез VII,XII слева, центральный левосторонний гемипарез со снижением мышечной силы до 3б в руке и 4б в ноге, левосторонняя гомонимная гемианопсия, левосторонняя гемигипестезия.
На основании данных дообследования был выставлен диагноз: Повторный ишемический инсульт по типу артериальной тромбоэмболии в бассейне правой задней мозговой артерии с синдромом левостороннего центрального гемипареза, гемигипестезии, левосторонней гомонимной гемианопсии, на фоне диссекции правой позвоночной артерии с формированием аневризмы на уровне СI-CII.
Из анамнеза известно, что впервые был доставлен бригадой «скорой помощи» в неврологическое отделение ГКБСМП три месяца назад с жалобами на остро возникшую слабость в левых конечностях, нарушение зрения. После дообследования был установлен диагноз: ишемический инсульт в вертебрально-базилярном бассейне с синдромом левосторонней гомонимной гемианопсии, левостороннего центрального гемипареза.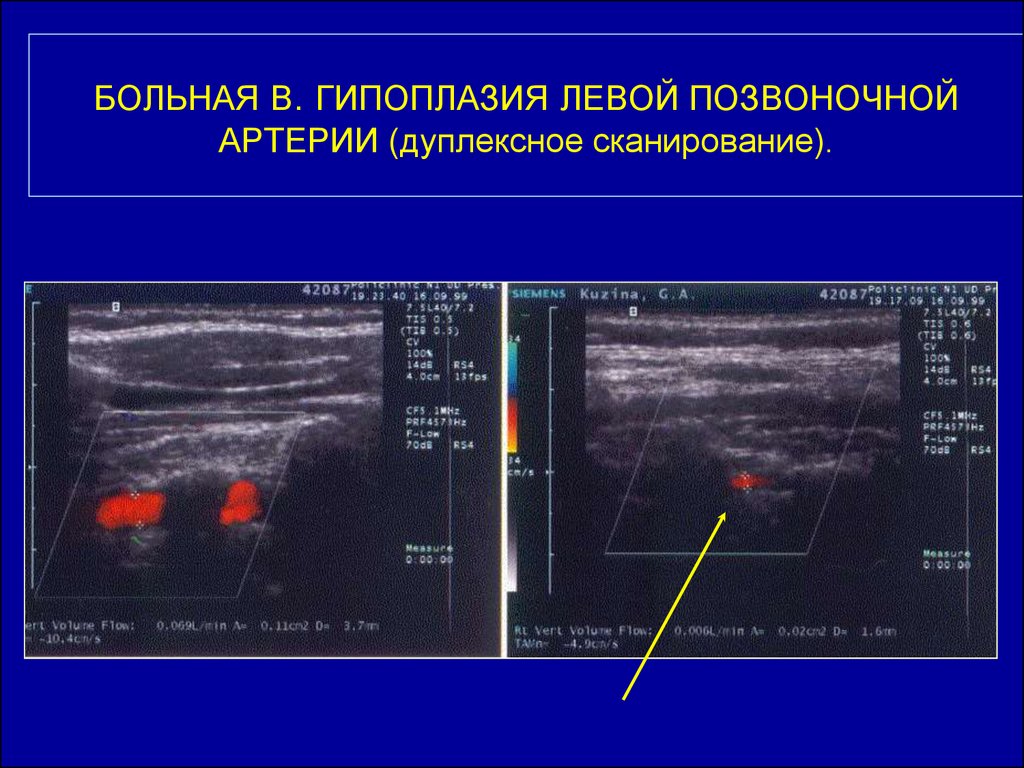 Выявленная на МСКТА мешотчатая аневризма на уровне С1-2 правой позвоночной артерии не была расценена как возможная причина ишемического инсульта.
Выявленная на МСКТА мешотчатая аневризма на уровне С1-2 правой позвоночной артерии не была расценена как возможная причина ишемического инсульта.
Пациент выписан из стационара со значительным улучшением. Повторный инсульт в бассейне правой задней мозговой артерии развился через три месяца. Углубленный сбор анамнеза позволил установить, что в 2013 году больной перенес спинальную травму с компрессионным переломом L2-3 позвонков. Отмечался нижний парапарез, симптомы которого регрессировали на фоне лечения. В 2014 году — повторный эпизод падения с высоты, после чего появились боли в шейном отделе позвоночника.
Рис.5. Больной Т.МРТ головного мозга.
На МРТ головного мозга: супратенториально, на медиальной поверхности правой затылочной доли обширная зона кистозно-ликворной трансформации размерами 56х20х18 мм. В таламусе справа — «застарелый» ишемический инсульт 14х8 мм с кистозно-ликворной трансформацией (рис.5).
На МРА головного мозга картина гипоплазии интракраниального сегмента позвоночной артерии справа.
Рис.6. Больной Т. Ангиография правой позвоночной артерии (исходная).
На МСКТА и церебральной ангиографии: справа, на уровне СI-СII в позвоночной артерии определяется мешотчатая аневризма (рис.6) с широким основанием, размерами 3х1,5 мм в экстракраниальной части правой позвоночной артерии.
Проведено эндоваскулярное вмешательство на сосудах шеи, позволившее выявить стеноз позвоночной артерии в V3-V4, с аневризматическим мешком 2,4 на 1,9 мм; шейка аневризмы- 3,4мм. Выполнена РЭО аневризмы (спиралью CompassComplex 2,5х3,5см) со стент ассистенцией (LVIS 5х23мм). Просвет артерии восстановлен.Аневризматический мешок не контрастируется (рис.7). Рентгенконтраст: Визипак 320-160мл.
Рис.7. Больной Т. Ангиография правой позвоночной артерии (после операции).
Пациент выписан из стационара в удовлетворительном состоянии с рекомендациями принимать плавикс 75 мг в течение 2 месяцев, аспирин кардио 100 мг — пожизненно.
Таким образом, очевидно, что инсульт, развившийся в молодом возрасте, требует пристального внимания клиницистов. Для уточнения причины сосудистой катастрофы, помимо рутинных методов, необходимо проводить целенаправленное исследование брахиоцефальных артерий (МРА сосудов шеи, МСКТА сосудов шеи, а при необходимости — ангиографическое исследование по Сельдингеру).
Для уточнения причины сосудистой катастрофы, помимо рутинных методов, необходимо проводить целенаправленное исследование брахиоцефальных артерий (МРА сосудов шеи, МСКТА сосудов шеи, а при необходимости — ангиографическое исследование по Сельдингеру).
Приведенные в данной статье клинические наблюдения показывают, что улучшение оснащенности сосудистого центра, привлечение технологий эндоваскулярной хирургии, способствует значительному повышению качества диагностики и лечения данного заболевания.
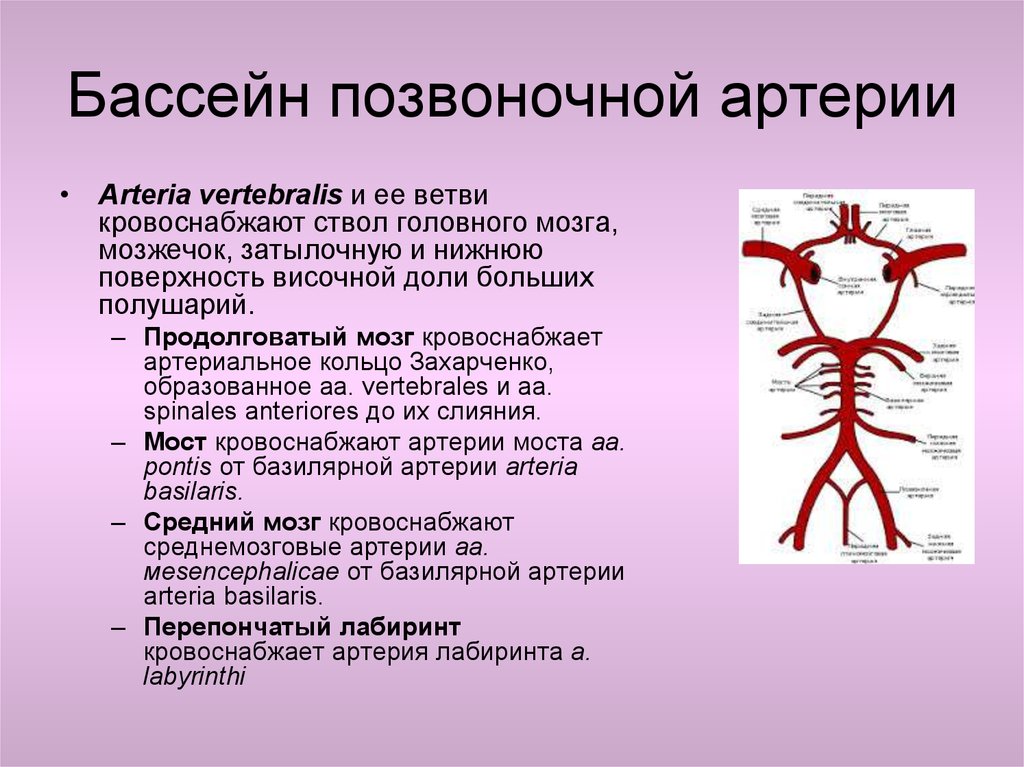
Позвоночные артерии отходят от подключичных, объединяются внутри черепа и кровоснабжают весь головной мозг, обеспечивая его кислородом и питанием. Их самый интенсивный рост припадает на возраст 6 — 9 лет. Именно в этот период на ребенка могут воздействовать факторы, нарушающие нормальное протекание процесса развития сосудов. Это и проявления наследственных дефектов формирования системы кровообращения, и поражение соединительной ткани воспалительными процессами и влияние окружающей среды. Если внутренний диаметр позвоночной артерии уменьшается до 2 мм, это называется гипоплазия позвоночной артерии. Формируется дефект проходимости артерии. Он нередко сочетается с патологическими извитостями и деформациями сонных артерий. Это еще больше усугубляет ситуацию. Недостаток гемодинамики не только нарушает продуктивную деятельность мозга, но и несет в себе опасность для здоровья.
Если внутренний диаметр позвоночной артерии уменьшается до 2 мм, это называется гипоплазия позвоночной артерии. Формируется дефект проходимости артерии. Он нередко сочетается с патологическими извитостями и деформациями сонных артерий. Это еще больше усугубляет ситуацию. Недостаток гемодинамики не только нарушает продуктивную деятельность мозга, но и несет в себе опасность для здоровья.
Безусловно, мозг старается адаптироваться к условиям ухудшенного кровоснабжения с одной стороны. Он функционирует полноценно за счет второй, неизмененной артерии с другой стороны. Происходит компенсирование обеспечения кислородом жизненно важных центров ствола мозга и защита их от развития гипоксии. Но этот хрупкий баланс нарушается с возрастом из-за развития атеросклероза, дегенеративно-дистрофических заболеваний позвоночника, черепно-мозговых травм и т.д. Тогда у пациентов появляются клинические признаки заболевания — случаи потери сознания, головокружение по утрам, нарушение зрения во время поворотов головы. Преследует интенсивная хроническая боль в затылочной части, отдающая в глаза или лицо, шум в ушах. Нарастание симптомов и хроническая гипоксия негативно влияют на ежедневное самочувствие больных, вызывая тревогу, страх, мнительность, снижая качество и удовлетворенность жизнью.
Преследует интенсивная хроническая боль в затылочной части, отдающая в глаза или лицо, шум в ушах. Нарастание симптомов и хроническая гипоксия негативно влияют на ежедневное самочувствие больных, вызывая тревогу, страх, мнительность, снижая качество и удовлетворенность жизнью.
Гипоплазия позвоночной артерии является фактором ухудшения кровообращения в вертебробазиллярном бассейне. Страдает гемодинамика головного мозга. Повышается риск развития острого нарушения мозгового кровообращения — ишемического инсульта. Особенно опасна ситуация в сочетании с церебральным атеросклерозом, который очень распространен среди жителей Украины вследствие неправильных пищевых привычек и образа жизни.
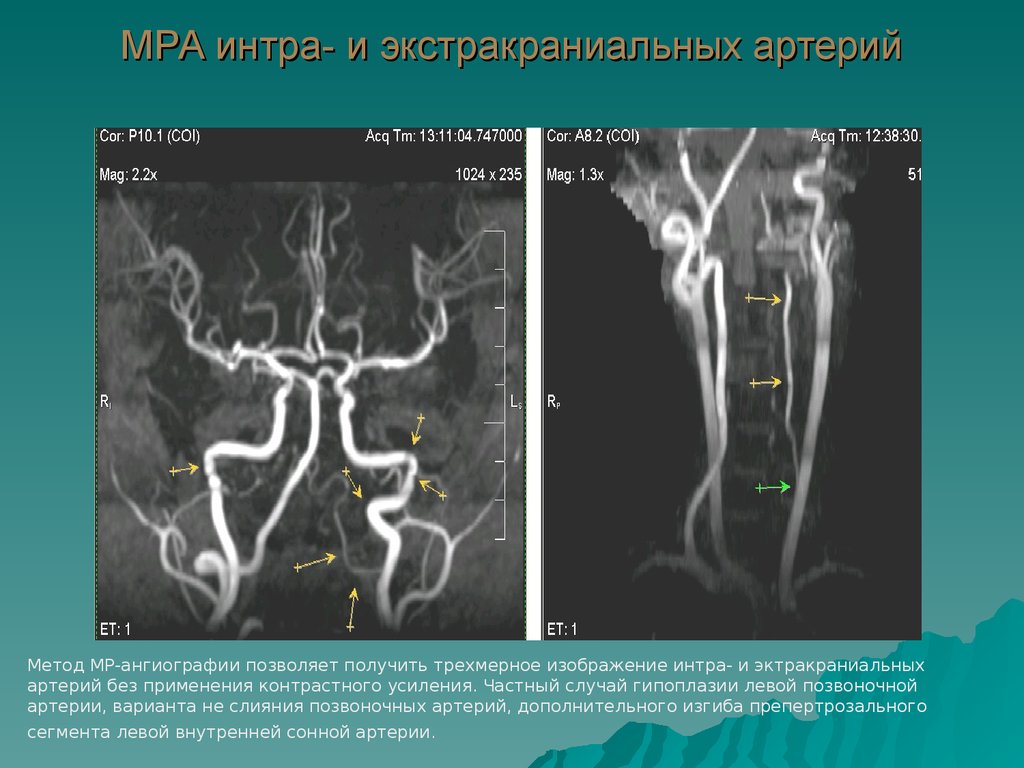
Диагностика при помощи МР-ангиографииПри проведении ультразвуковой диагностики сосудов может возникнуть подозрение на гипоплазию позвоночных артерий. Для уточнения такого диагноза как гипоплазия позвоночной артерии — пациенту требуется тщательное обследование с помощью магнитно-резонансной ангиографии.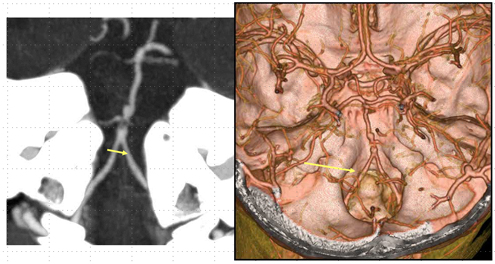 Это популярный и современный метод визуализации сосудов, при котором, в отличие от КТ-ангиографии, нет ионизирующего влияния на организм.
Это популярный и современный метод визуализации сосудов, при котором, в отличие от КТ-ангиографии, нет ионизирующего влияния на организм.
МР-ангиография позволяет четко диагностировать наличие и степень уменьшения диаметра сосуда. Трехмерность изображений и хорошая детализация, которую позволяет достичь профессиональное оборудование, дают исчерпывающую информацию для изучения конкретных сосудов и их характеристик. Для правильной постановки диагноза нужно отследить ход позвоночных артерий, их длину, извитость, диаметр просвета и проходимость, вариантность строения, наличие аномалий. В некоторых случаях может понадобиться обследование с функциональными позиционными пробами. Например, если необходимо уточнить пережимается ли при повороте головы доминантная позвоночная артерия (в которой сохранен кровоток) и обеспечивается ли при этом компенсация суженной артерии с другой стороны.
Отчеты о клинических случаях
. 2004 авг; 25 (7): 1194-6.
2004 авг; 25 (7): 1194-6.
Брайан Л. Хох 1 , Джеймс Д. Рабинов, Джонни С. Прайор, Джошуа А. Хирш, Элизабет С. Дулинг, Кристофер С. Огилви
Бесплатная статья ЧВК
Отчеты о случаях заболевания
Брайан Л. Хох и др. AJNR Am J Нейрорадиол. 2004 Август
2004 Август
Бесплатная статья ЧВК
. 2004 авг; 25 (7): 1194-6.
Брайан Л Хох 1 , Джеймс Д. Рабинов, Джонни С. Прайор, Джошуа А. Хирш, Элизабет С. Дулинг, Кристофер С. Огилви
Эмбриологическое развитие базилярной артерии происходит по двум системам осей: продольному слиянию и осевому слиянию.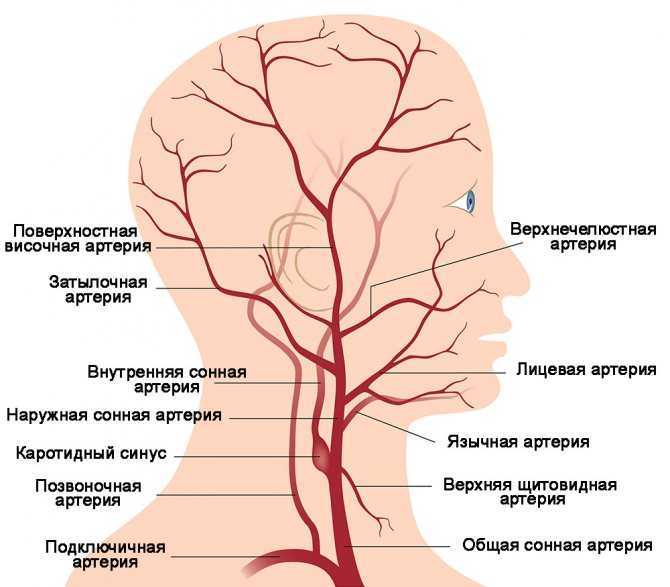 Продольное слияние состоит из срединного слияния парных вентральных артерий и отражает упрощенную модель артериальной анатомии, обнаруженную в спинном мозге. Аксиальный спондилодез состоит из слияния дистальной базилярной артерии, которая отходит от каудального отдела внутренней сонной артерии, к среднебазилярной агенезии и к задней нижней мозжечковой артерии, заканчивающейся позвоночными артериями. Стойкое продольное несращение (или полное удвоение) основной артерии встречается очень редко, а стойкое осевое несращение встречается еще реже. Мы сообщаем об одном случае стойкого продольного несращения основной артерии у 3-летнего мальчика и о случае стойкого осевого несращения основной артерии у 43-летнего мужчины.
Продольное слияние состоит из срединного слияния парных вентральных артерий и отражает упрощенную модель артериальной анатомии, обнаруженную в спинном мозге. Аксиальный спондилодез состоит из слияния дистальной базилярной артерии, которая отходит от каудального отдела внутренней сонной артерии, к среднебазилярной агенезии и к задней нижней мозжечковой артерии, заканчивающейся позвоночными артериями. Стойкое продольное несращение (или полное удвоение) основной артерии встречается очень редко, а стойкое осевое несращение встречается еще реже. Мы сообщаем об одном случае стойкого продольного несращения основной артерии у 3-летнего мальчика и о случае стойкого осевого несращения основной артерии у 43-летнего мужчины.
Рис. 1.
Пациент 1 (продольное несращение…
Рис. 1.
1.
Пациент 1 (продольное несращение основной артерии), 3-летний мальчик с…
Рисунок 1.Пациент 1 (продольное несращение основной артерии), 3-летний мальчик с генерализованным тонико-клоническим приступом. A, Последовательные аксиальные изображения Т2-взвешенной МРТ головного мозга демонстрируют две полости потока отдельных несросшихся удвоенных базилярных артерий. B, Двумерные времяпролетные реконструкции МРА демонстрируют две отдельные несросшиеся удвоенные базилярные артерии.
Рис. 2.
Пациент 2 (аксиальное несращение…
Рис. 2.
Пациент 2 (аксиальное несращение основной артерии), 43-летний мужчина, поступил с…
Рис 2.
Пациент 2 (аксиальное несращение базилярной артерии), 43-летний мужчина, у которого были преходящие эпизоды головокружения, онемения языка и диплопии. A, Двумерные времяпролетные реконструкции МРА демонстрируют падение интенсивности сигнала на стволе основной артерии. Первоначально это интерпретировалось как стеноз основной артерии. B, Инъекция в левую позвоночную артерию в боковой проекции DSA показывает, что левая позвоночная артерия оканчивается в левой задней нижней мозжечковой артерии. C, Инъекция в правую позвоночную артерию в боковой проекции DSA показывает, что правая позвоночная артерия заканчивается правой задней нижней мозжечковой артерией. D, , переднезадняя проекция, и E, , латеральная проекция, инъекция правой внутренней сонной артерии, DSA, демонстрируют отдельный несросшийся среднебазилярный сегмент ствола, кровоснабжающий билатеральные передние нижние мозжечковые артерии и билатеральные верхние мозжечковые артерии и снабжаемый персистирующей артерией остатка тройничного нерва. Правая задняя мозговая артерия плодного происхождения, которая кровоснабжает отдельный дистальный базилярный сегмент. F, Инъекция в левую общую сонную артерию в боковой проекции DSA демонстрирует фетальное происхождение левой задней мозговой артерии.
Правая задняя мозговая артерия плодного происхождения, которая кровоснабжает отдельный дистальный базилярный сегмент. F, Инъекция в левую общую сонную артерию в боковой проекции DSA демонстрирует фетальное происхождение левой задней мозговой артерии.
См. это изображение и информацию об авторских правах в PMC
Двусторонний затылочный инфаркт, связанный с атеросклерозом сонных артерий и персистирующей подъязычной артерией.
Conforto AB, de Souza M, Puglia P Jr, Yamamoto FI, da Costa Leite C, Scaff M. Конфорто АБ и др. Клиника Нейрол Нейрохирург. 2007 Май; 109(4):364-7. doi: 10.1016/j.clineuro.2006.12.005. Epub 2007, 16 января. Клиника Нейрол Нейрохирург. 2007. PMID: 17224233
МРТ гипоплазии базилярной артерии, связанной с персистирующей примитивной тройничной артерией.
Бойко О.Б., Кернс Дж.Т., Блаттер Д.Д., Паркер Д.Л. Бойко О.Б. и соавт. Нейрорадиология. 1996 г., янв.; 38(1):11-4. дои: 10.1007/BF00593207. Нейрорадиология. 1996. PMID: 8773267
Внутричерепная вертебробазилярная система: МР-ангиография.
Венц К.У., Ретер Дж., Шварц А., Маттл Х.П., Сухалла Р., Эдельман Р.Р. Венц К.У. и соавт. Радиология. 1994 г., январь; 190 (1): 105–10. doi: 10.1148/radiology.190.1.8259384. Радиология. 1994. PMID: 8259384
Двустороннее персистирование тройничных артерий с признаками инфаркта ствола головного мозга.
Окада Ю., Шима Т., Нисида М., Ямада Т., Ямане К., Окита С., Кагава Р. Окада Ю. и др. Нейрорадиология. 1992;34(4):283-6. дои: 10.1007/BF00588182. Нейрорадиология. 1992. PMID: 1528434 Обзор.
Нейрорадиология. 1992. PMID: 1528434 Обзор.
Стойкие каротидно-вертебробазилярные анастомозы плода.
Октай О, Китиш О, Оран И, Мемиш А. Октай О и др. Тани Гирисим Радйол. 2003 г., 9(3):382-7. Тани Гирисим Радйол. 2003. PMID: 14661609Обзор. Турецкий.
Посмотреть все похожие статьи
Сосудистое снабжение заднего мозга: основная продольная и осевая ангиоархитектоника.
Ота Т., Комияма М. Ота Т. и др. Интерв Нейрорадиол. 2022 дек; 28 (6): 756-764. дои: 10.1177/15910199211063011. Epub 2021 22 декабря. Интерв Нейрорадиол. 2022. PMID: 34935534 Обзор.
Двойное сообщение между внутренней сонной артерией через межкавернозный анастомоз и заднюю соединительную артерию связано с множественной сегментарной агенезией/аплазией внутричерепных артерий.
Пак YW, Yoo J, Ким DJ. Пак Ю.В. и др. Сур Радиол Анат. 2018 фев; 40 (2): 227-231. doi: 10.1007/s00276-017-1897-9. Epub 2017 19 июля. Сур Радиол Анат. 2018. PMID: 28725917
Распространенность фенестрированных базилярных артерий при магнитно-резонансной ангиографии: поперечное исследование.
Арраэс-Айбар Л.А., Вильяр-Мартин А., Поятос-Руиперес С., Родригес-Бото Г., Аррасола-Гарсия Х. Арраэс-Айбар Л.А. и др. Сур Радиол Анат. 2013 авг; 35 (6): 487-93. doi: 10.1007/s00276-012-1053-5. Epub 2012 19 декабря. Сур Радиол Анат. 2013. PMID: 23250566
Персистирующая тройничная артерия: развитие, визуализирующая анатомия, варианты и ассоциированные сосудистые патологии.
Меккель С., Спиттау Б.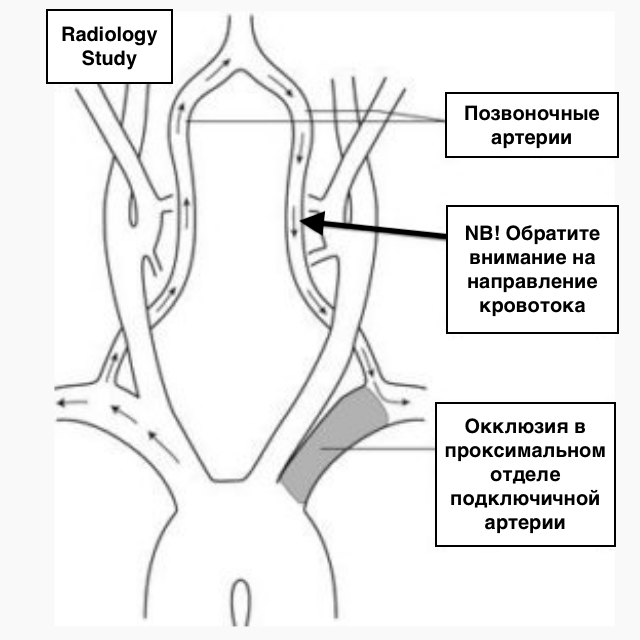 , Маколифф В. Мекель С. и соавт. Нейрорадиология. 2013 янв;55(1):5-16. doi: 10.1007/s00234-011-0995-3. Epub 2011 16 декабря. Нейрорадиология. 2013. PMID: 22170080 Обзор.
, Маколифф В. Мекель С. и соавт. Нейрорадиология. 2013 янв;55(1):5-16. doi: 10.1007/s00234-011-0995-3. Epub 2011 16 декабря. Нейрорадиология. 2013. PMID: 22170080 Обзор.
Терминальное тройное поражение левой позвоночной артерии: уникальная вариация.
Диссанаяке П.Х., Бхаттачарья Дж.Дж., Тисдейл Э.В. Dissanayake PH и соавт. Интерв Нейрорадиол. 2007 Декабрь; 13 (4): 399-401. дои: 10.1177/159101990701300413. Epub 2008 1 февраля. Интерв Нейрорадиол. 2007. PMID: 20566111 Бесплатная статья ЧВК.
Просмотреть все статьи "Цитируется по"
Георгиос Виничакис , Теодорос Б.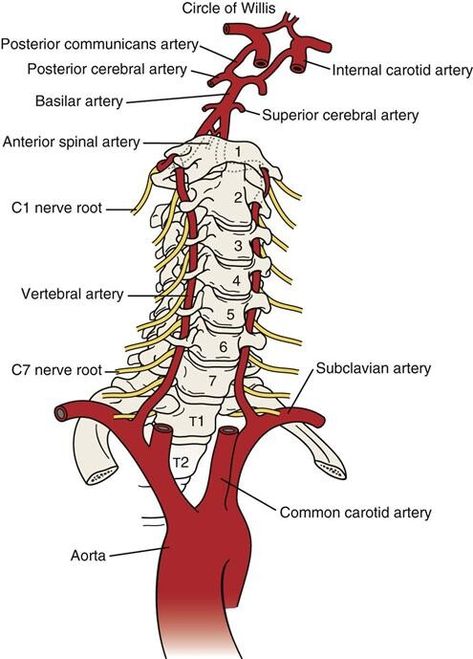 Гривас, Гиппократ Мошурис, Димитриос Филиппу, Панайотис Скандалакис
Гривас, Гиппократ Мошурис, Димитриос Филиппу, Панайотис Скандалакис
Опубликовано: 04 марта 2019 г. (см. историю)
DOI: 10.7759/куреус.4172
Цитируйте эту статью как: Виничакис Г., Гривас Т.Б., Мошурис Х. и соавт. (04 марта 2019 г.) Перелом атласа с сопутствующей гипоплазией позвоночной артерии, редкое, но потенциально опасное сочетание: клинический случай. Куреус 11(3): e4172. дои: 10.7759/cureus.4172
Переломы первых позвонков шейного отдела позвоночника (атланта) составляют 7% всех переломов шейного отдела позвоночника. Гипоплазия позвоночной артерии также встречается редко (10% от общей популяции), но еще реже встречается сочетание этих двух состояний. Это сочетание всегда следует выявлять и лечить, поскольку иногда оно может быть чрезвычайно опасным для пациента.
Мы представляем случай 24-летнего пациента, перенесшего перелом атланта с сопутствующей гипоплазией позвоночной артерии (ВАГ).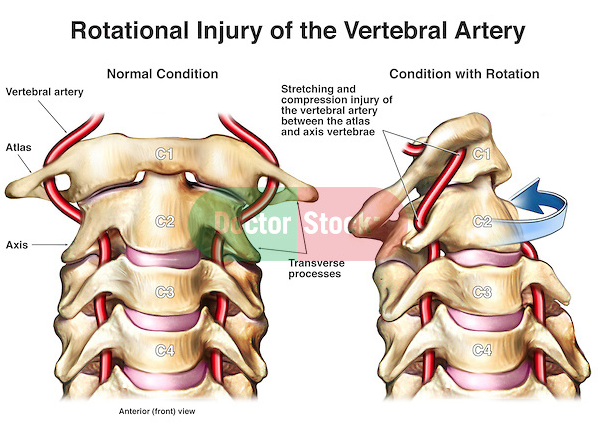 Мы также представляем диагностический алгоритм и тактику лечения, которой мы следовали.
Мы также представляем диагностический алгоритм и тактику лечения, которой мы следовали.
Не следует недооценивать нервно-сосудистые симптомы при травме шейного отдела позвоночника. Любой неврологический симптом (сенсорный, двигательный, рефлекторный дефицит) должен быть детально оценен. В некоторых случаях при необычных неврологических симптомах, таких как, в нашем случае, односторонняя головная боль, головокружение и головокружение (или, как правило, непроизвольные движения глаз и слюноотделение, нарушение речи и слуха, диплопия, нечеткость зрения, нарушение координации, нарушение равновесия, слабость в конечностях) черепно-мозговая травма или травмы позвоночной артерии (VA) должны быть заподозрены. Необходимо провести дополнительную оценку с помощью компьютерной томографии (КТ) головного мозга и компьютерной томографической ангиографии (КТА). При травме шейного отдела позвоночника по поводу ранее существовавшей ВАГ частота осложнений еще выше, и решающее значение имеют ранняя диагностика и лечение.
Переломы первого шейного позвонка (атланта) составляют почти 7% всех переломов шейного (С) позвоночника [1]. Риск неврологического повреждения низкий, и, как правило, эти переломы не диагностируются из-за неадекватной визуализации затылочно-шейного перехода на обычных рентгенограммах. Травма головы, особенно в макушке, и боль в верхней части шеи в анамнезе подозревают перелом атланта. Распространенными причинами травм являются автомобильные аварии, автомобильные аварии и травмы головы во время дайвинга. Почти 50% переломов атланта связаны с еще одним сопутствующим повреждением позвоночника – переломом второго шейного позвонка (оси) (40% случаев). Наиболее распространенной классификацией переломов атланта является классификация Landells и Van Peteghem [2-5].
Гипоплазия позвоночной артерии (ВАГ) впервые была описана в 19 веке. Как правило, по поводу определения VAH продолжаются споры. VAH колеблется от менее 2 мм в диаметре до менее 3 мм или с коэффициентом асимметрии, равным или превышающим 1:1,7 [6]. Многие авторы предполагают, что ВАГ чаще встречается справа. Левая позвоночная артерия (ПА) доминирует у 70% людей [7-8]. VA являются основными артериями шеи, кровоснабжающими компонент вертебробазилярной сосудистой системы (верхний отдел спинного мозга, ствол головного мозга, мозжечок, заднюю часть головного мозга). ПА берут начало от подключичных артерий и поднимаются краниально по обеим сторонам позвоночника [9].-10]. Из-за своего расположения повреждения ПА возможны при травме шейного отдела позвоночника (ШП). Повреждения ПА составляют менее 5% всех повреждений шейных артерий. Почти 75% повреждений ПА протекают бессимптомно из-за своего расположения и потому, что контралатеральная ПА, скорее всего (85%), обеспечит достаточный кровоток в задний кровоток [10].
Многие авторы предполагают, что ВАГ чаще встречается справа. Левая позвоночная артерия (ПА) доминирует у 70% людей [7-8]. VA являются основными артериями шеи, кровоснабжающими компонент вертебробазилярной сосудистой системы (верхний отдел спинного мозга, ствол головного мозга, мозжечок, заднюю часть головного мозга). ПА берут начало от подключичных артерий и поднимаются краниально по обеим сторонам позвоночника [9].-10]. Из-за своего расположения повреждения ПА возможны при травме шейного отдела позвоночника (ШП). Повреждения ПА составляют менее 5% всех повреждений шейных артерий. Почти 75% повреждений ПА протекают бессимптомно из-за своего расположения и потому, что контралатеральная ПА, скорее всего (85%), обеспечит достаточный кровоток в задний кровоток [10].
Мозг — самый энергоемкий орган и один из самых кровоснабжаемых органов человеческого тела. Он использует почти 50% глюкозы человеческого тела, хотя составляет 2% от общей массы тела. Перфузия головного мозга обеспечивается передним кровообращением (начинается во внутренних сонных артериях) и задним или вертебробазилярным кровообращением (начинается в позвоночных артериях) [9].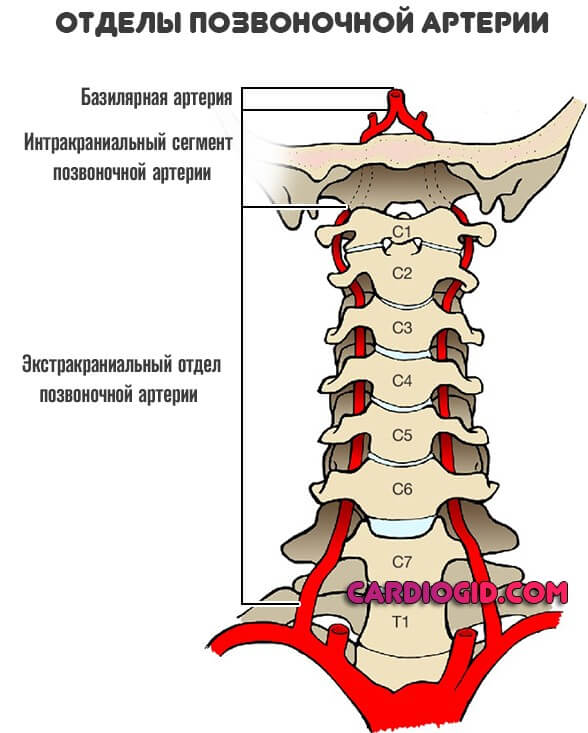 ]. Клиническими признаками при снижении кровоснабжения являются: головная боль, дисфункция ствола головного мозга, риск ишемических событий (таких как инсульт), повторные эпизоды гемипареза (связанные с бивисочной пульсирующей головной болью и рвотой) и мозжечковые нарушения [6, 8].
]. Клиническими признаками при снижении кровоснабжения являются: головная боль, дисфункция ствола головного мозга, риск ишемических событий (таких как инсульт), повторные эпизоды гемипареза (связанные с бивисочной пульсирующей головной болью и рвотой) и мозжечковые нарушения [6, 8].
ВАГ является редким анатомическим вариантом, но в литературе также хорошо описано, что ВАГ является предрасполагающим фактором для задней ишемии головного мозга и мозговых инсультов. Учитывая тот факт, что существует ассоциация травмы ПА с травмой шейного отдела позвоночника, сочетание травмы шейного отдела позвоночника с ВАГ и повреждением ПА может быть опасным для мозгового кровотока и должно быть выявлено врачом на ранней стадии. Помимо клинического осмотра, существуют соответствующие тесты для диагностики ВАГ и повреждения ПА, такие как УЗИ, цифровая ангиография (ДА) или цифровая субтрактивная ангиография (ЦСА), компьютерная томографическая ангиография (КТА) и магнитно-резонансная ангиография (МРА) [11].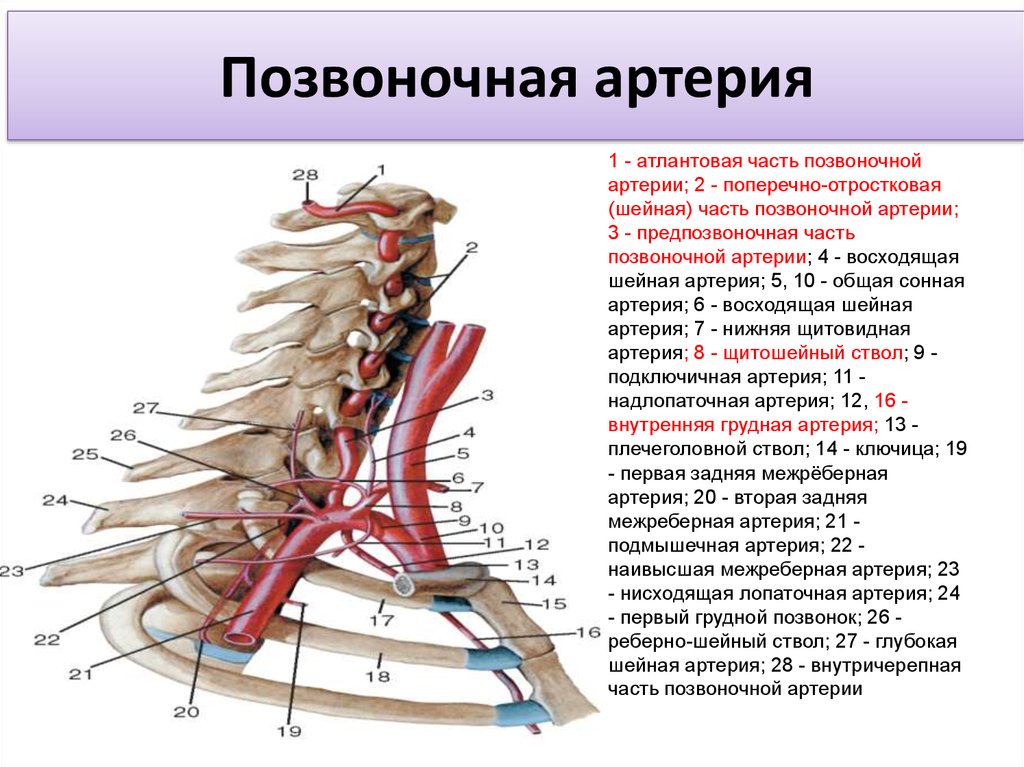
24-летняя женщина доставлена в отделение неотложной помощи нашей больницы без передвижения после автомобильной аварии. Она была хорошо ориентирована (шкала комы Глазго: 15/15) и жаловалась на боль в голове и шее, головокружение, головокружение и рвоту. Других повреждений, кроме поверхностного ранения головы, не зарегистрировано. Что касается личного анамнеза, пациент сообщил о случайных головных болях и головокружениях, которые лечили консервативным лечением. После простых рентгенограмм и компьютерной томографии (КТ) всего тела (протокол травмы нашей больницы) не было выявлено повреждения головного мозга и перелома атланта (типа Джефферсона ΙΙ) с нормальным атлантоденсовым интервалом (ADI) (рис. 9).0281 1 ). В связи со стабильным переломом лечение было консервативным и голову иммобилизовали жестким шейным воротником. Кроме того, пациент оставался в больнице для клинического наблюдения. Через 48 часов пациент продолжал жаловаться на одностороннюю головную боль и головокружение. Было принято решение о дальнейшей оценке с помощью DA, CTA и КТ головного мозга, чтобы оценить приток крови к мозгу и паренхиму головного мозга. Никаких отклонений от нормы в паренхиме головного мозга обнаружено не было, но было выявлено наличие односторонней VAH (рис. 9).0281 2 , 3 ), и для подтверждения была проведена дальнейшая оценка с помощью MRA (рисунок 4 ).
Было принято решение о дальнейшей оценке с помощью DA, CTA и КТ головного мозга, чтобы оценить приток крови к мозгу и паренхиму головного мозга. Никаких отклонений от нормы в паренхиме головного мозга обнаружено не было, но было выявлено наличие односторонней VAH (рис. 9).0281 2 , 3 ), и для подтверждения была проведена дальнейшая оценка с помощью MRA (рисунок 4 ).
ADI: Интервал Атлантоденс
DSA: цифровая субтрактивная ангиография; Вирджиния: позвоночная артерия

КТА: Компьютерная томография Ангиография; Вирджиния: позвоночная артерия
МРА: магнитно-резонансная ангиография; VA: Позвоночная артерия
После консультации сосудистого хирурга пациент начал подкожно вводить низкомолекулярный гепарин (НМГ) и оставался в больнице до улучшения симптомов. Всего она продолжала принимать НМГ в течение трех недель.
Она проходила осмотр через 10 и 20 дней, а также через два и три месяца после травмы. Через два месяца, когда перелом сросся и жесткий ортез сняли, она начала немного двигаться. При последующем наблюдении через два месяца неврологических симптомов зарегистрировано не было, а через три месяца она полностью выздоровела. Через три недели после травмы, после консультации сосудистого хирурга, лечение пациентки по поводу ВАГ было изменено с НМГ на антитромбоцитарную терапию.
Переломы атланта составляют 2-13% всех травм КС и 1-2% всех травм позвоночника [1-2]. Сэр Джеффри Джефферсон первым сообщил о переломах задней и передней дуги атланта в 1920 г. (рис. 5 ) [2-3]. Недавно Ланделл изменил Классификацию Джефферсона, и эта модификация используется большинством хирургов (таблица 1 ). Сложность диагностики в основном связана с отсутствием боли и неясными неврологическими симптомами. Пациенты с переломами атланта предъявляют жалобы на боль в верхней части шеи и часто ссылаются на травму головы в анамнезе. Обычно они не проявляются неврологическим дефицитом.
Рисунок изменен по сравнению с оригиналом в «Анатомии человеческого тела» Грея (1918 г. ), под лицензией Public Domain. Конфликт интересов: нет
), под лицензией Public Domain. Конфликт интересов: нет
| Тип | Патология | Стабильность | Лечение | Обратитесь к классификации Джефферсона |
| я | Перелом передней или задней дуги атланта (но не обеих) | Стабильный | Консервативный: жесткий воротник | Тип I (задняя дуга) или Тип II (передняя дуга) |
| II | Переломы как передней, так и задней дуги, называется «взрывной» перелом (также известный как перелом Джефферсона) | Стабильность определяется целостностью поперечной связки | Если не поврежден, жесткий воротник. В случае разрыва жилет Halo (для костного отрыва) или спондилодез по оси атласа (для внутривещественного разрыва) | Тип III |
| III | Односторонний латеральный массивный перелом атланта | Стабильность определяется целостностью поперечной связки | Если состояние стабильное, обработать жестким ошейником.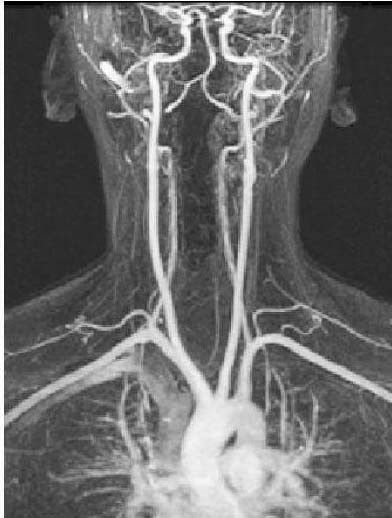 Если нестабильно, жилет Halo Если нестабильно, жилет Halo | Тип IV |
В любом случае для постановки диагноза необходимы сбор анамнеза больного, подробное клиническое обследование и рентгенограммы. Следует оценить механизм травмы и симптомы пациента. Очень важно подчеркнуть, что очень часто для постановки диагноза необходимы дополнительные рентгенограммы, такие как вид зубовидного отростка с открытым ртом, потому что на обычных переднезадних (AP) и боковых рентгенограммах не может быть обнаружено никаких отклонений от нормы. Оценка симметрии оси является наиболее важным фактом при проекции зубовидного отростка, и, кроме того, ADI является наиболее полезным измерением при проекции шейного отдела позвоночника сбоку. ADI > 3 мм (5 мм у детей) вызывает подозрение на перелом атланта [3, 5]. Дальнейшая оценка с помощью компьютерной томографии и магнитно-резонансной томографии (МРТ) необходима для классификации перелома и выявления любого повреждения связок или спинного мозга.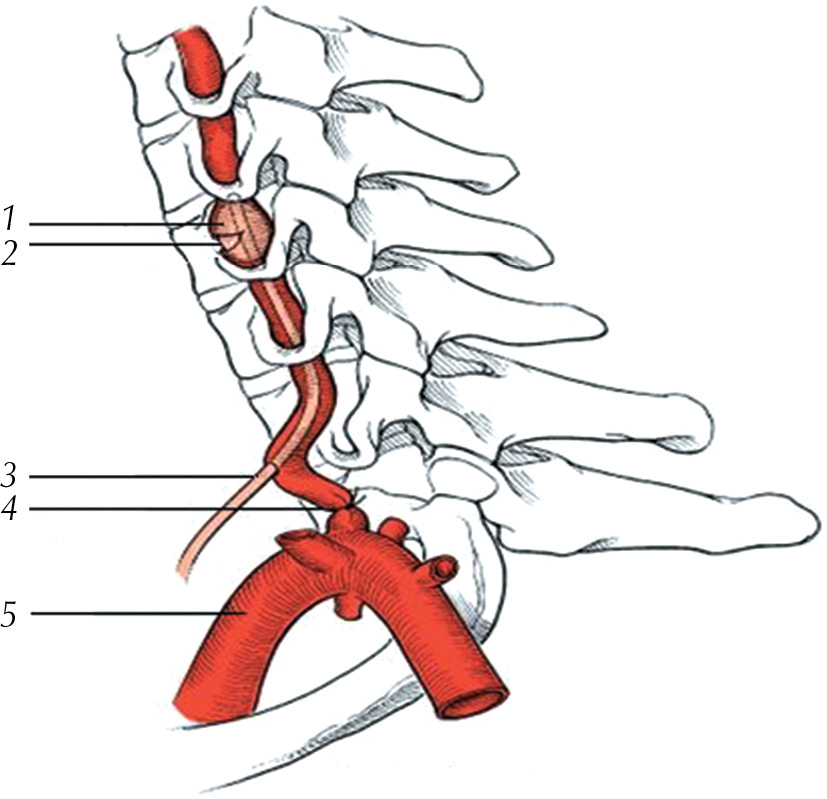 Лечение стабильных переломов атланта консервативное при I и II типах и хирургическое при нестабильных переломах II и III типов (табл. 9).0281 1 ). Консервативное лечение включает жесткий шейный воротник или Halo (от 6 до 12 недель), а хирургическое лечение обычно представляет собой спондилодез по оси атласа с или без затылочно-шейного спондилодеза [3-5]. Хирургическое лечение предпочтительно при несращении или неправильном сращении (при наличии симптомов).
Лечение стабильных переломов атланта консервативное при I и II типах и хирургическое при нестабильных переломах II и III типов (табл. 9).0281 1 ). Консервативное лечение включает жесткий шейный воротник или Halo (от 6 до 12 недель), а хирургическое лечение обычно представляет собой спондилодез по оси атласа с или без затылочно-шейного спондилодеза [3-5]. Хирургическое лечение предпочтительно при несращении или неправильном сращении (при наличии симптомов).
Случаи переломов CS более сложны для лечения, если они сочетаются с другой патологией, такой как повреждение VAH или VA. Впервые ВАГ была описана в 19 веке. Как правило, по поводу определения VAH продолжаются споры. VAH колеблется от менее 2 мм в диаметре до менее 3 мм или с коэффициентом асимметрии, равным или превышающим 1:1,7 [6]. ПА являются крупными артериями шеи, кровоснабжающими компонент вертебробазилярной сосудистой системы и виллизиева круга (верхние отделы спинного мозга, ствол головного мозга, мозжечок, задние отделы головного мозга) [8-9].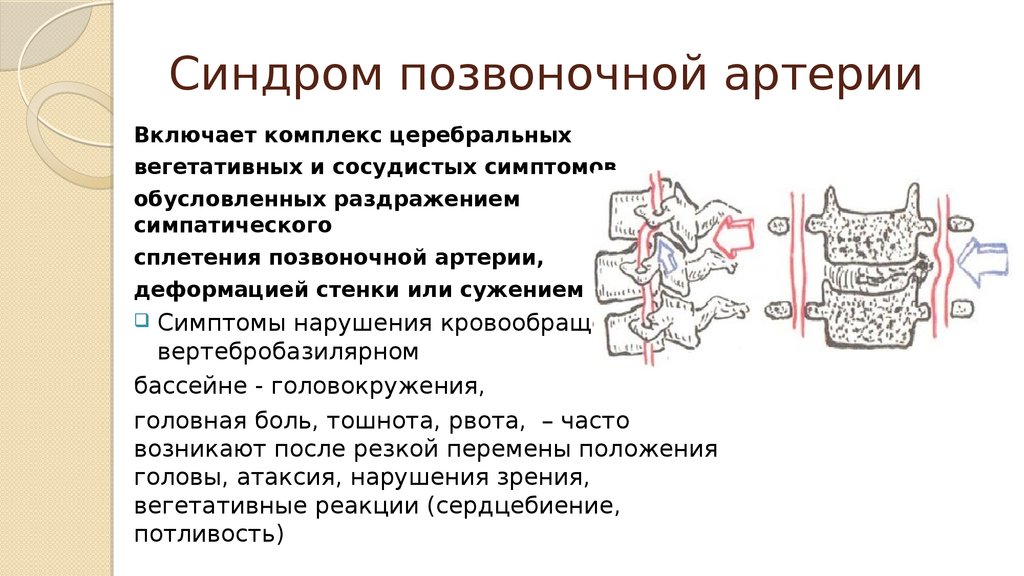 ]. Левая позвоночная артерия является доминирующей у 70% лиц, и до 10% могут иметь одностороннюю гипоплазию [7-8]. Мы понимаем важность ВА, но очень мало известно об их клинической значимости [6]. В литературе имеется несколько исследований, описывающих клиническую значимость ВАГ в случае, если задний приток крови к мозгу может быть снижен. Почти 20 лет назад было установлено, что ВАГ является предрасполагающим фактором к задней ишемии головного мозга и мозговым инсультам [12-13]. Другими словами, актуальна ли ВАГ при мигрени, вестибулярном вызванном миогенном потенциале (ВМП), вестибулярном нейроните? Наиболее важный вопрос заключается в том, является ли ВАГ фактором риска развития инсульта в заднем круге кровообращения (ЗАК). В нескольких исследованиях пытались ответить на этот вопрос, и было описано и предложено множество факторов риска циркуляторного инсульта, таких как диабет, курение, гиперлипидемия и гипертония. ВАГ рассматривается как еще один фактор риска СПКЯ [6, 14]. Гипопластическая ПА характеризуется значительно меньшим объемом кровотока и сниженной скоростью кровотока и, по-видимому, более подвержена протромботическим или атеросклеротическим процессам, чем нормальная ПА.
]. Левая позвоночная артерия является доминирующей у 70% лиц, и до 10% могут иметь одностороннюю гипоплазию [7-8]. Мы понимаем важность ВА, но очень мало известно об их клинической значимости [6]. В литературе имеется несколько исследований, описывающих клиническую значимость ВАГ в случае, если задний приток крови к мозгу может быть снижен. Почти 20 лет назад было установлено, что ВАГ является предрасполагающим фактором к задней ишемии головного мозга и мозговым инсультам [12-13]. Другими словами, актуальна ли ВАГ при мигрени, вестибулярном вызванном миогенном потенциале (ВМП), вестибулярном нейроните? Наиболее важный вопрос заключается в том, является ли ВАГ фактором риска развития инсульта в заднем круге кровообращения (ЗАК). В нескольких исследованиях пытались ответить на этот вопрос, и было описано и предложено множество факторов риска циркуляторного инсульта, таких как диабет, курение, гиперлипидемия и гипертония. ВАГ рассматривается как еще один фактор риска СПКЯ [6, 14]. Гипопластическая ПА характеризуется значительно меньшим объемом кровотока и сниженной скоростью кровотока и, по-видимому, более подвержена протромботическим или атеросклеротическим процессам, чем нормальная ПА.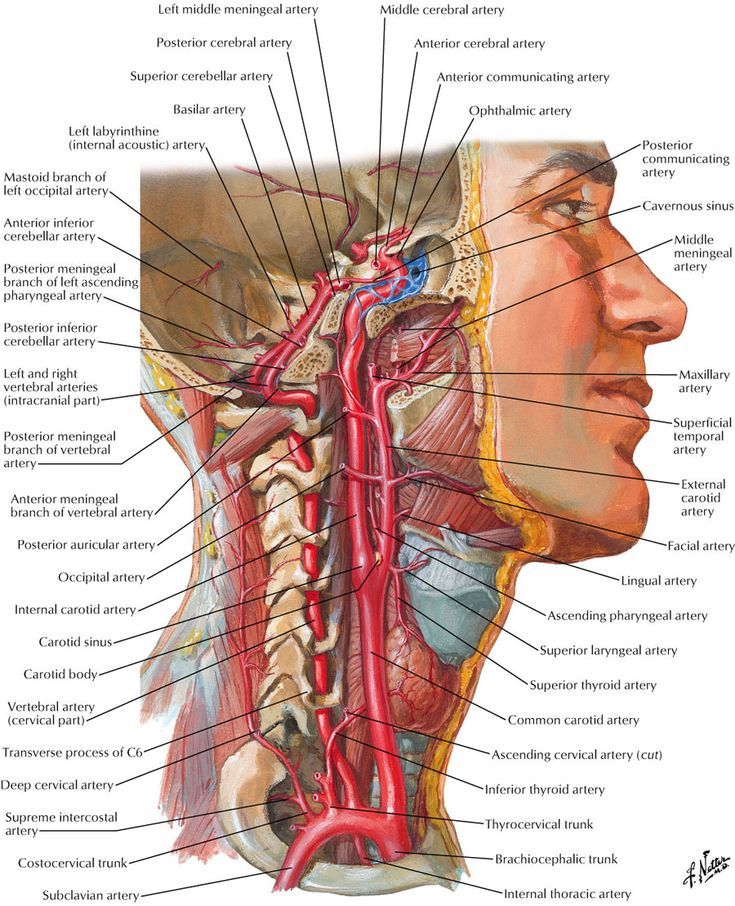 Тромбы ПА могут вызывать in situ инсульт и склонны вызывать дистальную эмболию [14]. В результате это может вызывать различные временные или постоянные клинические признаки у пациентов (такие как головные боли, головокружение, дисфункция ствола мозга, проблемы с дыханием, головокружение и нистагм, непроизвольные движения глаз и слюноотделение, диплопия или нечеткость зрения, нарушение речи и слуха, нарушение координации). дисбаланс, атаксия, слабость конечностей) [8]. Терапия ВАГ в большинстве случаев основана на подкожном введении антикоагулянтов.
Тромбы ПА могут вызывать in situ инсульт и склонны вызывать дистальную эмболию [14]. В результате это может вызывать различные временные или постоянные клинические признаки у пациентов (такие как головные боли, головокружение, дисфункция ствола мозга, проблемы с дыханием, головокружение и нистагм, непроизвольные движения глаз и слюноотделение, диплопия или нечеткость зрения, нарушение речи и слуха, нарушение координации). дисбаланс, атаксия, слабость конечностей) [8]. Терапия ВАГ в большинстве случаев основана на подкожном введении антикоагулянтов.
Также хорошо известно, что тупая травма шейного отдела позвоночника может быть связана с повреждением позвоночных артерий (ПВА). Чаще ВАИ может быть бессимптомным (75% бессимптомным), особенно при повреждении недоминантной ПА, поскольку сохраняется коллатеральный кровоток из интактной контралатеральной ПА (скорее всего, 85%) или передний кровоток из виллизиева круга достаточным [7, 10-11]. Однако ВАИ может вызывать центральную миграцию тромбов и критическую ишемию головного мозга с различными исходами [11]. Клинические симптомы, связанные с задней ишемией головного мозга, включают одностороннюю головную боль, головокружение и нистагм, диплопию или нечеткость зрения, дизартрию и дисфагию и измененное сознание. В редких случаях при двустороннем или доминантном поражении ПА вероятны фатальные последствия (включая снижение уровня сознания и внезапную остановку дыхания) и повышение заболеваемости и смертности [7]. Вялотекущие и бессимптомные повреждения ПА можно лечить с помощью наблюдения и антикоагулянтной терапии. Высокостепенные и симптоматические повреждения ПА лучше всего лечат эндоваскулярными доступами или тромболитической терапией [11]. Стандартных руководств по лечению этих сложных патологий не существует. Последующее наблюдение с КТА с интервалом в две недели рекомендуется для оценки ответа на терапевтическое вмешательство [7,15].
Клинические симптомы, связанные с задней ишемией головного мозга, включают одностороннюю головную боль, головокружение и нистагм, диплопию или нечеткость зрения, дизартрию и дисфагию и измененное сознание. В редких случаях при двустороннем или доминантном поражении ПА вероятны фатальные последствия (включая снижение уровня сознания и внезапную остановку дыхания) и повышение заболеваемости и смертности [7]. Вялотекущие и бессимптомные повреждения ПА можно лечить с помощью наблюдения и антикоагулянтной терапии. Высокостепенные и симптоматические повреждения ПА лучше всего лечат эндоваскулярными доступами или тромболитической терапией [11]. Стандартных руководств по лечению этих сложных патологий не существует. Последующее наблюдение с КТА с интервалом в две недели рекомендуется для оценки ответа на терапевтическое вмешательство [7,15].
В нашем случае у больного с переломом атланта были обнаружены неврологические симптомы (односторонняя головная боль, головокружение, вертиго), которые не могли быть связаны с переломом, так как диапазон позвоночного канала на этом уровне достаточно велик, поэтому спинной мозг не может быть легко сжимается.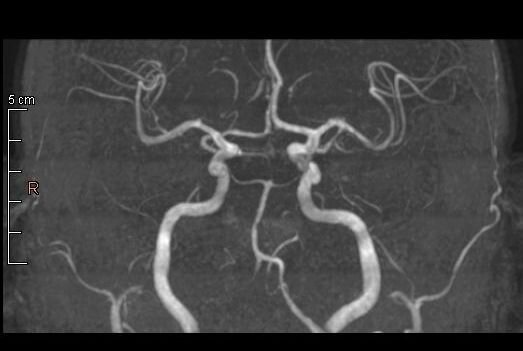 В результате симптомы, указывающие на дисфункцию головного мозга без повреждения паренхимы головного мозга, должны насторожить врачей в отношении подозрения на нарушение ПА (наиболее характерным клиническим признаком повреждения ПА является односторонняя головная боль) и следует провести дальнейшую оценку с помощью КТА [5]. Для нашего пациента с ВАГ вероятность осложнений после травмы шейного отдела позвоночника, по-видимому, выше [11]. В литературе хорошо описано, что гипоплазированная ПА кажется более восприимчивой к протромботическим или атеросклеротическим процессам, чем нормальная ПА, и, следовательно, возможное повреждение ПА в ранее существовавшей контралатеральной гипопластической ПА может быть чрезвычайно опасным для ишемии головного мозга, временной или постоянный неврологический дефицит и смерть [16]. Несомненно, раннее рентгенологическое исследование и диагностика этого состояния позволили нам провести соответствующее лечение пациента (НМГ в течение трех недель и продолжение антитромбоцитарной терапии) [15].
В результате симптомы, указывающие на дисфункцию головного мозга без повреждения паренхимы головного мозга, должны насторожить врачей в отношении подозрения на нарушение ПА (наиболее характерным клиническим признаком повреждения ПА является односторонняя головная боль) и следует провести дальнейшую оценку с помощью КТА [5]. Для нашего пациента с ВАГ вероятность осложнений после травмы шейного отдела позвоночника, по-видимому, выше [11]. В литературе хорошо описано, что гипоплазированная ПА кажется более восприимчивой к протромботическим или атеросклеротическим процессам, чем нормальная ПА, и, следовательно, возможное повреждение ПА в ранее существовавшей контралатеральной гипопластической ПА может быть чрезвычайно опасным для ишемии головного мозга, временной или постоянный неврологический дефицит и смерть [16]. Несомненно, раннее рентгенологическое исследование и диагностика этого состояния позволили нам провести соответствующее лечение пациента (НМГ в течение трех недель и продолжение антитромбоцитарной терапии) [15].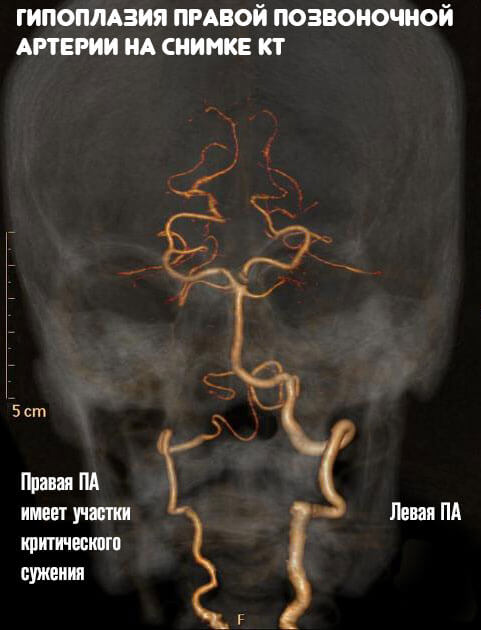 Даже при незначительной симптоматике, как в нашем случае, следует проводить антиагрегантную или антикоагулянтную терапию.
Даже при незначительной симптоматике, как в нашем случае, следует проводить антиагрегантную или антикоагулянтную терапию.
В целом лечение повреждений ПА или дефицита кровотока в ПА в сочетании с травмой шейного отдела позвоночника включает широкий спектр процедур от острого тромболизиса, антикоагулянтной или антитромбоцитарной терапии до, в некоторых случаях, эндоваскулярной или открытой реконструкции ПА [15] .
Не следует недооценивать нервно-сосудистые симптомы при КС травме. Сотрудничество между ортопедами, нейрохирургами и сосудистыми хирургами необходимо, особенно когда диагноз или симптомы неясны, чтобы обеспечить надлежащее лечение.
Любое повреждение шейного отдела позвоночника с необычными неврологическими симптомами со стороны головного мозга должно вызвать подозрение на повреждение позвоночной артерии. Необходимо провести дальнейшую оценку. В случае предсуществующей ВАГ частота осложнений еще выше, и ранняя диагностика и лечение имеют решающее значение.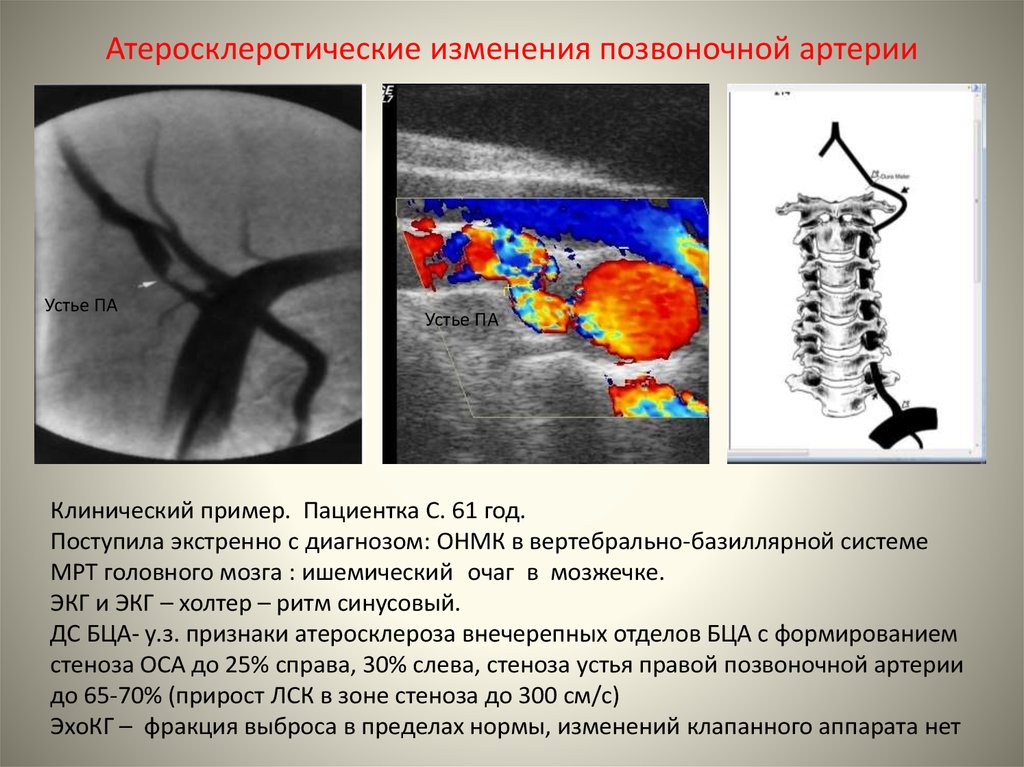 Правильный диагноз гарантирует, что должно быть применено соответствующее лечение, будь то консервативное или оперативное в соответствии с ранее упомянутыми протоколами.
Правильный диагноз гарантирует, что должно быть применено соответствующее лечение, будь то консервативное или оперативное в соответствии с ранее упомянутыми протоколами.
 Clin Spine Surg. 2018, 31:278-284. 10.1097/BSD.0000000000000631
Clin Spine Surg. 2018, 31:278-284. 10.1097/BSD.0000000000000631 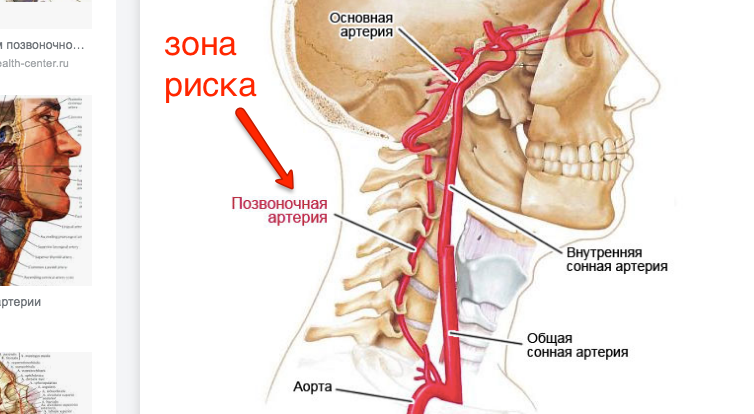 org/text.asp?2017/3/2/45/210955.
org/text.asp?2017/3/2/45/210955.  J Neurol Нейрохирург Психиатрия. 2007, 78:954-958. 10.1136/jnnp.2006.105767
J Neurol Нейрохирург Психиатрия. 2007, 78:954-958. 10.1136/jnnp.2006.105767 Ортопедия, Общая больница Пирей Цанейо, Пирей, GRC
Ортопедия и травматология, Общая больница Пирей Цанейо, Пирей, GRC
Радиология, Больница общего профиля Пирей Цанейо, Афины, GRC
Хирургия, Медицинский факультет Национального университета Каподистрии в Афинах, Афины, GRC
Хирургия, Медицинский факультет Афинского национального и Каподистрийского университета, Афины, GRC
Люди: Согласие было получено всеми участниками этого исследования.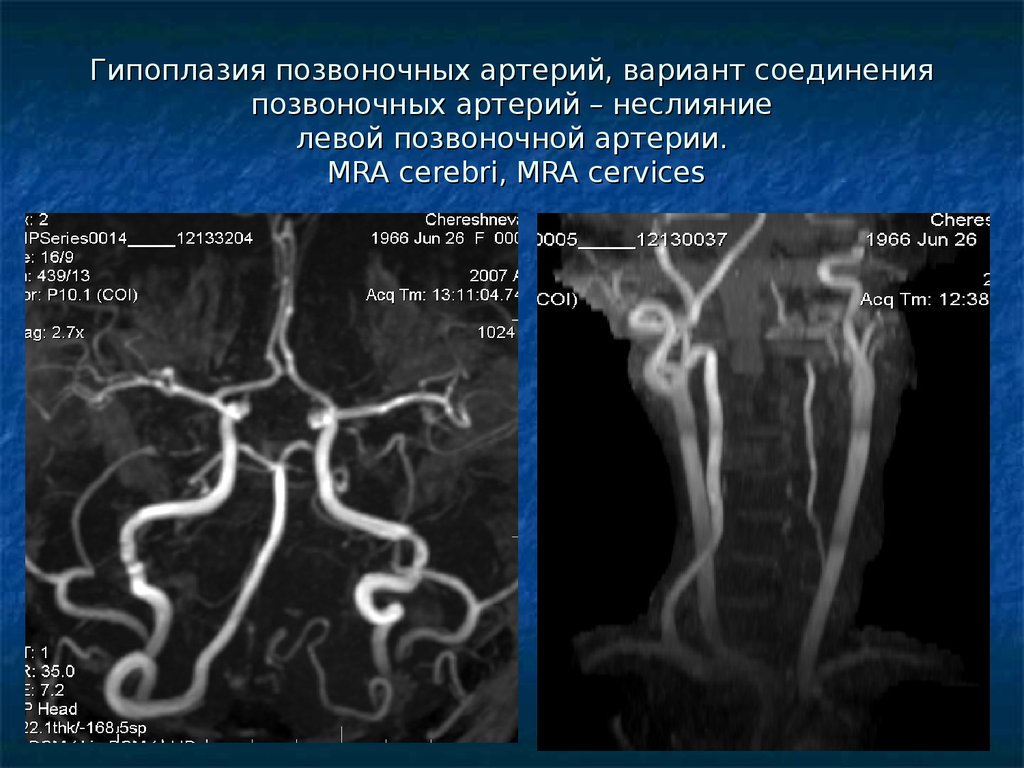 Конфликт интересов: В соответствии с единой формой раскрытия информации ICMJE все авторы заявляют следующее: Информация об оплате/услугах: Все авторы заявили, что никакая финансовая поддержка представленной работы не была получена ни от какой организации. Финансовые отношения: Все авторы заявили, что у них нет финансовых отношений в настоящее время или в течение предыдущих трех лет с какими-либо организациями, которые могут быть заинтересованы в представленной работе. Другие отношения: Все авторы заявили об отсутствии других отношений или действий, которые могли бы повлиять на представленную работу.
Конфликт интересов: В соответствии с единой формой раскрытия информации ICMJE все авторы заявляют следующее: Информация об оплате/услугах: Все авторы заявили, что никакая финансовая поддержка представленной работы не была получена ни от какой организации. Финансовые отношения: Все авторы заявили, что у них нет финансовых отношений в настоящее время или в течение предыдущих трех лет с какими-либо организациями, которые могут быть заинтересованы в представленной работе. Другие отношения: Все авторы заявили об отсутствии других отношений или действий, которые могли бы повлиять на представленную работу.
10.7759/куреус.4172
Виничакис Г., Гривас Т.Б., Мошурис Х. и соавт. (04 марта 2019 г.) Перелом атласа с сопутствующей гипоплазией позвоночной артерии, редкое, но потенциально опасное сочетание: клинический случай.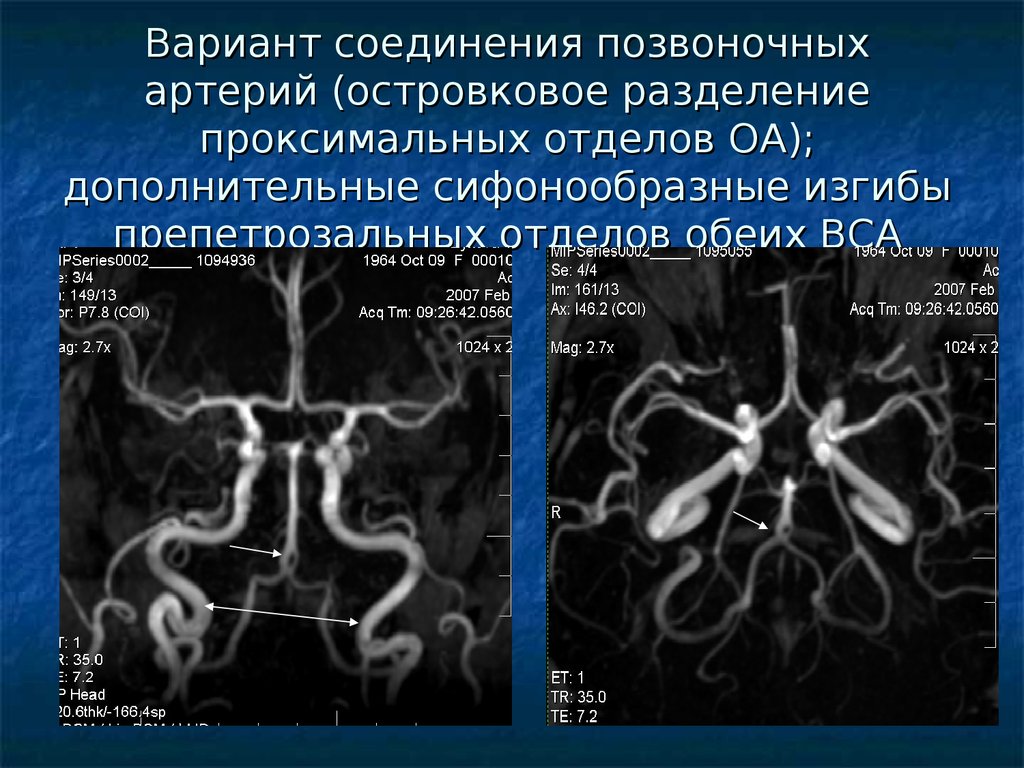 Куреус 11(3): e4172. Дои: 10.7759/cureus.4172
Куреус 11(3): e4172. Дои: 10.7759/cureus.4172
Получено Cureus: 25 января 2019 г.
Начало независимой проверки: 16 февраля 2019 г.
Экспертная проверка завершена: 02 марта 2019 г.
Опубликовано: 04 марта 2019 г.
© Copyright 2019
Vynichakis et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License CC-BY 3.0., которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания оригинального автора и источника.
Это статья с открытым доступом, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
 д.
д. ADI: Интервал Атлантоденс
Скачать полный размер
DSA: цифровая субтрактивная ангиография; VA: Позвоночная артерия
Скачать полный размер
КТА: Компьютерная томографическая ангиография; VA: Позвоночная артерия
Скачать полный размер
МРА: магнитно-резонансная ангиография; VA: Позвоночная артерия
Скачать полный размер
Рисунок изменен по сравнению с оригиналом в «Анатомии человеческого тела» Грея (1918 г.), под лицензией Public Domain. Конфликт интересов: нет
Скачать полный размер
| Тип | Патология | Стабильность | Лечение | Обратитесь к классификации Джефферсона |
| я | Перелом передней или задней дуги атланта (но не обеих) | Стабильный | Консервативный: жесткий воротник | Тип I (задняя дуга) или Тип II (передняя дуга) |
| II | Переломы как передней, так и задней дуги, называется «взрывной» перелом (также известный как перелом Джефферсона) | Стабильность определяется целостностью поперечной связки | Если не поврежден, жесткий воротник.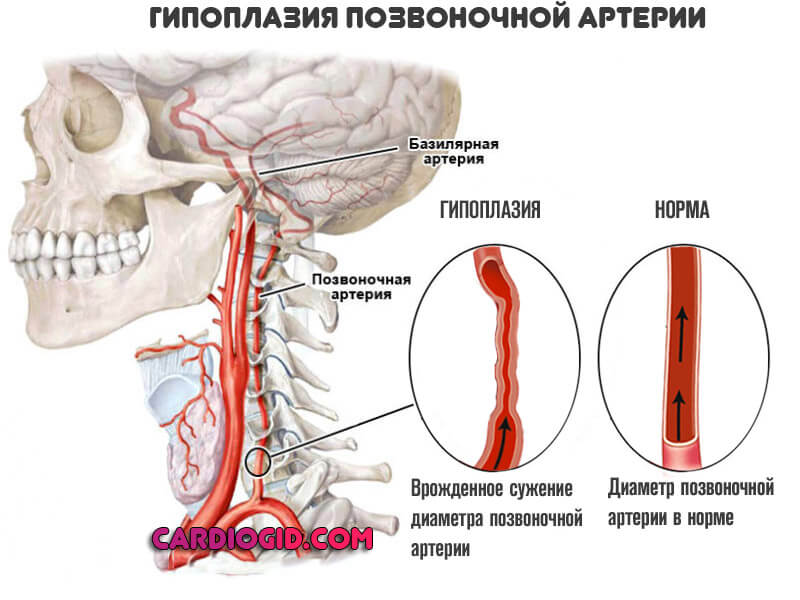 В случае разрыва жилет Halo (для костного отрыва) или спондилодез по оси атласа (для внутривещественного разрыва) В случае разрыва жилет Halo (для костного отрыва) или спондилодез по оси атласа (для внутривещественного разрыва) | Тип III |
| III | Односторонний латеральный массивный перелом атланта | Стабильность определяется целостностью поперечной связки | Если состояние стабильное, обработать жестким ошейником. Если нестабильно, жилет Halo | Тип IV |
Посмотреть крупнее
| Тип | Патология | Стабильность | Лечение | Обратите внимание на классификацию Джефферсона |
| я | Перелом передней или задней дуги атланта (но не обеих) | Стабильный | Консервативный: жесткий воротник | Тип I (задняя дуга) или Тип II (передняя дуга) |
| II | Переломы как передней, так и задней дуги, называется «взрывной» перелом (также известный как перелом Джефферсона) | Стабильность определяется целостностью поперечной связки | Если не поврежден, жесткий воротник. |