2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Внимание!
Информация в статье является справочной и не может использоваться для самодиагностики и самолечения. Для расшифровки результатов анализов обратитесь к специалисту.
Содержание
Считают, что болезнь Паркинсона свойственна возрастным пациентам. Однако она встречается и у лиц в промежутке от 30 до 40 лет. Современная медицина достигла определенного понимания биохимических и молекулярных основ развития этого заболевания, но остаются неизвестными причины его появления.
Несмотря на это разработано достаточно лекарственных средств, способных замедлить патологический процесс и улучшить качество жизни пациентов. Поэтому важно как можно раньше начать лечение заболевания.
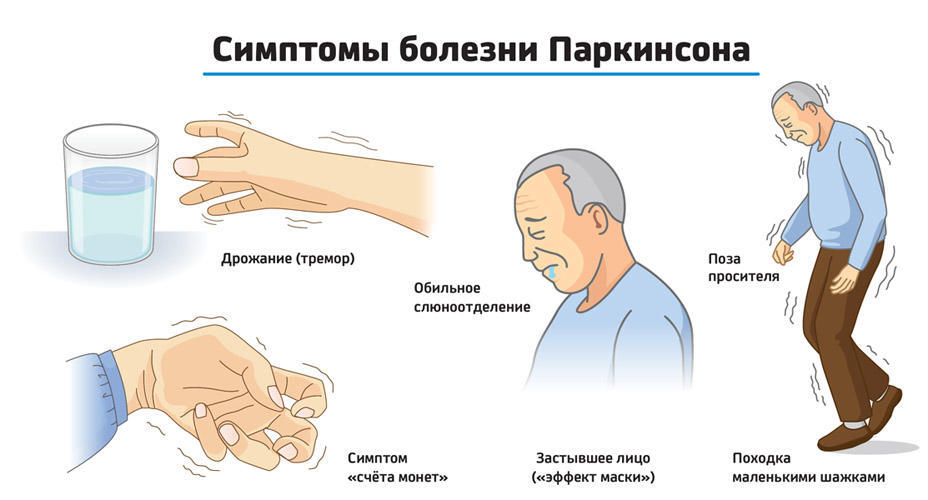
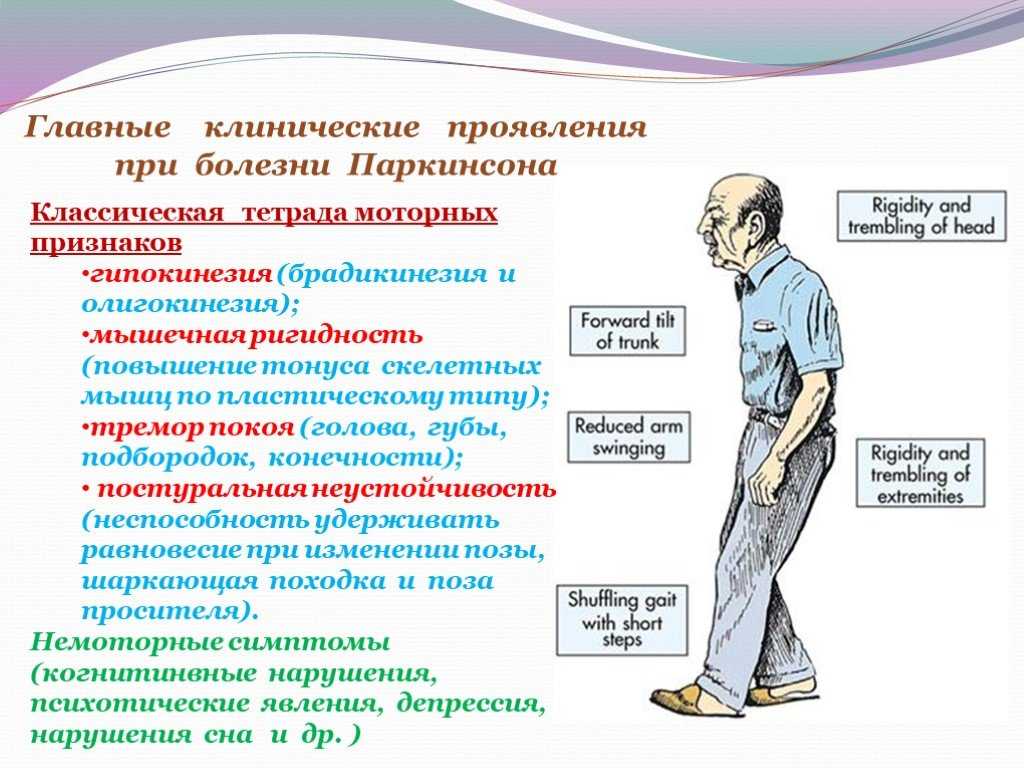
Болезнь Паркинсона относят к медленно прогрессирующим дегенеративным поражениям центральной нервной системы. Ее основными признаками считают двигательные нарушения в виде недостаточной двигательной активности со снижением объёма и темпа движений.
Еще у больного выявляют прогрессирующую ригидность мышц и тремор в покое. У него возникают трудности при удержании равновесия в определенных позах и при их смене. Этим нарушениям сопутствуют аффективные, вегетативные и другие расстройства. Мужчины страдают этим заболеванием чаще, чем женщины.
Отмечают следующие формы заболевания:
Еще существует классификация болезни по возрасту, в котором она начинается. Выделяют следующие формы болезни:
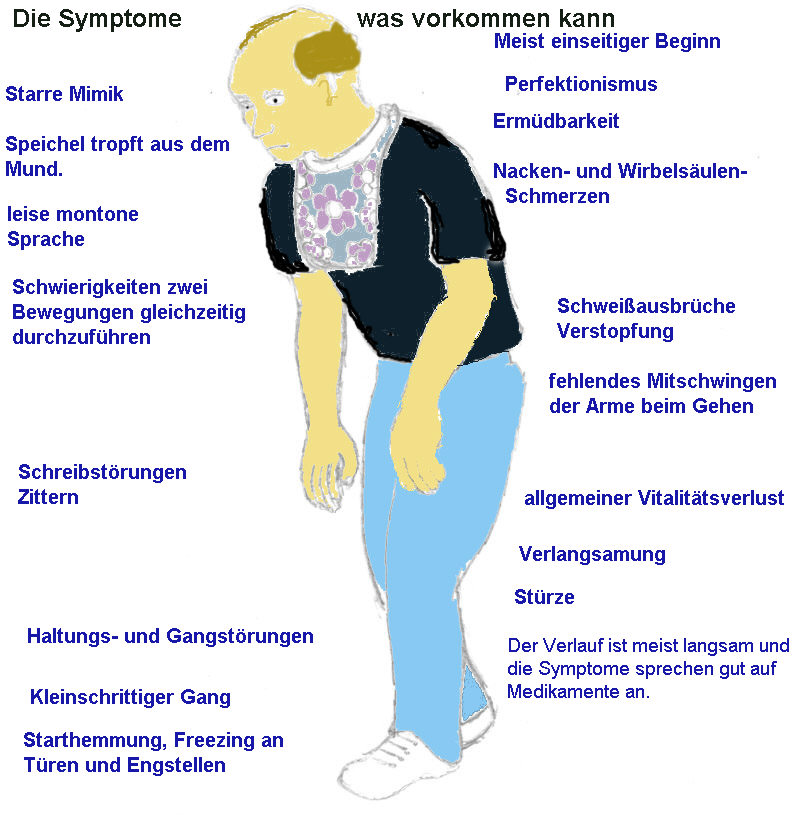
Следует отличать болезнь Паркинсона, которую называют истинным паркинсонизмом и синдром паркинсонизма. Это расстройство возникает при некоторых неврологических патологиях (черепно-мозговые травмы, опухоли мозга, инсульты, энцефалиты и другие заболевания).
Точные данные о причинах возникновения истинного паркинсонизма не выявлены до настоящего времени. Ведущую роль в развитии патологического процесса отдают генетической предрасположенности. Еще отмечают значение воздействия негативных факторов внешней среды (действие токсических веществ, тяжелых металлов и других причин), а также существенную роль отводят естественному старению организма.
В 15 % случаев этого заболевания прослеживают семейную предрасположенность. Генетические факторы в случае раннего дебюта играют ведущую роль. У молодых людей с диагнозом истинный паркинсонизм и наличием семейной истории заболевания находят гены: PINK1, SNCA, LRRK2 PARK2. С их присутствием, очевидно, связано развитие форм заболевания с ранним дебютом.
Синдром паркинсонизма считают основным клиническим проявлением болезни Паркинсона. Его симптомы следующие:
Сначала нарушения захватывают одну сторону тела. Затем они приобретают двусторонний характер. Симптомы сильнее выражены на той стороне, где они появились в начале болезни. С течением времени степень двигательных нарушений по выраженности с разных сторон не выравниваются.
У больного прогрессирует замедленность движений. Выраженность симптомов в течения дня меняется. При болезни Паркинсона возникают симптомы, которые не связаны с движениями. К ним относятся следующие признаки заболевания:
При болезни Паркинсона возникают симптомы, которые не связаны с движениями. К ним относятся следующие признаки заболевания:
Эти симптомы доставляют больному больше неудобств, чем нарушения движения.
Выделяют пять стадий истинного паркинсонизма. Они отражают степень тяжести двигательных нарушений при этой болезни:

На поздних стадиях болезни Паркинсона пациент не может обходиться без посторонней помощи. Он должен все время находиться под присмотром.
Для диагностики болезни и последующей терапии пациенты обращаются на консультацию невролога. Первоначальный диагноз основывается на выявленных жалобах, данных анамнеза болезни. При подозрении на паркинсонизм применяют специальное тестирование для оценки степени нарушений при заболевании.
Невролог во время осмотра пациента производит оценку координации движений, а также способности к передвижению. Врач оценивает, как пациент выполняет мелкие движения. Специалист дает оценку нейропсихологическому статусу.
При осмотре больного обнаруживается характерный признак нарушения тонуса мышц в виде «зубчатого колеса». Для этого производят пассивное сгибание и разгибание суставов на руке. Пациент не может выполнить пробы на координацию и устойчивость. Применяют следующие дополнительные обследования:

Постановка диагноза на поздних стадиях при болезни Паркинсона не представляет трудностей. Значительно сложнее определить на ранних стадиях это расстройство из-за отсутствия специфических признаков.
Терапия паркинсонизма должна быть комплексной. Основная задача при лечении больного – это необходимость ликвидировать дофаминов дефицит в организме. Врачи назначают препараты, которые повышают уровень этого нейромедиатора. Лекарственные средства направлены на стимуляцию его выработки, или имитацию его действия. Назначают такие группы препаратов:
Сейчас применяют в медицине высокотехнологичные методы лечения. К ним относится глубокая стимуляция мозга, хирургические вмешательства на таламусе и других образованиях в подкорке. Больным подбирают индивидуальный комплекс лечебной физкультуры. Эти упражнения необходимы для улучшения координации движений.
Грамотно подобранное лечение и соблюдение пациентами рекомендаций врача позволят надолго сохранить двигательные навыки. Они длительный промежуток времени смогут обходиться без помощи посторонних.
Записаться на прием
Шаг 1 — Выберите услугу
Специализация Выберите специализациюАкушерство и гинекологияГастроэнтеролог_взрослыйДерматовенерологияКардиолог_взрослыйКолопроктолог_взрослыйМаммологНевролог_взрослыйОнкологияОториноларингологияПсихотерапияОфтальмолог_взрослыйРевматолог_взрослыйПульмонологияТерапияТравматология-ортопедияУролог_взрослыйХирургЭндокринологияПедиатрияМассажистФизиотерапевтМаммографияОфтальмолог_детский
Специалист Выберите специалистаВитвицкая Татьяна ПавловнаЕмельянова Елена ВладимировнаСоловьева Любовь СергеевнаДармолад Сергей ВасильевичКорольчук Анна СергеевнаКвернадзе Елена ВалерьяновнаМаксимов Михаил ПавловичКарпеченко Максим ВладимировичПроскурин Александр АндреевичСалтыкова Юлия СергеевнаБогданова Наталья СергеевнаЛукина Марта БрониславовнаШкворов Александр ВладимировичЭсауленко Марина АлександровнаКовалев Дмитрий НиколаевичВласова Олеся СергеевнаКустова Светлана НиколаевнаЛысенко Ольга ГригорьевнаГлущенко Вита ВалентиновнаЗахарова Светлана ВитальевнаОдинцова Людмила СергеевнаЮн Ольга АлександровнаГаджиева Патимат ИсрапиловнаАфанасьева Елена ЛеонидовнаЖбанова Наталия ОлеговнаДресвянников Андрей БорисовичЛосев Данил АлександровичМарущак Виталий СтаниславовичКаюмов Абдумаджид АбдукахоровичШахабутдинов Магомед ШахабутдиновичКузьмина Ирина ВалерьевнаМеринова Мария МихайловнаКаргина Мария АлексеевнаШебанова Евгения БорисовнГрицюк Марина ВикторовнаДомошонкина Людмила ВитальевнаУгрюмова Елена ИвановнаБогданова Татьяна ВасильевнаДиохтиовская Мария ВладимировнаРумянцева Ирина ВасильевнаШкворов Александр Владимирович.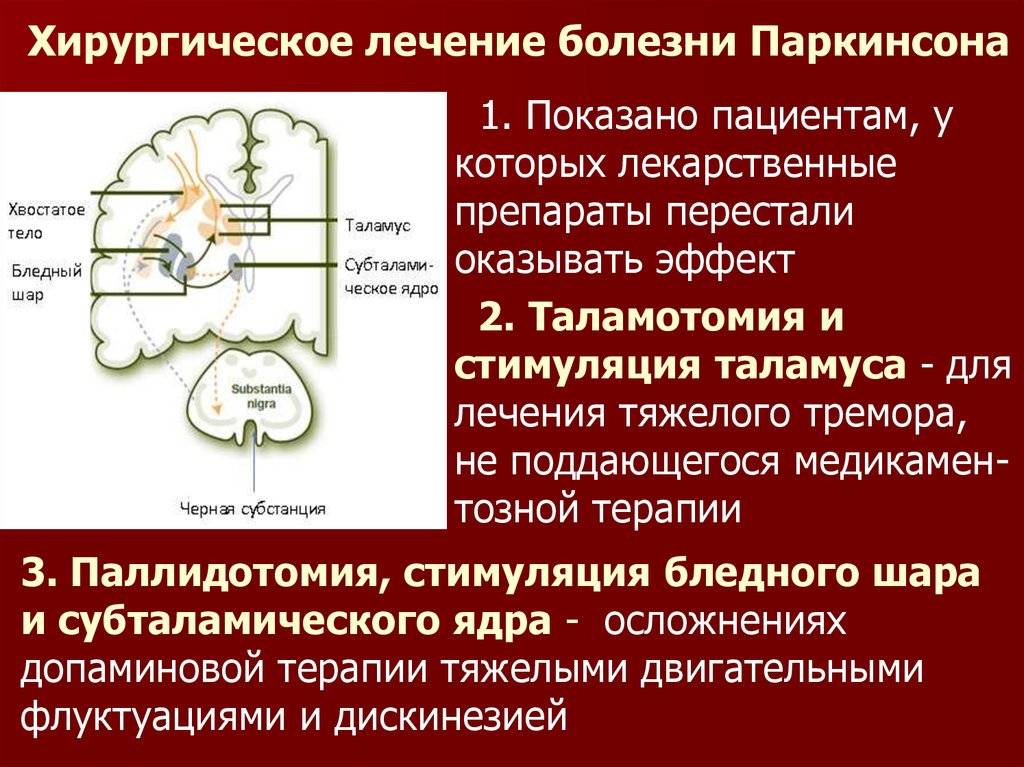 Куприяненко Наталья АнатольевнаЮн Ольга Александровна.Маммография/ДенситометрияМишин Владимир ВалерьевичТимофеева Олеся АлександровнаКислякова Анна МихайловнаФедорова Дарья СергеевнаНиколаева Ирина Юрьевна.Пальмина Юлия ВладимировнаВильгельм Эдуард ВикторовичАлексеев Виктор АлександровичМолоканова Ольга ВладимировнаДенисов Владимир ИвановичНестерова Елена Николаевна.Мудреченко Вера ВладимировнаМирзаханов Магомедхан РустамовичМамонтова Марина Магомедовна
Куприяненко Наталья АнатольевнаЮн Ольга Александровна.Маммография/ДенситометрияМишин Владимир ВалерьевичТимофеева Олеся АлександровнаКислякова Анна МихайловнаФедорова Дарья СергеевнаНиколаева Ирина Юрьевна.Пальмина Юлия ВладимировнаВильгельм Эдуард ВикторовичАлексеев Виктор АлександровичМолоканова Ольга ВладимировнаДенисов Владимир ИвановичНестерова Елена Николаевна.Мудреченко Вера ВладимировнаМирзаханов Магомедхан РустамовичМамонтова Марина Магомедовна
Выберите время приема
Дополнительная информация
Шаг 2 — Оставьте контакты
Фамилия:
Имя:
Отчество:
Телефон:
Ваш Email:
на него будет отправлено уведомление о записи
Дата рождения:
Вы успешно записались!
Наши менеджеры уже обрабатывают вашу заявку.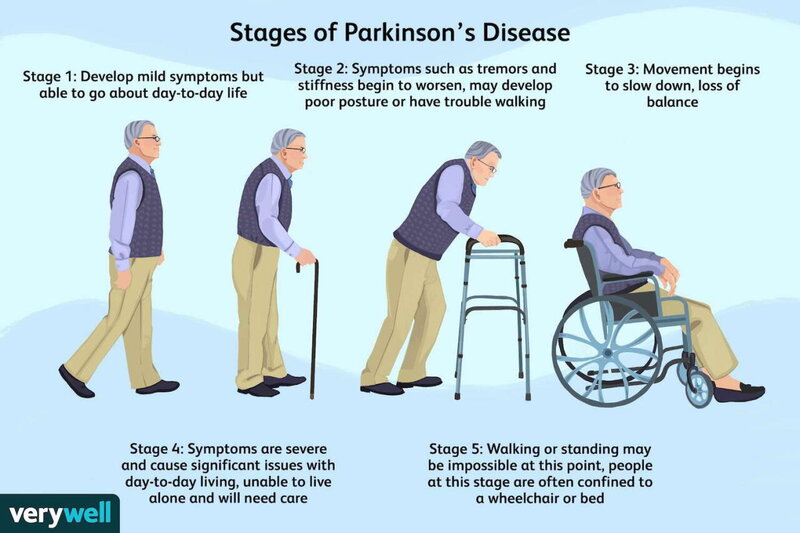
Вам на email были высланы все данные записи.
Болезнь Паркинсона – это хроническое неуклонно прогрессирующее нейродегенеративное заболевание головного мозга.
Точные причины появления данного недуга неизвестны. Но существует ряд факторов, которые повышают вероятность его развития:
Разделяют первичный и вторичный паркинсонизм. В первом случае он вызван наследственной предрасположенностью, а во втором – перенесенными заболеваниями.
Он может быть таких разновидностей, как:
На начальной стадии симптомы паркинсонизма практически не проявляются. Могут возникнуть депрессивное состояние и хроническая усталость. Затем появляются такие признаки, как:
Могут возникнуть депрессивное состояние и хроническая усталость. Затем появляются такие признаки, как:
Чтобы определить наличие паркинсонизма и своевременно заняться его лечением, необходимо обратиться к врачу.
Чтобы верно диагностировать паркинсонизм или одноименную болезнь и начать ее лечение, необходимо пройти следующие процедуры:
Также необходимо применять дополнительные методы обследования, которые назначаются врачом индивидуально, в зависимости от особенностей каждого конкретного случая.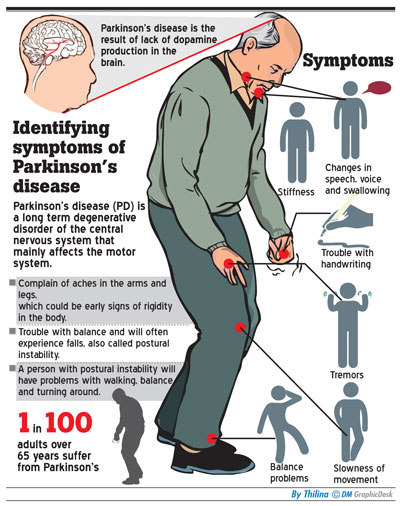
Так как данное заболевание является комплексным проявлением дегенеративных изменений головного мозга, то и для его лечения используется несколько методов одновременно:
В тяжелых случаях может быть использовано хирургическое вмешательство:
Чтобы записаться на прием, звоните по телефону +7 (495) 7-800-500 (круглосуточно, без выходных).
Не затягивайте с лечением, обратитесь к врачу сейчас:
Не существует специального теста для диагностики болезни Паркинсона. Врач, специализирующийся на заболеваниях нервной системы (невролог), поставит диагноз болезни Паркинсона на основании истории болезни, анализа ваших признаков и симптомов, а также результатов неврологического и физического осмотра.
Врач, специализирующийся на заболеваниях нервной системы (невролог), поставит диагноз болезни Паркинсона на основании истории болезни, анализа ваших признаков и симптомов, а также результатов неврологического и физического осмотра.
Ваш врач может порекомендовать специальную однофотонную эмиссионную компьютерную томографию (ОФЭКТ), называемую сканированием транспортера дофамина (DAT). Хотя это может помочь подтвердить подозрение на болезнь Паркинсона, именно ваши симптомы и неврологическое обследование в конечном итоге определяют правильный диагноз. Большинству людей не требуется сканирование DAT .
Ваш поставщик медицинских услуг может назначить лабораторные анализы, такие как анализы крови, чтобы исключить другие состояния, которые могут вызывать ваши симптомы.
Визуализирующие исследования, такие как МРТ , УЗИ головного мозга и ПЭТ , также могут использоваться для исключения других заболеваний. Визуальные тесты не особенно полезны для диагностики болезни Паркинсона.
Визуальные тесты не особенно полезны для диагностики болезни Паркинсона.
В дополнение к вашему обследованию ваш поставщик медицинских услуг может дать вам карбидопу-леводопу (Rytary, Sinemet, другие), лекарство от болезни Паркинсона. Вам должны дать достаточную дозу, чтобы показать пользу, так как низкие дозы в течение дня или двух ненадежны. Значительное улучшение при приеме этого лекарства часто подтверждает ваш диагноз болезни Паркинсона.
Иногда для диагностики болезни Паркинсона требуется время. Медицинские работники могут порекомендовать регулярные последующие встречи с неврологами, обученными двигательным расстройствам, для оценки вашего состояния и симптомов с течением времени и диагностики болезни Паркинсона.
Наша заботливая команда экспертов Mayo Clinic может помочь вам решить проблемы со здоровьем, связанные с болезнью Паркинсона. Начните здесь
Болезнь Паркинсона неизлечима, но лекарства могут помочь контролировать симптомы, часто радикально. В некоторых более запущенных случаях может быть рекомендовано хирургическое вмешательство.
В некоторых более запущенных случаях может быть рекомендовано хирургическое вмешательство.
Ваш лечащий врач может также порекомендовать изменить образ жизни, особенно постоянные аэробные упражнения. В некоторых случаях важна физиотерапия, направленная на баланс и растяжку. Речевой патолог может помочь улучшить проблемы с речью.
Лекарства могут помочь вам решить проблемы с ходьбой, движением и тремором. Эти лекарства увеличивают или заменяют дофамин.
Люди с болезнью Паркинсона имеют низкую концентрацию дофамина в мозгу. Однако дофамин нельзя вводить напрямую, так как он не может проникнуть в мозг.
После начала лечения болезни Паркинсона у вас может значительно улучшиться самочувствие. Однако со временем польза от наркотиков часто уменьшается или становится менее постоянной. Обычно вы все еще можете хорошо контролировать свои симптомы.
Лекарства, которые может прописать ваш лечащий врач, включают:
Карбидопа-леводопа.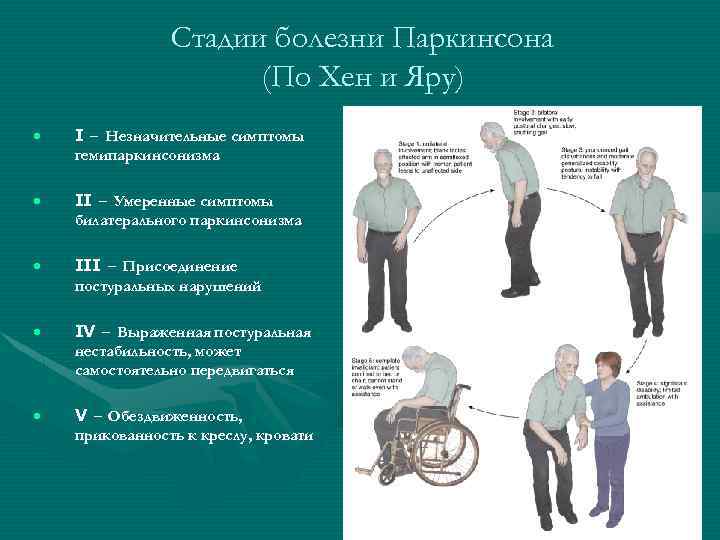 (Rytary, Sinemet, Duopa, другие), леводопа, самое эффективное лекарство от болезни Паркинсона, представляет собой натуральное химическое вещество, которое проникает в ваш мозг и преобразуется в дофамин.
(Rytary, Sinemet, Duopa, другие), леводопа, самое эффективное лекарство от болезни Паркинсона, представляет собой натуральное химическое вещество, которое проникает в ваш мозг и преобразуется в дофамин.
Леводопа сочетается с карбидопой (Lodosyn), которая защищает леводопу от раннего превращения в дофамин вне вашего мозга. Это предотвращает или уменьшает побочные эффекты, такие как тошнота.
Побочные эффекты могут включать тошноту или головокружение, когда вы стоите (ортостатическая гипотензия).
По прошествии многих лет, по мере прогрессирования заболевания, польза от леводопы может уменьшаться, с тенденцией к возрастанию и ослаблению («ослабление»).
Кроме того, у вас могут возникнуть непроизвольные движения (дискинезия) после приема более высоких доз леводопы. Ваш поставщик медицинских услуг может уменьшить вашу дозу или изменить время ваших доз, чтобы контролировать эти эффекты.
Если ваш лечащий врач не сказал иначе, карбидопу-леводопу лучше всего принимать натощак, если у вас прогрессирующая болезнь Паркинсона.
Настой карбидопы-леводопы. Дуопа — это фирменный препарат, сочетающий карбидопу и леводопу. Однако его вводят через зонд для кормления, который доставляет лекарство в форме геля непосредственно в тонкую кишку.
Duopa предназначен для пациентов с болезнью Паркинсона на более поздних стадиях, которые все еще реагируют на карбидопу-леводопу, но у которых есть много колебаний в их реакции. Поскольку Дуопа вводится постоянно, уровни этих двух препаратов в крови остаются постоянными.
Установка трубки требует небольшого хирургического вмешательства. Риски, связанные с использованием трубки, включают выпадение трубки или инфекции в месте инфузии.
Агонисты дофамина. В отличие от леводопы агонисты дофамина не превращаются в дофамин. Вместо этого они имитируют эффекты дофамина в вашем мозгу.
Агонисты дофамина не так эффективны, как леводопа, при лечении симптомов. Тем не менее, они действуют дольше и могут использоваться с леводопой, чтобы сгладить периодически возникающий эффект леводопы.
Агонисты дофамина включают прамипексол (Mirapex ER) и ротиготин (Neupro, в виде пластыря). Апоморфин (Апокин) представляет собой инъекционный агонист дофамина короткого действия, используемый для быстрого облегчения.
Некоторые побочные эффекты агонистов дофамина аналогичны побочным эффектам карбидопы-леводопы. Но они также могут включать галлюцинации, сонливость и компульсивное поведение, такое как гиперсексуальность, азартные игры и переедание. Если вы принимаете эти лекарства и ведете себя нехарактерным для вас образом, поговорите со своим лечащим врачом.
Ингибиторы МАО В. Эти препараты включают селегилин (Zelapar), разагилин (Azilect) и сафинамид (Xadago). Они помогают предотвратить расщепление дофамина в головном мозге путем ингибирования фермента моноаминоксидазы В (МАО В). Этот фермент метаболизирует дофамин в головном мозге. Селегилин, назначаемый с леводопой, может помочь предотвратить изнашивание.
Побочные эффекты ингибиторов МАО B могут включать головные боли, тошноту или бессонницу. При добавлении к карбидопе-леводопе эти препараты повышают риск галлюцинаций.
Эти лекарства не часто используются в сочетании с большинством антидепрессантов или некоторых наркотиков из-за потенциально серьезных, но редких реакций. Проконсультируйтесь с вашим лечащим врачом, прежде чем принимать какие-либо дополнительные лекарства с ингибитором MAO B .
Ингибиторы катехол-О-метилтрансферазы (КОМТ).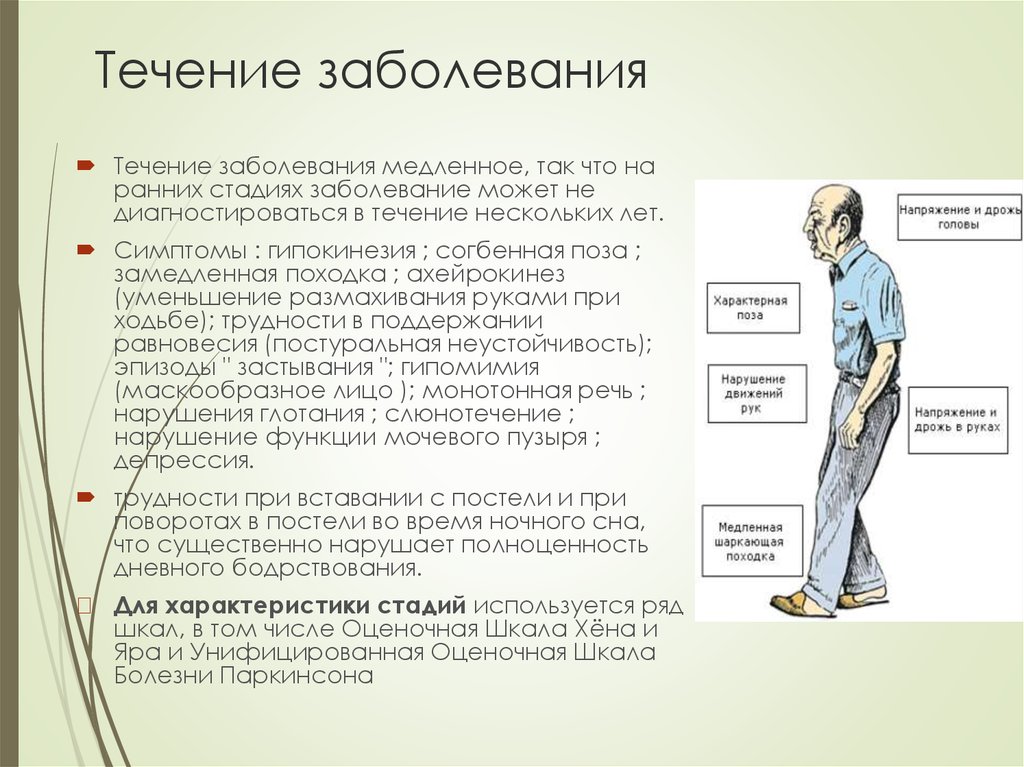 Энтакапон (Comtan) и опикапон (Ongentys) являются основными препаратами этого класса. Это лекарство слегка продлевает эффект терапии леводопой, блокируя фермент, расщепляющий дофамин.
Энтакапон (Comtan) и опикапон (Ongentys) являются основными препаратами этого класса. Это лекарство слегка продлевает эффект терапии леводопой, блокируя фермент, расщепляющий дофамин.
Побочные эффекты, в том числе повышенный риск непроизвольных движений (дискинезия), в основном являются результатом усиленного действия леводопы. Другие побочные эффекты включают диарею, тошноту или рвоту.
Tolcapone (Tasmar) — еще один ингибитор COMT , который редко назначают из-за риска серьезного повреждения печени и печеночной недостаточности.
Антихолинергические средства. Эти препараты использовались в течение многих лет для контроля тремора, связанного с болезнью Паркинсона. Доступны несколько антихолинергических препаратов, в том числе бензтропин (когентин) или тригексифенидил.
Однако их скромные преимущества часто нивелируются побочными эффектами, такими как нарушение памяти, спутанность сознания, галлюцинации, запор, сухость во рту и нарушение мочеиспускания.
Амантадин. Медицинские работники могут назначать амантадин (Гоковри) отдельно для кратковременного облегчения симптомов легкой болезни Паркинсона на ранней стадии. Его также можно назначать вместе с карбидопой-леводопой на более поздних стадиях болезни Паркинсона для контроля непроизвольных движений (дискинезии), вызванных карбидопой-леводопой.
Побочные эффекты могут включать багровые пятна на коже, отек лодыжек или галлюцинации.

Глубокая стимуляция мозга предполагает имплантацию электрода глубоко в мозг. Количество стимуляции, подаваемой электродом, контролируется устройством, похожим на кардиостимулятор, которое помещается под кожу в грудной клетке. Провод, который проходит под кожей, соединяет устройство с электродом.
Глубокая стимуляция мозга. При глубокой стимуляции мозга (DBS) хирурги имплантируют электроды в определенную часть мозга. Электроды подключены к генератору, имплантированному в грудь рядом с ключицей, который посылает электрические импульсы в мозг и может уменьшить симптомы болезни Паркинсона.
Ваш лечащий врач может изменить ваши настройки, если это необходимо для лечения вашего заболевания. Хирургия сопряжена с рисками, включая инфекции, инсульты или кровоизлияние в мозг. У некоторых людей возникают проблемы с системой DBS или возникают осложнения из-за стимуляции. Вашему врачу может потребоваться отрегулировать или заменить некоторые части системы.
Вашему врачу может потребоваться отрегулировать или заменить некоторые части системы.
Глубокая стимуляция мозга чаще всего предлагается людям с прогрессирующей болезнью Паркинсона, у которых наблюдается нестабильная реакция на лекарства (леводопу). DBS может стабилизировать колебания лекарств, уменьшить или остановить непроизвольные движения (дискинезия), уменьшить тремор, уменьшить ригидность и улучшить движения.
DBS эффективен для контроля изменения реакции на леводопу или для контроля дискинезии, которая не улучшается при корректировке лечения.
Однако DBS не помогает при проблемах, которые не реагируют на терапию леводопой, за исключением тремора. Тремор можно контролировать с помощью DBS , даже если тремор не очень чувствителен к леводопе.
Хотя DBS может оказывать устойчивое положительное влияние на симптомы болезни Паркинсона, он не предотвращает прогрессирование болезни Паркинсона.
МРТ сфокусированное ультразвуковое исследование (MRgFUS) — это минимально инвазивное лечение, которое помогло некоторым людям с болезнью Паркинсона справиться с тремором. Ультразвук направляется с помощью МРТ в область мозга, где начинается тремор. Ультразвуковые волны имеют очень высокую температуру и обжигают области, вызывающие тремор.
Зарегистрируйтесь бесплатно и будьте в курсе научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Вам необходимо тесно сотрудничать со своим поставщиком медицинских услуг, чтобы найти план лечения болезни Паркинсона, который обеспечит максимальное облегчение симптомов с наименьшим количеством побочных эффектов.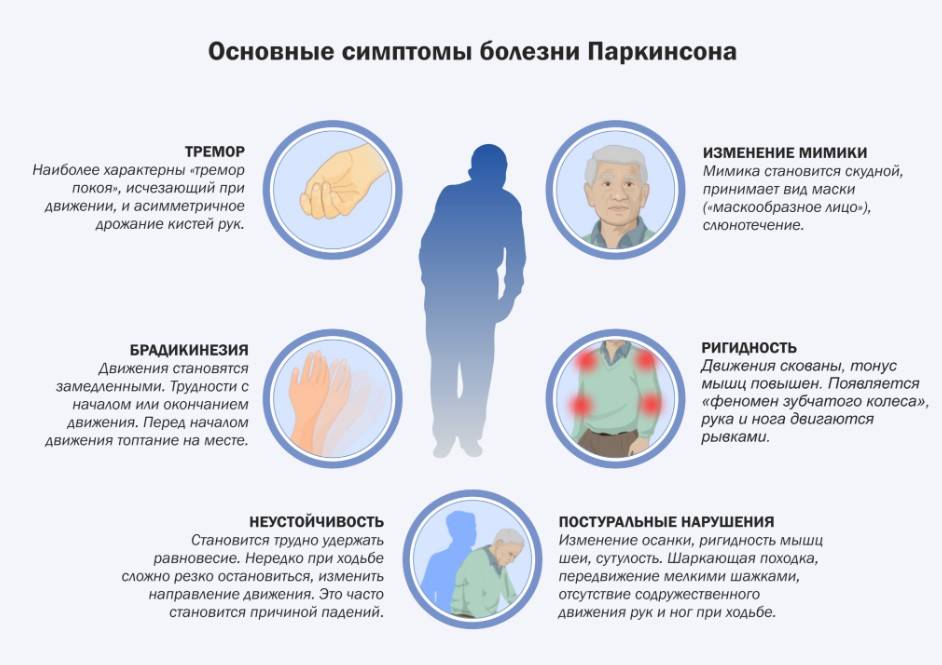 Некоторые лекарства могут ухудшить ваши симптомы, поэтому, пожалуйста, обсудите лекарства, которые вы принимаете в настоящее время, со своим лечащим врачом.
Некоторые лекарства могут ухудшить ваши симптомы, поэтому, пожалуйста, обсудите лекарства, которые вы принимаете в настоящее время, со своим лечащим врачом.
Определенные изменения образа жизни также могут облегчить жизнь при болезни Паркинсона.
Хотя при болезни Паркинсона не доказано, что ни один продукт или комбинация продуктов не помогает, некоторые продукты могут облегчить некоторые симптомы. Например, употребление в пищу продуктов с высоким содержанием клетчатки и обильного питья может помочь предотвратить запоры, характерные для болезни Паркинсона.
Сбалансированная диета также содержит питательные вещества, такие как омега-3 жирные кислоты, которые могут быть полезны для людей с болезнью Паркинсона.
Упражнения могут увеличить мышечную силу, гибкость и равновесие. Упражнения также могут улучшить ваше самочувствие и уменьшить депрессию или тревогу.
Ваш лечащий врач может предложить вам поработать с физиотерапевтом, чтобы он выучил программу упражнений, которая вам подходит. Вы также можете попробовать такие упражнения, как ходьба, плавание, садоводство, танцы, водная аэробика или растяжка.
Вы также можете попробовать такие упражнения, как ходьба, плавание, садоводство, танцы, водная аэробика или растяжка.
Болезнь Паркинсона может нарушать чувство равновесия, затрудняя ходьбу обычной походкой. Упражнения могут улучшить ваш баланс. Эти предложения также могут помочь:
На более поздних стадиях болезни вы можете легче упасть. На самом деле, вас может вывести из равновесия даже небольшой толчок или толчок. Следующие рекомендации могут помочь:

Повседневная деятельность, такая как одевание, прием пищи, купание и письмо, может быть затруднена для людей с болезнью Паркинсона. Эрготерапевт может показать вам методы, облегчающие повседневную жизнь.
Если у вас проблемы с речью, вам может помочь логопед. Многие пациенты с болезнью Паркинсона имеют проблемы с речью, такие как медленный, слабый голос, проблемы с согласными, невнятная речь, низкий монотонный голос с малой экспрессией и неуместное молчание. С этими проблемами может помочь логопед.
Поддерживающая терапия может облегчить некоторые симптомы и осложнения болезни Паркинсона, такие как боль, усталость и депрессия. В сочетании с вашим лечением эти методы лечения могут улучшить качество вашей жизни:

Тай-чи. Древняя форма китайских упражнений, тай-чи, в которой используются медленные, плавные движения, улучшающие гибкость, равновесие и мышечную силу. Тай-чи также может помочь предотвратить падения. Несколько форм тай-чи предназначены для людей любого возраста и физического состояния.
Исследование показало, что тай-чи может улучшить равновесие у людей с болезнью Паркинсона легкой и средней степени тяжести в большей степени, чем упражнения на растяжку и силовые тренировки.
 В медитации вы спокойно размышляете и сосредотачиваете свой ум на идее или образе. Медитация может уменьшить стресс и боль и улучшить ваше самочувствие.
В медитации вы спокойно размышляете и сосредотачиваете свой ум на идее или образе. Медитация может уменьшить стресс и боль и улучшить ваше самочувствие. Жизнь с любым хроническим заболеванием может быть трудной, и нередко время от времени вы чувствуете злость, депрессию или разочарование. Болезнь Паркинсона может быть очень неприятной, так как ходьба, разговор и даже прием пищи становятся более трудными и требуют больше времени.
Депрессия часто встречается у людей с болезнью Паркинсона. Но антидепрессанты могут облегчить симптомы депрессии, поэтому поговорите со своим врачом, если вы чувствуете постоянную грусть или безнадежность.
Хотя друзья и семья могут быть вашими лучшими союзниками, понимание людей, которые знают, через что вы проходите, может быть особенно полезным. Группы поддержки не для всех. Однако для многих людей с болезнью Паркинсона и членов их семей группа поддержки может стать хорошим источником практической информации о болезни Паркинсона.
Кроме того, в группах можно найти людей, которые находятся в похожей ситуации и могут поддержать вас.
Попытка сохранить некоторые из ваших обычных занятий может быть полезной. Вы стремитесь сделать как можно больше вещей, которые вы могли бы сделать до начала болезни Паркинсона. Сосредоточьтесь на настоящем и постарайтесь сохранять позитивный настрой.
Чтобы узнать о группах поддержки в вашем районе, поговорите со своим поставщиком медицинских услуг, социальным работником по болезни Паркинсона или местной медсестрой общественного здравоохранения. Или свяжитесь с Фондом Паркинсона или Американской ассоциацией болезни Паркинсона.
Вам и вашей семье также может быть полезно поговорить с поставщиком психиатрических услуг, например, с психологом или социальным работником, обученным работе с людьми с хроническими заболеваниями.
Скорее всего, сначала вы обратитесь к своему лечащему врачу. Однако затем вас могут направить к врачу, специализирующемуся на заболеваниях нервной системы (неврологу).
Поскольку часто нужно обсудить многое, рекомендуется подготовиться к встрече. Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.

Время, проведенное с врачом, ограничено, поэтому заранее подготовьте список вопросов, чтобы максимально использовать время, проведенное вместе. При болезни Паркинсона необходимо задать следующие основные вопросы:
 Как я могу лучше всего справиться с этими условиями вместе?
Как я могу лучше всего справиться с этими условиями вместе? В дополнение к вопросам, которые вы приготовили задать своему врачу, не стесняйтесь задавать вопросы, которые возникают у вас во время приема.
Ваш врач, скорее всего, задаст вам ряд вопросов. Будучи готовым ответить на них, вы можете зарезервировать время, чтобы обсудить любые вопросы, на которые вы хотите потратить больше времени. Ваш врач может спросить:
Персонал клиники Майо
Болезнь Паркинсона — это заболевание головного мозга, которое вызывает непреднамеренные или неконтролируемые движения, такие как дрожь, скованность и трудности с равновесием и координацией.
Симптомы обычно проявляются постепенно и со временем ухудшаются. По мере прогрессирования заболевания у людей могут возникать трудности при ходьбе и разговоре. У них также могут быть психические и поведенческие изменения, проблемы со сном, депрессия, проблемы с памятью и усталость.
Хотя риск развития болезни Паркинсона может быть практически у каждого, некоторые исследования показывают, что это заболевание чаще поражает мужчин, чем женщин. Непонятно, почему, но ведутся исследования, чтобы понять факторы, которые могут увеличить риск для человека. Одним из явных рисков является возраст: хотя у большинства людей с болезнью Паркинсона болезнь впервые развивается после 60 лет, от 5% до 10% болезнь начинается до 50 лет. Ранние формы болезни Паркинсона часто, но не всегда, наследуются, и некоторые формы были связаны со специфическими генными мутациями.
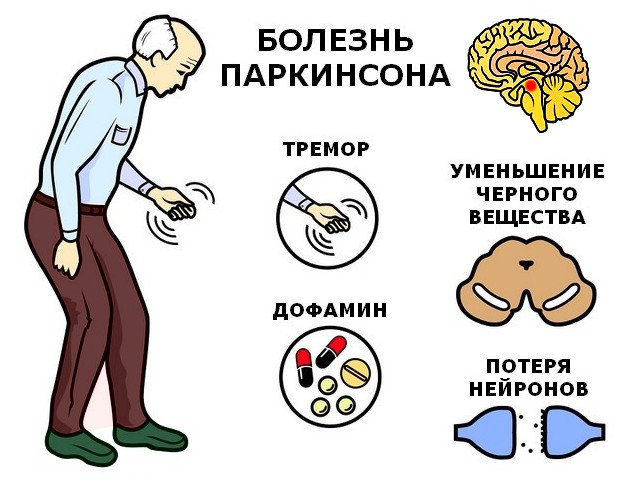
Наиболее заметные признаки и симптомы болезни Паркинсона возникают, когда нервные клетки в базальных ганглиях, области мозга, контролирующей движение, повреждаются и/или умирают. Обычно эти нервные клетки или нейроны вырабатывают важное химическое вещество мозга, известное как дофамин. Когда нейроны умирают или становятся поврежденными, они производят меньше дофамина, что вызывает проблемы с движением, связанные с болезнью. Ученые до сих пор не знают, что вызывает гибель нейронов.
Обычно эти нервные клетки или нейроны вырабатывают важное химическое вещество мозга, известное как дофамин. Когда нейроны умирают или становятся поврежденными, они производят меньше дофамина, что вызывает проблемы с движением, связанные с болезнью. Ученые до сих пор не знают, что вызывает гибель нейронов.
Люди с болезнью Паркинсона также теряют нервные окончания, вырабатывающие норадреналин, основной химический посредник симпатической нервной системы, который контролирует многие функции организма, такие как частота сердечных сокращений и кровяное давление. Потеря норэпинефрина может помочь объяснить некоторые признаки неподвижности при болезни Паркинсона, такие как утомляемость, нерегулярное артериальное давление, уменьшение движения пищи по пищеварительному тракту и внезапное падение артериального давления, когда человек встает из положения сидя или лежа. должность.
Многие клетки головного мозга людей с болезнью Паркинсона содержат тельца Леви, необычные скопления белка альфа-синуклеина. Ученые пытаются лучше понять нормальные и ненормальные функции альфа-синуклеина и его связь с генетическими мутациями, которые влияют на деменцию с тельцами Паркинсона и Леви.
Ученые пытаются лучше понять нормальные и ненормальные функции альфа-синуклеина и его связь с генетическими мутациями, которые влияют на деменцию с тельцами Паркинсона и Леви.
Некоторые случаи болезни Паркинсона кажутся наследственными, а в некоторых случаях можно проследить специфические генетические мутации. Хотя считается, что генетика играет роль в развитии болезни Паркинсона, в большинстве случаев болезнь не передается по наследству. Многие исследователи в настоящее время считают, что болезнь Паркинсона является результатом сочетания генетических факторов и факторов окружающей среды, таких как воздействие токсинов.
Болезнь Паркинсона имеет четыре основных симптома:
Другие симптомы могут включать:
Симптомы болезни Паркинсона и скорость прогрессирования различаются у разных людей. Ранние симптомы этого заболевания малозаметны и проявляются постепенно. Например, люди могут ощущать легкую дрожь или с трудом вставать со стула. Они могут заметить, что говорят слишком тихо или что их почерк медленный и выглядит сжатым или мелким. Друзья или члены семьи могут быть первыми, кто заметит изменения у человека с ранним паркинсонизмом. Они могут заметить, что лицу человека не хватает выражения и живости или что человек не двигает рукой или ногой нормально.
Ранние симптомы этого заболевания малозаметны и проявляются постепенно. Например, люди могут ощущать легкую дрожь или с трудом вставать со стула. Они могут заметить, что говорят слишком тихо или что их почерк медленный и выглядит сжатым или мелким. Друзья или члены семьи могут быть первыми, кто заметит изменения у человека с ранним паркинсонизмом. Они могут заметить, что лицу человека не хватает выражения и живости или что человек не двигает рукой или ногой нормально.
У людей с болезнью Паркинсона часто развивается паркинсоническая походка с тенденцией наклоняться вперед; делайте маленькие, быстрые шаги; и уменьшить размахивание руками. У них также могут возникнуть проблемы с началом или продолжением движения.
Симптомы часто начинаются на одной стороне тела или даже в одной конечности на одной стороне тела. По мере прогрессирования заболевания оно в конечном итоге поражает обе стороны. Тем не менее, симптомы могут быть более выраженными с одной стороны, чем с другой.
Многие люди с болезнью Паркинсона отмечают, что до возникновения скованности и тремора у них были проблемы со сном, запоры, потеря обоняния и беспокойные ноги. Хотя некоторые из этих симптомов могут возникать и при нормальном старении, поговорите со своим врачом, если эти симптомы ухудшатся или начнут мешать повседневной жизни.
Хотя некоторые из этих симптомов могут возникать и при нормальном старении, поговорите со своим врачом, если эти симптомы ухудшатся или начнут мешать повседневной жизни.
Некоторые люди с болезнью Паркинсона могут испытывать изменения в своих когнитивных функциях, включая проблемы с памятью, вниманием и способностью планировать и выполнять задачи. Стресс, депрессия и некоторые лекарства также могут способствовать этим изменениям в познании.
Со временем, по мере прогрессирования заболевания, у некоторых людей может развиться деменция, и у них может быть диагностирована деменция Паркинсона, разновидность деменции с тельцами Леви. Люди с деменцией Паркинсона могут иметь серьезные проблемы с памятью и мышлением, которые влияют на повседневную жизнь.
Поговорите со своим врачом, если у вас или у вашего близкого диагностирована болезнь Паркинсона и вы испытываете проблемы с мышлением или памятью.
В настоящее время нет анализов крови или лабораторных анализов для диагностики негенетических случаев болезни Паркинсона. Врачи обычно диагностируют заболевание, изучая историю болезни человека и проводя неврологическое обследование. Если симптомы улучшаются после начала приема лекарств, это еще один показатель того, что у человека болезнь Паркинсона.
Врачи обычно диагностируют заболевание, изучая историю болезни человека и проводя неврологическое обследование. Если симптомы улучшаются после начала приема лекарств, это еще один показатель того, что у человека болезнь Паркинсона.
Некоторые заболевания могут вызывать симптомы, сходные с симптомами болезни Паркинсона. Иногда говорят, что у людей с симптомами, подобными болезни Паркинсона, которые являются результатом других причин, таких как множественная системная атрофия и деменция с тельцами Леви, паркинсонизм. Хотя изначально эти расстройства могут быть неправильно диагностированы как болезнь Паркинсона, некоторые медицинские тесты, а также реакция на медикаментозное лечение могут помочь лучше оценить причину. Многие другие заболевания имеют схожие черты, но требуют другого лечения, поэтому важно как можно скорее поставить точный диагноз.
Хотя лекарство от болезни Паркинсона не существует, лекарства, хирургическое лечение и другие методы лечения часто могут облегчить некоторые симптомы.
Лекарства могут помочь в лечении симптомов болезни Паркинсона:
Основной терапией болезни Паркинсона является леводопа. Нервные клетки используют леводопу для выработки дофамина, чтобы пополнить истощающиеся запасы мозга. Обычно люди принимают леводопу вместе с другим лекарством, называемым карбидопой. Карбидопа предотвращает или уменьшает некоторые побочные эффекты терапии леводопой, такие как тошнота, рвота, низкое кровяное давление и беспокойство, а также снижает количество леводопы, необходимое для улучшения симптомов.
Люди с болезнью Паркинсона никогда не должны прекращать прием леводопы, не сообщив об этом своему врачу. Внезапное прекращение приема препарата может иметь серьезные побочные эффекты, такие как неспособность двигаться или затрудненное дыхание.
Врач может назначить другие лекарства для лечения симптомов болезни Паркинсона, в том числе:
Людям с болезнью Паркинсона, которые плохо реагируют на лекарства, врач может порекомендовать глубокую стимуляцию мозга. Во время хирургической процедуры врач вживляет электроды в часть мозга и подключает их к небольшому электрическому устройству, имплантированному в грудную клетку. Устройство и электроды безболезненно стимулируют определенные области мозга, контролирующие движение, таким образом, что это может помочь остановить многие связанные с движением симптомы болезни Паркинсона, такие как тремор, замедление движений и ригидность.
Другие методы лечения, которые могут помочь справиться с симптомами Паркинсона, включают:
Хотя болезнь Паркинсона обычно прогрессирует медленно, в конечном итоге это может повлиять на повседневную жизнь человека. Такие действия, как работа, забота о доме и участие в общественной деятельности с друзьями, могут стать трудными. Пережить эти изменения может быть сложно, но группы поддержки могут помочь людям справиться с ними. Эти группы могут предоставить информацию, советы и ссылки на ресурсы для людей, живущих с болезнью Паркинсона, их семей и лиц, осуществляющих уход.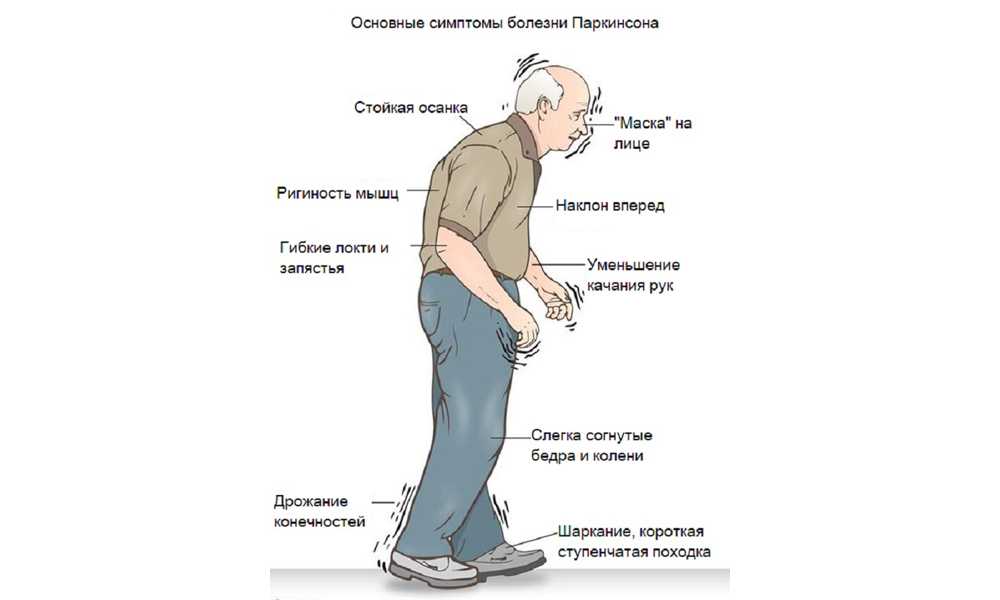 Перечисленные ниже организации могут помочь людям найти местные группы поддержки и другие ресурсы в своих сообществах.
Перечисленные ниже организации могут помочь людям найти местные группы поддержки и другие ресурсы в своих сообществах.
Национальный институт неврологических расстройств и инсульта (NINDS)
800-352-9424
[email protected]
www.ninds.nih.gov
4 Национальный институт Науки о гигиене окружающей среды (NIEHS)
919-541-3345
[email protected]
www.niehs.nih.gov/health/topics/conditions/parkinson
Американская ассоциация болезни Паркинсона (APDA)
800 -223-2732
[email protected]
www.apdaparkinson.org
Davis Phinney Foundation
866-358-0285
[email protected]
www.davisphinneyfoundation.org
Michael J. Fox Foundation for Parkinson's Research
212-509-0995
www.michaeljfox.org
Parkinson Alliance
800-579-8440
contact@parkinsonalliance.