2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Компьютерная томография (КТ) легких считается «золотым стандартом» диагностики воспаления легких, в частности пневмонии, ассоциированной с COVID-19. На томограммах — множественных сканах дыхательного органа в трех плоскостях — визуализируются нефункциональные участки уплотнения или инфильтрации легочной ткани.
На ранних стадиях пневмония может протекать практически бессимптомно или вызывать незначительный дискомфорт: кашель, затрудненное дыхание, повышение температуры. Однако она быстро переходит в более тяжелую форму и человек начинает ощущать нехватку воздуха, спазм в груди, вызванный отеком легких, или острый респираторный дистресс-синдром — обширный воспалительный процесс, который дает осложнение на сердце и в некоторых случаях приводит к летальному исходу.
В этой связи очень важно вовремя распознать пневмонию и начать лечение. КТ легких — единственный метод диагностики, который позволяет выявить очаги инфильтрации и оценить степень их выраженности, даже если поражено менее 5% легких.
После компьютерной томографии легких, особенно при наличии подозрений на вирусную пневмонию, пациентов в первую очередь интересуют результаты и расшифровка обследований. В этой статье мы расскажем о том, что означает КТ1, КТ2, КТ3, КТ4 в заключении, и на что следует обратить внимание, если пневмония все-таки была обнаружена.
Чтобы врачи могли объективно оценивать объем поражения легких, взвешивать риски и реагировать на вызовы, был принят единый стандарт классификации вирусных пневмоний по степени тяжести, где:
КТ-0 — отсутствие признаков вирусной пневмонии;
КТ-1 — легкая форма пневмонии с участками «матового стекла», выраженность патологических изменений менее 25%;
КТ-2 — умеренная пневмония, поражено 25-50% легких;
КТ-3 — среднетяжелая пневмония, поражено 50-75% легких;
КТ-4 — тяжелая форма пневмонии, поражено >75% легких.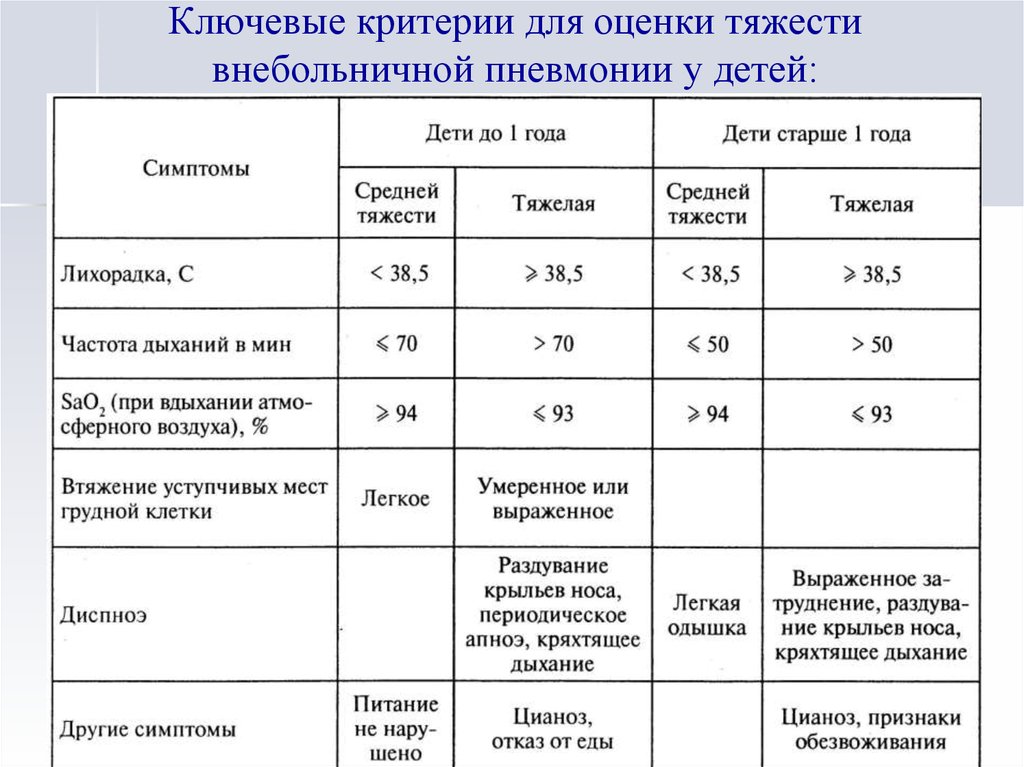
Процент деструкции легочной ткани определяется по томограммам. Врач-рентгенолог оценивает по пятибалльной шкале каждую из пяти долей легких.* Если признаки пневмонии не выявлены, то значение соответствует 0; 1 балл свидетельствует о поражении легких 5%, и так далее.
* Согласно «Временным методическим рекомендациям» Министерства Здравоохранения РФ от октября 2020 г., принятая и описанная выше балльная система оценки легочных сегментов и долей упразднена. Объективность оценки поддерживается программным обеспечением и медицинской экспертизой.
Иными словами, сокращение КТ1, КТ2, КТ3 или КТ4, которое врач-рентгенолог пишет в заключении, указывает на объемы нефункциональной легочной ткани в совокупности с другими признаками, характерными для той или иной стадии. Это эмпирическая визуальная шкала, принятая рентгенологами.
Данную шкалу визуальной оценки легких по результатам компьютерной томографии (или МСКТ) разработали только во время пандемии новой коронавирусной инфекции. Ее ввели специалисты из Центра диагностики и телемедицины США, изучив КТ-исследования 13 003 человек, которые составили основную выборку.
Ее ввели специалисты из Центра диагностики и телемедицины США, изучив КТ-исследования 13 003 человек, которые составили основную выборку.
Примечательно, что скорость перехода пневмонии к следующей, более осложненной степени зависит не только от возраста пациента (чем старше, тем быстрее), но и от текущей стадии заболевания. А именно, если вирусная пневмония SARS-CoV-2 у пациента была выявлена еще на первой стадии (КТ1), то предотвратить переход к следующей (КТ2) будет легче как минимум потому, что сравнительно малому числу вирионов требуется больше времени, чтобы распространиться по легким и спровоцировать более обширный воспалительный процесс. В то время как переход от КТ3 к КТ4 происходит очень быстро, и тогда жизнь пациента находится под угрозой. Анализируя уже упомянутую группу пациентов, ученые из США пришли к выводу, что при переходе в следующую группу, риск летального исхода при коронавирусе увеличивался примерно на 38%.
Процент вовлечения паренхимы (собственно поражения) легких в заключениях обычно указан приблизительно, поэтому диапазон значений может быть довольно широким, однако это не главный показатель.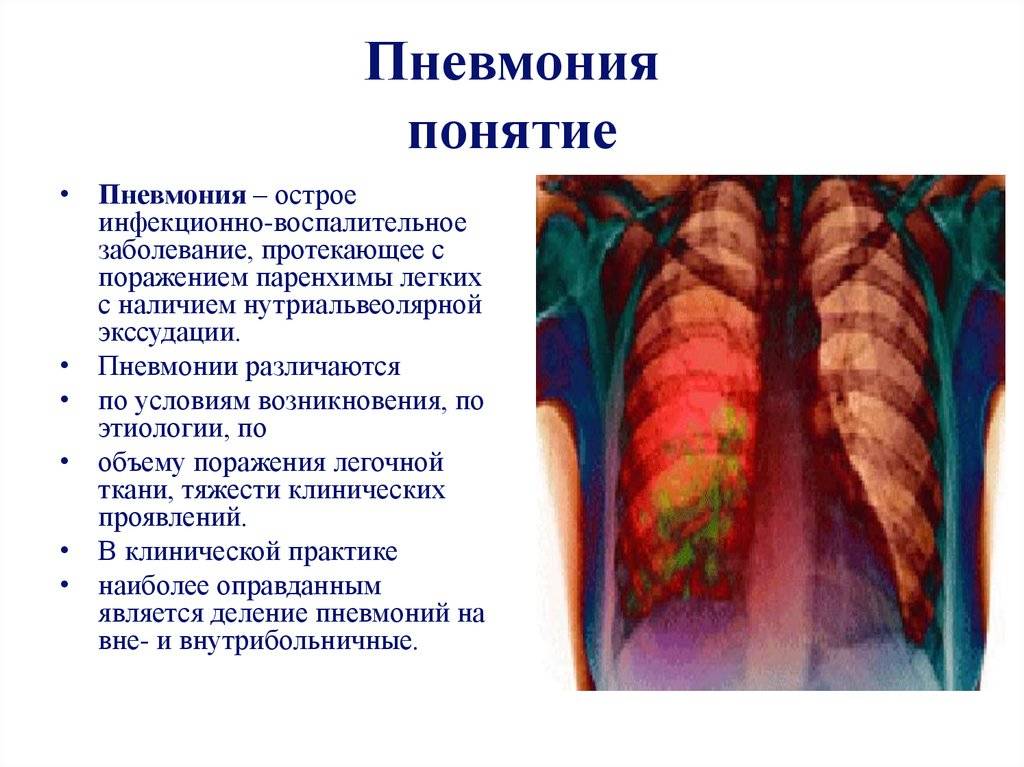 При определении степени тяжести воспаления легких учитываются и другие признаки воспаления легких:
При определении степени тяжести воспаления легких учитываются и другие признаки воспаления легких:
1) Наличие «матовых стекол» на сканах КТ, их локализация, консолидация. «Матовые стекла» — это светлые участки легких на томограммах, которые свидетельствуют об очагах инфильтрации. Плотная ткань не пропускает рентгеновские лучи. «Матовые стекла» — основной признак поражения легких на КТ. Их распространенность и консолидация соответствует тяжелым стадиям пневмонии КТ3 и КТ4.
2) Утолщение междолькового пространства легких или «симптом булыжной мостовой» — ткань легких на сканах КТ имеет внешнее визуальное сходство с брусчаткой. Соответствует тяжелой стадии пневмонии КТ4.
3) Симптом «обратного гало» или «ободка́» — на томограммах выглядит как светлые кольца. Это участки уплотнения вокруг очага инфекции. Считается признаком организующейся пневмонии.
4) Ретикулярные изменения — тонкие линии патологически измененного легочного интерстиция, формирующие сеть.
Если в заключении указана «полисегментарная пневмония», это значит, что признаки воспалительного процесса обнаружены в обоих легких, в нескольких сегментах.
На сканах КТ легких обнаружены «матовые стекла» — менее трех. Диаметр очага инфильтрации не превышает 3 см, иные патологические изменения легких не обнаружены. У пациента может быть высокая температура, затрудненное дыхание, кашель, иногда явные симптомы отсутствуют. Лечиться от внебольничной пневмонии КТ1 можно в амбулаторных условиях и дома после консультации врача.
КТ2 означает, что обнаружено более трех участков воспаления легких по типу «матового стекла» диаметром не более 5 см. Также как и в случае с КТ1, это внебольничная пневмония, при которой не нужна госпитализация. Пациент лечится дома, соблюдая рекомендации врача. КТ легких поможет ответить на вопрос — имеется ли активный воспалительный процесс и тенденция к консолидации «матовых стекол». Если лечение не помогает, и становится хуже, рекомендовано сделать повторное КТ легких, чтобы оценить динамику и скорректировать лечение. Поскольку у пациента с умеренной пневмонией КТ2 может быть поражено до 50% легких, после основного лечения необходима реабилитация.
Если лечение не помогает, и становится хуже, рекомендовано сделать повторное КТ легких, чтобы оценить динамику и скорректировать лечение. Поскольку у пациента с умеренной пневмонией КТ2 может быть поражено до 50% легких, после основного лечения необходима реабилитация.
Обнаружены множественные участки «матового стекла» с тенденцией к консолидации. Это основной признак, но возможны и другие: ретикулярные изменения, «дерево в почках» или центрилобулярные очаги. При пневмонии КТ3 поражено более 50% легких, нужна срочная госпитализация и интенсивная терапия. Множественные инфекционные очаги и подавленные защитные силы организма способствуют тому, что переход от КТ3 к КТ4 происходит быстрее и легче, чем от КТ1 к КТ2.
Критическая стадия поражения легких, когда более 75% легких не участвует в газообмене. На томограммах визуализируется как диффузное поражение лёгочной ткани с ретикулярными изменениями и симптомом «булыжной мостовой», гидроторакс. Пациент может нуждаться в реанимации с искусственной вентиляцией легких (ИВЛ).
Пациент может нуждаться в реанимации с искусственной вентиляцией легких (ИВЛ).
Как правило, на КТ пациентов направляют участковые терапевты, в более серьёзных случаях — неотложка и скорая, но показано такое обследование далеко не всем пациентам, даже если у них лабораторно подтверждён коронавирус.
— Для исключения коронавирусной инфекции и ковидного поражения лёгких мы руководствуемся приказом Минздрава Челябинской области от 2 октября № 1782. В соответствии с этим приказом пациенты с ОРВИ направляются на компьютерную томографию, если они в течение трёх-пяти дней получают лечение, при этом у них сохраняется температура выше 38 градусов, частота дыхательных движений — больше 22 в минуту, сатурация (насыщение крови кислородом. — Прим. ред.) меньше 95%, — перечисляет заведующая участковой службой городской клинической больницы № 9 Марина Осипова. — При неэффективности лечения, назначенного терапевтом, мы определяем, что такому пациенту показана компьютерная томография.
— Прим. ред.) меньше 95%, — перечисляет заведующая участковой службой городской клинической больницы № 9 Марина Осипова. — При неэффективности лечения, назначенного терапевтом, мы определяем, что такому пациенту показана компьютерная томография.
Согласна с коллегой и врач кабинета компьютерной томографии ГКБ № 8 Татьяна Гафарова, по словам специалиста, компьютерную томографию нет смысла делать в первые дни болезни.
— При подозрении на коронавирусную инфекцию, если у человека появились симптомы ОРВИ, поднялась высокая температура, целесообразно сделать КТ, но где-то на четвёртые-пятые сутки заболевания, в первые дни бежать на КТ не следует. Есть определённый механизм развития болезни, и рентгенологические симптомы мы начинаем видеть немножко позже. Были случаи, когда поднималась высокая температура, появлялась одышка у людей, они приходили в первый же день на КТ, и мы ставили им норму. А через пять-шесть дней ситуация усугублялась, у пациента нарастала одышка, появлялось снижение сатурации, и мы выявляли уже запущенную стадию заболевания, то есть видели не картину матовых стёкол, которая характерна для начальных форм ковидной пневмонии, а уже более тяжёлую форму и более распространённое поражение лёгких, — объясняет доктор.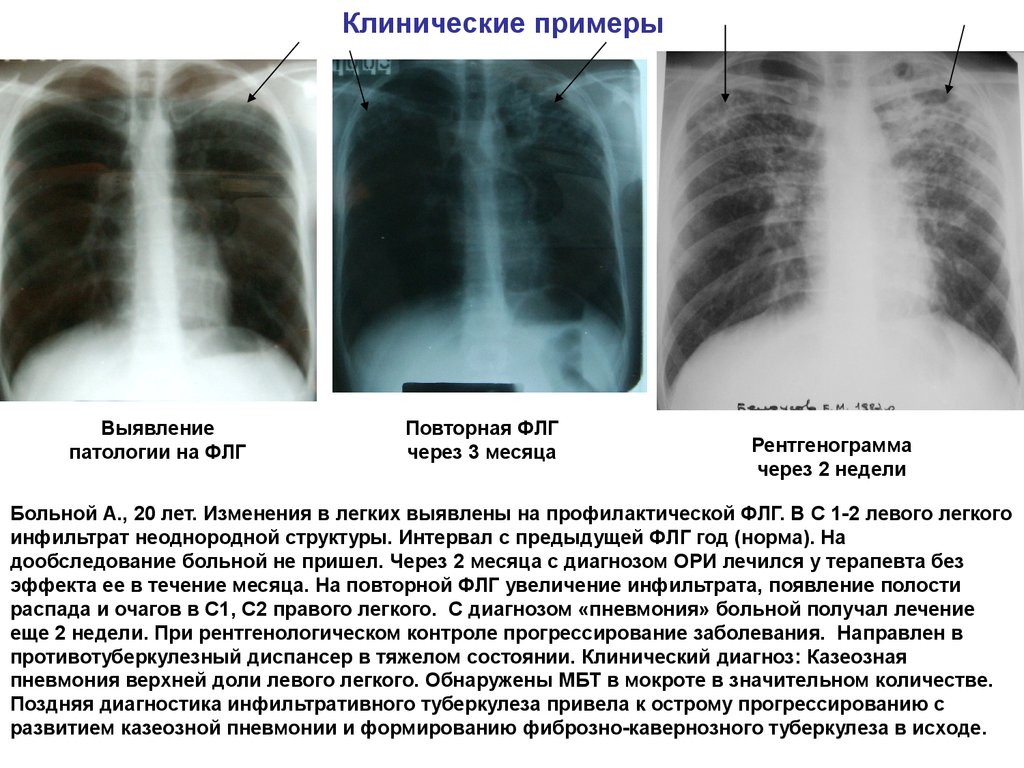 — При этом надо понимать, что на КТ идёт высокая лучевая нагрузка, которая тоже ведёт к снижению иммунитета, делать это обследование часто нежелательно.
— При этом надо понимать, что на КТ идёт высокая лучевая нагрузка, которая тоже ведёт к снижению иммунитета, делать это обследование часто нежелательно.
Фото: Дмитрий Гладышев (инфографика)
Если температура ниже 38 градусов, у человека нет признаков дыхательной недостаточности или одышки, сатурация в норме, течение болезни считается лёгким, то в этом случае КТ не показана, но иногда таким пациентам могут быть назначены другие методы обследования лёгких, например, рентген или флюорография.
— Если у пациента лёгкое течение ОРВИ, но при осмотре врач выслушивает ослабленное дыхание, крепитацию (патологическое звучание, которое исходит из глубины тканей лёгкого. — Прим. ред.), сухие или влажные хрипы, то может заподозрить пневмонию и назначить крупнокадровую флюорографию или рентген для исключения бактериальной пневмонии и других заболеваний лёгких — туберкулёза, злокачественных новообразований, плевритов, их же никто не отменял, — добавляет Марина Осипова.
Впрочем, по словам рентгенолога, альтернативные КТ методы ковидные поражения лёгких тоже покажут, правда, не сразу.
— На КТ мы видим матовые стёкла — это проявление интерстициального отёка лёгких, который является ответной реакцией на внедрение вирусного агента. К сожалению, на рентгене они не видны. Компьютерная томография — это послойное исследование лёгких, мы его проводим с шагом в один миллиметр. Компьютер выдаёт как бы реконструкцию, все миллиметровые слои складываются в единую массу, и мы видим общую картину. Поэтому КТ для диагностики вирусных пневмоний идёт в приоритете, визуализация вирусных пневмоний здесь стопроцентная, — говорит Татьяна Гафарова. — На рентгене мы видим более поздние проявления вирусных пневмоний в виде инфильтрации (когда ткани лёгкого из-за воспаления пропитаны жидкостью. — Прим. ред.), когда уже появляется консолидация лёгочной ткани, она становится более плотной.
Флюорография по информативности сопоставима с рентгеном, добавляет специалист.
— Сейчас у нас стоят цифровые аппараты, визуализация хорошая, не как раньше — всё можно вывести на компьютер и посмотреть в нескольких режимах, — уточняет доктор. — На флюорографии мы тоже видим пневмонии, но как в случае с рентгеновскими снимками, они идентичны.
По словам рентгенолога, врачи сейчас часто используют ФОГ для первичного скрининга пневмоний, а рентген — для контроля во время лечения.
— Сейчас флюорографы низкодозовые, лучевая нагрузка на них ниже, чем на рентгене или КТ, и в этом их преимущество. Флюорографию вполне можно использовать как скрининг, отбирать группу риска, а дальше направлять на КТ, — отмечает специалист. — А рентген мы в основном используем для контроля во время лечения, чтобы снизить нагрузку на аппараты КТ, потому что сейчас очень много первичной диагностики идёт, нагрузка на аппараты увеличилась в четыре-пять раз, и на врачей, которые занимаются этой диагностикой, тоже.
ФОГ и рентген тоже покажут пневмонию, но это не совсем альтернатива КТ
Фото: Олег Каргаполов
Если же у пациента лёгкие чистые, а состояние удовлетворительное, то специалисты не советуют штурмовать отделения КТ и стоять в многочасовых очередях, чтобы провериться на всякий случай — лучше оставаться дома и принимать лекарства, рекомендованные врачом.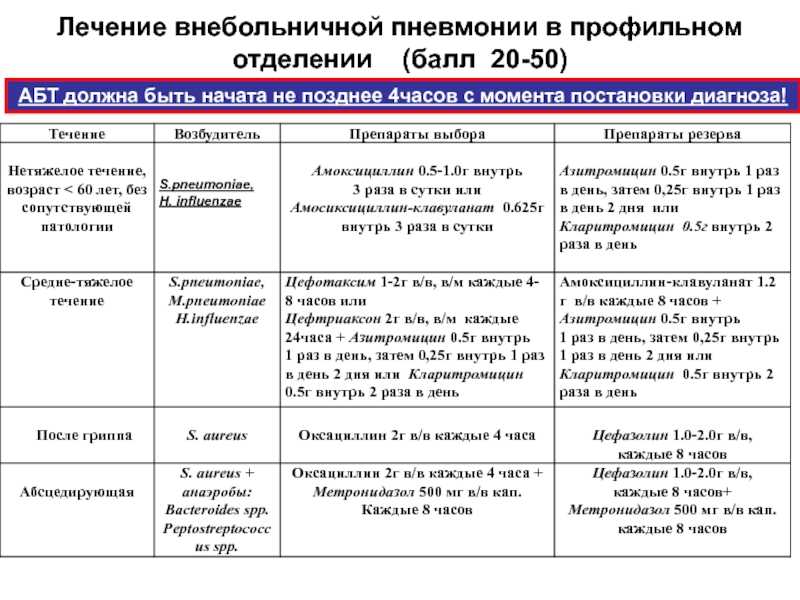
— Те больные, у кого нет высокой температуры и ухудшения состояния, им просто нет смысла несколько часов стоять в очереди, чтобы узнать, что в лёгких всё нормально — этого не стоит делать, — советует главный врач областной клинической больницы № 3 Михаил Вербитский. — Сейчас таких уже и немного, народ начал адекватнее относиться к ситуации. Исключать пневмонию необходимо пациентам, у которых три-пять дней держится температура выше 38 градусов и лучше не становится, только хуже, если появились боли при дыхании и одышка.
По словам Михаила Вербитского, два больничных компьютерных томографа на Северо-Западе сейчас работают круглосуточно и практически без перерывов, чтобы принять всех нуждающихся в обследовании.
— Уменьшено время на обработку помещений, на перезагрузку аппаратов, — отмечает руководитель ОКБ № 3. — За сутки через два томографа вместе с больными из стационара проходят порядка 250 пациентов, тех, кто проходит первичную диагностику, — порядка 160–170 человек, и у большинства пневмония подтверждается.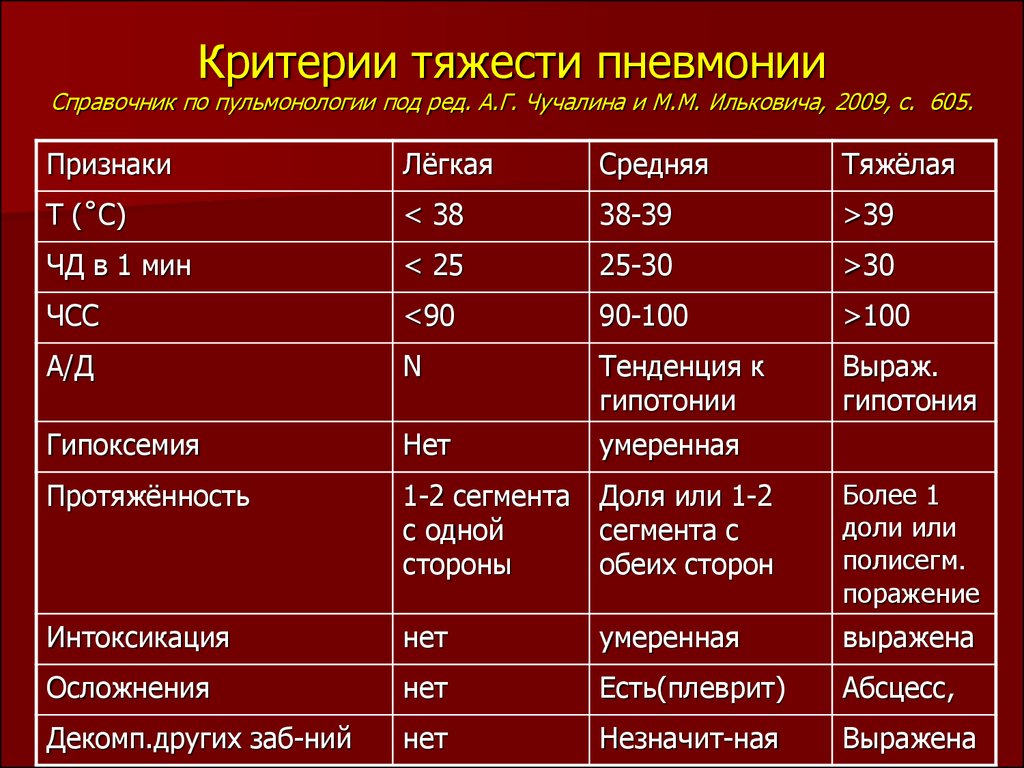 Много тех, у кого поражение лёгких до 25%, эти пневмонии при правильно назначенном лечении успешно лечатся дома. Но мы опять же предупреждаем таких больных, что если в течение трёх-четырёх дней нет улучшения, конечно, необходимо делать повторно КТ и, если есть отрицательная динамика, направлять в стационар. Основное в лечении ковидных пневмоний — это самочувствие больного. Когда правильно назначено лечение и оно «попало», пациенты отмечают улучшение уже на второй-третий день — становится легче, снижается температура, в грудной клетке более комфортно, тогда больному нужно продолжать лечение. А если улучшений нет — необходимо снова обращаться к врачу, менять лечение и делать контрольную томографию или рентген.
Много тех, у кого поражение лёгких до 25%, эти пневмонии при правильно назначенном лечении успешно лечатся дома. Но мы опять же предупреждаем таких больных, что если в течение трёх-четырёх дней нет улучшения, конечно, необходимо делать повторно КТ и, если есть отрицательная динамика, направлять в стационар. Основное в лечении ковидных пневмоний — это самочувствие больного. Когда правильно назначено лечение и оно «попало», пациенты отмечают улучшение уже на второй-третий день — становится легче, снижается температура, в грудной клетке более комфортно, тогда больному нужно продолжать лечение. А если улучшений нет — необходимо снова обращаться к врачу, менять лечение и делать контрольную томографию или рентген.
Кстати, в областной больнице № 3 в ближайшее время тоже планируют подключать рентгеновские аппараты к диагностике ковидных пневмоний.
— Сейчас у нас у абсолютного большинства первичных пациентов на КТ выявляются пневмонии, практически все они ковидные, поэтому если на рентгене мы увидим пневмонию, то уже практически на 100 процентов это будет ковидная пневмония.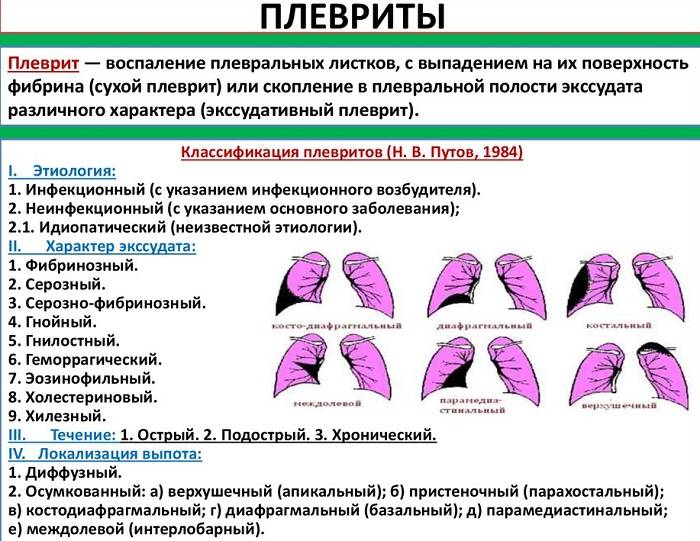 Для уточнения диагноза надо будет взять мазок, и больные будут направляться на лечение в стационар, — добавляет руководитель больницы.
Для уточнения диагноза надо будет взять мазок, и больные будут направляться на лечение в стационар, — добавляет руководитель больницы.
Источник: https://74.ru/
Пневмония – это отек (воспаление) ткани в одном или обоих легких. Обычно это вызвано бактериальной инфекцией или вирусом.
Симптомы пневмонии могут развиться внезапно в течение 24–48 часов или могут проявляться медленнее в течение нескольких дней.
Общие симптомы пневмонии включают:
Менее распространенные симптомы включают:
или воспользуйтесь онлайн-сервисом 111.
Звоните по номеру 111 только в том случае, если вы не можете получить онлайн-помощь или вам нужна помощь для ребенка младше 5 лет. с другими людьми, пока не почувствуете себя лучше.
Пневмония может поражать людей любого возраста, но она чаще встречается и может быть более серьезной у определенных групп людей, таких как очень молодые или пожилые люди.
Люди из этих групп чаще нуждаются в стационарном лечении, если у них развивается пневмония.
Пневмония обычно является результатом бактериальной инфекции.
Помимо бактериальной пневмонии, к другим типам относятся:
Следующие группы имеют повышенный риск развития пневмонии:
Врач может диагностировать пневмонию, спросив о симптомах и осмотрев грудную клетку.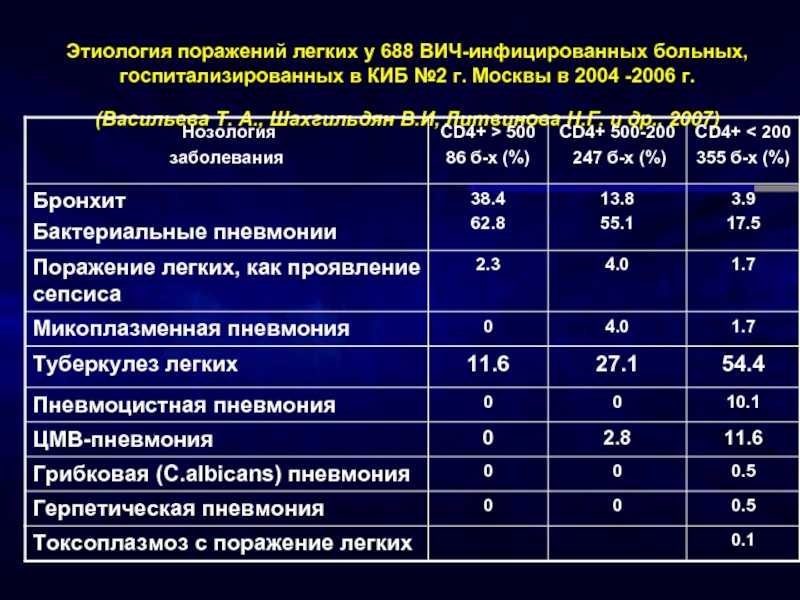
В некоторых случаях могут потребоваться дополнительные тесты.
Пневмонию бывает трудно диагностировать, поскольку она имеет много общих симптомов с другими состояниями, такими как простуда, бронхит и астма.
Чтобы помочь в постановке диагноза, врач может спросить вас:
Врач также может измерить вашу температуру и прислушайтесь к своей груди и спине с помощью стетоскопа, чтобы проверить наличие потрескивающих или дребезжащих звуков.
Они также могут прослушивать вашу грудь, постукивая по ней. Легкие, заполненные жидкостью, издают звук, отличный от звука нормальных здоровых легких.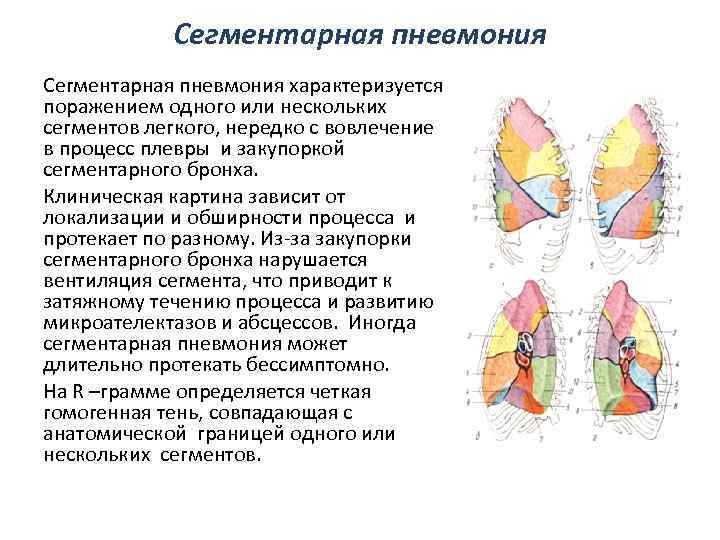
Если у вас легкая пневмония, вам, вероятно, не понадобится рентген грудной клетки или какие-либо другие анализы.
Вам может потребоваться рентген грудной клетки или другие анализы, такие как анализ мокроты (слизи) или анализы крови, если ваши симптомы не улучшились в течение 48 часов после начала лечения.
Легкую пневмонию обычно можно лечить в домашних условиях путем:
Если у вас нет других проблем со здоровьем, вы должны хорошо реагировать на лечение и вскоре поправиться, хотя ваш кашель может продолжаться некоторое время.
Для групп риска пневмония может быть тяжелой и может потребовать лечения в больнице.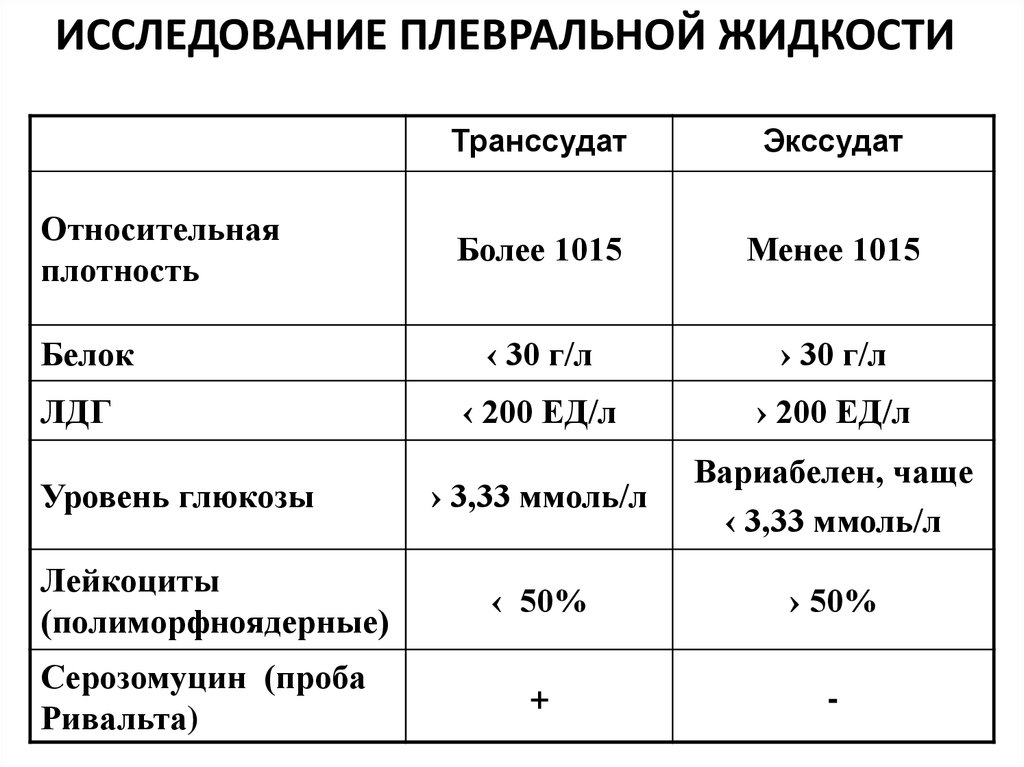
Это связано с тем, что это может привести к серьезным осложнениям, которые в некоторых случаях могут привести к летальному исходу, в зависимости от состояния здоровья и возраста человека.
Осложнения пневмонии чаще встречаются у детей младшего возраста, пожилых людей и людей с ранее существовавшими заболеваниями, такими как диабет.
Возможные осложнения пневмонии включают в себя:
Если у вас разовьется одно из этих осложнений, вас госпитализируют для лечения.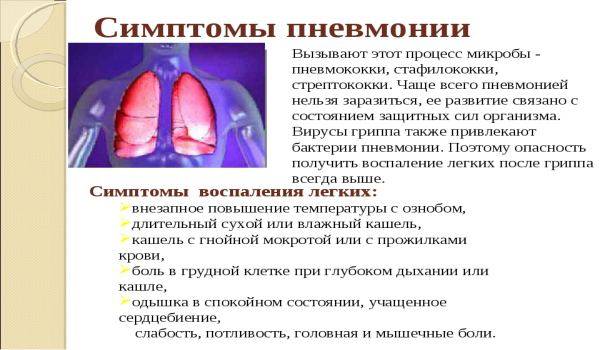
Хотя в большинстве случаев пневмония является бактериальной и не передается от одного человека к другому, соблюдение надлежащих стандартов гигиены поможет предотвратить распространение микробов.
Например, вы должны:
Здоровый образ жизни также может помочь предотвратить пневмонию. Например, вам следует бросить курить, так как это повреждает ваши легкие и увеличивает вероятность заражения.
Чрезмерное и длительное злоупотребление алкоголем также ослабляет естественную защиту легких от инфекций, делая вас более уязвимыми к пневмонии.
Людям с высоким риском пневмонии должна быть предложена пневмококковая вакцина и вакцина против гриппа.
Последняя проверка страницы: 30 июня 2019 г.
Дата следующей проверки: 30 июня 2022 г.

 погибло 740 180 детей..
погибло 740 180 детей.. Пневмония — это форма острой респираторной инфекции, поражающая легкие. Легкие состоят из небольших мешочков, называемых альвеолами, которые наполняются воздухом при дыхании здорового человека. Когда у человека пневмония, альвеолы заполняются гноем и жидкостью, что делает дыхание болезненным и ограничивает потребление кислорода.
Пневмония является самой крупной инфекционной причиной смерти детей во всем мире. В 2019 году от пневмонии погибло 740 180 детей в возрасте до 5 лет, что составляет 14% всех смертей детей в возрасте до 5 лет, но 22% всех смертей детей в возрасте от 1 до 5 лет.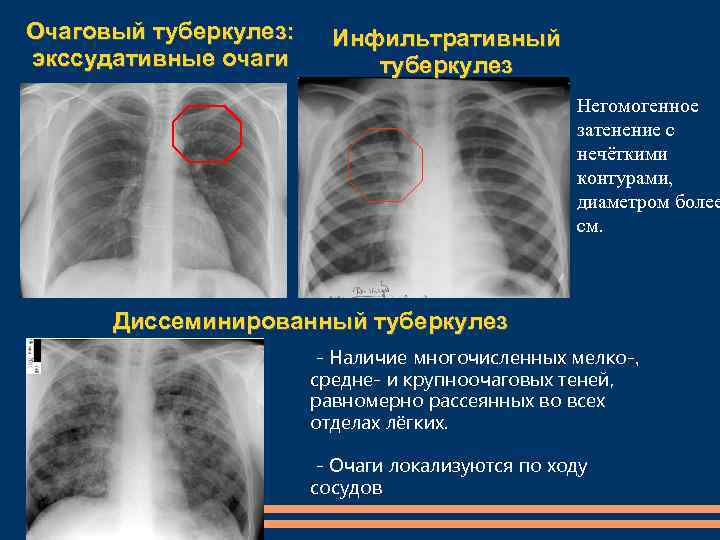 Пневмония поражает детей и семьи повсюду, но самые высокие показатели смертности наблюдаются в Южной Азии и странах Африки к югу от Сахары. Детей можно защитить от пневмонии, ее можно предотвратить с помощью простых мер и лечить с помощью недорогих, низкотехнологичных лекарств и ухода.
Пневмония поражает детей и семьи повсюду, но самые высокие показатели смертности наблюдаются в Южной Азии и странах Африки к югу от Сахары. Детей можно защитить от пневмонии, ее можно предотвратить с помощью простых мер и лечить с помощью недорогих, низкотехнологичных лекарств и ухода.
Пневмония вызывается несколькими инфекционными агентами, включая вирусы, бактерии и грибки. Наиболее распространены следующие.

Пневмония может распространяться несколькими путями. Вирусы и бактерии, которые обычно находятся в носу или горле ребенка, могут инфицировать легкие при вдыхании. Они также могут распространяться воздушно-капельным путем при кашле или чихании. Кроме того, пневмония может распространяться через кровь, особенно во время и вскоре после рождения. Необходимо провести дополнительные исследования различных патогенов, вызывающих пневмонию, и путей их передачи, поскольку это имеет решающее значение для лечения и профилактики.
Проявления вирусной и бактериальной пневмонии схожи. Однако симптомы вирусной пневмонии могут быть более многочисленными, чем симптомы бактериальной пневмонии. У детей в возрасте до 5 лет с кашлем и/или затрудненным дыханием, с лихорадкой или без нее, пневмонию диагностируют по наличию либо учащенного дыхания, либо втяжения нижней части грудной клетки, когда их грудная клетка втягивается или втягивается во время вдоха (у здорового человека грудная клетка расширяется при вдохе).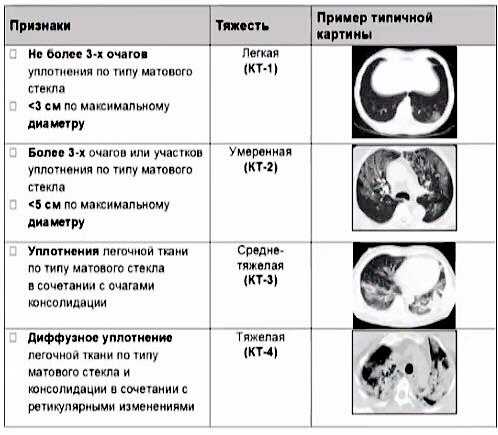 Свистящее дыхание чаще встречается при вирусных инфекциях.
Свистящее дыхание чаще встречается при вирусных инфекциях.
Очень тяжело больные младенцы могут быть не в состоянии есть или пить, а также могут испытывать потерю сознания, гипотермию и судороги.
В то время как большинство здоровых детей могут бороться с инфекцией с помощью своих естественных защитных сил, дети с ослабленной иммунной системой подвергаются более высокому риску развития пневмонии. Иммунная система ребенка может быть ослаблена недоеданием или недоеданием, особенно у младенцев, которых не кормят исключительно грудью.
Ранее существовавшие заболевания, такие как симптоматическая ВИЧ-инфекция и корь, также повышают риск заражения ребенка пневмонией.
Следующие факторы окружающей среды также повышают восприимчивость ребенка к пневмонии:
Пневмонию следует лечить антибиотиками. Антибиотик выбора для лечения первой линии – это диспергируемые таблетки амоксициллина. В большинстве случаев пневмонии требуются пероральные антибиотики, которые часто назначают в медицинском центре. Эти случаи также могут быть диагностированы и вылечены с помощью недорогих пероральных антибиотиков на уровне сообщества обученными работниками здравоохранения. Госпитализация рекомендуется только в тяжелых случаях пневмонии.
Профилактика пневмонии у детей является важным компонентом стратегии снижения детской смертности. Иммунизация против Hib, пневмококка, кори и коклюша является наиболее эффективным способом профилактики пневмонии.
Надлежащее питание является ключом к улучшению естественной защиты детей, начиная с исключительно грудного вскармливания в течение первых 6 месяцев жизни. Помимо того, что он эффективен для предотвращения пневмонии, он также помогает сократить продолжительность болезни, если ребенок заболел.
Борьба с экологическими факторами, такими как загрязнение воздуха внутри помещений (например, путем предоставления доступных чистых комнатных печей) и поощрение соблюдения правил гигиены в многолюдных домах, также снижает число детей, заболевших пневмонией.
Детям, инфицированным ВИЧ, ежедневно назначают антибиотик котримоксазол для снижения риска заражения пневмонией.
Интегрированный Глобальный план действий ВОЗ и ЮНИСЕФ по борьбе с пневмонией и диареей (GAPPD) направлен на ускорение борьбы с пневмонией с помощью сочетания вмешательств по защите, профилактике и лечению пневмонии у детей с действиями по:
