2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Лейкоциты (WBC) – это белые клетки крови, образующиеся в костном мозге и лимфатических узлах. Основная функция лейкоцитов – это защита организма от чуждых для него микроорганизмов, борьба с инфекцией, участие в аллергических реакциях, а также ответ на повреждение тканей. Лейкоциты живут недолго, поэтому происходит их постоянное обновление. Исследование лейкоцитов является одним из важных диагностических показателей клинического анализа крови.
Онлайн расшифровка анализа крови у беременных
Рост количества лейкоцитов наблюдается после физического напряжения, после еды, при беременности. Физиологическая беременность сопровождается увеличением количества лейкоцитов в среднем на 20%. Определенные изменения происходят при этом и в лейкоцитарной формуле:
Показатели лейкоцитов при беременности по триместрам можно проверить в калькуляторе.
Лейкоцитоз (увеличение количества лейкоцитов в периферической крови более 10 × 109/л называют лейкоцитозом) во время беременности является физиологическим ответом на стимуляцию кроветворения и не требует лечения. К концу беременности лейкоцитоз повышается до 12 × 109/л, а количество нейтрофилов достигает 70%. Сильная боль, еда, физические нагрузки, рвота могут вызвать физиологическое увеличение лейкоцитов (кратковременный лейкоцитоз) при отсутствии инфекции.
Лейкоцитоз во время беременности считается патологическим, если сопряжен с клиникой острого воспаления и нарастает в динамике.
Лейкоцитарная формула – это процентное соотношение разных видов лейкоцитов в мазке крови. Процентное содержание одних видов лейкоцитов уменьшается или увеличивается в организме за счет уменьшения или увеличения других видов лейкоцитов.
Существует пять видов лейкоцитов, каждый из которых выполняет определенную функцию:

 Базофилия (повышение количества базофилов в крови более 0,2 × 109/л) может развиваться в период беременности.
Базофилия (повышение количества базофилов в крови более 0,2 × 109/л) может развиваться в период беременности.Лейкоцитарная формула обычно интерпретируется в зависимости от общего количества лейкоцитов. Если оно отклоняется от нормы, то ориентирование на процентное соотношение клеток в лейкоцитарной формуле может приводить к ошибочным заключениям. В этих ситуациях оценка производится на основании абсолютного количества каждого вида клеток (109/л). Увеличение или уменьшение количества какой-либо популяции клеток обозначается как «нейтрофилез» и «нейтропения»; «лимфоцитоз» и «лимфопения»; «моноцитоз» и «моноцитопения»; «эозинофилия» и «эозинопения»; «базофилия» и «базопения».
Перевод материалов сайта UpTodate.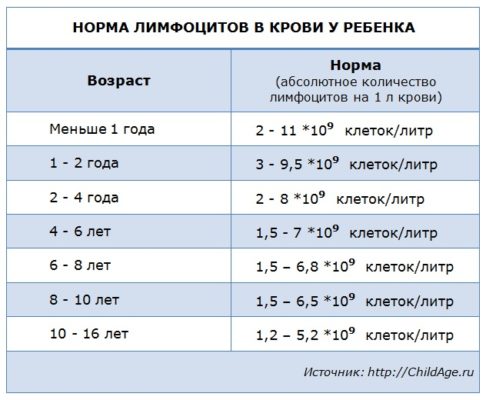 com
com
Нормально протекающая беременность характеризуется значительными изменениями почти во всех органах и системах для приспособления к требованиям фетоплацентарного комплекса, в том числе, во время беременности меняются показатели анализов крови.
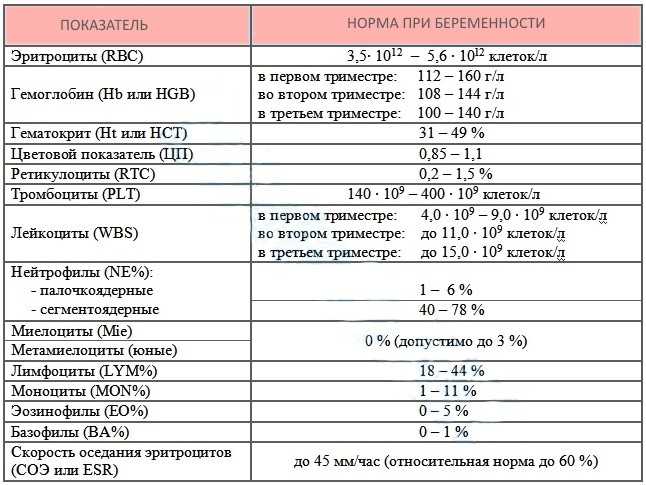
В данной статье описаны гематологические изменения, происходящие во время беременности, наиболее важными из которых являются:
Как сдать анализы крови и получить скидку 5%? Зайдите в интернет-магазин лабораторий ЦИР!
К 6-12 неделям беременности объем плазмы крови повышается примерно на 10-15 %. Самые быстрые темпы увеличения объема плазмы крови отмечаются в период с 30 по 34 недели беременности, после чего объем плазмы изменяется незначительно. В среднем объем плазмы крови увеличивается на 1100-1600 мл в триместр, и в результате объем плазмы за беременность увеличивается до 4700-5200 мл, что на 30 до 50% выше объема плазмы у небеременных женщин.
Самые быстрые темпы увеличения объема плазмы крови отмечаются в период с 30 по 34 недели беременности, после чего объем плазмы изменяется незначительно. В среднем объем плазмы крови увеличивается на 1100-1600 мл в триместр, и в результате объем плазмы за беременность увеличивается до 4700-5200 мл, что на 30 до 50% выше объема плазмы у небеременных женщин.
В течение беременности активность ренина плазмы крови имеет тенденцию повышаться, при этом уровень предсердного натрийуретического пептида несколько снижается. Это говорит о том, что увеличение объема плазмы вызвано недостаточностью сосудистой системы, к которой приводит системная вазодилатация (расширение сосудов во всем организме) и увеличение сосудистой емкости. Так как изначально увеличивается именно объем плазмы крови, то его воздействие на почечные и предсердные рецепторы приводит к противоположным воздействиям на гормональный фон (снижение активности ренина плазмы и увеличение натрийуретического пептида). Эта гипотеза также подтверждается наблюдением, что повышение потребления натрия не влияет на дальнейшее увеличение объема плазмы крови.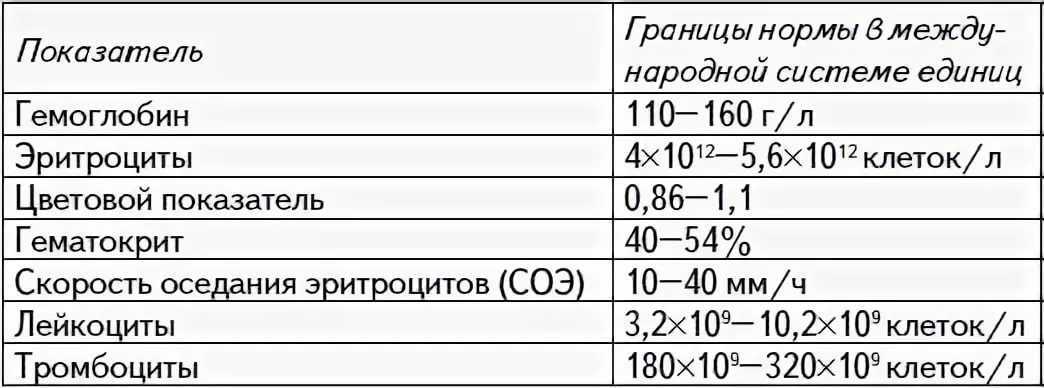
После родов объем плазмы сразу снижается, но вновь повышается через 2-5 дней, возможно из-за увеличения секреции альдостерона, происходящей в это время. Затем объем плазмы вновь постепенно снижается: через 3 недели после родов он все ещё повышен на 10-15% относительно нормального уровня для небеременных женщин, но обычно полностью приходит норме через 6 недель после родов.
Количество эритроцитов начинает увеличиваться на 8-10 неделе беременности и к концу беременности увеличивается на 20-30% (250-450 мл) относительно нормального уровня для небеременных, в особенности у женщин, принимавших препараты железа во время беременности. Среди беременных, не принимавших препараты железа, количество эритроцитов может увеличиваться только на 15-20%. Продолжительность жизни эритроцитов немного снижается в течение нормальной беременности.
Уровень эритропоэтина при нормальной беременности повышается на 50% и его изменение зависит от наличия осложнений беременности.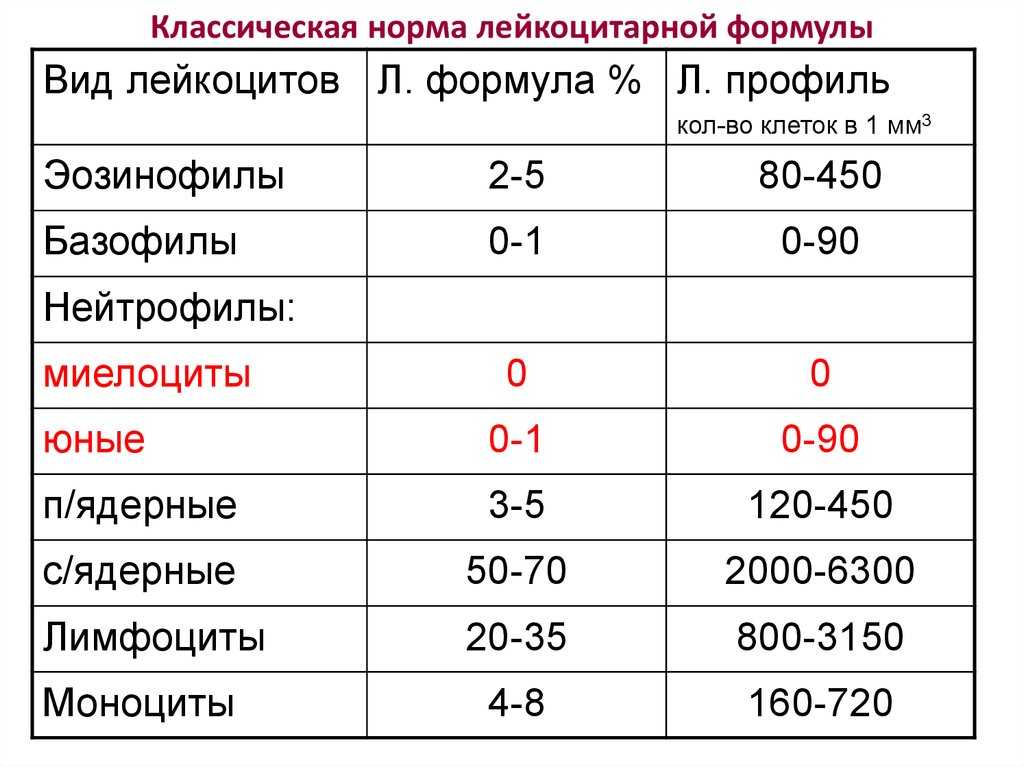 Повышение эритропоэтина в плазме приводит к увеличению количества эритроцитов, которые частично обеспечивают высокие метаболические требования в кислороде в течение беременности.
Повышение эритропоэтина в плазме приводит к увеличению количества эритроцитов, которые частично обеспечивают высокие метаболические требования в кислороде в течение беременности.
У женщин, не принимающих препараты железа, средний объем эритроцитов снижается во время беременности и в третьем триместре в среднем составляет 80-84 фл. Однако, у здоровых беременных и у беременных с умеренным дефицитом железа средний объем эритроцитов увеличивается примерно на 4 фл.
СОЭ при беременности увеличивается, что не имеет диагностического значения.
Значительное увеличение объема плазмы относительно увеличения количества гемоглобина и объема эритроцитов приводит к умеренному снижению уровня гемоглобина (физиологическая анемия или низкий гемоглобин у беременных), что наблюдается у здоровых беременных. Самая большая разница между темпами роста объема плазмы крови и количества эритроцитов в материнском кровотоке, формируется в течение конца второго, начале третьего триместра (снижение гемоглобина обычно происходит в 28-36 недель беременности).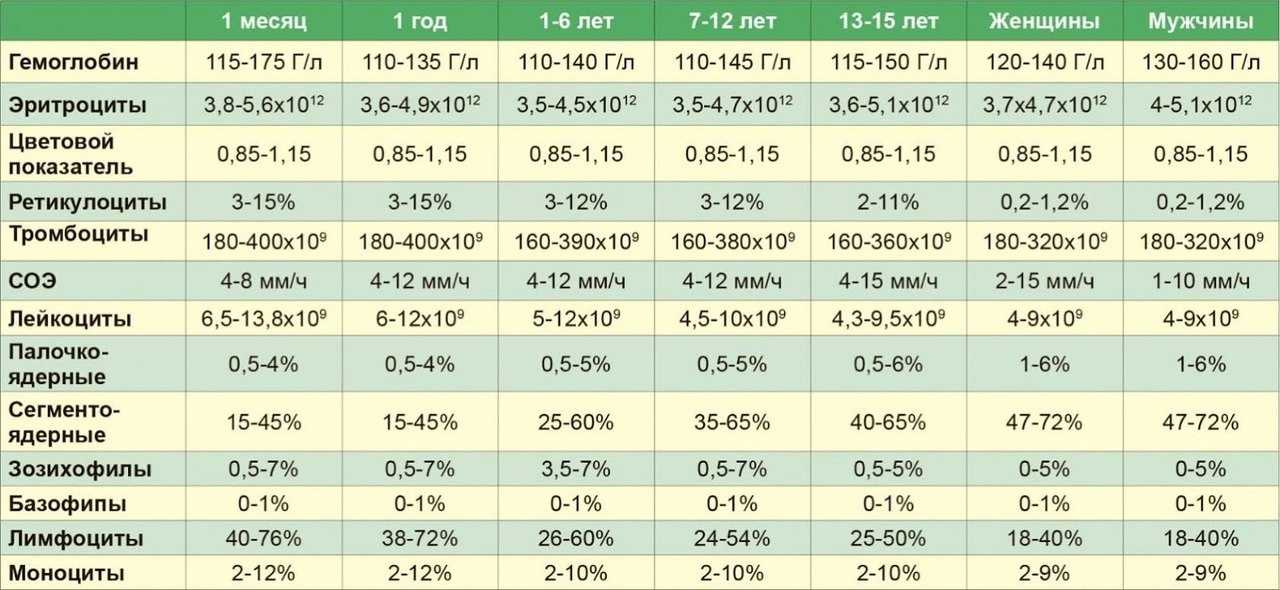 Концентрация гемоглобина повышается благодаря прекращению увеличения объема плазмы и продолжения повышения количества гемоглобина. Наоборот, отсутствие появления физиологической анемии является фактором риска мертворождения.
Концентрация гемоглобина повышается благодаря прекращению увеличения объема плазмы и продолжения повышения количества гемоглобина. Наоборот, отсутствие появления физиологической анемии является фактором риска мертворождения.
Установление четкого определения анемии у беременных женщин достаточно сложно, т.к. оно складывается из связанных с беременностью изменений в объеме плазмы крови и количества эритроцитов, физиологическими различиями в концентрации гемоглобина между женщинами и мужчинами и частотой использования препаратов железа при беременности.
 Очень тяжелая анемия определяется уровнем гемоглобина меньше 40 г/л и нуждается в неотложной медицинской помощи в связи с риском застойной сердечной недостаточности.
Очень тяжелая анемия определяется уровнем гемоглобина меньше 40 г/л и нуждается в неотложной медицинской помощи в связи с риском застойной сердечной недостаточности.Женщины со значением гемоглобина ниже этих уровней считаются анемичными и должны подвергаться стандартным анализам (общий анализ крови с оценкой мазка периферической крови, подсчет ретикулоцитов, сывороточное железо, ферритин, трансферрин). Если при обследовании отклонений не выявлено, то гемоглобин, сниженный до уровня 100 г/л можно считать физиологической анемией с большим разнообразием факторов, влияющих на нормальный уровень гемоглобина у конкретного человека.
Хроническая тяжелая анемия наиболее распространена у женщин в развивающихся странах. Снижение материнского гемоглобина ниже 60 г/л приводит к уменьшению объема амниотической жидкости, вазодилатации мозговых сосудов плода и изменение частоты сердечного ритма плода. Также повышается риск преждевременных родов, самопроизвольных выкидышей, рождения детей с низким весом и мертворождения.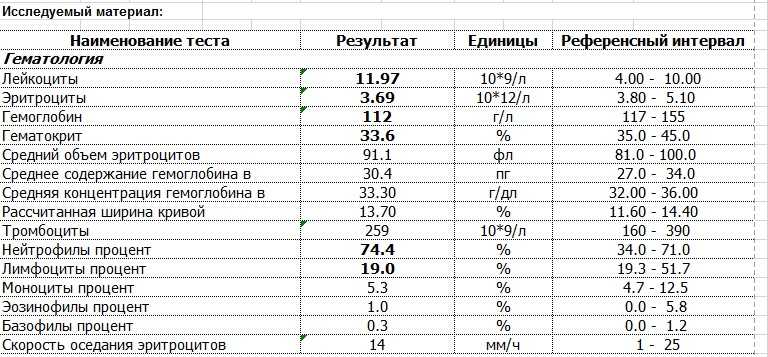 Кроме того, тяжелая анемия (гемоглобин меньше 70 г/л) повышает риск материнской смертности. Нет данных, что анемия повышает риск врожденных аномалий плода.
Кроме того, тяжелая анемия (гемоглобин меньше 70 г/л) повышает риск материнской смертности. Нет данных, что анемия повышает риск врожденных аномалий плода.
Тяжелая хроническая анемия обычно связана с недостаточным запасом железа (из-за недостаточного потребления с пищей или кишечных глистных инвазий), дефицитом фолатов (из-за недостаточного потребления и хронических гемолитических состояний, таких как малярия). Таким образом, предупреждение хронической анемии и улучшение исход беременности возможно при применении пищевых добавок и использовании мер контроля за инфекциями.
Проведение переливания крови и эритроцитарной массы (в тех местах, где доступно безопасное переливание крови) является разумным агрессивным лечением тяжелой формы анемии, особенно если есть признаки гипоксии плода.
Признаки физиологической анемии беременных исчезают через 6 недель после родов, когда объем плазмы возвращается к норме.
При одноплодной беременности потребность в железе составляет 1000 мг за беременность: примерно 300 мг для плода и плаценты и, примерно, 500 мг, если таковые имеются, для увеличения количества гемоглобина.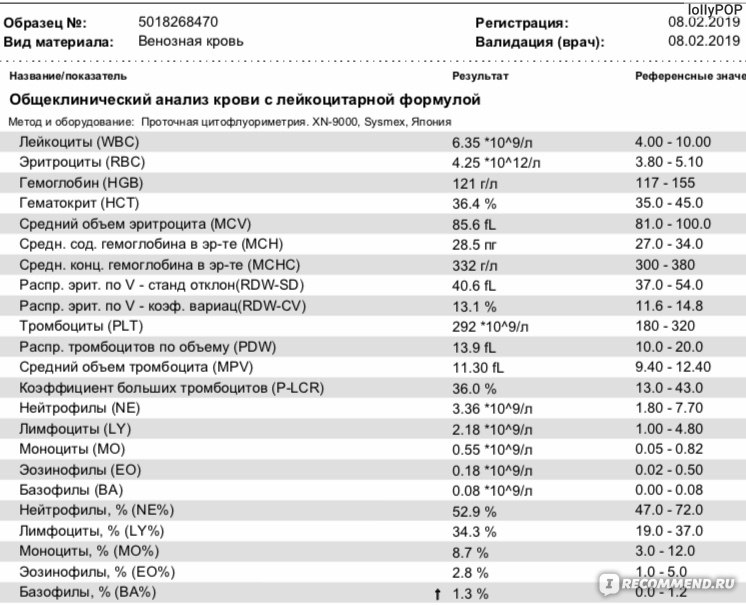 200 мг теряется через кишечник, мочу и кожу. Так как у большинства женщин нет адекватного запаса железа для обеспечения потребностей во время беременности, то железо обычно назначают в составе мультивитаминов, или как отдельный элемент. В целом, у женщин, принимающих препараты железа, концентрация гемоглобина выше на 1 г/дл, чем у женщин, не принимающих железо.
200 мг теряется через кишечник, мочу и кожу. Так как у большинства женщин нет адекватного запаса железа для обеспечения потребностей во время беременности, то железо обычно назначают в составе мультивитаминов, или как отдельный элемент. В целом, у женщин, принимающих препараты железа, концентрация гемоглобина выше на 1 г/дл, чем у женщин, не принимающих железо.
Ежедневная потребность в фолатах для небеременных женщин составляет 50-100 мкг. Повышение количества эритроцитов во время беременности приводит к увеличению потребностей в фолиевой кислоте, что обеспечивается увеличением дозы фолиевой кислоты до 400-800 мкг в сутки, для предотвращения дефектов нервной трубки у плода.
В большинстве случаев, количество тромбоцитов во время неосложненной беременности остается в пределах нормы для небеременных женщин, но так же у беременных женщин возможно и снижение количества тромбоцитов по сравнению со здоровыми небеременными женщинами. Количество тромбоцитов начинает расти сразу после родов и продолжает увеличиваться в течение 3-4 недель, пока не вернется к нормальным значениям.
Количество тромбоцитов начинает расти сразу после родов и продолжает увеличиваться в течение 3-4 недель, пока не вернется к нормальным значениям.
Наиболее важное в акушерстве изменение в физиологии тромбоцитов при беременности - это тромбоцитопения, которая может быть связана с осложнениями беременности (тяжелая преэклампсия, HELLP-синдром), медикаментозными расстройствами (иммунная тромбоцитопения) либо может являться гестационной тромбоцитопенией.
Гестационная или случайная тромбоцитопения протекает бессимптомно в третьем триместре беременности у пациенток без предшествующей тромбоцитопении. Она не ассоциирована с материнскими, плодными или неонатальными осложнениями и спонтанно разрешается после родов.
При беременности наблюдается лейкоцитоз, в основном связанный с повышением циркулирующих нейтрофилов. Количество нейтрофилов начинает расти на втором месяце беременности и стабилизируется во втором или третьем триместрах, в это время количество лейкоцитов увеличивается с 9*10^9 /л до 15*10^9/л. Количество лейкоцитов снижается до референсного интервала для небеременных женщин к шестому дню после родов.
Количество лейкоцитов снижается до референсного интервала для небеременных женщин к шестому дню после родов.
В периферической крови у беременных женщин может быть небольшое количество миелоцитов и метамиелоцитов. По данным некоторых исследований наблюдается увеличение количества юных форм нейтрофилов во время беременности. Тельца Доли (голубое окрашивание цитоплазматических включений в гранулоцитах) считаются нормой у беременных женщин.
У здоровых женщин при неосложненной беременности не происходит изменений абсолютного количества лимфоцитов и нет значительных изменений в относительном количестве Т- и В-лимфоцитов. Число моноцитов обычно не изменяется, число базофилов может немного снижаться, а число эозинофилов может несколько повышаться.
При нормальной беременности происходят следующие изменения уровней факторов свертывания крови, приводящие к физиологической гиперкоагуляции:
Конечный результат данных изменений - повышение тенденции к тромбообразованию, увеличение вероятности венозных тромбозов в течение беременности и, особенно, в послеродовый период. Наряду с сокращением миометрия и повышением уровня децидуального тканевого фактора, гиперкоагуляция защищает беременную от чрезмерного кровотечения во время родов и отделения плаценты.
АЧТВ остается в норме в течение беременности, но может немного снижаться. Протромбиновое время может укорачиваться. Время кровотечения не изменяется.
Сроки нормализации активности свертывания крови в послеродовый период могут варьировать в зависимости от факторов, но все должно вернуться в нормальные рамки через 6-8 недель после родов. Гемостазиограмму не нужно оценивать ранее, чем через 3 месяца после родов и после завершения лактации для исключения влияния факторов беременности.
Влияние факторов приобретенной либо наследственной тромбофилии на беременность является сферой для исследований.
Гематологические изменения, связанные с беременностью, возвращаются в нормальные рамки через 6-8 недель после родов. Скорость и характер нормализации изменений, связанных с беременностью, конкретных гематологических показателей описаны выше в разделе, посвященном каждому параметру.

ToRCH-инфекции и беременность
Что такое ToRCH-инфекции, чем опасны эти инфекции во время беременности, как и когда проводится обследование, как интерпретировать результаты. На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода.
Анализы при беременности в Лабораториях ЦИР
В нашей лаборатории Вы можете пройти полное обследование при наступлении беременности, сдать анализы на любом сроке, а в наших клиниках Вы можете заключить договор на ведение беременности.
Калькулятор ХГЧ при беременности онлайн
Калькулятор ХГЧ используется для расчета прироста ХГЧ (разница между двумя анализами, сданными в разное время).
Прирост ХГЧ важен для оценки развития беременности. В норме на ранних сроках беременности ХГЧ увеличивается примерно в 2 раза каждые двое суток. По мере увеличения уровня гормона скорость увеличения снижается.
Ложноположительный тест на беременность или почему ХГЧ положительный, а беременности нет?
В каких случаях может быть положительным тест на беременность?
Норма ХГЧ при беременности. Таблица значений ХГЧ по неделям. Повышенный ХГЧ. Низкий ХГЧ. ХГЧ при внематочной беременности. ХГЧ при ЭКО (ХГЧ после подсадки, ХГЧ на 14 дпп).
ХГЧ или бета-ХГЧ или общий ХГЧ – хорионический гонадотропин человека – гормон, образующийся во время беременности. ХГЧ образуется плацентой, которая питает зародыш после оплодотворения и имплантации (прикрепления к стенке матки).
Оценка рисков осложнений беременности с помощью пренатального скрининга
Данные пренатального скрининга позволяют оценить не только риски врожденной патологии, но и риск других осложнений беременности: внутриутробной смерти плода, позднего токсикоза, внутриутробной гипоксии и др.
Парвовирус B19 и парвовирусная инфекция: что нужно знать при планировании и наступлении беременности.
Что такое парвовирусная инфекция, как передается вирус, кто может заболеть, чем опасен вирус при беременности, какие анализы сдаются для диагностики.
Планирование беременности
Акушерство отличает от других специальностей то, что оно при физиологическом течении беременности и родов в принципе не является частью медицины (науки о лечении болезней), но является частью гигиены (науки о сохранении здоровья). Обследование при планировании беременности.
Пренатальный скрининг 1 и 2 триместров беременности ("двойной", "тройной" и "четверной" тесты)
Пренатальный скрининг - это исследования, проводимые беременным женщинам с целью выявления групп риска осложнений беременности.
Тестостерон при беременности. Андрогены: их образование и метаболизм при нормальной беременности. Гиперандрогения при беременности. "Мужские" гормоны при беременности.
При беременности уровень тестостерона и других андрогенов изменяется. Изменение этих уровней зависит в том числе и от пола плода.
Все статьи раздела
Indian J Hematol Blood Transfus. 2012 сен; 28(3): 144–146.
Опубликовано онлайн 2012 г. 15 июля. DOI: 10.1007/S12288-012-0175-6
, 1 , 1 , 1 , 1 и 2
Авторская информация. и Информация о лицензии Отказ от ответственности
Беременность — это состояние, характеризующееся многими физиологическими гематологическими изменениями, которые могут казаться патологическими в небеременном состоянии. В обзоре освещается большинство этих изменений, а также их научная основа, согласно современным знаниям, с особым упором на эритроциты и лейкоциты, тромбоциты и гемостатический профиль.
В обзоре освещается большинство этих изменений, а также их научная основа, согласно современным знаниям, с особым упором на эритроциты и лейкоциты, тромбоциты и гемостатический профиль.
Ключевые слова: Беременность, физиологические, гематологические изменения
На физиологические изменения во время беременности и послеродового периода в основном влияют изменения гормонального фона. Многие гематологические изменения, происходящие в эти периоды, также являются физиологическими и не представляют серьезного интереса для гематолога.
Во время беременности общий объем крови увеличивается примерно на 1,5 литра, в основном для удовлетворения потребностей нового сосудистого русла и компенсации кровопотери, возникающей при родах [1]. Из них около одного литра крови содержится в матке и материнских кровяных пространствах плаценты. Таким образом, увеличение объема крови более заметно при многоплодной беременности и железодефицитных состояниях. Увеличение объема плазмы происходит на 10–15 % на 6–12 неделе беременности [2, 3]. Во время беременности активность ренина плазмы имеет тенденцию к увеличению, а уровни предсердного натрийуретического пептида имеют тенденцию к снижению, хотя и незначительно. Это говорит о том, что в состоянии беременности увеличение объема плазмы является ответом на недостаточное наполнение сосудистой системы в результате системной вазодилатации и увеличения сосудистой емкости, а не на фактическое увеличение объема крови, которое вместо этого привело бы к противоположному гормональному профилю (т. плазменный ренин и повышенный уровень предсердного натрийуретического пептида) [4, 5].
Во время беременности активность ренина плазмы имеет тенденцию к увеличению, а уровни предсердного натрийуретического пептида имеют тенденцию к снижению, хотя и незначительно. Это говорит о том, что в состоянии беременности увеличение объема плазмы является ответом на недостаточное наполнение сосудистой системы в результате системной вазодилатации и увеличения сосудистой емкости, а не на фактическое увеличение объема крови, которое вместо этого привело бы к противоположному гормональному профилю (т. плазменный ренин и повышенный уровень предсердного натрийуретического пептида) [4, 5].
Масса эритроцитов (обусловленная увеличением выработки материнского эритропоэтина) также увеличивается, но относительно меньше, по сравнению с увеличением объема плазмы, в результате чего снижается концентрация гемоглобина. Таким образом, возникает дилюционная анемия. Падение гемоглобина обычно составляет 1–2 г/дл к концу второго триместра и стабилизируется после этого в третьем триместре, когда происходит снижение объема материнской плазмы (из-за повышения уровня предсердного натрийуретического пептида). У женщин, принимающих добавки железа, изменения гемоглобина менее выражены, поскольку они увеличивают массу эритроцитов более пропорциональным образом, чем те, кто не принимает добавки с гематином.
У женщин, принимающих добавки железа, изменения гемоглобина менее выражены, поскольку они увеличивают массу эритроцитов более пропорциональным образом, чем те, кто не принимает добавки с гематином.
Показатели эритроцитов мало изменяются при беременности. Однако наблюдается небольшое увеличение среднего эритроцитарного объема (MCV), в среднем на 4 fl у женщин с высоким содержанием железа, которое достигает максимума на 30–35 неделях беременности и не свидетельствует о каком-либо дефиците витаминов B12 и фолиевой кислоты. Повышенное производство эритроцитов для удовлетворения потребностей во время беременности разумно объясняет, почему существует повышенный MCV (из-за более высокой доли молодых эритроцитов, которые больше по размеру). Однако MCV существенно не меняется во время беременности, а концентрация гемоглобина <90,5 г/дл в сочетании со средним корпускулярным объемом <84 фл, вероятно, указывает на сопутствующий дефицит железа или какую-либо другую патологию [6].
После беременности объем плазмы уменьшается в результате диуреза, и объем крови возвращается к небеременным значениям. Соответственно повышается гемоглобин и гематокрит. Объем плазмы снова увеличивается через два-пять дней, возможно, из-за увеличения секреции альдостерона. Позже она снова снижается. Было задокументировано значительное повышение уровня гемоглобина между измерениями гемоглобина, проведенными через 6–8 недель после родов, и измерениями, проведенными через 4–6 месяцев после родов, что указывает на то, что для восстановления физиологического падения гемоглобина до ненормального требуется не менее 4–6 месяцев после беременности. значения беременных [7].
Соответственно повышается гемоглобин и гематокрит. Объем плазмы снова увеличивается через два-пять дней, возможно, из-за увеличения секреции альдостерона. Позже она снова снижается. Было задокументировано значительное повышение уровня гемоглобина между измерениями гемоглобина, проведенными через 6–8 недель после родов, и измерениями, проведенными через 4–6 месяцев после родов, что указывает на то, что для восстановления физиологического падения гемоглобина до ненормального требуется не менее 4–6 месяцев после беременности. значения беременных [7].
Количество лейкоцитов увеличивается во время беременности, при этом нижняя граница референтного диапазона обычно составляет 6000/мкл. Лейкоцитоз, возникающий во время беременности, обусловлен физиологическим стрессом, вызванным состоянием беременности [8]. Нейтрофилы являются основным типом лейкоцитов при дифференциальном подсчете [9, 10]. Вероятно, это связано с нарушением нейтрофильного апоптоза при беременности [9]. В цитоплазме нейтрофилов обнаруживаются токсические грануляции. Хемотаксис нейтрофилов и фагоцитарная активность угнетаются, особенно за счет ингибирующих факторов, присутствующих в сыворотке беременной женщины [11]. Имеются также данные об усилении окислительного метаболизма в нейтрофилах во время беременности. Незрелые формы в виде миелоцитов и метамиелоцитов могут обнаруживаться в мазке периферической крови здоровых женщин во время беременности и не имеют патологического значения [12]. Они просто указывают на адекватную реакцию костного мозга на усиление эритропоэза во время беременности.
Хемотаксис нейтрофилов и фагоцитарная активность угнетаются, особенно за счет ингибирующих факторов, присутствующих в сыворотке беременной женщины [11]. Имеются также данные об усилении окислительного метаболизма в нейтрофилах во время беременности. Незрелые формы в виде миелоцитов и метамиелоцитов могут обнаруживаться в мазке периферической крови здоровых женщин во время беременности и не имеют патологического значения [12]. Они просто указывают на адекватную реакцию костного мозга на усиление эритропоэза во время беременности.
Количество лимфоцитов снижается во время беременности в течение первого и второго триместров и увеличивается в течение третьего триместра. Во время беременности наблюдается абсолютный моноцитоз, особенно в первом триместре, но он снижается по мере увеличения срока беременности. Моноциты помогают предотвратить отторжение плодного аллотрансплантата за счет инфильтрации децидуальной ткани (7-20-я неделя гестации), возможно, посредством иммуносупрессии, опосредованной PGE2 [13]. Отношение моноцитов к лимфоцитам заметно увеличивается во время беременности. Однако количество эозинофилов и базофилов существенно не меняется во время беременности [14].
Отношение моноцитов к лимфоцитам заметно увеличивается во время беременности. Однако количество эозинофилов и базофилов существенно не меняется во время беременности [14].
Стресс родов сам по себе может привести к резкому лейкоцитозу. Документально подтверждено, что через несколько часов после родов у здоровых женщин количество лейкоцитов колеблется от 9000 до 25000/м3. К 4 неделям после родов типичные диапазоны лейкоцитов аналогичны таковым у здоровых небеременных женщин.
Крупные перекрестные исследования, проведенные во время беременности с участием здоровых женщин (в частности, за исключением женщин с артериальной гипертензией), показали, что количество тромбоцитов действительно снижается во время беременности, особенно в третьем триместре. Это называется «гестационная тромбоцитопения». Частично это связано с гемодилюцией и частично с повышенной активацией тромбоцитов и ускоренным клиренсом [15]. Гестационная тромбоцитопения не имеет осложнений, связанных с тромбоцитопенией, и у детей не бывает тяжелой тромбоцитопении (количество тромбоцитов ≤20 000/мкл). Поэтому было рекомендовано, чтобы нижний предел количества тромбоцитов на поздних сроках беременности считался равным 1,15 лейк/мл [1]. Ширина распределения тромбоцитов по объему значительно и постоянно увеличивается по мере продвижения беременности по причинам, указанным ранее. Таким образом, с увеличением срока беременности средний объем тромбоцитов становится нечувствительным показателем размера тромбоцитов.
Поэтому было рекомендовано, чтобы нижний предел количества тромбоцитов на поздних сроках беременности считался равным 1,15 лейк/мл [1]. Ширина распределения тромбоцитов по объему значительно и постоянно увеличивается по мере продвижения беременности по причинам, указанным ранее. Таким образом, с увеличением срока беременности средний объем тромбоцитов становится нечувствительным показателем размера тромбоцитов.
Количество тромбоцитов после родов увеличивается в ответ на повышенное потребление тромбоцитов в процессе родов и в качестве компенсации.
Беременность связана со значительными изменениями гемостатического профиля. Активность фибриногена и факторов свертывания крови VII, VIII, X, XII, фактора Виллебранда и ристоцетина заметно возрастает по мере развития беременности. Повышение уровня факторов свертывания связано с усилением синтеза белка, опосредованного повышением уровня эстрогена. В экспериментах in vitro было показано, что беременная плазма способна увеличивать образование тромбина [16]. Таким образом, беременность является протромботическим состоянием. Во время беременности аЧТВ обычно укорачивается до 4 с в третьем триместре, в основном из-за увеличения уровня фактора VIII под влиянием гормонов. Однако заметных изменений PT или TT не происходит [1].
Таким образом, беременность является протромботическим состоянием. Во время беременности аЧТВ обычно укорачивается до 4 с в третьем триместре, в основном из-за увеличения уровня фактора VIII под влиянием гормонов. Однако заметных изменений PT или TT не происходит [1].
Также наблюдаются изменения уровней и активности естественных антикоагулянтов. Уровни и активность протеина С не меняются и остаются в том же диапазоне, что и у небеременных женщин того же возраста. Уровни общего и свободного (т. е. биологически доступного) белка S постепенно снижаются по мере увеличения срока беременности. Уровни и активность антитромбина обычно стабильны на протяжении всей беременности, снижаются во время родов и снова повышаются вскоре после родов. Было обнаружено, что приобретенная резистентность к активированному протеину С (APC) возникает во время беременности, даже когда фактор V Лейдена и антифосфолипидные антитела отсутствуют. [18]. Это объясняется высокой активностью фактора VIII и фактора V и низким уровнем свободного белка S. Следовательно, коэффициент чувствительности APC не служит скрининговым тестом на фактор V Лейдена во время беременности.
Следовательно, коэффициент чувствительности APC не служит скрининговым тестом на фактор V Лейдена во время беременности.
Факторы свертывания остаются повышенными до 8–12 недель после родов, и анализы на них могут быть ложноотрицательными в течение этого периода.
Маркерами гемостатической активности, имеющими клиническое значение, являются тромбин-антитромбиновые комплексы (ТАТ) и фрагменты протромбина (F 1 + 2), которые отражают образование тромбина in vivo, а также тесты, демонстрирующие расщепление плазмином полимера фибрина с образованием фрагментов, а именно анализ продуктов деградации D-димера и фибрина (FDP). Уровни ТАТ увеличиваются во время беременности; на ранних сроках беременности верхний предел нормы аналогичен диапазону взрослых 2,63 г/л, тогда как в срок верхний предел нормы составляет 18,03 г/л. Уровни D-димера заметно повышаются во время беременности, при этом типичный референтный диапазон в десять раз выше на поздних сроках беременности, чем на ранних сроках беременности или в небеременном состоянии [1].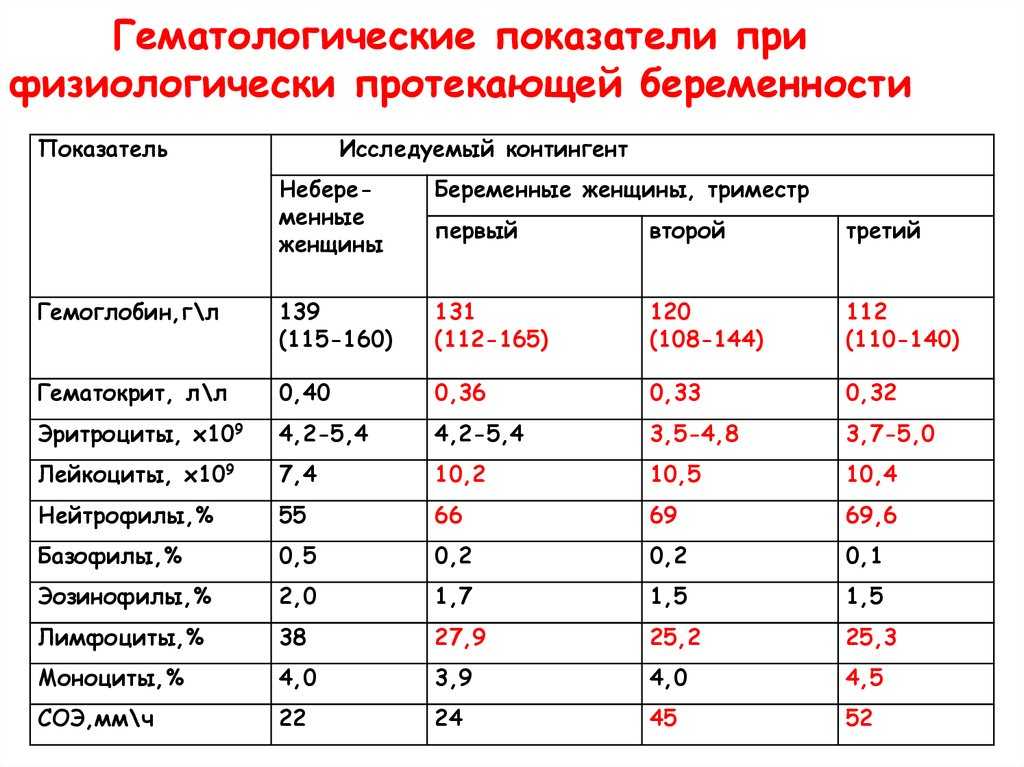 Увеличение D-димеров отражает общее увеличение общего количества фибрина во время беременности в результате повышенного образования тромбина, повышенного фибринолиза или их комбинации [17]. Это также объясняет, почему анализ D-димера не является надежным для прогнозирования возможности венозной тромбоэмболии у беременных [13].
Увеличение D-димеров отражает общее увеличение общего количества фибрина во время беременности в результате повышенного образования тромбина, повышенного фибринолиза или их комбинации [17]. Это также объясняет, почему анализ D-димера не является надежным для прогнозирования возможности венозной тромбоэмболии у беременных [13].
1. Рамзи Маргарет. Нормальные гематологические изменения во время беременности и послеродового периода. В: Паворд С., Хант Б., редакторы. Руководство по акушерской гематологии. Кембридж: Издательство Кембриджского университета; 2010. С. 1–11. [Google Scholar]
2. Бернштейн И.М., Зиглер В., Бэджер Г.Дж. Увеличение объема плазмы на ранних сроках беременности. J Obstet Gynecol. 2001;97:669. doi: 10.1016/S0029-7844(00)01222-9. [PubMed] [CrossRef] [Google Scholar]
3. Бьоркстен Б., Содерстром Т., Дамбер М.-Г., Шульц Б., Стигбранд Т. Функция полиморфноядерных лейкоцитов во время беременности. Сканд Дж. Иммунол. 1978;8(3):257–262. doi: 10.1111/j. 1365-3083.1978.tb00518.x. [PubMed] [CrossRef] [Google Scholar]
1365-3083.1978.tb00518.x. [PubMed] [CrossRef] [Google Scholar]
4. Ajzenberg N, Dreyfus M, Kaplan C, Yvart J, Weill B, Tchernia G. Повторное посещение тромбоцитопении, связанной с беременностью: оценка и последующее наблюдение 50 случаев. Кровь. 1998;92(12):4573–4580. [PubMed] [Google Scholar]
5. Баррига С., Родригес А.Б., Орега Э. Повышение фагоцитарной активности полиморфноядерных лейкоцитов во время беременности. Eur J Obstet Gynecol Reprod Biol. 1994;57(1):43–46. дои: 10.1016/0028-2243(94)-0. [PubMed] [CrossRef] [Google Scholar]
6. Crocker IP, Baker PN, Fletcher J. Функция нейтрофилов при беременности и ревматоидном артрите. Энн Реумат Дис. 2000; 59: 555–564. doi: 10.1136/ard.59.7.555. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
7. Taylor DJ, Lind T. Масса эритроцитов во время и после нормальной беременности. Br J Obstet Gynecol. 1979; 86: 364–370. doi: 10.1111/j.1471-0528.1979.tb10611.x. [PubMed] [CrossRef] [Google Scholar]
8. Флеминг А.Ф. Гематологические изменения при беременности. Клин Обстет Гинекол. 1975;2:269. [Google Scholar]
Флеминг А.Ф. Гематологические изменения при беременности. Клин Обстет Гинекол. 1975;2:269. [Google Scholar]
9. Gatti L, Tinconi PM, Guarneri D, Bertuijessi C, Ossola MW, Bosco P, Gianotti G. Параметры гемостаза и активация тромбоцитов с помощью проточной цитометрии при нормальной беременности: продольное исследование. Интернат J Clin Lab Res. 1994;24(4):217–219. doi: 10.1007/BF02592466. [PubMed] [CrossRef] [Google Scholar]
10. Konijnenberg A, Stokkers E, Post J. Обширная активация тромбоцитов при преэклампсии по сравнению с нормальной беременностью: повышенная экспрессия молекул клеточной адгезии. Am J Obstet Gynecol. 1997;176(2):461–469. doi: 10.1016/S0002-9378(97)70516-7. [PubMed] [CrossRef] [Google Scholar]
11. Джессика М., Бэджер Ф., Хсейх К.С., Троизи Р., Лагиу П., Полишман Н. Увеличение объема плазмы при беременности: последствия для биомаркеров в популяционных исследованиях. Эпидемиологические биомаркеры рака. 2007;16:1720. doi: 10.1158/1055-9965.EPI-07-0311.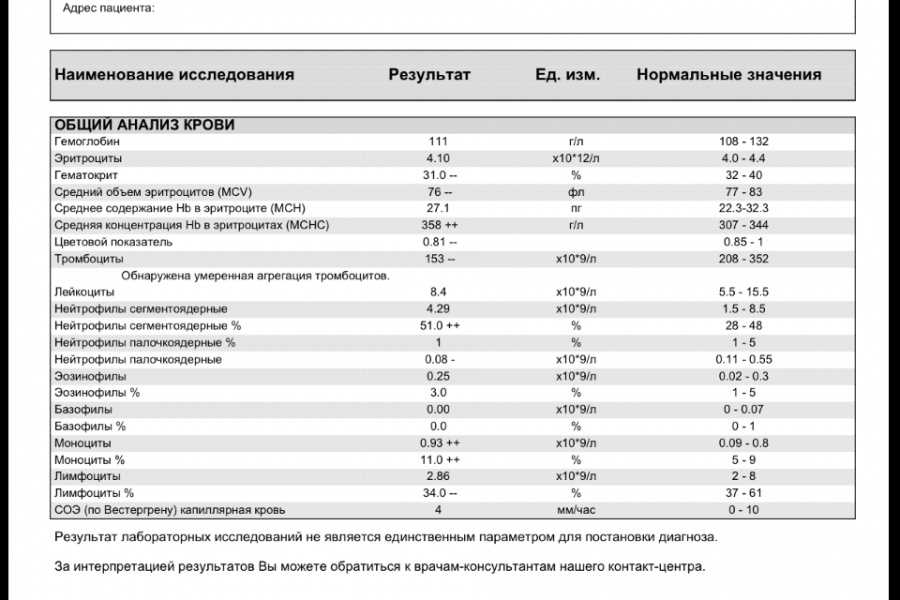 [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar]
12. Каралис Л., Надан С., Йемен Э.А. Активация тромбоцитов при артериальной гипертензии, вызванной беременностью. Рез. Тромб. 2005;116(5):377–383. doi: 10.1016/j.thromres.2005.01.009. [PubMed] [CrossRef] [Google Scholar]
13. Клайн А.Дж., Уильямс Г.В., Эрнандес-Нино Дж. Концентрация D-димера при нормальной беременности: необходимы новые диагностические пороги. Клин Хим. 2005;51(5):825–829. doi: 10.1373/clinchem.2004.044883. [PubMed] [CrossRef] [Google Scholar]
14. Edlestam G, Lowbeer C, Kral G, et al. Новые референтные значения для рутинных образцов крови и нейтрофильного липокалина человека во время беременности в третьем триместре. Scand J Clin Lab Inv. 2001; 61: 583–592. дои: 10.1080/003655101753267937. [PubMed] [CrossRef] [Google Scholar]
15. Shehlata N, Burrows RF, Kelton JG. Гестационная тромбоцитопения. Клин Обстет Гинекол. 1999;42:327–334. doi: 10.1097/00003081-199906000-00017. [PubMed] [CrossRef] [Google Scholar]
16. Boer K, Cate JW, Sturk A, Borm JJ, Treffers PE. Повышенное образование тромбина при нормальной и гипертонической беременности. Am J Obstet Gynecol. 1989;160(1):95–100. [PubMed] [Google Scholar]
Boer K, Cate JW, Sturk A, Borm JJ, Treffers PE. Повышенное образование тромбина при нормальной и гипертонической беременности. Am J Obstet Gynecol. 1989;160(1):95–100. [PubMed] [Google Scholar]
17. Эйхингер С. Тестирование D-димера при беременности. Патофизиол Гемост Тромб. 2004; 33: 327–329.. doi: 10.1159/000083822. [PubMed] [CrossRef] [Google Scholar]
18. Clark P, Brennard J, Conkie JA, et al. Чувствительность к активированному протеину С, протеин С, протеин S и коагуляция при нормальной беременности. Тромб Хемост. 1998; 79: 1166–1170. [PubMed] [Google Scholar]
Главная » Часто задаваемые вопросы о здоровье » Вреден ли высокий уровень лейкоцитов во время беременности?
Ответил: д-р Шириш Кумар | Гематолог,
ВОЗ,
Женева
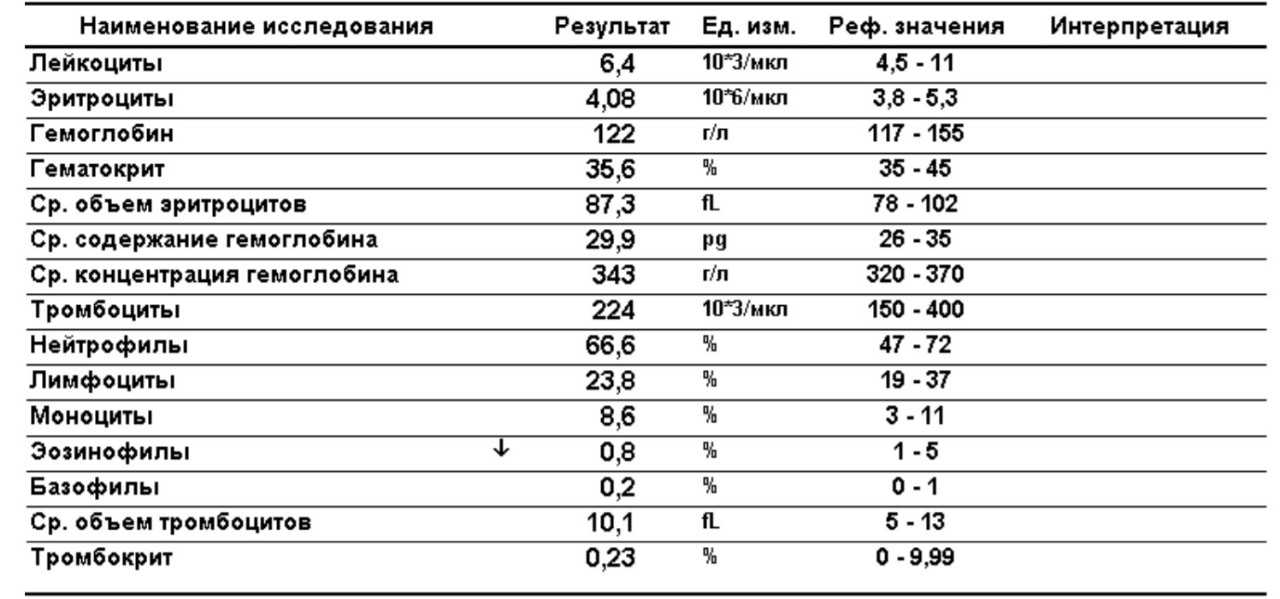
В: Мне 38 лет, я на седьмом месяце беременности. Мои лейкоцитов намного выше нормы в пределах 14,4 .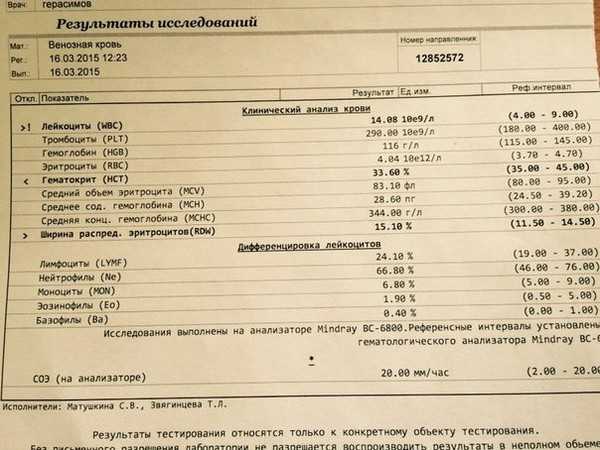 Стоит ли об этом беспокоиться? Не повлияет ли это на моего ребенка? Мои эритроциты и гемоглобин тоже немного понижены. Пожалуйста, порекомендуйте.
Стоит ли об этом беспокоиться? Не повлияет ли это на моего ребенка? Мои эритроциты и гемоглобин тоже немного понижены. Пожалуйста, порекомендуйте.
А:
Беременность приводит ко многим функциональным (физиологическим) и структурным (анатомическим) изменениям в организме. Они возникают из-за потребностей развивающегося ребенка, плаценты и матки, а также повышения уровня гормонов беременности, особенно прогестерона и эстрогена. Физиологический лейкоцитоз (увеличение количества лейкоцитов) относится к общему количеству лейкоцитов выше нормы без связи с каким-либо известным болезненным процессом. Документально подтверждено, что количество лейкоцитов в периферической крови значительно увеличивается во время беременности. Количество лейкоцитов может увеличиться до 15 000/мкл (или даже выше во время родов и после родов). Общая масса лейкоцитов также увеличивается, чтобы заполнить увеличенный объем крови. Причина увеличения лейкоцитов неизвестна, но, вероятно, это гормональный ответ.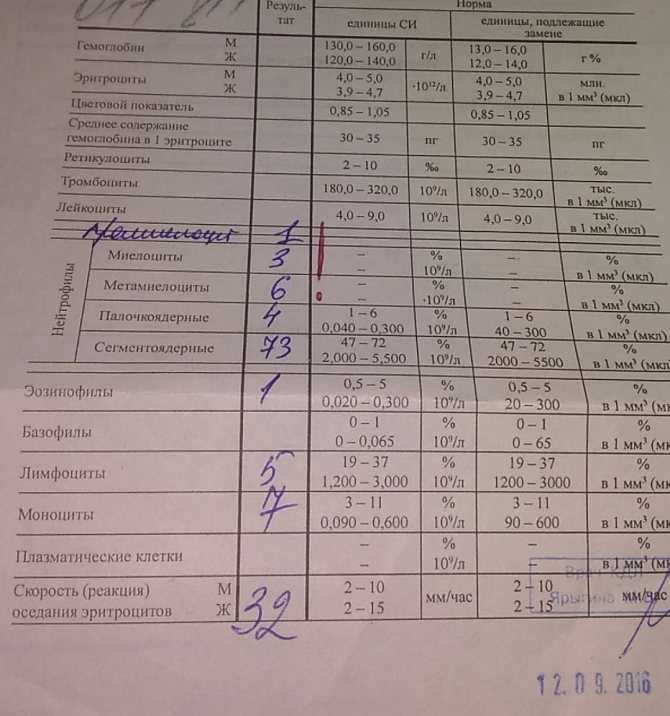 Если у вас нет лихорадки, боли в горле, проблем с мочеиспусканием или других симптомов, указывающих на инфекцию, эти показатели в норме. Анемия — это состояние, при котором количество эритроцитов (эритроцитов) или количество гемоглобина (Hb) ниже нормы для возраста и пола человека. Обычно его обнаруживают и определяют количественно путем измерения количества эритроцитов, концентрации гемоглобина (Hb) и гематокрита (Hct). Анемия предполагается у беременных с уровнем гемоглобина менее 11,5 г/дл. Наиболее частой причиной анемии у беременных является дефицит железа (~85% случаев) и фолиевой кислоты. Даже если женщина не страдает анемией во время беременности, у нее все равно может развиться анемия по мере развития беременности по нескольким причинам. Содержание жидкости в крови (объем крови) увеличивается до 50%, в то время как количество эритроцитов увеличивается только примерно на 20-30%, что приводит к гемодилюции, т.е. относительно меньшему количеству эритроцитов (& Hb), присутствующих в увеличенном объеме крови.
Если у вас нет лихорадки, боли в горле, проблем с мочеиспусканием или других симптомов, указывающих на инфекцию, эти показатели в норме. Анемия — это состояние, при котором количество эритроцитов (эритроцитов) или количество гемоглобина (Hb) ниже нормы для возраста и пола человека. Обычно его обнаруживают и определяют количественно путем измерения количества эритроцитов, концентрации гемоглобина (Hb) и гематокрита (Hct). Анемия предполагается у беременных с уровнем гемоглобина менее 11,5 г/дл. Наиболее частой причиной анемии у беременных является дефицит железа (~85% случаев) и фолиевой кислоты. Даже если женщина не страдает анемией во время беременности, у нее все равно может развиться анемия по мере развития беременности по нескольким причинам. Содержание жидкости в крови (объем крови) увеличивается до 50%, в то время как количество эритроцитов увеличивается только примерно на 20-30%, что приводит к гемодилюции, т.е. относительно меньшему количеству эритроцитов (& Hb), присутствующих в увеличенном объеме крови. Это увеличение объема крови помогает в обмене дыхательных газов, питательных веществ и других метаболических веществ между ребенком и матерью, увеличивает перфузию матки и почек, а также компенсирует кровопотерю, которая произойдет во время родов. Величина увеличения объема крови варьируется в зависимости от размера женщины, количества беременностей, которые у нее были, числа рожденных ею младенцев и наличия одного или нескольких плодов. Существует также повышенная потребность развивающегося ребенка, что истощает запасы железа у матери. Существуют определенные факторы риска развития анемии у женщин, в том числе: плохое питание, недостаточный интервал между беременностями, постоянная тошнота или рвота на ранних сроках беременности и беременность двойней. Потеря железа (элементарного) с каждой нормальной менструацией составляет около 12-15 мг. Нормальная диета должна включать 1,5-2 мг элементарного железа в день, чтобы компенсировать только менструальные потери. Во время беременности матери требуется дополнительно 500 мг железа (для увеличения массы ее эритроцитов), а еще 500 мг необходимы ребенку и плацентарным тканям.
Это увеличение объема крови помогает в обмене дыхательных газов, питательных веществ и других метаболических веществ между ребенком и матерью, увеличивает перфузию матки и почек, а также компенсирует кровопотерю, которая произойдет во время родов. Величина увеличения объема крови варьируется в зависимости от размера женщины, количества беременностей, которые у нее были, числа рожденных ею младенцев и наличия одного или нескольких плодов. Существует также повышенная потребность развивающегося ребенка, что истощает запасы железа у матери. Существуют определенные факторы риска развития анемии у женщин, в том числе: плохое питание, недостаточный интервал между беременностями, постоянная тошнота или рвота на ранних сроках беременности и беременность двойней. Потеря железа (элементарного) с каждой нормальной менструацией составляет около 12-15 мг. Нормальная диета должна включать 1,5-2 мг элементарного железа в день, чтобы компенсировать только менструальные потери. Во время беременности матери требуется дополнительно 500 мг железа (для увеличения массы ее эритроцитов), а еще 500 мг необходимы ребенку и плацентарным тканям.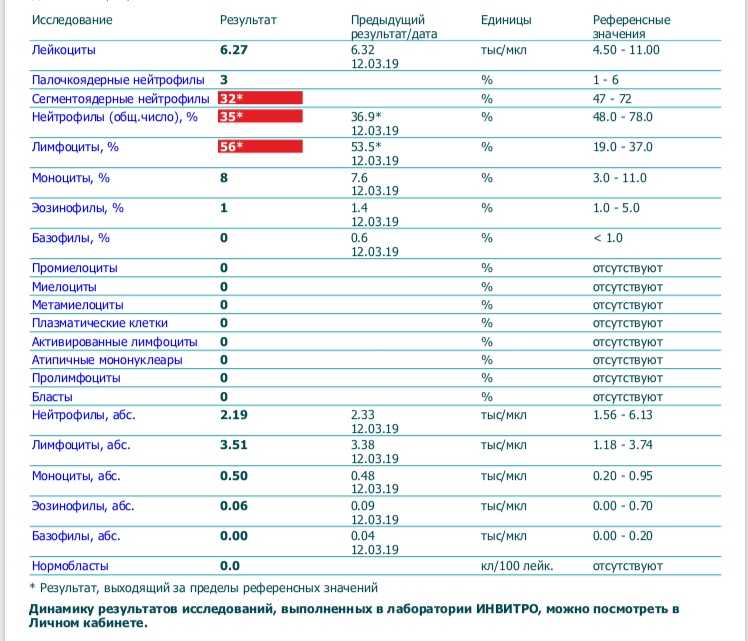 Таким образом, в среднем дополнительно 3 мг элементарного железа в день необходимо усваивать из пищевых источников. Количество железа, поглощаемого организмом, составляет всего 10% от общего количества потребляемого, поэтому для удовлетворения потребности необходимо потреблять 30 мг в день. Развивающийся ребенок нуждается в железе, фолиевой кислоте и витамине B12 от матери для своего роста. Таким образом, женщинам необходимо дополнительно принимать железо и фолиевую кислоту, чтобы удовлетворить потребности ребенка, и, следовательно, дефицит железа очень распространен. Если в рацион не добавлять железо, может развиться железодефицитная анемия. Потребность матери может достигать 5-6 мг/день во второй половине беременности. Если железо недоступно, ребенок использует железо из запасов матери. Таким образом, производство фетального гемоглобина обычно адекватно, даже если у матери тяжелый дефицит железа.
Таким образом, в среднем дополнительно 3 мг элементарного железа в день необходимо усваивать из пищевых источников. Количество железа, поглощаемого организмом, составляет всего 10% от общего количества потребляемого, поэтому для удовлетворения потребности необходимо потреблять 30 мг в день. Развивающийся ребенок нуждается в железе, фолиевой кислоте и витамине B12 от матери для своего роста. Таким образом, женщинам необходимо дополнительно принимать железо и фолиевую кислоту, чтобы удовлетворить потребности ребенка, и, следовательно, дефицит железа очень распространен. Если в рацион не добавлять железо, может развиться железодефицитная анемия. Потребность матери может достигать 5-6 мг/день во второй половине беременности. Если железо недоступно, ребенок использует железо из запасов матери. Таким образом, производство фетального гемоглобина обычно адекватно, даже если у матери тяжелый дефицит железа.
Лейкоциты: каков нормальный диапазон?
Этот дефицит железа у матери может вызвать преждевременные роды и поздний самопроизвольный аборт. Дефицит фолиевой кислоты и витамина B12 также может наблюдаться у людей, придерживающихся чисто вегетарианской диеты. У матери с дефицитом железа могут быть преждевременные роды, задержка внутриутробного развития (плохое развитие ребенка), тяжелая анемия из-за нормальной кровопотери во время родов и повышенная восприимчивость к инфекциям. Вероятность послеродового переливания крови может быть снижена, если женщина вступает в роды с более высоким уровнем гемоглобина. Пожалуйста, принимайте таблетки железа и фолиевой кислоты в соответствии с рекомендациями врача до тех пор, пока вы не продолжите кормить ребенка грудью.
Дефицит фолиевой кислоты и витамина B12 также может наблюдаться у людей, придерживающихся чисто вегетарианской диеты. У матери с дефицитом железа могут быть преждевременные роды, задержка внутриутробного развития (плохое развитие ребенка), тяжелая анемия из-за нормальной кровопотери во время родов и повышенная восприимчивость к инфекциям. Вероятность послеродового переливания крови может быть снижена, если женщина вступает в роды с более высоким уровнем гемоглобина. Пожалуйста, принимайте таблетки железа и фолиевой кислоты в соответствии с рекомендациями врача до тех пор, пока вы не продолжите кормить ребенка грудью.
Я бесплоден или у меня проблемы со спермой?
Я хочу иметь ребенка, но у меня проблемы со спермой.