2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
2020-12-17
Гемоглобин – это белок, который образуется в эритроцитах. В его составе очень много железа, необходимого организму для обеспечения правильного обмена веществ. Гемоглобин осуществляет перенос кислорода во все клетки тканей организма, забирая у них углекислый газ и направляя его в легкие человека.
Диагностические и лечебные процедуры проводятся врачами направления "Терапия"
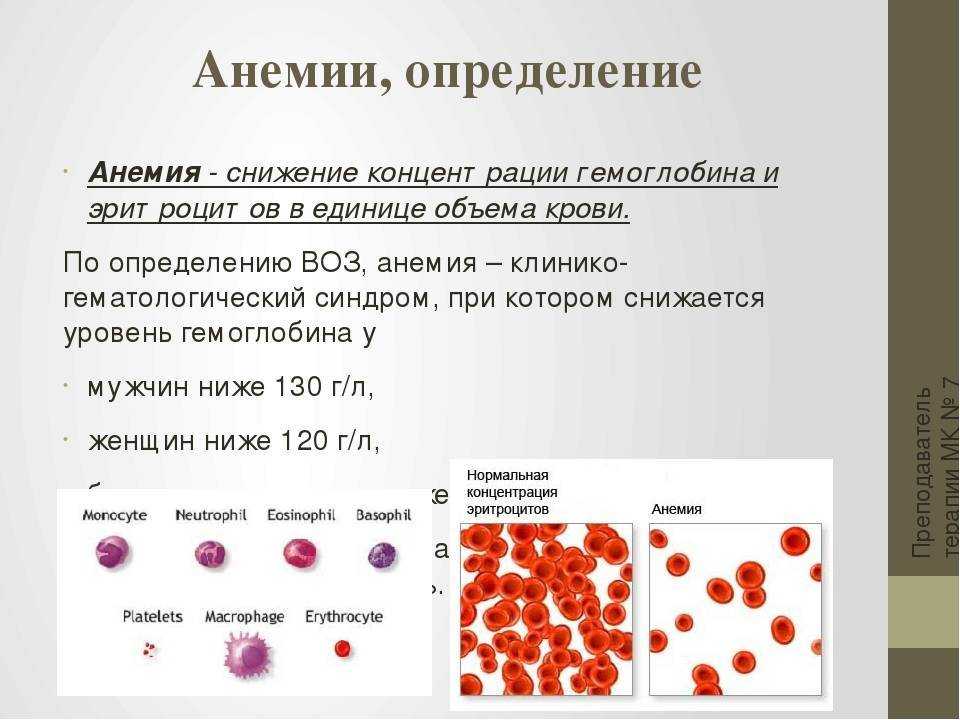
Существуют нормативные показатели содержания гемоглобина в крови человека:
Если уровень гемоглобина в крови ниже этих норм, значит, в организме человека недостаток железа. Соответственно, могут начать развиваться такие болезни и состояния, как анемия, миокардиодистрофия, низкое артериальное давление.
Заметить низкий уровень гемоглобина в крови человека несложно. Обычно это проявляется следующими симптомами:
Если уровень гемоглобина снижен незначительно, то чаще всего явно выраженных симптомов в организме не наблюдается. Для выявления данного заболевания рекомендуется регулярно сдавать анализы крови и посещать гематолога.
Если симптомы пониженного содержания гемоглобина проявились и не проходят при улучшении питания, то в срочном порядке необходимо записаться на консультацию к узкому специалисту и пройти обследование.
Уровень гемоглобина в организме может быть снижен из-за развития некоторых заболеваний или патологических состояний:
Если в организме длительное время наблюдается сниженный уровень гемоглобина, то это может сказаться не только на общем самочувствии человека. Такое состояние спровоцирует общий сбой в работе всех органов, а также проявление разнообразных заболеваний.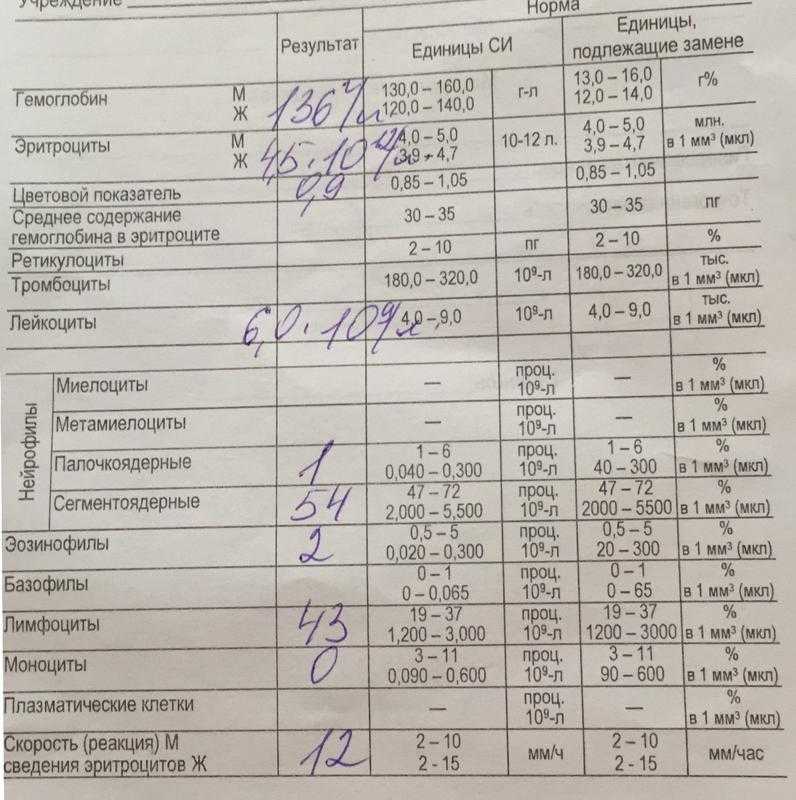 Если организм испытывает недостаток кислорода, возникают патологические изменения:
Если организм испытывает недостаток кислорода, возникают патологические изменения:
После диагностики и определения низкого уровня гемоглобина в крови человека начинается лечение данного заболевания, направленное в первую очередь на ликвидацию причин его возникновения. А так как их довольно много, то и лечение будет в каждом конкретном случае разным:
А так как их довольно много, то и лечение будет в каждом конкретном случае разным:
 Чаще всего ее применяют при больших кровопотерях.
Чаще всего ее применяют при больших кровопотерях.Любая терапия или комплексное лечение проводятся исключительно под наблюдением высококвалифицированных врачей-гематологов. Регулярно сдаются анализы крови, по которым оценивается динамика улучшений.
Чтобы предупредить снижение уровня гемоглобина в крови, необходимо соблюдать некоторые правила:
Соблюдение этих мер позволит всегда держать уровень гемоглобина на нормальном уровне и не допустит возникновения анемии или прочих заболеваний.
Гематологи профессионально и эффективно помогут избавиться от данного заболевания или назначат меры по снижению вероятности его возникновения в каждом индивидуальном случае.
Диагностика рака молочной железы
Наилучшим способом предупредить онкологические опухоли молочных желез является ранняя диагностика, в том числе и самообследование.
Мифы и факты о варикозе
Мифы и факты о варикозе. Варикозное расширение вен – это заболевание, сопровождающееся истончением венозной стенки, увеличением просвета вен и образованием аневризмоподобных узловатых расширений.
Кровь в кале
Кровь в кале – характерный симптом разных заболеваний желудка и кишечника, который может появляться как постоянно, так и периодически. Кровь может быть в виде прожилок, окрашивать кал полностью или лежать на его поверхности.
или
+7 495 223 30 88
НОВОСТНАЯ РАССЫЛКА
Подписаться на новости
Следите за нашими новостями и спецпредложениями
Нажимая на кнопку «Подписаться», Вы соглашаетесь на обработку персональных данных.
Спасибо!Ваша заявка принята.
Согласие на обработку персональных данных
Спасибо!Ваша заявка принята.
Лечил запущенный геморрой у Нековаля Валерия Михайловича в 2019 г. Дотянул до постоянных кровотечений. Врача посоветовали знакомые. Записался на прием, провели предварительные обследования и через 2 недели я уже в больнице. Все очень быстро. Когда лежал в больнице - был удивлен и восхищен его работоспособностью (видишь доктора и в семь утра и в десять вечера). Прошло уже 3 года после операции. Огромное спасибо ему и всей команде.
Николай
Елена Анатольевна очень внимательно относится к подготовке пациента перед операцией. Не забывает посетить в реанимации и интересуется самочувствием пациента в палате. Расскажет все нюансы подготовки и послеоперационного периода. Большое спасибо за профессионализм.
Не забывает посетить в реанимации и интересуется самочувствием пациента в палате. Расскажет все нюансы подготовки и послеоперационного периода. Большое спасибо за профессионализм.
Михаил
Виктор Сергеевич был моим лечащим врачем. Все четко и по делу на каждом этапе (предоперационный период, операция, послеоперационный период). Профессионал своего дела. Наставник будущих врачей.
Михаил
Ирина Эдуардовна провела со мной все подготовительные процедуры перед операцией. Профессиональный, внимательный и чуткий врач.
Профессиональный, внимательный и чуткий врач.
Михаил
Попала в клинику с 3 стадией геморроя, когда без операции уже не обойтись. Готовилась морально к послеоперационному кошмару, начитавшись отзывов в интернете, какие боли у людей, в том числе при походе в туалет. Но мне исключительно повезло, оперировала прекрасный врач Медкова Юлия Сергеевна вместе с ординатором Русланом Алиевичем, также был замечательный анестезиолог Павленко Александр Сергеевич, меня колотило от страха в операционной, он ввел какой-то препарат для успокоения и сделал очень грамотно саму анестезию, была комбинация спинальной и общего наркоза, после чего я очень быстро и без проблем отошла. Была выполнена открытая и закрытая геморроидэктомия, удалили 3 довольно больших узла. Мои страхи оказались напрасными, я выполняла все рекомендации лечащего врача, поэтому процесс восстановления и заживления прошел очень гладко. Юлия Сергеевна очень внимательный и позитивный врач, все доходчиво объясняет, подбадривает, это не так часто встречается в медицине. Сама клиника тоже очень понравилась, и условия, и персонал, я выбирала из списка клиник по ДМС и не ошиблась. Однозначно рекомендую.
Была выполнена открытая и закрытая геморроидэктомия, удалили 3 довольно больших узла. Мои страхи оказались напрасными, я выполняла все рекомендации лечащего врача, поэтому процесс восстановления и заживления прошел очень гладко. Юлия Сергеевна очень внимательный и позитивный врач, все доходчиво объясняет, подбадривает, это не так часто встречается в медицине. Сама клиника тоже очень понравилась, и условия, и персонал, я выбирала из списка клиник по ДМС и не ошиблась. Однозначно рекомендую.
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Medical News Today показывает только бренды и продукты, которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте. Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.
Гемоглобин представляет собой белок, содержащийся в красных кровяных тельцах. Эти клетки отвечают за перенос кислорода по телу.
В дополнение к транспортировке кислорода гемоглобин переносит углекислый газ из клеток в легкие. Затем углекислый газ выделяется при выдохе человека. Низкий гемоглобин может затруднить выполнение организмом этих функций.
Из этой статьи вы узнаете, как естественным образом повысить уровень гемоглобина. Мы также рассмотрим методы тестирования и то, что показывают результаты.
Человек может повысить уровень гемоглобина в домашних условиях:
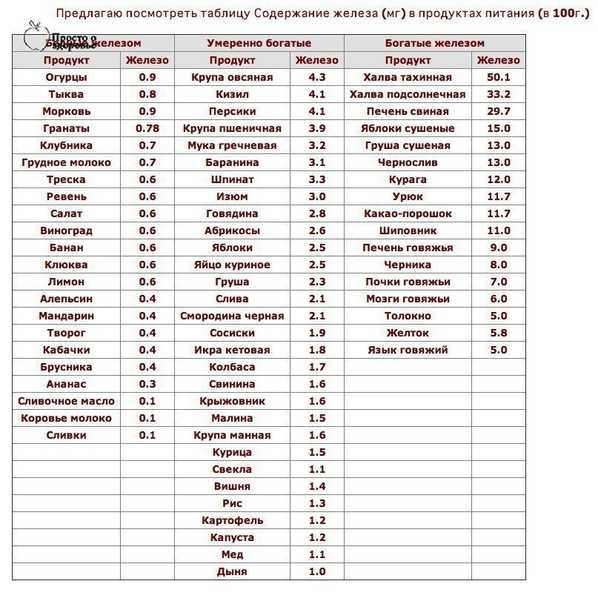
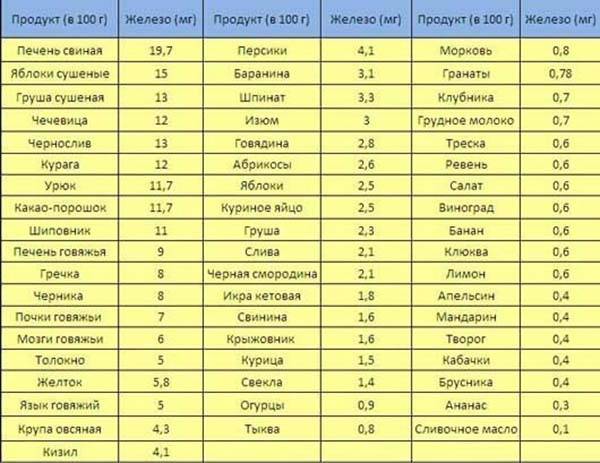
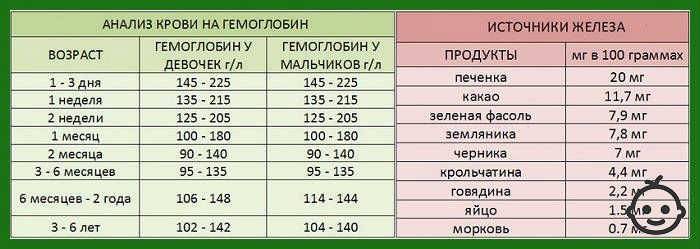
Человеку с пониженным уровнем гемоглобина может быть полезно есть больше продуктов, богатых железом. Железо способствует выработке гемоглобина, который также помогает формировать больше эритроцитов.
Продукты, богатые железом, включают:
 Увеличение потребления фолиевой кислоты
Увеличение потребления фолиевой кислоты Фолат – это разновидность витамина В, играющая важную роль в производстве гемоглобина. Организм использует фолиевую кислоту для производства гема, компонента гемоглобина, который помогает переносить кислород.
Если человек не получает достаточного количества фолиевой кислоты, его эритроциты не смогут созревать, что может привести к фолиево-дефицитной анемии и низкому уровню гемоглобина.
Хорошие источники фолиевой кислоты включают:
Фолальные добавки для покупки. Для покупки онлайн.
Потребление железа в пищевых продуктах или добавках важно, но человек также должен помогать своему организму усваивать это железо.
Продукты, богатые витамином С, такие как цитрусовые, клубника и листовые зеленые овощи, могут увеличить количество поглощаемого железа. Также может помочь прием добавок с витамином С.
Также может помочь прием добавок с витамином С.
Витамин А и бета-каротин помогают организму усваивать и использовать железо.
Продукты, богатые витамином А, включают:
:
Хотя добавки с витамином А могут помочь организму перерабатывать железо, этот витамин опасен, если потребляется слишком много.
Избыток витамина А может привести к состоянию, известному как гипервитаминоз А. Это может вызвать такие симптомы, как боль в костях и суставах, сильные головные боли и повышенное внутримозговое давление.
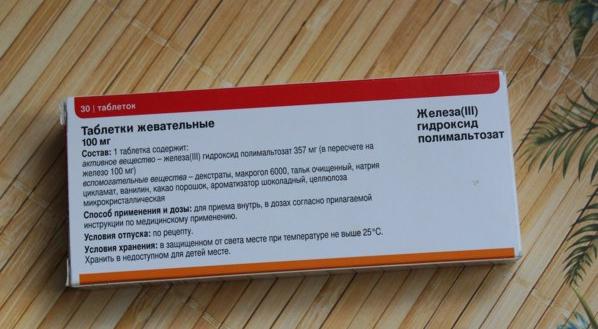
Врач может посоветовать человеку с крайне низким уровнем гемоглобина принимать препараты железа. Дозировка будет зависеть от уровня человека.
Важно помнить, что слишком много железа может быть опасным. Это может вызвать гемохроматоз, который может привести к заболеванию печени и побочным эффектам, таким как запор, тошнота и рвота.
Это может вызвать гемохроматоз, который может привести к заболеванию печени и побочным эффектам, таким как запор, тошнота и рвота.
Добавки вызывают постепенное повышение уровня железа в течение нескольких недель. Врач может порекомендовать принимать добавки в течение нескольких месяцев, чтобы увеличить запасы железа в организме.
Железосодержащие добавки можно приобрести в Интернете.
Врач проверит низкий гемоглобин с помощью анализа крови.
Низкий гемоглобин диагностируется, когда у мужчины менее 13,5 граммов на децилитр (г/дл) гемоглобина в крови или у женщины менее 12 г/дл.
Низкий уровень гемоглобина может быть у человека по разным причинам, в том числе:
гемоглобина без какой-либо основной причины. Некоторые могут даже иметь низкий гемоглобин и не испытывать никаких симптомов или признаков.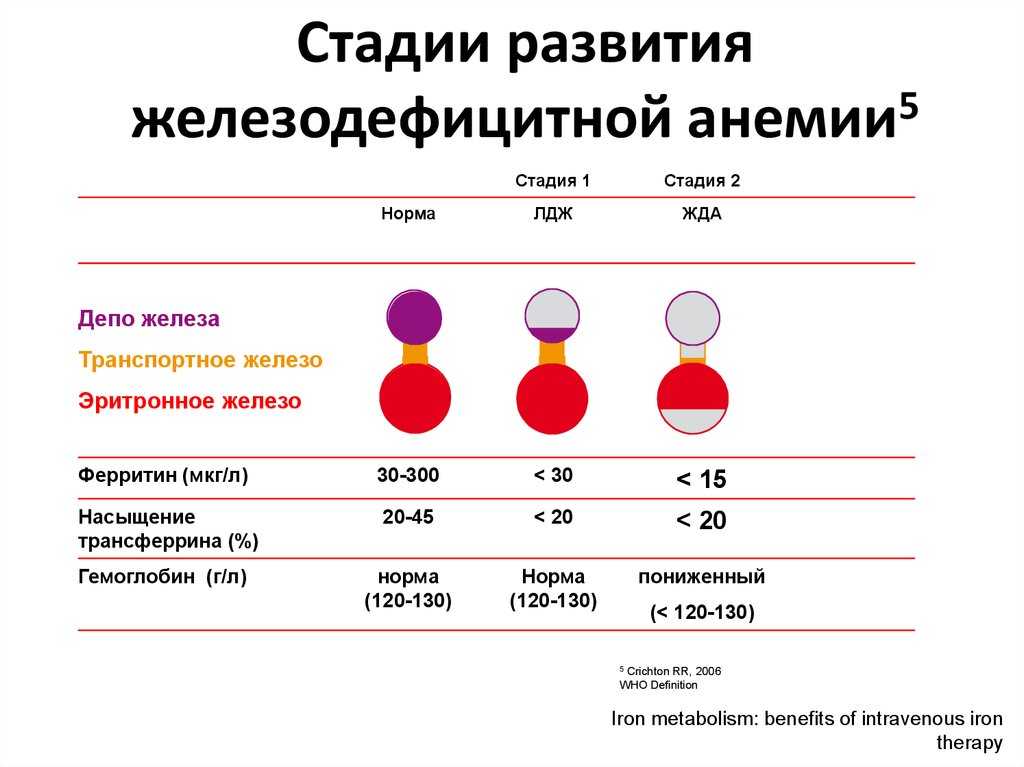
Под руководством врача человек может повысить уровень гемоглобина до нормального уровня. Нормальные диапазоны:
Соответствующие уровни гемоглобина для детей варьируются в зависимости от возраста. Любой, кто обеспокоен уровнем гемоглобина у ребенка, должен поговорить с врачом.
Людям с очень низким уровнем гемоглобина может потребоваться дополнительное лечение, если прием добавок и изменение диеты не дают достаточных результатов.
Симптомы чрезвычайно низких уровней гемоглобина включают:
Низкий уровень гемоглобина также может быть вызван:
Многие люди могут повысить уровень гемоглобина с помощью диетических изменений и пищевых добавок.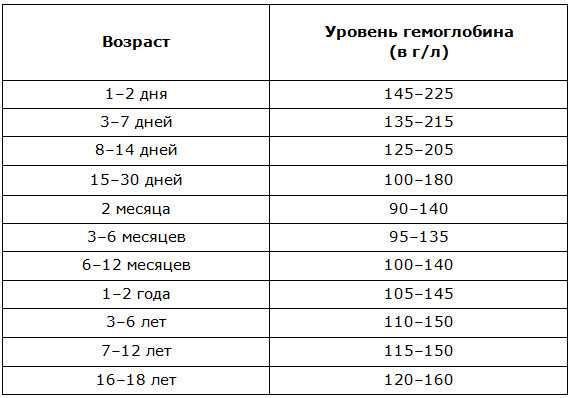 Поговорите с врачом, чтобы определить правильную дозировку добавки.
Поговорите с врачом, чтобы определить правильную дозировку добавки.
Если уровень гемоглобина остается низким, человеку может потребоваться дальнейшее лечение, например, переливание крови.
В зависимости от причины низкого гемоглобина и предпринятого лечения может пройти до года, прежде чем уровень достигнет здорового уровня.
Прочитайте эту статью на испанском языке.
Миелодиспластические синдромы (также называемые миелодисплазией) — это группа раковых заболеваний, которые препятствуют созреванию стволовых клеток крови в здоровые клетки крови. Миелодиспластические синдромы могут вызывать серьезные состояния, такие как анемия, частые инфекции и кровотечения, которые не останавливаются. У некоторых людей с МДС может развиться острый миелоидный лейкоз. Если у вас есть МДС, ваши медицинские работники сосредоточат внимание на замедлении его прогрессирования, облегчении ваших симптомов и лечении состояний, связанных с МДС.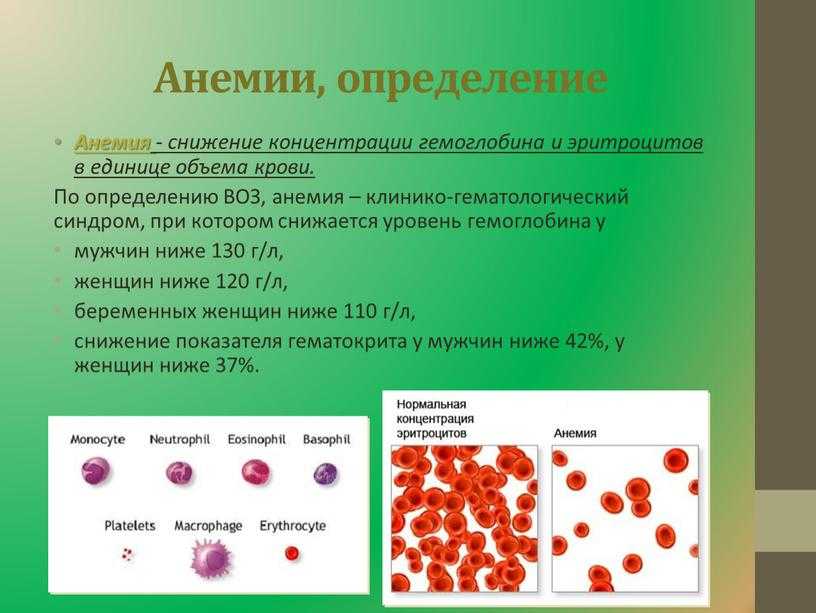
МДС развивается, когда что-то идет не так с выработкой клеток крови. Клетки крови производятся в вашем костном мозге, который представляет собой мягкий губчатый материал в центре ваших костей. Ваш костный мозг управляет производством клеток крови, питая стволовые клетки крови и перемещая зрелые клетки крови в ваше тело.
Миелодиспластические синдромы возникают, когда ваши стволовые клетки крови не созревают в здоровые клетки крови. Вместо этого эти стволовые клетки в конечном итоге умирают в вашем костном мозге или вскоре после того, как они попадают в ваш кровоток. В некотором смысле, ваш костный мозг подобен владельцу магазина, которому нужно держать скоропортящиеся товары в движении, чтобы они могли продавать новые товары. Когда этого не происходит, продавец не может добавлять товары.
Точно так же, когда ваши стволовые клетки не созревают и не покидают костный мозг, остается меньше места для здоровых клеток. Наличие меньшего количества клеток крови, чем обычно, увеличивает вероятность возникновения серьезных проблем со здоровьем.
Стволовые клетки крови — это незрелые клетки, которые могут давать начало нескольким различным типам клеток. Предполагается, что стволовые клетки крови созревают в миелоидные стволовые клетки или лимфоидные стволовые клетки. Лимфоидная стволовая клетка становится типом лейкоцита. Миелоидная стволовая клетка становится одним из трех видов клеток крови:
Каждый год приблизительно у 20 000 человек диагностируется миелодиспластический синдром.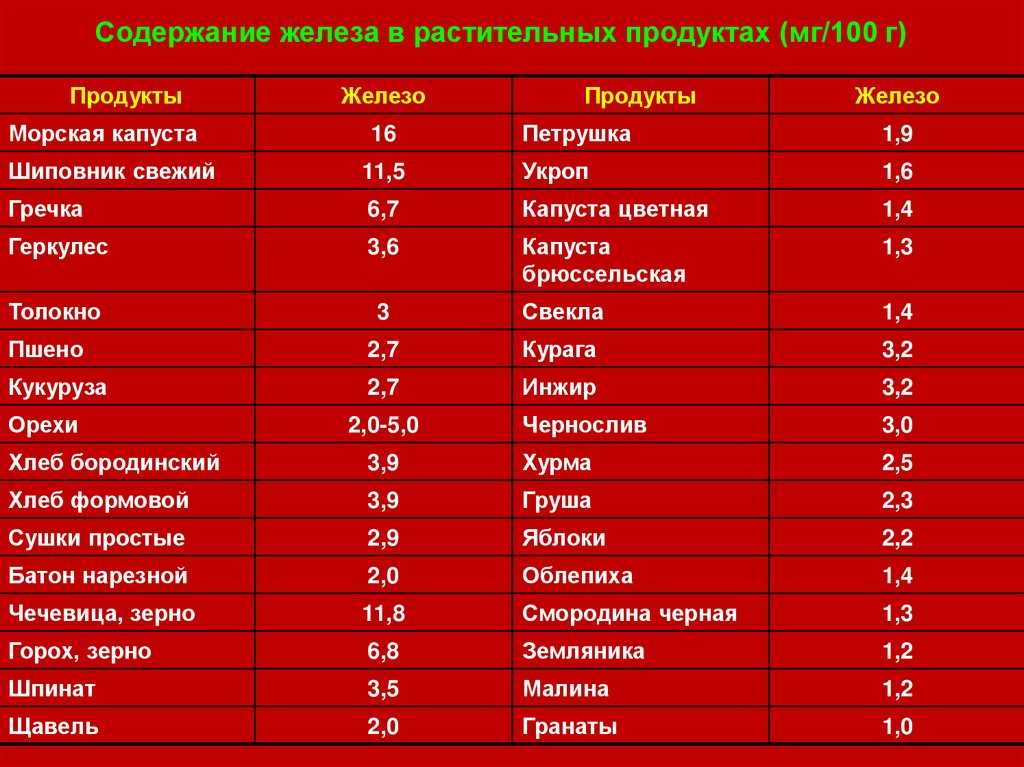 МДС поражает примерно 27 человек на 100 000 человек в возрасте от 70 до 79 лет и 55 человек на 100 000 человек в возрасте 80 лет и старше. У детей и молодых людей может развиться миелодиспластический синдром, но это случается не очень часто. МДС развивается менее чем у 4 детей или молодых взрослых на 1 миллион. Вот дополнительная информация о том, у кого может развиться миелодиспластический синдром с большей вероятностью:
МДС поражает примерно 27 человек на 100 000 человек в возрасте от 70 до 79 лет и 55 человек на 100 000 человек в возрасте 80 лет и старше. У детей и молодых людей может развиться миелодиспластический синдром, но это случается не очень часто. МДС развивается менее чем у 4 детей или молодых взрослых на 1 миллион. Вот дополнительная информация о том, у кого может развиться миелодиспластический синдром с большей вероятностью:
У вас может быть МДС без каких-либо симптомов. Иногда люди узнают, что у них синдром, после обычных анализов крови. Анемия является наиболее распространенным симптомом миелодиспластического синдрома. Но симптомы анемии и другие симптомы МДС могут напоминать другие менее серьезные состояния. Обратитесь к своему лечащему врачу, если заметите следующие изменения, особенно если они не исчезнут в течение нескольких недель:
Обратитесь к своему лечащему врачу, если заметите следующие изменения, особенно если они не исчезнут в течение нескольких недель:
Миелодиспластические синдромы представляют собой группу раковых заболеваний, но не у всех больных МДС развивается явный миелоидный лейкоз. Примерно у трети людей с МДС развивается острый миелоидный лейкоз.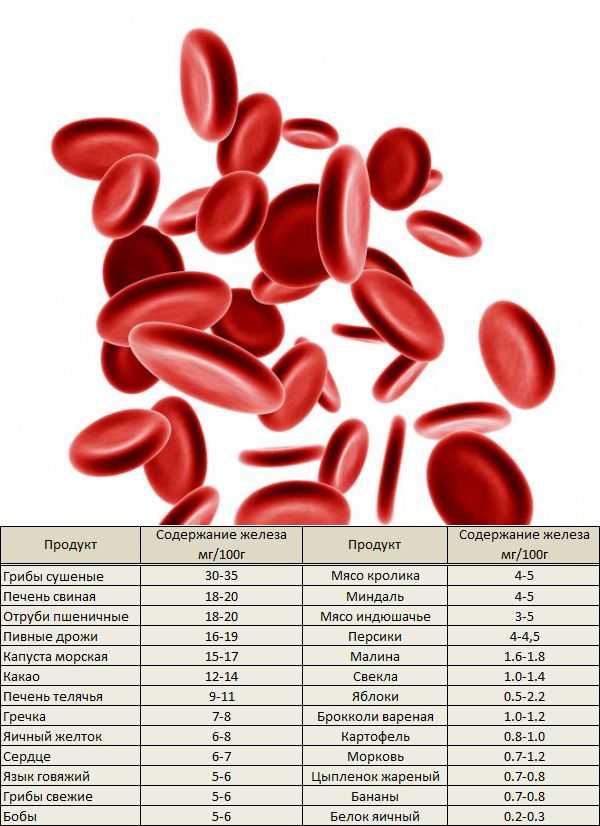
Люди заболевают МДС одним из двух способов: из-за действий, которые повышают риск развития синдрома, и из-за наследования определенных состояний.
От 4% до 15% людей с диагнозом МДС имеют генетические заболевания, повышающие риск развития синдрома. Исследователи связывают МДС со следующими генетическими состояниями:
Медицинские работники предпринимают несколько шагов для диагностики миелодиспластических синдромов, начиная с анализов крови и костного мозга. Вот некоторые тесты, которые они могут сделать:
Всемирная организация здравоохранения разработала систему классификации МДС, чтобы помочь поставщикам медицинских услуг определить риск развития острого миелоидного лейкоза у людей. Медицинские работники используют то, чему они научились, чтобы определить, какой из шести типов МДС у вас может быть. Вот информация об этих типах MDS:
Медицинские работники используют то, чему они научились, чтобы определить, какой из шести типов МДС у вас может быть. Вот информация об этих типах MDS:
| Результаты анализов крови и костного мозга | Тип МДС |
|---|---|
| У вас анемия. Количество лейкоцитов и тромбоцитов в норме, но у вас меньше эритроцитов, чем обычно. Менее 5% клеток крови в вашем костном мозге представляют собой бласты или незрелые клетки крови. | Рефрактерная анемия (RA ). Люди с РА имеют низкий риск развития острого миелоидного лейкоза. |
| У вас анемия. У вас меньше эритроцитов, чем обычно, и более 15% ваших эритроцитов составляют сидеробласты. Сидеробласт — это кольцо красных кровяных телец, в котором железо в вашей клетке выглядит как кольцо вокруг центра вашей клетки. Количество лейкоцитов и тромбоцитов в норме. | Рефрактерная анемия с кольцевидными сидеробластами (РАРС). Люди с РАРС имеют низкий риск развития ОМЛ. |
| У вас анемия, и у вас меньше нормальных клеток крови по крайней мере для двух из трех типов клеток крови. Менее 5% клеток крови в вашем костном мозге представляют собой незрелые клетки крови или бласты, и менее 15% эритроцитов в вашем костном мозге представляют собой кольцевидные сидеробласты. Под микроскопом другие клетки костного мозга выглядят иначе, чем здоровые клетки костного мозга. | Рефрактерная анемия с многолинейной дисплазией. (РКМД). У людей с этим подтипом со временем может развиться ОМЛ. |
| У вас анемия, и у вас меньше нормальных клеток крови по крайней мере для двух из трех типов клеток крови. Более 15% эритроцитов составляют сидеробласты. Ваши другие клетки костного мозга выглядят иначе, чем здоровые клетки костного мозга. | Рефрактерная цитопения с многолинейной дисплазией и кольцевидными сидеробластами (RCMD-RS). RCMD-RS со временем может превратиться в AML. |
У вас анемия, и все или некоторые из ваших клеток крови ниже нормы.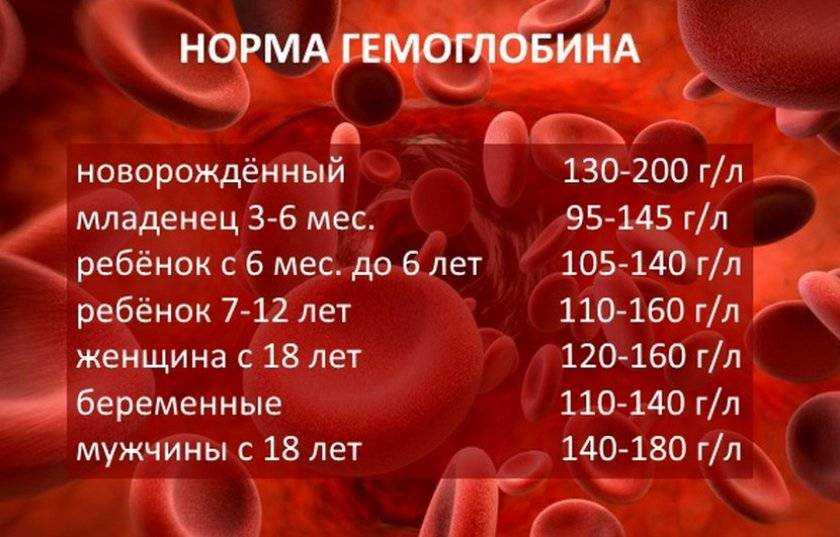 От 5 % до 20 % клеток крови в костном мозге составляют незрелые клетки крови (бласты). От 5 % до 20 % клеток крови в костном мозге составляют незрелые клетки крови (бласты). | Рефрактерная анемия с избытком бластов (РАИБ). Примерно у 40% людей с диагнозом RAEB в конечном итоге развивается ОМЛ. У людей с более чем 20% бластов в костном мозге диагностируют ОМЛ. |
| У вас анемия. Менее 5% клеток в вашем костном мозге и крови являются незрелыми клетками крови, и медицинские работники, изучающие ваши клетки под микроскопом, видят изменения в вашей хромосоме del (5q). | Миелодиспластический синдром, связанный с изолированной хромосомой del (5q). |
| У вас меньше лейкоцитов, эритроцитов или тромбоцитов, чем обычно, но результаты анализов не показывают никаких специфических признаков, характерных для других подтипов МДС. | Миелодиспластический синдром неклассифицированный (MDS-U). |
Поставщики оценивают или стадируют МДС на основании риска, что синдром перерастет в ОМЛ.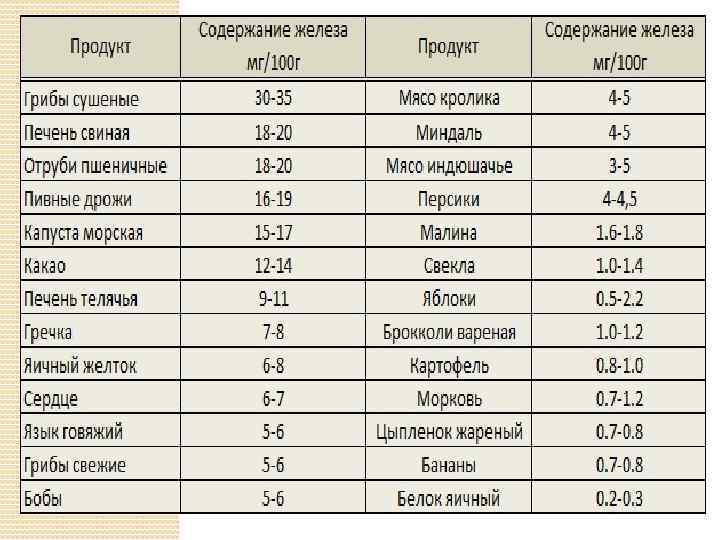 Они используют систему оценки риска, называемую Международной системой прогностической оценки. Вот факторы, которые учитывают поставщики:
Они используют систему оценки риска, называемую Международной системой прогностической оценки. Вот факторы, которые учитывают поставщики:
Поставщики медицинских услуг сосредотачиваются на лечении, чтобы вернуть показатели крови к здоровому уровню. Это называется поддерживающим лечением. Они также могут решить использовать лечение для уничтожения нездоровых клеток крови. Ваш индивидуальный план лечения зависит от следующих факторов:
Большинство людей с МДС страдают анемией. У некоторых людей есть проблемы с кровотечением (из-за тромбоцитопении) или рецидивирующие инфекции. При поддерживающем лечении поставщики медицинских услуг сосредотачиваются на лечении этих симптомов состояния. Вот информация о лечении распространенных состояний МДС:
| Состояние MDS | Причина | Обработка |
|---|---|---|
| Anemia | Low Red Red Blore Blore | 549 Glood Medfication. Некоторые люди могут получать лекарства, чтобы уменьшить потребность в переливании крови. |
| Тромбоцитопения, вызывающая проблемы с кровотечением | Низкий уровень тромбоцитов | Переливание тромбоцитов, препараты фактора роста, способствующие созреванию клеток крови. |
| Инфекции | Низкий уровень лейкоцитов | Антибиотики, препараты фактора роста, способствующие созреванию клеток крови. |
Иногда люди, перенесшие несколько переливаний клеток крови, получают железохелатирующую терапию для удаления лишнего железа из крови, чтобы предотвратить повреждение тканей или органов.
Медицинские работники могут использовать химиотерапию, иммуносупрессивную терапию или трансплантацию стволовых клеток для уничтожения нездоровых клеток крови. Вот информация об этих методах лечения:
 Стволовые клетки замораживаются и хранятся, пока вы получаете химиотерапию. Затем стволовые клетки размораживают и возвращают вам посредством внутривенной инфузии. Затем ваши реинфузированные клетки вырастают и восстанавливают ваши клетки крови.
Стволовые клетки замораживаются и хранятся, пока вы получаете химиотерапию. Затем стволовые клетки размораживают и возвращают вам посредством внутривенной инфузии. Затем ваши реинфузированные клетки вырастают и восстанавливают ваши клетки крови. Эти методы лечения имеют различные побочные эффекты и осложнения. Размышляя о вариантах лечения, спросите своего лечащего врача о побочных эффектах и осложнениях каждого варианта.
Лечение МДС развивается, поэтому вам также следует спросить своего врача об участии в клинических испытаниях.
Понимание факторов риска МДС может быть лучшей возможностью для раннего выявления синдрома, чтобы вы могли получить лечение. Миелодисплазия связана с химиотерапией и лучевой терапией, а также с воздействием определенных химических веществ и тяжелых металлов. Поговорите со своим лечащим врачом о своей истории болезни и любых действиях, которые приводили к тесному и длительному контакту с химическими веществами и тяжелыми металлами. Они помогут вам оценить ваш личный риск.
Они помогут вам оценить ваш личный риск.
Единственным лекарством от миелодисплазии (МДС) является успешная трансплантация стволовых клеток крови. К сожалению, не все больные МДС могут участвовать в пересадке стволовых клеток крови. Спросите своего поставщика медицинских услуг, является ли пересадка вариантом, который вам следует рассмотреть.
Миелодиспластический синдром — это серьезное заболевание, которое может привести к опасным для жизни состояниям. Это также сложная проблема со здоровьем, которая по-разному влияет на людей. Ваш лечащий врач — лучший источник информации о вашем индивидуальном прогнозе или ожидаемом результате.
МДС поражает людей по-разному. У некоторых людей есть МДС, но нет симптомов. Если это ваша ситуация, ваш врач может порекомендовать делать анализы крови каждые три месяца, чтобы отслеживать любые изменения в ваших стволовых клетках крови.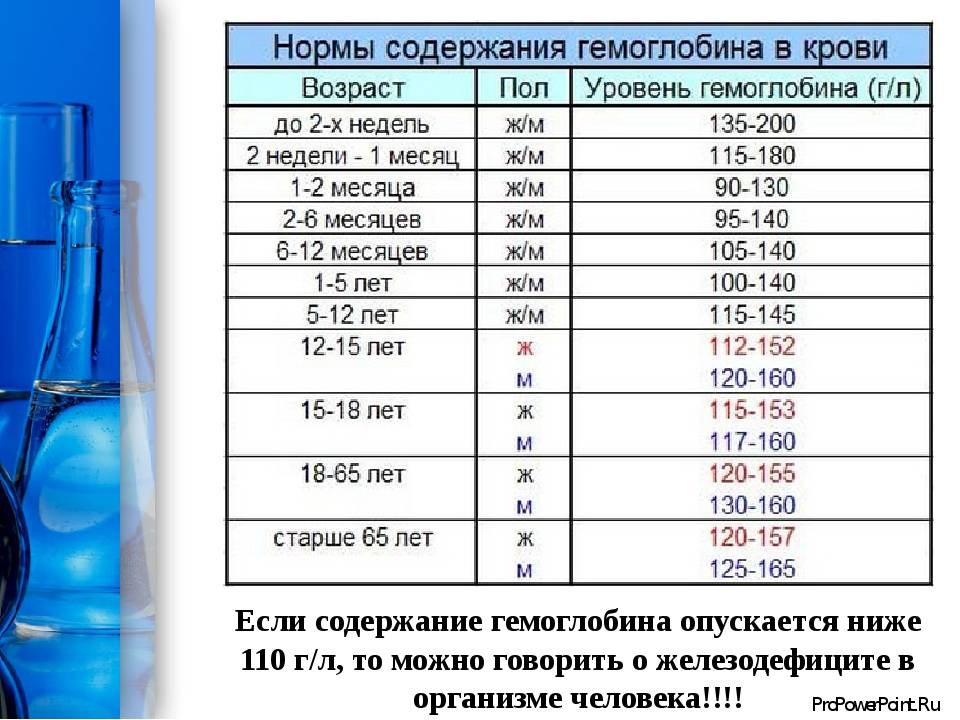 Если у вас МДС и вы получаете поддерживающее лечение, такое как переливание крови, вам может потребоваться дополнительное лечение, чтобы уменьшить количество необходимых переливаний крови. Вот несколько шагов, которые вы можете предпринять, чтобы поддержать ваше лечение:
Если у вас МДС и вы получаете поддерживающее лечение, такое как переливание крови, вам может потребоваться дополнительное лечение, чтобы уменьшить количество необходимых переливаний крови. Вот несколько шагов, которые вы можете предпринять, чтобы поддержать ваше лечение:
Вам следует обращаться к своему поставщику медицинских услуг каждый раз, когда вы замечаете изменения в своем организме, которые могут быть признаками развития у вас заболевания, связанного с МДС, если ваши симптомы ухудшаются или у вас появляются новые симптомы.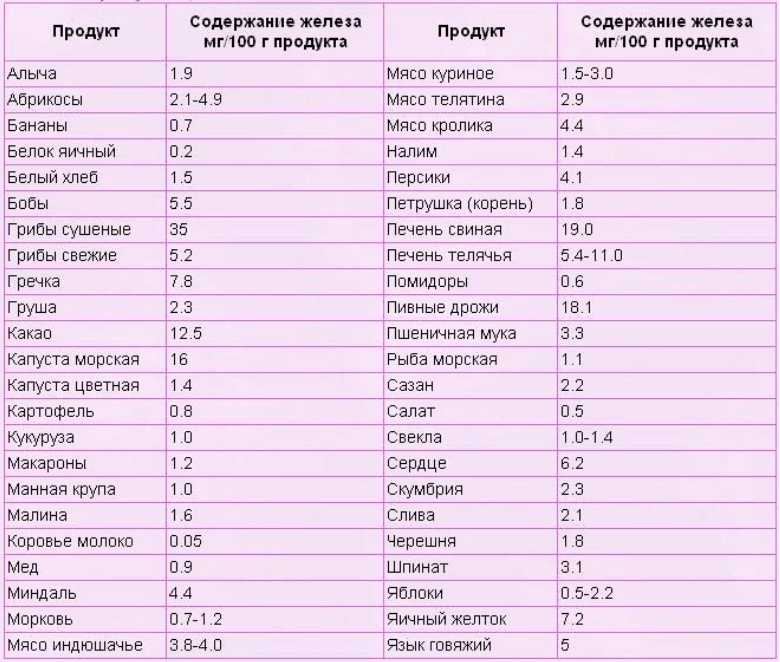
Миелодиспластические синдромы могут вызывать такие состояния, как анемия, кровотечения и инфекции. Вы должны обратиться в отделение неотложной помощи в любое время, когда у вас:
Миелодиспластические синдромы могут вызывать несколько состояний, которые могут стать опасными для жизни. Если вам поставили диагноз МДС, у вас, вероятно, возникнут вопросы о синдроме. Вот несколько вопросов, которые вы можете задать своему лечащему врачу:
Справка из клиники Кливленда
Если у вас миелодиспластический синдром, у вас форма рака, которая является хроническим заболеванием.