2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Пренатальный скрининг уже давно не является чем-то экзотическим для украинских клиник. Тем не менее, у беременных все равно возникает целый ряд вопросов, касающихся этой процедуры. Насколько процедура безопасна для беременной и для плода? От чего зависят результаты скрининга? Когда именно и кому стоит проходить? Какие виды пренатального скрининга являются самыми точными? На эти и другие популярные вопросы, мы и попробуем ответить в данной статье.
Итак, пренатальный скрининг – это серия диагностических процедур, которые дают возможность обнаружить риски генетических отклонений, аномалий или патологий развития плода. Это синдром Эдвардса, синдром Дауна, а также дефект нервной трубки. Вычисление рисков рождения малыша с этими патологиями показано всем беременным женщинам старше 35 лет, а также, независимо от возраста, если в семье будущих родителей были случаи врожденных пороков или рождения детей с генетическими аномалиями.
Сегодня пренатальный скрининг состоит из двух процедур. Это УЗИ плода, а также «биохимия» крови будущей матери, во время которой определяется содержание специфических белков.
Процедура пренатального скрининга может проходить в несколько этапов. Вначале, в период с 11-й по 13-ю неделю беременности, женщина должна пройти «ультразвук», а также сдать кровь на хорионический гонадотропин и плазменный протеин, ассоциированный с беременностью. Это скрининг первого триместра, во время которого выявляются возможные хромосомные аномалии. Он считается самым точным.
Скрининг второго триместра проводят с 16-й по 18-ю недели. Помимо выявления хромосомных аномалий, он также позволяет обнаружить дефекты нервной трубки. В этот период будущая мама сдает «биохимию» крови на три показателя: несвязанный эстриол, альфа-фетопротеин, хорионический гонадотропин. При расчете рисков для скрининга второго триместра используются данные УЗИ первого скрининга.
Изучив результаты УЗИ и результаты биохимических анализов крови, врач с помощью специального программного обеспечения оценивает риск конкретной женщины при данной беременности.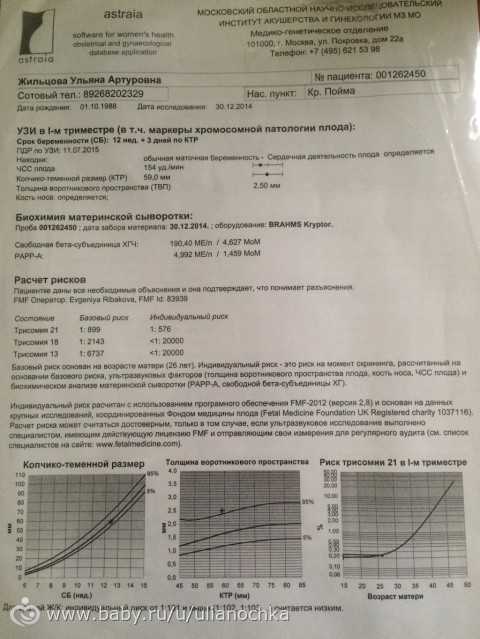 Если вероятность рождения малыша с патологиями превышает 1:300, женщина попадает в группу риска. При этом важно понимать, что попадание в группу риска – это не приговор, а сигнал к тому, что необходимо дообследование. Например, сделать биопсию плаценты или пройти анализ околоплодных вод (амниоцентез).
Если вероятность рождения малыша с патологиями превышает 1:300, женщина попадает в группу риска. При этом важно понимать, что попадание в группу риска – это не приговор, а сигнал к тому, что необходимо дообследование. Например, сделать биопсию плаценты или пройти анализ околоплодных вод (амниоцентез).
Важно подчеркнуть, что сам по себе пренатальный скрининг – это неинвазивный метод исследования, он не несет никакой опасности ни для беременной женщины, ни для будущего ребенка.
Как уже говорилось выше, врач не самостоятельно производит расчеты возможных рисков при беременности. Данные ультразвукового исследования, результаты биохимических анализов крови, а также другая необходимая информация, вносятся в специальную программу, которая и производит вычисления. Одной из самых хорошо зарекомендовавших себя программ считается PRISСA – именно на ней останавливают свой выбор врачи многих западных клиник. Вычисляя индивидуальные риски программа учитывает следующие данные беременной женщины: срок беременности, биохимию крови, общее состояние будущей матери, скрининг УЗИ, анамнез всей семьи, прием лекарственных препаратов.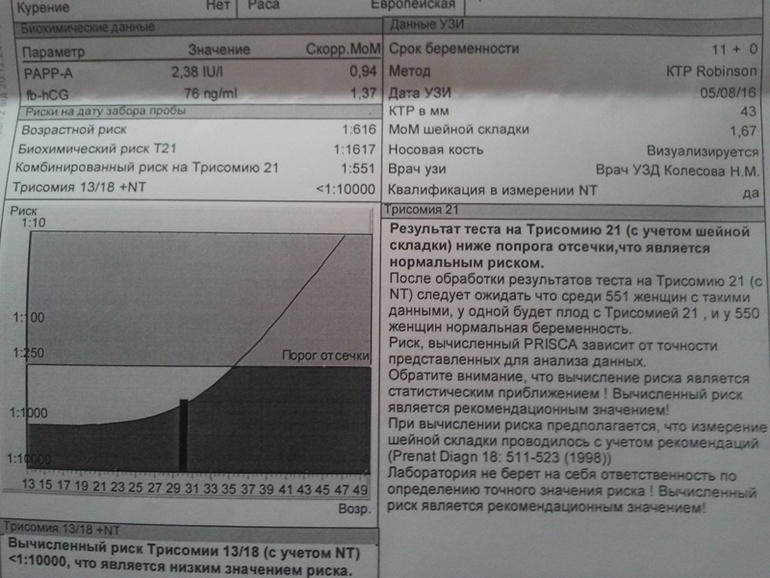 Пренатальный скрининг первого триместра называется PRISCA-1, второго — PRISCA-2.
Пренатальный скрининг первого триместра называется PRISCA-1, второго — PRISCA-2.
В Запорожье пренатальный скрининг PRISCA-1 и PRISCA-2 можно пройти в медцентре «Юнимед». Центр расположен в диагностическом корпусе Запорожской областной клинической больницы (Ореховское шоссе, 10), а также располагает филиалом в центре города (проспект Маяковского, 11). Консультацию по интересующим анализам можно получить по телефонам:
+38 (061) 220-10-72, +38 (097) 181-34-34, +380 (066) 181-34-34
Неинвазивное исследование, которое на основании определенных лабораторных маркеров и клинических данных позволяет при помощи компьютерной программы рассчитать вероятный риск развития хромосомных болезней или других врождённых аномалий плода.
Из-за ограничений в применении расчетных методов определения риска врождённых аномалий плода расчет таких рисков при многоплодной беременности с 3 и более плодами провести невозможно.
Синонимы русские
Биохимический скрининг I триместра беременности, "двойной тест" 1-го триместра.
Синонимы английские
Maternal Screen, First Trimester; Prenatal Screening I; PRISСA I (Prenatal Risk Calculation).
Метод исследования
Твердофазный хемилюминесцентный иммуноферментный анализ ("сэндвич"-метод), иммунохемилюминесцентный анализ.
Единицы измерения
ММЕ/мл (милли- международная единица на миллилитр), МЕ/л (международная единица на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Болезнь Дауна – хромосомное заболевание, связанное с нарушением клеточного деления (мейоза) при созревании сперматозоидов и яйцеклеток, которое приводит к образованию дополнительной 21-й хромосомы.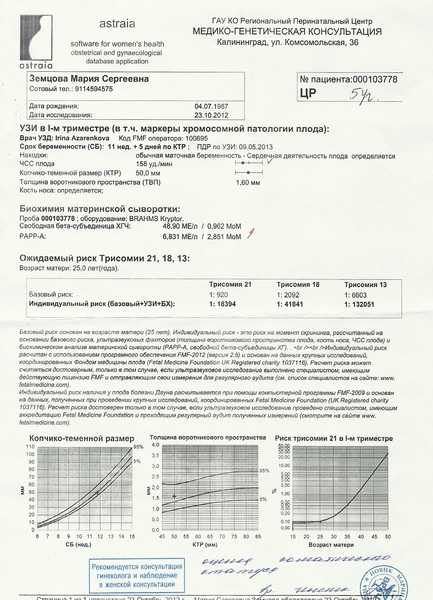 Частота в популяции – 1 случай на 600-800 родов. Риск хромосомной аномалии увеличивается с возрастом роженицы и не зависит от состояния здоровья матери ребенка, факторов внешней среды. Синдром Эдвардса (трисомии 18) и синдром Патау (трисомии 13) менее связаны с возрастом матери, а популяционная частота составляет 1 случай на 7000 родов. Для точной пренатальной диагностики генетических заболеваний требуются инвазивные процедуры, которые связаны с большой вероятностью осложнений, поэтому для массового скрининга используются безопасные методы исследования, позволяющие выявить низкий или высокий риск хромосомных аномалий и оценить целесообразность дальнейшего обследования.
Частота в популяции – 1 случай на 600-800 родов. Риск хромосомной аномалии увеличивается с возрастом роженицы и не зависит от состояния здоровья матери ребенка, факторов внешней среды. Синдром Эдвардса (трисомии 18) и синдром Патау (трисомии 13) менее связаны с возрастом матери, а популяционная частота составляет 1 случай на 7000 родов. Для точной пренатальной диагностики генетических заболеваний требуются инвазивные процедуры, которые связаны с большой вероятностью осложнений, поэтому для массового скрининга используются безопасные методы исследования, позволяющие выявить низкий или высокий риск хромосомных аномалий и оценить целесообразность дальнейшего обследования.
Пренатальный скрининг трисомий I триместра беременности выполняют, чтобы определить вероятный риск хромосомной патологии плода – трисомии 21 (синдрома Дауна), а также трисомии 18 (синдрома Эдвардса) и трисомии 13 (синдрома Патау) на сроке между 10-й неделей и 13-й неделей и 6 днями беременности. Его рассчитывают с помощью компьютерной программы PRISCA (Prenatal Risk Calculation), разработанной компанией Typolog Software (Германия) и имеющей международный сертификат соответствия.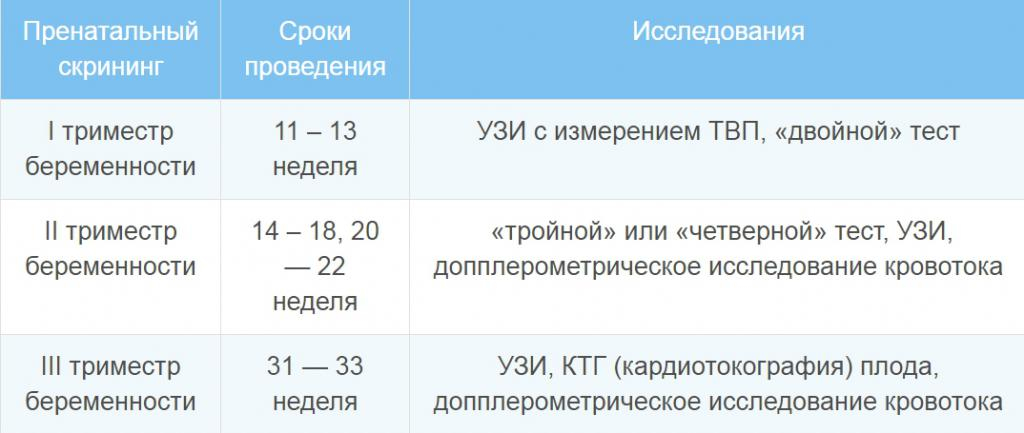 Для исследования определяется содержание свободной бета-субъединицы хорионического гонадотропина (ХГЧ) и ассоциированного с беременностью белка плазмы А (PAPP-А) в крови беременной.
Для исследования определяется содержание свободной бета-субъединицы хорионического гонадотропина (ХГЧ) и ассоциированного с беременностью белка плазмы А (PAPP-А) в крови беременной.
Фермент PAPP-A обеспечивает полноценный рост и развитие плаценты. Его содержание в крови увеличивается с течением беременности. Уровень РАРР-А существенно не зависит от таких параметров, как пол и масса ребенка. При наличии хромосомной аномалии с пороками развития плода его концентрация в крови значительно уменьшается с 8-й по 14-ю недели беременности. Наиболее резко она снижается при трисомиях по 21-й, 18-й и 13-й хромосомам. При синдроме Дауна показатель PAPP-A на порядок ниже, чем при нормальной беременности. Еще более резкое уменьшение концентрации РАРР-А в сыворотке крови матери наблюдается при наличии у плода генетической патологии с множественными пороками развития – синдроме Корнелии де Ланге. Однако после 14 недель беременности ценность определения PAPP-A в качестве маркера риска хромосомных аномалий утрачивается, так как его уровень тогда соответствует норме даже при наличии патологии.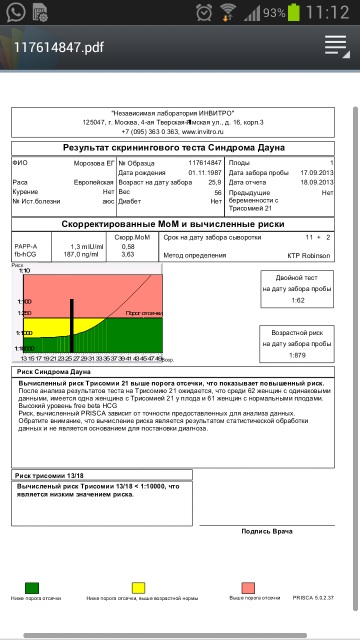
Для скрининга обязательно учитываются клинические данные (возраст беременной, масса тела, количество плодов, наличие и особенности ЭКО, раса матери, вредные привычки, наличие сахарного диабета, принимаемые лекарственные препараты), данные УЗИ (копчико-теменной размер (КТР) и толщина воротникового пространства (ТВП), длина носовой кости). При наличии данных УЗИ срок беременности рассчитывается по величине КТР, а не по дате последней менструации.
После исследования и расчета риска проводится плановая консультация у врача – акушера-гинеколога.
Результаты скринингового исследования не могут служить критериями для постановки диагноза и поводом для искусственного прерывания беременности. На их основании принимается решение о целесообразности назначить инвазивные методы обследования плода. При высоком риске необходимы дополнительные обследования, в том числе пункция хориона, амниоцентез с генетическим исследованием полученного материала.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Референсные значения
|
Неделя беременности |
Референсные значения |
|
8-9-я |
0,17 - 1,54 ММЕ/мл |
|
9-10-я |
0,32 - 2,42 ММЕ/мл |
|
10-11-я |
0,46 - 3,73 ММЕ/мл |
|
11-12-я |
0,79 - 4,76 ММЕ/мл |
|
12-13-я |
1,03 - 6,01 ММЕ/мл |
|
13-14-я |
1,47 - 8,54 ММЕ/мл |
|
Неделя беременности |
Референсные значения |
|
8-9-я |
23,65 - 162,5 нг/мл |
|
9-10-я |
23,58 - 193,13 нг/мл |
|
11-12-я |
17,4 - 130,38 нг/мл |
|
12-13-я |
13,43 - 128,5 нг/мл |
|
13-14-я |
14,21 - 114,7 нг/мл |
|
14-15-я |
8,91 - 79,44 нг/мл |
|
15-16-я |
5,78 - 62,07 нг/мл |
|
16-17-я |
4,67 - 50,05 нг/мл |
|
17-18-я |
3,33 - 42,81 нг/мл |
|
18-19-я |
3,84 - 33,3 нг/мл |
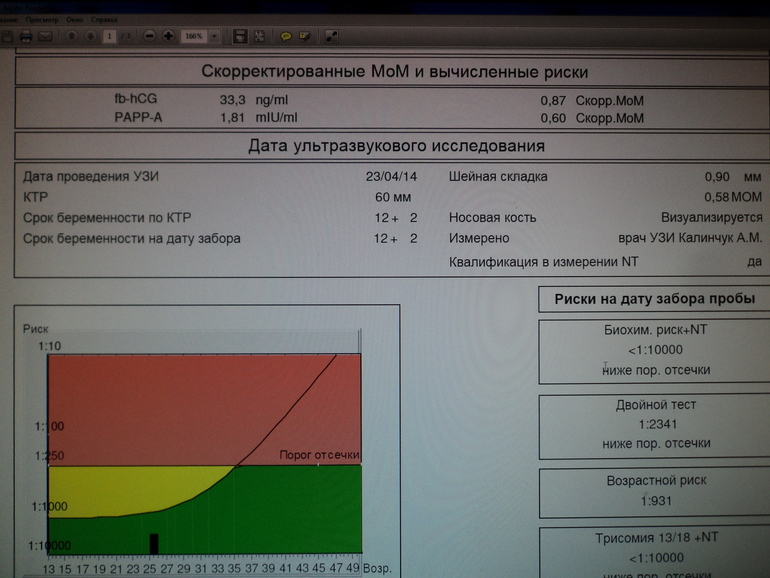
По данным обследования беременной программа PRISCA рассчитывает вероятность возникновения пороков развития.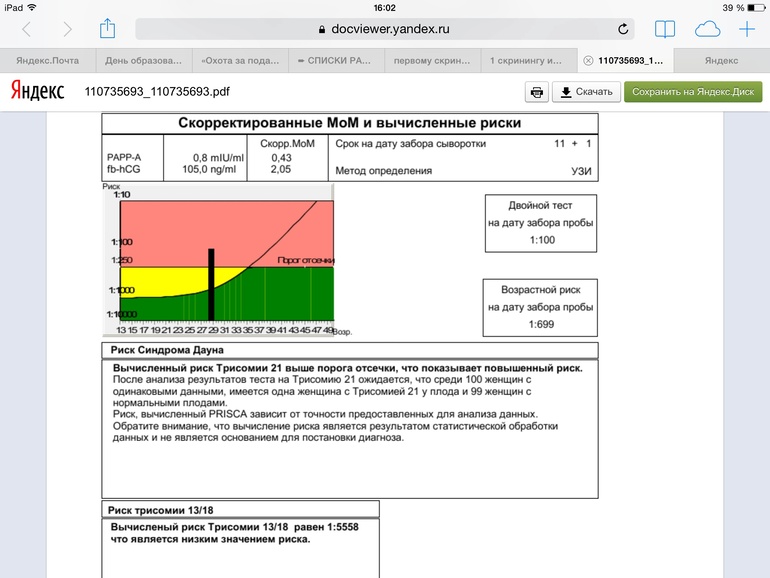 Например, соотношение 1:400 показывает, что, согласно статистическим данным, у одной из 400 беременных женщин с аналогичными значениями показателей рождается ребенок с соответствующим пороком развития.
Например, соотношение 1:400 показывает, что, согласно статистическим данным, у одной из 400 беременных женщин с аналогичными значениями показателей рождается ребенок с соответствующим пороком развития.
Что может влиять на результат?
Важные замечания

Также рекомендуется
Кто назначает исследование?
Акушер-гинеколог, медицинский генетик.
Литература

Точная оценка риска для плода при обследовании матери и улучшение ухода за пациентками.
Система PRISCA* использует мощные алгоритмы для взвешивания данных из нескольких источников здравоохранения и создания подробного отчета, предоставляющего врачам информацию, необходимую для проведения более полных оценок. Общая база данных PRISCA объединяет данные из многих лабораторий в большой набор выборок, чтобы помочь лабораториям определить наиболее статистически подходящие медианы для своих оценок PRISCA. PRISCAConnect легко связывает PRISCA с лабораторной информационной системой (LIS) организации, чтобы загружать данные пациентов в PRISCA и загружать рассчитанные риски в LIS.
Проводите пренатальные оценки рисков с большей уверенностью.
Прежде чем давать рекомендации, врачи должны знать все риски, связанные с беременностью пациентки. Система PRISCA выполняет многочисленные расчеты риска с использованием различных алгоритмов тестирования и факторов риска, что позволяет врачам давать наилучшие рекомендации. Система PRISCA объединяет:
to provide:
PRISCA поддерживает различные протоколы скрининга, такие как двойной тест в первом триместре и двойной, тройной или четырехкратный тест во втором триместре, как с затылочным, так и без него прозрачность.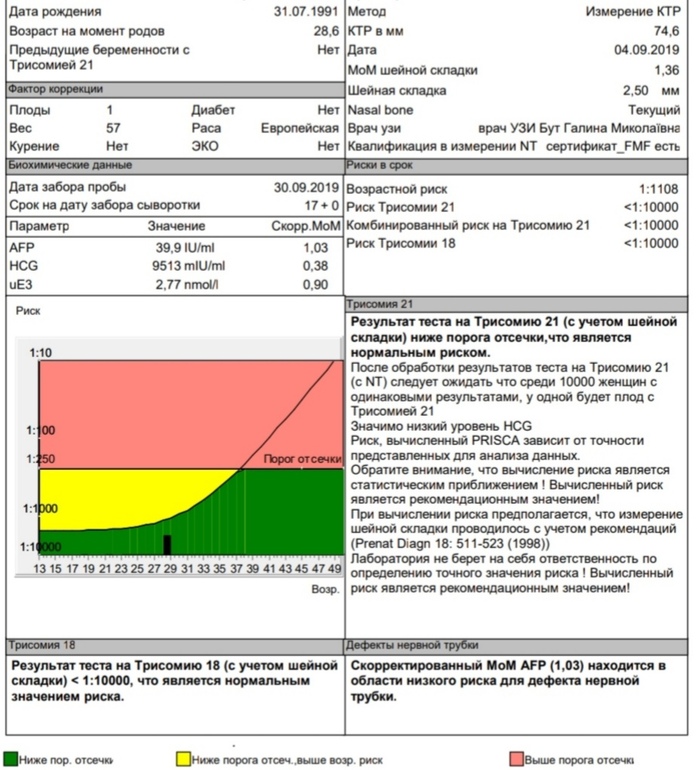
Определите и используйте наиболее статистически приемлемые медианы.
Совместно используемая база данных PRISCA представляет собой основанную на статистических данных систему обеспечения качества, которая обеспечивает точную оценку медианных значений PRISCA. Это позволяет лабораториям отслеживать свои медианные значения по сравнению с другими лабораториями, чтобы идентифицировать и использовать наиболее статистически подходящие данные. Ежеквартальные отчеты:
Когда я начал предлагать тест в 2004 году, врачи начали с его использования у своих пациентов с высоким риском. Затем врачи поняли, что результаты очень точны и это хороший метод скрининга, и они распространили тестирование на беременных женщин всех возрастов.
Клара Корона де Лау, генеральный директор,
Biomedica de Referencia
Повысьте производительность с помощью PRISCAConnect для автоматизированной оценки.
Интегрируя PRISCAConnect с системой PRISCA, организации здравоохранения могут воспользоваться полностью автоматизированным решением для оценки рисков. Это сертифицированное CE программное обеспечение позволяет передавать данные о пациентах между LIS организации и PRISCA, автоматизируя задачи оценки и сводя к минимуму ручной ввод данных. К дополнительным преимуществам относятся:
PRISCAConnect — это большой шаг вперед для нашей лаборатории. Его преимущества заключаются в уменьшении количества данных, вводимых вручную, снижении риска ошибок и повышении эффективности рабочего процесса.
Его преимущества заключаются в уменьшении количества данных, вводимых вручную, снижении риска ошибок и повышении эффективности рабочего процесса.
Дра М. Виктория де Олабаррия Руис
UNILABS
Воспользуйтесь преимуществами полной индивидуальной оценки рисков с гибкими вариантами.
Разработанная для офиса любого размера и предлагаемая на 17 языках, система PRISCA легко настраивается, что дает персоналу больший контроль над результатами тестирования. Гибкие настройки позволяют операторам выбирать из 19шаблоны отчетов и определяемый пользователем список направляющих врачей; вносить поправки на местные условия, включая пороговые значения и диапазоны данных; а также для выбора настроек программы для конкретного центра, биохимических медиан, указанных пользователем медиан NT** и параметров популяции для конкретного центра** для расчета риска T21.
Система PRISCA также предоставляет мощные функции для повышения безопасности и контроля качества, в том числе:
1. Snijders RJM, Sundberg K, Holzgreve W, Henry G, Nicolaides KH. Риск трисомии в зависимости от возраста и беременности у матери 21. Ультразвуковая акушерская гинекология. 1999;13:167–170. doi: 10.1046/j.1469-0705.1999.13030167.x. [PubMed] [CrossRef] [Google Scholar]
Snijders RJM, Sundberg K, Holzgreve W, Henry G, Nicolaides KH. Риск трисомии в зависимости от возраста и беременности у матери 21. Ультразвуковая акушерская гинекология. 1999;13:167–170. doi: 10.1046/j.1469-0705.1999.13030167.x. [PubMed] [CrossRef] [Google Scholar]
2. Wilson RD. Канадские рекомендации по пренатальной диагностике с поправками (2005 г.) изменены на 2005 г. — методы пренатальной диагностики. Руководство по клинической практике SOGC, № 168, ноябрь 2005 г. J Obstet Gynaecol Can. 2005; 27:1048–1054. [PubMed] [Google Scholar]
3. Bindra R, Liao VHA, Spencer K, Nicolaides KH. Универсальная клиника для оценки риска трисомии 21 на сроке 11–14 недель: проспективное исследование 15 030 беременностей. УЗИ Акушерство Гинекол. 2002;20:219–225. doi: 10.1046/j.1469-0705.2002.00808.x. [PubMed] [CrossRef] [Google Scholar]
4. Николаидес К.Х. Скрининг на анеуплоиды плода в возрасте от 11 до 13 недель. Пренат Диагн. 2011;1(31):7–15. doi: 10.1002/pd.2637. [PubMed] [CrossRef] [Google Scholar]
5. Dugoff L, Hobbins JC, Malone FD, et al. Квадратный скрининг как предиктор неблагоприятного исхода беременности. Акушерство Гинекол. 2005; 106: 260–267. doi: 10.1097/01.AOG.0000172419.37410.eb. [PubMed] [CrossRef] [Google Scholar]
Dugoff L, Hobbins JC, Malone FD, et al. Квадратный скрининг как предиктор неблагоприятного исхода беременности. Акушерство Гинекол. 2005; 106: 260–267. doi: 10.1097/01.AOG.0000172419.37410.eb. [PubMed] [CrossRef] [Google Scholar]
6. Николас Дж.В., Уэйн Дж.Х., Аллан К.Х. Антенатальный скрининг синдрома Дауна с помощью четырехкратного теста. Ланцет. 2003;361(9360): 835–836. doi: 10.1016/S0140-6736(03)12680-3. [PubMed] [CrossRef] [Google Scholar]
7. Wald NJ, Kennard A, Hackshaw A, McGuire A. Антенатальный скрининг синдрома Дауна опубликован с опечатками в J Med Screen. 1998;5:110. [Google Scholar]
8. Петрович И., Марина Д., Хуан К.К. Роль ассоциированного с беременностью белка плазмы –А (РАРР-А) в выявлении активности ишемической болезни сердца. Акта Фак Мед Найсенсис. 2007;24(4):183–188. [Академия Google]
9. Фиалова Л, Мальбохан ИМ. Ассоциированный с беременностью белок плазмы А (РАРР-А): теоретические и клинические аспекты. Братислав Лек Листы. 2002; 103: 194–205.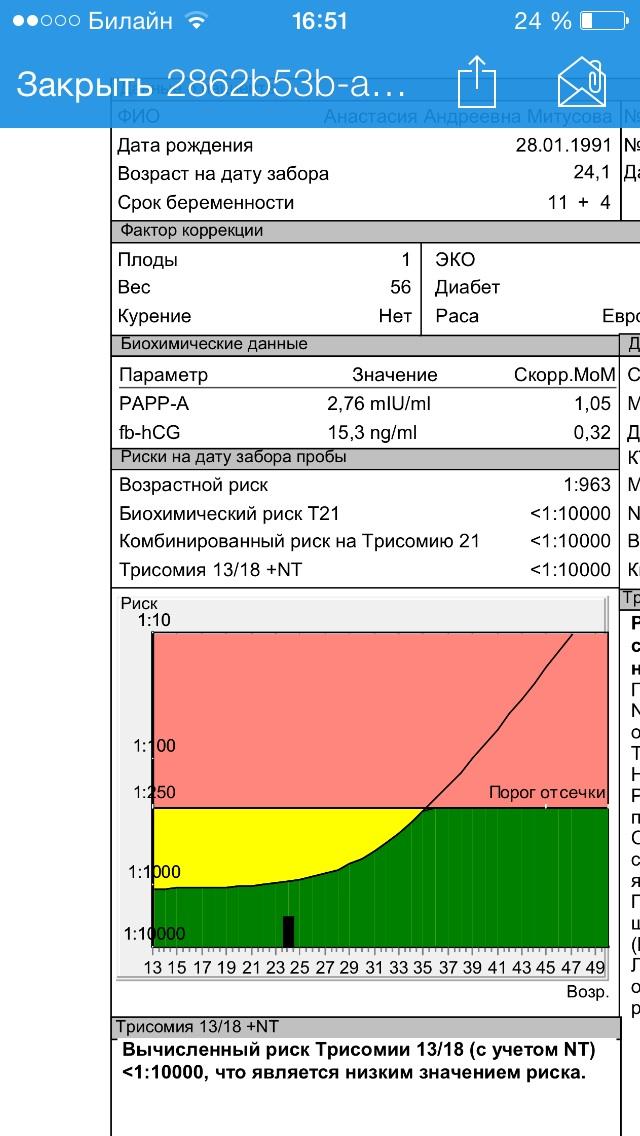 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
10. Overgaard MT, Oxvig C, Christiansen M, Lawrence JB, Conover CA, Gleich GJ. Уровни мессенджера рибонуклеиновой кислоты белка-А плазмы, связанного с беременностью, и проформа основного основного белка эозинофилов: экспрессия в репродуктивных и нерепродуктивных тканях человека. Биол Репрод. 1999;61:1083–1089. doi: 10.1095/biolreprod61.4.1083. [PubMed] [CrossRef] [Академия Google]
11. Overgaard MT, Boldt HT, Laursen LS, Sottrup-Jensen L, Conover CA, Oxvig C. Ассоциированный с беременностью белок плазмы A2 (PAPP-A2), новая протеиназа, связывающая инсулиноподобный фактор роста, белок-5. . Дж. Биол. Хим. 2001; 276:21849–21853. doi: 10.1074/jbc.M102191200. [PubMed] [CrossRef] [Google Scholar]
12. Qin Q-P, Kokkala S, Lund J, Tamm N, Voipio-Pulkki LM, Pettersson K. Молекулярные различия циркулирующего связанного с беременностью плазменного белка-A при инфаркте миокарда и беременности . Клин Хим. 2005; 51: 75–83. doi: 10.1373/clinchem.2004.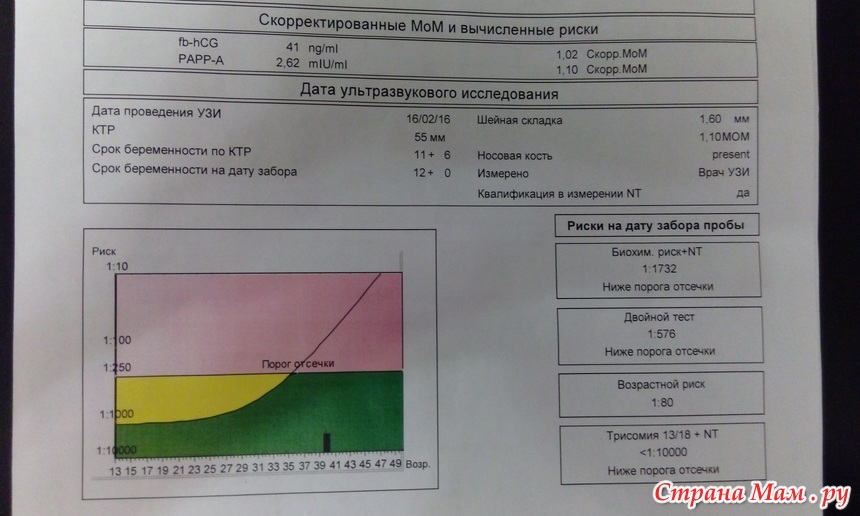 036467. [PubMed] [CrossRef] [Академия Google]
036467. [PubMed] [CrossRef] [Академия Google]
13. Overgaard MT, Sorensen ES, Stachowiak D, Boldt HB, Kristensen L, Sottrup-Jensen L, et al. Комплекс ассоциированного с беременностью плазменного белка-А и проформы дисульфидной структуры основного основного белка эозинофилов и мест прикрепления углеводов. Дж. Биол. Хим. 2003; 278:2106–2117. doi: 10.1074/jbc.M208777200. [PubMed] [CrossRef] [Google Scholar]
14. Oxvig C, Sand O, Kristensen T, Kristensen L, Sottrup-Jensen L. Выделение и характеристика циркулирующего комплекса между белком-А плазмы человека, ассоциированным с беременностью, и проформой эозинофилов. основной основной белок. Биохим Биофиз Акта. 1994;1201:415–423. doi: 10.1016/0304-4165(94)
15. Oxvig C, Haaning J, Hojrup P, Sottrup-Jensen L. Расположение и природа углеводных групп в проформе основного основного белка человека, выделенного из сыворотки беременных. Биохим Мол Биол Инт. 1994; 33: 329–336. [PubMed] [Google Scholar]
16. Handschuh K, Guibourdenche J, Guesnon M, Laurendeau I, Evain-Brion D, Fournier T. Модуляция экспрессии PAPP-A с помощью PPARgamma в трофобласте первого триместра человека. Плацента. 2006; 27 (Приложение А): S127–S134. doi: 10.1016/j.placenta.2005.10.012. [PubMed] [CrossRef] [Академия Google]
Handschuh K, Guibourdenche J, Guesnon M, Laurendeau I, Evain-Brion D, Fournier T. Модуляция экспрессии PAPP-A с помощью PPARgamma в трофобласте первого триместра человека. Плацента. 2006; 27 (Приложение А): S127–S134. doi: 10.1016/j.placenta.2005.10.012. [PubMed] [CrossRef] [Академия Google]
17. Overgaard MT, Haaning J, Boldt HB, Olsen IM, Laursen LS, Christiansen M, Gleich GJ, et al. Экспрессия рекомбинантного белка-А плазмы человека, связанного с беременностью, и идентификация проформы основного основного белка эозинофилов в качестве его физиологического ингибитора. Дж. Биол. Хим. 2000;275(40):31128–31133. doi: 10.1074/jbc.M001384200. [PubMed] [CrossRef] [Google Scholar]
18. Bischof P, DuBerg S, Herrmann W, Sizonenko PC. Ассоциированный с беременностью протеин-А плазмы (РАРР-А) и ХГЧ на ранних сроках беременности. Br J Obstet Gynaecol. 1981;88:973–975. doi: 10.1111/j.1471-0528.1981.tb01683.x. [PubMed] [CrossRef] [Google Scholar]
19. Bischof P, Amandruz M, Weil-Franck C, Baeriswyl JP, Weil A, Hermann WL, et al.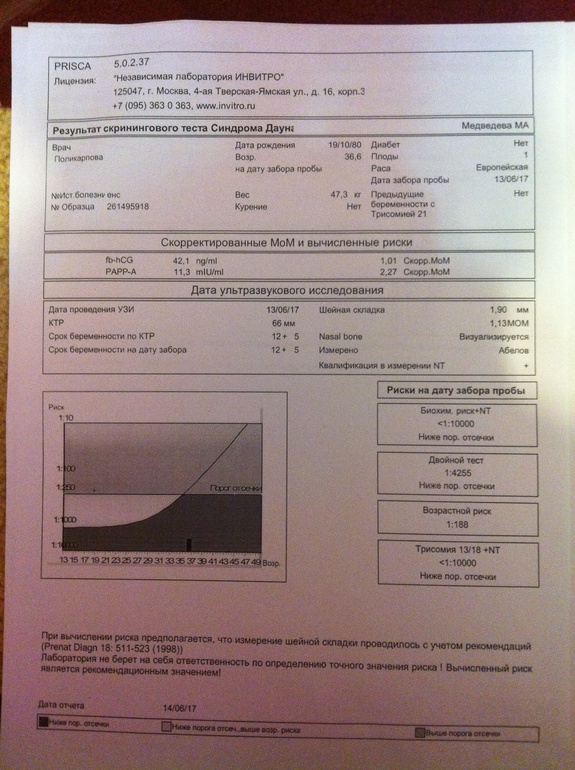 Скорость исчезновения ассоциированного с беременностью плазменного белка-А (РАРР-А) после окончания нормальной и аномальной беременности. Арка Гинеколь. 1984; 236: 93–98. doi: 10.1007/BF02134005. [PubMed] [CrossRef] [Google Scholar]
Скорость исчезновения ассоциированного с беременностью плазменного белка-А (РАРР-А) после окончания нормальной и аномальной беременности. Арка Гинеколь. 1984; 236: 93–98. doi: 10.1007/BF02134005. [PubMed] [CrossRef] [Google Scholar]
20. Boldt HB, Conover CA. Ассоциированный с беременностью плазменный белок-А (РАРР-А): локальный регулятор биодоступности ИФР посредством расщепления ИФРСБ. Гормон роста IGF Res. 2007; 17:10–18. doi: 10.1016/j.ghir.2006.11.003. [PubMed] [CrossRef] [Академия Google]
21. Петерсон С.Е., Симхан Х.Н. Белок плазмы А, связанный с беременностью в первом триместре, и последующие аномалии роста плода. Am J Obstet Gynecol. 2008;198(5):43–5. [PubMed]
22. Ганьон А., Дуглас Р.В. Акушерские осложнения, связанные с аномальными маркерами анализов материнской сыворотки. J Obstet Gynaecol Can. 2008;30(10):918–932. [PubMed] [Google Scholar]
23. Сантолая-Форгас И., Леон Дж.А.Д., Каллен Хопкинс Р., Кастракан В.Д., Кауфман Р.П., Сифуэнтес Г.П. Низкий уровень протеина А плазмы, связанный с беременностью, на сроке от 10 + 1 до 14 + 6 недель беременности и возможный механизм, ведущий к выкидышу. Диагностика плода Тер. 2004;19: 456–461. doi: 10.1159/000079000. [PubMed] [CrossRef] [Google Scholar]
Диагностика плода Тер. 2004;19: 456–461. doi: 10.1159/000079000. [PubMed] [CrossRef] [Google Scholar]
24. Brizot ML, Hyett JA, Mckie AT, Bersinger NA, Farzaneh F, Nicolaides KH. Экспрессия гена связанного с беременностью белка плазмы человека-А в плаценте при трисомной беременности. Плацента. 1996; 17:33–36. doi: 10.1016/S0143-4004(05)80641-1. [PubMed] [CrossRef] [Google Scholar]
25. Богарт М.Х., Пандиан М.Р., Джонс О.В. Аномальные уровни хорионического гонадотропина в сыворотке крови матери при беременности с хромосомными аномалиями плода. Пренат Диагн. 1987;7:623–630. doi: 10.1002/pd.1970070904. [PubMed] [CrossRef] [Google Scholar]
26. Banerjee P, Fazleabas AT. Внегонадное действие хорионического гонадотропина. Rev Endocr Metab Disord. 2011;12(4):323–332. doi: 10.1007/s11154-011-9193-1. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
27. Ulf-Håkan S, Aila T, Henrik A, Leena V. Классификация, функции и клиническое применение различных изоформ ХГЧ. Обновление воспроизведения гула. 2006;12(6):769–784. doi: 10.1093/humupd/dml029. [PubMed] [CrossRef] [Google Scholar]
Обновление воспроизведения гула. 2006;12(6):769–784. doi: 10.1093/humupd/dml029. [PubMed] [CrossRef] [Google Scholar]
28. Trenti T, Aloe R, Cervellin G, Lippi G. Хорионический гонадотропин человека в диагностике беременности. Клин Чим Акта. 2011;412(17–18):1515–1520. [PubMed] [Google Scholar]
29. Фернандо М.Р., Донато Д., Феличе П. Прогностическая ценность измерений гормонов при осложнениях беременности у матери и плода. Эндокринный. 2006;23(2):230–57. [PubMed]
30. Батлер С.А., Иль РК. Свободная мономерная бета-субъединица хорионического гонадотропина человека (бета-ХГЧ) и недавно идентифицированная гомодимерная бета-субъединица бета-бета (бета-ХГЧ) обладают эффектами аутокринного роста. Опухоль биол. 2004; 25:18–23. дои: 10.1159/000077719. [PubMed] [CrossRef] [Google Scholar]
31. Eldar-Geva T, Hochberg A, deGroot N, Weinstein D. Высокий уровень хорионического гонадотропина в материнской сыворотке при беременности с синдромом Дауна вызван повышением уровня обеих субъединиц мессенджера рибонуклеиновой кислоты.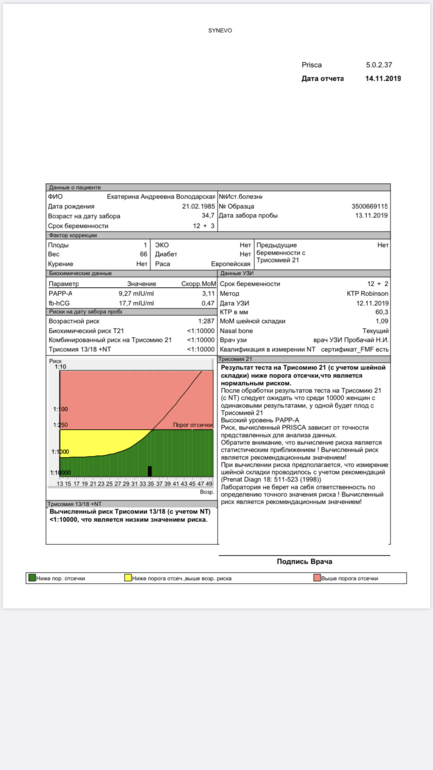 в трофобластах. J Clin Endocrinol Metab. 1995; 80: 3528–3531. doi: 10.1210/jc.80.12.3528. [PubMed] [CrossRef] [Google Scholar]
в трофобластах. J Clin Endocrinol Metab. 1995; 80: 3528–3531. doi: 10.1210/jc.80.12.3528. [PubMed] [CrossRef] [Google Scholar]
32. Oberweis D, Gillerot Y, Koulischer L, Hustin J, Philippe E. Трисомия плаценты в последнем триместре беременности. J Gynecol Obstet Biol Reprod. 1993;12:345–349. [PubMed] [Google Scholar]
33. Cowans NJ, Stamatopoulou A, Hellström J, Mäkelä MM, Spencer K. Стабильность PAPP-A и свободного ss-hCG в сыворотке первого триместра с использованием систем PerkinElmer AutoDELFIA и DELFIA Xpress. Пренат Диагн. 2010;30(2):127–132. doi: 10.1002/pd.2423. [PubMed] [CrossRef] [Google Scholar]
34. Cruz J, Cruz G, Minerkawa R, Mazi N, Nicolaides KH. Влияние температуры на свободный β-хорионический гонадотропин человека и концентрацию белка-А в плазме, связанного с беременностью. УЗИ Акушерство Гинекол. 2010; 36: 141–146. doi: 10.1002/uog.7688. [PubMed] [CrossRef] [Академия Google]
35. Schulte-Valentin M, Schindler H. Неэхогенный затылочный отек как маркер скрининга трисомии 21.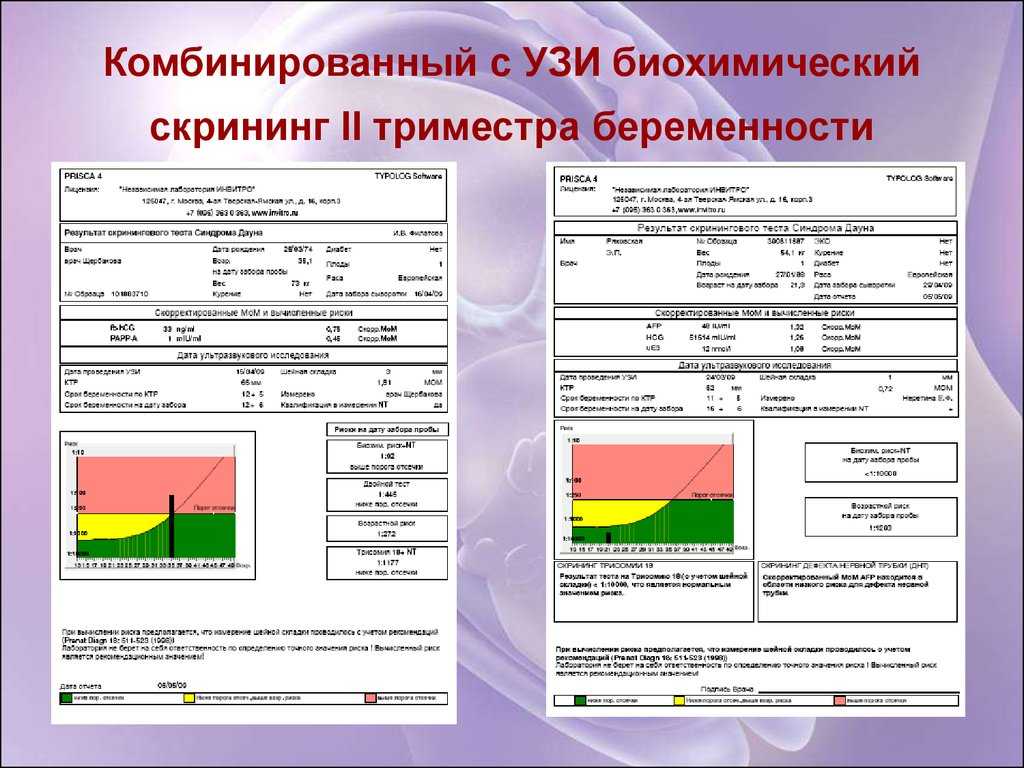 Ланцет. 1992; 339:1053. doi: 10.1016/0140-6736(92)90574-M. [PubMed] [CrossRef] [Google Scholar]
Ланцет. 1992; 339:1053. doi: 10.1016/0140-6736(92)90574-M. [PubMed] [CrossRef] [Google Scholar]
36. Roberts LJ, Bewley S, Mackinson AM, Rodeck CH. Затылочная прозрачность плода в первом триместре: проблемы со скринингом населения в целом. J Obstet Gynaecol. 1995; 102: 381–385. doi: 10.1111/j.1471-0528.1995.tb11289.x. [PubMed] [CrossRef] [Google Scholar]
37. Karl OK, Dave W, Caalina V, Nerea M, Nicolaides KH. Скрининг трисомий 21, 18 и 13 по возрасту матери, NT плода, частоте сердечных сокращений плода, свободному бета-ХГЧ и РАРР-А. Хум Репрод. 2008;23(9): 1968–1975. doi: 10.1093/humrep/den224. [PubMed] [CrossRef] [Google Scholar]
38. Hyett JA, Moscoso G, Nicolaides K. Аномалии сердца и магистральных артерий у плодов с хромосомными аномалиями в первом триместре. Am J Med Genet. 1997; 69: 207–216. doi: 10.1002/(SICI)1096-8628(19970317)69:2<207::AID-AJMG18>3.0.CO;2-P. [PubMed] [CrossRef] [Google Scholar]
39. Фон Кайзенберг К.С., Николаидес К.Х., Бранд-Сабери Б.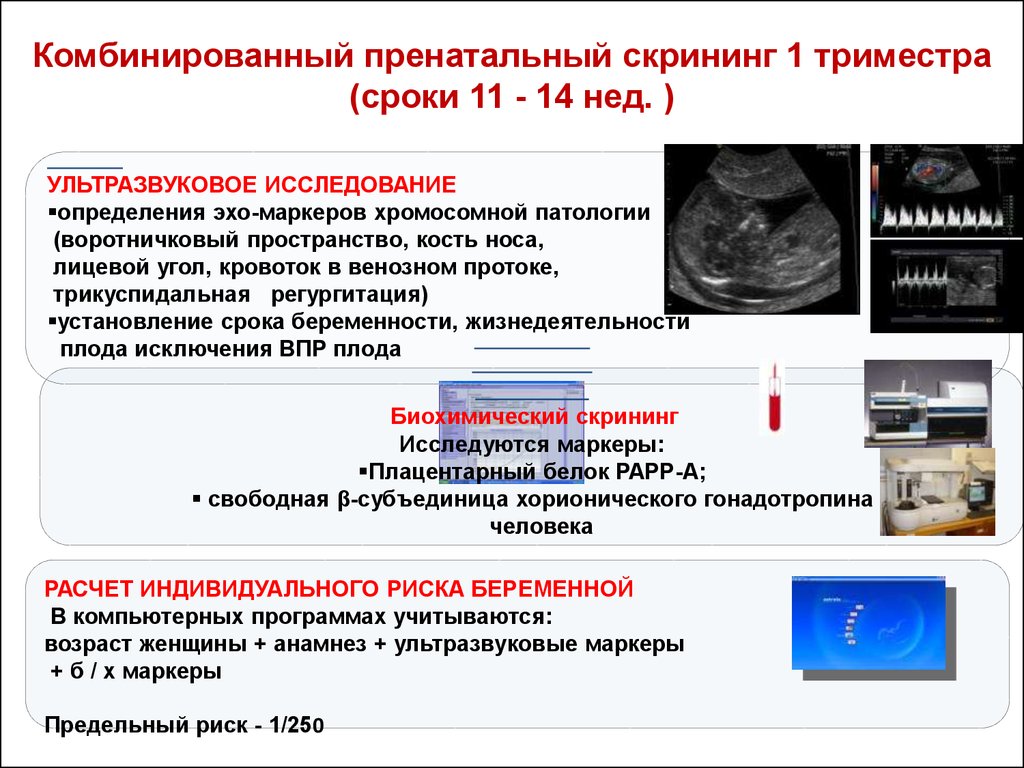 Гипоплазия лимфатических сосудов у плодов с синдромом Тернера. Хум Репрод. 1999;14:823–826. doi: 10.1093/humrep/14.3.823. [PubMed] [CrossRef] [Google Scholar]
Гипоплазия лимфатических сосудов у плодов с синдромом Тернера. Хум Репрод. 1999;14:823–826. doi: 10.1093/humrep/14.3.823. [PubMed] [CrossRef] [Google Scholar]
40. Hyett JA, Sebire NJ, Snijders RJ, Nicolaides KH. Внутриутробная летальность плодов с трисомией 21 с увеличенной толщиной воротникового пространства. УЗИ Акушерство Гинекол. 1996; 7: 101–103. doi: 10.1046/j.1469-0705.1996.07020101.x. [PubMed] [CrossRef] [Google Scholar]
41. Халил Асма, Пандья Пранав. Скрининг на синдром Дауна. J Obstet Gynecol Индия. 2006;56(3):205–211. [Google Академия]
42. Спенсер К., Хит В., Эль-Шейха А., Онг CYT, Николаидес К.Х. Этническая принадлежность и необходимость коррекции биохимических и ультразвуковых маркеров хромосомных аномалий в первом триместре: исследование восточно-азиатского и афро-карибского населения. Пренат Диагн. 2005; 25: 365–369. doi: 10.1002/pd.1153. [PubMed] [CrossRef] [Google Scholar]
43. Каган К.О., Райт Д., Спенсер К., Молина Ф.С., Николаидес К. Х. Скрининг первого триместра на трисомию 21 с помощью свободного бета-хорионического гонадотропина человека и связанного с беременностью плазменного белка-А: влияние характеристик матери и беременности. УЗИ Акушерство Гинекол. 2008;31:493–502. doi: 10.1002/uog.5332. [PubMed] [CrossRef] [Google Scholar]
Х. Скрининг первого триместра на трисомию 21 с помощью свободного бета-хорионического гонадотропина человека и связанного с беременностью плазменного белка-А: влияние характеристик матери и беременности. УЗИ Акушерство Гинекол. 2008;31:493–502. doi: 10.1002/uog.5332. [PubMed] [CrossRef] [Google Scholar]
44. Wright D, Spencer K, Kagan KO, Torring N, Petersen OB, Christou A, et al. Комбинированный скрининг первого триместра на трисомию 21 на сроке беременности 7–14 недель. УЗИ Акушерство Гинекол. 2010; 36: 404–411. doi: 10.1002/uog.7755. [PubMed] [CrossRef] [Google Scholar]
45. Tul N, Spencer K, Noble P, Chan C, Nicolaides KH. Скрининг трисомии 18 по прозрачности воротникового пространства плода и содержанию бета-ХГЧ и РАРР-А в материнской сыворотке на 10–14 неделе беременности. Пренат Диагн. 1999;19:1035–1042. doi: 10.1002/(SICI)1097-0223(199911)19:11<1035::AID-PD694>3.0.CO;2-2. [PubMed] [CrossRef] [Google Scholar]
46. Spencer K, Tul N, Nicolaides KH. Бета-ХГЧ и РАРР-А в материнской сыворотке при дефектах половых хромосом плода в первом триместре.