2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Люди, перенесшие COVID-19 в тяжелой или среднетяжелой форме, даже после того, как вылечились, некоторое время жалуются на одышку. Порой небольшие физические нагрузки могут приносить дискомфорт. Поэтому после длительной болезни важно раздышаться, восстановить работу легких в полном объеме. Для таких пациентов в каждом регионе предусмотрены реабилитационные центры, специалисты которых помогают вернуться к полноценной жизни. Какие предлагают методики и применимы ли они в домашних условиях, рассказал корреспонденту БЕЛТА директор РНПЦ медицинской экспертизы и реабилитации, заслуженный деятель науки Беларуси, доктор медицинских наук, профессор Василий Смычек.
- Последствия COVID-19 малоизученны, существует множество теорий. Вместе с тем, по вашей информации, восстанавливаются ли легкие после пневмонии? Сколько может длиться этот процесс?
- После пневмонии, в том числе обусловленной COVID-19, легкие восстанавливаются. Если фиброз (образование рубцовой ткани), который приводит к нарушению дыхательной функции, еще не сформировался, безусловно, восстановление произойдет полностью. Более того, даже если фиброзная ткань в легких все же есть, после реабилитации эти явления минимизируются. И чем раньше начинается реабилитация, тем лучше. Поэтому ее сегодня начинают еще в реанимации, продолжают в профильном отделении стационара, а затем на амбулаторном этапе и в домашних условиях.
С последствиями ковидной пневмонии бороться следует. Если это действительно не резко выраженный фиброз, то прогноз благоприятный. Однако относительно отдаленных последствий заболевания COVID-19 и того, насколько будет восстановлена легочная ткань, замечу: таких данных нет ни у нас в стране, ни в мире, потому что еще не прошел достаточный период времени, чтобы об этом говорить.
- Фиброз легких возникает только у тех пациентов, которые тяжело перенесли COVID-19? Насколько это серьезное последствие?
- Говоря простыми словами, при фиброзе легочная ткань переходит в другое состояние - в соединительную, рубцовую. В результате она уже не выполняет свою функцию, поэтому у человека появляется одышка, быстрая утомляемость. Стоит заметить, что не обязательно ковидная пневмония закончится фиброзом в легких. Перерождение легочной ткани может произойти и после обычной пневмонии либо других инфекций.
В результате она уже не выполняет свою функцию, поэтому у человека появляется одышка, быстрая утомляемость. Стоит заметить, что не обязательно ковидная пневмония закончится фиброзом в легких. Перерождение легочной ткани может произойти и после обычной пневмонии либо других инфекций.
Рубцовая ткань может быть ограничена очень небольшим участком. Возможно, человек живет и даже не подозревает об этом. В ряде случаев это случайная находка при каком-либо выполненном диагностическом исследовании. Понятие фиброза появилось не вчера, а существует уже очень много десятилетий, если не столетий. Сейчас об этом заговорили так широко лишь потому, что инфекция COVID-19 накрыла весь мир.
Если фиброзная ткань образовалась, это явление нужно минимизировать путем различных реабилитационных мероприятий, дыхательных упражнений, которые улучшат функцию легких, увеличат их жизненную емкость, помогут выходу отделяемого из альвеол легких и дыхательных путей.
- Сегодня есть разные мнения насчет того, какой след оставит коронавирус у пациентов, у которых болезнь протекает в бессимптомной форме. Как вы считаете, могут ли в этом случае возникнуть необратимые поражения в легких?
Как вы считаете, могут ли в этом случае возникнуть необратимые поражения в легких?
- Необратимых поражений в легких у пациентов, которые переносят ковидную инфекцию бессимптомно, нет. О тяжелых последствиях фиброзного плана речь не идет. Могут возникнуть определенные изменения, но в процессе лечения и реабилитации они проходят.
На реабилитацию в стационары направляют тех пациентов, которые перенесли инфекцию в тяжелой или среднетяжелой форме. При легком течении не требуется интенсивная реабилитация, люди сразу возвращаются на работу. К слову, около 80% из тех пациентов, которые проходят реабилитацию в нашем центре, по ее окончании приступают к труду. Часть пациентов выписываем с открытым листком нетрудоспособности для продолжения лечения и реабилитации в амбулаторных условиях. Эффект от реабилитационных мероприятий очень хороший, поэтому позже, я думаю, будем выписывать сразу на работу еще больше людей.
- Есть ли доказанные приемы, позволяющие на этапе реабилитации минимизировать остаточные явления в легких после ковидной пневмонии, или этот вопрос еще малоизучен?
- Нет, почему же. На 100% доказано, что чем раньше начинаются реабилитационные мероприятия, тем лучше эффект: минимизируются последствия заболевания, в том числе инвалидизирующие, улучшается общее состояние.
На 100% доказано, что чем раньше начинаются реабилитационные мероприятия, тем лучше эффект: минимизируются последствия заболевания, в том числе инвалидизирующие, улучшается общее состояние.
Медицинская реабилитация пациентов, будь то ковидная пневмония, инфаркт, инсульт или другое тяжелое заболевание, проходит в несколько этапов. Лечебно-реабилитационный этап начинается с реанимации или профильного (пульмонологического, неврологического и др.) отделения стационара. Затем следует ранняя стационарная медицинская реабилитация. На этом этапе пациентов с последствиями пневмоний переводят, в частности, в наш центр. У нас имеется 110 коек. Завершается реабилитация амбулаторно-поликлиническим и домашним этапами. На каждом из них разработана целая система реабилитационных мероприятий.
Если говорить о том, есть ли какое-либо универсальное упражнение для минимизации последствий заболевания, отмечу: такого не бывает. Каждый человек индивидуален, у каждого свои особенности в плане здоровья, наличия сопутствующих заболеваний, возраста. Ковидная пневмония переносится по-разному. В программу реабилитации входит лечебная физкультура, дыхательная гимнастика, различные психотерапевтические мероприятия, дозированная лечебная ходьба, диетотерапия, поддерживающее медикаментозное лечение. Этот процесс подразумевает под собой комплекс различных мероприятий.
Ковидная пневмония переносится по-разному. В программу реабилитации входит лечебная физкультура, дыхательная гимнастика, различные психотерапевтические мероприятия, дозированная лечебная ходьба, диетотерапия, поддерживающее медикаментозное лечение. Этот процесс подразумевает под собой комплекс различных мероприятий.
- У вас в центре работают прекрасные специалисты, которые знают, какие методики применять и как найти индивидуальный подход. Какие рекомендации можно дать тем людям, которые хотят заниматься реабилитацией самостоятельно в домашних условиях?
- Мы видим, что люди, которые попадают к нам на реабилитацию, прежде всего нуждаются даже не в медикаментозной поддержке и лечебной физкультуре, а психотерапии. Люди напуганы, астенизированы, истощены, в психологическом плане есть проблемы, поэтому с ними должен работать специалист-психолог. На домашнем этапе можно применять прекрасные методы аутогенной тренировки, в поликлинике и на предыдущих этапах реабилитации должны обучить различным релаксационным техникам, саморасслаблению.
Будет полезна лечебная физкультура, причем в щадяще-тренирующем режиме. Специалисты рассказывают пациентам, как делать комплекс статических и динамических, дыхательных, общеукрепляющих упражнений, которые направлены на улучшение подвижности грудной клетки, способствуют растяжению плевральных спаек, если такие последствия вызвало заболевание. Возможно, этим людям необходима тренировка равновесия и координации.
На домашнем этапе в качестве реабилитационного мероприятия важна дозированная лечебная ходьба с индивидуально подобранным темпом. Кому-то нужно ходить немного быстрее, кому-то медленнее, по ровной местности или с небольшими подъемами и спусками. Следует обучить диетотерапии: что можно, а что не стоит есть после перенесенной ковидной пневмонии. Конечно, важно и поддерживающее медикаментозное лечение, потому что люди среднего и старшего возраста страдают, к сожалению, многими сопутствующими заболеваниями.
Я назвал пару пунктов, которые составляют программу реабилитации на домашнем этапе. Каждый может написать себе план, чем будет заниматься в течение дня, - начиная с лечебной гимнастики и заканчивая остальными мероприятиями.
Каждый может написать себе план, чем будет заниматься в течение дня, - начиная с лечебной гимнастики и заканчивая остальными мероприятиями.
- Многие специалисты советуют обратить внимание на дыхательную гимнастику, потому что очень важно "раздышать" легкие, вернуть прежний легочный объем. Вместе с тем классические методы, которые выполняются с усилением и сопротивлением на выдохе, могут лишь навредить, если человек столкнулся с коронавирусной пневмонией. Так ли это?
- Действительно, есть такое выражение - "раздышать легкие". На стационарном этапе реабилитации человека обучают лечебной гимнастике, показывают, какие упражнения нужно делать, чтобы восстановить функцию дыхания. Пациенты после 2-3 дней пребывания в нашем стационаре говорят, что им стало легче дышать, грудная клетка начала лучше наполняться воздухом.
В каждом случае специалист назначает индивидуальные занятия, учит правильному вдоху и выдоху. Есть целый комплекс упражнений, которые рекомендуются именно для пациентов после перенесенной пневмонии, обусловленной инфекцией COVID-19. Причем обычными методиками не всегда можно руководствоваться. В отдельных случаях страдает легочная ткань на большой площади, слишком быстро возникают уплотнения, переходящие в фиброз. Поэтому легкие нужно пощадить, а методики применять очень осторожно и индивидуально.
Причем обычными методиками не всегда можно руководствоваться. В отдельных случаях страдает легочная ткань на большой площади, слишком быстро возникают уплотнения, переходящие в фиброз. Поэтому легкие нужно пощадить, а методики применять очень осторожно и индивидуально.
В частности, некоторые рекомендуют надувать шарики, чтобы расправить легкие, улучшить функцию дыхания. Но иногда это может привести к серьезной баротравме легких. Если где-то есть очаги фиброза, уплотнение легочной ткани, надувание шариков может оказаться чрезмерной нагрузкой на легкие.
Сейчас в интервью я бы не стал расписывать комплекс тех упражнений, которые необходимо выполнять, сколько должно быть повторений - все индивидуально. Повторюсь: нет универсального упражнения для всех пациентов. Надо видеть человека, знать его состояние, а затем что-то рекомендовать.
- Полезно ли для легких на этапе восстановления включать в рацион фрукты и овощи, богатые антиоксидантами? Какие продукты помогают бороться с воспалением?
- Не существует ни одного пищевого продукта, способного уничтожить коронавирус или предотвратить его попадание в организм. Допустим, шиповник, лук, чеснок, облепиха, сливочное масло не защищают от инфекции, но употреблять их в пищу очень даже полезно.
Допустим, шиповник, лук, чеснок, облепиха, сливочное масло не защищают от инфекции, но употреблять их в пищу очень даже полезно.
Что касается питания пациентов, перенесших это заболевание, есть несколько ключевых моментов. Первое - это питьевой режим. Увлажненная слизистая - первый барьер на пути вируса. Хотя сегодня четких рекомендаций по количеству воды, которую должен выпивать человек, Всемирная организация здравоохранения не дает, считается, что нужно не менее 25 мл на 1 кг веса в сутки. Если, скажем, человек весит 80 кг, это не менее 2 л.
Для клеточных мембран очень полезны Омега-3 жирные кислоты, которые обеспечивают строительные блоки для производства противовоспалительных гормонов - эйкозаноидов, благоприятно влияющих на иммунную систему. Поэтому необходимо употреблять морскую рыбу (палтус, лосось, тунец, макрель, сардина), льняное масло.
Кроме того, пациентам, перенесшим ковидную пневмонию, полезен витамин D, полноценным источником которого являются рыба, яйца, субпродукты, лесные грибы, молочные продукты. Источники животного белка - мясо, птица и др. - тоже очень важны. Вместе с тем следует исключить жареные, соленые, острые продукты, мучные изделия, сдобную выпечку - все это не самым лучшим образом влияет на желудочно-кишечный тракт и в целом на состояние организма. Такая же рекомендация и в отношении алкоголя.
Источники животного белка - мясо, птица и др. - тоже очень важны. Вместе с тем следует исключить жареные, соленые, острые продукты, мучные изделия, сдобную выпечку - все это не самым лучшим образом влияет на желудочно-кишечный тракт и в целом на состояние организма. Такая же рекомендация и в отношении алкоголя.
- Правда, что скандинавская ходьба позволяет лучше раскрываться легким? Можно ли после перенесенной ковидной пневмонии уходить с головой в спортивные тренировки?
- Безусловно, скандинавская ходьба позволят раскрыться легким, увеличивает их экскурсию, улучшает дыхательную функцию. Это хороший метод реабилитации, применять его можно, но и здесь важна осторожность. Следует советоваться со специалистом: какой выбрать темп ходьбы, дистанцию, местность должна быть ровной или с подъемами и спусками. Что касается физической активности, то окунаться в нее с головой нельзя, это и не получится. Чрезмерная нагрузка может нанести вред легким, их нужно пощадить.
В зависимости от тех последствий, которые возникли в легких, процесс реабилитации может продлиться от нескольких недель до нескольких месяцев. Что касается именно ковидных пневмоний, у нас слишком небольшой срок наблюдения. Активной реабилитацией таких пациентов мы занимаемся буквально пару месяцев - с апреля.
Что касается именно ковидных пневмоний, у нас слишком небольшой срок наблюдения. Активной реабилитацией таких пациентов мы занимаемся буквально пару месяцев - с апреля.
Между прочим, разработаны и недавно утверждены Министерством здравоохранения протоколы реабилитации пациентов после перенесенной пневмонии, обусловленной инфекцией COVID-19, касающейся всех этапов. Там содержатся и критерии эффективности реабилитации. Протоколы предназначены для врачей. Пациент сам вряд ли сможет оценить состояние сердечно-сосудистой, дыхательной систем, психической сферы, общее состояние.
- Эти протоколы разрабатывали на основе собственного опыта или учитывали международный?
- Мы разрабатывали их по заданию Минздрава. Безусловно, учитывали и международный опыт, привлекали специалистов не только нашего учреждения, но и кафедр реабилитации, физиотерапии, пульмонологии. Работали специалисты, глубоко владеющие этими вопросами. В протоколах прописано, какие методы следует применять, сколько процедур и повторений того или иного упражнения должно быть в день. Это подробная, пошаговая инструкция.
Это подробная, пошаговая инструкция.
Кроме того, вышло подготовленное нами пособие для врачей по медицинской реабилитации пациентов, перенесших пневмонию, обусловленную этой инфекцией. Надеюсь, это пособие станет полезным для тех медиков, которые занимаются реабилитацией этой категории людей.
- Есть ли смысл обращаться в поликлинику, чтобы назначили, например, физиотерапевтические процедуры?
- В поликлинику обращаться, безусловно, следует. Ведь наряду с домашним этапом важна реабилитация и на амбулаторно-поликлиническом: хорошо бы пройти курс определенных физиопроцедур, получить консультацию по лечебной физкультуре, возможно, психотерапии и др.
Себя нужно беречь и любить. Следует внимательно прислушиваться к организму, учитывать советы специалистов и тогда качество жизни будет повышаться.
Вне эпидемической ситуации, связанной с COVID-19, Республиканский научно-практический центр медицинской экспертизы и реабилитации занимается медицинской реабилитацией пациентов после завершенного радикального лечения злокачественных опухолей молочной железы, органов женской половой сферы и других онкологических заболеваний. РНПЦ - единственный специализированный центр в республике по этому профилю. Сейчас он перепрофилирован на прием пациентов, перенесших коронавирусную инфекцию в тяжелой или среднетяжелой форме. Центр расположен в живописном лесном массиве на берегу искусственного озера, в 10 км от городской черты (поселок Городище). Умеренный климат средней полосы, красивый пейзаж, смешанный лес, чистый воздух создают благоприятные условия для проведения реабилитации. РНПЦ - единственный специализированный центр в республике по этому профилю. Сейчас он перепрофилирован на прием пациентов, перенесших коронавирусную инфекцию в тяжелой или среднетяжелой форме. Центр расположен в живописном лесном массиве на берегу искусственного озера, в 10 км от городской черты (поселок Городище). Умеренный климат средней полосы, красивый пейзаж, смешанный лес, чистый воздух создают благоприятные условия для проведения реабилитации. |
Фото РНПЦ медицинской экспертизы и реабилитации
БЕЛТА.-0-
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
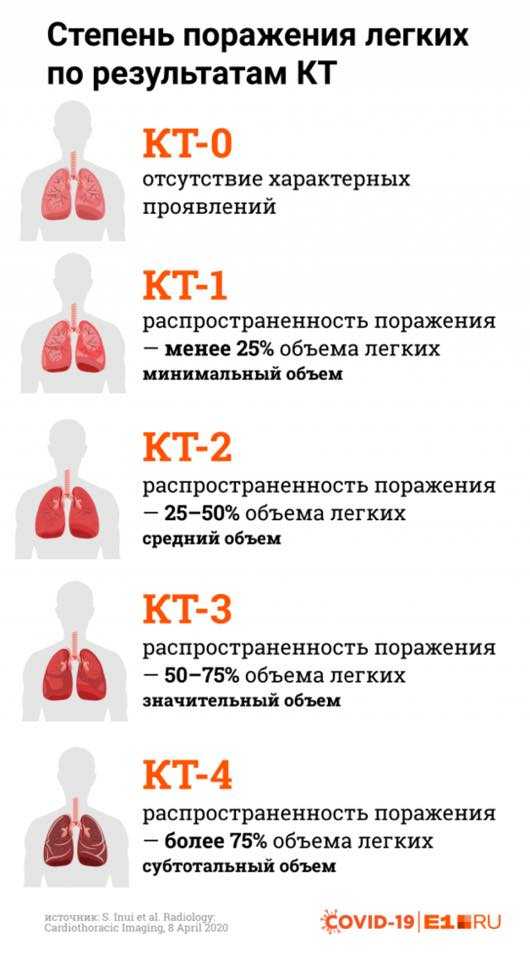
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
|
№ |
Процент поражения легочной ткани |
Проявления |
Госпитализация |
|
1. |
15 |
Поражена часть лёгкого. Небольшое затруднение дыхания. |
Не показана. |
|
2. |
25 |
Поражена половина одного лёгкого. |
Возможно лечение на дому. |
|
3. |
50 |
Одно лёгкое выключено из дыхания. Заметна одышка. Требуется активное лечение. |
Решение о госпитализации принимает врач. |
|
4. |
75 |
Дышит только половина одного лёгкого. Выраженная дыхательная недостаточность. |
Показана. |
Легкие после COVID-19 могут терять эластичность. Поражённые участки легочной ткани замещаются соединительной (рубцовой) тканью, возникает фиброз. Из-за фиброзных изменений в легких газообменная функция легочной ткани страдает. Воспаления уже нет, но дыхательная недостаточность сохраняется. Если не принять меры уже во время самого заболевания, патологические изменения в лёгких могут остаться на всю жизнь. Человека будут беспокоить:
Из-за фиброзных изменений в легких газообменная функция легочной ткани страдает. Воспаления уже нет, но дыхательная недостаточность сохраняется. Если не принять меры уже во время самого заболевания, патологические изменения в лёгких могут остаться на всю жизнь. Человека будут беспокоить:
Иногда слабость настолько выражена, что теряется способность к самообслуживанию. Чтобы избежать этих серьёзных осложнений, нужно проводить восстановительные мероприятия – реабилитацию.
Реабилитацию начинают на 20–25 день после начала болезни, иногда ещё в стационаре. Как только острый процесс закончился, нормализовалась температура тела, проводится обследование. Уточняется, есть ли нарушение функции почек, сердца, сосудов, других органов. Программа восстановления легких после COVID-19 разрабатывается индивидуально. Учитываются:
Уточняется, есть ли нарушение функции почек, сердца, сосудов, других органов. Программа восстановления легких после COVID-19 разрабатывается индивидуально. Учитываются:
Длительность реабилитации от 2 недель до года. Она может идти непрерывно либо курсами по 10–14 дней с перерывами в 5–7 суток. При минимальных изменениях назначают дыхательную гимнастику, лечебную физкультуру, ингаляции, массаж, физиотерапию. Важную роль играют режим и питание.
Соблюдение режима дня, полноценный восьмичасовой сон
Умеренная физическая активность (10000 шагов в сутки – прогулки в парке, лесу в сухую и тёплую погоду). В холодный, ветренный или дождливый день лучше остаться дома. На прогулку одеваться по погоде, обувь должна быть удобной.
В холодный, ветренный или дождливый день лучше остаться дома. На прогулку одеваться по погоде, обувь должна быть удобной.
Дыхательная гимнастика
Ежедневная влажная уборка и проветривание в комнате.
Отказ посещения бани, сауны. Не стоит принимать горячие ванны.
Запрет на употребления алкоголя, курения.
Рекомендуется полноценное питание 5–6 раз в сутки, небольшими порциями.
Таблица 2. Обязательные компоненты питания
|
№ |
Компонент |
Примеры продуктов |
|
1. |
Легкоусвояемый белок |
Курица, индейка, молодая говядина, творог, яйца. |
|
2. |
Полезные жиры |
Морская рыба, орехи, растительные масла. |
|
3. |
Пищевые волокна |
Крупы, свежие овощи и фрукты. |
|
4. |
Медленные углеводы |
Крупы, овощи. |
|
5. |
Пробиотики |
Кисломолочные напитки, квашеная капуста. |
|
6. |
Железо |
Петрушка, говяжья печень, гречка. |
Необходимо пить 1,5–2 литра воды в сутки. Подойдёт обычная питьевая вода, морсы, несладкие компоты, отвар шиповника.
Под запретом: «быстрые» углеводы – торты, конфеты, булочки, жирная, острая, пряная пища, мясные деликатесы.
Дыхательные упражнения стимулируют кровообращение, тренируют дыхательные мышцы, повышают эластичность легочной ткани, улучшают дренаж бронхов. Выполнять гимнастику нужно в чистом проветренном помещении. Начать с 30 секунд, постепенно довести до четверти часа. Следует избегать переутомления. При появлении головокружения – сделать паузу.
В положении лёжа на спине сделать медленный вдох за 3–4 секунды, затем такой же медленный выдох – за 5–6 секунд.
Диафрагмальное дыхание, когда на вдохе «надувается» живот.
Медленно вдохнуть воздух, медленно выдохнуть через трубочку в стакан с водой, отдохнуть. Повторить 2–3 раза, постепенно довести до 10 раз.
Сядьте на стул, прижмитесь спиной к спинке стула, опустите руки вниз. На вдохе плавно поднимите руки вперёд, а затем вверх. На выдохе вернитесь в исходное положение.
То же упражнение, только руки поднимать вверх через стороны.
Встать, положить пальцы рук на плечи. На вдохе медленно развести руки в стороны. Выдыхая через рот, вернуться в исходное положение.
Хорошо себя зарекомендовала гимнастика Стрельниковой А. Н. Самостоятельно освоить её сложно. Нужно, чтобы движения показал человек, владеющий методикой. Вместо этой дыхательной гимнастики врач может порекомендовать другую.
Нужно, чтобы движения показал человек, владеющий методикой. Вместо этой дыхательной гимнастики врач может порекомендовать другую.
ЛФК укрепляет ослабленные болезнью мышцы, стимулирует кровообращение, приводит в норму нервную систему. Гимнастику выполняют после тренировки дыхания, в медленном темпе. Рядом нужно поставить стул, придерживаться рукой за его спинку для контроля равновесия. Первая часть каждого упражнения выполняется на вдохе, вторая – на выдохе.
Подняться на носки, встать на полную стопу.
Согнуть ногу в колене, приподняв ее вверх, опустить. Затем – вторую ногу.
Отвести ногу назад, вернуть на место. Так же со второй ногой.
Круговые движения плечами вперёд, затем назад.
Отвести правую руку назад, вернуться в исходное положение, затем – левую.
Поставить руки на пояс. Повернуть туловище вправо, потом – влево.
Наклониться вперёд на 20–30 градусов, выпрямиться.
Наклониться вправо, выпрямиться, затем – влево.
Назначает врач при наличии показаний. Проводятся ингаляции через прибор небулайзер. Для ингаляций используют готовые увлажняющие препараты на основе физиологического раствора и отхаркивающие препараты. При необходимости назначаются бронхорасширяющие и противовоспалительные средства.
Лечебный массаж, проведённый специалистом, улучшает кровообращение в лёгких, устраняет застойные явления, ускоряет обмен, способствует быстрому восстановлению лёгких. Кроме того, он снимает мышечное и нервное напряжение, помогает справиться с усталостью, повышает настроение и работоспособность. Хороший эффект даёт перкуссионный массаж.
Кроме того, он снимает мышечное и нервное напряжение, помогает справиться с усталостью, повышает настроение и работоспособность. Хороший эффект даёт перкуссионный массаж.
Мануальный терапевт применяет специальные техники воздействия: сдавливание, вытяжение, растягивание. Рёберно-позвоночные суставы становятся более подвижными, диафрагма работает лучше. В результате грудная клетка становится эластичнее, увеличивается объём лёгких, улучшается отхождение мокроты, восстанавливается поступление кислорода.
Таблица 3. Популярные физиотерапевтические процедуры
|
№ |
Название |
Действие |
|
1. |
СМТ-терапия |
Синусоидальные модулированные токи устраняют спазмы бронхов, улучшают дренаж. |
|
2. |
Лазеротерапия |
Улучшает кровоснабжение, обладает рассасывающим и противовоспалительным действием. |
|
3. |
Полихроматический поляризованный свет |
Ускоряет рассасывание инфильтрата, улучшает проходимость бронхов. |
|
4. |
Магнитотерапия |
Устраняет воспаление, отёки, боль. |
|
5. |
Ультразвуковая терапия |
Выводит мокроту, предотвращает развитие фиброза. |
Признаки пневмофиброза на КТ (компьютерной томографии) говорят о том, что часть легочной ткани замещена рубцовой. Фиброз не развивается за несколько дней. Обычно на это уходит до 6 месяцев. К счастью, фатальный легочный фиброз с развитием тяжелой дыхательной недостаточности встречается не часто и у большинства людей, перенесших коронавирусную инфекцию, оставшиеся в легких изменения не скажутся на здоровье. В большинстве случаев при контрольном исследовании видна отчётливая положительная динамика. Признаки фиброза уменьшаются или исчезают. Восстанавливается нормальная легочная ткань.
Поэтому так важно вовремя обратиться к врачу и начать правильное лечение COVID-19, которое поможет избежать серьезных осложнений и уменьшит сроки реабилитации после поражения легких SARS-CoV-2.
Если фиброз действительно сформировался, он необратим. В этом случае врачи пытаются создать оптимальные условия для работы оставшейся легочной ткани. Часто это удаётся сделать, так как компенсаторные возможности дыхательной системы велики. Но простых методов для этого недостаточно. Приходится подключать серьёзную терапию, включающую лекарственные средства и респираторную поддержку.
В «Семейном докторе» точно знают, как восстановить легкие после коронавирусной инфекции. Мы разработали несколько программ реабилитации после COVID-19. В самые короткие сроки вы пройдёте полное обследование, точно узнаете, как восстановить легкие после COVID-19. Следуя рекомендациям доктора, сможете поправить здоровье и вернуться к нормальной жизни.
 Как пандемия коронавируса влияет на психическую деятельность
Как пандемия коронавируса влияет на психическую деятельностьРекомендуемый эксперт:
Обновлено 28 февраля 2022 г.
Как и другие респираторные заболевания, COVID-19 может вызвать длительное повреждение легких.
Панагис Галиатсатос, доктор медицинских наук, магистр здравоохранения, эксперт по заболеваниям легких в Медицинском центре Джонса Хопкинса в Бэйвью и принимает пациентов с COVID-19.. Он объясняет некоторые краткосрочные и долгосрочные проблемы с легкими, вызванные новым коронавирусом.
«По мере того, как мы продолжаем узнавать о COVID-19, мы лучше понимаем, как он влияет на легкие во время острого заболевания и после него. И это особенно верно в отношении текущих вариантов вируса», — говорит Галиатсатос.
И это особенно верно в отношении текущих вариантов вируса», — говорит Галиатсатос.
COVID-19 может вызывать осложнения со стороны легких, такие как пневмония и, в наиболее тяжелых случаях, острый респираторный дистресс-синдром или ОРДС. Сепсис, еще одно возможное осложнение COVID-19, также может причинить долговременный вред легким и другим органам. Более новые варианты коронавируса могут также вызывать больше заболеваний дыхательных путей, таких как бронхит, которые могут быть достаточно серьезными, чтобы потребовать госпитализации.
«Узнав больше о SARS-CoV-2 и вызванном им COVID-19, мы обнаружили, что при тяжелом течении COVID-19 значительное провоспалительное состояние может привести к нескольким критическим заболеваниям, осложнениям и синдромам», — говорит Галиатсатос. .
При пневмонии легкие наполняются жидкостью и воспаляются, что приводит к затруднению дыхания. У некоторых людей проблемы с дыханием могут стать настолько серьезными, что потребуется лечение в больнице кислородом или даже аппаратом искусственной вентиляции легких.
У некоторых людей проблемы с дыханием могут стать настолько серьезными, что потребуется лечение в больнице кислородом или даже аппаратом искусственной вентиляции легких.
Пневмония, вызываемая COVID-19, имеет тенденцию поражать оба легких. Воздушные мешочки в легких заполняются жидкостью, что ограничивает их способность поглощать кислород и вызывает одышку, кашель и другие симптомы.
В то время как большинство людей выздоравливают от пневмонии без какого-либо стойкого повреждения легких, пневмония, связанная с COVID-19может быть тяжелым. Даже после того, как болезнь прошла, повреждение легких может привести к проблемам с дыханием, на устранение которых могут уйти месяцы.
«При бронхите, связанном с COVID-19, это проблема чрезмерного количества мокроты, выделяемой в дыхательных путях, что приводит к кашлю и заложенности в груди. Мокрота также сужает дыхательные пути, затрудняя дыхание», — объясняет Галиатсатос.
«Что касается бронхита, у пациентов может наблюдаться кашель, который остается с ними в течение нескольких месяцев после первоначального заражения», — отмечает он. «Этот частый кашель и постоянная заложенность грудной клетки могут повлиять на качество жизни».
«Этот частый кашель и постоянная заложенность грудной клетки могут повлиять на качество жизни».
Если пневмония, вызванная COVID-19, прогрессирует, большая часть воздушных мешков может быть заполнена жидкостью, просачивающейся из крошечных кровеносных сосудов в легких. В конце концов, возникает одышка, которая может привести к острому респираторному дистресс-синдрому (ОРДС), форме легочной недостаточности. Пациенты с ОРДС часто не могут дышать самостоятельно, и им может потребоваться поддержка искусственной вентиляции легких, чтобы помочь циркуляции кислорода в организме.
Вне зависимости от того, происходит ли это дома или в больнице, ОРДС может привести к летальному исходу. Люди, пережившие ОРДС и выздоровевшие от COVID-19может иметь стойкое легочное рубцевание.
Другим возможным осложнением тяжелого случая COVID-19 является сепсис. Сепсис возникает, когда инфекция достигает кровотока и распространяется по нему, вызывая повреждение тканей повсюду.
«Легкие, сердце и другие системы организма работают вместе, как инструменты в оркестре», — говорит Галиатсатос. «При сепсисе нарушается взаимодействие между органами. Целые системы органов могут начать отключаться одна за другой, включая легкие и сердце».
Сепсис, даже если он выжил, может привести к длительному повреждению легких и других органов.
Галиатсатос отмечает, что, когда у человека есть COVID-19, иммунная система усиленно борется с захватчиком. Это может сделать организм более уязвимым для заражения другой бактерией или вирусом помимо COVID-19 — суперинфекции. Дальнейшая инфекция может привести к дополнительному повреждению легких. И Галиатсатос поразительно отмечает, что примерно у каждого четвертого пациента развивается тяжелая форма COVID-19.также имеют суперинфекцию, а это означает, что этим пациентам потребуется больше времени для выздоровления.
Галиатсатос отмечает три фактора, которые влияют на риск повреждения легких при инфекциях COVID-19 и на вероятность выздоровления и восстановления функции легких:
Тяжесть заболевания. «Во-первых, это тяжесть самой коронавирусной инфекции — легкая или тяжелая у человека», — говорит Галиатсатос. Более легкие случаи с меньшей вероятностью вызывают стойкие рубцы в легочной ткани.
«Во-первых, это тяжесть самой коронавирусной инфекции — легкая или тяжелая у человека», — говорит Галиатсатос. Более легкие случаи с меньшей вероятностью вызывают стойкие рубцы в легочной ткани.
Состояние здоровья. Галиатсатос говорит: «Второй вопрос заключается в том, существуют ли существующие проблемы со здоровьем, такие как хроническая обструктивная болезнь легких (ХОБЛ) или болезни сердца, которые могут повышать риск тяжелого заболевания». Пожилые люди также более уязвимы для тяжелого случая COVID-19. Ткани их легких могут быть менее эластичными, и у них может быть ослабленный иммунитет из-за преклонного возраста.
Лечение. «Лечение — это третий фактор, — говорит он. «Выздоровление пациента и долгосрочное здоровье легких будут зависеть от того, какую помощь они получат и как быстро». Своевременная поддержка тяжелобольных пациентов в больнице может свести к минимуму повреждение легких.
Есть вещи, которые пациенты могут сделать, чтобы увеличить свои шансы на менее серьезное повреждение легких, говорит Галиатсатос.
«Если у вас есть проблемы со здоровьем, которые подвергают вас повышенному риску, убедитесь, что вы делаете все возможное, чтобы свести к минимуму вероятность заражения вирусом. Кроме того, убедитесь, что ваши хронические заболевания лечатся настолько хорошо, насколько это возможно. Например, люди, живущие с диабетом, ХОБЛ или сердечными заболеваниями, должны быть особенно осторожны, чтобы управлять этими состояниями, контролируя и принимая лекарства в соответствии с указаниями».
Галиатсатос добавляет, что правильное питание и гидратация также могут помочь пациентам избежать осложнений COVID-19. «Хорошее питание важно для общего состояния здоровья. Правильная гидратация поддерживает надлежащий объем крови и здоровые слизистые оболочки в дыхательной системе, что может помочь им лучше противостоять инфекции и повреждению тканей».
Наконец, подчеркивает он, вакцинация и ревакцинация должным образом во время заражения помогают обеспечить наилучший возможный результат.
«Несмотря на то, что иммунитет от вакцины делает нашу иммунную систему «умнее», имея «учебник для игр» для стратегической борьбы с вирусом с минимальным побочным ущербом, иммунитет от вакцины также может помочь в процессе выздоровления. Аномальное заживление часто наблюдается у людей, которые ранее не были вакцинированы. Поэтому, хотя они пережили инфекцию, шрамы, оставшиеся от коронавируса, могут остаться у этих пациентов навсегда».
Наш эксперт, Панагис Галиатсатос, доктор медицинских наук, M.H.S. обсуждает, как курение, вейпинг и загрязнение воздуха могут увеличить тяжесть течения COVID-19. Узнайте о том, как каждый из них может повлиять на диагноз COVID-19.
Читать статью
После тяжелого случая COVID-19 легкие пациента могут восстановиться, но не за одну ночь. «Восстановление после повреждения легких требует времени, — говорит Галиатсатос. «Есть первоначальная травма легких, за которой следуют рубцы. Со временем ткань заживает, но может потребоваться от трех месяцев до года или более, чтобы функция легких человека вернулась к уровню, существовавшему до COVID-19.
«Восстановление после повреждения легких требует времени, — говорит Галиатсатос. «Есть первоначальная травма легких, за которой следуют рубцы. Со временем ткань заживает, но может потребоваться от трех месяцев до года или более, чтобы функция легких человека вернулась к уровню, существовавшему до COVID-19.
«Заживление легких само по себе может вызывать симптомы», — говорит Галиатсатос. «Это похоже на перелом кости ноги, необходимость в гипсе в течение нескольких месяцев, а затем снятие гипса. Никто не ожидал, что он сразу же начнет бегать с недавно зажившей костью ноги. По мере укрепления ноги и восстановления мышц пациенты будут испытывать дискомфорт от этого заживления. Через это проходят и наши легкие!»
Он отмечает, что и врачи, и пациенты должны быть готовы к продолжению лечения и терапии.
«Опять же, своевременное использование вакцин против COVID-19, включая бустеры, является ключом не только к выживанию при COVID-19, но и потенциально к тому, чтобы шрамы на легких не были постоянными. Но пока легкие заживают, важно, чтобы выжившие после COVID-19 обращались к врачам, которые могут помочь им эффективно выздороветь.
Но пока легкие заживают, важно, чтобы выжившие после COVID-19 обращались к врачам, которые могут помочь им эффективно выздороветь.
«После окончания пандемии появится группа пациентов с новыми потребностями в здоровье: выжившие. Врачи, респираторные терапевты и другие медицинские работники должны будут помочь этим пациентам максимально восстановить функцию легких».
Что вам нужно знать от Johns Hopkins Medicine.
Узнать больше
COVID-пневмония — это инфекция легких, вызванная SARS-CoV-2, вирусом, вызывающим COVID-19. Вы можете заболеть пневмонией как осложнением заболевания COVID-19. Когда ваша иммунная система атакует инфекцию в легких, они воспаляются и наполняются жидкостью, что затрудняет дыхание.
Тип пневмонии, связанный с COVID-19, почти всегда поражает оба легких одновременно (двусторонний). Интерстициальная ткань — это то, что окружает воздушные мешочки легких, кровеносные сосуды и дыхательные пути. Интерстициальное заболевание легких вызывает рубцевание или другие повреждения легких. Двусторонняя интерстициальная пневмония при COVID-19повреждение легких с обеих сторон в результате пневмонии, связанной с COVID-19. Обычно это происходит после начальной (инфекционной) фазы, часто у людей с длительным течением COVID (постострые последствия SARS CoV-2 или PASC).
Интерстициальная ткань — это то, что окружает воздушные мешочки легких, кровеносные сосуды и дыхательные пути. Интерстициальное заболевание легких вызывает рубцевание или другие повреждения легких. Двусторонняя интерстициальная пневмония при COVID-19повреждение легких с обеих сторон в результате пневмонии, связанной с COVID-19. Обычно это происходит после начальной (инфекционной) фазы, часто у людей с длительным течением COVID (постострые последствия SARS CoV-2 или PASC).
COVID-19 — респираторное заболевание, вызываемое вирусом SARS-CoV-2. Вирус поражает ваши дыхательные пути и повреждает легкие. Чтобы бороться с инфекцией, ваша иммунная система вызывает воспаление, которое также может привести к повреждению и утечке жидкости в небольшие воздушные мешочки ваших легких. Это называется пневмонией.
Да, при заражении COVID-19 можно заболеть пневмонией. Вирус, вызывающий COVID-19, может поражать легкие, вызывая пневмонию. Иногда вы также можете заразиться бактерией, вызывающей пневмонию, когда ваша иммунная система ослаблена (это называется суперинфекцией). Если вы подключены к аппарату ИВЛ, чтобы помочь вам дышать, когда вы больны COVID-19, вы подвергаетесь более высокому риску пневмонии, связанной с ИВЛ.
Иногда вы также можете заразиться бактерией, вызывающей пневмонию, когда ваша иммунная система ослаблена (это называется суперинфекцией). Если вы подключены к аппарату ИВЛ, чтобы помочь вам дышать, когда вы больны COVID-19, вы подвергаетесь более высокому риску пневмонии, связанной с ИВЛ.
COVID-19 и COVID-пневмонию лучше всего описывать как разные стадии одной и той же болезни. COVID-19 — это респираторное заболевание, вызываемое вирусом SARS-CoV-2, а COVID-пневмония — это осложнение COVID-19, вызывающее воспаление и образование жидкости в легких.
Все виды пневмонии вызывают воспаление и образование жидкости в легких. Но исследования показывают, что вирус SARS-CoV-2, вызывающий пневмонию COVID, перемещается через ваши легкие иначе, чем другие вирусы и бактерии, вызывающие пневмонию.
COVID-пневмония медленно распространяется по легким, используя для распространения вашу собственную иммунную систему, что означает, что она имеет тенденцию длиться дольше и вызывать повреждения в большем количестве мест. Другие пневмонии вызывают острое заболевание — симптомы появляются сразу — но длятся недолго.
Другие пневмонии вызывают острое заболевание — симптомы появляются сразу — но длятся недолго.
Вы подвержены повышенному риску серьезного заболевания COVID-19, включая пневмонию, вызванную COVID, если вы:
Вы также подвергаетесь повышенному риску, если живете с:

Примерно у 15% людей с COVID-19 развиваются серьезные осложнения, включая COVID-пневмонию. Это означает, что на сегодняшний день более 77 миллионов человек во всем мире переболели тяжелыми случаями COVID-19.
Симптомы COVID-пневмонии могут быть аналогичны симптомам начальной инфекции COVID-19. Если какой-либо из этих симптомов появился впервые или усугубляется, обратитесь за медицинской помощью или обратитесь в ближайшее отделение неотложной помощи, так как они могут быть признаками прогрессирования COVID-19 в пневмонию:
Хотя пневмония и COVID-19 могут вызывать много схожих симптомов, самым важным показателем ухудшения течения инфекции COVID-19 является затрудненное дыхание. Если у вас одышка, и она ухудшается, или если вы чувствуете, что не можете вдохнуть, обратитесь в ближайшее отделение неотложной помощи.
COVID-пневмония возникает, когда ваша иммунная система атакует инфекцию вируса SARS-CoV-2 в легких. Это приводит к тому, что маленькие мешочки в легких (альвеолы) набухают и из них вытекает жидкость.
При большинстве пневмоний бактерии или вирусы размножаются и быстро распространяются по легкому или легким. Это похоже на огонь, который быстро распространяется от дерева к дереву, мгновенно вызывая бушующий лесной пожар.
С другой стороны, исследования показывают, что при COVID-пневмонии вирус одновременно заражает небольшие участки ваших легких и оседает. Затем вирус использует вашу иммунную систему, чтобы со временем начать распространяться в другие части вашего легкого. Вы можете думать об этом как о кострах, горящих в разных кемпингах. После того, как костры горят некоторое время, их угли разлетаются в другие области, вызывая новые пожары и медленно распространяя ущерб.
Вирус, вызывающий COVID-19, заразен — он может передаваться от человека к человеку, когда вы инфицированы и кашляете, чихаете, разговариваете или даже дышите рядом с кем-то еще. Пневмония — это состояние в легких, которое вы можете получить, когда у вас есть COVID-19. Кто-то другой может заразиться COVID-19 от вас, если у вас пневмония, вызванная COVID, но они не обязательно заболеют пневмонией сами.
Пневмония — это состояние в легких, которое вы можете получить, когда у вас есть COVID-19. Кто-то другой может заразиться COVID-19 от вас, если у вас пневмония, вызванная COVID, но они не обязательно заболеют пневмонией сами.
Также возможно, что у вас одновременно может быть COVID-19 и бактериальная инфекция, вызывающая пневмонию (суперинфекция). Бактериальная инфекция заразна и может передаваться другим людям, которые могут заболеть пневмонией.
Чтобы диагностировать пневмонию, вызванную COVID, ваш лечащий врач спросит о ваших симптомах и проведет медицинский осмотр. Они прослушают ваши легкие с помощью стетоскопа и измерят кровяное давление, температуру и уровень кислорода. Они, вероятно, возьмут мазок из вашего носа, чтобы подтвердить наличие у вас COVID-19 или исключить заражение другими вирусами.
Они могут выполнить или заказать дополнительные тесты, включая визуализацию, анализы крови или анализы мокроты (слюны).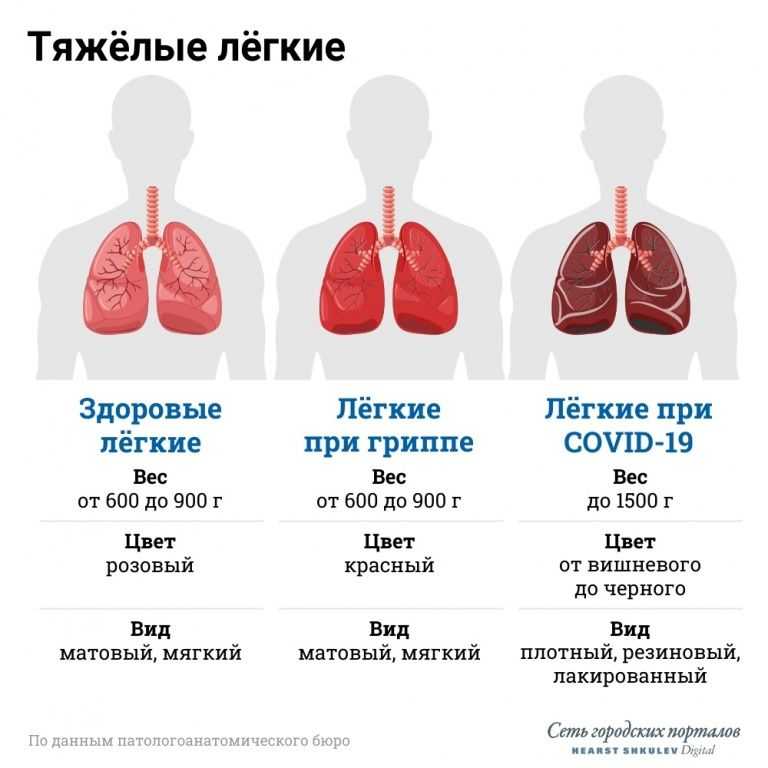
Ваш врач может провести тесты, которые проверят ваши легкие на наличие признаков инфекции, измерят, насколько хорошо ваши легкие работают, и исследуют кровь или другие биологические жидкости, чтобы подтвердить инфекцию COVID-19 и найти другие возможные причины пневмонии.
Врач может провести следующие анализы:

 Они также могут использовать бронхоскоп для взятия образцов тканей или жидкости для исследования в лаборатории.
Они также могут использовать бронхоскоп для взятия образцов тканей или жидкости для исследования в лаборатории. Если у вас диагностирована пневмония, вызванная COVID, скорее всего, вас госпитализируют. Лечение, которое вы можете получить, включает:

 В аппарате ИВЛ используется трубка, которая проходит через горло в дыхательные пути и прикрепляется к аппарату, который дышит за вас. Вы будете находиться под действием седативных средств (заснете) на аппарате ИВЛ.
В аппарате ИВЛ используется трубка, которая проходит через горло в дыхательные пути и прикрепляется к аппарату, который дышит за вас. Вы будете находиться под действием седативных средств (заснете) на аппарате ИВЛ. Лучший способ предотвратить пневмонию, вызванную COVID, — это принять меры для снижения риска заражения COVID-19. Прививка от COVID-19 и других причин пневмонии, а также несколько простых привычек — лучший способ снизить риск.
Существуют вакцины как от COVID-19, так и от других причин пневмонии, которыми вы можете заразиться одновременно с COVID-19. Вакцинация против них снижает риск заболеть с самого начала и снижает риск серьезных заболеваний, таких как COVID-пневмония, если вы заболеете.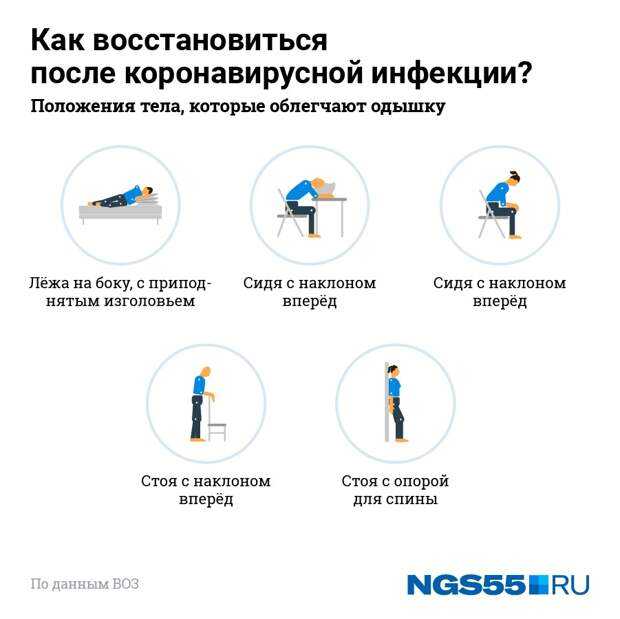
Помимо вакцинации, вы можете помочь снизить риск тяжелого течения COVID-19, соблюдая некоторые полезные привычки:
Не существует стандартного графика продолжительности пневмонии, вызванной COVID. Ваше самочувствие при COVID-пневмонии может меняться день ото дня. Иногда вам может казаться, что вам становится лучше, но вы можете снова чувствовать себя хуже, прежде чем все закончится. При умеренном заболевании вы можете почувствовать себя лучше через три-шесть недель. При более тяжелых формах болезни восстановление может занять несколько месяцев. Как скоро вы почувствуете себя лучше, зависит от:
Как скоро вы почувствуете себя лучше, зависит от:
Последующее наблюдение за вашим поставщиком медицинских услуг, если у вас есть постоянные проблемы со здоровьем после лечения от COVID-пневмонии.
COVID-пневмония — это осложнение инфекции COVID-19, относящееся к спектру возможных заболеваний, вызванных вирусом SARS-CoV-2. Вы можете думать о COVID-19Инфекция в стадиях тяжести:
 Если у вас COVID-пневмония, рассчитывайте остаться в больнице, где они смогут внимательно следить за вашим состоянием и лечить симптомы. Это обычно считается средней или тяжелой формой COVID-19..
Если у вас COVID-пневмония, рассчитывайте остаться в больнице, где они смогут внимательно следить за вашим состоянием и лечить симптомы. Это обычно считается средней или тяжелой формой COVID-19.. Пока больницы не перегружены, выживаемость при COVID-пневмонии составляет около 80%. Когда происходит всплеск и больницы переполнены, смертность от COVID-пневмонии (смертность) может удвоиться. Своевременное обращение за медицинской помощью увеличивает ваши шансы на выживание и более быстрое выздоровление.
После выписки из больницы есть несколько вещей, которые вы можете делать дома, чтобы продолжить свое выздоровление:

Когда вы начинаете выздоравливать от COVID-пневмонии, вам больше не должно быть трудно дышать. Ваш лечащий врач должен иметь возможность уменьшить количество устройств, которые помогают вам дышать или дают кислород, если ваше состояние улучшается.
Когда вы вернулись домой, ощущение, что вы готовы вернуться к некоторым из ваших обычных занятий, является хорошим признаком того, что вы продолжаете восстанавливаться.
Если у вас есть какие-либо симптомы COVID-19, такие как потеря вкуса или обоняния, боль в горле, лихорадка, кашель или одышка, пройдите тест на COVID-19. Свяжитесь со своим поставщиком медицинских услуг, если вы подвержены риску тяжелого течения COVID-19 или если у вас есть вопросы о лечении ваших симптомов.
Свяжитесь со своим поставщиком медицинских услуг, если вы подвержены риску тяжелого течения COVID-19 или если у вас есть вопросы о лечении ваших симптомов.
Обратитесь в отделение неотложной помощи или позвоните по номеру 911, если у вас есть COVID-19 и у вас появились какие-либо новые или ухудшающиеся симптомы, особенно если вы с трудом дышите, чувствуете спутанность сознания, не можете бодрствовать или у вас повреждена кожа, губы или ногти. казаться синим.
Записка из клиники Кливленда
У некоторых людей симптомы COVID-19 очень легкие, в то время как другие заболевают тяжелыми состояниями, такими как COVID-пневмония. Убедитесь, что вы внимательно следите за своими симптомами, особенно если вы старше 65 лет или у вас есть постоянное заболевание, которое подвергает вас риску тяжелого заболевания COVID-19.
Вирус может со временем нанести серьезный ущерб, поэтому не стесняйтесь звонить своему врачу или обращаться в отделение неотложной помощи, если ваши симптомы ухудшаются.