2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Сегодня ожирение является глобальной проблемой — пандемией, которая охватила взрослых и детей всех континентов планеты. Так, по данным пилотного исследования на ограниченной выборке пациентов, в Украине распространенность ожирения среди лиц в возрасте старше 40 лет может составлять 52%, а избыточной массы тела — 33% (суммарно ожирение и избыточная масса тела составляют 85%). Нормальная масса тела наблюдалась лишь у 15% взрослого населения [1–3]. С учетом очаговых форм ожирения (например абдоминального) этот процент может быть больше.
Несмотря на то что распределение жировой ткани в организме генетически предопределено, основной причиной развития ожирения является переедание, а с научной точки зрения — нарушение энергетического баланса (поступления с пищей и расхода в движении) [3; 4]. За последние 200 лет человек стал употреблять в два раза больше пищи, чем ранее. Так в ХІХ в. люди получали около 1000–1200 ккал в сутки, в середине ХХ в.
уже 1300–1600 ккал в сутки, а в начале ХХІ в. — более 2000 ккал в сутки [3–6]. Пища стала доступна, причем самая дешевая является самой калорийной, богатой насыщенными жирами и простыми углеводами, бедна полноценными белками и сложными углеводами (овощи, злаки, фрукты). Ежедневное переедание на 100 ккал приводит к увеличению массы тела на 3–5 кг за год [3; 4].
Ожирение — сложное эндокринное заболевание, заключающееся в чрезмерном накоплении жировой ткани в разных частях тела, которое обычно сопровождается увеличением массы тела и рисков для здоровья [3]
Средняя продолжительность жизни пациентов, страдающих тяжелой степенью ожирения, снижается на 10 лет, умеренной — на 3 года – 5 лет [3].
Наиболее опасным является скопление жировой ткани в области живота, а защитным (снижающим риски абдоминального) — в области бедер, поэтому принято сравнивать окружности талии и бедер. Избыток висцерального жира тесно связан с различной патологией [3; 5]:

Ожирение — независимый фактор риска сердечно-сосудистых заболеваний. Так, 60% больных ожирением имеют артериальную гипертензию. Многие пациенты с ожирением страдают от боли, ограничения подвижности, имеют низкую самооценку, депрессию, эмоциональный дистресс и другие психологические проблемы, обусловленные предубеждением, дискриминацией и изоляцией, существующими по отношению к ним в обществе [1; 3; 7; 8; 9; 10].
Результаты крупного рандомизированного клинического исследования, проведенного в США (с участием 3234 пациентов с избыточной массой тела и нарушением толерантности к углеводам), показали, что даже незначительное уменьшение массы тела (минимум на 7%) в комплексе с физической нагрузкой продолжительностью 150 мин в неделю ведет к снижению риска развития СД на 58% по сравнению с плацебо, тогда как прием метформина (850 мг 2 раза в сутки) — только на 39% [3; 11]. В целом уменьшение массы тела снижает на 25% общую смертность и на 28% смертность вследствие сердечно-сосудистой патологии [3; 9].
ДИАГНОСТИКА ОЖИРЕНИЯ
В 1998 г. ВОЗ был предложен унифицированный показатель для оценки избытка или дефицита массы тела — индекс массы тела (ИМТ) (таблица) [3; 10].
| Таблица | Классификация ИМТ и связанных рисков для здоровья |
| Масса тела | Степень ожирения | ИМТ,(кг/м2) | Степень рисков |
|---|---|---|---|
| Ниже нормы (дефицит) | <18,5 | Повышена | |
| Нормальная | 18,5—24,9 | Норма, отсутствует | |
| Избыточная | 25,0—29,9 | Повышена | |
| ОЖИРЕНИЕ | I | 30,0—34,9 | Высокая |
| II | 35,0—39,9 | Очень высокая | |
| III | ?40,0 | Чрезвычайно высокая | |
| Дополнительные факторы риска, связанные с ожирением: (1) окружность талии >94 см у мужчин и >88 см у женщин,(2) увеличение массы тела ?5 кг после 18—20 лет. 
| |||
Немедикаментозные Методы лечения Ожирения
Снижение калорийности питания и увеличение расхода энергии позволяют не только предотвратить дальнейшее нарастание массы тела, но и уменьшить ее. Для большинства пациентов, страдающих ожирением, целевая потеря массы тела должна составлять до 10–15% исходных значений, а еженедельная — около 0,5 кг. Быстрая потеря массы тела сопряжена с повышением рисков и обязательно приведет к ее возврату [3; 7; 9; 12–14].
Тем не менее имеются многочисленные данные о том, что модификация образа жизни не очень эффективна для длительного лечения ожирения у большей части пациентов.
Медикаментозное лечение
В настоящее время лишь один препарат в США и Европе рекомендован для лечения ожирения — орлистат (КСЕНИКАЛ). При этом клиническая эффективность его длительного применения — на протяжении более 4 лет, доказана большим количеством многоцентровых плацебо-контролируемых и рандомизированных исследований.
При первичном назначении КСЕНИКАЛА, как и других препаратов для уменьшения массы тела, рекомендуется прибегать к месячному пробному лечению. Если пациент не похудел в течение данного периода, дальнейшее лечение этим препаратом, по-видимому, будет неэффективно даже при назначении максимальных доз.
В качестве монотерапии любой препарат может уменьшить массу тела не более чем на 8—10,6% в год по сравнению с исходными значениями. Однако для максимального снижения рисков ожирения и СД уменьшение должно составлять не менее 12%. Это та цель, которая не может быть достигнута только за счет применения медикаментозной монотерапии [3]. Интересно, что при проведении повторного курса лечения масса тела не только уменьшается, но и наблюдается дополнительное ее сокращение.
КСЕНИКАЛ — ингибитор кишечной липазы, который блокирует всасывание части жиров пищи. У него отсутствует системное действие, он практически не всасывается из кишечника. КСЕНИКАЛ смешивается с каплями жира в желудке, блокирует активный центр молекулы липазы, не позволяя ферменту расщеплять жиры (триглицериды).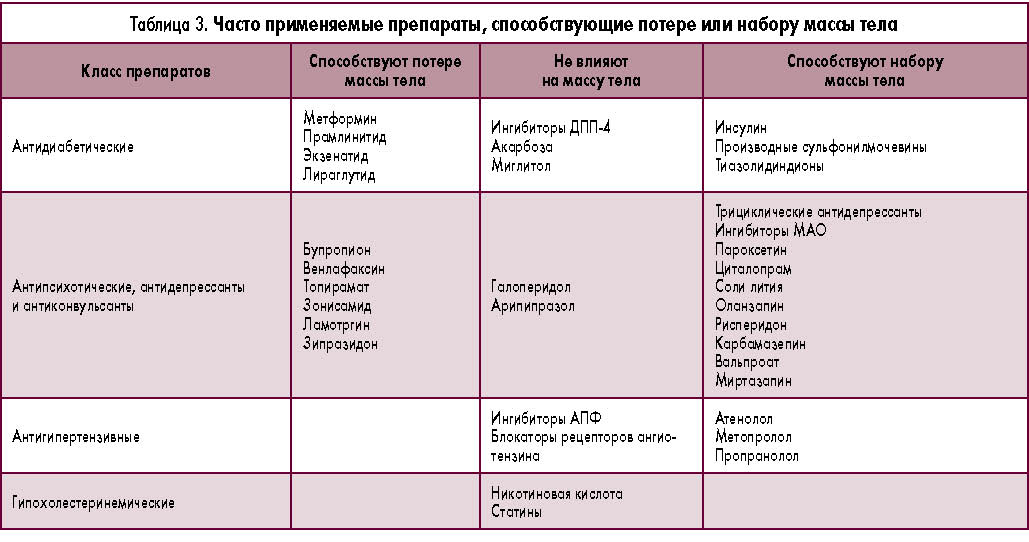 Благодаря структурному сходству КСЕНИКАЛ с триглицеридами препарат взаимодействует с активным участком фермента — липазы, ковалентно связываясь с его сериновым остатком. Связывание носит медленно обратимый характер, но в физиологических условиях подавляющий эффект препарата в ходе пассажа через желудочно-кишечный тракт остается неизменным. Вследствие этого около 30% триглицеридов пищи не перевариваются и не всасываются, что позволяет создать дополнительный дефицит калорий по сравнению с применением только диеты, равный приблизительно 150–180 ккал в сутки [3; 6; 9; 12; 14]. КСЕНИКАЛ не влияет на гидролиз и всасывание углеводов, белков и фосфолипидов.
Благодаря структурному сходству КСЕНИКАЛ с триглицеридами препарат взаимодействует с активным участком фермента — липазы, ковалентно связываясь с его сериновым остатком. Связывание носит медленно обратимый характер, но в физиологических условиях подавляющий эффект препарата в ходе пассажа через желудочно-кишечный тракт остается неизменным. Вследствие этого около 30% триглицеридов пищи не перевариваются и не всасываются, что позволяет создать дополнительный дефицит калорий по сравнению с применением только диеты, равный приблизительно 150–180 ккал в сутки [3; 6; 9; 12; 14]. КСЕНИКАЛ не влияет на гидролиз и всасывание углеводов, белков и фосфолипидов.
Примерно половина пациентов, принимавших КСЕНИКАЛ и соблюдавших диету, через 1 год достигли клинически значимого уменьшения массы тела (более 5% исходной массы тела). При этом более чем на 10% исходной массы тела похудели около 20% пациентов. Можно прогнозировать, что больные, строго соблюдающие полученные рекомендации (о чем можно судить по уменьшению массы тела более чем на 5% за 3 мес), к концу первого года лечения заметно уменьшат массу тела (на 14%) [3; 14; 15]. После первоначального уменьшения массы тела пациенты, получавшие плацебо и диету, повторно прибавляли вдвое больше, чем пациенты, соблюдавшие диету и получавшие КСЕНИКАЛ.
После первоначального уменьшения массы тела пациенты, получавшие плацебо и диету, повторно прибавляли вдвое больше, чем пациенты, соблюдавшие диету и получавшие КСЕНИКАЛ.
Предпочтительно назначать КСЕНИКАЛ всем пациентам с ожирением, у которых есть пристрастие к жирной пище [3; 14; 16].
Применение КСЕНИКАЛА уменьшает количество свободных жирных кислот и моноглицеридов в просвете кишечника, растворимость и последующее всасывание холестерина способствуют снижению гиперхолестеринемии. Соотношение холестерина липопротеинов низкой плотности/холестерина липопротеинов высокой плотности через 1 и 2 года лечения КСЕНИКАЛОМ достоверно улучшилось (р<0,001 и р<0,001 соответственно по сравнению с группой плацебо). Достоверное улучшение за 2 года лечения КСЕНИКАЛОМ было отмечено и со стороны аполипопротеина-В — хорошо известного сердечно-сосудистого фактора риска.
КСЕНИКАЛ достоверно снижает повышенное артериальное давление. Уменьшению массы тела через 1 и 2 года его приема сопутствовало снижение как систолического, так и диастолического артериального давления.
В 4-летнем исследовании XENDOS (Швеция), которое проводилось среди 3277 взрослых пациентов с ожирением, около 40% больных имели все признаки метаболического синдрома, однако эффективность уменьшения массы тела при помощи КСЕНИКАЛА приводила к равноценному улучшению показателей массы тела, артериального давления, глюкозы крови натощак, липидов крови, как и у других 60% пациентов с ожирением, которые не имели метаболического синдрома [17].
Ряд исследований показал, что применение КСЕНИКАЛА может предотвратить развитие или замедлить прогрессирование СД ІІ типа. Так, наблюдали статистически значимое снижение частоты развития заболевания у получавших препарат по сравнению с получавшими плацебо пациентами, у которых отмечали нарушенную толерантность к глюкозе.
Наличие липаз в желудочно-кишечном тракте необходимо для проявления эффекта КСЕНИКАЛА. Поскольку секреция липаз стимулируется присутствием пищи в желудочно-кишечном тракте, КСЕНИКАЛ следует принимать во время еды. При этом рекомендуется употреблять поливитаминные препараты (добавки).
При этом рекомендуется употреблять поливитаминные препараты (добавки).
КСЕНИКАЛ необходимо применять с умеренно низкокалорийной диетой, содержащей не более 30% калоража в виде жиров. В этом случае дискомфорта со стороны кишечника, как правило, не отмечают [3; 14]. КСЕНИКАЛ не взаимодействует с алкоголем. Рекомендованная эффективная доза КСЕНИКАЛА составляет 120 мг 3 раза в сутки (360 мг в сутки). Более высокие дозы существенно не увеличивают положительный эффект, а более низкие не сопровождаются заметным улучшением переносимости.
Таким образом, благодаря очень благоприятному профилю безопасности и эффективности КСЕНИКАЛ — единственный одобренный для лечения ожирения препарат, занимает уникальное место в арсенале практических врачей.
Литература
1. Каминский А.В. Ожирение: эпидемиология, риски для здоровья, классификация и формы распределения жировой ткани // Ліки України. — 2005. — № 2.
2. Коваленко О.М., Камінський О.В., Талько В.В. Порушення механізмів гормональної регуляції маси тіла в осіб з її надлишком або ожирінням, які постраждали внаслідок аварії на ЧАЕС // Журнал Академії медичних наук України. — 2008. — Т. 14, № 2.
Порушення механізмів гормональної регуляції маси тіла в осіб з її надлишком або ожирінням, які постраждали внаслідок аварії на ЧАЕС // Журнал Академії медичних наук України. — 2008. — Т. 14, № 2.
3. Каминский А.В., Коваленко А.Н. Сахарный диабет и ожирение: клиническое руководство по диагностике и лечению // Киев: Лира, 2010.
4. van Lanschot J.J.B., Couma D.J., Tytgat G.N.J. et al. Integrated medical and surgical gastroenterology. Thieme Publishing Group., 2005.
5. Каминский А.В. Ожирение: предрасполагающие факторы // Ліки України. — 2005. — № 3.
6. Коваленко А. Ожирение: энергетические механизмы регуляции массы тела // Ліки України. — 2005. — № 4.
7. Каминский А., Коваленко А., Гирина О. Лечение ожирения: модификация образа жизни, диетотерапия и физическая активность // Ліки України. — 2005. — № 7–8.
8. Бутрова С.А. Висцеральное ожирение — ключевое звено метаболического синдрома // Международный эндокринологический журнал. — 2009. — № 2.
9. Метаболический синдром (патогенез, диагностика, лечение). Методическое руководство для врачей // Киев, 2008.
Метаболический синдром (патогенез, диагностика, лечение). Методическое руководство для врачей // Киев, 2008.
10. WHO Regional Office for Europe. Проблема ожирения в Европейском регионе ВОЗ и стратегии ее решения / под ред. F. Branca, H. Nikogosian и T.Lobst // Копенгаген: Всемирная организация здравоохранения, 2009.
11. Diabetes Prevention Program Research Group: Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med: 2002. 346
12. National Institutes of Health. Clinical guidelines on the identification, evaluation, and treatment of overweight and obesity in adults-the evidence report. Obesity Res 1998; 6 (suppl 2).
13. Коваленко А.Н., Деревянко Л.П., Каминский А.В., Атаманюк Н.П. Діагностичне значення центральних і периферичних гормонів, які беруть участь в регуляції маси тіла. Підходи до лікування ожиріння у осіб, постраждалих внаслідок аварії на ЧАЕС. Методичні рекомендації // Київ, 2009.
14. Каминский А. В., Коваленко А.Н., Гирина О.Н., Киселева И.А. Медикаментозное лечение ожирения // Рациональная фармакотерапия. — 2008. — № 1.
В., Коваленко А.Н., Гирина О.Н., Киселева И.А. Медикаментозное лечение ожирения // Рациональная фармакотерапия. — 2008. — № 1.
15. Quesenberry CP Jr, Caan B, Jacobson A. Obesity, health services use and health care costs among members of a health maintenance organization. Arch Intern Med. 1998; 158.
16. Guerciolini R. Mode of action of orlistat. Int J Obesity. 1997; 21.
17. Torgerson J.S., Hauptman J., Boldrin M.N. XENical in the Prevention of Diabetes in Obese Subjects (XENDOS) Study. Diabetes Care, January 2004. — Vol. 27. — No. 1.
Алексей Каминский, к.мед.н, старший
научный сотрудник ГУ «Научный центр
радиационной медицины» НАМН Украины, Киев
Темпы распространения ожирения как в экономически развитых, так и в развивающихся странах, сопоставимы с масштабами эпидемии. Катастрофический рост распространенности ожирения, согласно опубликованным сведениям ВОЗ [1], привел к тому, что в 2014 г. более 1,9 млрд взрослых (18 лет и старше) лиц имели избыточный вес, из них 600 млн человек страдали ожирением. Если такие тенденции сохранятся, то к 2030 г. около 60% мирового населения, т. е. 3,3 млрд человек, могут иметь избыточный вес (2,2 млрд) или ожирение (1,1 млрд) [2]. Ассоциированные с ожирением заболевания, такие как сахарный диабет 2-го типа (СД 2), артериальная гипертония (АГ), ишемическая болезнь сердца и др., представляют собой глобальную медицинскую проблему, сопряженную со значительно возрастающим риском заболеваемости и смертности, существенным ростом расходов на здравоохранение и значительно ухудшающую качество жизни больных [1, 3]. ВОЗ относит ожирение к числу пяти основных факторов риска смерти. На лечение заболеваний, ассоциированных с ожирением, приходится около 70% затрат на здравоохранение. Риск смертности значимо увеличивается при индексе массы тела (ИМТ) >30 кг/м2. При ИМТ >40 кг/м2 смертность в возрастной группе 35—45 лет увеличивается в 6 раз; в возрастной группе 25—30 лет смертность в 12 раз выше, чем у лиц того же возраста без ожирения.
более 1,9 млрд взрослых (18 лет и старше) лиц имели избыточный вес, из них 600 млн человек страдали ожирением. Если такие тенденции сохранятся, то к 2030 г. около 60% мирового населения, т. е. 3,3 млрд человек, могут иметь избыточный вес (2,2 млрд) или ожирение (1,1 млрд) [2]. Ассоциированные с ожирением заболевания, такие как сахарный диабет 2-го типа (СД 2), артериальная гипертония (АГ), ишемическая болезнь сердца и др., представляют собой глобальную медицинскую проблему, сопряженную со значительно возрастающим риском заболеваемости и смертности, существенным ростом расходов на здравоохранение и значительно ухудшающую качество жизни больных [1, 3]. ВОЗ относит ожирение к числу пяти основных факторов риска смерти. На лечение заболеваний, ассоциированных с ожирением, приходится около 70% затрат на здравоохранение. Риск смертности значимо увеличивается при индексе массы тела (ИМТ) >30 кг/м2. При ИМТ >40 кг/м2 смертность в возрастной группе 35—45 лет увеличивается в 6 раз; в возрастной группе 25—30 лет смертность в 12 раз выше, чем у лиц того же возраста без ожирения.
Поскольку снижение массы тела позволяет уменьшить риск развития сопутствующих ожирению заболеваний, существенно повлиять на сроки их манифестации или способствовать их более благоприятному течению [4—7], вопросы консервативного лечения ожирения становятся чрезвычайно актуальными.
Модификация образа жизни, основанная на коррекции питания и расширении объема физической нагрузки, является краеугольным камнем лечения пациентов с ожирением, в том числе морбидным. Однако далеко не всем пациентам удается изменить прочно укоренившиеся привычки в питании и образе жизни и достичь положительных результатов лечения.
Известно, что пациентам с ожирением, осложненным сопутствующими заболеваниями (СД 2, АГ, атеросклерозом, синдромом обструктивного апноэ сна, артрозом, подагрой и т. д.), труднее снизить массу тела, поскольку такие состояния затрудняют выполнение врачебных рекомендаций по питанию и физическим нагрузкам. Этими трудностями и продиктована необходимость включения фармакопрепаратов в комплексное лечение ожирения. Фармакотерапия позволяет добиться более эффективного снижения массы тела, облегчает выполнение рекомендаций по питанию, помогает в выработке новых пищевых привычек, способствует длительному удержанию сниженной массы тела.
Фармакотерапия позволяет добиться более эффективного снижения массы тела, облегчает выполнение рекомендаций по питанию, помогает в выработке новых пищевых привычек, способствует длительному удержанию сниженной массы тела.
Поскольку ожирение представляет собой хроническое заболевание с частыми рецидивами, требующее долговременного пожизненного лечения и последующего наблюдения, краткосрочная терапия малоэффективна.
У больных с осложненным ожирением лечение должно быть продолжено, даже если незначительное снижение массы тела сопровождается улучшением состояния здоровья и метаболических показателей.
Поэтому к основным задачам фармакотерапии относятся достижение эффективного снижения массы тела (более 10% от исходной), компенсация имеющихся метаболических нарушений, улучшение переносимости лечения и повышение приверженности к нему, а также предотвращение рецидивов заболевания.
Препараты для лечения ожирения должны иметь известный механизм действия, значимо снижать массу тела, положительно влиять на метаболические нарушения, сопутствующие ожирению (дислипидемию, СД 2, АГ и т. д.), иметь приемлемый профиль переносимости, не вызывать зависимости, быть эффективными и безопасными при длительном применении.
д.), иметь приемлемый профиль переносимости, не вызывать зависимости, быть эффективными и безопасными при длительном применении.
До недавнего времени на российском фармацевтическом рынке были представлены только два лекарственных препарата для лечения ожирения — орлистат и сибутрамин [5—8].
Препарат периферического действия, оказывает терапевтический эффект в пределах желудочно-кишечного тракта (ЖКТ) и не обладает системным действием. Являясь специфическим, длительно действующим ингибитором желудочно-кишечных липаз, орлистат препятствует расщеплению и последующему всасыванию жиров, поступающих с пищей (около 30%), создавая тем самым дефицит энергии, что приводит к снижению массы тела. Одновременно он уменьшает количество свободных жирных кислот и моноглицеридов в просвете кишечника, таким образом, снижая растворимость и последующее всасывание холестерина, способствуя снижению гиперхолестеринемии, причем независимо от степени снижения массы тела. К побочным эффектам препарата относятся жирный стул, маслянистые выделения из прямой кишки, императивные позывы на дефекацию, учащение дефекации и недержание кала, боли в животе, выделение газов с некоторым количеством кишечного отделяемого.
К побочным эффектам препарата относятся жирный стул, маслянистые выделения из прямой кишки, императивные позывы на дефекацию, учащение дефекации и недержание кала, боли в животе, выделение газов с некоторым количеством кишечного отделяемого.
Выраженность и продолжительность побочных эффектов напрямую зависят от приверженности пациентов лечению и соблюдения рекомендаций по ограничению жиров в пище. Побочные эффекты орлистата дополнительно побуждают пациентов следовать этим рекомендациям. Нежелательные явления учащаются при повышении содержания жира в рационе, возникают на ранних этапах лечения (первые 3 мес), а при условии ограничения жиров в пище слабо выражены и транзиторны.
Оптимальной дозой препарата является 120 мг 3 раза в сутки во время еды или не позже чем через час после нее. Увеличение дозы не повышает эффективности. Коррекции дозы у больных пожилого возраста и при нарушении функции печени или почек не требуется. Препарат противопоказан при обострении панкреатита и заболеваниях, сопровождающихся диареей, синдромом мальабсорбции, холестазом, при повышенной чувствительности к самому препарату или любым его компонентам.
Применение орлистата приводит к эффективному снижению массы тела и ИМТ более чем у 80% больных. На фоне приема препарата происходит уменьшение ассоциированных с ожирением факторов риска и заболеваний. Безопасность длительного применения (до 4 лет непрерывного приема), а также эффективность профилактики СД 2 были продемонстрированы в исследовании XENDOS (Xenical in the Prevention of Diabetes in Obese Subjects). Длительное применение препарата в сочетании с изменением образа жизни приводило к более выраженному снижению массы тела и статистически значимо уменьшало заболеваемость СД 2 по сравнению с одним лишь изменением образа жизни. Кроме того, лечение приводило к значимому и стойкому снижению таких сердечно-сосудистых факторов риска, как артериальное давление (АД) и уровень атерогенных фракций липидов, причем положительное влияние на липидный спектр обеспечивалось не только снижением массы тела, но и прямым, не зависящим от степени ее снижения влиянием препарата на всасывание холестерина [5]. Получены также данные о положительном влиянии орлистата на углеводный обмен: лечение препаратом приводит к уменьшению выраженности таких составляющих метаболического синдрома, как гипергликемия натощак, гиперинсулинемия и инсулинорезистентность. S. Heymsfield и соавт. [7] показали, что в группе пациентов, принимавших орлистат, нарушение толерантности к глюкозе с последующим развитием СД 2 регистрировалось вдвое реже, чем в группе получавших плацебо (3,0 и 7,6% соответственно). При этом число больных, у которых на фоне приема препарата углеводный обмен нормализовался, наоборот, оказалось значительно выше (71,6 и 49,1% соответственно).
Получены также данные о положительном влиянии орлистата на углеводный обмен: лечение препаратом приводит к уменьшению выраженности таких составляющих метаболического синдрома, как гипергликемия натощак, гиперинсулинемия и инсулинорезистентность. S. Heymsfield и соавт. [7] показали, что в группе пациентов, принимавших орлистат, нарушение толерантности к глюкозе с последующим развитием СД 2 регистрировалось вдвое реже, чем в группе получавших плацебо (3,0 и 7,6% соответственно). При этом число больных, у которых на фоне приема препарата углеводный обмен нормализовался, наоборот, оказалось значительно выше (71,6 и 49,1% соответственно).
Поскольку механизм действия орлистата заключается в ограничении всасывания жиров, его длительное применение потенциально может привести к дефициту жирорастворимых витаминов, в частности витамина 25 (ОН)D, и, как следствие, к нарушению обмена кальция. В некоторых работах было показано, что у женщин в постменопаузе лечение ожирения орлистатом не меняет содержания 25 (ОН)D, однако при более длительном применении препарата (12 мес) отмечалось значимое снижение содержания витамина [8, 9]. Таким образом, всем пациентам, которые получают лечение орлистатом, особенно женщинам в постменопаузе, рекомендуется дополнительный прием мультивитаминов, включая кальций и 25 (ОН)D, причем орлистат и витамины не следует принимать одновременно.
Таким образом, всем пациентам, которые получают лечение орлистатом, особенно женщинам в постменопаузе, рекомендуется дополнительный прием мультивитаминов, включая кальций и 25 (ОН)D, причем орлистат и витамины не следует принимать одновременно.
Орлистат повышает вероятность образования камней в желчном пузыре, поскольку торможение липолиза уменьшает высвобождение жирных кислот в просвет кишечника, что необходимо для стимуляции секреции холецистокинина и сокращения желчного пузыря. Поскольку орлистат ингибирует расщепление лишь 30% жиров, поступающих с пищей, рациональное потребление жиров не приводит к снижению моторики желчного пузыря.
Сибутрамин, препарат для лечения ожирения с двойным механизмом действия, является ингибитором обратного захвата серотонина, норадреналина и, в меньшей степени, дофамина в синапсах центральной нервной системы. Препарат усиливает и пролонгирует чувство насыщения, тем самым уменьшая количество потребляемой пищи. С другой стороны, сибутрамин увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии. Таким образом, препарат облегчает пациентам выполнение врачебных рекомендаций по питанию.
С другой стороны, сибутрамин увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии. Таким образом, препарат облегчает пациентам выполнение врачебных рекомендаций по питанию.
На фоне приема сибутрамина 1/3 больных удается снизить вес более чем на 10% [6].
В качестве начальной дозы сибутрамин назначают по 10 мг утром, ежедневно, независимо от приема пищи. Если масса тела за первый месяц лечения снизилась менее чем на 2 кг, рекомендуется увеличить дозу до 15 мг при условии хорошей переносимости препарата. Если по прошествии следующего месяца масса тела уменьшилась менее чем на 2 кг, или за 3 мес приема менее чем на 5% от исходной, лечение считается неэффективным. Максимальный период терапии сибутрамином — 2 года. При наличии СД 2 лечение начинают сразу с 15 мг. Потеря менее 2 кг за первый месяц терапии не требует отмены препарата, поскольку больные с СД 2 медленнее снижают вес. При этом даже незначительное снижение массы тела сопровождается улучшением показателей углеводного обмена. Как показало исследование STORM, около 54% пациентов снизили массу тела более чем на 10% в течение 6 мес приема, и сниженная за указанный период масса тела сохранялась на протяжении 2 лет лечения. Положительно влияя на антропометрические параметры, сибутрамин оказывает благоприятный эффект в отношении метаболических нарушений. Его применение сопровождается уменьшением уровня триглицеридов на 20% и повышением уровня липопротеинов высокой плотности на 21%, что существенно снижает сердечно-сосудистый риск [10].
Как показало исследование STORM, около 54% пациентов снизили массу тела более чем на 10% в течение 6 мес приема, и сниженная за указанный период масса тела сохранялась на протяжении 2 лет лечения. Положительно влияя на антропометрические параметры, сибутрамин оказывает благоприятный эффект в отношении метаболических нарушений. Его применение сопровождается уменьшением уровня триглицеридов на 20% и повышением уровня липопротеинов высокой плотности на 21%, что существенно снижает сердечно-сосудистый риск [10].
Учитывая, однако, такие возможные побочные эффекты препарата, как повышение АД на 1—3 мм рт.ст. и учащение пульса на 3—7 уд. в мин, назначать препарат пациентам с ожирением и часто сопутствующей ему АГ можно лишь после коррекции последней. Препарат нельзя назначать пациентам с неконтролируемой АГ, ишемической болезнью сердца, декомпенсированной сердечной недостаточностью, нарушением ритма сердца, цереброваскулярными заболеваниями (инсультом, транзиторными нарушениями мозгового кровообращения), тяжелыми поражениями печени и почек, а также при одновременном приеме или ранее, чем через 2 нед после отмены ингибиторов моноаминооксидазы или других препаратов, действующих на центральную нервную систему (в том числе антидепрессантов).
Такие побочные эффекты, как тошнота, потеря аппетита, запор, сухость во рту, изменение вкуса, бессонница, головная боль, возбуждение, потливость обычно слабо выражены, отмечаются лишь в начале лечения и, как правило, не требуют отмены терапии.
При лечении сибутрамином необходимо врачебное наблюдение. Контролировать А.Д. и пульс следует у всех больных до начала лечения, далее с 1-го по 3-й мес лечения каждые 2 нед, с 4-го по 6-й мес — ежемесячно, с 6-го по 12-й мес — каждые 3 мес.
Препарат отменяют при учащении пульса более чем на 10 уд./мин, повышении АД более чем на 10 мм рт.ст., а также при АД >140/90 мм рт.ст. у лиц с ранее компенсированной АГ, при прогрессировании одышки, появлении болей в груди или отеков суставов.
Предиктором успешного снижения и долговременного удержания массы тела является потеря более 2 кг за первые месяцы лечения или более 5% от исходной массы за 3 мес. У женщин, особенно молодого возраста, успех лечения регистрируется чаще, чем у мужчин. Чем выше исходный ИМТ, тем более интенсивного снижения веса можно ожидать. Наличие же сопутствующих ожирению заболеваний предопределяет медленную потерю веса.
Чем выше исходный ИМТ, тем более интенсивного снижения веса можно ожидать. Наличие же сопутствующих ожирению заболеваний предопределяет медленную потерю веса.
Представляет интерес досрочно завершенное исследование SCOUT [11] — первое проспективное исследование связи между снижением массы тела при долгосрочной фармакотерапии ожирения (сибутрамином) и сердечно-сосудистыми исходами (сердечно-сосудистая смерть, стенокардия, инфаркт миокарда, инсульт). Результаты рандомизированного, двойного слепого плацебо-контролируемого исследования с включением 10 744 человек с избыточным весом или ожирением (средний возраст 63 года) в 300 центрах 17 стран мира показали, что пациенты с существующими сердечно-сосудистыми заболеваниями, длительно применявшие сибутрамин, имели повышенные риски нефатального инфаркта миокарда и нефатального инсульта, но не сердечно-сосудистых смертей или смертности от всех причин. Эти результаты привели к отзыву препарата сибутрамин на территории Европейского союза и США.
В России препарат в настоящее время не отозван; он остается одобренным средством терапии ожирения. С января 2008 г. сибутрамин входит в утвержденный правительством список сильнодействующих препаратов, что означает отпуск только по рецепту.
Доступность в нашей стране только двух препаратов для лечения ожирения с необходимостью строгого соблюдения показаний и противопоказаний к их назначению крайне ограничивала возможность терапии этого состояния. Весной 2016 г. в России был зарегистрирован первый аналог глюкагоноподобного пептида-1 (ГПП-1) для лечения ожирения — лираглутид в дозе 3 мг (Саксенда). До этого лираглутид в дозах 1,2 и 1,8 мг в день использовался под названием Виктоза для лечения СД 2. ГПП-1 представляет собой физиологический регулятор аппетита и потребления пищи. Лираглутид на уровне гипоталамуса активирует рецепторы ГПП-1, усиливая сигналы о насыщении и ослабляя сигналы о голоде, что способствует уменьшению массы тела. Кроме того, лираглутид стимулирует глюкозозависимую секрецию инсулина и уменьшает парадоксальную гиперглюкагонемию (характерную для пациентов с нарушениями углеводного обмена), а также способствует сохранению функционирующего пула ß-клеток.
Кроме того, лираглутид стимулирует глюкозозависимую секрецию инсулина и уменьшает парадоксальную гиперглюкагонемию (характерную для пациентов с нарушениями углеводного обмена), а также способствует сохранению функционирующего пула ß-клеток.
Эффективность и безопасность лираглутида в дозе 3 мг в сутки при лечении пациентов с ожирением была исследована в серии рандомизированных двойных слепых, плацебо-контролируемых исследований, входивших в программу SCALE (the Satiety and Clinical Adiposity — Liraglutide Evidence in nondiabetic and diabetic individuals). Эта программа, охватившая более 5 000 пациентов, явилась той доказательной базой данных, которая позволила зарегистрировать препарат в США, Европе и России. Программа включала 4 исследования — «SCALE, ожирение и предиабет», «SCALE, диабет», «SCALE, поддержание массы тела» и «SCALE, апноэ во сне».
Исследование «SCALE, ожирение и предиабет» продолжительностью 56 нед проводилось на базе 191 клинического центра в 27 странах мира с участием 3731 пациента с ожирением или избыточной массой тела в сочетании с дислипидемией и/или АГ. В России участвовало 160 пациентов. Все пациенты были рандомизированы в соотношении 2:1 в группы, получавшие лираглутид 3 мг (n=2487) либо плацебо (n=1244) в качестве дополнения к диетотерапии и физическим нагрузкам. Равноправными конечными точками являлись изменение массы тела и доля пациентов, у которых масса тела снизилась на ≥5%. Через 56 нед среднее снижение массы тела в группе лираглутида составило 8,0±6,7% (8,4±7,3 кг) по сравнению с 2,6±5,7% (2,8±6,5 кг) в группе плацебо.
В России участвовало 160 пациентов. Все пациенты были рандомизированы в соотношении 2:1 в группы, получавшие лираглутид 3 мг (n=2487) либо плацебо (n=1244) в качестве дополнения к диетотерапии и физическим нагрузкам. Равноправными конечными точками являлись изменение массы тела и доля пациентов, у которых масса тела снизилась на ≥5%. Через 56 нед среднее снижение массы тела в группе лираглутида составило 8,0±6,7% (8,4±7,3 кг) по сравнению с 2,6±5,7% (2,8±6,5 кг) в группе плацебо.
Снижение массы тела на 5% и более было достигнуто у 63,2% пациентов в группе лираглутида и у 27,1% пациентов в группе плацебо; снижение массы тела на 10% отмечалось, соответственно, у 33,1 и 10,6% больных (p<0,001). Распространенность предиабета среди пациентов с исходно установленным диагнозом через 56 нед в группе лираглутида снизилась в два раза (с 61,4 до 30,8%), тогда как в группе плацебо увеличилась (с 60,9 до 67,3%) [12]. Через 56 нед пациенты с исходным предиабетом продолжили участие в исследовании общей продолжительностью до 3 лет и были повторно рандомизированы в соотношении 2:1 для назначения лираглутида 3 мг (n=1505) или плацебо (n=749). За 3 года СД 2 был зарегистрирован у 26 (2%) человек, получавших лираглутид 3 мг, и у 46 (6%) — в группе плацебо. Кроме того, время до манифестации СД 2 у пациентов, получавших лираглутид, было в 2,7 раза больше, чем в группе плацебо, что свидетельствовало о существенном снижении риска развития СД 2 на фоне приема лираглутида — на 80% (ОШ=0,21; 95% ДИ 0,13—0,34). За 3 года снижение веса у пациентов, получавших лираглутид 3 мг и плацебо, составило соответственно 6,1 и 1,9% от исходного [13].
За 3 года СД 2 был зарегистрирован у 26 (2%) человек, получавших лираглутид 3 мг, и у 46 (6%) — в группе плацебо. Кроме того, время до манифестации СД 2 у пациентов, получавших лираглутид, было в 2,7 раза больше, чем в группе плацебо, что свидетельствовало о существенном снижении риска развития СД 2 на фоне приема лираглутида — на 80% (ОШ=0,21; 95% ДИ 0,13—0,34). За 3 года снижение веса у пациентов, получавших лираглутид 3 мг и плацебо, составило соответственно 6,1 и 1,9% от исходного [13].
В исследовании «SCALE, ожирение и предиабет» оценивалась также динамика кардиометаболических факторов риска на фоне снижения веса. Через 56 нед терапии систолическое АД снизилось в группе лираглутида 3 мг на 4,2±12,2 мм рт.ст., что было значимо больше, чем в группе плацебо (1,5±12,4 мм рт.ст.). Кроме того, в группе лираглутида отмечалось более выраженное по сравнению с плацебо улучшение таких кардиометаболических параметров, как липидный спектр крови, уровень высокочувствительного С-реактивного протеина, ингибитора-1 активатора плазминогена и адипонектина.
В исследовании «SCALE, поддержание массы тела» длительностью 56 нед, проведенного на базе 36 исследовательских центров с участием 422 пациентов, оценивалась эффективность лираглутида 3 мг в поддержании массы тела после ее снижения с помощью низкокалорийной диеты у больных с ожирением или избыточной массой тела в сочетании с дислипидемией и/или АГ. В течение вводного периода длительностью от 4 до 12 нед проводили диетотерапию (суточный калораж 1200—1400 ккал) и рекомендовалось повышение физической активности (быстрая ходьба продолжительностью не менее 150 мин в нед). После вводного периода пациенты, добившиеся снижения массы тела на 5% и более, были рандомизированы в соотношении 1:1 для назначения лираглутида 3 мг или плацебо на срок 56 нед. На фоне применения лираглутида в дозе 3 мг дополнительное снижение массы тела составило в среднем 6,2% (0,2% на плацебо). Среди получавших лираглутид 3 мг доля участников, сохранивших достигнутое за вводный период снижение массы тела на 5% и более, была существенно выше (81,4%), чем в группе плацебо (48,9%). После завершения исследования на протяжении 12 нед в группе больных, получавших лираглутид 3 мг, сохранялось достигнутое снижение массы тела (на 4,1%), тогда как среди больных, получавших плацебо, наблюдалась прибавка веса (+0,3%) [14]. Таким образом была подтверждена эффективность лираглутида в дозе 3 мг 1 раз в сутки в комбинации с изменением образа жизни в отношении длительного поддержания клинически значимого снижения массы тела. Кроме того, лираглутид 3 мг снижал некоторые факторы сердечно-сосудистого риска (окружность талии, уровень глюкозы плазмы натощак, АД и др.).
После завершения исследования на протяжении 12 нед в группе больных, получавших лираглутид 3 мг, сохранялось достигнутое снижение массы тела (на 4,1%), тогда как среди больных, получавших плацебо, наблюдалась прибавка веса (+0,3%) [14]. Таким образом была подтверждена эффективность лираглутида в дозе 3 мг 1 раз в сутки в комбинации с изменением образа жизни в отношении длительного поддержания клинически значимого снижения массы тела. Кроме того, лираглутид 3 мг снижал некоторые факторы сердечно-сосудистого риска (окружность талии, уровень глюкозы плазмы натощак, АД и др.).
В исследовании «SCALE, диабет» длительностью 56 нед, проведенного на базе 126 клинических центров из 9 стран с участием 846 пациентов, оценивалась эффективность различных доз лираглутида (3 и 1,8 мг) в отношении снижения массы тела у больных СД 2. К моменту завершения исследования снижение массы тела составило 6,1% на дозе 3 мг, 4,7% — на дозе 1,8 мг, 1,9% — на плацебо. Число пациентов, достигших потери массы тела на 5% и более, также было существенно выше в группе пациентов, принимавших лираглутид в дозе 3 мг. Доля больных, достигших уровня HbA1c <7% на фоне терапии лираглутидом 3 мг, составила 69,2% (по сравнению с 27,2% — на плацебо) [15].
Доля больных, достигших уровня HbA1c <7% на фоне терапии лираглутидом 3 мг, составила 69,2% (по сравнению с 27,2% — на плацебо) [15].
В исследование «SCALE, апноэ во сне» длительностью 32 нед, проведенного на базе 40 клинических центров с участием 359 пациентов с ожирением, страдавших обструктивным апноэ во сне умеренной или тяжелой степени, после рандомизации в соотношении 1:1 участникам назначали либо лираглутид 3 мг, либо плацебо. В основной группе наряду с более значительным снижением массы тела (на 5,7% от исходной в сравнении с 1,6% на плацебо), удалось добиться и более существенного снижения индекса апноэ/гипопноэ (–12,2 эпизодов/ч в сравнении с –6,1 эпизодов/ч на плацебо) [16].
Таким образом, данные программы клинических исследований продемонстрировали высокую эффективность лираглутида в дозе 3 мг в отношении снижения массы тела и удержания достигнутых результатов у лиц с ожирением и избыточной массой тела, независимо от наличия у них СД 2 и других сопутствующих заболеваний. Это сопровождалось существенным снижением сердечно-сосудистого риска при хорошем профиле переносимости и безопасности.
Это сопровождалось существенным снижением сердечно-сосудистого риска при хорошем профиле переносимости и безопасности.
Согласно инструкции, препарат вводится подкожно один раз в сутки в любое время, независимо от приема пищи, в область живота, бедра или плеча. Начальная доза составляет 0,6 мг в сутки. Доза увеличивается на 0,6 мг с интервалами не менее одной недели для улучшения желудочно-кишечной переносимости до достижения терапевтической дозы 3 мг в сутки. При отсутствии снижения массы тела за 12 нед на 5% от исходной лечение прекращают. Среди побочных эффектов отмечаются в первую очередь диспепсические явления (снижение аппетита, тошнота, рвота, запор, диарея), которые возникают, как правило, в первые недели лечения и в большинстве случаев имеют преходящий характер, не требуя отмены терапии.
Поскольку лираглутид у грызунов может индуцировать медуллярный рак щитовидной железы, препарат противопоказан больным с медуллярным раком щитовидной железы в анамнезе, а также при синдроме множественной эндокринной неоплазии 2-го типа. При ожирении и в случаях выраженного снижения массы тела увеличивается концентрация холестерина в желчи и снижается сократительная функция желчного пузыря (что увеличивает риск образования камней в желчном пузыре), пациентам с желчнокаменной болезнью в анамнезе лираглутид необходимо назначать с осторожностью.
При ожирении и в случаях выраженного снижения массы тела увеличивается концентрация холестерина в желчи и снижается сократительная функция желчного пузыря (что увеличивает риск образования камней в желчном пузыре), пациентам с желчнокаменной болезнью в анамнезе лираглутид необходимо назначать с осторожностью.
В Европе и США используются и другие препараты для лечения ожирения, которые в настоящий момент в России не зарегистрированы.
Лоркасерин — агонист рецепторов 5HT2c серотонина, снижающий аппетит. Препарат разрешен к применению в США, отклонен в странах Евросоюза. Эффективность и безопасность препарата оценивалась в исследованиях BLOOM, BLOOM-DM и BLOSSOM, показавших снижение массы тела через год лечения в среднем на 3,6% и улучшение метаболических показателей. Статистически значимых различий в частоте сердечной валвулопатии между группами плацебо и лоркасерина выявлено не было. Наиболее частыми побочными эффектами лоркасерина были снижение зрения, головокружение, сонливость, головная боль, желудочно-кишечные расстройства. Результаты продолжающегося исследования сердечно-сосудистых исходов CAMELLIA TIMI 61 позволят определить роль лоркасерина в первичной профилактике СД 2 у лиц с избыточным весом или ожирением и возможность использования этого препарата при высоком сердечно-сосудистом риске [17].
Наиболее частыми побочными эффектами лоркасерина были снижение зрения, головокружение, сонливость, головная боль, желудочно-кишечные расстройства. Результаты продолжающегося исследования сердечно-сосудистых исходов CAMELLIA TIMI 61 позволят определить роль лоркасерина в первичной профилактике СД 2 у лиц с избыточным весом или ожирением и возможность использования этого препарата при высоком сердечно-сосудистом риске [17].
Сочетание фентермина и топирамата применяют для достижения эффекта при меньшей токсичности препаратов. Фентермин, будучи атипичным аналогом амфетамина и симпатомиметиком, подавляет аппетит на уровне ЦНС. Топирамат — противосудорожный препарат, механизм влияния которого на аппетит может включать уменьшение активности карбангидразы или модификацию эффекта гаммааминомасляной кислоты. Эффективность и безопасность комбинированного препарата оценивали в исследованиях EQUIP, CONQUER, SEQUEL и EQUATE. Средняя потеря массы тела колебалась в пределах 6,6—8,6% за 1 год. Неблагоприятными эффекты включали сухость во рту, запор, бессонницу, сердцебиение, головокружение, парестезии, нарушения внимания, метаболический ацидоз и образование камней в почках, головную боль, искажение вкуса, алопецию и гипокалиемию. Лечение противопоказано во время беременности из-за возможного тератогенного эффекта [17].
Неблагоприятными эффекты включали сухость во рту, запор, бессонницу, сердцебиение, головокружение, парестезии, нарушения внимания, метаболический ацидоз и образование камней в почках, головную боль, искажение вкуса, алопецию и гипокалиемию. Лечение противопоказано во время беременности из-за возможного тератогенного эффекта [17].
В комбинации бупропиона с налтрексоном первое средство является селективным ингибитором обратного захвата норадреналина и дофамина, применяемым в лечении депрессии и никотиновой зависимости. Налтрексон — антагонист опиоидных рецепторов — широко используется в лечении алкогольной и опиатной зависимости. Анорексигенный эффект комбинации бупропион/налтрексон может быть следствием активации нейронов в дугообразном ядре гипоталамуса и выделения α-меланоцитстимулирующего гормона. Эффективность и безопасность препарата оценивали в исследованиях COR-I, COR-II, COR-BMOD и COR-DM. Средняя потеря массы тела за 1 год терапии составила 4,8%. Самыми частыми побочными явлениями при приеме комбинированного препарата были тошнота, рвота, головная боль, головокружение, бессонница [17].
Гетерогенность ожирения и наличие ассоциированных с ним заболеваний требуют персонализации подхода к лечению. Важнейшими задачами, наряду со снижением массы тела, являются профилактика развития и прогрессирования заболеваний, ассоциированных с ожирением, коррекция уже имеющихся метаболических нарушений. Поэтому при определении тактики лечения должны учитываться не только степень ожирения, но и возраст пациента, его психологические особенности, спектр сопутствующих заболеваний, репродуктивная функция, семейный анамнез. Успешным может считаться лечение, приводящее к улучшению состояния здоровья пациента в целом. Поскольку ожирение является хроническим заболеванием с частыми рецидивами, лечение должно быть длительным, нередко пожизненным. Пополнение арсенала средств фармакотерапии ожирения новыми препаратами, например, лираглутидом в дозе 3 мг (Саксенда), принципиально отличающимися механизмом действия от двух используемых в Российской Федерации (орлистата и сибутрамина) и обладающими приемлемым профилем безопасности и переносимости, даже при длительном применении, существенно расширяет возможности лечения пациентов с ожирением, в том числе морбидным и осложненным, а накопление клинического опыта позволит всесторонне оценить сферы применения таких препаратов и их вероятные плейотропные эффекты.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Участие авторов: Е.А. Трошина — разработка концепции рукописи, анализ зарубежной и российской литературы, редактирование рукописи; Е.В. Ершова — анализ зарубежной и российской литературы, написание черновика рукописи, подготовка окончательного варианта рукописи.
Сведения об авторах
*Ершова Екатерина Владимировна, к.м.н. [Ekaterina V. Ershova]; адрес: Россия, 117036, Москва, улица Дм. Ульянова, д. 11 [address: 11 Dm. Ulyanova street, Moscow, 117036, Russia]; ORCID: http://orcid.org/0000-0002-6220-4397; eLibrary SPIN: 6728-3764; e-mail: [email protected]
Трошина Екатерина Анатольевна, д.м.н., член-корр. РАН, профессор [Ekaterina A. Troshina, MD, PhD, Professor]; ORCID: http://orcid.org/0000-0002-8520-8702; eLibrary SPIN: 8821-8990; e-mail: troshina@inbox. ru
ru
Чтобы диагностировать ожирение, врач обычно проводит медицинский осмотр и рекомендует некоторые анализы.
Эти обследования и анализы обычно включают:
 Ваш врач проверит ваш индекс массы тела (ИМТ). ИМТ 30 или выше считается ожирением. Числа выше 30 увеличивают риск для здоровья еще больше. Ваш ИМТ следует проверять не реже одного раза в год, потому что он может помочь определить общие риски для здоровья и подходящее лечение.
Ваш врач проверит ваш индекс массы тела (ИМТ). ИМТ 30 или выше считается ожирением. Числа выше 30 увеличивают риск для здоровья еще больше. Ваш ИМТ следует проверять не реже одного раза в год, потому что он может помочь определить общие риски для здоровья и подходящее лечение.  Ваш врач также проверит наличие других возможных проблем со здоровьем, таких как высокое кровяное давление, высокий уровень холестерина, недостаточная активность щитовидной железы, проблемы с печенью и диабет.
Ваш врач также проверит наличие других возможных проблем со здоровьем, таких как высокое кровяное давление, высокий уровень холестерина, недостаточная активность щитовидной железы, проблемы с печенью и диабет. Сбор этой информации поможет вам и вашему врачу выбрать наиболее подходящий для вас тип лечения.
Наша заботливая команда экспертов Mayo Clinic может помочь вам решить проблемы со здоровьем, связанные с ожирением. Начните здесь
Целью лечения является поддержание здорового веса и ожирения. Это улучшает общее состояние здоровья и снижает риск развития осложнений, связанных с ожирением.
Возможно, вам придется работать с группой медицинских работников, включая диетолога, консультанта по поведению или специалиста по ожирению, чтобы помочь вам понять и изменить свои привычки в еде и активности.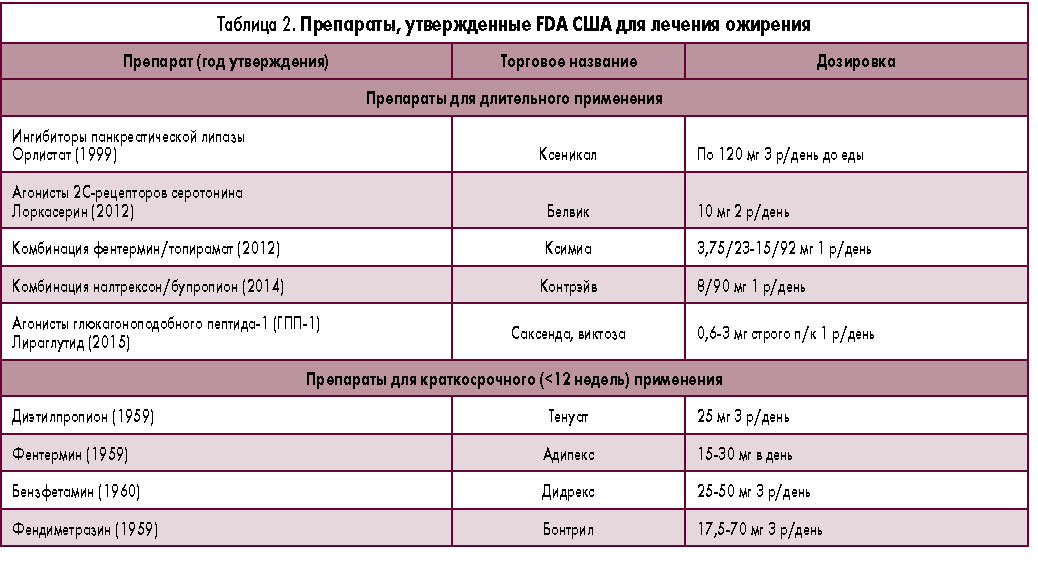
Первоначальной целью лечения обычно является умеренная потеря веса — 5% от общей массы тела. до 10% от вашего общего веса. Это означает, что если вы весите 200 фунтов (91 кг), вам нужно сбросить всего от 10 до 20 фунтов (от 4,5 до 9 кг), чтобы ваше здоровье начало улучшаться. Однако чем больше веса вы теряете, тем больше преимуществ.
Все программы по снижению веса требуют изменения ваших пищевых привычек и увеличения физической активности. Методы лечения, которые подходят именно вам, зависят от тяжести вашего ожирения, вашего общего состояния здоровья и вашей готовности участвовать в плане снижения веса.
Сокращение калорий и соблюдение более здоровых привычек питания жизненно важны для преодоления ожирения. Хотя поначалу вы можете быстро похудеть, стабильная потеря веса в долгосрочной перспективе считается самым безопасным способом похудеть и лучшим способом удержать его навсегда.
Лучшей диеты для похудения не существует. Выберите тот, который включает в себя здоровую пищу, которая, по вашему мнению, будет работать на вас. Диетические изменения для лечения ожирения включают:
Выберите тот, который включает в себя здоровую пищу, которая, по вашему мнению, будет работать на вас. Диетические изменения для лечения ожирения включают:

Остерегайтесь быстрых решений. Вас могут соблазнить причудливые диеты, обещающие быструю и легкую потерю веса. Реальность, однако, такова, что не существует волшебных продуктов или быстрых решений. Причудливые диеты могут помочь в краткосрочной перспективе, но долгосрочные результаты не лучше, чем у других диет.
Точно так же вы можете похудеть на жесткой диете, но, скорее всего, вернетесь, когда прекратите диету. Чтобы похудеть — и сохранить его — вы должны выработать привычки здорового питания, которые вы сможете поддерживать в течение долгого времени.
Повышенная физическая активность или упражнения являются неотъемлемой частью лечения ожирения:

Программа изменения поведения может помочь вам изменить образ жизни, сбросить вес и удержать его. Шаги, которые необходимо предпринять, включают изучение ваших текущих привычек, чтобы выяснить, какие факторы, стрессы или ситуации могли способствовать вашему ожирению.
Препараты для снижения веса предназначены для использования вместе с диетой, физическими упражнениями и изменением поведения, а не вместо них. Перед тем, как выбрать лекарство для вас, ваш врач рассмотрит вашу историю болезни, а также возможные побочные эффекты.
К наиболее часто используемым препаратам, одобренным Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для лечения ожирения, относятся:
Лекарства для похудения могут не работать для всех, и со временем их эффект может ослабевать. Когда вы прекратите принимать лекарство для похудения, вы можете восстановить большую часть или весь вес, который вы потеряли.
Эти виды процедур не требуют разрезов кожи. После того, как вы находитесь под наркозом, гибкие трубки и инструменты вводятся через рот и по горлу в желудок. Общие процедуры включают:
После того, как вы находитесь под наркозом, гибкие трубки и инструменты вводятся через рот и по горлу в желудок. Общие процедуры включают:
Операция по снижению веса, также известная как бариатрическая хирургия, ограничивает количество пищи, которую вы можете съесть с комфортом, или снижает усвоение пищи и калорий. Однако это также может привести к дефициту питательных веществ и витаминов.
Обычные операции по снижению веса включают:
 В этой процедуре надувной бандаж разделяет желудок на два кармана. Хирург туго натягивает ленту, как ремень, чтобы создать крошечный канал между двумя карманами. Лента препятствует расширению отверстия и, как правило, рассчитана на то, чтобы оставаться на месте постоянно.
В этой процедуре надувной бандаж разделяет желудок на два кармана. Хирург туго натягивает ленту, как ремень, чтобы создать крошечный канал между двумя карманами. Лента препятствует расширению отверстия и, как правило, рассчитана на то, чтобы оставаться на месте постоянно. Успех в снижении веса после операции зависит от вашей приверженности изменению питания и физических упражнений на всю жизнь.
Другие методы лечения ожирения включают:
 Доступные по рецепту, эти съедобные капсулы содержат крошечные частицы, которые поглощают воду и увеличиваются в желудке, помогая вам чувствовать себя сытым. Капсулы принимают перед едой и выводят через кишечник вместе с калом.
Доступные по рецепту, эти съедобные капсулы содержат крошечные частицы, которые поглощают воду и увеличиваются в желудке, помогая вам чувствовать себя сытым. Капсулы принимают перед едой и выводят через кишечник вместе с калом. Request an Appointment at Mayo Clinic
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Ваши усилия по преодолению ожирения, скорее всего, увенчаются успехом, если вы будете следовать стратегиям дома в дополнение к официальному плану лечения. Сюда могут входить:

 Вы также можете использовать свой журнал для отслеживания других важных параметров здоровья, таких как кровяное давление и уровень холестерина, а также общая физическая форма.
Вы также можете использовать свой журнал для отслеживания других важных параметров здоровья, таких как кровяное давление и уровень холестерина, а также общая физическая форма. Доступны многочисленные пищевые добавки, которые обещают помочь вам быстро сбросить вес. Долгосрочная эффективность и безопасность этих продуктов часто вызывают сомнения.
Поговорите со своим врачом или терапевтом о том, как улучшить свои навыки преодоления трудностей, и воспользуйтесь этими советами, чтобы справиться с ожирением и своими усилиями по снижению веса:
Открыто и честно поговорить со своим врачом о своих проблемах с весом — это один из лучших способов сохранить свое здоровье. В некоторых случаях вас могут направить к специалисту по ожирению, если таковой имеется в вашем районе. Вас также могут направить к психологу или диетологу.
Очень важно быть активным участником ухода за вами. Один из способов сделать это – подготовиться к встрече. Подумайте о своих потребностях и целях лечения. Кроме того, напишите список вопросов, которые нужно задать. Эти вопросы могут включать:
Кроме того, напишите список вопросов, которые нужно задать. Эти вопросы могут включать:
Обязательно сообщите своему врачу о любых заболеваниях, которые у вас есть, и о любых лекарствах, витаминах или добавках, которые вы принимаете.
Во время приема врач, скорее всего, задаст вам ряд вопросов о вашем весе, еде, активности, настроении и мыслях, а также о любых симптомах, которые могут у вас возникнуть. Вам могут задать такие вопросы, как:
Вам могут задать такие вопросы, как:
Если у вас есть время до запланированной встречи, вы можете помочь подготовиться к встрече, ведя дневник диеты за две недели до встречи и записывая, сколько шагов вы делаете в день. с помощью счетчика шагов (шагомер).
Вы также можете начать делать выбор, который поможет вам начать терять вес, в том числе:
от сотрудников клиники Майо
В этом разделе:

Общие методы лечения избыточного веса и ожирения включают снижение веса за счет здорового питания, повышение физической активности и другие изменения в ваших привычных привычках. Программы контроля веса могут помочь некоторым людям похудеть или не допустить повторного набора веса. Некоторые люди, страдающие ожирением, не могут сбросить достаточно веса, чтобы улучшить свое здоровье, или не могут удержаться от повторного набора веса. В таких случаях врач может рассмотреть возможность добавления других методов лечения, включая лекарства для похудения, устройства для похудения или бариатрическую хирургию.
Эксперты рекомендуют терять от 5 до 10 процентов массы тела в течение первых 6 месяцев лечения. [10] Если вы весите 200 фунтов, это означает потерю всего 10 фунтов. Потеря от 5 до 10 процентов вашего веса может
Потеря от 5 до 10 процентов вашего веса может
Соблюдение плана здорового питания с меньшим количеством калорий часто является первым шагом в борьбе с избыточным весом и ожирением.
Людям с избыточным весом или ожирением также следует начать регулярную физическую активность, когда они начинают свой план здорового питания. Активность может помочь вам использовать калории. Регулярная физическая активность может помочь вам поддерживать здоровый вес.
Узнайте больше о здоровом питании и физической активности для снижения или поддержания веса.
В сочетании со здоровым питанием регулярная физическая активность поможет вам похудеть и поддерживать здоровый вес.
Изменить свои привычки в еде, физическую активность и образ жизни сложно, но при наличии плана, усилий, регулярной поддержки и терпения вы сможете похудеть и улучшить свое здоровье. Следующие советы могут помочь вам подумать о том, как похудеть, регулярно заниматься физическими упражнениями и улучшить здоровье в долгосрочной перспективе.
 Эти инструменты могут помочь вам придерживаться этого и оставаться мотивированным.
Эти инструменты могут помочь вам придерживаться этого и оставаться мотивированным. Некоторым людям помогают официальные программы контроля веса. В программе управления весом обученные специалисты по управлению весом разработают общий план специально для вас и помогут вам выполнить его. Планы включают низкокалорийную диету, повышенную физическую активность и способы помочь вам изменить свои привычки и придерживаться их. Вы можете работать со специалистами на месте (то есть лицом к лицу) на индивидуальных или групповых занятиях. Специалисты могут регулярно связываться с вами по телефону или через Интернет, чтобы поддержать ваш план. Такие устройства, как смартфоны, шагомеры и акселерометры, могут помочь вам отслеживать, насколько хорошо вы придерживаетесь своего плана.
Планы включают низкокалорийную диету, повышенную физическую активность и способы помочь вам изменить свои привычки и придерживаться их. Вы можете работать со специалистами на месте (то есть лицом к лицу) на индивидуальных или групповых занятиях. Специалисты могут регулярно связываться с вами по телефону или через Интернет, чтобы поддержать ваш план. Такие устройства, как смартфоны, шагомеры и акселерометры, могут помочь вам отслеживать, насколько хорошо вы придерживаетесь своего плана.
Некоторым людям также могут быть полезны онлайн-программы по управлению весом или коммерческие программы по снижению веса.
Если здорового питания и физической активности недостаточно, врач может назначить лекарства для лечения избыточного веса и ожирения.
Вам следует стараться придерживаться плана здорового питания и продолжать регулярно заниматься физической активностью, одновременно принимая лекарства для похудения.
Вы можете увидеть рекламу лечебных трав и пищевых добавок, которые утверждают, что помогают вам похудеть. Но многие из этих утверждений не соответствуют действительности. Некоторые из этих добавок могут даже иметь серьезные побочные эффекты. Поговорите со своим врачом, прежде чем принимать безрецептурные растительные лекарственные средства или пищевые добавки с целью похудеть.
Но многие из этих утверждений не соответствуют действительности. Некоторые из этих добавок могут даже иметь серьезные побочные эффекты. Поговорите со своим врачом, прежде чем принимать безрецептурные растительные лекарственные средства или пищевые добавки с целью похудеть.
Ваш врач может рассмотреть возможность применения устройств для снижения веса, если вам не удалось похудеть или удержать вес, потерянный с помощью других методов лечения. Поскольку устройства для похудения были одобрены только недавно, у исследователей нет долгосрочных данных об их безопасности и эффективности. Устройства для снижения веса включают
 Как только баллоны находятся в вашем желудке, хирург наполняет их соленой водой, чтобы они занимали больше места в вашем желудке и помогали вам чувствовать себя сытым.
Как только баллоны находятся в вашем желудке, хирург наполняет их соленой водой, чтобы они занимали больше места в вашем желудке и помогали вам чувствовать себя сытым. Бариатрическая хирургия включает в себя несколько видов операций, которые помогают вам похудеть, внося изменения в вашу пищеварительную систему. Бариатрическая хирургия может быть вариантом, если у вас сильное ожирение и вы не можете сбросить достаточно веса, чтобы улучшить свое здоровье или не набрать вес, который вы потеряли с помощью других методов лечения. Бариатрическая хирургия также может быть вариантом при более низких уровнях ожирения, если у вас есть серьезные проблемы со здоровьем, такие как диабет 2 типа или апноэ во сне, связанные с ожирением. Бариатрическая хирургия может улучшить многие медицинские состояния, связанные с ожирением, особенно диабет 2 типа.
Бариатрическая хирургия может улучшить многие медицинские состояния, связанные с ожирением, особенно диабет 2 типа.
Ваш врач может порекомендовать низкокалорийную диету, например, от 1200 до 1500 калорий в день для женщин и от 1500 до 1800 калорий в день для мужчин. Калорийность зависит от массы тела и уровня физической активности. Низкокалорийная диета с разнообразными здоровыми продуктами даст вам питательные вещества, необходимые для поддержания здоровья.
Интервальное голодание — еще один способ сокращения потребления пищи, который привлекает внимание как стратегия снижения веса и улучшения здоровья. Альтернативный день голодания — это один из видов прерывистого голодания, который состоит из «голодного дня» (не потребляющего калорий до одной четвертой калорийности), чередующегося с «кормящим днем» или днем неограниченного приема пищи. Исследователи провели лишь несколько исследований прерывистого голодания как стратегии снижения веса.