2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
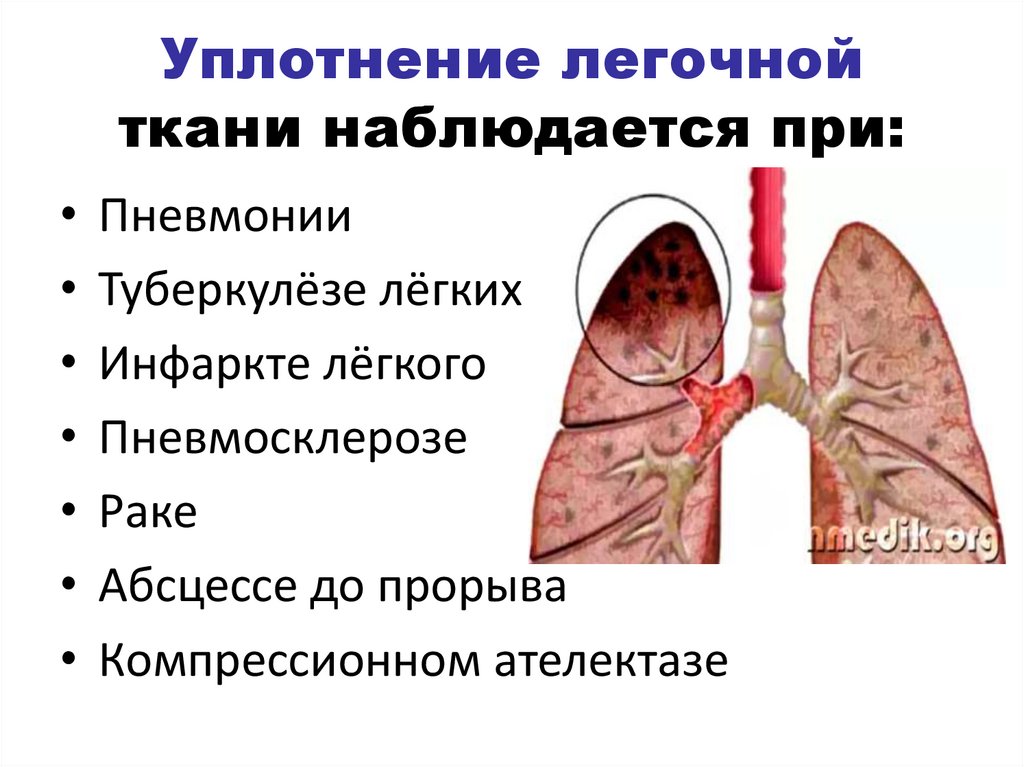
Под уплотнением легочной ткани понимается появление в легком различных по величине безвоздушных участков, как воспалительной, так и невоспалительной природы. Потеря воздушности за счет воспаления наблюдается при пневмонии. В зависимости от величины пораженной части уплотнение легочной ткани может быть очаговым (несколько долек) и долевым.
При долевом (сегментарном) уплотнении, характерном для крупозной пневмонии, вся доля (сегмент) легкого поражена воспалительным процессом, находящимся на одной стадии развития, что обусловливает соответствующую симптоматику.
Жалобы. Значительная часть легкого не участвует в дыхании, поэтому развивается острая дыхательная недостаточность, характеризующаяся одышкой, соответствующей обширности поражения.
Осмотр. Возможно наличие цианоза. Отмечается снижение подвижности пораженной стороны грудной клетки при дыхании.
Пальпация. В стадии разгара голосовое дрожание над пораженной долей усилено.
Перкуссия. В начале процесса, в стадии прилива, когда происходит отек и инфильтрация легочной ткани, но доля еще сохраняет воздушность, над ней определяется притупленно-тимпанический перкуторный звук.
В стадии разгара (собственно уплотнения) перкуторный звук становится тупым. В это время в зависимости от локализации процесса (верхняя или нижняя доля) затруднено определение верхней или нижней границы легкого. Уменьшается подвижность легочного края.
В стадии разрешения, когда происходит рассасывание экссудата и восстановление воздушности легкого, вновь определяется притупленно-тимпанический звук, переходящий по мере выздоровления больного в ясный легочный.
Аускультация. В начальный период над пораженной долей определяется ослабленное вследствие понижения эластического напряжения легочной ткани везикулярное дыхание и крепитация.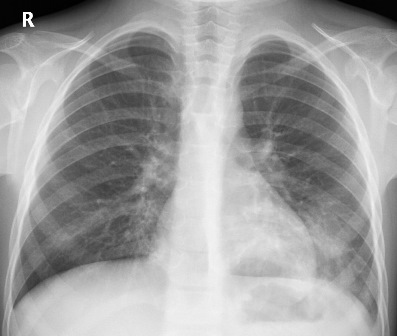
В период разгара, когда формируется однородная зона уплотнения между крупным бронхом и периферией легкого, выслушивается бронхиальное дыхание. Определяется положительная бронхофония.
По мере рассасывания экссудата бронхиальное дыхание сменяется ослабленным везикулярным (которое при выздоровлении переходит в везикулярное), выслушивается крепитация и влажные мелкопузырчатые хрипы.
Диагностика долевого уплотнения. Диагностически наиболее значимыми симптомами являются тупой перкуторный звук, над зоной поражения, а также усиление голосового дрожания, бронхиальное дыхание и положительная бронхофония.
Очаговое уплотнение, наиболее часто встречающееся при очаговой пневмонии, характеризуется наличием в легком конгломератов сливающихся очагов (воспаления, пневмосклероза), между которыми сохраняются участки нормальной или эмфизематозной легочной ткани. Поэтому даже при сливном поражении доли или сегмента легкого наблюдается картина, отличная от симптоматики долевого уплотнения при крупозной пневмонии.
Жалобы . Одышка как признак дыхательной недостаточности появляется лишь при сливном поражении целой доли легкого. Специфических для этого синдрома жалоб нет.
Осмотр и пальпация, как правило, не выявляют изменений. При сливном поражении доли (долей) легкого наблюдается отставание больной половины при дыхании.
Перкуссия. При наличии достаточно обширного (более 4 см в диаметре) уплотнения (сливная очаговая пневмония), расположенного близко к поверхности грудной клетки, выявляется тупой (или притупленный) перкуторный звук над пораженным участком. Данные топографической перкуссии зависят от распространенности поражения и при небольшом участке уплотнения могут не изменяться.
Аускультация. Над зоной очагового уплотнения выслушивается жесткое дыхание (иногда ослабленное везикулярное) и звучные влажные мелкопузырчатые хрипы. Жесткое дыхание в данной ситуации образуется вследствие наложения везикулярного, выслушиваемого над окружающей очаг уплотнения тканью легкого, на бронхиальное в самом очаге.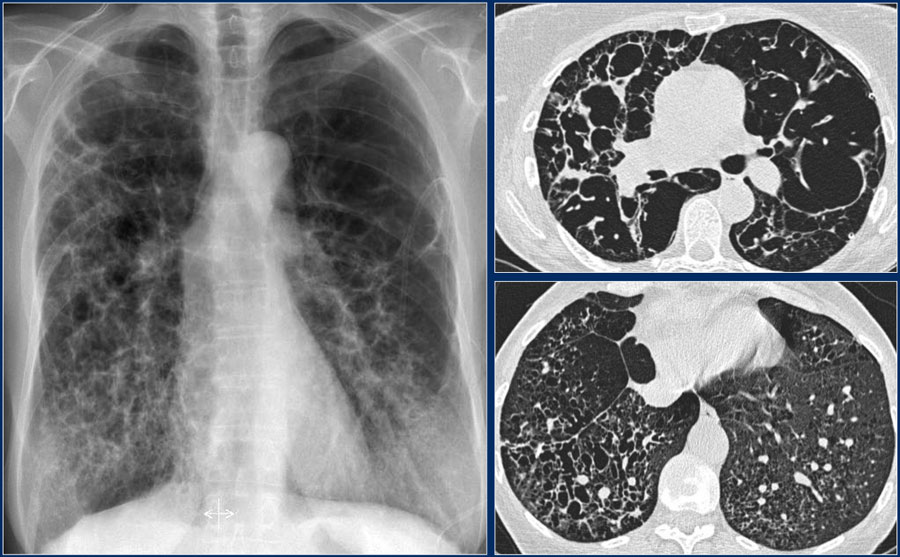
Диагностика очагового уплотнения. Доказательными признаками синдрома являются притупление перкуторного звука и влажные звучные мелкопузырчатые хрипы на фоне жесткого дыхания. Чрезвычайно важно, что при небольшом размере участка очагового уплотнения легочной ткани единственным физикальным признаком этого синдрома могут быть звучные влажные мелкопузырчатые хрипы.
Ателектаз (уплотнение легочной ткани невоспалительной природы) - это спадение легкого или его части, наблюдаемое при прекращении доступа воздуха в альвеолы.
По происхождению ателектаз бывает компрессионным (сдавление легкого скоплением жидкости или воздуха в плевральной полости, большой опухолью или увеличенными лимфатическими узлами), обтурационным (закрытие просвета бронха изнутри опухолью, скоплением мокроты), контрактильным (при травмах или во время операций вследствие бронхоспазма и прилива крови в капилляры), а также дистензионным (функциональным) на почве слабости дыхательных движений у ослабленных больных со снижением тонуса дыхательных мышц. Различают полный и неполный ателектаз.
Различают полный и неполный ателектаз.
Жалобы. При полном ателектазе и выключении из дыхания значительной части легкого развивается дыхательная недостаточность, и больные жалуются на одышку.
Осмотр. Данные осмотра зависят от величины спавшегося участка легкого. При значительной величине ателектаза пораженная сторона может быть уменьшена в размерах, отстает при дыхании, межреберные промежутки втянуты, сужены.
Пальпация. При полном ателектазе голосовое дрожание не определяется. При неполном, когда бронхиальная проходимость частично сохранена, может отмечаться его усиление (зона компрессионного ателектаза над уровнем жидкости в плевральной полости).
Перкуссия. При исследовании сердечно-сосудистой системы в случае большого по размерам ателектаза отмечается смещение границ относительной сердечной тупости в пораженную сторону вследствие смещения сердца и средостения.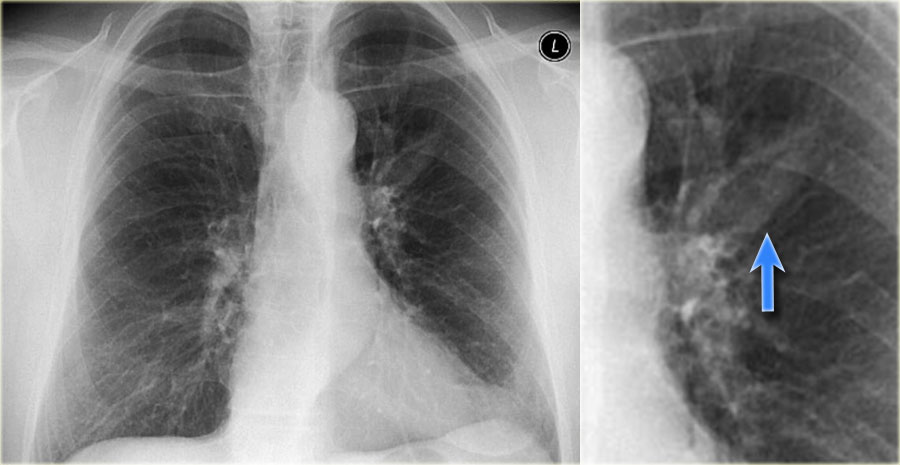 Над зоной полного ателектаза определяется тупой перкуторный звук, а при неполном - притупленно-тимпанический. Топографическая перкуссия выявляет изменение границ и ограничение подвижности нижнего легочного края.
Над зоной полного ателектаза определяется тупой перкуторный звук, а при неполном - притупленно-тимпанический. Топографическая перкуссия выявляет изменение границ и ограничение подвижности нижнего легочного края.
Аускультация. При полном ателектазе дыхание резко ослаблено или вовсе не прослушивается, а при частично сохраненной проходимости бронха выслушивается ослабленное бронхиальное дыхание, иногда бывает положительная бронхофония.
Диагностика ателектаза. Синдром диагностируется на основании появления тупого (или притупленного) перкуторного звука, отсутствия голосового дрожания, ослабления (или отсутствия) дыхания и бронхофонии.
Дополнительные методы исследования. Рентгенологически воспалительное уплотнение легочной ткани проявляется очагами затемнения соответствующими всей доле, отдельным сегментам или долькам. При ателектазе наблюдается более или менее гомогенная тень, суженные межреберья, смещение средостения в пораженную сторону, смещение сердца на вдохе в сторону ателектаза, на выдохе – в здоровую (симптом Гольцкнехта-Якобсона).
Одиночный очаг в легких (ООЛ) определяют как локальный участок уплотнения легочной ткани округлой или близкой к ней формы диаметром до 3 см [15]. Это международное определение отличается от традиционного отечественного представления о легочных очагах, источником которого является фтизиатрическая практика (в классификации туберкулеза легких размер очагов не превышает 1 см, а уплотнения большего размера определяются как инфильтраты, туберкуломы и другие виды изменений) [14, 15].
Патологические образования легких малого размера (до 2 см) в большинстве случаев выявляются при проведении компьютерной томографии грудной клетки, выполняемой по различным причинам [10, 11, 14, 16-18].
Некоторые характеристики объемных образований при КТ позволяют судить об их характере - доброкачественное или злокачественное, однако они не являются определяющими при постановке диагноза [19]. Также о характере образования можно судить по скорости его роста [20].
Также о характере образования можно судить по скорости его роста [20].
Между тем по результатам одного КТ-исследования часто трудно провести дифференциальную диагностику, требуются повторные исследования в динамике. При воспалительном процессе очаги исчезают через 1-2 мес. В случае атипичной железистой гиперплазии очаги не изменяются в течение нескольких лет. При аденокарциноме можно заметить увеличение размера и/или усиление плотности, а также сосудистую конвергенцию [11, 12].
Обнаруженные при таком обследовании очаговые образования в легочной ткани нередко остаются без внимания специалистов, что порой влечет за собой неутешительные результаты лечения этой категории больных.
Трудности точной диагностики очаговых образований легких хорошо известны - дифференциальную диагностику чаще всего приходится проводить между периферическим раком, доброкачественной опухолью (гамартохондрома и др.), туберкуломой, саркоидозом, метастатическими поражениями легкого [1-4, 6, 7, 10, 12].
По мнению С.В. Миллер и соавт. [8], диагностическая торакотомия является завершающим методом комплексного обследования больных с округлыми образованиями легких небольшого размера и обеспечивает действительно раннюю диагностику и своевременное хирургическое лечение. Следовательно, радикальное хирургическое вмешательство, предпринятое при округлом образовании в легком, генез которого неясен, является методом, позволяющим провести морфологическую верификацию ранней стадии злокачественной опухоли и выполнить органосохраняющую операцию.
Другие авторы считают, что в настоящее время не существует единого подхода к определению характера очаговых образований легких. Очевидно, что при высоком риске злокачественной опухоли оптимальный подход заключается в возможно более ранней морфологической верификации диагноза. В случае низкого риска злокачественного процесса более рационально проводить динамическое наблюдение [11].
Результатом этих действий может быть выделение группы пациентов с очевидно доброкачественным процессом, о чем свидетельствуют отсутствие динамики роста очага на протяжении 2 и более лет, наличие «доброкачественных» обызвествлений, включений жира (гамартома) или жидкости (киста) в очаге по данным КТ.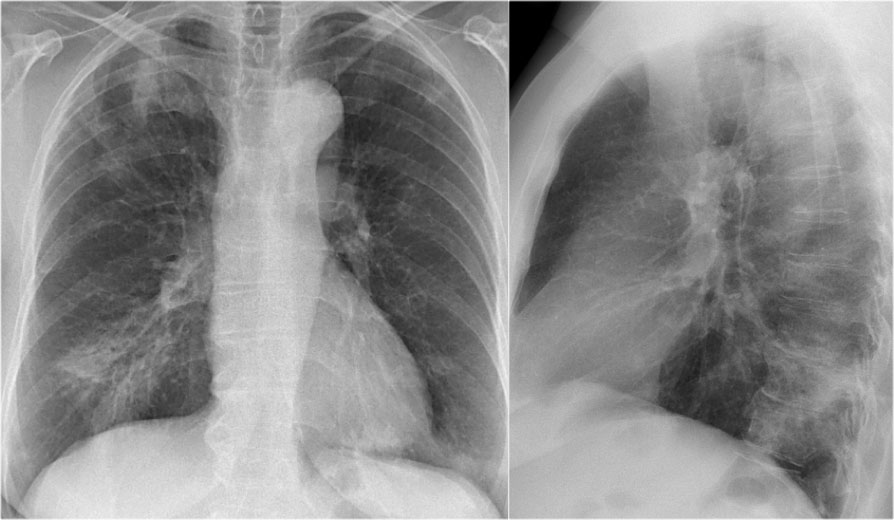 В такой ситуации необходимо только наблюдение. Сюда же относятся случаи артериовенозных мальформаций и других сосудистых изменений, а также воспалительные процессы в легких (округлый туберкулезный инфильтрат, туберкулома, мицетома и др.), требующие специфического лечения [5, 9, 13].
В такой ситуации необходимо только наблюдение. Сюда же относятся случаи артериовенозных мальформаций и других сосудистых изменений, а также воспалительные процессы в легких (округлый туберкулезный инфильтрат, туберкулома, мицетома и др.), требующие специфического лечения [5, 9, 13].
Второй возможный результат - обнаружение признаков злокачественного процесса (очаг диаметром более 1 см с лучистыми неровными контурами, очаги по типу матового стекла и смешанного солидного типа, которые должны расцениваться как потенциально злокачественные), при которых необходима морфологическая верификация в условиях специализированного лечебного учреждения [12].
Ежегодно в России раком легкого заболевают свыше 63 тыс. человек, в том числе свыше 53 тыс. мужчин. У более 20 тыс. пациентов (34,2%) рак легкого выявляется в IV стадии, поэтому задача обнаружения злокачественных опухолей легких на ранних стадиях их развития чрезвычайно актуальна [2, 7, 8].
Угрожающим фактором при диагностике опухолей легких малого диаметра является их бессимптомность. Отсутствие жалоб, скудная клиническая картина заболевания, сложности с профилактикой и первичным выявлением очагов делают проблему образований легких до 2 см в диаметре актуальной для научных изысканий и практически значимой для сохранения здоровья и нередко жизни пациентов.
Отсутствие жалоб, скудная клиническая картина заболевания, сложности с профилактикой и первичным выявлением очагов делают проблему образований легких до 2 см в диаметре актуальной для научных изысканий и практически значимой для сохранения здоровья и нередко жизни пациентов.
Работа основана на результатах обследования и лечения 110 больных с патологическими образованиями легких малого диаметра, находившихся в Клинике факультетской хирургии им. Н.Н. Бурденко с 1997 по 2013 г. Мужчин было 63, женщин - 47. Возраст больных находился в пределах 19-74 лет.
У всех больных при рентгенологическом исследовании, включая компьютерную томографию, были впервые выявлены очаговые образования в легких размером от 0,5 до 2 см. Всем пациентам были выполнены операции удаления участков легочной ткани с опухолью из различных доступов: 44 видеоторакоскопические резекции легкого, 43 миниторакотомии с видеосопровождением, 23 миниторакотомии. Окончательный диагноз формулировали после планового гистологического исследования удаленного патологического образования легкого. Летальных исходов не было.
Летальных исходов не было.
Все больные были разделены на группы в зависимости от размера очагового образования: 1-ю группу (диаметр ООЛ 0,5-1; рис. 1) составили 9 мужчин и 14 женщин, 2-ю группу (диаметр ООЛ 1-2 см; рис. 2) - 30 мужчин и 13 женщин, 3-ю группу (множественные ООЛ; рис. 3) - 27 мужчин и 17 женщин.
Рис. 1. Компьютерная томограмма груди пациента 1-й группы
Рис. 2. Компьютерная томограмма груди пациента 2-й группы.
Рис. 3. Компьютерная томограмма груди пациента 3-й группы.
Больные 1-й группыбыли оперированы из миниторакотомного доступа, 2-й - из миниторакотомного доступа с видеоподдержкой, 3-й - из видеоторакоскопического доступа. Результаты гистологического исследования удаленных патологических образований представлены в таблице.
Данные гистологического исследования удаленных патологических образований
Очевидно, что в настоящее время остается нерешенным вопрос о показаниях и противопоказаниях к оперативному удалению одиночных образований легких размером от 0,5 до 1 см, диагностические алгоритмы у подобных пациентов также сформулированы нечетко.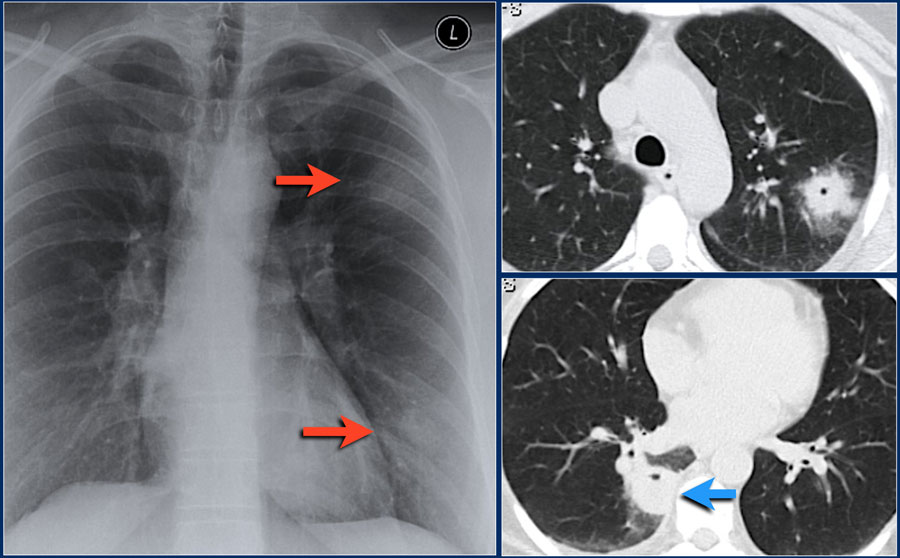 По нашим данным, злокачественное поражение легких и плевры в этой группе было диагностировано у 3 (13%) пациентов, доброкачественные опухоли - у 5 (21,7%).
По нашим данным, злокачественное поражение легких и плевры в этой группе было диагностировано у 3 (13%) пациентов, доброкачественные опухоли - у 5 (21,7%).
Во 2-й группе у 13 пациентов был выявлен рак легкого. Доброкачественные опухоли (гамартомы) легкого имелись у 18 больных, у 7 пациентов была диагностирована туберкулома. Таким образом, в этой группе частота злокачественных и доброкачественных опухолей вместе с туберкуломами составила 88,4%.
У 9 (20,4%) пациентов 3-й группы были выявлены злокачественные поражения легких, у 10 (22,7%) - диссеминированный туберкулез, у 20 (45,5%) - саркоидоз, что потребовало незамедлительного лечения в специализированных стационарах.
Таким образом, диагностический алгоритм исследований у больных с впервые выявленными периферическими образованиями легких определяют данные мультиспиральной компьютерной томографии. При малом размере образований (от 0,5 до 2 см) показано их удаление без морфологического подтверждения диагноза до операции. Оптимальный оперативный доступ для хирургического лечения пациентов с опухолями легких малого размера следует выбирать в зависимости от диаметра и количества патологических образований. При единичной опухоли легкого размером менее 0,5 см, впервые выявленной при компьютерной томографии, наиболее целесообразной тактикой будет динамическое наблюдение больного и проведение контрольной компьютерной томографии через 3, 6, 12 мес.
*e-mail: с[email protected]
Синдром уплотнения легких является одним из наиболее выраженных проявлений заболеваний легких. Суть его состоит в значительном уменьшении или полном исчезновении воздушности легочной ткани на более или менее общем участке (сегменте, доле, одновременно нескольких участках). Очаги уплотнения различаются по локализации (нижние отделы, верхушки легких, средние доли и др.), что также имеет дифференциально-диагностическое значение; специально выделяют субплевральную локализацию очага уплотнения с вовлечением висцерального и париетального листков плевры, что сопровождается присоединением признаков плеврального синдрома.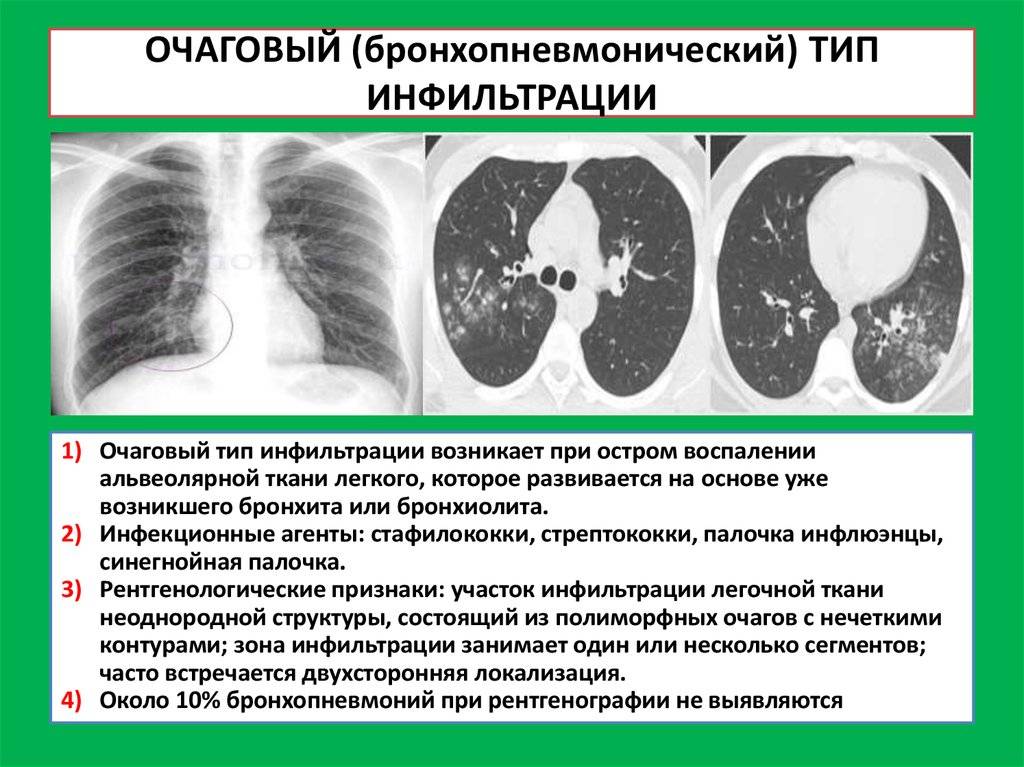 Развитие уплотнения может происходить достаточно быстро (острая пневмония, инфаркт легкого) или постепенно (отечность, ателектаз).
Развитие уплотнения может происходить достаточно быстро (острая пневмония, инфаркт легкого) или постепенно (отечность, ателектаз).
Различают несколько видов уплотнения легких: инфильтрат (пневмонический очаг) с выделением склонного к казеозному распаду туберкулезного инфильтрата; инфаркт легкого вследствие тромбоэмболии или локального тромбоза сосудов; Обтурационные (сегментарные или долевые) и компрессионные ателектазы (коллапс, коллапс легкого) и гиповентиляция; вариант ателектаза - гиповентиляция средней доли вследствие обтурации срединно-гортанного бронха (бронхолегочные лимфатические узлы, фиброзная ткань), который, как известно, недостаточно вентилирует долю, синдром средней доли; отек легкого; хроническая сердечная недостаточность.
Субъективные проявления синдрома уплотнения легких различны в зависимости от характера уплотнения и учитываются при описании соответствующих заболеваний.
Общим объективным признаком развивающегося снижения воздушности, соответствующего уплотнению легочной ткани, является асимметрия грудной клетки, выявляемая при осмотре и пальпации.
Независимо от характера этого синдрома, при больших очагах уплотнения и их поверхностном расположении можно обнаружить припухлость и отставание при дыхании этой части грудной клетки (и только при больших обтурационных ателектазах удается ее вытянуть), голосовое дрожание усилен. Перкуторно определяется притупление (или абсолютная тупость) в области уплотнения, а при наличии инфильтрата (пневмонии) в начальной стадии и в периоде рассасывания, когда альвеолы частично свободны от экссудата, а дренирующие бронхи сохраняют полная проходимость (и поэтому содержат воздух), притупление сочетается с тампаническим оттенком перкуторного звука. Такой же туповато-тампанический оттенок при перкуссии отмечается в начальной стадии развития ателектаза, когда в альвеолах еще есть воздух и сохраняется сообщение с образовавшимся бронхом. В дальнейшем при полном разгоне воздуха появляется тупой перкуторный звук. Над опухолевым узлом также отмечается тупой перкуторный звук.
Аускультативно в зоне инфильтрации в начальной и конечной стадиях воспаления, когда экссудата в альвеолах мало и они распадаются при поступлении воздуха, выслушивается ослабленное везикулярное дыхание и крепитация.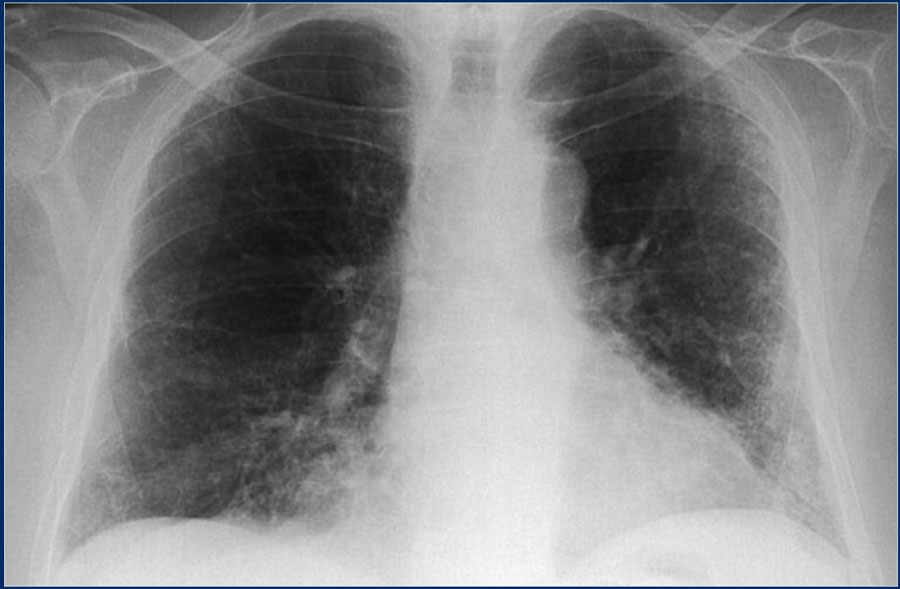 В разгар пневмонии вследствие заполнения альвеол экссудатом везикулярное дыхание исчезает и сменяется бронхиальным. Такая же аускультативная картина наблюдается при инфаркте легкого. При любом ателектазе в начальной стадии (гиповентиляции), когда еще имеется небольшая вентиляция альвеол в зоне впадения, ослаблено везикулярное дыхание. Затем после резорбции воздуха при компрессионном ателектазе (сдавление легкого снаружи жидкостью или газом плевральной полости, опухолью, при высоком стоянии диафрагмы) выслушивается бронхиальное дыхание: оставшийся в воздухе бронх несет бронхиальное дыхание, которое распространяется на периферию сдавливаемым участком легкого. При обтурационном ателектазе (уменьшение просвета бронха, приводящее к эндобронхиальной опухоли, инородному телу, сдавлению извне) в стадии полной закупорки бронха над безвоздушной зоной дыхание не будет слышно. Дыхание также не будет слышно над местом опухоли. Бронхофония со всеми видами уплотнений повторяет закономерности, выявленные при определении голосового дрожания.
В разгар пневмонии вследствие заполнения альвеол экссудатом везикулярное дыхание исчезает и сменяется бронхиальным. Такая же аускультативная картина наблюдается при инфаркте легкого. При любом ателектазе в начальной стадии (гиповентиляции), когда еще имеется небольшая вентиляция альвеол в зоне впадения, ослаблено везикулярное дыхание. Затем после резорбции воздуха при компрессионном ателектазе (сдавление легкого снаружи жидкостью или газом плевральной полости, опухолью, при высоком стоянии диафрагмы) выслушивается бронхиальное дыхание: оставшийся в воздухе бронх несет бронхиальное дыхание, которое распространяется на периферию сдавливаемым участком легкого. При обтурационном ателектазе (уменьшение просвета бронха, приводящее к эндобронхиальной опухоли, инородному телу, сдавлению извне) в стадии полной закупорки бронха над безвоздушной зоной дыхание не будет слышно. Дыхание также не будет слышно над местом опухоли. Бронхофония со всеми видами уплотнений повторяет закономерности, выявленные при определении голосового дрожания.
При аускультации над плеплетально расположенными инфильтратом и опухолью, а также при инфаркте легкого определяют шум трения плевры.
Так как нередко при различных вариантах уплотнения, вовлеченных в бронхиальный процесс, можно обнаружить разноцветные влажные хрипы. Особое диагностическое значение имеет выслушивание мелкопузырчатых звонких хрипов, свидетельствующих о наличии вокруг мелких бронхов зоны инфильтрации, усиливающей звуковые колебания, возникающие в бронхах.
При сердечной недостаточности снижается воздушность легочной ткани, прежде всего в нижних отделах легких с обеих сторон, что связано с застоем крови в малом круге кровообращения. Это сопровождается укорочением перкуторного звука, иногда с тимпаническим оттенком, нижней экскурсией нижнего края легких, ослаблением везикулярного дыхания, появлением влажных мелкопузырчатых хрипов, иногда крепитации.
Когда некоторые альвеолы в легких не наполняются воздухом, это называется ателектазом.
Ваши дыхательные пути представляют собой ответвляющиеся трубки, которые проходят через оба легких. Когда вы дышите, воздух перемещается из основных дыхательных путей в вашем горле, иногда называемых трахеей, в легкие.
Дыхательные пути продолжают разветвляться и постепенно сужаются, пока не заканчиваются маленькими воздушными мешочками, называемыми альвеолами.
Альвеолы — это место, где ваше тело обменивает кислород воздуха на углекислый газ, продукт жизнедеятельности ваших тканей и органов. Для этого ваши альвеолы должны наполниться воздухом.
В зависимости от первопричины ателектаз может затрагивать как малые, так и большие участки легкого.
Продолжайте читать, чтобы узнать больше об ателектазе, включая его обструктивные и необструктивные причины.
Симптомы ателектаза варьируются от несуществующих до очень серьезных, в зависимости от того, какая часть вашего легкого поражена и как быстро он развивается. Если поражены только несколько альвеол или это происходит медленно, у вас может не быть никаких симптомов.
Если вы наблюдаете признаки и симптомы ателектаза, они могут включать:
Иногда в пораженной части легкого развивается пневмония. Когда это происходит, у вас могут быть типичные симптомы пневмонии, такие как:
Многие вещи могут вызвать ателектаз. В зависимости от причины медицинские работники классифицируют ателектаз как обструктивный или необструктивный.
Обструктивный ателектаз возникает при закупорке одного из дыхательных путей. Это предотвращает попадание воздуха в ваши альвеолы, и в результате они схлопываются.
Это предотвращает попадание воздуха в ваши альвеолы, и в результате они схлопываются.
Вещи, которые могут блокировать дыхательные пути, включают:
Необструктивный ателектаз относится к любому типу ателектаза, который не вызван какой-либо закупоркой дыхательных путей.
Общие причины необструктивного ателектаза включают:
Ателектаз может возникнуть во время или после любой хирургической процедуры. Эти процедуры часто требуют от вас:
Вместе эти факторы могут сделать ваше дыхание поверхностным. Они также могут снизить вероятность кашля, даже если вам нужно что-то удалить из легких.
Они также могут снизить вероятность кашля, даже если вам нужно что-то удалить из легких.
Иногда отсутствие глубокого дыхания или кашля может привести к коллапсу некоторых альвеол. Если вам предстоит процедура, поговорите с врачом о способах снижения риска ателектаза после операции.
У вас может быть доступ к портативному устройству, известному как стимулирующий спирометр, который можно использовать в больнице или дома для поощрения глубокого дыхания.
Плевральный выпот — это скопление жидкости в пространстве между внешней оболочкой легкого и внутренней оболочкой грудной клетки.
Обычно эти две прокладки находятся в тесном контакте, при этом прокладка грудной клетки помогает удерживать легкие открытыми. Это поможет сохранить легкое расширенным.
Однако при плевральном выпоте оболочки отделяются и теряют контакт друг с другом. Эластичная ткань легких втягивается внутрь, вытесняя воздух из альвеол.
Иногда ателектаз путают с пневмотораксом, который также называют коллапсом легкого.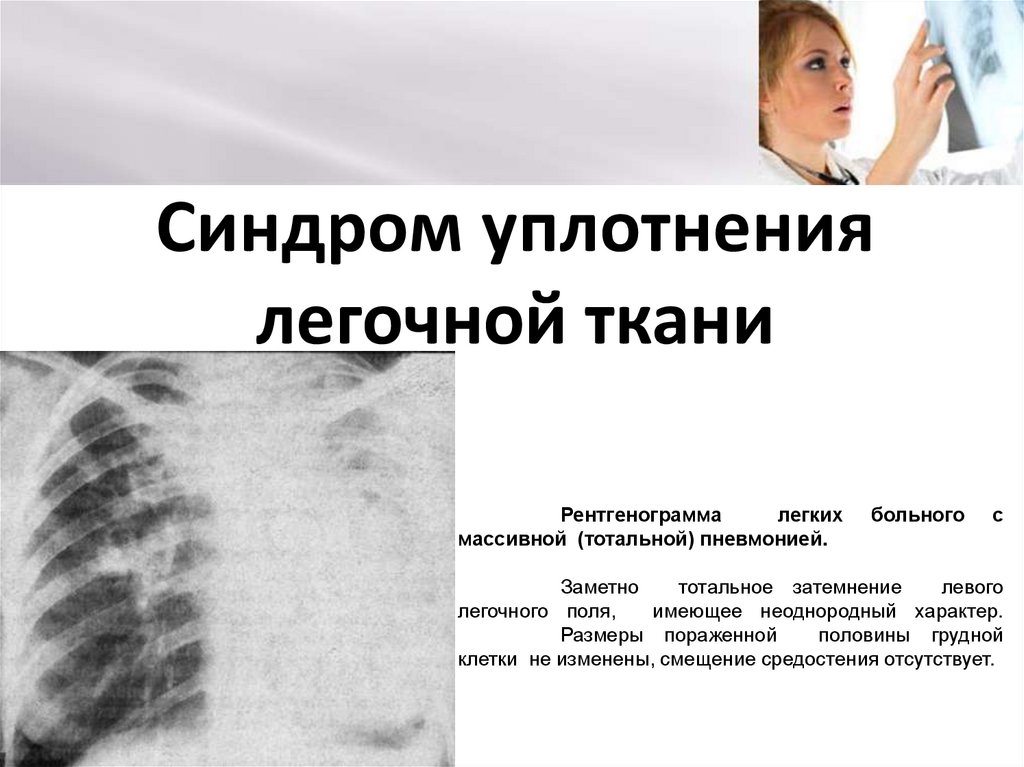 Однако это разные условия.
Однако это разные условия.
Тем не менее, пневмоторакс может привести к ателектазу, потому что ваши альвеолы сдуются, когда ваше легкое спадет.
Пневмоторакс очень похож на плевральный выпот, но характеризуется скоплением воздуха, а не жидкости между оболочками легких и грудной клетки.
Воздух застревает в пространстве между внешней частью легкого и внутренней стенкой грудной клетки. Это приводит к тому, что легкие сжимаются или коллапсируют, выдавливая воздух из альвеол.
Рубцевание легких также называют легочным фиброзом.
Обычно вызывается хроническими инфекциями легких, такими как туберкулез. Длительное воздействие раздражителей, в том числе сигаретного дыма, также может вызвать его. Это рубцевание является постоянным и затрудняет раздувание альвеол.
Любое новообразование или новообразование возле легких может оказать давление на легкое. Это может вытеснить часть воздуха из ваших альвеол, вызывая их сдувание.
Стенки ваших альвеол обычно покрыты веществом, называемым сурфактантом, которое помогает им оставаться открытыми. Когда его слишком мало, альвеолы спадаются. Дефицит сурфактанта чаще встречается у недоношенных детей.
Факторы риска ателектаза включают:
Чтобы диагностировать ателектаз, медицинский работник начинает с изучения вашей истории болезни. Они ищут любые предыдущие заболевания легких, которые у вас были, или какие-либо недавние операции.
Затем они пытаются получить более полное представление о том, насколько хорошо работают ваши легкие. Для этого вам могут предложить пройти один или несколько из следующих тестов:
Лечение ателектаза зависит от основной причины и тяжести симптомов.
Если у вас проблемы с дыханием или вы чувствуете, что вам не хватает воздуха, немедленно обратитесь за медицинской помощью.
Вам может понадобиться помощь искусственного дыхания, пока ваши легкие не восстановятся и причина не будет устранена.
В большинстве случаев ателектаз не требует хирургического вмешательства. В зависимости от основной причины, медицинский работник может предложить одно или несколько из следующих методов лечения:
 Это лечение также широко используется у людей с муковисцидозом.
Это лечение также широко используется у людей с муковисцидозом. 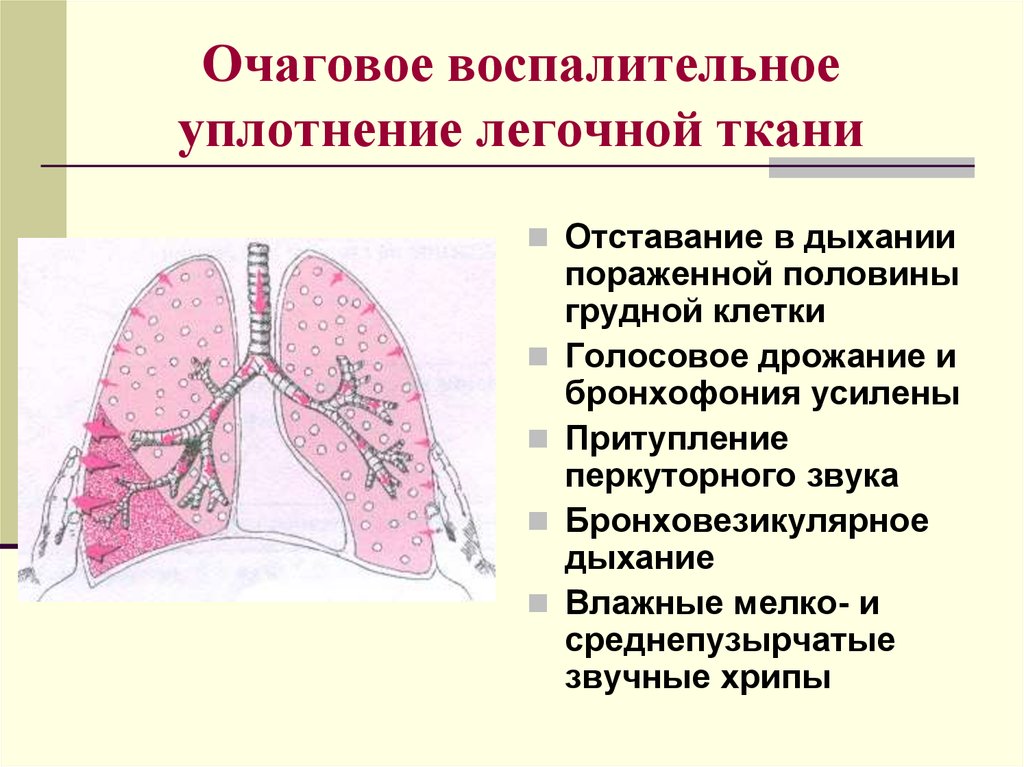
В очень редких случаях может потребоваться удаление небольшого участка или доли легкого.
Медицинские работники обычно делают это только после того, как испробовали все другие варианты или в случаях, связанных с необратимыми рубцами в легких.
В некоторых случаях можно предотвратить ателектаз.
Чтобы помочь предотвратить ателектаз во время и после операции, медицинские работники могут порекомендовать вам:
Дети могут подвергаться повышенному риску вдыхания мелких предметов. Вы можете предотвратить развитие обструктивного ателектаза, удерживая мелкие предметы вне досягаемости.