2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Минимально инвазивная хирургия неуклонно развивается в своем стремлении заменить большинство открытых операций малоагрессивными эндохирургическими версиями. Достаточно долго предназначение лапароскопии у пациентов с паховыми грыжами заключалось в инспекции контралатерального внутреннего пахового кольца в ходе открытой герниорафии и попытке обнаружить грыжу с другой стороны [1]. Удивительно, но такой подход просуществовал длительное время. Постепенно пришли к тому, что реконструкция паховых грыж у детей возможна полностью с использованием лапароскопической техники.
Эндохирургический подход для лечения паховых грыж у детей впервые был представлен российским хирургом М.В. Щебеньковым. Хотя данный факт не упоминается в зарубежной литературе, однако существует реальное подтверждение этого события, опубликованное в журнале «Эндоскопическая хирургия» за 1995 г. [2]. За рубежом официальным стартом использования лапароскопии для лечения паховых грыж у детей считается 1997 г.
, когда M. El-Gohary [3] продемонстрировал свою технику, заключающуюся в инверсии грыжевого мешка внутрь брюшной полости и наложении на его шейку петли Roeder. С тех пор лапароскопия стала стремительно развиваться, сохранив основной принцип операций, который применяется для лечения этого заболевания, заключающийся в репозиции внутренних органов в брюшную полость и высокой перевязке грыжевого мешка на уровне его шейки.
Все методы лапароскопического лечения паховых грыж у детей могут быть классифицированы на выполняемые полностью интракорпорально и выполняемые вне брюшины путем наложения экстракорпоральных швов.
При использовании интракорпоральной техники ушивание шейки грыжевого мешка реализуется внутри брюшной полости, в то время как при применении экстракорпоральных методов наложение швов выполняется вокруг и вне шейки грыжевого мешка, т. е. полностью в предбрюшинном пространстве. Узел после завязывания грыжевой лигатуры остается либо внутри полости брюшины, если используются интракорпоральные методы, либо в подкожной клетчатке, если применяются экстракорпоральные методы.
При использовании двух принципиально разных способов герниорафии большое внимание уделяется проведению грыжевой лигатуры у мальчиков, чтобы исключить повреждение семявыносящего протока и яичковых сосудов, в то время как у девочек круглая связка может быть включена в шов. Изначально лапароскопическая хирургия паховых грыж проводилась только у пациентов женского пола, так как безопасность семявыносящего протока и яичковых сосудов вызывала озабоченность хирургов.
В 1998 г. F. Schier описал интракорпоральный Z-образный шов — сначала у девочек [4] и только потом, в 2000 г., у мальчиков [5]. Несколько позже, в 1999 г., P. Montupet и C. Esposito [6] первыми выполнили лапароскопическую операцию для лечения паховых грыж у детей мужского пола с использованием интракорпорального кисетного шва. Адаптация интракорпоральных методов продолжала развиваться на протяжении нескольких последующих лет. В 2003 г. K. Chan и P. Tam [7] добавили гидродиссекцию брюшины в области внутреннего пахового кольца в качестве способа, позволяющего избежать повреждения структур семенного канатика у мальчиков. Другие интракорпоральные техники включают рассечение брюшины [8] и иссечение грыжевого мешка [9].
Другие интракорпоральные техники включают рассечение брюшины [8] и иссечение грыжевого мешка [9].
В 2003 г. R. Prasad [10] впервые продемонстрировал возможность экстракорпорального ушивания грыжевого мешка. С тех пор появилось множество модификаций метода и достаточно большое количество устройств для его реализации, чтобы сделать экстракорпоральный способ технически менее сложным и обеспечить лучшие условия для лигирования грыжевого мешка. Начиная с этого времени развитие эндохирургического лечения паховых грыж у детей стало похоже на увлекательную историю «крючков и игл» — приспособлений, которые нашли широкое распространение, чтобы сделать безопасным экстраперитонеальное проведение грыжевой лигатуры.
В своем обзоре мы привели оригинальное описание наиболее известных и действующих ныне методик эндохирургического лечения паховых грыж у детей, сопроводив их иллюстрациями. Эти данные представлены с целью демонстрации многообразия видов лапароскопического грыжесечения у педиатрических пациентов.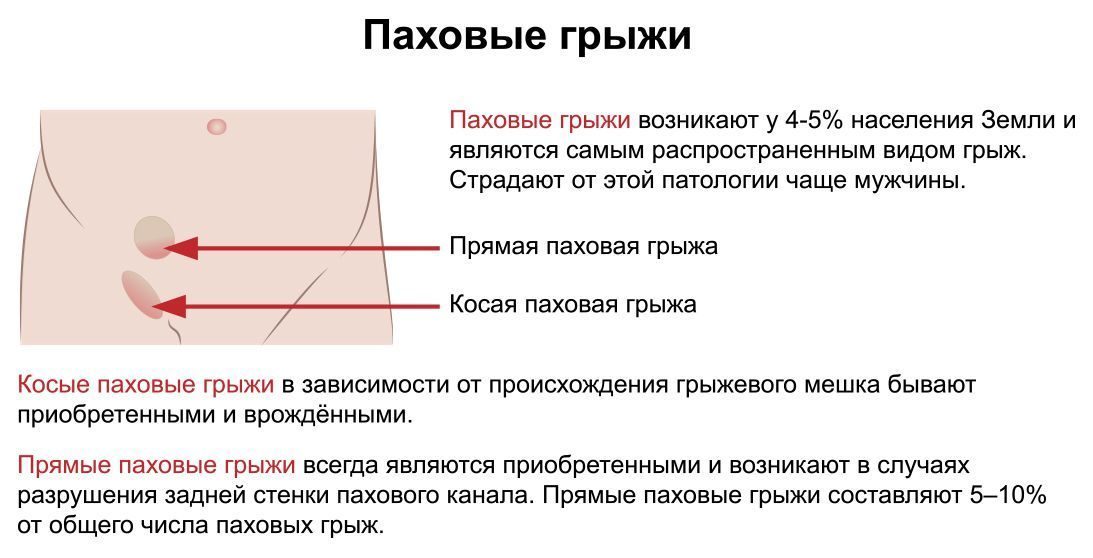 Никаких официальных рекомендаций относительно выбора техники, так же как данных о статистике послеоперационных осложнений, в обзоре не приводится. Все лапароскопические операции начинаются с создания карбоксиперитонеума с давлением 8—10 мм рт.ст. и установки оптического (в умбиликальной области) и инструментального (справа или слева от пупка в зависимости от расположения грыжи) портов. Дальнейшие этапы операции имеют различия и детально рассмотрены ниже.
Никаких официальных рекомендаций относительно выбора техники, так же как данных о статистике послеоперационных осложнений, в обзоре не приводится. Все лапароскопические операции начинаются с создания карбоксиперитонеума с давлением 8—10 мм рт.ст. и установки оптического (в умбиликальной области) и инструментального (справа или слева от пупка в зависимости от расположения грыжи) портов. Дальнейшие этапы операции имеют различия и детально рассмотрены ниже.
Лапароскопическая инверсия паховой грыжи и лигирование (Laparoscopic Laparoscopic Inguinal Hernia Inversion and Ligation — LIHIL) M. El-Gohary, [3] (рис. 1 а, б)
Рис. 1. Лапароскопическая инверсия паховой грыжи и лигирование.
Метод применяется исключительно у девочек. Атравматичным лапароскопическим зажимом производятся захватывание и инверсия в брюшную полость грыжевого мешка — влагалищного отростка брюшины. Затем на шейку грыжевого мешка накладывается эндопетля Roeder из неабсорбирующего материала. Остатки грыжевого мешка иссекаются и удаляются из брюшной полости.
Остатки грыжевого мешка иссекаются и удаляются из брюшной полости.
Burnia. Godoy Lenz J. [11] (рис. 2 а, б)
Рис. 2. Инверсия и коагуляция грыжевого мешка.
Метод также используется только у девочек. Способ аналогичен вышеописанному до того момента, когда происходит инверсия грыжевого мешка в брюшную полость. Далее вместо грыжевой лигатуры используется энергия электрического тока с целью полной коагуляции ткани грыжевого мешка и его деструкции.
Intracorporeal purse-string
М.В. Щебеньков [2]; P. Montupet, C. Esposito [6] (рис. 3)
Рис. 3. Инверсия и коагуляция грыжевого мешка.
Выполняется наложение кисетного шва на брюшину в области внутреннего пахового кольца. У девочек в шов может захватываться круглая связка матки. У мальчиков стежки кисетного шва аккуратно располагаются на участках брюшины между семявыносящим протоком и яичковыми сосудами.
У мальчиков стежки кисетного шва аккуратно располагаются на участках брюшины между семявыносящим протоком и яичковыми сосудами.
Intracorporeal Z— and N-sutures
F. Schier [4, 5] (рис. 4 а, б)
Рис. 4. Интракорпоральные Z- и N-образные швы.
Шейка грыжевого мешка на уровне внутреннего пахового кольца закрывается с использованием Z- или N-образного шва, стежки которого с осторожностью перекидываются через семявыносящий проток и яичковые сосуды.
Intracorporeal purse-string with intracorporeal hydrodissection
K. Chan, P. Tam [7] (рис. 5)
Рис. 5. Интракорпоральный кисетный шов с гидродиссекцией.
Производится инъекция в экстраперитонеальное пространство 2 мл физиологического раствора (NaCl) непосредственно рядом с элементами семенного канатика так, чтобы не повредить их. Затем выполняется наложение кисетного шва, как описано выше.
Затем выполняется наложение кисетного шва, как описано выше.
Laparoscopic sac resection and peritoneal closure
F. Becmeur [9] (рис. 6 а, б)
Рис. 6. Лапароскопическая резекция грыжевого мешка и закрытие брюшины.
Производится рассечение шейки грыжевого мешка по окружности с сохранением целости семявыносящего протока и яичковых сосудов. Грыжевой мешок удаляется полностью. На свободные края отсеченной брюшины накладывается кисетный шов с целью герметизации брюшной полости.
Flip - flap
K. Yip [12] (рис. 7)
Рис. 7. Метод откидного лоскута.
Латерально от внутреннего пахового кольца выкраивается лоскут брюшины на широком основании. Затем лоскут откидывается медиально, закрывая собой вход в грыжевой мешок.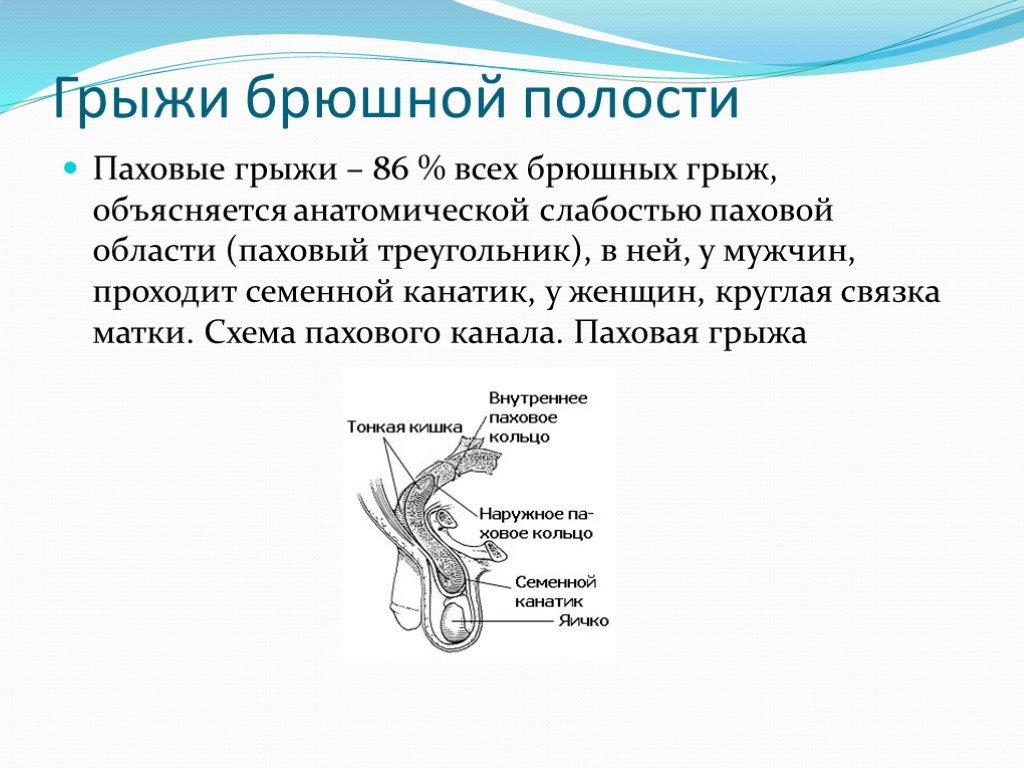 Отдельными нитями производится его фиксация к тканям, расположенным медиально от внутреннего пахового кольца.
Отдельными нитями производится его фиксация к тканям, расположенным медиально от внутреннего пахового кольца.
Intraperitoneal hernia sac division and purse-string closure
A. Wheeler [8] (рис. 8)
Рис. 8. Интраперитонеальное рассечение грыжевого мешка и его закрытие кисетным швом.
Производится рассечение шейки грыжевого мешка по окружности с сохранением целости семявыносящего протока и яичковых сосудов. Грыжевой мешок не удаляется. На свободные края отсеченной брюшины накладывается кисетный шов с целью герметизации брюшной полости.
Extracorporeal method with steel awl
R.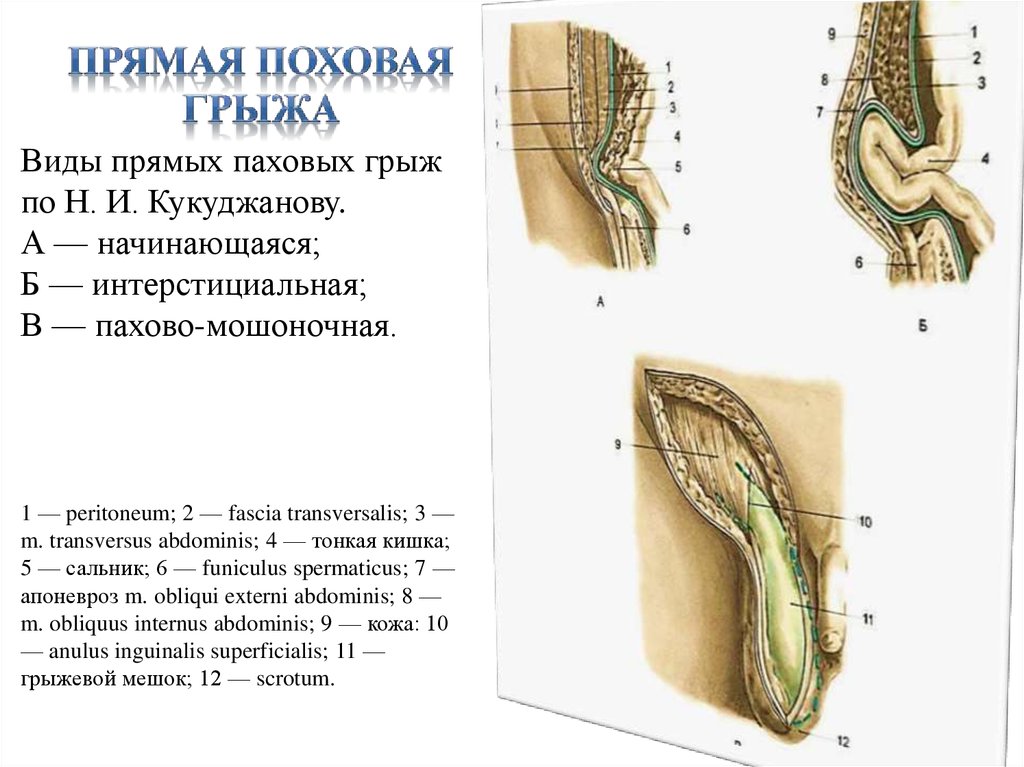 Prasad [10] (рис. 9 а, б)
Prasad [10] (рис. 9 а, б)
Рис. 9. Экстракорпоральный метод с использованием шила.
С помощью инструмента, напоминающего шило и имеющего отверстие на конце, через которое продевается грыжевая лигатура, производится наружный вкол в проекции латерального аспекта внутреннего пахового кольца. Шило проводится экстраперитонеально и его конец выкалывается в брюшную полость. Лигатура оставляется в брюшной полости. Затем производится повторное введение иглы с медиальной стороны внутреннего пахового кольца и путем помещения конца нити в отверстие инструмента грыжевая лигатура извлекается наружу и завязывается подкожно.
Subcutaneous Endoscopically Assisted Ligation (SEAL)
M. Harrison [13] (рис. 10)
Рис. 10. Подкожное эндоскопически-ассистированное лигирование.
Атравматичная игла с грыжевой лигатурой вкалывается чрескожно в проекции латеральной стороны внутреннего пахового кольца и проводится экстраперитонеально, в том числе над элементами семенного канатика.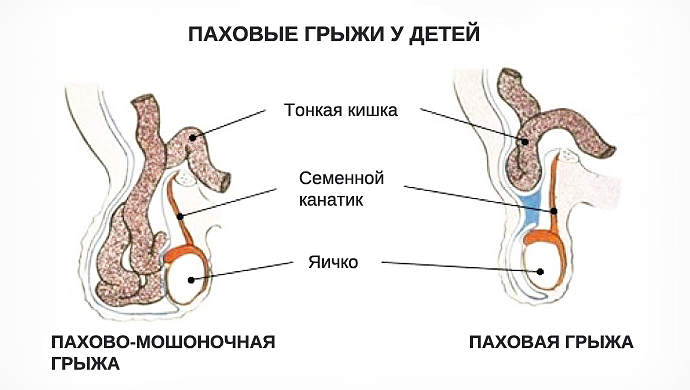 С противоположной стороны, производится вкол иглы Tuohy, конец которой также проводится под брюшиной до встречи с иглой, содержащей грыжевую лигатуру. Обоюдным движением иглы выводятся наружу, и нить завязывается подкожно.
С противоположной стороны, производится вкол иглы Tuohy, конец которой также проводится под брюшиной до встречи с иглой, содержащей грыжевую лигатуру. Обоюдным движением иглы выводятся наружу, и нить завязывается подкожно.
Laparoscopic Percutaneous Extraperitoneal Closure
H. Takehara [14, [15] (рис. 11 а, б, в)
Рис. 11. Лапароскопическое чрескожное экстраперитонеальное закрытие.
Используется специальная игла Lapaherclosure (Hakko Medical Co., Япония), которая содержит внутреннюю вставку-мандрен в виде металлической захватывающей петли, выдвигающейся из просвета иглы. Игла с продетой в нее грыжевой лигатурой, вкалывается чрескожно в проекции латерального аспекта внутреннего пахового кольца и проводится экстраперитонеально, в том числе над элементами семенного канатика. После прокалывания брюшины лигатура остается в брюшной полости. Повторный вкол иглы с медиальной стороны сопровождается захватом нити и извлечением ее наружу.
Повторный вкол иглы с медиальной стороны сопровождается захватом нити и извлечением ее наружу.
Percutaneous Internal Ring Suturing
D. Patkowski [16] (рис. 12 а, б)
Рис. 12. Чрескожное ушивание внутреннего кольца.
Используется обычная инъекционная игла 18G с продетой в нее нитью-лигатурой в виде «бесконечной» петли. Игла проводится экстраперитонеально, и ее конец выкалывается перед яичковыми сосудами. Лигатура оставляется в брюшной полости в виде петли. Затем с медиальной стороны внутреннего пахового кольца производится повторный вкол иглы 18G со второй лигатурой, и путем помещения конца шовного материала в петлю первой нити грыжевая лигатура извлекается наружу и завязывается подкожно.
Extracorporeal method with Reverdin needle
R. Shalaby [17] (рис. 13 а, б, в)
Shalaby [17] (рис. 13 а, б, в)
Рис. 13. Экстракорпоральный метод с использованием иглы Ревердина.
Игла Ревердина с грыжевой лигатурой на конце проводится под брюшиной латеральной порции внутреннего пахового кольца над семявыносящим протоком и яичковыми сосудами. Лигатура оставляется в брюшной полости. Повторным вколом иглы Ревердина в медиальной части внутреннего пахового кольца нить извлекается наружу и завязывается подкожно.
SEAL with hydrodissection and dual encirclage
Saranga Bharathi К. [18] (рис. 14 а, б)
Рис. 14. Подкожное эндоскопически-ассистированное лигирование с гидродиссекцией и двойным проведением нити.
Проводится преперитонеальная инъекция небольшого объема физиологического раствора (NaCl) в проекции элементов семенного канатика. Атравматичная игла с грыжевой лигатурой вкалывается чрескожно в проекции латеральной части внутреннего пахового кольца и проводится экстраперитонеально, в том числе над элементами семенного канатика, и выводится наружу. Совершая обратное движение, задней частью игла выводится в отверстие вкола. Грыжевая лигатура завязывается подкожно.
Совершая обратное движение, задней частью игла выводится в отверстие вкола. Грыжевая лигатура завязывается подкожно.
Extracorporeal hook method
K. Lee [19]; C. Yeung [20] (рис. 15 а, б, в)
Рис. 15. Метод экстракорпорального крючка.
Используется приспособление Herniotomyhook, имеющее на конце отверстие, в которое помещается нить. Крючок, содержащий грыжевую лигатуру, вкалывается чрескожно в проекции латерального аспекта внутреннего пахового кольца и проводится экстраперитонеально, в том числе над элементами семенного канатика. После прокалывания брюшины лигатура извлекается с помощью эндоскопического зажима и остается в брюшной полости. Повторный вкол крючка с медиальной стороны сопровождается захватом нити и извлечением ее наружу.
Extracorporeal method with Endoneedle
M. Endo, E. Ukiyama [21, 22] (рис. 16 а, б)
Endo, E. Ukiyama [21, 22] (рис. 16 а, б)
Рис. 16. Экстракорпоральный метод с использованием иглы Endoneedle.
C помощью специальной иглы лигатура проводится над семявыносящим протоком и яичковыми сосудами. Затем лигатура извлекается в брюшную полость и повторным вколом с медиальной стороны внутреннего пахового кольца захватывается и извлекается наружу.
Hydrodissection - lassotechnique
O. Muensterer, K. Georgeson [23] (рис. 17 а, б)
Рис. 17. Техника «лассо» с применением гидродиссекции.
Проводится экстраперитонеальная инъекция небольшого объема физиологического раствора (NaCl) в проекции элементов семенного канатика. Игла с лигатурой, проведенной в просвет иглы в виде петли, вкалывается снаружи медиально от внутреннего пахового кольца, проводится под брюшиной, минуя компоненты семенного канатика, и выкалывается латерально от них.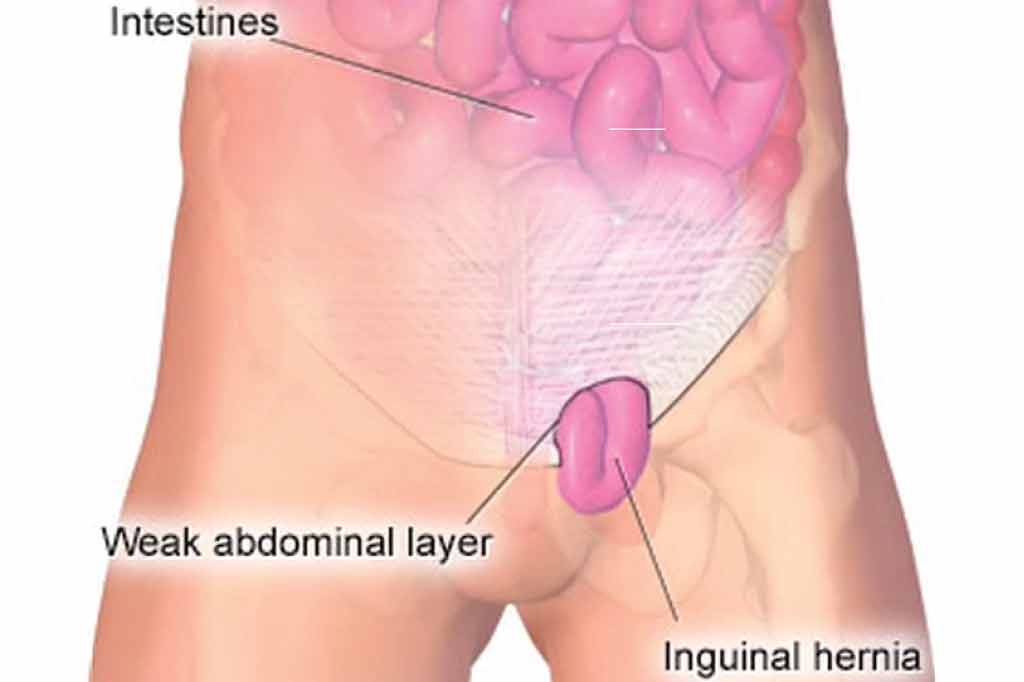 Петля остается в брюшной полости. Повторный вкол аналогичной иглы, также с продетой в нее нитью, которая является грыжевой лигатурой, производится с другой стороны внутреннего пахового кольца. Нить в виде петли помещается в первую петлю и, извлеченная наружу, завязывается подкожно.
Петля остается в брюшной полости. Повторный вкол аналогичной иглы, также с продетой в нее нитью, которая является грыжевой лигатурой, производится с другой стороны внутреннего пахового кольца. Нить в виде петли помещается в первую петлю и, извлеченная наружу, завязывается подкожно.
L AP -assisted micro-incision extraperitoneal division and ligation
S. Kim, T. Hu [24] (рис. 18)
Рис. 18. Лапароскопически-ассистированное экстраперитонеальное выделение грыжевого мешка и его лигирование.
Выполняется микроразрез в паховой области над внутренним паховым кольцом. В разрез помещается зажим типа «москит», конец которого продвигается вглубь до достижения экстраперитонеального пространства. С помощью атравматичного эндоскопического зажима производится экстраперитонеальный обход шейки грыжевого мешка зажимом «москит».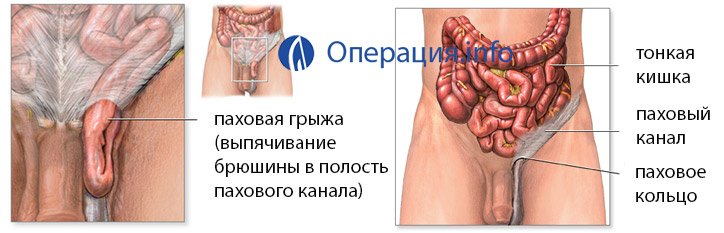 Мобилизованная часть грыжевого мешка извлекается наружу, где вокруг шейки проводится грыжевая лигатура и завязывается.
Мобилизованная часть грыжевого мешка извлекается наружу, где вокруг шейки проводится грыжевая лигатура и завязывается.
Laparoscopically Assisted Simple Suturing Obliteration (LASSO) of the internal ring using an epidural catheter
S. Li [25] (рис. 19)
Рис. 19. Лапароскопически-ассистированное ушивание и облитерация внутреннего пахового кольца с использованием эпидурального катетера.
Игла Tuohy с шелковой лигатурой, проведенной в просвет иглы в виде петли, вкалывается снаружи латерально от внутреннего пахового кольца, проводится под брюшиной, минуя компоненты семенного канатика, и выкалывается медиально. Игла извлекается с оставлением лигатуры в брюшной полости. К концу перидурального катетера привязывается другая лигатура, которая является «петлеуловителем». В иглу Tuohy устанавливается перидуральный катетер с «петлеуловителем» на конце. Устройство повторно вводится с медиальной стороны внутреннего пахового кольца. Грыжевая лигатура погружается в «петлеуловитель» и извлекается наружу.
В иглу Tuohy устанавливается перидуральный катетер с «петлеуловителем» на конце. Устройство повторно вводится с медиальной стороны внутреннего пахового кольца. Грыжевая лигатура погружается в «петлеуловитель» и извлекается наружу.
Название статьи выбрано не случайно: именно разнообразные крючки и иглы, как убедился читатель, наиболее часто используются для осуществления главного действия всей операции ‒ проведения лигатуры вокруг шейки грыжевого мешка. Этот фразеологический оборот является частью литературного перформанса, примененного с целью привлечь читателя к обсуждению очень серьезной научной проблемы — минимально инвазивного лечения паховых грыж у детей. Достижения минимально инвазивной хирургии в этой области явились результатом значительных изменений в технике операций, что благотворно сказалось как на здоровье пациентов, так и на мастерстве хирургов. Хотя мы сделали все возможное, чтобы включить в наш обзор все существующие лапароскопические способы лечения паховых грыж у детей, необходимо понимать, что опубликованных данных по этому вопросу недостаточно для выполнения всеобъемлющего метаанализа. Несмотря на достигнутые успехи, лапароскопия по-прежнему сопровождается потенциальной угрозой повреждения элементов семенного канатика. Поиск альтернатив имеющимся методам лечения паховых грыж у детей может способствовать развитию нехирургических методов, примером которых служат инъекции, формообразующие имплантаты в область внутреннего пахового кольца [26, 27].
Несмотря на достигнутые успехи, лапароскопия по-прежнему сопровождается потенциальной угрозой повреждения элементов семенного канатика. Поиск альтернатив имеющимся методам лечения паховых грыж у детей может способствовать развитию нехирургических методов, примером которых служат инъекции, формообразующие имплантаты в область внутреннего пахового кольца [26, 27].
Авторы заявляют об отсутствии конфликта интересов.
Паховая грыжа
Паховая грыжа представляет собой выход тканей или органа (прядь сальника, петля кишки, яичник и др.) из брюшной полости через широкий паховый канал. При опускании грыжевого содержимого в мошонку грыжа носит название пахово-мошоночной или полной грыжи.
У детей в большинстве случаев встречаются косые паховые грыжи. Они имеют общую природу с сообщающейся водянкой яичка и кистой семенного канатика и может с ними сочетаться.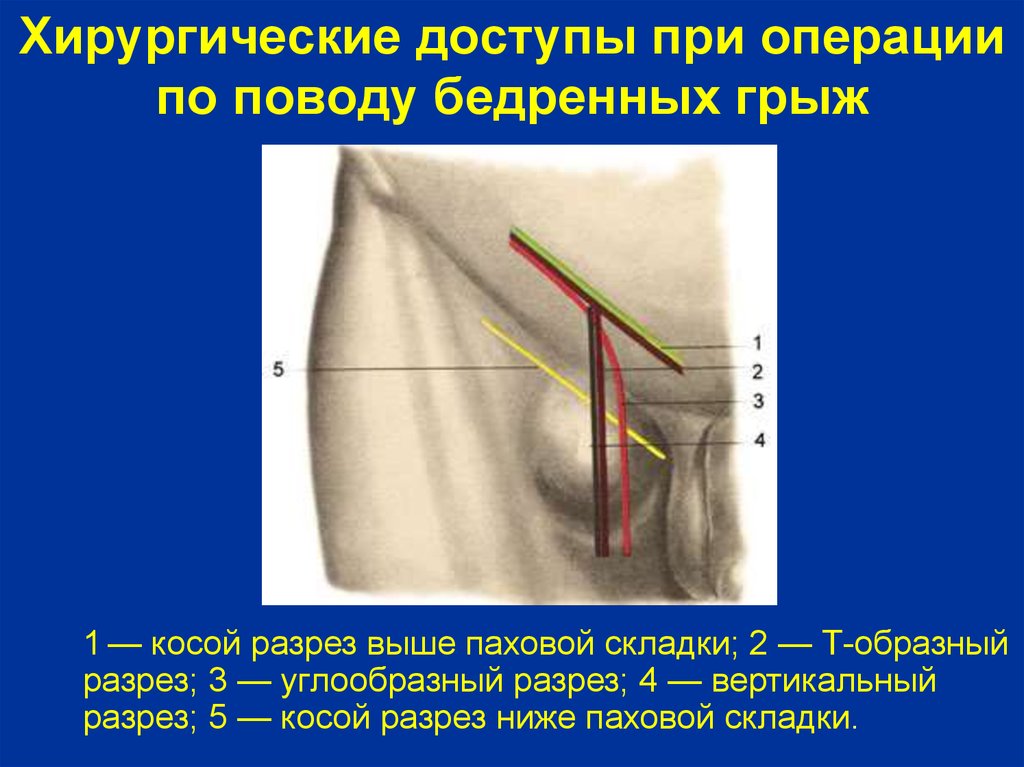 Грыжевым мешком – вместилищем для грыжевого содержимого является широкий вагинальный отросток брюшины – выпячивание брюшины формирующееся внутриутробно.
Грыжевым мешком – вместилищем для грыжевого содержимого является широкий вагинальный отросток брюшины – выпячивание брюшины формирующееся внутриутробно.
Паховая грыжа наблюдается у 1–3% детей, чаще – у мальчиков. В большинстве случаев отмечается справа. В 1/3 случаев грыжа появляется в течение первых 6 месяцев жизни. Нередко встречаются двухсторонние паховые грыжи. Паховые грыжи самопроизвольно излечиваются лишь у 1:20-40 детей.
Обычно косые грыжи проявляются у детей первых 2-х лет жизни, нередко при плаче, беспокойстве ребенка или поднятии им тяжелых предметов. В отличие от водянки яичка и кисты семенного канатика паховая грыжа может ущемляться и требует срочного лечения.
Редко в детском возрасте встречается прямая паховая грыжа, аналогичная паховым грыжам у взрослых.
Паховая грыжа проявляется в виде припухлости в паховой или пахово-мошоночной области, увеличивающейся при активности и беспокойстве ребенка. При надавливании на это опухолевидное образование оно исчезает – грыжа "вправляется".
При надавливании на это опухолевидное образование оно исчезает – грыжа "вправляется".
Распространение припухлости на соответствующую половину мошонки может говорить о наличии пахово-мошоночной грыжи или водянки яичка.
Во многих случаях паховую грыжу могут заподозрить сами родители и подтвердить свои опасения при обращении к врачу.
При появлении припухлости в паховой области следует без промедления обратиться к специалисту, чтобы вовремя диагностировать грыжу и отличить ее от кисты семенного канатика и гидроцеле. В сомнительных случаях целесообразно выполнять ультразвуковое исследование мошонки и паховых каналов (УЗИ).
Зачастую в грыжевой мешок попадает петля кишки, которая может ущемляться в паховом канале. В этом случае в кишечной петле нарушается венозный отток, возникает отек, который затрудняет артериальное кровообращение (странгуляция), что в конечном счете приводит к омертвению (некрозу) кишечной стенки, перфорации и перитониту.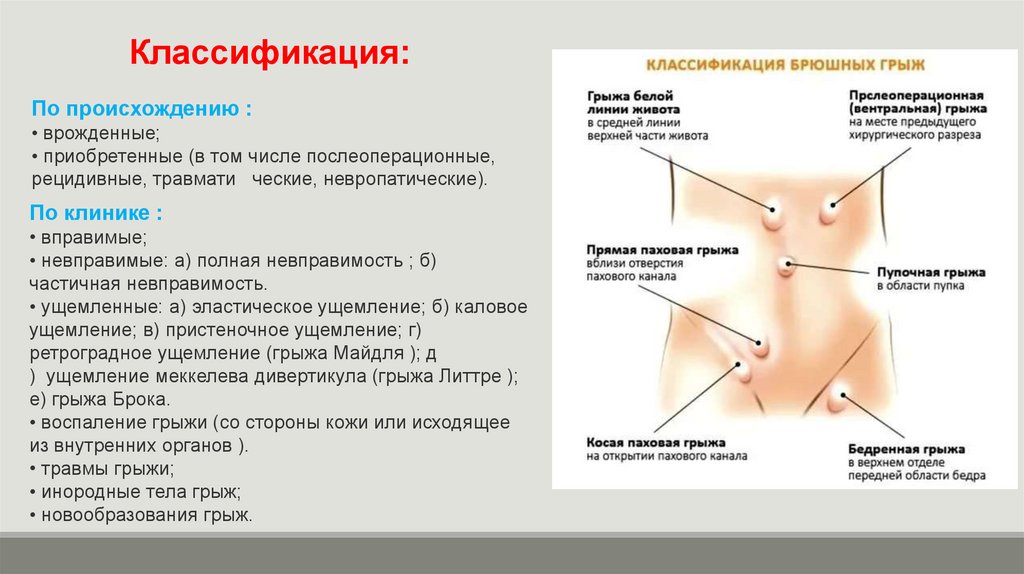
У девочек грыжевым содержимым при ущемлении часто оказывается яичник с маточной трубой, что может вести к омертвению части или всего яичника или некрозу маточной трубы. При этом вправление часто бывает безуспешным и требуется экстренная операция.
Ущемленная паховая грыжа относится к экстренным хирургическим заболеваниям. Если ущемленная грыжа оперируется в ранние сроки, то излечение бывает полным. Запоздалое лечение ущемленное паховой грыжи может приводить к тяжелым осложнениям и даже к летальному исходу.
Вопрос о сроках оперативного лечения решается индивидуально. Как правило, операция назначается в ближайшее время после установления диагноза. При ущемленной паховой грыже необходимо ее вправление в ранние сроки после ущемления, а при невозможности - операция в течение 6 часов после ущемления.
Мы используем комбинированные варианты обезболивания с применением успокаивающих препаратов и местного обезболивания, позволяющих резко снизить концентрацию препаратов, используемых для наркоза и обеспечивающих отсутствие психической травмы и хорошее обезболивание в послеоперационном периоде. Для общего наркоза используем новейший ингаляционный анестетик сервофлюран (быстрый выход из наркоза)
Для общего наркоза используем новейший ингаляционный анестетик сервофлюран (быстрый выход из наркоза)
Операции грыжесечения в клинике проводятся в день поступления ребенка. Основной целью операции является удаление и ушивание грыжевого мешка, вправление органов в брюшную полость, восстановление нормальной анатомии пахового канала. Учитывая тесную связь грыжевого мешка с семявыносящим протоком и элементами семенного канатика, у мальчиков эти операции требуют деликатной техники и специальных навыков хирурга.
Неправильно выполненная операция может приводить к рецидиву заболеванию или бесплодию. Среди осложнений грыжесечения встречаются высокая фиксация яичка, лимфоцеле, лимфостаз в яичке и оболочках яичка.
Операция грыжесечения не является тяжелой для ребенка. Выписка производится, как правило, в день операции. Рекомендуется постельный режим в течение трех дней домашний режим 10-14 дней, Прием слабительных 3-4 дня. Швы снимаются при осмотре на 7 сутки.
Рекомендуется постельный режим в течение трех дней домашний режим 10-14 дней, Прием слабительных 3-4 дня. Швы снимаются при осмотре на 7 сутки.
Назад
| | | | Хирургия паховой грыжи
Паховая грыжа (произносится: ing -gwuh-nl) — одна из наиболее распространенных операций, которые выполняют детские хирурги. Обычно это амбулаторная процедура, проводимая у детей под общей анестезией. Уход и операция при паховых грыжах у детей отличаются от таковых у взрослых.
Грыжа – это отверстие или слабость в мышечном слое брюшной стенки. Это означает, что органы или ткани внутри брюшной полости могут проткнуть отверстие и вызвать выпячивание кожи. Паховая грыжа – это грыжа, возникающая в паховой области. У детей это почти все врожденные грыжи, а это означает, что дефект присутствует с момента рождения пациента.
У детей это почти все врожденные грыжи, а это означает, что дефект присутствует с момента рождения пациента.
Хотя дефект был всегда, он может не проявиться, пока что-то не выпячивается через отверстие. Иногда родители беспокоятся, что их ребенок поднял что-то слишком тяжелое или слишком сильно напрягся, что привело к развитию грыжи, но почти во всех случаях это не так. Грыжевой дефект или отверстие, вероятно, всегда были там с рождения. Только напряжение протолкнуло что-то через отверстие, чтобы оно стало заметным.
Во время внутриутробного развития все младенцы обычно образуют короткий туннель через брюшную стенку.
У мальчиков этот короткий туннель соединяет брюшную полость с мошонкой. Во время развития в утробе матери яички сначала растут внутри живота мальчика (животика), опускаются через этот туннель и оказываются в его мошонке.
У девочек короткий тоннель соединяет брюшную полость с половыми губами.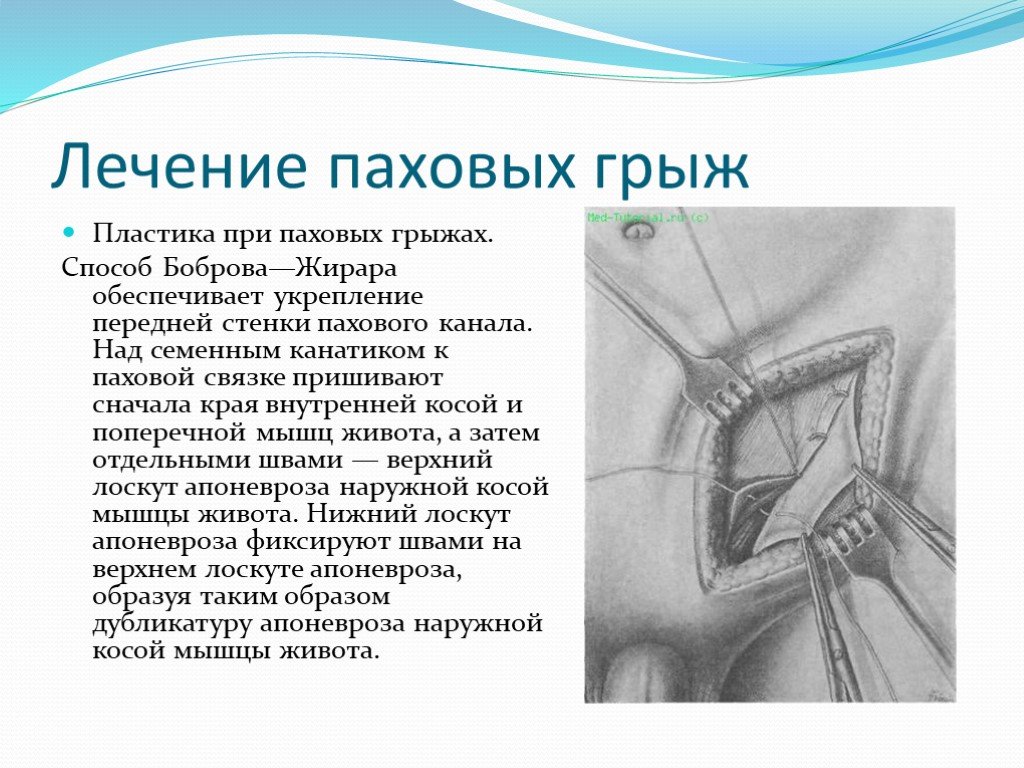 Как у мальчиков, так и у девочек этот туннель должен закрыться до рождения ребенка.
Как у мальчиков, так и у девочек этот туннель должен закрыться до рождения ребенка.
Если она не закроется до рождения, то у ребенка есть риск развития паховой грыжи. Учитывая это, неудивительно, что паховые грыжи чаще встречаются у недоношенных детей.
Большинство грыж обнаруживаются при осмотре или ощупывании выпуклости. Родители или опекуны могут быть первыми, кто заметит грыжу, хотя во многих случаях именно педиатр или другой поставщик первичной медико-санитарной помощи находит грыжу. У детей старшего возраста пациент может быть первым, кто узнает, что что-то не так. При подозрении на грыжу пациента направляют к хирургу для подтверждения диагноза и обсуждения плана лечения с семьей.
Несмотря на все достижения высоких технологий в области здравоохранения, диагноз грыжи лучше всего ставить при тщательном обследовании пациента. Хотя УЗИ и различные рентгенологические тесты могут использоваться для определения наличия грыжи, они редко необходимы и часто добавляют дополнительные риски, стресс и затраты на уход за ребенком, которых можно избежать, просто отдав ребенка на осмотр опытному хирургу.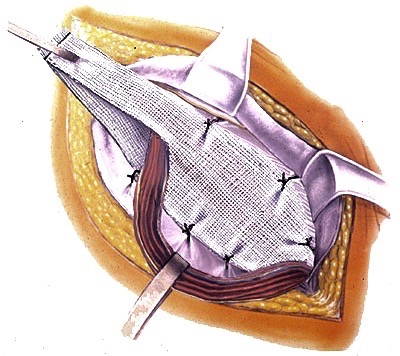 .
.
Прежде чем ответить на этот вопрос, важно понять, как мы классифицируем грыжи. Грыжи делятся на три категории.
 Ущемленные грыжи вызывают беспокойство, поскольку они подвергают ребенка риску возникновения ущемленной грыжи (см. ниже). Ребенок с ущемленной грыжей может жаловаться на боль в этой области. Выпуклость может быть болезненной на ощупь, вокруг нее могут быть участки отека или покраснения. У ребенка также может возникнуть рвота или боль в области живота (животика). Если у ребенка ущемленная грыжа, ему необходимо срочно обратиться к врачу. Иногда врач может вправить грыжу обратно и снять ущемление; в противном случае ребенку может понадобиться операция прямо сейчас.
Ущемленные грыжи вызывают беспокойство, поскольку они подвергают ребенка риску возникновения ущемленной грыжи (см. ниже). Ребенок с ущемленной грыжей может жаловаться на боль в этой области. Выпуклость может быть болезненной на ощупь, вокруг нее могут быть участки отека или покраснения. У ребенка также может возникнуть рвота или боль в области живота (животика). Если у ребенка ущемленная грыжа, ему необходимо срочно обратиться к врачу. Иногда врач может вправить грыжу обратно и снять ущемление; в противном случае ребенку может понадобиться операция прямо сейчас. Так как паховые грыжи не закрываются сами по себе, обычно все они подлежат ушиванию.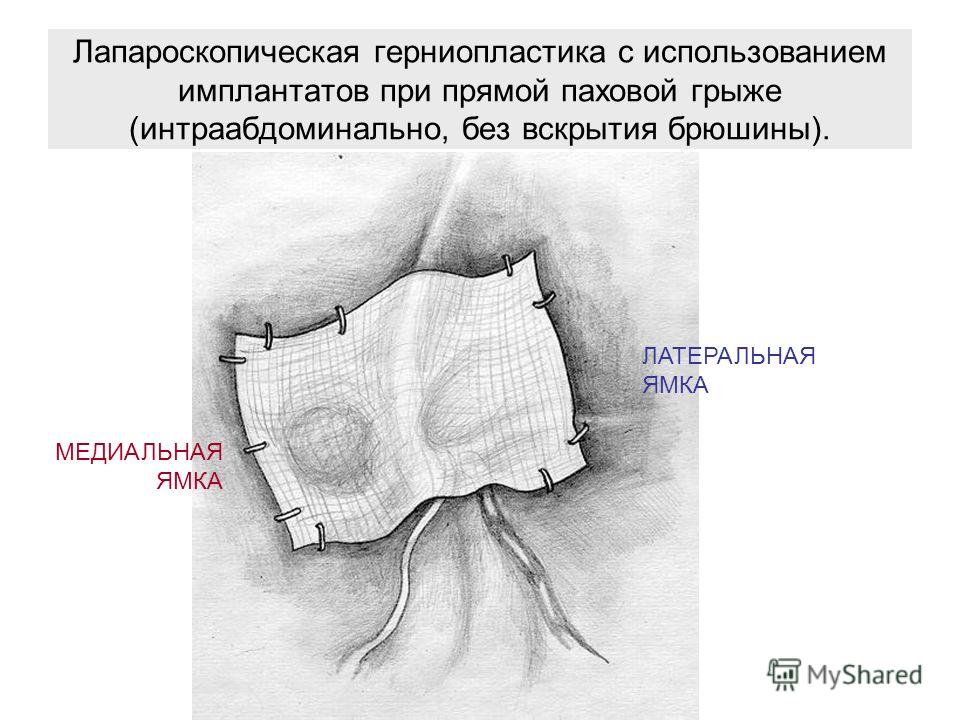 Конечно, у некоторых детей есть проблемы со здоровьем, которые делают операцию очень рискованной, но всем остальным рекомендуется грыжесечение. Основная причина, по которой грыжи фиксируются, состоит в том, чтобы предотвратить проблемы, которые могут возникнуть в результате ущемления или ущемления грыжи.
Конечно, у некоторых детей есть проблемы со здоровьем, которые делают операцию очень рискованной, но всем остальным рекомендуется грыжесечение. Основная причина, по которой грыжи фиксируются, состоит в том, чтобы предотвратить проблемы, которые могут возникнуть в результате ущемления или ущемления грыжи.
Во время первой встречи с хирургом он проверит состояние здоровья ребенка, подтвердит наличие грыжи и определит, необходимы ли какие-либо дополнительные анализы перед операцией. Хирург рассмотрит риски, преимущества, альтернативы, результаты и осложнения различных вариантов лечения с пациентом и его семьей. Если пациенту требуется хирургическое вмешательство, операция может быть назначена в это время.
У детей эти операции проводятся под общей анестезией и, как правило, в амбулаторных условиях, то есть пациент приходит и уходит домой в тот же день.
 Эта грыжа закрывается швами. Затем более глубокие ткани и кожу сшивают рассасывающимися швами, которые прячутся под кожей, чтобы не было швов, которые нужно было снять. У подростков иногда необходимо использовать пластырь для устранения грыжи.
Эта грыжа закрывается швами. Затем более глубокие ткани и кожу сшивают рассасывающимися швами, которые прячутся под кожей, чтобы не было швов, которые нужно было снять. У подростков иногда необходимо использовать пластырь для устранения грыжи.  Существует ряд различных методов лапароскопической пластики грыжи у детей (таких как техника выворота, техника интракорпорального шва и техника одиночного шва), которые хирург может использовать в зависимости от конкретного пациента.
Существует ряд различных методов лапароскопической пластики грыжи у детей (таких как техника выворота, техника интракорпорального шва и техника одиночного шва), которые хирург может использовать в зависимости от конкретного пациента. После операции по удалению грыжи пациент испытывает некоторую боль. Во многих случаях это контролируется безрецептурными обезболивающими, но в некоторых случаях назначают рецептурные обезболивающие. Ожидаемое время восстановления для детей обычно составляет 2–3 дня, и ребенку может потребоваться отдохнуть дома до недели, прежде чем вернуться в школу. Ожидаемое время восстановления для подростков может составлять 5-7 дней. Пациентам, вероятно, придется воздерживаться от полной напряженной деятельности в течение месяца.
| |
| |
|
Для получения дополнительной информации посетите раздел Детская общая хирургия. Если у вас есть вопросы или вы хотите записаться на прием, пожалуйста, позвоните нам.
Звоните 727-767-4170
Паховый канал проходит вниз по паху и обычно закрывается сам по себе вскоре после рождения. Если он не закрывается полностью, и если это отверстие достаточно большое, то кишка или даже яичник могут попасть в канал, создав выпячивание в паховой области. Эта выпуклость называется грыжей. Если жидкость стекает по этому отверстию, это называется гидроцеле.
Эта выпуклость называется грыжей. Если жидкость стекает по этому отверстию, это называется гидроцеле.
Паховая грыжа может развиться в первые несколько месяцев после рождения ребенка из-за слабости мышц живота. Они часто возникают у мальчиков, у которых паховые каналы не закрываются после попадания яичек в мошонку, или у мальчиков, у которых яички не опустились. Некоторые дети подвержены более высокому риску паховой грыжи, например:
Паховые грыжи проявляются в виде выпячивания или припухлости в паху или мошонке. Отек может быть более заметным, когда ребенок плачет, и может уменьшаться или исчезать, когда ребенок расслабляется. Если выпуклость мягко надавить, когда ребенок спокоен, она должна уменьшиться или вернуться в брюшную полость, что известно как вправление грыжи. Подробнее о выявлении грыж читайте здесь.
Если выпуклость мягко надавить, когда ребенок спокоен, она должна уменьшиться или вернуться в брюшную полость, что известно как вправление грыжи. Подробнее о выявлении грыж читайте здесь.
Иногда части тела, выступающие через грыжу, могут застрять, и грыжу невозможно вправить (мягко вдавить обратно), как это может быть в других случаях. Когда это происходит, части тела внутри грыжи могут потерять кровоснабжение. Это называется ущемленной грыжей и требует немедленной медицинской помощи.
Если грыжа больше не вправима, если она твердая, очень болезненная, красная или опухшая, если живот вздут или у ребенка рвота, немедленно обратитесь к врачу.
Если ваш ребенок не испытывает дискомфорта, вы можете попытаться вправить грыжу. Ваш ребенок должен находиться в теплом, удобном положении и лежать, что может привести к самопроизвольному сокращению. Если нет, попробуйте вдавить выпуклость обратно в живот, слегка надавливая вверх вдоль паха. Не беспокойтесь о том, что вы причините вред, или что она легко уменьшается и выскальзывает обратно, что является нормальным явлением.
Если нет, попробуйте вдавить выпуклость обратно в живот, слегка надавливая вверх вдоль паха. Не беспокойтесь о том, что вы причините вред, или что она легко уменьшается и выскальзывает обратно, что является нормальным явлением.
Мы рекомендуем пластику всех паховых грыж независимо от возраста. Операция по пластике паховой грыжи — это безопасная и распространенная процедура, особенно когда ее проводят обученные детские хирурги в CHOC.
Операция обычно длится один час. Подготовленные педиатром анестезиологи сделают вашему ребенку общую анестезию, которая усыпит его и предотвратит ощущение боли во время операции. В пупке делается небольшой надрез. Вставляется камера, и газ CO2 используется для надувания живота, чтобы было место для обзора и работы. На животе делают один или два небольших разреза и вставляют очень маленькие инструменты. Грыжу находят и зашивают.
Иногда вместо этого используется метод открытой хирургии. При этом методе делается небольшой надрез в паху по кожной складке. Грыжевой мешок прослеживается до внутренней части живота, где он образовался. Там накладывают шов, чтобы закрыть отверстие. (В отличие от взрослых детей сетка не требуется.)
При этом методе делается небольшой надрез в паху по кожной складке. Грыжевой мешок прослеживается до внутренней части живота, где он образовался. Там накладывают шов, чтобы закрыть отверстие. (В отличие от взрослых детей сетка не требуется.)
Детям в возрасте до одного года можно восстанавливать обе стороны. Часто встречаются грыжи с другой стороны, особенно у девочек. Обычно противоположную сторону можно проверить во время операции и при необходимости восстановить одновременно.
После устранения грыжи разрезы закрывают рассасывающимися швами и стерильными повязками. Хирургический клей также можно использовать для покрытия разреза, и он отслоится сам по себе примерно через две недели. В рану вводят местный анестетик, чтобы облегчить боль после операции.
Операция обычно проводится амбулаторно для детей старше трех месяцев. После операции вашего ребенка отправят в послеоперационную палату. Большинство детей уходят домой в тот же день. Некоторых детей младшего возраста, особенно недоношенных, после операции наблюдают в больнице в течение ночи.