2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
\n
\n
\n
\nВрожденные пороки развития именуются также врожденными пороками, врожденными нарушениями или врожденными деформациями. Врожденные пороки развития можно определить как структурные или функциональные отклонения от нормы (например, метаболические расстройства), которые проявляются в период внутриутробного развития и могут быть выявлены до рождения, во время рождения или на более поздних этапах жизни.
\n
\n
\nПримерно 50% всех пороков развития нельзя связать с какой-либо конкретной причиной, однако некоторые причины или факторы риска известны.
\n
\n
\nНесмотря на то, что низкий доход может оказаться косвенной детерминантой, пороки развития чаще проявляются в семьях и странах с недостаточными ресурсами. Согласно подсчетам, примерно 94% тяжелых пороков развития наблюдаются в странах со средним и низким уровнем дохода, где женщины зачастую не имеют доступа к достаточному количеству и достаточно хорошей пище и могут подвергаться воздействию какого-либо агента или фактора, например, инфекции или алкоголь, который провоцирует или усиливает отклонения от нормы в предродовом развитии. Более того, материнство в зрелом возрасте повышает риск хромосомных аномалий, включая синдром Дауна, в то время как материнство в молодом возрасте повышает риск некоторых врожденных пороков развития.
Согласно подсчетам, примерно 94% тяжелых пороков развития наблюдаются в странах со средним и низким уровнем дохода, где женщины зачастую не имеют доступа к достаточному количеству и достаточно хорошей пище и могут подвергаться воздействию какого-либо агента или фактора, например, инфекции или алкоголь, который провоцирует или усиливает отклонения от нормы в предродовом развитии. Более того, материнство в зрелом возрасте повышает риск хромосомных аномалий, включая синдром Дауна, в то время как материнство в молодом возрасте повышает риск некоторых врожденных пороков развития.
\n
\n
\nКровосмешение (кровное родство) повышает распространенность редких генетических врожденных пороков и почти удваивает риск неонатальной и детской смертности, умственной отсталости и тяжелых врожденных пороков у детей, рожденных парами, являющимися двоюродными родственниками. У некоторых этнических групп, например у евреев-ашкенази и у финнов, наблюдается сравнительно высокая распространенность редких генетических мутаций, приводящих к повышенному риску пороков развития. \n
\n
\n
\n
\nПрисутствие у матерей таких инфекций, как сифилис или корь, является распространенной причиной врожденных пороков в странах с низким и средним уровнем дохода.
\n
\n
\nДефицит йода, солей фолиевой кислоты, ожирение или такие состояния, как сахарный диабет, связаны с некоторыми пороками развития. Например, дефицит фолиевой кислоты повышает риск рождения ребенка с дефектом нервной трубки. Кроме того, повышенное потребление витамина А может повлиять на нормальное развитие эмбриона или плода.
\n
\n
\nВоздействие на материнский организм некоторых пестицидов и других химических веществ, а также некоторых лекарственных средств, алкоголя, табака, психоактивных веществ или радиоактивного излучения во время беременности может повышать риск развития у плода или новорожденного ребенка врожденных пороков. Работа или проживание вблизи или непосредственно в месте расположения мусорных свалок, металлургических предприятий или шахт также может быть фактором риска, особенно при воздействии на организм матери других экологических факторов риска или при недостаточности питания.
Работа или проживание вблизи или непосредственно в месте расположения мусорных свалок, металлургических предприятий или шахт также может быть фактором риска, особенно при воздействии на организм матери других экологических факторов риска или при недостаточности питания.
\n
\n
\nПрофилактические медико-санитарные меры, принимаемые в период подготовки к беременности и в период зачатия, а также дородовое медицинское обслуживание снижают частоту появления некоторых врожденных пороков развития. Первичная профилактика пороков развития включает следующие меры:
\n


\n
\n
\nМедицинская помощь до зачатия (в предзачаточный период) и около времени зачатия (в околозачаточный период) включает основные меры по охране репродуктивного здоровья, а также медицинский генетический скрининг и консультирование. Скрининг можно проводить в течение трех периодов, перечисленных ниже.
\n
 Скрининг включает изучение медицинской истории семьи и скрининг на выявление переносчика инфекции. Скрининг особенно важен в странах, где широко распространены кровосмесительные браки.
Скрининг включает изучение медицинской истории семьи и скрининг на выявление переносчика инфекции. Скрининг особенно важен в странах, где широко распространены кровосмесительные браки. Проверка на глухоту и пороки сердца, а также своевременное выявление врожденных пороков может способствовать лечению, направленному на спасение жизни, и предотвратить прогрессирование порока, который может привести к какой-либо форме физической или умственной инвалидности или к инвалидности, связанной со зрением или слухом. В некоторых странах все новорожденные дети перед выпиской из родильного отделения проходят скрининг на выявление патологий щитовидной железы и надпочечников.
Проверка на глухоту и пороки сердца, а также своевременное выявление врожденных пороков может способствовать лечению, направленному на спасение жизни, и предотвратить прогрессирование порока, который может привести к какой-либо форме физической или умственной инвалидности или к инвалидности, связанной со зрением или слухом. В некоторых странах все новорожденные дети перед выпиской из родильного отделения проходят скрининг на выявление патологий щитовидной железы и надпочечников.\n
\n
\nВ странах с надлежащими службами здравоохранения структурные врожденные пороки можно корректировать при помощи педиатрической хирургии и обеспечивать своевременное лечение детей с функциональными проблемами, такими как талассемия (наследуемое по рециссивному типу заболевание крови), серповидно-клеточные нарушения и врожденный гипотиреоз.
\n
\n
\nВ 2010 году Всемирная ассамблея здравоохранения опубликовала доклад о врожденных пороках. В докладе излагаются основные компоненты создания национальных программ по профилактике и медицинской помощи в случае врожденных пороков, осуществляемых до и после рождения. В докладе также рекомендованы первоочередные действия для международного сообщества по оказанию помощи в создании и укреплении таких национальных программ.
В докладе излагаются основные компоненты создания национальных программ по профилактике и медицинской помощи в случае врожденных пороков, осуществляемых до и после рождения. В докладе также рекомендованы первоочередные действия для международного сообщества по оказанию помощи в создании и укреплении таких национальных программ.
\n
\nГлобальная стратегия охраны здоровья женщин и детей, объявленная в сентябре 2010 года Организацией Объединенных Наций в сотрудничестве с руководящими деятелями правительств и другими организациями, такими как ВОЗ и ЮНИСЕФ, играет решающую роль в осуществлении результативных и эффективных с экономической точки зрения действий по укреплению здоровья новорожденных и детей.\n
\n
\nВОЗ работает также с Национальным центром по врожденным порокам и проблемам развития, входящим в состав Центров США по борьбе с болезнями и профилактике болезней (ЦББ), и другими партнерами по выработке глобальной политики, направленной на обогащение пищевых продуктов солями фолиевой кислоты на уровне стран. Кроме того, ВОЗ работает с партнерами над предоставлением необходимого технического опыта для проведения эпиднадзора в отношении дефектов нервной трубки, мониторинга усилий по обогащению пищевых продуктов солями фолиевой кислоты и по укреплению лабораторного потенциала для оценки рисков в отношении врожденных пороков, предупреждаемых с помощью солей фолиевой кислоты.
Кроме того, ВОЗ работает с партнерами над предоставлением необходимого технического опыта для проведения эпиднадзора в отношении дефектов нервной трубки, мониторинга усилий по обогащению пищевых продуктов солями фолиевой кислоты и по укреплению лабораторного потенциала для оценки рисков в отношении врожденных пороков, предупреждаемых с помощью солей фолиевой кислоты.
\n
\nМеждународный справочно-информационный центр по эпиднадзору и исследованиям в области врожденных пороков является добровольной некоммерческой международной организацией, состоящей в официальных отношениях с ВОЗ. Эта организация собирает данные эпиднадзора в отношении врожденных пороков и программ исследований, проводимых во всем мире, с тем чтобы изучать и предупреждать врожденные пороки, а также смягчать их последствия.
\n
\nДепартаменты ВОЗ по репродуктивному здоровью и научным исследованиям и по питанию для здоровья и развития в сотрудничестве с Международным справочно-информационным центром по эпиднадзору и исследованиям в области врожденных пороков и Национальным центром CDC по врожденным порокам и проблемам развития организуют ежегодные семинары по эпиднадзору и предупреждению врожденных пороков и преждевременных родов. Департамент ВОЗ по ВИЧ/СПИДу сотрудничает с этими партнерами в целях усиления эпиднадзора за пороками развития среди женщин, получающих антиретровирусные препараты во время беременности, в качестве неотъемлемой части мониторинга и оценки национальных программ по борьбе с ВИЧ.
Департамент ВОЗ по ВИЧ/СПИДу сотрудничает с этими партнерами в целях усиления эпиднадзора за пороками развития среди женщин, получающих антиретровирусные препараты во время беременности, в качестве неотъемлемой части мониторинга и оценки национальных программ по борьбе с ВИЧ.
\n
\nАльянс ГАВИ, в число партнеров которого входит ВОЗ, оказывает помощь развивающимся странам в активизации борьбы и ликвидации краснухи и синдрома врожденной краснухи путем иммунизации.
\n
\nВОЗ разрабатывает нормативные инструменты, в том числе руководящие принципы и глобальный план действий по укреплению служб медицинской помощи и реабилитации в поддержку осуществления Конвенции о правах инвалидов. Аналогичным образом ВОЗ оказывает помощь странам в деле включения служб медицинской помощи и реабилитации в общую систему первичной медико-санитарной помощи, поддерживает разработку программ реабилитации на уровне отдельных сообществ и способствует укреплению специализированных центров реабилитации, а также их связей с центрами реабилитации на уровне отдельных сообществ.
\n
\n
\nДепартамент ВОЗ по общественному здравоохранению и окружающей среде ведет работу по целому ряду направлений деятельности и разрабатывает меры вмешательства для решения вопросов, связанных с экологическими и социальными детерминантами развития детей. В их число входят: свойственная только детям уязвимость к загрязнению воздуха внутри и вне помещений, загрязнению воды, отсутствию элементарной гигиены, токсичным соединениям, тяжелым металлам, компонентам отходов и радиационному излучению; смешанное воздействие факторов, связанных с социальной средой, профессиональной деятельностью и питанием, а также условия проживания детей (дом, школа).
\n
","datePublished":"2022-02-28T22:52:00.0000000+00:00","image":"https://cdn.who.int/media/images/default-source/imported/preterm-birth-mother-jpg. jpg?sfvrsn=c5c1adf1_0","publisher":{"@type":"Organization","name":"World Health Organization: WHO","logo":{"@type":"ImageObject","url":"https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg","width":250,"height":60}},"dateModified":"2022-02-28T22:52:00.0000000+00:00","mainEntityOfPage":"https://www.who.int/ru/news-room/fact-sheets/detail/congenital-anomalies","@context":"http://schema.org","@type":"Article"};
jpg?sfvrsn=c5c1adf1_0","publisher":{"@type":"Organization","name":"World Health Organization: WHO","logo":{"@type":"ImageObject","url":"https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg","width":250,"height":60}},"dateModified":"2022-02-28T22:52:00.0000000+00:00","mainEntityOfPage":"https://www.who.int/ru/news-room/fact-sheets/detail/congenital-anomalies","@context":"http://schema.org","@type":"Article"};
 Основными элементами профилактики являются, в частности, вакцинация, адекватное потребление фолиевой кислоты или йода посредством обогащения основных продуктов питания или обеспечения пищевых добавок, а также надлежащая дородовая помощь.
Основными элементами профилактики являются, в частности, вакцинация, адекватное потребление фолиевой кислоты или йода посредством обогащения основных продуктов питания или обеспечения пищевых добавок, а также надлежащая дородовая помощь.Пороки развития и преждевременные роды — важнейшие причины смертности в детском возрасте, хронических заболеваний и инвалидности во многих странах. В 2010 году Всемирная ассамблея здравоохранения приняла резолюцию, призывающую все государства-члены содействовать первичной профилактике и укреплению здоровья детей с пороками развития при помощи:
Врожденные пороки развития именуются также врожденными пороками, врожденными нарушениями или врожденными деформациями.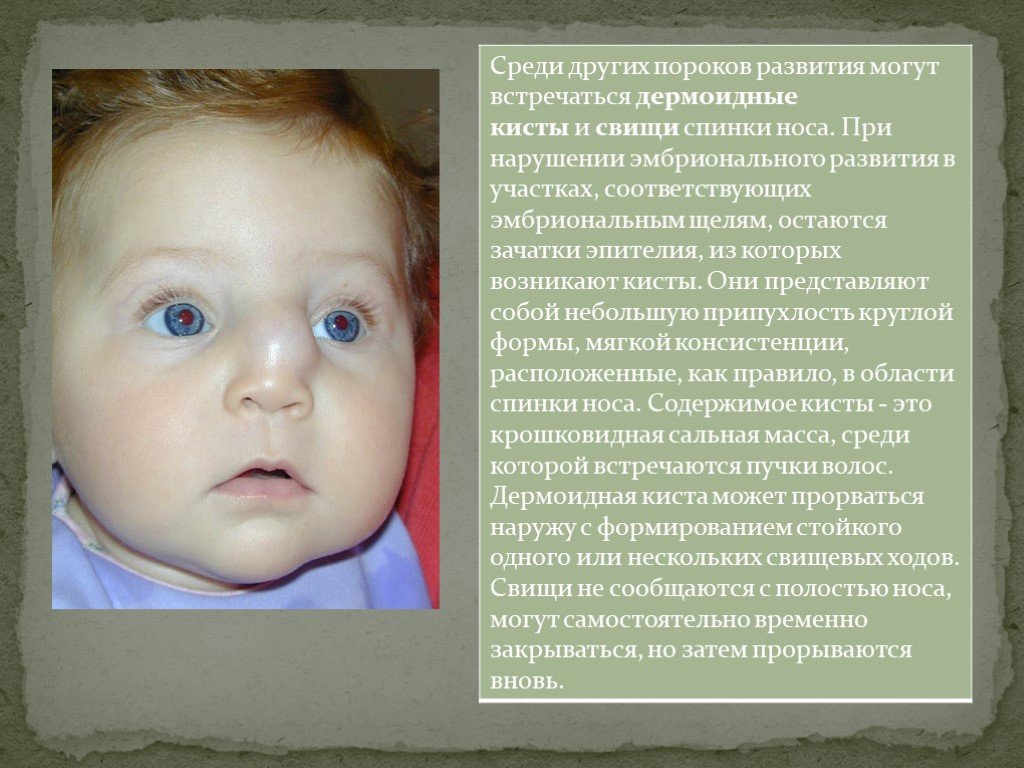 Врожденные пороки развития можно определить как структурные или функциональные отклонения от нормы (например, метаболические расстройства), которые проявляются в период внутриутробного развития и могут быть выявлены до рождения, во время рождения или на более поздних этапах жизни.
Врожденные пороки развития можно определить как структурные или функциональные отклонения от нормы (например, метаболические расстройства), которые проявляются в период внутриутробного развития и могут быть выявлены до рождения, во время рождения или на более поздних этапах жизни.
Примерно 50% всех пороков развития нельзя связать с какой-либо конкретной причиной, однако некоторые причины или факторы риска известны.
Несмотря на то, что низкий доход может оказаться косвенной детерминантой, пороки развития чаще проявляются в семьях и странах с недостаточными ресурсами. Согласно подсчетам, примерно 94% тяжелых пороков развития наблюдаются в странах со средним и низким уровнем дохода, где женщины зачастую не имеют доступа к достаточному количеству и достаточно хорошей пище и могут подвергаться воздействию какого-либо агента или фактора, например, инфекции или алкоголь, который провоцирует или усиливает отклонения от нормы в предродовом развитии. Более того, материнство в зрелом возрасте повышает риск хромосомных аномалий, включая синдром Дауна, в то время как материнство в молодом возрасте повышает риск некоторых врожденных пороков развития.
Более того, материнство в зрелом возрасте повышает риск хромосомных аномалий, включая синдром Дауна, в то время как материнство в молодом возрасте повышает риск некоторых врожденных пороков развития.
Кровосмешение (кровное родство) повышает распространенность редких генетических врожденных пороков и почти удваивает риск неонатальной и детской смертности, умственной отсталости и тяжелых врожденных пороков у детей, рожденных парами, являющимися двоюродными родственниками. У некоторых этнических групп, например у евреев-ашкенази и у финнов, наблюдается сравнительно высокая распространенность редких генетических мутаций, приводящих к повышенному риску пороков развития.
Присутствие у матерей таких инфекций, как сифилис или корь, является распространенной причиной врожденных пороков в странах с низким и средним уровнем дохода.
Дефицит йода, солей фолиевой кислоты, ожирение или такие состояния, как сахарный диабет, связаны с некоторыми пороками развития. Например, дефицит фолиевой кислоты повышает риск рождения ребенка с дефектом нервной трубки. Кроме того, повышенное потребление витамина А может повлиять на нормальное развитие эмбриона или плода.
Например, дефицит фолиевой кислоты повышает риск рождения ребенка с дефектом нервной трубки. Кроме того, повышенное потребление витамина А может повлиять на нормальное развитие эмбриона или плода.
Воздействие на материнский организм некоторых пестицидов и других химических веществ, а также некоторых лекарственных средств, алкоголя, табака, психоактивных веществ или радиоактивного излучения во время беременности может повышать риск развития у плода или новорожденного ребенка врожденных пороков. Работа или проживание вблизи или непосредственно в месте расположения мусорных свалок, металлургических предприятий или шахт также может быть фактором риска, особенно при воздействии на организм матери других экологических факторов риска или при недостаточности питания.
Профилактические медико-санитарные меры, принимаемые в период подготовки к беременности и в период зачатия, а также дородовое медицинское обслуживание снижают частоту появления некоторых врожденных пороков развития. Первичная профилактика пороков развития включает следующие меры:
Первичная профилактика пороков развития включает следующие меры:

Медицинская помощь до зачатия (в предзачаточный период) и около времени зачатия (в околозачаточный период) включает основные меры по охране репродуктивного здоровья, а также медицинский генетический скрининг и консультирование. Скрининг можно проводить в течение трех периодов, перечисленных ниже.
Скрининг можно проводить в течение трех периодов, перечисленных ниже.
 Проведение дополнительных тестов и амниоцентеза помогает выявлять дефекты формирования нервной трубки и хромосомные нарушения в течение первого и второго триместров беременности.
Проведение дополнительных тестов и амниоцентеза помогает выявлять дефекты формирования нервной трубки и хромосомные нарушения в течение первого и второго триместров беременности. В странах с надлежащими службами здравоохранения структурные врожденные пороки можно корректировать при помощи педиатрической хирургии и обеспечивать своевременное лечение детей с функциональными проблемами, такими как талассемия (наследуемое по рециссивному типу заболевание крови), серповидно-клеточные нарушения и врожденный гипотиреоз.
В 2010 году Всемирная ассамблея здравоохранения опубликовала доклад о врожденных пороках. В докладе излагаются основные компоненты создания национальных программ по профилактике и медицинской помощи в случае врожденных пороков, осуществляемых до и после рождения. В докладе также рекомендованы первоочередные действия для международного сообщества по оказанию помощи в создании и укреплении таких национальных программ.
Глобальная стратегия охраны здоровья женщин и детей, объявленная в сентябре 2010 года Организацией Объединенных Наций в сотрудничестве с руководящими деятелями правительств и другими организациями, такими как ВОЗ и ЮНИСЕФ, играет решающую роль в осуществлении результативных и эффективных с экономической точки зрения действий по укреплению здоровья новорожденных и детей.
ВОЗ работает также с Национальным центром по врожденным порокам и проблемам развития, входящим в состав Центров США по борьбе с болезнями и профилактике болезней (ЦББ), и другими партнерами по выработке глобальной политики, направленной на обогащение пищевых продуктов солями фолиевой кислоты на уровне стран. Кроме того, ВОЗ работает с партнерами над предоставлением необходимого технического опыта для проведения эпиднадзора в отношении дефектов нервной трубки, мониторинга усилий по обогащению пищевых продуктов солями фолиевой кислоты и по укреплению лабораторного потенциала для оценки рисков в отношении врожденных пороков, предупреждаемых с помощью солей фолиевой кислоты.
Кроме того, ВОЗ работает с партнерами над предоставлением необходимого технического опыта для проведения эпиднадзора в отношении дефектов нервной трубки, мониторинга усилий по обогащению пищевых продуктов солями фолиевой кислоты и по укреплению лабораторного потенциала для оценки рисков в отношении врожденных пороков, предупреждаемых с помощью солей фолиевой кислоты.
Международный справочно-информационный центр по эпиднадзору и исследованиям в области врожденных пороков является добровольной некоммерческой международной организацией, состоящей в официальных отношениях с ВОЗ. Эта организация собирает данные эпиднадзора в отношении врожденных пороков и программ исследований, проводимых во всем мире, с тем чтобы изучать и предупреждать врожденные пороки, а также смягчать их последствия.
Департаменты ВОЗ по репродуктивному здоровью и научным исследованиям и по питанию для здоровья и развития в сотрудничестве с Международным справочно-информационным центром по эпиднадзору и исследованиям в области врожденных пороков и Национальным центром CDC по врожденным порокам и проблемам развития организуют ежегодные семинары по эпиднадзору и предупреждению врожденных пороков и преждевременных родов. Департамент ВОЗ по ВИЧ/СПИДу сотрудничает с этими партнерами в целях усиления эпиднадзора за пороками развития среди женщин, получающих антиретровирусные препараты во время беременности, в качестве неотъемлемой части мониторинга и оценки национальных программ по борьбе с ВИЧ.
Департамент ВОЗ по ВИЧ/СПИДу сотрудничает с этими партнерами в целях усиления эпиднадзора за пороками развития среди женщин, получающих антиретровирусные препараты во время беременности, в качестве неотъемлемой части мониторинга и оценки национальных программ по борьбе с ВИЧ.
Альянс ГАВИ, в число партнеров которого входит ВОЗ, оказывает помощь развивающимся странам в активизации борьбы и ликвидации краснухи и синдрома врожденной краснухи путем иммунизации.
ВОЗ разрабатывает нормативные инструменты, в том числе руководящие принципы и глобальный план действий по укреплению служб медицинской помощи и реабилитации в поддержку осуществления Конвенции о правах инвалидов. Аналогичным образом ВОЗ оказывает помощь странам в деле включения служб медицинской помощи и реабилитации в общую систему первичной медико-санитарной помощи, поддерживает разработку программ реабилитации на уровне отдельных сообществ и способствует укреплению специализированных центров реабилитации, а также их связей с центрами реабилитации на уровне отдельных сообществ.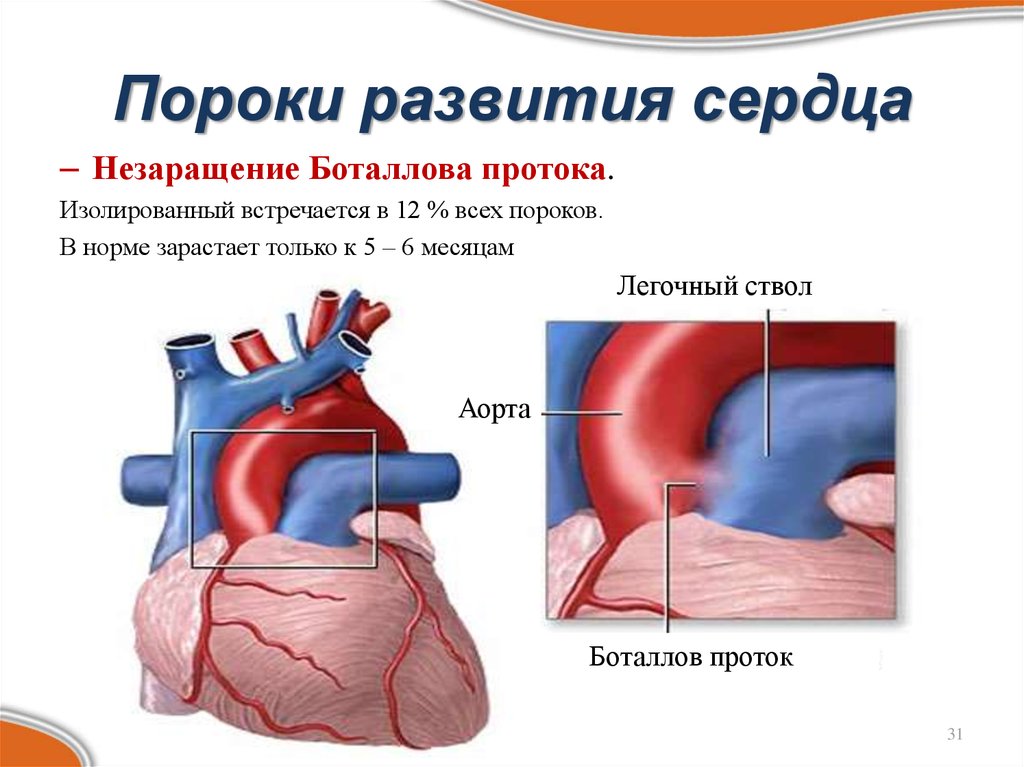
Департамент ВОЗ по общественному здравоохранению и окружающей среде ведет работу по целому ряду направлений деятельности и разрабатывает меры вмешательства для решения вопросов, связанных с экологическими и социальными детерминантами развития детей. В их число входят: свойственная только детям уязвимость к загрязнению воздуха внутри и вне помещений, загрязнению воды, отсутствию элементарной гигиены, токсичным соединениям, тяжелым металлам, компонентам отходов и радиационному излучению; смешанное воздействие факторов, связанных с социальной средой, профессиональной деятельностью и питанием, а также условия проживания детей (дом, школа).
Врожденный порок сердца - это патология, характеризующаяся изменением в строении и функциональности сердца с сопутствующими симптомами. Выделяют несколько видов врожденных пороков, каждый из которых имеет свои особенности.
Нередко люди с врожденными пороками не нуждаются в операционном вмешательстве. Но все же есть ситуации, когда операция просто необходима.
Причины патологии связаны с течением беременности. Прием препаратов в данном периоде, перенесенные заболевания, особенно инфекционного характера, выраженный токсикоз и гестоз, недостаток витаминов и микроэлементов, а также вредные привычки, способны вызвать отклонения. Также значение имеет наследственная предрасположенность.
Симптоматика напрямую зависит от вида порока. Каждый из них имеет свои особенности. Подозрение на порок может возникнуть при отставании в физическом развитии, изменении характера пульса, сердцебиении, наличии шумов и так далее. В то же время, в некоторых случаях признаки патологии могут полностью отсутствовать, а заболевание определяется только с помощью инструментальных способов исследования.
В норме у ребенка при рождении имеется открытый артериальный проток. Через несколько часов он самостоятельно закрывается. По некоторым причинам проток не закрывается. Наиболее часто это наблюдается у недоношенных детей, но также может диагностироваться и у доношенных.
Через несколько часов он самостоятельно закрывается. По некоторым причинам проток не закрывается. Наиболее часто это наблюдается у недоношенных детей, но также может диагностироваться и у доношенных.
В некоторых случаях возможно закрытие протока в результате эффективного лечения до достижения малышом девятимесячного возраста. Если этого не произошло, появляются характерные симптомы заболевания. Наиболее часто это усталость, одышка, учащенное дыхание и замедление роста. В то же время при небольшой степени выраженности патологии симптомы могут отсутствовать.
При отсутствии лечения могут возникнуть изменения в сердце, так как оно подвергается повышенным нагрузкам. То же касается и сосудов.
Также может возникнуть формирование дефекта в межпредсердной перегородке. При этом кровь из левой половины сердца забрасывается в правую. В результате этого возникает перегрузка сердца.
Особенно примечательно то, что никаких характерных симптомов данное состояние не имеет, и заболевание диагностируется только на основании исследований, таких как УЗИ сердца и ЭКГ.
Возникновение межжелудочкового дефекта способствует неэффектному перекачиванию крови через легкие. При этом на сердце оказывается повышенная нагрузка, что приводит к увеличению его размеров.
Заболевание диагностируется в раннем детстве на основании обследования. Такие дети отстают в физическом развитии и очень часто страдают от недостатка веса. Данное заболевание требует немедленного вмешательства, которое заключается в оперативном разрешении.
Нередко наличие отклонений определяется еще во время беременности при проведении планового УЗИ. После рождения патология также наиболее часто выявляется с помощью ультразвукового исследования при подозрениях на порок, вызванных характерными симптомами. Также используется ЭКГ, ЭХО и ФГК.
Способ лечения напрямую зависит от вида порока. Так, при открытом артериальном протоке операция проводится в тех случаях, когда симптомы резко выражены и мешают развитию ребенка. Дефект межпредсердной перегородки может закрыться самостоятельно или при использовании консервативного лечения к 9 месяцем. Если этого не произошло, также проводится операция с ушиванием дефекта.
Дефект межпредсердной перегородки может закрыться самостоятельно или при использовании консервативного лечения к 9 месяцем. Если этого не произошло, также проводится операция с ушиванием дефекта.
Патология межжелудочковой перегородки всегда лечится хирургическим способом, так как только это может облегчить состояние.
Особенно следует отметить, что существуют различные способы оперативного вмешательства. В некоторых случаях проводится облегченная процедура, которая позволяет нормализовать состояние ребенка и позволит ему расти и развиваться до определенного возраста. Далее назначается открытая операция на сердце.
Консервативное лечение используется как вместо операции, так и после него. Особенно нуждается в назначении препаратов застойная сердечная недостаточность. При этом назначается лигоксин, улучшающий сократительную способность миокарда. Такие больные часто дышат. Кроме того, у детей до года могут возникнуть проблемы с сосанием.
Также лечение проводится при нарушении сердечного ритма.
У здорового ребенка сердце сокращается от 50 до 150 ударов в минуту. При наличии врожденного порока сердца может наблюдаться как брадикардия, или снижение ритма сокращения, так и тахикардия, то есть увеличение.
Состояние сердца ребенка напрямую завис от состояния матери и того, как именно протекала беременность. Исключение приема лекарственных средств, активный образ жизни, прием витаминов и рациональное питание снижают риск возникновения патологии. Также следует тщательно подготовиться к родам и при высоком риске возникновения осложнений отдать предпочтение кесареву сечению.
КардиологКардиолог (Клиника в Мытищах)Кардиолог (Клиника в Троицке)Кардиолог (Клиника на Варшавке)
Врожденные дефекты являются распространенными, дорогостоящими и критическими состояниями, от которых ежегодно страдает 1 из каждых 33 детей, рождающихся в Соединенных Штатах. 1 Узнайте больше о том, что мы узнали о врожденных дефектах и о том, как женщины могут повысить свои шансы на рождение ребенка без врожденных дефектов.
Каждые 4,5 минуты в Соединенных Штатах рождается ребенок с врожденным дефектом. Это означает, что почти 120 000 детей ежегодно страдают от врожденных дефектов. 1
Врожденные дефекты — это структурные изменения, присутствующие при рождении, которые могут затронуть почти любую часть или части тела (например, сердце, мозг, стопу). Они могут повлиять на то, как тело выглядит, работает или и то, и другое. Врожденные дефекты могут варьироваться от легких до тяжелых. Благополучие каждого ребенка с врожденным дефектом зависит главным образом от того, какой орган или часть тела поражены и насколько они поражены. В зависимости от серьезности дефекта и того, какая часть тела поражена, ожидаемая продолжительность жизни человека с врожденным дефектом может быть затронута или не затронута.
Врожденный дефект можно обнаружить до рождения, при рождении или в любое время после рождения. Большинство врожденных дефектов обнаруживаются в течение первого года жизни. Некоторые врожденные дефекты (такие как заячья губа) легко увидеть, но другие (такие как пороки сердца или потеря слуха) выявляются с помощью специальных тестов, таких как эхокардиограмма (ультразвуковое изображение сердца), рентген или проверка слуха.
Большинство врожденных дефектов обнаруживаются в течение первого года жизни. Некоторые врожденные дефекты (такие как заячья губа) легко увидеть, но другие (такие как пороки сердца или потеря слуха) выявляются с помощью специальных тестов, таких как эхокардиограмма (ультразвуковое изображение сердца), рентген или проверка слуха.
Узнайте больше о диагностике врожденных дефектов »
Врожденные дефекты могут возникнуть на любом сроке беременности. Большинство врожденных дефектов возникает в первые 3 месяца беременности, когда формируются органы ребенка. Это очень важный этап развития. Однако некоторые врожденные дефекты возникают на более поздних сроках беременности. В течение последних шести месяцев беременности ткани и органы продолжают расти и развиваться.
Для некоторых врожденных дефектов, таких как фетальный алкогольный синдром, мы знаем причину. Но для большинства врожденных дефектов мы не знаем, что их вызывает. Мы думаем, что большинство врожденных дефектов вызвано сложным сочетанием факторов. Эти факторы включают наши гены (информация, унаследованная от наших родителей), наше поведение и вещи в окружающей среде. Но мы не до конца понимаем, как эти факторы могут работать вместе, вызывая врожденные дефекты.
Эти факторы включают наши гены (информация, унаследованная от наших родителей), наше поведение и вещи в окружающей среде. Но мы не до конца понимаем, как эти факторы могут работать вместе, вызывая врожденные дефекты.
Хотя у нас еще много работы, мы многое узнали о врожденных дефектах благодаря прошлым исследованиям. Например, некоторые вещи могут увеличить шансы рождения ребенка с врожденным дефектом, например: 9.0005

Наличие одного или нескольких из этих рисков не означает, что у вас будет беременность, связанная с врожденным дефектом. Кроме того, у женщин может родиться ребенок с врожденным дефектом, даже если у них нет ни одного из этих рисков. Важно поговорить со своим врачом о том, что вы можете сделать, чтобы снизить риск.
Узнайте об исследованиях причин и факторов риска CDC »
В начало страницы
Не все врожденные дефекты можно предотвратить. Но есть вещи, которые женщина может сделать до и во время беременности, чтобы увеличить свои шансы на рождение здорового ребенка:
Дополнительные советы по предотвращению врожденных дефектов »
В начало страницы
Младенцы с врожденными дефектами часто нуждаются в особом уходе и вмешательстве, чтобы выжить и нормально развиваться. Государственные программы отслеживания врожденных дефектов предоставляют один из способов выявления детей и направления их как можно раньше для получения необходимых им услуг. Раннее вмешательство жизненно важно для улучшения исходов у таких детей. Если у вашего ребенка врожденный дефект, вы должны спросить его или ее врача о местных ресурсах и лечении. Генетики, генетические консультанты и другие специалисты — еще один ресурс.
Государственные программы отслеживания врожденных дефектов предоставляют один из способов выявления детей и направления их как можно раньше для получения необходимых им услуг. Раннее вмешательство жизненно важно для улучшения исходов у таких детей. Если у вашего ребенка врожденный дефект, вы должны спросить его или ее врача о местных ресурсах и лечении. Генетики, генетические консультанты и другие специалисты — еще один ресурс.
Дополнительная информация для семей, у которых есть ребенок с врожденным дефектом »
Начало страницы
Причины и факторы риска
Генетика
Меньшая часть врожденных дефектов вызвана генетическими аномалиями, т. е. хромосомными аномалиями (например, синдром Дауна или трисомия 21) или дефектами одного гена (например, муковисцидоз).
е. хромосомными аномалиями (например, синдром Дауна или трисомия 21) или дефектами одного гена (например, муковисцидоз).
Родственное родство (когда родители состоят в кровном родстве) также увеличивает распространенность редких генетических врожденных дефектов и почти удваивает риск неонатальной и детской смертности, умственной отсталости и других аномалий.
Низкий доход может быть косвенной детерминантой врожденных дефектов с более высокой частотой среди семей и стран с ограниченными ресурсами. Подсчитано, что около 94% тяжелых врожденных дефектов приходится на страны с низким и средним уровнем дохода. В качестве косвенной детерминанты\r\n этот более высокий риск связан с возможным отсутствием у беременных женщин доступа к достаточному количеству питательных продуктов, повышенным воздействием агентов или факторов, таких как инфекции и алкоголь, или более плохим доступом к медицинской помощи и скринингу.
Возраст матери также является фактором риска аномального внутриутробного развития плода. Пожилой возраст матери увеличивает риск хромосомных аномалий, в том числе синдрома Дауна.
Пожилой возраст матери увеличивает риск хромосомных аномалий, в том числе синдрома Дауна.
Факторы окружающей среды, включая инфекции
Другие возникают из-за факторов окружающей среды, таких как материнские инфекции (сифилис, краснуха, вирус Зика), воздействие радиации, некоторые загрязняющие вещества, дефицит питательных веществ у матери (например, дефицит йода, фолиевой кислоты), болезни (диабет у матери ) или некоторые наркотики\r\n (алкоголь, фенитоин).
Неизвестные причины
Хотя предполагаются сложные генетические и экологические взаимодействия, большинство врожденных дефектов имеют неизвестные причины, включая врожденные пороки сердца, расщелины губы или неба и косолапость.
Профилактика
Профилактические меры общественного здравоохранения направлены на снижение частоты определенных врожденных дефектов за счет устранения факторов риска или усиления защитных факторов. Важные мероприятия и усилия включают:

Скрининг
Медицинская помощь до и в период до зачатия (предзачатие и пери-зачатие) включает в себя основные методы охраны репродуктивного здоровья, а также медико-генетический скрининг и консультирование. Скрининг может проводиться в течение 3-х перечисленных периодов:
Это может быть полезно для выявления лиц, подверженных риску определенных заболеваний или передачи расстройств своим детям. Скрининг включает в себя сбор семейного анамнеза и скрининг на носительство и особенно ценен в странах, где кровнородственные браки\r\n распространены.
Характеристики матери могут повышать риск, и результаты скрининга следует использовать для оказания надлежащей помощи в соответствии с риском. Это может включать скрининг на молодой или пожилой возраст матери, а также скрининг на употребление алкоголя, табака или другие риски. \r\n Ультразвук можно использовать для скрининга синдрома Дауна и основных структурных аномалий в течение первого триместра, а также для тяжелых пороки развития плода во втором триместре. Материнскую кровь можно исследовать на плацентарные маркеры, чтобы помочь в прогнозировании риска хромосомных аномалий или дефектов нервной трубки, или на свободную ДНК плода для скрининга многих хромосомных аномалий. Диагностические тесты, такие как забор ворсин хориона и амниоцентез, могут использоваться для диагностики хромосомных аномалий\r\n и инфекций у женщин с высоким риском.
\r\n Ультразвук можно использовать для скрининга синдрома Дауна и основных структурных аномалий в течение первого триместра, а также для тяжелых пороки развития плода во втором триместре. Материнскую кровь можно исследовать на плацентарные маркеры, чтобы помочь в прогнозировании риска хромосомных аномалий или дефектов нервной трубки, или на свободную ДНК плода для скрининга многих хромосомных аномалий. Диагностические тесты, такие как забор ворсин хориона и амниоцентез, могут использоваться для диагностики хромосомных аномалий\r\n и инфекций у женщин с высоким риском.
Скрининг новорожденных является важным шагом на пути к выявлению. Это помогает снизить смертность и заболеваемость от врожденных дефектов, облегчая более раннее направление и начало медикаментозного или хирургического лечения.
Ранний скрининг потери слуха дает возможность ранней коррекции и дает возможность приобрести лучшие языковые, речевые и коммуникативные навыки. Ранний скрининг новорожденных на наличие врожденной катаракты также позволяет раннее направление и хирургическую коррекцию, что увеличивает вероятность зрения.
Ранний скрининг новорожденных на наличие врожденной катаракты также позволяет раннее направление и хирургическую коррекцию, что увеличивает вероятность зрения.
Новорожденных можно обследовать на наличие определенных метаболических, гематологических и эндокринных нарушений, многие из которых могут не иметь немедленных видимых последствий. Условия, на которые проводится скрининг, различаются в зависимости от страны, в зависимости от распространенности и стоимости. Скрининг новорожденных все чаще\r\n проводится даже в странах с низким и средним уровнем дохода.
Лечение и уход
Некоторые врожденные дефекты можно лечить с помощью медицинских или хирургических вмешательств. Доступ к этой помощи может варьироваться в зависимости от страны и уровня системы здравоохранения, хотя комплексная помощь становится все более доступной в странах с низким и средним уровнем дохода.
Хирургическое вмешательство при хорошем последующем наблюдении часто может снизить потенциальную летальность (как в случае врожденных пороков сердца) или заболеваемость (например, врожденная косолапость, расщелина губы/неба), связанные со структурными врожденными дефектами. Вклад в снижение смертности и заболеваемости этого аспекта лечения часто недооценивают. Результаты улучшаются за счет раннего выявления на более низких уровнях системы посредством скрининга, направления и управления (в специализированных центрах в случае некоторых проблем, таких как\r\n пороки сердца).
Вклад в снижение смертности и заболеваемости этого аспекта лечения часто недооценивают. Результаты улучшаются за счет раннего выявления на более низких уровнях системы посредством скрининга, направления и управления (в специализированных центрах в случае некоторых проблем, таких как\r\n пороки сердца).
Медикаментозное лечение определенных метаболических, эндокринных и гематологических заболеваний может улучшить качество жизни. Ярким примером является врожденный гипотиреоз, при котором раннее выявление и лечение позволяют полноценному физическому и умственному развитию до здоровой взрослой жизни, тогда как пропущенный диагноз или недоступность простого лечения несут риск серьезной умственной отсталости.
Детям с некоторыми типами врожденных дефектов может потребоваться долгосрочная поддержка, включая физиотерапию, логопедию, трудотерапию и поддержку со стороны семьи и сообщества.
Приняв резолюцию о врожденных дефектах Шестьдесят третьей сессии Всемирной ассамблеи здравоохранения (2010 г. ), государства-члены договорились содействовать первичной профилактике и улучшению здоровья детей с врожденными аномалиями посредством:
), государства-члены договорились содействовать первичной профилактике и улучшению здоровья детей с врожденными аномалиями посредством:
Совместно с партнерами ВОЗ проводит ежегодные учебные программы по наблюдению и профилактике врожденных дефектов. ВОЗ также работает с партнерами над предоставлением необходимых технических знаний для эпиднадзора за дефектами нервной трубки, для мониторинга обогащения основных продуктов питания фолиевой кислотой, а также для улучшения лабораторного потенциала для оценки рисков врожденных дефектов, которые можно предотвратить с помощью фолиевой кислоты, и оказывает помощь странам с низким и средним уровнем дохода в улучшении контроля и ликвидации краснухи и \r\n синдрома врожденной краснухи посредством иммунизации.
ВОЗ разрабатывает нормативные инструменты, в том числе руководящие принципы и глобальный план действий, для укрепления медицинских и реабилитационных услуг в поддержку реализации Конвенции Организации Объединенных Наций о правах инвалидов .\r\n \r\ n
","datePublished":"2022-02-28T22:52:00.0000000+00:00","image":"https://cdn.who.int/media/images/default-source/imported/ preterm-birth-mother-jpg.jpg?sfvrsn=c5c1adf1_0","издатель":{"@type":"Организация","name":"Всемирная организация здравоохранения: ВОЗ","logo":{"@type" :"ImageObject","url":"https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg","width":250,"height":60}},"dateModified":"2022- 02-28T22:52:00.0000000+00:00","mainEntityOfPage":"https://www.who.int/news-room/fact-sheets/detail/birth-defects","@context":"http ://schema.org","@type":"Статья"};
 Врожденные дефекты вызывают еще 170 000 смертей детей в возрасте от 1 месяца до 5 лет.
Врожденные дефекты вызывают еще 170 000 смертей детей в возрасте от 1 месяца до 5 лет. 
Врожденные дефекты также известны как врожденные аномалии, врожденные нарушения или врожденные пороки развития. Их можно определить как структурные или функциональные аномалии (например, нарушения обмена веществ), возникающие во время внутриутробной жизни и могут быть идентифицированы внутриутробно, при рождении, а иногда могут быть обнаружены только позже в младенчестве, например, дефекты слуха. В широком смысле врожденный относится к существованию при рождении или до него.
Доля смертей детей в возрасте до 5 лет из-за врожденных дефектов увеличивается по мере того, как контролируются другие причины смерти детей в возрасте до 5 лет (рис. 1).
Рис. 1: Изменения в причинах смертности детей в возрасте до 5 лет по мере снижения смертности детей в возрасте до 5 лет
Причины и факторы риска
Генетические например, синдром Дауна или трисомия 21) или дефекты одного гена (например, кистозный фиброз).
Родственное родство (когда родители состоят в кровном родстве) также увеличивает распространенность редких генетических врожденных дефектов и почти удваивает риск неонатальной и детской смертности, умственной отсталости и других аномалий.
Низкий доход может быть косвенной детерминантой врожденных дефектов с более высокой частотой среди семей и стран с ограниченными ресурсами. Подсчитано, что около 94% тяжелых врожденных дефектов приходится на страны с низким и средним уровнем дохода. Косвенный определитель, этот более высокий риск связан с возможным отсутствием у беременных женщин доступа к достаточному количеству питательных продуктов, повышенным воздействием агентов или факторов, таких как инфекция и алкоголь, или более низким доступом к медицинской помощи и скринингу.
Возраст матери также является фактором риска аномального внутриутробного развития плода. Пожилой возраст матери увеличивает риск хромосомных аномалий, в том числе синдрома Дауна.
Факторы окружающей среды, включая инфекции
Другие возникают из-за факторов окружающей среды, таких как материнские инфекции (сифилис, краснуха, вирус Зика), воздействие радиации, некоторые загрязняющие вещества, дефицит питательных веществ у матери (например, дефицит йода, фолиевой кислоты), болезни (диабет у матери ) или некоторые препараты (алкоголь, фенитоин).
Неизвестные причины
Хотя предполагаются сложные генетические и экологические взаимодействия, большинство врожденных дефектов имеют неизвестные причины, включая врожденные пороки сердца, расщелины губы или неба и косолапость.
Профилактика
Профилактические меры общественного здравоохранения направлены на снижение частоты определенных врожденных дефектов за счет устранения факторов риска или усиления защитных факторов. Важные мероприятия и усилия включают:

Скрининг
Медицинская помощь до и в период до зачатия (предзачатие и пери-зачатие) включает в себя основные методы охраны репродуктивного здоровья, а также медико-генетический скрининг и консультирование. Скрининг может проводиться в течение 3-х перечисленных периодов:
Это может быть полезно для выявления лиц, подверженных риску определенных заболеваний или передачи заболевания своим детям. Скрининг включает сбор семейного анамнеза и скрининг на носительство и особенно ценен в странах, где кровнородственные браки является общим.
Характеристики матери могут повышать риск, и результаты скрининга следует использовать для оказания надлежащей помощи в соответствии с риском. Это может включать скрининг на молодой или пожилой возраст матери, а также скрининг на употребление алкоголя, табака или другие риски. Ультразвук можно использовать для скрининга синдрома Дауна и основных структурных аномалий в первом триместре, а также тяжелых аномалий плода во втором триместре. Материнская кровь может быть проверена на наличие плацентарных маркеров, чтобы помочь в прогнозировании риска хромосомных аномалий или дефектов нервной трубки, или свободную ДНК плода для скрининга многих хромосомных аномалий. Диагностические тесты, такие как биопсия ворсин хориона и амниоцентез, могут использоваться для диагностики хромосомных аномалий. инфекции у женщин из группы высокого риска.
Ультразвук можно использовать для скрининга синдрома Дауна и основных структурных аномалий в первом триместре, а также тяжелых аномалий плода во втором триместре. Материнская кровь может быть проверена на наличие плацентарных маркеров, чтобы помочь в прогнозировании риска хромосомных аномалий или дефектов нервной трубки, или свободную ДНК плода для скрининга многих хромосомных аномалий. Диагностические тесты, такие как биопсия ворсин хориона и амниоцентез, могут использоваться для диагностики хромосомных аномалий. инфекции у женщин из группы высокого риска.
Скрининг новорожденных является важным шагом на пути к выявлению. Это помогает снизить смертность и заболеваемость от врожденных дефектов, облегчая более раннее направление и начало медикаментозного или хирургического лечения.
Ранний скрининг потери слуха дает возможность ранней коррекции и дает возможность приобрести лучшие языковые, речевые и коммуникативные навыки. Ранний скрининг новорожденных на врожденную катаракту также позволяет хирургическая коррекция, которая увеличивает вероятность зрения.
Ранний скрининг новорожденных на врожденную катаракту также позволяет хирургическая коррекция, которая увеличивает вероятность зрения.
Новорожденных можно обследовать на наличие определенных метаболических, гематологических и эндокринных нарушений, многие из которых могут не иметь немедленных видимых последствий. Условия, на которые проводится скрининг, различаются в зависимости от страны, в зависимости от распространенности и стоимости. Скрининг новорожденных становится все более проводится даже в странах с низким и средним уровнем дохода.
Лечение и уход
Некоторые врожденные дефекты можно лечить с помощью медицинских или хирургических вмешательств. Доступ к этой помощи может варьироваться в зависимости от страны и уровня системы здравоохранения, хотя комплексная помощь становится все более доступной в странах с низким и средним уровнем дохода.
Хирургическое вмешательство при хорошем последующем наблюдении часто может снизить потенциальную летальность (как в случае врожденных пороков сердца) или заболеваемость (например, врожденная косолапость, расщелина губы/неба), связанные со структурными врожденными дефектами. Вклад в сокращение смертность и заболеваемость этого аспекта лечения часто недооценивается. Результаты улучшаются за счет раннего выявления на более низких уровнях системы посредством скрининга, направления и управления (в специализированных центрах в случае некоторых проблем, таких как пороки сердца).
Вклад в сокращение смертность и заболеваемость этого аспекта лечения часто недооценивается. Результаты улучшаются за счет раннего выявления на более низких уровнях системы посредством скрининга, направления и управления (в специализированных центрах в случае некоторых проблем, таких как пороки сердца).
Медикаментозное лечение определенных метаболических, эндокринных и гематологических заболеваний может улучшить качество жизни. Ярким примером является врожденный гипотиреоз, при котором раннее выявление и лечение позволяют полноценному физическому и умственному развитию до здоровой взрослой жизни. тогда как пропущенный диагноз или недоступность простого лечения несут риск серьезной умственной отсталости.
Детям с некоторыми типами врожденных дефектов может потребоваться долгосрочная поддержка, включая физиотерапию, логопедию, трудотерапию и поддержку со стороны семьи и сообщества.
Приняв резолюцию о врожденных дефектах Шестьдесят третьей сессии Всемирной ассамблеи здравоохранения (2010 г. ), государства-члены договорились содействовать первичной профилактике и улучшению здоровья детей с врожденными аномалиями путем:
), государства-члены договорились содействовать первичной профилактике и улучшению здоровья детей с врожденными аномалиями путем:
Совместно с партнерами ВОЗ проводит ежегодные учебные программы по наблюдению и профилактике врожденных дефектов. ВОЗ также работает с партнерами над предоставлением необходимых технических знаний для эпиднадзора за дефектами нервной трубки, для мониторинга обогащение основных пищевых продуктов фолиевой кислотой, а также для улучшения лабораторного потенциала для оценки рисков врожденных дефектов, которые можно предотвратить с помощью фолиевой кислоты, и оказывает помощь странам с низким и средним уровнем дохода в улучшении контроля и элиминации краснухи и синдром врожденной краснухи через иммунизацию.