2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
{{if type === 'partner-stocks'}}
{{/if}}
{{/if}} {{each list}}${this} {{if isGorzdrav}}
Удалить
{{/if}}
{{/each}} {{/if}} Поиск по лекарствам, болезням, веществу: ДЕРМАКОСМЕТИКА, SOLGAR, R.O.C.S., Бифиформ,Главная
Статьи
Вегетососудистая дистония
Работой внутренних органов, желез и сосудов управляет вегетативная нервная система. Она не подчиняется воле человека, поэтому невозможно силой мысли ускорить сердцебиение или повысить давление крови. Если нарушается функция вегетативной нервной системы, возникает характерный комплекс симптомов, который называют вегетососудистой дистонией. Не все врачи признают это заболевание, но многие люди не могут обойтись без специального лечения.
Вегетососудистая дистония (ВСД), или нейроциркуляторный синдром – это функциональное расстройство вегетативной нервной системы, при котором появляется комплекс симптомов, не характерных для конкретного заболевания. Обследование пациентов с подозрением на ВСД чаще всего не выявляет изменений в структуре внутренних органов, но может показать отклонения в их функции на границе нормы.
Вегетативную дисфункцию нельзя назвать полноценным заболеванием, этот диагноз отсутствует в Международной классификации болезней (МКБ-10). Но терапевты, кардиологи и неврологи продолжают ставить этот диагноз пациентам, у которых обследование не выявило никаких нарушений, а жалобы на плохое самочувствие продолжаются.
Считается, что проявления патологии возникают из-за нарушений координации работы двух структур вегетативной нервной системы. Она состоит из симпатической и парасимпатической системы, которые отличаются по влиянию на организм. Активатором симпатики является гормон адреналин, поэтому она выполняет следующие функции:
Эти реакции необходимы, чтобы защитить организм в опасной ситуации, активировать его на бегство. Парасимпатическая нервная система работает в противоположном направлении. Она снижает давление, ускоряет перистальтику кишечника, мочевыводящих органов, сужает зрачки и бронхи. Активатором парасимпатики является вещество ацетилхолин. Оно замедляет сердцебиение, снижает концентрацию глюкозы в крови и расслабляет все сфинктеры в организме.
Активатором парасимпатики является вещество ацетилхолин. Оно замедляет сердцебиение, снижает концентрацию глюкозы в крови и расслабляет все сфинктеры в организме.
Вегетативная дистония возникает, если симпатика или парасимпатика активируются спонтанно, без видимой причины. Поэтому у человека вдруг в состоянии покоя появляется усиленное сердцебиение, поднимается давление и беспокоит тревожность.
Но часто вегетососудистая дистония является предшественником серьезных заболеваний. Возникнув в молодом возрасте без лечения, через несколько лет она приводит к формированию артериальной гипертензии, болезней сердца, пищеварительного тракта и гормональным расстройствам.
В группе риска по развитию вегетососудистой дистонии находятся подростки и женщины. У мужчин ВСД редко возникает как самостоятельный синдром, обычно дистония связана с другими заболеваниями. Причины патологии чаще всего неизвестны, но ее появление связывают со следующими провоцирующими факторами:

Первые симптомы вегетативной дистонии могут появиться уже в детском возрасте. Их связывают с наследственностью и особенностями течения беременности. Если будущая мама страдает от вегетососудистой дистонии, курит, у нее диагностирована артериальная гипертензия, то риск появления патологии у ребенка значительно повышается. На здоровье младенца негативно сказывается внутриутробная гипоксия, нарушение фето-плацентраного кровотока, а также стрессы, которые испытывает беременная. Острая гипоксия плода во время родов также может привести к формированию ВСД в раннем возрасте.
Формирование вегетососудистой дистонии у взрослых может быть связана с остеохондрозом, травмами головы, неполноценным питанием. Продолжительная жизнь в плохих экологических условиях, работа на вредном производстве также приводит к ВСД. Метеозависимые люди также часто сталкиваются с дистонией.
Симптомы вегетативной дисфункции разнообразны, врачи определяют более 40 признаков болезни, но не все из них встречаются у одного пациента. Обычно это комбинация из 4-5 постоянных симптомов и несколько дополнительных. В зависимости от проявлений со стороны сердечно-сосудистой системы, выделяют три типа вегетососудистой дистонии:
Обычно это комбинация из 4-5 постоянных симптомов и несколько дополнительных. В зависимости от проявлений со стороны сердечно-сосудистой системы, выделяют три типа вегетососудистой дистонии:
Признаками дистонии считают периодическую одышку, чувство нехватки воздуха или ощущение спазма в горле. Многие жалуются врачу на боли в сердце, ощущение повышенного сердцебиения, давления в груди, перебои в работе сердца, но зафиксировать их при помощи ЭКГ удается редко. К симптомам вегетативной дисфункции относят снижение аппетита, изжогу, метеоризм и другие нарушения пищеварения. Болезнь проявляется в виде учащенного мочеиспускания или задержки мочи, озноба и похолодания конечностей, повышенной потливости. Многие жалуются на метеочувствительность, нарушения сна, перепады настроения и раздражительность. У женщин с ВСД может сбиваться менструальный цикл или за 1-2 недели до месячных появляются симптомы предменструального синдрома.
Болезнь проявляется в виде учащенного мочеиспускания или задержки мочи, озноба и похолодания конечностей, повышенной потливости. Многие жалуются на метеочувствительность, нарушения сна, перепады настроения и раздражительность. У женщин с ВСД может сбиваться менструальный цикл или за 1-2 недели до месячных появляются симптомы предменструального синдрома.
Выраженность признаков вегетососудистой дистонии может отличаться. В зависимости от частоты появления симптомов, выделяют следующие типы болезни:
Вегетососудистая дистония при длительном течении без лечения может привести к нарушениям в работе сердца.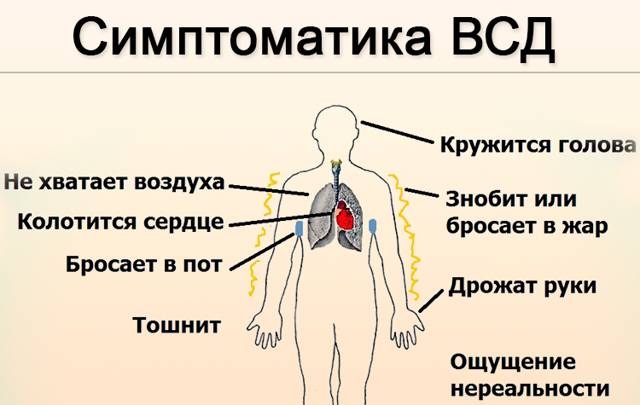 У людей, которые имеют лишний вес, неправильно питаются и страдают от гиподинамии повышается риск развития ишемической болезни сердца и гипертонии. У женщин ВСД в возрасте 45-50 лет утяжеляет течение климакса.
У людей, которые имеют лишний вес, неправильно питаются и страдают от гиподинамии повышается риск развития ишемической болезни сердца и гипертонии. У женщин ВСД в возрасте 45-50 лет утяжеляет течение климакса.
Вегетососудистая дистония является диагнозом-исключением. Это значит, что его ставят после полного обследования сердечно-сосудистой, нервной системы, если в них не обнаружили нарушений в работе.
Для диагностики необходимо обратиться к терапевту, который при необходимости направит к кардиологу, неврологу или эндокринологу. Чтобы врач смог точно поставить диагноз, необходимо точно описать симптомы, время их появления. Терапевт обязательно уточнит, употребляет ли пациент алкоголь, никотин, как часто пьет кофе и какого режима дня придерживается. Эти данные необходимы, чтобы правильно составить рекомендации по лечению болезни.
Для диагностики вегетососудистой дистонии применяют следующие методы:

Дисфункция нервной системы не сопровождается поражением внутренних органов, большинство показателей находятся на границе нормы, несмотря на жалобы на плохое самочувствие.
Врач выбирает, чем лечить ВСД, индивидуально. Начинают с немедикаментозной терапии и устранения факторов, провоцирующих ухудшение состояния. Рекомендуется соблюдать режим дня, ложиться спать не позднее 23 часов, а перед сном отказаться от просмотра телевизора и использования электронных гаджетов.
Помогает соблюдение специальной диеты. Вне зависимости от формы дистонии из рациона исключают кофе, энергетические напитки, алкоголь, отказываются от курения. Если имеется склонность к повышенному давлению, ограничивают количество потребляемой соли, придерживаются питания с низким содержанием жиров. При склонности к лишнему весу, применяют средства для похудения.
Лечить приступ паники, тревожность можно успокоительными препаратами на растительной основе.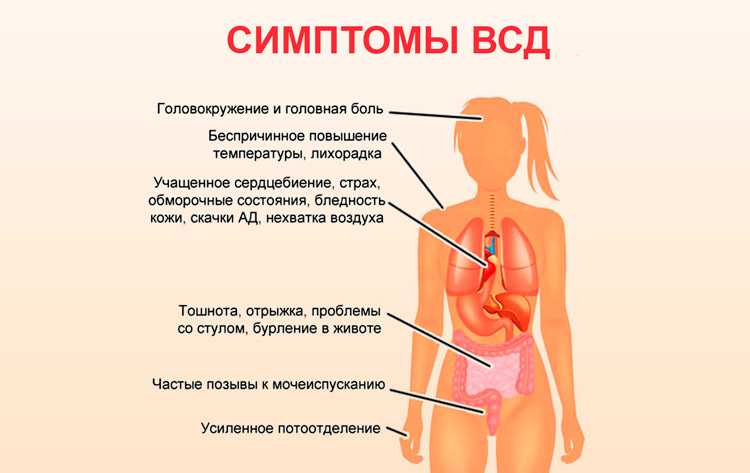 Врач может рекомендовать травяные чаи из ромашки, мяты, при высоком давлении – брусники и толокнянки.
Врач может рекомендовать травяные чаи из ромашки, мяты, при высоком давлении – брусники и толокнянки.
Помогают физиопроцедуры, которые успокаивают, влияют на тонус сосудов, регулируют работу нервной системы. Рекомендуется ходить на электросон, пройти курс хвойно-солевых и радоновых ванн, посещать барокамеру, криосауну, просто плавать в бассейне или записаться на контрастный душ.
Чтобы лечить ВСД при помощи лекарственных средств, необходимо убедиться, что другие методы оказались неэффективными. Медикаментозную терапию врач подбирает с осторожностью. Это могут быть нейролептики, таблетки от повышенного давления, витаминные и общеукрепляющие средства.
Вегетососудистую дистонию можно контролировать и сдерживать ее проявления, если зарядиться хорошим настроением, избегать стресса и равномерно распределять нагрузку в течение дня. Режим сна, правильное питание и разумные занятия спортом принесут пользу вашему организму.
|
|

Дефект межжелудочковой перегородки — это состояние, при котором вы рождаетесь с отверстием в стенке между двумя нижними камерами сердца. Часто сокращаемое до VSD, это состояние является наиболее распространенным врожденным (имеется в виду, когда вы родились) пороком сердца и часто возникает наряду с другими типами проблем или пороков сердца. Небольшой ДМЖП обычно незначителен и практически не имеет симптомов. Тем не менее, может потребоваться ремонт большего отверстия, чтобы избежать необратимого повреждения и осложнений.
В вашем сердце четыре камеры. Чтобы эффективно перекачивать кровь, камеры плотно закрываются. VSD - это утечка, которая нарушает эту эффективную насосную способность.
В нормальных условиях правый желудочек перекачивает бедную кислородом кровь, только что прибывшую из вашего тела, из сердца в легкие, чтобы кровь могла насытиться кислородом. Затем кровь возвращается к сердцу, и ее последней остановкой в сердце является левый желудочек, который перекачивает богатую кислородом кровь по всему телу.
Затем кровь возвращается к сердцу, и ее последней остановкой в сердце является левый желудочек, который перекачивает богатую кислородом кровь по всему телу.
ДМЖП представляет собой потенциальную проблему, поскольку он может действовать как шунт (соединение) между двумя нижними камерами сердца, левым и правым желудочком. Поскольку давление в левом желудочке выше, чем давление в правом желудочке, богатая кислородом кровь смешивается с бедной кислородом кровью в правом желудочке и затем поступает в легкие. Это приводит к дополнительной крови в легких, что может вызвать серьезные проблемы.
Почти все ДМЖП присутствуют при рождении. Диагноз ВСД чаще всего ставится в детстве, хотя этот диагноз может быть поставлен и взрослым. Однако это происходит только в 10% или менее случаев. ВСД также несколько чаще встречается у недоношенных детей и детей с определенными генетическими заболеваниями.
В очень редких случаях сердечный приступ может привести к разрыву отверстия между желудочками и вызвать дефект межжелудочковой перегородки.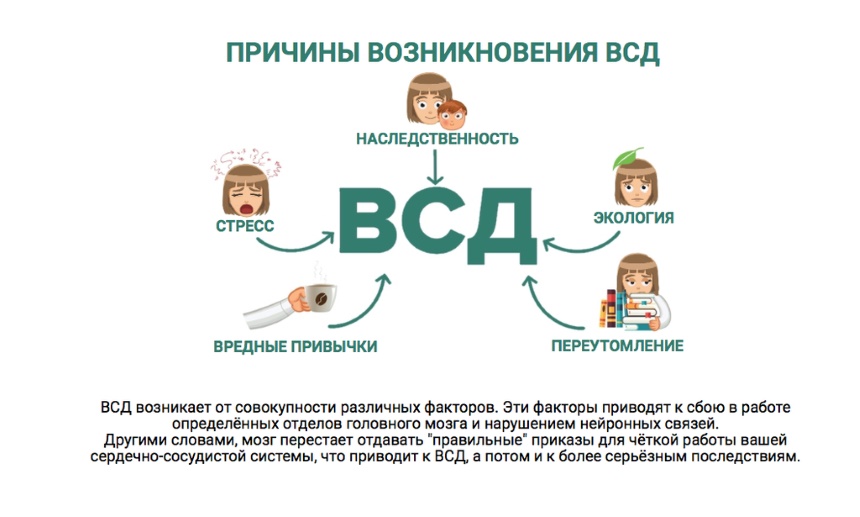 Хотя этот тип ДМЖП — иногда называемый разрывом межжелудочковой перегородки (VSR) — технически является побочным эффектом, это все же опасная проблема, которую необходимо лечить.
Хотя этот тип ДМЖП — иногда называемый разрывом межжелудочковой перегородки (VSR) — технически является побочным эффектом, это все же опасная проблема, которую необходимо лечить.
ВСД встречается примерно у трети 1% всех новорожденных. Однако диагноз ДМЖП у взрослых гораздо менее вероятен, так как дефект закрывается самостоятельно в детском возрасте в 90% случаев.
ДМЖП, которые являются побочным эффектом сердечного приступа, встречаются крайне редко, особенно из-за современных методов лечения сердечного приступа. Сегодня это происходит менее чем в 1% всех сердечных приступов.
Различают четыре основных типа ДМЖП, которые отличаются расположением и строением отверстия (или отверстий). Виды ДМЖП:

ДМЖП в большинстве случаев не вызывает симптомов, потому что отверстие недостаточно велико, чтобы вызвать проблемы. Однако в тех случаях, когда отверстие достаточно велико (или если имеется несколько отверстий), это может вызвать проблемы с утечкой крови между двумя камерами вместо того, чтобы циркулировать через сердце в правильном порядке.
Эта утечка делает работу вашего сердца менее эффективной, хотя, если утечка меньше, этого может быть недостаточно, чтобы вызвать какие-либо симптомы или проблемы. Однако ваше сердце должно работать сильнее, чтобы компенсировать снижение кровотока, когда утечка больше. Когда ваше сердце работает с такой нагрузкой в течение длительного времени, это может вызвать симптомы и проблемы с сердцем и легкими, которые могут стать серьезными.
Размер ДМЖП варьируется от малого до большого, при этом размер играет роль в том, какие эффекты (если таковые имеются) вызывает ДМЖП.

При несвоевременном лечении ДМЖП средней или большой степени может развиться синдром Эйзенменгера. Это состояние, при котором длительное повреждение кровеносных сосудов в легких заставляет бедную кислородом кровь из правого желудочка через большой дефект межжелудочковой перегородки в левый желудочек. Это означает, что часть крови, перекачиваемой в организм, не содержит достаточного количества кислорода. Это вызывает общую нехватку кислорода во всем организме. Это состояние обычно тяжелое и может иметь серьезные последствия для жизни человека и деятельности, в которой он может участвовать.
Левый желудочек имеет большую насосную силу, чем правый, что означает, что он может нагнетать кровь в правый желудочек. Правый желудочек не может вытолкнуть лишнюю кровь обратно, поэтому вместо этого лишняя кровь закачивается в легкие. Это оказывает слишком большое давление и повреждает кровеносные сосуды легких. Со временем повреждение кровеносных сосудов легких начинает заставлять утечку в сердце изменять направление, заставляя бедную кислородом кровь из правого желудочка в левый.
Правый желудочек не может вытолкнуть лишнюю кровь обратно, поэтому вместо этого лишняя кровь закачивается в легкие. Это оказывает слишком большое давление и повреждает кровеносные сосуды легких. Со временем повреждение кровеносных сосудов легких начинает заставлять утечку в сердце изменять направление, заставляя бедную кислородом кровь из правого желудочка в левый.
Как только направление утечки изменится на противоположное, повреждение станет необратимым, и заделка отверстия вызовет правостороннюю сердечную недостаточность. Хирургическое лечение среднего или большого ДМЖП в возрасте до 2 лет имеет жизненно важное значение для предотвращения необратимого повреждения и развития синдрома Эйзенменгера.
У детей раннего возраста ДМЖП средней и большой степени тяжести вызывает симптомы, похожие на сердечную недостаточность. К ним относятся:

ВСД у детей старшего возраста и взрослых может вызвать следующее:
ДМЖП, присутствующий при рождении, в настоящее время не имеет известных причин. Однако иногда это происходит наряду с другими пороками сердца, сердечными заболеваниями или генетическими нарушениями. Прием некоторых противосудорожных препаратов (вальпроат натрия и фенитоин) или употребление алкоголя во время беременности также может увеличить риск развития ДМЖП у вашего ребенка. Однако потребуются дополнительные исследования, чтобы подтвердить, являются ли эти причины определенными.
Единственная известная причина ДМЖП – редко встречающийся побочный эффект сердечного приступа.
Врач может диагностировать ДМЖП, особенно если он среднего или крупного размера, на основании комбинации симптомов, физического осмотра и визуализирующих тестов. Небольшой ДМЖП может остаться незамеченным, если отверстие слишком маленькое, чтобы вызвать признаки или симптомы.
Медицинский осмотр — один из наиболее распространенных способов обнаружения ДМЖП. Это связано с тем, что ДМЖП — когда он достаточно большой — вызывает звук, называемый сердечным шумом, который ваш врач может услышать, слушая ваше сердце с помощью стетоскопа. Можно даже оценить размер дефекта по звуку бормотания.
Другие тесты, которые помогают диагностировать ДМЖП, включают следующие визуализирующие тесты:
 Эти звуковые волны создают картину внутри и снаружи сердца. В зависимости от размера ДМЖП и его точного расположения, он может быть виден на эхокардиограмме. Этот тест также безболезненный и занимает всего несколько минут.
Эти звуковые волны создают картину внутри и снаружи сердца. В зависимости от размера ДМЖП и его точного расположения, он может быть виден на эхокардиограмме. Этот тест также безболезненный и занимает всего несколько минут. 
Большинство ДМЖП слишком малы, чтобы вызывать какие-либо проблемы, и они, скорее всего, закроются сами по себе к 6 годам. В таких случаях поставщик медицинских услуг, скорее всего, порекомендует не проводить операцию, посоветует следить за симптомами и посмотреть, не исчезнет ли дефект закрывается самостоятельно. Если ДМЖП среднего размера или больше, врач, скорее всего, порекомендует восстановить ДМЖП, закрыв отверстие.
В таких случаях поставщик медицинских услуг, скорее всего, порекомендует не проводить операцию, посоветует следить за симптомами и посмотреть, не исчезнет ли дефект закрывается самостоятельно. Если ДМЖП среднего размера или больше, врач, скорее всего, порекомендует восстановить ДМЖП, закрыв отверстие.
 Эти устройства обычно изготавливаются из сетчатого каркаса, покрытого синтетическим материалом.
Эти устройства обычно изготавливаются из сетчатого каркаса, покрытого синтетическим материалом. В любом из вышеперечисленных случаев сердечная ткань будет расти поверх и вокруг заплаты или закупоривающего устройства. В конечном итоге пластырь или устройство должны стать частью стенки сердца между желудочками.
В случаях, когда у младенца или ребенка недостаточный вес или он не растет с ожидаемой скоростью, лечащий врач может порекомендовать специальные меры, чтобы помочь ему получать достаточное количество питания. Это может включать специальную диету или даже зонд для кормления.
Лекарства могут лечить симптомы ДМЖП до операции или если ДМЖП со временем может закрыться самостоятельно. Обычные лекарства от ВСД часто такие же, как и те, которые лечат сердечную недостаточность. К ним относятся:
 Это полезно, когда вокруг сердца скапливается жидкость, что является частым следствием сердечной недостаточности. Эти лекарства могут вызвать более частое мочеиспускание.
Это полезно, когда вокруг сердца скапливается жидкость, что является частым следствием сердечной недостаточности. Эти лекарства могут вызвать более частое мочеиспускание. Как правило, лучше всего объяснить потенциальные риски, осложнения и побочные эффекты, связанные с ДМЖП или связанными с ним процедурами и методами лечения, должен ваш лечащий врач. Это особенно верно для любых рекомендуемых лекарств.
К частым побочным эффектам или осложнениям после операции или транскатетерных процедур при ДМЖП относятся:

Восстановление после ремонта ЧРП зависит от используемого метода. Транскатетерные процедуры имеют более короткое время восстановления, время восстановления измеряется днями или неделями. Операции имеют более длительное время восстановления, измеряемое неделями или месяцами. Симптомы ДМЖП обычно уменьшаются или исчезают после операции или транскатетерной пластики.
Поскольку нет известных причин ВСД, профилактика обычно невозможна. Однако вы можете снизить риск, избегая употребления алкоголя и некоторых противосудорожных препаратов во время беременности.
Большинство взрослых с ДМЖП не знают об этом, потому что он недостаточно велик, чтобы вызвать какие-либо проблемы. Однако чем больше ДМЖП, тем больше вероятность того, что он повлияет на вашу жизнь, особенно если его не лечить.
Приблизительно 90% ДМЖП закрываются самостоятельно к тому времени, когда человеку исполняется 6 лет. Большинство из оставшихся 10% ДМЖП закроются к 20 годам. Однако после этого ДМЖП вряд ли закроется самостоятельно.
Взрослый с дефектом межжелудочковой перегородки останется с ним на всю оставшуюся жизнь, если он не пройдет процедуру по его устранению.
У большинства людей с ДМЖП такая же ожидаемая продолжительность жизни, как и у тех, у кого его нет. Это особенно актуально, если дефект закрывается самостоятельно.
В случаях умеренного или крупного ДМЖП обычно достаточно пластики отверстия, чтобы предотвратить синдром Эйзенменгера и связанные с ним проблемы.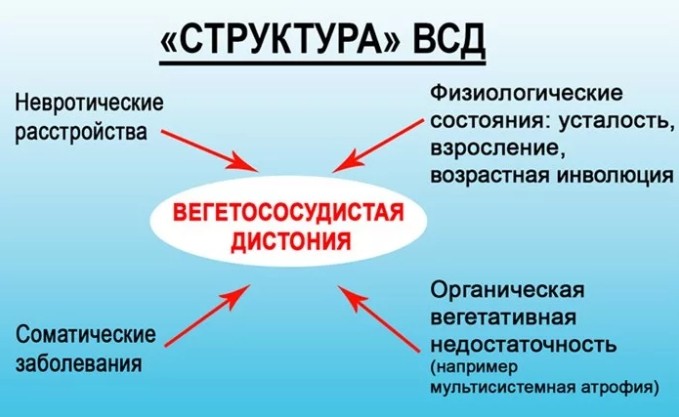 В редких случаях требуется последующая операция, чтобы закрыть новые утечки вокруг ремонта. К сожалению, у большинства людей с умеренным или большим ДМЖП, даже после лечения, ожидаемая продолжительность жизни ниже, особенно если ДМЖП не был вылечен на ранней стадии.
В редких случаях требуется последующая операция, чтобы закрыть новые утечки вокруг ремонта. К сожалению, у большинства людей с умеренным или большим ДМЖП, даже после лечения, ожидаемая продолжительность жизни ниже, особенно если ДМЖП не был вылечен на ранней стадии.
Что касается людей с невылеченным ДМЖП, то около 87% из них будут живы через 25 лет после постановки диагноза. Однако размер ДМЖП оказывает большое влияние на шансы на выживание.

Люди, у которых синдром Эйзенменгера развивается из-за умеренного или большого ДМЖП, как правило, имеют наихудшие перспективы выживания. Только около 42% этих людей будут живы не менее 25 лет после постановки диагноза ДМЖП. Тем не менее, достижения современной медицины улучшают перспективы для людей с этим заболеванием, и некоторые из них доживают до 70 лет.
В целом, вам следует обратиться к своему лечащему врачу за рекомендациями по управлению симптомами и уходу за собой. Их советы будут наиболее подходящими для вас, потому что они могут видеть общую картину вашего здоровья и медицинской ситуации и соответствующим образом адаптировать рекомендации, которые они вам дают.
Если у вас есть симптомы, связанные с ДМЖП, ваш лечащий врач, скорее всего, посоветует вам отдохнуть и избегать чрезмерной физической активности или любой деятельности, которая слишком сильно нагружает ваше сердце. Это особенно верно, если у вас есть синдром Эйзенменгера, связанный с невылеченным ДМЖП. Вы также должны обязательно принимать лекарства точно в соответствии с инструкциями и менять или прекращать прием лекарств только в том случае, если вы поговорили со своим лечащим врачом, и он подтвердил, что это безопасно.
Это особенно верно, если у вас есть синдром Эйзенменгера, связанный с невылеченным ДМЖП. Вы также должны обязательно принимать лекарства точно в соответствии с инструкциями и менять или прекращать прием лекарств только в том случае, если вы поговорили со своим лечащим врачом, и он подтвердил, что это безопасно.
Если у вашего ребенка нет известного вам ДМЖП, вам следует поговорить с его лечащим врачом, если вы заметите какой-либо из следующих симптомов:
Если вы взрослый человек и не знаете, что у вас ДМЖП, вам следует обратиться к своему лечащему врачу, если вы заметили, что быстро устаете или испытываете одышку, когда вы физически активны, или если вы часто бледны или обратите внимание на синий оттенок кончиков пальцев или губ.
Если у вашего ребенка ДМЖП, лечащий врач может сообщить вам о возможных признаках и симптомах проблем, связанных с ДМЖП. В общем, ищите те же симптомы ВСД, которые описаны выше. Вам также следует поговорить с лечащим врачом, если вы заметите внезапные или необычные изменения существующих симптомов.
Если у вас ДМЖП, вам также следует поговорить со своим лечащим врачом, если у вас возникнут внезапные изменения симптомов. Вы также должны поговорить с поставщиком медицинских услуг о своем состоянии, прежде чем вам сделают какую-либо операцию или стоматологическую работу, чтобы убедиться, что они знают о вашем состоянии.
Ваш поставщик медицинских услуг или поставщик медицинских услуг, ухаживающий за вашим ребенком, может объяснить, когда вам следует обратиться за неотложной медицинской помощью при симптомах, которые связаны или могут быть связаны с ДМЖП. Как правило, вам следует обратиться в отделение неотложной помощи, если у вас или вашего ребенка есть проблемы с дыханием или какие-либо признаки цианоза (бледность или синюшность кожи, губ или ногтей).
Справка из клиники Кливленда
Если у вас или у вашего ребенка дефект межжелудочковой перегородки, нормально чувствовать беспокойство, тревогу или даже страх. Если вы имеете дело с подобными чувствами, рекомендуется поговорить с вашим лечащим врачом или поставщиком медицинских услуг, ухаживающим за вашим ребенком. Они могут помочь вам лучше понять состояние и чего ожидать. Что еще более важно, они могут помочь вам найти способы лечения этого состояния, предотвратить осложнения и свести к минимуму то, как оно влияет на жизнь вас или вашего ребенка.
Щелкните здесь, чтобы увеличить изображение
Дефект межжелудочковой перегородки (выраженный дефект межжелудочковой перегородки) сердце, в котором имеется отверстие в стенке (перегородке), разделяющей две нижние камеры (желудочки) сердца. Эта стенка также называется межжелудочковой перегородкой.
Дефект межжелудочковой перегородки возникает во время беременности, если стенка, образующаяся между двумя желудочками, не полностью развивается, оставляя отверстие. Дефект межжелудочковой перегородки является одним из видов врожденных пороков сердца. Врожденный означает присутствующий при рождении.
Дефект межжелудочковой перегородки является одним из видов врожденных пороков сердца. Врожденный означает присутствующий при рождении.
У ребенка без врожденного порока сердца правая сторона сердца перекачивает бедную кислородом кровь от сердца к легким, а левая половина сердца перекачивает богатую кислородом кровь к остальным частям тела.
У детей с дефектом межжелудочковой перегородки кровь часто течет из левого желудочка через дефект межжелудочковой перегородки в правый желудочек и в легкие. Эта дополнительная кровь, накачиваемая в легкие, заставляет сердце и легкие работать усерднее. Со временем, если этот дефект не исправить, он может повысить риск других осложнений, включая сердечную недостаточность, высокое кровяное давление в легких (называемое легочной гипертензией), нерегулярный сердечный ритм (называемый аритмией) или инсульт.
Узнайте больше о том, как работает сердце »
Нажмите здесь, чтобы увеличить изображение
У младенца с дефектом межжелудочковой перегородки может быть одно или несколько отверстий в разных местах перегородки. Эти отверстия имеют несколько названий. Некоторые распространенные местоположения и названия (см. рисунок):
Эти отверстия имеют несколько названий. Некоторые распространенные местоположения и названия (см. рисунок):

По данным исследования, проведенного в Атланте Центром по контролю и профилактике заболеваний (CDC), 42 из каждых 10 000 новорожденных имеют дефект межжелудочковой перегородки. 1 Это означает, что ежегодно в Соединенных Штатах рождается около 16 800 детей с дефектом межжелудочковой перегородки. Другими словами, примерно 1 из каждых 240 детей, рождающихся в Соединенных Штатах каждый год, рождается с дефектом межжелудочковой перегородки.
Причины пороков сердца (таких как дефект межжелудочковой перегородки) у большинства детей неизвестны. У некоторых детей пороки сердца возникают из-за изменений в их генах или хромосомах . Также считается, что пороки сердца вызываются комбинацией генов и других факторов риска, таких как вещи, с которыми мать контактирует в окружающей среде, или то, что мать ест или пьет, или лекарства, которые она принимает.
Подробнее о работе CDC над причинами и факторами риска »
Дефект межжелудочковой перегородки обычно диагностируется после рождения ребенка.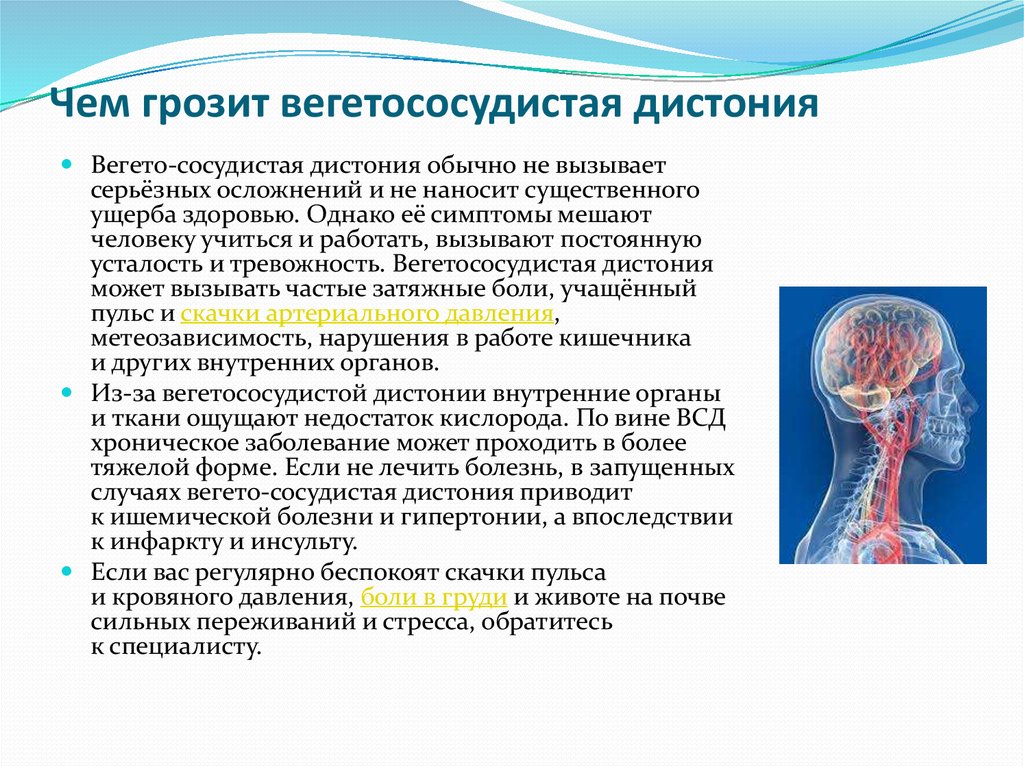
Размер дефекта межжелудочковой перегородки влияет на наличие симптомов, если таковые имеются, и на то, услышит ли врач шумы в сердце во время медицинского осмотра. Признаки дефекта межжелудочковой перегородки могут присутствовать при рождении или могут проявиться только после рождения. Если отверстие маленькое, оно обычно закрывается само по себе, и у ребенка могут не проявляться какие-либо признаки дефекта. Однако, если отверстие большое, у ребенка могут быть симптомы, в том числе:
Во время медицинского осмотра врач может услышать отчетливый свистящий звук, называемый шумом в сердце. Если врач слышит шум в сердце или присутствуют другие признаки, врач может запросить один или несколько тестов для подтверждения диагноза. Наиболее распространенным тестом является эхокардиограмма , которая составляет 9УЗИ 0315 сердца, которое может показать проблемы со структурой сердца, показать, насколько велико отверстие, и показать, сколько крови течет через отверстие.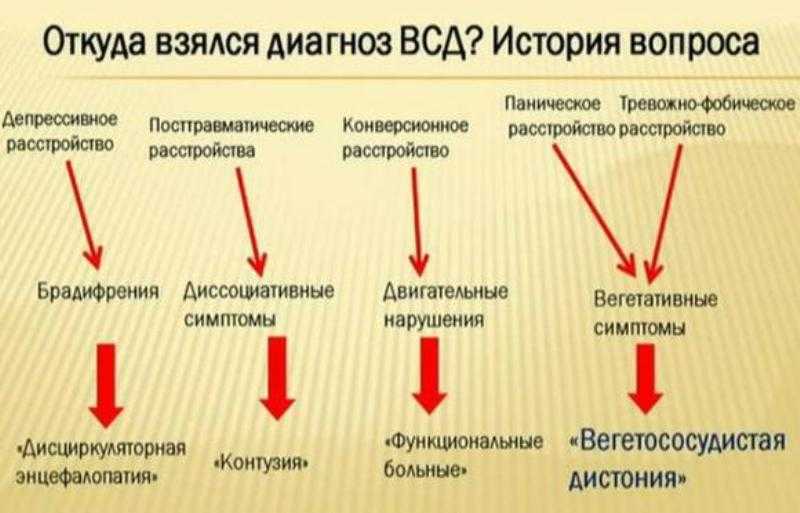
Лечение дефекта межжелудочковой перегородки зависит от размера отверстия и проблем, которые оно может вызвать. Многие дефекты межжелудочковой перегородки небольшие и закрытые сами по себе; если отверстие небольшое и не вызывает никаких симптомов, врач будет регулярно осматривать младенца, чтобы убедиться в отсутствии признаков сердечной недостаточности и в том, что отверстие закрывается само по себе. Если отверстие не закрывается само по себе или оно большое, возможно, потребуется предпринять дополнительные действия.
В зависимости от размера отверстия, симптомов и общего состояния здоровья ребенка врач может порекомендовать катетеризацию сердца или операцию на открытом сердце для закрытия отверстия и восстановления нормального кровотока. После операции врач назначит регулярные последующие визиты, чтобы убедиться, что дефект межжелудочковой перегородки остается закрытым. Большинство детей с дефектом межжелудочковой перегородки, который закрывается (сам по себе или с помощью хирургического вмешательства), живут здоровой жизнью.
Некоторым детям понадобятся лекарства, которые помогут укрепить сердечную мышцу, снизить кровяное давление и помочь организму избавиться от лишней жидкости.
Некоторые дети с дефектом межжелудочковой перегородки утомляются во время кормления и не набирают в весе. Чтобы убедиться, что дети имеют здоровую прибавку в весе, может быть назначена специальная высококалорийная смесь. Некоторые дети очень устают во время кормления, и, возможно, их нужно кормить через трубка для кормления .
Изображения находятся в общественном достоянии и, таким образом, свободны от каких-либо ограничений авторского права. Из вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр врожденных дефектов и нарушений развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.