2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Передняя часть нашего глаза — склера — в здоровом состоянии имеет белый цвет. Его оттенок может варьироваться от беловато-голубого до беловато-розового, но при это он должен быть равномерным. Заметное изменение оттенка склеры и появление на ней желтых пятен говорит о развитии патологии. Причем это может быть как нарушение со стороны самого глаза, так и системное заболевание организма.
При появлении желтых пятен на белке глаза советуем обязательно обратиться в офтальмологическую клинику.
Нередко помимо желтых пятен на глазах Пациент также замечает и другие симптомы:
Желтые пятна могут сигнализировать о различных заболеваниях глаз. Как правило, эти заболевания не слишком опасны и не могут привести к полной потере зрения, но игнорировать их симптомы точно не стоит. Среди наиболее частых причин выделяют следующие:

Если причина появления пятен — общее заболевание организма, то к перечисленным симптомам могут добавиться тошнота, озноб, повышенная утомляемость, потеря аппетита и т. д.
Желтые пятна могут быть свидетельством следующих нарушений организма:
Устранить желтые пятна на белке глаза можно только после выявления первопричины их появления и вовремя назначенного правильного лечения. В каждом из случаев оно будет индивидуально.
Например, пингвекулу и птеригиум на начальных стадиях лечат с помощью капель и гелей, которые увлажняют конъюнктиву, или с помощью противовоспалительных препаратов. К операционному вмешательству прибегают только в тех случаях, когда длительная терапия не помогла. Медикаментозную терапию также применяют для лечения пятен Хорнера-Трантаса.
А вот запущенные случаи кист конъюнктивы лечат только хирургическим путем. Современные технологии позволяют делать это с помощью лазера безболезненно для Пациента.
Врачи Глазной клиники доктора Беликовой проведут комплексное обследование органов зрения и при необходимости подберут наиболее эффективное лечение или дадут рекомендации к посещению профильного специалиста.
13 января 2022
Болезнь желтых пятен, или возрастная дегенерация желтого пятна («макулы») — это патология сетчатки глаза и одна из самых частых причин слепоты у людей старше 55 лет. Другое ее название — «возрастная макулодистрофия». Согласно исследованию, проведенному в США в 2010 году, в мире зарегистрировано 9,1 млн случаев данного заболевания. Ожидается, что к 2050 году это число вырастет до 17,8 млн. О причинах, симптомах и лечении возрастной макулодистрофии нам рассказал специалист по офтальмологии медицинского центра «Анадолу» оп. д-р Юсуф Авни Йылмаз.
К факторам риска дегенерации сетчатки и желтого пятна относятся:
Кроме того, важную роль в развитии патологии ученые отводят генетической предрасположенности. Самый простой способ выяснить ее наличие — узнать, нет ли среди родственников тех, кто уже страдает возрастной макулярной дистрофией.
Проведенный ряд исследований показывает, что данное заболевание может быть связано и с определенными генетическими мутациями, которые передаются по наследству. Так, более 74% пациентов с возрастной дегенерацией желтого пятна имеют несколько конкретных вариантов характерных генетических изменений.
Выделяют два типа: сухой и влажный. При этом более 90% случаев данного заболевания развивается как раз по первому варианту. Прогрессирует данный вид макулодистрофии достаточно медленно. По мере старения человека ткани глаза, составляющие желтое пятно, постепенно истончаются, а кроме того, в них откладываются пигменты и продукты клеточного распада (поэтому болезнь иногда называют пигментной дегенерацией сетчатки).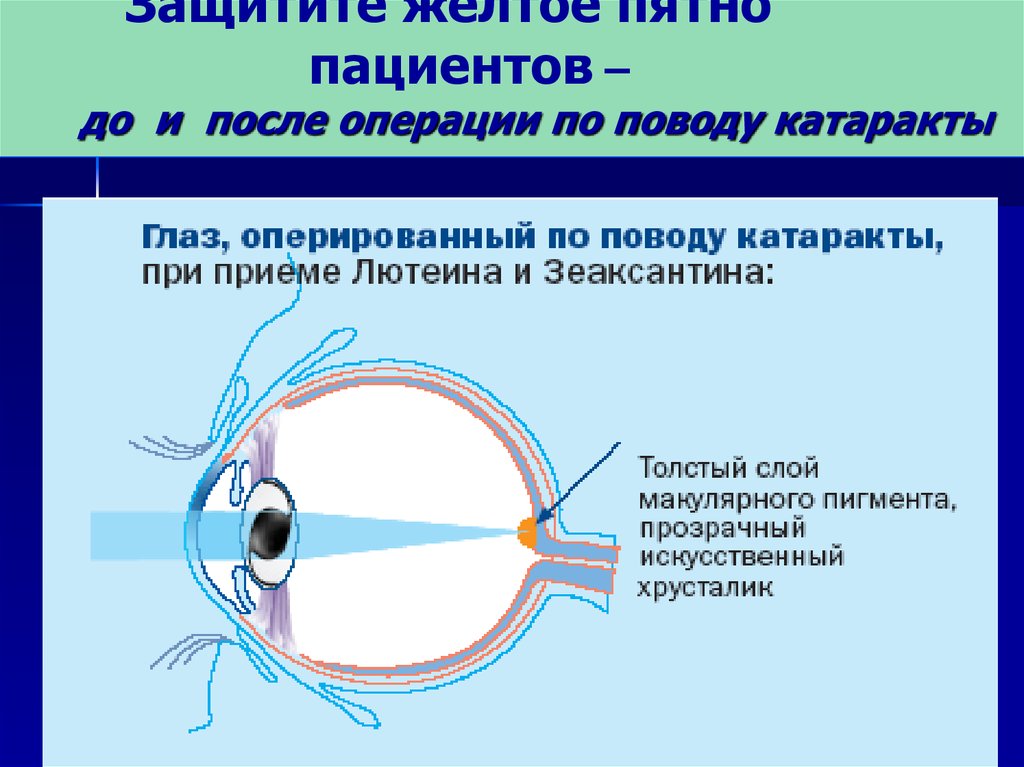
Без адекватного лечения сухая макулодистрофия примерно в 10% случаев может переходить в более серьезную и опасную форму, которой является влажный тип дегенерации желтого пятна. В этом случае под сетчаткой глаза начинают активно разрастаться новые кровеносные сосуды. Их стенка обладает повышенной проницаемостью, через них жидкость из крови просачивается под сетчатку и вызывает ее отслойку. В таких местах образуются отложения соединительной ткани, а светочувствительные клетки гибнут, что создает слепые пятна в центральном поле зрения.
Влажная макулодистрофия прогрессирует существенно быстрее, чем сухая, и практически всегда появляется у тех, кто уже имел сухой тип заболевания ранее. Поэтому многие исследователи рассматривают оба варианта не как разные типы болезни, а как раннюю и позднюю стадию старческой дегенерации желтого пятна.
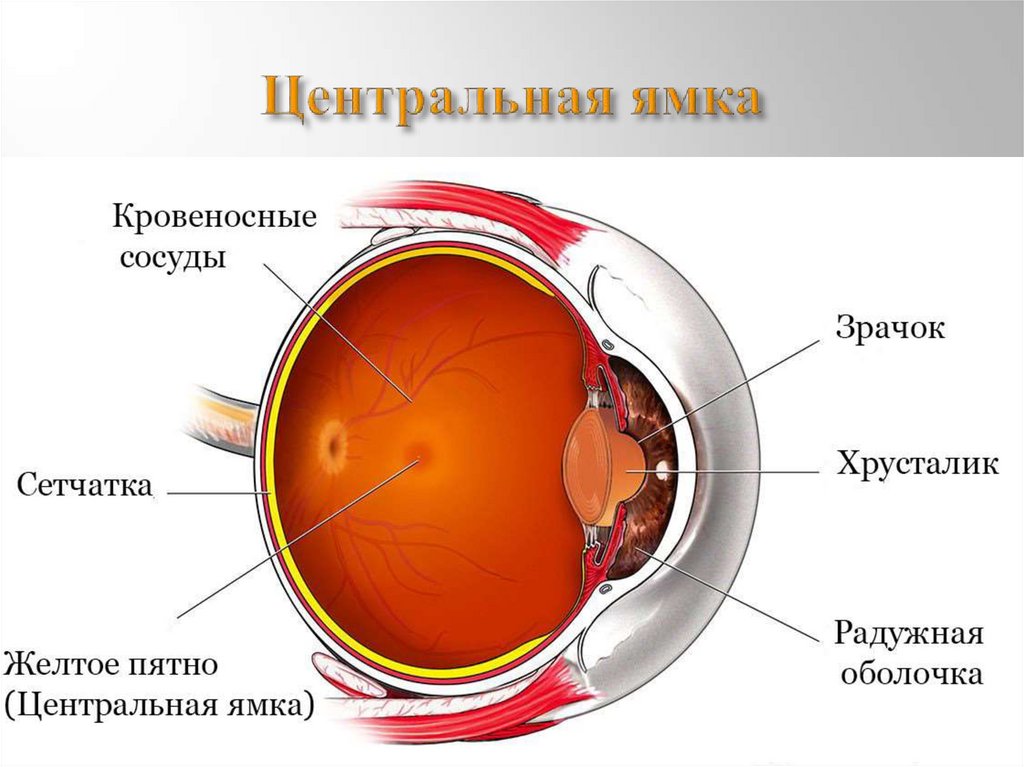
Желтое пятно нашей сетчатки имеет наибольшую плотность светочувствительных клеток, а потому отвечает за центральное зрение. От здоровья данной области во многом зависит наша способность читать, распознавать образы, управлять автомобилем, смотреть телевизор, пользоваться компьютером и выполнять другие задачи, требующие четкого видения мелких деталей. При возрастной дегенерации желтого пятна центральное зрение у человека начинает постепенно ухудшаться. При взгляде на ближние или дальние объекты пациент перестает различать их детали. Однако периферическое (боковое) зрение может оставаться полноценным. И в таких ситуациях человек, глядя, например, на часы на запястье, испытывает затруднения с тем, чтобы определить, где находятся часовая и минутная стрелки, а вот цифры вокруг циферблата видит достаточно отчетливо.
От здоровья данной области во многом зависит наша способность читать, распознавать образы, управлять автомобилем, смотреть телевизор, пользоваться компьютером и выполнять другие задачи, требующие четкого видения мелких деталей. При возрастной дегенерации желтого пятна центральное зрение у человека начинает постепенно ухудшаться. При взгляде на ближние или дальние объекты пациент перестает различать их детали. Однако периферическое (боковое) зрение может оставаться полноценным. И в таких ситуациях человек, глядя, например, на часы на запястье, испытывает затруднения с тем, чтобы определить, где находятся часовая и минутная стрелки, а вот цифры вокруг циферблата видит достаточно отчетливо.
Для большинства случаев макулярной дистрофии характерно достаточно медленное развитие симптоматики, а ухудшение зрения начинается преимущественно с нарушений видимых границ предметов и потери четкости, а не с появления слепых пятен. Однако в редких случаях потеря зрения может быть и внезапной. Признаки такой быстротекущей дегенерации желтого пятна включают появление темных участков в центральном поле зрения, а также резкие искажения в нем.
Обычно диагноз ставят при помощи теста «сетка Амслера», получившего название по фамилии его изобретателя — швейцарского офтальмолога Марка Амслера. Пациенту демонстрируют карточку, которая расчерчена тонкими линиями на множество правильных квадратов. Если человек видит, что линии на этой карточке изогнуты, — это может свидетельствовать о начавшейся дегенерации желтого пятна. Такой тест обладает довольно высокой чувствительностью и может быть использован для диагностики макулярной дистрофии на ранних стадиях развития. Помимо «сетки Амслера», в выявлении этой патологии помогают визуальные осмотры глазного дна, а также ангиографические исследования сосудов глаза.
К сожалению, на данный момент высокоэффективных способов лечения макулярной дистрофии медицина не имеет. Однако мы используем ряд воздействий на зрительный аппарат, они позволяют существенно замедлить прогрессирование заболевания.
Многое зависит от того, каким именно типом дегенерации желтого пятна страдает больной. При сухой макулодистрофии ему назначают специальную диету и комплекс витаминной поддержки, чтобы замедлить развитие патологии. При влажном типе болезни, прежде всего, необходимо остановить аномальное разрастание кровеносных сосудов под сетчаткой. Этого можно достичь несколькими способами, например, внутриглазной лучевой (фотодинамической) терапией или внутриглазным инъекционным введением фармакологических препаратов. Хорошими способами снизить риск появления заболевания является правильное полноценное питание и использование солнцезащитных очков, которые предотвращают избыточное попадание в глаза ультрафиолетового излучения.
PingueculaBroberg Eye Care2022-04-07T09:22:59-05:00
Эффективное лечение раздражения, вызванного пингвекулой которые могут развиваться на глазах. В большинстве случаев пингвекула вызывает лишь незначительный дискомфорт, который можно успешно лечить глазными каплями. Свяжитесь с нами сегодня, чтобы узнать больше.
Свяжитесь с нами сегодня, чтобы узнать больше.
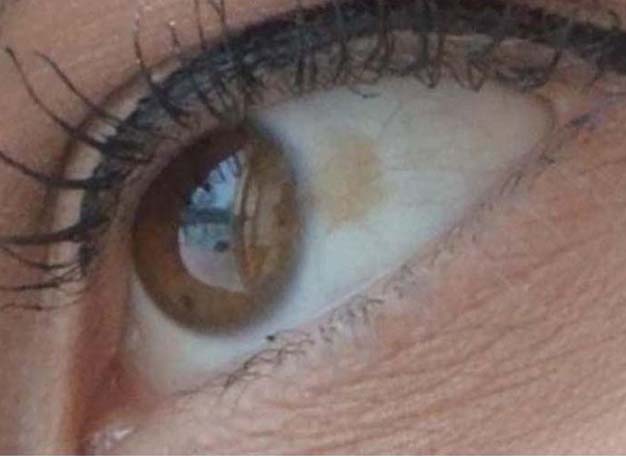
Пингвекула – это довольно распространенное доброкачественное новообразование, которое образуется на конъюнктиве или в белой ткани вблизи роговицы. Это желтоватое пятно или бугорок, обычно образующееся на внутренней стороне глаза, возле носа. Пингвекула вызвана изменениями в ткани конъюнктивы. Эти изменения были связаны с раздражением, вызванным воздействием солнца, пылью и ветром, и чаще встречаются с возрастом. Эти бугорки или наросты могут содержать комбинацию белков, жиров или кальция или их комбинацию.
В отличие от птеригиума, пингвекула проявляется в виде небольшого желтоватого бугорка или нароста, а не паутинообразного слоя ткани и вен. Симптомы могут варьироваться от легких до тяжелых и могут включать:
Проведение значительной части времени на открытом воздухе, будь то работа или хобби, может увеличить риск развития пингвекулы.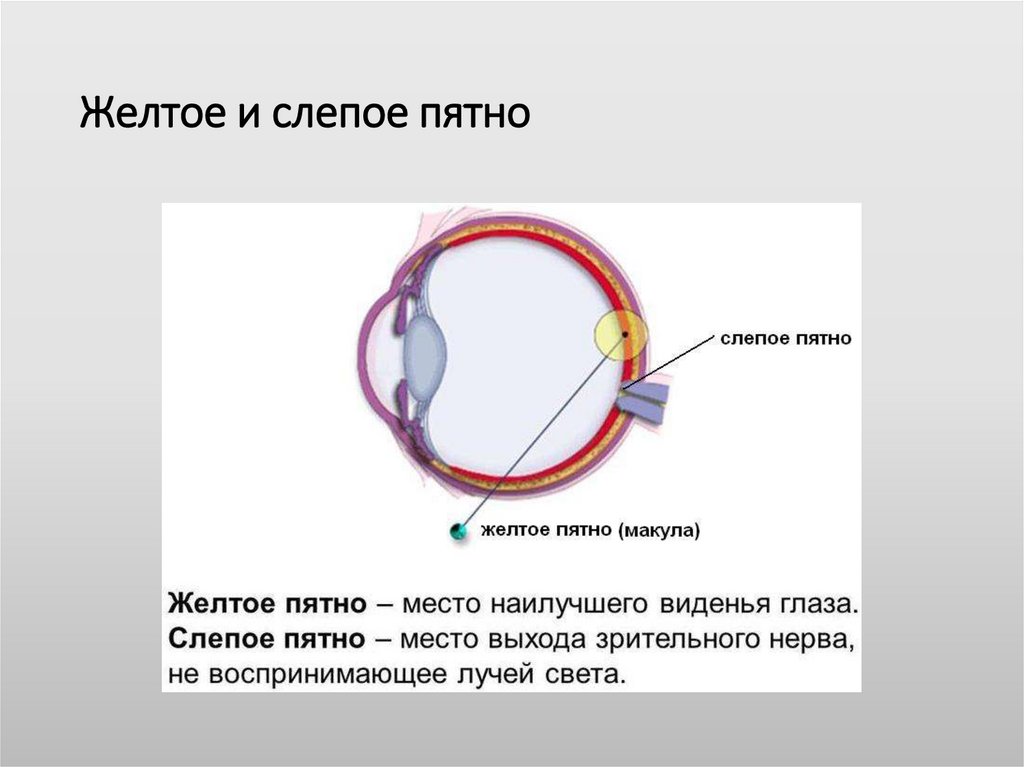 Чтобы свести к минимуму риск, Broberg Eye Center рекомендует носить солнцезащитные очки, обеспечивающие защиту как от ультрафиолета A (UVA), так и от ультрафиолета B (UVB). Солнцезащитные очки также обеспечивают некоторую защиту от других элементов, таких как ветер и песок, грязь и другие частицы, которые могут попасть в глаза и нанести ущерб. Если вы работаете в слишком сухой или пыльной среде, вам может помочь ношение защитных очков. Регулярное использование искусственных слез может помочь увлажнить глаза и уменьшить раздражение.
Чтобы свести к минимуму риск, Broberg Eye Center рекомендует носить солнцезащитные очки, обеспечивающие защиту как от ультрафиолета A (UVA), так и от ультрафиолета B (UVB). Солнцезащитные очки также обеспечивают некоторую защиту от других элементов, таких как ветер и песок, грязь и другие частицы, которые могут попасть в глаза и нанести ущерб. Если вы работаете в слишком сухой или пыльной среде, вам может помочь ношение защитных очков. Регулярное использование искусственных слез может помочь увлажнить глаза и уменьшить раздражение.
Наши врачи обычно могут диагностировать пингвекулу только с помощью осмотра глаз. Мы можем использовать щелевую лампу, которая позволяет нам тщательно исследовать все области вашего глаза. Этот инструмент дает нам возможность выявлять аномалии и определять серьезность роста. Чем ближе пингвекула к вашей роговице, тем больше вероятность того, что рост повлияет на ваше зрение.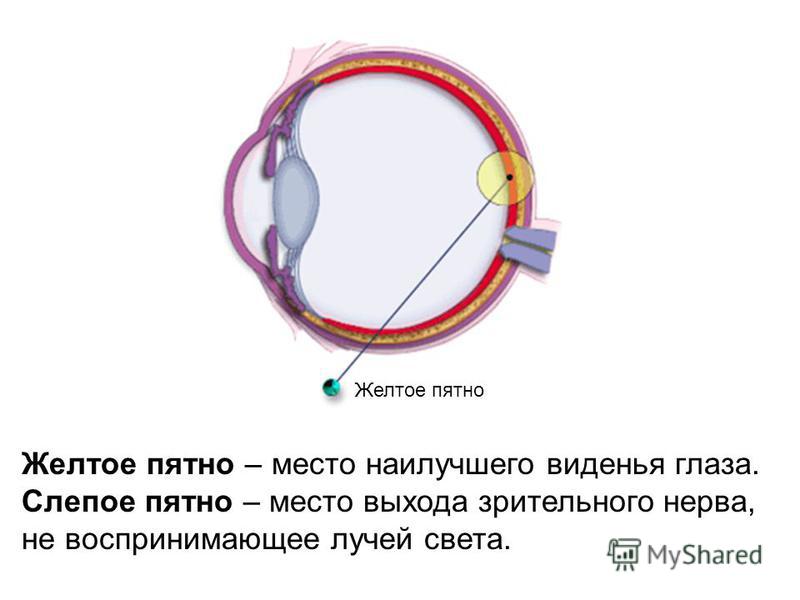
Лечение Pinguecula может включать глазные капли в незначительных случаях или хирургическое удаление при более серьезных состояниях, которые могут повлиять на зрение. Наши врачи при необходимости назначают глазные капли и мази медицинского назначения и используют самые безопасные и современные хирургические методы, когда требуется хирургическое вмешательство. Если вы заметили небольшую шишку в области белого глаза, возможно, у вас пингвекула, требующая лечения. Наши врачи могут диагностировать пингвекулу с помощью простого осмотра глаз в нашем офисе в Остине, штат Техас.
Варианты безоперационного лечения
Изменения ткани конъюнктивы глаза могут привести к образованию пингвекулы. С возрастом ткань нашей конъюнктивы меняется, что делает нас более восприимчивыми к новообразованиям, таким как пингвекула. Факторы окружающей среды, такие как пыль, ветер или воздействие солнца, также могут способствовать этим изменениям.
Pinguecula обычно желтого цвета и формируются на белой части глаза, ближайшей к носу. Наиболее распространенным симптомом является ощущение ресницы или другого мусора в вашем глазу. Ваш глаз может также чувствовать себя сухим или зудящим и казаться красным или воспаленным.
Подавляющее большинство случаев пингвекулы протекает легко и требует нехирургического лечения, например глазных капель. После того, как наши врачи проведут полное обследование глаза, они могут назначить глазные капли или мази для местного применения.
Хирургическое лечение пингвекулы
Реже рекомендуется операция по удалению пингвекулы. Мы можем рекомендовать хирургическое лечение, когда новообразование:
Мы можем помочь вам решить, подходит ли вам лазерная коррекционная хирургия. Свяжитесь с нами сегодня, чтобы назначить консультацию.
Свяжитесь с нами сегодня, чтобы назначить консультацию.
Пингвекула — это желтая шишка на белой части глаза (склере). Это обычный доброкачественный нарост из жира, белка или кальция. На конъюнктиве вырастает пингвекула, прозрачная оболочка которой покрывает белую часть глаза.
Пингвекула обычно образуется на стороне глаза, ближайшей к носу. Он также может появиться на внешней стороне глаза.
Пингвекулы очень распространены. Около 10 процентов людей в какой-то момент испытывают пингвекулу или родственное заболевание. Люди с хроническими заболеваниями, такими как заболевания почек, имеют более высокий риск их развития.
Pingueculae не проходят сами по себе и в большинстве случаев не требуют лечения. Однако они могут воспаляться (пингвекулит), во время которого они могут казаться красными и опухшими.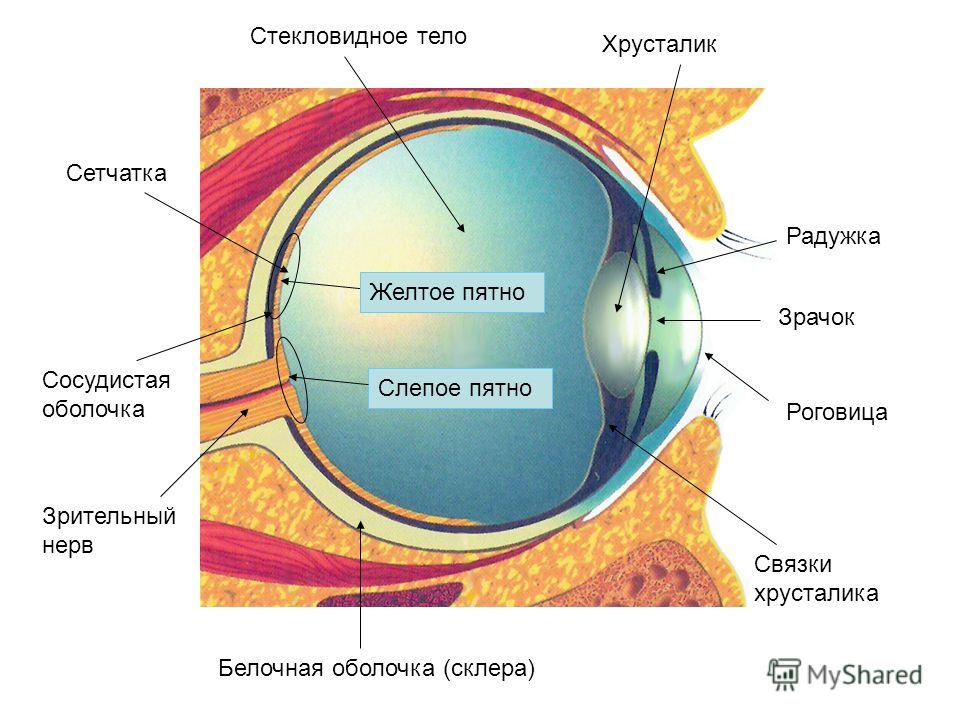
Ваш окулист может назначить противовоспалительные капли для уменьшения симптомов. В большинстве случаев пингвекулит проходит в течение нескольких дней. Лечение уменьшает воспаление, но не устраняет пингвекулу.
Врач-офтальмолог может диагностировать пингвекулу с помощью комплексного обследования глаз.
Они посмотрят вам в глаз и определят, нет ли там инородных тел, вызывающих раздражение. Они также могут увидеть приподнятую шишку на конъюнктиве, когда у кого-то есть пингвекула.
Ваш врач может назначить биопсию конъюнктивы. Это помогает им исключить другие состояния или определить основную причину пингвекулы.
Пингвекула может не нуждаться в лечении, если она не вызывает дискомфорта. Однако оно не исчезнет само по себе. Различные методы лечения могут облегчить симптомы пингвекулы, в том числе:
Многие безрецептурные глазные капли и мази могут облегчить сухость, зуд и жжение, вызываемые пингвекулой.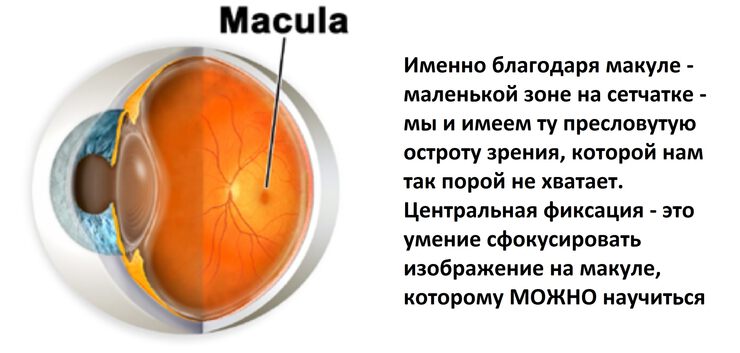 Сообщите своему глазному врачу о любых безрецептурных глазных каплях или мазях, которые вы используете.
Сообщите своему глазному врачу о любых безрецептурных глазных каплях или мазях, которые вы используете.
Ваш врач может назначить глазную мазь или капли, если безрецептурные препараты не помогают. Стероидные глазные капли могут уменьшить отек и покраснение. Они также могут облегчить ощущение того, что что-то попало в глаз.
Другой вариант — носить склеральные контактные линзы. Они покрывают как роговицу, так и большую часть склеры. Они помогают предотвратить рост пингвекулы и уменьшить раздражение от трения контактной линзы о пингвекулу.
Однако неправильно подобранные склеральные контакты также могут способствовать воспалению и раздражению пингвекулы.
Хирургическое вмешательство при пингвекуле требуется редко. Однако это можно рассмотреть, если пингвекула вызывает хроническое раздражение глаз или проблемы со зрением. Пингвекулит, воспаление из-за пингвекулы, также может указывать на необходимость хирургического вмешательства.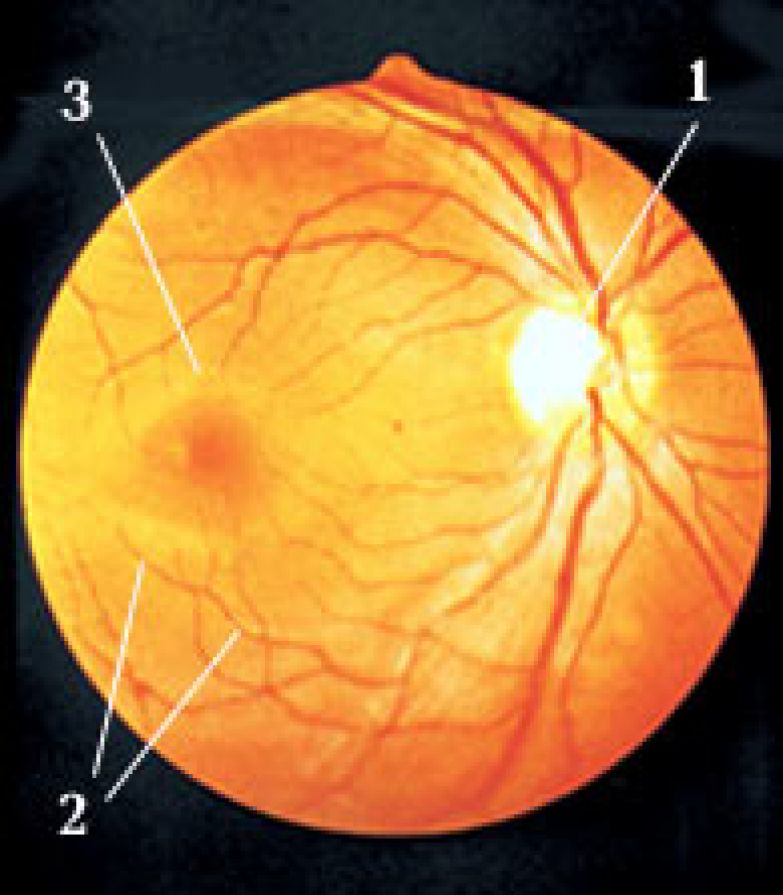
Некоторые люди выбирают хирургическое удаление, если их беспокоит внешний вид пингвекулы.
Причины для удаления пингвекулы включают:
Точная причина возникновения пингвекулы до конца не изучена. Однако исследования показывают, что некоторые факторы окружающей среды могут повысить вероятность его развития:
Одной из наиболее распространенных причин пингвекулы является длительное воздействие солнечных УФ-лучей. Хроническое раздражение от воздействия пыли и ветра также является причиной пингвекулы.
Pinguecula иногда называют «глаз серфера». Это потому, что это довольно распространено среди людей, которые проводят много времени в воде, на солнце и на ветру, как в случае с серферами. Кроме того, свежий снег обладает отражающими свойствами и может подвергать глаза воздействию до 80 процентов солнечных УФ-лучей.
Кроме того, свежий снег обладает отражающими свойствами и может подвергать глаза воздействию до 80 процентов солнечных УФ-лучей.
Pinguecula чаще встречается у людей, живущих в тропической среде. Однако частое воздействие раздражителей глаз может вызвать образование пингвекулы в любом климате.
Признаки и симптомы пингвекулы включают:
Pinguecula редко вызывает боль. В одном глазу может быть более одного новообразования.
Вы можете защитить свои глаза от развития пингвекулы с помощью:
Пингвекула и птеригиум имеют сходные состояния. Оба связаны с воздействием солнца и развиваются на конъюнктиве.
Оба связаны с воздействием солнца и развиваются на конъюнктиве.
Различия между пингвекулой и птеригиумом включают:
Многие люди находят облегчение от симптомов птеригиума при нехирургическом лечении у окулиста. Может потребоваться операция по удалению птеригиума, но впоследствии рост может вернуться.
В этой статье
Лорен получила степень бакалавра в области биопсихологии в Колледже Нью-Джерси и незаконченную курсовую работу по общественному здравоохранению в Принстонском университете. Она опытный медицинский писатель, увлеченный созданием информативного, ясного и увлекательного контента.