2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
В большинстве случаев острый синусит не требует лечения, так как он вызван вирусной инфекцией (насморк). Как правило, для скорейшего выздоровления и сглаживания симптомов достаточно самолечения.
Лечение для ослабления симптомов
Врач может порекомендовать лечение, ослабляющее симптомы синусита. Например, такие препараты, как:
Антибиотики
Противогрибковые препараты
В редких случаях причиной острого синусита является грибковая инфекция. Тогда необходимо применять внутривенные препараты, такие как амфотерицин Б или вориконазол. Доза препарата, а также то, как долго нужно его принимать, зависит от серьёзности инфекции и от того, как быстро ослабляются симптомы болезни.
Иммунотерапия
Если синусит сопровождается аллергией, врач может назначить аллерген-специфическую иммунотерапию, которая снизит реакцию организма на аллергены и поможет улучшить состояние.
Рекомендации для осуществления домашнего лечения
Следующие рекомендации помогут вам ослабить симптомы синусита:
Профилактика острого синусита
Чтобы уменьшить риск заболевания острым синуситом:
Более подробную информацию о лечении и профилактике острого синусита вы можете получить у отоларингологов клиники "Здоровье 365" г. Екатеринбурга.
Вопрос обзора
Мы провели обзор доказательств пользы и вреда системных (получаемых внутрь, через рот) или местных (доставляемых через нос) антибиотиков у людей с хроническим риносинуситом.
Актуальность
Хронический риносинусит – это распространенное состояние, которое проявляется воспалением носа и околоносовых пазух (группы заполненных воздухом пространств позади носа, глаз и щек). У пациентов встречаются по меньшей мере два или более следующих симптомов в течение 12 недель и более: заложенность носа, выделения из носа или насморк, боль или чувство давления в области лица и/или снижение обоняния (гипосмия). У некоторых людей также бывают полипы носа, представляющие собой похожие на виноград набухания слизистой оболочки внутри носовых ходов и носовых пазух.
Характеристика исследований
Мы включили 5 рандомизированных контролируемых испытаний (РКИ) с 293 участниками. Исследования были небольшими (от 43 до 79 участников). В четырех исследованиях участвовали взрослые, в пятом – дети. В трех исследованиях приняли участие люди с хроническим риносинуситом без полипов носа, в одном исследовании – были люди как с полипами, так и без, и в последнем исследовании – участвовали только люди с полипами. Во всех исследованиях применяли разные пероральные антибиотики; ни в одном из исследований не рассматривали использование местных антибиотиков. Пациенты получали антибиотики в качестве как противомикробных, так и противовоспалительных средств в течение различных промежутков времени, хотя во всех случаях у нас была возможность оценить исходы после трех месяцев. Антибиотики сравнивали с плацебо, с интраназальными (применяемыми через нос) стероидами или пероральными стероидами. В одном исследовании антибиотики применяли в качестве дополнительного лечения, совместно с орошением носа солевыми растворами, и большинство людей в этом исследовании также получали интраназальные стероиды.
Основные результаты и качество доказательств
При сравнении с плацебо (в трех исследованиях) были доказательства умеренного качества (в одном исследовании) в отношении улучшения качества жизни, связанного со здоровьем при применении пероральных антибиотиков у людей с хроническим риносинуситом (без полипов) в конце лечения (три месяца). Однако, остается неясным, сохраняется ли улучшение качества жизни в последующем (после трех месяцев). При применении антибиотиков возможно развитие расстройств пищеварения и аллергических реакций (сыпь или раздражение кожи), однако это было не выяснено и качество доказательств оказалось очень низким.
В одном исследовании применяли антибиотики совместно с орошением носа солевыми растворами и интраназальными стероидами (в сравнении с плацебо и аналогичным лечением). Не ясно, были ли значимые различия в качестве жизни, связанным со здоровьем (специфичным по отношению к заболеванию) после лечения (три месяца) или через три месяца после завершения лечения (доказательства низкого качества). Возможно, что в группе людей, получавших антибиотики, больше людей почувствовали улучшение в конце лечения, однако в обеих группах были люди, у которых было ухудшение симптомов заболевания (доказательства очень низкого качества). Нет определенности в том, были ли различия в желудочно-кишечных расстройствах между группами.
В одном исследовании, при сравнении с интраназальными стероидами у людей с хроническим риносинуситом (без полипов) было неопределенным, были ли различия в тяжести заболевания (при оценке по шкале, учитывающей четыре разных симптома) между группами, в которых получали антибиотики и интраназальные стероиды (доказательства низкого качества). Информация о неблагоприятных событиях не была представлена.
В одном исследовании, в котором сравнивали применение антибиотиков с пероральными стероидами (у пациентов с хроническим риносинуситом и полипами), не были представлены какие-либо результаты по эффективности, которые мы могли бы использовать. Было неопределенным, были ли какие-либо различия в желудочно-кишечных расстройствах или раздражении кожи в группе, получавшей антибиотики (доказательства очень низкого качества).
Ни в одном из исследований не сообщали о каких-либо серьезных неблагоприятных эффектах.
Выводы
Мы нашли очень мало доказательств, что пероральные антибиотики эффективны у пациентов с хроническим риносинуситом. Мы обнаружили доказательства умеренного качества в отношении небольшого улучшения качества жизни (специфичного по отношению к заболеванию) у взрослых с хроническим риносинуситом без полипов, получавших антибиотики из группы макролидов в течение трех месяцев. Степень улучшения была небольшой (0,5 баллов по 5-балльной шкале) и отмечалась только в конце трехмесячного курса лечения; три месяца позднее различий не было обнаружено.
Несмотря на общие представления, что антибиотики могут быть связаны с развитием неблагоприятных эффектов, включая желудочно-кишечные расстройства, результаты этого обзора были очень неопределенными, так как исследования были небольшими и в них сообщали об очень малом числе событий.
Необходимо больше исследований в этой области, в особенности оценивающих долгосрочные исходы и неблагоприятные эффекты.
Примерно у 7-8% детей, острые респираторные вирусные инфекции (ОРВИ) осложняются острым бактериальным синуситом – то есть, инфекцией придаточных пазух носа. Несмотря на широкую распространенность этих осложнений у маленьких детей, на них не так и часто обращают внимание ни родители, ни врачи, поскольку клинические проявления часто неспецифичны, и из-за неправильного представления о том, что бактериальный синусит редко встречается в этой возрастной группе.
Синусит – это воспаление слизистой оболочки одной или нескольких придаточных пазух носа. Если воспаляется слизистая верхнечелюстной (Гайморовой) пазухи, то заболевание называют гайморитом, если инфекция возникает в лобной пазухе – фронтитом. Воспаление клиновидной пазухи называют сфеноидитом, а решетчатого лабиринта – этмоидитом. Врехнечелюстная пазуха развивается уже к возрасту 2-х лет, решетчатая и клиновидная – к 7-ми годам, а лобная – только к 15-летнему возрасту. Поэтому гайморит является наиболее актуальной проблемой для малышей.
По продолжительности заболевание может быть острым (при течении менее 30 дней), подострым (30–90 дней) и хроническим (> 90 дней). Острый гайморит может быть вызван вирусной, бактериальной или грибковой инфекцией, экологическими раздражителями (табачный и печной дым) и аллергией. Чаще всего острый бактериальный синусит возникает в результате вторичной бактериальной инфекции носовых пазух. Без адекватного лечения синусит может перейти в подострую или хроническую форму или привести к серьезным или опасным для жизни осложнениям.
Чаще всего к развитию синусита приводит плохой дренаж секрета пазух из-за нарушения функции цилиарного аппарата («ресничек» слизистой оболочки), закупорки устья пазухи, увеличения перепроизводства или вязкости отделяемого. В этом отношении ОРВИ является наиболее важной причиной развития синуситов, так как при них нарушается функция мерцательного эпителия носовой полости, и он в меньшей степени способен выводить секреты и слизь из придаточных пазух носа и носовой полости. Это приводит к созданию благоприятной среды для роста бактерий в придаточных пазухах носа. Поскольку устье гайморовой (верхнечелюстной) пазухи расположено в самой верхней части пазухи и, с учетом небольшого размера устья верхнечелюстной пазухи, удаление секрета из пазухи затруднено, верхнечелюстная пазуха воспаляется наиболее часто.
К другим причинам отека слизистой оболочки и обструкции устьев пазух приводят аллергический ринит, муковисцидоз, иммунодефицит, травмы лица, ныряние, плавание и чрезмерное употребление противоотечных средств для носа. Механические препятствия, возникающие в результате гипертрофии аденоидов, полипов, инородных тел, искривления носовой перегородки, атрезии хоан, также приводят к обструкции устьев пазух. Кроме того, отрицательное давление в пазухе, создаваемое закупоркой, может втягивать дыхательные выделения и бактерии в непроходимую пазуху.
Синусит можно заподозрить при сохранении стойких симптомов ОРВИ (кашель, заложенность носа и выделения) в течение 10 дней без значительного улучшения. Хотя у детей с неосложненным ОРВИ симптомы могут сохраняться к 10-му дню болезни, их динамика практически всегда положительна. Кашель должен присутствовать в дневное время, хотя часто он усиливается ночью. Это может быть результатом раздражения задней стенки глотки оттоком отделямого в положении лежа. Кашель, возникающий исключительно ночью, больше указывает на сопутствующее заболевание дыхательных путей. Кашель со временем становится более выраженным. Заложенность носа при синусите более выражена, чем выделения. Выделения из носа обычно передние (текут из ноздрей), но могут быть и задними (текут по задней стенке глотки). Выделения могут быть жидкими или густыми, прозрачными, серозными, слизисто-гнойными или гнойными (серыми, желтыми, зелеными или вариантами их сочетаний).
Течение заболевания может быть тяжелым, с лихорадкой выше >39°C и обильными гнойными выделениями из носа. В другом варианте течения лихорадка, если она присутствует, обычно субфебрильная, возникает на ранней стадии болезни и проходит в течение первых 2 дней. Заболевание может сопровождаться болью в лицевой области и периорбитальным (вокруг глаз) отеком. Ребенок при этом обычно выглядит характерно больным. Третьим вариантом является повторное ухудшение состояния после нескольких дней улучшения.
Неспецифические симптомы у детей младшего возраста включают раздражительность, плохой аппетит, кашель, заложенность носа, неприятный запах изо рта и миалгию. У детей старше возникает головная боль и чувство давления или боли в лицевой части. Лицевое давление или боль часто сосредоточены над щекой при гайморите верхнечелюстной кости, в теменной и височной областях при заднем этмоидальном синусите, в области внутренних углов глаз при переднем решетчатом синусите, над бровями при лобном синусите и в затылочной области при клиновидном синусите. Боль в лице может усиливаться, когда ребенок наклоняет голову вперед, и может иррадиировать (распространяться) на зубы.
Диагностическая ценность простой визуализации, УЗИ, компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) при синуситах у детей сомнительна. Эти исследования могут быть полезны только в том случае признаков развития осложнений синуситов. Рентгенологические находки включают полное помутнение пазухи, уровень жидкости и воздуха и утолщение слизистой оболочки (более 4 мм) пораженных пазух. КТ и МРТ обеспечивают лучшую визуализацию полости пазухи и ее содержимого, чем обычные рентгенограммы. Кроме того, компьютерная томография и МРТ с контрастированием позволяют лучше оценить осложнения, связанные с внутричерепными пространствами и глазницей. Диагноз острого синусита ставится в основном по клиническим критериям, включая стойкие клинические признаки ОРВИ более 10 дней без значительного улучшения, высокую температуру и гнойные выделения из носа, длящимися не менее трех дней подряд, и двухфазные или ухудшающиеся симптомы (двойное недомогание). Лабораторные и рентгенологические исследования обычно не требуются.
Отсутствие лечения или неполное лечение синусита может привести к развитию подострой и хронической его формы. При правильном лечении острого синусита осложнения возникают редко. Частота осложнений выше у детей с более низким социально-экономическим статусом и ограниченным доступом к квалифицированной медицинской помощи. По оценкам, осложнения возникают примерно у 5% госпитализированных детей с синуситом. Лобные и решетчатые пазухи являются наиболее частыми пазухами, из-за которых возникают осложнения. Орбитальные (глазничные) осложнения являются наиболее частыми и включают пресептальный или периорбитальный целлюлит, орбитальный целлюлит / абсцесс, орбитальный поднадкостничный абсцесс, потерю зрения, неврит зрительного нерва и синдром Брауна. Внутричерепные осложнения включают менингит, энцефалит, эпидуральный абсцесс, субдуральный абсцесс / эмпиему, церебральный абсцесс, субгалеальный абсцесс, септический сагиттальный тромбоз или тромбоз кавернозного синуса, эпидуральную гематому, паралич глазодвигательного нерва и невралгию тройничного нерва. Местные осложнения могут включать мукоцеле, тромбофлебит, предчелюстной абсцесс, остеомиелит. Системные осложнения могут включать сепсис, инсульт и пневмонию.
Лечение направлено на ускорение клинического улучшения и выздоровления, уменьшение тяжести и продолжительности симптомов, искоренение патогенных микроорганизмов и предотвращение гнойных осложнений, а также хронических или рецидивирующих синуситов у детей. При этом спонтанное (самопроизвольное) излечение происходит примерно у 40–45% детей.
Основным методом лечения неосложененного бактериального синусита является антибиотикотерапия, а препаратом первой линии является амоксициллин-клавуланат (Амоксиклав) в стандартной дозе 45 мг / кг / в стуки. Рекомендуется незамедлительно начинать антимикробную терапию для детей с тяжелым началом заболевания (высокая температура с гнойными выделениями из носа) или с ухудшающимся течением. При легкой форме врачи могут либо немедленно начать лечить ребенка антибиотиками, либо наблюдать за болезнью в течение 3 дней. В последнем случае антибиотики следует начинать, если состояние ребенка не улучшается клинически после 3 дней наблюдения или если состояние ребенка ухудшается.
Другими эффективными противомикробными препаратами являются амоксициллин, цефподоксим, цефдинир, левофлоксацин, цефтриаксон, цефподоксим, цефуроксим, ампициллин-сульбактам и цефтриаксон. Антибиотик следует выбирать на основе эффективности, тяжести заболевания, наличия факторов риска, вероятных возбудителей и паттернов их устойчивости, удобства дозы, безопасности и стоимости. Антибиотик следует назначать в адекватной дозировке и в течение достаточного периода времени. В настоящее время принято считать, что лечение антибиотиками следует продолжать до тех пор, пока у пациента не исчезнут симптомы, а затем еще в течение 7 дней, что может потребовать курса антибиотиков продолжительностью 10–21 день. При правильном подборе антибиотика клиническое улучшение ожидается в течение 72 часов.
Детям, страдающим рвотой и непереносимостью пероральных препаратов, можно назначать цефтриаксон 50 мг / кг / сутки (максимум 1 г / день) внутривенно или внутримышечно один раз в день. После исчезновения рвоты следует перейти на пероральный прием антибиотика. Детям, у которых наблюдается анафилактическая реакция гиперчувствительности на пенициллин, следует назначать левофлоксацин 10–20 мг / кг / сутки внутрь либо однократно, либо в двух дозах.
Не рекомендуется использование противоотечных средств местного или перорального применения. Продолжительное использование местных противоотечных средств может привести к медикаментозному риниту. Антигистаминные препараты могут сушить слизистую и сгущать выделения из носа. Другие их нежелательные явления включают седативный эффект, сухость во рту, помутнение зрения, запор и задержку мочи. Антигистаминные препараты не имеют доказанной ценности при лечении синуситов, и поэтому не рекомендуются. Интраназальные стероиды могут использоваться в качестве дополнительной терапии для уменьшения воспаления слизистой оболочки, которое вызывает закупорку устья пазухи, тем самым облегчая дренаж пазух. Может использоваться спрей для носа с солевым раствором, капли для носа с солевым раствором и / или промывание носа солевым раствором для предотвращения образования корки в полости носа и, таким образом, облегчения дренажа пазух.
Прогноз заболевания позитивный. Само по себе заболевание не вызывает значительной смертности. Рецидивы редко встречается у здоровых детей. Однако дети с иммунодефицитом, муковисцидозом, полипами носа и синдромом неподвижных ресничек склонны к рецидиву синуситов.
Лучшей профилактикой заболевания является своевременное обращение к врачу при развитии ОРВИ у ребенка.
Лечим насморк без заблуждений
Острый ринит (он же насморк), пожалуй, самая распространенная болезнь на планете. Каждому знакомы симптомы этой, на первый взгляд, пустяковой хвори: заложенность носа, чихание, головная боль, а также постоянный поиск носового платка в кармане. При этом тактика лечения насморка колеблется от принципа "само пройдет" до назначения целой батареи капель, микстур и таблеток, без которых вполне можно было бы обойтись.
И такой разброс понятен: если серьезную болезнь можно доверить лишь специалисту, то рецептом по лечению насморка с вами поделится кто угодно - от доктора физ.-мат. наук до старушки в аптеке. Вот мы и попробуем с позиций врача-оториноларинголога разобрать самые распространенные заблуждения, касающиеся проблемы насморка.
Заблуждение первое: если насморк лечить, то он пройдет за неделю, а если не лечить - за 7 дней
Это утверждение не было бы столь популярным, если бы не имело под собой никаких основании. Действительно, большинство острых ринитов, которые служат проявлением острой респираторной вирусной инфекции (ОРВИ) разрешаются самостоятельно. Однако насморк все-таки нуждается в лечении - хотя бы для того, чтобы улучшить самочувствие пациента. Но главное, затем чтобы предотвратить, развитие вторичной бактериальной инфекции - бактериального синусита (воспаления придаточных пазух носа), острого среднего отита (воспаления полости среднего уха) и других серьезных заболеваний, которые могут осложняться опасными для жизни состояниями - менингитом, абсцессом мозга и т.д. Поэтому стратегической целью лечения банального насморка является устранение условий, подходящих для бурного размножения патогенных бактерий, - отека и нарушения вентиляции околоносовых пазух, а также дисфункции слуховой (евстахиевой) трубы.
Заблуждение второе: промывание носа вредно и приводит к отитам
Это утверждение правдиво лишь наполовину. Назальный душ во всем мире признан первоочередным лечебным методом при остром рините. Именно механическое очищение слизистой оболочки носа предотвращает ее заселение бактериями и дает возможность контактировать с ней другим лекарственным средствам, применяемым местно. Вред может нанести раздражение слизистой оболочки носа раствором, который сильно отличается от нее по осмотическому давлению, поэтому рекомендуется использовать изотонические солевые растворы (в том числе морской воды), в изобилии представленные в аптеках. Риск возникновения острого среднего отита при промывании носа действительно существует, но его сводит к минимуму применение спреев с мелкодисперсным распылением (a не с направленной струей, которая может попасть в устье евстахиевой трубы). Кроме того, раствор не следует распылять по направлению к устью слуховой трубы (то есть не надо отклоняться вбок от средней линии).
Заблуждение третье: сосудосуживающие капли опасны
Небезосновательное утверждение, но разумное использование капель и спреев, уменьшающих отек слизистой оболочки носа, является основным и даже безальтернативным способом устранить заложенность носа и предупредить осложнения, описанные выше. Именно сосудосуживающие препараты (деконгестанты) быстро устраняют отек носовых раковин за счет сужения их сосудов, тем самым не только давая возможность дышать носом, но и поддерживая проходимость соустий околоносовых пазух и евстахиевой трубы.
Заблуждение четвертое: сосудосуживающие капли абсолютно безопасны
И это, к сожалению, не так. Будучи сходными с адреналином, деконгестанты в той или иной мере способны всасываться в кровоток и оказывать системное действие: повышать артериальное и внутриглазное давление, а у детей, особенно раннего возраста, вызывать тяжелые токсические реакции. Крайнюю осторожность при использовании этих лекарств должны соблюдать люди с артериальной гипертензией, глаукомой и повышенной функцией щитовидной железы. Концентрации препаратов следует применять в соответствии с возрастом пациента (большинство из них представлены в двух или трех концентрациях – взрослой и детских). Кроме того, следует помнить, что кратность применения большинства деконгестантов составляет от 2 до 4 раз в сутки.
Длительное, более 5-7 дней, применение местных сосудосуживающих средств несет в себе риск развития тахифилаксии (привыкания), когда эффективность препарата снижается, а потребность в его использовании возрастает и становится постоянной. В связи с этим продолжительность применения сосудосуживающих капель должна быть минимально необходимой (обычно 3-4 дня). Если требуется более длительное лечение, то большинство врачей рекомендуют через 5-7 дней сменить препарат, причем новый препарат должен отличаться от старого не фирмой-производителем и не формой выпуска, а международным непатентованным названием.
Заблуждение пятое: сохранение симптомов ОРВИ и насморка более 3 дней требует назначения антибиотиков
Длительность течения большинства случаев ОРВИ составляет от 5 до 10 дней, но иногда достигает и месяца. Системная антибактериальная терапия должна назначаться только врачом при наличии убедительных признаков бактериальной инфекции. О развитии бактериального риносинусита, при котором надо назначать антибиотики, можно судить по следующим ориентировочным критериям: нарастание симптоматики к 5-му дню заболевания или сохранение выраженных жалоб после 10-го дня. Необоснованное назначение антибиотиков при ОРВИ не только не уменьшает риск бактериальных осложнений, но и приводит к отбору и размножению нечувствительных микробов, что может создать серьезные проблемы при выборе антибактериального препарата в будущем.
Использование местных антибиотиков и антисептиков вполне обосновано при появлении гнойного или слизисто-гнойного отделяемого из носа, что обычно связано с локализованной активацией условно-патогенных бактерий.
Заблуждение шестое: если при насморке в мазке из носа обнаружен золотистый стафилококк - срочно нужен антибиотик
Взятие матка износа для микробиологического исследования в большинстве случаев - бессмысленное занятие. С одной стороны, все мы постоянно носим в себе множество видов условно-патогенных бактерий, поэтому в мазке из носа нестерильной зоны дыхательных путей - практически всегда будет обнаружен тот или иной нехороший микроб, хотя далеко не факт, что именно он является причиной воспаления в носу. С другой стороны, показанием для назначения антибактериальной терапии служит не анализ, а клиническая картина. Таким образом, результат микробиологического исследования мазка из носа – лишь повод для врача задуматься, но никак не основание для срочного лечения.
Заблуждение седьмое: назначение противоаллергических препаратов ускоряет выздоровление от насморка
У пациента с аллергическим ринитом (круглогодичным или сезонным) любая инфекция в полости носа ведет в той или иной мере к обострению аллергического воспаления. В этом случае назначение противоаллергических (прежде всего антигистаминных) препаратов при остром инфекционном насморке представляется разумным. Однако рутинное назначение антигистаминных препаратов всем пациентам с острым ринитом не обосновано. Антигистаминные препараты 1 поколения (димедрол, супрастин, тавегил и др.) увеличивают вязкость отделяемого, что способствует развитию осложнений, и обладают седативным действием, усиливая и без того имеющуюся повышенную утомляемость и сонливость. Если назначение антигистаминных препаратов все-таки необходимо (у больных с аллергическим ринитом), то предпочтение следует отдавать современным препаратам, которые практически лишены подобных нежелательных эффектов.
Заблуждение восьмое (но далеко не последнее): при рецидивирующем насморке нужно лечить иммунную систему
К сожалению, желание "основательно полечить" острый насморк, особенно если он случается не впервые, зачастую приводит к приему препаратов "повышающих иммунитет". Между тем подобный подход противоречит главному принципу медицины: не навреди. Редкий фармацевт и даже врач (за исключением иммунолога) может внятно объяснить, на какие звенья иммунного ответа влияет тот или иной иммуностимулятор. Большинство препаратов, действующих на иммунную систему, назначают лишь по результатам специального иммунологического обследования, которое, в свою очередь, показано небольшой группе пациентов с обоснованным подозрением на иммунодефицит.
Подводя итог сказанному, нужно отметить, что принципы лечения неосложненного острого ринита очень просты. Лечение складывается из механического очищения полости носа, разумного использования сосудосуживающих препаратов и в ряде случаев местных антисептических и антибактериальных средств. Целесообразность иных лечебных мероприятии следует обсудить с врачом.
Новое на сайте
Острый синусит – это воспаление пазух (синусов), окружающих носовую полость, которое продолжается до 4 недель.
Обычно он проявляется заложенностью носа, головной болью, болью или напряжением в области лица.
Чаще всего острый синусит возникает при простуде или сразу после нее. Реже он может быть вызван бактериальной, грибковой инфекцией или аллергией.
В большинстве случаев применения антибиотиков не требуется (только если симптомы синусита не сохраняются более 7 дней у взрослых и более 10 дней у детей).
Синонимы русские
Острый риносинусит, острый синуит, острый гайморит.
Синонимы английские
Acute sinusitis, Acute rhinosinusitis, Acute maxillary sinusitis.
Симптомы
Не существует какого-то одного признака, по которому можно точно определить, что у пациента синусит, поэтому при диагностике этого заболевания врачом учитываются все симптомы и история развития заболевания.
Наиболее характерны для синусита:
Общая информация о заболевании
Синусит – это воспаление пазух (синусов), окружающих носовую полость. Острым он называется в тех случаях, когда выздоровление наступает не более чем через 30 дней с начала заболевания, подострым – когда длится от 4 до 12 недель. Если симптомы заболевания сохраняются без перерывов более 3 месяцев, это хронический синусит.
Синусит очень распространен в любое время года, но чаще им заболевают зимой.
На самом деле, корректнее говорить о риносинусите (от греч. rhinos – "нос"), так как воспаление в пазухах всегда сопровождается воспалением и в самой полости носа, что называется ринитом, или, проще, насморком.
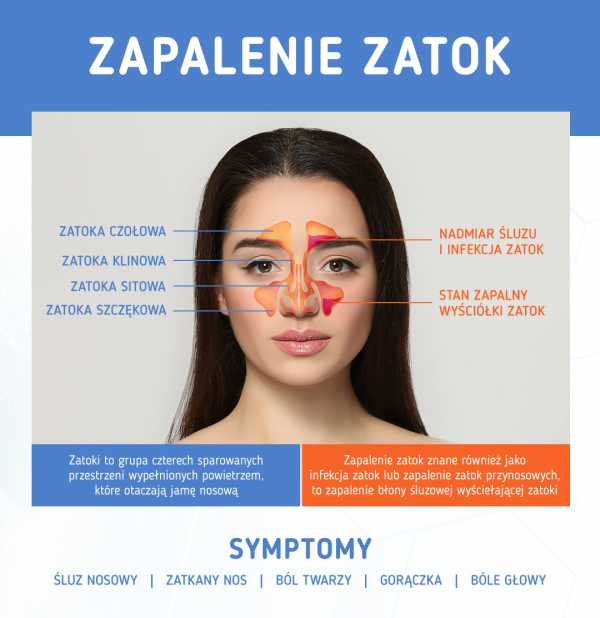
Околоносовые пазухи – это полости в костях черепа, заполненные воздухом, соединяющиеся с полостью носа. Также они называются придаточными пазухами.
Существует 4 группы придаточных пазух, и соответственно их поражению выделяют следующие виды синуситов:
Одновременно могут быть затронуты несколько пазух, однако чаще всего поражаются гайморовы.
Точная функция пазух неизвестна, предполагается, что они, в том числе, участвуют в согревании и увлажнении вдыхаемого воздуха. Они покрыты слизистой оболочкой с ресничками, которая вырабатывает слизь. Эта слизь за счет движения ресничек выводится через небольшие отверстия, объединяющие пазухи с носовой полостью. В норме слизь движется только в одном направлении, что обеспечивает стерильность пазух, несмотря на то что соединенная с ними носовая полость заселена бактериями.
Если отверстия для выхода слизи блокируются или нарушается работа ресничек слизистой пазух, жидкость застаивается и заполняет пазухи, вызывая симптомы синусита: заложенность носа, головную боль. Скопление жидкости в пазухах становится благоприятной средой для размножения бактерий, из-за чего заболевание протекает тяжелее и могут развиться осложнения.
Причины развития острого синусита
Синусит может приводить к следующим осложнениям.
Кто в группе риска?
Диагностика
Диагноз "острый синусит" ставится на основании изучения всех симптомов и течения заболевания. Не существует конкретных признаков, которые бы сами по себе с точностью указывали на синусит. Важно отличить его от обычной простуды, которая также может проявляться насморком и заложенностью носа.
Большая часть синуситов вызвана вирусами и не требует назначения антибиотиков (так как они не действуют на вирусные инфекции), в то время как бактериальный синусит лечится антибиотиками. Именно поэтому важно отличать вирусный и бактериальный синусит. На практике, однако, это крайне сложно сделать, так как не существует четких критериев присоединения бактериальной инфекции. Нужно знать, что густые гнойные желтые или зеленые выделения из носа не являются признаком бактериальной инфекции и часто наблюдаются при обычной простуде, которая вызывается вирусами. В настоящее время бактериальные и вирусные синуситы условно определяются по длительности течения заболевания. Если симптомы сохраняются более 7 дней у взрослых и более 10-14 дней у детей, синусит расценивается как бактериальный.
Обычно дополнительного обследования не требуется, однако в спорных случаях оно может быть полезным для постановки верного диагноза.
Лабораторные исследования
Другие методы исследования
Лечение
Заболевание с умеренно выраженными симптомами не требует обращения к врачу.
Большинство пациентов выздоравливает без назначения антибиотиков. Лечение в этом случае включает применение сосудосужающих средств (не более 3-5 дней), промывание носовой полости, вдыхание теплого пара, теплые компрессы на область пазух, обезболивающие, прием достаточного количества жидкости.
Антибиотики, как правило, требуются только при тяжелом течении заболевания, при явном подозрении на его бактериальную природу или при длительно сохраняющихся симптомах, и продолжительность их приема обычно составляет не менее 10 дней. Примерно 10-15 % пациентов они не помогают, тогда может использоваться прокол пазухи с последующим ее промыванием. Также он может быть показан при развитии осложнений.
При тяжелых гнойных осложнениях выполняются операции, направленные на устранение гнойного очага, одновременно с внутривенным введением антибиотиков.
Профилактика
Рекомендуемые анализы
Литература
Лечение экстрагенитальной патологии у беременных практически всегда является сложной задачей для врача. В первую очередь это связано с тем, что традиционные схемы терапии при беременности ограничены особыми требованиями к безопасности применяемых средств.
Практически во всех случаях бактериального риносинусита показано назначение
антибиотиков, и беременные не являются исключением. Более того, нерациональная
антибактериальная терапия или ее отсутствие может быть опасно не только для
матери, но и для плода.
Известно, что несвоевременная диагностика и неадекватное лечение бактериальных
инфекций околоносовых пазух существенно повышают риск развития синусогенных
осложнений (периостит орбиты, ретробульбарный абсцесс и флегмона, базальный
менингит, абсцесс лобной доли мозга, тромбоз кавернозного синуса, сепсис и др.).
В то же время ученые установили достоверную связь между риском развития
множественных врожденных аномалий у детей и перенесенными матерью во время
беременности респираторными инфекциями, сопровождавшимися гипертермией (A.E.
Czeizel, E.H. Puho et al., 2007).
Ни один лекарственный препарат, в том числе антибиотик, нельзя считать абсолютно безопасным для применения во время беременности, поэтому антибактериальная терапия у этой категории пациенток должна проводиться только по строгим показаниям.
Всемирная организация здравоохранения, Национальный институт здоровья США и
целый ряд исследователей (C. Irl, J. Hasford, 1997; S.S. Mengue et al., 2001;
В.В. Абрамченко, 2000 и др.) приводят шокирующие данные: 80-90% женщин во время
беременности принимают один или более лекарственных препаратов (не считая
витаминов и минеральных добавок), причем 40-60% – в течение критического для
развития плода I триместра. И многие из них принимают медикаменты не по
показаниям.
Что касается синуситов, то далеко не в каждом случае имеет место бактериальная
инфекция, а следовательно, не всегда показана и противомикробная терапия. По
данным J.M. Hickner и соавт. (2001), острый бактериальный риносинусит
развивается только у одного из восьми пациентов с симптомами острых
респираторных инфекций. В то же время врачи назначают антибактериальную терапию
значительно шире («для профилактики»), что абсолютно недопустимо во время
беременности.
Таким образом, для того чтобы назначение антибиотиков при острых респираторных
инфекциях было рациональным и обоснованным, необходимо проводить
дифференциальную диагностику между острым синуситом вирусной и бактериальной
этиологии. Хронический синусит, как правило, имеет бактериальную природу, в
редких случаях – грибковую.
Определить этиологию острого риносинусита по клинической картине можно не более
чем в 50% случаев (J.G. Hansen et al., 1995). В первую очередь необходимо
ориентироваться на длительность заболевания. Если типичные симптомы синусита
сохраняются более чем 7-10 дней или, тем более, ухудшаются через 5-7 дней с
момента их появления, то следует заподозрить бактериальную инфекцию (D.C. Lanza,
D.W. Kennedy, 1997).
В качестве наиболее надежных критериев острого бактериального риносинусита в
настоящее время рекомендуют учитывать такие симптомы:
- наличие гнойных выделений из носа;
- верхнечелюстная зубная и/или лицевая боль, особенно односторонняя;
- болезненность при пальпации в проекции верхнечелюстного синуса,
преимущественно односторонняя;
- ухудшение состояния после периода улучшения (J.M. Hickner et al., 2001).
Диагноз бактериального риносинусита наиболее вероятен при наличии всех четырех
указанных критериев и исключается, если имеет место только один из них (D.E. Low
et al., 1997).
Проведение рентгенографии у беременных (с обязательным использованием защитного
свинцового фартука) необходимо при тяжелом течении заболевания, когда
верифицировать диагноз клинически не представляется возможным (наличие 2-3
указанных выше признаков). Возможно применение УЗИ придаточных пазух носа,
однако следует помнить, что интерпретация результатов во многом зависит от опыта
и квалификации врача, поэтому этот метод не может рекомендоваться в качестве
рутинного для диагностики острого бактериального риносинусита. Компьютерную
томографию у беременных также проводить не следует.
Частота спонтанного выздоровления при остром бактериальном синусите составляет
около 50-70%, поэтому в большинстве случаев рекомендуют придерживаться
выжидательной тактики (симптоматическое лечение без назначения антибиотиков) и
назначать антибактериальную терапию пациентам с продолжительностью заболевания
более 7 дней и при наличии 2 или более клинических критериев острого
бактериального риносинусита (J.M. Hickner, 2001). В то же время спонтанное
выздоровление редко наступает при тяжелом течении заболевания; поэтому, принимая
решение о назначении антибактериальной терапии, необходимо учитывать и общее
состояние больного. Больным с тяжелым течением заболевания (выраженные
лихорадка, интенсивный односторонний болевой синдром) рекомендуют назначать
антибиотики независимо от длительности заболевания (Antimicrobial treatment
guidelines for acute bacterial rhinosinusitis/Sinus and Allergy Health
Partnership, 2000; J.M. Hickner, 2001). Длительность курса антибиотикотерапии
при остром бактериальном риносинусите составляет 7-14 дней, при обострении
хронического синусита – до 3-6 нед.
При выборе антибиотика для лечения бактериального риносинусита необходимо
учитывать как общие критерии (противомикробную активность препарата, тяжесть
заболевания, предшествующий прием антибиотиков, соотношение
стоимость/эффективность), так и возможность применения препарата при
беременности. Антибиотик должен обладать активностью в отношении основных
возбудителей бактериального риносинусита (в первую очередь S. pneumoniae и H.
influenzae), создавать достаточные концентрации действующего вещества в очаге
инфекции, поддерживать минимальную подавляющую концентрацию в очаге инфекции в
течение необходимого времени. При остром рецидивирующем и хроническом синусите
желательно, чтобы выбор антибактериального препарата основывался на результатах
исследования чувствительности микрофлоры, выделенной из синусов.
Выбор антибиотика для лечения беременной следует осуществлять с учетом
потенциального влияния на плод. К сожалению, научные данные о безопасности
различных антибактериальных препаратов при беременности ограничены. Однако
некоторые из них широко применяются при беременности в течение многих лет и даже
десятилетий без сообщений о тератогенном действии. К этим препаратам относятся
пенициллины, цефалоспорины, определенные макролиды и некоторые другие
антибиотики (категория В по классификации FDA). Другие антибактериальные
средства, особенно относящиеся к категории D, не должны назначаться при
беременности (аминогликозиды, фторхинолоны, сульфаниламиды, тетрациклины,
хлорамфеникол, ванкомицин).
Одним из наиболее эффективных и безопасных антибактериальных средств, применяемых во время беременности, является макролидный антибиотик Ровамицин® (спирамицин) фармацевтической компании sanofi-aventis.
Препарат активен в отношении большинства возбудителей острого бактериального
синусита. В европейских странах спирамицин применяется у беременных на
протяжении уже более 30 лет и является препаратом первого выбора для лечения
токсоплазмоза, при этом не было отмечено ни одного случая тератогенного действия
или негативного влияния на течение и исход беременности (A.E. Czeizel, M.
Rockenbauer, J. Olsen, H.T. Sоrensen, 2000).
Большой опыт применения препарата Ровамицин® при патологии ЛОР-органов у
беременных имеют и украинские специалисты. В рамках ежегодной осенней
конференции Украинского научного медицинского общества оториноларингологов
(13-14 октября, г. Ялта) результаты исследования эффективности Ровамицина в
лечении воспалительных заболеваний носа и околоносовых пазух у беременных
представил член-корреспондент Международной академии оториноларингологии,
хирургии головы и шеи, доктор медицинских наук, профессор кафедры
оториноларингологии Харьковского национального медицинского университета
Анатолий Семенович Журавлев.
– В последнее время значительно увеличился удельный вес заболеваний околоносовых
пазух в структуре оториноларингологической патологии, растет их частота и среди
беременных женщин.
На базе нашей клиники было обследовано 227 женщин во второй половине
беременности. На основании тщательно собранного анамнеза и клинических данных
патологические процессы в полости носа и околоносовых пазухах были выявлены у
89% из числа обследованных (202 пациентки). Наиболее часто в анамнезе отмечались
такие жалобы, как периодическая или переменная заложенность одного из носовых
ходов, незначительные выделения из полости носа.
В последующем у 168 пациенток развились острые бактериальные синуситы или
обострение хронических. Была отмечена следующая локализация воспалительных
процессов в околоносовых пазухах обследованных беременных: верхнечелюстные
пазухи – 131 случай, решетчатый лабиринт – 29, лобная пазуха – 8. Что касается
распространенности воспалительного процесса, то количество моносинуситов
составило 157, гемисинуситов – 8, пансинуситов – 3.
Все пациентки с острым бактериальным синуситом или обострениями хронического
были разделены на две группы. Основная группа (98 человек) получала Ровамицин®
(спирамицин), группа сравнения (70 человек) – амоксициллин. Помимо этого, всем
больным были назначены дегидратационная, десенсибилизирующая терапия, назальные
деконгестанты, физиотерапевтические процедуры.
Механизм действия спирамицина заключается в связывании с 50S-субъединицами
рибосом бактериальной клетки, что в результате приводит к нарушению синтеза
белка. Ровамицин® обладает широким спектром антибактериального действия, он
активен в отношении как грамположительных, так и грамотрицательных
микроорганизмов. К препарату чувствительны типичные возбудители инфекций
дыхательных путей, кожи и мягких тканей. Спирамицин проявляет активность в
отношении атипичных возбудителей, вызывающих инфекции дыхательных и мочевых
путей, а также простейших.
Препарат обладает благоприятной фармакокинетикой: создает высокие концентрации в
тканях, накапливается внутри клеток, характеризуется выраженным
постантибиотическим эффектом, высоким коэффициентом ингибирования (отношение
концентрации в ткани к минимальной подавляющей концентрации), низкой степенью
связывания с белками.
Ровамицин® характеризуется благоприятным профилем безопасности, подтвержденным в
многочисленных клинических исследованиях, что дает возможность применять его у
детей раннего возраста и беременных. Также следует отметить, что препарат редко
вызывает желудочно-кишечные расстройства, так как не имеет сродства к рецепторам
мотилина (не влияет на моторику пищеварительного тракта), и не активен в
отношении Enterobacteriaceae.
В настоящее время накоплен большой опыт клинического применения Ровамицина в
разных странах мира. Препарат широко применяется в пульмонологии, акушерстве и
гинекологии, педиатрии, дерматовенерологии. Рекомендуют прием спирамицина и при
инфекциях ЛОР-органов (остром и хроническом синусите, остром среднем отите,
тонзиллите, скарлатине), а также при инфекциях нижних дыхательных путей
(внебольничной пневмонии, в том числе атипичной, остром гнойном бронхите,
обострении хронического бронхита).
Ровамицин® выпускается в виде таблеток 1,5 и 3 млн МЕ. Рекомендуемая доза для
взрослых составляет 6-9 млн МЕ/сут внутрь, разделенные на 2-3 приема, для детей
с массой тела более 20 кг – 1,5 млн МЕ/10 кг веса в сутки в 2-3 приема. Наличие
инъекционной формы препарата позволяет проводить ступенчатую терапию
(парентеральное введение препарата в течение нескольких дней с дальнейшим
переходом на таблетированную форму).
В нашем исследовании были проанализированы сроки полного выздоровления
беременных с воспалительными заболеваниями ЛОР-органов на фоне лечения
Ровамицином и амоксициллином. Было установлено, что в группе Ровамицина средний
срок выздоровления на 1-2 дня короче по сравнению с контрольной группой
независимо от локализации воспалительного процесса.
Таким образом, имеющиеся в настоящее время данные позволяют считать спирамицин
(Ровамицин®) эффективным препаратом для лечения инфекционно-воспалительных
заболеваний околоносовых пазух и безопасным антибактериальным средством для
применения во время беременности.
Подготовила Наталья Мищенко
Синусит – инфекционно-воспалительный процесс, затрагивающий слизистую оболочку околоносовых пазух. Может иметь вирусную, бактериальную, грибковую или аллергическую природу. К общим симптомам, характеризующим течение синуситов, относятся повышение температуры тела, боль в проекции придаточных пазух, затруднение носового дыхания, серозно-гнойное отделяемое из носа.
В большинстве случаев возникновение синусита обусловлено аллергией или простой инфекцией -бактериальной либо вирусной (ОРВИ, ОРЗ), в более редких случаях – микоплазменной или грибковой. Как правило, инфекция в первую очередь распространяется на слизистую оболочку носа (ринит), после чего поражает слизистую оболочку околоносовых пазух (рино-синусит).
Основной момент в прогрессировании синусита – это закупорка канала, при помощи которого осуществляется сообщение полости синуса с носовой полостью. Подобная закупорка обычно возникает вследствие воспалительного процесса и отека слизистой носа, сопровождающих ринит и насморк. После того, как произошла закупорка, происходит замещение воздуха из изолированной околоносовой пазухи воспалительной жидкостью, в которой происходит размножение бактерий, вызывающих воспаление. Исходя из этого, можно говорить, что немаловажное условие терапии синусита является нормализация адекватного сообщения между носовой полостью и полостью воспаленной околоносовой пазухи.
В ряде случаев вероятной причиной появления частых обострений синусита могут быть полипы носовой полости, искривление перегородки носа, аденоиды, хронический тонзиллит или ринит, кариес.
Выраженность симптоматики зависит от вида, формы и распространенности заболевания. Проявления синусита бываю местными и общими.
Общие признаки: слабость, разбитость, быстрая утомляемость;повышение температуры: при остром синусите отмечается фебрильная температура (до 38,9 0С и выше), при хроническом – субфебрильная, не поднимающаяся выше 37,5 0С, либо нормальная;потеря аппетита;цефалгия – боли в голове;нарушение сна.
Местные признаки, характерные для любого вида синусита: насморк с заложенностью носа и выделениями различного характера;затруднение носового дыхания;кашель, чихание, другие проявления инфекции;потеря обоняния;сухость эпителия полости носа.
Золотым стандартом диагностики синусита у взрослых является выделение из околоносовой пазухи при пункции большого количества бактерий.
Для диагностики синусита у детей данный метод не рекомендуется. У детей диагноз основывается на проявлениях болезни и лор-обследовании.
Из дополнительных методов исследования околоносовых пазух используются ультразвуковое исследование, рентгенография в прямой и боковой проекции, компьютерная томография, ядерно-магнитный резонанс. Информативным методом является эндоскопическое исследование околоносовых пазух.
В первую очередь при лечении синусита снимаются болевые ощущения, которые очень беспокоят пациента. Для этого выписываются обезболивающие средства. Одновременно с этим назначаются сосудосуживающие препараты, способные остановить отток отделяемого из носовых ходов.
Если синусит имеет бактериальное происхождение, то для его лечения в ход применяют целый арсенал антибиотиков. При тяжелой форме заболевания назначается трехступенчатая антибиотикотерапия.
При слабом течении заболевания местно советуют фюзафюнжин путем ингаляций четыре раза в сутки в течение десяти дней. При этом системная антибиотикотерапия не отменяется. При хроническом синусите назначаются те же самые препараты, но в малых дозах и на более продолжительный срок (иногда может потребоваться терапия до шести недель включительно).
При вирусной природе заболевания антибиотики не помогают, поэтому назначают антиаллергические препараты и антиспаечные препараты.
Как правило, к хирургическому лечению синусита прибегают в том случае, если: антибиотикотерапия не принесла результатов, есть угроза для здоровья пациента, заблокированы соустья между пазухой носа и его полостью, заболевание перешло в хроническую стадию.
Цель операции при синусите – вскрытие гнойной полости, ее дренаж и обеспечение широкого соустья между полостью носа и его пазухой. По типу доступа операции могут делиться на эндоназальные (доступ через нос) и экзоназальные (вненосовой доступ). Оперативное вмешательство с доступом через нос проводится с помощью современного хирургического инструментария – специального микрохирургического инструментария, микроскопов.
Доступ через нос позволяет как можно полнее получить доступ к проблемному месту, удалить пораженные воспалительным процессом ткани части кости. Операция проводится с применением общего наркоза. Во время проведения операции врачи стараются сохранить целостность носовой перегородки и ее форму, поэтому все действия проводятся с максимальной точностью.
В самом начале следует отметить, что существует 3 вида гайморита: вирусный, грибковый и бактериальный. Что важно? Антибиотикотерапия необходима для лечения бактерий! Антибиотик для носовых пазух применяют для лечения гайморита, когда помимо типичных симптомов заболеваний носовых пазух, таких как заложенность носа, головная боль, мучительная боль в носовых пазухах, высокая температура и гнойный насморк. Тщательную оценку характера недугов пациента производит ЛОР-врач, который окончательно решает, какой антибиотик выбрать! Выбирая Медицинский центр ММЛ, вы получаете уверенность и гарантии профессионального лечения гайморита самыми современными и проверенными методами! Наши ЛОР-специалисты всегда готовы оказать всестороннюю помощь!
Знаете ли вы, что проблемы с носовыми пазухами являются распространенной проблемой, которая может затронуть людей всех возрастов? Более того, склонность к развитию синусита может быть наследственной или вызвана неправильным строением пазух или носовой перегородки.Синусит может возникнуть у людей, которые не вылечили грипп или простуду, но одними из наиболее частых причин заболевания являются: вирусные, грибковые и бактериальные инфекции. В случае бактериальной инфекции наиболее распространенными антибиотиками являются амоксициллин, цефалоспорины или макролиды.
Синуситы можно классифицировать в зависимости от продолжительности симптомов – здесь острое или хроническое воспаление.В случае хронического синусита симптомы обычно длятся более 12 недель! Однако это не единственное деление, потому что второе, которое можно использовать для описания болезни, касается самого фактора, ответственного за воспаление. Различают вирусный синусит (обычная простуда) и бактериальное воспаление. Чрезвычайно важно выделить основной возбудитель, вызывающий заболевание носовых пазух! Это особенно важно при выборе правильной терапии и использовании правильного антибиотика для носовых пазух.
Если речь идет о вирусном синусите, то он обычно протекает довольно легко и симптомы исчезают в течение нескольких дней! Однако в случае бактериального воспаления у больных отмечается повышение температуры тела выше 38°С, гнойный насморк и выраженная локальная боль. Помните, если вы заметили у себя такие симптомы, вам следует обратиться к врачу, потому что, скорее всего, вам потребуется лечение специальным антибиотиком!
Следует подчеркнуть, что антибиотик для придаточных пазух носа начинают, когда симптомы сохраняются в течение примерно 10 дней или когда они ухудшаются через 5 дней.Что стоит помнить? Дело в том, что как тяжелое течение заболевания, так и возникновение осложнений должны служить сигналом к проведению антибактериальной терапии. Обширные медицинские знания наших специалистов позволяют быстро распознать бактериальный гайморит, а значит, начать лечение подходящим антибиотиком! Антибиотикотерапия в Центре лечения гайморовых пазух MML не только улучшает результаты лечения, но и симптомы исчезают намного быстрее – она эффективна и на 100% безопасна!
Прежде всего, помните, что антибактериальная терапия – это метод лечения, который всегда нужно консультировать с врачом! Специалисты, ЛОР-врачи используют так называемыеэмпирическое лечение, основанное на знаниях и опыте. Благодаря этому решению они знают, какой синусовый антибиотик применить при лечении пациента! При выборе лучшего, самого эффективного препарата врачи учитывают:
Антибиотики при гайморите подбираются в зависимости от вида болезнетворных бактерий и места воспаления.Их основная роль заключается в предотвращении размножения бактерий! В терапии используются несколько антибиотиков:
Что важно? Чаще всего лечение антибиотиками длится несколько дней, но при длительном течении бактериального гайморита антибиотикотерапия обычно длится не менее 7-10 дней! Стоит помнить, что при приеме антибиотика при носовых пазухах также используйте так называемыепокрытие. Помните, что если терапия оказалась безуспешной и инфекция продолжает рецидивировать, следует серьезно подумать об операции, особенно в случае искривления носовой перегородки, гипертрофии носовых раковин или полипов носа. Также бесполезно принимать антибиотик в случае вирусной инфекции, а когда симптомы предполагают, что это может быть аллергия! Поэтому лучшее решение – воспользоваться профессиональной помощью опытного специалиста, ЛОР-врача, ведь благодаря этому эффективное лечение вам будет гарантировано!
Стоит добавить, что лечение пазух носа антибиотиком может быть дополнительно поддержано применением т.н.домашние средства! В случае синусита рекомендуемым решением является промывание носа морской солью или безрецептурным раствором хлорида натрия. Они доступны в виде препаратов, которые легко наносятся. Промывание придаточных пазух и носа в первую очередь призвано способствовать очищению протоков от остатков слизи, которая может быть основной причиной закупорки околоносовых пазух! Регулярное лечение не только ускоряет лечение, но и снимает стойкие симптомы ринита и удаляет бактерии.
К наиболее популярным в нашей стране антибиотикам, рекомендуемым врачами при гайморите, относятся: амкозициллин, цефуроксим и кларитромицин. Стоит добавить, что в настоящее время существует более десятка препаратов различных производителей, основанных на действии этих активных веществ. Принимая антибиотики, не забывайте принимать их строго по назначению врача! Что важно? Это относится как к количеству, частоте и продолжительности лечения. Сердечно приглашаем Вас ознакомиться с предложением лечебного центра MML Bay! Выбирая нас - вы выбираете профессиональное лечение!
.Как вы знаете, гайморит является общей проблемой для здоровья людей всех возрастов. Склонность к развитию синусита может передаваться по наследству, а также может быть вызвана аномальным строением пазух или носовой перегородки. Синусит может быть вызван гриппом или простудой, но хотя считается, что «нелеченное» заболевание способствует развитию синусита , наиболее распространенными причинами являются вирусные, грибковые или бактериальные инфекции .Именно в случае бактериальной инфекции требуется курс лечения антибиотиками . Чаще всего назначают амоксициллин , цефалоспорины или макролид .
В качестве вспомогательного средства при лечении заболеваний носовых пазух используйте SinuGrip для носовых пазух Herbal Monasterium - препарат в форме капсул, который вы можете заказать по выгодной цене на Медонет Маркет.
Первым симптомом является насморк, который позволяет бактериям размножаться в придаточных пазухах носа в течение первых нескольких дней. Насморк имеет желтый или зеленый цвет, но также могут появляться водянистые и бесцветные выделения. Еще одним симптомом является головная боль, возникающая при наклоне вниз. Кроме того, может появиться лихорадка и общая усталость.
Дети, напротив, имеют проблемы с питанием, раздражительны и дышат через рот. Если симптомы сохраняются и сохраняются, это означает, что инфекция может быть бактериальной.
В для лечения синусита наиболее часто используются антибиотики амоксициллин, цефалоспорины и макролид.Они используются для устранения инфекции, когда симптомы сохраняются или когда возникли осложнения. Растительные препараты - секретолитики, благотворно влияют на лечение гайморита, поэтому их очень часто рекомендуют больным.
Амоксициллин является антибиотиком эффективным и безопасным, поскольку он не вызывает слишком много побочных эффектов . Он используется для острого синусита , который длится около трех недель.Популярен амоксициллин с клавуланатом , который является популярным аугументином. К популярным антибиотикам для пазух также относятся Азицин, Зиннат и Амоксиклав.
Цефалоспориновые антибиотики используются, когда у пациента аллергия на пенициллин. Для синусита хорошим антибиотиком является макролид , то есть кларитромицин или азитромицин. Это лекарство, действие которого длится три дня.
Если недомогание мешает нормальному функционированию, стоит подумать о домашнем визите семейного врача, который не покинет ваш дом.
Обратите внимание, однако, что антибиотики являются последним средством при гайморите . Основным немедикаментозным решением является промывание носовых пазух. Для этого используется морская соль или солевой раствор. Также можно делать компрессы с гелевым компрессом – термотерапевтические маски для глаз Visiomed.
Если же имеется длительный синусит , лечение антибиотиками обычно длится не менее 7 дней. Иногда время лечения составляет до двух недель и более. Все зависит от состояния здоровья пациента и тяжести симптомов. Если симптомы сохраняются в течение 3-5 дней, бывает и так, что антибиотик необходимо сменить для повышения эффективности лечения.
Важно помнить об использовании пробиотиков во время лечения антибиотиками.Заказать пробиотик для использования во время антибиотикотерапии Lactibiane ATB можно в магазине Medonet Market. Он содержит специфический пробиотический штамм: Lactobacillus rhamnosus LA 801 .
побочные эффекты , такие как кровотечение из носа или боль в горле, также могут возникать во время лечения.
Чтобы помочь в лечении носовых пазух, попробуйте органическое сухое золотое молоко, которое обладает противовоспалительными свойствами и благотворно влияет на вашу иммунную систему.
Панга, пресноводная рыба, которая попадает на европейский рынок с ферм во Вьетнаме, до сих пор подвергалась очень негативным отзывам.Его преимущества, т.е. цена, отсутствие костей и...
Моника ЗеленевскаяЭксперты уже давно подчеркивают, что Польша находится в первых рядах стран, где злоупотребляют антибиотиками.К сожалению, их неправильное использование может...
Боль в животе, метеоризм, диарея? Антибиотики — палка о двух концах: они уничтожают плохие бактерии, но также ослабляют микробиоту кишечника.На ...
Антибиотики — это препараты, которые следует применять только после консультации с врачом.В это время особенно внимательно относитесь к тому, что мы едим и пьем....
Джоанна МуравскаВаш ребенок снова заболел, и вы не знаете, чем занять его дома? Мечтаете пойти с ним на прогулку? Оказывается, можно и все...
Джоанна МуравскаСписок симптомов COVID-19 длинный и разнообразный, и симптомы могут быть ошибочно приняты за грипп или простуду. Множественное заражение — до подтверждения заражения...
Адриан ДомбекБолезнь Лайма можно полностью устранить? Ученые сделали революционное открытие.Оказалось, что известная 68 лет мера может быть эффективной. Это антибиотик...
Хронический синусит — проблема, затрагивающая многих людей.Отвлекающая боль у основания носа очень часто иррадиирует в лоб, возникает при сгибании...
Рецидивирующие инфекции носовых пазух, боль и давление в области корня носа, хронический насморк - подобные симптомы должны побудить нас посетить ЛОР-врача.Когда...
Ольга ШимковякБактерия, вызывающая дифтерию, становится устойчивой к антибиотикам, а пандемия COVID-19 нарушила курс вакцин, эффективно защищающих от ...
ПАПМы узнали, что когда что-то болит и инфекция становится все больше и больше, вместо того, чтобы исчезнуть, мы тянемся к антибиотику. Действуют ли антибиотики одинаково при синусите? Мнения разделились. Недавние исследования эффективности антибиотиков при этом заболевании полностью опровергли эту теорию.
Синусит вызывается инфекцией, вызывающей насморк. Иногда это может быть вирусная инфекция, иногда бактериальная инфекция, но насморк может также появиться, когда у нас аллергия на что-то. Это накопление может блокировать узкие проходы от носа до пазух. Затем мы чувствуем сильную боль вокруг глаз, висков, лба и носа. Давление может быть очень сильным. Первой реакцией на боль является прием обезболивающих и противовоспалительных средств.Второй этап – это временный отдых, а последний – обращение к врачу, если тревожные симптомы сохраняются или, что еще хуже, усиливаются.
Первые симптомы синусита нельзя недооценивать. Стоит обратиться к ЛОР-врачу, если лечение насморка не приносит облегчения от насморка – нос по-прежнему заложен, а боль в голове и глазах не проходит.Осложнения могут развиваться с этими синусовыми симптомами. Иногда очень серьезные, такие как менингит или сепсис.
10 продуктов, которые помогут вам справиться с проблемами носовых пазух [10 фото]
Проблемы с носовыми пазухами могут возникнуть в результате длительного пребывания в помещении с кондиционером, которое высыхает
посмотреть галереюИногда врачи назначают антибиотик при синусите. В одном исследовании врачи хотели проверить, действительно ли антибиотик эффективен. В исследовании приняли участие 166 человек с острой синусовой инфекцией. У субъектов были диагностированы умеренные, тяжелые или очень тяжелые симптомы синусита. Участников просили сообщать о любых болях в носовых пазухах и области головы, а также об улучшении самочувствия.
Исследователи проверяли симптомы участников в начале исследования, через 3 дня, через 7 дней, через 10 дней и через 28 дней.Некоторые из участников принимали антибиотик, содержащий активное вещество амоксициллин, в течение 10 дней. Остальная часть группы получила плацебо. Кроме того, каждый участник мог использовать обезболивающие при насморке, кашле и лихорадке. Каковы результаты?
• Через 3 дня лечения различий между контрольной группой и группой, принимавшей антибиотик, не наблюдалось.
• Через 7 дней отмечено небольшое улучшение самочувствия и качества жизни принимавших антибиотик.
• Через 10 дней, 80% испытуемые в обеих группах сообщили о заметном улучшении и улучшении симптомов синусита или о полном выздоровлении.
• Не было различий в использовании лекарств от лихорадки, кашля и насморка, а также обезболивающих между двумя группами.
Таким образом, из исследования можно сделать вывод, что действие антибиотика аналогично действию плацебо. Он существенно не улучшает самочувствие и здоровье. Разумеется, речь идет о гайморите без осложнений в виде отита, конъюнктивита или других.
.Заложенность носа, густые желтые или зеленые выделения, лихорадка, слабость - вот некоторые симптомы острого гайморита. Это заболевание в начальной стадии можно лечить домашними средствами. Однако в большинстве случаев требуется помощь специалиста – целенаправленное ЛОР-лечение.
Околоносовые пазухи - воздушные полости, расположенные с обеих сторон в непосредственной близости от полостей носа.Имеется четыре четных околоносовых пазухи. К ним относятся:
В эмбриональном развитии они формируются как инвагинации слизистой оболочки носа по направлению к соседним костям. Они также получили свои имена от этих костей.
Внутренняя часть придаточных пазух носа выстлана слизистой оболочкой, которая является продолжением слизистой оболочки полости носа. Поэтому воспалительный процесс с вовлечением слизистой оболочки придаточных пазух нельзя лечить отдельно от инфекции в носовых полостях и наоборот.Это всегда процесс, с разной степенью выраженности вовлекающий как носовые полости, так и околоносовые пазухи.
Синусит является очень распространенным диагнозом в практике как семейных врачей, так и отоларингологов. Подсчитано, что ежегодно острым гнойным синуситом страдает 10-15% европейского общества. В Германии ежегодно регистрируется более 6 миллионов случаев острого гнойного синусита. В США это число достигает 20 миллионов. Это также одно из наиболее распространенных заболеваний, требующих антибактериальной терапии.Во Франции около 7% всех антибиотиков назначают для лечения синусита. В США для лечения синуситов назначают 7-12% всех антибактериальных препаратов. Кроме того, острый и хронический синусит входит в число 10 болезненных состояний, которые увеличивают стоимость рабочей силы в Соединенных Штатах.
В европейских сообществах примерно 80% случаев острого синусита (ОКС) вызваны инфекцией S. pneumoniae, H. influenzae, M. catarrhalis, S. aureus.
Воспаление затрагивает слизистую оболочку лобных и верхнечелюстных пазух, как показано на рисунке ниже. Отсюда характерная для этого заболевания головная боль, усиливающаяся при наклонах, а нередко и зубная боль, не обусловленная наличием кариеса.
Поверхность слизистой оболочки пазух выстлана многорядным реснитчатым эпителием (моментальный, респираторный). Есть также многочисленные бокаловидные клетки, которые производят секрет слизи. В физиологических условиях постоянно образующиеся в пазухах слизистые выделения удаляются из них мукоцилиарным транспортом и переносятся в полости носа через естественные отверстия пазух. С точки зрения анатомии боковой стенки носа наиболее важным местом является так называемаяостиомеатальный комплекс, в котором под медиальной носовой раковиной находится устье лобной, верхнечелюстной пазухи и передние решетчатые клетки. В физиологических условиях среда придаточных пазух носа стерильна. Ситуация меняется при нарушении механизма транспорта секрета.
Первопричиной почти каждого острого синусита является наличие секрета, вызванного затруднением его дренирования в полость носа. Постулируется, что чаще всего нарушена подвижность ресничек, а также снижено общее количество реснитчатых клеток в эпителии.
Острый риносинусит имеет многочисленные системные и местные симптомы. Системные симптомы включают лихорадку, недомогание, утомляемость и слабость. Локально выделяют основные симптомы, наиболее характерные для воспаления придаточных пазух носа, и дополнительные симптомы.
Main symptoms:
должны быть обнаружены не менее 2 основных симптомов или 1 основной симптом и не менее 2 дополнительных, либо должно быть подтверждено наличие гнойного отделяемого в полости носа.
Симптоматическое лечение возможно в начальной стадии гайморита.Чаще всего мы имеем дело с инфекцией вирусного происхождения. Домашние средства от залива включают ингаляции, облегчающие дренирование остаточных выделений. Просто налейте в чашу горячую воду и вдыхайте образующийся пар в течение нескольких минут 3-4 раза в день. Похожий эффект имеют компрессы из горячих полотенец.
Также очень важно увлажнение слизистой оболочки , например физиологическим раствором, а также обильное питье. Боли в пазухах также облегчат полоскания препаратами для самостоятельного орошения, доступными в аптеке.
Ваш лечащий врач может посоветовать вам принимать нестероидные противовоспалительные препараты для облегчения боли в носовых пазухах, а также противозастойные капли в нос и носовые пазухи. Однако их нельзя использовать более 7 дней.
Синусит — очень распространенный диагноз в практике как семейных врачей, так и отоларингологов. Подсчитано, что ежегодно острым гнойным синуситом страдает 10-15% европейского общества.В Германии ежегодно регистрируется более 6 миллионов случаев острого гнойного синусита. В США это число достигает 20 миллионов. Это также одно из наиболее распространенных заболеваний, требующих антибактериальной терапии. Во Франции около 7% всех антибиотиков назначают для лечения синусита. В США для лечения синуситов назначают 7-12% всех антибактериальных препаратов. Кроме того, острый и хронический синусит входит в число 10 болезненных состояний, которые увеличивают стоимость рабочей силы в Соединенных Штатах.
Антибиотики для носовых пазух используются, когда домашняя терапия не дает результатов. При сохранении симптомов инфекции более 14 дней, высокой температуре (более 39°С) или значительном отеке тканей орбиты ЛОР-врач может принять решение о назначении антибиотика. Лечение длится от 10 до 14 дней – его нельзя прекращать раньше, даже если симптомы гайморита полностью исчезли.
Если через 7 дней вы не почувствуете себя лучше, сообщите об этом своему врачу – возможно, вам придется сменить антибиотик.
Острый синусит не всегда имеет вирусное или бактериальное происхождение. При подозрении на аллергический фон врач может принять решение о применении глюкокортикостероидов в виде назальных капель. Гораздо реже острый синусит имеет грибковую этиологию – в этом случае больному назначают противогрибковые препараты или принимается решение о хирургическом вмешательстве.
Лечение синусита, особенно рецидивирующего или хронического, может потребовать более точной диагностики с помощью эндоскопа.Часто заболевание вызывается аномалиями носа и придаточных пазух, например искривлением носовой перегородки, наличием полипов или гипертрофией носовых раковин. Эндоскопическая внутренняя микрохирургия носа — это современная передовая форма лечения, в которой используются камеры, источники света и хирургические микроинструменты. Эта форма терапии является наименее инвазивной и позволяет пациенту быстро восстановиться.
.
Михал Михалик 1 , * Адрианна Подбельска-Кубера 1 , Мария Павловска 2 , Иоланта Мязга 2
Бактериальная флора при хроническом синусите у детей
Бактериальная флора при хроническом синусите у детей
1 Отделение отоларингологии Медицинского центра MML, Варшава, Польша
Заведующий отделением: Михал Михалик, доктор медицинских наук
2 «Диагностика», Центральная лаборатория, Варшава, Польша Регион
Abstract
Хронический ринит является одной из ведущих причин заболеваемости детского населения.Этиология хронического синусита (ХП) до сих пор изучается. В большинстве случаев ХП развивается из-за невылеченного острого синусита. Острый синусит обычно поражает только один тип бактерий, обычно аэробных. В ПЗЗ преобладает смешанная бактериальная флора с присутствием 2-3 штаммов бактерий. Наиболее частыми возбудителями являются: S. pneumoniae , H. influenzae , M. catarrhalis , S. aureus , коагулазонегативные стафилококки, а также грамотрицательные бактерии: Pseudomonas aeruginosa
9, Prousomonas aeruginosa . видов, Klebsiella spp., Enterobacter spp., Escherichia coli и анаэробные бактерии. В исследуемой группе преобладали стафилококки
: выделено 36 штаммов S. aureus и 31 штамм S. epidermidis . Типичные респираторные возбудители практически отсутствовали, составляя лишь небольшой процент от всех выделенных микробов.
Полноценная диагностика и лечение больных ХП должна включать консультацию ЛОРа, микробиологию, аллергологию, биохимию, гистопатологию, а также визуализирующую диагностику.Выделение материалов высокой диагностической ценности (аспираты, ткани) очень важно. Для выбора соответствующей антибактериальной терапии, помимо определения антибиотикорезистентности бактерий, может потребоваться определение характеристик вирулентности культивируемых штаммов.
Резюме
Хронический риносинусит является одной из основных причин заболеваемости в педиатрической популяции. Этиология хронического синусита (ХС) до сих пор изучается. В большинстве случаев хронический синусит развивается из неразрешенного острого синусита.Острый синусит обычно связан с одним видом бактерий (чаще всего аэробными), тогда как при хроническом синусите преобладает смешанная бактериальная флора, включающая 2-3 бактериальных штамма. Наиболее частыми возбудителями хронического синусита являются S . pneumoniae , H. influenzae , M. catarrhalis , S. aureus , coagulase-negative staphylococci, as well as Gram-negative bacteria, such as Pseudomonas aeruginosa , Proteus spp., Klebsiella виды, Enterobacter spp., Escherichia coli и анаэробные бактерии. В исследуемой группе больных преобладали стафилококки
: выделено 36 штаммов S. aureus и 31 штамм S. epidermidis . Типичные респираторные возбудители практически отсутствовали и составляли лишь небольшой процент от всех выделенных микроорганизмов.
Полная диагностика и лечение пациентов с хроническим синуситом должны включать ларингологические, микробиологические, аллергологические, биохимические и гистопатологические консультации, а также диагностическую визуализацию.Выделение материалов с высокой диагностической ценностью (аспираты, ткани) очень важно. Выбор соответствующей антибиотикотерапии, помимо оценки устойчивости бактерий к антибиотикам, может потребовать определения признаков вирулентности культивируемых штаммов.
Характеристики хронического синусита
Инфекции верхних дыхательных путей являются одной из наиболее частых причин обращения детей к врачу в США. Инфекции составляют миллиарды расходов на здравоохранение, в основном в результате потерянных учебных дней и рабочих дней, потраченных родителями на уход за больными детьми.Данные литературы свидетельствуют о возникновении 6-8 вирусных инфекций верхних дыхательных путей у детей ежегодно. Эти инфекции могут осложняться острым средним отитом и синуситом (1, 2).
В зависимости от длительности заболевания, симптомов и этиологических факторов различают острые и хронические синуситы. Острый синусит характеризуется симптомами продолжительностью до 4 недель. При хроническом синусите (CSF) симптомы сохраняются более 12 недель.Подострый синусит диагностируется у пациентов с симптомами, длящимися 4-12 недель (2). Синусит также можно разделить на связанный с полипозом носа (эозинофильное воспаление) и неназальный (нейтрофильный синусит) (3).
Хронический ринит является ведущей причиной заболеваемости в педиатрической популяции (4). Трудно определить распространенность заболевания у детей, однако, по оценкам, у 5-10% детей с инфекциями верхних дыхательных путей развивается острый ринит и синусит, часто переходящий в хроническую форму (6).Верхнечелюстные и решетчатые пазухи, присутствующие с рождения, чаще всего связаны с гайморитом у детей раннего возраста. На более позднем этапе занимаемся заболеваниями оставшихся пазух. Клиновидные пазухи развиваются в возрасте 3 лет, а лобные пазухи - примерно в 7 лет. Полную пневматизацию верхнечелюстных и решетчатых пазух можно наблюдать у детей 12 лет (2).
Диагноз ХП основывается на субъективных симптомах, продолжительности симптомов и объективных признаках воспаления (5). Основные симптомы ХП включают: заложенность носа, обильные выделения, заложенность носа, нарушение обоняния и недомогание (6).Хронический синусит чаще всего развивается стадийно, с разными патологическими процессами, разной бактериологией и разными формами лечения на каждой стадии. Со временем заболевание пазух становится более сложным, его труднее лечить и с большим риском рецидива (7).
Этиопатология PZZ
Пазухи выстланы слизистой оболочкой, которая производит большое количество слизи. Слизистая оболочка состоит из покрытого реснитчатым эпителием ресничек. Маятниковое движение ресничек позволяет вывести отделяемое из пазух наружу.Повторяющиеся инфекции способствуют отеку слизистых оболочек носа и придаточных пазух. В результате отека слизистой оболочки возникает дисфункция мукоцилиарного движения. Припухлость сужает или полностью закрывает соединение синуса с полостью носа (8).
Искривление носовой перегородки и гипертрофия носовых раковин способствуют инфицированию и затрудняют лечение. Люди с указанными выше анатомическими дефектами особенно уязвимы к нарушениям оттока секрета из носовых пазух. Выделения могут содержать мусор из преддверия носа или бактериальную флору из носоглотки (1).
Этиология ХП является многофакторной и может быть связана с неправильным функционированием мукоцилиарной системы, а также с иммунологическими нарушениями, аллергией, экологическими или социальными факторами, гастроэзофагеальными расстройствами, рефлюксной болезнью и хронической бактериальной инфекцией (4). Кроме того, причиной хронического синусита могут быть следующие факторы: полипы носа, искривление носовой перегородки, травмы лица, инфекции дыхательных путей, кистозный фиброз, ВИЧ, воздействие загрязнения окружающей среды (6, 9).
Возраст является фактором риска развития язвенного колита. Вероятность развития заболевания у детей 2-6 лет составляет 74%, а у детей старше 10 лет. имеют 38% риск развития заболевания (3).
Перекрывающиеся симптомы различных заболеваний верхних дыхательных путей затрудняют диагностическую оценку. Диагноз должен включать хронический ринит и синусит, инфекции верхних дыхательных путей, гиперплазию миндалин, тонзиллит и даже обострение аллергического ринита.Патофизиологическая роль миндалин в возникновении хронических ринитов и синуситов связана с близким, анатомическим расположением около носовой полости. Миндалины являются резервуаром бактерий, что создает идеальные условия для развития и поддержания хронического воспаления околоносовых пазух у детей (3).
Целью исследований мультидисциплинарных групп является определение эпидемиологии, патофизиологии, а также методов диагностики и лечения ХП у взрослых. Хронический синусит у детей отличается от заболевания, встречающегося у взрослых, поэтому необходимы исследования для создания рекомендаций по лечению ХП у детей (6).Большинство врачей считают, что микроорганизмы играют основную роль в этиологии и патогенезе большинства случаев ХП (1).
Микробиология ПЗЗ
Бактерии, вирусы и грибки могут быть причиной хронического синусита (2). Долгое время носовые пазухи здоровых людей считались стерильными. Однако многочисленные исследования показали, что не только в носовых пазухах людей с ХП, но и у здоровых пациентов контрольной группы обнаруживаются бактериальные колонии (10). Однако связь бактериальной микрофлоры с заболеваниями носовых пазух все еще исследуется.
Литературные данные показывают согласие в отношении бактериальной этиологии острого синусита, но нет единого мнения в отношении бактериологии хронического синусита (1). Микробиология синусита связана со стадиями заболевания. Ранняя фаза (острый риносинусит) обычно вызывается вирусной инфекцией (риновирусы, аденовирусы, вирусы гриппа или парагриппа). Вирусные инфекции обычно длятся до 10 дней. У некоторых пациентов развивается вторичная бактериальная инфекция (1).У большинства пациентов с острым синуситом преобладает один вид бактерий, обычно аэробный (10). Наиболее распространенными бактериальными патогенами являются Streptococcus pneumoniae , Haemophilus influenzae и Moraxella catarrhalis (1, 11).
При ПЗЗ преобладает смешанная бактериальная флора, с наличием 2-3 штаммов бактерий (10). Микробиологические исследования свидетельствуют о наличии в ПЗЗ грамположительных аэробных бактерий: S. pneumoniae , H.influenza , M. catarrhalis , S. aureus , β-гемолитические стрептококки и анаэробные бактерии (родов Bacteroides , Prevotella , Peptostreptococcus и Futostreptococcus 30so ).
Staphylococcus aureus , в том числе устойчивый к метициллину Staphylococcus aureus (MRSA), может колонизировать слизистую оболочку носа и чаще встречается у людей с ХП по сравнению со здоровым населением.Частота выделения MRSA увеличилась за последнее десятилетие и составляет более 2/3 изолятов S. aureus (1). Штаммы S. aureus признаны основными возбудителями хронического синусита. Дети с изолятами MRSA имеют тенденцию к более частым рецидивирующим синуситам по сравнению с детьми с чувствительными к метициллину штаммами S. aureus . Однако статистических различий выявлено не было (11). Штаммы Staphylococcus epidermidis также колонизируют полость носа, но их патогенность при ХП все еще изучается (1).
Присутствие этих бактерий в небольших количествах является физиологическим. Когда титр бактерий превышает 1000 колониеобразующих единиц на миллилитр слизи ( колониеобразующих единиц - КОЕ/мл), их считают патогенными (6). Сосуществование нормальной флоры может препятствовать появлению патогенных видов, в то время как изменения комменсальной бактериальной флоры иногда связаны с патогенезом CA (12).
Аэробные грамотрицательные штаммы, такие как: Pseudomonas aeruginosa , Klebsiella pneumoniae , Enterobacter spp., Proteus mirabilis и Escherichia coli , выделяют от больных ХП, преимущественно от лиц с сопутствующими заболеваниями: муковисцидозом ( Pseudomonas spp.) или сахарным диабетом, а также от лиц с иммуносупрессией (нейтропения, ВИЧ). Они также преобладают у пациентов, которые неоднократно лечились антибиотиками или перенесли операцию на носовых пазухах (1). Роль грибка в детском хроническом синусите неясна (2). Некоторые литературные данные подтверждают, что грибки могут вызывать аллергический грибковый синусит, колонизацию или инвазивный грибковый синусит (1).
По мере прогрессирования заболевания наблюдается изменение бактериальной флоры: от типичной для острого гайморита до преобладания β-гемолитических стрептококков, коагулазонегативных стафилококков и анаэробов (7). Наличие штаммов S. pneumoniae , H. influenzae и/или M. catarrhalis в носоглотке детей с инфекциями верхних дыхательных путей может повышать вероятность перехода острого среднего отита в хронический синусит.Важным фактором инфекции является конкуренция между физиологической бактериальной флорой и возбудителями дыхательной системы (13). Brook (1) подтвердил микробиологическую согласованность между отитом и синуситом у 69% детей. Наиболее часто выделяли штаммы: H. influenzae , S. pneumoniae , Prevotella spp., Peptostreptococcus spp.Штаммы H. influenzae и M. catarrhalis были получены от 20% детей (2).
При СЛР наблюдается образование биопленок, играющих важную роль в патогенезе и поддержании инфекции (1). Биопленки представляют собой бактериальные агрегаты, характеризующиеся повышенной устойчивостью к антибиотикам. Продолжаются исследования по разработке оптимального подхода к борьбе с биопленками (2). Электронно-микроскопические исследования подтвердили образование биопленок в 88-99% детских инфекций.У детей после тонзиллэктомии наличие биопленки наблюдалось только в 6% случаев (3).
Диагностика и лечение ПЗЗ
Хронический синусит оказывает серьезное влияние на здоровье и качество жизни детей. Плохо определенные патофизиология, эпидемиология и диагностические критерии делают лечение ХП у детей большой проблемой для врачей (4). Целью СЛР является улучшение дренажа пазух, уменьшение хронического воспаления и устранение патогенов.Дети с одонтогенными инфекциями также должны находиться под наблюдением стоматолога, который проведет соответствующее стоматологическое лечение. Чтобы лечение было эффективным у пациентов с ХП, часто требуется комбинация местных или пероральных глюкокортикоидов, противомикробных препаратов и увлажнения носа. Когда эти меры неэффективны, необходимо рассмотреть операцию на носовых пазухах (1).
Пациенты с симптомами легкой и средней степени тяжести могут находиться под наблюдением в течение 7–10 дней без фармакологического лечения.Это позволяет избежать ненужного назначения антибиотиков при вирусных инфекциях, которые исчезают через несколько дней. Отсутствие улучшения должно побудить к лечению антибиотиками. Острый бактериальный синусит может спонтанно разрешиться в 50-60% случаев без антибактериальной терапии, но чаще всего лечится противомикробными препаратами (1). Как правило, антибактериальная терапия применяется в течение 10–14 дней (2). Антибиотик также показан при лечении острых обострений ХП (1). Хронический синусит со сниженной васкуляризацией может не обеспечивать адекватного уровня антибиотика в очаге инфекции, даже если уровень антибиотика в крови является терапевтическим.Кроме того, на эффективность противомикробных препаратов влияют специфические условия в пазухах с пониженным рН и концентрацией кислорода (1). В случае хронического синусита рекомендуется курс антибиотикотерапии не менее 4 недель (2).
Эффективность лечения антибиотиками является спорной, в основном из-за распространения устойчивости к антибиотикам и характера заболевания, часто не связанного с микробной инвазией. Во многих случаях антибиотикотерапия используется в качестве периоперационной профилактики (14).Пероральная антибактериальная терапия является наиболее распространенным путем введения лекарственных средств. Парентеральный путь используется у детей с серьезными заболеваниями, у детей, перенесших операцию или имеющих проблемы с приемом пероральных препаратов (1).
Выбор правильной антибактериальной терапии является большой проблемой при лечении больных синуситом. Чрезмерное и ненадлежащее использование антибиотиков способствует распространению у бактерий множественной лекарственной устойчивости.
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
У меня есть код доступа
19 90 027
злотых я выбираюполученный код необходимо ввести на странице статьи, на которую он был погашен
49
злотых я выбираю119
злотых я выбираюСсылки
1.Ручей I: Роль антибиотиков при хроническом риносинусите у детей. Ларингоскоп Investig Otolaryngol 2017; 2 (3): 104-108.
2. Тан Р., Спектор С.: Детский синусит. Curr Allergy Asthma Rep 2007; 7 (6): 421-426.
3. Стеннер М., Рудак С. Болезни носа и околоносовых пазух у детей. GMS Curr Top Otorhinolaryngol Head Neck Surg 2014; 93 (прил. 1): S24-48.
4. Criddle MW, Stinson A, Savliwala M, Coticchia J: Детский хронический риносинусит: ретроспективный обзор.Am J Otolaryngol 2008; 29 (6): 372-378.
5. Халави А.М., Смит С.С., Чандра Р.К.: Хронический риносинусит: эпидемиология и стоимость. Аллергия Астма Proc 2013; 34 (4): 328-334.
6. Стивенс В.В., Ли Р.Дж., Шлеймер Р.П., Коэн Н.А. Патогенез хронического риносинусита. J Allergy Clin Immunol 2015; 136 (6): 1442-1453.
7. Хамилос Д.Л.: Обсуждение проблемного обучения: Медикаментозное лечение хронического риносинусита у детей. Am J Rhinol Allergy 2016; 30 (2): 113-212.
8.Михалик М., Подбельска-Кубера А.: Влияние заболеваний носовых пазух на имплантологические процедуры. Форум практической стоматологии 2018; 1-2: 26-30.
9. Manes RP, Batra PS: Этиология, диагностика и лечение хронического риносинусита. Expert Rev Anti Infect Ther 2013; 11 (1): 25-35.
10. Андерсон М., Стоккен Дж., Санфорд Т. и др.: Систематический обзор синоназального микробиома при хроническом риносинусите. Am J Rhinol Allergy 2016; 30 (3): 161-166.
11. Whitby CR, Kaplan SL, Mason EO et al.: Staphylococcus aureus инфекции носовых пазух у детей. Int J Pediatr Otorhinolaryngol 2011; 75 (1): 118-121.
12. Джейн Р., Вальдвогель-Турлоу С., Дарво Р., Дуглас Р.: Различия в придаточных пазухах носа у стерильных и стерильных мышей. Международный форум по аллергии Rhinol 2016; 6: 631-637.
13. Santee CA, Nagalingam NA, Faruqi AA и соавт.: Состав микробиоты носоглотки у детей связан с частотой инфекций верхних дыхательных путей и острого синусита.Микробиом 2016; 4: 34,
14. Hauser LJ, Feazel LM, Ir D и др.: Культура пазухи плохо предсказывает резидентную микробиоту. Международный форум по аллергии Rhinol 2015; 5 (1): 3-9.
15. Michalik M, Samet A, Marszałek A et al .: Интраоперационная биопсия при хроническом синусите обнаруживает патогенные Escherichia coli , которые несут fimG / H , fyuA и agn43 биопленочные образования, кодирующие биопленки. Plos One (в печати).
16. Дас А., Бисвас Х., Мукерджи А. и соавт.: Оценка предоперационного флупиртина в амбулаторной функциональной эндоскопической хирургии носовых пазух: проспективное двойное слепое рандомизированное контролируемое исследование. Анест Эссе Рес 2017; 11 (4): 902-908.
17. Хьюз Н., Бьюик Дж. Ван Дер Мост Р., О'Коннелл М.: Серьезное нежелательное явление, о котором ранее не сообщалось, во время баллонной синупластики - клинический случай. Представитель BMJ, 2013 г.; 2013.
.У каждого человека есть четыре пары носовых пазух, которые соединяются с полостью носа. Они выполняют важные функции в организме человека и, как и каждый элемент нашего тела, могут «заболеть». Что вы должны знать о заболеваниях носовых пазух и как их распознать?
Пазухи – это заполненные воздухом участки лицевого скелета, которые благодаря связи с полостью носа постоянно замещаются. Как и секреция пазухи, вытекающая через полость носа.Поверхность пазух выстлана слизистой оболочкой. У человека различают следующие пазухи:
Названия пазух происходят от места их расположения, т.е. области вокруг лба, носа, челюстей и решетчатых костей.
Функции синуса до конца не изучены, но существует множество теорий об их наличии и воздействии на организм человека. К наиболее вероятным функциям пазух относятся:
Стоит отметить, что одни пазухи появляются еще в утробе матери, а другие появляются только в детстве . В период внутриутробной жизни развиваются верхнечелюстные пазухи (3 мес и.п.), решетчатые пазухи (передние - 2-3 мес, задние - 6 мес). Лобная и клиновидная пазухи не развиваются до детского возраста, т. е. в возрасте 6 и 4 лет.
Болезнь носовых пазух является обычным явлением. Нередко можно услышать утверждение, что если вы однажды переболели гайморитом, то их недуги будут сопровождать вас на протяжении всей жизни.Расположение пазух, а также постоянная циркуляция воздуха (к сожалению, много бактерий) способствуют развитию инфекции, что в свою очередь вызывает отек слизистой, выстилающей пазухи, и закупорку отделяемого из пазух, в которой размножаются бактерии. Следуя этой дорогой, синусит действительно не за горами.
Читайте также:
10 домашних средств для здоровья носовых пазух!
Врачи различают несколько видов синуситов в зависимости от тяжести и продолжительности симптомов:
Как и многие заболевания, синусит может быть вызван бактериями , вирусами и даже грибами . В случае с грибками следует учитывать, что это может быть побочным эффектом длительной антибиотикотерапии, искривления носовой перегородки, течения таких заболеваний, как сахарный диабет или СПИД, а также в результате химиотерапии и лучевой терапии.Часто проблемы с носовыми пазухами являются результатом аллергии или раздражения каким-либо веществом, например сигаретным дымом. Однако наиболее распространенными причинами острого синусита являются вирусы.
Симптомы синусита включают:
Лечение инфекций пазух должно предшествовать тщательной диагностике. Как только причина заболевания будет известна, врач назначит, например, антибиотиков (при бактериальном гайморите). Нередко, если заболевание сопровождается отеком слизистой оболочки носа или век, применяют деконгестанты , а также антигистаминные препараты (также когда причиной синусита является аллергия) и ингаляции .Лечение направлено на восстановление проходимости носа и придаточных пазух и уменьшение отечности тканей. Бывают ситуации, когда больному необходимо пункций околоносовых пазух для оценки емкости пазухи, ее проходимости и сбора материала для исследования. В случае грибкового или рецидивирующего хронического синусита обычное лечение хирургическое .
Осложнения, т.е. заболевания, возникающие в результате других, нелеченных заболеваний и инфекций, также могут возникать в случае синусита.К ним относятся:
Заболевания носовых пазух могут быть очень серьезными, поэтому вам следует как можно скорее обратиться к врачу, особенно если у вас есть симптомы, характерные для синусита.
.90 000 Антибиотики для лечения распространенных необъяснимых респираторных инфекций с неспецифическими симптомами у детей в возрасте до 5 лет Исследовательский вопрос
Предотвратит ли назначение антибиотиков детям в возрасте до 5 лет с острой инфекцией верхних дыхательных путей более серьезные инфекции?
Введение
Распространенные острые инфекции верхних дыхательных путей представляют собой большую группу различных инфекций.Инфекции могут развиваться в любой части верхних дыхательных путей на срок до семи дней и могут быть вызваны различными факторами. Эти инфекции могут привести к таким осложнениям, как воспаление уха, горла и носовых пазух. Инфекции верхних дыхательных путей чрезвычайно распространены у детей дошкольного возраста, поэтому они являются наиболее частой причиной, по которой родители обращаются за медицинской помощью. Более того, 75% всех антибиотиков, используемых в странах с высоким уровнем дохода, назначаются именно из-за диагноза инфекции верхних дыхательных путей.Обоснованием назначения антибиотиков врачами является предотвращение бактериальных осложнений.
Методы
В этом обзоре мы сосредоточились на антибиотиках, используемых для профилактики бактериальных осложнений у детей в возрасте до 5 лет, страдающих распространенными воспалительными инфекциями верхних дыхательных путей. Эта проблема ранее анализировалась в 2014 году, и этот обзор является обновлением. Научные данные, на которых основано наше исследование, отражают текущее состояние знаний на дату анализа (август 2015 г.). Когда мы искали научные данные для составления обновления, мы нашли 616 новых исследований, но ни одно из них не соответствовало нашим критериям для включения в обзор.
Характеристики исследования
В этом обзоре мы проанализировали результаты четырех исследований, в которых приняли участие 1314 детей. В трех исследованиях изучалось использование антибиотиков (амоксициллин/клавулановая кислота) для профилактики среднего отита. Эти исследования включали в общей сложности 414 детей, за которыми наблюдали в течение 7 дней.Кроме того, в обзор было включено одно исследование (889 детей, двухнедельное наблюдение), в котором изучалось использование другого антибиотика (ампициллина) для профилактики пневмонии. Только в одном исследовании изучался возможный вред здоровью от применяемого лечения. Однако, поскольку эти данные были выражены в процентах, а не в абсолютном выражении, мы не смогли их проанализировать. Однако мы не нашли исследований, оценивающих риск других серьезных осложнений (мастоидит, стенокардия, абсцесс, менингит), госпитализации или смерти.
Результаты
На данный момент отсутствуют научные данные, обосновывающие назначение антибиотиков детям до пяти лет, страдающим распространенными острыми инфекциями верхних дыхательных путей, в качестве метода профилактики развития среднего отита и пневмонии.
Качество доказательств
Качество доказательств в исследованиях среднего отита можно охарактеризовать как среднее, поскольку методы, использованные авторами во избежание систематической ошибки, не были указаны.Кроме того, в одном исследовании сироп, который давали участникам в качестве плацебо, был приготовлен фармацевтической компанией.
В исследовании пневмонии мы можем охарактеризовать качество данных как умеренное, поскольку члены семьи заранее знали, получают ли их дети антибиотики или нет. Опять же, в этом исследовании отсутствовала подробная информация о методах, используемых для предотвращения систематической ошибки.
Необходимы дальнейшие исследования хорошего качества, чтобы определить, эффективно ли использование антибиотиков в этой возрастной группе.