2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
На заметку
Примерно 90% пациентов с панкреатитом жалуются на сильные боли в поджелудочной железе, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
Поджелудочная железа имеет два главные функции — эндокринную (в ней, в частности, образуется инсулин) и экзокринную (в ней образуются ряд ферментов, необходимых для пищеварения). Самая частая причина недостаточности экзокринной функции поджелудочной железы у взрослых — алкоголизм, а у детей — муковисцидоз (тяжелое наследственное заболевание, сопровождающееся также тяжелыми легочными инфекциями). Муковисцидоз следует подозревать у всех больных младше 40 лет с необъяснимой недостаточностью экзокринной функции поджелудочной железы.
Хронический панкреатит проявляется постоянной или приступообразной болью в животе, нередко в сочетании с сахарным диабетом (что проявляется повышенным уровнем глюкозы в анализах крови).
При хроническом панкреатите обострения могут сменяться периодами улучшения, либо болезнь сопровождается постоянной болью и нарушениями всасывания пищи из кишечника.
При легком и умеренном повреждении поджелудочной железы поводом для обращения к врачу служит постоянная боль. Нередко на этой стадии заболевания отклонения лабораторных показателей выявляются только при специальных исследованиях (например, при пробе с секретином). При обширном повреждении поджелудочной железы появляются понос, стеаторея (выделение избыточного количества жира с каловыми массами) и похудание.
В типичных случаях боль локализуется в середине живота («под ложечкой») и отдает в спину, но может быть более выраженной в правом или левом подреберье, в спине или иметь разлитой характер. Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной. Нередко боль настолько сильна, что приходится использовать наркотические анальгетики. Тошнота, рвота и метеоризм (обильное отхождение газов) отмечаются реже; обычно они обусловлены реакцией на боль или применением лекарственных препаратов (особенно наркотических анальгетиков), угнетающих деятельность желудка и кишечника.
При длительной боли в животе всем больным необходимы ультразвуковое исследование (УЗИ) или компьютерная томография (КТ) для исключения ложной кисты поджелудочной железы. Часто при хроническом панкреатите обнаруживают изменения протоков; взаимосвязи между силой боли и наличием сужений протоков и их расширений не выявлено, однако иногда после установки стента (металлической конструкции, не дающей протоку спадаться) боль уменьшается.
Надежный метод диагностики нарушений пищеварения — определение в кале капель нейтрального жира и кристаллов жирных кислот, а также непереваренных мышечных волокон. Большое число мышечных волокон (более пяти) в мазке кала говорит о нарушении переваривания белков.
При рентгенографии живота можно выявить кальцификаты поджелудочной железы, подтверждающие хронический панкреатит. При УЗИ можно обнаружить кальцификаты (даже те, которые еще не видны на рентгенограммах), увеличение размеров поджелудочной железы и неровность ее контуров. Для диагностики хронического панкреатита используют также КТ живота; при хроническом панкреатите помимо кальцификатов в поджелудочной железе обнаруживают расширение протока поджелудочной железы и желчных протоков, неравномерное увеличение железы, скопление жидкости, изменения в окружающих тканях. Эндоскопическая ретроградная холангиопанкреатография при хроническом панкреатите выявляет расширение протоков, а также участки их стеноза.
Отказ от алкоголя уменьшает боль примерно у 50% больных. Также применяют ферментные препараты, например панкреатин. Ферментные препараты лучше всего помогают женщинам с неалкогольным хроническим панкреатитом. У мужчин эффективность такого лечения составляет 20—25%, у мужчин, злоупотребляющих алкоголем, — 12—15%, а при тяжелом панкреатите у больных обоего пола — 25%. Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
https://rsport.ria.ru/20211122/dieta-1760241724.html
Диета при панкреатите: стоп-лист продуктов, меню и рекомендации
Диета при панкреатите поджелудочной железы: меню на каждый день
Диета при панкреатите: стоп-лист продуктов, меню и рекомендации
Пациентам с панкреатитом - воспалением поджелудочной железы - назначают медикаментозное лечение и диету. Как правильно составить меню на неделю и на каждый день РИА Новости Спорт, 30.11.2021
2021-11-22T20:13
2021-11-22T20:13
2021-11-30T15:18
зож
общество
питание
диета
россия
здоровый образ жизни (зож)
/html/head/meta[@name='og:title']/@content
/html/head/meta[@name='og:description']/@content
https://cdnn21.img.ria.ru/images/96548/22/965482266_0:82:1025:658_1920x0_80_0_0_234e332fb4a8e1e1500d4e1a3ff0dae9.jpg
МОСКВА, 22 ноя — РИА Новости. Пациентам с панкреатитом - воспалением поджелудочной железы - назначают медикаментозное лечение и диету. Как правильно составить меню на неделю и на каждый день при обострении заболевания поджелудочной железы — в материале РИА Новости.Что такое панкреатитПанкреатит — это воспаление поджелудочной железы с нарушением оттока ее секретов. Повышение активности ферментных систем приводит к плохой проходимости выводящих протоков. В России это одно из самых распространенных заболеваний. За последние 10 лет его стали диагностировать не только у взрослых, но и у детей.Причины заболевания часто связаны с нарушениями питания: несбалансированным рационом, голоданием, употреблением острой и жирной пищи, отравлением или воспалительными болезнями — циррозом печени, гастритом.Врач и телеведущий Александр Мясников называет два основных фактора, пагубно влияющих на поджелудочную железу. По его мнению, острая форма заболевания возникает из-за злоупотребления алкоголем и курения."Когда омертвевает часть поджелудочной железы, отказывают все органы. Они (пациенты. — Прим. ред.) умирают от мультисистемной недостаточности, когда перестают работать почки, не держит сердце, легкие. Это страшно", — уверен Мясников.По словам врача, если употреблять по 200 г крепкого алкоголя пять раз в неделю, то это может привести к хроническому панкреатиту.Диета при панкреатитеНедуг проявляется болезненными ощущениями в верхней части живота.Панкреатит бывает острым и хроническим. Острая форма заболевания возникает резко и исчезает при правильном и своевременном лечении. При длительном воспалении появляется хронический панкреатит, который характеризуется периодическими обострениями.Для чего нужна диетаЧтобы снять нагрузку с воспаленной железы, врач назначает специальную диету с рядом ограничений в питании. Если пациент не придерживается определенного меню, то выводящие протоки сужаются, происходит застой поджелудочного сока, что приводит к обострению заболевания.Основные правилаПитание дробными порциями и исключение тяжелых для переваривания блюд помогает снизить нагрузку на поджелудочную железу. Грамотно подобранное меню позволяет получить все необходимые питательные вещества.При панкреатите назначают систему лечебно-профилактического питания, которая называется "Стол №5" по Певзнеру. Меню подбирают индивидуально с учетом различных факторов. Рацион зависит от формы и стадии болезни, степени выраженности основных симптомов и уровня ферментной недостаточности.Диета при панкреатите характеризуется не только строгим отбором продуктов, но и особыми принципами, которые помогают поджелудочной железе легче справляться со своей работой.Основные правила диеты:Таблица продуктовПравильно подобранные продукты помогают предотвратить обострение панкреатита. Причиной рецидива чаще всего бывает именно нарушения в питании. Если пациенту диагностировали хронический панкреатит, то медики рекомендуют постоянно придерживаться диеты.Что можноПродукты рекомендуют запекать, отваривать, тушить. Список разрешенных продуктов:Что нельзяЗапрещено употреблять в пищу соленые, копченые, жареные и маринованные продукты. Блюда должны быть теплыми, ни в коем случае не горячими и не холодными. При панкреатите следует исключить из рациона следующие продукты:Меню на неделюОбычно меню включает в себя три основных приема пищи, два легких перекуса и кисломолочные продукты перед сном.На завтрак обычно варят каши на воде, а в период стабильного улучшения можно добавить немного разведенного молока. Вместо каши разрешается пудинг, омлет с кусочком нежирного сыра.Для первого перекуса готовят легкое суфле из творога или мяса, подают запеченное яблоко с медом. Запить можно компотом из сухофруктов или настоем шиповника.На обед — легкий суп на овощном бульоне, в который можно добавить немного сметаны. На второе подают белковое блюдо с кашей или овощами.На полдник берут примерно те же продукты, что и на первый перекус. Можно подать кисель, галетное печенье.Ужин должен быть легким, но богатым углеводами и белками. Подойдут запеканки, мясные рулеты в омлете, суфле, отварная рыба/мясо. Можно добавить гарнир.Перед сном пьют нежирные кисломолочные продукты, например, кефир.Примерное меню на неделюДиета во время обострения панкреатитаПри острой стадии заболевания в период болезненных ощущений рекомендовано непродолжительное лечебное голодание. Можно щелочное и витаминизированное питье. При необходимости назначается внутривенное питание.Голодание длится два-три дня. Когда боли стихают, можно поэтапно вводить лечебную диету. В первые несколько дней еда должна быть малокалорийной, например, протертые, полужидкие овощные пюре, приготовленные на пару или отварные блюда. Нельзя использовать многокомпонентные рецепты и специи.На четвертый-пятый день, когда симптомы становятся менее выраженными, вводят более калорийные блюда. При этом ориентируются на самочувствие и степень усвоения пищи. В рацион добавляют нежирный творог, мясо, яйца, немного сливочного масла. Продукты отваривают или готовят на пару, измельчают и подают в виде запеканок и пюре.В последующие 10-12 месяцев необходимо придерживаться щадящего дробного питания, но не такого строгого. Диета в этот период напоминает меню, рекомендуемое при хроническом панкреатите.Диета для беременных при панкреатитеБеременные нередко сталкиваются с проблемами в работе желудочно-кишечного тракта. Если врач поставил диагноз "панкреатит", то, кроме медикаментозного лечения, также назначают диету "Стол №5".Меню для беременных практически не отличается от общей диеты при панкреатите. Важно обеспечить полноценный рацион, чтобы плод получал все необходимые вещества и правильно развивался. В ежедневном питании обязательно должны быть витамины и минералы, белки (молочные продукты, мясо, яйца), жиры (растительные масла), углеводы (фрукты, овощи, крупы, макароны).Общие рекомендацииДаже если у пациента легкая форма панкреатита, все равно рекомендуют соблюдать нестрогую диету. Из ежедневного меню следует исключить те продукты, которые усиливают кислотообразование. Чтобы снизить риск обострений, стоит придерживаться щадящей диеты на протяжении всей жизни.
https://ria.ru/20201224/dieta-1590764680.html
https://rsport.ria.ru/20211007/dieta-1753395775.html
https://rsport.ria.ru/20211013/dieta-1754355506.html
россия
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://rsport.ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/96548/22/965482266_0:0:897:673_1920x0_80_0_0_150f612e3bc70975ccc19afbf4ab98b0.jpgРИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
общество, питание, диета, россия, здоровый образ жизни (зож)
МОСКВА, 22 ноя — РИА Новости. Пациентам с панкреатитом - воспалением поджелудочной железы - назначают медикаментозное лечение и диету. Как правильно составить меню на неделю и на каждый день при обострении заболевания поджелудочной железы — в материале РИА Новости.
Причины заболевания часто связаны с нарушениями питания: несбалансированным рационом, голоданием, употреблением острой и жирной пищи, отравлением или воспалительными болезнями — циррозом печени, гастритом.
Врач и телеведущий Александр Мясников называет два основных фактора, пагубно влияющих на поджелудочную железу. По его мнению, острая форма заболевания возникает из-за злоупотребления алкоголем и курения."Когда омертвевает часть поджелудочной железы, отказывают все органы. Они (пациенты. — Прим. ред.) умирают от мультисистемной недостаточности, когда перестают работать почки, не держит сердце, легкие. Это страшно", — уверен Мясников.
По словам врача, если употреблять по 200 г крепкого алкоголя пять раз в неделю, то это может привести к хроническому панкреатиту.
"Из других частых причин — курение. Причина не столько острого, сколько хронического (панкреатита - Прим. ред.). Кто регулярно выпивает и еще при этом курит, у них часто наблюдается панкреатит, причем в дозозависимой пропорции", — пояснил врач.
Недуг проявляется болезненными ощущениями в верхней части живота.
Панкреатит бывает острым и хроническим. Острая форма заболевания возникает резко и исчезает при правильном и своевременном лечении. При длительном воспалении появляется хронический панкреатит, который характеризуется периодическими обострениями.
Чтобы снять нагрузку с воспаленной железы, врач назначает специальную диету с рядом ограничений в питании. Если пациент не придерживается определенного меню, то выводящие протоки сужаются, происходит застой поджелудочного сока, что приводит к обострению заболевания.

24 декабря 2020, 15:18
Стол номер 5: правила диеты для здоровья печени и желчного пузыряПитание дробными порциями и исключение тяжелых для переваривания блюд помогает снизить нагрузку на поджелудочную железу. Грамотно подобранное меню позволяет получить все необходимые питательные вещества.
При панкреатите назначают систему лечебно-профилактического питания, которая называется "Стол №5" по Певзнеру. Меню подбирают индивидуально с учетом различных факторов. Рацион зависит от формы и стадии болезни, степени выраженности основных симптомов и уровня ферментной недостаточности.
Диета при панкреатите характеризуется не только строгим отбором продуктов, но и особыми принципами, которые помогают поджелудочной железе легче справляться со своей работой.
Основные правила диеты:
1
Пищу принимают небольшими порциями — пять-шесть раз в день по 300 г.2
Большую часть продуктов отваривают или запекают, чтобы исключить слишком активную выработку ферментов.3
Продукты употребляют в измельченном или протертом виде. Однако когда обострение прошло, стоит перейти на непротертый вариант питания, чтобы не похудеть и не потерять аппетит.4
Ежедневно следует употреблять 200 г животного белка.5
В течение дня равномерно распределяют 50 г жиров на все приемы пищи. Жиры используют только для приготовления продуктов, в качестве самостоятельного блюда они запрещены.6
Равномерно распределяют 350 г углеводов в течение дня, при этом разрешено съедать только 30-40 г сахаросодержащих продуктов. Вместо сахара лучше использовать заменитель, например, ксилит.7
Продукты, вызывающие повышенное газообразование, следует исключить.8
Количество соли в пище следует снизить до 3-5 г в день.Правильно подобранные продукты помогают предотвратить обострение панкреатита. Причиной рецидива чаще всего бывает именно нарушения в питании. Если пациенту диагностировали хронический панкреатит, то медики рекомендуют постоянно придерживаться диеты.
Продукты рекомендуют запекать, отваривать, тушить. Список разрешенных продуктов:
Овощи | морковь, кабачки, тыква, картофель |
Фрукты | печеные и свежие яблоки несладких и некислых сортов, компоты из сухофруктов |
Крупы | овсянка, гречка, рис |
Мясо и рыба | говядина, курица, индейка, кролик, нежирная рыба |
Мучное | галетное печенье, подсушенный хлеб одно-двухдневной давности, макароны |
Молоко и кисломолочные продукты | разбавленное молоко, нежирный творог, кефир, сметана, нежирные сорта сыра |
Яйца | в виде омлетов |
Напитки | отвар шиповника, травяные сборы, слабые чаи, компоты без сахара |
Запрещено употреблять в пищу соленые, копченые, жареные и маринованные продукты. Блюда должны быть теплыми, ни в коем случае не горячими и не холодными. При панкреатите следует исключить из рациона следующие продукты:
Овощи и фрукты | чеснок, бананы, редька, белокочанная капуста, виноград |
Мясо | гусь, свинина, сало, баранина |
Мучное | свежая выпечка, даже несладкая |
Полуфабрикаты | бекон, колбаса, сосиски, соленое мясо/рыба |
Напитки | алкоголь, коктейли, кофе, энергетические и газированные напитки |
Консервация | все виды солений |
Обычно меню включает в себя три основных приема пищи, два легких перекуса и кисломолочные продукты перед сном.
На завтрак обычно варят каши на воде, а в период стабильного улучшения можно добавить немного разведенного молока. Вместо каши разрешается пудинг, омлет с кусочком нежирного сыра.
Для первого перекуса готовят легкое суфле из творога или мяса, подают запеченное яблоко с медом. Запить можно компотом из сухофруктов или настоем шиповника.
На обед — легкий суп на овощном бульоне, в который можно добавить немного сметаны. На второе подают белковое блюдо с кашей или овощами.
На полдник берут примерно те же продукты, что и на первый перекус. Можно подать кисель, галетное печенье.
Ужин должен быть легким, но богатым углеводами и белками. Подойдут запеканки, мясные рулеты в омлете, суфле, отварная рыба/мясо. Можно добавить гарнир.
Перед сном пьют нежирные кисломолочные продукты, например, кефир.
Примерное меню на неделю для диеты при панкреатите
Завтрак, перекус | Обед | Полдник | Ужин | |
Понедельник | творожный пудинг со сметаной, несладкий компот; омлет из двух яиц (только белки), стакан молока | отварная индейка, картофельное пюре | галетное печенье, кусочек нежирного сыра, стакан кефира | рыба на пару, салат из отварной свеклы |
Вторник | овсянка на воде, слабый чай без сахара; сладкий плов с сухофруктами | суп-пюре из тыквы и картофеля, заправленный сметаной, отварная говядина или рыба | кисель из фруктов | куриное суфле с морковью на пару |
Среда | разваренная рисовая каша с молоком, слабый чай; каша из тыквы | куриный суп с вермишелью, запеченные в духовке баклажаны | яблочное пюре, стакан ряженки | рагу в мультиварке |
Четверг | сырники без муки, отвар шиповника; блюдце нежирного творога, компот из сухофруктов | рисовый суп с фрикадельками, фаршированные овощами кабачки | запеченное яблоко, стакан кефира | рыбное филе в мультиварке |
Пятница | яйцо пашот, травяной чай; галетное печенье, кисель | говяжьи фрикадельки на пару, тушеные с морковью кабачки | омлет из двух яиц (только белки), ряженка | творожная запеканка, чай |
Суббота | овсяная каша на воде с яблоками; морковное суфле | суп с брокколи, суфле из куриного мяса, кабачковое пюре | галетное печенье и кисель | тефтели |
Воскресенье | белковый паровой омлет; печеное яблоко с медом | уха, запеканка с макаронами, паровая котлета | нежирный творог | гречневая каша с отварным мясом |
 7 октября 2021, 05:00ЗОЖКефирная диета: правила, запреты и рекомендации эксперта
7 октября 2021, 05:00ЗОЖКефирная диета: правила, запреты и рекомендации экспертаПри острой стадии заболевания в период болезненных ощущений рекомендовано непродолжительное лечебное голодание. Можно щелочное и витаминизированное питье. При необходимости назначается внутривенное питание.
Голодание длится два-три дня. Когда боли стихают, можно поэтапно вводить лечебную диету. В первые несколько дней еда должна быть малокалорийной, например, протертые, полужидкие овощные пюре, приготовленные на пару или отварные блюда. Нельзя использовать многокомпонентные рецепты и специи.
На четвертый-пятый день, когда симптомы становятся менее выраженными, вводят более калорийные блюда. При этом ориентируются на самочувствие и степень усвоения пищи. В рацион добавляют нежирный творог, мясо, яйца, немного сливочного масла. Продукты отваривают или готовят на пару, измельчают и подают в виде запеканок и пюре.
В последующие 10-12 месяцев необходимо придерживаться щадящего дробного питания, но не такого строгого. Диета в этот период напоминает меню, рекомендуемое при хроническом панкреатите.
Беременные нередко сталкиваются с проблемами в работе желудочно-кишечного тракта. Если врач поставил диагноз "панкреатит", то, кроме медикаментозного лечения, также назначают диету "Стол №5".
Меню для беременных практически не отличается от общей диеты при панкреатите. Важно обеспечить полноценный рацион, чтобы плод получал все необходимые вещества и правильно развивался. В ежедневном питании обязательно должны быть витамины и минералы, белки (молочные продукты, мясо, яйца), жиры (растительные масла), углеводы (фрукты, овощи, крупы, макароны).Даже если у пациента легкая форма панкреатита, все равно рекомендуют соблюдать нестрогую диету. Из ежедневного меню следует исключить те продукты, которые усиливают кислотообразование. Чтобы снизить риск обострений, стоит придерживаться щадящей диеты на протяжении всей жизни.

13 октября 2021, 15:58
Диета "Шесть лепестков": похудение без изнурительного голоданияДаниил Давыдов
медицинский журналист
Профиль автораЗа последние 30 лет люди стали болеть панкреатитом в два раза чаще — причем число новых случаев постепенно растет.
Болеют обычно молодые трудоспособные люди, преимущественно мужчины 35—50 лет. При этом знать, что такое панкреатит и откуда он берется, важно всем, ведь риск заболеть есть почти у каждого вне зависимости от пола — особенно если этот человек регулярно пьет даже небольшое количество алкоголя.
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Панкреатит — воспаление поджелудочной железы. Лечением этой болезни занимаются гастроэнтерологи — врачи, специализирующиеся на заболеваниях пищеварительной системы. Но в ситуациях, когда панкреатит тяжелый, может потребоваться помощь хирурга, чтобы спасти человеку жизнь.
Что такое панкреатит — клиника Майо
Зачем нужна поджелудочная железа — клиника Джона Хопкинса
Чтобы понять, что такое панкреатит, нужно сказать пару слов о том, зачем нужна поджелудочная железа. Задача этого органа — помогать нам усваивать пищу и получать из нее энергию.
Поджелудочная железа делает это двумя способами:
Зачем нужен инсулин — медицинский справочник Medscape
Зачем нужен глюкагон — клиника Майо
Поджелудочная железа находится в верхней левой части живота рядом с желудкомВоспаление поджелудочной железы может быть острым или хроническим. От формы панкреатита зависят методы его лечения и прогноз, то есть результат, на который может рассчитывать пациент.
Каким бывает панкреатит — медицинский справочник MedlinePlus
Острый панкреатит. Болезнь развивается внезапно. Прогноз зависит от степени тяжести. При правильном своевременном лечении в больнице легкий панкреатит проходит в течение 5—10 дней. При тяжелом панкреатите нарушается кровоснабжение железы, и ее ткань начинает отмирать. Из-за этого развивается заражение крови, или сепсис, так что в результате могут пострадать другие органы. В этом случае лечение может занять несколько месяцев.
Хронический панкреатит. Болезнь развивается постепенно. В результате воспаления живые клетки поджелудочной железы замещаются рубцовой тканью, так что орган повреждается необратимо. Вылечить хронический панкреатит раз и навсегда нельзя, можно только замедлить его развитие при помощи лекарств.
Причины. В США в 40—70% случаев острого панкреатита виноваты камни в желчном пузыре. В нашей стране на камни приходится около 35% всех случаев болезни. При этом панкреатит развивается далеко не у всех людей с камнями в желчном пузыре — это происходит только у 3—7% таких пациентов.
Причины острого панкреатита — международный справочник для врачей Uptodate
Желчный пузырь — мышечный мешок, в котором накапливается вырабатываемая печенью желчь. Когда мы едим, желчный пузырь сокращается и вытесняет желчь в проток желчного пузыря — тонкую трубку, которая соединяется с главным протоком поджелудочной железы. По общему протоку желчь из желчного пузыря и пищеварительные ферменты из поджелудочной железы поступают в 12-перстную кишку, где участвуют в переваривании жиров.
Желчный проток соединяется с протоком поджелудочной железы и впадает в 12-перстную кишкуЕсли в желчном пузыре образуются камни, они выходят в проток, общий для желчного пузыря и поджелудочной железы. Некоторым людям везет, и камни уходят в кишечник, не повреждая проток. В этой ситуации боль проходит так же резко, как и началась, и в дальнейшем человек чувствует себя хорошо. Но у некоторых людей из-за движения желчных камней развивается панкреатит.
Хотя никто пока не знает наверняка, как именно желчные камни вызывают воспаление поджелудочной железы, у ученых есть две версии. Согласно первому предположению, когда камень проходит через проток, то вытесняет желчь в проток поджелудочной железы — это называется рефлюкс желчи. Желчь попадает в поджелудочную железу и повреждает ее клетки.
Согласно второй версии, желчные камни царапают стенки протока, вызывая отек, из-за которого он временно закрывается, либо совсем перекрывают его. Из-за этого ферменты поджелудочной железы перестают поступать в кишечник. В норме эти вещества «включаются», только когда поступают в 12-перстную кишку. Но если ферменты задерживаются в протоке, то могут досрочно активироваться и начать переваривать те же самые клетки, которые их создают.
Камни, которые выходят из желчного пузыря, перекрывают не только желчный, но и главный проток поджелудочной железы. В этой ситуации пищеварительные ферменты могут активироваться досрочно и повредить клетки поджелудочной железыВторая частая причина острого панкреатита — многолетнее злоупотребление алкоголем. В США употребление спиртного провоцирует 25—35% случаев острого панкреатита, а в нашей стране на него приходится до 55% всех случаев. При этом острый панкреатит случается менее чем у 10% людей с алкогольной зависимостью.
Спиртные напитки увеличивают синтез пищеварительных ферментов, избыток которых может повредить поджелудочную железу. Правда, ученым и врачам до сих пор непонятно, почему острый панкреатит возникает только после многих лет злоупотребления алкоголем, а не у людей, которые обычно пьют умеренно, но однажды сильно превысили свою норму.
Почему алкоголь провоцирует острый панкреатит — Uptodate
Возможно, поджелудочная железа имеет достаточный запас прочности, чтобы противостоять разовому отравлению, но со временем ее возможности исчерпываются: она просто «сдается» и разрешает собственным ферментам себя переваривать.
Оставшиеся случаи острого панкреатита приходятся на травмы, операции и повреждения, связанные с химиотерапевтическими препаратами, с болезнями вроде вирусного гепатита, сосудистой недостаточности и иногда — с тяжелой аллергией, и с врожденными генетическими нарушениями, из-за которых пищеварительные ферменты активируются не в кишечнике, а еще до того, как выходят из поджелудочной железы.
Симптомы. Главный симптом — неожиданно появившаяся сильная тупая боль в верхней части живота. Эта боль быстро усиливается и примерно в половине случаев распространяется вдоль спины и ниже левой лопатки. Безрецептурные обезболивающие обычно не помогают, а если человек поест или выпьет воды, боль усиливается.
Симптомы острого панкреатита — Национальная служба здравоохранения Англии, NHS
Некоторым людям с острым панкреатитом становится легче, если они наклоняются или подтягивают ноги к груди, то есть скручиваются в клубок. А вот если человек лежит на спине, боль часто усиливается.
Если острый панкреатит спровоцировали желчные камни, то боль, как правило, возникает сразу после обильного обеда. А в случае алкогольного острого панкреатита боль возникает через 6—12 часов после того, как человек употребил большое количество спиртных напитков. Такое бывает, например, после новогоднего застолья.
У людей с острым панкреатитом часто бывает температура до 38 °С и выше, их тошнит и нередко рвет, возникает понос. У некоторых людей развивается желтуха, то есть белки глаз и кожа принимают желтоватый оттенок.
Желтый оттенок кожи связан с билирубином — ядовитым веществом желто-оранжевого цвета, которое образуется при разрушении гемоглобина. Билирубин в норме обеззараживает печень, а затем «складирует» его в желчном пузыре, где он смешивается с желчью.
Что такое билирубин — MedlinePlus
Когда проток, по которому желчь поступает в кишечник, сужается, или если его перекрывает камень, билирубин накапливается в крови и окрашивает кожу и склеры.
Если у вас или у человека рядом возникли симптомы, похожие на панкреатит, немедленно вызовите скорую помощь. Сильная боль в животе — грозный симптом, который может говорить о многих опасных для жизни заболеваниях. Уточнять диагноз и назначать лечение должен врач в условиях больницы.
Диагностика. Согласно российским клиническим рекомендациям, осматривая пациента в больнице, врач будет ориентироваться на симптомы болезни: учтет, принимал ли человек алкоголь и ел ли жирную острую пищу накануне, отметит острую боль в верхней части живота и рвоту.
Острый панкреатит — российские клинические рекомендацииPDF, 680 КБ
Чтобы уточнить диагноз, врач назначит:
Дальнейшее лечение будет зависеть от того, как себя чувствует пациент.
Вне зависимости от причины, которая вызвала болезнь, выделяют три степени тяжести острого панкреатита:
Легким панкреатит считается, если пациенту становится лучше в течение первых суток болезни. Например, это может случиться с человеком, желчные камни которого успешно вышли из протока в кишечник, но повредили стенки протока, из-за чего возник отек, который временно перекрыл выход панкреатическим ферментам.
Таким пациентам нельзя есть в течение суток. Все это время им продолжают восполнять потерю жидкости через капельницу, а если у человека есть гастрит или язва, дают препараты, которые замедляют образование соляной кислоты в желудке.
В дальнейшем пациентам с легким острым панкреатитом достаточно поддерживающего лечения. Оно включает в том числе питание при помощи жидких смесей, которые нужно пить через трубочку или очень маленькими глотками. Примерно за неделю такого лечения поджелудочная железа восстанавливается сама у 60—70% пациентов.
При умеренно тяжелом и тяжелом остром панкреатите в течение суток состояние пациента ухудшается. Если это происходит, пациента переводят в реанимацию. Чтобы понять, насколько пострадала поджелудочная железа, таким людям назначают компьютерную томографию, или КТ. Если у пациента есть противопоказания к КТ, назначают магнитно-резонансную томографию — МРТ — поджелудочной железы.
КТ и МРТ лучше, чем УЗИ, помогают выявить участки некроза. Но начинать с них обследование смысла нет, ведь повреждения поджелудочной железы развиваются постепенно, и в первые сутки их просто не видно.
Дальнейшее лечение зависит от причины, из-за которой ухудшилось состояние пациента. Например, если к воспалению железы присоединилась инфекция, пациенту назначают антибиотики. А если проблема связана с тем, что желчный камень перекрыл проток, нужна срочная эндоскопическая хирургическая операция, чтобы извлечь камень и освободить желчный проток. Такая процедура называется эндоскопической ретроградной холангиопанкреатографией, или ЭРХПГ.
Большинство людей с острым панкреатитом вызывают государственную скорую помощь, услуги которой бесплатны. Вызвать скорую можно:
Станция скорой и неотложной медицинской помощи им. А. С. Пучкова в Москве
Памятка для граждан о гарантиях бесплатного оказания медицинской помощиPDF, 2,53 МБ
Правила и сроки госпитализацииPDF, 157 КБ
Острая боль в животе — показание для экстренной госпитализации, поэтому скорая помощь отвезет пациента в государственный стационар. Медицинскую помощь там оказывают бесплатно.
При этом человек с сильной болью в животе может вызвать платную скорую помощь — в Москве цена вызова начинается от 5000 Р. Платная скорая может госпитализировать пациента и в государственный стационар, и в частную клинику, например в ту, услуги которой входят в программу страхования по полису ДМС.
Но в госпитализации по ДМС есть нюансы: например, иногда запись в клинику возможна только после согласования со страховой компанией.
В этой ситуации, чтобы лечь в больницу, надо сначала позвонить в страховую компанию и объяснить ситуацию, после чего представитель компании определит, какие услуги вам нужны и куда за ними обращаться.
Затем страховая компания отправит в клинику гарантийное письмо — обязательство о том, что она оплатит услуги, перечисленные в нем. Это занимает в среднем 10—15 минут. Есть и другие нюансы — они описаны в статье «Как грамотно пользоваться корпоративным ДМС».
Госпитализироваться в частную клинику по платной скорой можно и без полиса ДМС. В этой ситуации с выбором стационара в платной клинике могут помочь сотрудники скорой помощи. Но лучше еще до приезда скорой представлять, куда именно вы планируете госпитализироваться.
Важно, чтобы в выбранной частной больнице было отделение реанимации и гастроэнтеролог. Эта информация должна быть на сайте в разделе «Прайс-лист», но надежнее позвонить в клинику и уточнить, принимает ли она на лечение пациентов с острой болью в животе. Цены суточного пребывания в отделении интенсивной терапии и лечения в разных клиниках заметно разнятся — это тоже нужно заранее уточнить в клинике.
Если вы планируете госпитализироваться в частную клинику, нужно учесть, что стоимость диагностики тоже включат в лечение. Средняя цена УЗИ брюшной полости в Москве — 2200 Р, но в частной клинике эта услуга может обойтись дороже.
| Исследование | KDL | Helix |
|---|---|---|
| Анализ крови на панкреатическую амилазу | 625 Р | 605 Р |
| Анализ крови на липазу | 665 Р | 650 Р |
Анализ крови на панкреатическую амилазу
Анализ крови на липазу
Цены на анализы в частной клинике тоже могут отличаться от средних по рынку.
Как жить после выздоровления. После легкого острого панкреатита многие люди восстанавливаются самостоятельно. Но пациенты с умеренно тяжелым и тяжелым острым панкреатитом, особенно те, кто перенес операцию и провел много времени в реанимации, часто нуждаются в реабилитации.
У людей, которые долго лежали в отделении интенсивной терапии, часто развивается ПИТ-синдром, или синдром последствий интенсивной терапии. Такие люди сталкиваются с бессонницей, страдают от болей, им трудно глотать, говорить, ходить и самостоятельно себя обслуживать.
Что такое ПИТ-синдром — Общество медицины неотложных состояний
Чтобы вернуться к нормальной жизни, выздоравливающим в реанимации пациентам нужна консультация и помощь мультидисциплинарной реабилитационной бригады. В нее входят врач-реабилитолог, специалист по восстановлению бытовых навыков — эргофизиолог, клинический психолог и медицинская сестра.
Междисциплинарная команда в медицинской реабилитации. Принципы работыPDF, 2,26 МБ
Проконсультироваться со специалистами мультидисциплинарной реабилитационной бригады и получить лечение можно в государственном или частном реабилитационном центре. Обратиться туда нужно сразу после выписки: чем раньше начнется реабилитация, тем выше шанс восстановиться. О том, как получить реабилитацию, мы подробно писали в статье «Как выбрать реабилитационный центр».
Профилактика острого панкреатита. Единственный способ избежать заболевания, связанного с желчными камнями, — своевременно вылечить желчнокаменную болезнь.
Заподозрить это заболевание можно, если через некоторое время после еды возникает острая, мучительная боль, которая проходит так же резко, как и началась. Если подобное возникало хотя бы раз, важно как можно скорее обследоваться у гастроэнтеролога и получить необходимую помощь.
Некоторым людям может потребоваться плановая операция на желчном пузыре. Сделать ее можно в частной клинике за деньги или бесплатно по полису ОМС. О том, как получить помощь, мы подробно рассказывали в статье «Как сделать в Москве операцию по полису ОМС».
Избежать острого панкреатита, связанного с алкоголем, можно, если совсем отказаться от спиртных напитков или максимально сократить их употребление.
Госпитализация в частную клинику на 10 дней
От 100 000 Р
Вызов платной скорой помощи
От 5000 Р
УЗИ брюшной полости
От 2000 Р
Анализы крови на амилазу и липазу
От 1300 Р
Всего
От 108 300 Р
Причины. В США примерно половина случаев хронического панкреатита связана с регулярным употреблением алкоголя. Согласно российской статистике, распространенность хронического панкреатита составляет 27,4—50 случаев на 100 000 человек. В нашей стране 60—70% всех случаев хронического панкреатита возникает у людей, которые в течение 10—15 лет ежедневно употребляли по маленькой порции спиртного. То есть заболевание может возникнуть у людей, которые регулярно употребляют алкоголь в небольших дозах, пьют умеренно.
Причины хронического панкреатита — Uptodate
Еще один фактор, который увеличивает риск развития хронического панкреатита у людей, употребляющих алкоголь, — курение. Как именно алкоголь и табак вредят поджелудочной железе, пока до конца непонятно. Ученые и врачи предполагают, что этиловый спирт и никотин могут как повреждать клетки поджелудочной железы напрямую, так и, например, активировать гены, «включающие» звездчатые клетки поджелудочной железы.
В норме эти клетки отвечают за образование рубцов на поврежденном органе. Но если они активируются без повода, то вызывают фиброз — образование ненужных рубцов, которые занимают место здоровых клеток.
Что такое звездчатые клетки поджелудочной железы — журнал «Вызовы в физиологии»
Кроме того, риск развития хронического панкреатита увеличивается у людей с высоким уровнем триглицеридов в крови, сахарным диабетом и хронической почечной недостаточностью. Другие причины — например, воздействие медикаментов и ядов, врожденные генетические нарушения, аутоиммунные заболевания и травмы панкреатических протоков, которые приводят к их сужению, — встречаются реже.
Симптомы. Главный симптом хронического панкреатита — повторяющиеся жгучие или стреляющие боли в середине или в левой части живота, которые могут отдавать в спину и облегчаются при наклоне вперед. Во время приступа многих людей тошнит и рвет. То есть первый приступ хронического панкреатита иногда напоминает начало острого панкреатита.
Симптомы хронического панкреатита — NHS
Иногда боль возникает через некоторое время после еды, но так происходит не всегда — она может появляться без повода. Боль приходит и уходит, при этом эпизоды могут длиться от нескольких часов до десяти дней. Зачастую от приступа к приступу боли часто становятся все сильнее и сильнее. Со временем неприятные ощущения перестают проходить полностью, так что легкая или умеренная боль сохраняется все время между приступами.
Если не менять образ жизни и не лечить хронический панкреатит, через несколько лет после появления первых симптомов человек утрачивает способность усваивать жирную, а иногда и мясную пищу. Так происходит потому, что поврежденная поджелудочная железа уже не может вырабатывать достаточно пищеварительных ферментов для расщепления жиров и некоторых белков.
Такие люди сильно худеют и утрачивают аппетит. Если болезнь развивается из-за сужения общего протока, в крови людей начинает накапливаться билирубин, так что в итоге у них желтеют белки глаз и кожа. Такие люди чувствуют сильную слабость, им постоянно хочется пить, их часто тошнит и рвет, а фекалии становятся такими жирными, что их трудно смыть со стенок унитаза.
Хронический панкреатит — изнуряющая болезнь, буквально высасывающая радость жизни. Если у вас несколько раз в месяц сильно болит живот, особенно если приступы сопровождаются рвотой, важно как можно скорее обратиться к гастроэнтерологу.
Диагностика. Согласно российским клиническим рекомендациям, врач должен оценить внешний вид пациента, учесть жалобы на приступы боли в животе и осмотреть его. Как правило, пациенты с хроническим панкреатитом жалуются на боль, если врач надавливает пальцами на верхнюю часть живота. Средняя цена приема гастроэнтеролога в Москве — 2816 Р.
Хронический панкреатит — российские клинические рекомендации, PDF
Чтобы уточнить диагноз, врач назначит анализы кала и ультразвуковое исследование брюшной полости.
Анализы кала — это общий анализ кала, или копрограмма, и биохимическое исследование на панкреатическую эластазу 1.
Копрограмма — исследование физических и химических свойств кала. Гастроэнтерологу важно понимать, есть ли в кале жир и мышечные волокна. Нормально работающая поджелудочная железа выделяет ферменты, расщепляющие жир и мышцы. В норме в кале их нет, а если они все-таки появляются, врач вправе заподозрить проблемы с пищеварительной системой.
Разобраться, в чем именно проблема, поможет биохимический анализ кала на эластазу 1. Это панкреатический фермент, необходимый для переваривания белковой пищи, который обычно выделяется вместе с калом. Если концентрация эластазы в кале низкая, велика вероятность, что поджелудочная железа не справляется со своими обязанностями.
Как правило, копрограмму можно сдать бесплатно по полису ОМС. Биохимический анализ кала назначают реже, поэтому в государственной лаборатории может не быть нужных реактивов. В этой ситуации вам могут дать направление в другую поликлинику, но иногда проще сдать анализ в частной лаборатории за деньги.
Копрологическая эластаза
Ультразвуковое исследование брюшной полости. Это самый первый метод, к которому прибегают врачи, чтобы разобраться, с чем связаны боли в животе.
При этом УЗИ-исследование не в состоянии выявить болезнь на ранних стадиях. Так что если врач заподозрит, что у пациента начал развиваться хронический панкреатит, он может направить его на эндоскопическую ультрасонографию, или ЭСПБЗ, или КТ брюшной полости с внутривенным контрастированием на основе йода.
Если пациенту нельзя делать контраст с йодом, исследование можно заменить на магнитно-резонансную холангиопанкреатографию, или МРХПГ. В качестве контрастного вещества при МРХПГ используют гадолиний — йода такой контраст не содержит и аллергии почти никогда не вызывает. Эти методики позволяют поставить более точный диагноз.
О том, можно ли сделать УЗИ, КТ или ЭСПБЗ по полису ОМС в вашем регионе, должно быть написано в территориальной программе госгарантий.
В большинстве регионов по ОМС доступно как минимум УЗИ брюшной полости. Если есть направление от врача, провести вам исследование обязаны за 14 дней с момента обращения.
Что делать? 14.02.19Заставляют платить в поликлинике
Сделать исследование без очереди можно в частной клинике за деньги. Средняя цена на УЗИ брюшной полости в Москве — 2200 Р, средняя цена обзорной КТ брюшной полости — 6322 Р, цена на МРХПГ начинается от 5600 Р, а цена на ЭСПБЗ — от 6000 Р.
Если боль не проходит или у человека развиваются осложнения — например, на поджелудочной железе появляются гноящиеся кисты, — пациенту может потребоваться хирургическое вмешательство.
Устранение факторов риска хронического панкреатита. Людям с хроническим панкреатитом независимо от его причины рекомендуется полностью отказаться от алкоголя и бросить курить.
Благодаря этому у многих людей реже случаются приступы боли, а сама она становится не такой сильной. Кроме того, на бросивших пить и курить людей лучше действуют обезболивающие препараты, а у некоторых замедляется развитие болезни, то есть замедляются темпы разрушения поджелудочной железы.
Как правило, людям, которые пытаются бросить пить, требуется помощь специализирующегося на алкогольной зависимости психиатра-нарколога. Средняя цена одного приема у нарколога в Москве — 3848 Р.
О том, как преодолеть зависимость от никотина, мы писали в статье «Сколько стоит бросить курить».
Обезболивание. Обезболивающие препараты в каждом конкретном случае должен подбирать врач. Некоторым людям помогают нестероидные противовоспалительные средства, или НПВС, например таблетки ибупрофена или анальгетики, то есть обезболивающие, например таблетки парацетамола. Принимать парацетамол можно не более трех месяцев и строго под контролем лечащего врача.
Если НПВС и анальгетики не помогают, врач может назначить опиоидный анальгетик. Некоторым людям могут быть полезны антидепрессанты. Эти препараты не только облегчают симптомы депрессии, которая часто развивается у людей, страдающих от тяжелых заболеваний, но и уменьшают чувствительность нервов, проходящих в животе, то есть работают как дополнительное обезболивающее.
Сообщество 23.11.21Что такое депрессия?
Заместительная ферментная терапия. Если у пациента с хроническим панкреатитом активность поджелудочной железы снизилась больше чем на 90%, этот орган перестает вырабатывать достаточно пищеварительных ферментов, чтобы нормально усваивать еду.
В этой ситуации амилазу, липазу и протеазу приходится принимать отдельно в виде кишечнорастворимых капсул. Растворяющиеся в желудке таблетки не подходят, потому что соляная кислота деактивирует ферменты. В нашей стране пациентам назначают кишечнорастворимые капсулы панкреатина, которые нужно принимать во время и после еды. Дозировку препарата должен подбирать врач.
Одна консультация у нарколога
От 4000 Р
Бросить курить
От 3000 Р
Прием гастроэнтеролога
От 3000 Р
Анализы кала
От 3000 Р
УЗИ брюшной полости
От 2000 Р
Обезболивающие препараты
От 200 Р
Всего
От 15 200 Р
Екатерина Ратегова
терапевт и гастроэнтеролог клиники Docmed
И в нашей стране, и за рубежом клинические рекомендации по лечению хронического панкреатита почти не различаются. Если диагноз поставлен верно, то назначения американского и русского гастроэнтеролога будут похожими.
Из частых ошибок я встречала назначение строгой ограничительной диеты, приводящей пациента к невротизации и дальнейшему похудению, назначение неадекватной ферментной терапии, когда дозы недостаточны для коррекции ферментной недостаточности поджелудочной железы, а также неадекватное обезболивание.
Иногда сталкиваюсь с тем, что диагноз поставлен без достаточного обследования и поэтому неточен. При этом пациент убежден в том, что у него есть болезнь, соблюдает жесткую диету и принимает символические дозы ферментов, которые ему не нужны.
Хронический панкреатит встречается не так уж часто: в России регистрируют не более 50 случаев на 100 тысяч населения. Поэтому иногда случается, что человека годами лечат от этой болезни, хотя на самом деле он страдает от язвенной болезни, гастрита или других желудочно-кишечных заболеваний.
Хронический панкреатит (ХП) – длительное воспалительное заболевание поджелудочной железы, с проявлениями в виде необратимых измененийструктуры органа, которые вызывают боль и/или стойкое снижение его функции.
Поджелудочная железа осуществляет важные функции:
В мире наблюдается тенденция к увеличению заболеваемости острым и хроническим панкреатитом, за последние 30 лет — более чем в 2 раза.
Наиблее часто встречающаяся причина развития хронического панкреатита - употребление алкоголя, причем качество и сырье, из которого сделан напиток, не имеют значения.
При появлении подобных симптомов рекомендуется пройти обследование для исключения хронического панкреатита.
При отстутствии лечения к возможным осложнениям хронического панкреатита относятся:
Различают три степени тяжести хронического панкреатита:
При легкой степени тяжести хронического панкреатита обычно не требуется длительных курсов приема лекарственных препаратов, так как изменение образа жизни и отказ от вредных привычек зачастую предотвращают возникновение рецидивов.
При средней степени тяжести хронического панкреатита, необходима строгая диета, более длительные курсы терапии, постоянное наблюдение лечащего врача.
При тяжелом течении хронического панкреатита необходима постоянная поддерживающая терапия, более сильные лекарственные препараты и строжайшая диета. Зачастую пациенты нуждаются в тщательном наблюдении не только врача гастроэнтеролога, но и врачей других специальностей (эндокринолога, хирурга, диетолога). Возникающие обострения, а также осложнения заболевания несут угрозу жизни пациента и, как правило, являются показанием для госпитализации в стационар.
Наличие хронического панкреатита, вне зависимости от степени тяжести, требует немедленного обращения к врачу, так как без лечения и изменения образа жизни,
процесс будет неуклонно прогрессировать.
В Клинике ЭКСПЕРТ существует алгоритм диагностики хронического панкреатита, который включает:
Основным лечением хронического панкреатита является диета и отказ от вредных привычек, изменение образа жизни, а также лекарственные препараты:
Необходимо выявление в ходе первичного обследования патологии других органов ЖКТ (желчно-каменная болезнь, хронический холецистит, гастрит, дуоденит, язвенная болезнь, гепатит, синдром избыточного бактериального роста, дисбиоз кишечника, болезни почек и др.), так как эти заболевания могут являться причиной и/или усугубляющими факторами хронического воспаления поджелудочной железы. В этом случае необходимо лечение других заболеваний желудочно-кишечного тракта. Решение о срочности и порядке лечение того или иного сопутствующего заболевания принимает лечащий врач.
Если лекарства, принимаемые больным по поводу других заболеваний, могут способствовать развитию болезни, решается вопрос о замене препаратов.
Все виды лекарственной терапии должен назначать и обязательно контролировать врач гастроэнтеролог.
При выявлении какого-либо механического препятствия оттоку желчи больному показано хирургическое лечение.
Хронический панкреатит представляет собой серьезное заболевание. Однако, при следовании рекомендациям врача-куратора по профилактике обострений (соблюдение диетических рекомендация, профилактические курс лечения и пр.) хронический панкреатит протекает «спокойно», без частых обострений и имеет благоприятный прогноз выживаемости.
При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Профилактика основана на устранении факторов риска, провоцирующих болезнь:
При панкреатите все блюда делаются из нежирного мяса и рыбы – и то только в отварном варианте. Жареные продукты запрещены. Можно употреблять молочные продукты с минимальным процентом жирности. Из жидкости желательно пить только натуральные соки и компоты и чай.
Полностью исключить следует:
Продумать основы питания при хроническом панкреатите, составить диету и учесть пожелания и привычки пациента поможет квалифицированный врач диетолог.
Хронический панкреатит представляет собой заболевание, характеризующееся воспалением и дистрофией с последующим развитием соединительной ткани в органе и нарушением пищеварительной и эндокринной функции. «Отмирание» железы называется панкреонекрозом и встречается при остром панкреатите, являясь смертельно опасным состоянием
Действительно, в большинстве случаев развитие панкреатита обусловлено действием алкоголя, но существуют и другие факторы: желчнокаменная болезнь, заболевания печени, характеризующиеся нарушением образования и оттока желчи, заболевания желудка и 12-перстной кишки, наследственность, сбой в иммунной системе, нарушение кровоснабжения органа, фоновые заболевания: вирусные гепатиты, гемохроматоз, муковисцидоз и пр.
Хронический панкреатит потому и называется хроническим, что полностью не вылечивается, но правильная врачебная тактика позволяет достичь многолетней ремиссии.
Да, длительное течение панкреатита может привести к развитию не только нарушению пищеварительной функции поджелудочной железы, но и изменению эндокринной с развитием сахарного диабета, особенно при наличии наследственной предрасположенности к сахарному диабету.
Соблюдение диеты является основополагающим фактором для достижения ремиссии.
Пациентка Х., 52 года, обратилась в Клинику ЭКСПЕРТ с жалобами на опоясывающие боли после употребления жирной пищи и небольшого количества алкоголя, тошноту, послабление стула.
Из анамнеза известно, что дискомфорт в области над пупком с послаблением стула наблюдался в течение нескольких лет при пищевых погрешностях, но после соблюдения строгой диеты проходили бесследно. По этому поводу женщина не обследовалась. Настоящие жалобы возникли впервые. Кроме того, 20 лет назад в период беременности пациентке говорили о наличии густой желчи при УЗИ. В дальнейшем пациентка не обследовалась, так как ее ничего не беспокоило.
При проведении лабораторно-инструментального обследования были выявлены изменения в анализах крови: повышение СОЭ, активности панкреатической амилазы, а при УЗИ – множественные камни в желчном пузыре.
После купирования болевого синдрома пациентка была направлена на плановое оперативное лечение – удаление желчного пузыря. После успешно проведенной операции, пациентка продолжает наблюдение у гастроэнтеролога, соблюдает диетические рекомендации, жалоб не предъявляет, показатели нормализовались.
Пациент Б., 56 лет, обратился в Клинику ЭКСПЕРТ с жалобами на периодический интенсивный болевой синдром опоясывающего характера без видимых причин, сопровождающийся тошнотой и поносом. На предыдущем этапе обследования были выявлены диффузные изменения структуры поджелудочной железы, что было расценено как хронический панкреатит. Пациент при этом вел здоровый образ жизни, не употреблял алкоголь и жирную пищу. Назначенное лечение ферментными препаратами существенного эффекта не оказывало.
При попытке выяснить причину развития панкреатита врач гастроэнтеролог Клиники ЭКСПЕРТ исключил ряд заболеваний, способных привести к развитию хронического панкреатита (ЖКБ, язвенную болезнь, нарушение обмена железа и пр.) и обратил внимание на иммунологический сдвиг в лабораторных анализах. Это послужило основанием проведения углубленного иммунологического обследования, позволившего установить, что причиной поражения поджелудочной железы был сбой в работе иммунной системы – аутоиммунный панкреатит.
Было назначено патогенетическое лечение, влияющее на механизм развития заболевания – глюкокортикостероиды по схеме, на фоне которого при контрольном обследовании признаки иммунного воспаления были устранены. В настоящее время пациент получает длительную поддерживающую терапию под наблюдением врача-куратора, жалоб не предъявляет. При контрольном УЗИ органов брюшной полости признаки отека поджелудочной железы не определялись.
Панкреатит - это воспаление поджелудочной железы.
Панкреатитом называют целую группу заболеваний и недугов, которые возникают вследствие воспаления поджелудочной железы или нарушения функционирования поджелудочной железы.
При заболевании панкреатит в поджелудочной железе начинает происходить процесс, при котором ферменты, выделяемые железой, не выбрасываются в двенадцатиперстную кишку, а активизируются в самой железе и начинают разрушать её, то есть происходит самопереваривание.
Ферменты и токсины, которые выделяются при этом процессе, выбрасываются в кровь и могут нанести серьезный вред другим органам, таким, как мозг, лёгкие, сердце, почки и печень.
В зоне риска заболеть панкреатитом находятся мужчины и женщины в возрасте 30 – 40 лет. Причем мужчины здесь преобладают над женщинами.
Люди, злоупотребляющие алкоголем, табакокурением, наркоманией, больше находятся в опасности заболеть панкреатитом, чем люди, не подверженные вредным привычкам.
Во многих случаях генетическая предрасположенность становится решающим фактором развития панкреатита.
Панкреатит приводит к образованию рубцов на поджелудочной железе.
В таком состоянии поджелудочная железа прекращает производить нужное количество пищеварительных ферментов. В результате нарушения функционирования поджелудочной железы становится невозможным переваривание некоторых микроорганизмов, в частности жиров.
Если повреждается часть поджелудочной железы, которая занимается выработкой инсулина, то может развиться диабет.
Характерным признаком панкреатита является сильный болевой синдром.
При панкреатите боль появляется в области живота, в подреберье, может пронизывать человека в области лопаток, спины или груди.
О панкреатите могут свидетельствовать такие симптомы:
Вышеописанные симптомы относятся к острому панкреатиту.
Если панкреатит имеет хроническую форму, то обычно у него нет ярко выраженных симптомов. Хронический панкреатит сопровождается снижением аппетита и потерей массы тела.
При хроническом панкреатите часто появляются боли в верхней части живота, особенно после еды или после приема спиртных напитков.
Опасность хронического панкреатита в том, что такая форма болезни может часто протекать бессимптомно, при этом длится годами. Больной хроническим панкреатитом может не подозревать о наличии болезни, потому что практически не ощущает недуг. Хронический панкреатит характеризуется частым ощущением тяжести желудка, ощущением переедания, дискомфортом.
Псевдоопухолевый панкреатит имеет признаки рака, которые выражаются в желтушности тела и склер глаза.
Диспепсический панкреатит выражается в расстройстве кишечника, поносе, запоре, вздутие, беспричинной потери веса.
Панкреатит, особенно хронический, приводит к диабету.
Для установления диагноза «панкреатит» необходимо обратиться к врачу – гастроэнтерологу и пройти обследование.
Доктор – гастроэнтеролог Онли Клиник для диагностики панкреатита назначает обследование, выслушивает жалобы и собирает анамнез.
Назначаемое обследование и диагностические процедуры, как правило, включают в себя:
Если панкреатит обостряется и происходит приступ панкреатита, то нужно немедленно обратиться к врачу, или даже лечь в стационар. Только срочная медицинская помощь поможет стабилизировать состояние пациента, снять острую симптоматику и исключить возможность развития панкреонекроза.
Острый панкреатит нужно лечить в стационаре и под наблюдением специалистов.
Хронический панкреатит имеет неярко или слабовыраженные симптомы. Больной хроническим панкреатитом обязан постоянно проводить поддерживающую терапию и принимать медикаменты.
В моменты обострения хронического панкреатита больному также показана госпитализация и терапия, аналогичная острому процессу панкреатита.
Больной панкреатитом должен на протяжении всей жизни соблюдать рекомендации врачей для борьбы с этим недугом. Для исключения рецидивов панкреатита необходимо соблюдает диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Также больным панкреатитом специалисты рекомендуют как минимум один раз в год проходить санаторно - курортное лечение в здравницах Ставропольского, Краснодарского края (Кисловодск, Железноводск, Пятигорск) с использованием натуральных минеральных вод.
Очень важна при лечении панкреатита – диета. Если немного ее нарушить – сразу наступает обострение и необходим прием лекарств.
Для уменьшения болей при панкреатите и снижения рецидивов панкреатита, врачи – гастроэнтерологи назначают следующую медикаментозную терапию:
Хронический панкреатит за продолжительный промежуток времени приводит к тому, что происходит замещение нормальных клеток органа соединительной тканью. Следовательно,функциональность органа нарушается, может развиться сахарный диабет и нарушиться пищеварение.
В этих случаях врач – гастроэнтеролог назначает лекарства, содержащие панкреатические ферменты:
Фестал, Панкреатин или «Энзистал», «Гастенорм», «Биозим», «Мезим», «Микразим», «Пангрол», «Панзинорм», «Пензитал», «Креон», «Эрмиталь».
Для диагностирования и лечения панкреатита обращайтесь в Центр Современной Медицины Онли Клиник.
Эксперты: Федор Ветшев, профессор кафедры факультетской хирургии Сеченовского университета, д. м. н.
Алексей Трякин, главный научный сотрудник отделения клинической фармакологии и химиотерапии НМИЦ онкологии им. Н. Н.Блохина, член правления российского общества клинической онкологии (RUSSCO), д. м. н.
Рак поджелудочной железы (РПЖ) — одно из самых агрессивных онкологических заболеваний. Статистика продолжительности жизни больных с этим диагнозом остается одной из самых летальных. Как правило, рак поражает саму железу или ее протоки. И быстро прогрессирует. Но делает это тихо, никак не выдавая себя. Тем и опасна злокачественная опухоль поджелудочной железы — она бессимптомна, почти неуловимая. Только треть случаев заболевания выявляется на третьей стадии, когда метастазы еще не проросли в соседние органы, но уже затронули кровеносные сосуды. В остальном болезнь проявляется, когда лечение становится практически неэффективным. И изменить ситуацию не помогут никакие деньги. В списке жертв коварного недуга мировые знаменитости, обладатели крупных капиталов, в том числе основатель компании Apple Стив Джобс, королева блюза Арета Франклин, великий тенор Лучано Паваротти.
Несмотря на то что ранних признаков РПЖ не существует и шансов поймать болезнь в начальной стадии практически никаких, врачи советуют быть внимательными к своему организму и насторожиться, если вдруг пропал аппетит, чувствуете неприятные ощущения в области желудка и поджелудочной или вдруг стал беспричинно снижаться вес. Начало заболевания может быть связано даже с такими банальными симптомами, как запор, слабость, общее недомогание, вздутие живота. Все это — повод пойти к врачу. Обычно так и бывает, пациент приходит с жалобами на боль в желудке или другие неприятные симптомы, при этом он, конечно, далек от мысли, что у него рак. Но врач-диагност проводит МРТ или КТ и случайно находит узел в поджелудочной железе. Когда так происходит, этот случай можно считать почти счастливым. Чаще к врачу попадают пациенты уже с явно выраженной желтухой, когда опухоль распространилась в желчные протоки. Кстати, боль и желтуха считаются наиболее характерными симптомами рака поджелудочной железы. Их отмечают у 90 % больных. Как правило, они сопровождаются при этом светлым калом, темной мочой. В такой момент говорят о распространенном онкологическом процессе.
Главный фактор риска РПЖ — генетический. «Если в семье четко прослеживается наследственность, не обязательно рака поджелудочной железы, но и рака желудка, молочной железы, толстой и тонкой кишки - повод сходить к медицинскому генетику, — предупреждает Алексей Трякин. — Если специалисты выявят ген, обуславливающий развитие этого вида рака, дадут рекомендации, что делать дальше. А если не выявят, то все равно я бы рекомендовал обследоваться хотя бы раз в год — делать УЗИ, а лучше МРТ, чтобы жить спокойно».
Онкологам известно о связи РПЖ не только с генетикой, но и с образом жизни. Железа, которая не переносит ни никотин, ни алкоголь, жестоко мстит за вредные привычки и еще за неумеренность в пище, а именно избыточное потребление красного мяса, жареного и копченого. «К факторам риска рака поджелудочной железы вполне обоснованно можно отнести хронический панкреатит, сахарный диабет, цирроз печени, ожирение — говорит наш эксперт Федор Ветшев. — Согласно последним данным, выявлена связь между длительным недостатком витамина D. Низкий уровень инсоляции и дефицит витамина в купе с другими факторами может приводить к определенному состоянию в организме, которое способно спровоцировать развитие рака поджелудочной железы. Это не говорит о том, что если выявлен недостаток витамина (а его выявляют у большинства людей нашей страны), у всех будет рак поджелудочной железы. Но это еще один из потенциально возможных факторов риска, признанных целым рядом ученых. И его надо учитывать, особенно при наследственной предрасположенности».
В истории мировой онкологии пока еще не было случаев полного излечения от рака поджелудочной железы. Сложности лечения связаны с биологической особенностью опухоли и анатомической особенностью самой поджелудочной железы. Даже если хирургам удастся прооперировать опухоль и радикально все убрать, метастазы все равно проникают в печень. Если процесс находится на первой и второй стадии, то лечение, как правило, начинается с выполнения радикальной операции, а после назначают послеоперационную химиотерапию. Если процесс распространился и захватил уже и крупные сосуды, проходящие в этой зоне, то лечение включает в себя химиотерапию и иногда лучевую терапию, чтобы уменьшить размер опухоли и сделать операцию возможной. При четвертой стадии, когда метастазы проникли в печень или легкие, проводится только химиотерапия, чтобы максимально продлить жизнь пациенту.
Онкологическая наука не стоит на месте, и сегодня специалисты выполняют такие манипуляции, которые еще лет десять назад казались просто фантастикой. Именно они позволяют максимально повысить шанс на выживаемость пациентов с раком поджелудочной железы. И шансы на излечение РПЖ действительно возрастают, если сделать операцию в самом начале заболевания, пока метастазы не пошли дальше. «В настоящее время, когда невозможно удалить опухоль поджелудочной железы хирургически, применяют новый метод необратимой электропорации, — говорит Алексей Трякин. — В опухоль вставляют электроды и таким образом создают электромагнитное поле, которое убивает живые клетки. Но и этот метод не панацея, потому что вопрос не в локальном контроле опухоли, а в том, что она рано дает метастазы, которые, собственно, и убивают. Если говорить о химиотерапии, то до недавнего времени считалось, что в лечении опухоли на ранней стадии она неэффективна. В последние годы появились данные, что лекарственную терапию полезно давать пациентам после операции с целью снизить риск развития метастазов. Сейчас химиотерапию можно проводить и до операции. Причем сегодня это уже не та химиотерапия с тяжелыми побочными эффектами. В этом направлении тоже есть прорыв. Если грамотно проводить процедуру, то в большинстве случаев удается справляться с такими неприятными симптомами, как тошнота и рвота, хотя слабость и диарея еще остаются. Безусловно, есть режимы лечения, которые менее токсичны, но они и менее эффективные. И врач всегда балансирует между состоянием больного и выбором методов терапии».
Среди последних мировых новостей борьбы с раком поджелудочной железы — разработка специалистов Института биологических исследований Солка (США). Ученые обещают победить болезнь даже на четвертой стадии. Так называемые звездчатые клетки поджелудочной железы при РПЖ начинают вырабатывать белки, которые создают вокруг опухоли защитную оболочку. Также они вырабатывают сигнальный белок LIF, который стимулирует рост опухоли. Эксперименты на мышах показали, что, если заблокировать работу LIF, рост опухоли возможно замедлить даже с помощью химиотерапии. Кроме того, LIF может стать более эффективным маркером рака поджелудочной железы, чем используемый сейчас (СА-19-9), он точнее отражает и рост опухоли, и реакцию ее клеток на химиотерапию.
Еще одно научное открытие связано с экспериментом по выращиванию «в пробирке» островков поджелудочной железы. Однако о выращивании самого органа речь пока не идет. Также врачи отвергают и метод трансплантации. «В первую очередь надо понимать, что рак поджелудочной железы — это системное заболевание, а не болезнь одного органа, поэтому пересадкой здесь все не закончится, — считает Федор Ветшев. — Даже если вспомнить историю Стива Джобса, то ему пересаживали печень уже после операции на поджелудочной железе, поскольку метастазы добрались в печень, а химиотерапия была не эффективна. Тем не менее Стив Джобс более восьми лет боролся с болезнью и смог прожить дольше, чем прогнозировали врачи, но не смог победить рак. Безусловно трансплантация не является панацеей, поскольку не позволяет избавиться от рака. Тем не менее в целом ряде случаев трансплантация, вероятно, может рассматриваться как один из вариантов лечения пациентов с раком поджелудочной железы в будущем».
Источник: KIZ.RU
90 000 симптомов и лечения панкреатита 90 001Воспаление часто упоминается среди заболеваний поджелудочной железы. Он может быть острым или хроническим. Каждая из этих форм заболевания немного отличается и имеет разные симптомы. Как правило, панкреатит развивается после 40 лет и чаще встречается у мужчин, чем у женщин.
Причины заболевания разнообразны - от злоупотребления алкоголем, слишком жирной и обильной пищи, через камни в желчном пузыре, закупорку желчных протоков, вирусные инфекции (напр.после эпидемического паротита), к серьезным повреждениям брюшной полости, например, вследствие травмы. Но панкреатит может развиваться и по метаболическим причинам, быть связан с приемом некоторых лекарств (диуретиков, стероидов, противоэпилептических средств) или появляться при булимии. Редкой причиной панкреатита является гиперпаратиреоз.
Заболевания поджелудочной железы могут иметь очень серьезные последствия. Если вы испытываете дискомфорт этого органа, воспользуйтесь онлайн-телеконсультацией эндокринолога.Там вам окажут квалифицированную помощь и поставят диагноз.
Остальной текст под видео.
Наиболее важным симптомом панкреатита является стреляющая боль в верхней части живота. Он может иррадиировать в спину и длиться несколько дней. Когда болевые приступы возникают на ранних стадиях заболевания, неизвестно, является ли это острым заболеванием или ухудшением самочувствия вследствие хронического воспаления органов.Стоит добавить, что алкогольное поражение поджелудочной железы может протекать бессимптомно в течение многих лет, пока внезапно не возникнет приступ острой боли.
При остром панкреатите внезапно возникает сильная боль, а это значит, что ферменты начинают переваривать собственные белки и жиры. Помимо болей в эпигастрии также появляются лихорадка и желтуха. У него тошнота, рвота, мышечные боли, учащенное сердцебиение и низкое кровяное давление. Организм быстро обезвоживается.Иногда бывают кровотечения и инфекции.
Позаботьтесь о своей поджелудочной железе сегодня и выпейте ДЛЯ ПОДЖЕЛУДОЧНОЙ КРЕМА - травяной чай, который можно приобрести в магазине Медонет Маркет.
Панкреатит может переходить в хроническую форму без острых эпизодов заболевания.
При хроническом панкреатите расширяется просвет альвеол и канальцев поджелудочной железы. Они постепенно заполняются веществом, закупоривающим их внутренности. Фолликулы фиброзируются, и весь орган перестает нормально работать.При этой форме воспаления боль не проходит ни на мгновение, а усиление болей лишает больного возможности функционировать. Когда поджелудочная железа перестает вырабатывать ферменты, боль иногда стихает.
Больные хроническим панкреатитом теряют вес, несмотря на хороший аппетит, часто страдают диареей и рвотой. Заболевание может закончиться сильным обезвоживанием, легким пожелтением кожи и глаз или диабетом, поскольку поврежденная поджелудочная железа не вырабатывает инсулин.
На ранней стадии адекватные добавки могут помочь работе поджелудочной железы.Пищевая добавка с цинком Swanson поддерживает правильную секрецию инсулина, а также положительно влияет, среди прочего, на фертильность и функцию щитовидной железы. Вы также можете попробовать полезные для поджелудочной железы травы, такие как ЭКО чай для поджелудочной железы, доступный в магазине Медонет Маркет.
Одним из основных тестов для диагностики панкреатита является определение ферментов поджелудочной железы (амилазы и липазы) в сыворотке крови и моче.Повышенные уровни обычно означают, что вы больны. Рентген может быть еще одним обследованием. На снимке видны обызвествления органов - характерные для хронической формы заболевания. Наиболее распространенной причиной кальцификации является злоупотребление алкоголем. Также проводят УЗИ и компьютерную томографию. УЗИ позволяет выявить причины воспаления, например камни в желчном пузыре и желчных протоках.
При поступлении больного в стационар проводят ретроградную эндоскопическую холангиографию. Обследование заключается во введении в проток поджелудочной железы контрастного вещества, благодаря чему удается точно визуализировать ход и форму протока поджелудочной железы.
У больных, страдающих острым панкреатитом, проводят множество других тестов для подтверждения или исключения других причин состояния больного.
Анализы крови для контроля работы поджелудочной железы помогают выявить нарушения в работе железы на ранней стадии. Запишитесь на прием сегодня и позаботьтесь о своем здоровье комплексно.
Хотите проверить, правильно ли работает ваша поджелудочная железа? В Medonet Market вы можете купить тесты поджелудочной железы - пакет анализов крови, в котором вы будете проводить тесты на амилазу, СА 19-9 и липазу, отвечающие за работу поджелудочной железы.
Шесть продуктов, которые больше всего вредят поджелудочной железеОстрый панкреатит необходимо лечить в стационаре. Больному назначают сильные обезболивающие и препараты, уменьшающие секрецию панкреатического сока, в котором содержатся ферменты, разрушающие клетки органа. В зависимости от состояния пациента применяются различные лечебные процедуры. Основой лечения острого панкреатита является голодание в течение нескольких дней.Часто используется только парентеральное питание, т.е. питание в вену. При подозрении на инфекцию назначают сильные антибиотики. Назальное отсасывание желудочного содержимого через нос – процедура неприятная для больного, но необходимая для выздоровления. Терапия контролируется многочисленными тестами, чтобы убедиться, что ферменты поджелудочной железы не атакуют другие органы, такие как сердце или легкие. Ваш врач может также использовать перитонеальный диализ, чтобы вывести токсины из вашего организма.
Состояние больного имеет решающее значение для лечения хронического панкреатита. Иногда достаточно обезжиренной диеты и воздержания от алкоголя. Пациент также должен принимать ферменты поджелудочной железы в таблетках, которые помогают пищеварению и снижают давление в протоках поджелудочной железы. Считается, что причиной сильных болей является высокое давление в протоках поджелудочной железы.Поэтому крайне важно улучшить общее состояние больного, чтобы понизить его.
Инсулин необходим, когда у человека развивается диабет. Иногда врачи решают использовать у больных с хроническим панкреатитом то же лечение, что и при остром органном воспалении.
В отдельных случаях, когда стандартные процедуры неэффективны, проводят хирургическую операцию по удалению фрагмента поджелудочной железы.Хирургическое вмешательство снимает или полностью купирует сильную боль.
В случае недостаточности поджелудочной железы очень важна диагностика, поэтому мы предлагаем экспресс-тест, доступный в Медонет Маркет, время ожидания которого составляет 7 рабочих дней.
Поддержка здоровья поджелудочной железы - Настойка Климушко Черта здоровой поджелудочной железы, которую можно приобрести по акционной цене на рынке Медонет.
Вероятность обнаружения камней в желчном пузыре у пациентов с раком поджелудочной железы почти в шесть раз выше, чем у людей без рака поджелудочной железы –...
ПАПВрачи часто диагностируют рак поджелудочной железы, когда она уже не является неоперабельной. Он относится к онкологическим заболеваниям с самой высокой смертностью. В университетской клинической больнице в ...
Эдита БжозовскаПоджелудочная железа – очень важный орган в организме человека.Через выработку панкреатического сока участвует в пищеварении, а выделение пищеварительных ферментов помогает...
Эвелина ХенРак поджелудочной железы является одним из самых опасных видов рака.Некоторым людям достаточно ежедневного приема алкоголя, чтобы увеличить риск его возникновения. Больные, ... 9000 3 Халина Пилонис
Медицина до сих пор не до конца понимает биологию рака поджелудочной железы. Почему он так быстро убивает, еще до того, как болезнь распространится? Почему он так часто обращается? -...
МедэкспрессЕжедневно более тысячи человек во всем мире заболевают раком поджелудочной железы.К сожалению, 80 процентов. из них умрут, потому что слишком поздно обратились к врачу. Узнайте, что вам нужно...
Необходимо повысить скорость и эффективность диагностики рака поджелудочной железы, так как это сложный вид рака. И он не "прощает" длительной диагностики - что тут считать...
Варшавская прессаКоронавирус атакует поджелудочную железу и увеличивает риск развития диабета 2 типа. Это также относится к людям, перенесшим COVID-19 в легкой форме. Следовательно, в ...
ПАПХотя нарушения работы эндокринных желез (включая поджелудочную и щитовидную железу) после COVID-19 в настоящее время встречаются достаточно редко, врачи считают, что для полной оценки ситуации ...
Моника ЗеленевскаяБольная поджелудочная железа длительное время не дает никаких симптомов, а когда они появляются, то иногда неоднозначны и их легко спутать с симптомами других заболеваний, особенно касающихся...
Редакторы МедонетаПоджелудочная железа точно может болеть, но как ее распознать? Заболевания поджелудочной железы не следует воспринимать легкомысленно, поэтому узнайте, какие симптомы предвещают серьезные проблемы и когда следует обратиться к врачу при болях поджелудочной железы.
Поджелудочная железа представляет собой небольшой орган, расположенный в верхней части брюшной полости. Эта часть тела играет очень важную роль — она отвечает за выработку сока поджелудочной железы, обеспечивающего пищеварение, а также вырабатывает инсулин и глюкагон — гормоны, регулирующие должный уровень сахара в крови.
Обычно больные жалуются на боли в поджелудочной железе непосредственно под ребрами. Иногда боль иррадиирует и ощущается в боку или даже в спине. Симптомы панкреатической боли чаще проявляются приступообразно, иногда длятся до нескольких дней. Стоит помнить, что из-за расположения поджелудочной железы в организме возникающая и связанная с ней боль может свидетельствовать и о других проблемах со здоровьем, например, с желудком (изжога, сильное расстройство желудка) или позвоночником (дископатия, остеопороз). .Только тщательные обследования могут подтвердить диагноз и однозначно констатировать, что с нашей поджелудочной происходит что-то тревожное.
Если вы подозреваете, что у вас болит поджелудочная железа, и боль не проходит в течение длительного времени, и у вас нет других тревожных симптомов, вы можете использовать безрецептурные обезболивающие, такие как NO-Spa, Ibuprom, IBUM , Нурофен Форте, АПАП.
Если боль не проходит, обратитесь к врачу, так как к заболеваниям поджелудочной железы нельзя относиться легкомысленно.
Причиной болей может быть воспаление в поджелудочной железе, проявляющееся очень сильными болями, рвотой и высокой температурой, иногда превышающей 39 и даже 40°С.
Наиболее частыми причинами острого панкреатита являются злоупотребление алкоголем (50%), камни в желчном пузыре (30%) или травма [1]. Заболевание связано с нарушением функционирования органа, а точнее секреции ферментов поджелудочной железы, что в конечном итоге приводит к его поражению и осложнениям во всем организме.
Лечение острого панкреатита чаще всего состоит из воздержания от приема пищи в течение нескольких дней, обеспечения полной гидратации организма и введения обезболивающих, таких как APAP. Удаление желчного пузыря является одним из методов лечения панкреатита, вызванного желчнокаменной болезнью.
Иногда острый панкреатит также может быть вызван бактериальной инфекцией. Затем больным назначают антибиотики, т.е.Ципронекс, Меронем. Хирургическое лечение применяют в крайних случаях.
При хроническом панкреатите причины схожи (злоупотребление алкоголем и камни в желчном пузыре), но есть и генетические факторы, способствующие заболеванию.
Симптомы проявляются не сразу, боль в животе может появляться периодически, даже в течение нескольких лет, а может ощущаться постоянно. Кроме болей больные также жалуются на похудание и характерный маслянистый стул, что свидетельствует о нарушении секреции ферментов, расщепляющих жиры, поджелудочной железой.
Хронический панкреатит лечат препаратами, содержащими ферменты поджелудочной железы, такими как Креон Травикс, а также болеутоляющими средствами, такими как Панадол.
Кисты поджелудочной железы представляют собой заполненные жидкостью волдыри. Они причиняют боль только тогда, когда им действительно плохо. Эти обычно безобидные изменения чаще всего обнаруживаются случайно при ультразвуковом исследовании других органов брюшной полости.
Если кисты небольшие и не проявляют тревожных симптомов, врач может порекомендовать только наблюдение и регулярные обследования, т.е.каждые шесть месяцев. Напротив, кисты, которые растут и вызывают сильную боль, а также раковые, следует лечить или удалять, поскольку они могут разорваться, вызывая опасную внутрибрюшную инфекцию.
Первоначально рекомендуется прием ферментов поджелудочной железы (таких как Креон Травикс), которые способствуют правильному пищеварению, а также уменьшают болевые ощущения. В случае непрекращающихся болей назначают обезболивающие (например, Ибум Форте, Нурофен, Панадол), а при острой боли – и более сильные препараты (например,Антидол, Трамал - отпускаются по рецепту).
Рак поджелудочной железы чаще всего вызывает боль и другие симптомы только на поздних стадиях. Симптомы, характерные для рака поджелудочной железы, включают боль в животе, газы, внезапную потерю веса и диарею. Также распространены желтуха и рвота. Обычно неспецифические симптомы затрудняют диагностику и своевременное лечение.
Помните, что такие факторы, как курение, диабет, предыдущее облучение из-за другого рака (например,Болезнь Ходжкина или рак яичка), а также хронический рецидивирующий панкреатит и ожирение повышают риск развития рака поджелудочной железы [2]. Рак поджелудочной железы лечится в зависимости от его стадии, как с помощью химиотерапии, так и хирургического вмешательства.
Если вы заметили какие-то тревожные симптомы, которые могут свидетельствовать о заболевании поджелудочной железы – не ждите! Проконсультируйтесь с терапевтом. Он или она, вероятно, порекомендует анализ крови.При превышении норм таких показателей, как уровень лейкоцитов или фермента панкреатической амилазы, вас направят на дальнейшую диагностику. Базовым обследованием для выявления воспаления поджелудочной железы является УЗИ. При подозрении на рак врач может также назначить МРТ и компьютерную томографию брюшной полости, а также визуализирующее исследование органов малого таза и грудной клетки — обследование, позволяющее поставить точный диагноз заболевания и оценить его прогрессирование.
В случае сомнений всегда можно задать вопрос фармацевтам ГдеПоЛек.
редактор: Агнешка Сороко, MA хутор.
Мы прилагаем все усилия, чтобы наша статья наилучшим образом отражала имеющуюся информацию, но ее нельзя рассматривать как фармацевтическую консультацию. Прежде чем принимать это лекарство, прочитайте брошюру и, если у вас есть какие-либо вопросы, проконсультируйтесь с врачом или фармацевтом.Все названия продуктов, приведенные в статье, являются примерами и не являются рекламой. Все авторские права на статью принадлежат WherePoLek sp.z o.o.
.Панкреатит может иметь множество причин, в том числе плохое или трудно перевариваемое питание, злоупотребление алкоголем, камни в желчном пузыре, травмы брюшной полости, прием диуретиков, противоэпилептических средств или стероидов. Панкреатит может быть острым или хроническим. Узнайте, каковы симптомы заболевания.
Боль в верхней части живота является основным и наиболее характерным симптомом панкреатита. Эта боль может длиться несколько дней и может иррадиировать в спину . Обычно мы не связываем этот симптом с больной поджелудочной железой, но он часто появляется на ранних стадиях заболевания. На основании приступов боли трудно диагностировать, является ли панкреатит острым или хроническим.Симптомы панкреатита могут отсутствовать в течение многих лет – так бывает, например, в случае заболевания, вызванного злоупотреблением алкоголем.
Внезапная сильная боль является первым симптомом острого панкреатита. Это доказывает, что ферменты начали переваривать собственные белки и жиры. Другими симптомами, указывающими на острый панкреатит, являются:
Кровотечение, инфекция или обезвоживание организма также могут быть симптомами острого панкреатита.
Естественное очищение поджелудочной железы [12 фото]
Поджелудочная железа представляет собой небольшую железу, вырабатывающую ферменты, необходимые для переваривания жиров, углеводов.
посмотреть галереюВторая форма заболевания – хронический панкреатит. Боль в этой форме очень сильная, не проходит ни на мгновение и более того - затрудняет повседневную деятельность. Это наиболее характерный симптом хронического панкреатита. Больные, хотя и имеют хороший аппетит, худеют. Другие симптомы этого типа панкреатита включают диарею, рвоту, обезвоживание, пожелтение кожи и даже диабет. Симптомы хронического панкреатита настолько серьезны, что весь орган перестает функционировать должным образом (не выделяет, например,инсулин).
Тест на амилазу сыворотки крови и мочи — это тест, который может выявить заболевание до появления симптомов панкреатита. УЗИ и компьютерная томография — другие тесты, которые помогают диагностировать заболевание. Как проходит лечение? В условиях больницы. Больному назначают препараты, снимающие основной симптом панкреатита, то есть боль. Возможно также использование парентерального питания. Иногда отсасывание из носа является необходимой процедурой.Если есть инфекция, ваш врач рекомендует давать вам антибиотики. Как правило, состояние больного имеет решающее значение для лечения панкреатита.
Не ждите приема у врача. Воспользуйтесь консультациями со специалистами со всей Польши сегодня на abcZdrowie Найдите врача.
.При панкреатите симптомы зависят в основном от формы заболевания. Мы различаем острое и хроническое воспаление. Несмотря на разницу в симптомах, оба состояния опасны и могут быть опасны для жизни. Самое главное – быстрая диагностика и адекватное лечение.
Zuzanna Pujanek
Ph.D.med.
Поджелудочная железа представляет собой необычный орган, расположенный в брюшной полости. Он выполняет две основные функции в организме. Во-первых, это выработка и доставка в тонкий кишечник ферментов, необходимых для переваривания пищи (жиров, белков, углеводов). Вторая функция – выработка гормонов, влияющих на регуляцию уровня глюкозы в крови. В основном это инсулин, а также глюкагон. Наиболее распространенным заболеванием поджелудочной железы является панкреатит, который может быть острым или хроническим.Каждый из них немного отличается и дает разные характерные симптомы. Оба заболевания очень тяжелые, однако острый панкреатит может иметь электризующий характер и, несмотря на лечение, закончиться смертью больного. Панкреатит чаще встречается у мужчин и редко возникает в возрасте до 30 лет. При панкреатите симптомы и лечение зависят от формы заболевания и тяжести воспалительного процесса.
В разделе HelloZdrowie вы найдете продукты, рекомендованные нашей редакцией:
Иммунитет
Estabiom Baby, Биологически активная добавка, капли, 5 мл
28,39 зл.
28 , 39 PLN
Интимное здоровье и секс, Иммунитет, Хорошее старение, Энергия, Красота
Вимин Набор с хорошим сексом, 30 пакетиков
139,00 зл
Интимное здоровье и секс, Иммунитет, Хорошее старение, Энергия, Красота
Wimin Набор с SOS PMS, 30 пакетиков
139,00 злотых
Resistance
WIMIN Ваш микробиом, 30 капсул.
79,00 зл.
Причин панкреатита много. Наиболее частой причиной острого воспаления является злоупотребление алкоголем. Более того, некоторые лекарства, наличие в анамнезе желчнокаменной болезни, гиперлипидемии и врожденных дефектов органов предрасполагают к развитию панкреатита. Иногда воспаление является осложнением травм брюшной полости, а также эндоскопической ретроградной холангиопанкреатографии (диагностический тест, сочетающий эндоскопическую методику с рентгенографией).
Одним из наиболее характерных симптомов, связанных с воспалением поджелудочной железы, является боль в животе. Располагается в верхней и средней части брюшной полости, с небольшой тенденцией к левому подреберью. Она может иррадиировать в спину и быть опоясывающей. Эта боль может длиться несколько дней. Если болевые симптомы не выражены, трудно определить, сигнализируют ли они об остром или хроническом заболевании.При остром панкреатите болевые симптомы появляются внезапно и обычно очень выражены. Это происходит потому, что ферменты, вырабатываемые поджелудочной железой, начинают переваривать собственную плоть. Кроме того, появляется тошнота и рвота, которые могут сопровождаться лихорадкой. Желтуха является распространенным явлением. Изредка рвота может быть окрашена кровью, возможны кровотечения в брюшную полость и распространение бактерий в брюшную полость, в которой вследствие раздражения также развивается воспаление.Учащается сердцебиение, падает давление, появляются симптомы шока. Если пациенту не оказывается помощь специалиста на этом этапе, воспалительный процесс приводит к летальному исходу.
При хроническом панкреатите болевые симптомы значительно менее выражены и могут появляться периодически (например, после приема жирной пищи) и стихать. Хроническое воспаление поджелудочной железы приводит к постепенному замещению собственной паренхимы поджелудочной железы фиброзной тканью, не имеющей секреторных функций, в связи с чем нарушается работа всей железы.Основными симптомами хронического панкреатита, кроме боли, являются беспокоящая диарея, рвота и потеря веса. Развивается диабет. При панкреатите кожные симптомы проявляются в виде желтухи, эритемы и различных видов сыпи.
Подозрение на острый панкреатит требует обязательной госпитализации. Как правило, показана строгая диета — больной получает парентеральные (внутривенные) жидкости, в желудок вводится зонд для эвакуации раздражающего желудочного сока.Им вводят обезболивающие и препараты, снижающие секрецию панкреатического сока, ферменты которого обладают деструктивными свойствами по отношению к паренхиме органа. Кроме того, вводят антибиотики для предотвращения распространения воспалительного процесса. Весь процесс лечения строго контролируется многочисленными лабораторными тестами, тестами визуализации и жизненно важными показателями пациента. Иногда необходима операция. Лечение хронического панкреатита зависит от состояния пациента. Основное действие, которое следует предпринять, — это диета с низким содержанием жиров, полный отказ от алкоголя и курения.Препараты, которые получает больной, содержат ферменты поджелудочной железы, задачей которых является облегчение переваривания пищи.
Лечение инсулином следует начинать, когда у пациента развивается диабет.
Частичная резекция поджелудочной железы иногда рекомендуется для облегчения боли.
Содержание веб-сайта предназначено только для информационных целей и не является медицинской консультацией. Помните, что при любых проблемах со здоровьем обязательно нужно обратиться к врачу.
.Заболевания поджелудочной железы нарушают экзокринную и эндокринную функции, что вызывает нарушения в работе всего организма. Они воспалительные или раковые. В любом случае есть недуги, которые нельзя недооценивать. Посмотрите, каковы симптомы заболеваний поджелудочной железы.
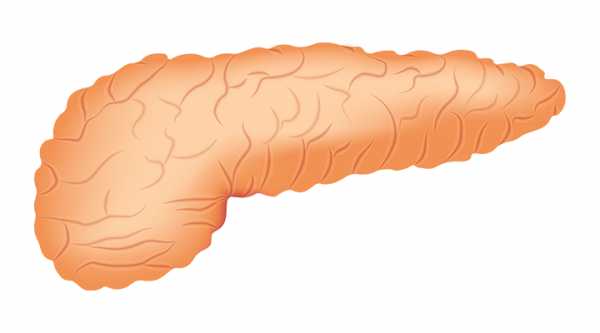
Заболевания поджелудочной железы часто возникают в результате повреждений, вызванных вредными внешними факторами.Наиболее важным из них является чрезмерное употребление алкоголя . Важную роль также играют сигареты (они повышают риск заболевания и ускоряют прогрессирование заболеваний поджелудочной железы), контакт с пестицидами и некоторыми лекарствами. Следующие факторы также важны для развития заболеваний поджелудочной железы:
Также важна генетическая предрасположенность. Стоит помнить, что заболевания поджелудочной железы часто имеют многофакторную подоплеку. Иногда невозможно определить конкретную причину. Тогда заболевание поджелудочной железы определяется как идиопатическое.
Симптомы заболеваний поджелудочной железы в основном обусловлены воспалительным или опухолевым процессом, протекающим в тканях этого органа. Недуги также вызваны проникновением ферментов поджелудочной железы в окружающие ткани. Бывает, что заболевания поджелудочной железы вначале протекают бессимптомно , что задерживает постановку диагноза и тем самым может неблагоприятно сказаться на прогнозе.
Возможные симптомы заболеваний поджелудочной железы:
Также могут присутствовать кожные симптомы заболеваний поджелудочной железы. К ним относятся зуд и пожелтение кожи. Желтуха возникает в результате давления на желчные протоки. Обычно это не очень тяжело. При некоторых заболеваниях поджелудочной железы возможный симптом – покраснение лица, а также кровянистые высыпания вокруг пупка.
Панкреатит может быть острым или хроническим.
Это заболевание характеризуется острым воспалением поджелудочной железы.Это происходит в результате преждевременной активации ферментов еще до того, как они покинут поджелудочную железу, что приводит к ее серьезному повреждению. Иногда воспалительный процесс бывает настолько тяжелым, что вызывает генерализованную воспалительную реакцию. До 10% случаев заканчиваются летальным исходом.
В большинстве случаев это заболевание поджелудочной железы вызвано желчнокаменной болезнью или употреблением алкоголя. Течение заболевания может быть очень быстрым (с развитием шока) . Больному требуется госпитализация. Лечение острого панкреатита заключается в облегчении симптомов обезболивающими средствами.Также рекомендуется строгая диета и внутривенная гидратация. Терапевтическая тактика во многом зависит от состояния больного.
Заболевание характеризуется прогрессирующим воспалительным процессом в поджелудочной железе, приводящим к поражению поджелудочной железы. Мякоть органа замещается волокнистой соединительной тканью. Он перестает выполнять свои экзокринные и эндокринные функции. Диабет и рак поджелудочной железы являются распространенными осложнениями хронического воспаления.
Лечение заключается в соблюдении диеты с низким содержанием жиров. Обязателен отказ от употребления алкоголя и курения. Кроме того, важно лечить боль фармакологическими методами (если такая процедура безуспешна, то рассматриваются инвазивные методы). Пациентам также назначают заменители ферментов поджелудочной железы для облегчения последствий недостаточности поджелудочной железы.
Это злокачественная опухоль, возникающая в эпителии.Он может располагаться в разных местах этого органа, что влияет на симптомы. Наиболее частая локализация – головка поджелудочной железы. Факторами, повышающими риск развития заболевания, являются:
Большинство заболевших старше 50 лет.
Рак поджелудочной железы очень долго развивается бессимптомно. При появлении первых симптомов заболевание обычно уже находится на поздней стадии.По этой причине прогноз неблагоприятный. В Польше 5-летняя выживаемость оценивается в 5-7%. Лечение состоит из тотального иссечения органов и химиотерапии. Пациентам, которым не показана операция, оказывается паллиативная помощь.
Это состояние характеризуется наличием жидкости (секрета поджелудочной железы) внутри или снаружи поджелудочной железы. Они делятся на:
Истинные кисты поджелудочной железы имеют стенку, состоящую из цилиндрического или однослойного кубического эпителия.Они могут быть врожденными, паразитарными, вызванными закупоркой панкреатического протока или опухолевым процессом. На их долю приходится 50% всех диагностированных случаев. Поствоспалительные кисты поджелудочной железы не имеют отчетливой стенки и являются следствием панкреатита.
Лечение кист поджелудочной железы зависит от их причины. Поствоспалительные кисты можно лечить эндоскопически, хирургическим путем или с помощью пункции под ультразвуковым контролем. При подозрении на злокачественную кисту методом выбора является хирургическое вмешательство.
Людям с симптомами заболевания поджелудочной железы следует немедленно обратиться к врачу. Специалист проводит собеседование и медицинский осмотр. Также он выдает направление на развернутые диагностические исследования , благодаря которым можно поставить правильный диагноз и начать лечение .
Диагностика заболеваний поджелудочной железы включает:
Диагностика заболеваний поджелудочной железы также включает ретроградную эндоскопическую холангиографию. Обследование требует введения контрастного вещества в проток поджелудочной железы. Эндоскопическая ультрасонография имеет большое диагностическое значение. Затем ультразвуковой эндоскоп вводят в желудочно-кишечный тракт через пищевод и в желудок. Обследование позволяет визуализировать поджелудочную железу и выполнить биопсию.
Поджелудочная железа — это , крошечная железа , которая является частью пищеварительной системы. Он состоит из двух типов клеток. Везикулярная часть составляет примерно 80% от общей массы этого органа, она выполняет экзокринную функцию, вырабатывая и выделяя панкреатический сок. Он содержит ферменты, которые переваривают различные питательные вещества, в том числе жиры, белки и углеводы.Они вводятся в двенадцатиперстную кишку через протоки поджелудочной железы и только там активируются, благодаря чему железа не переваривается самостоятельно. Роль островковой части (около 20% массы поджелудочной железы) заключается в секреции таких эндокринных веществ, как: инсулин, проинсулин, глюкагон. Они поддерживают оптимальную концентрацию глюкозы в крови и регулируют процессы пищеварения питательных веществ.
Хотя у маленькой поджелудочной железы много работы. Таким образом, подвергается различным повреждениям , которые могут нарушать его внешнесекреторные и эндокринные функции.Одним из наиболее часто выявляемых заболеваний является острый панкреатит (ОП) и хронический панкреатит.
СМОТРИТЕ ТАКЖЕ: Язва желудка: как распознать и лечить?
При нормальном функционировании поджелудочной железы защищен несколькими защитными механизмами, которые стабилизируют и ингибируют активность пищеварительных ферментов. Нарушение этих механизмов приводит к активации ферментов фолликулярных клеток поджелудочной железы, что, в свою очередь, приводит к самоперевариванию этого органа и окружающих тканей.Затем развивается сильная воспалительная реакция, которая в крайних случаях может перейти в генерализованную воспалительную реакцию, приводящую к полиорганной недостаточности. Это состояние называется острым панкреатитом.
Что может привести к развитию острого панкреатита? Наиболее распространенной причиной является злоупотребление алкоголем . является причиной до половины случаев. Панкреатит также может быть после желчнокаменной болезни или травмы живота .Бывает также, что развитию заболевания способствуют нелеченая гиперлипидемия и сопутствующая избыточная масса тела или ожирение , некоторые лекарственные препараты (включая НПВП, диуретики, стероиды), некоторые аутоиммунные и вирусные заболевания , заражение аскаридами человека, врожденные пороки развития поджелудочной железы или наследственные мутации определенных генов, способствующие активации ферментов поджелудочной железы еще внутри фолликулярных клеток.
Примерно в 10% случаев врачи не могут установить причину заболевания.Затем говорится о так называемом идиопатический острый панкреатит.
Характерным симптомом панкреатита является очень сильная, даже тяжело переносимая боль в верхней части живота и средней части живота , которая длится много часов и даже дней. Ухудшение симптомов может сопровождаться тошнотой и рвотой, резко повышенной температурой тела, а также мышечными болями. Живот становится вздутым, и у больного возникают затруднения при дефекации.
При тяжелом состоянии пациента артериальное давление может упасть, а другие системы могут выйти из строя. Это состояние представляет собой прямую угрозу здоровью и жизни .
Диагноз панкреатита основывается на тщательном сборе анамнеза , во время которого пациент должен предоставить всю информацию о своем самочувствии и имеющихся симптомах.О воспалении может свидетельствовать высокая температура, учащенное сердцебиение, напряжение и болезненность живота, отсутствие кишечных шумов. Почти у 30% больных желтуха развивается в результате затрудненного оттока желчи.
Для постановки диагноза необходимо диагностических тестов . Вначале назначают измерение уровня ферментов поджелудочной железы - амилазы и липазы - в моче и сыворотке крови. Однако следует помнить, что их уровень даже при остром панкреатите может быть нормальным или несколько повышенным.
Среди визуализирующих исследований наиболее распространены рентгенография органов грудной клетки и брюшной полости, а также УЗИ и томография брюшной полости. Благодаря им можно проверить, что вызывает воспаление.
СМ. ТАКЖЕ: Синдром раздраженного кишечника — симптомы и лечение
Лечение острого панкреатита стационарное . Больной получает обезболивающих , а также панкреатических ингибиторов , а иногда антибиотиков , если развилась инфекция.Кроме того, натощак необходимо сохранять в течение первых дней лечения. В это время орошение проводят внутривенно. Пероральное питание вводят только после того, как утихнут боли в животе и тошнота. Если ваш панкреатит вызван камнями в желчном пузыре, ваш врач, скорее всего, решит удалить желчный пузырь (холецистэктомия).
При легкой форме панкреатита обычно нет серьезного поражения органов. Тяжелая форма ОТЗ сложнее поддается лечению и требует интенсивной медицинской помощи.
После лечения пациенту следует соблюдать рекомендации врача-диетолога. Изначально диета легко усваивается и содержит мало жиров, состоит из небольшого количества белков и углеводов. Приемы пищи небольшие, но едят регулярно каждые 3-4 часа. Только через несколько недель вы можете постепенно увеличивать потребление жиров. Экстракты трав можно использовать в качестве вспомогательных средств, уменьшающих дискомфорт в желудочно-кишечном тракте. Фенхель, чабрец, тмин, мята, одуванчик и горечь улучшают пищеварение и способствуют правильной работе ЖКТ (капсулы для поджелудочной железы, чай для поджелудочной железы).
Всегда стоит читать листовки с лекарствами, чтобы знать их действие и возможные побочные эффекты. Такую же информацию о лекарствах можно найти на KimMaLek.pl в удобной и прозрачной форме.
Единственный способ предотвратить острый панкреатит — избегать факторов, которые могут его вызвать . Поэтому, если мы боремся с желчнокаменной болезнью, важно лечить эту проблему.Стоит помнить, что ожирение способствует развитию мочекаменной болезни, поэтому важно здоровое и разнообразное питание, а также физические нагрузки, которые помогают поддерживать здоровый вес.
Алкоголь является вторым по важности фактором развития ООП. Его следует ограничить до или полностью исключить . Люди с алкогольной зависимостью должны получить соответствующую помощь и начать лечение от наркозависимости.
СМ. ТАКЖЕ:
Весь контент на Сайте, включая статьи на медицинские темы, предназначен только для информационных целей.Мы прилагаем все усилия, чтобы информация, содержащаяся в ней, была точной, правдивой и полной, однако мы не несем ответственности за результаты предпринятых на ее основе действий, в частности, эта информация ни в коем случае не может заменить визит к врачу .
. Айман М. Абдель Азиз, MD
Глен А. Леман, MD
Почтовый адрес: Глен А. Леман, доктор медицинских наук, отделение гастроэнтерологии и гепатологии, Медицинский центр Университета Индианы, 550 North University Boulevard, Suite 4100, Indianapolis, IN 46202, USA. Электронная почта: [email protected]
Хронический панкреатит характеризуется прогрессирующим и необратимым поражением поджелудочной железы.В западных странах его наиболее распространенной причиной является злоупотребление алкоголем. Вполне вероятно, что благодаря лучшему пониманию патофизиологии этого заболевания его лечение будет более эффективным. Лечение хронического панкреатита в основном основано на лечении расстройств пищеварения, боли и диабета. В лечении мальабсорбции важную роль играют дозировка и сроки введения препаратов, покрытых оболочкой, содержащих панкреатические ферменты.Эффективность непокрытых препаратов, содержащих панкреатические ферменты, в борьбе с болью при хроническом панкреатите в сочетании с препаратами, угнетающими секрецию желудочного сока (антагонистами гистамина h3 или ингибиторами протонной помпы), ограничена. Однако стоит вводить такую терапию при менее запущенных формах заболевания. Иногда необходимо раздробить камни поджелудочной железы с помощью экстракорпоральной ударно-волновой литотрипсии (ЭУВЛ), чтобы разрушить отложения перед их удалением с помощью эндоскопии.Необходимы дальнейшие исследования, чтобы определить актуальность этого метода как единственного терапевтического варианта лечения кальцификации. Целью эндоскопических процедур является декомпрессия закупоренного протока поджелудочной железы и удаление камней поджелудочной железы, что облегчает боль у многих пациентов. Блокада висцерального сплетения, выполняемая под контролем эндоскопического ультразвукового исследования, должна применяться только у тех пациентов, у которых боль не стихает или не уменьшается другими методами.Облучение всей поджелудочной железы также повторно используется при лечении боли, но эффективность и безопасность этого метода требуют дальнейших исследований. Тотальную панкреатэктомию и аутологичную трансплантацию β-клеток островков поджелудочной железы следует рассматривать как крайнюю меру для пациентов с неукротимой болью, у которых консервативное, эндоскопическое или хирургическое лечение оказалось неэффективным.
Хронический панкреатит — воспаление, возникающее в поджелудочной железе и вызывающее деструкцию, сопровождающееся хронической болью и прогрессирующей утратой экстра- и эндокринной функции органов. Клиническая картина хронического панкреатита вариабельна в зависимости от характера болей, степени поражения экзокринной и эндокринной функции и осложнений.Вначале заболевание обычно рецидивирующее, т. е. периодам обострения таких симптомов, как боль, тошнота и рвота, предшествуют периоды относительного (иногда полного) благополучия. Боль в животе – симптом, с которым пациенты часто обращаются к врачу. У некоторых он почти постоянный, сильный, безжалостный и вызывает привыкание к опиоидам. В других, особенно если злоупотребление алкоголем не является причиной хронического панкреатита, боль носит непостоянный характер.Он обычно локализуется в эпигастральной области и иррадиирует в спину, связан с приемом пищи, сопровождается тошнотой и рвотой. Боли уменьшаются, когда больной сидит, наклоняется вперед. 1 Нарушения экзокринной и эндокринной функции поджелудочной железы наблюдаются примерно у 15% больных без болей.
В США от 5,6 до 24,2 млн человек страдают хроническим панкреатитом. 2 В 2000 г. легкие заболевания поджелудочной железы, включая хроническое воспаление, вызвали 327 000 госпитализация, 200 тыс. посещений больничных отделений неотложной помощи и 532 тыс. человек. визиты к врачу, которые обошлись бюджету США в 2,5 миллиарда долларов.
Лечение хронического панкреатита включает соблюдение общих рекомендаций по образу жизни, устранение мальабсорбции и обезболивающую терапию.
Пациентам с болью, вызванной хроническим панкреатитом, мы рекомендуем воздерживаться от употребления алкоголя, курения, соблюдать диету с низким содержанием жиров и часто есть небольшими порциями.
Отказ от курения может уменьшить прогрессирование хронического панкреатита, особенно кальцификации. Не было рандомизированных контролируемых исследований, подтверждающих целесообразность частого употребления небольших порций пищи с низким содержанием жира, но это кажется разумной рекомендацией. Пища с высоким содержанием жиров может задерживать опорожнение желудка и вызывать дискомфорт.
Жирный стул является поздним симптомом хронического панкреатита.Они являются результатом неправильного всасывания жиров из-за ничтожного количества липазы в двенадцатиперстной кишке, активность которой не достигает 10% от нормального значения. Поступление достаточного количества липазы в просвет двенадцатиперстной кишки с пищей уменьшает мальабсорбцию жиров, уменьшает количество жиров в стуле и иногда облегчает боль. Рекомендуется применение ферментных препаратов с покрытием для предотвращения их инактивации в желудке.
Эффективность лечения мальабсорбции, связанной с заболеваниями поджелудочной железы, зависит от дозировки и времени перорального введения фермента. DiMagno и DiMagno 3 показали, что минимальная липолитическая активность, необходимая для устранения жирного стула, обеспечивается дозой 225 000 МЕ Ph. Eur., а введение препарата во время еды (увеличение смешивания пероральных ферментов с пищей) предотвращает жирный стул так же эффективно, как и ежечасное введение ферментов в течение дня.Dominguez-Munoz и др. вновь обратились к этому вопросу 4 Они провели поперечное исследование 24 пациентов, получавших ферментные микрокапсулы с покрытием, содержащие 300 000 Ph. Евро. липаза, вводимая по одной из трех схем: 4 капсулы непосредственно перед едой; 4 капсулы сразу после еды; или 1 капсула непосредственно перед едой, 2 во время и 1 сразу после. Каждый из трех режимов увеличивал абсорбцию жира по сравнению с исходными значениями 13 С, меченых смешанных триглицеридов в выдыхаемом воздухе.Статистически значимых различий обнаружено не было, хотя среди лиц, принимавших препарат по последней схеме, наблюдалась определенная тенденция к большему усвоению жиров. В другом рандомизированном плацебо-контролируемом исследовании лечение панкрелипазой с медленным высвобождением, покрытой кишечнорастворимой оболочкой, приводило к снижению экскреции жира, уменьшению перистальтики кишечника и улучшению консистенции стула. 5 Наилучший режим, по-видимому, составляет одну четверть дозы после употребления первого кусочка еды, половину ее во время еды и одну четвертую ее после последнего кусочка. Доза для каждого приема пищи может быть увеличена до тех пор, пока стул не станет правильной консистенции, или до 600 000 единиц Ph. Евро. липазы за один прием. Добавление ингибиторов протонной помпы предотвращает инактивацию желудочным соком перорально вводимых ферментов.
Сахарный диабет является поздним симптомом, наблюдаемым примерно у 30% больных хроническим панкреатитом. Лечение не отличается от лечения диабета типа 1. Из-за сопутствующего дефицита глюкагона у пациентов с хроническим панкреатитом чаще развиваются эпизоды гипогликемии. Это представляет особую проблему для пациентов, которые не соблюдают режим лечения, злоупотребляют алкоголем или имеют вегетативную невропатию.Терапевтическая цель в этой группе состоит в том, чтобы избежать гипогликемических эпизодов с помощью простого режима инсулинотерапии. Применение интенсивного режима инсулинотерапии рекомендуется только у пациентов подросткового возраста и у тех, кто прекратил употребление алкоголя. Акарбоза и препараты, повышающие чувствительность к инсулину, малоэффективны.
Многие факторы способствуют патогенезу боли.Это может быть связано с периневральным воспалением, повышением давления в протоках поджелудочной железы или ее паренхиме, аномальными механизмами обратной связи, а иногда и сосуществованием рака поджелудочной железы, вызывающего обструкцию панкреатического протока. Иногда возникают вторичные осложнения хронического панкреатита, такие как псевдокисты поджелудочной железы, дуоденальная непроходимость, обструкция панкреатического протока, вызванная отложениями или стриктурами, которые могут усиливать боль.Если нет псевдокист или других поражений, требующих лечения, это свидетельствует об изменениях мелких протоков поджелудочной железы и обширном поражении паренхимы, и тогда обезболивающее лечение играет решающую роль.
Buscher и др. 6 показали, что за возникновение боли при хроническом панкреатите ответственны два механизма: 1) постоянная ноцицептивная стимуляция в результате персистирующего воспаления поджелудочной железы вызывает центральную сенсибилизацию и чрезмерное ощущение висцеральной боли, и 2) постоянная ноцицептивная стимуляция может изменить обработку боли на уровне центральной нервной системы, так что восприятие боли на этом уровне становится независимым от периферического возбуждения.В небольшом пилотном исследовании 10 пациентов с хроническим панкреатитом, получавших опиоиды, исследователи использовали количественную чувствительность для определения порогов боли при надавливании и электрической стимуляции различных дерматомов. Было показано, что эти пороги значительно снижены в дерматомах поджелудочной железы, особенно у женщин, что указывает на центральное происхождение гиперчувствительности к боли. Таким образом, удалось доказать, что причиной боли при хроническом панкреатите является висцеральная гиперчувствительность к боли или усиление болевых ощущений на уровне центральной нервной системы.
Целью лечения боли при хроническом панкреатите является не столько ее устранение, сколько ее достижение с помощью режима, вызывающего наименьшую зависимость. Терапию следует начинать с парацетамола и нестероидных противовоспалительных препаратов. Затем при необходимости добавляют обезболивающие, такие как трамадол или декстропропоксифен.Обоснованием для использования трамадола послужили результаты небольшого рандомизированного исследования, в котором препарат был так же эффективен в контроле боли, как и морфин, с меньшим количеством побочных эффектов и меньшим привыканием. 7 При необходимости добавляют более сильные препараты из группы опиоидов (метадон, оксикодон и гидрокодон). Болеутоляющие препараты, такие как амитриптилин и габапентин, усиливают действие опиоидов у некоторых пациентов.Опиоиды обычно усугубляют или вызывают паралич желудка, что часто встречается у пациентов с хроническим панкреатитом. При введении этих препаратов в эпидуральное пространство дозы можно уменьшить. В недавнем пилотном исследовании введение опиоидов в эпидуральное пространство с помощью инфузионного насоса у пациентов с хроническим панкреатитом, нуждающихся в высоких дозах опиоидов при постоянной боли, облегчало контроль над болью, уменьшало ежедневное потребление лекарств и сокращало время госпитализации для всех субъектов. 8
.