2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Горечь во рту: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Очень часто при появлении такого симптома, как привкус горечи во рту, пациенты не спешат с визитом к врачу, а пытаются справиться с ним самостоятельно, заедая или запивая неприятное ощущение, а также используя всевозможные полоскания. Для того чтобы эффективно избавиться от горечи во рту, следует рассмотреть разновидности и возможные причины ее появления.
Разновидности горечи во рту
В большинстве случаев горечь во рту ощущается по утрам – сразу после пробуждения. После гигиенических мероприятий, приема пищи она может исчезнуть до следующего утра.
Иногда горький привкус возобновляется после физической работы, резких наклонов или в горизонтальном положении.
Горечь может возникать после приема лекарственных средств (антибиотиков, анальгетиков, противовоспалительных, противосудорожных, гиполипидемических, антигипертензивных, снотворных препаратов) или определенных продуктов (например, кедровых и миндальных орехов), что свидетельствует об отсутствии ее связи с заболеваниями.Иногда пациенты, особенно пожилого возраста, жалуются на горьковатый привкус любой пищи.
Возможные причины появления горечи во рту
К появлению горечи во рту могут привести нарушения гигиены полости рта и воспалительные заболевания (чаще всего десен). В этих случаях остатки пищи, скапливаясь между зубами и в карманах десен, начинают разлагаться и дают неприятный привкус, сопровождаемый гнилостным запахом.
Достаточно частая причина привкуса горечи – скопление на слизистой оболочке рта продуктов горения табачных смесей (смол).
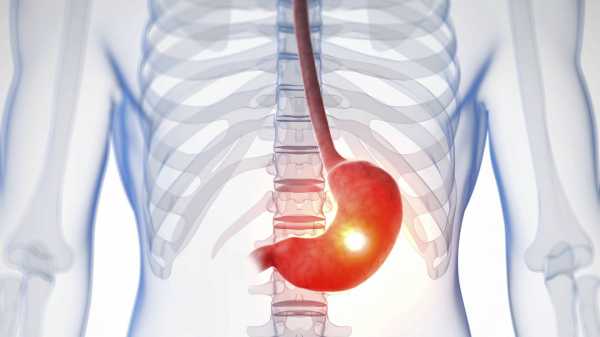
Однако основная причина жалоб на горький привкус связана с рефлюксом (забросом) желчи в пищевод и полость рта.
Обычно такой симптом не единственный, иногда он сопровождается рвотой желчью, отрыжкой, болью и ощущением вздутия в области желудка. Возможна также боль вверху живота и в правом подреберье, иногда она иррадиирует в спину и/или правую подлопаточную область. Боль не изменяется и не снижается после опорожнения кишечника, при перемене положения тела, после приема антацидов (препаратов, снимающих изжогу).Причиной заброса желчи в пищевод чаще всего служит нарушение моторики (дискинезия) желудочно-кишечного тракта и желчных путей. Желчь необходима для эмульгирования жиров, что обусловливает ее продукцию и поступление в двенадцатиперстную кишку.
При нарушении моторики желчь из двенадцатиперстной кишки попадает обратно в желудок (дуоденогастральный рефлюкс).
А в тех случаях, когда нижний пищеводный сфинктер также открыт, желчь попадает в пищевод (дуоденогастроэзофагеальный рефлюкс) и полость рта, вызывая ощущение горечи.Такое встречается при язве двенадцатиперстной кишки, ожирении, сахарном диабете, низкокалорийной диете, во время беременности, а также при кормлении через назогастральный зонд (через нос проводится тонкая трубка в желудок для того, чтобы можно было доставить жидкую пищу. Это необходимо, если пациент не может принимать пищу обычным способом.).
Кормление через назогастральный зонд
Заброс желчи также возникает из-за ее застоя в двенадцатиперстной кишке (дуоденостазе) после удаления желчного пузыря. Переполнение двенадцатиперстной кишки приводит к возбуждению рвотного центра и вызывает тошноту, рвоту и горький вкус во рту.
Ощущение горечи во рту вследствие нарушения моторики желчевыводящих путей сопровождает также ряд системных заболеваний, лечением которых занимается ревматолог.
Дискинезия желчных путей характерна для гормональных расстройств (в том числе и при гормонозаместительной терапии). При нарушениях работы головного мозга, в частности при поражении продолговатого мозга, дискинезия вызвана нарушением нервной и эндокринной регуляции билиарного (желчевыводящего) тракта.
К каким врачам обращаться при появлении горечи во рту
При появлении чувства горечи во рту в первую очередь необходимо провести санацию ротовой полости, посетив стоматолога.
При отсутствии стоматологических проблем следует обратиться к терапевту для получения направления на необходимые исследования. После опроса пациента и получения результатов анализов крови и мочи лечение может продолжить гастроэнтеролог или эндокринолог.Диагностика и обследования при появлении горечи во рту
Если при осмотре не выявлены проблемы стоматологического характера, а также признаки ревматологических (системных) заболеваний, врач назначает пациенту клинический и биохимический анализы крови для оценки уровня печеночных ферментов (АЛТ, АСТ), билирубина и щелочной фосфатазы, общий анализ мочи.
Если при опросе подтверждается связь привкуса горечи с приемом пищи или физическими нагрузками, или пациенту проводилось хирургическое вмешательство на желудке, кишечнике или желчном пузыре, это может свидетельствовать о забросе желчи. Для подтверждения диагноза проводят УЗИ желчного пузыря; может быть также назначена эндоскопическая ретроградная холангиопанкреатография и эндоскопическая манометрия сфинктера Одди.
Что делать при возникновении горечи во рту?
Необходимо убедиться, что чувство горечи не возникает в связи с приемом лекарственных препаратов и не связано с курением. Если горечь появляется во рту после приема пищи или физических упражнений, в частности наклонов, необходимо изменить режим питания, сократив время между приемами пищи и уменьшив порции.
Не следует сразу же после еды ложиться или делать наклоны. Не стоит принимать пищу второпях или в напряженной обстановке, поскольку стресс вызывает спастические явления, которые провоцируют рефлюкс.
Регуляции деятельности гепатобилиарной системы очень часто помогает восстановление нормального веса – ожирение всегда приводит к нарушению функции печени, ее жировой инфильтрации, холестазу, холангиту и желчнокаменной болезни. Если несмотря на меры профилактики рефлюкса чувство горечи становится постоянным симптомом, визит к врачу откладывать нельзя. Не диагностированный вовремя гастродуоденальный и гастродуоденоэзофагеальный рефлюкс переходит в гастроэзофагеальную рефлюксную болезнь, лечить которую значительно труднее.Лечение заболеваний, сопровождающихся горечью во рту
Если чувство горечи вызвано заболеванием десен, плохой гигиеной зубов и полости рта, решение проблемы может быть достигнуто гигиеническими мероприятиями.
При таких заболеваниях, как сахарный диабет, а также ревматологические заболевания, необходима патогенетическая терапия.
Если чувство горечи во рту обусловлено билиарными расстройствами, лечение предусматривает нормализацию деятельности желчного пузыря, желчевыводящих путей и сфинктера Одди. В этих случаях врач может назначить препараты нескольких групп. В комплексе они должны усиливать секрецию желчи и моторику желчного пузыря (препараты урсодезоксихолевой кислоты и средства растительного происхождения), а также оказывать спазмолитическое действие на сфинктер Одди. Необходимо также нормализовать процессы пищеварения, используя ферментативные препараты. Состояние диспепсии требует восстановления микрофлоры кишечника, для чего врач может назначить пробиотики. Улучшение реологических свойств желчи с помощью диеты и питьевого режима положительно сказывается на работе желудочно-кишечного тракта.
Из рациона исключают жирное, жареное, копченое, острое и алкоголь.
При обострении заболевания нельзя употреблять продукты, оказывающие желчегонное действие (термически необработанные растительные масла, цитрусовые, яблоки, бананы, курагу и т.д.).Источники:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Горький привкус может свидетельствовать как о вредных привычках и ненадлежащей гигиене полости рта, так и сигнализировать о проблемах со здоровьем. Как избавиться от горечи во рту по утрам, какой препарат принять, чтобы не ощущать горький привкус после еды, к какому врачу обратиться, если постоянно горчит во рту, – отвечаем на эти и другие вопросы.
Неприятный привкус обычно исчезает, когда причина, вызвавшая его, устраняется. Погрешности в диете (жирная, сильно прожаренная пища), курение, больные зубы, плохая гигиена полости рта, прием некоторых лекарственных препаратов – потенциальные причины плохого привкуса. Однако сухость и горечь во рту являются и симптомами заболеваний органов ЖКТ. Дискинезия желчевыводящих путей, хронический холецистит, желчекаменная болезнь вызывают неприятные ощущения в полости рта. Также причиной появления горького привкуса могут стать заболевания двенадцатиперстной кишки, хронический гастрит, энтерит, колит.
Как убрать сильную горечь во рту и тошноту? Необходимо лечение основного заболевания, проявлениями которого являются эти симптомы. Но даже после операции холецистэктомии неприятные симптомы могут сохраниться. Горечь во рту после удаления желчного пузыря часто связана с так называемым постхолецистэктомическим синдромом. Если, несмотря на соблюдение диеты, длительное время после операции сохраняется горький привкус во рту, следует обратиться к врачу для выявления причины и назначения соответствующей терапии. Причиной горечи во рту после еды может стать элементарное переедание. В случае обильного застолья можно принять во время еды таблетку ферментного препарата (панзинорм, фестал, мезим форте). Но все же желательно придерживаться правил здорового питания: пищу принимать небольшими порциями 5–6 раз в день, исключить или ограничить употребление жирных и жареных продуктов, пить больше воды. Тогда вопрос «чем лечить горечь во рту во время еды» не возникнет, а «звоночки» от печени в виде неприятного привкуса поступать не будут.
Некоторые лекарства вызывают горький привкус. К ним относятся препараты лития, антидепрессанты, антибиотики, аллопуринол, витаминно-минеральные комплексы. Горечь во рту может сочетаться с тошнотой, сухостью, белым налетом на языке. Обычно специального лечения горечи во рту после приема антибиотиков или других лекарственных средств не требуется. Неприятный привкус исчезает по завершении курса лечения и больше не беспокоит.
Что делать, если горчит во рту и белый налет на языке сохраняются после приема лекарственных препаратов длительное время? Обратиться к врачу. Возможно, потребуется назначение гепатопротекторов - препаратов, восстанавливающих функции печени. В схему лечения некоторых заболеваний изначально включены лекарства, «защищающие» печень. Такой подход практикуется при назначении химиотерапевтических средств, особенно при длительных курсах и высоких дозировках.
Почему постоянный привкус горечи во рту – возможные причины:
Горечь во рту на ранних сроках беременности может быть связана с изменением гормонального фона, приступами тошноты и рвоты (токсикоз). Подробнее о данном симптоме читайте на нашем сайте https://www.dobrobut.com/
Если горечь и неприятный привкус не вызваны патологиями органов ЖКТ и другими заболеваниями, то с ними можно «бороться» самостоятельно:
Если вы соблюдаете все эти правила, а горечь во рту сохраняется, обратитесь к врачу, так как причиной неприятных симптомов могут быть эндокринные заболевания, психические расстройства, патологии органов ЖКТ.
Связанные услуги:
Консультация педиатра
Консультация семейного врача
Стоматолог-терапевт, эндодонтист, завотделением терапии и пародонтологии, член медсовета сети клиник "СТОМПРАКТИКА.РФ"
Дата публикации статьи: 24 декабря 2020
Гиперсаливация – что это
Почему во рту много слюны
Выделение слюны во сне
Обильное слюноотделение во время беременности
Лечение гиперсаливации
Слюна не просто жидкость, выделяемая во рту. Слюна участвует в процессе пищеварения и защищает организм от бактерий. Процесс выделения слюны не контролируется человеком. Обычно за сутки вырабатывается около 2 литров слюны. Под воздействием некоторых факторов ее количество может сильно увеличиваться. В статье расскажем о причинах повышенного слюноотделения и как его лечить.
Большое выделение слюнных желез по-научному называется гиперсаливация. Такое явление часто наблюдается у маленьких детей, со временем оно проходит. Если эта проблема появляется у взрослых, то скорее всего причина в неправильной работе внутренних органов.
Гиперсаливация бывает и ложной. Это когда жидкость скапливается во рту из-за того, что трудно глотать.
Рассмотрим возможные причины повышенного слюноотделения
Заболевания полости рта. К ним относятся: стоматит, гингивит, глоссит и др. Бактерии провоцируют раздражение слюнных желез, отсюда излишнее выделение жидкости. Если не лечить эти заболевания, то может появиться воспаление слюнной железы | |
Наличие протезов или брекетов. Конструкции вызывают раздражение слизистой, что провоцирует излишнее выделение жидкости. Особенно эта проблема ощутима в первые две недели после установки конструкции, когда происходит адаптация. | |
Заболевания ЖКТ (гастрит, панкреатит, язва желудка и т.д.). Проблема чаще всего возникает на фоне повышенной кислотности желудка. Иные причины, которые выделяют доктора: нарушения в работе печени, глисты, нагрузка на поджелудочную железу. | |
Заболевания центральной нервной системы (ДЦП, болезнь Паркинсона, раздражение тройничного нерва, мигрень). Аналогичное состояние возникает при нарушении работы вестибулярного аппарата, повышении артериального давления. | |
Лор-заболевания, ОРВИ, воспаление аденоидов. Человек начинает дышать преимущественно ртом, так как носовое дыхание затруднено. Слизистая пересыхает, из-за этого железы начинают активно работать. | |
Изменения гормонального фона – проблемы с щитовидной железой, сахарный диабет, менопауза и др. | |
Курение. Табачный дым раздражает слюнные железы. Они начинают вырабатывать много жидкости. Именно поэтому курильщики имеют привычку сплевывать слюну. |
Иногда, просыпаясь, человек замечает влажные пятна на подушке. Обычно такое происходит из-за сильной усталости и крепкого сна. Однако если слюноотделение во сне становится закономерностью, стоит обратиться к врачу.
Основные факторы, провоцирующие выделение слюны во время сна.
Во время беременности в женском организме происходят гормональные изменения. Основные причины, почему у будущей мамы повышается слюноотделение.
Большое выделение слюны не угрожает плоду, однако, если это следствие какого-либо заболевания, то беременной следует контролировать свое состояние.
Какие осложнения возможны?
Единого способа лечения для всех случаев нет. Однако можно воспользоваться методами для снижения активности слюнных желез – иногда их рекомендуют врачи в качестве дополнения к комплексной терапии.
В редких исключениях слюнные железы частично удаляют, но минус в том, что есть риск повредить лицевой нерв.
Какие врачи помогут справиться с этим недугом? Стоматолог, гастроэнтеролог, эндокринолог, невролог, инфекционист и др.
Данный сайт носит исключительно информационный характер и предназначен для образовательных целей, посетители сайта не должны использовать материалы, размещенные на сайте, в качестве медицинских рекомендацийСтатья обновлена: 25 декабря 2020
Что такое сухость во рту?
Сухость во рту означает, что Ваш организм вырабатывает недостаточно слюны, чтобы поддерживать необходимый уровень влаги в ротовой полости. Сухость во рту бывает у каждого, особенно, если Вы нервничаете, расстроены или находитесь в состоянии стресса. Однако если Вы постоянно испытываете сухость во рту, это не только вызывает неприятное ощущение, но и может привести к другим нарушениям здоровья или даже являться симптомом более серьёзного заболевания. Это происходит потому, что в функции слюны входит гораздо больше, чем простое поддержание уровня влаги во рту. Она помогает переваривать пищу, защищает зубы от кариеса, предотвращает развитие инфекции, контролируя жизнедеятельность бактерий во рту, а также делает возможным пережевывание и проглатывание пищи.
Существует несколько причин, по которым железы, которые секретируют слюну, называемые слюнными, производят недостаточное количество слюны. К ним относятся:
Как узнать, страдаю ли я сухостью во рту?
Время от времени, у каждого может появиться сухость во рту. Если Вы испытываете постоянную сухость во рту, это может указывать на нарушения функции слюноотделения. Симптомы сухости полости рта:
Как лечат сухость во рту?
Единственный способ вылечить сухость во рту - это устранить причину заболевания. Если сухость полости рта - это побочный эффект прописанного Вам лекарства, возможно, что Ваш врач изменит дозировку или пропишет новое лекарственное средство. При частичном нарушении функции слюнных желез некоторое количество слюны продолжает поступать в ротовую полость, в таких случаях Вам могут прописать лекарство для улучшения секреции слюнных желез.
Если причина сухости во рту не может быть полностью устранена или может быть устранена со временем, существует несколько способов повысить уровень влаги в ротовой полости. Стоматолог может порекомендовать увлажняющее средство, например, заменитель слюны. Полоскание рта ополаскивателями, специально созданными для увлажнения ротовой полости, уменьшает остроту симптома сухости. Вы можете также:
Сухость во рту возникает из-за нарушения нормального выделения слюны, которое необходимо контролировать, чтобы избежать более серьёзных проблем полости рта. Сухость во рту наиболее широко распространена среди пожилых людей и часто связана с общими заболеваниями организма, которыми они страдают, или с медицинскими препаратами, принимаемыми для контроля этих заболеваний. Более 500 лекарственных препаратов вызывают сухость во рту, и, когда пожилые люди принимают несколько лекарств, вероятность появления сухости во рту может увеличиться.
Что вызывает сухость во рту?
Многие отпускаемые по рецепту врача лекарственные средства могут вызывать сухость во рту, в том числе: антигистаминные препараты, противосудорожные средства, антидепрессанты, сердечно-сосудистые средства, противорвотные средства, нейролептики, седативные и противоотечные препараты. Длительное использование отпускаемых без рецепта лекарств, хирургические операции, лучевая и химиотерапия также могут привести к появлению сухости во рту. По сравнению с хирургическим вмешательством и химиотерапией, лучевая терапия в области головы и шеи вызывает наиболее сильную сухость во рту. После лучевой терапии в области головы и шеи, при облучении слюнные железы выделяют незначительное количество слюны, или совсем не продуцируют слюны, что может стать основной причиной дискомфорта больных раком полости рта и глотки.
Такие заболевания, как синдром Шегрена и заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка, системная склеродермия, полимиозит или смешанное заболевание соединительной ткани), а также такие состояния, как диабет 1-го типа, рассеянный склероз, склеродермия, псориаз, синдром воспаленного кишечника, кистозный фиброз и саркоидоз могут вызвать или способствовать появлению сухости во рту.
Сухость во рту может быть вызвана простым недостатком питательных веществ, таких как дефицит витамина А и рибофлавина.
Симптомы сухости во рту
При появлении сухости во рту наблюдаются несколько симптомов:
Лечение сухости во рту
Если сухость во рту вызвана отпускаемыми по рецепту лекарственными препаратами, то Ваш врач может пересмотреть принимаемые Вами лекарства, отменить их или изменить дозировку. Чтобы помочь увлажнению полости рта и увеличить количество слюны могут быть приобретены аэрозоли, содержащие искусственную слюну. Врач может также выписать Вам пилокарпин, препарат, стимулирующий выработку слюны слюнными железами. Также может помочь потребление дополнительного количества жидкости.
Самостоятельные меры могут включать чистку зубов не реже двух раз в день фторидсодержащей зубной пастой, ежедневное использование зубной нити, рекомендуется употреблять во время еды питьевую воду или несладкие напитки, использовать для стимуляции слюноотделения не содержащие сахара освежители дыхания или жевательную резинку, а также следует избегать дыхания через рот. Если Вас беспокоят перечисленные выше симптомы, проконсультируйтесь с Вашим лечащим врачом или стоматологом и сообщите обо всех принимаемых вами лекарствах, а также об употребляемой Вами еде и напитках, чтобы помочь им поставить более точный диагноз.
© 2011 Colgate-Palmolive Company
Библиография:
Ettinger RL: Обзор: Xerostomia – A Symptom which acts like a disease. Age Ageing 25:409-412, 1996.
2 Porter SR, Scully C, Hegarty AM: An update of the etiology and management of xerostomia. Oral Surg Oral med Oral Pathol oral Radiol Endod 97:28-46, 2004.
Сладость, разливаемая во рту от только что съеденного пирожного, – ощущение весьма приятное. Но, если слюна у человека продолжает быть сахарной хоть после селедки, хоть после холодца с хреном, стоит задуматься. Причинами появления постоянного сладковатого привкуса во рту могут быть:
отравление химическими веществами (например, пестицидами или фосгеном) – если помимо сладкого вкуса человек ощущает слабость и ухудшение самочувствия и понимает, что у него мог быть был контакт с ядами, нужно немедленно обратиться к врачу;
изменение углеводного обмена в организме и нарушение выработки инсулина – при нехватке инсулина в крови сахар накапливается в крови и лимфатической жидкости, проникает в слюну и та становится сладкой. Поэтому первым делом при появлении стойкого сладкого привкуса нужно обратиться к эндокринологу и сдать кровь на сахар. Ведь так может проявляться сахарный диабет. Кисло-сладкий привкус во рту, особенно по утрам, к тому же дополняемый частой изжогой, нередко возникает при проблемах с поджелудочной железой, в частности при панкреатите;
повреждение нервов, в том числе инфекционное и вирусное – сдайте общий анализ крови;
стрессы, депрессия – когда жизнь у человека несладкая, в его организме начинают активно работать гормоны стресса, которые приводят к повышению уровня глюкозы в крови. В этом случае привкус появляется ненадолго сразу после психоэмоциональных встрясок;
инфекции дыхательных путей и некоторые стоматологические заболевания, спровоцированные синегнойными палочками, – эти бактерии способны выделять сладкие вещества;
курение – вернее недавний отказ от этой привычки.
Частая изжога и кислая отрыжка нередко сопутствуют беременности: растущая матка давит на диафрагму, повышается внутрибрюшное давление. Те, кто много ест на ночь, тоже с утра часто сталкиваются с кислым привкусом во рту. Но если эти причины ни при чем, то с этим симптомом лучше разбираться конкретно. Постоянный привкус кислятины может возникать:
при заболеваниях пищеварительного тракта – часто это признак гиперацидного гастрита, который сопровождается повышением кислотности желудка, или гастроэзофагеального рефлюкса, а также язвенной болезни желудка. Если помимо специфического привкуса человека беспокоят боли в верхней части живота, тошнота после еды, изжога, кислая отрыжка, частые поносы или запоры, слабость, стоит посетить гастроэнтеролога. А чтобы не гадать, нужно сделать гастроскопию;
при проблемах с зубами – при кариесе, гингивите, пародонтите помимо кислого привкуса во рту могут быть зубная боль, припухлость и кровоточивость десен. Поспешите к стоматологу!
Постоянная горечь во рту бывает у тех, кто ест слишком много жирной и жареной пищи или злоупотребляет алкоголем, а также у тех, кто долгое время принимает антибиотики и лекарства от аллергии. Но, если сильная горечь во рту беспокоит постоянно, надо поторопиться к гастроэнтерологу и сделать УЗИ органов брюшной полости (печени и желчного пузыря). Причины появления привкуса горечи во рту:
патологии печени, желчного пузыря и желчевыводящих путей – горькая желчь попадает в пищевод и в рот;
хронический холецистит и желчно-каменная болезнь – при этом также могут быть боль под правым ребром, тошнота и рвота.
инфекционные и грибковые заболевания носоглотки – например, синусит: слизь, которая скапливается в пазухах носа, может стекать в рот и вызывать соленый привкус. В этом случае необходима консультация лора;
заболевания слюнных желез, которые развиваются из-за попадания стрептококков, стафилококков, пневмококков в слюнные протоки. Идите к стоматологу!
В продолжении: Неприятный привкус во рту, причины →
Гастрит желудка - одно из наиболее распространенных заболеваний среди других патологий пищеварительной системы. Он наблюдается у 80-90 % людей преимущественного среднего и пожилого возраста. Около 70-90% пожилых людей страдает от различных форм гастрита. Хронический гастрит опасен тем, что может перейти в язвенную болезнь, а затем в рак желудка.
Не стоит недооценивать гастрит, так как он влияет на общее состояние организма. Пища плохо усваивается, из-за чего происходит упадок сил и ослабление здоровья. Данное состояние приводит к тяжелым заболеваниям желудочно-кишечного тракта и опухолям желудка. В зависимости от формы проявления гастрит может быть острым и хроническим. Острый гастрит возникает внезапно на фоне различных раздражителей. Хронический гастрит приобретается со временем при неправильном питании и образе жизни. Гастрит может протекать с пониженной, нормальной и повышенной кислотностью желудка. Существует несколько видов гастрита:
Причинами гастрита могут быть бактериальные и немикробные факторы:
Гастрит может проявляться различными признаками в зависимости от формы и степени заболевания и может протекать незаметно. Основным симптомом гастрита является резкая боль в области солнечного сплетения, которая проявляется более остро при употреблении некоторых видов продуктов, напитков, препаратов, особенно продуктов с повышенной раздражительностью на слизистую желудка. Боль может проявляться между приемами пищи. Наблюдается постоянная или периодическая боль области солнечного сплетения сразу после еды или при голодании.
Среди симптомов гастрита также выделяют изжогу, рвоту, отрыжку. Может появляться утренняя тошнота, рвота с желчью, иногда с кровяными выделениями. Наблюдается вздутие живота, частое выделение газов, привкус желчи и металла. Болевые ощущения могут сопровождаться головной болью, головокружением, частым сердцебиением. Меняется цвет кала, бледнеет кожа и слизистые оболочки глаз. Иногда может возникать сильная жажда и повышенное слюноотделение.
Симптомы хронического гастрита определить тяжелее. На протяжении длительного времени человек может не замечать особых признаков. Может наблюдаться нерегулярный стул, налет на языке, быстрая утомляемость, урчание и шум в животе между приемами пищи, вздутие живота, временами может возникать диарея или запоры. Гастрит хронической формы влияет на качество жизни, но сильно не отражается на здоровье больного. На начальной стадии он может проявляться расстройством пищеварительной системы. В более запущенной стадии хронический гастрит вызывает постоянное выделение газов, анемию, сонливость, перепады температуры и повышенное потоотделение, повышенное урчание в животе, неприятный запах изо рта, тяжесть после приема пищи.
Во время обострения гастрита наблюдаются выраженные симптомы, которые сразу можно заметить:
Обострение гастрита сопровождается сильными болями после еды и рвотой. Болевые ощущения могут быть настолько сильными, что человеку трудно разогнуться. Рвота может быть с примесью слизи и темных кровяных сгустков, если в желудке открылось кровотечение. Стул при этом становится темного, почти черного цвета. При остром приступе человек может потерять сознание, кожа бледнеет, пульс едва прощупывается, дыхание становится поверхностным, выделяется много пота. В данном случае необходима срочная госпитализация.
Поскольку гастрит — одна из наиболее распространенных проблем с ЖКТ в 21 веке, изучено не один вид заболевания.
Гипоацидный гастрит — форма гастрита, для которой характерно воспаление слизистой полости желудка с пониженной секреторной функцией желез. Пониженное выделение соляной кислоты приводит к постепенной атрофии полости желудка, неспособности усваивать питательные вещества и витамины. На слизистой могут возникать наросты, образования, которые затем преобразуются в раковую опухоль.
Проявление симптомов гипоацидного гастрита зависит от того, на каком этапе находится патологический процесс. В начале развития заболевания может ощущаться тяжесть в желудке, в верхней части живота. Со временем возникают болевые ощущения, которые располагаются в области эпигастрия. Боль может проявляться периодически, после приема спиртных напитков или раздражающей острой, жирной пищи.
Среди прочих симптомов гипоацидного гастрита выделяют расстройство пищеварения, запоры или диарея, отрыжка воздухом и неприятный запах изо рта. По мере прогрессирования заболевания периодически возникает рвота, временами сильная.
Наиболее важным последствием данного вида гастрита является плохое переваривание и усвоение пищи. На фоне этого могут проявиться признаки авитаминоза:
Диффузный гастрит — это форма гастрита, для которой характерно равномерное воспаление всей слизистой оболочки желудка. Воспаление слизистой приводит к пониженной моторике желудка, плохому перевариванию пищи, вследствие чего железы утрачивают способность нормально расщеплять продукты.
На начальном этапе заболевания слизистая оболочка желудка воспаляется, затем воспаление перетекает в хроническую форму. Через некоторое время, если гастрит не лечить, происходит атрофия желудочных желез. Сначала погибают железистые клетки, затем эпителиальные, их заменяет фиброзная ткань. Опасность диффузного гастрита в том, что после него возрастает риск развития рака желудка. В желудке остаются продукты распада и белок, которые отравляют организм и снижают жизнедеятельность. У человека возникает авитаминоз, железодефицитная анемия, слабость и апатия. Диффузный гастрит может быть острым и хроническим.
В зависимости от характера поражения диффузный гастрит принято делить на несколько видов:
Развитие диффузного гастрита может зависеть от множества причин и негативных факторов. К ним можно отнести нерациональное питание, голодание, вредные продукты, частое употребление спиртного и сигарет, инфекционные и вирусные заболевания. Возникновение гастрита может быть связано с различными заболеваниями нервной системы, эндокринной системы, нарушением обмена веществ и органов пищеварения.
Антральный или антрум гастрит — это воспалительный процесс в антральном отделе, который приводит к атрофии участков и нарушению моторики данного отдела. Со временем антрум гастрит прогрессирует и переходит в хронический очагово-атрофический.
В зависимости от проявления различают несколько видов антрального гастрита:
Развитие антрального гастрита возникает по причине развития микроорганизмов в полости желудка. Главную роль играет бактерия Helicobacter pylori, которая попадает в желудок, вызывает воспалительный процесс и атрофию клеток слизистой. Размножение бактерии приводит к снижению выработки железами антрального отдела бикарбонатов. По этой причине повышается кислотность желудочного сока.
Кислота поступает в отделы кишечника и раздражает его, нарушается пищеварительный процесс, что приводит к заболеваниям тонкой кишки. Происходит окисление пилорического отдела, атрофические изменения, в результате гибнут желудочные железы. Железы замещаются рубцовой тканью.
Антральный гастрит может развиваться на фоне аутоиммунных процессов в организме. Происходит нарушение работы желез, сильное воспаление и повреждение клеток слизистой. Это может стать причиной развития хронического нарушения секреторной функции слизистой. В большинстве случаев антрум гастрит является причиной развития эрозий и язвочек при выходе из желудка, либо в полости двенадцатиперстной кишки.
На первом этапе антральный гастрит может протекать без выраженных симптомов, так как пока не нарушена выделительная функция желез. Уровень кислотности в желудочном соке нормальный или немного повышен. Со временем заболевание прогрессирует и возникают неприятные ощущения. В области солнечного сплетения чувствуется сильная боль. Она возникает через 1,5 часа после приема пищи, может возникать в промежутках между едой на голодный желудок. Болевые симптомы резкие, в виде схваток. Повышенная кислотность приводит к образованию эрозий в полости желудка, поэтому ощущается резкая боль.
К боли могут присоединяться изжога и отрыжка с кислым привкусом, тяжесть и дискомфорт в желудке, расстройство пищеварительной системы: повышенное газообразование, рвота, диарея или запоры. При остром эрозивном антрум гастрите могут возникать периодические желудочные кровотечения. Для них характерна сильная рвота с примесью крови и стул темного цвета.
Интенсивность симптомов проявляется после употребления острого, жареного, копченого, газированных и спиртных напитков, кислых фруктов и овощей, грубой клетчатки. Могут возникать сильные приступы с головокружением, слабостью, учащенным сердцебиением и дыханием.
Анацидный гастрит — это заболевание, при котором развивается гастрит с пониженной кислотностью. При данном виде заболевания желудочный сок плохо вырабатывается, так как клетки желудка атрофируются. При пониженной кислотности усвоение белков происходит не полностью, поэтому в желудке остаются продукты распада, которые отравляют организм. Накапливаясь с другими отходами обмена веществ, они снижают сопротивляемость организма к заболеваниям и приводят к развитию злокачественных опухолей.
Хронический анацидный гастрит может возникать после острой формы заболевания, на фоне брюшного тифа или дизентерии, если процесс лечения является запущенным. Кислотность в желудке может понизиться из-за регулярного употребления спиртного, курения, переедания, вредных продуктов, голодания и увлечения диетами, неправильного режима питания. В группу риска входят молодые люди, чаще всего офисные работники и представители других специальностей сидячей работы.
Начало заболевания может протекать бессимптомно. По мере развития анацидного гастрита у больного могут отмечаться следующие симптомы:
Характерным признаком анацидного гастрита является неприятный запах изо рта с оттенком гнили, так как пища в желудке не переваривается до конца и бродит в нем. Пациента постоянно мучает тяжесть в желудке даже после маленьких порций еды.
Поверхностный гастрит – один из видов гастрита, для которого характерно воспаление слизистой и поражение внутренней оболочки желудка. Является наиболее безопасной формой гастрита. Воспалительный процесс может затрагивать область на выходе из желудка в двенадцатиперстную кишку, тогда возникает антральный гастрит.
Развитие поверхностного гастрита может быть вызвано употреблением нерегулярной и вредной пищи, горячих и холодных блюд, приправ и специй, увлечение спиртными напитками, сладостями, курением. Также к отрицательным факторам можно отнести регулярный прием препаратов на основе кислот, отравление химическими веществами, присутствие в желудке бактерии Хеликобактер пилори.
Среди основных симптомов поверхностного гастрита выделяют боль, которая возникает в области солнечного сплетения. Она проявляется более остро при употреблении острых и тяжелых продуктов, газированных и спиртных напитков, так как происходит раздражение слизистой желудка. После еды усиливается ощущение дискомфорта в желудке. Боль может иметь точечный характер, это означает, что у пациента возникла очаговая форма поверхностного гастрита.
Эрозивный гастрит – одни из форм гастрита, при котором воспалительные процессы в оболочке желудка сопровождаются образованием небольших эрозий на поверхности слизистой. В отличие от простого гастрита при данном типе заболевания образуется множество поврежденных областей слизистой оболочки, возникает воспаление и покраснение. Эрозии могут возникать во всех отделах желудка.
Эрозивный гастрит может протекать остро при попадании в желудок вредных продуктов или химических веществ, либо в хронической форме при неправильной работе желудка и пищеварительной системы.
Развитие данного типа гастрита может быть спровоцировано бактерией Хеликобактер пилори. Может протекать в течение длительного времени и лечится более продолжительный период по сравнению с другими формами гастрита. Опасность эрозивного гастрита состоит в том, что он часто сопровождается желудочным кровотечением. При сильном кровотечении есть риск потерять большое количество крови, попасть в критическое состояние.
Эрозивный гастрит не всегда можно точно диагностировать, так как его симптомы похожи на другие формы гастрита. Только при кровотечении в желудке можно с уверенностью поставить диагноз. В остальных случаях проявляются следующие признаки заболевания:
При остром приступе у больного возникает сильная рвота с кровью или частичками эпителия, головная боль, учащенное дыхание и сердцебиение, жидкий стул, головокружение и слабость.
Рефлюкс гастрит - это состояние, к которому приводит регулярное попадание кислого содержимого в желудок и разрушение слизистой желчными кислотами. Пищеварительная система снабжена особым мышечным сфинктером - привратником, который открывается время от времени, чтобы полупереваренная еда из желудка попала в двенадцатиперстную кишку.
При рефлюкс гастрите привратник начинает работать неправильно, что приводит к обратному забросу в желудок из двенадцатиперстной кишки пищевых масс, содержащих ферменты и желчь.
При данном процессе слизистая оболочка желудка подвергается агрессивному влиянию кислоты и ферментов, что приводит к разрушению ее клеток. Желчная кислота из желудка оказывается в кишечнике и вызывает процесс воспаления. Данное явление называется рефлюксом, который вызывает рефлюкс гастрит. Это хроническое заболевание, которое опасно тем, что может привести к развитию злокачественной опухоли желудка.
Различают два вида рефлюкс гастрита:
Во время развития рефлюкс гастрита возникают такие симптомы, как тяжесть в желудке после или во время еды. У больного возникает неприятный привкус во рту и тошнота. Проявляется рвота с желчью, диарея или запоры, повышается скопление газов в кишечнике, вздутие живота. Для такого гастрита характерны болевые ощущения, тупого и ноющего характера. Они могут возникать во время и после приема пищи.
Частая рвота приводит к плохому усвоению пищи, больной быстро худеет, возникает слабость, кружится голова. Питательные вещества и витамины не поступают в кровь, поэтому развивается авитаминоз. Кожа становится сухой, образуются заеды на губах, волосы становятся тусклыми, ногти ломкими. Может развиться пониженное давление от нехватки витаминов.
Хроническая форма рефлюкс гастрита возникает по причине заброса желчи в желудок на протяжении многих лет. Для нее характерно мультифокальное или диффузно-атрофическое поражение слизистой, сопровождающееся поражением кишечника и пониженным выделением желудочного сока. В дальнейшем это может привести к развитию рака.
Гипертрофический гастрит - одна из форм хронического гастрита, для которого характерно разрастание слизистой оболочки желудка, возникновение в ней полипов и кист. Заболевание диагностируется чаще всего у представителей мужского пола в возрасте от 30-50 лет.
Развитие гипертрофического гастрита может быть связано с различными патогенными факторами такими, как курение, злоупотребление спиртными напитками, вредная и грубая пища, химическое отравление газами или металлами на вредном производстве. Наличие вирусных и инфекционных заболеваний: дизентерия, гепатит, брюшной тиф – могут стать причиной развития данной формы гастрита.
Гипертрофический гастрит принято делить на несколько видов в зависимости от типа изменений в слизистой оболочке желудка:
Гипертрофический гастрит характеризуется сильными изменениями в слизистой, поэтому вызывает ярко выраженные симптомы:
Гиперпластический гастрит – это патологическое состояние слизистой желудка, при котором происходит разрастание клеток в полости. Образования являются доброкачественными, могут не беспокоить человека на протяжении нескольких лет. Гиперпластический гастрит встречается в определенной части желудка либо может распространяться на весь орган.
При гиперпластическом гастрите происходит утолщение стенок желудка и образование полипов. В результате ухудшается работа пищеварительной системы, нарушается выделение желудочного сока и переваривание пищи. При затяжной болезни полипы могут преобразоваться в злокачественную опухоль.
Долгое время гиперпластический гастрит может никак не проявляться либо быть похожим на другие желудочные заболевания. По мере прогрессирования болезни симптомы становятся более выраженными. Пациента могут беспокоить такие симптомы:
Боль в желудке может беспокоить постоянно и быть ноющей либо возникать периодически. Приступы гастрита часто возникают после того, как человек употребил раздражающие продукты или алкоголь. Симптомы могут быть разными в зависимости от уровня кислотности желудочного сока. При повышенной кислотности у больного часто наблюдается изжога и отрыжка с кислым привкусом. При пониженном выделении желудочного сока пациента постоянно беспокоит тяжесть в желудке независимо от того, сколько он съел.
В некоторых случаях полип может образоваться у выхода из желудка, закупорить его и вызвать непроходимость пищи. Если полип выпал из желудка в двенадцатиперстную кишку, у пациента отмечаются сильная схваткообразная или режущая боль. Подобные симптомы встречаются при остром аппендиците, холецистите, обострении язвы и других заболеваниях пищеварительной системы. Поэтому важно сразу пройти комплексную диагностику.
Гиперацидный гастрит – воспалительный процесс в слизистой желудка, для которого характерна высокая концентрация соляной кислоты в желудочном соке, то есть повышенная кислотность желудка.
Развитие гиперацидного гастрита начинается из-за неправильного и нерегулярного питания. Частое употребление газированной воды и спиртных напитков, крепкого чая и кофе, особенно на голодный желудок может вызвать возникновение гастрита. Повышенная кислотность развивается из-за злоупотребления острыми, копчеными, солеными и жареными блюдами. Кислые соусы и напитки также негативно сказываются на состоянии слизистых стенок желудка.
Другим фактором гиперацидного гастрита является бактерия Хеликобактер пилори. Она размножается в желудке и негативно влияет на состояние слизистой стенки. Постоянные эмоциональные нагрузки, переживания, низкий иммунитет курение и употребление спиртных напитков могут спровоцировать ее размножение. Данная бактерия приводит к быстрому повреждению мягких стенок желудка и может вызвать в дальнейшем язву желудка, если не было оказано лечение.
В некоторых случаях гиперацидный гастрит может быть вызван частым употреблением таких химических веществ, как кислота или щелочь. Постоянный прием аспирина, препаратов от воспаления, противомикробных лекарств также приводит к повышению кислотности желудочного сока и развитию гастрита. Негативным эффектом обладают некоторые мази, Индометацин, инъекции, Диклофенак. Длительное применение таких средств приводит к повреждению слизистой полости желудка.
Прежде всего для гиперацидного гастрита характерны болевые симптомы, возникающие на голодный желудок, по ночам либо сразу после еды или через некоторое время после приема пищи. При голодной боли неприятные ощущения исчезают после того, как человек поест. Боль может иметь тянущий или острый характер, отдавать в область подреберья. Отмечается вздутие живота после еды, кислая отрыжка. Так как при заболевании продукты плохо усваиваются организмом, больному не хватает витаминов и основных питательных веществ. Человек сильно худеет, кожа становится сухой и вялой, ухудшается состояние волос и ногтей.
Развитие гиперацидного гастрита вызывает такой симптом, как изжога после еды. Она возникает после употребления тяжелой, острой и кислой пищи. Больного может мучить тошнота и рвота. На языке можно увидеть образование белого налета. Многие люди с гиперацидным гастритом ощущают жжение в желудке после острых и горячих соусов, маринадов.
Гастрит с повышенной кислотностью – воспалительные процессы в слизистой оболочке желудка, вызванный нарушением выделительной функции желудка. При данном заболевании повышается выделение желудочного сока, что приводит к воспалению и разрушению стенок желудка.
В зависимости от причин, вызвавших гастрит, выделяют гастрит с повышенной кислотностью типа «А», «В» и «С». Фундальный гастрит возникает из-за врожденного образования антител к клеткам слизистой желудка. Антральный гастрит или типа «В» развивается на фоне инфекций в слизистой – наличия бактерии Хеликобактер пилори, которая разрушает слизистую желудка.
Гастрит типа «С» может быть вызван химическими факторами: поражение слизистой желудка химическими веществами, спиртными напитками, длительным употреблением некоторых лекарственных средств, к примеру аспирина. Гастрит с повышенной кислотностью может возникнуть из-за рефлюкса, при котором происходит перемещение непереваренной еды из двенадцатиперстной кишки и желчной кислоты, повреждающих полость желудка. Гастрит опасен тем, что может привести к возникновению язвенной болезни желудка, в последствии и к раку желудка и двенадцатиперстной кишки.
Среди главных симптомов гастрита желудка с повышенной кислотностью выделяется изжога после употребления еды. Так как уровень соляной кислоты повышается, происходит сильное раздражение слизистой оболочки и больной ощущает острые симптомы. Возникает сильная боль перед едой, во время сна и после употребления пищи. Прием пищи часто сопровождается отрыжкой и кислой изжогой.
Гастрит с пониженной кислотностью — это воспалительный процесс в слизистой оболочке желудка, возникающий на фоне снижения кислотности желудочного сока, его выработки и способности переваривать пищу.
Возникновение гастрита с пониженной кислотностью связано со многими факторами. К внешним причинам относят регулярный прием излишне горячей, волокнистой пищи, которая недостаточно переваривается, бактерия Хеликобактер пилори и частое употребление спиртного. К внутренним факторам относят аутоиммунные нарушения, воспалительные процессы в пищеварительной системе, эндокринные и заболевания обмена веществ.
Основным свойством соляной кислоты является обезвреживание пищи от различных бактерий, поэтому при сниженной кислотности данный процесс нарушен. Это приводит к размножению бактерий и повышению воспалительного процесса слизистой полости желудка. В результате возникает несварение желудка, вздутие и повышенное газообразование.
Чаще всего симптомы гастрита желудка с пониженной кислотностью трудно не заметить, так как они ярко выражены:
В более запущенной форме пониженная кислотность сопровождается сильным похудением, общей слабостью, вялостью, пониженным давлением и апатией. Пониженная кислотность приводит к нарушению переваривания белков, что приводит к недостатку данного вещества в организме. Если у человека возникает гастрит с пониженной кислотностью, ему постоянно хочется съесть что-то кислое или продукты, усиливающие выделение соляной кислоты: черный хлеб, капусту, острые приправы и специи, соления и маринованные продукты.
Острый гастрит – это прогрессирующее воспаление слизистой оболочки желудка, возникающее при воздействии сильного раздражителя. Заболевание возникает быстро и протекает с осложнениями в виде образования эрозий слизистой оболочки желудка и кровотечением.
Следует отличать острый и обострение хронического гастрита. При остром гастрите возникают сильные болевые ощущения и другие выраженные симптомы.
Для течения острого гастрита характерны изменения в слизистой оболочке желудка, в зависимости от которых он может проявляться в различной форме:
Наиболее опасной формой является гнойный гастрит, при котором страдают все слои полости желудка: слизистый, подслизистый, мышечный и серозный. Он возникает во время язвенной болезни, опухолях, при повреждении желудка. При гнойном гастрите начинается утолщение стенок желудка за счет слизистого и подслизистого слоя, развиваются обширные фибринозные наложения. Вместе с острым флегмонозным гастритом может возникнуть перигастрит и перитонит, опасный для жизни.
Острый гастрит возникает из-за ряда негативных факторов:
Хронический гастрит – состояние, при котором происходит неоднократное воспаление слизистой оболочки желудка в силу негативных факторов. Воспаление слизистой может быть первичным и вторичным. При пониженной кислотности может возникнуть атрофический хронический гастрит. Для него характерно нарушение работы желез желудка, понижение выработки желудочного сока и образование доброкачественных опухолей на стенках слизистой.
Хронический гастрит может проявиться в любое время, особенно после приема неправильной пищи, алкоголя, нервного напряжения и других нагрузок. При приступе гастрита, наступающего вследствие употребления большого объема пищи, появляется сильное ощущение давления и тяжести в желудке. Пульс становится частым, артериальное давление понижается, дыхание учащается. В подложечной области можно увидеть вздутие. При прощупывании области желудка и поворачивании больного на бок слышится громкий плеск в желудке.
Симптомами приступа являются:
После боли в желудке возникает тошнота и рвота, тяжесть в желудке и острая боль. Рвотные позывы становятся частыми и мучительными, с болью и даже судорогами, если рвота сильная и приводит к обезвоживанию организма. Рвотные массы могут быть с примесью желчи и сгустков крови, если началось кровотечение в желудке. В таком случае необходима срочная госпитализация.
Частое выделение желудочного сока, которое происходит из-за приема спиртных напитков, приводит к значительному выведению вместе с рвотой натрия хлора, может вызвать сильное недомогание и судороги. Наблюдаются сильные головные боли и головокружение.
Атрофический гастрит – тяжелая форма хронического гастрита, которая часто приводит к раку желудка. Для данного заболевания характерно возникновение атрофических изменений слизистой оболочки желудка и уменьшение выделения желудочного сока, а также сокращение количества желез.
Причина возникновения атрофического гастрита врачами до сих пор не установлена. Слизистая оболочка желудка может разрушаться вследствие механического и химического повреждений, от неправильного питания, при злоупотреблении острого, соленого и кислого, волокнистой пищи, а также при наличии бактерии Хеликобактер пилори. Данному заболеванию подвержены как мужчины, так и женщины.
Атрофический гастрит может иметь различные степени и места поражения желудка и делится на несколько типов:
На начальном этапе заболевания симптомы атрофического гастрита похожи на признаки гастрита с пониженной кислотностью. Процесс разрушения клеток начинается в теле и на дне желудка, в которых располагаются клетки, вырабатывающие соляную кислоту и ферменты, принимающие участие в пищеварении, а также белок, необходимый для усвоения желудком витамина В12. Поэтому первые симптомы могут проявляться, как В12-дефицитная анемия, что часто служит причиной неправильного диагноза. Болевые ощущения практически не проявляются, больного беспокоит тяжесть в желудке после еды, ощущение заполненности желудка.
В течении развития атрофического гастрита могут проявляться такие симптомы, как отрыжка с воздухом после еды, которая со временем приобретает горький привкус; изжога, сухость во рту, урчание в желудке, расстройство кишечника, запоры и диарея. Общее состояние пациента ухудшается: снижается аппетит, человек быстро худеет, после еды нередко возникает слабость, кружится голова. Может наблюдаться одышка, колющая боль в области груди.
Гастрит при беременности – довольно распространенное явление в силу специфики течения развития плода. У женщин с хроническим гастритом при беременности часто возникает рвота – ранний токсикоз, который длится до 14-17 недель. Данное заболевание не является противопоказанием к беременности и не влияет на развитие ребенка. Беременность протекает без осложнений и роды проходят нормально.
Обострение гастрита при беременности возникает из-за ряда причин: хронические инфекционные заболевания, эндокринная перестройка организма, гормональные изменения, недостаток железа и других витаминов в организме будущей матери.
Особенных симптомов гастрита при беременности не существует, так как болезнь протекает по-разному. В большинстве случаев могут возникать такие признаки:
При повышенном выделении желудочного сока гастрит во время беременности проявляется в виде болей в верхней области живота, которые повторяются. Они могут возникать в подложечной области, в правом подреберье или около пупка. Болевые ощущения проявляются после еды или после приема острой, жирной или копченой пищи. Боль может возникать в промежутки между приемами пищи, на голодный желудок или в ночное время. Она может быть ноющей, сильной или едва ощутимой. Если кислотность желудочного сока повышена, боль проявляется сильнее, чем при пониженной.
Гастрит у детей возникает в возрасте 3-6 лет, когда ребенок часто подвержен инфекциям и вирусным заболеваниям, и в возрасте 10-13 лет, когда организм входит в состояние полового созревания и часто подвергается стрессам и эмоциональным переживаниям.
В зависимости от причин, вызвавших гастрит различают острый первичный и вторичный гастрит у детей. Первичный гастрит возникает от неправильной пищи, бактерий, паразитов, грибков, избыточной еды, пищевой аллергии. Вторичная форма может быть вызвана инфекционными заболеваниями: краснуха, корь, грипп, дифтерия, септическое воспаление. Инфекция, вызвавшая заболевание, может оказаться в слизистой полости желудка.
Развитие острого гастрита у детей может быть вызвано различными препаратами, содержащих кислоту, антибиотики. Также данное заболевание передается генетически. Во многих случаях гастрит может спровоцировать бактерия Хеликобактер пилори. Не менее важную роль играет питание. Неправильный режим, вредные продукты, содержащие большое количество сахара, соли, жира, могут стать причиной гастрита у детей. Сюда относятся сладкие газированные напитки и соки, чипсы, сладости, печенье, содержащее большое количество вредных жиров и пищевых добавок.
Как правило, признаки гастрита у детей проявляются ярко и их легко заметить. Очень часто симптомы гастрита у детей аналогичны с пищевым отравлением:
Тяжелой формой является коррозивный гастрит у детей из-за отравления химическими веществами, для которого характерна сильная жгучая боль в желудке и при глотании, постоянная рвота с примесью слизи, крови и фрагментов тканей. Он опасен тем, что может закончиться летальным исходом. При хроническом гастрите у ребенка развивается общая слабость, апатия, потеря аппетита, расстройство кишечника, отрыжка после еды, сильное похудение.
Лечение гастрита зависит от формы протекания болезни. При остром гастрите нужно промыть желудок с помощью раствора, пока он полностью не очистится от еды. В течение суток необходимо голодание, можно пить теплый чай, отвар из шиповника, ромашки, мяты, подорожника, тысячелистника, овса, негазированную минеральную воду. Питание должно быть легким и щадящим, можно есть супы в виде пюре, омлеты, мягкие каши, суфле из диетического мяса и рыбы, кисель. Через время можно вводить в рацион немного сухого хлеба, вареные овощи, молочные продукты, а через неделю вернуться к обычному питанию. Во время гастрита при тошноте и рвоте помогают таблетки церукала или мотилиум.
Как лечить гастрит? Для каждого вида заболевания назначаются особые препараты. Чтобы снять сильную боль, пациент принимает платифиллин и папаверин. Антибактериальные препараты назначаются только при тяжелых инфекциях, которые лечатся под наблюдением гастроэнтеролога, поэтому самостоятельно назначать себе лекарства нельзя. После назначения леащим врачом определенного спектра медикаментов, поиск лекарств по аптекам для лечения гастрита можно осуществить на нашем ресурсе, а также забронировать их при необходимости. Если причиной гастрита выявлен хеликобактер, проводится специальное лечение, направленное на уничтожение данной бактерии.
Гастрит, возникший после приема кислот или химического вещества, нужно лечить только в больничных условиях, так как он может давать осложнения на другие органы. Гастрит, связанный с пищевой аллергией, требует внимательного отношения к питанию и исключению продуктов-аллергенов. При пониженной или повышенной кислотности больному назначаются препараты для нормализации кислотного баланса в желудке. Возможен прием растворов, гелей для снятия воспаления и обволакивания стенок желудка.
На сегодняшний день существует множество препаратов, позволяющих устранить болевые симптомы, снизить воспаление и восстановить слизистую. Лекарства от гастрита могут снижать или повышать кислотность желудочного сока. Для снижения кислотности применяются следующие препараты:
Их действие направлено на нейтрализацию желудочного сока, который разрушает слизистую оболочку. Благодаря их свойствам уменьшается выделение соляной кислоты, снимается воспаление. В лечении гастрита применяются и другие препараты, которые нейтрализуют кислоту и не образуют углекислого газа. Широко используется окись магния - порошок, который принимается по 0,5-1 грамм. Он обладает длительным эффектом, его часто назначают вместе с карбонатом кальция, который редко используется самостоятельно.
Антацидные препараты не стоит принимать на голодный желудок, так как их эффект непродолжителен. Лучше выпить их после еды, так как действие лекарства увеличится до 3-4 часов. При гастрите пациенту назначаются обволакивающие средства, которые защищают желудочные стенки от физического и химического повреждений пищей.
Наиболее эффективным лекарством от изжоги и гастрита является Альмагель. Это комплекс антацидных и обволакивающих средств, а также обезболивающих веществ. Препарат нельзя принимать вместе с водой, после приема нельзя пить воду в течение часа. Следует лечь на бок и через каждые 1-2 минуты поворачиваться, чтобы распределить лекарство по всей слизистой желудка. Альмагель нужно принимать 3-4 недели. Следует учесть, что при длительном лечении альмагелем из организма в больших количествах выводится фосфор. Поэтому дополнительно необходимо принимать минеральный комплекс.
Для восстановления микрофлоры желудка применяются обволакивающие средства такие, как отвар семян льна, белая глина с водой, смекта. Они создают дополнительную защитную пленку, успокаивают воспаление. Чтобы нормализовать пищеварительные процессы в желудке, применяются ферментосодержащие препараты:
Для лечения гастрита с пониженной кислотностью используется настойка полыни, сок подорожника, шведская горечь, препарат Апилак. Они способствуют повышению аппетита, выделению желудочного сока. Для улучшения аппетита используется апилак, который выделяется из пчелиного маточного молочка, принимается за час пере едой. Для лучшего переваривания пищи пациенту назначаются пепсин, паккурмен и натуральный желудочный сок. Они помогают быстро расщеплять продукты, благодаря чему слизистая желудка быстро восстанавливается и устраняется боль.
Если гастрит вызвала бактерия Хеликобактер пилори, используются препараты, содержащие антибиотик:
В список таблеток от гастрита и язвы желудка, вызванных бактерией Хеликобактер пилори, включают Пилобакт НЕО и Клатинол. В них входит Омепразол (Ланзопразол), который способствует выделению соляной кислоты и создает оптимальную среду для взаимодействия антимикробных лекарств. Кларитромицин является антибиотиком группы макролидов, который быстро борется с хеликобактер пилори.
Поиск лекарств в аптеках города для лечения такого неприятного заболевания, как гастрит, можно совершить на нашем портале.
При приступе гастрита необходимо сразу промыть желудок, чтобы исключить осложнения. Нужно приготовить солевой раствор: 2 столовые ложки разводятся в 7-8 литрах теплой воды. Выпить и вызвать рвоту. Затем лечь и положить на живот теплую грелку. В течение дня необходимо голодание, можно только пить воду. На второй день можно картофельное пюре на воде, протертые каши на воде, сухарики из белого хлеба. Из напитков разрешается минеральная вода, слабый чай, отвары из ромашки, мелиссы, тысячелистника.
Если произошло отравление продуктами:
1) необходимо вызвать рвоту и промыть желудок с помощью щелочного или физиологического раствора или обычной теплой водой.
2) Затем принять активированный уголь. в зависимости от массы тела, сульфат магния 15-30 г, разведенный в стакане теплой воды или касторовое масло.
3) Показан постельный режим и состояние покоя.
4) Необходимо исключить все раздражающие факторы и соблюдать строгую диету.
Первая помощи при гастрите, устраняется боль в желудке с использованием Баралгина 5 мл внутримышечно или внутривенно, Анальгина 50% 4-6 мл с Дротаверином или Папаверином по 2-4 мл 2% раствора, или с галидором (бенцикланом) 2 мл 25% раствора внутримышечно. Можно ввести Новокаин 0,25% до 15 мл внутривенно. Также используется Атропин в дозе п/к 1 мг (1 мг/амп) или 2-4 мг (2 мг/ампула) Платифиллина.
Вместе с рвотными массами теряется большое количество жидкости и желудочного сока. Если возникла сильная слабость и учащенный пульс, необходимо ввести больному под кожу 1 мл Кордиамина. Значительная потеря жидкости с рвотой приводит к ослабленности организма, поэтому необходимо восстановить водный баланс введением под кожу физиологического раствора 500-1000 мл.
Если пациента не отвозят в больницу, после промывания желудка необходимо принять:
Нужно соблюдать постельный режим, ничего не есть 1—2 дня, разрешается пить очищенную воду и слабый чай. Если есть подозрение на отравление, принимается Нифуроксазид по 1 мерной ложке каждые 6 часов или Интетрикс по 6—8 капсул до 3-4 раза в сутки, или Лидаприм по 2 таблетки 2 раза в день, Хлорхинальдол по 0,25 гр по 3 раза в сутки.
Во время беременности вопрос, как лечить гастрит, стоит остро, так как нужно быть крайне острожными при выборе лекарств. Многие препараты запрещены, так как могут навредить развитию плода. Основной причиной болезни выступает бактерия Хеликобактер пилори, поэтому лечение гастрита во время беременности использует различные антибактериальные средства в комплексе.
Лечение гастрита предполагает применение особых средств - ингибиторов протонной помпы, но беременным женщинам они назначаются только в критических случаях. Такие препараты от гастрита, как ранитидин висмута цитрат, блокатор Н2-гстаминовых рецепторов, снижающие выделение соляной кислоты, противопоказаны при беременности и кормлении грудью, так как негативно влияют на ребенка. Для уничтожения бактерии Хеликобактер пилори назначаются антибиотики Амоксициллин и Кларитромицин. Амоксициллин нужно принимать с осторожностью, Кларитромицин используется в редких критических случаях.
Антибиотик Метронидазол при беременности в первом триместре противопоказан, может использоваться на последних сроках развития плода, если гастрит несет большой вред для матери. В большинстве случаев противомикробные препараты беременным женщинам не выписывают.
В лечении обострения гастрита при беременности используются средства для защиты слизистой желудка. К ним относят антациды, которые снижают повышенную выработку желудочного сока и содержание соляной кислоты. Беременным женщинам разрешено принимать лекарства на основе магния карбонат и кальция карбонат. Однако употреблять часто их не рекомендуется и только по рецепту врача. Могут назначаться витаминные комплексы, так как часто возникает железодефицитная анемия и другие типы авитаминоза.
Многие женщины не знают, что делать во время гастрита при беременности, если возникает сильная боль. В данном случае нужно принимать лекарства - спазмолитики. К ним относится Дротаверин, который нельзя принимать в первом триместре, а в остальное время принимать с осторожностью. Для улучшения моторики желудка используется препарат Метоклопрамид, который запрещено принимать в первом триместре, а в остальные триместры можно употреблять, если состояние критическое.
Среди народных средств от гастрита прежде всего выделяют свежие соки из овощей, отвары из трав, овса и льна, настойки из меда и прополиса. Они обладают противовоспалительным и заживляющим действием на стенки желудка, успокаивают боль и повышают аппетит.
Хорошо себя зарекомендовало лечение гастрита с помощью овса. Берется один стакан овса и заливается литром воды. Настаивать нужно 12 часов, затем варить в течение получаса. Сваренный овес нужно укутать одеялом и оставить на 12 часов, потом процедить. Полученный отвар употреблять на голодный желудок по полстакана.
Еще одним эффективным народным методом лечения гастрита является алоэ, обладающее ранозаживляющим и успокаивающим действием на желудок. Это растение является отличным антисептиком. Из листьев алоэ нужно выжать сок и принимать дважды в день по 2 столовые ложки на голодный желудок. Сок алоэ можно смешать с красным вином или медом. Для этого берется по 200 граммов сока алоэ и меда и два стакана вина, смешивается и ставится в темное место на две недели. Полученную смесь нужно употреблять по одной ложке три раза в день перед едой.
В терапии гастрита применяется масло облепихи, которое обладает заживляющим и обволакивающим действием. Его хорошо применять при заболевании гастритом с повышенной кислотностью, чтобы снизить кислотность желудка, снять воспаление. Облепиховое масло нужно употреблять по одной чайной ложке за полчаса перед едой, три раза в день.
Положительным действием обладает прополис благодаря своим полезным свойствам. Его употребляют в виде лекарственных препаратов и в натуральном виде. От гастрита рекомендуется принимать настойку из прополису. Нужно взять 10 граммов порошка прополиса и 100 граммов спирта, смешать и взбалтывать полчаса. Наставить нужно три дня, затем снова взболтать, поставить в холод на два часа и перед употреблением очистить с помощью бумажного фильтра.
Многие рецепты при заболеваниях желудочно-кишечного тракта содержат подорожник. Из него готовится настой и свежий сок из листьев. Для приготовления настоя нужно взять одну столовую ложку сухих листьев, измельчить их и запарить стаканом горячей воды. Настаивать 10 минут, процедить и употребить в течение часа мелкими глотками. Для сока нужно хорошо вымыть листья, нарезать, помять и выжать сок. Затем смешайте его таким же количеством меда и варить 20 минут. Пить смесь нужно по 2-3 столовые ложки в день. Смесь нужно хранить в стеклянной посуде в прохладном месте.
В народные средства от гастрита включают использование глины наружно и внутренне. Для употребления нужно развести 1 чайную ложку белой глины в одном стакане воды. Смесь нужно пить два раза в день перед едой по 1 стакану, 3 недели. Затем десять дней нужно сделать перерыв и снова повторить курс лечения. Из белой глины можно делать примочки и прикладывать в область боли. Примочку нужно наносить тонким слоем и ждать пока высохнет. Затем постепенно увеличивать толщину примочки и время прогревания.
При гастрите сок картофеля облегчает неприятные симптомы, так как обладает слабительным, противомикробным, регенерирующим, болеутоляющим, спазмолитическим, ранозаживляющим и противовоспалительным свойствами. С его помощью устраняются запоры, улучшается моторика желудка, повышается аппетит, проходит изжога и болевые симптомы в желудке и кишечнике.
Чтобы приготовить картофельный сок, нужно взять свежие клубни, летом или осенью. Клубни нужно очистить от кожуры и отжать сок с помощью соковыжималки либо с помощью терки и марли. Сок нужно выпить сразу же, так как он портится в течение 10 минут. Пить сок картофеля при гастрите нужно сразу после приготовления, хранить его нельзя, так как он портится и теряет все полезные свойства. Наиболее полезными сортами считаются розовые: «американка», «утренняя роза» и другие.
При гастрите семена льна можно употреблять в свежем и отварном виде.
Для приготовления отвара из семян льна при гастрите необходимо:
1) Взять 3 столовые ложки семени и заварить с помощью стакана кипятка;
2) Накрываем крышкой, хорошо укутываем и оставляем на ночь настаиваться;
3) Отвар принимать на голодный желудок за 20 минут до приема пищи;
4) Сначала выпить полстакана отвара, остальную часть выпить в течение дня;
5) Курс лечения отваром составляет месяц, даже если вы не ощущаете боли в желудке.
Готовить отвар нужно каждый день свежий. Льняной отвар состоит из вязкой слизи, которая обволакивает стенки желудка и устраняет воспалительный процесс.
Эффективным средством в борьбе с гастритом является каша из семян льна. Для этого нужно сварить кашу из льна, хорошо разварить ее, чтобы было больше слизи. Кушать кашу каждое утро в течение месяца. Семенами можно посыпать другие блюда, либо измельчить в блендере и добавлять в йогурты и творог, напитки.
Лен хорошо помогает при изжоге и горечи во рту, которые часто сопровождают гастрит. Растираем семена, чтобы получить одну столовую ложку. Завариваем их в кипятке и употребляем перед едой два раза в день.
При лечении гастрита семена льна можно смешивать с другими лекарственными растениями. В равных частях берется семя льна, цветы ромашки, володушка, цветки пижмы, листья толокнянки, трава чабреца, кориандр. Измельчается и смешивается. Берутся две столовые ложки полученной смеси и заливается двумя стаканами кипятка, завариваем в течение ночи. Употреблять настой нужно по одной трети стакана в день перед едой, в течение 2 месяцев. Для желудка будет полезным кисель из семечек льна, который можно употреблять перед едой или самостоятельно между приемами пищи. Он создает тонкую пленку в полости желудка, защищает ее от механических повреждений, а также содержит большое количество мукополисахаридов.
В меры профилактики гастрита входит соблюдение режима и качества питания, ограничение физических и эмоциональных нагрузок. Исключается употребление алкоголя, газированных и сладких искусственных напитков, любых пищевых раздражителей. Запрещается курить во время лечения и после следует ограничить курение, чтобы не вызвать рецидив.
Питание при гастрите должно быть разделено на 5 приемов небольшими порциями. При гастрите с пониженной или нормальной кислотностью подходит питание из овощных и крупяных супов на нежирном бульоне, нежирные сорта мяса слегка обжаренные или вареные, рыба нежирных сортов, кисломолочные продукты, несвежий хлеб белый или черный, домашние сухарики, вареные и сырые фрукты и овощи, молоко, вареные яйца, омлеты, разваренные и мягкие каши, овощные и фруктовые соки, немного сливочного масла, кофе, чай, какао и сахар.
При гастрите мед можно включить в рацион в комплексе с другими препаратами в качестве лечебного компонента. Мед можно употреблять 3-4 раза, но не более 150 граммов в сутки. Он используется в натуральном виде, а также в виде раствора в теплой воде. В стакане теплой воды разводится одна столовая ложка меда. Курс лечения может составлять два месяца, в зависимости от состояния пациента. Мед используется в сочетании с лекарственными растениями, орехами и прополисом.
Меню при гастрите с повышенной функцией секреции желудка должно быть таким, чтобы нормализовалось выделение соляной кислоты. Запрещается жарить продукты, разрешено варить или запекать. В рацион можно включить молоко, йогурт, кефир, нежирный сыр, некислый творог, простоквашу, вареные яйца или приготовленные на пару, нежирное отварное мясо и рыбу. Овощи необходимо отваривать и перетирать, можно есть свежий салат, лук, укроп. Хлеб должен быть подсушен, можно сухари. В питание можно включать диетические сосиски, нежирные сорта ветчины и окорока. Можно есть копченую, но нежирную рыбу. Супы лучше варить на овощах, с добавлением круп и макарон, тяжелые бульоны не рекомендуются.
При гастрите с повышенной кислотностью желудка рекомендуется включать в диету различные каши, которые нужно долго варить. Можно употреблять сливочное, топленое и любое растительное масло. Следует исключить острые соусы, можно готовить соусы на основе молока или сливок. Специи необходимо ограничить, кроме корицы и лаврового листа. Разрешается пить некрепкий чай, какао и кофе.
Что нельзя есть при гастрите? Следует исключить из питания свежую выпечку и свежий хлеб, сдобные булки и пирожные, сыры твердых сортов, кислый хлеб типо бородинского, бобовые, толстую лапшу, жирные сорта рыбы и мяса, жареные и рафинированные продукты, консервированные продукты, специи, капусту, репу, редис, репчатый лук, фрукты с толстой кожурой, особенно виноград, сало, жирные молочные продукты, сладости и шоколад.
Горький, горький
Вкус — это сложное чувство, на которое могут влиять многие факторы.Нарушение вкуса во рту имеет медицинский термин — дисгевзия. Вкус тогда воспринимается как неприятный, горький, металлический, соленый или даже прогорклый. Он может присутствовать в течение длительного времени и будет сохраняться после чистки зубов до тех пор, пока причина не будет найдена и устранена. Это смущающее состояние похоже на пресловутую «столовую ложку дегтя в бочке меда». Оно может мешать нормальному функционированию, вызывать дискомфорт, доставлять удовольствие от еды или быть одним из ряда неприятных симптомов, в зависимости от состояния, которое его вызывает.
Помогите, вы к стоматологу смотрите? Это не всегда так.Причин горького привкуса во рту может быть много. Среди них есть относительно тривиальные, такие как диета или изжога, и действительно серьезные, такие как системные или неврологические заболевания.
Причина может быть во рту
Среди причин могут быть те, которые связаны со здоровьем полости рта.
- Одной из причин горького привкуса может быть сухость во рту из-за недостаточного слюноотделения или ксеростомия.Слюна является барьером для микробов, она содержит, например. специальные белки, так называемые дефензины, нарушающие метаболизм грибов и бактерий. Поэтому чем меньше слюны мы производим, тем лучшие условия мы создаем для развития микроорганизмов. Тогда возрастает риск кариеса и заболеваний десен , - говорит д-р Алекс Чарнюк, стоматолог из Stankowscy & Białach Stomatologia в Познани.
Постоянная сухость во рту может быть вызвана, среди прочего.в в пожилом возрасте лекарственные препараты (например, антидепрессанты), аутоиммунные заболевания, например, синдром Шегрена, курение или жирная диета с пряными специями, которые помогают высушить слизистую оболочку полости рта. Даже заложенный нос может привести к сухости, потому что мы дышим ртом. Если вы страдаете от постоянного недостатка влаги во рту, стоит поговорить с врачом и определить причину проблемы. Также можно использовать специальные препараты, например, так называемые заменители слюны, т. е. гели, которые увлажняют слизистые оболочки и приносят облегчение больным.
Стойкая горечь также может быть результатом плохой гигиены полости рта, которая способствует разрушению зубов, инфекциям полости рта и заболеваниям десен.Металлический привкус во рту является характерным признаком гингивита и пародонтита, при которых возможно кровотечение из мягких тканей и инфицирование зубов. Тогда чувство не уйдет, пока не вылечится состояние. Чтобы избежать этих проблем, не забывайте регулярно проверять и удалять зубной камень в кабинете стоматолога, регулярно чистить зубы и пользоваться зубной нитью, а также чистить язык скребком. Ополаскиватель также поможет вам избавиться от неприятного ощущения и уменьшить количество бактерий.
- Он не обязательно должен быть спиртовым, но содержать, например,растительные экстракты. Важно, чтобы он обладал антисептическими и антибактериальными свойствами. Если мы не можем использовать жидкость для полоскания рта, мы можем прополоскать зубы водой или использовать жевательную резинку, чтобы восстановить правильный рН во рту. После еды, особенно после употребления сладостей или газированных напитков, рН будет кислым. Это самый легкий путь к развитию бактерий, деминерализации зубной эмали и кариесу , — поясняет стоматолог.
Синдром жжения во рту (СЖР), хроническое заболевание слизистой оболочки полости рта, также может вызывать дисгевзию.Он характеризуется болью, жжением и жжением, как при употреблении острого перца. Иногда это сопровождается сухостью во рту, горечью или металлическим привкусом. Симптомы заболевания могут проявляться спорадически или беспокоить постоянно, точечно (чаще на языке) или по всей полости рта. Некоторым пациентам с этим заболеванием может быть трудно принимать пищу или питье, в то время как другие могут испытывать облегчение во время еды.
Грибковая инфекция полости рта также может вызывать неприятный привкус, сохраняющийся до тех пор, пока проблема не будет устранена.Кроме того, его легко распознать по белому творожистому налету на языке, горле и слизистой оболочке полости рта.
- Также бывает, хотя и редко, аллергическая реакция на ортодонтические брекеты, а точнее на элементы из никеля, хрома и меди, которая также может проявляться нарушением вкуса, зудом, покраснением или растрескиванием уголков рта.Поэтому у пациента с аллергией на металлы мы используем элементы без никеля, который является наиболее аллергенным, или накладные устройства Invisalign из гибкого неаллергенного материала. Если пациент знает о своей аллергии, стоит сообщить об этом стоматологу перед лечением , — говорит доктор Чернюк.
Буря гормонов, стресс, арахис или тяжелая болезнь?
Симптом не всегда вызван проблемами с зубами.Горький или металлический привкус во рту является распространенным недомоганием у беременных женщин, особенно в первом триместре беременности (проблема обычно исчезает во время или после беременности) и у женщин в период менопаузы (снижение уровня эстрогена приводит к синдрому жжения во рту). Это напрямую вызвано гормонами, которые влияют на работу вкусовых рецепторов и изменяют восприятие вкуса.
Нарушение вкусовых ощущений, в том числе горечь во рту, также может быть вызвано: рефлюксной или гастроэзофагеальной рефлюксной болезнью, т. н.ГЭРБ (кислотный рефлюкс из желудка и двенадцатиперстной кишки в пищевод вызывает неприятный привкус во рту, жжение в груди или затрудненное глотание), диабет (привкус металла может означать повышенный уровень инсулина), стресс и беспокойство (из-за сухого рот), повреждение нервов, вызванное травмой головы, повреждением чувствительных нервов, проводящих вкус, неврологические заболевания, такие как эпилепсия, рассеянный склероз, паралич Белла (лицевой нерв), деменция, мигрень, опухоль головного мозга, фармакотерапия (вещества, содержащиеся в некоторых антибиотиках , напримертетрациклины, лекарства от высокого кровяного давления, астмы или болезни Альцгеймера, противогрибковые препараты, пищевые добавки, содержащие ионы металлов, например меди, железа, хрома или цинка, и препараты на основе лития могут проникать в слюну и вызывать горький вкус).
Лечение рака также может быть причиной дисгевзии.Химиотерапия и лучевая терапия вызывают у некоторых больных раздражение вкусовых рецепторов, в результате чего может возникнуть ощущение горького вкуса даже после употребления бутерброда или питья воды. Кроме того, аллергия, респираторные инфекции, например, синусит, ангина, фарингит или простуда могут вызвать повышенную чувствительность к горькому вкусу.
Длительное воздействие при вдыхании свинца, ртути или ... кедровых орехов, которые используются для приготовления:в Итальянский соус песто. У некоторых людей употребление кедровых орехов может вызывать загадочное состояние, называемое «кедровым ртом» или «синдромом кедрового ореха» (pine — кедровые орешки, рот — рот), т. е. горький, металлический привкус во рту, сохраняющийся до нескольких дней. после их потребления. Причина неизвестна, но она может быть связана с химическими веществами, используемыми в процессе обстрела, генетической предрасположенностью или прогорклым маслом.
Исцеляет?
Несмотря на то, что неприятный привкус во рту не является болезнью, если он сопровождает нас в течение многих дней, это может сигнализировать об отклонении от нормы и потребовать консультации врача.Чтобы избавиться от проблемы, необходимо найти первопричину.
Рекомендуется пройти стоматологический осмотр на предмет сухости, проблем с зубами и деснами и инфекций полости рта.Если стоматолог не находит каких-либо отклонений, мы можем обратиться к семейному врачу, который проведет беседу, расспросит о других симптомах, принимаемых лекарствах и, при необходимости, назначит соответствующие анализы или направит к специалисту, например, к гастрологу (рефлюкс), неврологу. , эндокринолог или диабетолог (сахарный диабет). Только тогда можно будет целенаправленно диагностировать и лечить заболевание, вызывающее неприятные ощущения в ротовой полости. Как только будет найдена причина и начато лечение, восприятие вкусов должно прийти в норму, а необычный привкус исчезнет.
Горечь берет свое? Эти методы могут помочь
Домашние простые в применении средства могут помочь и облегчить симптомы в краткосрочной перспективе.Среди них:
- правильная гигиена полости рта: чистка зубов щеткой и зубной нитью мин.2 раза в день, использование полосканий с антибактериальными свойствами,
- жевательная резинка без сахара, которая стимулирует выработку слюны и восстанавливает правильный рН,
- отказ от сахара, парадоксальным образом сахар увеличивает горечь во рту,
- Гидратация и обильное питье в течение дня,
- избежание факторов риска, т.е.в случае рефлюксной болезни это будет отказ от жирной, трудноперевариваемой пищи, острых специй, жареной пищи, уменьшение или исключение табачных изделий и алкоголя,
- Если вы принимаете большое количество лекарств и добавок, убедитесь, что дозировка соответствует требованиям, или попросите своего врача изменить ваши лекарства.
.90 000 Горький привкус во рту по утрам. Это может означать, что ваша печень отказываетсяСтойкое изменение вкуса во рту в медицине называется дисгевзией. Этот странный вкус описывается пациентами как неприятный и может длиться долго. Все зависит от лечения его первопричины.
Люди с нарушением вкуса могут испытывать стойкое ощущение, которое они часто описывают как одно из следующих затяжных послевкусий:
Вкус может отвлекать и даже мешать ощущать вкус других вещей во время еды или питья. Послевкусие обычно сохраняется даже после чистки зубов. Другие симптомы также могут появиться в зависимости от первопричины.
Остальное под видео.
Причин этого неприятного недуга может быть много.Если употребление другой пищи или тщательная чистка зубов и полоскание рта этой жидкостью помогает вам избавиться от вкуса, это не должно вызывать тревогу. Однако если привкус сохраняется длительное время, пора искать его причину и исключить серьезные заболевания. Очень часто утром может появиться горький привкус. К наиболее частым причинам горького привкуса во рту относятся:
Это наиболее распространенная причина горького привкуса во рту, особенно когда вы просыпаетесь. Скопление слюны и бактерий на языке, зубах и деснах может привести к неприятному запаху изо рта и изменению вкуса. Решение очень простое – позаботьтесь о гигиене полости рта. Чистите зубы не реже двух раз в день — перед сном и перед сном. Также очень важно чистить язык, где скапливаются бактерии и мертвые клетки. Купить набор конопляной косметики для полости рта можно в Медонет Маркет.
2. Антибиотики или антидепрессанты
После приема некоторых лекарств может появиться горечь во рту или т.н. металлическое послевкусие. Препараты, которые могут иметь этот эффект, включают:
Горький вкус обычно исчезает в течение нескольких дней после приема нового лекарства.Однако, если это постоянное ощущение, сообщите об этом своему врачу, возможно, вам найдут замену, которая не вызовет неприятных симптомов.
3. Беременность
Изменение восприятия вкуса — очень распространенный симптом у многих женщин в первом триместре беременности. Образуется в результате гормональных изменений и обычно проходит самостоятельно в течение нескольких дней.
Женщины часто описывают это так, как если бы они пили из металлической чашки.Может помочь сосание льда с лимонным соком.
4. Витаминные добавки
Некоторые витаминные добавки, содержащие большое количество металлических веществ, таких как цинк, медь, железо или хром, могут вызывать металлический и горький привкус во рту. Этот побочный эффект очень распространен и обычно возникает после того, как добавка полностью усваивается организмом.
5. Гастроэзофагеальная рефлюксная болезнь
Рефлюкс – это заброс содержимого желудка обратно в пищевод во время пищеварения.Желудочная кислота может попасть обратно в рот, оставив горький привкус. Избегайте употребления очень жирной или трудно перевариваемой пищи. Также важно избегать употребления очень больших порций, так как они затрудняют эффективное переваривание пищи. Проконсультируйтесь с врачом.
6. Проблемы с печенью
Горький привкус во рту может быть тревожным сигналом от печени. При неправильной работе в организме накапливается большое количество аммиака, который является ядовитым веществом.В нормальных условиях аммиак превращается в мочевину в печени и выводится с мочой. Повышенный уровень аммиака меняет вкус.
7. Респираторные инфекции
Бактериальные инфекции верхних дыхательных путей (например, простуда, ринит, синусит или тонзиллит) могут вызывать горечь во рту.Побочные продукты, вырабатываемые бактериями, вызывают это искаженное послевкусие.
8. Грибковые инфекции
Инфекцию орального дрожжевого грибка довольно легко идентифицировать. Обычно во рту и на языке появляются белые пятна и налеты. Он может быть горьким или неприятным, пока инфекция не будет вылечена.
9. Травмы нервов
Как и другие чувства, вкус во многом зависит от функционирования нервной системы.Вкусовые рецепторы напрямую связаны с нервами в головном мозге. Повреждение нерва может изменить восприятие вкусов. Симптомы могут возникать, например, в результате травмы головы или быть вызваны одним из следующих заболеваний:
10. Лечение рака
Неприятный привкус во рту при еде или питье также часто рассматривается как побочный эффект при химиотерапии и лучевой терапии.
11. Поедание кедровых орехов
У некоторых людей употребление кедровых орехов может вызвать горький или металлический привкус во рту. Интересно, что реакция может возникнуть в течение трех дней после употребления.
12. Синдром жжения во рту
Синдром жжения во рту — это состояние, вызывающее жжение во рту. Многие люди сравнивают симптомы с употреблением острого перца. В дополнение к этому, некоторые люди могут ощущать горький или прогорклый привкус во рту. Тяжесть симптомов может сильно различаться.
13. Климакс
Женщины в период менопаузы также могут ощущать горечь во рту.Это может быть связано с более низким уровнем эстрогена в организме , что может привести к описанному выше синдрому жжения во рту. Это также может быть из-за постоянной сухости во рту. Если вы подозреваете, что у вас может быть менопауза, сделайте анализ мочи на ФСГ в домашних условиях.
Мы рекомендуем вам послушать последний выпуск подкаста RESET. На этот раз мы задались вопросом, почему переключение нашего мышления и действия на медленную жизнь является настоящим испытанием? Почему так важно прислушиваться к своим потребностям? Что это даст нам? Вы услышите об этом ниже.
Это может вас заинтересовать:
У меня вопрос по поводу избыточного слюноотделения. С некоторых пор замечаю избыток слюны во рту, из-за чего мне иногда немного трудно выразить себя (слюна вытекает, приходится много глотать), особенно с открытым ртом. Это явление не очень интенсивное, скорее умеренное, но очень тревожное. Мне 30 лет, никаких лекарств не принимаю, в целом здорова, во рту проблем нет, разве что кровоточивость десен при чистке зубов.Прошу вашего мнения по этому поводу, при необходимости отвечу на другие вопросы.
Эрнест Кухар, доктор медицинских наук
Кафедра педиатрии и инфекционных болезней
Вроцлавский медицинский университет
Повышенное слюноотделение наблюдается в двух ситуациях: при избыточной продукции слюны и при нарушениях глотания.
Взрослый мужчина выделяет до 1,5 литров слюны в сутки, которая проглатывается часто и бессознательно, поэтому мы не осознаем ее большого количества. Обильное слюноотделение обычно является временной проблемой и редко является серьезным заболеванием. Например, это часто наблюдается у детей во время прорезывания зубов. Многие другие факторы могут увеличить выработку слюны, например, кислая пища или инородные тела во рту.
Наиболее частые причины у взрослых:
Я предлагаю начать с наблюдения за тем, связана ли проблема с чрезмерным выделением слюны или проблемами с глотанием. Пожалуйста, обратите внимание на любые симптомы, связанные со слюной, например, есть ли у вас трудности с глотанием, и проверьте полость рта у стоматолога. Если вы не найдете ничего тревожного, не волнуйтесь.
Я считаю, что наиболее вероятной причиной является проблема с зубами, вы упомянули кровоточивость десен, которая обычно является признаком воспаления.
Феномен чрезмерного слюноотделения изо рта обычно называют слюнотечением. Слюнотечение не является заболеванием, но может быть симптомом многих заболеваний. Чрезмерная утечка слюны чаще всего является естественной реакцией организма на определенные раздражители. Наша слюна поддерживает пищеварение, содержит вещества с антибактериальными и противогрибковыми свойствами, поэтому помогает предотвратить инфекции во рту. Повышенное выделение слюны вызывает дискомфорт в быту, поэтому стоит поискать его причины.Чрезмерное выделение слюны и утечка слюны из уголков рта мацерируют кожу вокруг уголков рта, вызывая дискомфорт.
В статье на нашем сайте вы узнаете, какие могут быть причины повышенного слюноотделения и как можно уменьшить этот недуг. Мы также подскажем, в каких случаях необходима консультация врача.
Слюнотечение при неврологических заболеваниях чаще всего обусловлено нарушением глотания и неконтролируемой мимикой вследствие поражения нервно-мышечной функции.К неврологическим заболеваниям, сопровождающимся явлениями повышенного слюноотделения, относятся следующие заболевания:
Слюнотечение может быть психологическим и может быть симптомом заболевания нервной системы, включая невроз.Слюнные железы здорового человека выделяют около 1000-1500 мл слюны в сутки, и весь процесс ее выделения регулируется нервной системой. Однако диагностике слюнотечения, связанного с неврозом, должна предшествовать консультация стоматолога с целью исключения заболевания слизистой оболочки полости рта.
Воспалительные процессы во рту могут вызывать повышенное слюноотделение. Слюнотечение может быть связано с заболеваниями полости рта, такими как воспаление полости рта, глотки, миндалин, в худшем случае это может быть рак дна полости рта.Обильное слюноотделение также может быть симптомом вируса герпеса или афтозного стоматита.
Чрезмерное выделение слюны при беременности возникает в первом триместре. Часто сопровождается тошнотой и рвотой, а также чрезмерным чувством горечи во рту. Это связано с изменением уровня гормонов. Слюнотечение при беременности прекращается с наступлением второго триместра. Повышенное слюноотделение при беременности является естественным явлением и не требует лечения.В связи с периодом беременности применение препаратов ограничено. Мы можем помочь себе, используя естественные методы:
Если недомогания сильно беспокоят, стоит посетить гинеколога, возможно, он сможет назначить соответствующий препарат, который не повлияет на здоровье ребенка.

Повышенное слюноотделение у детей чаще всего возникает в период прорезывания зубов. Интересным явлением является тот факт, что когда ребенок кладет в рот инородное тело – прорезыватель для зубов, игрушку или просто пальцы, у него стимулируется обильное слюноотделение. У малышей до трехмесячного возраста слюнотечение является естественным явлением. Слюнные железы при этом работают более интенсивно, чем у взрослого человека. В некоторых случаях чрезмерное слюноотделение может вызвать такие заболевания, как пищевое отравление, стоматит, язвы во рту и многое другое.
Пищевое отравление, проявляющееся слюнотечением, может быть вызвано приемом внутрь ребенком чистящих веществ, едких веществ, пестицидов, ядовитых грибов. Тем не менее, это также может быть вызвано некоторыми лекарствами. При подозрении на отравление этими веществами следует как можно скорее обратиться к врачу или вызвать скорую помощь.
Церебральный паралич также может вызывать слюнотечение у детей.
Чрезмерное выделение слюны изо рта во время прорезывания зубов может вызвать раздражение кожи и даже сыпь.Чаще всего формируется на щеках, подбородке, шее и груди. Раздражения принимают форму потрескавшейся красной кожи. Важно регулярно удалять даже небольшое количество слюны с лица ребенка сухой салфеткой. Места, наиболее подверженные подтеканию слюны, следует покрыть вазелином, который создаст защитный барьер. Если симптомы тяжелые, стоит обратиться за консультацией к врачу, который назначит соответствующие лекарства.
Если у ребенка рвота слюной, можно заподозрить непроходимость желудочно-кишечного тракта.При продолжительной и интенсивной рвоте следует как можно скорее обратиться к врачу, так как это может привести к серьезному обезвоживанию организма и угрозе жизни ребенка.
Ночное слюнотечение часто вызывает дискомфорт и смущение. Согласно исследованиям, слюнотечение ночью может означать, что мы спим очень хорошо и глубоко, когда входим в фазу быстрого сна. Другие причины слюнотечения включают неправильное положение во время сна, стресс, болезни горла или полости рта, аллергии, проблемы с пищеварением, прием определенных лекарств, употребление алкоголя.Если есть подозрения, что повышенное слюноотделение ночью может быть симптомом какого-либо из этих заболеваний, немедленно обратитесь к врачу.
Нарушение глотания слюны в ночное время может быть симптомом таких заболеваний органов дыхания, как: ринит, полипы, искривление перегородки носа, гипертрофия миндалин (преимущественно у детей), стоматит. Также это может означать проблемы с пищеварительной системой. Если слюнотечение возникает одновременно с нарушением глотания пищи и жидкости, как можно скорее обратитесь к врачу.Эти симптомы характерны для заболевания, называемого дисфагией.
В некоторых случаях слюна во рту выглядит как пена. Внешний вид слюны меняется чаще всего при обезвоживании организма. Помимо обезвоживания, изменение внешнего вида слюны может быть вызвано приемом лекарств или инфекцией в организме. Оказывается, употребление определенных продуктов, таких как молоко, также может привести к загустению во рту.
Появление пенистой слюны во рту является редким симптомом и обычно требует медицинской помощи.Пенистая слюна может быть симптомом передозировки наркотиков. Замедленные под действием лекарств движения сердца и легких приводят к скоплению в легких жидкости, которая, в свою очередь, смешиваясь с углекислым газом, создает характерную пену во рту. Пенистая слюна во рту также может быть результатом припадка, при котором рот вынужден закрыться. Это приводит к стимуляции слюнных желез, поэтому при открывании рта после приступа из них может идти пена.
Пенистая слюна является наиболее распространенным симптомом болезни, известной как бешенство. Заражение вирусом бешенства чаще всего происходит при укусе или контакте со слюной больного животного. Бешенство можно диагностировать только по образцу ткани головного мозга. Лекарства от бешенства нет, единственное спасение – вакцина, которую назначит врач при подозрении на бешенство.
Белая слюна во рту может быть признаком грибкового поражения полости рта и носоглотки.Одним из самых распространенных заболеваний является стоматит. Белая слюна также может быть симптомом молочницы. Это явление чаще всего наблюдается у детей. В аптеках есть много противогрибковых препаратов, которые помогут справиться с этой проблемой. Важным элементом лечения также является укрепление иммунитета.
Белый налет, сопровождающий явление повышенного слюноотделения в уголках рта, может быть симптомом орального микоза или рефлюкса. Это также может быть связано с недостаточной гигиеной, т.е.использование ополаскивателей на спиртовой основе, которые раздражают слизистую оболочку полости рта.
Выбор препаратов зависит от диагностики причины слюнотечения. Лекарства, тормозящие избыточное слюноотделение, можно разделить на синтетические и натуральные. Наиболее распространенными синтетическими наркотиками являются атропин и опиум. Природные вещества в растениях, которые используются в производстве лекарств, препятствующих слюнотечению, включают: Дурман милашка и белена.
Для уменьшения слюноотделения стоит прибегнуть к естественным методам торможения слюноотделения. Наиболее эффективна мята при слюнотечении, особенно если оно сопровождается тошнотой и рвотой. Вы можете пить настой мяты или использовать его в качестве жидкости для полоскания рта. Sage также будет работать для этого. Если обильное слюноотделение носит психологический характер, стоит попробовать настой мелиссы с успокаивающим и успокаивающим эффектом.
.Жгучая боль в пищеводе и за грудиной, а во рту неприятный кисло-горький привкус. Это может быть рефлюкс.
Вы читаете эту статью по платной подписке. Ваша подписка активна
Плохое ощущение во рту время от времени случается с каждым. Наиболее распространенными виновниками являются обжорство, избыток острых специй, алкоголь и сигареты.
Нет
Нет
— Пищеводный рефлюкс — одно из самых частых заболеваний желудочно-кишечного тракта, с которым пациенты обращаются к гастроэнтерологу, — говорит Александр Михальски, специалист по внутренним болезням и гастроэнтерологу.
По эпидемиологическим данным 4-7 процентов взрослые регулярно страдают от симптомов рефлюкса. Это заболевание поражает 40 процентов. населения мира. Его симптомы значительно снижают качество жизни и трудоспособность — в большей степени, чем головная боль, высокое кровяное давление или диабет.
- Наиболее частой причиной кислотного рефлюкса является нарушение функции нижнего пищеводного сфинктера.Горько-кислый привкус во рту обусловлен забросом желудочного сока в пищевод. Наряду с отвращением возникает боль в так называемом fovea и одышка, которую иногда путают с коронарной болью, — говорит Александр Михальски.
Нетрудно поставить правильный диагноз, если у вас есть типичных симптомов рефлюкса:
Изжога часто возникает при изменении положения тела или во время физических упражнений.
К сожалению, это не так, когда речь идет о симптомах рефлюкса, которые имитируют другие заболевания . К ним относятся респираторные заболевания, т.е.
С точки зрения ЛОР-системы может быть:
Рефлюкс не может быть полностью вылечен.
- У большого количества пациентов заболевания возвращаются и требуют фармакологического или хирургического лечения, - поясняет Александр Михальски.
Лечение обычно начинается с изменения образа жизни. Врачи рекомендуют есть не менее чем за 2-3 часа до сна, бросить курить, убрать из меню продукты, вызывающие изжогу (преимущественно жареное, жирное, острое и кислое), отказаться от шоколада и других сладостей, избегать сырого лука, чеснока и редис.И потеря веса у тучных людей.
— Общепринятая тактика лечения — начинать лечение с наиболее эффективной группы препаратов — ингибирующих секрецию соляной кислоты, — сообщает Александр Михальски.
Если консервативное лечение не приносит устойчивого улучшения, рассматривается возможность хирургического вмешательства, особенно у молодых людей.
- Запущенная кислотно-рефлюксная болезнь может иметь очень неприятные последствия.Длительный заброс кислого желудочного содержимого в пищевод может вызвать осложнения: эзофагит, эзофагит, эзофагит, изъязвление, эзофагит. Пищевод Баретты и, наконец, аденокарцинома пищевода – плохо поддающиеся лечению и неблагоприятные прогнозы, – предупреждает Конрад Кокуревич, врач семейной медицины, автор книги «Гастроэзофагеальная рефлюксная болезнь. Руководство для пациента».
Дополнительные факторы, такие какв травмы грудной клетки, беременность, ожирение и даже ношение тесной одежды. Опасно употреблять продукты, понижающие давление нижнего сфинктера, в основном жареное и жирное, шоколад и шоколадные изделия, пить мятный чай, есть острую пищу и цитрусовые, раздражающие слизистую оболочку. Другими факторами риска являются алкоголь и сигареты, а также некоторые лекарства.
- Изменения в питании и образе жизни уменьшают симптомы кислотного рефлюкса.Основная рекомендация – уменьшить количество потребляемых жиров, так как этот компонент значительно усугубляет симптомы. Также полезно бросить курить, уменьшить потребление кофе и нормализовать массу тела, резюмирует Александр Михальски.
.Соленый привкус во рту если не является следствием употребления соленой пищи, то является патологическим, а иногда и опасным. Видите, что означает соленый вкус во рту? Что такое симптом? Как я могу избавиться от этого? Как лечить?
Соленый привкус во рту может быть явлением как объективным, обусловленным химическими свойствами слюны , так и субъективным, например, обусловленным неврологическим расстройством.
Хотя кратковременные инциденты не должны вызывать беспокойства, сохранение этих типов симптомов потенциально указывает на возможность определенных заболеваний или дисфункций:
Поэтому очень важную роль в определении патогенеза расстройства играет история болезни и определение других возможных симптомов, сосуществующих с ощущением соли во рту .
Что означает соленый вкус во рту ? Потенциальные причины соленого привкуса во рту включают:
Обезвоживание является наиболее распространенной из всех возможных причин, особенно в его гипертонической форме, характеризующейся сильной жаждой и сухостью во рту, а также соленым привкусом, возможно с возможной сердечной тахикардией и повышением температуры тела.
Правильное содержание воды в организме человека:
При этом следует поддерживать баланс между двумя минералами в организме - натрием (основной компонент соли) и калием. В случае обезвоживания эти параметры нарушаются.
Обезвоживание и связанный с ним соленый привкус во рту чаще всего вызываются самим больным, который не соблюдает общие рекомендации пить не менее 2 литров воды в день.
Однако эта проблема может быть связана с заболеванием и может быть вызвана нарушением всасывания, нарушением функции почек и частой диареей и рвотой.
здоровье
Кетогенная диета и холестерин – повышает или понижает его уровень?
Влияет ли кетогенная диета, основанная на максимальном поступлении жиров за счет углеводов, на уровень холестерина? Если да, то как?
Читать статью
Как избавиться от соленого вкуса? Терапия должна подбираться в первую очередь с точки зрения причины.Именно поэтому методы лечения весьма разнообразны и их эффективность также различна. В случае обезвоживания лучшим средством является вода – не менее 2 литров в день в сочетании с препаратами, восполняющими дефицит электролитов.
Если причиной потери жидкости является диарея, пациент может дополнительно получать противомикробные, противомикробные или очищающие средства, такие как:
Второй по частоте причиной солоноватого привкуса во рту является ксеростомия, то есть ощущение сухости во рту - объективное или субъективное.
В этом случае, помимо возможной этиотропной терапии первичных заболеваний, таких как гипертиреоз, сахарный диабет, депрессия, ВИЧ и СПИД, онкологические заболевания или различные виды авитаминозов), применяют и симптоматические средства, непосредственно повышающие гидратацию полости рта, и в случае устранения соленого привкуса.
К ним относятся:
Была ли эта статья полезной для вас?
Да :-) Нет :-(
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации по
о здоровье и здоровом образе жизни,
, пожалуйста, посетите наш портал снова!
Как избавиться от паразитов и заодно различных болезней и болей? В рамках личной гигиены следует регулярно, 1 раз в год, принимать БАД с антипаразитарным эффектом Паразитик, который эффективно способствует элиминации паразитов у человека. Это часть программы Clean Inside Program , которая используется для внутренней очистки. Содержит специальный состав из 18 трав, которые уже тысячи лет успешно применяются для борьбы и выведения вредоносных паразитов, их яиц и вылупившихся личинок из различных частей тела.Состав Parasic адаптирован к потребностям детского организма и эффективен при выведении паразитов.
Многие из нас даже не осознают, что наш организм является средой для различных организмов, таких как паразитов , от микроскопических разновидностей, таких как вирусы, бактерии, грибы, простейшие до нескольких метров длиной, таких как черви , например ленточный червь. В данной статье под паразитами у человека понимаются различные виды гельминтов, паразитирующих в организме человека.
Согласно последним эпидемиологическим исследованиям, результаты которых удивили даже специалистов, можно предположить, что глисты в организме встречаются у 80% взрослого населения. И это без каких-либо гендерных различий, независимо от экономических или географических границ. Различные заболевания человека вызывают две основные группы глистов, которые мы делим по форме тела на:
Эти паразиты и черви атакуют миллионы жителей нашей планеты. Так что мы тоже можем быть их жертвой, даже не подозревая и не догадываясь об их наличии в нашем организме. Однако многие из нас имеют неправильное представление об этом, когда думают, что существуют только кишечные паразиты. Они могут существовать и жить практически в каждом уголке нашего тела: в легких, печени, желудке, двенадцатиперстной кишке, пищеводе, головном мозге, крови, коже и даже глазах! И несколько разных видов одновременно.Однако нередко паразиты и глисты бродят по телу, а также могут гнездиться в суставах и мышцах, симптомом чего является их боль, ошибочно приписываемая, например, артриту (артриту).
Что такое паразиты?
Характерной чертой паразита является то, что он живет за счет другого живого организма. Паразитировать на хозяине может каждый из нас. Для того, чтобы существовать и размножаться, он живет за наш счет, лишая нас питательных веществ и энергии.
В 2000 году в журнале Discover была опубликована очень интересная статья, в которой говорилось, что: «У каждого живого существа есть по крайней мере один паразит, который живет в нем или на нем, но на самом деле у человека их намного больше… Ученые просто начинают открывать, на что на самом деле способны эти широко распространенные паразиты. Проведенное исследование указывает на замечательную возможность: « Паразиты и черви могут править миром. Очень удивительно обнаружить, что они обладают такой огромной силой.«
Как это можно обосновать и объяснить? Очень просто. Следует понимать, что мы состоим примерно из 70 миллиардов клеток, которые взаимодействуют в соответствии с полученными химическими раздражителями. Условием нашего здоровья является их оптимальное взаимодействие. «Если организм — например, паразит — может влиять на эти раздражители, то он может влиять и на нас. И именно здесь кроется наибольшая угроза паразитов».
«На самом деле паразиты убили гораздо больше людей, чем все войны в нашей истории», — говорится в одном из отмеченных наградами документальных фильмов National Geographic.Похитители тел.
Всемирная организация здравоохранения (ВОЗ) относит паразитов и глистов к шести наиболее опасным возбудителям болезней человека. Они несут ответственность за многие пищеварительные заболевания и другие проблемы со здоровьем, от которых страдают люди. Паразиты и черви вызывают больше случаев, чем рак, который считается самой смертельной болезнью в мире.
Если вы не верите, что паразиты могут жить в тысячах людей, прочтите всю серию реальных историй, размещенных на этом сайте Мнения.Вскоре вы поймете, что это гораздо более серьезная проблема, чем вы могли себе представить.
Кишечные паразиты
гельминты наиболее многочисленны в контаминированном толстом кишечнике. Паразиты различных размеров обитают в необъяснимом слое отходов. Если толстая кишка не будет достаточно рано очищена от отложений, в которых она живет, токсины, которые они производят, будут постепенно отравлять ваш организм. Из фекалий паразитов также образуются ядовитые вещества, которые могут раздражать центральную нервную систему и вызывать нервозность или раздражительность. В дополнение к тому, что черви используют большую часть питательных веществ, поступающих в вашу пищеварительную систему, они поглощают лучшее из вашей пищи, часто оставляя вам только остатки.
Кишечные паразиты также могут вызывать ожирение, потому что они лишают вас питательных веществ, оставляя вам только калории.В результате ваш организм требует все больше и больше калорий, тем самым пытаясь восполнить недостающие питательные вещества и витамины.
Некоторые черви живут только в верхней части тонкой кишки и вызывают воспаление. Это воспаление вызывает газы и чувство сытости. Это особенно заметно, когда вы чаще едите определенные виды овощей.
Если вы хотите предотвратить внутреннюю аутоинтоксикацию, в первую очередь необходимо удалить отходы и паразитов, которые скопились в толстой кишке. В противном случае, вместо того, чтобы поглощать питательные вещества из забитой толстой кишки, вы фактически будете поглощать токсины только из токсичной массы стула. В этом случае в организме ничего не работает должным образом. Здесь кроется ответ на вопрос, почему даже 90% различных случаев заболеваний начинаются в толстой кишке. На клеточном уровне они вызываются токсинами вместе с дефицитом питательных веществ.
Черви изощренны.
Они процветают благодаря уникальной способности регулировать свой жизненный цикл, чтобы обеспечить сохранение своего вида в ничего не подозревающем хозяине — вашем организме.Именно поэтому их так трудно обнаружить. Они прячутся от вас и могут скрывать следы своего воздействия под симптомами самых распространенных заболеваний. Невероятно, как глисты, иногда даже довольно крупные, незаметно заползают и живут в вашем теле. Они по-своему хитры, это можно считать даже мудрыми. Поэтому, когда традиционные методы лечения не помогают, специалисты рекомендуют антипаразитарные методы лечения.
Неужели мы так уязвимы? Если вы равнодушны и признаете, что вам не хватает энергии, и считаете нормальным быть больным, вы уж точно не узнаете, есть у вас паразиты или нет.И наоборот, если вы можете читать определенные сигналы, которые подает вам ваше тело, вы очень легко обнаружите паразитов. Основные симптомы описаны в книге Энн Луиз Гиттлман, специалиста по питанию человека. «Угадай, что пришло на ужин».
Ленточные черви - древнейшие кишечные паразиты
Это древнейшие кишечные паразиты человека. Некоторые разновидности настолько хорошо приспособились к жизни в кишечнике человека, что их хозяин (человек) может быть совершенно бессимптомным.У них плоское тело, состоящее из конечностей. Заражение происходит, когда зрелые члены отделяются от ленточного червя и удаляются с фекалиями наружу. Тогда они видны даже невооруженным глазом. Они содержат яйца, которые выделяются после поломки конечностей.
Нематоды - широко распространенные кишечные паразиты
Это черви, которые, в отличие от ленточных червей, имеют круглое нерассасывающееся тело. Они раздельнополые и паразитируют как на личинках, так и на взрослых людях.Самка сразу же откладывает яйца или рожает личинок. нематоды являются важными паразитами человека, главным образом в тропических и субтропических регионах. Однако некоторые их виды более космополитичны и также распространены в нашей стране. Они чаще всего нападают на детей, например, острицы человека, острицы или аскариды человека.
Острицы человека ( Enterobius vermicularis ) представляют собой маленькие белые крошечные черви длиной около 1 см, которые очень часто встречаются в тонкой или слепой кишке человека, особенно у детей. Самка перемещается в толстую кишку и откладывает яйца обычно ночью, в тепле, вокруг заднего прохода. Из яиц развивается личинка.
Как определить наличие глистов в организме
Анализ образцов стула
является наиболее распространенным методом обнаружения червей в организме .Однако эффективность его не стопроцентная. Потому что глистов в кале обнаруживают по наличию яиц, которые видны под микроскопом. Поскольку взрослые гельминты прочно прикрепляются к слизистой оболочке в разных отделах пищеварительного тракта, обнаружить их можно только при откладывании яиц. В противном случае их присутствие в образце стула не будет обнаружено. Поэтому врачи рекомендуют пациенту сдавать на анализ три образца кала в разное время.Ваш врач может напрямую обнаружить взрослых кишечных паразитов во время колоноскопии.
Иногда паразитарная инфекция может протекать бессимптомно. Тем не менее, тело подает вам различные сигналы, которые могут помочь определить, находятся ли глисты в вашем организме «дома». Часто, например, газов и спазмов в животе являются таким общим симптомом. Это вызвано специфическими паразитами в верхней части тонкой кишки, вызывающими воспаление. Это воспаление вызывает газы и чувство сытости.Ниже приводится список чрезвычайно разнообразных симптомов (согласно Энн-Луизе Гиттлман), которые могут помочь вам сориентироваться. К ним относятся, например:
В дополнение к вышеперечисленным симптомам, указывающим на паразитарную инвазию или ее последствия, следует включить следующие: горечь во рту, учащение пульса, боль в области пупка, появление тумана перед глазами, зуд в носа или уха, слюнотечение во время сна и болезни : астма, диабет, эпилепсия, различные экземы, мигрени, болезни сердца и рак.
Как избавиться от паразитов?
Чтобы удалить паразитов у человека , первым делом нужно очистить всю пищеварительную систему. Потому что чистый, влажный кишечник с хорошо развитой мускулатурой кишечной стенки не является подходящим местом и не соблазняет организмы, такие как кишечные паразиты, гнездиться в них. Вот и ответ на вопрос, как избавиться от паразитов. Лучший способ победить паразитов — использовать многоуровневый подход к их удалению:
Дети особенно восприимчивы к паразитам, и гельминты часто обнаруживаются в большом количестве. Как избавиться от паразитов? Научите ребенка основным правилам гигиены, таким как мытье рук (включая использование щеточки для ногтей) после посещения туалета, игры на улице или перед едой.
.