2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Застой желчи (холестаз) – состояние, при котором нарушено поступление желчи в двенадцатиперстную кишку. При этом развиваются выраженные нарушения расщепления и усвоения жиров, что приводит к увеличению их концентрации в кровеносном русле. Это влечет за собой изменения трансформации глюкозы в гликоген, а также повышение количества холестерина в крови. Таким образом, застой желчи, оставленный без лечения, может привести к развитию сахарного диабета, атеросклероза и их осложнений. Холестаз может развиться в желчных протоках (внутрипеченочный застой) и в желчном пузыре (внепеченочный), а также бывает острым и хроническим.
Холестаз может развиться по множеству причин, среди которых самыми распространенными являются:
Для застоя желчи характерно изменение цвета склер и кожи (пожелтение), а также жалобы на кожный зуд, неустойчивый стул (чередование запоров и поноса), обесцвеченный кал и темную мочу. При наличии даже нескольких таких симптомов у врача есть основание назначить биохимический анализ крови (исследуется уровень билирубина, желчных кислот, печеночных ферментов и пр.), анализ мочи на уробилин, УЗИ печени и желчного пузыря, фиброгастродуоденоскопию и пр. При диагностике холестаза важно отличать это состояние от вирусных, паразитарных и других заболеваний печени, которые имеют схожую клиническую картину.
Тактика лечения формируется на основании результатов обследования, но всегда подразумевает устранение причины этого состояния. Если застой желчи вызван обструкцией желчного пузыря или желчных протоков, показано хирургическое вмешательство с восстановлением проходимости протоков. В остальных случаях лечение проводится с помощью комплекса лекарственных препаратов с желчегонным, холеретическим, гепатопротекторным или другим действием. Курс лечения формируется индивидуально для каждого больного.
Желчнокаменная болезнь (ЖКБ) — заболевание гепатобилиарной системы, обусловленное нарушением обмена холестерина и/или билирубина, характеризующееся образованием желчных камней в желчном пузыре, печеночных желчных протоках или в общем желчном протоке. Чаще желчные камни формируются в желчном пузыре.
Если 2 и более пункта из этого списка верно для Вас,
то Вы находитесь в группе риска.Не рискуйте.
Обратитесь на первичный осмотр к врачу гастроэнтерологу.
Почему нужен осмотр врача?
Первые стадии желчнокаменной болезни часто не сопровождаются ярко выраженными симптомами или протекают бессимптомно на протяжении 10-15 лет. Больной чувствует себя прекрасно и не подозревает, что уже сейчас нуждается в помощи специалиста.
Игнорируя это, Вы лишаетесь шанса подавить болезнь малыми силами и без серьезных последствий для организма.
Выявление нарушений состава желчи (наличие густой желчи в желчном пузыре) именно в этом периоде великолепно поддается лечению и предотвращает формирование камней, а значит минимизирует риск хирургического вмешательства в дальнейшем!
Лечить осложнения и запущенную стадию — дольше, сложнее и дороже.
На этой стадии можно выявить густую неоднородную желчь в желчном пузыре, формирование билиарного сладжа, наличие замазкообразной желчи, сочетание замазкообразной желчи с микролитами.
Если пропустить лечение на этой стадии,
начинается образование желчных камней.
Если приступить к лечению
Возникает возможность нормализации реологических свойств желчи. Можно воспрепятствовать процессу камнеобразования и дальнейшего развития болезни.
Пациентам с выявленной I стадией показана консультация врача гастроэнтеролога-гепатолога:
На этой стадии в ходе обследования выявляется наличие желчных камней:
Определяется клиническая картина — в какой форме проявляется заболевание:
Если пропустить лечение на этой стадии,
в дальнейшем оперативное вмешательство станет неизбежным.
Если приступить к лечению
Возникает возможность растворить холестериновые камни, не прибегая к оперативному вмешательству. Можно предотвратить осложнения.
Пациентам показана консультация врача гастроэнтеролога-гепатолога для назначения лечения.
При наличии показаний врач гастороэнтеролог-гепатолог назначит совместную консультацию с хирургом для определения дальнейшей тактики лечения.
При частых обострениях заболевания показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога для решения вопроса об оперативном лечении и специальной подготовки к операции.
Показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога.
Очень часто, особенно на начальных стадиях, желчнокаменная болезнь никак не дает о себе знать и не тревожит больного. Более чем у половины пациентов камни в желчном пузыре обнаруживаются случайно при обследовании по поводу других заболеваний.
Обычно симптомы проявляются на более запущенных и опасных стадиях заболевания. Поэтому, если Вы наблюдаете у себя что-то из нижеописанного, Вам рекомендована консультация
врача гастроэнтеролога.
Минимальные проявления желчнокаменной болезни:
Желчнокаменная болезнь развивается медленно, годами. Ее симптомы нарастают постепенно. В течение нескольких лет Вы можете ощущать тяжесть в правом подреберье после приема пищи (особенно при употреблении жирного, жареного мяса, копченых, соленых, маринованных продуктов, а также вина). В дальнейшем к неприятным ощущениям могут присоединиться тошнота, рвота и резкая острая схваткообразная боль в правом подреберье — печеночная колика.
Если вы наблюдаете у себя похожую ситуацию — не подвергайте свое здоровье риску и не ждите осложнений — обратитесь
к врачу гастроэнтерологу.
Это могут быть сильные боли в верхних отделах живота, которые сопровождаются тошнотой и рвотой, не приносящей облегчения (желчная или печеночная колика).
К вышеописанным симптомам могут добавиться: желтуха (слизистые и кожные покровы окрашиваются в желтый цвет), зуд, смена цвета мочи на более темный, осветление кала (закупорка камнем общего желчного протока — самое распространенное осложнение желчной колики)
Если Вы испытываете эти симптомы, можно с высокой вероятностью предположить: желчнокаменная болезнь на запущенной стадии.
Описанные осложнения требуют оперативного вмешательства, т.к. приводят к летальному исходу.
К сожалению, некоторые негативные последствия заболевания останутся на всю жизнь — даже, если Вам окажут самую высококачественную медицинскую помощь. После проведения операции по удалению желчного пузыря (холецистэктомии) примерно у половины пациентов отмечается сохранении боли, тошноты и других неприятных симптомов. Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого - задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод - динамическая эхо-холедохография (УЗИ желчных протоков).
Не откладывайте визит к врачу гастроэнтерологу.
Позаботьтесь о своем здоровье сегодня!
Часто больные знают о том, что у них в желчном пузыре есть камни. Однако, если камни не проявляются какими-либо симптомами, либо эти симптомы появляются редко и не влияют на качество жизни, больные предпочитают не обращать на это внимания.
Если не обращать на это внимания, первый же приступ желчной колики может привести к очень серьезным осложнениям:
Желчная колика сопровождается состоянием:
Любой из перечисленных факторов — это повод обратиться к врачу гастроэнтерологу-гепатологу. Не ждите осложнений.
Консультация опытного врача гастроэнтеролога-гепатолога, который внимательно выслушает Вас, выяснит историю заболевания, проведет объективное обследование, определит объем необходимого дополнительного обследования.
Лабораторные и инструментальные исследования:
Ведущее значение в диагностике принадлежит УЗ-исследованию желчного пузыря, позволяющему определить размеры и форму желчного пузыря, толщину его стенки, количество конкрементов и их величину.
На основе полученных данных врач гастроэнтеролог предоставит расширенные рекомендации по соблюдению диеты, ведению правильного образа жизни, плановой медикаментозной терапии, в случае необходимости, направит на консультацию к хирургу.
Такая диагностика в нашей клинике помогает решить пациенту решить вопросы:
Самый эффективный метод лечения — это лечение на ранних стадиях, когда болезнь можно взять под контроль как немедикаментозными (режим, диета), так и медикаментозными методами лечения.
На поздних стадиях высок риск развития серьезных осложнений, которые могут привести к инвалидности или даже к летальному исходу. На этих стадиях оперативное лечение неизбежно.
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
Консультация и наблюдение врача гастроэнтеролога-гепатолога, в рамках которого Вы получите назначения и рекомендации:
Решение вопроса об оперативном лечении — в ходе совместной консультации врача гастроэнтеролога-гепатолога и врача-хирурга.
Для назначения оперативного лечения требуется совместная консультация врача хирурга и врача гастроэнтеролога-гепатолога. В ходе этой консультации будет выработана тактика такого лечения и решены вопросы, связанные с подготовкой к лечению.
Операция показана также в тех случаях, когда присоединяются ранние клинические симптомы калькулезного холецистита (колика, лихорадка, отсутствие стойкой ремиссии в промежутках между приступами).
В настоящее время используют следующие виды лечения:
Выбор тактики терапии определяется согласованностью действий между врачом гастроэнтерологом-гепатологом и хирургом.
Врач гастроэнтеролог ведет пациента с момента выявления самых первых бессимптомных признаков заболевания.
Почему решение об удалении пузыря принимает гастроэнтеролог совместно с хирургом?
В ПолиКлинике ЭКСПЕРТ проводится совместная консультация врача хирурга и врача гастроэнтеролога и совместно определяется дальнейшая тактика.
Только гастроэнтеролог обладает полной информацией о состоянии желчного пузыря пациента. При назначении лечения (в том числе и назначение на хирургическую операцию) во внимание принимаются такие факторы, как:
После уточнения всех вышеописанных факторов можно определить тактику лечения конкретного пациента.
Удаление желчного пузыря проводится в плановом или экстренном порядке.
Плановое оперативное лечение
Проводится после соответствующей предоперационной подготовки, купирования (приостановления) осложнений ЖКБ с помощью консервативной терапии. Цель подготовки – адаптировать организм пациента к предстоящей операции (убрать воспаления в желчном пузыре). В этом случае удаление желчного пузыря будет проходить с минимальными последствиями для больного (риск послеоперационных осложнений сильно снижается).
В экстренном порядке
Проводят операции при развитии осложнений ЖКБ, которые без срочного вмешательства, приведут к летальному исходу. Данный вид вмешательства считается самым травматичным для организма и восстановление может быть более длительным.
При решении о плановом оперативном лечении врач гастроэнтеролог проводит этап предоперационной подготовки.
Подготовка минимизирует риски осложнений и облегчает протекание хирургического вмешательства, травматичного для организма.
Сопровождение пациента после хирургического вмешательства.
Рекомендованы периодические обследования на которых врач гастроэнтеролог наблюдает за состоянием пациента и активностью заболевания. Это позволит врачу во время скорректировать лечение при появлении постхирургических осложнений.
Зачем нужна помощь врача гастроэнтеролога на послеоперационном этапе?
В первую очередь специалист:
С удаленным желчным пузырем пациенту необходимо
постоянное регулярное наблюдение,
так как это отражается на качестве его жизни.
Без помощи врача гастроэнтеролога или при несоблюдении его рекомендаций, жизнь пациента с постхолецистэктомическом синдромом может превратится в адскую череду диарей и невыносимых болей в животе.
Чтобы не попасть в волну осложнений и очередных проблем эти пациенты не должны забывать о необходимости постоянного регулярного наблюдения врача гастроэнтеролога.
Если после оперативного лечения сохраняются симптомы ЖКБ, то это является тревожным знаком, при котором необходимо как можно быстрее обратиться к гастроэнтерологу. Чаще всего это связано с уже развившимися осложнениями ЖКБ и требуют своевременной диагностики и правильного лечения.
Если оперативное вмешательство выполнено вовремя (не по экстренным показаниям, до развития серьезных осложнений), то никакого дискомфорта возникать не будет. Однако, это не значит, что после операции происходит излечение от ЖКБ. Поэтому, для того, чтобы предотвратить повторное образование камней, только уже не в желчном пузыре, а в желчных протоках необходимо наблюдаться гастроэнтерологом, ежегодно проходить обследование, в первую очередь - УЗ-исследование желчных протоков (динамическую эхо-холедохографию) и по необходимости проводить курсы терапии.
Зачем нужна помощь врача гастроэнтеролога на данном этапе?
После холецистэктомии (удаления желчного пузыря) может развиться постхолецистэктомический синдром.
Встречается у 10-30% пациентов прошедших операцию. Данный синдром очень сильно сказывается на качестве жизни больного. К примеру, неправильный прием пищи провоцирует сильные приступы поноса и боли в животе. Людям, страдающим от постхолецистэктомического синдрома, приходится соблюдать строгую диету и подстраивать под нее своей ритм жизни.
На данном этапе помощь гастроэнтеролога сильно облегчит жизнь пациента. Однако, соблюдение всех рекомендаций врача, в любом случае, требует огромных усилий от больного
на протяжении всей жизни.
На развитие постхолецистэктомического синдрома влияет множество факторов, в том числе своевременность и качество оперативного лечения.
Постхолецистэктомический синдром включает в себя функциональные расстройства, органические поражения, связанные с рецидивом заболевания или с сопутствующими заболеваниями (хронический панкреатит, язвенная болезнь). Чаще всего он проявляется сохранением болей, иногда тошнотой, вздутием живота, отрыжкой, горьким привкусом во рту, изжогой, диареей.
Очень высок риск развития этого синдрома у тех, кто имел осложненное течение желчнокаменной болезни, и был оперирован на фоне воспалительного процесса в экстренном порядке по жизненным показаниям. Причем, синдром имеет органический характер, и подобрать адекватную терапию для устранения беспокоящих симптомов обычно нелегко. Для выяснения точной причины развития ПХЭС в качестве старта обследования используется динамическая эхо-холедохография (УЗИ желчных протоков).
Если же удаление желчного пузыря происходит в плановом порядке, после соответствующей предоперационной подготовки, то шанс развития постхолецистэктомического синдрома резко снижается. А если и будут возникать беспокоящие симптомы, то вероятнее всего, они будут носить функциональный характер, протекать более благоприятно и при соблюдении всех рекомендаций гастроэнтеролога не будут влиять на самочувствие и качество жизни.
Что Вы получите, обратившись к нам:
При лечении желчнокаменной болезни врач-куратор ПолиКлиники ЭКСПЕРТ готов сопровождать Вас на всех этапах лечения. Начиная от первичной консультации, заканчивая периодом постхирургического вмешательства, Вы всегда можете рассчитывать на помощь и поддержку врача-куратора.
Прогноз при желчнокаменной болезни зависит от многих факторов, включая возможные осложнения. Известны редкие случаи спонтанного выздоровления, когда приступ желчной колики заканчивается выходом мелкого камня в просвет кишки. Как правило, прогноз благоприятен и зависит от своевременного обращения к врачу гастроэнтерологу-гепатологу, адекватной консервативной терапии или качества хирургического лечения.
К сожалению, для того, чтобы забыть о желчнокаменной болезни на более поздних стадиях, недостаточно просто соблюдать правильный режим и диету. Любой врач скажет Вам, что «это лишь дополнительная терапия, а не основное лечение».
Деформация желчного пузыря зачастую относится к анатомическим особенностям и может длительное время протекать бессимптомно. В то же время может наблюдаться нарушение оттока желчи из желчного пузыря, перенасыщении желчи холестерином, образование осадка, замазкообразной желчи, формирование билиарного сладжа, который является важнейшим условием формирования желчных камней. Со временем возможно появление жалоб:
В данном случае рекомендован активный образ жизни, занятие физкультурой, нормализация массы тела. Необходима консультация врача гастроэнтеролога с целью подбора медикаментозной терапии (при необходимости), рекомендаций по правильному питанию, дальнейшего наблюдения.
Примерно у половины пациентов билиарный сладж не вызывает каких-либо симптомов и выявляется лишь при УЗИ желчного пузыря. Многие больные не придают значения этой патологии и не обращаются в врачу. Между тем, длительное существование билиарного сладжа более чем у половины больных может осложняться билиарным панкреатитом, дисфункцией или стенозом сфинктера Одди, острым холециститом, холангитом, отключением желчного пузыря. У 20% формируются желчные камни. Для предотвращения развития ЖКБ и осложнений рекомендовано своевременное обращение к врачу гастроэнтерологу-гепатологу. В результате будут выявлены и устранены причин, способствующие формированию билиарного сладжа и развитию осложнений.
При возникновении жалоб обойтись рекомендациями по изменению образа жизни, умеренной физической нагрузке, нормализации массы тела, зачастую недостаточно. Необходима консультация гастроэнтеролога с целью подбора медикаментозной терапии, которая позволит улучшить выведение желчи из желчного пузыря, купирует болевой синдром, предотвратит образование желчных камней и развитие осложнений в будущем, и, как следствие, позволит избежать оперативного лечения в запущенных случаях.
Латентное (бессимптомное) камненосительство требует длительного наблюдения врача гастроэнтеролога-гепатолога:
При необходимости проводится совместная консультация с врачом хирургом и определяются показания для оперативного лечения.
Безотлагательно обращаться на консультацию к врачу гастроэнтерологу, на которой специалист определит:
Успех консервативной терапии ЖКБ определяется четким соблюдением рекомендаций, правильным подбором литолитической терапии. Эффективность лечения контролируют врач гастроэнтеролог-гепатолог с помощью ультразвукового исследования, которое необходимо проводить в течение всего курса лечения. После окончания медикаментозного курса растворения конкрементов, в редких случаях, возможен рецидив камнеобразования. Поэтому, для профилактики рецидива врач гастроэнтеролог формирует поддерживающую и профилактическую терапию.
Эти жалобы довольно неспецифичны и могут присутствовать при заболеваниях печени, поджелудочной железы, желудка, двенадцатиперстной кишки, желчного пузыря (в том числе и при желчнокаменной болезни).
Если Вас беспокоит тяжесть, дискомфорт, боли под «ложечкой» и в правом подреберье, необходимо обратиться за помощью к врачу гастроэнтерологу-гепатологу, который:
Обязательное наблюдение врача гастроэнтеролога-гепатолога:
Эта простая мера:
Повторные желчные колики, рецидивирующее течение заболевания увеличивает риск развития осложнений и риск смерти почти в 4 раза.
В этом случае показано обязательное наблюдение врача гастроэнтеролога-гепатолога совместно с хирургом:
При подготовке к плановой холецистэктомии необходима совместная консультация врача гастроэнтеролога-гепатолога и хирурга:
В случае решения об оперативном лечении важно выполнить ряд инструментальных и лабораторных исследований, которые входят в стандарт обследования перед оперативным вмешательством.
Желчный пузырь является важным органом желудочно-кишечного тракта. При его отсутствии часто наблюдаются:
Это приводит к нарушениям моторики и секреторной функции желудка, язвенному поражению желудка или двенадцатиперстной кишки, дуоденитам, панкреатитам, поражениям кишечника, нарушению обмена жирорастворимых витаминов, белкового и углеводного, жирового обмена и обмена кальция.
Пациенты, перенесшие холецистэктомию (то есть хирургическое удаление желчного пузыря), нуждаются в постоянном наблюдении у врача гастроэнтеролога-гепатолога.
В большинстве случаев удаление желчного пузыря не избавляет пациента от нарушений метаболизма, лежащих в основе камнеобразования. Отделяемая желчь содержит много холестериновых кристаллов, остается густой и вязкой. После операции патологические процессы, лежащие в основе ЖКБ, протекают в новых условиях: в силу отсутствия желчного пузыря выполняемая им физиологическая функция далее невозможна, моторика желчевыводящих путей нарушена, регуляция процессов желчеобразования и желчевыведения отсутствует.
Выпадение физиологической роли желчного пузыря, а именно отсутствие концентрации желчи в межпищеварительный период и выброса ее в двенадцатиперстную кишку во время еды, сопровождается нарушением выведения желчи и расстройством пищеварения. Изменение химического состава желчи и хаотичное ее поступление в двенадцатиперстную кишку нарушает переваривание и всасывание липидов, уменьшает бактерицидные свойства содержимого кишечника, что приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста нормальной кишечной микрофлоры.
В этой связи пациента могут беспокоить:
Избыточный бактериальный рост в кишечнике приводит к нарушениям белкового, углеводного и жирового обмена, обмена кальция и жирорастворимых витаминов. Это приводит:
Как минимум 1 раз в 4 месяца — с такой периодичностью рекомендовано регулярное наблюдение врача гастроэнтеролога-гепатолога и проведение УЗИ желчных протоков (динамическая эхо-холедохография) после холецистэктомии в целях ранней диагностики возможных осложнений.
У пациентов после удаления желчного пузыря имеющиеся клинические проявления могут быть связаны с массой факторов:
В этом случае необходимо:
Пациентка Т., 42 года, обратилась в Клинику ЭКСПЕРТ к врачу гастроэнтерологу с жалобами на снижение аппетита, тошноту, горечь во рту, тяжесть и боль в правом подреберье после еды.
Из анамнеза заболевания известно, что после родов 15 лет назад прибавила в массе тела 23 кг, питается нерегулярно, любит сладкое и жирное. В течение 3-х лет последних лет принимает гормональные контрацептивы. Из анамнеза жизни удалось выяснить, что мама и бабушка пациентки страдают желчнокаменной болезнью (ЖКБ). Обе были прооперированы.
При осмотре пациентки обращало на себя внимание ожирение 2 степени, неинтенсивные боли при пальпации правого подреберья, обложенность языка. В процессе консультации было проведено УЗИ органов брюшной полости, где было установлено наличие одиночного облаковидного образования, занимающего 1/3 объема желчного пузыря с уплотнением его
Желчнокаменная болезнь (ЖКБ) – это заболевание, сопровождающееся образованием камней в желчном пузыре.
Холецистит – воспаление стенки желчного пузыря.
ЖКБ страдает каждая пятая женщина и каждый десятый мужчина. Ежегодно в мире производится более 1000000 операций по поводу ЖКБ.
Причины ЖКБ
возникновения ЖКБ до конца не изучены. Существует ряд факторов способствующих появлению камней в желчном пузыре: неправильное питание, резкая смена режима питания, ожирение, наследственная предрасположенность, гельминты, лямблии и другие.
Механизм возникновения камней состоит из трех звеньев. Первое, повышение содержания холестерина в желчи – желчь становится густая. Второе, концентрация и кристаллизация желчи – образуется мелкий песок. Третье, нарушение сократительной функции стенки желчного пузыря — он больше не справляется с выведением желчи. Вследствие этих трех факторов появляются камни, со временем на них оседает всё больше солей, камни растут.
До 60-80% носителей желчных камней не предъявляют никаких жалоб. Желчнокаменная болезнь может проявлять себя болью (или тяжестью, дискомфортом в правом подреберье, боли могут отдавать под лопатку) или функциональными расстройствами желудочно-кишечного тракта (нарушения , изжога, горечь во рту). Так же ЖКБ может приводить к печёночной (жёлчной) колике. Возникает приступ сильных болей, часто приступ сопровождается рвотой.
Диагностика ЖКБ
основана на характерных жалобах. Главный метод инструментальной диагностики ЖКБ – УЗИ. Чувствительность и специфичность составляет 95%.
Лекарственная терапия (растворение) камней не оправдала себя. Камни получается растворить только у 20% пациентов. При этом у 80% они заново образуются в течение года.
Дело в том, что если есть камни, значит желчный пузырь уже несостоятельный, больной. Сократительная функция стенки желчного пузыря нарушена, желчный пузырь не может выполнять свою функцию. ЖКБ – это болезнь желчного пузыря, камни только одно из звеньев болезни. Растворив камни, болезнь не вылечишь.
Во всём мире при ЖКБ «золотым» стандартом является операция – лапароскопическая холецистэктомия (ЛХЭ, удаление желчного пузыря).
Зачем делать операцию:
ЛХЭ мы выполняем с 1999г. За это время были выполнено больше 1500 тысяч операций.
В нашей клинике технология операции настолько отработана, что мы производим ЛХЭ даже после предыдущих открытых операций, наличии спаек, мы выполняем ЛХЭ при остром холецистите и других тяжелых формах холецистита. За 15 лет нам ни разу не потребовалось перейти на открытую операцию. При необходимости – в зрелом возрасте (более 65 лет) и наличии сердечно-сосудистых заболеваний больного осматривает , в большинстве случаев операция выполнима (у нас были пациенты в возрасте 89 лет).
За 15 лет у нас не было тяжелых осложнений, связанных с проведенной ЛХЭ. Процент малых осложнений (воспаление послеоперационных швов, излечивается перевязками) минимален, что соответствует общемировой практике. Операция очень хорошо переносится организмом. После наших операций пациент находится в стационаре 1 сутки (в среднем). Большинство пациентов выписываются на следующий день. Болевые ощущения минимальны.
Операцию мы выполняем лапароскопическим (эндовидеохирургическим) доступом.
При этой методике нет большого разреза. Выполняется 4 прокола передней брюшной стенки (по 5 и 10 мм). Внутрь закачивается инертный газ, вводится видеокамера и инструменты. Операция проводится изнутри. Желчный пузырь удаляется вместе с камнями и извлекается через один из разрезов. Нужно понимать, что желчный пузырь функционально несостоятелен и является только источником боли и инфекции. В дальнейшем желчь из печени напрямую попадает в кишечник и способствует перевариванию пищи.
После операции необходимо соблюдать диету в течение месяца. Через месяц ограничения снимаются. Большая часть пациентов (80-90%) через месяц не нуждается в диете.
Для записи на консультацию: e-mail: [email protected], тел.: +7 (391) 297-52-52
Журнал "Медицинский совет" №18/2020
DOI: 10.21518/2079-701X-2020-18-134-141
А.Н. Горяйнова1, Е.В. Беленович2, А.А. Худякова2, Ю.А. Бронникова2, Л.В. Чурилова2
1 Российская медицинская академия непрерывного профессионального образования; 125993, Россия, Москва, ул. Баррикадная, д. 2/1, стр. 1
2 Детская городская клиническая больница им. З.А. Башляевой; 125373, Россия, Москва, ул. Героев Панфиловцев, д. 28
Синдром сгущения желчи, или билиарный сладж, вызывающий обструкцию общего желчного протока и нарушение пассажа желчи в двенадцатиперстную кишку, занимает второе место среди «хирургических желтух» у новорожденных и детей раннего возраста. Ранняя диагностика синдрома необходима для своевременного проведения консервативной терапии, позволяющей избежать оперативного вмешательства и таких осложнений, как острый панкреатит, острый холецистит, желчнокаменная болезнь. К факторам риска синдрома сгущения желчи относятся недоношенность, экстремально низкая масса при рождении, длительное парентеральное питание, назначение диуретиков, цефалоспоринов III поколения. В случае угрозы билиарного сладжа показано проведение УЗИ органов брюшной полости в динамике и выявление характерных для этого синдрома признаков: дилатации общего желчного протока более 3 мм, наличие неоднородного осадка в желчном пузыре и общем желчном протоке. В статье дается клинический разбор случая синдрома сгущения желчи у девочки, родившейся с экстремально низкой массой и гестационным возрастом 29 нед. Состояние новорожденной при рождении очень тяжелое. Тяжесть состояния обусловлена синдромом дыхательных расстройств 1-го типа, сразу же интубирована, начата ИВЛ. В возрасте 1 мес. 10 дней девочка переведена из отделения реанимации и интенсивной терапии в отделение для новорожденных. По данным УЗИ желчный пузырь овальной формы, размерами 26 х 6 мм, объемом 0,5 мл, имеется лабильный перегиб в области тела и шейки, стенки утолщены до 2 мм, слоистые, повышенной эхогенности, в просвете гиперэхогенное содержимое (замазкообразная желчь), что позволило сделать вывод о наличии синдрома сгущения желчи. Сразу же после УЗИ назначена урсодезоксихолевая кислота 20 мг/кг/сут, спустя 10 дней доза препарата была увеличена до 30 мг/кг/сут. Спустя две недели ребенок был выписан домой в удовлетворительном состоянии без признаков синдрома сгущения желчи. Знание факторов риска билиарного сладжа позволяет своевременно назначить инструментальное обследование, обеспечить раннюю диагностику и назначение консервативной терапии, исключить хирургические методы лечения.
Для цитирования: Горяйнова А.Н., Беленович Е.В., Худякова А.А., Бронникова Ю.А., Чурилова Л.В. Синдром сгущения желчи у новорожденных и детей раннего возраста: факторы риска, терапия, прогноз. Разбор клинического случая. Медицинский Совет. 2020;(18):134-141. https://doi.org/10.21518/2079-701X-2020-18-134-141
Конфликт интересов: автор заявляет об отсутствии конфликта интересов.
Bile thickening syndrome in newborns and young children: risk factors, therapy, prognosis. А clinical case study
Aleksandra N. Goryaynova1, Elena V. Belenovich2, Anastasiya A. Khudyakova2, Yuliya A. Bronnikova2, Lyudmila V. Churilova2
1 Russian Medical Academy of Continuous Professional Education; 2/1, Bldg. 1, Barrikadnaya St., Moscow, 125993, Russia
2 Bashlyaeva City Children’s Clinical Hospital; 28, Geroev Panfilovtsev St., Moscow, 125373, Russia
Children with chronic diseases, such as neurological, neuromuscular, respiratory, in particular cystic fibrosis, hereditary, metabolic, oncological, and congenital heart defects often suffer from malnutrition, often accompanied by stunted growth. The main reason leading to a change in nutritional status is inadequate intake of nutrients and energy with increased nutrient requirements or various eating problems. Lack of nutrient status correction and continued malnutrition contribute to major body changes that worsen disease progression, increase the risk of death and reduce patients’ quality of life. To fully cover the body’s nutrient needs, the use of specialized enteric nutrition is a priority. Sufficient clinical experience has been accumulated, confirming the high effectiveness of the use of enteral nutrition formulas in children with malnutrition through gastrointestinal feeding. It has been proved that this method of delivery of food is safe for patients, improves nutritional status, simplifies care, as well as reduces the duration of hospitalization, the frequency of respiratory and infectious complications and, consequently, the cost of treatment and rehabilitation. The article presents the assortment of “Nutriсia” formulas for enteral nutrition, which allows a differentiated approach to nutrition of patients depending on the clinical situation. Nutritional problems in patients with neurological disorders and ways of their correction are described in detail. The advantage of using domestic enteric nutrition through feeding tube for the correction of nutritional deficiencies. Timely assigned nutritional support is a highly effective method of correction of nutritional deficiencies or preventing their development in children with chronic diseases.
For citation: Goryaynova A.N., Belenovich E.V., Khudyakova A.A., Bronnikova Yu.A., Churilova L.V. Bile thickening syndrome in newborns and young children: risk factors, therapy, prognosis. А clinical case study. Meditsinskiy sovet = Medical Council. 2020;(18):134-141. (In Russ.) https://doi.org/10.21518/2079-701X-2020-18-134-141
Conflict of interest: the author declare no conflict of interest.
Синдром сгущения желчи – это экстрапеченочная обструкция билиарного тракта билиарным сладжем (слизистыми или желчными пробками) без признаков врожденной билиарной мальформации, без дефекта синтеза желчных кислот и без повреждения гепатоцитов [1]. Экстрапеченочные отделы билиарного тракта включают общий печеночный проток, общий желчный проток, пузырный проток и желчный пузырь. Как следует из определения синдрома сгущения желчи, для него не характерно развитие гепатоцитолиза и повышение гепатоспецифичного фермента аланинаминотрансферазы. Ведущим клиническим симптомом является появление ахоличного стула вследствие нарушения пассажа желчи в двенадцатиперстную кишку.
Синдром сгущения желчи (Inspissated bile syndrome, или синдром «грязной желчи») относится к редким причинам холестаза: у детей раннего возраста встречается в среднем в 1,36–6,2% всех вероятных причин конъюгированной (прямой) гипербилирубинемии [2, 3]. Среди основных вариантов «хирургических желтух» на долю синдрома сгущения желчи приходится 8,2% [4], лидирующее положение занимает билиарная атрезия (81,1%), третье место принадлежит аномалии развития общего желчного протока (7%). В подавляющем большинстве случаев синдром характерен для детей первых трех месяцев жизни, может развиваться без предрасполагающих факторов и существовать только как радиологический диагноз, когда УЗИ выявляет осадок в желчном пузыре и общем желчном протоке [3, 5].
Считается, что билиарный сладж (синдром сгущения желчи) был впервые описан в 70-х гг. прошлого века благодаря появлению ультразвукового исследования [6]. Однако еще в 1916 г. были приведены примеры обструкции общего желчного протока пробками из густой, вязкой желчи [7]. Образование сладжа зависит от физико-химического взаимодействия компонентов желчи (сложного раствора с многими составляющими), нарушения функции слизистой желчного пузыря и его моторики [6, 8]. В состав сладжа в первую очередь входят кристаллы моногидрата холестерина и билирубината кальция, взвешенные (или преципитированные) в слизи желчного пузыря. Кроме основных компонентов, сладж может включать другие соли кальция, протеин-липидные комплексы, муцин и ксенобиотики, в частности цефтриаксон [8]. Цефтриаксон экскретируется в мочу, но значительное его количество (от 30 до 60%) экскретируется в желчь как бивалентный анион [9], и в желчном пузыре его концентрация повышается в 20–150 раз [10]. Подобно билирубину, цефтриаксон может выпадать в осадок в виде комплексного соединения «кальций + цефтриаксон». Среди пациентов, получавших цефтриаксон, образование билиарного сладжа отмечается в 25–46% случаев [11].
Синдром сгущения желчи может разрешиться спонтанно (в 48,1% случаев, по данным E. Fitzpatrick et al.) или на фоне терапии урсодезоксихолиевой кислотой (УДХК), в 6,6% случаев имеет место образование камней в общем желчном протоке или в желчном пузыре, около 4% детей требуют оперативного вмешательства [3]. Билиарный сладж может иметь такие осложнения, как билиарные колики, острый панкреатит, острый холецистит [6].
Ведущими факторами риска синдрома сгущения желчи в 47% случаев являются гемолиз, сепсис и недоношенность.
Однако, кроме них, играют роль следующие [5, 6, 12–19]:
Среди перечисленных факторов риска особое место занимает парентеральное питание: доказано, что уже через 3 нед. полного парентерального питания билиарный сладж выявляется не менее чем у 6% пациентов, через 4–6 нед.– у 50%, после 6 нед. – у 100% [20].
Для подтверждения синдрома сгущения желчи или выявления его ранних признаков используются инструментальные методы, в первую очередь УЗИ. Основными признаками синдрома сгущения желчи являются умеренная дилатация интрапеченочных отделов билиарного тракта, увеличение диаметра общего желчного протока (иногда до 12,3 мм), густая вязкая желчь (осадок низкой эхогенности) в желчном пузыре и желчных протоках (рис. 1) [3, 5].
Рисунок 1. Синдром сгущения желчи. Дилатация общего желчного протока. Билиарный сладж в общем желчном протоке [21]
Figure 1. Bile thickening syndrome. Dilatation of the common bile duct. Biliary sludge in the common bile duct [21]
Диаметр общего желчного протока у детей первых 3 мес. жизни не должен превышать 1–1,2 мм. Как показали результаты УЗИ, проанализированных E. Fitzpatrick в 2010 г. у 878 детей первых трех месяцев жизни с холестазом, дилатация общего желчного протока более 1,2 мм (от 1,2 до 12,3 мм) была обнаружена в 9% случаев. На долю детей с синдромом сгущения желчи в этой группе приходилось 71,1%. Доказано, что дилатация общего желчного протока более 3 мм характерна для синдрома сгущения желчи (чувствительность 100% и специфичность 87%). Ниже мы приводим ультразвуковые признаки изменения желчи, полностью подтверждающие дословный перевод термина “Inspissated bile syndrome” – синдром «грязной желчи» (исследование проведено врачом отделения лучевой диагностики больницы им. З.А. Башляевой Ю.А. Бронниковой). На фотографиях с монитора (рис. 2А) видно, что содержимое желчного пузыря неоднородно, при внимательном осмотре обращает внимание осадок в области дна. Использование более чувствительного датчика и увеличение изображения на экране монитора (рис. 2B) позволяет более четко рассмотреть наличие осадка в желчном пузыре и подтвердить наличие синдрома сгущения желчи [22, 23].
Рисунок 2. УЗИ органов брюшной полости. Синдром сгущения желчи у девочки с врожденным пороком сердца
Figure 2. Abdominal ultrasound imaging. Bile thickening syndrome in a girl with congenital heart disease
А – в области дна желчного пузыря и частично стенок взвесь со слабой эхогенностью; В – изображение выполнено с помощью более чувствительного датчика, хорошо определяется неоднородная взвесь в просвете желчного пузыря (выполнено Ю.А. Бронниковой, врачом отделения лучевой диагностики больницы им. З.А. Башляевой).
В диагностически трудных случаях для подтверждения синдрома сгущения желчи проводится магнитнорезонансная холангиография [1]. В пользу синдрома сгущения желчи свидетельствуют маленький желчный пузырь, диффузная дилатация интрапеченочных и экстрапеченочных желчных протоков, резкое сужение общего желчного протока после зоны дилатации (рис. 3).
Рисунок 3. Синдром сгущения желчи
Figure 3. Bile thickening syndrome
УЗИ (А, В): умеренная дилатация интрапеченочных желчных протоков, дилатированный общий желчный проток, заполненный неоднородной эхогенной массой. Магнитно-резонансная холангиография (С): маленький желчный пузырь, умеренная дилатация интра- и экстрапеченочных желчных протоков, внезапный обрыв общего желчного протока, отсутствие пассажа желчи в двенадцатиперстную кишку [1].
Для диагностики синдрома сгущения желчи используется также и интраоперативная холангиография через пунктированный желчный пузырь, позволяющая выявить полную обструкцию общего желчного протока с дилатацией пузырного протока и печеночного протока (рис. 4).
Рисунок 4. Синдром сгущения желчи. Чрескожная холецистохолангиография через пунктированный желчный пузырь. Дилатация и обрыв общего желчного протока и умеренная дилатация интрапеченочных желчных протоков [24, 25]
Figure 4. Bile thickening syndrome. Percutaneous cholecystocholangiography via a gallbladder puncture. Dilatation and rupture of the common bile duct and moderate dilatation of the intrahepatic bile ducts [24, 25]
Терапия синдрома сгущения желчи у детей раннего возраста включает хирургические и консервативные методы. В оперативном лечении, позволяющем восстановить пассаж желчи в двенадцатиперстную кишку, нуждаются менее 4% детей с синдромом сгущения желчи (рис. 4). Исторически первым хирургическим вмешательством была лапаротомия с последующей ирригацией через доступ в общий желчный проток или желчный пузырь, выполненная W.E. Ladd в 1935 г. [7, 26].
В настоящее время существуют два основных варианта оперативного лечения билиарного сладжа: открытый хирургический дренаж с последующим лаважем желчных протоков физиологическим раствором и урсодезоксихолевой кислотой (УДХК) и чрескожная пункция желчного пузыря под контролем УЗИ с проведением холецистографии и дренированием желчных протоков [1, 4, 13, 21, 25–30]. С целью предупреждения утечки желчи нередко используется чрескожная транспеченочная пункция желчного пузыря [13, 21, 26, 30]
Показаниями для консультации хирургом и решения вопроса об оперативном лечении ребенка с синдромом сгущения желчи являются:
Оперативное лечение позволяет полностью восстановить пассаж желчи в двенадцатиперстную кишку (рис. 5).
Рисунок 5. Полное восстановление пассажа желчи в двенадцатиперстную кишку после успешного оперативного лечения билиарного сладжа: изменение окраски стула в течение 5 дней [25]
Figure 5. Complete restoration of the bile passage into the duodenum after successful surgical treatment of biliary sludge: stool discoloration within 5 days [25]
Недостатками оперативного вмешательства являются осложнения и необходимость длительного доступа (в среднем 26 дней) к желчным протокам для их дренирования и лаважа [13]. Одним из частых осложнений (до 50% случаев) считается смещение катетера, требующее его переустановки [13], кроме этого, возможны кровотечения, билиарный перитонит и другие инфекции [26].
Консервативная терапия синдрома сгущения желчи у новорожденных и детей раннего возраста. Принципы консервативной терапии синдрома сгущения желчи в первую очередь включают анализ проводимой медикаментозной терапии и исключение из нее средств, способных вызвать сгущение желчи. Новорожденным, находящимся на искусственном вскармливании, рекомендуется назначение адаптированных смесей, обогащенных среднецепочечными триглицеридами. Обязательным является назначение УДХК 20–30 мг/кг/сут, жирорастворимых витаминов (табл. 1) [6, 19, 24].
Таблица 1. Дозы жирорастворимых витаминов у новорожденных и детей раннего возраста c холестазом (C. Dani et al., 2015 г.) [31]
Table 1. Doses of fat-soluble vitamins in newborns and young children with cholestasis (C. Dani et al., 2015) [31]
| Витамин | Доза |
|---|---|
| A | 5000–25000 ед/сут |
| D | 800–5000 ед/сут |
| E | 15–25 ед/кг/сут |
| K | 2,5–5 мг дважды в неделю, возможен ежедневный прием |
В качестве альтернативы инвазивному хирургическому вмешательству рекомендуется использование полиненасыщенных жирных кислот (рис. 6), например 20%-ной жировой эмульсии для парентерального питания SMOFlipid [32]. В 1000 мл SMOFlipid содержится 60 г очищенного масла соевых бобов, 60 г среднецепочечных триглицеридов, 50 г очищенного оливкового масла, 30 г рыбьего жира, обогащенного омега-3 полиненасыщенными жирными кислотами (α-линоленовой, эйкозапентаеновой и докозагексаеновой).
Теоретическая осмолярность эмульсии составляет 380 мосм/кг, биоусвояемость – 100%, по размерам частиц и биологическим свойствам SMOFlipid идентична эндогенным хиломикронам. Каждые 200 г жира в литре 20%-ной эмульсии SMOFlipid содержат 0,6 г α-линоленовой, 0,6 г эйкозапентаеновой и 0,1 г докозагексаеновой кислот. W.Y. Jun et al. [32] рекомендуют одновременное назначение УДХК 20 мг/кг/сут и жировой эмульсии 1,5 г/кг/сут в течение 3 нед. Скорость внутривенного введения жировой эмульсии 1 мл/ч [32].
Рисунок 6. Пассаж желчи в двенадцатиперстную кишку после 3-недельной консервативной терапии УДХК и 20%-ной жировой эмульсией SMOFlipid [32]
Figure 6. Bile passage into the duodenum after 3 weeks of conservative therapy with UDCA and SMOFlipid 20% lipid emulsion [32]
Полиненасыщенные жирные кислоты могут назначаться внутрь в капсулах (препарат Omacor, W.Y. Jun et al.) как замена внутривенному введению жировой эмульсии. Каждая капсула Omacor содержит 460 мг этилового эфира эйкозапентаеновой и 380 мг этилового эфира докозагексаеновой кислоты. Согласно рекомендациям [32], новорожденным и детям раннего возраста с синдромом сгущения желчи рекомендуется по ½ капсулы Omacor 4 раза в день в течение 3–4 мес. Авторы исследования [32] считают, что омега-3 полиненасыщенные жирные кислоты могут играть роль холеретиков. Механизм действия полиненасыщенных жирных кислот включает улучшение клиренса липидов, индукцию окисления печеночных жирных кислот, модуляцию воспаления и метаболизм желчных кислот [33–35].
Девочка Г. родилась на 29-й нед. гестации с массой 900,0 г и оценкой по шкале Апгар 3/5 баллов. Неонатальный и кардиоскрининг отрицательные, группа крови 0(I) первая, Rh (+), фенотип CcDEe, Kell отрицательный.
Матери ребенка 23 года, беременность первая, протекавшая с токсикозом в первом триместре и гестозом. Роды оперативные (экстренное кесарево сечение из-за нарастающей гипоксии плода), в ягодичном предлежании. Околоплодные воды светлые. Группа крови матери 0(I), Rh (+). Во время беременности у матери ребенка выявлен высокий титр антител класса IgG к токсоплазме и CMV.
Состояние новорожденной при рождении очень тяжелое. Тяжесть состояния обусловлена синдромом дыхательных расстройств 1-го типа, сразу же интубирована, начата ИВЛ. Спустя 6 мин. после начала ИВЛ переведена в отделение реанимации и интенсивной терапии. Там эндотрахеально введен сурфактант. На 6-е сут. жизни была переведена на осциллаторную ИВЛ, на которой находилась до 23 сут. жизни. В отделении реанимации отмечалось однократное повышение СРБ до 220,9 мг/л, постоянно регистрировалось повышение щелочной фосфатазы (от 871 до 1500 ед/л), АлАт и АсАт были в пределах нормы.
В возрасте 1 мес. 10 дней девочка переведена из отделения реанимации и интенсивной терапии в отделение для новорожденных №2 ДГКБ им. З.А. Башляевой в состоянии средней степени тяжести с диагнозом «Недоношенность 29 нед. Постконцептуальный возраст 35–36 нед. Бронхолегочная дисплазия, новая форма, среднетяжелое течение. ДН 0–1-й степени. Гипоксическиишемическое поражение ЦНС I–II степени, синдром угнетения безусловно-рефлекторной деятельности, синдром вегетовисцеральной дисфункции. Врожденная пневмония, реконвалесцент. Функционирующие фетальные коммуникации: открытый артериальный проток. Открытое овальное окно. НК-0. Анемия недоношенных. Неонатальная тромбоцитопения. Транзиторная неонатальная гипогликемия».
Вес при поступлении в отделение 2000,0 г. Кожные покровы розовые, стул окрашен.
Терапия в отделении для новорожденных больницы им. З.А. Башляевой
В больнице им. З.А. Башляевой состояние средней тяжести, назначенный объем питания усваивает, кожные покровы розовые, стул окрашен. Однако, учитывая наличия факторов риска синдрома сгущения желчи (экстремально низкая масса при рождении, гестационный возраст 29 нед.) и имеющиеся ранее в отделении реанимации признаки холестаза (постоянное повышение щелочной фосфатазы), для исключения билиарного сладжа на 11-й день госпитализации проведено УЗИ органов брюшной полости.
По данным УЗИ желчный пузырь овальной формы, размером 26 х 6 мм, объемом 0,5 мл. Имеется лабильный перегиб в области тела и шейки, стенки утолщены до 2 мм, слоистые, повышенной эхогенности, в просвете гиперэхогенное содержимое (замазкообразная желчь). Наличие замазкообразной желчи позволило сделать вывод о наличии синдрома сгущения желчи. Сразу же после УЗИ назначена урсодезоксихолевая кислота (УДХК) 20 мг/кг/сут. В этот же день взята кровь для проведения биохимического анализа крови. В биохимическом анализе крови выявлено незначительное повышение уровня общего билирубина и щелочной фосфатазы (табл. 2). Оставлена назначенная доза УДХК (20 мг/кг/сут).
Таблица 2. Биохимический анализ крови на 11-й день госпитализации
Table 2. Biochemical blood test on Day 11 of hospitalization
| Показатель | Результат | Норма |
|---|---|---|
| Общий билирубин | 27 мкмоль/л | 1,7–21 |
| Прямой билирубин | 5 мкмоль/л | 0–5 |
| АсАт | 36 ед/л | 0–35 |
| АлАт | 15 ед/л | 0–45 |
| ЛДГ | 576 ед/л | 0–430 |
| Щелочная фосфатаза | 788 ед/л | 0–727 |
| Глюкоза | 5,3 ммоль/л | 1,9–5,5 |
| ГГТП | 179 ед/д | 0–200 |
| СРБ | 9 мг/л | 0–10 |
Спустя 10 дней от начала терапии УДХК на 21-й день госпитализации ребенка в больницу им. З.А. Башляевой повторно проведено УЗИ органов брюшной полости.
Результаты повторного УЗИ
Желчный пузырь овальной формы, размерами 30 х 5 мм, объемом 0,4 мл. Имеется лабильный перегиб в области тела и шейки. Стенки неравномерной толщины, максимум до 1,5 мм, повышенной эхогенности, в просвете желчного пузыря гиперэхогенные включения до 3 мм в диаметре, без акустической дорожки, контуры неровные, нечеткие (замазкообразная желчь). Общий желчный проток диаметром до 5 мм, прослеживается на расстоянии до 20 мм, стенки неровные, нечеткие, просвет гипоэхогенный.
Полученные результаты (наличие в просвете желчного пузыря гиперэхогенных включений без акустической дорожки с нечеткими контурами, увеличение диаметра общего желчного протока до 5 мм) позволили подтвердить наличие синдрома сгущения желчи. Следует обратить внимание, что окраска стула в день повторного проведения УЗИ была обычной, но, учитывая отрицательную динамику по данным УЗИ, в этот же день доза УДХК была увеличена до 30 мг/кг/сут.
На следующий день после проведения УЗИ и увеличения дозы УДХК у ребенка появился ахоличный стул (рис. 7). В этот же день был взят биохимический анализ крови (табл. 3).
Таблица 3. Биохимический анализ крови на 21-й день госпитализации
Table 3. Biochemical blood test on Day 21 of hospitalization
| Показатель | Результат | Норма |
|---|---|---|
| Общий билирубин | 46 мкмоль/л | 1,7–21 |
| Прямой билирубин | 21 мкмоль/л | 0–5 |
| АсАт | 50 ед/л | 0–35 |
| АлАт | 21 ед/л | 0–45 |
| ЛДГ | 608 ед/л | 0–430 |
| Щелочная фосфатаза | 744 ед/л | 0–727 |
| Глюкоза | 4,6 ммоль/л | 1,9–5,5 |
| ГГТП | 189 ед/д | 0–200 |
| СРБ | 37,7 мг/л | 0–10 |
В биохимическом анализе крови выявлена отрицательная динамика: конъюгированная гипербилирубинемия (общий билирубин 46 мкмоль/л, прямой билирубин 31 мкмоль/л), сохранялось повышение щелочной фосфатазы. В связи с появлением ахоличного стула, увеличением диаметра общего желчного протока более 3 мм (в нашем случае до 5 мм), нарастанием холестаза, несмотря на проводимую терапию УДХК, девочка была осмотрена детским хирургом для решения вопроса о необходимости оперативного лечения.
Рисунок 7. Ахоличный стул у девочки 2 мес. с синдромом сгущения желчи
Figure 7. Acholic stool in a 2-month-old girl with bile thickening syndrome
Учитывая отсутствие синдрома гепатоцитолиза, незначительное повышение общего билирубина, снижение щелочной фосфатазы по сравнению с предыдущим анализом и нормальный уровень ГГТП, было принято решение о продолжении консервативной терапии (УДХК) и наблюдении за ребенком в динамике. На второй день после увеличения дозы УДХК появилось окрашивание стула, на третий день окраска стала более интенсивной.
Терапия УДХК была продолжена в дозе 30 мг/кг/сут. Спустя две недели ребенок был выписан домой в удовлетворительном состоянии без признаков синдрома сгущения желчи. Представленный клинический случай демонстрирует раннюю диагностику синдрома сгущения желчи и его благоприятный исход у 2-месячного ребенка на фоне терапии УДХК без оперативного вмешательства.
Список литературы / References
Здравствуйте! Мне 40 лет. Беспокоили боли в правом подреберье, резкое вздутие кишечника, налет на языке и неприятный запах изо рта. На УЗИ врач обнаружила перегиб желчного пузыря и признаки хронического панкреатита. Врач назначила эспумизан. Хотелось бы узнать о причинах перегиба и способах его лечения. Можно ли принимать сироп холосас? Также хотелось бы понять причину вздутия кишечника. Какие анализы или обследования мне нужно сделать, чтобы определить неполадки? Какой диеты следует придерживаться?
Полина, г. Владимир
Боли в правом подреберье в течение длительного времени могут быть признаком холецистита – воспаления желчного пузыря.
Мы привыкли слышать о том, что холецистит связан с камнями в желчном пузыре, которые мешают нормальному оттоку желчи, что приводит к появлению боли, воспалению, и даже может спровоцировать приступ желтухи. Однако чаще всего в наши дни встречается так называемый «бескаменный» холецистит. Это воспаление желчного пузыря, вызванное не появлением в нем камней, а другими причинами. Одной из них может быть как раз перегиб желчного пузыря. При этом также нарушается нормальный отток желчи: она скапливается в желчном пузыре, растягивая его. Это, в свою очередь, усугубляет перегиб и еще больше ухудшает условия для выделения желчи из желчного пузыря в тонкую кишку. Получается своеобразный замкнутый круг.
Откуда же берется воспаление в желчном пузыре, если в нем нет камней? Оно может быть следствием инфицирования стенки желчного пузыря бактериями из кишечника, которые попадают туда «против хода» желчи, по пузырному протоку. В норме этому должен препятствовать специальный сфинктер, то есть мышечный «замок», но у многих людей он ослабевает и не может адекватно выполнять свою функцию.
О возможности такого пути возникновения «бескаменного» холецистита в вашей ситуации также говорит и наличие хронического панкреатита, который развился, скорее всего, по тому же механизму. Вздутие кишечника в данном случае является также одним из проявлений хронического воспалительного процесса в кишечнике, желчевыводящих путях и поджелудочной железе.
Что касается лечения перегиба желчного пузыря, то сам перегиб исправить медикаментозными средствами, скорее всего, не получится. Однако можно попытаться уменьшить неприятные прояления этого состояния. Например, принимать лекарства, которые будут стимулировать опорожнение желчного пузыря. К ним относятся препараты на основе флавоноидов бессмертника песчаного, препараты с урсодезоксихолиевой кислотой, желчегонный сбор № 3 или тот же сироп холосас.
Обязательным условием нормализации оттока желчи является соблюдение диеты. Питаться нужно небольшими порциями, но достаточно часто, 5-6 раз в день, желательно в одно и то же время – так ваш организм привыкнет к тому, что желчь нужно выделять к определенному времени, и будет делать это более эффективно. По составу питание должно быть щадящим для кишечника, то есть прошедшим термическую и механическую обработку. Например, варку, приготовление на пару, тушение, но не жарку. Следует отказаться от продуктов с высоким содержанием жиров (жирные мясо и рыба, крепкие бульоны, копчености), а также от продуктов, способствующих брожению в кишечнике (сладости, белый хлеб, сдоба). Следует также ограничить употребление жирных молочных продуктов (например, сметана и сливки), яиц. Желательно пить побольше жидкости, лучше всего простой чистой воды (не компотов и соков), до полутора литров в сутки. Необходимо употреблять в достаточном количестве пищевые волокна, которые облегчают выделение желчи из желчного пузыря. Большое количество пищевых волокон содержится в овощах (их желательно тушить), отрубях (пару столовых ложек заварить кипятком и съесть утром вместо каши) или специальных препаратах, например, мукофальке или фитомуциле. Эти же пищевые волокна помогут нормализовать баланс бактерий в кишечнике и уменьшить вздутие живота. Этому же также будут способствовать пробиотики, то есть препараты, в которых содержатся полезные бактерии. Они в норме в большом количестве содержатся в толстой кишке человека и помогают переваривать пищу. Сейчас доступно большое количество различных пробиотиков.
Чтобы следить за состоянием желчного пузыря и поджелудочной железы, достаточно регулярно проводить обычное УЗИ брюшной полости. Это довольно эффективный и недорогой метод диагностики. В некоторых случаях врач может назначить специальное УЗИ желчного пузыря, которое проводится с применением специальных лекарств или проб: они помогают выявить различные нарушения двигательной активности желчного пузыря, его протока и сфинктера.
Сеть аптек 36,6 предлагает в широком ассортименте препараты для разжижения желчи в желчном пузыре.
Простой поиск на сайте позволит подобрать необходимое средство по содержащемуся действующему веществу, производителю, цене либо форме выпуска. Аналоги, который будет более дешевым или более дорогим по цене, найти на странице стало еще проще.
Лекарственные препараты, представленные на странице, сертифицированы. Всю подробную информацию об этом можно найти непосредственно на сайте.
Для удобства своих покупателей аптека 36,6 позволяет заказать доставку в любой из 1200 аптек Москвы и Санкт-Петербурга, Московской и Ленинградской областей.
На сайте постоянно проводятся акции и существует гибкая система скидок. Оплатить выбранный товар возможно только в отделении аптеки.
Желчь – это непрерывно вырабатываемый гепатоцитами секрет. Она вырабатывается в печени, проходя по протокам, а ее избыток попадает в желчный пузырь. Слишком густая желчь создает множество проблем – она либо выделяется слабо, либо перестает выделяться. Для излечения подобных проблем необходимы препараты, способствующие избавлению от застоя желчи в организме.
Препараты для оттока желчи из желчегонного пузыря помогут избавиться от желчекаменной болезни [1], также называемой холестазом.
Также средства такого рода применимы при:
Средства против образования желчных камней оказывают сосудорасширяющее и противовоспалительное действия, а также приводят к растворению и дроблению образовавшихся камней
Лекарственные препараты для разжижения желчи противопоказаны при:
Более подробный список противопоказаний указывается в инструкции к лекарственному средству. Обязательно проконсультируйтесь со специалистом.
Лекарства при желчнокаменной болезни могут быть представлены в различных формах. В аптеке 36,6 можно приобрести следующие формы лекарственных препаратов:
Сеть аптек 36,6 предлагает препараты ведущих стран-производителей, среди которых:
Также вниманию покупателей предлагается широкий выбор препаратов российского производства.
ПЕРЕД ПРИМЕНЕНИЕМ ПРЕПАРАТОВ НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО ПРИМЕНЕНИЮ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
Список литературы:
Наша клиника занимается лечением заболеваний органов пищеварения, мы предложим Вам лечение у врача гастроэнтеролога или терапевта с дополнительной подготовкой по гастроэнтерологии. У нас опытные врачи, широкий выбор ультразвуковых и лабораторных исследований. Большая часть исследований входит в программы годового обслуживания – это удобно. Наша задача – найти и по возможности устранить актуальные причины образования сладжа, избежать образования камней и других хирургических осложнений, нормализовать пищеварение.
Билиарный сладж, его еще называют плотная желчь, желчный осадок, желчный песок, микролитиаз, определяют как вязкую взвесь в пузырной желчи с наличием кристаллов или даже мелких камней. Если ситуацию пустить на самотек, возможно постепенное склеивание кристаллов с образованием крупных камней. Поэтому билиарный сладж является первой (предкаменной) стадией желчнокаменной болезни и лечение, проводимое на этой стадии, позволяет предотвратить образование желчных камней.
Желчная колика. Билиарный сладж может сформировать своего рода мягкую пробку, способную закупорить желчевыводящие пути. А желчная колика – это мощное болезненное сокращение стенок желчных протоков, стремящихся вытолкнуть эту пробку, т.е. закупоривший их сладж. Спровоцировать желчную колику может жирная, жареная, острая пища, тряская езда, эмоциональный стресс, прием желчегонных препаратов (например, аллохол).
Симптомы желчной колики:
Причины возникновения билиарного сладжа и факторы риска:
Симптомы слажда (желчного осадка):
Для диагностики билиарного сладжа мы используем:
УЗИ желчного пузыря. Левое изображение – осадок на дне желчного пузыря, там же замазкообразная желчь. Справа – взвесь в желчном пузыре.
Лечение будет построено так:
Желчные протоки – это протоки, по которым желчь, вырабатываемая в печени, поступает в пищеварительный тракт. Мелкие проводники в центре печени соединяются во все более и более крупные протоки, пока не образуются два основных проводника, отходящих от печени: правый и левый печеночные протоки. В месте, называемом воротами печени, две трубки соединяются, образуя главный желчный проток, проток, по которому вся желчь, вырабатываемая в печени, поступает в двенадцатиперстную кишку (первую часть тонкой кишки).По пути в главный желчный проток впадает альвеолярный проток, соединяющий желчный проток с желчным пузырем. Желчный пузырь является хранилищем желчи. Во время еды (особенно жирной) из нее выбрасывается желчь. Далее в главные желчные пути также открывается панкреатический проток, по которому панкреатический сок поступает в двенадцатиперстную кишку.
Наиболее частым заболеванием желчевыводящих путей является мочекаменная болезнь .Значительно реже встречаются заболевания желчевыводящих путей: кисты желчевыводящих путей , полипы желчного пузыря и злокачественные новообразования желчных протоков . Воспаления и повреждения желчных протоков чаще всего являются следствием мочекаменной болезни и оперативных вмешательств, проводимых на мочевом пузыре и желчных путях.
Желчный пузырь, как упоминалось выше, является хранилищем желчи.В ней могут образовываться камни , состоящие из химических веществ, содержащихся в желчи . Эти вещества всегда присутствуют в желчи, но в определенных ситуациях, когда желчь слишком концентрирована, они могут осаждаться в желчном пузыре. Речь тогда идет о фолликулярных камнях. Преципитация может происходить и в других отделах желчевыводящих путей, то есть во внепеченочных желчных протоках (протоковый уролитиаз) и внутрипеченочных (внутрипеченочный уролитиаз, наиболее редкий вид мочекаменной болезни).Эти камни чаще всего состоят из холестерина, желчных пигментов, ионов кальция и белков, причем пропорции этих соединений варьируют. В разных климатических зонах различают разные виды камней. Например, в развитых странах наиболее распространены холестериновые камни, а в развивающихся странах Африки и Азии — пигментные камни.
Часто встречаются камни в желчном пузыре. Подсчитано, что в странах Западной Европы до 20% населения имеют камни в желчном пузыре.
Единого возбудителя мочекаменной болезни не известно. В настоящее время считается, что развитию камней способствует множество различных факторов. К ним относятся:
Единственным способом лечения желчнокаменной болезни является хирургическое иссечение всего желчного пузыря и его содержимого . Однако не всякий уролитиаз является показанием к хирургическому вмешательству. Нет необходимости в рутинном иссечении желчного пузыря у бессимптомного пациента со случайно выявленным (например, при проведении УЗИ по другой причине, чем симптомы мочекаменной болезни) мочекаменной болезнью, ограниченной желчным пузырем.Желчный пузырь иссекают традиционным методом (со вскрытием брюшной полости) или лапароскопическим методом. В последние годы лапароскопическая хирургия практически полностью вытеснила традиционную хирургию, которая проводится только у пациентов, у которых лапароскопическая операция по каким-либо причинам очень затруднительна или невозможна (например, значительное усиление воспалительно-гнойных поражений или подозрение на рак желчного пузыря). Лечение всегда проводится под общим наркозом. После завершения операции некоторые хирурги оставляют в брюшной полости дренаж, который затем удаляют в первые сутки после операции.
Больной остается в стационаре относительно недолго, обычно до трех суток, и возможна выписка домой на следующий день после операции и даже во второй половине дня того же дня, когда была проведена операция. После классической операции потребовалось более длительное пребывание в больнице. Также потребовалось больше времени, чтобы вернуться к полной активности.
В некоторых редких случаях, , когда резекция всего фолликула очень сложна или связана с риском повреждения желчных протоков, хирург может принять решение о частичной резекции фолликула. Это наиболее приемлемая процедура, которая в подавляющем большинстве случаев позволяет полностью избавиться от симптомов. Единственным неудобством может быть необходимость более длительного, чем обычно, дренирования брюшной полости у пациентов, перенесших эту методику.
Иногда, в ситуации очень тяжело отягощенного больного, , при котором любое оперативное вмешательство грозит летальным исходом, может быть допустимо введение чрескожного везикулярного дренажа и создание фолликулярной стомы, , т.е. везикула с отверстием в коже.Как уже упоминалось, это исключительная процедура и применяется только в отдельных случаях.Хирургическое лечение является основным методом лечения желчнокаменной болезни . Основное отличие операций на желчном пузыре от желчных протоков заключается в том, что если иссечение всего желчного пузыря практически не влияет на здоровье оперируемого, то любое повреждение желчных протоков может иметь неблагоприятные последствия для больного.Следовательно, если лечение фолликулярных камней заключается в простом иссечении фолликула с камнями, то в случае желчевыводящих путей хирург должен стараться аккуратно удалить камни, не повреждая желчные протоки, которые можно очень легко заменить другими тканями. трудно, а иногда даже невозможно.
До недавнего времени при желчнокаменной болезни требовалось - аналогично камням желчного пузыря - классическая хирургическая операция со вскрытием брюшной полости.Благодаря значительному прогрессу в малоинвазивных методах, , эндоскопическое лечение уже несколько лет является методом выбора для лечения этого типа мочекаменной болезни. В настоящее время наиболее популярной методикой проведения такой процедуры является ЭРХПГ, т.е. эндоскопическая ретроградная холангиопанкреатография (иногда используется и английская аббревиатура - ЭРХПГ). Эндоскопическая процедура заключается во введении гибкого эндоскопа через рот, пищевод и желудок в двенадцатиперстную кишку, с помощью которого делается разрез в месте выхода желчных и панкреатических протоков (это так называемаясфинктер Одди) — называется сфинктеротомией. Затем врач находит и удаляет камни. Предварительно сделанный разрез (сфинктеротомия) облегчает отток желчи из желчных протоков, а также удаление любых оставшихся камней из желчных протоков. Для поддержания свободного оттока желчи и создания условий для плавной очистки протока от оставшихся в нем более мелких конкрементов в желчный проток может быть введен протез, также известный как стент, пластиковая трубка или специальная стальная сетка. .
ЭРХПГ, как и любое хирургическое или эндоскопическое вмешательство, сопряжена с определенным риском осложнений. Однако следует помнить, что этот тест регулярно проводится во многих центрах, благодаря чему удалось значительно снизить риск осложнений, и в настоящее время он оценивается примерно в 1-5% всех процедур. Наиболее частым осложнением ЭРХПГ является острый панкреатит.
В некоторых ситуациях невозможно удалить все камни из желчных протоков.Затем проводят классическую операцию, в ходе которой под общей анестезией рассекают желчные протоки (обычно со вскрытием брюшной полости; реже лапароскопическим методом) и специальным инструментом удаляют все конкременты. Обычно после завершения такой операции необходимо оставить дренаж Кера (также известный как Т-образный дренаж) в желчных протоках. Такой дренаж удаляют через несколько недель после операции.
Камни в желчном пузыре могут вызвать приступов желчной колики .Эта колика возникает из-за того, что камень застревает в шейке фолликула. Это вызывает очень сильную боль, связанную с тошнотой и рвотой. Полная закупорка камнем может привести к образованию гидроцеле желчного пузыря , т. е. «растяжения» желчного пузыря за счет скопившегося внутри него содержимого.
Холецистит может быть - и чаще всего - вызван камнями внутри желчного пузыря, но он также может возникать и без камней.Очень редко встречается перфорация стенки фолликулов. Однако камень очень редко пробивает стену; чаще его причиной является некроз стенки фолликула. Лечение гидроцеле желчного пузыря предполагает хирургическое вмешательство. В свою очередь, при холецистите допускается две тактики: иссечение мочевого пузыря немедленно или консервативное лечение внутривенными капельными вливаниями и антибиотиками - с целью улучшения общего состояния - и выполнение иссечения мочевого пузыря в более поздние сроки, когда больной больше не имеет симптомов.
Крошечные камни в желчном пузыре могут просачиваться вверх по желчным протокам и вызывать менее выраженную обструкцию. Закупорка главного желчного протока может привести к тяжелому холангиту. Это осложнение лечится двумя способами: во-первых, устраняется обструкция и желчь свободно оттекает. Во-вторых, проводится интенсивное лечение антибиотиками и внутривенными инфузиями жидкости. Закупорка выхода панкреатического сока мелкими камнями может привести к острому панкреатиту .Помимо злоупотребления алкоголем, желчнокаменная болезнь является наиболее частым триггером острого панкреатита.
Камни желчного пузыря, как правило, не должны возникать повторно , поскольку операция заключается в удалении всего желчного пузыря. К сожалению, в очень редких случаях, когда хирург во время операции на желчном пузыре оставляет слишком длинный фрагмент альвеолярного протока или более крупный фрагмент мочевого пузыря, в просвете левого фрагмента может развиваться мочекаменная болезнь, которая дает симптомы, сходные с первичными альвеолярными камнями. .Мы также можем иметь дело с остаточным уролитиазом, то есть с ситуацией, при которой после удаления желчного пузыря камни остаются в желчном протоке (главном желчном протоке) и дают симптомы мочекаменной болезни.
Классический пример рецидива уролитиаза можно увидеть в случае протокового уролитиаза. В отличие от фолликулярных камней, единственным методом лечения является удаление камней с сохранением анатомической структуры. Другими словами, мочекаменная болезнь может рецидивировать, потому что орган, в котором она развивается, не был удален во время процедуры.Если источником камней в желчных протоках был желчный пузырь, его удаление должно эффективно защитить от рецидива заболевания, поэтому у таких больных рекомендуется удаление желчного пузыря в плановом порядке. К сожалению, у некоторой группы больных камни образуются не в мочевом пузыре, а в самих желчных протоках. У этих больных холелитиаз может рецидивировать даже после надлежащего лечения и холецистэктомии.
Несмотря на значительный прогресс в диагностике и хирургической технике, хирургия камней желчного пузыря остается прежней: желчный пузырь необходимо полностью иссекать.
Однако если у больного камни обнаружены случайно, даже при УЗИ, проведенном по другой причине, иногда операция может быть отменена и камень останется в фолликуле без лечения. Это связано с тем, что нет доказательств того, что само по себе наличие зубного камня в фолликуле вызывает нарушения, опасные для здоровья. Это происходит только у некоторых пациентов с камнями. К сожалению, нет определенного способа отличить опасные камни от тех, с которыми можно безопасно работать.Поэтому при оценке преимуществ операции и рисков, связанных с самой процедурой, хирург должен решить, какое лечение будет лучше для пациента. В настоящее время признано, что показанием к операции являются симптоматические камни в фолликуле, т.е. конкременты, подтвержденные при ультразвуковом исследовании и сосуществующие с симптомами, типичными для фолликулярных камней (боли в правом подреберье, тошнота, рвота). Отдельные камни не удаляют, оставляя желчный пузырь на месте. Это связано с тем, что такая операция была бы столь же сложной, как и удаление всего фолликула, сопряжена с риском образования желчных свищей, а левый фолликул вскоре продуцировал бы новые камни.
Что касается альтернативных методов лечения мочекаменной болезни , из них применяются в совершенно исключительных ситуациях, когда состояние больного не позволяет провести надлежащее хирургическое вмешательство , а помимо камней имеется скопление гноя в мочевом пузыре фолликула и оставление его будет означать развитие сепсиса и смерть пациента. В этой ситуации можно использовать чрескожное дренирование фолликулов.
Последствия удаления всего желчного пузыря минимальны и могут включать тошноту, анорексию, чувство переполнения желудка и плохую переносимость жирной пищи.
В отличие от камней в желчном пузыре желчнокаменная болезнь всегда является показанием к операции . Это связано с тем, что камни, оставленные в желчных протоках, почти наверняка вызовут у больного осложнения (например, гнойный холангит, острый панкреатит), большинство из которых связаны с очень тяжелым прогнозом, а лечение значительно сложнее, чем при сам случай мочекаменной болезни.
Полипы желчного пузыря представляют собой образования, возникающие в желчном пузыре и прорастающие из стенки желчного пузыря в его просвет . Полипы распространены среди белого населения; в некоторых исследованиях они обнаруживались у до 10% больных, оперированных по поводу холецистолитиаза.
Диагноз полипа обычно ставится случайно во время планового УЗИ органов брюшной полости.Большинство полипов желчного пузыря называют холестериновыми полипами. На самом деле это не настоящие полипы, а отложения холестерина, «прилипшие» к стенке пузырька и имитирующие полип. Истинные полипы, состоящие из клеток, сходных с клетками, составляющими стенку пузырька, к сожалению, могут стать основой развития рака. Очень сложно до операции определить, какие полипы совершенно безвредны, а какие следует удалить вместе с фолликулом. На основании множества анализов установлено, что риск развития или наличия рака в полипе выше у пациентов старше 50 лет.возраст. Риск также увеличивается с увеличением диаметра полипа. Риск в настоящее время считается настолько значительным, что операция показана при ширине полипа более 18 мм.
У более молодых пациентов и с меньшими полипами, если нет других показаний к хирургическому вмешательству (например, симптоматические камни в желчном пузыре), рекомендуется проводить контрольное ультразвуковое исследование каждые 6–12 месяцев для наблюдения. Операция показана, когда последующие осмотры показывают увеличение размеров поражения.Хирургическое лечение заключается в выполнении точно такой же процедуры, как и при мочекаменной болезни. Весь желчный пузырь и его содержимое должны быть иссечены. В настоящее время такая процедура практически всегда выполняется лапароскопически.
Удаление желчного пузыря может привести к различным осложнениям. Наиболее распространены
К счастью, эти наиболее распространенные осложнения легче всего поддаются лечению и обычно проходят без хирургического вмешательства.
Менее распространенные, такие как грыжа послеоперационного рубца, повреждение кишечника или спаечная непроходимость желудочно-кишечного тракта. Эти осложнения уже требуют оценки и обычно вмешательства хирурга (иногда неотложного). Наиболее тяжелым и трудно поддающимся лечению, но, к счастью, редким осложнением операции по удалению желчного пузыря является повреждение желчных протоков.Лечение поражения желчевыводящих путей очень сложно и влечет за собой высокую частоту неудач. В зависимости от степени повреждения желчевыводящих путей может потребоваться дренирование, обширные реконструктивные процедуры и, в крайних случаях, может потребоваться трансплантация печени. Каждое, даже самое незначительное, повреждение желчевыводящих путей должно по возможности лечиться в центре с большим опытом лечения данного вида заболеваний.
Еще одну группу осложнений составляют осложнения, связанные с сохранением предоперационной симптоматики или появлением новых, ранее неизвестных симптомов .Как упоминалось ранее, само по себе наличие камней в желчном пузыре не означает, что требуется хирургическое вмешательство. Это решение принимается на основании симптомов, связанных с наличием камней в фолликуле. К сожалению, симптомы мочекаменной болезни иногда можно спутать с симптомами других заболеваний желудочно-кишечного тракта, таких как гастрит или перифагеальная грыжа. У таких больных удаление желчного пузыря не снимает симптомов. Более того, у некоторых пациентов после резекции везикул появляются симптомы, которых у них не было до операции.Причина этого не совсем ясна, но, скорее всего, на нее повлияли послеоперационные спайки. Поэтому решение об операции всегда принимает врач индивидуально для каждого пациента.
Не существует единого стандарта ведения операций на желчном пузыре. Как правило, рекомендуется избегать физических нагрузок примерно от 2 до 4 недель - из-за возможности образования грыж в послеоперационных рубцах - и исключать из рациона жирную пищу (цельное молоко, сливочное масло, яйца, растительное масло) примерно на месяц .Идеально, когда в конечном итоге пациенты восстанавливают полную физическую форму, исчезают долечебные симптомы и полная переносимость всех продуктов примерно через месяц.
Опухоли желчевыводящих путей трудно поддаются лечению . Это связано с двумя особенностями: во-первых, большинство этих опухолей плохо поддаются химиотерапии, и, во-вторых, процедуры иссечения таких опухолей очень сложны и сопряжены с высоким риском осложнений. Это связано с близостью многих важных для функционирования организма структур, которые в зависимости от конкретного случая необходимо вырезать. Этими структурами являются воротная вена (главная вена, несущая кровь от нижних конечностей и живота к сердцу, проходит вверх по позвоночнику, назад от поджелудочной железы), печень, поджелудочная железа и двенадцатиперстная кишка (первый сегмент кишечник начинается сразу за желудком и окружает поджелудочную железу). Сами по себе желчные протоки являются очень важной структурой, которую следует вырезать при любой такой операции.Поэтому после резекции опухоли важнейшим элементом хирургии новообразований желчевыводящих путей (как и при поражении желчных протоков) является восстановление правильного пути оттока желчи из печени в кишечник. Для этого вырезанный во время процедуры фрагмент желчевыводящих путей (раковый) следует заменить сегментом тонкой кишки. Если это невозможно, желчь должна выйти из организма через дренаж, выходящий на поверхность кожи (т. е. создается желчный свищ).
Некоторые пациенты не могут быть допущены к хирургическому вмешательству, поскольку их общее состояние не позволяет выполнить такую большую и сложную операцию . При этом необходимо обеспечить отток желчи из области над опухолью, чтобы не развилась желтуха. Для этого может потребоваться введение с помощью эндоскопа стента, т.е. трубки из жесткого пластика или металлической конструкции, которая расширяется внутри желчных протоков в суженный опухолью желчный проток, что позволит желчи беспрепятственно поступать в кишечник и желтуха утихнут.После такой процедуры (называемой эндоскопической декомпрессией желтухи) общее состояние больного должно улучшиться.
В некоторых ситуациях, когда радикальная операция (т.е. резекция опухоли) невозможна из-за прогрессирования опухоли, может потребоваться выполнение паллиативной процедуры, т.е. такой, которая, не удаляя болезнь, может устранить некоторые ее симптомы и тем самым улучшить общее состояние больного и качество его жизни. Паллиативные процедуры могут заключаться в упомянутом выше эндоскопическом введении стента в желчные протоки или в хирургической фиксации фрагмента желчевыводящих путей с кишкой, т. тракта, пропуская участок, закупоренный опухолью, что вызывает застой желчи и, как следствие, желтуху.
Хирургия рака желчевыводящих путей - из-за ее сложности - обычно проводится в специализированных центрах с большим опытом в этом виде хирургии.
.Функция желчного пузыря (лат. vesica Fellea) состоит в том, чтобы собирать желчь, вырабатываемую печенью, сгущать ее и высвобождать после еды, чтобы способствовать перевариванию жиров. Желчь обладает жироэмульгирующими свойствами, что позволяет расщеплять ее частицы на более мелкие, что способствует лучшему всасыванию в пищеварительном тракте.
Желчный пузырь является частью желчевыводящих путей, состоящих из печеночного и внепеченочного протоков.После соединения правого и левого печеночных протоков в воротах печени, собирая желчь из соответствующих долей печени, в общий общий желчный проток, она поступает в двенадцатиперстную кишку через так наз. Фатерова бородавка. Общий желчный проток впадает в проток желчного пузыря (пузырный проток), входит и выходит из желчи в желчный пузырь.
Общий желчный проток проходит в пределах так называемого печеночно-двенадцатиперстные связки, которые, кроме альвеолярного протока, содержат также печеночную артерию, воротную вену, лимфатические сосуды с лимфатическими узлами и нервы симпатического сплетения.Эта связка расположена между полостью печени (т.е. местом входа или выхода этих структур) и двенадцатиперстной кишкой.
Желчный пузырь с одной стороны прикреплен к паренхиме печени, а с другой медленно лежит в брюшной полости, покрыт тонкой серозной оболочкой, называемой брюшиной. Он содержит нервные окончания, чувствительные к растяжению и раздражению (например, веществами, образующимися при воспалении). Зная анатомию, можно объяснить механизмы проявления симптомов заболеваний, связанных с желчным пузырем и желчевыводящими путями.
Заболеваемость желчнокаменной болезнью составляет около 20% у мужчин и 30-40% у женщин старше 60 лет. Риск образования камней в желчном пузыре повышается у женщин, принимающих пероральные контрацептивы. Сахарный диабет также способствует образованию камней в желчном пузыре, что обусловлено избыточным насыщением желчи желчными кислотами и нарушением опорожнения желчного пузыря, особенно при диабетической невропатии.
Осаждение холестерина, билирубина и других веществ из желчи приводит к образованию отложений, называемых желчными камнями. Эти камни могут закупоривать желчные протоки и, в зависимости от того, где это происходит, возникают соответствующие типичные симптомы. Камни, расположенные в желчном пузыре, могут быть одиночными или множественными, различаться по размеру, от очень мелких до достаточно крупных, чтобы заполнить весь желчный пузырь.
Желчные камни могут проходить через пузырный проток и общий пузырный проток в двенадцатиперстную кишку и кишечник.Если слизистая оболочка желчных протоков раздражается при прохождении камня, она может сжиматься и блокировать желчные протоки.
Скопление желчи в желчном пузыре над обструкцией вызывает его увеличение, а растянутая стенка желчного пузыря раздражает нервные окончания в брюшине. Это вызывает болезненные ощущения. Поскольку желчный пузырь периодически пытается опорожнить свое желчное содержимое, что не удается из-за закупорки желчных протоков ниже, желчный пузырь увеличивает свое напряжение и боли.
Камни в желчном пузыре можно обнаружить с помощью УЗИ. Если они не вызывают каких-либо недомоганий, целесообразно проводить этот тест только периодически, чтобы контролировать их размеры и оценивать наличие других болезненных состояний. Если камни вызывают неприятные ощущения в виде рецидивирующего воспаления, болезненности и др., то это является показанием к лапароскопическому иссечению желчного пузыря (без вскрытия брюшной полости).
Открытый метод рекомендуется, когда невозможно выполнить лапароскопическую операцию (например,вследствие массивных спаек, анатомических аномалий, массивного воспаления желчных протоков). Имейте в виду, что нехирургические методы лечения камней в желчном пузыре могут дать положительные результаты только при холестериновых камнях.
Холецистит является осложнением желчнокаменной болезни. Возникает в результате закупорки пузырного протока известковым налетом. Это касается около 15% пациентов с симптоматической желчнокаменной болезнью.Вещества, содержащиеся в желчи, такие как желчные соли, камни, холестерин, не могут быть удалены из мочевого пузыря и повреждают его слизистую оболочку.
Затем следует бактериальная суперинфекция, преимущественно кишечными бактериями. Отек и воспалительные изменения стенки фолликула, в которых кроме желчи могут скапливаться также кровь и гнойное содержимое. Обычно симптомы исчезают спонтанно, но у некоторых пациентов может произойти перфорация стенки фолликула.У части больных развиваются поствоспалительные изменения, фиброз, рубцевание, нарушающие функцию фолликула.
Холецистит проявляется болью в правом подреберье, которая, в отличие от неосложненного холецистолитиаза, обычно продолжается дольше (более 6 часов). Больные отмечают в анамнезе множественные предшествующие боли этой локализации, связанные с желчнокаменной болезнью, но в случае ее воспаления они значительно сильнее и являются поводом для обращения за медицинской помощью.
При холецистите отмечается небольшая лихорадка, учащение пульса, повышение маркеров воспаления (повышение уровня лейкоцитов и С-реактивного белка СРБ). Если повышается температура, она сопровождается ознобом, тошнотой, рвотой, слабостью, падением артериального давления – эти симптомы могут свидетельствовать об осложнении воспаления, например прободении (прободении) мочевого пузыря и излитии его инфицированного содержимого в брюшную полость. полость.
Холецистит является показанием к неотложной операции или, если воспаление поддается лечению антибиотиками, позже, когда симптомы острого воспаления стихнут.Хирург принимает решение о необходимости неотложной операции на основании общей клинической картины заболевания.
Одним из факторов риска развития рака желчного пузыря является желчнокаменная болезнь с камнями более 3 см в диаметре и обызвествленным фолликулом (например, после воспаления), т.н. фарфоровый пузырь. Хотя камни желчного пузыря могут приводить к хроническому воспалению желчного пузыря и к образованию рака, сама заболеваемость раком желчного пузыря не превышает 3% у всех больных желчнокаменной болезнью.
Клинические симптомы на ранних стадиях ХП чаще всего связаны с фолликулярными камнями: боли коликообразного характера в правом подреберье, давящие боли в области печени, боли с иррадиацией в спину. Закупорка пузырного протока опухолевой массой может вызвать симптомы гидроцеле желчного пузыря или привести к воспалению. Если возникает желтуха, то она обусловлена инфильтрацией внепеченочных желчных протоков и ворот печени и свидетельствует о невозможности хирургического лечения.Она постоянна и не проходит при приеме спазмолитиков.
Прогрессирующая неопластическая кахексия указывает на прогрессирование неопластических изменений и является показанием только для паллиативного лечения. Увеличение окружности живота и выделение при пальпации (пальпации) жидкости (симптом пузырения) свидетельствуют о распространении рака на брюшину и органы брюшной полости. Изредка в запущенных случаях в выбросе желчного пузыря можно прощупать твердую опухоль, перемещающуюся по осевой линии дыхательной системы (движение вверх-вниз).
Стеноз пузырного протока, вызванный опухолевой инфильтрацией или сосуществованием альвеолита, приводит к увеличению фолликулов, растяжению брюшины, покрывающей этот орган, и вызывает болевые симптомы. Этот симптом, особенно если он сосуществует с повышенной температурой, может привести к иссечению желчного пузыря (холецистэктомии). Исследование иссеченного препарата может выявить наличие рака, что составляет несколько процентов от всех выявленных раков желчного пузыря.
При подозрении на фолликулярную опухоль показаны дополнительные методы визуализации, такие как компьютерная томография или магнитно-резонансная томография. При подозрении на билиарную инфильтрацию или для уточнения предоперационного диагноза показана ретроградная холангиопанкреатография (ЭРХПГ) или магнитно-резонансная холангопанкреатография (МРХПГ).
Методом выбора при раке желчного пузыря является его иссечение с дополнительным краем паренхимы печени в месте прилегания желчного пузыря к этому органу и иссечение регионарных лимфатических узлов.Если операция невозможна, можно использовать системную химиотерапию.
Желчь представляет собой желто-коричневый горький на вкус секрет, который вырабатывается в печени, накапливается в желчном пузыре и выделяется в двенадцатиперстную кишку. Это вещество играет очень важную роль в организме – оно необходимо для переваривания жиров. Из чего он состоит и каковы его функции? Какие наиболее распространенные расстройства связаны с ним?
Желчь – это секрет, вырабатываемый клетками печени, т.е. гепатоцитами . Оттуда по желчным путям попадает в желчный пузырь, где депонируется и при необходимости секретируется в двенадцатиперстную кишку, т. е. первый сегмент тонкой кишки. Желчные протоки представляют собой систему протоков различных размеров, которые определяются как внутрипеченочные и внепеченочные (в зависимости от их поперечного сечения и расположения).
Желчь имеет зеленовато-коричневый цвет и липкую консистенцию.В его состав входят, в частности, желчные кислоты, красители, фосфолипиды, холестерин и лецитин. Различают печеночной желчи , которая секретируется непосредственно печенью, и пузырной желчи , которая хранится в желчном пузыре (желчном пузыре). Печеночная желчь не такая плотная, как фолликулярная желчь, потому что обезвоживается только в желчном пузыре.
В сутки вырабатывается до 1500 мл желчи, которая выделяется в кишечник при приеме пищи.Важнейшим стимулом для выхода желчи из желчного пузыря в кишечник является употребление жирной пищи. В периоды между приемами пищи и перевариванием пищи сфинктер гепатопанкреатической чашечки сокращается, и в желчном пузыре скапливается желчь.
Печеночная желчь содержит первичные желчные кислоты - холевую кислоту и хенодезоксихолевую кислоту. Их превращение во вторичные желчные кислоты - дезоксихолевую и литохолевую, которые участвуют в переваривании жиров, вызывается внедренными в кишечник бактериями.
Роль желчи заключается прежде всего в переваривании жиров и всасывании из желудочно-кишечного тракта различных жировых веществ, в том числе жирорастворимых витаминов (А, D, Е и К). Желчь способствует нормальной моторике кишечника. Благодаря его действию вещества могут всасываться в организм и использоваться для метаболических изменений. Нельзя забывать, что желчь является местом накопления и выведения из организма ненужных продуктов превращения многих химических соединений.
Несмотря на то, что желчь выделяется ниже желудка, могут быть случаи, когда она выделяется в более высокие отделы пищеварительного тракта, такие как желудок (желчь появляется в желудке) и даже в пищевод. Чаще всего возникает после удаления желчного пузыря или при нарушении моторики желудочно-кишечного тракта. Регургитация желчи в желудок может вызвать расслабление привратника.
Временами застаивается желчь.Это холестаз. Причиной патологии обычно являются больная печень и заболевания желчного пузыря. О нем говорят, когда ее отток механически блокируется или когда желчь нарушена и выделяется в двенадцатиперстную кишку печенью. В зависимости от этиологии различают внутренний и наружный холестаз печени.
Признаки холестаза включают желтуху, желчь в стуле, темную мочу, которая становится темной, и зуд (зуд) кожи. В лечении используются травы и желчегонные препараты. Следствием прекращения оттока желчи из печени являются расстройства пищеварения, особенно всасывания жиров и жирорастворимых витаминов, а также холестатическое поражение печени.
Рвота – это внезапное и быстрое изгнание пищи из желудка через рот. Обычно присутствует частично переваренная пища. Иногда наблюдается желчная рвота.
Желчь рвота, когда желчь возвращается в желудок из кишечника и в пищевод. Бывает в результате упорной, интенсивной и сильной рвоты при опорожнении желудка. Наиболее часто они возникают при остром гастроэнтерите или пищевых отравлениях.
Рвота желчью также является результатом неправильной перистальтики кишечника или нарушений иннервации пищеварительного тракта, желудочно-кишечной непроходимости или рефлюкса желчи. Они наблюдаются у больных после резекций желудка, хирургического лечения опухолевых заболеваний, бариатрических операций на желудке и других оперативных вмешательств на желудочно-кишечном и желчевыводящих путях.
Не ждите приема у врача.Воспользуйтесь консультациями со специалистами со всей Польши сегодня на abcZdrowie Найдите врача.
.Фото: Махаон Садовые Семена
Желчь вырабатывается в печени и выделяется желчевыводящими путями в количестве около 1,5 литра в сутки . Желчный пузырь (или желчный пузырь) собирает излишки желчи, выпуская ее в нужный момент в просвет пищеварительного тракта.Внутри этой небольшой (около 5 см) грушевидной структуры желчь уплотнена даже в 20 раз. Стимулом для выделения желчи является пища с высоким содержанием жира.
3. Дефицит желчи может возникать и после хирургического удаления желчного пузыря ( холецистэктомия ), что, однако, не является правилом, так как желчный пузырь служит лишь хранилищем, так как за выработку желчи отвечает печень .
Желчеотводящие средства делятся на стимуляторы желчи (холеретики) и стимуляторы желчи (холекинетики).Большинство применяемых на практике желчегонных препаратов (желчегонных средств) являются одновременно желчегонными и холекинетиками.
Лечение заболеваний желчевыводящих путей чаще всего начинают со смены меню . При заболеваниях желчевыводящих путей рекомендуется употреблять нежирную пищу (животные жиры заменяем растительными), богатую питательными веществами и витаминами.Избегаем больших порций, жареных и подогретых блюд, а также сладостей и трудноперевариваемых продуктов (крестоцветных, лука, бобовых).
При приготовлении блюд стоит добавлять в них желчегонные травы. Такими свойствами обладают, в частности, куркума (используется для окрашивания риса как более дешевый заменитель шафрана) или кардамон (используется, в том числе, в качестве приправы к кофе) и эфирные масла ( кориандра, аниса, шалфея, мяты, розмарина). ).
Чаще всего желчегонные препараты мы используем от случая к случаю в случае недомогания. В аптеке пациенты найдут различные формы препаратов, влияющих на секрецию и выработку желчи:
Помимо работы в общедоступной аптеке, работает на кафедре фармакогнозии фармацевтического факультета Медицинского колледжа Ягеллонского университета. 90 124
Вам понравилась статья? Хотите узнать больше? Рекомендуем ознакомиться с бесплатным путеводителем по Домздравии.ru "10 эффективных способов снизить уровень холестерина"Ветеринар Петр Марчиньски 9000 3
Заболевания желчевыводящей системы у собак и кошек могут возникать одновременно с изменениями в окружающих органах, особенно в печени и поджелудочной железе, или могут быть следствием патологического процесса, связанного с ее структурами. Существуют также общие заболевания, в том числе желтуха в частности, которые требуют оценки билиарной системы для дифференциальной диагностики. Ультразвуковое исследование играет здесь основополагающую роль, так как дает важную информацию о состоянии его структур.
Ультразвуковое исследование желчевыводящей системы собак и кошек и заболеваний желчного пузыря
Желчевыводящая система кошек и собак хорошо визуализируется при ультразвуковом исследовании. Таким образом, УЗИ является полезным инструментом в диагностике заболеваний желчевыводящих путей. В этой статье описываются нормальные сонографические данные, а также патологические признаки заболевания. Важно различать внутреннее заболевание билиарной системы и процессы, происходящие из близлежащих органов или тканей, таких как печень или поджелудочная железа.Предложена схема, охватывающая ключевые моменты сонографического исследования билиарной системы.
Ключевые слова: собака, кошка, желчная система, желчный пузырь, УЗИ
Исследование желчевыводящей системы является неотъемлемым элементом оценки состояния печени и в этом качестве всегда проводится при обследовании этого органа. Показаниями к обследованию желчевыводящей системы являются желтуха, когда необходимо исключить обструкцию желчевыводящих путей, и, реже, необъяснимые желудочно-кишечные кровотечения, которые могут быть вызваны опухолевым процессом желчного пузыря.
Методика исследования желчевыводящей системы у собак и кошек не отличается от общих принципов УЗИ. Пробу следует проводить натощак, чтобы желчный пузырь был хорошо наполнен желчью, а избыточное количество газа и содержимого пищи не закупорили желчные протоки мочевого пузыря и общего протока, а также дуоденальный сосочек. Желчный пузырь появляется между долями печени, немного правее средней линии тела.Иногда он может быть более правосторонним относительно брюшной стенки. Доступ к нему осуществляется из подреберной области и из области правого ребра (примерно восьмое пространство).
Ультразвуковая оценка желчных протоков должна охватывать следующие основные вопросы:
На УЗИ нормальный заполненный желчный пузырь выглядит как анэхогенная структура с округлым полюсом вблизи дна, клиновидно сужающимся в шейном отделе. Его наполнение зависит от вида потребляемой пищи и времени, прошедшего с момента ее приема. Стенка желчного пузыря обычно представляет собой тонкую, гладкую, гиперэхогенную структуру, толщина которой зависит от наполнения. В менее наполненном фолликуле толщина его увеличивается, но остается нормальной, с правильной, регулярной эхогенностью.В норме в просвете желчного пузыря могут быть небольшие количества неминеральных уплотнений. Этот осадок гораздо чаще встречается у собак, особенно у голодающих собак и реже у кошек. Толщина стенки наполненного фолликула не должна превышать 1-2 мм у собак и 1 мм у кошек.
Рис. 1. Обычный кошачий желчный пузырь, тройничного нерва, на просвет виден небольшой объем плотной ткани.
Правильный неминеральный шлам всегда должен быть подвижным.Как и в случае любой жидкостной структуры, акустическое усиление происходит позади пузырька на ультразвуковом изображении. Внутрипеченочные желчные протоки из-за их размера не видны на обычном изображении. Желчный проток желчного пузыря и общий проток обычно хорошо видны в везикулярной части и могут быть затемнены кишечным газом ниже по течению. Искать их следует постдорсально от воротной вены, направляясь в область дуоденального сосочка, где они открываются в желудочно-кишечный тракт.В норме общий желчный проток у собак может быть до 2-3 мм в диаметре, а у кошек - до 2-4 мм. У кошек довольно часто встречаются анатомические разновидности в виде перегородок пузырьков, разделяющих его просвет более или менее симметрично, а также полное удвоение или даже утроение пузырька (рис. 1).
Холецистит может возникать спонтанно или сопровождать гепатит. Возможно также вторичное распространение воспаления на соседние отделы билиарной системы и другие окружающие ткани.В основе развития процесса могут быть также воспалительные изменения, происходящие в других близлежащих органах, особенно в поджелудочной железе. Инфекционные агенты, попадающие в желудочно-кишечный тракт или через кровь при сепсисе, также являются частой причиной.
При холецистите при УЗИ выявляется утолщение стенки с нарушением ее регулярности и эхоструктуры, нередко с появлением расслоения и повышенной эхогенности.
Рис. 2. Острое воспаление желчного пузыря у собаки. Видны неравномерные уплотнения и газ в просвете пузыря, острая воспалительная реакция в окружающих тканях.
В случае острого процесса, помимо обычных клинических симптомов, при осмотре может быть выявлена боль в области вокруг фолликула. За счет отека стенка вначале характерным образом утолщается, принимая на снимке трехслойный вид - наружная и внутренняя поверхности стенки гиперэхогенны, а собственно стенка пузырька, лежащая между ними, гипоэхогенна.Помимо острого воспаления такая картина наблюдается и при пассивной гиперемии печени, обусловленной недостаточностью кровообращения, и при гипоальбуминемии. Содержимое везикулы при остром воспалении может оставаться эхогенным, хотя уплотнения или минеральные отложения также могут присутствовать, но не могут быть непосредственной причиной обострения процесса. В процессе бактериальной основы может возникать специфическое воспаление, называемое эмфиземой, когда, кроме неравномерного утолщения и ремоделирования стенок, на свету видны отблески, характерные для газа, продуцируемого плавающими на поверхности микроорганизмами.Усиливающийся острый воспалительный процесс, помимо изменений в самой стенке фолликула, со временем приводит к отеку и острому воспалению окружающих тканей с возможным скоплением жидкости в ложе фолликула, реакцией прилежащей паренхимы печени и увеличением окружающего лимфатического узлы (рис. 2).
.Желчный пузырь, широко известный как желчный пузырь, представляет собой небольшой орган, расположенный рядом с печенью. Он используется для хранения желчи, которая используется в процессе пищеварения. Симптомы заболевания желчного пузыря в основном обусловлены наличием камней в желчном пузыре.
Желчный пузырь – это общее название желчного пузыря, небольшого органа, расположенного в правой части живота, чуть ниже печени.Это один из элементов желчевыводящих путей, или системы протоков, соединяющих печень с двенадцатиперстной кишкой. Его функция заключается в хранении и концентрации желчи, секрета, вырабатываемого клетками печени, который помогает пищеварению и усвоению жиров из пищи.
Желчный пузырь содержит холестерин, фосфолипиды, желчные кислоты, билирубин, токсины и остатки лекарств. После употребления жирной пищи желчный пузырь сокращается, чтобы выпустить желчь, которая проходит через желчные протоки в двенадцатиперстную кишку.
Длина желчного пузыря около 10 см. Состоит из горловины, корпуса и дна. Его форма напоминает грушевидный мешок, отсюда и его часто используемое название. Иногда происходит накопление холестерина и других веществ, образующих т. н. желчные камни.
Вызывают боль и другие симптомы заболевания желчного пузыря . Патологии могут затрагивать как сам орган, так и все желчные протоки.
В торговой зоне Hellozdrowie вы найдете продукты, рекомендованные нашим редакционным офисом:
Immunity
Wimin Your Microbiome, 30 капсулы
PLN 79.00
Immunity
Immuno Hot, 10 Sachets
Pln 14.29 9.29 9.29 9.29 9.29 9000 9000 9000 9000 9000 9000 9000 9000 9000 9000 9000 9000 9000 . Гель перорального распыления блоксина, 20 мл PLN 25,99 Устойчивость Naturell Immuno Kids, 10 Sachets PLN 14,99 Интимное здоровье и секс, иммунитет, хорошее старение, энергия, красота Wimin Good Good Sex. комплект, 30 пакетиков 139,00 зл. Первым симптомом болезни желчного пузыря обычно является характерная боль под правым ребром, которая появляется через несколько тошнота и рвота у. Это связано с тем, что камни блокируют отток желчи. Они образуются за счет отложений холестерина, солей желчных кислот и других компонентов, выпадающих в осадок из желчи. До конца не известно, почему они возникают, но известны предрасполагающие к нему факторы: В результате блокирования оттока желчи камнями развивается воспаление вследствие раздражения слизистой и биохимических изменений. Это называется воспаление желчного пузыря. Наиболее частыми симптомами холецистита являются: Острый холецистит требует госпитализации. Облегчение симптомов дается как обезболивающее и болеутоляющее средство. Камни в желчном пузыре – одно из наиболее распространенных заболеваний желчного пузыря. Внутри него образуются одиночные или множественные камни, которые образовались из выпавших в осадок компонентов желчи. Отложения также могут блокировать желчные протоки, тем самым останавливая секрецию. Симптомы желчнокаменной болезни чаще всего вызываются употреблением чрезмерно жирной и жирной пищи. К ним относятся: Для облегчения болевого симптома при печеночной колике применяют фармакологические средства: Большое значение имеет правильная диета (так называемая диета для печени). Заключается в употреблении легкоусвояемой пищи и снижении содержания жиров . Больной должен питаться 5 раз в день умеренными порциями, приготовленными на пару, тушеными или запеченными. Категорически следует избегать жарки. Общий суточный рацион должен содержать 60–90 г белков, 40 г жиров, 350 г углеводов и 25 г клетчатки. Не рекомендуется к употреблению: Симптомы болезни желчного пузыря облегчаются настоями лекарственных трав, таких как: зверобой, цветки рябины, листья и плоды бузины, горец птичий и кора крушины. Это вещества, обладающие желчегонным действием. Во время приступа принятие правильного положения, предпочтительно лежа, приносит большое облегчение. Также рекомендуется прикладывать грелку или теплый компресс к области правой верхней части живота. Содержание сайта носит исключительно информационный характер и не является медицинской консультацией.Помните, что при любых проблемах со здоровьем необходимо обязательно обратиться к врачу. 16-летняя девочка с отклонениями показателей функции печени с 9 лет и с диагнозом аутоиммунный гепатит в 13 лет. Первоначально было применено лечение Энкортоном и Имураном, а затем, в связи с отсутствием удовлетворительных результатов, было проведено лечение циклоспорином. Пациент был госпитализирован в плановом порядке для контрольной биопсии печени и оценки функции органов. Общее состояние при поступлении хорошее. Отмечалась легкая анемия (Hb-10,8 г/дл), тромбоцитопения (75 К/мкл), активность печеночных ферментов (АЛТ, АСТ, ГГТП) в норме. Нарушений свертывания крови не было (МНО=1,29, фибриноген 2,11 г/л). Место биопсии печени определяли при УЗИ и подтверждали подавлением перкуторного звука. Как правило, грубоигольную аспирационную биопсию печени выполняли с помощью иглы Менгини, что давало две гетерогенные биопсии с небольшим количеством крови и отсутствием желчи в аспирате.После процедуры девочка сообщила лишь о незначительной боли в правой верхней половине живота. При контрольном обследовании анемии не выявлено, через сутки после процедуры девочка выписана домой. Через два дня (на третий день после биопсии печени) девочка была повторно госпитализирована в связи с сильными болями в животе. При поступлении девочка находилась в среднетяжелом общем состоянии, страдала. При объективном осмотре отмечалось пожелтение кожи, выраженная болезненность в эпигастрии, но сопутствующих перитонеальных симптомов не было.Лабораторные исследования показали холестаз (общий билирубин-4,65 мг/дл, прямой-4,06 мг/дл, ГГТП-465 ЕД/л), значительное повышение активности трансаминаз (АЛТ-520 ЕД/л, АСТ-458 ЕД/л). ) и неанемическая тромбоцитопения (тромбоциты - 107 К/мкл) (Hb - 12,6 г/дл). При ультразвуковом исследовании выявлено наличие плотного содержимого в желчном пузыре и общем желчном протоке, что свидетельствует о кровотечении в желчные протоки (гемобилия). Использовались внутривенное орошение, антибактериальная терапия и обезболивающие препараты. Через 12 часов после поступления возникла рвота сгустками крови, затем рвота со свежей кровью. Было проведено срочное эндоскопическое исследование, которое показало наличие сгустков и свежей крови в желудке и двенадцатиперстной кишке. Признаков портальной гипертензии, воспалительных изменений слизистой оболочки пищевода, желудка и двенадцатиперстной кишки не выявлено. После промывания крови из двенадцатиперстной кишки удалось визуализировать истечение крови из фатерова соска (Фильм. Эндоскопическая картина истечения крови из фатерова соска). В последующие дни госпитализации анемии не выявлено, но сохраняется холестаз и повышенный уровень трансаминаз (рис. 1). Были постоянные болевые симптомы, которые не проходили при приеме анальгетиков. Последующие ультразвуковые исследования показали постепенное увеличение желчного пузыря и ХГС с наличием тромбов в их просвете. В связи с расширением внутрипеченочных желчных протоков, гидроцеле (фото 1) и расширением общего желчного протока диагностирован механический холестаз и принято решение об удалении желчного пузыря с интраоперационной холангиографией и лаважем желчных протоков. Чрескожная биопсия печени — процедура с низким риском серьезных осложнений. Однако риск хирургического вмешательства возрастает у людей, страдающих раком и циррозом печени. Осложнения появляются у 60% пациентов в течение 2 часов после процедуры и у 96% в течение первых суток. Наиболее тяжелым и тяжелым осложнением является кровотечение и сопровождающий его геморрагический шок. Кровотечение бывает трех видов: внутрибрюшинное, с образованием внутрипеченочной гематомы и желчное кровотечение.Кровотечение в желчевыводящие пути является одним из самых редких геморрагических осложнений и его частота оценивается в 0,6%¹. Кровотечение в желчные протоки может появиться сразу после процедуры или даже через несколько дней. Кровотечение может быть следствием одновременного повреждения желчных протоков и сосудов (возникает сразу после биопсии) или быть следствием прорыва в подкапсульную гематому или псевдоаневризму, образовавшихся при биопсии желчных протоков (позднее кровотечение). В диагностике используются УЗИ, эндоскопия верхних отделов желудочно-кишечного тракта, ЭРХПГ, МРТ и ангиография (считается золотым стандартом).В большинстве случаев это осложнение лечится консервативно. Селективная эмболизация² ³ возможна в случаях массивного кровотечения, приводящего к псевдоаневризме на ангиографии. У описываемого пациента через несколько дней после биопсии печени возникло желудочно-кишечное кровотечение, в связи с чем было заподозрено, что это гемобилия. Эндоскопическое исследование было направлено на исключение других причин кровотечения из верхних отделов желудочно-кишечного тракта (особенно варикозного расширения вен пищевода).По этой причине их выполняли простым оптическим аппаратом, не всегда позволяющим визуализировать фатеров сосочек. В данном случае оно было успешным, а также был запечатлен момент истечения кровянистого содержимого из фатерова соска, что однозначно подтвердило диагноз гемобилии. Доминирующим симптомом был внепеченочный холестаз и вызванная им сильная боль, без наличия тяжелой анемии, требующей интенсивного лечения препаратами крови. В связи с особенностями механического холестаза и выраженным болевым синдромом было принято решение о проведении экстренной холецистэктомии.Клиническое состояние больного и лабораторные показатели холестаза в ближайшие дни после операции быстро нормализовались. ¹ Piccinino F., Sagnelli E., Pasquale G. et al.: Осложнения после чрескожной биопсии печени. Многоцентровое ретроспективное исследование 68 276 биопсий , [в:] "Journal of Hepatology" 1986; 2; стр: 165–173. ² Marynissen T., Maleux G., Heye S. et al.: Чрескатетерная артериальная эмболизация при ятрогенной гемобилии — безопасная и эффективная процедура: серия случаев и обзор литературы , [в:] «European Journal of Gastroenterology & Гепатология», 2012; 24, с.: 905–909. ³ Zaleska-Drobisz U., Łasecki M., Olchowy C. et al.: Ятрогенная гемобилия у 10-летнего мальчика , [в:] «Польский журнал радиологии», 2014: 79: 279-282. Причины болезни желчного пузыря
Симптомы холецистита
Камни в желчном пузыре – симптомы желчнокаменной болезни
Лечение больных желчным пузырем
Желчный пузырь - диета
Наши тексты всегда консультируются с лучшими специалистами
Фото 1. Ультразвуковая картина: Гидроцеле измененное и заполненный сгустками желчный пузырь.
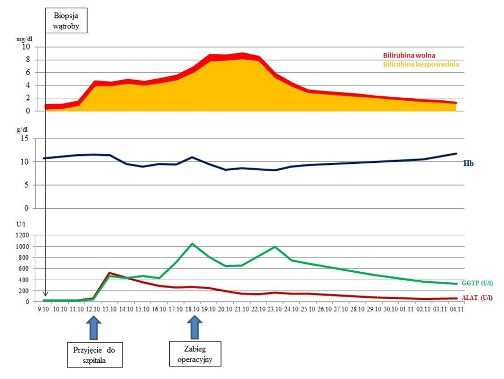
Рисунок 1. Изменения концентрации прямого и непрямого билирубина (мг/дл), гемоглобина (г/дл) и активности АлАТ (Ед/л) и ГГТП (Ед/л) в ближайшие дни после печени биопсия.
Холецистэктомия выполнена классическим методом на 8-е сутки после биопсии печени. Течение после процедуры было без осложнений. Через неделю дренажи сняли, а через две недели девочку отпустили домой.
Комментарий:
Авторы:
Ноябрь 2014 г.