2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Сахарный диабет (СД) – одно из самых грозных и распространенных заболеваний обменного характера. По данным статистики, через каждые 10-15 лет числом больным диабетом в мире удваивается.
Болезнь негативно отражается на качестве жизни. Больной постоянно испытывает сухость во рту и жажду, поэтому вынужден употреблять большое количество жидкости. В результате развивается частое и обильное мочеиспускание. Человек испытывает повышенный аппетит. Кожа становится сухой, на ней появляются гнойнички. Часто наблюдаются судороги икроножных мышц.
Со временем происходит поражение сердца и сосудов, периферических нервов, сетчатки глаз, почек, образование трофических язв (диабетическая стопа), резко возрастает риск впадения в диабетическую кому.

СД бывает двух основных типов:
Первый тип развивается чаще всего в молодом возрасте (до 30 лет). Связан он с недостаточной секрецией гормона инсулина, который вырабатывается поджелудочной железой (ПЖ). Снижение производства гормона происходит из-за повреждения β-клеток островков Лангерганса ПЖ. Они повреждаются в результате аутоиммунной реакции организма на некоторые вирусные инфекции (гепатит, краснуха, паротит) или токсического действия пестицидов, нитрозаминов, лекарственных препаратов и т.д.
Диабет второго типа обычно начинается после сорока лет. Уровень гормона в крови в этом случае может быть нормальным или даже превышать норму, однако клетки организма оказываются невосприимчивыми к нему. Причин СД 2-го типа много (наследственная предрасположенность, ожирение, хронический стресс, систематические нарушения в питании и т.д.).
При диабете обоих типов в крови диагностируется повышенное содержание глюкозы.
Современная медицина не умеет излечивать СД, поэтому лечиться от этого хронического заболевания придется всю оставшуюся жизнь. Поддерживающая терапия проводится по двум ключевым направлениям:
При СД 1-го типа, его называют инсулинзависимым, без инсулинотерапии не обойтись.
Во втором случае (инсулиннезависимый СД) основной упор делается на диету и прием лекарств, снижающих сахар. Инсулинотерапия прописывается при неэффективности применения лекарств, понижающих уровень сахара, развитии кетоацидоза и прекоматозного состояния. Инсулинотерапия проводится также при наличии сопутствующих патологий (печеночная и почечная недостаточность, туберкулез, хронический пиелонефрит).
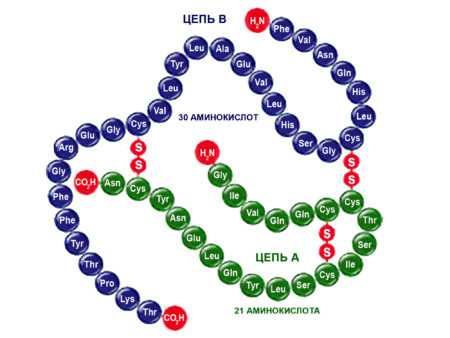
Представляет собой инсулин гормон пептидной природы. Молекулу формируют две полипептидные цепи. Первая из них (А) включается в себя 21 аминокислотный остаток, вторая (В) – 30 остатков. Соединены цепи между собой двумя дисульфидными мостиками.
Главная роль гормона заключается в регулировке обмена углеводов. Гормон усиливает переход глюкозы через клеточные мембраны и утилизацию ее тканями, содействует трансформации в гликоген в печени. Он также подавляет расщепление гликогена до глюкозы и ее синтез из аминокислот и жирных кислот.
Помимо углеводного, гормон участвует в белковом и жировом обмене.
Впервые в истории человечества СД попробовали лечить в 1922 году гормоном, выделенным из ПЖ телят. Эксперимент удался со второй попытки.
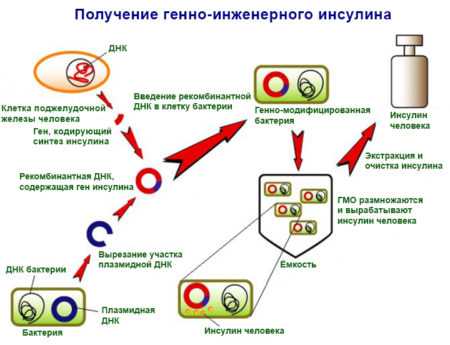
В настоящее время используются два способа промышленного производства препаратов для диабетиков:
Гормон у свиней отличается от человеческого всего на одну аминокислоту – вместо треонина присутствует аланин. Поэтому чтобы придать ему структуру человеческого, производят химическую модификацию животного сырья. В процессе химической реакции отщепляют аланин и присоединяют треонин.
При генно-инженерном способе для выпуска средства используются генетически измененные микроорганизмы (бактерии, дрожжи). Имеются два варианта производства подобного инсулина.
В инсулиновых препаратах, если они не прошли надлежащую очистку, могут присутствовать различные примеси, способные вызывать нежелательные побочные эффекты.
К таким примесям относятся проинсулин, белки, глюкагон и т.д. Современные технологии очистки, при их соблюдении, позволяют производить очищенные (монопиковые) и высокоочищенные (монокомпонентные, кристаллизованные) инсулины.
По этому критерию различают инсулиновые препараты:
ультракороткого действия (УКД),
Как известно, секреция инсулина в норме варьируется, т.е. в течение суток он вырабатывается неравномерно. Различают фоновую (базальную) и стимулированную выработку гормона. Базальной является та, которая существует в организме без влияния внешних стимулов для выделения гормона, например, приема глюкозы. Ее роль заключается в том, что она снижает:
Препараты КД и УКД заменяют инсулин, который секретирует ПЖ в ответ на внешний стимул. Препараты СД и ДД создают фоновую секрецию. Препараты комбинированного вида совмещают оба действия.
При подкожном введении (п/к) препарата УКД эффект снижения сахара проявляется быстро , в среднем через четверть часа. Своего пика содержание гормона достигает в течение одного-трех часов. Длительность действия не превышает пяти часов. К таким лекарствам относятся инсулины лизпро, аспарт, глулизин.
Лизпро представляет собой ДНК-рекомбинантный аналог человеческого гормона, полученный путем перестановки двух аминокислот в молекуле. Реализуется под торговой маркой «Хумалог».
Для получения аспарта убирают аминокислоту пролин и вставляют вместо нее аспаргиновую кислоту. Продается лекарство под названиями «НовоРапид Пенфилл» и т.д.
При производстве глулизина аспаргин (аминокислота) заменяется аминокислотой лизин, а лизин в другой позиции на глутаминовую кислоту. Торговая марка – «Апидра».
Применять инсулины УКД можно непосредственно перед едой.

Эти инсулины также называют растворимыми, поскольку они являются буферными растворами с нейтральным рН (6,6- 8). Как правило, их используют в условиях стационара, когда требуется быстро снизить содержание глюкозы при диабетической коме и прекоме, а также при установлении оптимальной дозы для пациента.
Результат при подкожной инъекции наступает через 30 мин., эффект максимальной величины достигает через 120 мин., длится около шести часов. Вводят препараты КД также внутривенно и внутримышечно. Растворимые инсулины производятся следующих видов:
человеческий генно-инженерный,
К полусинтетическим средствам принадлежат «Биосулин Р» и т.д.
В список монокомпонентных свиных препаратов входят «Актрапид МС» и т.д.
Они медленнее всасываются, чем предыдущие препараты, поэтому обладают более длительным воздействием. Терапевтический эффект после приема проявляется приблизительно через 90-120 минут, продолжается он от восьми до двенадцати часов.
Эти препараты содержат пролонгатор – протамин (белок, полученный из молок рыб) или цинк. НПХ-инсулин (изофан, нейтральный протамин Хагедорна) является суспензией из протамина и инсулина.
Инсулин-изофан бывает человеческим полусинтетическим и полученным методами генной инженерии, а также свиным. Реализуются препараты под такими марками: «Монодар Б», «Гансулин Н», «Биосулин Н» и т.д.
Инсулин-цинк суспензию составную можно приобрести под названием «Монотард МС».

К ним относятся гларгин («Лантус») и детемир («Левемир Пенфилл» и т.д.).
Гларгин получают при помощи двух преобразований молекулы гормона. В А-цепи аспаргин в позиции 21 заменяется глицином, в В-цепи остатки аргинина присоединяются к С-концу.
Детемир производится методом биотехнологии рекомбинантной ДНК при использовании одноклеточных микроскопических грибков из класса сахаромицетов.
Длительность воздействия этих препаратов может достигать 36 часов. Начинается эффект после применения через четыре-восемь часов.
Эти препараты не имеют выраженного пика действия, т.е. промежутка времени, когда в крови пациента наблюдается максимальная концентрация гормона. Подобный эффект достигается за счет высвобождения в кровь действующего вещества с постоянной скоростью.
Подобные препараты удобные тем, что позволяют обеспечить гликемический контроль в течение суток за счет одного укола. Выпускаются лекарства в виде суспензий, которые вводятся внутримышечно или подкожно.
Препараты ДД не используют, когда больной находится в прекоме или коме. Они имеют кислый рН, поэтому их нельзя применять вместе с лекарствами КД, у которых нейтральная кислотность.
Препараты являются суспензиями, которые состоят из инсулина КД и СД. Это сочетание позволяет обойтись одной инъекцией, если есть необходимость применения двух типов лекарств.
Бифазные препараты дают гипогликемический эффект минут через тридцать после укола под кожу. Длительность эффекта достигает двадцати часов. Эти лекарства продаются под названиями «Биогулин 70/30» и т.д.
Помимо активного вещества, препараты инсулина содержат различные вспомогательные элементы. Они имеют не терапевтическое, а технологическое значение.
К ним относятся:
Первые предназначены для увеличения длительности действия активного компонента.
Антимикробные вещества продлевают срок службы препарата, предотвращая развитие микроорганизмов.
Стабилизаторы сохраняют постоянным уровень кислотности препарата.
Комплекс применяемых дополнительных веществ не одинаков в различных препаратах.
Инсулин оказывает неоценимую помощь диабетикам. Но его необходимо правильно применять. Дозировка лекарства проводится врачом с учетом индивидуальных особенностей состояния пациента (уровня глюкозы, физической активности человека, калорийности рациона, реакции организма на инсулин и т.д.). Передозировка препарата опасна тем, что может резко снизиться содержание глюкозы в кровяном русле, в результате чего человек рискует впасть в гипогликемическую кому.
Дополнительную информацию о производстве инсулина можно получить из видеоматериала.
Узнать, как правильно делать инсулиновые инъекции, можно из видео.
Инсулин и глюкагон - это гормоны, которые помогают регулировать уровень глюкозы в крови или сахара в организме. Глюкоза, которая поступает из пищи, которую вы едите, проходит через ваш кровоток, чтобы помочь вашему телу питаться.
Инсулин и глюкагон работают вместе, чтобы сбалансировать уровень сахара в крови, удерживая их в узком диапазоне, который необходим вашему организму. Эти гормоны похожи на инь и ян содержания глюкозы в крови. Читайте дальше, чтобы узнать больше о том, как они функционируют и что может случиться, если они плохо работают.
Инсулин и глюкагон работают в так называемой отрицательной обратной связи. Во время этого процесса одно событие вызывает другое, которое запускает другое и т. Д., Чтобы поддерживать уровень сахара в крови сбалансированным.
Во время пищеварения продукты, содержащие углеводы, превращаются в глюкозу. Большая часть этой глюкозы попадает в ваш кровоток, вызывая повышение уровня глюкозы в крови. Это повышение уровня глюкозы в крови сигнализирует вашей поджелудочной железе вырабатывать инсулин.
Инсулин предписывает клеткам всего тела поглощать глюкозу из крови.Когда глюкоза поступает в ваши клетки, уровень глюкозы в крови снижается. Некоторые клетки используют глюкозу в качестве энергии. Другие клетки, такие как ваша печень и мышцы, хранят избыток глюкозы в виде вещества, называемого гликогеном. Ваше тело использует гликоген в качестве топлива между приемами пищи.
Подробнее: простые и сложные углеводы »
Глюкагон помогает уравновесить действие инсулина.
Примерно через четыре-шесть часов после еды уровень глюкозы в крови снижается, вызывая выработку поджелудочной железой глюкагона.Этот гормон сигнализирует вашим печеночным и мышечным клеткам о превращении накопленного гликогена обратно в глюкозу. Эти клетки затем выделяют глюкозу в кровоток, чтобы другие клетки могли использовать ее для производства энергии.
Вся эта петля обратной связи с инсулином и глюкагоном постоянно находится в движении. Он предотвращает слишком низкий уровень сахара в крови, обеспечивая постоянное снабжение вашего тела энергией.
Регуляция уровня глюкозы в крови - это удивительный метаболический подвиг. Однако для некоторых людей процесс не работает должным образом.Сахарный диабет является наиболее известным заболеванием, которое вызывает проблемы с балансом сахара в крови.
Диабет относится к группе заболеваний. Если у вас диабет или преддиабет, использование вашего организма или выработка инсулина и глюкагона прекращены. А когда система выходит из равновесия, это может привести к опасным уровням глюкозы в крови.
Из двух основных типов диабета диабет 1 типа является менее распространенной формой. Считается, что это аутоиммунное заболевание, при котором ваша иммунная система разрушает клетки, вырабатывающие инсулин в поджелудочной железе.Если у вас диабет 1 типа, ваша поджелудочная железа не вырабатывает инсулин. В результате вы должны принимать инсулин каждый день. Если вы этого не сделаете, вы сильно заболеете или умрете. Для получения дополнительной информации читайте о осложнениях диабета 1 типа.
Подробнее: все, что вам нужно знать об инсулине »
При диабете 2 типа ваш организм вырабатывает инсулин, но ваши клетки не реагируют на него нормально. Они не берут глюкозу из вашего кровотока так, как раньше, что приводит к повышению уровня сахара в крови.Со временем диабет 2 типа заставляет организм вырабатывать меньше инсулина, что еще больше повышает уровень сахара в крови.
У некоторых женщин гестационный диабет развивается на поздних сроках беременности. При гестационном диабете гормоны, связанные с беременностью, могут влиять на работу инсулина. Это состояние обычно исчезает после окончания беременности. Однако, если у вас был гестационный диабет, у вас больше риск развития диабета 2 типа в будущем.
Если у вас преддиабет, ваш организм вырабатывает инсулин, но не использует его должным образом.В результате уровень глюкозы в крови повышается, хотя и не так высоко, как если бы у вас был диабет 2 типа. У многих людей, страдающих предиабетом, развивается диабет 2 типа.
Знание того, как работает ваше тело, поможет вам сохранить здоровье. Инсулин и глюкагон - два важнейших гормона, которые ваш организм вырабатывает для поддержания уровня сахара в крови. Полезно понять, как функционируют эти гормоны, чтобы вы могли работать, чтобы избежать диабета.
Если у вас есть дополнительные вопросы по поводу инсулина, глюкагона и глюкозы в крови, поговорите со своим врачом.У вас могут быть следующие вопросы:
Инсулин, гормон, вырабатываемый поджелудочной железой, позволяет клеткам поглощать и использовать глюкозу. У людей с резистентностью к инсулину клетки не могут эффективно использовать инсулин.
Когда клетки не могут поглощать глюкозу, уровень этого сахара в крови накапливается. Если уровень глюкозы или сахара в крови выше, чем обычно, но недостаточно высок для индикации диабета, врачи называют это преддиабетом.
Предиабет часто возникает у людей с высокой резистентностью к инсулину.По данным Центров по контролю и профилактике заболеваний (CDC), около 1 из 3 человек в Соединенных Штатах имеют преддиабет.
В этой статье мы рассмотрим современное понимание инсулинорезистентности и объясним его роль как фактора риска диабета и других состояний.
Мы также описываем признаки и симптомы инсулинорезистентности и способы ее предотвращения.
Резистентность к инсулину возникает, когда избыток глюкозы в крови снижает способность клеток поглощать и использовать сахар крови для получения энергии.
Это увеличивает риск развития преддиабета и, в конечном итоге, диабета 2 типа.
Если поджелудочная железа может вырабатывать достаточное количество инсулина для преодоления низкого уровня абсорбции, вероятность развития диабета снижается, и уровень глюкозы в крови будет оставаться в пределах нормы.
У человека с преддиабетом поджелудочная железа все больше работает над тем, чтобы выпустить достаточно инсулина, чтобы преодолеть сопротивляемость организма и снизить уровень сахара в крови.
Со временем способность поджелудочной железы выделять инсулин начинает снижаться, что приводит к развитию диабета 2 типа.
Резистентность к инсулину остается главной особенностью диабета 2 типа.
Инсулин необходим для регулирования количества глюкозы, которая циркулирует в кровотоке. Это побуждает клетки поглощать глюкозу.
Инсулин также является химическим посредником, который инструктирует печень хранить некоторое количество глюкозы, а не выделять ее в кровоток.Печень упаковывает глюкозу для хранения в виде гликогена.
Инсулин обычно помогает организму поддерживать хороший энергетический баланс, никогда не позволяя уровню глюкозы в крови повышаться слишком долго.
Причины резистентности к инсулину остаются сложными, и исследователи продолжают исследовать.
Резистентность к инсулину обычно не проявляется симптомами до развития диабета. CDC сообщают, что 90 процентов людей с преддиабетом не знают, что у них есть условие.
Резистентность к инсулину может также привести к следующим проблемам со здоровьем:
Врачи также связывают высокий уровень инсулина в крови с повышенным риском сосудистых заболеваний, таких как болезни сердца, даже без наличия диабета.
Ниже приведены факторы риска инсулинорезистентности, предиабета и диабета:
Определенные факторы риска для преддиабета и диабета также являются факторами риска для сердечных заболеваний и других сердечно-сосудистых и цереброваскулярных проблем со здоровьем, таких как инсульт и болезнь сердца.
Поскольку некоторые из этих факторов риска широко распространены и их можно избежать, такие как ожирение, органы здравоохранения уделяют все больше внимания мерам образа жизни, которые могут помочь снизить риск заболевания.
Министерство здравоохранения и социальных служб США рекомендует всем людям с избыточным весом и старше 45 лет проходить тестирование на диабет.
Ряд тестов может помочь в диагностике преддиабета и диабета:
Врачи обычно запрашивают более одного из этих тестов для обеспечения точного диагноза.
Если уровень сахара в крови постоянно выходит за пределы нормального диапазона, это может указывать на то, что организм становится резистентным к инсулину.
Узнайте больше о тесте A1C, нажав здесь.
Невозможно повлиять на некоторые факторы риска инсулинорезистентности и диабета 2 типа, такие как семейный анамнез и генетический состав.
Однако человек может предпринять некоторые шаги, чтобы уменьшить шансы стать резистентным к инсулину. Некоторые из тех же стратегий имеют ключевое значение для предотвращения болезней сердца и инсульта.
Кроме того, Американская кардиологическая ассоциация (AHA) сообщает, что люди могут снизить риск развития диабета 2 типа, делая профилактические изменения в образе жизни, в первую очередь за счет снижения веса и увеличения физической активности.
Мышцы становятся более чувствительными к инсулину после упражнений, и человек может изменить резистентность к инсулину с помощью активного, здорового образа жизни.
Хотя диагноз инсулинорезистентности или преддиабета может вызывать тревогу, быстрое изменение образа жизни и ожидание немедленных результатов не являются устойчивым способом продолжения.
Вместо этого постепенно повышайте уровень физической активности, заменяйте один элемент на прием пищи здоровым вариантом с низким содержанием углеводов и будьте уверены в этом, неделя за неделей.
Самый эффективный способ снижения инсулинорезистентности - это медленные, устойчивые изменения.
Здесь вы найдете информацию о том, какие продукты лучше всего есть и как избежать обратного диабета.
Предиабет - это только предупреждение.
Исследования, в том числе с участием известной Программы профилактики диабета, показывают, что изменения образа жизни могут снизить риск развития преддиабета до диабета более чем на 58 процентов.
Начните принимать меры уже сегодня, чтобы снизить резистентность к инсулину и риск развития диабета.
У меня диабет 2 типа. Нужно ли мне начинать принимать инсулин каждый день?
Нет, диабет 2 типа не означает автоматически, что вам нужно будет принимать инсулин. Для некоторых людей, особенно на ранних стадиях, простое изменение диеты, чтобы ограничить потребление углеводов и увеличение количества упражнений, может контролировать уровень сахара в крови.
Следующим этапом лечения обычно является пероральный прием лекарств. В то время как диабетикам типа 2 иногда требуется инсулин, другие планы лечения, как правило, пробуют перед переходом на инсулин.
Deborah Weatherspoon, PhD, RN, CRNA Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.Инсулин - это гормон, вырабатываемый поджелудочной железой, который позволяет вашему организму использовать сахар (глюкозу) из углеводов в пище, которую вы едите для получения энергии или для хранения глюкозы для дальнейшего использования. Инсулин помогает удерживать уровень сахара в крови от слишком высокого (гипергликемия) или слишком низкого (гипогликемия).
Клетки вашего тела нуждаются в сахаре для энергии. Тем не менее, сахар не может попасть в большинство ваших клеток напрямую.После того как вы едите пищу и уровень сахара в крови повышается, клетки поджелудочной железы (известные как бета-клетки) получают сигнал о выделении инсулина в вашу кровь. Затем инсулин прикрепляется и сигнализирует клеткам о поглощении сахара из кровотока. Инсулин часто называют «ключом», который разблокирует клетку, позволяя сахару проникать в клетку и использоваться для получения энергии.
После еды клетки в поджелудочной железе получают сигнал о высвобождении инсулина в кровоток.
Если в вашем организме содержится больше сахара, чем необходимо, инсулин помогает хранить сахар в вашей печени и высвобождает его, когда уровень сахара в крови низкий или вам нужно больше сахара, например, между приемами пищи или во время физической активности.Таким образом, инсулин помогает сбалансировать уровень сахара в крови и поддерживает его в нормальном диапазоне. По мере повышения уровня сахара в крови поджелудочная железа выделяет больше инсулина.
Если ваше тело не вырабатывает достаточно инсулина или ваши клетки устойчивы к воздействию инсулина, у вас может развиться гипергликемия (высокий уровень сахара в крови), которая может вызвать долгосрочные осложнения, если уровень сахара в крови остается повышенным в течение длительного периода времени.
Лечение инсулина при диабете
Люди с диабетом 1 типа не могут вырабатывать инсулин из-за повреждения или разрушения бета-клеток в поджелудочной железе.Таким образом, эти люди будут нуждаться в инъекциях инсулина, чтобы позволить их организму обрабатывать глюкозу и избежать осложнений от гипергликемии.
Люди с диабетом 2 типа плохо реагируют или устойчивы к инсулину. Им могут потребоваться инъекции инсулина, чтобы помочь им лучше перерабатывать сахар и предотвратить долгосрочные осложнения от этого заболевания. Люди с диабетом 2 типа могут сначала лечиться пероральными препаратами, а также диетой и физическими упражнениями. Поскольку сахарный диабет 2 типа является прогрессирующим заболеванием, чем дольше он у человека, тем больше вероятность того, что ему потребуется инсулин для поддержания уровня сахара в крови.
Различные типы инсулина используются для лечения диабета и включают в себя:
Инсулин может вводиться с помощью шприца, инъекционной ручки или инсулиновой помпы, которая обеспечивает непрерывный поток инсулина.
Ваш врач будет работать с вами, чтобы выяснить, какой тип инсулина лучше всего подходит для вас, в зависимости от того, страдаете ли вы диабетом 1 или 2 типа, уровнем сахара в крови и образом жизни.
Обновлено: 28.05.19
Руководство для пациентов по инсулину: о диабете
.