2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Колит: причины появления, симптомы, диагностика и способы лечения.Определение
Колит – это общее название группы заболеваний, для которых характерно острое или хроническое воспаление слизистой оболочки толстого кишечника.
Причины возникновения колита
Колит может развиться в результате инфекции, недостаточности кровоснабжения кишечника (ишемии), лекарственного поражения, бывает вторичным по отношению к иммунодефицитным состояниям, может возникать после лучевой терапии органов малого таза при гинекологическом, урологическом и ректальном раке.
Воспаление слизистой толстого кишечника характерно для болезни Крона (БК) и неспецифического язвенного колита (НЯК).
Выделяют также микроскопический колит, при котором данные рентгенологических и эндоскопических исследований кишечника не показывают отклонений, а признаки воспаления определяются с помощью биопсии.Инфекционное поражение кишечника могут вызывать бактерии (чаще всего Campylobacter jejuni), вирусы, простейшие и паразиты. Заражение бактерией Campylobacter jejuni происходит в результате употребления грязных продуктов или воды. Развитие колита зависит от количества попавших в кишечник бактерий, их вирулентности (способности вызвать заболевания) и иммунитета человека. Инкубационный период составляет 2-4 дня. Бактерии размножаются в желчи, а затем проникают через слизистую оболочку в кишечник, вызывая выраженное воспаление.
Другие бактериальные возбудители - сальмонеллы, шигеллы и микобактерии туберкулеза.
Причиной развития инфекционных колитов у пациентов с ослабленным иммунитетом, у больных с заболеваниями крови, новообразованиями, лучевой болезнью могут стать условно-патогенные микроорганизмы (представители нормальной микрофлоры кишечника) - стафилококки, протеи, кишечная палочка.Анаэробные бактерии Clostridium difficile, продуцирующие токсины, вызывают псевдомембранозный колит. Заболевание возникает на фоне изменений нормальной микрофлоры кишечника, в основном под влиянием антибиотиков (цефалоспоринов, бета-лактамных препаратов), которые подавляют рост других микроорганизмов и обеспечивают рост Clostridium difficile.
Среди вирусов, способных вызвать колит, выделяют цитомегаловирус, среди простейших – дизентерийную амебу (Entamoeba histolytica). К паразитам, результатом жизнедеятельности которых становится колит, относятся острицы, аскариды, власоглав, среди циркулирующих в крови – шистосомы.
Ишемический колит возникает при недостаточном кровоснабжении толстого кишечника, что приводит к воспалению слизистой, появлению язв и кровоизлияний.
Чем продолжительнее нарушение кровоснабжения, тем тяжелее поражается кишечник. При возобновлении нормального кровообращения может возникнуть реперфузионный синдром, который приводит к дальнейшим тяжелым повреждениям кишки. Пациенты с ишемическим колитом обычно страдают заболеваниями сердечно-сосудистой системы (сердечной недостаточностью, атеросклерозом, фибрилляцией предсердий), могут иметь злокачественные новообразования и патологии свертывающей системы крови, ведущие к тромбозам. Кроме того, ишемические повреждения кишечника определяются при так называемых ятрогенных (связанных с оказанием медицинской помощи) вмешательствах – операциях по устранению аневризмы брюшного отдела аорты, в ходе подготовки к колоноскопии или во время ее проведения.Развитие микроскопического колита связано с аутоиммунными заболеваниями, такими как целиакия, сахарный диабет 1-го типа, псориаз, нарушения функции щитовидной железы. Выделяют два основных подтипа микроскопического колита – коллагенозный и лимфоцитарный.
НЯК и БК относят к так называемым воспалительным заболеваниям кишечника. Точные причины развития этих заболеваний неизвестны, однако, вероятно, при НЯК повреждение стенки кишки сопровождается аутоиммунной реакцией с продукцией антител к собственным клеткам кишечника. Среди причин развития БК обсуждаются наследственные, инфекционные, иммунологические и др., но ни одна из теорий на настоящий момент не является абсолютно подтвержденной.
Классификация заболевания
Помимо этиологического (причинного) фактора, колиты подразделяют в зависимости от остроты процесса (острые и хронические) и степени тяжести. Хронические колиты классифицируют по характеру течения заболевания (непрерывное, рецидивирующее, перемежающееся) и по фазам (обострение или ремиссия). В зависимости от того, насколько поражен толстый кишечник при хроническом колите, выделяют тифлит (воспаление слепой кишки), трансверзит (воспаление поперечно-ободочной кишки), сигмоидит (воспаление сигмовидной кишки), проктит (воспаление прямой кишки), угловой колит (лево- и правосторонний в зависимости от пораженного изгиба поперечно-ободочной кишки), причем нередко они могут сочетаться (проктосигмоидит). При панколите поражены все отделы толстого кишечника.
Симптомы колита
Острый колит сопровождается сильными болезненными ощущениями, пациенты отмечают резь и спазмы в животе и в области прямой кишки (тенезмы). Для хронического воспаления характерны колики и ощущение тяжести в животе. У пациентов могут наблюдаться запоры, водянистая диарея, иногда с кровью и слизью, бурление в животе, ложные позывы к дефекации, усталость, повышение температуры тела.
При болезни Крона присутствуют ректальные кровотечения, боль в животе, диарея, лихорадка, анемия, поражения анальной и перианальной области с формированием свищей, язв, анальных трещин. Нередко бывают внекишечные проявления – артриты, поражения глаз, афтозный стоматит, узловатая эритема – эти поражения отмечены у трети пациентов с БК и неразрывно связаны с воспалением кишечника.
В клинической картине неспецифического язвенного колита также отмечаются боли, тенезмы, появление крови в кале и диарея в ночные часы. Как и при БК, развитие НЯК сопровождается внекишечными поражениями кожи, полости рта, суставов, органов зрения.
Диагностика колита
Диагностика колита основывается на клинических и лабораторных данных, эндоскопии и биопсии.
В первую очередь необходимо провести микробиологические исследования и посевы для исключения инфекционного поражения.
К каким врачам обращатьсяЛечение колита
Некоторые инфекционные колиты требуют проведения антибактериальной терапии. Назначение антибиотиков показано пациентам с дизентерией и высокой температурой, злокачественными новообразованиями, больным СПИДом, пациентам после трансплантации, протезирования, с клапанными заболеваниями сердца и пожилым.
Для легких и умеренных случаев псевдомембранозного колита, вызванного Clostridium difficile, предпочтительным лечением является метронидазол. В тяжелых случаях рекомендуется ванкомицин. В осложненных случаях - пероральный прием ванкомицина с внутривенным введением метронидазола.
Цитомегаловирусный колит лечат валганцикловиром; продолжительность лечения определяет врач в зависимости от клинической картины и лабораторных показателей.
Цель терапии НЯК и БК - достижение и удержание ремиссии, профилактика осложнений, своевременное назначение хирургического лечения, улучшение качества жизни пациентов.
Лечебные мероприятия при НЯК включают назначение лекарственных препаратов, хирургическое лечение, психосоциальную поддержку и диетические рекомендации. Основой консервативной терапии являются препараты 5-аминосалициловой кислоты, глюкокортикоиды, иммуносупрессоры, но полное излечение достигается только благодаря оперативному вмешательству.В основе терапии БК - стероидные гормоны, салицилаты, иммуносупрессоры и антибактериальные препараты. В отличие от НЯК, при болезни Крона хирургическое лечение, к сожалению, не ведет к излечению больных, а его целью являются борьба с осложнениями и улучшение качества жизни пациентов, когда это невозможно достичь медикаментозными средствами.
Пациентам с ишемическим поражением кишечника без признаков перитонита (воспаления серозного покрова брюшной полости) показано медикаментозное лечение с восполнением объема циркулирующей крови и оптимизацией работы сердца, антибиотикотерапия, кислородная поддержка и внутривенное питание с целью обеспечить покой кишечнику. В случае недостаточности медикаментозного лечения и развития перитонеальных признаков или перфорации кишечника требуется резекция кишечника.
Осложнения
К осложнениям колита относятся:
Источники:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.
Колит кишечника — патологическое состояние слизистой толстой кишки, характеризующееся её воспалительными процессами вследствие инфекционного, медикаментозного или других видов воздействия. Название заболевания говорит само за себя, будучи образованным от двух греческих слов: «kolon» («толстая кишка») и «itis» («воспаление»). Чаще всего от колита страдают мужчины в возрасте от 40-ка до 60-ти лет и женщины в возрасте от 20-ти до 60-ти лет.
Вы тоже задаётесь вопросом о том, как лечить колит кишечника? Тогда наш материал — для Вас. Заболевание поражает слизистую оболочку толстой кишки, провоцируя её воспалительные процессы. Специалисты считают, что клинические проявления заболевания имеются у половины больных, страдающих от заболеваний органов пищеварительного тракта. Они как никто другой предрасположены к снижению сопротивляемости организма к воздействию различных факторов, что является одной из причин колита. Последний сопровождается болевой симптоматикой, расстройствами пищеварения и метеоризмом.
Нередко колит сочетается с такими болезнями, как энтерит и гастрит, т. е. воспалительными процессами тонкой кишки и желудка, но может проявиться и без них. От него страдают не только взрослые, но и дети, у которых наблюдается дефицит защитного барьера слизистой толстого кишечника. Из-за схожести симптомов колита кишечника его нередко принимают за синдром раздражённого кишечника, однако в последнем случае отсутствует связь с толстой кишкой.
Классификация заболевания осуществляется с учётом различных параметров. Ознакомиться с ними, видами колита и их различиями можно в нашей таблице ниже:
| Вид | Чем характеризуется? |
| По течению | |
| Острый колит | Характеризуется ярко проявленными симптомами в виде специфических болевых ощущений в области живота, вздутия, наличия кровяной примеси в кале, тошноты и позывов к опорожнению кишечника. Нередко переходит во хронический колит, язву кишечника, может открыться кровотечение. Сопровождается воспалительными процессами тонкой кишки и желудка. |
| Хронический колит кишечника | Характеризуется аномальными изменениями в структуре слизистой из-за длительного воспаления: происходит дистрофия поражённых тканей, провоцирующие нарушения функций толстой кишки. Симптоматика острого колита на этой стадии угасает, но периодически проявляется обострениями. В 30% случаев развивается вследствие таких кишечных инфекций, как дизентерия или сальмонеллёз. Нередко появляется на фоне дисбактериоза после длительного приёма антибиотиков. |
| По распространённости патологического процесса | |
| Диффузный колит |
Охватывает два и более отделов органа и сопровождается яркой симптоматикой:
|
| Сегментарный |
Охватывает только один отдел кишечника:
|
| По изменениям, происходящим в слизистой | |
| Язвенный колит кишечника | Проявляется отёками слизистой и появлением на ней язв. |
| Геморрагический | Появляются очаги кровоизлияний. |
| Атрофический | Становится причиной атрофических процессов всего органа или его части. |
| Спастический колит кишечника | Отличается спазмами и снижением перистальтики кишечника. |
| Эрозивный | На слизистой появляются эрозии, но в целом изменения несущественны. |
Перед тем, как приступить к лечению колита кишечника у взрослых и детей, нужно правильно установить причину заболевания. Она может быть разной: начиная с неправильного режима питания или потребления некачественных продуктов — и заканчивая кишечными инфекциями или осложнений болезней ЖКТ. Негативную роль может сыграть и приём антибиотиков в течение длительного времени. Исходя из этиологии, выделяют разные виды колита.
| Вид колита | Инициирующий фактор развития |
| Инфекционный | Проникновение патогенной микрофлоры в кишечник: бактерии рода Shigella, стрепотококки, кишечная палочка, прочие. |
| Механический | Раздражение стенок кишечника за счёт воздействий механического характера. |
| Аллергический | Индивидуальная непереносимость тех или иных продуктов питания. |
| Медикаментозный | Развивается после неконтролируемого приёма медикаментов, в частности — антибиотиков или НПВС. |
| Ишемический | Причина — закупорка ветвей брюшной аорты, обеспечивающих кровью толстый кишечник. |
| Атонический | Появляется на фоне процессов старения организма исключительно у людей пожилого возраста. |
| Язвенный | Этиология не выяснена. |
| Острый колит: | Хронический колит: |
|
|
Диагностика колита предусматривает сбор анамнеза, физикальные, инструментальные и лабораторные исследования. Анализы при колите предусматривают следующее:
Что касается физикального обследования, то оно предусматривает:
Использование инструментальных методик направлено на визуальное исследование состояния слизистой оболочки кишечника и дифференцирование обычного колита от язвенного. В процессе проводят:
Если своевременно не провести диагностику и не приступить к адекватному лечению колита, он может стать причиной развития перитонита, характеризующегося прободением стенки толстого кишечника или кровотечением. Последнее приведёт к формированию спаек и сужения кишечника и, как следствие — его непроходимости.
Подбор тактики лечения осуществляется индивидуально, с учётом причины заболевания, а также запущенности процесса, вовлечённости в него других органов ЖКТ.
| Методика лечения колита | В чём заключается? Какие цели преследует? |
| Медикаментозная |
Направлена на купирование воспалительных процессов и их проявлений. Предусматривает приём следующих фармакологических препаратов:
|
| Лечебная диета | Индивидуально разработанная диета — неотъемлемая составляющая лечения колита. Она позволяет минимизировать нагрузку на органы желудочно-кишечного тракта, стимулирует процессы заживления слизистой и нормализует перистальтику. В первый день рекомендуется голодание с частым потреблением чистой воды, после этого приём пищи происходит по шесть раз в день небольшими порциями. Из рациона исключают жаренную пищу, острые, кислые, сладкие и газообразующие продукты. Конкретный список согласовывается с врачом. |
| Местная терапия | Практикуется при проктосигмоидите в виде микроклизм с отварами календулы или ромашки. |
| Хирургическая | Применяется крайне редко при наличии особых показаний: переход обычного колита в язвенный или при быстром прогрессировании ишемического колита. Если имеются проявления тромбоза или эмболия веток брюшной аорты, удаляют участок кишки или проводят эндоскопическую тромбоэмболэктомию. |
Профилактические мероприятия достаточно просты, но их проведение сведёт к минимуму риск заболеть таким неприятным недугом, как колит. Они предусматривают:
Курс лечения колита кишечника в Москве приглашает пройти сеть клиник «Доктор рядом». Мы располагаем современным диагностическим оборудованием, позволяющим точно поставить диагноз, установив причину развития патологического состояния. У нас работают специалисты высокой квалификации с многолетним опытом практической работы, которые индивидуально разработают тактику устранения проблемы и добьются наилучших результатов. Звоните и записывайтесь к нам на приём не откладывая: +7 (495) 154-92-31!
Хронический колит – заболевание, локализующееся в области толстой кишки. Это воспаление слизистой, которое сопровождается характерными симптомами – диареей, болью, запорами, урчанием, чрезмерным газообразованием. Это одно из наиболее часто встречающихся заболеваний пищеварительной системы, затрагивающее слизистую, подслизистую и мышечную ткани.
Хронический колит кишечника может быть спровоцирован целым рядом причин:
Большую часть упомянутых факторов риска объединяет нарушение переваривания пищи, в результате которого ускоряется размножение болезнетворных бактерий. Процесс усвоения основных элементов из пищи нарушается, начинается дисбактериоз.
Появление и обострение хронического колита у взрослых и у детей характеризуется рядом признаков:
Классификация колита в зависимости от основного признака:
По этиологии возникновения различают следующие виды:
Неспецифический язвенный колит возникает, вероятнее всего, по причине аллергии. Он проявляется редко и проходит с воспалением и образованием язвенно-некротических процессов.
Хронический колит выявляется при помощи проведения следующих этапов обследования:
Выбранное лечение зависит от состояния пациента, точного диагноза. Если можно вылечить пациента амбулаторно, ему не нужно находиться в стационаре. Схема лечения зависит от того, какой врач лечит и насколько серьезная ситуация.
В первую очередь важно соблюдение диеты. Пациент получает рекомендации по меню, перечень того, что нельзя есть, советы по режиму питания. Основное правило – дробное питание только разрешенными продуктами. В стадии обострения болезни запрещается работа, связанная с командировками и препятствующая соблюдению правильного режима дня.
Соблюдение диеты дополняется медикаментозным лечением и приемом обезболивающих таблеток. Обычно это антибактериальные средства, витамины, ферменты, сорбенты, отвары и настойки трав. Физиотерапия также благотворно влияет на процесс выздоровления. Это электрофорез, амплипульс, диадинамические токи, иглорефлексотерапия.
При несвоевременном или неправильном лечении, а также невыполнении рекомендаций пациент рискует получить:
При появлении первых тревожных признаков необходимо записаться к гастроэнтерологу. Лечение хронического колита в острой стадии в стационаре требует записи к врачу проктологу. Лучше врачи проктологи Москвы доступны в клинике ЦКБ РАН. В арсенале специалистов - собственная современная диагностическая лаборатория, новейшие методы обследования и большой опыт эффективного лечения заболеваний. Обратитесь к врачу вовремя, чтобы избежать осложнений, узнать больше о профилактике, диагностике и лечении хронического колита толстого кишечника.
Колит является воспалением слизистой оболочки толстой кишки. Хроническая разновидность колита представляет собой не только воспалительные, но также строфические и дистрофические изменения толстой кишки, сопровождающиеся секреторными и моторными нарушениями. Данное заболевание является одним из наиболее распространенных в мире. Оно часто сочетается с воспалительными поражениями желудка и тонкой кишки (энтероколит).
Инфекционные. Как правило, они вызываются возбудителями различных кишечных инфекций, чаще всего сальмонеллами и шигеллами. Также провоцируют развитие колита инфекционные заболевания (микобактерии туберкулеза и др.), условно-патогенная и сапрофитная флора кишечника человека, вызванная дисбактериозом.
Алиментарные. Они возникают из-за грубых и длительных нарушений режима питания и диеты. Нередко на фоне ахилических гастритов, панкреатитов и хронических энтеритов развиваются сопутствующие гастриты, их причиной является систематическое раздражение слизистой оболочки толстой кишки из-за неполного переваривания пищи.
Токсические. Они возникают по причине длительных интоксикаций соединениями свинца, ртути, мышьяка, фосфора и др. Токсические колиты эндогенного характера могут возникнуть из-за раздражения стенки кишки теми продуктами, которые она выводит, например при уремии, подагре.
Лекарственные. Их причиной, как правило, является длительный бесконтрольный прием слабительных средств, имеющих в своем составе антрогликоэиды (препараты крушины, корня ревеня, листа сенны, плода жостера и др.). Также негативно влияют антибиотики и некоторые другие лекарства.
Аллергические. Наблюдаются при пищевой аллергии, а также непереносимости ряда химических и лекарственных веществ, высокой индивидуальной чувствительности человека к некоторым разновидностям бактериальной флоры кишечника и продуктам распада микроорганизмов.
Существует ряд основных симптомов, сопровождающих хронический колит кишечника:
Среди общих симптомов можно выделить нарушение сна, повышенную раздражительность, слабость и потерю веса.
Копрологическое исследование
В кале присутствует большое количество слизи, микроскопическое исследование позволяет выявить эритроциты и лейкоциты. Бактериологическое исследование кала дает возможность обнаружить нарушения в толстой кишке – условно-патогенную микрофлору, изменения нормальной микрофлоры (дисбактериоз).
Рентгенологическое исследование
Рентгенологическое исследование (ирригография) необходимо, чтобы локализовать процесс, зафиксировать изменения рельефа слизистой оболочки, дискинезию, отличить колит от других заболеваний.
Ректороманоскопия и колоноскопия
В ходе данных исследований выявляются катаральные (гиперемированная стенка кишки, отечность, слизистый налет) и атрофические (бледность, истонченность) изменения слизистой оболочки толстой кишки.
Диета. Больным хроническим колитом строго показано соблюдение диеты. Во время обострения назначается № 4а, она включает в себя блюда из мяса и рыбы, приготовленные на пару, паровые омлеты, черствый белый хлеб, обезжиренные слабые рыбные и мясные бульоны, каши на воде, кисели, яйца всмятку, желе и отвары из черемухи, черники, айвы, груши, шиповника, чай.
Медикаментозное лечение. Если преобладает диарейный синдром, назначаются вяжущие, адсорбирующие препараты. В случаях, когда хроническому колиту сопутствует дисбактериоз, лечение проводится с помощью антибактериальных препаратов. Устранение усиленного газообразования осуществляется активированным углем.
Чтобы записаться в клинику «ABC-Медицина» для лечения хронического колита, позвоните по телефону +7 (495) 223-38-83.
Этот недуг в последнее время встречается все чаще, и не только у пожилых людей, но и среди молодежи. Если раньше «на желудок» жаловались в основном горожане, то сегодня болезнь «захватывает» и сельские территории. В чем причины и как справиться с ситуацией?
На эти вопросы отвечает врач-гастроэнтеролог ОКДЦ, руководитель центра гастроэнтерологической диагностики, кандидат медицинских наук Наталья Тимченко.
- Наталья Алексеевна, не секрет, что эффективность лечения любого заболевания напрямую зависит от раннего выявления и грамотной, своевременной диагностики. Какие симптомы должны насторожить человека и подсказать ему, что пора обратиться к специалисту, чтобы обнаружить недуг на раннем этапе?
- Проявления язвенного колита и их выраженность очень различаются. У одних пациентов много лет сохраняется вполне приличное самочувствие, а недуг манифестирует лишь примесью крови в стуле. Такие больные нередко связывают этот симптом с геморроем, отказываются от полноценного обследования и увлекаются самолечением. Другие, напротив, уже с самого начала развития язвенного колита госпитализируются с многократными кровавыми поносами, недержанием кала, высоченной температурой, болями в животе, сильным сердцебиением и общей слабостью.
Наиболее специфичными симптомами язвенного колита считаются : кровь, слизь и гной в каловых массах, поносы или наоборот, запоры, которые зачастую свидетельствуют о воспалительном поражении нижних частей толстой кишки. Иногда у больных возникают ложные позывы на опорожнение кишечника, ночные дефекации, каловое недержание, вздутие и болевые ощущения в левой части живота.
При тяжелом и распространенном воспалении появляются лихорадка, рвота, учащенное сердцебиение, похудение, обезвоживание, потеря аппетита. В 10 % случаев помимо упомянутых кишечных и общих симптомов возникают внекишечные проявления: суставные поражения, различные высыпания на коже и слизистых- например, во рту, поражения печени и желчных протоков; тромбообразование.
- Симптомы, прямо скажем, малоприятные. Сразу возникает вопрос – отчего возникла болезнь и как ее избежать…
- Несмотря на многочисленные научные исследования, все причины возникновения язвенного колита кишечника, пока так и не установлены. Высказываются предположения, что болезнь могут провоцировать: некая неустановленная инфекция, хотя язвенный колит не заразен, или несбалансированное питание с нехваткой клетчатки, генетические мутации, лекарственные средства - определенные негормональные противовоспалительные препараты, а также стрессы и сдвиги кишечной микрофлоры. Пусковым механизмом для язвенного колита могут стать дисбактериоз; малоподвижный образ жизни; бедная пищевыми волокнами и насыщенная углеводами диета; дисбактериоз; нервно-психические перегрузки.
- Можно ли в этом случае предпринять и какие-то меры профилактики…
- Методы профилактики достаточно известны. Надо правильно питаться, избегая слишком жирной, острой и соленой пищи, не злоупотреблять спиртными напитками, вести подвижный образ жизни, не подвергая себя излишним стрессам, физическим и умственным перегрузкам. А при малейшем дискомфорте и болях я рекомендую незамедлительно обращаться к грамотному специалисту, чтобы установить точный диагноз и разработать индивидуальную тактику лечения.
- Что сегодня входит в обязательный стандарт гастроэнтерологического обследования?
Это прежде всего инструментальные виды обследования. Гастроскопия и коллоноскопия. В ОКДЦ выполняются диагностические гастроскопии и колоноскопии с использованием высокотехнологичных видеоинформационных систем экспертного класса «ЕVIS EХERA 2» и «ЕVIS EХERA 3» в комплекте с видеоэндоскопами, обладающими узкоспектральной и магнификационной функциями, а так же видеоархивированием выявленной патологии.
Оснащение эндоскопического отделения ОКДЦ позволяет значительно расширить возможности диагностики - получать изображение мельчайших деталей, выявлять и классифицировать структурные изменения слизистой оболочки внутренних органов, чтобы не пропустить опухолевой патологии.
Наши специалисты выполняют широкий спектр эндоскопических исследований и манипуляций:
• видеоэзофагогастродуоденоскопия (ВГДС)- оценка состояния слизистой пищевода, желудка и двенадцатиперстной кишки;
• видеоколоноскопия (ВКС) — оценка состояния слизистой толстого кишечника;
Серьезное внимание уделяется и морфологической диагностике выявляемой эндоскопической патологии. Практически в 100% исследований выполняется биопсия слизистой для цитологического и гистологического исследований, проводятся экспресс — тесты.
Эндоскопическая биопсия тканей, проводимая при исследованиях желудочно-кишечного тракта, обычно производится из любого подозрительного участка. Это стандарт, который позволяет выявить ранний рак ЖКТ и успешно его лечить. Если перерождение клеток обнаружено в самом начале, то возможно их раннее эндоскопическое удаление без хирургической операции.
- Можно ли справиться с недугом без операции?
В лечении язвенного колита применяют как консервативные, так и хирургические методы, выбор зависит от состояния пациента и характера течения заболевания.
Медикаментозное лечение язвенного колита основывается на применении противовоспалительных, нестероидных препаратов. Кроме того, больным показано применение симптоматических обезболивающих средств, физиотерапии: интерференцтерапии, диадинамотерапии.
После того, как период обострения заболевания минует, противовоспалительные средства пациент должен принимать еще в течение шести месяцев. Потом выполняется контрольная колоноскопия. Если воспалительные процессы на слизистой толстого кишечника отсутствуют, то процесс лечения завершают.
Важное значение в терапии язвенного колита имеет диетическое питание. Если заболевание протекает в тяжелой форме, то при его обострении больному рекомендуется полностью отказаться от пищи и пить только воду.
Диета при язвенном колите в период обострения нужна, чтобы уменьшить раздражение слизистой кишечника и для прекращения диареи. Из рациона должны быть исключены продукты, которые содержат клетчатку и пищевые волокна, а также кислые и острые блюда, грубая пища, алкогольные напитки. Поскольку воспалительный процесс в толстом кишечнике приводит к истощению организма, диета при язвенном колите вне периода обострения, предполагает употребление калорийной, богатой белками и витаминами пищи. Есть нужно не менее шести раз в день небольшими порциями.
Из рациона исключаются пряности, соусы, жареная и жирная пища, сырые овощи и фрукты. Осторожно следует относиться к употреблению молочных продуктов. Разрешены: рыба, нежирное мясо (индейка, говядина, кролик, курица) в отварном и запеченном виде, каши, супы на обезжиренном рыбном и мясном бульоне, яйца, рис, картофель, кисели, желе из различных фруктов и ягод, подсушенный хлеб, творожное суфле. Пить можно черный кофе, чай, какао на воде, отвары черемухи, шиповника, черники. И только в случаях неэффективного консервативного лечения применяется оперативное вмешательство.
По причинам возникновения заболевания различают первичный и вторичный колит. Первичный колит подразделяется на такие виды:
Воспаление слизистой оболочки толстого кишечника может развиться как осложнение других болезней. В таком случае говорят о вторичном колите.
При колите в слизистой толстого кишечника происходят изменения. По типам изменений слизистой различают такие виды колита:
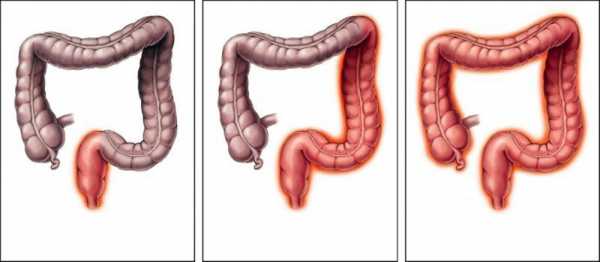
Колит может развиваться в одном отделе кишечника, в двух и более. В первом случае он называется сегментарным, а во втором — диффузным. В свою очередь при сегментарном колите кишечника различают:
Диффузный колит поражает сигмовидную и прямую кишку. В этом случае его называют проктосигмоидитом. При поражении всех отделов кишечника говорят о развитии панколита.
Протекать колит может в легкой, средней или тяжелой форме. И если при легкой форме состояние больного бывает вполне удовлетворительным, то при тяжелой форме может потребоваться хирургическое лечение, которое проводится только в стационаре.
Воспаление слизистой оболочки толстой кишки бывает острым, хроническим, а также рецидивирующим. Первое характеризуется острыми приступами, которые возникают под действием внешних факторов.
Появление хронического колита чаще всего обусловлено генетическими факторами. Заболевание протекает долго, возможно, со смазанными симптомами.
Рецидивирующий колит — одно из разновидностей хронического заболевания. Под воздействием провоцирующих факторов колит периодически может обостряться, а затем вновь наступает ремиссия.
Такие виды патологии сложнее поддаются лечению, так как поражают большую площадь кишечника. Но своевременная медицинская помощь позволяет добиться полного выздоровления даже в этом случае.
Главной причиной острого состояния являются различные патогенные бактерии, стафилококки или стрептококки. Слизистая оболочка кишечника чувствительна, и может воспалиться в результате:
Хроническая форма возникает в результате отсутствия или неэффективного лечения острого колита. Чаще всего хроническое воспаление сохраняется из-за низкого иммунитета. Поддерживать патологию может наличие в организме других патологических очагов в соседних с кишечником органах.
Другие распространенные причины хронического колита:
К провоцирующим болезнь факторам врачи относят однообразное питание, употребление тяжелой пищи.
У детей колит — это частое явление. Причина заключается в том, что защитный барьер внешней оболочки кишечника еще недостаточно сформирован. В результате орган не может справиться с различными патогенными микроорганизмами и возникает воспалительный процесс.
В зрелом возрасте могут встречаться ишемические колиты. Они формируются из-за нарушения нормального кровообращения в брыжеечных артериях (сосуд, с помощью которого кишечник прикрепляется к брюшине). Это опасное состояние, которое требует срочной медицинской помощи.
В зависимости от того, какие отделы кишечника затронул очаг воспаления выделяют:
Наиболее распространенной формой является панколит. Он затрагивает весь толстый кишечник.
По причине возникновения выделяют:
Патология может протекать с образованием эрозий, язв, некроза и кровоизлияний. Так проявляется катаральный и эрозивно-язвенный колит.
Симптоматика различается в зависимости от вида заболевания. Острый колит характеризуется резким началом. Человек жалуется на следующие проявления:
Кал при колите обычно с кровью или слизью. Из-за частой рвоты возникают симптомы обезвоживания: слабость, гипотония, бледность кожи, жажда.
Хроническое воспаление имеет вялотекущее течение. Проявления слабо выражены. Характерны периоды обострения и затишья. О наличие воспаление в толстом кишечнике могут сказать следующие признаки:
Отличительным признаком является то, что тепловые процедуры (грелка, ванна, грязевые процедуры) приводят к усилению интенсивности болей. У 80% пациентов с таким диагнозом отмечается снижение аппетита.
Без соответствующего и своевременного лечения воспаление на слизистой оболочке может привести к функциональным нарушениям. Самыми распространенными являются:
Эти состояния представляют угрозу для жизни человека. Важно при первых проявлениях болезни обратиться к врачу.
Поставить правильный диагноз может только врач-гастроэнтеролог. Для этого обязательным является назначение копрологического исследования. Оно включает химическое, микроскопическое и бактериологическое изучение кала в лаборатории. Также проводят тест на реакцию Грегерсена. Этот анализ направлен на обнаружение крови в кале.
Врач также направляет на следующие инструментальные исследования:
Обязательно следует исключить такие заболевания, как полипоз и онкопатологию кишечника. Настораживающим признаком является кровь во время и после дефекации. Это состояние требует комплексного и тщательного исследования. Рекомендуется консультация врачей смежных специальностей.
В период обострения, а также при тяжелом течении острого колита человека необходимо госпитализировать. Лечение амбулаторно проводится только после снятия острых проявлений, и отсутствия осложнений.
Терапия направлена не только на борьбу с воспалением, а также на снижение чувствительности слизистой оболочки кишечника. На первом этапе усилия врачей сконцентрированы на устранении признаков обезвоживания и нормализации работы всех отделов кишечника.
При хроническом течении важным методом лечения является соблюдение специальной лечебной диеты.
Питание корректируется на любой стадии болезни. В острой фазе необходимо помочь кишечнику, поэтому из рациона исключаются вся тяжелая, трудно усвояемая пища. В список запрещенных продуктов входят:
Количество соли в день должно не превышать 8—10 грамм. Блюда нужно подавать в тушеном, вареном или протертом виде. Разрешается приготовление на пару, без добавления жира. Питание должно быть частым, небольшими порциями. Ограничений в приеме воды нет.
В период обострения следует максимально щадить ЖКТ. Для этого нужно строго соблюдать все рекомендации лечащего врача. В среднем специальная диета назначается на 3—5 дней. Этого достаточно для снятия острых симптомов.
При неэффективности лечебного питания, а также при выявлении сопутствующих заболеваний ЖКТ необходим курс антибактериальных препаратов.
Доза и продолжительность курса подбирается врачом индивидуально. Цель антибиотиков уменьшить количество патогенных микроорганизмов. При усилении дисбактериоза проводится восстановление микрофлоры при помощи пробиотиков и пребиотиков.
При согласовании с врачом, в качестве дополнительного лечения могут использоваться лечебные растительные сборы. Они помогают справиться с воспалением, уменьшить боль и справиться с диареей.
При обнаружении в анализах глистов и простейших, рекомендуется курс противопаразитарной терапии. Иногда целесообразно применение сорбентов и кишечных антисептиков.
Воспалительный процесс в нижних отделах кишечника хорошо купируется при помощи местного противовоспалительного лечения. С этой целью назначаются анальные свечи и микроклизмы. Они помогают не только отрегулировать моторную функцию кишечника, но и оказывают местное обезболивающее и бактерицидное действие.
Если пациент жалуется на запоры, показаны слабительные препараты, свечи или клизмы. Для улучшения местных иммунных сил могут назначаться витамины, иммуностимулирующие препараты.
Операция рекомендуется только в исключительных случаях, когда существует риск для жизни человека. К ним относятся все осложнения колита — развитие перитонита, разрыв кишечника, внутреннее кровотечение.
Относительными показаниями к оперативному лечению может стать частичная непроходимость кишечника или отсутствие положительной динамики при проведении медикаментозной терапии.
Часто оперативное вмешательство проводится при запущенном язвенном колите. Для этого проводится колопроктэктомия — радикальное удаление толстой кишки.
При своевременном обращении за медицинской помощью и соблюдение предписанной диеты и лечения прогноз благоприятный. После снятия острого периода полностью восстанавливается работоспособность и улучшается самочувствие.
Но для увеличения продолжительности периода ремиссии человеку с колитом нужно правильно питаться на протяжении всей жизни. Исключено долгое голодание или соблюдение жестких диет. Следует забыть про перекусы на бегу, фастфуд, а также жирную, острую и копченую пищу.
Также необходимо вовремя пролечивать все заболевания ЖКТ. Женщинам важно посещать ежегодно гинеколога, чтобы выявить на начальной стадии воспалительные заболевания в органах малого таза.
Рекомендовано проходить санаторно-курортное лечение в оздоровительных учреждениях, которые специализируются на патологиях ЖКТ.
Повышайте иммунитет, исключите вредные привычки. Старайтесь избегать длительных стрессов. Если вы подозреваете у себя колит, лечение должен назначать только гастроэнтеролог после тщательного обследования.
90,000 Язвенный колитЯзвенный Воспаление кишечника Ободочной кишки Ободочной кишки ( колит язвенная болезнь , ЯК) — воспалительное заболевание кишечника (ВЗК). ВЗК представляет собой группу заболеваний, поражающих пищеварительный тракт. Язвенный Воспаление Кишечник Толстый кишечник Возникает при воспалении толстой и/или прямой кишки.В некоторых случаях могут воспаляться оба органа.
Это воспаление приводит к образованию на слизистой оболочке толстой кишки небольших язв, называемых «язвами». Обычно воспаление начинается в прямой кишке и распространяется по мере продвижения вверх — оно может затронуть всю толстую кишку.
Воспаление вызывает гибель клеток слизистой оболочки толстой кишки и образование язв. Они, в свою очередь, вызывают кровотечения и выделение слизи и гноя с каловыми массами.
Язвенный Воспаление кишечника толстой кишки поражает людей всех возрастов, большинство больных диагностируют в возрасте от 15 до 35 лет.После 50 лет наблюдается еще одно незначительное увеличение диагноза этого заболевания, как правило, у мужчин.
Язвенный Воспаление Колонка может быть изнурительной и иногда может привести к опасным для жизни осложнениям. Лечение этого состояния может значительно уменьшить симптомы заболевания и даже привести к длительной ремиссии.
Врачи часто классифицируют язвенный воспалительный толстый кишечник в зависимости от его расположения. Типы язвенные воспалительные кишечник толстая кишка включают:
Причины язвенного воспаления кишечника колита , классифицируемого как аутоиммунное заболевание, до сих пор неизвестны. Известно, однако, что развитию болезни способствуют генетическая предрасположенность (она часто передается по наследству), диета, кишечные инфекции, неправильный состав их бактериальной флоры.
Однако наибольшее значение придается нарушениям иммунной системы. По неизвестным причинам он реагирует на безразличные для здорового организма факторы (например, непатогенные бактерии, продукты питания). Этот избыточный иммунный ответ запускает неконтролируемый воспалительный процесс, который приводит к повреждению слизистой оболочки толстой кишки, образованию кровоточащих эрозий, язв и так называемых мощение слизистой, ригидность стенок с уплощением складок, псевдополипы (в отличие от железистых полипов не являются предраковыми поражениями).
Доминирующим симптомом язвенного колита является диарея, часто с примесью крови. Стул может быть частым, но обильным из-за воспалительных изменений в прямой кишке. Также часто наблюдаются боли в животе (обычно в левом нижнем квадранте живота или прямой кишке), лихорадка, слабость и потеря веса.
При поражении самой прямой кишки может появиться только кровавый понос, иногда сопровождающийся сильными императивными позывами, болью и недержанием кала.У пожилых пациентов иногда могут возникать запоры в результате анального спазма.
Большинство пациентов с язвенным воспалением кишечника толстой кишки болезнь протекает в легкой форме. Единственными симптомами могут быть диарея и кровотечение. При физикальном обследовании также нет никаких отклонений. Заболевание средней степени тяжести, встречающееся примерно у 1/3 больных, характеризуется 5-6 кровянистым стулом в сутки, болями в животе, болезненностью брюшной стенки, повышением температуры и слабостью.
Тяжелое течение встречается примерно у 20% пациентов с язвенным воспалением кишечником толстой кишкой и is кровавым стулом более 6 раз в день, значительной слабостью, потерей веса, высокой температурой, учащением пульса, снижение АД, выраженная болезненность в брюшной полости, нарушение перистальтики, анемия и низкий уровень сывороточного альбумина.Вздутие живота при тяжелом течении болезни может привести к подозрению на токсическое растяжение толстой кишки.
Язвенный Воспаление кишечника толстой кишки диагностируется на основании анамнеза, физического осмотра (включая болезненность в животе) и таких тестов, как:
Язвенный Воспаление кишечника толстой кишки является хроническим заболеванием - целью лечения является уменьшение воспринимаемых симптомов и поддержание ремиссии как можно дольше. Обычно лечение этого типа ВЗК основано на медикаментозной терапии, в ряде случаев возникает необходимость выполнения операции по удалению части или всей толстой кишки.
Большинство пациентов лечат такими препаратами, как:
Перед началом лечения язвенный воспаление кишечник толстая кишка сообщите своему врачу обо всех лекарствах, которые вы принимаете, включая лекарства, отпускаемые без рецепта. Лечение натуральный язвенный воспаление кишечник толстая кишка травяные добавки или добавки, принимаемые сами по себе, могут быть опасны для вашего здоровья. Во время терапии врач часто назначает прием определенных витаминно-минеральных препаратов, особенно при ухудшении симптомов – в этот период сложно обеспечить с пищей достаточное количество тех или иных нутриентов.Принимайте их в дозах согласно рекомендациям специалиста.
Онколмед Онкологическая клиника is это онкологическая клиника в Варшаве с проктологической клиникой . Здесь работают очень хорошие и зарекомендовавшие себя врачи-специалисты, специализирующиеся на лечении онкологических заболеваний и других заболеваний нижнего отдела пищеварительной системы .
Онкологическая клиника Онколмед Онкологическая клиника - очень хороший выбор, если вы ищете диагностику и лечение опухоли нижнего сегмента пищеварительной системы пищеварительной системы .
В по записаться на прием на консультацию к проктологу , к онкологу обращаться с учреждением Онколмед онкологической клиники по телефону: +482227.
Источники: 90 039 м3.pl / пациент / гастрология / болезни / кишечник / 65244, язвенный колит-колит-язвенный
medonet.pl/choroby-od-a-do-z/choroby-ukladu-pokarmowego,wrzodziejace-zaprzał-jelita- Жирный - колит- язвенная болезнь ---- симптомы - лечение - диета, статья, 1579984.html
Advisorzdrowie.pl/zdrowie/uklad-pokarmowy/wrzodziejace-zaprzał-jelita-grubego-wzgj- причина- симптомы- лечение- aa-3EvR-d62V-82BU .html
hellozdrowie.pl/wrzodziejace-zaprzał-jelita-grubego-przyczyny-objawy-leczenie/
Описание болезни
Колоректальный рак представляет собой эпителиальный рак, который развивается в толстой или прямой кишке. С точки зрения гистологии 90% этого заболевания составляют аденокарциномы, остальные 10% - плоскоклеточные, нейроэндокринные или недифференцированные карциномы.
Эта опухоль характеризуется быстрым течением. Выживаемость зависит от стадии заболевания и составляет более 90% у больных на первой стадии заболевания, в то время как только ок.10% на стадии распространения.
Несомненно, важнейшим методом снижения риска колоректального рака является первичная профилактика, заключающаяся в контроле и минимизации факторов риска, и вторичная профилактика, позволяющая своевременно выявить и предотвратить развитие рака, в том числе участие в скрининговых исследованиях.
Причины
Колоректальный рак может долгое время протекать бессимптомно. К сожалению, недомогания появляются, когда болезнь очень запущена.Вот почему правильная профилактика так важна в этом отношении.
На заболеваемость влияют генетические факторы и факторы окружающей среды: 5% случаев колоректального рака обусловлены генетически, 25% указывают на семейное бремя, 70% представляют собой спорадические заболевания, в которых решающую роль играют факторы окружающей среды.
Факторы риска развития колоректального рака:
• возраст (старше 40 лет),
• диета (высокая калорийность, высокое содержание животных жиров, высокое потребление красного мяса),
• метаболический синдром,
• употребление алкоголя, курение,
• отсутствие физической активности,
• несамоиндуцированный энтерит,
• железистые полипы толстой кишки,
• предшествующая заболеваемость колоректальным раком,
• семейный анамнез злокачественных новообразований,
• синдромы семейного полипоза,
• наследственность колоректального рака рак, не связанный с полипозом (HNPCC, синдром Линча).
Заболеваемость (заболеваемость)
Колоректальный рак занимает второе место среди причин смерти от онкологических заболеваний в структуре заболеваемости. К сожалению, заболеваемость и смертность от этого вида рака продолжает расти.
Данные Центрального статистического управления Польши показывают, что злокачественные новообразования являются второй причиной смерти после сердечно-сосудистых заболеваний. Для сравнения, в 2012 году число умерших от злокачественных новообразований желудка, прямой кишки, кишечника и ректального перехода составило 16 561 человек, а в 2016 году уже 17 393 человека.
Самый высокий рост заболеваемости колоректальным раком следует ожидать у самых пожилых женщин и мужчин после 65 лет.
Симптомы заболевания
Симптомы заболевания неспецифичны, обычно они появляются в далеко зашедшей стадии болезни. К типичным относятся:
• явное или скрытое желудочно-кишечное кровотечение,
• изменение дефекации: понос с примесью слизи или запор,
• кишечная непроходимость,
• анемия, боли в животе, похудание, общая слабость,
• болезненность брюшная полость, гепатомегалия, асцит.
Что делать при появлении симптомов
При появлении каких-либо тревожных симптомов обратитесь к терапевту или врачу-специалисту для постановки соответствующего диагноза.
Диагностика и диагностика
Диагноз колоректального рака основывается на анамнезе и физикальном обследовании
и дополнительных тестах.
При диагностике и диагностике применяют физикальное исследование брюшной полости, перректальное исследование (ректальное исследование), эндоскопию (ретроскопию, фибросигмоидоскопию, колоноскопию) и эндоскопическую биопсию.
Методы лечения
Методы лечения зависят от тяжести заболевания и его локализации. Основным методом лечения является резекция кишки с опухолью с одновременным удалением регионарных лимфатических узлов. Также используются послеоперационная химиотерапия и лучевая терапия.
После окончания лечения проводятся обследования для раннего выявления рецидива. В указанные промежутки времени также назначают колоноскопию, УЗИ или КТ брюшной полости и рентген грудной клетки.
Диета при колоректальном раке
Диета-профилактика и диетотерапия при колоректальном раке играют значительную роль.
Факторы, снижающие риск:
• продукты, богатые пищевыми волокнами – клетчатка стимулирует рост полезной микрофлоры кишечника, которая вытесняет гнилостные бактерии в нижние отделы желудочно-кишечного тракта,
• молоко, кальцийсодержащие молочные продукты,
• мясо, но не красная, в отварном или тушеном вариантах, желательно курица, индейка и рыба;
• продукты, богатые фолиевой кислотой и селеном,
• продукты, содержащие витамины D и E,
• фрукты и овощи, не содержащие крахмала.
Факторы риска:
• красное мясо,
• переработанное мясо,
• алкогольные напитки,
• продукты, богатые железом, животные жиры, простые сахара.
Источники:
[1] Бартник В., Рак толстой кишки, [в:] Interna Szczeklika 2018, под редакцией П. Гаевского и др., Медицина Практическая, Краков 2018, стр. 1053-1056.
[2] Didkowska J., Wojciechowska U., Zatoński W. Прогноз заболеваемости и смертности от злокачественных новообразований в Польше до 2025 г., «Злокачественные опухоли в Польше за год» 2009 г.
[3] Маргас Г., Рак толстой кишки, [в:] Семейная медицина: учебник для врачей и студентов, изд.А.Виндака, С.Хлабич, А.Масталерз-Мигас, Издательство Termedia, Познань 2015, с. 339 -340.
[4] Лещинская К., Ликос А., Ижинец Т., Лещинский Г., Влияние скрининговых тестов на снижение смертности от колоректального рака, «Здоровье и Добростан», 2013, № 1, стр. 115- 132.
[5] Олейник А., Томчик Ю., Ковальска К., Граек В., Роль натуральных пищевых компонентов в химиопрофилактике колоректального рака, "Постэмпы гигиены и медицинской помощи" 2010, № 64, с.175-187.
[6] Календкевич Е., Добошинская А., Диетопрофилактика колоректального рака, «Онкология в клинической практике», 2012, т. 8, № 5, стр. 171–177.
Пожалуйста, ознакомьтесь с информацией об обработке персональных данных на Сайте.
Нажимая на кнопку «Перейти на сайт» или закрывая это окно кнопкой «x», вы даете согласие на обработку ваших персональных данных, как описано ниже. Поэтому мы просим вас прочитать эту информацию и сделать осознанный выбор, прежде чем вы зайдете на Веб-сайт.
На что ты согласен?
На этом веб-сайте мы используем файлы cookie (так называемые «файлы cookie») для статистических целей, чтобы обеспечить безопасность на Веб-сайте, улучшение наших услуг, запоминание тех, которые вы выбираете настройки, чтобы упростить использование веб-сайта. Используя наш веб-сайт, без изменения настроек веб-браузера для автоматической обработки файлов cookies, вы даете согласие на их хранение в памяти вашего устройства для указанных целей ниже.В этом случае этот веб-сайт установит файлы cookie, как только он загрузится. Помните, что вы можете самостоятельно управлять файлами cookie и отозвать свое согласие на их использование в любое время. хранения на вашем устройстве. Дополнительная информация о файлах cookie и правилах обработки персональные данные и их объем можно найти в нашей Политике конфиденциальности.
Мы используем предоставленный инструмент Smartlook для сохранения путей взаимодействия с нашим Веб-сайтом. через Smartlook Lidicka 2030/20, 602 00 Брно, Чехия.Это средство, которое спасает активности пользователей на нашем веб-сайте и позволяет им воспроизводить свое поведение во время сеанса. благодаря записи. Собранные ими данные анализируются нашими программистами с целью повышения качества предоставляемых нами услуг, адаптируя Веб-сайт к потребностям Пользователей, в том числе проверка ошибок и решение технических проблем. Они собираются с помощью инструмента Smartlook. информация об активности Пользователей на нашем Веб-сайте, т. е. дата и время посещений, открытых подстраницы и количество кликов.
Вы не хотите, чтобы Smartlook записывала вас, помните, что вы можете отказаться от мониторинга, ранее выраженное в любое время отозвать на сайте https://www.smartlook.com/opt-out или https://medicalprogress.pl/polityka-prywatnosci. Вы можете дать согласие на мониторинг Smartlook вашей активности на веб-сайте, отказаться от его выражения и отозвать свое согласие, вы также можете в Настройки.
Что вы получаете?
Лучшее качество страницы. Мы показываем вам более качественный контент, и благодаря собранным данным мы можем постоянно его улучшать.
С нами ваши данные в безопасности. Вы можете отозвать свое согласие на обработку данных в любое время. Вы можете прочитать больше в Политике конфиденциальности.
Кто является контролером ваших персональных данных и каких данных касается их обработка?
Администратором ваших персональных данных в связи с использованием Сайта являемся мы, т.е.Медицинский Прогресс Роберта Вебера со штаб-квартирой во Вроцлаве по адресу: Аллея Кастанова 3а-5, 53-125 Вроцлав (Медикал Прогресс).
Для обработки могут использоваться, в частности, следующие данные: ваш IP-адрес, тип браузеры, тип операционной системы, дата и время использования Сайта, количество подключений, открытых Подстраницы веб-сайта, количество кликов, а также другая информация об использовании страниц. веб-сайты Сайта, полученные на основе файлов cookie и приложения Smartlook.Более информацию об объеме обрабатываемых данных можно найти в нашей Политике конфиденциальности.
Какова цель обработки ваших данных?
Мы будем обрабатывать ваши данные, полученные на нашем Веб-сайте, с помощью файлов cookie с целью: предоставление возможности использования Веб-сайта, улучшение качества наших услуг и их адаптация к потребностям Пользователей, сбор информации о том, как использовать Веб-сайт, персонализация пользовательского интерфейса, проверка ошибок и решение технических проблем, обеспечение безопасности, т.е.для обнаружения мошенничества при аутентификации в Веб-сайт, а также для статистических целей прямой маркетинг собственных продуктов или услуг и отстаивать наши требования и защищать наши права [узнать больше] (основа: наш законный интерес).
Мы будем обрабатывать данные, полученные на нашем Веб-сайте, с помощью приложения Smartlook с целью улучшение качества предоставляемых услуг, адаптация Сайта к потребностям Пользователей, проверка ошибок и решение технических проблем [узнать больше] (основание: ваше согласие).
Вы можете управлять своим согласием, включая его отзыв, на странице https://www.smartlook.com/opt-out. или https://medicalprogress.pl/polityka-prywatnosci. Подробности о согласии и его отзыве, а также об отказе от согласия можно найти в Настройках.
Для некоторых наших сервисов основанием для обработки ваших персональных данных может быть согласие, о котором вы всегда будете проинформированы.
Подробная информация о правилах обработки персональных данных физических лиц, использующих Сайт, содержится в Политике конфиденциальности.
Каковы ваши права в отношении обработки персональных данных?
Вы имеете право доступа к своим данным и право требовать их исправления, удаления, передавать или ограничивать их обработку.
В той мере, в какой основанием для обработки ваших персональных данных является правовая предпосылка законные интересы администратора, вы имеете право возражать против обработка ваших персональных данных. В частности, вы имеете право возражать против обработка данных в целях прямого маркетинга.
В той мере, в какой основанием для обработки ваших персональных данных является согласие, вы имеете право отозвать согласие.Отзыв согласия не влияет на законность обработки, которая осуществлялась на основании согласия до его отзыва.
Вы также имеете право подать жалобу в надзорный орган, занимающийся вопросами безопасности. персональных данных, который является председателем Управления по защите персональных данных.
Дополнительная информация о правах, связанных с обработкой ваших персональных данных на Сайте можно найти в Политике конфиденциальности.
К кому можно обратиться для получения дополнительной информации об обработке персональных данных компанией «Медикал Прогресс»?
Если у вас есть вопросы, связанные с обработкой ваших персональных данных на Сайте, вы можете свяжитесь с нами по электронной почте по следующему адресу: [email protected].
.% PDF-1.5 % 298 0 том > эндообъект внешняя ссылка 298 80 0000000016 00000 н 0000003153 00000 н 0000003274 00000 н 0000003892 00000 н 0000003919 00000 н 0000004058 00000 н 0000004201 00000 н 0000004346 00000 н 0000005018 00000 н 0000005526 00000 н 0000005932 00000 н 0000006338 00000 н 0000006812 00000 н 0000006849 00000 н 0000007299 00000 н 0000007413 00000 н 0000007525 00000 н 0000007807 00000 н 0000008096 00000 н 0000008378 00000 н 0000008662 00000 н 0000010334 00000 н 0000010477 00000 н 0000 011 888 00000 н 0000012035 00000 н 0000013368 00000 н 0000013486 00000 н 0000014769 00000 н 0000016488 00000 н 0000016600 00000 н 0000018344 00000 н 0000018706 00000 н 0000018972 00000 н 0000 019 340 00000 н 0000020823 00000 н 0000020992 00000 н 0000022157 00000 н 0000040507 00000 н 0000040803 00000 н 0000041433 00000 н 0000046174 00000 н 0000046 280 00000 н 0000052980 00000 н 0000055630 00000 н 0000065527 00000 н 0000 065 597 00000 н 0000 072 134 00000 н 0000078060 00000 н 0000078356 00000 н 0000078841 00000 н 0000078911 00000 н 0000079007 00000 н 0000088004 00000 н 0000091989 00000 н 0000092 059 00000 н 0000 092 164 00000 н 0000 103 868 00000 н 0000104171 00000 н 0000 104 692 00000 н 0000104762 00000 н 0000104868 00000 н 0000 114 460 00000 н 0000114753 00000 н 0000 115 145 00000 н 0000 115 172 00000 н 0000115669 00000 н 0000115696 00000 н 0000116237 00000 н 0000116264 00000 н 0000116647 00000 н 0000116674 00000 н 0000117146 00000 н 0000117603 00000 н 0000 118 107 00000 н 0000118494 00000 н 0000118882 00000 н 0000119310 00000 н 0000 120698 00000 н 0000 120 737 00000 н 0000001896 00000 н трейлер ] / Предыдущая 479624 >> startxref 0 %% EOF 377 0 том > поток h atomic T {Pu 룛 Nq ͱ ڌ 5 nfNywj2I! eGi% "{L3gc G?5N, косить ~^]
.90 000 Самые распространенные проктологические заболевания - Фонд СТОМАлайф.Автор: Адам Дзики
О них обычно говорят, что это смущающие болезни, и пациентам часто трудно свободно говорить с врачом о проблемах с концом пищеварительной системы. Между тем, как и при любом запущенном недуге, промедление с лечением
может привести к тяжелым последствиям. Следует помнить, что домашних средств лечения заболеваний заднего прохода не существует и при любых отклонениях следует консультироваться с проктологом.Признаки и симптомы, относящиеся к наиболее распространенным проктологическим заболеваниям
, представлены ниже.
Анальный зуд является широко распространенным заболеванием, которое значительно ухудшает качество жизни пострадавших. Основная причина – чрезмерное потоотделение в области промежности и неконтролируемый отток слизи и фекального содержимого из анального канала. Анальный зуд
может сосуществовать с расширенными геморроидальными узлами, хронической анальной трещиной, ректальным пролапсом, перианальным свищом и остроконечной патологией.Это также типичный симптом бактериального, вирусного или грибкового перинеального дерматита. В этом случае лечение анального зуда заключается в основном в лечении основного заболевания, вызывающего этот неприятный недуг. Однако нередко анальный зуд протекает в идиопатической форме, не связанной с вышеперечисленными заболеваниями. В этой группе пациентов наблюдалась корреляция между тяжестью симптомов и употреблением определенных продуктов – шоколада, острых приправ, алкоголя и кофе. Исключение этих продуктов из своего рациона может значительно уменьшить дискомфорт.Важным элементом лечения анального зуда является правильная гигиена анальной области – мытье этой области после каждого акта дефекации и тщательное высушивание. Не использовать влажные повязки, мази с антибиотиками и кортикостероидами. Рекомендуется использовать хлопчатобумажное и воздушное белье.
Острая боль, связанная с дефекацией, может указывать на анальную трещину. Заболевание протекает без лихорадки. Боль длится до нескольких часов после дефекации, также может присутствовать кровотечение ярко-красной кровью.Ректальное исследование показывает значительное напряжение сфинктеров. Видимый линейный дефект слизистой оболочки анального канала, сторожевой бугорок. Нередко боль возникает в результате появления перианального абсцесса. Наиболее распространенными абсцессами являются интерсфинктерные и надлеваторные абсцессы. Важным симптомом является лихорадка
, которая отличает это заболевание от других недугов этой группы. Более короткое интервью по сравнению с рифтом. Ректальное исследование часто невозможно из-за сильной боли. Часто причиной болей при дефекации
является ректальная опухоль, инфильтрирующая сфинктеры.Требуется более длительный анамнез, имеется сопутствующее кровотечение и больной сообщает об ощущении неполной дефекации. Опухоль пальпируется при ректальном исследовании.
Причиной острой боли в заднем проходе, не связанной с дефекацией, обычно является подкожный и ишиаторектальный абсцесс. В отличие от первой группы заболеваний боли постоянны, усиливаются при дефекации и в положении сидя. Часто бывает лихорадка. Физикальное обследование выявляет болезненный и красный гребень кожи.Часто присутствует также симптом трепетания. Сильная боль в области анального канала сигнализирует о тромбе наружного геморроидального узла. Виден увеличенный наружный геморрой
бордово-фиолетового цвета со сгустками. Болезненные проблемы, связанные с геморроем, также связаны с внутренним геморроем - значительно увеличенными, болезненными, чаще всего неизлечимыми внутренними геморроидальными узлами. Заметно повышенное напряжение сфинктеров. В анамнезе типичные симптомы геморроя.
При обнаружении подтекания гнойного содержимого из заднего прохода следует поставить диагноз перианального свища.В анамнезе врач чаще всего находит вскрытие перианального абсцесса или его самопроизвольное опорожнение. Физикальное обследование покажет рубец от вскрытого абсцесса с заметным наружным отверстием свищевого канала. При ректальном исследовании обнаруживают утолщение, чаще в передней или задней криптах, при сдавливании наблюдается подтекание гнойных тяжей. Возможен также спонтанно эвакуирующийся перианальный абсцесс
. В анамнезе боль в анальной области в течение нескольких дней, сопровождающаяся лихорадкой, затем выделением гнойного содержимого.С этого момента наиболее распространенными местными симптомами становятся
, а лихорадка снижается. Физикальное обследование показывает воспалительную реакцию в перианальной области с видимым местом эвакуации абсцесса.
Последняя группа проктологических недугов связана с кровотечением живой красной крови при дефекации. Симптоматический геморрой может присутствовать в любом случае. Кровотечения обычно безболезненны, часто рецидивируют. Также может присутствовать анальный зуд.Однако следует помнить, что узелки даже на первой стадии могут кровоточить. Опухоль прямой кишки также может вызывать симптомы, напоминающие симптомы, связанные с геморроем, поскольку увеличенные варикозно расширенные варикозно расширенные вен прямой кишки часто сосуществуют с ректальной опухолью. Перед началом лечения ВГ необходимо исключить наличие опухоли прямой кишки с помощью ректоскопии. Кровотечение также вызывает анальную трещину. Наряду с ней возникают сильные боли при дефекации. Физикальное обследование показывает повышенное напряжение сфинктеров и видимую анальную трещину.Другие причины кровотечения включают массивное кровотечение из верхних отделов желудочно-кишечного тракта, язвенный колит, болезнь Крона, ангиодисплазия толстой кишки, дивертикулы толстой кишки.
В случае рецидивирующих перианальных абсцессов и свищей, трудно заживающих или атипичных анальных трещин или стойкого воспаления перианальной области следует провести диагностику болезни Крона.
.Внутривенно. Лечение должен начинать и контролировать квалифицированный врач, имеющий опыт диагностики и лечения ревматоидного артрита, воспалительных заболеваний кишечника, анкилозирующего спондилита, псориатического артрита или псориаза. Инфузии должны проводиться опытными медицинскими работниками, обученными выявлению любых проблем с инфузией.Пациентам, получающим лечение препаратом, следует выдать листок-вкладыш и памятку для пациентов. При лечении препаратом следует оптимизировать дозы других одновременно применяемых препаратов, например кортикостероидов или иммунодепрессантов. Важно проверить маркировку препарата, чтобы убедиться, что пациент получает правильную форму лекарства (внутривенно или подкожно). Взрослые (≥18 лет) . Ревматоидный артрит (РА) : 3 мг/кгвводят в виде внутривенной инфузии. Последующие инфузии по 3 мг/кг. вводят через 2 и 6 нед после первой инфузии, а затем каждые 8 нед.Лечение препаратом требует одновременного введения метотрексата. Клинический ответ достигается в течение 12 недель лечения. Если реакция пациента неадекватна или отсутствует после этого периода, следует рассмотреть возможность постепенного увеличения дозы примерно на 1,5 мг/кг до максимальной дозы 7,5 мг/кг каждые 8 недель. можно рассмотреть дозу в кг кг, каждые 4 неделиЕсли у пациентов получен адекватный ответ, лечение следует продолжить в выбранной дозе или кратности введения. Следует тщательно рассмотреть вопрос о продолжении лечения у пациентов, у которых не наблюдается клинической пользы в течение первых 12 недель лечения или после корректировки дозы. Активное заболевание от умеренного до тяжелого Leśniowski -Болезнь Крона: 5 мг/кг в виде внутривенной инфузии с последующим введением дополнительно 5 мг/кг массы тела. через 2 недели после первого введения препарата.Если пациент не отвечает после введения 2 доз, дополнительное лечение инфликсимабом проводить не следует. Имеющиеся данные не поддерживают продолжение лечения инфликсимабом у пациентов, не ответивших на первую инфузию в течение 6 недель. Пациентам, отвечающим на лечение, рекомендуются следующие альтернативные варианты лечения: Поддерживающая терапия: последующие инфузии 5 мг/кг. Через 6 недель после первой дозы с последующими 8-недельными инфузиями или повторным введением: инфузия 5 мг/кг.если симптомы болезни повторяются. Несмотря на отсутствие сравнительных отчетов, имеются ограниченные данные, показывающие, что у пациентов, первоначально ответивших на лечение в дозе 5 мг/кг, но впоследствии утративших ответ, ответ можно восстановить путем увеличения дозы. Следует тщательно рассмотреть вопрос о продолжении лечения у пациентов, у которых после корректировки дозы не наблюдалось терапевтического эффекта. Активное заболевание Leśniowski -Болезнь Крона с фистулами: 5 мг/кгв виде внутривенной инфузии с последующими дополнительными инфузиями 5 мг/кг через 2 и 6 недель после первой инфузии. Если пациент не отвечает после введения 3 доз, дальнейшее лечение инфликсимабом проводить не следует. Пациентам, отвечающим на лечение, рекомендуются следующие альтернативные варианты лечения: Поддерживающая терапия: последующие инфузии 5 мг/кг. каждые 8 недель или повторное введение: инфузия 5 мг/кг При рецидиве признаков или симптомов заболевания назначают инфузии 5 мг/кг.каждые 8 недель Хотя сравнительные отчеты отсутствуют, имеются ограниченные данные, свидетельствующие о том, что пациенты, которые первоначально ответили на лечение дозой 5 мг/кг, но впоследствии потеряли ответ на лечение, могут восстановиться путем увеличения дозы препарата. Следует тщательно рассмотреть вопрос о продолжении лечения у пациентов, у которых после корректировки дозы не наблюдалось терапевтического эффекта. Опыт повторного введения в случае рецидива признаков или симптомов болезни Крона ограничен.Нет никаких сравнительных результатов риск-польза с другими непрерывными альтернативами. Язвенный колит: 5 мг/кг вводят в виде внутривенной инфузии. Затем через 2 и 6 нед после первой инфузии следует проводить дополнительные инфузии по 5 мг/кг, затем каждые 8 нед Имеющиеся данные свидетельствуют о том, что клинический ответ достигается в течение 14 нед лечения, т. е. после введения трех доз. Следует тщательно рассмотреть вопрос о продолжении лечения у пациентов, у которых в течение этого периода не наблюдается клинической пользы. Анкилозирующий спондилит: 5 мг/кг вводят в виде внутривенной инфузии. Затем через 2 и 6 нед после первой инфузии следует провести дополнительные инфузии по 5 мг/кг, затем каждые 6-8 нед больше никаких доз инфликсимаба вводить не следует. Псориатический артрит: 5 мг/кг вводят в виде внутривенной инфузии. Затем через 2 и 6 недель после первой инфузии следует провести дополнительные инфузии по 5 мг/кг., затем каждые 8 недель Псориаз: 5 мг/кг вводят в виде внутривенной инфузии. Затем через 2 и 6 нед после первой инфузии следует проводить дополнительные инфузии по 5 мг/кг, затем каждые 8 нед вводить дополнительные дозы инфликсимаба. Повторное введение при болезни Лесневского - болезни Крона и ревматоидном артрите (РА) . Если признаки и симптомы заболевания повторяются, инфликсимаб может быть назначен повторно в течение 16 недель.с момента последней инфузии. В клинических исследованиях редко наблюдались реакции гиперчувствительности замедленного типа. Это произошло после перерыва в лечении инфликсимабом менее 1 года. Эффективность и безопасность повторного введения инфликсимаба после перерыва более 16 недель не оценивались, это касается как больных болезнью Крона, так и больных ревматоидным артритом. Повторное введение при язвенном колите и псориатическом артрите .Безопасность и эффективность повторного введения, кроме как каждые 8 недель, не установлены Повторное введение при анкилозирующем спондилите . Безопасность и эффективность повторного введения, кроме как каждые 6–8 недель, не установлены. Повторное введение при псориазе . Ограниченный опыт повторного введения одной дозы инфликсимаба через 20 недель лечения псориаза. перерыв свидетельствует о снижении эффективности и увеличении числа инфузионных реакций легкой и средней степени тяжести по сравнению с первым курсом лечения.Ограниченный опыт повторного лечения после последующего обострения заболевания с помощью режимов повторной индукции предполагает более высокую частоту инфузионных реакций, включая серьезные инфузионные реакции, по сравнению с 8 неделями. поддерживающее лечение. Повторное введение для каждого показания . Если поддерживающая терапия прекращена и необходимо возобновить прием препарата, не рекомендуется использовать режим повторной индукции. В этой ситуации следует возобновить прием препарата в виде однократной дозы, следуя рекомендациям по поддерживающей дозе, описанным выше. Особые группы пациентов. У пациентов пожилого возраста (≥65 лет) коррекции дозы не требуется. Из-за отсутствия исследований у пациентов с нарушением функции почек и/или печени рекомендации по дозировке дать нельзя. Дети и подростки . Болезнь Лесневского -Болезнь Крона (от 6 до 17 лет): 5 мг/кг вводят в виде внутривенной инфузии с последующей инфузией 5 мг/кг. через 2 и 6 недель после первой инфузии, а затем каждые 8 недельИмеющиеся данные не поддерживают продолжение лечения инфликсимабом у детей и подростков, у которых не было ответа в течение первых 10 недель лечения. Некоторым пациентам могут потребоваться более короткие интервалы дозирования для поддержания клинического эффекта, в то время как для других могут быть достаточными более длительные интервалы дозирования. Пациенты, у которых интервал дозирования сокращен до менее чем 8 недель, могут подвергаться большему риску развития побочных эффектов. У тех пациентов, у которых после корректировки интервала дозирования не проявляются признаки дополнительного терапевтического эффекта, следует тщательно рассмотреть возможность продолжения терапии по графику с укороченным интервалом.Рекомендации по дозировке для детей младше 6 лет отсутствуют. Язвенный колит (от 6 до 17 лет): 5 мг/кг вводят в виде внутривенной инфузии с последующей инфузией 5 мг/кг. после первой инфузии через 2 и 6 недель, а затем каждые 8 недель. Имеющиеся данные не поддерживают продолжение лечения инфликсимабом у детей и подростков, у которых не было ответа в течение первых 8 недель лечения. Рекомендации по дозировке для детей младше 6 лет отсутствуют. Нет рекомендаций по дозированию для детей и подростков до 18 лет для лечения псориаза, ювенильного идиопатического артрита, псориатического артрита, болезни Бехтерева, ювенильного ревматоидного артрита. Способ введения . Препарат следует вводить в виде внутривенной инфузии в течение 2 ч. Все пациенты, получающие инфузию, должны находиться под наблюдением в течение не менее 1–2 ч после инфузии на предмет острых инфузионных реакций. Оборудование для СЛР, такое как адреналин, антигистаминные препараты, кортикостероиды и респираторное оборудование, должно быть в наличии. Пациентов можно предварительно лечить, например, антигистаминным средством, гидрокортизоном и/или парацетамолом; Скорость инфузии также может быть снижена для снижения риска инфузионных реакций, особенно если у вас в анамнезе были инфузионные реакции.У тщательно отобранных взрослых пациентов, которые перенесли не менее 3 начальных 2-часовых инфузий препарата (фаза индукции) и получают поддерживающую терапию, можно рассмотреть возможность дальнейших инфузий в течение периода не менее 1 часа, и лечение должно быть продолжено. можно рассмотреть более медленную скорость инфузии. Более короткое время инфузии при дозах ≥ 6 мг/кг не изучалось.
.


