2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Ключевые сообщения
- Высокие дозы лекарств, «разжижающих кровь» мало или совсем не влияют на частоту смертей и увеличивают частоту малых кровотечений по сравнению с низкими дозами у лиц, госпитализированных с COVID-19. Использование «разжижителей» крови (антикоагулянтов) по сравнению с их неиспользованием может уменьшить частоту смертей.
- Вполне вероятно, что новые исследования не изменят доказательства о влиянии разных доз лекарств, «разжижающих кровь», на частоту смертей и малые кровотечения. Все еще необходимы исследования высокого качества для анализа необходимости дополнительной респираторной поддержки, использования лекарств, «разжижающих кровь», по сравнению с их неиспользованием, сравнения различных «разжижающих кровь» средств и их использования в течение длительного времени.
Что такое COVID-19?
COVID-19 обычно поражает легкие и дыхательные пути, однако, помимо респираторных проблем, у около 16% людей, госпитализированных с COVID-19, бывают проблемы с кровью и кровеносными сосудами, что приводит к образованию кровяных сгустков (тромбов) в артериях, венах и легких. Почти у половины людей с тяжелой формой COVID-19 в отделениях интенсивной терапии могут формироваться сгустки крови в венах или артериях.
Что такое «разжижители» крови?
«Разжижители» крови - это лекарства, которые предотвращают образование опасных тромбов (тромбоз глубоких вен). Однако они могут вызвать нежелательные эффекты, такие как кровотечение. Некоторые руководства рекомендуют давать «разжижители» крови при первом же поступлении людей с COVID-19 в больницу, чтобы предотвратить образование тромбов, а не ждать, пока появятся сгустки (тромбы), после чего лечить их с помощью «разжижителей» крови.
Что мы хотели выяснить?
Мы хотели узнать, уменьшает ли профилактическое применение «разжижителей» крови у людей, госпитализированных с COVID-19, число смертельных случаев по сравнению с людьми, которые их не получали или получали плацебо (идентичное на вид лечение, но без активного вещества). Мы также хотели узнать, нуждаются ли эти люди в меньшей поддержке дыхания, образовались ли у них все-таки тромбы, были ли у них кровотечения и были ли у них другие нежелательные явления.
Что мы сделали?
Мы провели поиск на предмет исследований, в которых оценивали «разжижители» крови, применяемые у людей, госпитализированных с COVID-19 для предотвращения образования тромбов. Исследования могли быть любого дизайна, лишь бы в них сравнивали один «разжижитель» крови с другим «разжижителем» крови, или с отсутствием лечения или с плацебо (пустышка). Исследования могли быть проведены в любой точке мира, а их участники могли быть любого возраста, лишь бы они находились в больнице с подтвержденным заболеванием COVID-19. Мы объединили результаты в тех случаях, когда это было уместно.
Что мы обнаружили?
Мы включили семь исследований с участием 16 185 человек, госпитализированных с COVID-19 в отделения интенсивной терапии, больничные палаты или отделения неотложной помощи. Исследования были проведены в Бразилии (2), Иране (1), Италии (1) и США (1), а в двух исследованиях участвовали представители более чем одной страны. Возраст людей, участвовавших в исследованиях, составлял от 55 до 68 лет. Исследования длились от 15 до 90 дней, в их результатах были представлены данные о смертях, кровотечениях, образовании тромбов, продолжительности пребывания в больнице и нежелательных эффектах. Было мало или совсем не было данных о потребности в респираторной поддержке (помощи при дыхании), смертях, связанных с COVID-19, и качестве жизни.
Более высокая доза лекарств, «разжижающих кровь» по сравнению с более низкой дозой (4 исследования, 4647 человек)
У людей, получавших более высокие дозы разжижающих кровь средств по сравнению с более низкими, разница в частоте смертей практически отсутствовала. Однако люди, принимавшие более высокие дозы, чаще сталкивались с малыми кровотечениями по сравнению с теми, кто принимал более низкие дозы. У людей, получавших более высокие дозы разжижающих кровь средств, могло быть меньше случаев эмболии легочной артерии (тромб в легких или в кровеносном сосуде, ведущем к легким), несколько больше случаев больших (более тяжелых) кровотечений, и, вероятно, было мало или не было совсем разницы в продолжительности пребывания в больнице по сравнению с теми, кто получал более низкие дозы разжижающих кровь средств. У людей, получавших более высокие дозы разжижающих кровь средств, было мало или не было совсем разницы в частоте тромбоза глубоких вен и других нежелательных явлений по сравнению с теми, кто получал более низкие дозы разжижающих кровь средств.
«Разжижители» крови по сравнению с отсутствием лечения (3 исследования, 11 538 человек)
Среди лиц, получивших разжижающие кровь средства, была более низкая частота смертей по сравнению с теми, кто их не получал, но эти доказательства являются крайне не определенными.
Каковы ограничения этих доказательств?
Мы совершенно уверены, что более высокие дозы разжижающих кровь средств не изменяют риск смерти, но увеличивают риск кровотечения у людей, госпитализированных с COVID-19.
Хотя наша уверенность в доказательствах очень ограничена, люди, получающие средства, разжижающие кровь, могут иметь более низкую частоту смертей по сравнению с теми, кто их не получил.
Что будет дальше?
В результате проведенного поиска было обнаружено 62 текущих исследования с участием 35 470 человек. Мы планируем добавлять результаты этих исследований в наш обзор, когда они будут опубликованы.
Насколько актуальны эти доказательства?
Доказательства актуальны по состоянию на 14 апреля 2021 года.
Некоторые продукты могут помешать действию антикоагулянтов, которые часто назначают пациентам, перенесшим COVID-19, чтобы предотвратить образование тромбов. Об этом в среду, 1 декабря, сообщила врач-диетолог Татьяна Залетова.
По ее словам, употребление зеленой еды вроде укропа и петрушки ослабляет действие препаратов, разжижающих кровь.
«Зелень содержит много витамина K, что может частично подавлять работу некоторых антикоагулянтов на основе активного вещества варфарина. Когда мы назначаем этот препарат, мы даем рекомендацию исключать либо равномерно распределять зеленые продукты в рационе. Укроп и петрушку часто используют, поэтому мы на них особо обращаем внимание», — цитирует эксперта радио Sputnik.
Кроме того, зеленые продукты могут представлять опасность и при приеме лекарств, увеличивающих свертываемость крови.
Но даже если человек не принимает препараты, влияющие на густоту крови, перенесенная коронавирусная инфекция — это, по мнению специалиста, повод уменьшить порции зелени и зеленых овощей. Залетова подчеркнула, что при риске образования тромбов рацион не должен состоять из всего зеленого.
Ранее, 19 ноября, врач-терапевт Надежда Чернышова рекомендовала для минимизации риска возникновения тромбов после COVID-19 соблюдать ряд элементарных правил — чаще двигаться и употреблять больше жидкости. Кроме того, специалист предостерегла от профилактического приема антикоагулянтов — препаратов для разжижения крови, поскольку они имеют побочные эффекты. Она подчеркнула, что такие лекарства должен назначать только врач, поскольку есть реальная угроза здоровью.
В настоящее время в России продолжается масштабная вакцинация граждан. Прививка делается бесплатно. В стране зарегистрировано пять вакцин от коронавируса: «Спутник V», ставший первой в РФ и мире вакциной от COVID-19, а также «Спутник Лайт», «ЭпиВакКорона», «ЭпиВакКорона-Н» и «КовиВак».
Вся актуальная информация по ситуации с коронавирусом доступна на сайтах стопкоронавирус.рф и доступвсем.рф, а также по хештегу #МыВместе. Телефон горячей линии по вопросам коронавируса: 8 (800) 2000-112.
Клинический фармаколог, терапевт Андрей Кондрахин рассказал, как избежать тромбозов после перенесенного коронавируса. Минздрав России ранее сообщил, что именно тромбозы являются одним из самых распространенных последствий болезни — они встречаются в 20-30 процентах случаев. В разговоре с «Лентой.ру» врач заявил, что это осложнение является самым опасным и может привести к инсультам и инфарктам даже в течение месяца после выздоровления.
Минздрав России опубликовал памятку для граждан по профилактике осложнений после COVID-19. Согласно документу, самым частым последствием после перенесенного коронавируса является одышка — с ней пациенты сталкивались в 31,7 процента случаев. Кроме того, часто постковидный синдром проявляется в виде тромбозов (от 20 до 30 процентов случаев), кашля (13,5 процента), а также боли в груди и тахикардии (12,7 процента). Отмечается, что существуют и другие симптомы, однако их проявление встречается реже.
В Минздраве отметили, что постковидный синдром может проявиться по истечении четырех недель с момента появления симптомов самой болезни. Чтобы по возможности избежать этого, россиянам посоветовали пройти углубленную диспансеризацию. Сделать это можно в поликлинике по месту прикрепления с 1 июля 2021 года. При себе необходимо иметь паспорт и полис. Записаться на углубленную диспансеризацию могут и те, кто уже проходил диспансеризацию или профилактический медицинский осмотр в этом году.
По словам врача, тромбоз является довольно серьезным осложнением. Чтобы избежать его, во время болезни пациентам назначают разжижающие кровь препараты гепариновой группы или новых оральных коагулянтов.
«Эта группа медикаментов позволяет провести профилактику тромбозов и смерти от их образования. При этом аспирин и другие препараты не применяются — они не показали эффективности, нет убедительных данных о том, что они действительно помогают. Тем не менее, если человек обратился за помощью вовремя, есть шансы полностью выздороветь и не получить тромбозов, особенно легочных артерий, которых мы больше всего опасаемся», — сообщил врач.
Материалы по теме:
Кроме того, медик отметил, что сейчас накапливаются случаи инфарктов и инсультов после перенесенного COVID-19. Связь между двумя заболеваниями еще предстоит изучить.
«Риск тромбозов сохраняется в течение месяца после официальной выписки пациента, — добавил Кондрахин. — Особенно если были предпосылки, такие как варикозная болезнь нижних конечностей, тромбофлебиты, мерцательная аритмия и даже геморрой».
Контроль за переболевшим, по словам Кондрахина, сохраняется, даже если до этого человек был здоров и не жалуется на самочувствие. После выписки необходимо сделать коагулограмму — анализ, оценивающий свертываемость крови. «Если показатели изначально сдвинуты в сторону увеличения, кроворазжижающие препараты необходимо принимать, пока состояние не нормализуется. В некоторых случаях анализ необходимо сдать повторно через две недели и продолжать консультироваться с врачом», — добавил медик.
«Были случаи, когда кровь менялась повторно — на первой коагулограмме все в норме, на второй показатели завышены. Риск сохраняется в течение месяца, отдаленные последствия, возникшие через год-два, нельзя связать с перенесенным коронавирусом», — объяснил он.
Кондрахин также рекомендовал пить много воды, чтобы предотвратить сгущение крови, особенно в жаркую погоду.
Роспотребнадзор также заявлял, что пациенты, перенесшие острую форму заболевания, испытывают такие симптомы, как общая утомляемость, мышечная слабость, одышка, снижение толерантности к физическим нагрузкам. Кроме того, по сообщению ведомства, возможны выпадение волос, тревога, депрессия, нарушение сна и когнитивных функций.
Если вы болеете 1-3-ий день, сразу начинайте прием ВСЕХ ниже перечисленных препаратов по четырем пунктам:
Если у вас на 4 день болезни сохраняется или нарастает температура, появляется одышка, кашель … необходимо ДОБАВИТЬ к лечению следующие препараты:
Дополнительно с первых дней заболевания в течении 14 дней, а при необходимости и дольше, можно принимать:
Врачи рассказали о том, чем восстанавливаться после COVID-19, а также чем опасны препараты железа, пиявки и самолечение антибиотиками
По мере нарастания пандемии COVID-19 все актуальнее стоит вопрос, как восстановить организм переболевшим. Даже если результат теста на вирус уже отрицательный, это вовсе не значит, что к человеку вернулось прежнее здоровье. О том, что недолеченная болезнь и отсутствие реабилитации могут привести к отложенным инсультам и инфарктам и как их предотвратить, — в материале «БИЗНЕС Online».
У многих бывших пациентов «ковидных» госпиталей страдает и психическое состояние
В перечне наиболее распространенных жалоб больных, перенесших вызванную COVID-19 вирусную пневмонию, не только нарушение со стороны органов дыхания — одышка и периодически возникающий кашель. Пациенты часто жалуются на общую слабость и на невозможность выполнять даже обычные повседневные действия, например домашние обязанности. У многих бывших пациентов «ковидных» госпиталей страдает и психическое состояние.
«Сегодня точно установлено, что новая коронавирусная инфекция у некоторых пациентов оказывает действие на центральную нервную систему, идет нарушение не только психоэмоционального фона, но и высших психических и умственных функций. Пациенты жалуются на нарушение памяти, сна, на некий депрессивный фон», — рассказала вчера на пресс-конференции в «Татмедиа» главный внештатный специалист по медицинской реабилитации минздрава РТ, заведующая кафедрой реабилитологии и спортивной медицины КГМА, научный руководитель центра реабилитации ГАУЗ «Госпиталь для ветеранов войн» Казани Резеда Бодрова.
Для многих пациентов трудоспособного возраста характерны такие постковидные жалобы, как нарушение памяти: «забыла что-то по работе», «забыла подсчитать или положить».
По словам Бодровой, близким, родным пациентов с коронавирусом нужно быть очень внимательными и помочь человеку восстановиться после болезни. «Для пациента осложнения могут быть незаметны, но для близких — заметны значительно. Это могут быть изменения психоэмоционального фона, нарушение памяти. Подобному надо придавать значение и принимать меры», — говорит Бодрова. По ее словам, врачам звонят супруги пациенток с жалобами на то, что «жена стала неуравновешенная, плаксивая, боится засыпать ночью, у нее нарушен аппетит».
 По словам Резеды Бодровой, близким, родным пациентов с коронавирусом нужно быть очень внимательными и помочь человеку восстановиться после болезни
По словам Резеды Бодровой, близким, родным пациентов с коронавирусом нужно быть очень внимательными и помочь человеку восстановиться после болезни
Врачи также подчеркивают, что особенно важно после выхода из больницы — строго соблюдать все рекомендации врачей. Даже если самочувствие улучшилось, долечиться нужно до конца.
«Понятно, что пациент устал, вышел из стационара в депрессивном состоянии и считает: „Да, антибиотик, может быть, я попью, витамины — возможно, но зачем мне дальше разжижать кровь? У меня уже все нормально“», — говорит врач-гематолог медицинского центра «Айболит» Светлана Сафиуллина. Однако риски возникновения различных заболевания из-за повышенной свертываемости крови сохраняются и после официального выздоровления. В частности, даже после выписки не исключены тромбозы глубоких вен, инфаркты и инсульты. Поэтому принимать антикоагулянты (препараты, нормализующие свертываемость крови, — прим. ред.) необходимо еще в течение от 14 до 40 дней после выписки (в каждом конкретном случае решает врач).
«Да, препараты достаточно дорогие, да, неудобно проводить инъекции, под кожу живота, но ничего сложного в этом нет. Данные препараты являются базисными при коронавирусной инфекции, потому что вирус провоцирует выраженную активацию свертывающей системы. Казалось бы, что это защитная реакция организма, но у тех, у кого кровь изначально густая, ответная реакция является избыточной и начинается микротромбоз легких», — объясняет Сафиуллина.
Через две недели после болезни, когда пациент уже считается незаразным, он может сделать анализ на свертываемость крови. Если все нормально, то прием антикоагулянтов можно будет отменить. А вот самостоятельно применять аспирин якобы для разжижения крови, особенно на фоне вирусной инфекции, врач-гематолог категорически не советует. Для снижения температуры вместо аспирина куда лучше подойдет парацетамол.
Риски возникновения осложнений после COVID-19 повышаются при наличии следующих факторов: возраст свыше 65 лет, мужской пол, наличие сахарного диабета, хроническая обструктивная болезнь легких, перенесенные ранее инфаркты и инсульты, повышенное артериальное давление, беременность, ожирение и избыточная масса тела.
 Риски возникновения различных заболеваний из-за повышенной свертываемости крови сохраняются и после официального выздоровления
Риски возникновения различных заболеваний из-за повышенной свертываемости крови сохраняются и после официального выздоровления
Журналистов интересовало, какие витамины следует пить в процессе восстановления. Участники пресс-конференции пояснили, что витамин D наряду с полиненасыщенными жирными кислотами (омега-3) точно не помешают, особенно если в рационе редка морская рыба. С витамином С важно не переборщить с дозой (если в пищу постоянно употреблять цитрусовые, то отдельно ничего пить и не надо). А вот принимать препараты железа (особенно тем, кто уже болеет) может быть даже опасно, т. к. железо «активно используется инфекционным агентом для своего роста и размножения».
Журналисты обратили внимание, что пиявки сегодня подорожали в 2 раза, и поинтересовались, стоит ли их применять при коронавирусе. Бодрова заметила, что гирудин — компонент, который разжижает кровь, эффект гирудотерапии доказан при варикозном расширении вен и геморрое. Однако при коронавирусе пиявки не могут быть использованы. «Ни в коем случае не лечить пневмонию пиявками», — заявили в голос участники пресс-конференции, поскольку предсказать, как отреагирует ослабленный инфекцией организм на такие эксперименты, невозможно.
Сафиуллина подчеркнула также, что наряду с приемом витаминов важно пить достаточное количество воды (до 2,5 л для взрослого мужчины ежедневно), заниматься физическими упражнениями и вести здоровый образ жизни.
 Реабилитация бывших ковид-больных проводится на базе поликлиник и центральных районных больниц в рамках дневного стационара
Реабилитация бывших ковид-больных проводится на базе поликлиник и центральных районных больниц в рамках дневного стационара
В Татарстане помощь по реабилитации людей, переболевших COVID-19, в частности, оказывают в санатории «Нехама» в поселке Петровский, где выделены квоты для бесплатного обслуживания по системе ОМС. Правда, пока это всего 100 мест.
На базе санатория выздоровлению будет способствовать как сама окружающая среда: аэротерапия (лечение свежим воздухом) и пейзажетерапия, так и профессиональные технологии по восстановлению функций дыхания, психоэмоционального фона, консультации психолога, а также гиперборическая оксигенация, озонотерапия.
Кроме того, реабилитация бывших ковид-больных проводится на базе поликлиник и центральных районных больниц в рамках дневного стационара. Пациентам предлагается пройти физиотерапию и комплекс лечебных упражнений. Сейчас готовится памятка для пациентов на амбулаторном этапе — в течение недели она будет опубликована на сайте минздрава и больниц.
Отделения соматической реабилитации функционируют во всех крупных городах РТ, на базе крупных учреждений. В казанском госпитале ветеранов войны будет продолжено оказание помощи на базе дневного стационара.
На 1 октября 2020 года в РТ на базе 52-го ЛПУ Татарстана прошли реабилитацию около 2,2 тыс. пациентов, из них 900 человек получили лечение в профильных отделениях медицинской реабилитации и более 1 тыс. пациентов — на базе учреждений, приближенных к месту жительства.
 По словам Люции Фейсхановой, в основном в тяжелом состоянии в больницы поступают те пациенты, у которых стартовая терапия была в корне неверной
По словам Люции Фейсхановой, в основном в тяжелом состоянии в больницы поступают те пациенты, у которых стартовая терапия была в корне неверной
Главный внештатный специалист по общей врачебной практике минздрава РТ, доцент кафедры госпитальной терапии КГМУ Люция Фейсханова рассказала, почему больным коронавирусом ни в коем случае не стоит заниматься самолечением, например, самостоятельно назначать себе и принимать антибиотики. По ее словам, в основном в тяжелом состоянии в больницы поступают те пациенты, у которых стартовая терапия была в корне неверной.
«Я бы даже не сказала „модно“, а просто ужасно, что пациенты принимают антибиотики. Никакая монотерапия антибиотиками не показана при коронавирусной инфекции, антибактериальные препараты в данном случае не помогут. Просто протянете время, плюс еще можете получить те или иные осложнения уже от самой антибактериальной терапии», — говорит Фейсханова.
Она подчеркнула, что антибиотики могут назначить уже в стационаре, если будут наблюдаться бактериальные осложнения. «Иногда антибиотики добавляют к основной терапии на амбулаторном этапе, но это идет лишь как дополнение к основной терапии только для того, чтобы усилить эффект основных препаратов. Лекарства, которые не доказали свою эффективность, в том числе антибактериальные, в данном случае не должны использоваться», — отметила участница пресс-конференции.
По словам специалиста, очень много пациентов лечатся на дому и долгое время не обращаются к врачам. При этом люди принимают препараты, которые на слуху из-за фейковых документов в социальных сетях.
(Казань, 27 октября, «Татар-информ», Эвелина Киселёва). Препараты, которые разжижают кровь, необходимы пациентам с новой коронавирусной инфекцией Covid-19. При этом принимать их следует и во время острой фазы болезни, и после выздоровления. Об этом на пресс-конференции в ИА «Татар-информ» рассказала врач-гематолог – ассистент кафедры фундаментальных основ клинической медицины ИФМиБ КФУ, кандидат медицинских наук Светлана Сафиуллина.
«Что происходит при коронавирусной инфекции: вирус провоцирует выраженную активацию свертывающей системы за счет исполнительного компонента. Казалось бы, это защитная реакция организма, но у тех лиц, у которых изначально кровь густая, эта ответная реакция становится избыточной, и начинается микротромбоз легких. Начинается он не сразу, проходит определенный период времени. Если правильно привести терапию, возможно, легкие останутся неповрежденными», – отметила спикер.
Антикоагулянты – это препараты, которые разжижают кровь. Их назначают больным со средней и тяжелой формой течения Covid-19, для каждого пациента есть своя дозировка. Эти же препараты врачи назначают после выписки из инфекционного госпиталя, однако многие пренебрегают терапией.
«На самом деле, коронавирусная пневмония остается достаточно долгое время. Чтобы растворить все тромбы, чтобы не было остаточных явлений в легких, нужна длительная антикоагулянтная профилактика. И тому, что вам назначают при выписке, нужно четко следовать. Принимать [лекарства] от двух недель до 40 дней – в зависимости от тяжести пневмонии», – пояснила врач-гематолог.
Отменить кроверазжижающие препараты может врач по итогам анализов. Если пациент хочет прекратить терапию, то он может самостоятельно сдать кровь и проверить ее густоту. Самостоятельное прерывание лечения может привести к инсультам и инфарктам.
Ранее ИА «Татар-информ» сообщало, что новая коронавирусная инфекция Covid-19 тяжелее протекает у мужчин, а также у больных сахарным диабетом второго типа и хронической обструктивной болезнью легких.
Прием аспирина может уменьшить риск смерти при COVID-19, выяснили американские ученые. Разжижая кровь, он предотвращает образование тромбов, тем самым снижая риск инсульта и других поражений органов. Если эти результаты удастся подтвердить, аспирин может стать дешевым и массовым профилактическим средством при коронавирусе.
Регулярный прием аспирина способен снизить риски осложнений и смерти при COVID-19, полагают врачи из Мэрилендского университета и других исследовательских центров США — разжижая кровь, он снижает риск образования тромбов. Однако эти результаты еще предстоит подтвердить в других исследованиях. Работа была опубликована в журнале Anesthesia and Analgesia.
Исследователи наблюдали за 412 пациентами, госпитализированными с COVID-19. Около четверти из них принимали аспирин в низких дозах (около 80 мг) в течение недели до госпитализации.
Оказалось, у таких пациентов риск оказаться в отделении интенсивной терапии был снижен на 43%, необходимость искусственной вентиляции легких появлялась на 44% реже, а также они на 47% реже умирали в больнице.
У принимавших аспирин пациентов не наблюдалось значительного роста осложнений, например, сильных кровотечений.
Результат сохранился и при учете прочих факторов, таких как возраст, пол, индекс массы тела, раса, наличие гипертонии и диабета. Также учитывались болезни сердца, почек, печени и использование бета-блокаторов для контроля артериального давления.
COVID-19 повышает риск образования тромбов в сердце, легких, кровеносных сосудах и других органах. Тромбы могут стать причиной инсультов, сердечных приступов и полиорганной недостаточности, в итоге приводя к смерти.
Врачи часто рекомендуют пациентам, перенесшим сердечный приступ или инсульт из-за отрыва тромба, ежедневно принимать низкие дозы аспирина, чтобы предотвратить образование тромбов в будущем. Ежедневное применение аспирина может, однако, повысить риск кровотечения или язвенной болезни желудка.
«Мы считаем, что эффект разжижения крови от аспирина дает преимущества для пациентов с COVID-19, предотвращая образование микротромбов,
— говорит соавтор исследования доктор Майкл Маззеффи. — Пациенты с COVID-19, возможно, заинтересуются возможностью ежедневного приема аспирина, но им стоит сначала проконсультироваться с врачом».
Пациентам с повышенным риском кровотечения, например, из-за хронических заболеваний почек или из-за регулярного употребления определенных лекарств, например, стероидов или антикоагулянтов, лучше не рисковать — для них прием аспирина может оказаться опасен.
Делать слишком оптимистичные выводы пока не стоит, предупреждают исследователи. Возможно, те, кто принимал аспирин, в целом были более внимательны к своему здоровью, чаще посещали врачей и в меньшей степени пострадали от инфекции. Или же результаты оказались случайным совпадением. Чтобы выяснить это, предстоит воспроизвести их и на других когортах пациентов.
«Это вывод, который должен быть подтвержден рандомизированным клиническим исследованием, — говорит ведущий автор исследования доктор Джонатан Чоу. — Если наш результат подтвердится, это сделает аспирин первым широко доступным, безрецептурным лекарством для снижения смертности среди пациентов с COVID-19».
На то, что коронавирусная инфекция вызывает повышенное тромбообразование, врачи обратили внимание еще весной. Инсульты — закономерное последствие тромбообразования, отмечают они. Поначалу это связывалось с пожилым возрастом пациентов, но позже выяснилось, что от инсультов на фоне COVID-19 страдают и люди 30-40 лет.
Сами по себе инсульты различаются по степени тяжести. Некоторые из них при своевременном вмешательстве дают возможность полностью восстановиться. Однако при закупорке крупных сосудов могут пострадать обширные участки мозга, отвечающие за жизненно важные функции — и именно это происходит при инсультах на фоне COVID-19, — предупреждают специалисты.
Врачи просят пациентов незамедлительно звонить в «скорую» при симптомах инсульта — нарушении речи, опущении мышц лица, внезапно нарушившейся координации.
Точно сказать, насколько коронавирус повышает риск развития инсульта, нельзя. Однако врачи отмечают, что число умерших дома людей во время пандемии возросло вчетверо, и часть из них погибла в том числе от инсультов. Подсчитать точную их долю проблематично — вскрытия проводятся далеко не всегда.
90 000 Коронавирус. Ученые: Препараты, разжижающие кровь, дают пациентам с COVID-19 вдвое меньше шансов на выживаниеРастущее количество данных свидетельствует о том, что лекарства, разжижающие кровь, могут увеличить шансы на выживание у людей, госпитализированных с COVID-19. Недавние исследования показывают, что одной из наиболее частых непосредственных причин смерти людей, инфицированных коронавирусом, являются сердечные приступы, инсульты и легочная эмболия.
Врачи в системе здравоохранения Mount Sinai Health System в Нью-Йорке пришли к выводу, что пациентов с тяжелым течением COVID-19, которым давали антикоагулянты, было 50 процентов. меньше шансов умереть .
Также выяснилось, что наилучший прогноз имели пациенты, получившие таблеток апиксабана под маркой «Эликвис» и инъекций низкомолекулярного гепарина , включая Фрагмин.
Коронавирус может вызвать образование тромбов в легких, мозге и сердце, которые препятствуют снабжению органов кислородом и в конечном итоге могут привести к летальному исходу.
Исследователи изучили показатели выживаемости людей, принимавших препаратов для разжижения крови , по сравнению с теми, кто не получал препарат. Первые исследования появились в журнале Американского колледжа кардиологов в мае.Затем исследователи изучили записи 2800 пациентов с COVID-19, поступивших в пять больниц Нью-Йорка в период с 14 марта по 11 апреля. Сейчас специалисты обновили и расширили свое исследование, включив в него еще 1500 человек. Всего были проанализированы медицинские карты 4389 пациентов.
Принимая во внимание возраст, этническую принадлежность и предшествующие заболевания, исследователи пришли к выводу: вероятность выживания пациентов, получавших разжижающие кровь препараты, была в два раза ниже, чем у пациентов, не принимавших антикоагулянты.
Получается, что выживаемость в группе больных, состояние которых требовало подключения к аппарату искусственной вентиляции легких и которым вводили антикоагулянты, составила примерно 63%. Этот показатель в группе пациентов, не получавших разжижающий кровь препарат, составил всего 29%.
Также были замечены различия во времени смерти. Люди, получившие антикоагулянтов , боролись с болезнью в среднем на неделю дольше — около 21 дня. С другой стороны, у тех, кто не получал эти препараты, между госпитализацией и смертью проходило в среднем 14 дней.
Ученые также обнаружили, что пациенты с COVID-19, получавшие антикоагулянты, на удивление редко страдали побочными эффектами этих препаратов . Кровотечение произошло только в 3 процентах случаев. предметы.
В рамках отдельного раздела исследования исследователи изучили результаты вскрытия 26 пациентов с COVID-19. Неясно, на каком основании были отобраны эти пациенты, но они не получали никакого разжижающего кровь лечения.
Результаты показывают, что у 11 из них (42%) были тромбы, в том числе в легких, головном мозге и/или сердце.Они могли вызвать сердечный приступ, инсульт или легочную эмболию. Однако ни один из этих тромбов не был диагностирован во время лечения пациентов в больнице.
См. также: Коронавирус. Врач провел четыре недели в одиночной камере. «Мне казалось, что все мое тело гниет»
Есть новость, фото или видео? Отправьте нам через czassie.wp.pl
Воспользуйтесь медицинскими услугами без очередей.Запишитесь на прием к специалисту по электронному рецепту и электронному сертификату или на обследование в abcHealth Найти врача.
.90 000 Какие обезболивающие могут быть вредными при COVID-19 или вакцинации?Автор: Йорг Циттлау
«Только не ибупрофен и аспирин, только парацетамол».Существует множество теорий, не в последнюю очередь в Интернете, относительно использования обезболивающих при COVID-19 и их воздействия на иммунную систему. Следовательно, австралийская исследовательская группа изучила тему более подробно и представила обширное исследование по этой теме.
Кристина Абдель-Шахид из Сиднейского университета в начале пандемии коронавируса заметила, что окружающие ее люди накапливали ацетаминофен, чтобы подготовиться к возможным симптомам заболевания. Между тем, ибупрофен использовался в Италии, в то время как министр здравоохранения Франции прямо рекомендовал против него .
В качестве причины он назвал несколько отдельных случаев. У некоторых молодых людей симптомы значительно ухудшились после приема этого обезболивающего. Больница, где лежали молодые пациенты, определила, что эта причинно-следственная связь была просто предположением, но к тому времени было уже слишком поздно.
С тех пор ибупрофен появился в социальных сетях как «антиэффективный» препарат для лечения COVID-19.«Нам срочно нужно больше клинических испытаний обезболивающих и их влияния на течение таких инфекций, как COVID-19», — сказал Абдель-Шахид, изучающий боль в течение 14 лет.
На данный момент специалист и ее команда проанализировали около 170 доступных исследований иммунной системы и применения обезболивающих. Результаты этой работы были потрясающими. «Мы не ожидали от них многого, — отмечает Абдель-Шахид.Они обнаружили, что некоторые обезболивающие работают с иммунной системой для борьбы с инфекцией. Другие, напротив, оказывают негативное воздействие и тем самым повышают риск тяжелого течения заболевания.
К ним относится, в первую очередь, морфин, который часто применяют при лечении рака . Он подавляет важные части врожденной иммунной системы — лейкоциты частично управляются «клеточным самоубийством» или апоптозом.По словам Абдель-Шахида, это тем более важно, что больные раком подвергаются особому риску во время пандемии коронавируса.
Таким образом, может быть полезно перейти на другой опиоид — возможно, в сочетании с неопиоидным анальгетиком. Кроме того, восприимчивость онкологических больных к инфекциям, связанным с приемом ими обезболивающих, является еще одним аргументом в пользу того, что их следует вакцинировать, а после первой ревакцинации следует ввести еще и вторую.
Кристина Абдель-Шахид, исследователь боли
Организм должен работать без помех и формировать соответствующий иммунный ответ.
Следует также учитывать использование обезболивающих во время вакцинации. - Некоторые исследования показали, что ацетаминофен и ибупрофен могут фактически снизить реакцию антител на вакцинацию, сообщает Шахид.В этом нет ничего нового, потому что, как и после заражения, воспаление возникает и после вакцинации.
Многие распространенные болеутоляющие средства, обладающие также жаропонижающим действием, также могут снижать эффект вакцинации. Что советует Шахид? До тех пор, пока переносятся побочные эффекты от вакцинации, следует избегать этих препаратов и никогда не принимать их в качестве превентивной меры.«Тело должно иметь возможность выполнять свою работу без перерыва и создавать иммунный ответ», — объясняет исследователь боли.
Аналогичный подавляющий эффект вакцинации может проявляться при применении ацетилсалициловой кислоты (АСК) или аспирина. Однако достоверных результатов исследований по-прежнему нет. В борьбе с COVID-19 — даже при приеме только в малых дозах для разжижения крови и предотвращения сердечных приступов — препарат доказал свою состоятельность.
Американская исследовательская группа сравнила течение болезни у 98 пациентов с острым коронавирусом, получавших «низкую дозу аспирина» (менее 100 мг), с 314 нелеченными пациентами. Было установлено, что у тех, кто лечился разбавителем крови, было почти 30 процентов. меньший риск попасть в отделение интенсивной терапии . Риск использования респиратора также уменьшился в той же степени.
Этот риск был ниже, хотя прогноз для этой группы больных гораздо хуже.Потому что те, кто принимает аспирин для разжижения крови, как правило, имеют хронические заболевания. По словам ведущего автора Джонатана Чоу из Медицинской школы Университета Мэриленда, эти пациенты чаще страдают от высокого кровяного давления и диабета, а также от болезней почек и сердечно-сосудистой системы. Но с небольшой дозой АСК у них будет больше шансов заразиться COVID-19 в легкой форме.
Так всем ли следует принимать этот препарат во время нынешней пандемии? Даже если им это не нужно при других обстоятельствах? Анестезиолог Чоу советует этого не делать.По какой причине? Даже малые дозы аспирина могут привести к сильным кровотечениям даже у здоровых людей. «В конечном счете соотношение пользы и риска выглядит отрицательным», — предупреждает Чоу. Это также может произойти с индометацином, другим известным болеутоляющим средством.
Потенциальные побочные эффекты индометацина включают:в желудочно-кишечное кровотечение, шум в ушах, головокружение, депрессивное настроение и повышенный уровень печеночных ферментов – опасности, которые нельзя недооценивать. С другой стороны, индометацин имеет значительное преимущество в борьбе с коронавирусом, помимо своих противовоспалительных свойств: прямое ингибирование репликации вируса . «Вероятно, это относится и к новому варианту Omikron», — говорит Раджан Равичандран из Международной больницы для мусора в Ченнаи, Индия. Мера уже зарекомендовала себя с другими вариантами коронавируса.
Индийский нефролог провел небольшое исследование применения индометацина у пациентов, страдающих коронавирусом. Оказалось, что препарат действует намного лучше, чем парацетамол. Однако до сих пор работа не была рецензирована, т.е. оценена независимыми исследователями. Пока не будут предоставлены подтвержденные клинические данные, не следует заниматься самолечением.
Длительное применение индометацина может привести к психозу и так называемомудеперсонализация при депрессии . Другими словами: вы можете в конечном итоге избавиться от вируса, но вы также можете избавиться от себя, поэтому скептицизм уместен перед тем, как окончательно прояснится соотношение пользы и риска.
Если вы хотите поддержать свой организм в борьбе с болезнями, воспользуйтесь натуральными препаратами, например набором для лечения COVID, который включает:
Читайте также:
Фибромиалгия — хроническое невоспалительное ревматическое заболевание мягких тканей.За этим сложным медицинским определением стоит боль, и она хроническая, изматывающая, ...
ПАПНаши знания об обезболивающих препаратах поверхностны и основаны на несовершенных источниках информации.Именно по этой причине мы можем быть друг для друга...
Парацетамол является одним из самых популярных безрецептурных болеутоляющих средств в мире. Пользоваться им может быть не всем удобно...
Моника ТатараПоляки массово покупают безрецептурные лекарства.За последние годы у нас потребность в таких препаратах увеличилась в несколько раз. Чрезмерное потребление таких веществ может иметь ...
МедэкспрессПрепарат, несколько десятков лет назад изуродовавший тысячи зародышей и вызвавший один из самых громких скандалов в истории медицины, теперь продлевает жизнь людям...
Адриан ДомбекГлавный фармацевтический инспектор принял решение об отзыве с рынка серии обезболивающего АПАП Интенс. Этот препарат обладает также жаропонижающим действием, ...
Обезболивающие мази использовались в течение длительного времени как по рецепту, так и без рецепта.Мазь от боли может быть хорошим вариантом, если вы хотите избежать приема лекарств ...
Адриан ЮревичОдно из самых употребляемых лекарств в США и самое употребляемое обезболивающее в мире, по мнению исследователей, не только снимает боль...
Сандра КобушевскаТрамадол — сильное болеутоляющее средство, относящееся к группе опиоидных препаратов. Он популярен и охотно используется во всем мире для сильного смягчения, ...
Марта ПавлякПопулярные обезболивающие и противовоспалительные препараты можно приобрести без рецепта не только в аптеке, но и в киоске или на заправке. С одной стороны это...
Анна Зимны-ЗайонцВажная практическая информация для пациентов лечение пероральными антикоагулянтами
Чтобы полностью понять принципы и цели пероральной антикоагулянтной терапии, вы должны сначала понять, как сворачивается кровь (см. также: Как сворачивается кровь ).
При тромбозе лечение обычно направлено на ингибирование системы свертывания крови, что предотвращает образование тромбов, но также увеличивает склонность к кровотечениям.К сожалению, в настоящее время нет доступных методов для избирательного снижения склонности к образованию тромбов только в отдельных областях тела - лечение нарушает всю систему свертывания крови. Лечение путем растворения тромбов, т.н. фибринолитическая терапия применяется редко и ограничивается строго определенными случаями.
Пероральные антикоагулянты за счет снижения свертываемости крови снижают риск образования в сосудах сосуды и сердце от вредных тромбов (тромбов).Эти препараты также используются с целью растворение имеющихся тромбов.
Чаще всего пероральные антикоагулянты используются для предотвращения увеличения тромбов при венозном тромбозе. Также их принимают после тромбоэмболии легочной артерии и в кардиологии – в качестве профилактического средства в кардиологии у больных с нарушениями сердечного ритма, определяемыми как пароксизмальная перманентная фибрилляция предсердий. В этих случаях целью лечения является предотвращение образования тромбы в полостях сердца.Эти препараты также используются у пациентов после кардиохирургических процедур имплантации искусственных сердечных клапанов.
Пероральные антикоагулянты чаще других классов вызывают осложнения, требующие пребывания в стационаре, особенно если их не применять осторожно, по назначению врача. Антикоагулянты, однако, являются широко распространенными препаратами. они не подлежат замене и часто спасают жизнь больного. Чтобы их применение было эффективным и безопасным, необходимо тесное сотрудничество больного и врача, а также просвещение больного и его близких.Важно, чтобы каждый человек, проходящий лечение, понимал, как действуют эти лекарства и как они действуют. лабораторный контроль лечения.
Наиболее частые показания к применению антикоагулянтов:
Определение МНО обычно проводится в аналитической лаборатории, имеющей специализированное оборудование и реагенты.В прошлом так называемая протромбиновое время (ПВ), диапазон стандартов которого различался между лабораториями в зависимости от типа используемых реагентов и метода выполнения теста. Однако в 70-х годах ХХ века метод проведения определений был стандартизирован и введен так называемый эталонный реагент. эталонный тромбопластин, который используется для калибровки реагента (тромбопластина), который доступен в лаборатории и который необходим для определения свертывающей способности крови. На основании проведенной калибровки, так называемогоISI – международный индекс чувствительности тестируемого тромбопластина, который лаборатория использует в дальнейшей работе. С помощью индекса ISI определяют показатель INR – International Normalized Ratio – стандартизированный показатель протромбинового времени, который говорит о способности крови к свертыванию. У здоровых людей и лиц, не применяющих антикоагулянты, она составляет около 1,0, а у лиц, принимающих наркотики, дозу подбирают так, чтобы она была 2,0-3,0, а в обоснованных случаях даже несколько выше.Этот метод тестирования системы свертывания делает полученные результаты сопоставимыми с результатами, полученными в других лабораториях. В настоящее время пролеченный пациент может без опасений пользоваться лабораториями по всему миру и получать надежные результаты, позволяющие эффективно и безопасно определять дозы антикоагулянтов.
У здоровых лиц, не принимающих антикоагулянты, уровень МНО составляет примерно 1 (0,8–1,2). У пролеченных пациентов врач подбирает дозу таким образом, чтобы показатель МНО повышался. до 2,0-3 – тогда его называют «терапевтическим» показателем.В отдельных случаях может быть выше, но об этом всегда решает врач. МНО выше 5 г как правило, указывает на передозировку препарата – требует снижения дозировки и обращения к врачу. Слишком низкий показатель МНО (<2), в свою очередь, означает недостаточное дозу, которая может вызвать тромбоз в крови и потребовать увеличения дозы.
Частота измерения индикатора разная. Первоначально в начале лечения МНО отмечается часто, раз в несколько дней. Если вы удовлетворены уровнем МНО, значит реже и реже - каждую неделю, затем каждые 2 недели, затем обычно каждые 3-4 недели (при условии, что он стабилен, т.е. предписанная дозировка правильная).
Принимать препарат один раз в сутки в одно и то же время. Если пришло время принять лекарство, принять его как можно скорее; если незадолго до следующей дозы Не принимайте пропущенную дозу, просто примите следующую в обычное время. Никогда не "складывать" забытые дозы!
Список препаратов, которые могут усиливать или ослаблять действие антикоагулянтов, очень долго и каждый раз необходимо убеждаться в безопасности применения препарата.К самым популярным препараты, усиливающие действие антикоагулянтов, почти все популярны противовоспалительные и обезболивающие препараты, такие как ацетилсалициловая кислота (Аспирин, Энтеротик, Акард, Полокард), ибупрофен, вольтарен, мидокалм и др. Единственным безопасным препаратом в этом отношении является парацетамол (Апап, Эффералган), однако следует обратить внимание на состав комбинированных препаратов. Увеличьте свое действие Антикоагулянты также могут убивать антибиотики, которые при длительном применении живущие в кишечнике человека микроорганизмы, являющиеся поставщиками витамина К.
Пероральные антикоагулянты, используемые в Польше, представляют собой аценокумарол и варфарин. Эти препараты немного отличаются друг от друга, в том числе продолжительность действия. Они появляются под разными именами и в разных дозах. Больной должен ознакомиться с их характерами и всегда знать какой препарат и в какой дозе применяют.

Варфарин 5 мг, делимая таблетка
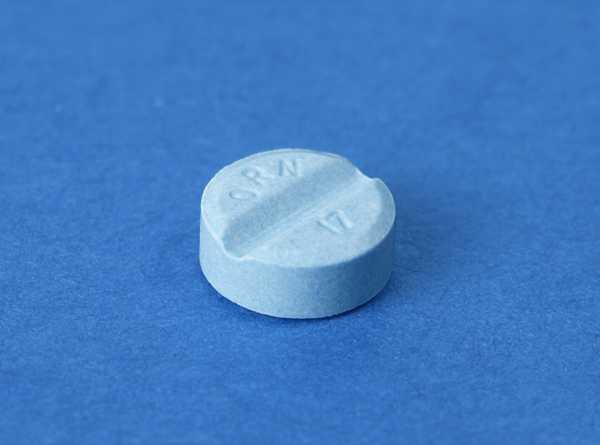
Варфарин 3 мг, делимая таблетка

Аценокумарол 4 мг Делимые таблетки 9000 5
Рекомендуется носить его с собой (в личных документах) сведения о лечении антикоагулянтами, название и дозировка применяемого препарата и проводимом тщательное документирование последующих измерений INR.Таблица последовательных измерений облегчает выбор врачом правильная доза. Через некоторое время больной, как правило, может сделать это сам. изменить дозировку, наблюдая за графиком.
Лечебные карты доступны для загрузки ниже:
Карточка документа [PDF]
Из формы измерения INF [PDF]
Что такое антикоагулянты и кому их следует применять? Когда нужно принимать антикоагулянты и каковы противопоказания к их применению? Антикоагулянты доступны только по рецепту? На эти и другие вопросы мы отвечаем в нашем руководстве.
Антикоагулянты, или препараты для разжижения крови, представляют собой большую группу препаратов, основной целью которых является прекращение слипания тромбоцитов и предотвращение образования опасных тромбов.Эти препараты используются, в частности, в для профилактики и лечения тромбоэмболий и при лечении заболеваний, проявляющихся повышенной свертываемостью крови.
Антагонисты витамина К: аценокумарол (например,Аценокумарол (WZF, Синтром) и варфарин (например, Варфин). Эти препараты действуют путем ингибирования синтеза факторов свертывания крови в печени, поэтому процесс свертывания крови не активируется. Эти препараты требуют мониторинга параметров коагуляции, в основном протромбинового времени свертывания крови (ПВ), выраженного в виде МНО.
Препараты, ингибирующие активность тромбина: нефракционированный гепарин (ранее использовавшийся, в настоящее время недоступен), низкомолекулярный гепарин (например, эноксапарин - клексан, неопарин), синтетические аналоги гирудина (например,Ангиокс) и дабигатран (например, Прадакса). Эти препараты дезактивируют тромбин, из-за чего он теряет свои антикоагулянтные свойства.
Пероральные прямые ингибиторы фактора Ха: ривароксабан (например, Xarelto), апиксабан (например, Eliquis). Эти препараты принимаются перорально. Ингибируя активность фактора Ха, они препятствуют выработке тромбина и тем самым препятствуют образованию тромба. Они в основном используются у пациентов после операции. Они не требуют контроля фактора свертывания крови.
Антикоагулянты с ацетилсалициловой кислотой, напр.Акард, Полокард, Профикар. Он работает путем избирательного ингибирования фермента циклооксигеназы 1 (ЦОГ-1), так что активность тромбоксана (биологически активного вещества, вызывающего слипание тромбоцитов) подавляется, предотвращая образование тромбов и закупорку коронарных сосудов и уменьшая риск сердечного приступа.
Нефракционированный гепарин для местного нанесения на кожу, например Лиотон, Фортивен Актив Гель, Гепаризен, Гепарин-Хаско. Гепарин в виде мази и геля применяют для местного применения при поверхностных тромбофлебитах, при лечении варикозного расширения вен нижних конечностей и травм мягких тканей, проявляющихся на коже в виде синяков.
Применение антикоагулянтов старого поколения (аценокумарол и варфарин) сопряжено с более высоким риском кровотечений по сравнению с препаратами нового поколения (ривароксабан, апиксабан), а также требует контроля факторов свертывания крови, что может вызывать затруднения у пациентов. Несомненным преимуществом антикоагулянтов старого поколения является способность быстро купировать антикоагулянтный эффект, что особенно важно при передозировках, спонтанных или травматических кровотечениях и неотложных оперативных вмешательствах.
К сожалению, до сих пор не разработано антидота, подавляющего антикоагулянтный эффект антикоагулянтов нового поколения, поэтому остановить кровотечение, вызванное, например, несчастным случаем или передозировкой, у пациентов, принимающих эти препараты, не представляется возможным.
Для того, чтобы терапия антикоагулянтами была эффективной и безопасной, необходимо строго соблюдать дозировку и находиться под наблюдением врача в течение всего периода лечения, а при появлении тревожных побочных эффектов немедленно обращаться к специалисту.
редактор: Агнешка Сороко, MA хутор.
Мы прилагаем все усилия, чтобы наша статья наилучшим образом отражала имеющуюся информацию, но ее нельзя рассматривать как фармацевтическую консультацию. Прежде чем принимать это лекарство, прочитайте брошюру и, если у вас есть какие-либо вопросы, проконсультируйтесь с врачом или фармацевтом. Все названия продуктов, приведенные в статье, являются примерами и не являются рекламой. Все авторские права на статью принадлежат компании WherePoLek sp. Z o.о.
.90 000 Борьба с COVID-19 на дому 90 001Следующая информация объясняет, что должны делать люди в вашем доме, которые страдают или могут страдать от COVID-19.
НачалоCOVID-19 — это вирусное заболевание, которое может поражать легкие и дыхательные пути. Симптомы COVID-19 могут быть легкими или тяжелыми. Это могут быть:
Симптомы могут начать проявляться через 2–14 дней после контакта с вирусом.Симптомы могут длиться от 1 до 3 недель. Вообще говоря, у больных раком нет никаких симптомов, кроме других.
У некоторых людей с COVID-19 нет симптомов (у них нет симптомов). Однако даже люди без симптомов могут передавать вирус другим людям.
Многие люди кашляют в течение нескольких недель после перенесенного вирусного заболевания, такого как COVID-19. Пока ваш кашель не ухудшится или ваше состояние не улучшится, вам не о чем беспокоиться.При кашле прикрывайте рот и нос согнутым локтем или салфеткой. Если ваш кашель усиливается, вы не видите крови в мокроте (кашель) или отхаркиваете больше мокроты, обратитесь к врачу.
НачалоВ настоящее время для диагностики COVID-19 используются 2 типа тестов.
Результат может быть положительным или отрицательным для обоих типов теста.Положительный результат означает, что тест показал, что у тестируемого есть COVID-19. Отрицательный результат теста означает, что у испытуемого нет COVID-19.
НачалоМожет быть полезно вести дневник, чтобы записывать симптомы и лекарства для их облегчения. Это поможет вам увидеть, как ваши симптомы меняются с течением времени. Такая информация может быть полезной, если вам необходимо обратиться к врачу.
Людям с устройствами для остановки дыхания во сне (такими как аппарат CPAP) или домашним небулайзером перед их использованием следует проконсультироваться со своим лечащим врачом.Эти устройства могут распространять вирус, вызывающий COVID-19.
Люди с COVID-19, у которых нет симптомов заболевания, не должны принимать какие-либо средства от простуды, парацетамол (Тайленол) или безрецептурные нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Advil ). ® ) и напроксен (Aleve ® ).Эти препараты могут маскировать симптомы COVID-19.
Вы можете принимать детский аспирин (81 миллиграмм (мг) в день), если ваш врач говорит вам об этом. Если вы чувствуете, что вам нужна более высокая доза, поговорите со своим врачом.
COVID-19 легко передается от одного человека к другому. Он может распространяться воздушно-капельным путем или оставаться на поверхностях после кашля или чихания человека. Также можно заразиться, прикоснувшись к больному человеку, а затем коснувшись глаз, носа или рта.
Следуя рекомендациям в этом разделе, вы поможете предотвратить распространение COVID-19 среди других людей в вашем доме и обществе.
Если какой-либо из ваших симптомов COVID-19 снова появится, немедленно начните снова и обратитесь к врачу.
Некоторые люди могут быть заразными в течение длительного периода времени после того, как они перенесли COVID-19.Это означает, что они могут передавать вирус другим людям, даже если у них нет симптомов. Человек все еще может заразиться, если:
Людям с очень слабой иммунной системой или недавно перенесшим трансплантацию стволовых клеток следует обратиться к врачу.Может потребоваться проведение ПЦР-теста или экспресс-теста, чтобы подтвердить, что человек больше не инфицирован.
Если больному нужна помощь, он должен выбрать одного из домочадцев в качестве опекуна. Хранитель должен быть здоров. У него не должно быть хронических (длительных) состояний или ослабленной иммунной системы. В идеале лицо, осуществляющее уход, должно быть полностью вакцинировано против COVID-19.
Лицо, осуществляющее уход, должно следовать рекомендациям, изложенным в документе Ведение COVID-19 дома: информация для лиц, осуществляющих уход.
Вирус COVID-19 вызывает беспокойство — это нормально, особенно когда мы сами больны или когда болеют наши близкие. Чтобы позаботиться о себе, вы можете сделать следующее:
МСК предлагает помощь в преодолении проблем в этот сложный период через ряд специалистов, волонтеров и программ поддержки. Дополнительную информацию и советы по управлению стрессом см. в разделе Как справиться со стрессом и тревогой, вызванными COVID-19.
НачалоНемедленно обратитесь к врачу, если вы испытываете любой из следующих симптомов:
Для получения дополнительной информации о том, что делать, если у вас или у кого-то в вашем доме есть COVID-19, посетите сайт www.cdc.gov/coronavirus/2019-ncov/if-you-are-sick. Для получения последней информации о подготовке центра MSK к COVID-19 посетите веб-сайт www.mskcc.org/coronavirus
. Начало .90 000 Какие наиболее часто используемые антикоагулянты?Сгусток представляет собой пробку в кровеносном сосуде, состоящую из свернувшейся крови или слипшихся тромбоцитов. Возникает в результате:
Вышеуказанные ситуации приводят к образованию тромбоэмболий , опасных для здоровья и даже жизни, если вызывают так называемыелегочная эмболия (сгустки в артериях легких, приводящие к гипоксии в этой ткани).
Вот почему так важна правильная и быстрая диагностика, а затем правильно проведенная антикоагулянтная терапия.
Читайте также:
Венозный тромбоз - причины, симптомы, лечение
В Польше наиболее популярными активными веществами, доступными в качестве пероральных рецептурных препаратов , являются:
Это производные кумарина.Влияют на метаболизм витамина К. В результате снижения активности фермента - эпоксидредуктазы витамина К отсутствует гамма-карбоксилирование глутаминовой кислоты в соседстве с некоторыми факторами свертывания крови, что также блокирует взаимодействие с кальцием ионов, необходимых для запуска процесса свертывания крови. Клинический эффект — увеличение протромбинового времени (ПВ/МНО) более чем от 36 до 72 часов. После отмены препарата этот параметр возвращается к норме через несколько дней.
Показаниями к применению этих веществ являются лечение и профилактика тромбоэмболических заболеваний, легочной эмболии, профилактика инфаркта, инсульта, особенно у больных с мерцательной аритмией, недостаточностью или протезированием клапанов сердца .
Дозировка препаратов, содержащих аценокумарол или варфарин, должна определяться индивидуально, в зависимости от причин применения, а также исходного уровня МНО. Возможность регулярного определения протромбинового времени является обязательным условием применения таких препаратов, так как существуют большие различия в чувствительности больных к действию этих веществ, и действие препарата может меняться в процессе его применения. На эффективность действия также влияют:
Существует ряд препаратов, которые могут ослаблять или усиливать действие варфарина или аценокумарола. взаимодействия с отпускаемыми без рецепта препаратами, например, ацетилсалициловой кислотой (АСК) и другими пероральными нестероидными противовоспалительными препаратами, применяемыми, например, при болях различного происхождения, особенно опасны . С осторожностью следует также применять парацетамол и некоторые антациды .Также возможно взаимодействие с популярным компонентом препаратов для суставов – глюкозамином .
Эффективность также может снижаться при регулярном употреблении большого количества продуктов, богатых витамином К.
Популярный тонизирующий напиток - благодаря содержанию хинина, а также клюквенный сок и варенье могут усиливать антикоагулянтный эффект ( и привести к кровоизлияниям) из клюквы .
Аценокумарол и варфарин противопоказаны при беременности - как из-за возможности вызвать трудноконтролируемое кровотечение, так и из-за их тератогенного (повреждающего плод) действия.Эти препараты также могут попадать в грудное молоко, но в обоснованных случаях врач может принять решение о применении такой терапии.
Наиболее серьезным побочным эффектом и симптомом передозировки этих веществ является кровотечение . Наиболее частыми симптомами являются подкожные экхимозы, а также гематурия и желудочно-кишечные кровотечения (кровавая рвота, черный стул). Если вы заметили такие симптомы, немедленно обратитесь к врачу, так как они могут быть опасны для жизни или здоровья.
Читайте также:
Профилактика тромбоза – защитит ли диета от болезней?
Эти вещества блокируют рецептор P2Y12 тромбоцитов и предотвращают связывание АДФ, что косвенно ингибирует агрегацию тромбоцитов. Эта блокада необратима, и время кровотечения возвращается к норме через 5-7 дней после отмены препарата. Это связано с системным оборотом тромбоцитов.
Клопидогрел является пролекарством.Это означает, что он метаболизируется в активную молекулу только в организме. Поскольку метаболизм может различаться у разных людей (а также в зависимости от сопутствующих заболеваний и используемых лекарств), не у всех будет одинаковый сильный антикоагулянтный эффект.
Показаниями к применению клопидогрла и тиклопидина являются широко известные меры профилактики и лечения различных состояний, связанных с повышенной свертываемостью крови. Кроме того, тиклопидин используется при некоторых хирургических процедурах и гемодиализе, что повышает его эффективность.
Лекарства, отпускаемые без рецепта, которые требуют особого внимания (и желательно консультации с врачом) при использовании с клопидогрелом и тиклопидином:
При беременности особых тератогенных эффектов не выявлено.Использование клопидогреля и тиклопидина не рекомендуется, если в этом нет крайней необходимости. То же самое касается лактации.
Перед любым хирургическим и стоматологическим лечением сообщите своему врачу, что вы принимаете какие-либо из вышеупомянутых препаратов. Такие процедуры могут потребовать модификации лечения антикоагулянтами (например, отмены препарата на несколько дней или замены его другим препаратом).
Это препараты, которые селективно ингибируют фактор свертывания крови Ха - серинэндопептидазу.Ингибирование этого фермента предотвращает выработку тромбина, удлиняет время кровотечения и снижает риск образования тромба.
Очень похож по свойствам на упомянутые молекулы дабигатран , который является прямым и обратимым ингибитором тромбина. Таким образом, препарат также влияет на агрегацию тромбоцитов.
Для веществ с данным механизмом действия нет необходимости определять протромбиновое время (МНО), что значительно повышает комфортность лечения и сотрудничество между пациентом и врачом.В ситуациях передозировки или при необходимости проведения спасательной процедуры для оценки антикоагулянтного эффекта используют количественный тест анти-Ха.
Перечисленные препараты показаны:
Ингибиторы фактора Ха используются только у взрослых. Безопасность применения у лиц моложе 18 лет не установлена.
Перед началом лечения следует оценить функцию почек. Для этого рассчитывают клиренс креатинина (ККК) по методу Когрофта-Голта с учетом следующих факторов:
Эти препараты противопоказаны при CrCL <30 мл/мин.При умеренной почечной недостаточности следует соблюдать осторожность. Это также относится к обезвоживанию, гиповолемии или применению других препаратов, которые могут ухудшить работу этих органов.
Читайте также:
Креатинин сыворотки - что это такое и каковы его нормы?
Особая осторожность требуется при применении:
Противопоказания к применению Ингибиторы фактора Ха любые заболевания или изменения в организме, связанные с риском кровотечения:
Эти препараты не следует применять в комбинированной терапии с другими антикоагулянтами (гепарином, пероральными антикоагулянтами), а также с кетоконазолом, циклоспорином, итраконазолом.
Ингибиторы фактора Ха также не следует применять во время беременности и кормления грудью .
Из-за возможного риска кровотечения даже при правильном назначении антикоагулянты следует применять с осторожностью и тщательно контролировать любые изменения самочувствия.
Проглатывайте капсулы препарата целиком, запивая большим количеством воды и не открывая их - это также может увеличить риск кровотечения.
Наиболее распространенные побочные эффекты включают:
Эти препараты также могут влиять на лабораторные показатели при диагностике состояния печени и желчных протоков.
Поскольку сердечно-сосудистые заболевания (включая тромбоэмболию) являются одной из ведущих причин смерти во всем мире, антикоагулянтная терапия является важным фактором снижения смертности среди пациентов. Широкий выбор препаратов позволяет подобрать подходящее лечение с учетом состояния пациента. Несмотря на множество ограничений применения антикоагулянтов, врач индивидуально оценивает потенциальный риск в отношении пользы от применения такого препарата.Если лечение антикоагулянтами оказывается необходимым, важно тесное сотрудничество с врачом, самонаблюдение и бдительность. Все это позволит получить хорошие результаты лечения, результатом которых станет сохранение здоровья.
.