2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Менингоэнцефалит — нейроинфекционное заболевание, протекающее с сочетанным поражением церебрального вещества и оболочек. Проявляется инфекционными, оболочечными, вариабельными очаговыми симптомами. Диагностируется в результате неврологического осмотра, церебральной МРТ/КТ, исследования ликвора, лабораторной диагностики, направленной на поиск возбудителя. Лечение базируется на этиотропной терапии (антибиотики, антивирусные, антимикотические, противопаразитарные фармпрепараты) в комбинации с патогенетическими, симптоматическими средствами.
Термин «менингоэнцефалит» обозначает одновременное воспалительное поражение оболочек («менингеа») и вещества («энцефалон») головного мозга. Сочетанное воспаление может возникать изначально или являться результатом распространения патологического процесса. При вторичном вовлечении мозгового вещества менингоэнцефалит выступает осложнением менингита, при переходе воспаления на церебральные оболочки — осложнением энцефалита. Из-за незрелости гематоэнцефалитического барьера и иммунной системы заболеванию наиболее подвержены дети младшего возраста. Патология распространена повсеместно. Отдельные этиологические формы (комариный, клещевой менингоэнцефалит) отличаются эндемичностью и сезонностью.
Менингоэнцефалит
Основной этиофактор заболевания — инфекция. Первичное инфицирование церебральных структур обусловлено непосредственным проникновением в них нейротропных возбудителей. Вторичное инфицирование происходит при распространении инфекционного процесса из расположенных поблизости очагов (отит, синусит), при общих инфекционных заболеваниях (кори, краснухе, гриппе). Основными возбудителями энцефалита выступают вирусы, бактерии, реже — простейшие, патогенные грибы. Инфицирование возможно вследствие:
При попадании возбудителей в организм человека заболевание возникает далеко не всегда. Факторами, способствующими развитию болезни, считают ослабленное состояние организма, наличие первичного или вторичного иммунодефицита, незрелость системы иммунитета, массивность инвазии.
В ответ на внедрение возбудителя в мозговых тканях развивается воспаление, характер которого (серозное, гнойное) зависит от вида инфекционного агента. Формирующиеся периваскулярные воспалительные инфильтраты ухудшают церебральное кровообращение. Возникает ишемия, выступающая вторичным повреждающим фактором. Усиливается продукция ликвора, что обуславливает развитие внутричерепной гипертензии. Поражение оболочек сопровождается их раздражением, приводящим к появлению менингеального синдрома. Воспаление церебрального вещества протекает с образованием различных по размеру воспалительных фокусов. Нарушение функции расположенных в очагах нейронов вызывает формирование соответствующего неврологического дефицита — очаговой симптоматики. Массовая гибель нервных клеток является причиной стойкого характера возникшего дефицита.
В клинической неврологии используется разделение менингоэнцефалитов на различные типы по нескольким критериям: этиологии, характеру морфологических изменений, типу течения. Верификация заболевания осуществляется на диагностическом этапе, необходима для корректного подбора лечения.
По этиологии различают следующие виды энцефалита:
По типу воспалительного процесса менингоэнцефалит классифицируют на:
По особенностям клинического течения менингоэнцефалит бывает:
Клиническая картина складывается из сочетания общеинфекционных, ликворно-гипертензионных, менингеальных, очаговых симптомов. Типичными признаками инфекции являются повышение температуры тела, недомогание, отсутствие аппетита. Возможны высыпания на кожных покровах. В ряде случаев признаки поражения мозга возникают на фоне текущего инфекционного заболевания. Ликворная гипертензия проявляется интенсивной головной болью, тошнотой, не приносящей облегчения рвотой. Быстро нарастающее повышение внутричерепного давления приводит к расстройству сознания: пациент возбуждён или сонлив, плохо ориентирован, при молниеносном течении впадает в кому.
Менингеальный синдром характеризуется общей гиперестезией — повышенной световой, звуковой, тактильной чувствительностью, гипертонусом задних мышц шеи, мышц-сгибателей конечностей. У некоторых пациентов возникают судорожные приступы. Очаговый неврологический дефицит варьируется в широких пределах в зависимости от локализации и вида воспалительного процесса. Наблюдаются гемипарезы, нарушения чувствительности, сенсомоторная афазия, гиперкинезы, мозжечковый синдром, вестибулярная атаксия, когнитивные нарушения. При поражениях черепно-мозговых нервов отмечаются глазодвигательные и зрительные расстройства, перекос лица, опущение верхнего века, снижение слуха, нарушения глотания, дизартрия.
Массивная бактериальная инфекция сопровождается выделением в кровь большого количества погибших клеток, бактериальных токсинов и продуктов жизнедеятельности, что способно провоцировать развитие бактериально-токсического шока. Воспалительные процессы протекают с накоплением экссудата в межклеточном пространстве церебральных тканей, приводят к отёку головного мозга. Интракраниальная гипертензия и нарастающий отёк мозга осложняются смещением мозговых структур с ущемлением ствола и развитием прогрессирующего бульбарного паралича, опасного сердечной и дыхательной недостаточностью.
Диагностический поиск начинается с опроса пациента и его близких относительно текущей или недавно перенесенной инфекционной болезни, выявления в анамнезе ЧМТ, факта вакцинации, укуса клеща и т. п. Дальнейшие диагностические исследования включают:
Дифференцировать менингоэнцефалит необходимо от опухолей головного мозга, обширных инсультов, протекающих с оболочечным синдромом, токсических поражений ЦНС, прогрессирующих дегенеративных процессов. Дифференциальная диагностика осуществляется среди менингоэнцефалитов различной этиологии. Окончательно определить возбудителя позволяет только его выделение из ликвора, церебральных тканей, крови.
Терапия проводится комплексно в условиях отделения реанимации или интенсивной терапии, включает этиотропную, патогенетическую, симптоматическую составляющие. Этиотропное лечение осуществляется соответственно этиологии:
Основу патогенетического лечения составляет борьба с церебральным отёком: мочегонные, глюкокортикостероиды. Сохранение жизнедеятельности нейронов осуществляется нейропротекторными, нейрометаболическими средствами. Симптоматическая терапия направлена на купирование основных проявлений заболевания, включает поддержание жизненно важных систем организма (сердечно-сосудистые препараты, оксигенотерапию, ИВЛ), противосудорожные средства, антипиретики, психотропные фармпрепараты. В стадии регресса симптоматики начинают реабилитационную терапию, направленную на максимальное восстановление нарушенных нервных функций (массаж, ЛФК, физиотерапия, акупунктура).
Своевременно начатая этиотропная терапия повышает шансы на выздоровление, однако исход болезни зависит от этиологии, формы течения, возраста пациента, состояния его иммунной системы. Самый высокий процент летальности имеет молниеносный менингоэнцефалит. У большинства выживших пациентов наблюдаются резидуальные явления: парезы, нарушения речи, хроническая интракраниальная гипертензия, эпилепсия, психоорганический синдром. У детей младшего возраста менингоэнцефалит провоцирует задержку психического развития.
К профилактическим мерам относятся мероприятия, направленные на укрепление иммунитета (витаминизированное питание, пребывание на свежем воздухе, закаливание, занятия физкультурой), своевременное лечение инфекций, ликвидация хронических инфекционных очагов в организме. Предотвратить посттравматический менингоэнцефалит позволяет корректная обработка ран, ликвидация ликвореи, профилактический приём антибиотиков. Предупредить поствакцинальный менингоэнцефалит можно путём тщательного отбора вакцинируемого контингента.
Менингоэнцефалит — нейроинфекционное заболевание, протекающее с сочетанным поражением церебрального вещества и оболочек. Проявляется инфекционными, оболочечными, вариабельными очаговыми симптомами. Диагностируется в результате неврологического осмотра, церебральной МРТ/КТ, исследования ликвора, лабораторной диагностики, направленной на поиск возбудителя. Лечение базируется на этиотропной терапии (антибиотики, антивирусные, антимикотические, противопаразитарные фармпрепараты) в комбинации с патогенетическими, симптоматическими средствами.
Термин «менингоэнцефалит» обозначает одновременное воспалительное поражение оболочек («менингеа») и вещества («энцефалон») головного мозга. Сочетанное воспаление может возникать изначально или являться результатом распространения патологического процесса. При вторичном вовлечении мозгового вещества менингоэнцефалит выступает осложнением менингита, при переходе воспаления на церебральные оболочки — осложнением энцефалита. Из-за незрелости гематоэнцефалитического барьера и иммунной системы заболеванию наиболее подвержены дети младшего возраста. Патология распространена повсеместно. Отдельные этиологические формы (комариный, клещевой менингоэнцефалит) отличаются эндемичностью и сезонностью.
Менингоэнцефалит
Основной этиофактор заболевания — инфекция. Первичное инфицирование церебральных структур обусловлено непосредственным проникновением в них нейротропных возбудителей. Вторичное инфицирование происходит при распространении инфекционного процесса из расположенных поблизости очагов (отит, синусит), при общих инфекционных заболеваниях (кори, краснухе, гриппе). Основными возбудителями энцефалита выступают вирусы, бактерии, реже — простейшие, патогенные грибы. Инфицирование возможно вследствие:
При попадании возбудителей в организм человека заболевание возникает далеко не всегда. Факторами, способствующими развитию болезни, считают ослабленное состояние организма, наличие первичного или вторичного иммунодефицита, незрелость системы иммунитета, массивность инвазии.
В ответ на внедрение возбудителя в мозговых тканях развивается воспаление, характер которого (серозное, гнойное) зависит от вида инфекционного агента. Формирующиеся периваскулярные воспалительные инфильтраты ухудшают церебральное кровообращение. Возникает ишемия, выступающая вторичным повреждающим фактором. Усиливается продукция ликвора, что обуславливает развитие внутричерепной гипертензии. Поражение оболочек сопровождается их раздражением, приводящим к появлению менингеального синдрома. Воспаление церебрального вещества протекает с образованием различных по размеру воспалительных фокусов. Нарушение функции расположенных в очагах нейронов вызывает формирование соответствующего неврологического дефицита — очаговой симптоматики. Массовая гибель нервных клеток является причиной стойкого характера возникшего дефицита.
В клинической неврологии используется разделение менингоэнцефалитов на различные типы по нескольким критериям: этиологии, характеру морфологических изменений, типу течения. Верификация заболевания осуществляется на диагностическом этапе, необходима для корректного подбора лечения.
По этиологии различают следующие виды энцефалита:
По типу воспалительного процесса менингоэнцефалит классифицируют на:
По особенностям клинического течения менингоэнцефалит бывает:
Клиническая картина складывается из сочетания общеинфекционных, ликворно-гипертензионных, менингеальных, очаговых симптомов. Типичными признаками инфекции являются повышение температуры тела, недомогание, отсутствие аппетита. Возможны высыпания на кожных покровах. В ряде случаев признаки поражения мозга возникают на фоне текущего инфекционного заболевания. Ликворная гипертензия проявляется интенсивной головной болью, тошнотой, не приносящей облегчения рвотой. Быстро нарастающее повышение внутричерепного давления приводит к расстройству сознания: пациент возбуждён или сонлив, плохо ориентирован, при молниеносном течении впадает в кому.
Менингеальный синдром характеризуется общей гиперестезией — повышенной световой, звуковой, тактильной чувствительностью, гипертонусом задних мышц шеи, мышц-сгибателей конечностей. У некоторых пациентов возникают судорожные приступы. Очаговый неврологический дефицит варьируется в широких пределах в зависимости от локализации и вида воспалительного процесса. Наблюдаются гемипарезы, нарушения чувствительности, сенсомоторная афазия, гиперкинезы, мозжечковый синдром, вестибулярная атаксия, когнитивные нарушения. При поражениях черепно-мозговых нервов отмечаются глазодвигательные и зрительные расстройства, перекос лица, опущение верхнего века, снижение слуха, нарушения глотания, дизартрия.
Массивная бактериальная инфекция сопровождается выделением в кровь большого количества погибших клеток, бактериальных токсинов и продуктов жизнедеятельности, что способно провоцировать развитие бактериально-токсического шока. Воспалительные процессы протекают с накоплением экссудата в межклеточном пространстве церебральных тканей, приводят к отёку головного мозга. Интракраниальная гипертензия и нарастающий отёк мозга осложняются смещением мозговых структур с ущемлением ствола и развитием прогрессирующего бульбарного паралича, опасного сердечной и дыхательной недостаточностью.
Диагностический поиск начинается с опроса пациента и его близких относительно текущей или недавно перенесенной инфекционной болезни, выявления в анамнезе ЧМТ, факта вакцинации, укуса клеща и т. п. Дальнейшие диагностические исследования включают:
Дифференцировать менингоэнцефалит необходимо от опухолей головного мозга, обширных инсультов, протекающих с оболочечным синдромом, токсических поражений ЦНС, прогрессирующих дегенеративных процессов. Дифференциальная диагностика осуществляется среди менингоэнцефалитов различной этиологии. Окончательно определить возбудителя позволяет только его выделение из ликвора, церебральных тканей, крови.
Терапия проводится комплексно в условиях отделения реанимации или интенсивной терапии, включает этиотропную, патогенетическую, симптоматическую составляющие. Этиотропное лечение осуществляется соответственно этиологии:
Основу патогенетического лечения составляет борьба с церебральным отёком: мочегонные, глюкокортикостероиды. Сохранение жизнедеятельности нейронов осуществляется нейропротекторными, нейрометаболическими средствами. Симптоматическая терапия направлена на купирование основных проявлений заболевания, включает поддержание жизненно важных систем организма (сердечно-сосудистые препараты, оксигенотерапию, ИВЛ), противосудорожные средства, антипиретики, психотропные фармпрепараты. В стадии регресса симптоматики начинают реабилитационную терапию, направленную на максимальное восстановление нарушенных нервных функций (массаж, ЛФК, физиотерапия, акупунктура).
Своевременно начатая этиотропная терапия повышает шансы на выздоровление, однако исход болезни зависит от этиологии, формы течения, возраста пациента, состояния его иммунной системы. Самый высокий процент летальности имеет молниеносный менингоэнцефалит. У большинства выживших пациентов наблюдаются резидуальные явления: парезы, нарушения речи, хроническая интракраниальная гипертензия, эпилепсия, психоорганический синдром. У детей младшего возраста менингоэнцефалит провоцирует задержку психического развития.
К профилактическим мерам относятся мероприятия, направленные на укрепление иммунитета (витаминизированное питание, пребывание на свежем воздухе, закаливание, занятия физкультурой), своевременное лечение инфекций, ликвидация хронических инфекционных очагов в организме. Предотвратить посттравматический менингоэнцефалит позволяет корректная обработка ран, ликвидация ликвореи, профилактический приём антибиотиков. Предупредить поствакцинальный менингоэнцефалит можно путём тщательного отбора вакцинируемого контингента.
Менингоэнцефалит — нейроинфекционное заболевание, протекающее с сочетанным поражением церебрального вещества и оболочек. Проявляется инфекционными, оболочечными, вариабельными очаговыми симптомами. Диагностируется в результате неврологического осмотра, церебральной МРТ/КТ, исследования ликвора, лабораторной диагностики, направленной на поиск возбудителя. Лечение базируется на этиотропной терапии (антибиотики, антивирусные, антимикотические, противопаразитарные фармпрепараты) в комбинации с патогенетическими, симптоматическими средствами.
Термин «менингоэнцефалит» обозначает одновременное воспалительное поражение оболочек («менингеа») и вещества («энцефалон») головного мозга. Сочетанное воспаление может возникать изначально или являться результатом распространения патологического процесса. При вторичном вовлечении мозгового вещества менингоэнцефалит выступает осложнением менингита, при переходе воспаления на церебральные оболочки — осложнением энцефалита. Из-за незрелости гематоэнцефалитического барьера и иммунной системы заболеванию наиболее подвержены дети младшего возраста. Патология распространена повсеместно. Отдельные этиологические формы (комариный, клещевой менингоэнцефалит) отличаются эндемичностью и сезонностью.
Менингоэнцефалит
Основной этиофактор заболевания — инфекция. Первичное инфицирование церебральных структур обусловлено непосредственным проникновением в них нейротропных возбудителей. Вторичное инфицирование происходит при распространении инфекционного процесса из расположенных поблизости очагов (отит, синусит), при общих инфекционных заболеваниях (кори, краснухе, гриппе). Основными возбудителями энцефалита выступают вирусы, бактерии, реже — простейшие, патогенные грибы. Инфицирование возможно вследствие:
При попадании возбудителей в организм человека заболевание возникает далеко не всегда. Факторами, способствующими развитию болезни, считают ослабленное состояние организма, наличие первичного или вторичного иммунодефицита, незрелость системы иммунитета, массивность инвазии.
В ответ на внедрение возбудителя в мозговых тканях развивается воспаление, характер которого (серозное, гнойное) зависит от вида инфекционного агента. Формирующиеся периваскулярные воспалительные инфильтраты ухудшают церебральное кровообращение. Возникает ишемия, выступающая вторичным повреждающим фактором. Усиливается продукция ликвора, что обуславливает развитие внутричерепной гипертензии. Поражение оболочек сопровождается их раздражением, приводящим к появлению менингеального синдрома. Воспаление церебрального вещества протекает с образованием различных по размеру воспалительных фокусов. Нарушение функции расположенных в очагах нейронов вызывает формирование соответствующего неврологического дефицита — очаговой симптоматики. Массовая гибель нервных клеток является причиной стойкого характера возникшего дефицита.
В клинической неврологии используется разделение менингоэнцефалитов на различные типы по нескольким критериям: этиологии, характеру морфологических изменений, типу течения. Верификация заболевания осуществляется на диагностическом этапе, необходима для корректного подбора лечения.
По этиологии различают следующие виды энцефалита:
По типу воспалительного процесса менингоэнцефалит классифицируют на:
По особенностям клинического течения менингоэнцефалит бывает:
Клиническая картина складывается из сочетания общеинфекционных, ликворно-гипертензионных, менингеальных, очаговых симптомов. Типичными признаками инфекции являются повышение температуры тела, недомогание, отсутствие аппетита. Возможны высыпания на кожных покровах. В ряде случаев признаки поражения мозга возникают на фоне текущего инфекционного заболевания. Ликворная гипертензия проявляется интенсивной головной болью, тошнотой, не приносящей облегчения рвотой. Быстро нарастающее повышение внутричерепного давления приводит к расстройству сознания: пациент возбуждён или сонлив, плохо ориентирован, при молниеносном течении впадает в кому.
Менингеальный синдром характеризуется общей гиперестезией — повышенной световой, звуковой, тактильной чувствительностью, гипертонусом задних мышц шеи, мышц-сгибателей конечностей. У некоторых пациентов возникают судорожные приступы. Очаговый неврологический дефицит варьируется в широких пределах в зависимости от локализации и вида воспалительного процесса. Наблюдаются гемипарезы, нарушения чувствительности, сенсомоторная афазия, гиперкинезы, мозжечковый синдром, вестибулярная атаксия, когнитивные нарушения. При поражениях черепно-мозговых нервов отмечаются глазодвигательные и зрительные расстройства, перекос лица, опущение верхнего века, снижение слуха, нарушения глотания, дизартрия.
Массивная бактериальная инфекция сопровождается выделением в кровь большого количества погибших клеток, бактериальных токсинов и продуктов жизнедеятельности, что способно провоцировать развитие бактериально-токсического шока. Воспалительные процессы протекают с накоплением экссудата в межклеточном пространстве церебральных тканей, приводят к отёку головного мозга. Интракраниальная гипертензия и нарастающий отёк мозга осложняются смещением мозговых структур с ущемлением ствола и развитием прогрессирующего бульбарного паралича, опасного сердечной и дыхательной недостаточностью.
Диагностический поиск начинается с опроса пациента и его близких относительно текущей или недавно перенесенной инфекционной болезни, выявления в анамнезе ЧМТ, факта вакцинации, укуса клеща и т. п. Дальнейшие диагностические исследования включают:
Дифференцировать менингоэнцефалит необходимо от опухолей головного мозга, обширных инсультов, протекающих с оболочечным синдромом, токсических поражений ЦНС, прогрессирующих дегенеративных процессов. Дифференциальная диагностика осуществляется среди менингоэнцефалитов различной этиологии. Окончательно определить возбудителя позволяет только его выделение из ликвора, церебральных тканей, крови.
Терапия проводится комплексно в условиях отделения реанимации или интенсивной терапии, включает этиотропную, патогенетическую, симптоматическую составляющие. Этиотропное лечение осуществляется соответственно этиологии:
Основу патогенетического лечения составляет борьба с церебральным отёком: мочегонные, глюкокортикостероиды. Сохранение жизнедеятельности нейронов осуществляется нейропротекторными, нейрометаболическими средствами. Симптоматическая терапия направлена на купирование основных проявлений заболевания, включает поддержание жизненно важных систем организма (сердечно-сосудистые препараты, оксигенотерапию, ИВЛ), противосудорожные средства, антипиретики, психотропные фармпрепараты. В стадии регресса симптоматики начинают реабилитационную терапию, направленную на максимальное восстановление нарушенных нервных функций (массаж, ЛФК, физиотерапия, акупунктура).
Своевременно начатая этиотропная терапия повышает шансы на выздоровление, однако исход болезни зависит от этиологии, формы течения, возраста пациента, состояния его иммунной системы. Самый высокий процент летальности имеет молниеносный менингоэнцефалит. У большинства выживших пациентов наблюдаются резидуальные явления: парезы, нарушения речи, хроническая интракраниальная гипертензия, эпилепсия, психоорганический синдром. У детей младшего возраста менингоэнцефалит провоцирует задержку психического развития.
К профилактическим мерам относятся мероприятия, направленные на укрепление иммунитета (витаминизированное питание, пребывание на свежем воздухе, закаливание, занятия физкультурой), своевременное лечение инфекций, ликвидация хронических инфекционных очагов в организме. Предотвратить посттравматический менингоэнцефалит позволяет корректная обработка ран, ликвидация ликвореи, профилактический приём антибиотиков. Предупредить поствакцинальный менингоэнцефалит можно путём тщательного отбора вакцинируемого контингента.
Менингоэнцефалит — нейроинфекционное заболевание, протекающее с сочетанным поражением церебрального вещества и оболочек. Проявляется инфекционными, оболочечными, вариабельными очаговыми симптомами. Диагностируется в результате неврологического осмотра, церебральной МРТ/КТ, исследования ликвора, лабораторной диагностики, направленной на поиск возбудителя. Лечение базируется на этиотропной терапии (антибиотики, антивирусные, антимикотические, противопаразитарные фармпрепараты) в комбинации с патогенетическими, симптоматическими средствами.
Термин «менингоэнцефалит» обозначает одновременное воспалительное поражение оболочек («менингеа») и вещества («энцефалон») головного мозга. Сочетанное воспаление может возникать изначально или являться результатом распространения патологического процесса. При вторичном вовлечении мозгового вещества менингоэнцефалит выступает осложнением менингита, при переходе воспаления на церебральные оболочки — осложнением энцефалита. Из-за незрелости гематоэнцефалитического барьера и иммунной системы заболеванию наиболее подвержены дети младшего возраста. Патология распространена повсеместно. Отдельные этиологические формы (комариный, клещевой менингоэнцефалит) отличаются эндемичностью и сезонностью.
Менингоэнцефалит
Основной этиофактор заболевания — инфекция. Первичное инфицирование церебральных структур обусловлено непосредственным проникновением в них нейротропных возбудителей. Вторичное инфицирование происходит при распространении инфекционного процесса из расположенных поблизости очагов (отит, синусит), при общих инфекционных заболеваниях (кори, краснухе, гриппе). Основными возбудителями энцефалита выступают вирусы, бактерии, реже — простейшие, патогенные грибы. Инфицирование возможно вследствие:
При попадании возбудителей в организм человека заболевание возникает далеко не всегда. Факторами, способствующими развитию болезни, считают ослабленное состояние организма, наличие первичного или вторичного иммунодефицита, незрелость системы иммунитета, массивность инвазии.
В ответ на внедрение возбудителя в мозговых тканях развивается воспаление, характер которого (серозное, гнойное) зависит от вида инфекционного агента. Формирующиеся периваскулярные воспалительные инфильтраты ухудшают церебральное кровообращение. Возникает ишемия, выступающая вторичным повреждающим фактором. Усиливается продукция ликвора, что обуславливает развитие внутричерепной гипертензии. Поражение оболочек сопровождается их раздражением, приводящим к появлению менингеального синдрома. Воспаление церебрального вещества протекает с образованием различных по размеру воспалительных фокусов. Нарушение функции расположенных в очагах нейронов вызывает формирование соответствующего неврологического дефицита — очаговой симптоматики. Массовая гибель нервных клеток является причиной стойкого характера возникшего дефицита.
В клинической неврологии используется разделение менингоэнцефалитов на различные типы по нескольким критериям: этиологии, характеру морфологических изменений, типу течения. Верификация заболевания осуществляется на диагностическом этапе, необходима для корректного подбора лечения.
По этиологии различают следующие виды энцефалита:
По типу воспалительного процесса менингоэнцефалит классифицируют на:
По особенностям клинического течения менингоэнцефалит бывает:
Клиническая картина складывается из сочетания общеинфекционных, ликворно-гипертензионных, менингеальных, очаговых симптомов. Типичными признаками инфекции являются повышение температуры тела, недомогание, отсутствие аппетита. Возможны высыпания на кожных покровах. В ряде случаев признаки поражения мозга возникают на фоне текущего инфекционного заболевания. Ликворная гипертензия проявляется интенсивной головной болью, тошнотой, не приносящей облегчения рвотой. Быстро нарастающее повышение внутричерепного давления приводит к расстройству сознания: пациент возбуждён или сонлив, плохо ориентирован, при молниеносном течении впадает в кому.
Менингеальный синдром характеризуется общей гиперестезией — повышенной световой, звуковой, тактильной чувствительностью, гипертонусом задних мышц шеи, мышц-сгибателей конечностей. У некоторых пациентов возникают судорожные приступы. Очаговый неврологический дефицит варьируется в широких пределах в зависимости от локализации и вида воспалительного процесса. Наблюдаются гемипарезы, нарушения чувствительности, сенсомоторная афазия, гиперкинезы, мозжечковый синдром, вестибулярная атаксия, когнитивные нарушения. При поражениях черепно-мозговых нервов отмечаются глазодвигательные и зрительные расстройства, перекос лица, опущение верхнего века, снижение слуха, нарушения глотания, дизартрия.
Массивная бактериальная инфекция сопровождается выделением в кровь большого количества погибших клеток, бактериальных токсинов и продуктов жизнедеятельности, что способно провоцировать развитие бактериально-токсического шока. Воспалительные процессы протекают с накоплением экссудата в межклеточном пространстве церебральных тканей, приводят к отёку головного мозга. Интракраниальная гипертензия и нарастающий отёк мозга осложняются смещением мозговых структур с ущемлением ствола и развитием прогрессирующего бульбарного паралича, опасного сердечной и дыхательной недостаточностью.
Диагностический поиск начинается с опроса пациента и его близких относительно текущей или недавно перенесенной инфекционной болезни, выявления в анамнезе ЧМТ, факта вакцинации, укуса клеща и т. п. Дальнейшие диагностические исследования включают:
Дифференцировать менингоэнцефалит необходимо от опухолей головного мозга, обширных инсультов, протекающих с оболочечным синдромом, токсических поражений ЦНС, прогрессирующих дегенеративных процессов. Дифференциальная диагностика осуществляется среди менингоэнцефалитов различной этиологии. Окончательно определить возбудителя позволяет только его выделение из ликвора, церебральных тканей, крови.
Терапия проводится комплексно в условиях отделения реанимации или интенсивной терапии, включает этиотропную, патогенетическую, симптоматическую составляющие. Этиотропное лечение осуществляется соответственно этиологии:
Основу патогенетического лечения составляет борьба с церебральным отёком: мочегонные, глюкокортикостероиды. Сохранение жизнедеятельности нейронов осуществляется нейропротекторными, нейрометаболическими средствами. Симптоматическая терапия направлена на купирование основных проявлений заболевания, включает поддержание жизненно важных систем организма (сердечно-сосудистые препараты, оксигенотерапию, ИВЛ), противосудорожные средства, антипиретики, психотропные фармпрепараты. В стадии регресса симптоматики начинают реабилитационную терапию, направленную на максимальное восстановление нарушенных нервных функций (массаж, ЛФК, физиотерапия, акупунктура).
Своевременно начатая этиотропная терапия повышает шансы на выздоровление, однако исход болезни зависит от этиологии, формы течения, возраста пациента, состояния его иммунной системы. Самый высокий процент летальности имеет молниеносный менингоэнцефалит. У большинства выживших пациентов наблюдаются резидуальные явления: парезы, нарушения речи, хроническая интракраниальная гипертензия, эпилепсия, психоорганический синдром. У детей младшего возраста менингоэнцефалит провоцирует задержку психического развития.
К профилактическим мерам относятся мероприятия, направленные на укрепление иммунитета (витаминизированное питание, пребывание на свежем воздухе, закаливание, занятия физкультурой), своевременное лечение инфекций, ликвидация хронических инфекционных очагов в организме. Предотвратить посттравматический менингоэнцефалит позволяет корректная обработка ран, ликвидация ликвореи, профилактический приём антибиотиков. Предупредить поствакцинальный менингоэнцефалит можно путём тщательного отбора вакцинируемого контингента.
Менингоэнцефалит — нейроинфекционное заболевание, протекающее с сочетанным поражением церебрального вещества и оболочек. Проявляется инфекционными, оболочечными, вариабельными очаговыми симптомами. Диагностируется в результате неврологического осмотра, церебральной МРТ/КТ, исследования ликвора, лабораторной диагностики, направленной на поиск возбудителя. Лечение базируется на этиотропной терапии (антибиотики, антивирусные, антимикотические, противопаразитарные фармпрепараты) в комбинации с патогенетическими, симптоматическими средствами.
Термин «менингоэнцефалит» обозначает одновременное воспалительное поражение оболочек («менингеа») и вещества («энцефалон») головного мозга. Сочетанное воспаление может возникать изначально или являться результатом распространения патологического процесса. При вторичном вовлечении мозгового вещества менингоэнцефалит выступает осложнением менингита, при переходе воспаления на церебральные оболочки — осложнением энцефалита. Из-за незрелости гематоэнцефалитического барьера и иммунной системы заболеванию наиболее подвержены дети младшего возраста. Патология распространена повсеместно. Отдельные этиологические формы (комариный, клещевой менингоэнцефалит) отличаются эндемичностью и сезонностью.
Менингоэнцефалит
Основной этиофактор заболевания — инфекция. Первичное инфицирование церебральных структур обусловлено непосредственным проникновением в них нейротропных возбудителей. Вторичное инфицирование происходит при распространении инфекционного процесса из расположенных поблизости очагов (отит, синусит), при общих инфекционных заболеваниях (кори, краснухе, гриппе). Основными возбудителями энцефалита выступают вирусы, бактерии, реже — простейшие, патогенные грибы. Инфицирование возможно вследствие:
При попадании возбудителей в организм человека заболевание возникает далеко не всегда. Факторами, способствующими развитию болезни, считают ослабленное состояние организма, наличие первичного или вторичного иммунодефицита, незрелость системы иммунитета, массивность инвазии.
В ответ на внедрение возбудителя в мозговых тканях развивается воспаление, характер которого (серозное, гнойное) зависит от вида инфекционного агента. Формирующиеся периваскулярные воспалительные инфильтраты ухудшают церебральное кровообращение. Возникает ишемия, выступающая вторичным повреждающим фактором. Усиливается продукция ликвора, что обуславливает развитие внутричерепной гипертензии. Поражение оболочек сопровождается их раздражением, приводящим к появлению менингеального синдрома. Воспаление церебрального вещества протекает с образованием различных по размеру воспалительных фокусов. Нарушение функции расположенных в очагах нейронов вызывает формирование соответствующего неврологического дефицита — очаговой симптоматики. Массовая гибель нервных клеток является причиной стойкого характера возникшего дефицита.
В клинической неврологии используется разделение менингоэнцефалитов на различные типы по нескольким критериям: этиологии, характеру морфологических изменений, типу течения. Верификация заболевания осуществляется на диагностическом этапе, необходима для корректного подбора лечения.
По этиологии различают следующие виды энцефалита:
По типу воспалительного процесса менингоэнцефалит классифицируют на:
По особенностям клинического течения менингоэнцефалит бывает:
Клиническая картина складывается из сочетания общеинфекционных, ликворно-гипертензионных, менингеальных, очаговых симптомов. Типичными признаками инфекции являются повышение температуры тела, недомогание, отсутствие аппетита. Возможны высыпания на кожных покровах. В ряде случаев признаки поражения мозга возникают на фоне текущего инфекционного заболевания. Ликворная гипертензия проявляется интенсивной головной болью, тошнотой, не приносящей облегчения рвотой. Быстро нарастающее повышение внутричерепного давления приводит к расстройству сознания: пациент возбуждён или сонлив, плохо ориентирован, при молниеносном течении впадает в кому.
Менингеальный синдром характеризуется общей гиперестезией — повышенной световой, звуковой, тактильной чувствительностью, гипертонусом задних мышц шеи, мышц-сгибателей конечностей. У некоторых пациентов возникают судорожные приступы. Очаговый неврологический дефицит варьируется в широких пределах в зависимости от локализации и вида воспалительного процесса. Наблюдаются гемипарезы, нарушения чувствительности, сенсомоторная афазия, гиперкинезы, мозжечковый синдром, вестибулярная атаксия, когнитивные нарушения. При поражениях черепно-мозговых нервов отмечаются глазодвигательные и зрительные расстройства, перекос лица, опущение верхнего века, снижение слуха, нарушения глотания, дизартрия.
Массивная бактериальная инфекция сопровождается выделением в кровь большого количества погибших клеток, бактериальных токсинов и продуктов жизнедеятельности, что способно провоцировать развитие бактериально-токсического шока. Воспалительные процессы протекают с накоплением экссудата в межклеточном пространстве церебральных тканей, приводят к отёку головного мозга. Интракраниальная гипертензия и нарастающий отёк мозга осложняются смещением мозговых структур с ущемлением ствола и развитием прогрессирующего бульбарного паралича, опасного сердечной и дыхательной недостаточностью.
Диагностический поиск начинается с опроса пациента и его близких относительно текущей или недавно перенесенной инфекционной болезни, выявления в анамнезе ЧМТ, факта вакцинации, укуса клеща и т. п. Дальнейшие диагностические исследования включают:
Дифференцировать менингоэнцефалит необходимо от опухолей головного мозга, обширных инсультов, протекающих с оболочечным синдромом, токсических поражений ЦНС, прогрессирующих дегенеративных процессов. Дифференциальная диагностика осуществляется среди менингоэнцефалитов различной этиологии. Окончательно определить возбудителя позволяет только его выделение из ликвора, церебральных тканей, крови.
Терапия проводится комплексно в условиях отделения реанимации или интенсивной терапии, включает этиотропную, патогенетическую, симптоматическую составляющие. Этиотропное лечение осуществляется соответственно этиологии:
Основу патогенетического лечения составляет борьба с церебральным отёком: мочегонные, глюкокортикостероиды. Сохранение жизнедеятельности нейронов осуществляется нейропротекторными, нейрометаболическими средствами. Симптоматическая терапия направлена на купирование основных проявлений заболевания, включает поддержание жизненно важных систем организма (сердечно-сосудистые препараты, оксигенотерапию, ИВЛ), противосудорожные средства, антипиретики, психотропные фармпрепараты. В стадии регресса симптоматики начинают реабилитационную терапию, направленную на максимальное восстановление нарушенных нервных функций (массаж, ЛФК, физиотерапия, акупунктура).
Своевременно начатая этиотропная терапия повышает шансы на выздоровление, однако исход болезни зависит от этиологии, формы течения, возраста пациента, состояния его иммунной системы. Самый высокий процент летальности имеет молниеносный менингоэнцефалит. У большинства выживших пациентов наблюдаются резидуальные явления: парезы, нарушения речи, хроническая интракраниальная гипертензия, эпилепсия, психоорганический синдром. У детей младшего возраста менингоэнцефалит провоцирует задержку психического развития.
К профилактическим мерам относятся мероприятия, направленные на укрепление иммунитета (витаминизированное питание, пребывание на свежем воздухе, закаливание, занятия физкультурой), своевременное лечение инфекций, ликвидация хронических инфекционных очагов в организме. Предотвратить посттравматический менингоэнцефалит позволяет корректная обработка ран, ликвидация ликвореи, профилактический приём антибиотиков. Предупредить поствакцинальный менингоэнцефалит можно путём тщательного отбора вакцинируемого контингента.
Герпетический энцефалит (ГЭ), причиной которого служит вирус простого герпеса 1-го типа (ВПГ-1), является одним из тяжелых и распространенных вирусных поражений нервной системы [1, 11]. Кроме ВПГ-1, другие вирусы семейства герпеса также могут вызывать энцефалиты. Значительно реже причиной нейроинфекций бывает сочетанное поражение двумя вирусами. В литературе представлены немногочисленные случаи энцефалитов и менингитов, вызванные коинфекцией вирусных возбудителей: ВПГ-1 и цитомегаловируса (ЦМВ) [10, 20], ВПГ-1 и кори [5] и др. [6]. В настоящей работе приводится описание редкого случая заболевания у иммунокомпетентной пациентки, при котором после инфекции, ассоциированной с ЦМВ и ВПГ-1, развился эпизод с активацией вируса варицелла-зостер (ВВЗ).
Пациентка З., 16 лет, ученица 10 класса, заболела остро 25.07.08 с появления высокой температуры тела и головной боли. Вечером 26.07.08 развился эпизод бреда и галлюцинаций. Утром 27.07.08 - приступ генерализованных тонико-клонических судорог, который стал причиной госпитализации. За неделю до заболевания был эпизод ОРЗ с кашлем, но без температурной реакции.
При поступлении в больницу состояние тяжелое. Сознание спутанное, дезориентированна, сопротивлялась осмотру, была агрессивной, двигательное беспокойство, нецеленаправленные движения конечностями. На словесные команды не реагировала. Речь в виде отдельных слов и нечленораздельных звуков. Глаза открыты, движения глазных яблок содружественные, но хаотичные, взор стойко не фиксировала. Нарушений черепных нервов и двигательных функций нет. Умеренная ригидность мышц шеи. При люмбальной пункции: цереброспинальная жидкость (ЦСЖ) бесцветная, прозрачная, цитоз 162/3 (68% нейтрофилов), белок и глюкоза в пределах нормы. Микроскопия и посев ликвора возбудителей не обнаружили.
Острое начало заболевания с высокой лихорадкой, нарушением сознания, расстройствами психики, судорогами, признаками воспаления в ЦСЖ заставляли предполагать инфекционное поражение ЦНС. Один из возможных диагнозов - герпетический энцефалит. Как рекомендуется в таких случаях [17], с первого дня госпитализации больной назначен ацикловир в дозе 1,5 г/сут внутривенно. Также пациентка получала цефтриаксон 4,0 г/сут, дексаметазон 12-16 мг/сут, дезинтоксикационную терапию, симптоматические и противосудорожные препараты.
На 14-й день болезни (08.08.08) была проведена компьютерная томография (КТ) головного мозга. В правой височной области, островке и подлежащих отделах головного мозга выявлен очаг пониженной плотности неправильной формы, вероятно, воспалительного характера (рис. 1).Рисунок 1. КТ больной З. на 14-й день болезни. Очаг пониженной плотности в правой височной области и островке.
Результаты КТ свидетельствовали в пользу диагноза герпетического энцефалита, для которого характерны очаги пониженной плотности височной локализации [8, 14, 15]. В течение следующей недели у больной сохранялись высокая температура и спутанность сознания, повторялись эпизоды психических нарушений, галлюцинаций, в связи с чем были увеличены дозы противосудорожных и седативных препаратов. Периоды психического возбуждения сменялись эпизодами сонливости и заторможенности. Со стороны внутренних органов (дыхания и сердечной деятельности) отклонений не наблюдалось.
Повторное исследование ЦСЖ на 19-й день болезни (13.08.08) показало уменьшение цитоза (123/3, 87% лимфоцитов, белок 0,495 г/л). Положительная динамика была отмечена в неврологическом статусе: ясное сознание, отсутствие менингеальных знаков и двигательных нарушений. Выявлялись осиплость голоса вследствие пареза левой половины гортани, симптомы орального автоматизма, патологические стопные знаки. При общении с больной - снижение памяти при сохранной ориентировке в собственной личности.
Серологическое исследование в крови и ЦСЖ антител к антигенам вирусов герпеса (ВПГ-1,2, ВВЗ, ЦМВ, вирус Эпштейна-Барра) от 31.07.08 выявило повышение в ЦСЖ титров антител к ЦМВ (см. таблицу) при отсутствии ответа к другим вирусам герпеса, что подтверждало участие ЦМВ в этиологии заболевания. Отсутствие антител в сыворотке крови и их выявление избирательно в ЦСЖ свидетельствовало об интратекальном синтезе цитомегаловирусных антител [13, 17, 19]. При повторном исследовании антител к ЦМВ в ЦСЖ в динамике болезни (14.08.08) наблюдалось выраженное нарастание титра, что подтверждало неслучайный характер выявленных изменений. С 14.08.08 антитела в ЦСЖ к ЦМВ стойко определялись в повторных исследованиях. 14.08.08 было отмечено появление низких титров IgM-антител в сыворотке крови к ВПГ-1, а с 27.08.08 антитела к ВПГ-1 определялись в ЦСЖ, сохраняясь к 18.09.08, что указывало на «подключение» в качестве возбудителя заболевания ВПГ-1 (см. таблицу). То, что антитела к ВПГ-1 вырабатывались самостоятельно, а не являлись результатом перекрестной реакции к родственному антигену, свидетельствовало стойкое определение IgM-антител к ВПГ-1 в сыворотках от 14.08.08, 27.08.08 и 18.09.08 [17]. В эти же сроки антитела к ЦМВ в сыворотках не повышались. Таким образом, обнаружение антител к ЦМВ и ВПГ-1 в ЦСЖ свидетельствовало об инфицировании пациентки двумя возбудителями - ЦМВ и ВПГ-1.
В восстановительном периоде у больной длительно сохранялась субфебрильная температура (воспалительные изменения в моче), были назначены цефазолин 2,0 г/сут и короткий курс преднизолона. Из других отклонений отмечена аменорея. Осмотр гинеколога патологии не выявил. Аменорея расценена как результат постинфекционного осложнения.
Рентгенография органов грудной клетки и придаточных пазух носа: без патологии. Осмотр окулиста: миопия обоих глаз слабой степени. ЭКГ в динамике: полувертикальная ось сердца, синусовая тахикардия. Электроэнцефалография (ЭЭГ) в дебюте болезни: дезорганизация корковых ритмов, умеренная эпилептическая активность преимущественно в центрально-теменно-височных областях левого полушария. В динамике болезни на ЭЭГ сохранялись умеренные изменения биоэлектрической активности головного мозга. Биохимические анализы крови в пределах нормы. Кровь на RW и ВИЧ-инфекцию отрицательна.
На 34-й день болезни (28.08.08) магнитно-резонансная томография (МРТ) головного мозга выявила в височной доле, островке, наружных отделах подкорковых структур, медиальных отделах лобной доли, частично теменной доли и зрительном бугре правого полушария диффузную зону измененного сигнала, гиперинтенсивного в режимах Т2 и T2 diff и гипоинтенсивного в режиме Т1; признаки объемного воздействия в виде слабой визуализации субарахноидального пространства височной доли и нижнего рога правого бокового желудочка; слева в медиальных отделах височной доли и островке выявлялась небольшая зона аналогично измененного MP-сигнала. Заключение: картина соответствует воспалительным изменениям в обоих полушариях головного мозга (рис. 2).Рисунок 2. МРТ больной З. на 34-й день болезни, аксиальное (а) и сагиттальное (б) изображения. Описание в тексте.
Пациентка была проконсультирована специалистом центра патологии речи. Заключение: модально-неспецифические нарушения памяти; эмоционально-личностные нарушения; грубое нарушение протекания нейродинамических процессов.
Анализ ЦСЖ на 40-й день болезни (03.09.08): бесцветная, прозрачная, белок - 0,33 г/л, цитоз - 38/3. Общий анализ крови при выписке: гемоглобин - 107 г/л, эритроциты - 3,99·1012/л, лейкоциты - 5,4·109/л, СОЭ - 18 мм/час. Общий анализ мочи при выписке: относительная плотность - 1022, реакция кислая, белка, сахара нет, лейкоциты - 4 в поле зрения. Анализ мочи по Нечипоренко: без патологии. На фоне улучшения больная в удовлетворительном состоянии 09.09.08 была выписана под наблюдение поликлиники по месту жительства.
Через 3 дня после выписки дома у больной на лице и туловище появилась крупная папулезно-везикулезная сыпь. С 13 на 14.09.08 вновь отмечались нарушения поведения, стала агрессивной, был эпизод галлюцинаций, на короткое время неподвижно «застывала». В связи с ухудшением состояния 16.09.08 повторно госпитализирована с подозрением на рецидив менингоэнцефалита. При поступлении дезориентированна, тревожна, беспокойное поведение. Во время беседы несобранна, отвлекается, часто обрывает беседу, «перескакивает» с одной темы на другую. При неврологическом осмотре менингеальных знаков нет, признаков очагового поражения ЦНС не обнаружено. Соматически без особенностей. На коже тела немногочисленные высыпные большие по размеру, глубоко проникающие элементы ветряночной сыпи, некоторые уже в фазе организации (корочек).
Консультация психиатра: продуктивной психопатологии не обнаружено, последствия перенесенной нейроинфекции. При ЭЭГ 16.09.08 отмечалось снижение амплитуды биоэлектрической активности мозга по сравнению с предшествующими записями: доминировала низкоамплитудная активность 10-15 мкВ с пикообразными и заостренными волнами. Анализ ЦСЖ 17.09.08: бесцветная, прозрачная, белок - 0,7 г/л, цитоз - 91/3 (90 лимфоцитов, 1 нейтрофильный лейкоцит). Исследование антител к ВВЗ 18.09.08 (57-й день болезни) выявило повышение титров IgM в сыворотке крови при отсутствии их в ЦСЖ (см. таблицу). Общие анализы крови и мочи, биохимический анализ крови при поступлении в стационар - без патологии.
Клинические проявления последнего эпизода заболевания (ветряночная сыпь, изменения поведения, периоды «застывания» и др.) в сочетании с увеличением цитоза и белка ЦСЖ, а также появление IgM к ВВЗ позволяют предполагать реактивацию вируса ветряной оспы, на фоне которой произошла декомпенсация состояния больной. Расценивать этот эпизод как рецидив энцефалита нет достаточных оснований ввиду отсутствия подъема антител к ЦМВ и ВПГ в ЦСЖ и клинических проявлений, характерных для энцефалита. Характер неврологических изменений с преобладанием психических нарушений, повышение белка и незначительное увеличение цитоза в ЦСЖ были расценены как проявления энцефалопатии на фоне реактивации латентной инфекции ВВЗ, происшедшей у пациентки - реконвалесцента тяжелой формы менингоэнцефалита, вызванного сочетанной ЦМВ-ВПГ инфекцией. Предположение, что настоящий эпизод заболевания связан с реактивацией ВВЗ, а не является результатом первичного инфицирования, основано на факте определения антител к ВВЗ в крови и ЦСЖ в дебюте энцефалита на 7-й и 14-й дни болезни (см. таблицу), подтверждая инфицирование ВВЗ до настоящего эпизода заболевания. Частая реактивация латентного ВВЗ в популяции широко освещена в многочисленных публикациях [9, 12, 18].
В качестве противовирусной терапии больной был проведен курс валтрекса по 0,5 г 3 раза в день в течение 2 нед. Из других препаратов назначены депакин-хроно 150 мг 2 раза в сутки, сибазон 2,5 мг 2 раза в сутки, глиатилин 400 мг 3 раза в сутки. На фоне терапии состояние пациентки улучшилось, стала спокойной, общительной, хотя и с элементами эйфории. Высыпания затянулись, оставив пигментацию. В неврологическом статусе ухудшений не отмечалось.
30.09.08 пациенка была консультирована нейропсихологом, отмечены нарушения нейродинамического и регуляторного аспектов психической деятельности, неспецифические нарушения памяти и эмоциональной сферы, свидетельствующие о дисфункции базальных отделов лобно-височной коры, патологии конвекситальных отделов височных и затылочных зон коры больших полушарий.
Глазное дно не изменено. ЭКГ: нормальное положение ЭОС, синусовая тахикардия. В остальном без особенностей. Выписана 01.10.08 в удовлетворительном состоянии под наблюдение невролога по месту жительства. Рекомендовано продолжить прием глиатилина по 400 мг 3 раза в сутки, сибазона по 2,5 мг 2 раза в сутки, депакина по 150 мг 2 раза в сутки.
На МРТ от 28.11.08 отмечена положительная динамика по сравнению с предшествующим исследованием (от 28.08.08) в виде уменьшения измененного МР-сигнала в правом полушарии большого мозга и отсутствия признаков объемного воздействия.
В последующем пациентка дважды 30.10.08-06.02.09 и 19.10-14.12.09 получала курсы восстановительного лечения в Центре патологии речи и реабилитации. Повторное нейропсихологическое обследование выявило восстановление когнитивных функций, повышение концентрации произвольного внимания, уменьшение трудности сосредоточения, расширение объема слухоречевой памяти, стабилизацию эмоционального фона. Сохранялись негрубые нарушения эмоционально-волевой сферы и легкие мнестические расстройства.
Пациентка находилась под нашим наблюдением с дебюта заболевания. При последнем осмотре 08.11.10 активно жалоб не предъявляет. Неврологически: мелкоразмашистый нистагм вправо, легкая девиация языка. Анизорефлексия сухожильных рефлексов на фоне их оживления: на руках выше слева, на ногах - выше справа. В пробе Ромберга покачивание. Эмоциональная лабильность. Работает и успешно учится на 2-м курсе вечернего института.
При МРТ-исследовании от 08.11.10 сохраняются поствоспалительные изменения в обоих полушариях большого мозга (рис. 3).Рисунок 3. МРТ пациентки З., аксиальное изображение.
Окончательный диагноз: острый менингоэнцефалит, ассоциированный с ЦМВ, ВПГ-1 и ВВЗ, тяжелая форма.
Представлен редкий случай острого тяжелого менингоэнцефалита у 16-летней девушки, вызванный ЦМВ и ВПГ-1 и осложнившийся реактивацией латентной варицелла-зостерной инфекции. В доступной нам литературе мы не встретили подобного описания острого менингоэнцефалита, ассоциированного с последовательной инфекцией тремя вирусами герпеса.
Диагностика энцефалита у описанной больной основывалась на определении специфических антител к вирусам герпеса в крови и ЦСЖ многократно по ходу заболевания. Этот метод является одним из основных в диагностике ГЭ [13, 19], но сейчас считается как бы методом «второго плана» из-за его бoльшей трудоемкости и задержки в быстром получении результатов в первые дни болезни по сравнению с полимеразной цепной реакцией (ПЦР) [17].
В настоящее время большинство нейроинфекций диагностируется с применением метода ПЦР, имеющего большие преимущества - быстрота, экономичность, возможность одновременного обследования большого числа пациентов. Однако он не лишен недостатков, поскольку может быть псевдонегативным в первые 3-4 дня болезни и чувствительность его существенно снижается после 10-20-го дня болезни. В последнее время появляются публикации, указывающие на его недостаточную чувствительность и рекомендующие применение испытанных тестов с определением антител в ЦСЖ [3, 7].
Так, канадские исследователи проанализировали 12-летнюю статистику (1994-2005) частоты клинических, лабораторных и инструментальных данных, эффективности терапии и исходов ГЭ на примере больницы Торонто [7]. ГЭ был диагностирован у 16 пациентов. У 12 (75%) больных в ЦСЖ был обнаружен вирус герпеса методом ПЦР, из них у 2 анализ был отрицательным в 1-й день, но положительным на 3-7-й день госпитализации. У 4 больных с отрицательными результатами ПЦР получено более чем 4-кратное нарастание титра противовирусных антител в периоде выздоровления. У 4 (25%) пациентов с положительной ПЦР в ЦСЖ не было увеличения титров антител. У 5 больных имели место ложноположительные результаты ПЦР в ЦСЖ, из них у 4 серологические анализы были отрицательными. Авторы публикации считают, что метод диагностики ГЭ с помощью исследования антител в ЦСЖ используется незаслуженно редко.
Близкие результаты приводит R. Baltimore: у 25% детей с герпетическим энцефалитом ПЦР ЦСЖ была негативной. У 13% детей первый ответ при исследовании ЦСЖ методом ПЦР был отрицательным, а положительный результат получен только во втором исследовании [4].
Ряд исследователей считают целесообразным использовать метод ПЦР параллельно с серологическим исследованием крови и ЦСЖ, поскольку: 1) ДНК вируса определяется преимущественно в первые 10-14 дней болезни, а больной может поступать и исследоваться в более поздние сроки; 2) метод ПЦР может быть псевдонегативным или псевдопозитивным, и параллельное исследование антител повышает результативность исследования [16].
С помощью определения антител в крови и ЦСЖ удалось выявить последовательность серологических ответов крови и ликвора на определяемые возбудители. При применении только метода ПЦР выявление ДНК ЦМВ на первом этапе заболевания позволило бы установить этиологический диагноз ЦМВ энцефалита и дальнейшая расшифровка этиологии заболевания, очевидно, не проводилась бы.
Следующий вывод - возможность вирусных осложнений в восстановительный период после перенесенного энцефалита в стадии ранней реконвалесценции. Реактивация латентной ВВЗ могла быть пропущена, если сыпь была бы менее манифестной или отсутствовала, что нередко бывает при реактивации ВВЗ [9].
Нейтрофильный состав ЦСЖ, который определялся у нашей больной при первом ее исследовании (68% нейтрофилов), может быть при вирусных поражениях ЦНС в дебюте заболевания (ВПГ-1, ЦМВ). Мы наблюдали нейтрофильный состав ЦСЖ у 4% больных с герпетическим энцефалитом [2].
Хотя течение энцефалита у нашей больной было тяжелым, его исход можно считать достаточно благополучным, несмотря на двустороннее поражение головного мозга, которое протекает, как правило, с более тяжелыми последствиями. Больная полностью сохранила познавательные способности и после заболевания поступила в институт, где успешно учится. Вероятно, сказался положительный эффект рано начатого и полноценного лечения ацикловиром.
Менингоэнцефалит (meningoencephalitis) — воспаление головного мозга и его оболочек. Заболевание протекает с глубокими нарушениями функции коры головного мозга и подкорковых центров.
Наиболее предрасположены к этому заболеванию собаки мелких и карликовых пород, такие как: чихуахуа, той-терьеры, йоркширские терьеры, шпицы. Болеть могут также и представители крупных пород, но наблюдается это заболевание у них гораздо реже.
В основном встречаются 2 формы болезни:
Как правило, установить с каким видом заболевания мы столкнулись, нам помогает анализ спинномозговой жидкости. Но в большинстве случаев, в своей практике мы сталкиваемся именно с неинфекционным видом менингоэнцефалита у собак.
Клиническая картина заболевания напрямую зависит от того, какой отдел головного мозга поражен, а также от степени его поражения. Как правило, обычные проявления включают атаксию, судороги, изменение сознания, боль, парезы, параличи, а также различные вестибулярные нарушения, связанные с поражением мозжечка: манежные движения, наклон головы, нистагм (непроизвольные движения зрачков в какую-либо сторону) и др.
 |  | |
| Головной мозг норма, сагиттальная плоскость, рис.1 | Головной мозг норма, аксиальная плоскость, рис.2 |
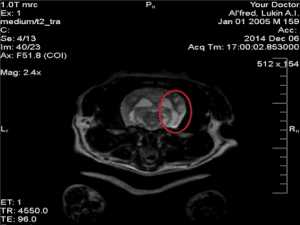
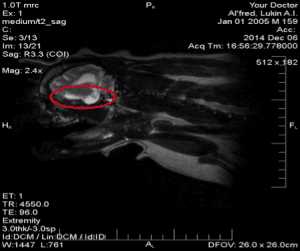 |  | |
| Головной мозг, менингоэнцефалит, красным помечен очаг, рис.3 | Головной мозг, менингоэнцефалит, красным помечен очаг, рис.4 |
Диагностические процедуры обычно начинаются с неврологического осмотра, примерную локализацию поражений, а также их степень. Желательно сдать также и анализы крови, которые позволят оценить общее состояние животного. Далее проводится более сложная диагностика, которая включает в себя МРТ (метод выбора), либо КТ головного мозга (при невозможности проведения МРТ).
МРТ-исследование, направленное, в частности, на визуализацию органов центральной и периферической нервной системы, поможет нам с точностью до нескольких миллиметров определить локализацию и объем поражений.
Ну и для того, чтобы дифференцировать идиопатический менингоэнцефалит от инфекционного берется анализ спинномозговой жидкости.
После проведенных диагностических мероприятий мы с высокой точностью сможем определить вид заболевания, его локализацию и объем, для того чтобы назначить индивидуальное для вашего животного лечение.
Статья подготовлена Корешковым А.Р.,
ветеринарным врачом-неврологом «МЕДВЕТ»
© 2015 СВЦ «МЕДВЕТ»
Менингит вначале может напоминать грипп. Симптомы инфекции включают внезапную высокую температуру, ригидность затылочных мышц, сильную головную боль с рвотой, спутанность сознания и трудности с концентрацией внимания, судороги и сонливость.
Менингит , обычно называемый менингитом , представляет собой бактериальное, вирусное или грибковое воспаление, поражающее мозговые оболочки, тонкие оболочки, окружающие головной и спинной мозг.
Бактериальный менингит является высококонтагиозным, опасным для жизни заболеванием.
Наиболее частой причиной ЗОМР являются вирусные инфекции. Далее следуют бактериальные инфекции, за которыми следуют грибковые инфекции.
Вирусный менингит в основном вызывают энтеровирусы. Они также могут быть вызваны другими вирусами:
Вирусный ZOMR обычно протекает легко и проходит спонтанно.
Менингитальные инфекции, связанные с бактериальной инфекцией, относятся к числу наиболее опасных .
Инфицирование происходит через кровоток в результате инфекции в другом месте или в результате прямого инфицирования при синусовых или ушных инфекциях, переломах черепа или хирургическом вмешательстве. Наиболее распространенными штаммами бактерий, вызывающими ЗОМР, являются:
Наиболее частой причиной неонатального бактериального менингита являются стрептококки группы В и грамотрицательные палочки, такие как бактерии E. Coli.
Грибковое заболевание встречается редко, но имеет плохой прогноз — чаще всего у людей с ослабленной иммунной системой, например у больных СПИДом или принимающих иммунодепрессанты. Вызывает хронический менингит.
Симптомы менингита могут быть похожи на симптомы гриппа.Они появляются в течение нескольких часов или дней.
Основные симптомы:

Симптомы менингита у детей (у младенцев):
При появлении вышеперечисленных симптомов необходимо обратиться к врачу для исключения бактериального ЗОМР.
Сначала берут кровь на посев. При отсутствии противопоказаний в виде отека или опухоли головного мозга проводят люмбальную пункцию и собирают спинномозговую жидкость на посев. Компьютерная томография помогает исключить отек головного мозга или опухоль перед выполнением люмбальной пункции.
Острый бактериальный менингит необходимо лечить незамедлительно с помощью внутривенных антибиотиков. Важно начать лечение как можно раньше. Поэтому применяют эмпирическую терапию , заключающуюся во введении наиболее эффективного антибиотика до результата посева, который проводят в соответствии с современными эпидемиологическими данными относительно наиболее распространенного вида заболевания.После получения результата посева вводят таргетную терапию по данным бактериограммы.
Некоторые штаммы бактерий, вызывающих ЗОМР, чувствительны к вакцинам:
Адекватная термическая обработка пищи, потребляемой беременными женщинами, важна из-за повышенного риска заражения бактерией Listeria monocytogenes.
К факторам риска ЗОМР относятся:
Если не лечить, МСМ может распространиться на нервную ткань головного мозга и вызвать менингит и воспаление головного мозга. Чем дольше инфекция не лечится, тем серьезнее :
Менингит, в зависимости от этиологии, является тяжелым заболеванием, которое может привести к инвалидности или даже смерти. Поэтому крайне важно проводить лечение быстро, а важнейшими профилактическими факторами являются прививки в соответствии с календарем прививок.
Источники:
Менингит — заболевание, поражающее субарахноидальное пространство, твердую мозговую оболочку и прилежащие ткани головного мозга. В зависимости от фактора, вызвавшего воспаление, можно выделить несколько типов. В отношении симптомов инфекций нервной системы (как менингита, так и энцефалита) больные вначале апатичны, у них могут отмечаться тошнота, головные боли, высокая температура.Этиотропная терапия зависит от вида возбудителя. Однако всегда применяется симптоматическое лечение.
Вирусный менингит обычно проходит успешно. Худший прогноз имеет место при бактериальных инфекциях, где течение агрессивное и может привести к необратимому поражению ЦНС. Около 20% больных бактериальным менингитом умирают.
Многие спрашивают, можно ли посещать больного менингитом? Если только состояние пациента позволяет, визиты, конечно, возможны.
Бактериальный менингит в основном вызывается бактериями: Streptococcus pneumoniae (50% бактериальных инфекций), Neisseria menigitids , Haemophilus influenzae тип B и Listeria monocytogenes . Пневмококковые инфекции имеют самую высокую смертность. Источником бактерий может быть полость носоглотки или воспалительные очаги, затем через кровь они попадают в спинномозговую жидкость.
Заражение человека вирусом чаще всего происходит воздушно-капельным путем. Вирусный менингит чаще всего вызывается вирусами семейства Picornaviridae, рода Enterovirus : Coxackievirus и ECHO. Стоит знать, что вирусы краснухи, эпидемического паротита и кори также могут вызывать менингит. Симптомы инфекции нервной системы также могут появиться после гриппа. Заражение вирусным менингитом происходит чаще всего через кровоток или путем передачи из очага инфекции, т.е.средний отит. Что касается грибкового менингита, то его чаще всего вызывают грибы Candida и Cryptococcus .
Менингит может быть вызван вирусами, бактериями, а также грибками и паразитами.
Это заболевание, вызываемое патогенными вирусами, наиболее частым виновником которого является вирус Коксаки.Большинство из них недолговечны, редко оставляя осложнения на нервную систему. Для этого типа менингита характерен широкий спектр симптомов: от бессимптомных, через легкие, до тяжелых инфекций. Общее состояние обычно довольно хорошее, но бывают и тяжелые случаи. В лечении используются противовирусные препараты: ганцикловир или ацикловир, также в течение нескольких дней вводят стероиды и маннитол. Применяют также симптоматическое лечение: обезболивающее, жаропонижающее и антикоагулянтное.Необходимо постоянно контролировать жизненные показатели. Прогноз в большинстве случаев благоприятный.
Это острое заболевание, поражающее все системы регуляции организма, вызванное проникновением бактерий в мозговые оболочки, чаще всего у детей. Лечение бактериального менингита должно быть безотлагательным. Лечение включает антибактериальную терапию, первоначально с широким кругозором, в высоких дозах, вводимых внутривенно, с учетом наиболее распространенных возбудителей.Также иногда показано введение дексаметазона (глюкокортикостероид). Применяют также симптоматическое лечение: обезболивающее, жаропонижающее и противосудорожное. Прогноз серьезный, 1/5 больных умирает, а часть из них страдает от необратимых последствий.
Другие типы менингита включают грибковый менингит и паразитарный менингит.Грибковые инфекции встречаются достаточно редко, риск развития заболевания повышен у больных с нарушением клеточного иммунитета. Для них характерно хроническое течение, осложнением которого нередко является гидроцефалия. Применяется длительная терапия противогрибковыми препаратами. К сожалению, прогноз неблагоприятный, а смертность высокая. В слаборазвитых странах не редкость менингит, вызванный микобактериями туберкулеза - туберкулезный менингит является одной из наиболее тяжелых форм туберкулеза.
В последнее время много говорят о клещевом энцефалите. Это заболевание центральной нервной системы, вызываемое вирусами, переносимыми клещами. У большинства пациентов симптомы полностью исчезают, и проводится только симптоматическое лечение.
Заболевание начинается с симптомов, напоминающих респираторную инфекцию: головная боль, лихорадка, рвота, озноб, апатия, гиперчувствительность кожи, затем лихорадка.Эти симптомы могут сопровождаться раздражительностью, возбуждением или чрезмерным восприятием запахов и звуков.
Менингеальные симптомы появляются на 2-й или 3-й день, они включают ригидность затылочных мышц, симптом Кернига, симптом Брудзинского и симптом Флатау. Также могут добавляться сонливость, делирий, нарушение сознания — эти симптомы реже связаны с вирусным менингитом. Инфекции ЦНС также могут привести к:
Иногда, особенно когда причиной менингита являются бактерии, течение очень бурное, с тяжелым сепсисом с полиорганной недостаточностью. При менигококковых инфекциях дополнительно появляется герпес на губах или крыльях носа, а также петехии и кровоподтеки. Течение вирусного менингита обычно более легкое, чем бактериального.
Какой врач должен нас проверить, если мы заметим симптомы менингита? Следует немедленно обратиться в приемный покой больницы с инфекционным отделением, так как менингит требует госпитализации.
Как распознать менингит? Ваш врач начнет с физического и медицинского осмотра. Он спросит о недавних инфекциях, а также проведет неврологическое обследование. При физикальном обследовании характерны так называемые менингеальные симптомы (например, ригидность затылочных мышц, симптом Кернига, симптом Брудзинского).
Диагноз ставят на основании клинической картины и исследования спинномозговой жидкости.В зависимости от концентрации отдельных показателей в спинномозговой жидкости можно дифференцировать вид вызванных микроорганизмов, но в целом при всех менингитах увеличивается количество клеток в спинномозговой жидкости. При бактериальных инфекциях концентрация глюкозы снижена, а при вирусных инфекциях концентрация глюкозы остается в пределах нормы. При бактериальных инфекциях концентрация белка в жидкости повышается, а при вирусных - в пределах нормы.Во всех случаях необходимо провести посев для выявления микроорганизмов. Иммунологические тесты также могут быть выполнены.
Бактериальный менингит чаще всего встречается у детей. В них начало может быть острым или подострым. У детей типичным симптомам очень часто может предшествовать катаральная инфекция, всегда присутствует лихорадка. Могут появиться типичные симптомы менингита, такие как ригидность затылочных мышц у ребенка, симптом Кернига, симптом Брудзинского.Лечение детского бактериального менингита также начинают с внутривенного введения антибиотиков широкого спектра действия в максимальных дозах.
Важно знать, что бактериальный менингит, вызываемый наиболее распространенными возбудителями, можно предотвратить путем вакцинации детей.
На рынке доступны пневмококковые вакцины H. Influenzae типа B, их стоимость возмещается Национальным фондом здравоохранения.К сожалению, менингококковая вакцина пока не включена в список возмещения, но входит в число прививок, рекомендованных Минздравом. Стоит знать, что у детей иногда возникает так называемая асептический менингит, то этиологический фактор не выявляется, причиной могут быть лекарственные препараты, например салицилаты или заболевания соединительной ткани.
.90 000 менингитов - все, что вам нужно знать. Причины, симптомы и лечениеМенингит — опасное инфекционное заболевание — имеет высокую смертность и иногда оставляет неизгладимый след на теле. Может возникнуть как осложнение, казалось бы, безобидных инфекций – гайморита или воспаления среднего уха. Каковы причины менингита, каковы симптомы и как его лечить?
Менингит — опасное инфекционное заболевание, вызываемое чаще всего вирусами или бактериями, реже простейшими, паразитами и некоторыми лекарственными средствами.Развивается в результате проникновения микроорганизмов в спинномозговую жидкость – у здоровых людей она стерильна.
Это может произойти через кровь, в результате перемещения из зараженных районов в случае травмы черепа или при течении других заболеваний. Заболевание в основном поражает мозговые оболочки — обычно мягкую и субарахноидальную твердую мозговую оболочку — и субарахноидальное пространство. Иногда поражается и головной мозг — тогда мы имеем дело с менингитом и воспалением головного мозга.
Различают три основных вида менингита:
Худший прогноз и повышенный риск осложнений касаются особенно бактериального менингита, особенно гнойной формы. Однако этот вид заболевания очень распространен – на бактериальные воспаления приходится до половины всех диагностированных случаев заболевания, а на гнойные инфекции приходится 90% из них.
Вид возбудителей, вызывающих менингит, зависит главным образом от состояния иммунной системы и факторов риска, в том числе возраст. Наиболее частые причины заболевания:
90 026 90 027 90 028Бактериальный менингит
Тип патогенов
Нефть
менингококки (Neisseria meningitidis) 9000 3
пневмококк (Streptococcus pneumoniae) 9000 3
Гемофильная палочка
Кишечная палочка
стрептококки группы В (Streptococcus agalactiae) 9000 3
золотистые стафилококки (Staphylococcus aureus) 9000 3
Грубый
Микобактерии туберкулеза 9000 3
Листерия моноцитогенная
Borrelia spirochetes (клещевой) 9000 3
Существует ряд факторов, которые могут увеличить риск развития бактериального менингита.К ним относятся:
Менингит часто возникает в результате тесного контакта с инфицированным человеком или с определенным типом бактерий.Таким образом, возбудители могут попасть в организм при чихании, поцелуе или использовании одних и тех же предметов – стаканов или столовых приборов.
Независимо от вида бактерий менингит протекает одинаково. Симптомы заболевания обычно проявляются через 2-5 дней после заражения. Симптомами, характерными для этого заболевания, являются:
При тяжелом течении менингита также наблюдаются нарушения сознания, судороги, сонливость и апатия.
Бактериальный менингит связан с риском неврологических осложнений, таких как:
расстройства речи или расстройство личности.
Этот вид заболевания также связан с высокой смертностью, составляющей около 20% - наибольший риск представляет заражение золотистым стафилококком.
Менингит – это заболевание, которое необходимо лечить в больнице. Диагноз ставится, в том числе однако на основании клинической картины для течения и эффективности лечения необходимо быстро установить вид возбудителя, вызвавшего заболевание.Для этой цели наиболее распространенным тестом является спинномозговая жидкость, собранная во время люмбальной пункции. В диагностике также используется компьютерная томография головы, посев крови и мазки из зева.
Лечение бактериальных мозговых оболочек в первую очередь основано на введении антибиотика, обычно внутривенно. Терапевтическое управление также включает использование противовоспалительных и противоотечных препаратов. Больной также должен оставаться в постели – не менее 2 – 3 недель.
Лучшим методом профилактики бактериального менингита являются защитные прививки, особенно против основных возбудителей - менингококков, пневмококков и гемофильной палочки типа В. При контакте с инфицированным человеком проводится постэкспозиционная химиопрофилактика, т.е. однократное введение антибиотика, также может использоваться.
Поскольку заболевание может возникнуть как осложнение синусита или воспаления среднего уха, необходимо начать соответствующее лечение.В зависимости от типа и тяжести симптомов это могут быть популярные средства от простуды или гриппа, доступные в аптеках, или лекарства, прописанные врачом. Кроме того, при уходе за больным необходимо использовать защитные маски и перчатки, а также помнить о личной гигиене – например, при использовании косметических средств для лица и тела.
Менингит – опасное заболевание с риском осложнений. Поэтому для его правильного лечения необходима правильная диагностика и быстрое начало терапии – благодаря этому риск их возникновения будет намного ниже.
.90 000 Бактериальный менингит 90 001Менингит - опасное инфекционное заболевание, которое необходимо обязательно лечить в стационаре и сообщить в санэпидемстанцию.
Воспаление поражает мозговые оболочки, в частности мягкие и субарахноидальные и субарахноидальные пространства, а в некоторых случаях может поражаться и головной мозг, и в этом случае его называют менингитом.
Менингит возникает в результате проникновения микроорганизмов в спинномозговую жидкость с кровью или перехода с контаминированных участков при черепно-мозговой травме (например, переломе основания черепа) или при течении среднего отита или синусита. В норме спинномозговая жидкость стерильна.
-бактериальный менингит:
- гнойный
- без масла
- Вирусный менингит
-грибковый менингит
Бактериальные менингиты, особенно гнойные формы, являются заболеваниями с худшим прогнозом и более высоким риском осложнений или летального исхода, чем вирусные менингиты.Бактериальные воспаления составляют около половины всех менингитов, 90% из них составляют гнойные инфекции. По данным Национального института гигиены, в 2008 г. в Польше было зарегистрировано 1064 случая бактериального менингита, что составляет примерно 3 случая на 100 000 населения. Население.
Наиболее распространенные патогены, вызывающие менингит, включают:
- purulent infections: meningococci ( Neisseria meningitidis ), pneumococci ( Streptococcus pneumoniae ), bacilli Haemophilus influenzae , bacilli Escherichia coli , group B streptococci ( Streptococure32 agalocisteus a gylococcus )
- апирогенные инфекции: микобактерии туберкулеза ( Mycobacterium tuberculosis ), Listeria monocytogenes , спирохеты Borrelia (передаются клещами).Вы можете купить тест для раннего выявления инфекции Borrelia spirochete в аптеке или онлайн (ознакомьтесь с предложением).
Тип бактерий, вызывающих менингит, во многом зависит от состояния нашей иммунной системы и многих факторов риска. Возраст является одним из факторов, влияющих на тип бактерий, поражающих мозговые оболочки. У новорожденных менингит чаще всего является результатом инфицирования грамотрицательными бактериями Escherichia coli или стрептококками группы В.У детей грудного возраста от 2 месяцев и у детей до 5 лет менингит является результатом инфицирования Haemophilus influenzae , а у детей старшего возраста, подростков и взрослых преобладающими бактериями, вызывающими менингит, являются менингококки и пневмококки.
Факторы, повышающие риск развития бактериального менингита, включают:
Менингит чаще всего возникает из-за тесного контакта с инфицированным человеком или человеком-носителем бактерий. В случае основных возбудителей, вызывающих менингит, характерно носительство этих бактерий в носоглоточной полости.
Бактерии попадают в организм при чихании, поцелуях или через такие предметы, кактот же стакан, столовые приборы или то же яблоко, бутерброд - привычка давать детям.
Течение менингита одинаково независимо от типа бактерий, вызывающих инфекцию. Чаще всего через 2-5 дней после заражения появляются следующие симптомы:
Последствием гнойного бактериального менингита могут быть неврологические осложнения, такие как:
При течении этого вида менингита также наблюдается высокая смертность - около 20%, особенно при инфекциях, вызванных золотистым стафилококком.
Одним из признаков диагноза менингита является клиническая картина, но тип бактерий, вызывающих менингит, необходимо определить очень быстро, чтобы получить соответствующее лечение.Базовым обследованием в этом случае является исследование спинномозговой жидкости, собранной при люмбальной пункции. По картине жидкости можно определить, является ли воспаление бактериальным или вирусным, а после микробиологического исследования выявить этиологический фактор и определить, к каким антибиотикам оно чувствительно.
Компьютерная томография головы, посев крови и мазки из зева также являются полезными тестами для установления диагноза.
Нужно направление на исследование? Или, может быть, вы уже провели исследование и хотите обсудить результаты со специалистом? Вы можете поговорить со своим врачом во время онлайн-посещения, после чего вы получите электронный рецепт, электронное направление и электронное разрешение. Запишитесь на электронный визит и оставайтесь на связи со специалистом.
При подозрении на бактериальный менингит следует как можно скорее начать внутривенное введение антибиотика.
Кроме того, лечение менингита предусматривает также назначение противовоспалительных и противоотечных препаратов (профилактика отека мозга). Больной должен оставаться в постели не менее 2-3 недель.
Прививки — лучший способ предотвратить бактериальный менингит.В настоящее время на рынке доступны вакцины против основных возбудителей, а именно: менингококка, пневмококка и гемофильной палочки типа В (обязательная вакцинация согласно календарю прививок).
В некоторых ситуациях после тесного контакта с больным гнойным менингитом, вызванным менингококком или Haemophilus influenzae , возможно применение т.н. постэкспозиционная химиопрофилактика - однократное введение антибиотика (ципрофлоксацина, рифапмицина или цефтриаксона).Такое ведение снижает риск заболевания у непривитых людей, находящихся в очень тесном контакте с заболевшим.
Дополнительно при уходе за больными бактериальным менингитом (особенно менингококковой инфекцией) использовать лицевые маски и перчатки, мыть руки после контакта с больным или его выделениями.
Вот некоторые продукты, которые помогут вам соблюдать гигиену при контакте с больным человеком:
При уходе за больным также стоит иметь антибактериальный гель сильного действия, который не только дезинфицирует руки, но и увлажняет их благодаря содержанию алоэ вера.
Текст: Мирослав Явень, MD, PhD
Содержание веб-сайта medonet.pl предназначено для улучшения, а не для замены контакта между Пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
90 166Пандемия коронавируса временно затухает, в последние дни случаев заболеваемости и летальных исходов из-за COVID-19 становится все меньше.При этом все больше и больше...
Адриан ДомбекБольшинство из нас слышали о «мозговом тумане» только в контексте COVID-19. Но это не единственная причина мозгового тумана. Проблемы могут возникнуть в других...
Моника МиколайскаЭштон Катчер — один из самых известных голливудских актеров.Однако не все знают, что у него есть брат-близнец. У Майкла Катчера диагностировали церебральный ...
Редакторы МедонетаСогласно исследованию с участием 782 добровольцев, даже легкие случаи COVID-19 могут привести к потере мозга.Среди тех, кто путешествовал ...
Малгожата КраевскаяSARS-CoV-2 может способствовать, среди прочего, к развитию неврологических расстройств. Люди, перенесшие COVID-19, часто жалуются на общие симптомы ...
Пресс-материалыДо половины выздоравливающих могут иметь симптомы тумана в голове, которые мешают нормальному функционированию.Для исчезновения симптомов может потребоваться несколько месяцев. Нравится...
Паулина ВойтовичОни забывают слова и информацию, не умеют делать то, что могли бы сделать с закрытыми глазами, страдают от головных болей и расстройств обоняния, чувствуют...
Паулина ВойтовичТромбоз синусов церебральных вен не является распространенным заболеванием.Сгустки, которые блокируют кровоток, обычно образуются в другом месте. После вакцин против COVID-19 ...
Агнешка Мазур-ПучалаМой сын должен был быть в лучшем случае "растением". Врачи просто списали его со счетов. Через два года случайный и очень поздний диагноз -...
Моника МиколайскаКоманда врачей из Нью-Йорка обследовала 18 онкологических больных, у которых развились неврологические расстройства.Ученые искали причины так называемого "туман...
Адриан ДомбекМенингит - опасное инфекционное заболевание, которое необходимо обязательно лечить в стационаре и сообщить в санэпидемстанцию.
Воспаление поражает мозговые оболочки, в частности мягкие и субарахноидальные и субарахноидальные пространства, а в некоторых случаях может поражаться и головной мозг, и в этом случае его называют менингитом.
Менингит возникает в результате проникновения микроорганизмов в спинномозговую жидкость с кровью или перехода с контаминированных участков при черепно-мозговой травме (например, переломе основания черепа) или при течении среднего отита или синусита. В норме спинномозговая жидкость стерильна.
-бактериальный менингит:
- гнойный
- без масла
- Вирусный менингит
-грибковый менингит
Бактериальные менингиты, особенно гнойные формы, являются заболеваниями с худшим прогнозом и более высоким риском осложнений или летального исхода, чем вирусные менингиты.Бактериальные воспаления составляют около половины всех менингитов, 90% из них составляют гнойные инфекции. По данным Национального института гигиены, в 2008 г. в Польше было зарегистрировано 1064 случая бактериального менингита, что составляет примерно 3 случая на 100 000 населения. Население.
Наиболее распространенные патогены, вызывающие менингит, включают:
- purulent infections: meningococci ( Neisseria meningitidis ), pneumococci ( Streptococcus pneumoniae ), bacilli Haemophilus influenzae , bacilli Escherichia coli , group B streptococci ( Streptococure32 agalocisteus a gylococcus )
- апирогенные инфекции: микобактерии туберкулеза ( Mycobacterium tuberculosis ), Listeria monocytogenes , спирохеты Borrelia (передаются клещами).Вы можете купить тест для раннего выявления инфекции Borrelia spirochete в аптеке или онлайн (ознакомьтесь с предложением).
Тип бактерий, вызывающих менингит, во многом зависит от состояния нашей иммунной системы и многих факторов риска. Возраст является одним из факторов, влияющих на тип бактерий, поражающих мозговые оболочки. У новорожденных менингит чаще всего является результатом инфицирования грамотрицательными бактериями Escherichia coli или стрептококками группы В.У детей грудного возраста от 2 месяцев и у детей до 5 лет менингит является результатом инфицирования Haemophilus influenzae , а у детей старшего возраста, подростков и взрослых преобладающими бактериями, вызывающими менингит, являются менингококки и пневмококки.
Факторы, повышающие риск развития бактериального менингита, включают:
Менингит чаще всего возникает из-за тесного контакта с инфицированным человеком или человеком-носителем бактерий. В случае основных возбудителей, вызывающих менингит, характерно носительство этих бактерий в носоглоточной полости.
Бактерии попадают в организм при чихании, поцелуях или через такие предметы, кактот же стакан, столовые приборы или то же яблоко, бутерброд - привычка давать детям.
Течение менингита одинаково независимо от типа бактерий, вызывающих инфекцию. Чаще всего через 2-5 дней после заражения появляются следующие симптомы:
Последствием гнойного бактериального менингита могут быть неврологические осложнения, такие как:
При течении этого вида менингита также наблюдается высокая смертность - около 20%, особенно при инфекциях, вызванных золотистым стафилококком.
Одним из признаков диагноза менингита является клиническая картина, но тип бактерий, вызывающих менингит, необходимо определить очень быстро, чтобы получить соответствующее лечение.Базовым обследованием в этом случае является исследование спинномозговой жидкости, собранной при люмбальной пункции. По картине жидкости можно определить, является ли воспаление бактериальным или вирусным, а после микробиологического исследования выявить этиологический фактор и определить, к каким антибиотикам оно чувствительно.
Компьютерная томография головы, посев крови и мазки из зева также являются полезными тестами для установления диагноза.
Нужно направление на исследование? Или, может быть, вы уже провели исследование и хотите обсудить результаты со специалистом? Вы можете поговорить со своим врачом во время онлайн-посещения, после чего вы получите электронный рецепт, электронное направление и электронное разрешение. Запишитесь на электронный визит и оставайтесь на связи со специалистом.
При подозрении на бактериальный менингит следует как можно скорее начать внутривенное введение антибиотика.
Кроме того, лечение менингита предусматривает также назначение противовоспалительных и противоотечных препаратов (профилактика отека мозга). Больной должен оставаться в постели не менее 2-3 недель.
Прививки — лучший способ предотвратить бактериальный менингит.В настоящее время на рынке доступны вакцины против основных возбудителей, а именно: менингококка, пневмококка и гемофильной палочки типа В (обязательная вакцинация согласно календарю прививок).
В некоторых ситуациях после тесного контакта с больным гнойным менингитом, вызванным менингококком или Haemophilus influenzae , возможно применение т.н. постэкспозиционная химиопрофилактика - однократное введение антибиотика (ципрофлоксацина, рифапмицина или цефтриаксона).Такое ведение снижает риск заболевания у непривитых людей, находящихся в очень тесном контакте с заболевшим.
Дополнительно при уходе за больными бактериальным менингитом (особенно менингококковой инфекцией) использовать лицевые маски и перчатки, мыть руки после контакта с больным или его выделениями.
Вот некоторые продукты, которые помогут вам соблюдать гигиену при контакте с больным человеком:
При уходе за больным также стоит иметь антибактериальный гель сильного действия, который не только дезинфицирует руки, но и увлажняет их благодаря содержанию алоэ вера.
Текст: Мирослав Явень, MD, PhD
Содержание веб-сайта medonet.pl предназначено для улучшения, а не для замены контакта между Пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
90 166Пандемия коронавируса временно затухает, в последние дни случаев заболеваемости и летальных исходов из-за COVID-19 становится все меньше.При этом все больше и больше...
Адриан ДомбекБольшинство из нас слышали о «мозговом тумане» только в контексте COVID-19. Но это не единственная причина мозгового тумана. Проблемы могут возникнуть в других...
Моника МиколайскаЭштон Катчер — один из самых известных голливудских актеров.Однако не все знают, что у него есть брат-близнец. У Майкла Катчера диагностировали церебральный ...
Редакторы МедонетаСогласно исследованию с участием 782 добровольцев, даже легкие случаи COVID-19 могут привести к потере мозга.Среди тех, кто путешествовал ...
Малгожата КраевскаяSARS-CoV-2 может способствовать, среди прочего, к развитию неврологических расстройств. Люди, перенесшие COVID-19, часто жалуются на общие симптомы ...
Пресс-материалыДо половины выздоравливающих могут иметь симптомы тумана в голове, которые мешают нормальному функционированию.Для исчезновения симптомов может потребоваться несколько месяцев. Нравится...
Паулина ВойтовичОни забывают слова и информацию, не умеют делать то, что могли бы сделать с закрытыми глазами, страдают от головных болей и расстройств обоняния, чувствуют...
Паулина ВойтовичТромбоз синусов церебральных вен не является распространенным заболеванием.Сгустки, которые блокируют кровоток, обычно образуются в другом месте. После вакцин против COVID-19 ...
Агнешка Мазур-ПучалаМой сын должен был быть в лучшем случае "растением". Врачи просто списали его со счетов. Через два года случайный и очень поздний диагноз -...
Моника МиколайскаКоманда врачей из Нью-Йорка обследовала 18 онкологических больных, у которых развились неврологические расстройства.Ученые искали причины так называемого "туман...
Адриан ДомбекМенингит - опасное инфекционное заболевание, которое необходимо обязательно лечить в стационаре и сообщить в санэпидемстанцию.
Воспаление поражает мозговые оболочки, в частности мягкие и субарахноидальные и субарахноидальные пространства, а в некоторых случаях может поражаться и головной мозг, и в этом случае его называют менингитом.
Менингит возникает в результате проникновения микроорганизмов в спинномозговую жидкость с кровью или перехода с контаминированных участков при черепно-мозговой травме (например, переломе основания черепа) или при течении среднего отита или синусита. В норме спинномозговая жидкость стерильна.
-бактериальный менингит:
- гнойный
- без масла
- Вирусный менингит
-грибковый менингит
Бактериальные менингиты, особенно гнойные формы, являются заболеваниями с худшим прогнозом и более высоким риском осложнений или летального исхода, чем вирусные менингиты.Бактериальные воспаления составляют около половины всех менингитов, 90% из них составляют гнойные инфекции. По данным Национального института гигиены, в 2008 г. в Польше было зарегистрировано 1064 случая бактериального менингита, что составляет примерно 3 случая на 100 000 населения. Население.
Наиболее распространенные патогены, вызывающие менингит, включают:
- purulent infections: meningococci ( Neisseria meningitidis ), pneumococci ( Streptococcus pneumoniae ), bacilli Haemophilus influenzae , bacilli Escherichia coli , group B streptococci ( Streptococure32 agalocisteus a gylococcus )
- апирогенные инфекции: микобактерии туберкулеза ( Mycobacterium tuberculosis ), Listeria monocytogenes , спирохеты Borrelia (передаются клещами).Вы можете купить тест для раннего выявления инфекции Borrelia spirochete в аптеке или онлайн (ознакомьтесь с предложением).
Тип бактерий, вызывающих менингит, во многом зависит от состояния нашей иммунной системы и многих факторов риска. Возраст является одним из факторов, влияющих на тип бактерий, поражающих мозговые оболочки. У новорожденных менингит чаще всего является результатом инфицирования грамотрицательными бактериями Escherichia coli или стрептококками группы В.У детей грудного возраста от 2 месяцев и у детей до 5 лет менингит является результатом инфицирования Haemophilus influenzae , а у детей старшего возраста, подростков и взрослых преобладающими бактериями, вызывающими менингит, являются менингококки и пневмококки.
Факторы, повышающие риск развития бактериального менингита, включают:
Менингит чаще всего возникает из-за тесного контакта с инфицированным человеком или человеком-носителем бактерий. В случае основных возбудителей, вызывающих менингит, характерно носительство этих бактерий в носоглоточной полости.
Бактерии попадают в организм при чихании, поцелуях или через такие предметы, кактот же стакан, столовые приборы или то же яблоко, бутерброд - привычка давать детям.
Течение менингита одинаково независимо от типа бактерий, вызывающих инфекцию. Чаще всего через 2-5 дней после заражения появляются следующие симптомы:
Последствием гнойного бактериального менингита могут быть неврологические осложнения, такие как:
При течении этого вида менингита также наблюдается высокая смертность - около 20%, особенно при инфекциях, вызванных золотистым стафилококком.
Одним из признаков диагноза менингита является клиническая картина, но тип бактерий, вызывающих менингит, необходимо определить очень быстро, чтобы получить соответствующее лечение.Базовым обследованием в этом случае является исследование спинномозговой жидкости, собранной при люмбальной пункции. По картине жидкости можно определить, является ли воспаление бактериальным или вирусным, а после микробиологического исследования выявить этиологический фактор и определить, к каким антибиотикам оно чувствительно.
Компьютерная томография головы, посев крови и мазки из зева также являются полезными тестами для установления диагноза.
Нужно направление на исследование? Или, может быть, вы уже провели исследование и хотите обсудить результаты со специалистом? Вы можете поговорить со своим врачом во время онлайн-посещения, после чего вы получите электронный рецепт, электронное направление и электронное разрешение. Запишитесь на электронный визит и оставайтесь на связи со специалистом.
При подозрении на бактериальный менингит следует как можно скорее начать внутривенное введение антибиотика.
Кроме того, лечение менингита предусматривает также назначение противовоспалительных и противоотечных препаратов (профилактика отека мозга). Больной должен оставаться в постели не менее 2-3 недель.
Прививки — лучший способ предотвратить бактериальный менингит.В настоящее время на рынке доступны вакцины против основных возбудителей, а именно: менингококка, пневмококка и гемофильной палочки типа В (обязательная вакцинация согласно календарю прививок).
В некоторых ситуациях после тесного контакта с больным гнойным менингитом, вызванным менингококком или Haemophilus influenzae , возможно применение т.н. постэкспозиционная химиопрофилактика - однократное введение антибиотика (ципрофлоксацина, рифапмицина или цефтриаксона).Такое ведение снижает риск заболевания у непривитых людей, находящихся в очень тесном контакте с заболевшим.
Дополнительно при уходе за больными бактериальным менингитом (особенно менингококковой инфекцией) использовать лицевые маски и перчатки, мыть руки после контакта с больным или его выделениями.
Вот некоторые продукты, которые помогут вам соблюдать гигиену при контакте с больным человеком:
При уходе за больным также стоит иметь антибактериальный гель сильного действия, который не только дезинфицирует руки, но и увлажняет их благодаря содержанию алоэ вера.
Текст: Мирослав Явень, MD, PhD
Содержание веб-сайта medonet.pl предназначено для улучшения, а не для замены контакта между Пользователем веб-сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
90 166Пандемия коронавируса временно затухает, в последние дни случаев заболеваемости и летальных исходов из-за COVID-19 становится все меньше.При этом все больше и больше...
Адриан ДомбекБольшинство из нас слышали о «мозговом тумане» только в контексте COVID-19. Но это не единственная причина мозгового тумана. Проблемы могут возникнуть в других...
Моника МиколайскаЭштон Катчер — один из самых известных голливудских актеров.Однако не все знают, что у него есть брат-близнец. У Майкла Катчера диагностировали церебральный ...
Редакторы МедонетаСогласно исследованию с участием 782 добровольцев, даже легкие случаи COVID-19 могут привести к потере мозга.Среди тех, кто путешествовал ...
Малгожата КраевскаяSARS-CoV-2 может способствовать, среди прочего, к развитию неврологических расстройств. Люди, перенесшие COVID-19, часто жалуются на общие симптомы ...
Пресс-материалыДо половины выздоравливающих могут иметь симптомы тумана в голове, которые мешают нормальному функционированию.Для исчезновения симптомов может потребоваться несколько месяцев. Нравится...
Паулина ВойтовичОни забывают слова и информацию, не умеют делать то, что могли бы сделать с закрытыми глазами, страдают от головных болей и расстройств обоняния, чувствуют...
Паулина ВойтовичТромбоз синусов церебральных вен не является распространенным заболеванием.Сгустки, которые блокируют кровоток, обычно образуются в другом месте. После вакцин против COVID-19 ...
Агнешка Мазур-ПучалаМой сын должен был быть в лучшем случае "растением". Врачи просто списали его со счетов. Через два года случайный и очень поздний диагноз -...
Моника МиколайскаКоманда врачей из Нью-Йорка обследовала 18 онкологических больных, у которых развились неврологические расстройства.Ученые искали причины так называемого "туман...
Адриан ДомбекВирусный менингит вызывается вирусной инфекцией центральной нервной системы (ЦНС), которая распространяется на оболочки и жидкости, окружающие головной и спинной мозг. Инфекции центральной нервной системы обозначаются аббревиатурой нейроинфекции .
Наиболее частыми возбудителями вирусного менингита в Польше являются: энтеровирусы (Коксаки и ECHO), широко распространенный вирус паротита (свинка), арбовирусы, в том числе вирус клещевого энцефалита (КЭ), вирус простого герпеса (ВПГ), вирус ветряной оспы и опоясывающего лишая ( ВЗВ); редко вирус Эбштейна-Барра (ВЭБ), цитомегаловирус (ЦМВ), вирус герпеса человека типа 6 (ВГЧ-6) и очень редко, в основном у людей с ослабленным иммунитетом, аденовирусы.
Вирусы попадают в организм через дыхательные пути, желудочно-кишечный тракт, мочеполовую систему или через кожные повреждения. Большинство вирусов размножаются вблизи места проникновения (первичная репликация) и проникают в центральную нервную систему через кровоток или периферическую нервную систему. После первичной репликации вирус распространяется по лимфатической ткани, а затем попадает в кровоток, вызывая первичную виремию. Вирус может проникнуть в ЦНС во время первичной виремии или, чаще, во время вторичной виремии, после того как он размножился в местах вторичной репликации, таких как мышцы, кожа, органы и жировая ткань.Некоторые вирусы, такие как вирус бешенства, простого герпеса, ветряной оспы и опоясывающего лишая, а также вирус полиомиелита, могут проникать в центральную нервную систему со слизистой оболочки через нейроны или мышцы.
Вирусный менингит — относительно редкое инфекционное заболевание. Ежегодно в Польше регистрируется около 1000 случаев. В 2012 г. было зарегистрировано 1284 случая, а в 2013 г. – 1077 случаев – практически все больные были госпитализированы.Вирусные нейроинфекции чаще всего возникают спорадически и иногда в небольших очагах.
Наиболее распространенным гемопоэтическим менингитом является вторичная виремия. Реже вирусы попадают в центральную нервную систему через периферические нервы.
Источником заражения вирусами, вызывающими менингит, являются инфицированные люди (не всегда менингит) или здоровые носители, обычно распространяющие патогенные микроорганизмы воздушно-капельным путем или с фекалиями.После заражения вирусы размножаются в лимфатической ткани верхних дыхательных путей или желудочно-кишечного тракта, а затем вызывают виремию, т. е. присутствуют в крови и попадают в центральную нервную систему. Инкубационный период заболевания обычно составляет от нескольких до нескольких дней.
Вирусный менингит обычно имеет две фазы. В первой фазе появляются катаральные симптомы верхних дыхательных путей или желудочно-кишечного тракта (острая диарея), затем, через несколько дней явного улучшения, появляются лихорадка, озноб и симптомы, характерные для поражения мозговых оболочек: рвота, головная боль и жесткость шеи .Эти симптомы сопровождаются различными неврологическими симптомами : раздражительностью, повышенной чувствительностью к раздражителям (прикосновение; свет [светобоязнь]). Обычные звуки могут показаться пациенту слишком громкими и неприятными. Существует также чрезмерное восприятие запахов. Могут быть сонливость или нарушения ритма сна-бодрствования.
Острые симптомы обычно длятся 3-4 дня, а затем исчезают. Течение вирусного менингита значительно мягче, чем у гнойного менингита.
Тщательно собранное интервью дает ценные подсказки. Для вирусного менингита характерно двухфазное течение : менингеальным симптомам предшествуют продромальные симптомы, например, признаки инфекции верхних дыхательных путей, лихорадка, недомогание, диарея, боли в мышцах и суставах. Менингит следует заподозрить у любого пациента, у которого есть или была лихорадка с неврологическими симптомами, такими как сильная головная боль, измененное сознание, очаговые неврологические симптомы, светобоязнь, ригидность затылочных мышц, гипералгезия или судороги.У пожилых пациентов симптомы могут быть дискретными и ограничиваться, например, нарушениями сознания или психическими расстройствами. В анамнезе включают информацию о: длительности симптомов и последовательности их возникновения, а также о перенесенных ранее инфекциях (инфекции респираторного тракта, желудочно-кишечного тракта), травмах головы, контакте с больными или поездках в эндемичные районы, а также о сопутствующих заболеваниях, способствующих к менингиту спинномозговой жидкости (например, сахарный диабет, иммунные нарушения, отсутствие селезенки) и социальным условиям (недоедание, алкоголизм, наркомания, бездомность).
При медицинском осмотре особое внимание уделяется общему состоянию, нарушению сознания и оценке жизненно важных функций. Следует измерить артериальное давление и частоту сердечных сокращений. Вы также должны проверить наличие признаков травмы головы или нейрохирургии. Оцените кожную сыпь, которая относительно часто встречается при вирусных инфекциях, или другие характерные поражения, такие как герпес. Достоверный и точный диагноз устанавливается на основании люмбальной пункции ликвора, поэтому люмбальная пункция и исследование ликвора являются обязательными элементами в диагностике вирусного менингита.Если у пациента имеются очаговые неврологические симптомы, симптомы, указывающие на субарахноидальное кровоизлияние, отек диска зрительного нерва или травму головы в анамнезе, перед люмбальной пункцией следует провести компьютерную КТ головы.
Риск развития осложнений вирусного менингита во много раз ниже, чем при бактериальном менингите. Возможные острые осложнения включают судороги, эпилептический статус, отек головного мозга и синдром неадекватной секреции антидиуретического гормона.Вирусный менингит очень редко вызывает серьезные проблемы со здоровьем, такие как нарушение слуха или гидроцефалия.
Поскольку всем больным с подозрением на вирусный менингит требуется госпитализация, необходимо срочно обратиться к врачу и, если состояние больного тяжелое, вызвать скорую помощь. Из-за заразности некоторых форм менингита количество людей, вступающих в контакт с больным, должно быть сведено к абсолютному минимуму.
Все пациенты с подозрением или диагнозом вирусного менингита нуждаются в госпитализации. Необходим для диагностики, в том числе и для люмбальной пункции, которая проводится только в условиях стационара.
Лечение вирусного менингита можно разделить на этиотропную терапию внутривенными противовирусными препаратами и симптоматическую терапию.Варианты лечения причинно-следственной связи очень ограничены. Единственным широко используемым препаратом является ацикловир, который подавляет размножение вирусов простого герпеса (ВПГ) и вирусов ветряной оспы (ВВО). Для других вирусных инфекций эффективные противовирусные препараты недоступны. Симптоматическое лечение заключается во внутривенном введении жидкости для коррекции водно-электролитных нарушений, противоотечной и противовоспалительной терапии, применении жаропонижающих и обезболивающих препаратов, профилактике судорог и адекватном питании.При необходимости применяют энтеральное или парентеральное питание. Вирусный менингит обычно исчезает через несколько или несколько дней, не оставляя стойких последствий.
Некоторые виды вирусного менингита можно предотвратить с помощью иммунизации. Риск заболеть также можно снизить, соблюдая общие правила гигиены. Например, до введения всеобщей вакцинации против кори, эпидемического паротита и краснухи эпидемический паротит был наиболее частой причиной вирусного менингита в Польше.Введение профилактических прививок изменило эпидемиологическую ситуацию. В настоящее время в Польше наиболее распространенными возбудителями вирусного менингита являются энтеровирусы и вирусы клещевого энцефалита. Имеются эффективные инактивированные вакцины против вирусов КЭ, но заболевание встречается только в некоторых районах, поэтому вакцинация рекомендуется только тем, кто направляется в эндемичные районы .
.