2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Опухоль почки – это патология, характеризующаяся интенсивным ростом поражённых клеток. В раковом состоянии происходит полное изменение клеточного материала. Принципы классифицирования типов новообразований основываются на предрасположенности клеток к метастазированию. Следовательно, опухоль подразделяется на доброкачественную и злокачественную.
Сегодня обозначен ряд теорий, способных объяснить возникновение опухолевого заболевания в человеческом организме. Считается, что причина формирования патологии главным образом в оказываемом действии бактерий и вирусных микроэлементов. Человек, переживший воспалительные болезни (гломерулонефрит, пиелонефрит, нефрит, пиелит), с большей вероятностью подвержен возникновению онкологии. Множество учёных объединяют данную информацию с нарушенным функционированием почек и сниженным иммунитетом к негативным раздражителям окружающего мира.
Согласно теории канцерогенеза, на здоровье человека влияют разные химические элементы и физические действия. В качестве канцерогенов выступают пары атмосферного газа, тяжёлые металлы, ядовитые компоненты. Опасны рентген, лучи ионов и ультрафиолета. Компоненты разрушительно воздействуют на мембраны клеток, вызывая процесс мутации. В результате развиваются патологические отклонения различной природы.
В теории запрограммированного генетического процесса отдельная группа людей считается носителем раковой генетики в клетках ДНК. Пусковым механизмом называют подверженность сильным стрессовым эмоциям. Эмоциональный фактор активирует разрастание новообразования. На месте формирования атипичной ткани создаётся своеобразный опухолевый очаг.
Опухоль проявляется общего и местного вида. Общий тип прямо связан со здоровьем организма и возникновением в теле чужеродных тканей. Местный описывает состояние органов мочевыделительной системы. Нужно понимать, что клиническая картина способна изменяться, даже если поставлен один диагноз у нескольких больных.
На ранних стадиях болезнь походит без ярко выраженных симптомов, отсутствует признак. Постепенно проявляются первые симптомы. Симптоматика характеризуется наличием:

Кроме вышеперечисленных симптомов проявляются патологические отклонения органов, находящихся рядом с очагом:
Опухоль почки не считается однородной патологией. Классификация опухоли различается.
В зависимости от характера возникновения и распространения новообразования выделяют:
В зависимости от места расположения, ставшего источником формирования, выделяют:
Злокачественная опухоль характеризуется расширением за пределы почек и распространением по организму. Характеристику определяют при помощи подходящей любым онкологическим болезням системы ТНМ (TNM).
Буквой Т обозначается величина новообразования, выросшего из почечной ткани:
Буква N описывает движение образования по лимфоузлам:
Под буквой М подразумевается возникновение вторичных очагов поражения в другом органе:
Отличие онкологии лоханки от повреждения почек наблюдается на стадии Т:
При объединении трёх параметров системы TNM удаётся получить наиболее полную картину заболевания и распознать стадии его развития.
Развитие онкологии значительно сокращает жизнь человека на добрый десяток лет. Рак почки (код по МКБ-10 C64) сложно лечить на поздних этапах, из-за чего погибают люди в молодом возрасте. Злокачественные наросты могут перейти на близлежащие органы и ткани, а также предрасположены к метастазированию. Метастазы проходят по кровеносным сосудам, попадая в разные части тела человека, и формируют новые очаги. Среди разновидностей опухоли к злокачественным относятся:
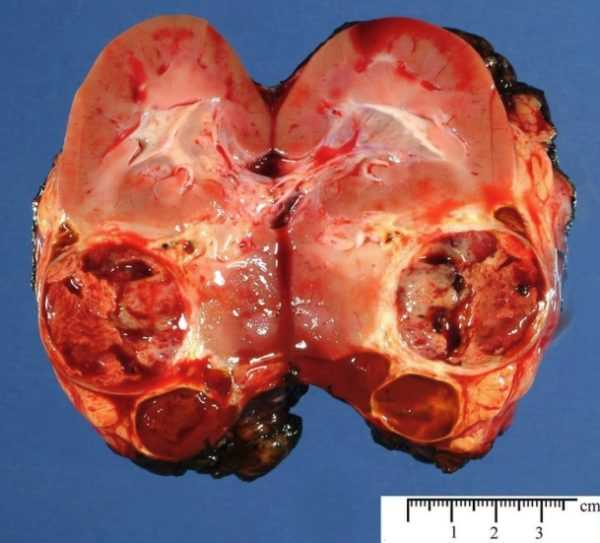
Рак почки
Указанный тип считается наиболее безопасной патологией с низкой вероятностью урона для человеческого организма. Опухоль встречается в редких случаях. Доброкачественные наросты не склонны к метастазированию и не распространяются на соседние ткани и клетки. Для удаления опухоли назначают хирургическое вмешательство из-за быстрого эффекта. Операция моментально исправляет ситуацию с трудным мочеиспусканием. Выделяют такие виды среди доброкачественных образований:
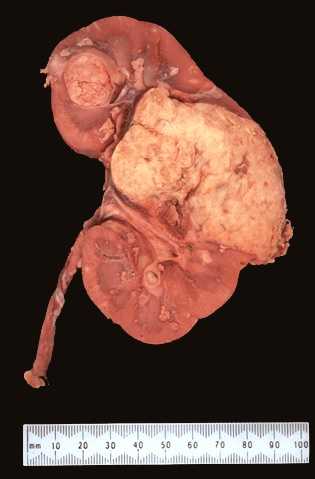
Ангиолипома почки
Опухоли доброкачественного характера имеют благоприятный прогноз для излечения от болезни. Нарост развивается в медленном темпе, отсутствует предрасположенность к рецидиву, поражает соседние участки и ткани. Доброкачественные клетки отличаются обратным развитием. Однако, важно понимать, что доброкачественность не является абсолютно безвредной для организма.
В избранных ситуациях новообразование способно малигнизировать. Клетка преобразуется в раковую, проникая в структуру других органов. Крупная доброкачественная ткань таит опасность из-за оказываемого давления на соседние ткани и преграждения путей мочеиспускания. Это приводит к дисфункции половой системы, вызывает болезненные ощущения возле половых органов и в нижних конечностях.
Во избежание осложнений при крупных опухолях доктора регулярно обследуют состояние больного при помощи УЗИ и проведения анализов. Интенсивный рост опухолевых клеток является показанием к проведению операций. Основными отличиями двух типов опухоли считаются:
Обнаружить врачу-урологу опухоль почки достаточно сложно. Обычно действие проходит в три этапа. На первой ступени нарост выявляют случайно в качестве чужеродного тела в органе. Затем вырисовывается общая картина заболевания вплоть до мелких нюансов. Во втором случае обнаруживают вторичные метастазные поражения, что подталкивает к продолжительному поиску первичного очага образования. Третий этап занимает много времени. Пусковым механизмом являются обнаруженные отклонения в результатах лабораторных обследований. Для подтверждения диагноза нужно сдать множество анализов:

Дифференциальное обследование назначается при обнаружении таких заболеваний:
Существует две категории методов лечения, разработанных докторами для решения проблем с онкологическими заболеваниями. В первой включены только консервативные методики. Врачи предлагают комбинировать разные лекарственные препараты, губительно влияющие на структуру опухоли и устраняющие симптоматику онкологии. Вторая характеризуется радикальными мерами. Хирург оперативным способом частично или полностью иссекает поражённые ткани и орган.
Основные принципы устранения почечной патологии:
При отсутствии результатов после проведённого консервативного лечения после двух месяцев или присутствии ощутимого дискомфорта в привычной жизни назначается специальная операция. С её помощью можно избавиться от злокачественного нароста или других видов рака, а также стабилизировать мочевыделительную функцию. Если возраст больного превышает 80 летнюю линию или у больного наблюдаются прочие множественные болезни в анамнезе по типу сахарного диабета, стенокардии, инфаркта и инсульта хронического типа, решение о проведении оперативных манипуляций принимается в индивидуальном порядке. Людям в пожилом возрасте труднее перенести наркоз, и раны после операции заживают медленными темпами, что провоцирует возникновение осложнений.

Мелкий разрез в поясничной области врач проводит под общим или спинальным наркозом. На операции рассекается кожный покров, жировая прослойка, а затем тупыми методами разъединяют связки мышц. Следующим этапом через разрезанную ткань вырезается почка. Вена, артерия, а также лимфоузлы зажимаются для остановки крови. После произведенных действий хирург устраняет опухолевые клетки либо полностью весь орган (зависит от величины нароста).
Если опухоль демонстрирует злокачественный характер, лечение проходит иссечением части жировой прослойки и близрасположенных лимфоузлов. Это помогает предупредить распространение метастазов. Разрез зашивают по слоям, а внутрь помешают пару дренажных трубочек, что способствует лучшему оттоку жидкостей. Больной на несколько дней помещается в реанимацию и проходит интенсивную терапию. Затем, если не проявятся осложнения, пациент переходит в обычную палату.
Лекарственные настойки и отвары из трав применяют люди по всему миру. Их используют для облегчения симптоматики опухолей злокачественного и доброкачественного типа без операции. Растения мягко оказывают противовоспалительное и диуретическое воздействие. Свойства трав помогают уменьшить нагрузку на поражённые органы.
Важно понимать, что народные способы не излечат больных от онкологических заболеваний, а только временно снижают выраженность симптомов. Нельзя заменять фармакологические средства народными препаратами. Важнейшие положительные стороны настоек и отваров из растений:

В народной медицине распространены такие рецепты на основе трав:
Протекание болезней у детей в отличие от взрослых людей проходит в наиболее острой форме. На начальных этапах развития болезни у ребёнка проявляется высокая температура, наблюдается общая слабость в теле, вялость и сильные ознобы. Младенцы зачастую подвергаются фебрильным судорогам – спастическим подёргиваниям верхних и нижних конечностей. У малыша снижается аппетит, он перестает принимать привычную еду и подолгу не посещает туалет.
Обнаружить первую симптоматику формирования патологии у детей сложно. Ребёнок может не выказывать жалобы о болевых ощущениях или недомогании. Во избежание осложнений важно тщательно прослеживать любые подозрительные изменения в состоянии малыша и обратиться за помощью к доктору при первых признаках. Терапия по излечению злокачественных и доброкачественных образований у маленьких пациентов схожа с методикой лечения у взрослого населения.
Однако разрешено применять не все медикаменты. Особенно внимательно важно соблюдать дозировку лекарственных средств на основе возраста и веса ребёнка. Для излечения опухоли органа используют:
Прогноз излечения онкологии левой или правой почки устанавливается в индивидуальном порядке на основе видов и территории расширения. Если образование формируется из нефроновых клеток, проблема осложняется наличием метастазов и углублением в крупные сосуды органа. Данная ситуация повышает вероятность негативного результата. Развитие опухоли Вильмса различается у взрослых и маленьких детей. У последней категории пациентов высокая вероятность выздоровления на ранних этапах болезни – 90%. В отягощённых ситуациях проявляются осложнения:
Опухолевые ткани, распространившиеся в соседние клетки и материалы, а также подвергшиеся метастазированию, снижают показатель выживаемости до 5%. Если выявляется углубляющийся нарост в почке, большинство докторов прибегают к хирургическому иссечению опухоли при обнаружении одиночных поражённых клеток. Метод увеличивает продолжительность жизни прооперированных пациентов и улучшается качество их привычного образа жизни. Люди живут обычными темпами.

На текущий период времени нет способов влияния на развитие онкологических болезней. Главной профилактической мерой остаётся ежегодное прохождение врачебного осмотра, обследования и сдача анализов мочи. При существовании опухоли Вильмса назначается генетическое исследование. Вовремя обнаруженная опухоль почки повышает вероятность успешного излечения. Хирургические методы помогают устранить первичные очаги и метастазы.
Независимо от выбранной методики лечения полностью расписывается рацион питания, направленный на облегчение симптоматики и предупреждение возможных осложнений. Особенности диеты при онкологии почек заключают такие клинические рекомендации:
Запрещено злоупотреблять банями и саунами, подвергать себя контрастным воздействиям для укрепления организма. Нахождение в душных комнатах при высоких температурах провоцирует интенсивное испарение воды из человеческого организма. В стандартных условиях быстро нормализуется водно-электролитный уровень. Но при наличии опухолей почек можно потерять большое количество жидкости в организме и получить гиповолемический шок. Под влиянием контрастного душа или во время процедур ныряния в проруби ощутимо увеличивается давление на сердце, что негативно отражается на самочувствии пациента.
Лечащий врач может назначить фитотерапию. Сегодня в профилактические меры включается защита человека от канцерогенов и вредных веществ окружающей атмосферы, а также своевременная диагностика и подходящие методы лечения. Важно в качестве профилактики следовать правилам безопасности и гигиенической техники во время работы со специфическими канцерогенными элементами в лабораторных условиях и на производстве. Наибольшую опасность представляют частички нефти, дегтя, также красители и смола, асбест, кадмий и мышьяк, соединения никеля и хрома, полициклические углеводороды и лучи ионов.
Курение повышает риск возникновения рака. Особо опасным считается сочетание табака с алкогольными напитками. А вот физические нагрузки способны понизить вероятность появления опухоли почек. В зависимости от ситуации подбираются гимнастические упражнения и тренировки. Настраивается степень нагрузки во время профилактики опухолевых образований независимо от возраста. Это помогает усилить иммунную систему и устойчивость клеток, создавая препятствие формированию онкологии. Также нормализуется масса тела. Доктора выявили, что повышение веса увеличивает вероятность образования наростов.
Варианты включают:
Когда рак почки выявляется рано, шансы на хирургическое излечение хорошие. В целом прогноз зависит от двух вещей:
В некоторых случаях лечение не рекомендуется. Тем не менее, вы будете регулярно посещать врача и следить за симптомами.Это лечение выбирается, когда:
Лапароскопическое удаление почек
Cancer Research UK / Wikimedia Commons
Эта процедура уничтожает опухоль либо при сильной жаре, либо при простуде. Это лечение также избавляет от оставшейся нормальной почки.Обычно это делается лапароскопически (операция выполняется с помощью нескольких небольших разрезов (разрезов), а не одного большого разреза). Это может также быть сделано чрескожно (операция, сделанная, используя пункцию иглы) под руководством КТ.
Щадящая хирургия почек с использованием сегментарной резекции
Хирургия является первым шагом для удаления и лечения опухоли почки. Хирург попытается спасти как можно больше почек. Человек может жить с частью одной рабочей почки без особых проблем.Если обе почки удалены или не работают, необходим диализ. Диализ - это аппарат вне тела, используемый для очистки крови.
Нефрэктомия - это операция, используемая для лечения рака почки. Существует три типа:
Тип предлагаемой операции будет зависеть от:
Варианты включают в себя:
Таргетная терапия использует лекарства, которые могут убить только раковые клетки почек в организме.Это лечение блокирует рост белков или новых кровеносных сосудов, необходимых раковым клеткам. Это лечение обычно используется при распространенном (метастатическом) заболевании. Было показано, что целевая терапия уменьшает опухоли почек или замедляет их рост.
Биологическая терапия - это способ дать толчок нашей иммунной системе для борьбы с раком. Наше тело не может обнаружить раковые клетки и бороться с ними. Биологическая / иммунотерапия может усиливать, направлять или восстанавливать нашу естественную защиту от рака. Основными биологическими препаратами, используемыми при раке почки, являются цитокины.Наиболее часто используемыми цитокинами являются интерлейкин-2 (IL-2) и интерферон-альфа. Оба эти лечения могут уменьшить опухоли почки у небольшого процента пациентов.
Биологическая терапия - это способ дать толчок нашей иммунной системе для борьбы с раком. Наше тело не может обнаружить раковые клетки и бороться с ними. Биологическая / иммунотерапия может усиливать, направлять или восстанавливать нашу естественную защиту от рака. Основными биологическими препаратами, используемыми при раке почки, являются цитокины. Наиболее часто используемыми цитокинами являются интерлейкин-2 (IL-2) и интерферон-альфа.Оба эти лечения могут уменьшить опухоли почки у небольшого процента пациентов.
Химиотерапия использует очень мощные препараты, чтобы остановить рост раковых клеток. К сожалению, раковые клетки почки обычно устойчивы к химиотерапии. Это не стандартное лечение в этом случае. Эти препараты могут использоваться, если целевые препараты и / или иммунотерапия не сработали. Перед началом химиотерапии важно обсудить, как ваша медицинская команда справится с побочными эффектами лечения.
Лучевая терапия используется не для лечения рака почки, но для облегчения симптомов. Это лечение часто используется, когда рак почки распространился за пределы почки. Он использует высокоэнергетическое излучение, чтобы уменьшить опухоли в близлежащих органах или костях. Например, если рак распространился на кости, человек может чувствовать сильную боль. Эта боль может быть уменьшена путем облучения костей костей. Излучение может использоваться отдельно или с другими методами лечения.
Для некоторых пациентов лучшим решением может стать участие в клинических исследованиях нового препарата.Клинические испытания - это научные исследования для проверки безопасности и эффективности нового лечения или процедуры. Они также могут тестировать методы лечения, чтобы предотвратить рак или облегчить симптомы. Эти исследования направлены на то, чтобы найти стратегии лечения, которые лучше всего подходят для определенных заболеваний или групп людей.
Клинические испытания соответствуют строгим научным стандартам. Эти стандарты защищают пациентов и помогают получать достоверные результаты исследования. Клинические испытания рака никогда не используют плацебо (сахарные пилюли). Вам либо дадут стандартное лечение, либо тестируемое лечение.
Проконсультируйтесь с врачом о том, можете ли вы пройти клиническое испытание. Узнайте о рисках и преимуществах изучаемого лечения. Чтобы найти информацию о текущих или недавних клинических исследованиях по лечению рака почки, посетите Центр ресурсов для клинических исследований UH.org.
Варианты лечения почечно-клеточного рака I стадии:
Варианты лечения рака почечно-клеточной стадии II:
Стадия III почечно-клеточный рак варианты лечения:
Варианты лечения IV стадии и рецидивирующего рака почечных клеток:
Информация от цитирования: http: // www.CancerGov/cancertopics/pdq/treatment/renalcell/Patient/page5
.опухоль Вильмса, или нефробластома, является редким типом рака почки. Обычно он поражает детей в возрасте до 6 лет и очень редко встречается у взрослых.
Немецкий врач Макс Вильмс впервые описал опухоль в 1899 году, дав ей название болезни.
Опухоль Вильмса является самой распространенной опухолью почек у людей в возрасте до 15 лет.
В этой статье мы рассмотрим признаки и симптомы, диагностику и лечение.
Поделиться на PinterestВилмс развивается в почках у детей и может начать формироваться до рождения.опухоли Вильмса встречаются редко, но они являются наиболее распространенными злокачественными опухолями почек у детей.
Они встречаются в возрасте от 3 до 4 лет и очень редко после 6 лет. В Соединенных Штатах ежегодно 500–600 человек сообщают об опухоли Вильмса.
Более трех четвертей случаев происходит у здоровых детей, в то время как одна четверть связана с другими проблемами развития.
Лечение обычно имеет высокий уровень успеха. Более 90 процентов людей, которые получают лечение, выживут как минимум 5 лет.
У большинства людей опухоль возникает в одной почке, хотя может развиться несколько опухолей. В некоторых случаях опухоль развивается в обеих почках. Это может развиться из незрелых почечных клеток или дефектных генов.
Человек может не испытывать никаких симптомов на ранних стадиях. Даже довольно большая опухоль может быть безболезненной. Тем не менее, врач часто обнаруживает эти опухоли, прежде чем они начинают метастазировать или распространяться на другие части тела.
При появлении симптомов они могут включать:
Если опухоль распространяется на легкие, это может вызвать кашель, кровь в мокроте и затруднение дыхания.
Лечение опухоли Вильмса зависит от нескольких факторов, включая:
Стандартное лечение обычно включает хирургию, химиотерапию, а иногда и лучевую терапию.
Опухоль Вильмса встречается редко, и врач может посоветовать, чтобы педиатрический онкологический центр позаботился о лечении.
Варианты операции включают нефрэктомию, которая представляет собой хирургическое удаление ткани почек.
Варианты включают в себя:
Во время процедуры хирург может проверить обе почки, а также брюшную полость. Хирург также может взять образцы для тестирования.
Другие варианты включают в себя:
Цитотоксическое лекарство предотвращает деление и рост раковых клеток.
Химиотерапия нацелена на раковые клетки, но может также воздействовать на здоровые клетки, вызывая серьезные побочные эффекты.
К ним относятся:
После окончания лечения побочные эффекты обычно проходят.
Высокодозная химиотерапия может разрушить клетки костного мозга. Если пациенту требуется высокая доза, врач может удалить и заморозить клетки костного мозга, вернув их в организм внутривенно после лечения.
Лучевая терапия : Пучки высокоэнергетического рентгеновского излучения или частицы радиации разрушают раковые клетки. Лучевая терапия работает, повреждая ДНК внутри опухолевых клеток и разрушая их способность к размножению.
Лучевая терапия обычно начинается через несколько дней после операции.Очень молодые люди с опухолью Вильма могут получать успокоительное, чтобы они оставались неподвижными во время сеанса лучевой терапии.
Врач маркирует целевую область красителем, защищая нецелевые участки тела.
Возможны следующие побочные эффекты:
Медицинская команда использует этапы для оценки того, насколько опухоль Вильмса выросла или распространилась.
Этап рака определяет, как медицинская команда будет лечить опухоль Вильмса.
Стадии 1 или 2 : Если тип раковых клеток не агрессивен, хирург удалит почку, окружающие ткани и некоторые близлежащие лимфатические узлы.
Химиотерапия часто следует за операцией на этой стадии.Некоторым людям с опухолью Вильмса 2 стадии также может потребоваться лучевая терапия.
Стадии 3 или 4 : Если рак распространился в брюшную полость, удаление может повредить главные кровеносные сосуды или другие ключевые структуры.
В этом случае медицинская команда будет использовать комбинированную терапию, хирургию, лучевую терапию и химиотерапию. Химиотерапия может также помочь уменьшить опухоль перед операцией.
Стадия 5: Если в обеих почках есть опухолевые клетки, хирурги удаляют часть рака из каждой почки.Они также изучат близлежащие лимфатические узлы, чтобы определить, содержат ли они также раковые клетки.
После этого человек получит химиотерапию, чтобы уменьшить оставшуюся опухоль. Позже хирурги удаляют больше опухоли. Хирург постарается избавить как можно больше здоровой почечной ткани.
Дополнительные процедуры лучевой терапии и химиотерапии могут следовать за этими процедурами.
Продолжаются исследования точной причины опухоли Вильмса, но, скорее всего, они начинаются с нарушения развития почечных клеток до рождения.
Аномальные клетки размножаются в своем примитивном состоянии и становятся опухолью, что обычно выявляется в возрасте от 3 до 4 лет.
Генетические факторы : Гены, которые контролируют рост клеток, мутируют или изменяются, позволяя клеткам делиться и расти неконтролируемым образом. Исследователи изучили два гена: опухоль Вильмса 1 или 2 (WT1 или WT2). Мутации также могут встречаться в других хромосомах.
Семейный анамнез : опухоли Вильмса могут возникать из-за генетической аномалии, передаваемой родителем.Однако, похоже, что это не так для большинства опухолей Вильмса. Менее чем в 2 процентах случаев близкий родственник имеет или имел тот же тип рака.
Большинство опухолей Вильмса возникают случайно. Они носят спорадический характер в результате генетических мутаций, которые влияют на рост клеток в почках. Эти изменения обычно начинаются после рождения.
Некоторые заболевания возникают наряду с опухолью Вильмса.
WAGR синдром : у небольшого числа людей опухоль появляется наряду с другими генетическими заболеваниями.
WAGR - это аббревиатура, обозначающая четыре условия:
WAGR происходит, когда хромосома 11 теряет или удаляет ген WT1. WT1 - это ген, который сдерживает или подавляет рост опухолей и контролирует рост клеток.
У человека с синдромом WAGR вероятность развития опухоли Вильма составляет от 45 до 60 процентов.
Синдром Дени-Дрэша (DDS) : Это очень редкое заболевание, которое вызывает почечную недостаточность в возрасте до 3 лет. Неактивный или потерянный WT1 также вызывает это расстройство.
ДДС вызывает аномалии в развитии половых органов. Это также представляет высокий риск опухоли Вильмса, а также некоторых других видов рака.
Синдром Беквита-Видемана : Это расстройство чрезмерного роста с широким спектром симптомов, включая
Это может быть результатом сверхактивной копии онкогена на хромосоме 11 (IGF2).Онкогены регулируют рост клеток. Если в онкогене происходит ошибка, рост клеток может выйти из-под контроля.
Синдром Беквита-Видемана увеличивает риск развития опухоли Вильмса, а также гепатобластомы, нейробластомы, рака надпочечников и рабдомиосаркомы.
Некоторые другие факторы делают опухоль Вильмса более вероятной, в том числе:
Врач спросит о признаках и симптомах, проверит историю болезни ребенка и подробную информацию о беременности, а также проведет медицинский осмотр.
Они проведут следующие тесты:
УЗИ брюшной полости может обнаружить проблемы в почечных венах или других вен брюшной полости. Доктор проверит обе почки.
Другие методы визуализации, которые могут помочь идентифицировать опухоли Вильмса, включают компьютерную томографию или МРТ.
Рентгенография грудной клетки может показать, распространилась ли опухоль в легкие.
Врач также может сделать биопсию. В этой процедуре доктор берет маленький кусочек опухоли и исследует его под микроскопом.
Опухоль Вильма может быть благоприятной или анапластической. Опухоли Анапластики Вильмса труднее лечить и лечить. Анаплазия возникает, когда ядра клеток большие и искаженные.
Благоприятная опухоль Вильмса имеет высокий показатель успешности лечения. Около 90 процентов всех диагнозов опухоли Вильмса являются благоприятными.
Помимо этого, другие факторы, которые могут повлиять на прогноз включают в себя:
Быстрая и агрессивная терапия, вероятно, обеспечит наилучший результат.Последующий уход также важен.
Для лиц в возрасте до 15 лет на момент постановки диагноза вероятность выживания в течение 5 и более лет составляла 88 процентов в 2010 году по сравнению с 74 процентами в 1975 году.
По данным Американского онкологического общества, шанс на выживание по крайней мере 4 года:
Клинические испытания могут быть вариантом, если состояние не отвечает на существующие методы лечения.Любой, кто хочет узнать о клинических испытаниях, может узнать больше здесь.
Активное наблюдение является наименее инвазивным методом лечения небольших локализованных почечных масс. Ваш лечащий врач поможет вам решить, является ли это хорошим выбором для вас.
Для некоторых пациентов операция не нужна. Ваш врач оценит ваши предпочтения, факторы опухоли и вероятные результаты, чтобы определить, является ли AS хорошим вариантом лечения для вас. Факторы опухоли будут включать размер, стадию и прогрессирование роста.
Цели AS - остановить распространение рака, поддержать функцию почек и избежать потенциальных побочных эффектов лечения. Существуют три направления для наблюдения:
• Подробнее Intense AS - Вы будете посещать своего провайдера примерно каждые три месяца для тестов и получения изображений в поперечном сечении, таких как компьютерная томография.
• Менее интенсивный AS - Вы будете посещать своего провайдера примерно каждые шесть месяцев для тестов и визуализации. Тестами могут быть как УЗИ брюшной полости, так и поперечное сечение.
• Беременное управление (наблюдение) - Вы будете посещать своего провайдера примерно каждые 12 месяцев. Ультразвук будет использоваться чаще, чем другие виды процедур визуализации.
Нефрэктомия - это хирургическая операция по удалению всей или части почки. Существует два типа нефрэктомии для больной почки: частичная и радикальная. При частичной нефрэктомии врач удаляет опухоль или пораженную часть почки и оставляет здоровую часть.Частичная нефрэктомия рекомендуется при локализованных почечных образованиях, а также при больших опухолях. Когда опухоль удалена, можно сделать биопсию, чтобы определить, раковая опухоль или признаки прогрессирования.
При радикальной нефрэктомии удаляется вся почка. Радикальная нефрэктомия рекомендуется, если ваша почечная масса очень большая или находится вблизи критических структур, таких как кровоснабжение почки.
Лапароскопия, или роботизированная хирургия, может быть выполнена для обоих типов нефрэктомии вместо открытой хирургии.Во время открытой операции ваш хирург сделает большой разрез (разрез) на животе. Во время лапароскопии ваш хирург сделает очень маленькие надрезы на животе и использует камеру и длинные, похожие на палки инструменты.
Если затронуты ваши лимфатические узлы, ваш хирург осмотрит узел на предмет постановки и прогноза. Если поражены надпочечники, ваш врач, скорее всего, удалит эти железы.
Если ваша опухоль небольшая ( a T1a масса размером менее 4 см), ваш хирург может рассмотреть абляцию .Абляция уничтожает опухоль с сильной жары или холода.
Перед тем как сделать абляцию, врач сделает биопсию. Это поможет с решениями лечения. Аблацию можно проводить лапароскопией или чрескожным доступом (с помощью иглы).
Хорошо подходит для небольших почечных масс - менее 3 см. Это также помогает сохранить почечную функцию и избавить почку. Чрескожный метод лучше подходит для некоторых небольших почечных масс, потому что время процедуры короче, выздоровление происходит быстрее и меньше требуется обезболивающее.
Пациенты с локализованной почечной массой должны привлекать к работе уролога. Уролог поможет скоординировать оценку, консультирование и управление. Уролог должен входить в междисциплинарную группу, чтобы были учтены все аспекты вашего лечения. В вашу команду по уходу могут входить радиолог, уролог, невролог, патолог и медицинский онколог.
Консультирование будет включать в себя объяснения рисков и преимуществ плана лечения и возможных клинических результатов.Лучший план лечения включает ваши собственные предпочтения, физическое состояние, другие заболевания, перспективы и образ жизни. Решения должны включать планы на краткосрочную и долгосрочную перспективу.
Генетическое консультирование должно быть предложено для опухолей с семейным анамнезом. Есть несколько почечных масс, которые встречаются в семьях. Пациенты с диагнозом в возрасте 46 лет и моложе должны строго рассмотреть генетическое консультирование. Попросите вашего поставщика медицинских услуг получить пользу от генетического консультирования.