2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
В практической онкологии принята международная система классификации рака щитовидной железы по системе TNM, согласно которой выделяются следующие показатели:
Т — размеры и распространенность первичной опухоли:
N — регионарные лимфатические узлы:
М — отдаленное метастазирование:
По показателям TNM выделяют следующие стадии:
Опухоль щитовидной железы бывает первичной (при изначальном возникновении именно в щитовидке) и вторичной (при проникновении новообразования в железу из близлежащих органов).
Различные стадии характеризуются следующими клиническими проявлениями:
В зависимости от гистологических особенностей различают следующие формы:
Эти формы отличаются высокой степенью дифференциации.
Щитовидная железа вырабатывает гормоны, которые влияют на метаболизм, сердцебиение, температуру тела, настроение и почти все важные процессы в организме. Злокачественное новообразование из клеток щитовидной железы встречается в 1.5% случаев рака. Опухоль, как правило, поддается лечению, возможны длительные ремиссии.
Наши врачи применяют все современные технологии лечения рака щитовидной железы, добиваясь результатов лучше мировой статистики: высокоточные хирургические методики, химиотерапию новейшими препаратами, иммунотерапию, прицельное радиолечение. Это позволяет полностью уничтожить раковые клетки и во многих случаях сохранить орган, избавив пациента от необходимости всю жизнь принимать гормоны.
Мы понимаем, как важно начать лечение в короткие сроки: прием онкологических пациентов ведется по записи без ожидания в очереди. Вы можете попасть к онкологу уже на следующий день после звонка, в течение 5-7 дней начать терапию при наличии необходимых анализов. С каждым пациентом работает команда онкологов, радиологов, химиотерапевтов, реабилитологов.
Основное проявление опухоли — узловое образование, заметное при пальпации органа.
К другим признакам и симптомам рака щитовидной железы относят:
В этих случаях стоит как можно скорее обратиться к врачу, чтобы уточнить диагноз. В Клинике Онкологии XXI века вы сможете в короткие сроки пройти нужные обследования: от первого визита к врачу до постановки диагноза обычно проходит не более 7 дней.
Виды и стадии рака щитовидной железы
По типу раковых клеток выделяют:
Мы лечим все разновидности и стадии рака щитовидной железы, применяем мультидисциплинарный подход к терапии.
Заболевание как правило хорошо поддается лечению на первых стадиях, при отсутствии прорастания в соседние ткани и метастазов в другие органы. При запущенной опухоли медицина может продлить жизнь.
Мы предлагаем лечение в соответствии с мировыми стандартами. В каждом случае проводим консилиум с участием онкологов, хирургов, рентгенологов и химиотерапевтов. Сопровождаем пациента до и после операции, оказываем психологическую поддержку.
Успех лечения зависит от стадии болезни, на которой поставлен диагноз и типа раковых клеток. При неагрессивной и рано обнаруженной форме новообразования шансы на выздоровление составляют 85-90%. Помните, что хотя мы научились помогать пациентам и на поздних стадиях рака щитовидной железы, раннее начало лечения позволит вам быстрее и проще справиться с болезнью.
Мы используем современную диагностику рака щитовидной железы. Заподозрить опухоль врач может при пальпации щитовидной железы и шейных лимфоузлов. При наличии уплотнений или жалоб пациента, врач назначает ультразвуковое исследование органа.
При подозрении на рак щитовидной железы под контролем УЗИ делаем тонкоигольную аспирационную пункционную биопсию (ТАПБ). Метод позволяет определить злокачественность и тип опухоли. Для обнаружения удаленных метастазов применяем компьютерную томографию и ПЭТ/КТ-сканирование на современном сканере, позволяющем обнаружить метастазы до 2 мм.
Врач-онколог может назначить вам и другие анализы или обследования: каждый случай уникален, для постановки точного диагноза нужна индивидуальная схема диагностики.
Методы лечения подбираем с учетом тяжести болезни, вида рака щитовидной железы и состояния пациента, не просто лечим болезнь, но и сохраняем качество жизни наших пациентов после терапии:
В Клинике Онкологии предпочтение отдают малоинвазивным методикам лечения, позволяющим сохранить орган и его функцию.
Хвостовой В.В., Сычев М.Д., Киселев И.Л., Романищев В.Е., Минаков А.А.
Курский государственный медицинский университет, Курск, Россия
Опубликовано: Журнал «Онкохирургия», 2011, том 3, №3.
Рак щитовидной железы является наиболее частой злокачественной опухолью эндокринных желез и составляет 1-3% в общей структуре онкологической заболеваемости.
Цель. Целью настоящего исследования было определение тактики лечения папиллярного рака щитовидной железы у пациентов с имеющимися максимально реализованными регионарными метастазами в лимфатических узлах шеи контрлатеральной стороны, с двух сторон, а также в сочетании с поражением лимфатических узлов средостения (VII группа). Проанализированы результаты лечения 770 больных раком щитовидной железы, находившихся на лечении в Курском областном онкологическом диспансере в 1997-2008 годах. Первичное распространение N1б при T1-T4 и М0-М1 имело место у 32 больных (4,16%). Возраст больных составил от 20 до 72 лет, мужчин было 14, женщин – 18. Суммарное количество пораженных лимфатических узлов – от 8 до 65.
Результаты исследования и их обсуждение. У 32 больных с регионарной распространенностью процесса N1б мы не встретили статистически достоверной зависимости метастазирования в лимфатические узлы как от размера первичной опухоли, так и от наличия или отсутствия отдаленных метастазов, т.е. от критериев Т и М. Изолированное метастазирование в контрлатеральные лимфатические узлы шеи было у 3 пациентов (9,36%). Синхронное метастазирование в лимфатические узлы шеи с двух сторон диагностировано у 10 пациентов. Средняя продолжительность операции составляла 45±54 мин., средняя величина интраоперационной кровопотери – 340±220 мл, удаление внутренней яремной вены с одной стороны провели один раз при массивном вовлечении в опухолевый процесс, а у 4 пациентов проводили разработанную в нашей клинике продольную пристеночную резекцию внутренней яремной вены на протяжении 2-3 см. В этой же группе больных у 4 имело место гистологически подтвержденное распространение первичной опухоли, соответствующее критерию Т4: у 3 – прорастание трахеи, у одного – массивное прорастание щитовидного и перстневидного хрящей гортани и возвратного гортанного нерва. Указанная распространенность первичных опухолей явилась показанием для выполнения комбинированной тиреоидэктомии с окончатой резекцией 5-6 колец трахеи с пластикой мышечными трансплантантами и превентивной трахеостомой по прецизионной методике у 2 больных, циркулярной резекции трахеи с наложением трахео-ларингеального анастомоза без трахеостомы – у одного и еще у одного – с ларингоэктомией, после которой был сформирован глоточно-пищеводный анастомоз.
Выводы. При планировании хирургического лечения ПРЩЖ необходимо тщательное УЗИ шейных лимфатических узлов. При подозрении на метастазы выполняли тонкоигольную аспирационную биопсию (ТАБ). У пациентов с клиническими проявлениями локального распространения опухоли ЩЖ или при отдаленных метастазах показано применение других методов визуализации (КТ, МРТ). При симптомах экстратиреоидной инвазии выполняли ларинго-трахеоскопию и эндоскопический осмотр глотки и пищевода.
Хирургическое лечение рака щитовидной железы с метастазами в регионарных лимфатических узлах должно выполняться в специализированных отделениях опытными специалистами. В таких случаях выполнение одномоментных объемных операций не ухудшает непосредственных результатов и обеспечивает удовлетворительные отдаленные результаты.
Ключевые слова: папиллярный рак, щитовидная железа, резекция, лимфатические узлы.
Рак щитовидной железы является наиболее частой злокачественной опухолью эндокринных желез и составляет 1-3% в общей структуре онкологической заболеваемости [1, 2]. В последние годы в России и Курской области отмечается тенденция к росту впервые выявленных случаев, что связано как с истинным увеличением заболеваемости, так и с улучшением диагностики вследствие широкого внедрения ультразвуковой сонографии. Папиллярный рак щитовидной железы (ПРЩЖ) является наиболее частым и составляет 80-95% всех злокачественных новообразований данного органа [1, 5]. ПРЩЖ считают опухолью с хорошим прогнозом – при своевременной диагностике и правильной тактике лечения 10-летняя выживаемость составляет не менее 90% [2, 5].
При ПРЩЖ регионарные метастазы в лимфатических узлах шеи встречаются примерно у 50% больных, вероятность наличия которых увеличивается с размером и экстратиреоидной инвазией опухоли [7]. Однако если при большинстве солидных злокачественных опухолей лимфогенное метастазирование рассматривают как крайне неблагоприятный прогностический фактор, значимость метастатического поражения лимфатических узлов и выбор оптимального лечения при ПРЩЖ остаются предметом дискуссий. В наиболее масштабном исследовании, проведенном в клинике хирургии щитовидной железы Ш. Ногучи (Оита, Япония), показано, что микрометастазы и единичные метастазы на стороне поражения обычно не значимы для прогноза, а наличие явных метастазов на момент диагностики является неблагоприятным прогностическим фактором. Возможность неблагоприятного исхода увеличивается с ростом количества и размеров лимфогенных метастазов, особенно в сочетании с инвазивным ростом первичной опухоли [4].
В последние годы хирургия РЩЖ достигла высокого уровня совершенства. Тем не менее, многие ее принципиальные аспекты подлежат дальнейшему научному изучению. Основными дискуссионными вопросами при метастатических формах РЩЖ остаются выбор адекватного объема операции на щитовидной железе, а также показания и объем оперативного вмешательства на зонах регионарного лимфооттока. При этом билатеральное поражение, большое количество метастатических лимфатических узлов, их интимная связь с магистральными сосудами и органами шеи, а также метастазирование в лимфатические узлы средостения являются наиболее сложными проблемами хирургического плана. В таких ситуациях могут возникать сомнения в радикальности и, как следствие, целесообразности оперативного вмешательства. Учитывая техническую сложность и высокий риск осложнений, при выполнении оперативных вмешательств ряд авторов рекомендует выполнять их в 2-3 этапа [6].
Целью настоящего исследования было определение тактики лечения папиллярного рака щитовидной железы у пациентов с имеющимися максимально реализованными регионарными метастазами в лимфатических узлах шеи контрлатеральной стороны, с двух сторон, а также в сочетании с поражением лимфатических узлов средостения (VII группа), т.е. в ситуациях, обозначенных в Международной классификации по системе TNM шестого пересмотра как N1б.
Материалы и методы исследования
Нами проанализированы результаты лечения 770 больных раком щитовидной железы, находившихся на лечении в Курском областном онкологическом диспансере в 1997-2008 годах. Первичное распространение N1б при T1-T4 и М0-М1 имело место у 32 больных (4,16%). Возраст больных составил от 20 до 72 лет, мужчин было 14, женщин – 18. Суммарное количество пораженных лимфатических узлов – от 8 до 65.
Во всех наблюдениях хирургическому вмешательству предшествовало тщательное УЗИ шейных лимфатических узлов. При подозрении на метастазы в лимфатических узлах выполняли тонкоигольную аспирационную биопсию (ТАБ). У отдельных пациентов с клиническими проявлениями локального распространения опухоли ЩЖ или при отдаленных метастазах применяли такие методы визуализации, как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). При наличии симптомов экстратиреоидной инвазии выполняли ларинго-трахеоскопию и эндоскопический осмотр глотки и пищевода. Все пациенты были оперированы. Принципиальным подходом в лечении была одномоментная операция в объеме тиреоидэктомии и радикальное вмешательство на лимфатическом аппарате с последующим лечением радиоактивным йодом в МРНЦ г. Обнинска и супрессивной гормональной терапией. В каждом наблюдении выполнен строго запланированный до операции объем вмешательства, что говорит об адекватности дооперационного обследования. Прослежена судьба всех оперированных больных.
Результаты исследования и их обсуждение
У 32 больных с регионарной распространенностью процесса N1б мы не встретили статистически достоверной зависимости метастазирования в лимфатические узлы как от размера первичной опухоли, так и от наличия или отсутствия отдаленных метастазов, т.е. от критериев Т и М (табл.1).
Таблица 1. Распределение больных с N1б по критериям Т и М (n=32).
| Распространенность опухоли (ТМ) |
Число больных | % |
|---|---|---|
| Т1М0 | 15 | 46,85 |
| Т2М0 | 7 | 21,88 |
| Т3М0 | 3 | 9,38 |
| Т4М0 | 3 | 9,38 |
| Т1М1 | 2 | 6,25 |
| Т3М1 | 1 | 3,13 |
| Т4М1 | 1 | 3,13 |
Таким образом, даже при ПРЩЖ минимальных размеров возможно массивное регионарное метастазирование, а увеличение размера опухоли не всегда ведет к поражению лимфатических узлов в объеме N1б. Все четверо больных с диагностированными отдаленными метастазами на момент исследования были представлены милиарным канцероматозом легких.
У 9 пациентов при поступлении имелись осложнения, связанные с компрессией метастатическими узлами близлежащих структур: в виде синдрома верхней полой вены – у 3 больных, пареза одного из возвратных гортанных нервов – у 4 и дисфагии – у 2 пациентов, что еще более усложняло предстоящее оперативное вмешательство.
Характер регионарного метастазирования и объем выполненных оперативных вмешательств распределились следующим образом. Изолированное метастазирование в контрлатеральные лимфатические узлы шеи было у 3 пациентов (9,36%). Поскольку всем пациентам после операции проводили сканирование всего тела с радиоактивным изотопом Y123, а затем радиойодтерапию, возможность недиагностированного поражения лимфатических узлов со стороны опухоли щитовидной железы исключена. Механизмы развития первичных метастазов в контрлатеральных лимфатических узлах шеи остаются неизученными. Этим пациентам выполнена тиреоидэктомия с центральной шейной диссекцией с двух сторон (удаление клетчатки VI или срединной зоны шеи) и боковой шейной лимфодиссекцией по щитовидному варианту со стороны поражения лимфатических узлов (удаление II, III, IV и V группы лимфатических узлов шеи) без выполнения профилактической боковой лимфодиссекции со стороны локализации опухоли. Осложнений в послеоперационном периоде не было. Все больные живы без признаков прогрессирования в сроки до 4 лет, у одной больной через 2 года диагностированы метастазы в ипсилатеральных лимфатических узлах, что явилось показанием для проведения боковой шейной лимфодиссекции со стороны поражения.
Синхронное метастазирование в лимфатические узлы шеи с двух сторон диагностировано у 10 пациентов. Этим больным выполняли тиреоидэктомию с центральной шейной диссекцией и боковой шейной лимфодиссекцией по щитовидному варианту с двух сторон из одного фартукообразного разреза.
Средняя продолжительность операции составляла 245±54 мин., средняя величина интраоперационной кровопотери – 340±220 мл, что позволило у 8 больных из 10 отказаться от переливания препаратов крови. Наиболее сложным моментом выполнения одномоментной боковой шейной лимфодиссекции с двух сторон является необходимость сохранения целостности хотя бы одной из внутренних яремных вен. Поэтому принципиально операцию на лимфатическом коллекторе шеи начинали с более сложной стороны для оценки возможности сохранения внутренней яремной вены по внедренной в клинике прецизионной методике. Удаление внутренней яремной вены с одной стороны провели один раз при массивном вовлечении в опухолевый процесс, а у 4 пациентов проводили разработанную в нашей клинике продольную пристеночную резекцию внутренней яремной вены на протяжении 2-3 см при локальном прорастании ее стенки одним из метастатических узлов с последующим сосудистым швом и дополнительной герметизацией мембраной из аутоплазмы, обогащенной тромбоцитами (патент РФ на изобретение №2330684), изготовленной непосредственно перед операцией. Данная процедура не усложняла характер вмешательства и не ухудшала непосредственные и отдаленные результаты. Помимо механического укрывания линии сосудистого шва, мембраны из аутоплазмы, обогащенной тромбоцитами, использовали при денудации общей или внутренней сонной артерии в случаях риска послеоперационных кровотечений после удаления метастазов рака щитовидной железы, интимно прилежащих к сосудистому пучку, для направленной регенерации тканей измененной сосудистой стенки. В этой же группе больных у 4 имело место гистологически подтвержденное распространение первичной опухоли, соответствующее критерию Т4: у 3 – прорастание трахеи, у одного – массивное прорастание щитовидного и перстневидного хрящей гортани и возвратного гортанного нерва. Указанная распространенность первичных опухолей явилась показанием для выполнения комбинированной тиреоидэктомии с окончатой резекцией 5-6 колец трахеи с пластикой мышечными трансплантантами и превентивной трахеостомой по прецизионной методике у 2 больных, циркулярной резекции трахеи с наложением трахео-ларингеального анастомоза без трахеостомы – у одного и еще у одного – с ларингоэктомией, после которой был сформирован глоточно-пищеводный анастомоз по запатентованной нами методике (патент РФ на изобретение № 2331375). После выполнения окончатых резекций трахеи выполняли контрольную ларингоскопию, подтверждавшую сохранность возвратного гортанного нерва с непораженной стороны. На 10-12 сутки больные были деканюлированы, трахеостомы зажили самостоятельно, дыхание полностью восстановлено, речевая функция компенсирована. Из этой группы погибла одна больная через два года после операции от множественных метастазов в легких, резистентных к лечению радиоактивным йодом. Остальные живы в сроки от 2 до 10 лет без признаков рецидива.
У 7 пациентов диагностированы изолированные метастазы в лимфатических узлах верхнего средостения без поражения боковых лимфатических узлов шеи. Этим больным выполняли тиреоидэктомию и центральную шейную диссекцию с медиастинальной лимфодиссекцией (удаление VII группы лимфатических узлов) из частичной продольной стернотомии. Средняя продолжительность операции составляла 144±35 мин., средняя величина интраоперационной кровопотери – 280±190 мл, что позволило у всех больных отказаться от переливания препаратов крови. Осложнений со стороны органов шеи, средостения и грудины после операции не было. Во избежание нестабильности шва грудины мы пользовались частичной продольной стернотомией на 2/3–4/5 грудины с последующей лавсанопластикой. В сроки наблюдения от 6 мес. до 5 лет у одного больного из этой группы через год после операции диагностированы рецидив метастатического поражения средостения и метастазы в паравазальных лимфатических узлах шеи справа – выполнена рестернотомия, удаление метастаза + боковая шейная лимфодиссекция справа. Все больные живы.
У 12 пациентов были диагностированы синхронные метастазы в лимфатических узлах шеи со стороны поражения и метастазы в лимфатических узлах средостения. Объем одномоментной операции заключался в тиреоидэктомии с центральной шейной диссекцией + боковой шейной лимфодиссекцией по щитовидному варианту со стороны поражения + медиастинальной лимфодиссекцией из шейного разреза (8) или со стернотомией (4). Вопрос об удалении медиастинальной клетчатки из шейного доступа или стернотомии решался индивидуально из соображений операционной безопасности, определяемой анатомическими особенностями строения грудной клетки, а также размерами и количеством метастазов в VII группе лимфатических узлов. Из этой группы в раннем послеоперационном периоде умер один больной от тромбоэмболии легочной артерии. В сроки наблюдения до 7 лет от прогрессирования заболевания умер 1 больной через 2 года после операции (метастазы в легких, резистентные к радиойодтерапии). Остальные живы без признаков рецидива.
Таким образом, суммарная послеоперационная летальность у оперированных больных с распространенностью папиллярного РЩЖ N1б составила 3,13%. От прогрессирования основного заболевания в виде множественных метастазов в легких умерли 2 больных, оба на третьем году после операции.
Выводы
При планировании хирургического лечения ПРЩЖ необходимо тщательное УЗИ шейных лимфатических узлов. При подозрении на метастазы выполняли тонкоигольную аспирационную биопсию (ТАБ). У пациентов с клиническими проявлениями локального распространения опухоли ЩЖ или при отдаленных метастазах показано применение других методов визуализации (КТ, МРТ). При симптомах экстратиреоидной инвазии выполняли ларинго-трахеоскопию и эндоскопический осмотр глотки и пищевода.
Хирургическое лечение рака щитовидной железы с метастазами в регионарных лимфатических узлах должно выполняться в специализированных отделениях опытными специалистами. В таких случаях выполнение одномоментных объемных операций не ухудшает непосредственных результатов и обеспечивает удовлетворительные отдаленные результаты.
Литература
Существует четыре основных типа рака щитовидной железы (РЩЖ), которые в большинстве случаев проявляются бессимптомными узлами. Иногда даже небольшие по размеру опухоли дают симптоматику, связанную с метастазами в лимфоузлы, легкие и кости.
Четырьмя видами опухоли щитовидной железы являются папиллярный, фолликулярный, медуллярный и анапластический рак.
Папиллярный и фолликулярный рак имеют общее название – дифференцированный рак щитовидной железы, поскольку по своему гистологическому строению они напоминают нормальную тиреоидную ткань и сохраняют дифференцированную функцию (например, секрецию тиреоглобулина).
За исключением анапластического и метастазирующего медуллярного рака, большинство видов опухолей щитовидной железы характеризуются невысокой злокачественностью и редко приводит к смерти.
Гораздо реже диагностируют лимфому, саркому, фибросаркому, эпидермоидный и метастатический рак щитовидной железы (на их долю проходится не более 2% случаев).
Диагностика требует тонкоигольной аспирационной биопсии, но может включать и другие исследования.
Лечение заключается в хирургическом удалении щитовидной железы; после этого обычно применяют радиоактивный йод для разрушения остатков тиреоидной ткани.
Обычно тонкоигольная биопсия достоверно определяет папиллярный и медуллярный рак щитовидной железы. Для определения фолликулярного рака дополнительно берется большая проба ткани щитовидной железы. Одновременно удаляется участок щитовидной железы, в котором располагается образование.
Самый достоверный способ определения характера образования – его удаление. Удаление рекомендуется, если образование крупное, слишком плотное и быстро растет, или пациент ранее получал облучение области шеи.
Тактика лечения РЩЖ выбирается исходя из типа и стадии новообразования, а также состояния пациента. Это может быть:
Основное лечение рака щитовидной железы – это операция, в ходе которой полностью удаляются ткани щитовидной железы и близлежащие пораженные лимфоузлы. При папиллярном и фолликулярном раке щитовидной железы после операции проводится лечение радиоактивным йодом. В дальнейшем прооперированные пациенты пожизненно принимают препараты, содержащие тироксин (гормон щитовидной железы), замещающий ее функцию.
Объем хирургического вмешательства зависит от стадии заболевания, типа опухоли, распространенности процесса, а также возраста пациента:
Частота таких осложнений как потеря голоса и гипокальциемия очень низка. Нейромониторинг возвратного гортанного нерва применяется при каждой операции. Определение уровня гормонов паращитовидной железы во время операции и минимально инвазивные видеоассистированные операции являются стандартом в области хирургии паращитовидной железы.
Для послеоперационного лечения самых распространенных и чувствительных к терапии радиоактивным йодом папиллярного и фолликулярного видов РЩЖ с поражением лимфатических узлов для предотвращения рецидива применяется радиоактивный йод, призванный проникать в возможно оставшиеся клетки ткани щитовидной железы и уничтожать раковые клетки, не оказывая никакого влияния на другие органы и ткани.
Для радиойодтерапии применяют радиоактивный изотоп йода I-131.
Этот же вид лечения применяется также при неоперабельных опухолях или если есть отдаленные метастазы.
Для того чтобы радиойодтерапия принесла максимальный эффект, в организме пациента должен быть достаточно высок уровень тиреотропного гормона (ТТГ). Повысить его можно двумя способами:
При этом уровень гормона в крови снизится, и гипофиз начнет активно вырабатывать ТТГ, чтобы стимулировать функцию уже удаленной щитовидной железы. В это время пациенту придется будет испытывать симптомы, вызванные отменой тиреоидных гормонов: повышенную утомляемость, запоры, депрессию, ухудшение концентрации внимания, боли в мышцах. Перед началом лечения нужно уменьшить количество йода в организме. Врач даст некоторые рекомендации по поводу диеты: на 1–2 недели придется отказаться от йодированной соли, сои, морепродуктов, яиц, молочных продуктов.
После удаления щитовидной железы в организме человека резко падает уровень тиреоидных гормонов. Это приводит к активизации гипофиза, начинающего выработку ТТГ для стимулирования роста щитовидной железы, но стимулирует лишь рост раковых клеток. Решить обе проблемы помогают препараты тиреоидных гормонов. После тиреоидэктомии их придется принимать пожизненно.
Помимо терапии радиоактивным йодом, РЩЖ можно лечить внешним облучением. Лучевую терапию в классическом виде назначают при медуллярном и анапластическом раке, которые не чувствительны к йоду.
– Но наверняка есть случаи, когда достойной альтернативы операции нет?
– Безусловно, в некоторых случаях операция все же имеет свои плюсы, и иногда приходится прибегать именно к ней. Первое и главное преимущество операции – это самый быстрый путь избавления от тиреотоксикоза. Если мы говорим о женщинах, особенно в пограничном для наступления беременности возрасте, им может быть предложено хирургическое удаление зоба. После лечения радиоактивным йодом планировать беременность не рекомендуют в течение полугода. Точно так же радиойодтерапия отражается на репродуктивной функции у мужчин – полное обновление сперматозоидов происходит через 120 дней.
Существуют и другие ситуации, когда хирургическое вмешательство имеет преимущество. Например, если щитовидная железа большого объема. Радиоактивный йод позволяет успешно после однократного применения разрушить железу в объеме 50–70 мл. А если ее объем 100, 200, 300 мл, то лечение может растянуться на несколько лет.
Если посмотреть структуру хирургических операций нашего отделения, то мы практически перестали оперировать пациентов с болезнью Грейвса. Лишь за исключением описанных выше ситуаций: планируется беременность в ближайшее время либо железа сильно увеличена в объеме.
– Сейчас все большую популярность завоевывают эндоскопические операции, более того, робот‑ассистированные. Вы сторонник этих методов при тиреоидэктомии?
– Действительно, часто эндоскопическим хирургам отдаются «на откуп» и вмешательства на щитовидной железе. С моей точки зрения, это не совсем правильно, поскольку они не очень представляют себе, как оперировать щитовидную железу открытым способом. А ведь роботизированная или просто эндоскопическая операция должна выполняться по тем же канонам, что и открытая операция. Просто меняется доступ к щитовидной железе, это избавляет человека от рубца на шее, но при этом основные проблемы операции сохраняются. В первую очередь это сложность выделения и сохранения возвратного гортанного нерва. Так что не приходится удивляться возросшей частоте осложнений. Дело в том, что при эндоскопических операциях сложно использовать современные технологии нейромониторинга возвратных гортанных нервов.
Наши коллеги‑эндокринологи из питерской Клиники высоких медицинских технологий, успешно проводящие эндоскопические операции на щитовидной железе, говорят, что чем глубже погружаются они в хирургию щитовидной железы, тем больше понимают, как мало возможностей для таких операций.
Я абсолютно точно не отношусь к противникам эндоскопических операций, в том числе роботизированных. Мы даже работаем с компанией, которая реализует роботы ДаВинчи. И технические возможности есть – следует лишь четко разработать все этапы этого технологического процесса и передать операцию в руки эндокринного хирурга. Однако пока осложнений от таких операций больше, чем при открытом доступе. Со временем, я думаю, мы сделаем робот‑ассистированные вмешательства на щитовидной железе безопаснее, но пока для нас это «завтрашний день».
А если говорить о проблеме швов на шее, то сейчас используются современные технологии косметических швов, позволяющие сделать их незаметными уже через полгода.
– Следующий вопрос будет интересен скорее терапевту, а не хирургу. В каких ситуациях, при каких жалобах врач должен рекомендовать пациенту обследовать щитовидную железу?
– Врач обязан быть в курсе современных клинических рекомендаций. Этого достаточно, чтобы заподозрить у пациента эндокринную патологию, не посылая его на консультацию к смежному специалисту.
Понятно, что гормоны щитовидной железы оказывают сильное влияние на всю жизнедеятельность человека, и их дисбаланс будет проявляться целым букетом симптомов – повышенной потливостью, потерей веса, сухими ломкими волосами и ногтями, приступами сердцебиения. Однако все эти признаки в то же время могут и не быть связанными с заболеванием щитовидной железы. Поэтому надо применять очень простое правило – оценить анализ крови на ТТГ. Если гормон в норме, значит, надо искать другую причину.
Другое дело – надпочечники. Если у пациента в молодом возрасте стартовала гипертоническая болезнь, и она плохо корректируется медикаментозной терапией либо имеет кризовое течение с резкими подъемами артериального давления, то здесь, конечно, надо задуматься о необходимости обследования надпочечников.
В целом терапевт должен быть всесторонним специалистом, чего можно достигнуть, наверное, только при очень высокой заинтересованности в профессии.
Щитовидная железа расположена на передней поверхности шеи. У большинства людей ее можно увидеть или прощупать. Щитовидная железа имеет две доли, соединенные узким перешейком. Эта железа поглощает йод из пищи и крови и вырабатывает гормон, выполняющий различные функции. Щитовидная железа содержит в основном два вида клеток:
Из указанных клеток возникают различные виды рака, отличающиеся по течению, лечению и исходу.
В щитовидной железе возникают различные опухоли, при этом большинство из них (около 95%) - доброкачественные. В связи с тем, что щитовидная железа располагается близко к коже, опухоль, возникшая в ней, имеет вид узла на шее. Узлы в железе могут появиться в любом возрасте, чаще выявляются у взрослых людей, которые сами обнаруживают у себя опухоль.
Только 5-10% опухолей щитовидной железы относятся к злокачественным. Существует несколько типов рака щитовидной железы:
Папиллярная карцинома составляет 80-85% от общего количества злокачественных опухолей щитовидной железы. Опухоль растет очень медленно и возникает, как правило, в одной доле железы, однако у 10-20% больных поражение бывает двусторонним. Хотя данная опухоль растет медленно, но часто поражает шейные лимфатические узлы. К счастью, большинство людей с папиллярным раком щитовидной железы выздоравливает.
Фолликулярная карцинома является второй по частоте злокачественной опухолью щитовидной железы и составляет 5-10% от числа всех новообразований железы. Она чаще выявляется в странах, где имеется нехватка йода в пище. Обычно этот вид рака не выходит за пределы щитовидной железы, но иногда может метастазировать в легкие и кости. В отличие от папиллярной карциномы, фолликулярные карциномы реже вовлекают в процесс лимфатические узлы. Прогноз у больных фолликулярной карциномой такой же или несколько хуже, чем у пациентов с папиллярной карциномой.
Анапластическая карцинома - редкий вид злокачественной опухоли щитовидной железы. Опухоль быстро поражает структуры шеи и распространяется по организму, приводя чаще всего к смертельному исходу.
Медуллярная карцинома щитовидной железы - единственная опухоль, возникающая из С-клеток, и составляет 5% от общего числа злокачественных новообразований железы. Может поражать лимфатические узлы, легкие и печень еще до выявления первичного очага. Эта опухоль вырабатывает гормон кальцитонин и раковоэмбриональный антиген, которые можно обнаружить в крови больного.
Лимфома щитовидной железы развивается из лимфоцитов - клеток иммунной системы, но встречается очень редко.
В 2002 г. в России было выявлено 8 258 случаев рака щитовидной железы, из них 86% опухолей диагностировано у женщин. В возрасте 30 - 39 лет женщины заболевают в 7 раз чаще мужчин. Максимум заболеваемости раком щитовидной железы приходится на возраст 50-59 лет. За 10-летний период с 1993 по 2002 год отмечен рост заболеваемости раком щитовидной железы. Высокие показатели заболеваемости мужского населения выявлены в Брянской, Орловской, Саратовской областях, Алтайском крае, Краснодарском крае. По уровню заболеваемости женщин лидирует Алтайский край, Брянская область, Краснодарский край, Сахалинская область.
Приблизительно подсчитано, что в 2004 году в США будет диагностировано 23600 новых случаев рака щитовидной железы. Из них 17640 случаев будет выявлено у женщин и 5960 - у мужчин. 840 женщин и 620 мужчин (всего 1460 больных) могут умереть от рака щитовидной железы в 2004 году. Количество новых случаев рака щитовидной железы растет и составляет 3% в год на 100000 населения.
Достигнут большой прогресс в понимании того, как изменения в ДНК человека могут превратить нормальные клетки щитовидной железы в злокачественные. ДНК является молекулой, несущей информацию о деятельности всех клеток организма. Мы обычно похожи на наших родителей, так как они являются источниками нашей ДНК. Однако ДНК влияет не только на наш внешний вид. Она также определяет риск развития некоторых заболеваний, в том числе и рака.
Некоторые гены (части ДНК) контролируют рост и деление клеток. Гены, способствующие делению клеток, называют онкогенами. Другие гены замедляют деление клеток или вызывают их гибель, и их называют опухоль-супрессирующими генами. Новообразования могут возникнуть в результате мутаций (изменений) генов и их воздействия на онкогены и опухоль-супрессирующие гены.
Люди могут наследовать поврежденную ДНК от родителя. Во многих случаях ДНК человека повреждается в результате воздействия факторов окружающей среды, например, курения или излучения. Иногда мутации ДНК возникают по неизвестным причинам.
Мутации ДНК, вызывающие некоторые формы папиллярного рака щитовидной железы, вовлекают определенные части онкогена RET. Эти мутации приобретаются во время жизни и реже наследуются. Они присутствуют только в опухолевых клетках и не передаются на детей больного. Приобретенные изменения в других онкогенах и опухоль-супрессирующих генах (например, ras, trk, gsp, p53) также играют роль в возникновении папиллярного и фолликулярного рака щитовидной железы.
Мутации у больных медуллярным раком щитовидной железы вовлекают другие части гена RET (по сравнению с папиллярным раком). Почти все больные с наследуемой формой медуллярного рака щитовидной железы в 1 из 5 случаев спорадических форм того же рака имеют мутацию в гене RET. У большинства пациентов со спорадическим медуллярным раком щитовидной железы имеются приобретенные мутации, присутствующие только в их опухолевых клетках. Больные с семейным медуллярным раком наследуют мутацию гена RET от родителя. Эти мутации присутствуют в каждой клетке организма и могут быть обнаружены при исследовании ДНК клеток крови.
Фактор риска - это то, что повышает вероятность развития рака. Например, интенсивное воздействие солнечных лучей на кожу - фактор риска рака кожи. Курение - фактор риска для опухолей легких, полости рта, гортани, мочевого пузыря, почек и некоторых других органов. Однако наличие одного или нескольких факторов риска еще не говорит о том, что у человека обязательно возникнет рак.
К настоящему времени известно несколько факторов, которые повышают вероятность возникновения рака щитовидной железы. Однако у большинства больных раком щитовидной железы нет очевидных факторов риска. Кроме того, у многих людей с наличием одного и более факторов риска рак щитовидной железы вообще не развивается. Если у человека имеется один и более факторов риска, то невозможно сделать заключение о том, насколько определенный фактор влияет на возникновение рака
Низкое содержание йода в пище.
Папиллярный и фолликулярной рак щитовидной железы чаще встречается в тех областях мира, где имеется низкое содержание йода в пищевых продуктах. В некоторых странах йод специально добавляется в пищевую соль и другие продукты питания.
Радиация.
Доказанным фактором риска для папиллярного рака щитовидной железы является облучение головы и шеи в детском возрасте. В прошлом детям проводили облучение по поводу угревой сыпи, грибковой инфекции волосистой части головы, увеличенной вилочковой железы и для сокращения размеров миндалин или аденоидов. Через несколько лет этот вид лечения связали с повышенным риском развития рака щитовидной железы. Лучевое воздействие у взрослых людей сопровождается незначительным риском развития рака щитовидной железы.
Рядом исследований было показано, что повышение риска возникновения узловых образований в щитовидной железе и даже рака, связано с радиоактивным осадками при испытаниях ядерного оружия или инцидентах на атомных электростанциях. Так, отмечено увеличение случаев рака щитовидной железы среди детей около украинского города Чернобыля, где в 1986 году произошел взрыв на АЭС. При этом миллионы людей подверглись воздействию радиоактивных осадков. У спасателей и людей, проживающих около место инцидента, также имеется повышенная частота рака щитовидной железы, хотя они уже были взрослыми на момент аварии.
Наследственные состояния.
У людей с некоторыми наследственными заболеваниями также имеется повышенный риск развития рака щитовидной железы. Так, синдром Гарднера и семейный полипоз сопровождаются повышенным риском возникновения рака щитовидной железы. Редкое генетическое заболевание Каудена (Cowden) также ассоциируется с повышенным риском рака щитовидной железы.
20% медуллярного рака щитовидной железы являются результатом наследуемого измененного гена -семейная медуллярная карцинома щитовидной железы.
Пол и возраст.
Доброкачественные узловые образования щитовидной железы возникают чаще у женщин, чем у мужчин. Большинство случаев папиллярного и фолликулярного рака выявляется в возрасте 30-50 лет. Доброкачественные и злокачественные опухоли щитовидной железы могут возникать у людей всех возрастов.
Факторы риска, связанные с образом жизни.
Табачные изделия и алкоголь - основные факторы риска при большинстве опухолей головы и шеи, включая опухоли полости рта, глотки, пищевода. С другой стороны, не доказано, что указанные факторы повышают риск развития рака щитовидной железы.
У большинства больных раком щитовидной железы не известны факторы риска, поэтому невозможно предотвратить развитие такого заболевания у подавляющего числа людей. Некоторые исследователи полагают, что увеличение числа случаев рака щитовидной железы можно объяснить рентгенологическими обследованиями маленьких детей. Это предположение не было подтверждено, тем не менее, по возможности, следует избегать рентгенологических исследований у детей.
Большинство семейных случаев медуллярного рака щитовидной железы можно предупредить проведением генетических исследований крови. При выявлении такого заболевания в семье, остальные члены семьи должны быть подвергнуты обследованию.
Если в семье имеются случаи медуллярного рака щитовидной железы, то остальным членам семьи следует наблюдаться у врача, владеющего последними сведениями по генетическому консультированию и обследованию. Если выявлены мутации гена RET, связанные с семейным медуллярным раком щитовидной железы (даже если нет явных узловых образований в железе и других симптомов болезни), то может быть предложена операция с целью предотвращения возникновения медуллярного рака щитовидной железы. Единственным способом профилактики медуллярного рака щитовидной железы при наличии мутаций гена RET является удаление всей железы. После операции необходимо проводить гормонозаместительную терапию.
Во многих случаях рак щитовидной железы может быть выявлен на ранних стадиях. В действительности, у большинства больных рак этой локализации диагностируется в более ранних стадиях, и потому лечится более эффективно. В редких случаях рак щитовидной железы не сопровождается симптомами и потому выявляется в поздних стадиях. Опухоли щитовидной железы диагностируются рано, если больной обращается к врачу сразу после того, как он ее заметил. Многие опухоли выявляются во время регулярных профилактических осмотров.
Если появились необычные симптомы в виде опухолевого узла на шее или отечности шеи необходимо сразу показаться врачу. Некоторые исследователи рекомендуют проводить самообследование шеи дважды в год для выявления необычных образований или опухолевых узлов.
Люди, в семье которых имеются случаи медуллярного рака щитовидной железы, имеют очень высокий риск развития этого типа рака. Удаление щитовидной железы у детей в таких семьях является эффективным методом профилактики этого вида рака, который может оказаться фатальным. Если больной отказывается от генетического обследования или операции с целью предупреждения медуллярного рака щитовидной железы, то существуют другие методы, помогающие выявить рак на ранней стадии и провести эффективное лечение.
Повышенное внимание к признакам и симптомам - лучший способ ранней диагностики большинства случаев рака щитовидной железы. При данном виде рака возможно появление следующих признаков и симптомов:
Если появились какие-либо из указанных признаков или симптомов, то нужно срочно обратиться к врачу. Другие опухоли области шеи и многие неопухолевые заболевания могут быть причиной появления некоторых из выше приведенных симптомов. Однако единственным способом выяснить, имеют ли эти симптомы связь с раком щитовидной железы, является медицинское обследование. Чем раньше будет установлен правильный диагноз, тем быстрее будет начато лечение и тем эффективнее оно может оказаться.
Если появились признаки или симптомы, подозрительные на рак щитовидной железы, то необходимо пройти полное медицинское обследование. Врач расспросит о факторах риска, симптомах и других проблемах здоровья. Если у кого-либо в семье был рак щитовидной железы, особенно медуллярный рак, или феохромацитома - опухоль надпочечника, необходимо сообщить об этом врачу.
Во время обследования врач получит дополнительную информацию о признаках и симптомах рака щитовидной железы и состоянии здоровья. Врач обратит особое внимание на размер и консистенцию щитовидной железы и на увеличенные лимфатические узлы на шее и назначит дополнительное обследование.
Сканирование щитовидной железы: Во время этого исследования небольшое количество радиоактивного йода или технеция вводится через рот или в вену. Введенное радиоактивное вещество накапливается в щитовидной железе и специальной камерой оценивается количество накопленного вещества. Измененные зоны щитовидной железы накапливают меньшее количество радиоактивного вещества по сравнению с окружающими тканями и называются "холодными" узлами. Узлы, накапливающие большее количество радиоактивного вещества, называются "горячими".
Большинство узлов щитовидной железы выглядят как "холодные" на сканограммах. Учитывая тот факт, что как доброкачественные, так и злокачественные узлы могут иметь "холодные" очаги, это исследование мало помогает в диагностике рака щитовидной железы. Оно выполняется в том случае, когда результаты тонкоигольной биопсии сомнительны. Если биопсия подтверждает рак щитовидной железы, то сканирование помогает уточнить степень распространения опухолевого процесса (стадию).
После удаления щитовидной железы выполняется повторное сканирование железы. Сканирование с помощью радиоактивного йода часто применяется у больных папиллярным и фолликулярным раком щитовидной железы. Такое сканирование не используется при медуллярном раке щитовидной железы, так как клетки этого вида рака не накапливают йод. Сканирование щитовидной железы с помощью радиоактивного йода дает наиболее точные результаты у больных с высоким уровнем тиреоидстимулирующего гормона (тиротропина).
Ультразвуковое исследование: С помощью этого метода изучается количество и размер узловых образований щитовидной железы. Однако при УЗИ рак щитовидной железы и доброкачественные образования выглядят одинаково, поэтому данный метод часто не применяется.
Компьютерная томография (КТ): Данный метод обычно не используется для диагностики рака щитовидной железы, а применяется для уточнения стадии заболевания.
Магнитно-резонансная томография (МРТ): Метод очень полезен при обследовании онкологических больных, так как в ряде случаев позволяет отличить доброкачественную опухоль от злокачественной.
Анализ крови. По анализу крови нельзя поставить диагноз рака щитовидной железы. Однако определение в крови тиреоидстимулирующего гормона позволяет судить об общем состоянии щитовидной железы. При подозрении на медуллярный рак щитовидной железы необходимо исследовать уровни кальцитонина в крови. Это исследование может помочь в диагностике медуллярного рака щитовидной железы.
Тиреоглобулин - белок, который вырабатывается щитовидной железой. Однако после удаления большей части железы или ее уничтожения с помощью радиоактивного йода, уровни тиреоглобулина должны быть очень низкими. Если такое не случается, значит раковые клетки все еще присутствуют. При повышении уровня данного белка можно думать о рецидиве опухоли.
После обнаружения рака щитовидной железы обсуждается программа лечения. При этом учитываются как тип опухоли, так и стадия и общее состояние больного.
Методы лечения рака щитовидной железы включают: операцию, лечение радиоактивным йодом, гормональную терапию, наружное облучение и химиотерапию. Лучше применять два или более методов, что позволяет излечить большую часть больных раком щитовидной железы.
Если излечение по какой-то причине невозможно, то необходимо удалить или уничтожить как можно больше опухолевой ткани и предотвратить рост, распространение или рецидив рака на длительный период времени. Иногда проводят лишь симптоматическое лечение для уменьшения выраженности симптомов, например, боли, проблем дыхания или глотания.
Это руководство поможет вам подготовиться к операции на щитовидной железе в центре Memorial Sloan Kettering (MSK). Оно также поможет вам понять, чего ожидать в процессе выздоровления.
Используйте это руководство для справки во время подготовки к дню операции. Всегда берите его с собой в центр MSK, в том числе в день операции. Вы и ваша лечащая команда будете руководствоваться им в процессе лечения.
Вернуться к началу страницыЩитовидная железа — это небольшая железа в форме бабочки, расположенная в нижней передней части шеи (см. рисунок 1). Она вырабатывает гормоны, которые контролируют превращение организмом кислорода и калорий в энергию. Щитовидная железа состоит из левой и правой долей. Место соединения двух долей называется перешейком.
Паращитовидные железы представляют собой 4 небольшие эндокринные железы, расположенные за щитовидной железой. Они вырабатывают гормон, который помогает контролировать уровень кальция в крови.
Лимфоузлы — это небольшие овальные или круглые структуры, которые располагаются по всему телу. Лимфоузлы являются элементом иммунной системы. Они производят и хранят клетки, призванные бороться с инфекцией. Кроме того, лимфатические узлы отфильтровывают из лимфатической жидкости бактерии, вирусы, раковые клетки и другие продукты обмена веществ.
Рисунок 1. Щитовидная железа
Операция на щитовидной железе выполняется через разрез (хирургический надрез) в нижней передней части шеи. Она длится около 2–3 часов.
Во время операции хирург осмотрит всю щитовидную железу и удалит те части, в которых обнаружен рак. Также он осмотрит лимфатические узлы рядом со щитовидной железой и удалит те из них, в которых есть или могут быть раковые клетки.
Хирург обсудит с вами перед операцией, чего следует ожидать.
Около щитовидной железы расположены 2 нерва, помогающие работать гортани (глотке). Эти нервы называются возвратным гортанным нервом и верхним гортанным нервом. Они могут быть затронуты во время операции на щитовидной железе.
Перед операцией на щитовидной железе врач проверит, как работают ваши голосовые связки. Если они работают нормально, но опухоль большая или расположена близко к возвратному или верхнему гортанному нерву, риск повреждения нервов во время операции выше. Хотя это случается редко, но это может привести к проблемам с голосовыми связками после операции.
Если после операции ваш голос изменился и не восстанавливается, возможно, вам потребуется пройти процедуру по осмотру горла. Существует несколько способов улучшить голос при повреждении нервов, включая операцию или инъекцию (укол) в голосовую связку. Возможно, вам также будет нужно показаться ларингологу (врачу, специализирующемуся на проблемах с голосом). Ваш медицинский сотрудник обсудит с вами варианты.
В редких случаях повреждения нервов могут приводить к проблемам с дыханием. В этом случае позвоните медицинскому сотруднику, который вам поможет. Если вам сразу не удается дозвониться, поезжайте в ближайший пункт неотложной медицинской помощи.
После операции у вас может возникнуть временная дисфункция паращитовидных желез. Это означает, что паращитовидные железы могут не вырабатывать достаточно гормона для поддержания уровня кальция в крови. И хотя это временное явление, оно может вызвать гипокальциемию. Гипокальциемия — это состояние, при котором в крови недостаточно кальция.
Гипокальциемия может вызывать онемение или покалывание в руках, ступнях и вокруг рта. Немедленно позвоните медицинскому сотруднику, если у вас наблюдается любой из перечисленных ниже симптомов. Сильное понижение содержания кальция в крови может быть опасным.
Медицинский сотрудник будет контролировать ваш уровень кальция в крови после операции. Если у вас обнаружится гипокальциемия, вам выдадут лекарства, позволяющие устранить ее. Дополнительную информацию смотрите в разделах «Способы справиться с гипокальциемией» и «Прием кальциевых добавок».
Вернуться к началу страницыИнформация в этом разделе поможет вам подготовиться к операции. Прочтите этот раздел после назначения вам операции и обращайтесь к нему по мере приближения даты операции. В нем содержатся важные сведения о том, что вам потребуется сделать до операции.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вы и ваша лечащая команда будете готовиться к операции вместе.
Помогите нам сделать вашу операцию максимально безопасной: скажите нам, соответствует ли какое-либо из приведенных ниже утверждений вашей ситуации, даже если вы не совсем в этом уверены.
Количество употребляемого алкоголя может повлиять на ваше состояние во время и после операции. Очень важно сообщить медицинским сотрудникам, сколько алкоголя вы употребляете. Это поможет нам спланировать ваше лечение.
Чтобы предотвратить возможные проблемы, до операции вы можете:
Во время проведения операции у курящих могут возникнуть проблемы, связанные с дыханием. Отказ от курения даже за несколько дней до операции поможет предотвратить такие проблемы. Если вы курите, ваш медицинский сотрудник направит вас в программу лечения табакозависимости (Tobacco Treatment Program). Вы также можете обратиться в эту программу по телефону 212-610-0507.
Приступы апноэ во сне — это распространенное расстройство дыхания, из-за которого во время сна человек на короткий период перестает дышать. Самый распространенный вид — синдром обструктивного апноэ во сне (obstructive sleep apnea, OSA). При OSA дыхательные пути полностью блокируются во время сна. OSA может вызвать серьезные осложнения во время и после операции.
Сообщите нам, если у вас случаются приступы апноэ во сне, или если вы предполагаете, что у вас могут случаться такие приступы. Если вы используете дыхательный аппарат (например, аппарат СИПАП [CPAP]) для профилактики приступов апноэ во сне, возьмите его с собой в день проведения операции.
MyMSK (my.mskcc.org) — это ваша учетная запись на портале для пациентов центра MSK. Вы можете использовать MyMSK, чтобы общаться со своей лечащей командой, отправляя и получая сообщения, просматривать результаты анализов, уточнять дату и время визитов и прочее. Вы также можете предложить ухаживающему за вами лицу создать свою учетную запись, чтобы видеть информацию о вашем лечении.
Если у вас еще нет учетной записи на портале MyMSK, можете посетить веб-сайт my.mskcc.org, позвонить по номеру 646-227-2593 или обратиться к врачу за идентификационным номером, чтобы зарегистрироваться. Также можно посмотреть видеоролик How to Enroll in MyMSK: Memorial Sloan Kettering's Patient Portal. Обращайтесь за помощью в справочную службу MyMSK (MyMSK Help Desk) по адресу электронной почты [email protected] или по номеру телефона 800-248-0593.
Перед операцией вам назначат дооперационное исследование (presurgical testing, PST). Дата, время и место его проведения будут указаны в напоминании о приеме, которое вы получите в кабинете хирурга. Вы поможете нам, если на дооперационное исследование возьмете с собой:
В день приема вы можете принимать пищу и лекарства как обычно.
Во время дооперационного исследования вы познакомитесь с медсестрой/медбратом высшей квалификации. Это медицинский сотрудник, работающий с анестезиологами (медицинскими сотрудниками, прошедшими специальную подготовку, которые будут делать анестезию во время операции). Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Вам нужно будет пройти ряд исследований, в том числе электрокардиограмму (ЭКГ) для проверки ритма сердца, рентген грудной клетки, анализы крови и другие исследования, необходимые для планирования лечения. Помимо этого, медсестра/медбрат высшей квалификации может направить вас к другим специалистам.
Медсестра/медбрат высшей квалификации также сообщит, какие лекарства вам необходимо будет принять утром в день операции.
Важная роль в процессе вашего лечения отводится лицу, осуществляющему уход. Перед операцией медицинские сотрудники расскажут вам и лицу, ухаживающему за вами, об операции. Кроме того, после операции и выписки из больницы данному лицу будет необходимо доставить вас домой. Также этот человек будет помогать вам дома.
Существующие материалы и оказываемая поддержка помогают справиться с многочисленными обязанностями, возникающими в связи с уходом за человеком, который проходит лечение рака. Чтобы узнать о ресурсах поддержки и получить информацию, посетите веб-сайт www.mskcc.org/caregivers или ознакомьтесь с материалом Руководство для лиц, ухаживающих за больными.
Если вы еще не заполнили бланк доверенности на принятие решений о медицинской помощи (форма Health Care Proxy), мы рекомендуем сделать это прямо сейчас. Если вы уже заполнили эту форму, или у вас есть иные предварительные распоряжения, возьмите их с собой на следующий прием.
Доверенность на принятие решений о медицинской помощи — это правовой документ, где указывается человек, который будет представлять ваши интересы в случае, если вы не сможете делать это самостоятельно. Указанный там человек будет вашим представителем по вопросам медицинской помощи.
Поговорите с медицинским сотрудником, если вы заинтересованы в заполнении доверенности на принятие решений о медицинской помощи. Чтобы получить информацию о доверенностях на принятие решений о медицинской помощи, других предварительных распоряжениях и исполнении обязанностей представителя по медицинской помощи вы можете ознакомиться с Заблаговременное планирование ухода и Как быть представителем по медицинской помощи.
До операции выполняйте глубокие вдохи и прокашливайтесь. Ваш медицинский сотрудник выдаст вам стимулирующий спирометр, который поможет расширить легкие. Дополнительную информацию вы можете узнать в материале Как пользоваться стимулирующим спирометром. Если у вас возникли вопросы, обратитесь к медсестре/медбрату или терапевту-пульмонологу.
Постарайтесь ежедневно выполнять аэробные упражнения. Аэробные упражнения — это любые упражнения, ускоряющие сердцебиение, например ходьба, плавание или езда на велосипеде. В холодную погоду ходите по лестнице в своем доме, отправляйтесь в торговый центр или в магазин. Физические нагрузки помогут улучшить состояние организма для проведения операции, а также помогут облегчить и ускорить процесс выздоровления.
До операции старайтесь получать хорошо сбалансированное здоровое питание. Если вам необходима помощь в составлении диеты, попросите своего медицинского сотрудника направить вас к врачу-диетологу — специалисту по питанию.
Если вы принимаете aspirin и любые лекарства, содержащие aspirin, возможно, вам придется изменить дозу или не принимать их в течение 7 дней до операции. Аспирин может вызвать кровотечение.
Выполняйте инструкции своего медицинского сотрудника. Не прекращайте прием аспирина без соответствующих указаний. Для получения дополнительной информации ознакомьтесь с материалом Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Витамин Е, поливитамины, лечебные средства из трав и другие диетические добавки могут вызвать кровотечение. Прекратите принимать их за 7 дней до операции. Если от медицинского сотрудника вы получили другие указания, тогда следуйте только им.
Для получения дополнительной информации ознакомьтесь с материалом Лечебные средства из трав и лечение рака.
Такие нестероидные противовоспалительные препараты, как ibuprofen (Advil® и Motrin®) и naproxen (Aleve®), могут вызвать кровотечение. Прекратите принимать их за 2 дня до операции. Если от медицинского сотрудника вы получили другие указания, тогда следуйте только им.
Для получения дополнительной информации ознакомьтесь с материалом Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Сотрудник приемного отделения позвонит вам после 14:00 накануне дня операции. Если проведение операции запланировано на понедельник, вам позвонят в предыдущую пятницу. Если до 19:00 с вами никто не свяжется, позвоните по номеру 212-639-5014.
Сотрудник сообщит, когда вам следует приехать в больницу на операцию. Вам также напомнят, как пройти в отделение.
Операция будет проводиться по одному из следующих адресов:
Не принимайте пищу после полуночи перед вашей операцией. Это также касается леденцов и жевательной резинки.
Вы можете выпить не более 12 унций (350 мл) воды в период между полуночью и за 2 часа до времени прибытия в больницу. Больше ничего не пейте.
За два часа до запланированного времени прибытия в больницу перестаньте употреблять какие-либо жидкости. Это также касается воды.
Если ваш медицинский сотрудник сказал вам принять некоторые лекарства утром перед операцией, примите только эти лекарства, запив их маленьким глотком воды. В зависимости от лекарств это могут быть все или некоторые из лекарств, которые вы обычно принимаете по утрам, либо их вообще не нужно будет принимать.
Различные медицинские работники попросят вас назвать и продиктовать по буквам ваше имя и дату рождения. Это необходимо для вашей безопасности. В один день могут оперировать людей с одинаковыми или похожими именами.
Когда наступит время переодеться перед операцией, вам выдадут больничную рубашку, халат и нескользящие носки.
Вы встретитесь с медсестрой/медбратом перед операцией. Сообщите ей/ему дозы всех лекарств, которые вы принимали после полуночи, а также время их приема (в том числе не забудьте упомянуть все рецептурные и безрецептурные лекарства, пластыри, кремы и мази).
Медсестра/медбрат может поставить внутривенную (ВВ) капельницу в одну из вен, обычно на руке или кисти. Если медсестра/медбрат не поставит капельницу, ваш анестезиолог сделает это, когда вы будете в операционной.
Перед операцией вы также встретитесь со своим анестезиологом. Этот специалист:
Перед операцией вам потребуется снять слуховой аппарат, зубные и другие протезы, парик и религиозные атрибуты (если у вас есть что-либо из перечисленного).
Вы пройдете в операционную самостоятельно, или вас отвезут туда на каталке. Член операционной бригады поможет вам лечь на операционный стол и наденет вам на голени компрессионные ботинки. Они будут плавно надуваться и сдуваться для улучшения тока крови в ногах.
Когда вы удобно расположитесь на столе, анестезиолог введет анестезию через внутривенную капельницу, и вы заснете. Через ВВ-капельницу вам также будут вводить жидкости во время и после операции.
Когда вы уснете, вам через рот в трахею введут дыхательную трубку, чтобы помочь дышать. После завершения операции на ваш разрез будут наложены хирургические швы. Кроме того, на разрезы вам могут наложить Steri-Strips™ (тонкие полоски хирургического пластыря) или Dermabond® (хирургический клей). Дыхательная трубка обычно извлекается, пока вы еще находитесь в операционной.
Вернуться к началу страницыИнформация в этом разделе позволит вам узнать, что стоит ожидать после операции, пока вы будете находиться в больнице и когда уедете домой. Вы узнаете, как безопасно восстанавливаться после операции.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Когда вы проснетесь после операции, вы будете находиться в палате пробуждения (Post-Anesthesia Care Unit, PACU) или в палате послеоперационного наблюдения. Медсестра/медбрат будет следить за температурой вашего тела, а также за пульсом, артериальным давлением и уровнем кислорода.
Возможно, вы будете получать кислород через тонкую трубочку, которая будет располагаться под носом, или через маску, закрывающую нос и рот. Кроме того, в шею под разрезом вам могут установить дренаж. Если вам установят дренаж, обычно его снимают на следующий день после операции.
Длительность вашего пребывания в больнице после операции зависит от вашего выздоровления. Большинство пациентов остаются в больнице всего на 1 ночь. Медсестры/медбратья и другие медицинские сотрудники научат вас ухаживать за собой в процессе восстановления после операции.
Вы будете испытывать болевые ощущения после операции. Сначала вам будут вводить обезболивающее лекарство через капельницу внутривенного введения. Как только вы сможете глотать жидкости, вам дадут пероральное обезболивающее лекарство (лекарство, которое нужно глотать).
Ваши медицинские сотрудники будут часто спрашивать вас о болевых ощущениях и давать лекарство по мере необходимости. Если боль не утихает, сообщите об этом своим медицинским сотрудникам. Обезболивание крайне необходимо для того, чтобы вы могли использовать стимулирующий спирометр, а также вставать с постели и ходить. Контролируя боль, вы сможете лучше восстановиться.
Перед выпиской из больницы вы можете получить рецепт для приобретения легкого обезболивающего лекарства. Вместо него вы можете принимать acetaminophen с повышенной силой действия (Extra Strength Tylenol®). Обсудите со своим медицинским сотрудником возможные побочные эффекты и время, когда вам нужно перейти на безрецептурные обезболивающие лекарства.
Движение и ходьба помогут вам снизить риск образования сгустков крови и пневмонии (инфекции легких). Эти виды активности также помогут возобновить выход газов и стул (опорожнение кишечника). Медсестра/медбрат, физиотерапевт или реабилитационный терапевт помогут вам начать передвигаться, если это понадобится.
Прочтите материал Позовите на помощь! Не упадите! и узнайте, что вы можете сделать для своей безопасности и избежания падений, пока находитесь в больнице.
Используйте стимулирующий спирометр 10 раз каждый час, когда вы бодрствуете. Это поможет расширить легкие, что позволит предотвратить развитие пневмонии. Дополнительную информацию вы можете узнать в материале Как пользоваться стимулирующим спирометром.
Через несколько часов после операции вы сможете рассасывать ледяную стружку и пить жидкости. Испытывать некоторый дискомфорт при глотании — это нормально. Вы постепенно будете возвращаться к обычному рациону питания. После первой ночи вам не требуется придерживаться ограничений в питании.
Медицинский сотрудник будет контролировать ваш уровень кальция в крови после операции и при необходимости назначит вам кальциевую добавку. Возможно, вам придется принимать ее в течение нескольких недель, пока паращитовидные железы не начнут работать как обычно.
Если в руках, ступнях или вокруг рта чувствуется онемение или покалывание, сообщите об этом своему медицинскому сотруднику. Это признаки низкого уровня кальция в крови.
Перед выпиской из больницы медсестра/медбрат научит вас, как ухаживать за разрезом. Инструкции будут записаны в документе, который вы получите при выписке.
Перед выпиской из больницы осмотрите свои разрезы вместе с кем-то из своих медицинских сотрудников. Запомните, как выглядят разрезы, чтобы замечать их изменения в дальнейшем.
Большинству пациентов при выписке на разрезы накладывают только полоски пластыря Steri-Strips. Оставьте их на месте до первого после операции визита к врачу. Ваш медицинский сотрудник осмотрит их во время приема. Если на разрезы вам наложат швы, их также снимут во время первого визита к врачу после операции.
Прочтите Что можно сделать, чтобы избежать падений и узнайте, что вы можете сделать, чтобы позаботиться о своей безопасности и избежать падений дома, а также во время визитов в центр MSK.
Нам нужно знать, как вы себя чувствуете после выписки из больницы. Чтобы иметь возможность и дальше оказывать вам медицинскую помощь, мы будем ежедневно отправлять вопросы в вашу учетную запись MyMSK в течение 10 дней после вашей выписки из больницы. Эти вопросы называют послеоперационной анкетой Recovery Tracker.
Эти вопросы называют послеоперационной анкетой Recovery Tracker. Это займет у вас всего 2–3 минуты. Ваши ответы на эти вопросы помогут нам понять, как вы себя чувствуете и что вам нужно.
В зависимости от ваших ответов, мы можем запросить у вас дополнительную информацию или попросить вас позвонить хирургу. Вы всегда можете позвонить в офис вашего хирурга, если у вас возникли какие-либо вопросы. Для получения дополнительной информации ознакомьтесь с материалом Послеоперационная анкета Recovery Tracker .
Период времени, на протяжении которого люди испытывают боль и дискомфорт, может быть разным. Болевые ощущения могут остаться у вас и на момент возвращения домой. Это не означает, что с вами что-то не так.
Приведенные ниже рекомендации помогут вам снимать боль в домашних условиях.
Некоторые рецептурные обезболивающие лекарства (например, опиоиды) могут вызывать запоры (опорожнение кишечника происходит реже, чем обычно).
Вы можете принять душ через 24 часа (1 день) после снятия хирургического дренажа. Если вам не устанавливали дренаж, вы можете принять душ через 48 часов после операции.
Не наклоняйте голову назад (как будто вы смотрите в потолок) во время принятия душа в течение 4 недель после операции. Можно направлять воду прямо поверх разреза. Аккуратно промокните разрез насухо чистым полотенцем или махровой салфеткой. Позвоните своему медицинскому сотруднику, если вы заметили покраснение или выделения из разреза.
Не принимайте ванну, пока не обсудите это со своим медицинским сотрудником во время первого визита после операции.
Расположение разреза будет зависеть от типа перенесенной операции. Если перед выпиской на разрез наложены полоски пластыря Steri-Strips, они отклеятся и отпадут сами или хирург снимет их во время первого визита после операции.
Появление чувства стянутости вдоль разреза возможно по мере его заживления. Это чувство может появляться и исчезать. Это может продолжаться от недели до нескольких месяцев и дольше. Это нормально, и вам не стоит беспокоиться на этот счет. Вы также можете чувствовать онемение в месте разреза и в области рядом с ним. Это нормальное явление, которое со временем пройдет.
В первый год после операции не допускайте попадания солнечных лучей на область разреза. Медицинский сотрудник скажет вам, когда вы сможете безопасно использовать солнцезащитные средства. Обычно это происходит после полного заживления разреза.
При полном удалении щитовидной железы вам потребуется принимать лекарство для замены того гормона, который вырабатывался щитовидной железой. Вам потребуется принимать его каждый день на протяжении всей жизни.
Существует много лекарств с гормонами щитовидной железы. Один из примеров — это levothyroxine (Levoxyl® или Synthroid®). Для получения дополнительной информации прочитайте материал Levothyroxine.
Медицинский сотрудник назначит вам лекарство с гормонами щитовидной железы и подберет дозировку. Вам также может потребоваться делать анализы крови, чтобы убедиться в том, что вы получаете достаточно лекарства, но не слишком много. При необходимости медицинский сотрудник скорректирует дозу.
Если после операции у вас возникла дисфункция паращитовидных желез или гипокальциемия, вам может потребоваться прием кальциевых добавок (например Tums® Ultra). Вы можете купить её в местной аптеке без рецепта. Дозировку определит ваш медицинский сотрудник.
Если вы принимаете кальций, медицинский сотрудник может выписать вам рецепт для приобретения кальцитриола (например Calcijex® или Rocaltrol®). Кальцитриол помогает организму усваивать кальций.
Кальций может вызывать запор, особенно если вы принимаете обезболивающее лекарство. Если вы считаете, что это может стать для вас проблемой, поговорите с медсестрой/медбратом. Она/он порекомендует средство для размягчения стула или слабительное.
Не садитесь за руль в течение 1 недели после операции. По истечение этого времени вы сможете водить машину, если будете без проблем поворачивать голову и следить за дорожным движением.
Не запрокидывайте голову (как будто вы смотрите в потолок) по крайней мере в течение 4 недель после операции. Из-за этого растягивается разрез. Вы можете поворачивать голову в стороны и наклонять ее вниз.
Спросите у медицинского сотрудника, через какое время вы сможете безопасно поднимать тяжелые предметы.
Аэробные упражнения, такие как ходьба и подъем по лестнице, помогут вам набраться сил и улучшить свое самочувствие. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Прежде чем переходить к более интенсивным физическим упражнениям, проконсультируйтесь со своим медицинским сотрудником.
В течение нескольких недель после операции вы заметите, что к вам постепенно возвращается энергия. Некоторые люди отмечают периодический упадок и прилив сил на протяжении 1–2 месяцев после операции.
Ваш первый визит к врачу состоится через 7–10 дней после операции. Медсестра/медбрат дадут вам указания, как записаться на прием, в том числе сообщат номер телефона, по которому следует позвонить. Во время приема хирург осмотрит разрез. Также вы обсудите с ним результаты ваших лабораторных исследований и необходимость дополнительного лечения.
Многим пациентам не требуется дополнительное лечение после операции. Однако если у вас папиллярный рак щитовидной железы, вам может потребоваться радиойодтерапия. Лечащая команда обсудит с вами, подходит ли вам этот способ лечения. Лечащая команда состоит из хирурга, эндокринолога (врача, который занимается лечением желез и заболеваний, связанных с гормонами) и врача-специалиста по медицинской радиологии. При необходимости радиойодтерапии эндокринолог расскажет вам, как будет проходить лечение.
Вы пройдете исследования функции щитовидной железы через 6–8 недель после операции. Таких исследований будет два: на тиреотропный гормон (thyroid stimulating hormone, TSH) и на свободный тироксин (free thyroxine, FT4). Эти исследования покажут, достаточно ли у вас в крови гормона щитовидной железы. На основании результатов этих исследований ваш медицинский сотрудник скорректирует дозу принимаемого вами лекарства для щитовидной железы.
При удалении всей щитовидной железы из-за папиллярного рака вам потребуется сдать анализ крови на тиреоглобулин (thyroglobulin) через 6 недель после операции. Вы будете сдавать этот анализ крови каждый год, чтобы медицинский сотрудник мог отслеживать происходящие изменения.
При медуллярном раке щитовидной железы через 6 недель после операции вам необходимо будет сдать анализы крови, называемые анализом на раково-эмбриональный антиген (carcinoembryonic antigen, CEA) и тиреокальцитонин (calcitonin). Вы будете сдавать эти анализы крови каждый год, чтобы медицинский сотрудник мог отслеживать происходящие изменения.
Вернуться к началу страницыПозвоните своему медицинскому сотруднику, если у вас появились следующие симптомы:
Звоните в офис своего медицинского сотрудника с понедельника по пятницу с 09:00 до 17:00.
После 17:00, а также в выходные и праздничные дни позвоните по номеру 212-639-2000 и проконсультируйтесь с дежурным медицинским сотрудником.
Вернуться к началу страницыВ этом разделе приводится перечень вспомогательных служб, которые могут помочь вам подготовиться к операции и восстановиться после нее.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Для получения дополнительной информации ознакомьтесь с разделом «Виды рака» на веб-сайте www.mskcc.org.
Приемное отделение (Admitting Office)
212-639-7606
Позвоните, если у вас есть вопросы по госпитализации, включая подачу запроса на одноместную палату.
Отделение анестезии (Anesthesia)
212-639-6840
Позвоните, если у вас есть вопросы об анестезии.
Кабинет доноров крови (Blood Donor Room)
212-639-7643
Позвоните для получения информации, если вы хотите стать донором крови или тромбоцитов.
Международный центр Бобст (Bobst International Center)
888-675-7722
MSK принимает пациентов из всех стран мира. Если вы приехали из другой страны, позвоните для получения помощи в организации вашего лечения.
Центр по предоставлению консультаций (Counseling Center)
646-888-0200
Многим людям помогают психологические консультации. Мы предоставляем консультации отдельным лицам, парам, семьям и группам лиц, а также даем лекарства, чтобы помочь вам справиться с беспокойством или депрессией. Чтобы записаться на прием, попросите направление у своего медицинского сотрудника или позвоните по указанному выше номеру телефона.
Программа сексуальной медицины и здоровья для женщин (Female Sexual Medicine and Women’s Health Program)
646-888-5076
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа сексуальной и репродуктивной медицины для женщин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, преждевременная менопауза или проблемы, связанные с детородной функцией. Позвоните для получения дополнительной информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Программа «Кладовая продуктов» (Food Pantry Program)
646-888-8055
Программа «Кладовая продуктов» предоставляет продукты питания малообеспеченным пациентам во время лечения рака. Для получения дополнительной информации обратитесь к своему медицинскому сотруднику или позвоните по указанному выше номеру телефона.
Служба интегративной медицины (Integrative Medicine Service)
www.mskcc.org/integrativemedicine
Наша Служба интегративной медицины (Integrative Medicine Service) предлагает различные услуги в дополнение к традиционному медицинскому уходу. Сюда входят музыкальная терапия, терапия души/тела, танцевальная и двигательная терапия, йога и тактильная терапия. Чтобы записаться на прием для получения этих услуг, позвоните по номеру 646-449-1010.
Вы также можете запланировать консультацию с медицинским сотрудником службы интегративной медицины. Совместно вы составите план, который поможет вам придерживаться здорового образа жизни и справляться с побочными эффектами. Для записи на прием позвоните по номеру 646-608-8550.
Программа сексуального здоровья и репродуктивной медицины для мужчин (Male Sexual and Reproductive Medicine Program)
646-888-6024
Рак и лечение рака могут повлиять на ваше сексуальное здоровье. Наша программа сексуальной и репродуктивной медицины для мужчин поможет вам, если вас беспокоят связанные с раком проблемы сексуального здоровья, например, эректильная дисфункция. Позвоните для получения информации или записи на прием. Мы можем помочь вам начать действовать и решить проблемы сексуального здоровья до, во время и после лечения.
Библиотека MSK
library.mskcc.org
212-639-7439
Вы можете зайти на веб-сайт нашей библиотеки или обратиться к персоналу библиотеки, чтобы получить дополнительную информацию о конкретном виде рака. Кроме того, вы можете ознакомиться с разделом LibGuides на веб-сайте библиотеки MSK по адресу libguides.mskcc.org
Обучение пациентов и ухаживающих за ними лиц
www.mskcc.org/pe
Посетите веб-сайт, посвященный обучению пациентов и ухаживающих за ними лиц, где вы сможете поискать обучающие материалы в нашей виртуальной библиотеке. Вы можете найти обучающие ресурсы, видеозаписи и онлайн-программы.
Программа взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program)
212-639-5007
Вас может поддержать беседа с человеком, который проходил лечение, подобное вашему. Благодаря нашей программе взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program) вы можете поговорить с бывшим пациентом MSK или с лицом, ухаживавшим за таким пациентом. Такие беседы являются конфиденциальными. Вы можете общаться при личной встрече или по телефону.
Служба выставления счетов пациентам (Patient Billing)
646-227-3378
Позвоните, если у вас есть вопросы по предварительному согласованию (preauthorization) с вашей страховой компанией. Это также называют предварительным разрешением (preapproval).
Представительская служба для пациентов (Patient Representative Office)
212-639-7202
Позвоните, если у вас есть вопросы в связи с бланком доверенности на принятие решений о медицинской помощи или сомнения по поводу ухода за вами.
Периоперационная поддержка близких медсестрами/медбратьями (Perioperative Nurse Liaison)
212-639-5935
Позвоните, если у вас есть вопросы о том, кому MSK будет давать информацию о вас во время операции.
Персональные медсестры/медбратья и компаньоны
917-862-6373
Вы можете запросить помощь персональной(-ого) медсестры/медбрата или сопровождающих как в больнице, так и дома. Позвоните для получения дополнительной информации.
Программа «Ресурсы для жизни после рака» (Resources for Life After Cancer [RLAC] Program)
646-888-8106
В MSK уход за пациентами не заканчивается после завершения активной стадии лечения. Программа «Ресурсы для жизни после рака» (RLAC) создана для пациентов, которые уже завершили свое лечение, а также для членов их семей. Эта программа предлагает разнообразные услуги, например семинары, мастер-классы, группы поддержки, консультации, касающиеся жизни после лечения. Она также помогает решать проблемы, связанные с медицинской страховкой и трудоустройством.
Социальные службы (Social Work)
212-639-7020
Социальные работники помогают пациентам, членам их семей и друзьям справляться с проблемами, характерными для онкологических заболеваний. Они предоставляют индивидуальные консультации и группы поддержки во время курса лечения и могут помочь вам в общении с детьми и другими членами вашей семьи. Наши социальные работники также могут направить вас в местные агентства и на различные программы, а также предоставить информацию о дополнительных финансовых ресурсах, если вы имеете на это право.
Духовная поддержка
212-639-5982
Наши капелланы (духовные наставники) готовы выслушать и поддержать членов семьи, помолиться, связаться с местным духовенством или религиозными группами, просто утешить и протянуть руку духовной помощи. За духовной поддержкой может обратиться любой человек вне зависимости от его формальной религиозной принадлежности. Межконфессиональная часовня центра MSK находится рядом с основным вестибюлем Memorial Hospital. Она открыта круглосуточно. Если у вас произошла экстренная ситуация, позвоните по номеру 212-639-2000. Попросите соединить вас с дежурным капелланом.
Программа лечения табакозависимости (Tobacco Treatment Program)
212-610-0507
Если вы хотите бросить курить, в центре MSK есть специалисты, которые могут помочь. Позвоните для получения информации.
Виртуальные программы
www.mskcc.org/vp
Виртуальные программы MSK предлагают онлайн-обучение и поддержку для пациентов и лиц, ухаживающих за ними, даже если вы не можете прийти в MSK лично. С помощью интерактивных занятий вы можете больше узнать о своем диагнозе и о том, что ожидать во время лечения и как подготовиться к различным этапам лечения рака. Занятия проводятся конфиденциально, бесплатно и с привлечением высококвалифицированных медицинских работников. Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.
Организация Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
Центр MTA в Нью-Йорке предлагает совместные поездки и услуги сопровождения для людей с ограниченными возможностями, которые не могут воспользоваться автобусом или метро.
Организация Air Charity Network
www.aircharitynetwork.org
877-621-7177
Предоставляет поездки в лечебные центры.
Американское общество по борьбе с раком (American Cancer Society, ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Предлагает разнообразную информацию и услуги, в том числе «Приют надежды» (Hope Lodge) — место для бесплатного проживания пациентов и ухаживающих за ними лиц на время лечения рака.
Веб-сайт «Карьера и рак» (Cancer and Careers)
www.cancerandcareers.org
Ресурс, на котором собраны образовательные материалы, инструменты и информация о различных мероприятиях для работающих людей, заболевших раком.
Организация CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (между West 25th Street и 26th Street)
New York, NY 10001
Предоставляет консультации, группы поддержки, образовательные мастер-классы, публикации и финансовую помощь.
Общество Cancer Support Community
www.cancersupportcommunity.org
Предоставляет поддержку и образовательные материалы людям, столкнувшимся с раком.
Организация Caregiver Action Network
www.caregiveraction.org
800-896-3650
Предоставляет образовательные материалы и поддержку для людей, которые заботятся о близких с хроническими заболеваниями или ограниченными возможностями.
Организация Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Предлагает бесплатные поездки для лечения по стране за счет свободных мест на корпоративных авиарейсах.
Организация Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Место, где мужчины, женщины и дети, больные раком, получают социальную и эмоциональную поддержку благодаря общению, участию в мастер-классах, лекциях и общественных мероприятиях.
Организация Good Days
www.mygooddays.org
877-968-7233
Предлагает финансовую помощь для покрытия доплат во время лечения. У пациентов должна быть медицинская страховка, они должны соответствовать ряду критериев, и им должны быть назначены лекарства, которые входят в формуляр Good Days.
Организация Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Предоставляет финансовую помощь для покрытия доплат, взносов медицинского страхования и нестрахуемых минимумов на определенные лекарства и виды лечения.
Организация Joe’s House
www.joeshouse.org
877-563-7468
Предоставляет больным раком и членам их семей список мест для проживания рядом с лечебными центрами.
Ресурс LGBT Cancer Project
http://lgbtcancer.com/
Предоставляет поддержку и защиту интересов для представителей ЛГБТ-сообщества, включая группы поддержки онлайн и базу данных клинических испытаний, толерантных к представителям ЛГБТ-сообщества.
Организация LIVESTRONG Fertility
www.livestrong.org/we-can-help/fertility-services
855-744-7777
Предоставляет информацию о репродуктивной функции и поддержку больных раком, лечение которых включает риски, связанные с фертильностью, а также излечившихся от рака.
Программа «Выгляди хорошо и чувствуй себя лучше» (Look Good Feel Better Program)
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Эта программа предлагает мастер-классы, которые помогут научиться позитивнее воспринимать свой внешний вид. Для получения дополнительной информации или для записи на мастер-класс позвоните по указанному выше номеру телефона или посетите веб-сайт программы.
Национальный институт рака (National Cancer Institute)
www.cancer.gov
800-4-CANCER (800-422-6237)
Национальная сеть правовых служб по вопросам рака (National Cancer Legal Services Network)
www.nclsn.org
Бесплатная программа по защите правовых интересов больных раком.
Национальная сеть больных раком из ЛГБТ-сообщества (National LGBT Cancer Network)
www.cancer-network.org
Предоставляет образовательные материалы, обучающие курсы и защиту интересов пациентов — представителей ЛГБТ-сообщества, перенесших рак и входящих в группу риска.
Ресурс Needy Meds
www.needymeds.org
Предоставляет список программ, поддерживающих пациентов в получении непатентованных лекарств и лекарств с зарегистрированной торговой маркой.
Организация NYRx
www.nyrxplan.com
Предоставляет льготы при приобретении рецептурных лекарств настоящим и бывшим сотрудникам бюджетного сектора штата Нью-Йорк, которые соответствуют определенным требованиям.
Товарищество по оказанию помощи при приобретении рецептурных лекарств (Partnership for Prescription Assistance)
www.pparx.org
888-477-2669
Помогает соответствующим определенным требованиям пациентам, у которых нет страхового покрытия рецептурных лекарственных препаратов, получать лекарства бесплатно или приобретать их по низкой цене.
Фонд обеспечения доступа для пациентов (Patient Access Network Foundation)
www.panfoundation.org
866-316-7263
Предоставляет помощь в покрытии доплат для пациентов со страховкой.
Фонд защиты интересов пациентов (Patient Advocate Foundation)
www.patientadvocate.org
800-532-5274
Предоставляет доступ к медицинскому уходу, финансовой помощи, помощи в вопросах страхования, помощи в сохранении рабочего места и доступ к национальному справочнику ресурсов для людей с недостаточным медицинским страхованием.
Организация RxHope
www.rxhope.com
877-267-0517
Предоставляет помощь в получении лекарств, на которые у людей может не хватать денег.
Организация по оказанию поддержки больным с раком ротовой полости, головы и шеи (Support for People with Oral and Head and Neck Cancer, SPOHNC)
www.spohnc.org
800-377-0928
Предоставляет информацию и поддержку пациентам с раковыми заболеваниями полости рта, головы и шеи.
Ассоциация Thyroid Cancer Survivors’ Association
www.thyca.org
Организация SHARE
www.sharecancersupport.org
866-891-2392
Предлагает группы поддержки для пациентов, перенесших рак молочной железы, метастатический рак молочной железы и карциному яичника и проживающих на Манхэттене, а также в Куинсе, Бруклине и Статен-Айленде.
В этом разделе приводится перечень обучающих материалов, которые упоминались в данном руководстве. Эта информация поможет вам подготовиться к операции и безопасно восстановиться после нее.
Читая эти материалы, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вернуться к началу страницыЩитовидная железа — небольшой орган, расположенный у основания шеи, состоящий из двух долей, соединенных перешейком (рис. 1). Щитовидная железа состоит в основном из тиреоидных фолликулярных клеток, в которых вырабатываются основные тиреоидные гормоны тироксин (Т4) и трийодтиронин (Т3). Есть также несколько периволликулярных клеток (С-клетки), которые производят кальцитонин, гормон, который участвует в регулировании уровня кальция в крови.
Рак щитовидной железы — злокачественное новообразование, чаще всего возникающее из фолликулярных клеток щитовидной железы. Реже встречается медуллярная карцинома, представляющая собой злокачественное новообразование, происходящее из С-клеток (везикулярных клеток), продуцирующих кальцитонин.
Различные виды рака могут возникать из фолликулярных клеток щитовидной железы. Обычно (90–95%) это высокодифференцированные новообразования с хорошим отдаленным прогнозом. В этой группе выделяют две формы рака - наиболее распространенной является папиллярная карцинома и менее распространенная фолликулярная карцинома .Их клиническое течение и лечение схожи.
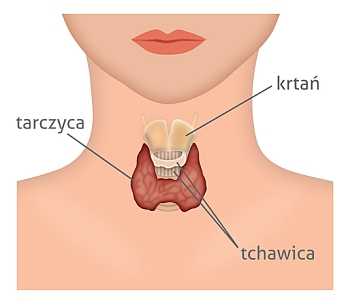
Механизмы неопластической трансформации и частота встречаемости в разных регионах различны в зависимости от наличия йода в продуктах питания. Различаются эти формы и по путям распространения новообразования - папиллярный рак распространяется преимущественно по лимфатическим путям, давая метастазы в лимфатические узлы, тогда как фолликулярный рак распространяется преимущественно по кровеносным сосудам, приводя к отдаленным метастазам.
Низкодифференцированные или недифференцированные карциномы, происходящие из фолликулярных клеток (анапластическая карцинома), составляют несколько процентов (2-5%) злокачественных новообразований щитовидной железы и характеризуются агрессивным клиническим течением и неблагоприятным прогнозом.
Рак щитовидной железы встречается редко; составляет около 1% всех злокачественных новообразований. Частота его возникновения варьируется географически. Польша является одной из стран, где заболеваемость раком щитовидной железы относительно низкая (ежегодно регистрируется около 1500–1800 новых случаев).
Рак щитовидной железы может возникнуть в любом возрасте, но чаще всего диагностируется у людей старше 40 лет
Факторы, повышающие риск развития рака щитовидной железы, включают:
Часто вы можете не ощущать никаких симптомов, связанных с раком щитовидной железы.
Симптомы, которые могут быть признаками рака щитовидной железы:
По мере прогрессирования заболевания могут появляться симптомы, связанные с инфильтрацией прилежащих тканей, и симптомы отдаленных метастазов.Встречаются в основном у больных анапластическим раком.
Постоянная диарея является характерным, но редким симптомом у пациентов с медуллярной карциномой.
При появлении любого из вышеперечисленных симптомов необходимо срочно обратиться к эндокринологу (специалисту в области желез внутренней секреции и гормонов) для подтверждения диагноза.
Во время приема врач проводит сбор анамнеза с учетом наличия факторов риска рака щитовидной железы. Затем пальпируют шею больного, оценивая размеры щитовидной железы; наличие, размер, плотность и подвижность узелков и проводит осмотр лимфатических узлов шеи.
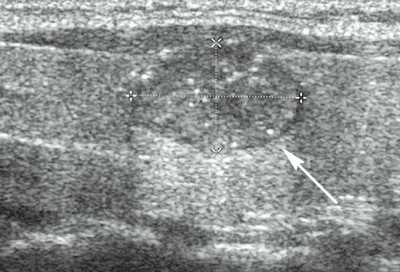
Еще один тест – УЗИ щитовидной железы и лимфатических узлов. Это исследование позволяет точно оценить размер и структуру щитовидной железы, размер и характеристики обнаруженных узлов, а также оценить лимфатические узлы.
Однако на основании ультразвукового исследования невозможно окончательно определить, является ли поражение доброкачественным или злокачественным. В случае наличия нескольких узлов в щитовидной железе для тонкоигольной биопсии отбирают очаги, наиболее «подозрительные» на рак, на основании ультразвукового изображения отдельных узлов (это не обязательно должен быть самый крупный очаг).
Ранняя диагностика рака возможна только на основании цитологического исследования материала, полученного при тонкоигольной биопсии узла щитовидной железы.
Биопсия показывает папиллярную, анапластическую и медуллярную карциному. Однако фолликулярный рак не может быть диагностирован. Результат биопсии может указывать только на подозрение на фолликулярное новообразование; затем необходимо пройти операцию и тщательное гистопатологическое исследование.
Нет доступных лабораторных тестов, которые были бы полезны в предоперационной диагностике фолликулярно-клеточной карциномы.
При подозрении на медуллярную карциному рекомендуется измерять кальцитонин, который является чувствительным маркером наличия этой опухоли.
Основным методом лечения рака щитовидной железы является полное удаление щитовидной железы, обычно сопровождающееся иссечением окружающих шейных лимфатических узлов. В особых случаях хирург может решить провести частичную операцию, например, удалить один лоскут.
Осложнением этого лечения может быть временный или постоянный гипопаратиреоз, вызывающий симптомы гипокальциемии и тетании, или повреждение ретроградного гортанного нерва (охриплость или тишина, одышка).
В случае дифференцированного рака (например, папиллярного или фолликулярного рака) в большинстве случаев рекомендуется дополнительная радиойодтерапия после операции.
Адъювантная терапия обычно проводится через 1-3 месяца после операции.У больных с диагностированными метастазами лечение радиоактивным йодом повторяют каждые 6 мес до достижения ремиссии, утраты захвата йода опухолевыми очагами (что приводит к неэффективности данного лечения) или подтверждения прогрессирования заболевания, несмотря на проводимое лечение.
Лечение радиоактивным йодом безопасно. Наиболее частыми осложнениями являются: кратковременное воспаление слюнных желез и щитовидной железы, а также тошнота и рвота, Противопоказанием к лечению является беременность и кормление грудью.Во время и после терапии рекомендуется контрацепция на срок до 12 месяцев для женщин и до 6 месяцев для мужчин. Однократное лечение рака радиоактивным йодом не снижает фертильность.
Лечение радиоактивным йодом не рекомендуется пациентам с анапластической или медуллярной карциномой.
Используется в особых случаях у пациентов с дифференцированным раком щитовидной железы.
Он также используется у пациентов с анапластическим раком и у пациентов после нерадикальной хирургии медуллярного рака.
Применение левотироксина для компенсации дефицита гормонов (замещение) рекомендуется всем больным раком щитовидной железы после удаления щитовидной железы.
У больных с дифференцированным раком щитовидной железы (папиллярная или фолликулярная карцинома, после операции и лечения радиоактивным йодом) рекомендуется применять левотироксин в дозе, вызывающей незначительное превышение гормона, вызывающее ингибирование ТТГ (как фактор, ответственный за развитие метастазы).Подходящую дозу левотироксина определяет эндокринолог-онколог.
Химиотерапия применяется не у всех больных раком щитовидной железы. Химиотерапия может применяться в отдельных случаях – решение принимает онколог.
Прогноз рака щитовидной железы зависит от типа рака, его стадии на момент постановки диагноза и использования соответствующего лечения.
Прогноз у больных дифференцированным раком щитовидной железы после соответствующего лечения (хирургического и дополнительного лечения радиоактивным йодом) очень хороший.10-летняя выживаемость при папиллярном раке составляет более 90%, а при фолликулярном раке — от 85 до 90%. В случае пациентов с новообразованием низкой стадии (небольшие поражения, ограниченные щитовидной железой) возможно полное выздоровление.
Недифференцированный рак характеризуется агрессивным течением и очень неблагоприятным прогнозом. Обычно от появления симптомов до смерти проходит не более 6–12 месяцев, независимо от лечения.
При правильном лечении медуллярного рака 10-летняя выживаемость составляет от 80 до 90%.Однако при отсутствии надлежащего лечения течение неблагоприятное с распространением заболевания и летальным исходом, обычно в течение нескольких лет после постановки диагноза.
Пациенты с дифференцированным раком щитовидной железы после операции и лечения радиоактивным йодом нуждаются в постоянном лечении левотироксином и регулярных осмотрах.
Первую оценку эффективности лечения рекомендуется проводить через 6–12 месяцев после лечения радиоактивным йодом.Затем проводят УЗИ щитовидной железы, определение концентрации тиреоглобулина и сцинтиграфию всего тела в условиях стимуляции ТТГ (на фоне применения тиреотропина альфа или отмены левотироксина). Также измеряется уровень антитиреоглобулиновых антител. При нормальных результатах анализов последующие проверки, обычно включающие УЗИ щитовидной железы, оценку уровня ТТГ и тиреоглобулина, проводят каждые 6 мес, а через 5 лет – ежегодно.
У пациентов с медуллярным раком щитовидной железы оценка уровня кальцитонина используется для оценки эффективности лечения и контроля ремиссии заболевания после операции.
Генетические тесты также проводятся у каждого пациента с диагнозом медуллярная карцинома для выявления генных мутаций, характерных для наследственных форм медуллярной карциномы. В случае подтверждения генетические тесты на медуллярную карциному проводятся у членов семьи больного.
В рамках здорового образа жизни важно обеспечить организм достаточным количеством йода в рационе.В Польше введено обязательство йодировать поваренную соль, благодаря чему большинство людей принимают нужное количество йода. Кроме того, по профилактическим программам, помимо обязательного йодирования поваренной соли, беременным и кормящим женщинам рекомендуется употреблять продукты, богатые йодом (в том числе морскую рыбу), и принимать йод в виде пероральных препаратов.
Адекватное потребление йода снижает риск развития паренхиматозного зоба и узлов щитовидной железы, а также фолликулярного рака.
Вторым важным модифицируемым фактором является прекращение курения, так как была обнаружена связь между курением сигарет и развитием узлов щитовидной железы.
.90 000 Папиллярный рак щитовидной железы - метастазы, прогнозРак щитовидной железы – относительно редкое новообразование, на его долю приходится всего несколько процентов от всех диагностированных онкологических заболеваний. Она может появиться в любом возрасте. Существует несколько видов неопластических поражений – наиболее распространенным является папиллярный рак, который также считается самым легким.
Папиллярный рак щитовидной железы является наиболее распространенной формой рака щитовидной железы. На его долю приходится до 60–70% всех новообразований этой железы.Подозрение на папиллярное новообразование щитовидной железы является абсолютным показанием для дальнейшей диагностики у эндокринолога и онколога, а подтверждение заболевания является показанием к лечению, основанному на хирургическом вмешательстве.
Папиллярный рак щитовидной железы считается самой легкой формой рака щитовидной железы, однако, как и любая форма злокачественного рака, может привести к регионарным и отдаленным метастазам.Прогноз и пятилетняя выживаемость во многом зависят от наличия этих метастазов. При папиллярной карциноме щитовидной железы симптомы очень неспецифичны и поражение часто обнаруживается при случайном ультразвуковом исследовании. Новообразования щитовидной железы гораздо чаще обнаруживают у женщин, причем частота их увеличивается с возрастом. Этиология рака щитовидной железы до конца не изучена. Доказано, что единственным достоверным фактором развития рака является перенесенное (чаще всего в детском возрасте) воздействие ионизирующего излучения.К этой группе относится, например, лучевая терапия злокачественных новообразований головы и шеи. Кроме того, все еще исследуется возможная генетическая основа и генные мутации, наличие которых могло быть связано с развитием новообразований щитовидной железы. Анализ также включает ограниченную биодоступность йода в пище и внешней среде.
Как правило, папиллярный рак щитовидной железы не дает никаких клинических симптомов и чаще всего обнаруживается случайно при врачебной пальпации или УЗИ. Если внутри щитовидной железы обнаружена опухоль, требуется дальнейшая гистопатологическая проверка с помощью тонкоигольной аспирационной биопсии. При более поздних формах рака клинические признаки могут исходить от соседних структур. При папиллярном раке щитовидной железы метастазы в лимфатические узлы шеи могут проявляться односторонним или двусторонним увеличением. При метастатическом папиллярном раке щитовидной железы может сдавливаться гортанный нерв, что приводит к осиплости голоса, дисфонии и, в очень редких случаях, к одышке.Крайне редко это новообразование вызывает боль в области шеи - это выражение инфильтрации чувствительных нервов.
При злокачественных новообразованиях щитовидной железы, гистопатологический характер которых подтвержден тонкоигольной аспирационной биопсией, лечением первой линии является операция по удалению щитовидной железы с регионарными лимфатическими узлами. Поскольку папиллярный рак щитовидной железы чаще всего метастазирует локально (внутри самой щитовидной железы и экстракапсулярно в соседние структуры), такой объем операции дает наибольшую гарантию предотвращения рецидива рака.Исключение составляют так называемые Папиллярная микрокарцинома щитовидной железы . Такой термин характеризует очаг опухоли размером менее 1 см, что верифицируется при гистологическом исследовании препарата, удаленного по другой причине щитовидной железы (например, вследствие зоба). При папиллярной микрокарциноме щитовидной железы лечение не требует продления процедуры, а только регулярный ультразвуковой контроль с контролем концентрации тиреоглобулина.
Прогноз зависит главным образом от стадии заболевания. Дает ли метастазы папиллярный рак щитовидной железы? К сожалению, да, чаще всего локализуется и в лимфоузлах шеи, но бывают и р отдаленные метастазы (например, в легкие). Прогноз при папиллярном раке щитовидной железы, как правило, благоприятный. В случае своевременной диагностики и проведения соответствующего лечения пятилетняя выживаемость составляет более 90%. Важно отметить, что долгосрочная выживаемость также обнадеживает, поскольку примерно 90% пациентов выживают в течение 10 лет после постановки диагноза заболевания.Крайне важно оставаться под контролем после операции, так как регулярные обследования позволяют быстро обнаружить любой рецидив или метастазирование, что улучшает прогноз пациентов.
Содержание веб-сайта предназначено только для информационных целей и не является медицинской консультацией. Помните, что при любых проблемах со здоровьем обязательно нужно обратиться к врачу.
.Рак щитовидной железы — злокачественная опухоль щитовидной железы. Щитовидная железа расположена в передне-нижнем отделе шеи и является важной секреторной железой, вырабатывающей следующие гормоны: тироксин (Т4), трийодтиронин (Т3) и кальцитонин, влияющие на фосфорно-кальциевый обмен и обмен веществ в целом. организм. Рак щитовидной железы является одним из 10 наиболее часто диагностируемых злокачественных новообразований у женщин в Польше. Именно поэтому так важно обращаться к врачу по поводу любых тревожных симптомов.
Основными видами рака щитовидной железы по патоморфологической картине являются: папиллярный рак (более 85% случаев, лучший прогноз), фолликулярный рак (5-15% случаев), анапластический рак (самый редкий и агрессивный) и медуллярная карцинома (около 5 % случаев). Диагноз конкретного типа может повлиять на выбор метода лечения и прогноз.
На развитие рака щитовидной железы влияют факторы окружающей среды и генетическая предрасположенность.Основным фактором риска является воздействие ионизирующего излучения, особенно в первые два десятилетия жизни. Дефицит йода в рационе (в бедных йодом районах; реже в развитых странах из-за присутствия йодированной соли) связан с более высокой заболеваемостью фолликулярным раком щитовидной железы.
Наследственные факторы, по-видимому, имеют большое значение - медуллярный рак примерно на 30% является наследственным. Мутация касается гена RET, который наследуется аутосомно-доминантно (т.что следующее поколение имеет очень хорошие шансы унаследовать дефектный ген). Эта мутация может привести к семейной медуллярной карциноме щитовидной железы (FMTC) или множественной эндокринной неоплазии (MEN).
FMTC — изолированная форма рака щитовидной железы — рак щитовидной железы протекает без сопутствующих заболеваний. МЭН характеризуется симптомами со стороны различных органов – при типе 2А, кроме рака щитовидной железы, появляются феохромоцитомы надпочечников и гиперпаратиреоз, а при типе 2В – феохромоцитомы и невромы слизистой оболочки полости рта.
Обнаружение мутации у пациента важно для дальнейшего терапевтического лечения и прогноза. Он также обязан провести генетические тесты членов семьи пациента, а в случае обнаружения мутации - оказать соответствующую медицинскую помощь. Однако следует помнить, что простое обнаружение мутации не гарантирует заболевания. Такой человек более предрасположен и должен находиться под наблюдением для возможного раннего выявления рака щитовидной железы.
Симптомы рака щитовидной железы неспецифичны и чаще всего проявляются в виде безболезненного, пальпируемого твердого образования на шее.Большинство шишек замечает сам пациент или врач. При обнаружении узелка следует дополнительно обследовать шейные, над- и подключичные лимфатические узлы с целью проверки возможных метастазов рака в узлы.
Высокая концентрация кальцитонина в сыворотке крови может свидетельствовать о возникновении медуллярного рака щитовидной железы. Основой диагностики, однако, является ультразвуковое исследование (УЗИ) щитовидной железы и тонкоигольная биопсия под контролем УЗИ (тонкоигольная аспирационная биопсия - ТНАБ).При ультразвуковом исследовании щитовидной железы обнаруживаются клинические признаки злокачественного новообразования, например, метастазы в лимфатические узлы, увеличение очага поражения, размер узла более 4 см. Показанием к выполнению ТНА является наличие узла диаметром > 1 см или > 5 мм при наличии дополнительных факторов риска малигнизации (солидные гипоэхогенные образования, микрокальцинаты, асимметричные образования с неровными краями или с усиленным, хаотичным кровотоком). Патологически измененные лимфатические узлы также подлежат биопсии.
Тонкоигольная аспирационная биопсия важна для диагностики злокачественных новообразований, а также для принятия решения о хирургическом лечении. Результат BAC представлен по 6-балльной шкале, указывающей на риск рака щитовидной железы. Этот тест позволяет однозначно выявить папиллярный рак (который встречается чаще всего). Другие типы диагностируются первоначально, и решение о подтверждении принимается послеоперационным гистологическим исследованием резецированной щитовидной железы.
Иногда также проводится сцинтиграфия с йодом-131 (визуализация радиоактивных элементов).Сцинтиграфия щитовидной железы полезна для дифференциации от токсического узла или подострого тиреоидита. Сцинтиграфия всего тела важна для оценки прогрессирования рака щитовидной железы.
Методом выбора является хирургическое вмешательство, которое должно выполняться в центре, специализирующемся на этом виде хирургии, с количеством таких операций не менее 50 в год. Перед процедурой оценивают стадию новообразования, выполняя рентгенографию грудной клетки и компьютерную томографию шеи и верхнего средостения в случае более запущенного заболевания.Хирургическая процедура включает удаление всей щитовидной железы и удаление лимфатических узлов средней части шеи (предгортанных, предтрахеальных, перитрахеальных и паращитовидных узлов).
Основой лечения рака щитовидной железы является тотальная тиреоидэктомия. При папиллярном раке с единичным очагом и размерами, равными или менее 1 см, без метастазов в лимфатические узлы, при предоперационном обследовании допускается иссечение доли щитовидной железы с перешейком. Условием, однако, является то, что вторая доля не изменяется, и пациент соглашается на это.
В случае установления диагноза после хирургической операции иссечения одной доли с перешейком можно не иссекать вторую долю, если:
- папиллярный рак одноочаговый до 1 см и метастазы в лимфатические узлы или отдаленные метастазы отсутствуют, а гистопатологическое исследование проведено тщательно и не выявило признаков мультифокальности
- когда при гистологическом исследовании выявлена более высокая стадия прогрессирования (pT1b, pT2), а объем обеих оставленных долей равен или меньше 1 мл при полностью радикальной операции
- единичный очаг фолликулярного рака до 1 см
При подозрении на фолликулярное новообразование (Bethesda IV) или «везикулярное поражение с неопределенными характеристиками» (Bethesda III) хирургическое вмешательство может быть прекращено, а пациент находится под наблюдением и регулярным наблюдением, когда сцинтиграфический узел автономен и размер узла равен или меньше 2см в диаметре.
В случае оксифильных узелков (подозрение на опухоль из клеток Гюртле) требуется хирургическое вмешательство.
При раке щитовидной железы показана лимфаденэктомия VI группы (средняя шея), включающая предгортанные, предтрахеальные, перитрахеальные и паращитовидные лимфатические узлы. В случае симптоматического поражения лимфатических узлов других отделов (например, латеральных: II, III, IV) следует также удалить лимфатические узлы пораженного отдела.
Допускается отказ от профилактического иссечения лимфатических узлов в случае папиллярного рака при клиническом обследовании до операции cT2 при условии отсутствия подозрения на метастазы в лимфатические узлы.Эти показания связаны с тем, что расширение процедуры с иссечением лимфатических узлов увеличивает риск возможных послеоперационных осложнений. Поэтому при клиническом подозрении на поражение лимфатических узлов показана тонкоигольная биопсия. Нужно вырезать весь отсек! Вырезать только занятые узлы — ошибка.
После операции при диагностике метастазов в
- Гипопаратиреоз: до 30% людей с тотальной тиреоидэктомией, особенно с поражением центральных лимфатических узлов.Транзиторный гипопаратиреоз обычно длится 1-6 мес (в единичных случаях 1-2 года). Риск персистирующего гипотиреоза особенно высок при низком или неопределяемом уровне ПТГ. - Травма возвратного гортанного нерва: одностороннее поражение (2-20% больных) может протекать бессимптомно у 1/3 людей. Поэтому после операции необходимо провести ЛОР-обследование. Транзиторный парез может разрешиться через 6-12 месяцев. В любом случае необходимо направить больного к фониатру.Двустороннее поражение встречается примерно в 0,2-0,5% случаев, в результате чего складки занимают среднее положение, что вызывает характерный свист, называемый стридором. Может потребоваться выполнение трахеостомии. Чтобы избежать этого серьезного осложнения, следите за ретроградными гортанными нервами. Если сигнал потерян с одной стороны, подозрительный лоскут должен быть иссечен, а операция на другой стороне должна быть прекращена (поэтапная тиреоидэктомия).
-Травма наружной ветви верхнего гортанного нерва: чаще всего возникает при лигировании верхнего полюса.Особенно уязвимы пациенты с опухолями, расположенными в верхнем полюсе щитовидной железы. Это повреждение не видно при ЛОР-обследовании, поскольку голосовые связки подвижны. В случае повреждения струны расшатываются и меняется тембр голоса. Чаще всего фониатрическая реабилитация не приводит к улучшению состояния голосовых связок.
-Лимфорея: редкое осложнение после тиреоидэктомии. В случае иссечения лимфатических узлов латерального отдела, особенно слева, это происходит у 4-8% больных.Лечение включает диету 0, коррекцию водно-электролитных нарушений и полное парентеральное питание. Обычно это приводит к исчезновению подтекания в течение 7-10 дней. В случае объема лимфы > 500 мл требуется хирургическое вмешательство и грудная трубка перевязывается на шее.
В случае тотальной резекции щитовидной железы всем пациентам следует проводить пожизненную заместительную гормональную терапию.В зависимости от стадии рака щитовидной железы также проводится адъювантное лечение. Радиоактивный йод I-131 применяют при папиллярных и фолликулярных карциномах после тотальной тиреоидэктомии, если нет отдаленных метастазов. Целью этого лечения является уничтожение любых остатков щитовидной железы, оставшихся после операции. Лучевая терапия используется при недифференцированном/анапластическом раке и в качестве паллиативного лечения при нерезектабельном дифференцированном раке щитовидной железы или при лечении метастазов.Химиотерапия не используется для лечения рака щитовидной железы. В отдельных случаях используется молекулярно-таргетная терапия.
В случае ранней диагностики и удаления щитовидной железы прогноз очень хороший, а при папиллярной карциноме размером менее 4 см через 10 лет выживает 90-95%. Прогноз хуже при поздней диагностике, когда уже имеются отдаленные метастазы, и при недифференцированном раке.Поэтому при любом беспокоящем симптоме следует проконсультироваться с врачом-специалистом.
Каталожные номера:
Ярзаб Б., Дедецюс М., Хандкевич-Юнак Д. и др. Диагностика и лечение карциномы щитовидной железы. Эндокринол. Половина. 2010 г.; 61: 518-568
Wells SA Jr, Asa SL, Dralle H, et al. Пересмотренные рекомендации Американской ассоциации щитовидной железы по лечению медуллярной карциномы щитовидной железы. Щитовидная железа. 2015 июнь. 25 (6): 567-610
Pacini F, Elisei R, Romei C, Pinchera A, Мутации протоонкогена RET в карциномах щитовидной железы: клиническая значимость, Journal of Endocrinological Investigation May 2000, Volume 2, 328–338
Хауген Б.Р., Александр Э.К., Библейский К.С. и др.Рекомендации Американской ассоциации щитовидной железы по ведению взрослых пациентов с узлами щитовидной железы и дифференцированным раком щитовидной железы, 2015 г.: Целевая группа по рекомендациям Американской ассоциации щитовидной железы по узлам щитовидной железы и дифференцированному раку щитовидной железы. Щитовидная железа. 2016 янв. 26 (1): 1-133.
Кумар В., Аббас А., Астер Дж. Роббинс Основная патология, девятое издание. Эльзевир Инк. 2013 г., ISBN 978-1-4377-1781-5
.% PDF-1.5 % 6451 0 том > эндообъект внешняя ссылка 6451 76 0000000016 00000 н 0000004124 00000 н 0000004309 00000 н 0000004346 00000 н 0000004905 00000 н 0000005053 00000 н 0000005204 00000 н 0000005471 00000 н 0000006215 00000 н 0000006717 00000 н 0000007127 00000 н 0000007612 00000 н 0000007651 00000 н 0000007680 00000 н 0000007795 00000 н 0000007908 00000 н 0000009309 00000 н 0000010380 00000 н 0000011355 00000 н 0000012395 00000 н 0000012543 00000 н 0000012891 00000 н 0000013119 00000 н 0000013713 00000 н 0000013985 00000 н 0000014014 00000 н 0000015177 00000 н 0000016287 00000 н 0000016432 00000 н 0000017481 00000 н 0000017897 00000 н 0000 020 658 00000 н 0000021656 00000 н 0000 024 307 00000 н 0000 024 378 00000 н 0000024490 00000 н 0000038982 00000 н 0000039270 00000 н 0000039781 00000 н 0000039852 00000 н 0000049009 00000 н 0000 049 125 00000 н 0000049781 00000 н 0000054609 00000 н 0000054894 00000 н 0000075644 00000 н 0000087 650 00000 н 0000087920 00000 н 0000 088 309 00000 н 0000088474 00000 н 0000088641 00000 н 0000 088 808 00000 н 0000089 160 00000 н 0000089657 00000 н 0000 090 120 00000 н 0000090395 00000 н 0000090790 00000 н 0000097923 00000 н 0000097994 00000 н 0000098101 00000 н 0000 109 400 00000 н 0000109691 00000 н 0000 110 149 00000 н 0000 110 178 00000 н 0000110731 00000 н 0000110802 00000 н 0000 110 885 00000 н 0000114357 00000 н 0000 114 633 00000 н 0000114809 00000 н 0000114838 00000 н 0000 115 137 00000 н 0000121870 00000 н 0000 122 145 00000 н 0000003847 00000 н 0000001856 00000 н трейлер ] / Предыдущая 704332 / XRefStm 3847 >> startxref 0 %% EOF 6526 0 том > поток h atomic WYlohL0rDr2qi "H6e6) CQ \ rIˋLX · я) IINES p #! E% (轹 s = Q
. Лечение местного рецидива рака щитовидной железы
Местный рецидив при дифференцированном раке щитовидной железы необходимо диагностировать как можно раньше, поскольку его несвоевременная диагностика приводит к значительному увеличению смертности. Лечение должно быть оперативным, с последующим лечением радиоактивным йодом, если оно показано.Если невозможно удалить поражения, при отсутствии поглощения йода и прогрессирования, несмотря на предыдущее лечение, следует рассмотреть показания к телерадиотерапии. Химиотерапия или другие методы лечения могут рассматриваться только индивидуально. Нет научно документированных показаний к химиотерапии при дифференцированном раке щитовидной железы. В настоящее время предпринимаются попытки использовать ингибиторы тирозинкиназы с надеждой на новые возможности в лечении рака щитовидной железы. В случае местных рецидивов медуллярного рака щитовидной железы следует применять оперативное вмешательство.
Лечение отдаленных метастазов рака щитовидной железы
Наличие отдаленных метастазов при дифференцированном раке является показанием для лечения изотопом 131 I при условии, что продемонстрировано поглощение йода. У взрослых риск ИЗЛ после изотопного лечения метастазов в легких минимален. Этот риск у детей, по некоторым данным, может быть выше, поэтому планирование изотопной терапии необходимо проводить с особой тщательностью. Если есть такая возможность, в случае одиночного метастазирования в легкие следует искать операцию.Согласно польским рекомендациям [3, 4], в случае одиночного метастаза в головной мозг терапевтическое решение должно рассматриваться индивидуально, с учетом оценки того, обеспечивает ли лечение йодом 131 I, обеспечено ли поглощение йода метастазом, принесет не больше пользы, чем нейрохирургическое лечение, особенно при затрудненном доступе к опухоли. Европейский консенсус [5] рекомендует нейрохирургическое лечение в качестве приоритетного. Использование ретиноевой кислоты для индукции поглощения йода не является признанным методом лечения.Единичные отдаленные метастазы медуллярной карциномы, по возможности, являются показанием к операции. Тесты локализации включают как стандартные методы локализации, такие как (18) ФФДГ-ПЭТ [20, 21], так и сцинтиграфические исследования с использованием меченого йодом 131 I или 123 I метаодобензилгуанидина ( 123 I-MIBG или 131 I). I-MIBG) и другие теги.
Паллиативное лечение
Телерадиотерапия используется для паллиативного лечения метастазов при дифференцированном раке щитовидной железы.Эффективность химиотерапии объективно не доказана, поэтому ее проводят редко. При неоперабельном медуллярном раке паллиативное лечение изотопом йода 131 I на мета-йодобензилгуанидиновом носителе ( 131 I-MIBG) или терапия мечеными пептидами рассматривается как паллиативное. Химиотерапия как в многокомпонентных схемах, так и в монотерапии доксорубицином неэффективна, поэтому ее рассматривают в случае неэффективности других видов лечения.
Лечение L-тироксином
Лечение синтетическим L-тироксином больных дифференцированным раком щитовидной железы направлено не только на компенсацию гормональной недостаточности (заместительная терапия), но и на снижение риска рецидива заболевания.Тиротропин является фактором роста дифференцированных клеток рака щитовидной железы, поэтому применяемые дозы L-тироксина должны быть супрессивными, снижающими уровень ТТГ до минимально возможных уровней, но не вызывающими симптомов избытка тиреоидных гормонов. До недавнего времени наблюдалось полное подавление ТТГ (концентрация 1-2 нг/мл). Супрессивные дозы L-тироксина у этих больных следует применять не менее 5 лет. Для защиты сердца можно рассмотреть возможность включения бета-антагонистов или ингибиторов ангиотензинпревращающего фермента.Неполная супрессия ТТГ, т.е. доза L-тироксина, обеспечивающая уровень ТТГ в пределах 0,1–0,4 мМЕ/л, рекомендована больным в стадии ремиссии. Прием таких доз L-T4 обычно не вызывает симптомов избытка гормонов щитовидной железы. Европейский консенсус [5] предлагает только заместительную терапию в этой группе. При дифференцированной стадии рака выше pT1aN0M0 пока нет четких доказательств отсутствия показаний к подавлению ТТГ, поэтому польские рекомендации предполагают возможное неполное подавление и рассмотрение назначения заместительных доз (ТТГ в пределах нормы) у пациентов в ремиссии с противопоказания к более высоким дозам L-тироксина или тем, кто не переносит такое лечение.В этих ситуациях может быть оправдано проведение лечения заместительными дозами. В группе самого низкого риска (pT1aN0M0) супрессивная терапия не требуется из-за низкого риска рецидива рака. Рекомендуется поддерживать концентрацию ТТГ в пределах нижней границы нормы. Больные после тотальной тиреоидэктомии и дополнительного введения изотопа 131 I, у которых концентрация ТГ низкая даже после стимуляции ТТГ, составляют группу, у которой супрессивная терапия не приносит большой пользы.Заместительную терапию применяют у больных, у которых всеми возможными методами, включая демонстрацию низких концентраций ТГ в условиях стимуляции ТТГ, при отсутствии антител к ТГ, подтверждена ремиссия не менее 5 лет. При заместительной терапии препаратами L-Т4 целью должно быть поддержание концентрации ТТГ в пределах 0,5–2,5 мМЕ/л. Дозу L-тироксина необходимо определять индивидуально. Препараты L-Т4 вводят утром натощак за 20–30 мин до еды. Отдельные препараты, зарегистрированные в Польше, рассматриваются как эквивалентные, однако наблюдаются небольшие различия в их биодоступности, в связи с чем предполагается, что без обоснования и информированного медицинского решения не следует менять препараты, так как это может нанести ущерб поддержанию надлежащего Концентрация ТТГ.Если необходима коррекция дозы L-тироксина, ее следует проводить осторожно, не более чем на 25 мкг, с контролем уровня ТТГ через 6-8 нед для верификации дозы. Пациентам с медуллярным, низкодифференцированным и анапластическим раком требуется заместительная доза L-тироксина.
Рак щитовидной железы у детей
Дифференцированный рак щитовидной железы у детей и подростков чаще диагностируется на более высокой стадии, в то же время прогноз благоприятный при достаточно радикальном лечении.Лечение дифференцированного рака щитовидной железы у детей не отличается от правил процедуры для взрослых, но при анализе размеров поражения следует учитывать тот факт, что щитовидная железа, особенно у детей младшего возраста, меньше [22]. Лечение низкодифференцированного и анапластического рака щитовидной железы Анапластический рак щитовидной железы имеет очень неблагоприятный прогноз. На момент постановки диагноза радикальное хирургическое вмешательство редко возможно, и не всегда есть возможность для радикальной лучевой терапии. Химиотерапия, при которой используется монотерапия доксорубицином или многокомпонентные схемы, не дает удовлетворительных результатов.Предпринимаются попытки проводить лучевую терапию и химиотерапию одновременно. Диагноз смешанного рака (анапластический и дифференцированный рак) является показанием для индивидуального рассмотрения вопроса о лечении изотопом йода 131 I. Низкодифференцированный рак иногда отягощен неблагоприятным прогнозом. Применяют хирургическое лечение и лучевую терапию, а возможные показания к радиоизотопному лечению йодом 131 I необходимо определять индивидуально. Первичные лимфомы щитовидной железы Диагноз MALT-лимфомы щитовидной железы требует тестов, чтобы дифференцировать первичное поражение щитовидной железы от вторичных изменений при генерализованной лимфоме (УЗИ, КТ, МРТ).Четких показаний к операции при первичной лимфоме щитовидной железы нет, так как не было продемонстрировано улучшения долгосрочного прогноза после операции. Лучевая терапия и химиотерапия могут быть единственными методами лечения, тогда как их применение у пациентов после операции на щитовидной железе зависит от оценки злокачественности и стадии лимфомы.
Мониторинг пациентов с раком щитовидной железы после лечения
Рецидивы рака наиболее распространены в первые 5 лет, но их следует учитывать на протяжении всей жизни пациента.По этой причине пациенты нуждаются в постоянном систематическом контроле специалистов. Каждый пациент должен быть проинформирован о том, когда следует посетить центр. Лучшим решением является контроль эффективности лечения, проводимого в центре, где ранее лечился больной. Частота амбулаторных посещений должна быть скорректирована с учетом оценки риска рецидива.
Дифференцированный рак щитовидной железы
Первое обследование показано через 3 месяца после лечения радиоактивным йодом и должно включать, кроме физикального и физикального обследования, в основном оценку супрессивной терапии путем определения концентрации ТТГ и оценку возможных побочных эффектов - для проверить индивидуально подобранную дозу L-тироксина.Также полезно определение свободного трийодтиронина (FT3) в сыворотке. Послеоперационные осложнения у пациентов с ними также должны быть оценены. Приблизительно через 6 месяцев после лечения контрольное обследование во время применения L-тироксина должно включать сбор анамнеза и физикальное обследование, проверку супрессивной дозы путем оценки концентрации ТТГ и наличия возможных побочных эффектов, УЗИ шеи, определение ТГ и анти-ТГ антител как мешающие в тестах ТГ, а также тесты для оценки возможных послеоперационных осложнений.Дальнейшее наблюдение предполагает аналогичный объем амбулаторных контрольных осмотров с интервалом примерно 6–8 месяцев, вплоть до осмотров каждые 1–2 года у пациентов в длительной ремиссии, т. е. более 10 лет после лечения. Контроль концентрации ТТГ следует проводить каждые 3-6 мес, с использованием определений с помощью теста третьего поколения, а кровь для исследований брать утром перед приемом очередной дозы L-тироксина. Если рекомендована коррекция дозы L-тироксина, то контроль эффективности новой дозы надежен не ранее, чем через 6-8 нед.Необходимо следить за наличием и тяжестью возможных побочных эффектов, в основном со стороны сердечно-сосудистой системы и костей, и при необходимости начинать соответствующее лечение с обеспечением рекомендуемого уровня ТТГ в сыворотке крови. Пациентам, которым в связи с гипопаратиреозом требуется применение активных производных витамина D и препаратов карбоната кальция, следует назначать низкофосфатную диету и в среднем каждые 2-3 месяца контролировать уровень ионизированного кальция и неорганических фосфатов в сыворотке крови с оценка суточной экскреции кальция с мочой, безопасный диапазон которой определяется как 200–280 мг/сут.Оценку эффективности комбинированного лечения, т.е. хирургического и изотопного лечения, следует впервые проводить через 6–12 мес после изотопного лечения. Проводится в условиях стимуляции ТТГ. Оценка основана на сборе анамнеза и физикальном обследовании, определении уровней ТГ и мешающих факторов (анти-ТГ), УЗИ шеи и других исследованиях, рекомендованных пациентам с признаками персистенции или рецидива заболевания, а также в случае осложнений, с целью проверяйте и лечите их. В соответствии с действующими рекомендациями изотопные тесты (на поглощение йода, сцинтиграфия шеи и всего тела), ранее считавшиеся обязательными тестами, теперь не считаются рутинными скрининговыми тестами для всех пациентов.Эти тесты по-прежнему полезны у пациентов с повышенным уровнем ТГ для выявления возможных очагов захвата йода и определения показаний к лечению йодом 131 I. Сцинтиграфия изотопов йода 131 I также важна для наблюдения за течением послеоперационного рака щитовидной железы. , особенно у пациентов, у которых наличие антител к ТГ влияет на неопределенность достоверности отрицательного результата ТГ. Ремиссия дифференцированного рака щитовидной железы диагностируется, если после тотальной тиреоидэктомии и дополнительной терапии изотопом йода 131 I в условиях стимуляции ТТГ результат УЗИ шеи отрицательный, обнаруживаются неопределяемые уровни ТГ при полной достоверности этого теста, т.е. отсутствие мешающих факторов, преимущественно анти-ТГ-антител, и нет признаков персистирующего заболевания или рецидива.
Согласно польским рекомендациям [3, 4] нет необходимости отказываться от одновременной сцинтиграфии всего тела с изотопом йода 131 I, особенно при первом исследовании, оценивающем эффективность лечения, т.к. дорогостоящего рекомбинантного ТТГ, при повышении ТГ можно получить информацию о наличии йодцепляющих очагов в течение того же цикла стимуляции, при этом у больных, обследованных в условиях эндогенной стимуляции ТТГ, т.е. в состоянии гипотиреоза после перерыва в применении L-тироксина одновременное сцинтиграфическое исследование позволяет сократить время гипотиреоза.При дальнейшем наблюдении за больными с ремиссией, выявленной в первом исследовании, повторное полное наблюдение за сохранением ремиссии, требующей стимуляции ТТГ, следует проводить через 2 года, а затем с 5-летними интервалами. Необходимый для диагностики уровень ТТГ достигается введением экзогенного ТТГ (thyrotropin alfa - человеческий рекомбинантный тиротропин) или прерыванием приема L-тироксина на 4-5 недель, что приводит к повышению уровня эндогенного ТТГ. У пациентов, у которых не удается добиться достаточного повышения уровня эндогенного ТТГ, т.е.при гипопитуитаризме или у которых прекращение лечения L-тироксином и связанные с ним симптомы гипотиреоза угрожают прогрессированием рака или серьезными побочными эффектами, включая обострение других хронических заболеваний, использование рекомбинантного ТТГ является единственным решением. При подозрении на рецидив дифференцированного рака щитовидной железы, который чаще всего связан с повышением концентрации ТГ, часто без каких-либо других признаков рецидива рака, необходимо провести полный комплекс визуализирующих исследований, особенно сцинтиграфию всего тела с изотоп йода 131 I в условиях стимуляции ТТГ, а также другие локализационные тесты, такие как КТ или МРТ шеи, средостения и других органов с подозрением на рак, УЗИ брюшной полости и другие сцинтиграфические тесты, такие как, например,сцинтиграфия костей, 99m сцинтиграфия Tc-MIBI и другие маркеры. Исследование с 18 (F) ФДГ-ПЭТ [20, 21] может позволить локализовать рецидивы и метастазы дифференцированного рака щитовидной железы, особенно у пациентов без очаговых изменений при классических визуализационных исследованиях или йодной сцинтиграфии всего тела с повышением концентрации ТГ. Лишь стимуляция ТТГ у части больных позволяет выявить усиление метаболизма глюкозы. Интенсификация метаболизма глюкозы в очагах рака имеет прогностическое значение [20].
Медуллярный рак щитовидной железы
Пациенты с медуллярным раком щитовидной железы нуждаются в пожизненном наблюдении с повторным обследованием каждые 3–6 мес в первые 5 лет и приблизительно каждые 6 мес в дальнейшем [3, 4, 7]. К контрольным исследованиям относятся, кроме физикального и физикального осмотра, УЗИ шеи, а также определение КТ и карцино-эмбрионального антигена (РЭА). Если базальная концентрация ХТ в норме, необходимо ежегодно проводить пробы со стимуляцией пентагастрином.Ежегодно проводится рентгенография органов грудной клетки. При повышении концентрации КТ, свидетельствующем о появлении опухолевого очага, не локализованного при обычных визуализирующих исследованиях, целесообразно проведение изотопных исследований, в первую очередь ПЭТ, а при необходимости и других исследований с использованием специфических маркеров. для С-клеток щитовидной железы. Пациенты с наследственным медуллярным раком щитовидной железы в рамках неопластического заболевания щитовидной железы должны находиться под наблюдением в соответствии с принципами, используемыми при наблюдении за больными со спорадическим раком.Однако необходимо учитывать риск возникновения феохромоцитом и гиперпаратиреоза в зависимости от типа мутации и возраста больного вместе с оценкой эффекта их лечения, поэтому частота и объем контрольных исследований могут различаться в отдельные группы риска. У носителей мутации RET, перенесших профилактическую тиреоидэктомию, необходимо контролировать базальную концентрацию СТ в крови каждые 6-12 мес.Стимулирующий тест с пентагастрином проводят через 2-3 мес после профилактической операции и при его отрицательном результате рекомендуют повторные стимуляционные тесты через 5 -годовые интервалы.Носителям мутации RET, не подвергшимся профилактическому оперативному вмешательству, следует проходить контрольное обследование каждые 3–6 мес с КТ-обследованием после стимуляции пентагастрином каждые 6 мес. При медуллярном раке щитовидной железы и после профилактического удаления щитовидной железы у носителей мутации RET требуются заместительные дозы L-тироксина с контролем ТТГ в соответствии с принципами, используемыми при мониторинге лечения гипотиреоза. Показания к тестам на феохромоцитому и гиперпаратиреоз зависят от типа обнаруженной мутации.Феохромоцитомы при синдроме МЭН довольно доброкачественные, но могут иметь тенденцию к рецидивированию. Контрольные исследования, помимо регулярного контроля артериального давления и систематического медицинского осмотра, включают биохимические исследования, а в случае каких-либо отклонений - визуализационные исследования, особенно с применением компьютерной и магнитно-резонансной томографии, (18) ФФДГ-ПЭТ и сцинтиграфию. тесты для выявления поражений. Лечение феохромоцитом – оперативное лечение, всегда выполняемое первым при наличии других показаний к хирургическому лечению, после соответствующей подготовки.Пациенты после двустороннего удаления надпочечников должны быть защищены заместительной терапией и тщательно обучены принципам этого лечения. Среди больных с МЭН-синдромами значительный процент составляют летальные исходы, вызванные гипертоническим кризом или надпочечниковой недостаточностью после двустороннего удаления надпочечников. Гиперпаратиреоз при синдроме МЭН 2А обычно вызывается диффузной гиперплазией или множественными аденомами и часто поражает несколько паращитовидных желез. Часто клинические симптомы скудны или отсутствуют в течение длительного времени.Риск неудачи хирургического лечения иногда выше, чем при отдельных аденомах. Необходимыми диагностическими тестами являются оценка уровня в крови паратиреоидного гормона (ПТГ), кальция, фосфатов и экскреции кальция с мочой. К визуализирующим исследованиям относятся УЗИ, КТ, ЯМР и сцинтиграфия 99m Tc-MIBI паращитовидных желез.
Реабилитация больных
Показания к реабилитации у больных раком щитовидной железы следует определять индивидуально в зависимости от вида и выраженности имеющейся дисфункции.При дифференцированном раке щитовидной железы и при нераспространенном медуллярном раке щитовидной железы, если больной находится в ремиссии и отсутствуют послеоперационные осложнения, ограничивающие работу, а гормональное лечение проведено правильно и хорошо переносится, его можно считать годным к работе, тем более что, учитывая хороший прогноз, более длительное лечение и использование защиты, предусмотренной для больных раком, могут быть невыгодными. Пособие по инвалидности показано, в частности, в случае пациентов с прогрессирующим опухолевым заболеванием и/или осложнениями после лечения, ограничивающими трудоспособность.
Ссылки
1. Гембицкий М., Ярзаб Б., Крулицкий Л. и др. Диагностика и лечение рака щитовидной железы. Рекомендации Научного комитета симпозиума по раку щитовидной железы. Нововоры, 1996 г.; 46: 248-56. 2. Диагностика и лечение злокачественных новообразований щитовидной железы. Рекомендации Научного комитета 2-й научной конференции по раку щитовидной железы 2000 г. Wiadomości Lekarskie 2000; IV (Приложение 1): 443-61. 3. Диагностика и лечение рака щитовидной железы. 3-я научная конференция по раку щитовидной железы, Щирк, 25 марта 2006 г.Endokrynologia Polska / Польский журнал эндокринологии 2006; 57: 458-77. 4. Диагностика и лечение рака щитовидной железы – рекомендации Польской группы по эндокринному раку. Практическая медицина 2006; 11: 133-57. 5. Пачини Ф., Шлюмберже М., Дралле Х. и др. Европейский консенсус по ведению пациентов с дифференцированной карциномой щитовидной железы фолликулярного эпителия. Европейская целевая группа по раку щитовидной железы. Евро J Эндокринол 2006; 154: 787-803. 6. Шлюмберже М. Папиллярный и фолликулярный рак щитовидной железы.НЭЖМ 1998; 338: 297-306. 7. Шлюмберже М., Пачини Ф. Опухоли щитовидной железы. Издания Nucleon, Париж, 2003 г.: 35–47; 305-35, 219-40. 8. Braga M, Cavalcanti TC, Collaco LM, Graf H. Эффективность тонкоигольной аспирационной биопсии под ультразвуковым контролем в диагностике сложных узлов щитовидной железы. J Clin Endocrinol Metab 2001; 86: 4089-91. 9. Olszewski W, Białas B, Gabryelewicz M и др. Тонкоигольная аспирационная биопсия щитовидной железы (показания, эффективность, оценка мазка): отчет с конференции за круглым столом. Щирк, 20 октября 1995 г.Нововоры, 1996 г.; 46: 257-60. 10. Кулиг А., Данилевич М., Лукашек С. (ред.). Организация и оснащение патоморфологической лаборатории и правила обращения с материалами для гистологического и цитологического исследований. Пол Дж. Патол, 1999 г.; 50 (Supl. 2): 18. 11. Ассоциация директоров анатомических и хирургических патологий: Рекомендуемый формат отчетности для карциномы щитовидной железы. Архив Вирхова 2000; 437: 351-3. 12. Slowinska-Klencka D, Klencki M, Sporny S, Lewinski A. Тонкоигольная аспирационная биопсия щитовидной железы в области эпидемического зоба: влияние восстановленного достаточного количества йода на клиническую значимость цитологических результатов.Евр Дж Эндокринол 2002; 146: 19-26. 13. Купер Д.С., Доэрти Г.М., Хауген Б.Р. и соавт. Целевая группа по рекомендациям Американской ассоциации щитовидной железы: рекомендации по ведению пациентов с узлами щитовидной железы и дифференцированным раком щитовидной железы. Щитовидная железа 2006; 16: 1-33. 14. Хедингер К.Э. Гистологическое типирование опухолей щитовидной железы. 2-е изд. В кн.: Международная классификация опухолей. Всемирная организация здравоохранения. Springer-Verlag, Berlin, Heidelberg, New York, 1998. 15. Rosai J, Carcangiu MC, De Lellis RA. Опухоли щитовидной железы.3-я серия, выпуск 5. Атлас опухолевой патологии. Институт патологии Вооруженных Сил. Вашингтон, 1992. 16. Делеллис Р.А., Ллойд Р.В., Heitz PU, Eng C (ред.). Патология и генетика опухолей эндокринных органов: классификация опухолей Всемирной организации здравоохранения. Международное агентство по изучению рака. IARCpress, Lyon 2004. 17. Sobin LH, Wittekind C. Классификация злокачественных опухолей UICC TNM. 6-е изд., Wiley-Liss, Нью-Йорк, 2002. 18. Mazzaferri EL, Robbins RJ, Spencer CA, et al. Консенсусный отчет о роли сывороточного тиреоглобулина в качестве метода мониторинга для пациентов с низким риском папиллярной карциномы щитовидной железы.J Clin Endocrinol Metab 2003; 88: 1433-41. 19. Пачини Ф., Ладенсон П.В., Шлюмберже М. и др. Радиойодная абляция остатков щитовидной железы после подготовки рекомбинантным тиреотропином человека при дифференцированной карциноме щитовидной железы: результаты международного рандомизированного контролируемого исследования. J Clin Endocrinol Metab 2006; 91: 926-32. 20. Ван В., Ларсон С.М., Фаззари М. и др. Прогностическое значение позитронно-эмиссионного томографического сканирования [18F]фтордезоксиглюкозы у больных раком щитовидной железы. J Clin Endocrinol Metab 2000; 85: 1107-13.21. Хан Н., Ориучи Н., Хигучи Т. и др. ПЭТ в диспансерном наблюдении за дифференцированным раком щитовидной железы. Бр Дж Радиол 2003; 76: 690-5. 22. Jarzab B, Handkiewicz-Junak D, Wloch J. Ювенильная дифференцированная карцинома щитовидной железы и роль радиоактивного йода в ее лечении: качественный обзор. Endocr Relat Cancer 2003; 12: 773-803.
Автор, ответственный за переписку
Мария Гричиньска, д.м.н. Отделение и клиника эндокринологии, обмена веществ и внутренних болезней Медицинского университета им.Кароль Марцинковски в Познани ул. Пшибышевского 49 60-355 Познань 90 109.90 000 Рак щитовидной железы – каковы его симптомы? - Блог - Для пациентов
Распечатать
Рак щитовидной железы — это рак, который развивается из тканей щитовидной железы. Это заболевание, при котором клетки патологически разрастаются и могут распространяться на другие части тела. Симптомы могут включать отек или припухлость на шее. Рак также может возникать в щитовидной железе после того, как он распространился из других мест.
Опухоли щитовидной железы возникают из 2 типов клеток, присутствующих в щитовидной железе.Фолликулярная клетка эндодермы вызывает папиллярную, фолликулярную и, возможно, анапластическую карциному. Продуцирующие кальцитонин С-клетки нейроэндокринного происхождения дают начало медуллярной карциноме щитовидной железы . лимфомы щитовидной железы возникают из внутритиреоидной лимфоидной ткани, тогда как саркомы, вероятно, возникают из соединительной ткани щитовидной железы.
Воздействие ионизирующего излучения значительно увеличивает риск новообразований щитовидной железы, особенно папиллярного рака. Это наблюдалось у детей, подвергшихся воздействию радиации после ядерных бомбардировок Хиросимы и Нагасаки во время Второй мировой войны. Дополнительные доказательства были собраны после испытаний атомных бомб на Маршалловых островах, после аварии на Чернобыльской АЭС и у пациентов, получавших низкодозную лучевую терапию по поводу легких заболеваний (например, акне, гипертрофия аденоидов). Воздействие низких доз радиации при визуализирующих исследованиях не оказалось канцерогенным.Облучение, направленное на щитовидную железу (лечение радиоактивным йодом, такое как использование йода-131), или высокодозная дистанционная лучевая терапия, по-видимому, не увеличивают риск папиллярной карциномы щитовидной железы.
Низкое потребление йода с пищей не увеличивает общую заболеваемость раком щитовидной железы, но в популяциях с низким содержанием йода высока частота фолликулярного и анапластического рака.
Рак щитовидной железы чаще всего проявляется в виде безболезненной, пальпируемой единичной опухоли.Пациенты или врачи обнаруживают большинство этих узелков во время обычной пальпации шеи. Пальпируемые узлы щитовидной железы встречаются примерно у 4-7% населения в целом, и большинство из них являются доброкачественными образованиями. Подсчитано, что 5-10% отдельных узлов щитовидной железы являются злокачественными. Пальпируемые и непальпируемые узлы одинакового размера имеют одинаковый риск малигнизации.
Возраст пациента на момент выявления имеет значение, так как отдельные узлы чаще всего злокачественны у пациентов старше 60 лет и у пациентов моложе 30 лет.Поэтому возраст признан одним из факторов, повышающих риск развития заболевания. Кроме того, узлы щитовидной железы связаны с повышенной частотой злокачественных новообразований у мужчин. Рост узла может свидетельствовать о злокачественной опухоли. Быстрый рост узла является негативным прогностическим признаком – он может достаточно быстро перерасти в запущенную стадию рака щитовидной железы.
Злокачественные узлы щитовидной железы обычно безболезненны. Внезапное появление боли более тесно связано с доброкачественным течением, таким как кровотечение из кисты или подострый вирусный тиреоидит, чем со злокачественным новообразованием.
Охриплость предполагает рецидивирующее поражение гортанного нерва и паралич голосовых связок. Дисфагия или затрудненное глотание может быть признаком сужения пищеварительного тракта. Непереносимость жары и учащенное сердцебиение свидетельствуют об автономно функционирующих узлах.
Вот некоторые из различных типов рака щитовидной железы, которые классифицируются в зависимости от того, как они выглядят как нормальные клетки щитовидной железы под микроскопом, и типа клеток, из которых они развиваются.
Папиллярный рак
Папиллярный рак является наиболее распространенным типом рака щитовидной железы, на который приходится примерно 80 процентов случаев.Этот рак щитовидной железы представляет собой медленно растущий дифференцированный рак, который растет из фолликулярных клеток и может развиваться в одной или обеих долях щитовидной железы. Этот тип рака может распространяться на близлежащие лимфатические узлы на шее, но, как правило, поддается лечению с хорошим прогнозом.
Медуллярная карцинома
Медуллярный рак щитовидной железы развивается из С-клеток щитовидной железы и является более агрессивным и менее дифференцированным, чем папиллярный или фолликулярный рак. Около 4% всех случаев рака щитовидной железы имеют медуллярный подтип.Этот тип рака с большей вероятностью распространяется на лимфатические узлы и другие органы по сравнению с более дифференцированными опухолями щитовидной железы. Они также часто выделяют высокие уровни кальцитонина и карциноэмбрионального антигена (СЕА), которые можно обнаружить с помощью анализов крови.
Анапластический рак
Анапластический рак является наиболее недифференцированным типом рака щитовидной железы, что означает, что он наименее похож на нормальные клетки щитовидной железы. В результате это очень агрессивная форма рака, которая быстро распространяется на другие части шеи и тела.Это происходит примерно в 2 процентах случаев рака щитовидной железы.
Ключевым моментом в лечении и диагностике узла щитовидной железы является различение злокачественного заболевания от доброкачественного образования, что позволяет определить, какие пациенты нуждаются в вмешательстве и какие пациенты могут находиться под амбулаторным наблюдением. История, физикальное обследование, лабораторное исследование и тонкоигольная биопсия являются основой для оценки узлов щитовидной железы. В отдельных случаях визуализирующие тесты могут быть дополнительными.
В настоящее время действуют следующие стандарты диагностики:
Пути лечения следующие:
Хирургическое лечение, чаще всего тиреоидэктомия — операция по удалению части или всей щитовидной железы.
Злокачественные опухоли требуют хирургического вмешательства. Папиллярная карцинома щитовидной железы и медуллярная карцинома щитовидной железы часто идентифицируются только по результатам FNAB (тонкоигольной аспирации). Метастазы в шею, обнаруженные до операции или интраоперационно, должны быть удалены с сохранением нелимфатических структур.
Лечение радиоактивным йодом - пациент проглатывает радиоактивное вещество, которое проникает в кровь и убивает раковые клетки
Внешняя лучевая терапия - в отличие от лучевой терапии радиоактивным йодом, здесь излучение исходит извне. С помощью специального устройства серия лучей радиации направляется на раковые клетки, чтобы убить их
Химиотерапия и таргетная терапия - препараты, используемые для уничтожения раковых клеток
.
Рак щитовидной железы — очень редкое онкологическое заболевание. Большинство изменений, появляющихся на щитовидной железе, представляют собой доброкачественные узелки, так называемые аденомы. Лишь небольшой процент из них являются злокачественными. Соответствующее лечение выбирается в зависимости от типа рака и стадии его прогрессирования. Для меня это была операция и лечение радиоактивным йодом, потому что у меня был папиллярный рак щитовидной железы. Тем не менее, это не всегда так.
Рак щитовидной железы настолько коварен, что долгое время не дает никаких симптомов.Зачастую только визит к эндокринологу и УЗИ показывают наличие узелков на щитовидной железе. Когда комок больше, вы можете почувствовать его пальцами на шее. Еще одним симптомом могут быть увеличенные лимфатические узлы вокруг щитовидной железы, боль в передней части шеи или очень характерная осиплость голоса.
Наиболее распространенными видами рака щитовидной железы являются дифференцированные виды рака, включая папиллярный и фолликулярный рак. Мы также различаем анапластический рак, недифференцированный рак, медуллярный рак и лимфому.
PEARL - это наиболее распространенный тип рака щитовидной железы и определяется как самый легкий из злокачественных типов. Развивается медленно, не подает сигналов о том, что что-то происходит. Он мультифокальный, что означает, что на щитовидной железе может появиться несколько узлов. Часто метастазирует в лимфатические узлы, как у меня. Иногда он также дает помет в легкие. Наиболее распространенным методом лечения является хирургическое вмешательство и введение радиоактивного йода. Это гораздо чаще встречается у женщин, особенно у молодых людей в возрасте около 30 лет.
ЛЕЗВИЕ - Гораздо реже встречается рак щитовидной железы. Он редко метастазирует в лимфатические узлы, но это не значит, что он вообще не распространяется. К сожалению, часто метастазы располагаются в костях или в легких. Наиболее распространенным методом лечения является хирургическое вмешательство и введение радиоактивного йода. Он похож на папиллярный рак — рак низкой агрессивности. Часто появляется у людей старше 40 лет.
ЯДЕРНИЦЫ - появляется очень редко, растет медленно.Метастазирует в лимфатические узлы, печень, средостение, кости и легкие. Она может быть обусловлена генетически или появляется спорадически.
ANAPLASTIC - быстро развивается, часто метастазирует, например, в легкие, лимфатические узлы, головной мозг. Анапластический рак является недифференцированным раком, что означает, что на него не действует лечение радиоактивным йодом — он не накапливает йод. Более того, он также часто не производит тиреоглобулин! Чаще встречается у пожилых пациентов, после 70 лет.
Лечение высокодифференцированного рака состоит из хирургического вмешательства и йодирования, т.е. введения радиоактивного йода. Иногда при появлении метастазов или по другим причинам назначают лучевую терапию. Для других лечение другое, более сложное, потому что клетки устойчивы к обработке йодом. Как и при любом другом раке, здесь мы также подвержены рецидивам, поэтому так важно следить за сроками посещения НИИ онкологии, регулярно посещать эндокринолога, правильно подбирать препараты и поддерживать ТТГ на назначенном уровне. уровень.Больные после рака щитовидной железы, в зависимости от лечебного учреждения, находятся под наблюдением в течение 5-10-15 и более лет. И это не помеха жизни - это забота о тебе. Смотри.
Рак щитовидной железы чаще всего поражает молодых людей в возрасте до 40 лет. Чем раньше его обнаружат, тем лучше — шанс на излечение тогда самый большой! Поэтому, если вы моложе 40 лет и никогда не делали анализы щитовидной железы или УЗИ – обязательно сделайте это! Ваше здоровье и жизнь того стоят!
ДРУГИЕ ТЕКСТЫ О ЗАБОЛЕВАНИЯХ ЩИТОВИДНОЙ ЖЕЛЕЗЫ, В ЭТОМ РАКЕ ВЫ НАЙДЕТЕ В ТАБЛИЦЕ
Я ЖИВУ ЗДОРОВО

Если вам нравится этот текст, может быть, он нравится и вашим друзьям 9040?
Если вы хотите быть в курсе того, что происходит у нас - на FACEBOOK каждый день дарит много хорошей энергии и юмора! Присоединяйтесь к нам - пьем кофе, смеемся,
обсуждаем, решаем проблемы, эмоционируем!
Если хочешь посмеяться, мотивировать и убедить себя, что вкусная еда пахнет даже через экран - присоединяйся ко мне в INSTAGRAM! Здесь вас ждут не только красивые фотографии, но и истории из жизни в Instastories!
Я жду тебя!