2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Хронический колит – заболевание, локализующееся в области толстой кишки. Это воспаление слизистой, которое сопровождается характерными симптомами – диареей, болью, запорами, урчанием, чрезмерным газообразованием. Это одно из наиболее часто встречающихся заболеваний пищеварительной системы, затрагивающее слизистую, подслизистую и мышечную ткани.
Хронический колит кишечника может быть спровоцирован целым рядом причин:
Большую часть упомянутых факторов риска объединяет нарушение переваривания пищи, в результате которого ускоряется размножение болезнетворных бактерий. Процесс усвоения основных элементов из пищи нарушается, начинается дисбактериоз.
Появление и обострение хронического колита у взрослых и у детей характеризуется рядом признаков:
Классификация колита в зависимости от основного признака:
По этиологии возникновения различают следующие виды:
Неспецифический язвенный колит возникает, вероятнее всего, по причине аллергии. Он проявляется редко и проходит с воспалением и образованием язвенно-некротических процессов.
Хронический колит выявляется при помощи проведения следующих этапов обследования:
Выбранное лечение зависит от состояния пациента, точного диагноза. Если можно вылечить пациента амбулаторно, ему не нужно находиться в стационаре. Схема лечения зависит от того, какой врач лечит и насколько серьезная ситуация.
В первую очередь важно соблюдение диеты. Пациент получает рекомендации по меню, перечень того, что нельзя есть, советы по режиму питания. Основное правило – дробное питание только разрешенными продуктами. В стадии обострения болезни запрещается работа, связанная с командировками и препятствующая соблюдению правильного режима дня.
Соблюдение диеты дополняется медикаментозным лечением и приемом обезболивающих таблеток. Обычно это антибактериальные средства, витамины, ферменты, сорбенты, отвары и настойки трав. Физиотерапия также благотворно влияет на процесс выздоровления. Это электрофорез, амплипульс, диадинамические токи, иглорефлексотерапия.
При несвоевременном или неправильном лечении, а также невыполнении рекомендаций пациент рискует получить:
При появлении первых тревожных признаков необходимо записаться к гастроэнтерологу. Лечение хронического колита в острой стадии в стационаре требует записи к врачу проктологу. Лучше врачи проктологи Москвы доступны в клинике ЦКБ РАН. В арсенале специалистов - собственная современная диагностическая лаборатория, новейшие методы обследования и большой опыт эффективного лечения заболеваний. Обратитесь к врачу вовремя, чтобы избежать осложнений, узнать больше о профилактике, диагностике и лечении хронического колита толстого кишечника.
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.
Колит кишечника — патологическое состояние слизистой толстой кишки, характеризующееся её воспалительными процессами вследствие инфекционного, медикаментозного или других видов воздействия. Название заболевания говорит само за себя, будучи образованным от двух греческих слов: «kolon» («толстая кишка») и «itis» («воспаление»). Чаще всего от колита страдают мужчины в возрасте от 40-ка до 60-ти лет и женщины в возрасте от 20-ти до 60-ти лет.
Вы тоже задаётесь вопросом о том, как лечить колит кишечника? Тогда наш материал — для Вас. Заболевание поражает слизистую оболочку толстой кишки, провоцируя её воспалительные процессы. Специалисты считают, что клинические проявления заболевания имеются у половины больных, страдающих от заболеваний органов пищеварительного тракта. Они как никто другой предрасположены к снижению сопротивляемости организма к воздействию различных факторов, что является одной из причин колита. Последний сопровождается болевой симптоматикой, расстройствами пищеварения и метеоризмом.
Нередко колит сочетается с такими болезнями, как энтерит и гастрит, т. е. воспалительными процессами тонкой кишки и желудка, но может проявиться и без них. От него страдают не только взрослые, но и дети, у которых наблюдается дефицит защитного барьера слизистой толстого кишечника. Из-за схожести симптомов колита кишечника его нередко принимают за синдром раздражённого кишечника, однако в последнем случае отсутствует связь с толстой кишкой.
Классификация заболевания осуществляется с учётом различных параметров. Ознакомиться с ними, видами колита и их различиями можно в нашей таблице ниже:
| Вид | Чем характеризуется? |
| По течению | |
| Острый колит | Характеризуется ярко проявленными симптомами в виде специфических болевых ощущений в области живота, вздутия, наличия кровяной примеси в кале, тошноты и позывов к опорожнению кишечника. Нередко переходит во хронический колит, язву кишечника, может открыться кровотечение. Сопровождается воспалительными процессами тонкой кишки и желудка. |
| Хронический колит кишечника | Характеризуется аномальными изменениями в структуре слизистой из-за длительного воспаления: происходит дистрофия поражённых тканей, провоцирующие нарушения функций толстой кишки. Симптоматика острого колита на этой стадии угасает, но периодически проявляется обострениями. В 30% случаев развивается вследствие таких кишечных инфекций, как дизентерия или сальмонеллёз. Нередко появляется на фоне дисбактериоза после длительного приёма антибиотиков. |
| По распространённости патологического процесса | |
| Диффузный колит |
Охватывает два и более отделов органа и сопровождается яркой симптоматикой:
|
| Сегментарный |
Охватывает только один отдел кишечника:
|
| По изменениям, происходящим в слизистой | |
| Язвенный колит кишечника | Проявляется отёками слизистой и появлением на ней язв. |
| Геморрагический | Появляются очаги кровоизлияний. |
| Атрофический | Становится причиной атрофических процессов всего органа или его части. |
| Спастический колит кишечника | Отличается спазмами и снижением перистальтики кишечника. |
| Эрозивный | На слизистой появляются эрозии, но в целом изменения несущественны. |
Перед тем, как приступить к лечению колита кишечника у взрослых и детей, нужно правильно установить причину заболевания. Она может быть разной: начиная с неправильного режима питания или потребления некачественных продуктов — и заканчивая кишечными инфекциями или осложнений болезней ЖКТ. Негативную роль может сыграть и приём антибиотиков в течение длительного времени. Исходя из этиологии, выделяют разные виды колита.
| Вид колита | Инициирующий фактор развития |
| Инфекционный | Проникновение патогенной микрофлоры в кишечник: бактерии рода Shigella, стрепотококки, кишечная палочка, прочие. |
| Механический | Раздражение стенок кишечника за счёт воздействий механического характера. |
| Аллергический | Индивидуальная непереносимость тех или иных продуктов питания. |
| Медикаментозный | Развивается после неконтролируемого приёма медикаментов, в частности — антибиотиков или НПВС. |
| Ишемический | Причина — закупорка ветвей брюшной аорты, обеспечивающих кровью толстый кишечник. |
| Атонический | Появляется на фоне процессов старения организма исключительно у людей пожилого возраста. |
| Язвенный | Этиология не выяснена. |
| Острый колит: | Хронический колит: |
|
|
Диагностика колита предусматривает сбор анамнеза, физикальные, инструментальные и лабораторные исследования. Анализы при колите предусматривают следующее:
Что касается физикального обследования, то оно предусматривает:
Использование инструментальных методик направлено на визуальное исследование состояния слизистой оболочки кишечника и дифференцирование обычного колита от язвенного. В процессе проводят:
Если своевременно не провести диагностику и не приступить к адекватному лечению колита, он может стать причиной развития перитонита, характеризующегося прободением стенки толстого кишечника или кровотечением. Последнее приведёт к формированию спаек и сужения кишечника и, как следствие — его непроходимости.
Подбор тактики лечения осуществляется индивидуально, с учётом причины заболевания, а также запущенности процесса, вовлечённости в него других органов ЖКТ.
| Методика лечения колита | В чём заключается? Какие цели преследует? |
| Медикаментозная |
Направлена на купирование воспалительных процессов и их проявлений. Предусматривает приём следующих фармакологических препаратов:
|
| Лечебная диета | Индивидуально разработанная диета — неотъемлемая составляющая лечения колита. Она позволяет минимизировать нагрузку на органы желудочно-кишечного тракта, стимулирует процессы заживления слизистой и нормализует перистальтику. В первый день рекомендуется голодание с частым потреблением чистой воды, после этого приём пищи происходит по шесть раз в день небольшими порциями. Из рациона исключают жаренную пищу, острые, кислые, сладкие и газообразующие продукты. Конкретный список согласовывается с врачом. |
| Местная терапия | Практикуется при проктосигмоидите в виде микроклизм с отварами календулы или ромашки. |
| Хирургическая | Применяется крайне редко при наличии особых показаний: переход обычного колита в язвенный или при быстром прогрессировании ишемического колита. Если имеются проявления тромбоза или эмболия веток брюшной аорты, удаляют участок кишки или проводят эндоскопическую тромбоэмболэктомию. |
Профилактические мероприятия достаточно просты, но их проведение сведёт к минимуму риск заболеть таким неприятным недугом, как колит. Они предусматривают:
Курс лечения колита кишечника в Москве приглашает пройти сеть клиник «Доктор рядом». Мы располагаем современным диагностическим оборудованием, позволяющим точно поставить диагноз, установив причину развития патологического состояния. У нас работают специалисты высокой квалификации с многолетним опытом практической работы, которые индивидуально разработают тактику устранения проблемы и добьются наилучших результатов. Звоните и записывайтесь к нам на приём не откладывая: +7 (495) 154-92-31!
Появление симптомов колита может быть связано с различными причинами. Наиболее распространенными провоцирующими факторами являются:
Эффективно лечить колит удастся только после того, как будет найдена причина его возникновения.
Интенсивность и степень нарастания симптомов при колите зависит от формы заболевания. В острой фазе признаки заболевания проявляются очень выраженно и стремительно нарастают. В первую очередь колит проявляется болезненными ощущениями, которые могут усиливаться во время ходьбы или бега, при механическом воздействии и различных терапевтических процедурах.
Стул при колите становится нерегулярным и имеет нестабильный характер: диарея сменяется запорами. Еще одним признаком заболевания является обнаружение в каловых массах крови, зеленоватых или бесцветных слизистых прожилок. Человек ощущает постоянный дискомфорт в связи с частыми позывами к дефекации, которые остаются ложными. Симптомы могут беспокоить в ночное время суток и оканчиваются не полным опорожнением кишечника и выходом небольшого количества кала.
Также при колите может ощущаться вздутие и тяжесть в животе, появляется метеоризм. При своевременно начатом лечении колит удается устранить за короткий срок. В противном случае острый колит сменяется хроническим процессом, и тогда продолжительность лечения может быть значительной.
Колит в запущенных случаях имеет вялые проявления признаков заболевания, которые могут тревожить даже в периоды ремиссии. Для такого состояния характерно появление кожной сыпи и тошноты, что объясняется токсическим поражением организма при колите.
Для точной постановки диагноза «Колит» используются лабораторные и инструментальные методики диагностирования. На первичном приеме лечащий врач проведет опрос пациента, в ходе которого выявит интенсивность характерных для колитов симптомов и частоту их проявления. Для лабораторного исследования потребуется сдать анализы:
Анализы исследуются также на предмет наличия инфекционных и бактериальных агентов, а также их типа. Во время проведения УЗИ удается установить изменения структуры стенок кишечника и просвета кишки. Также исследуется состояние других органов брюшной полости, что позволяет выявить наличие сопутствующих колиту заболеваний. Это поможет назначить правильное комплексное лечение в дальнейшем.
Степень изменений органа устанавливается с помощью метода контрастной ирригоскопии, которая подразумевает введение в прямую кишку специального вещества с дальнейшим проведением рентгенографии. Для исключения разрастания злокачественных образований подозрительные фрагменты кишечника могут быть отправлены на биопсию.
Одним из основополагающих звеньев всего процесса лечения колита является диетотерапия. Это связано с высокой степенью раздражения слизистой оболочки кишечника, спровоцированного колитом. Именно поэтому вся употребляемая пища должна быть щадящей и легкоусвояемой, что позволит сократить нагрузку на орган до минимума и устранить симптомы.
В ходе лечения пациенту могут быть назначены антибактериальные препараты, основное действие которых заключается в подавлении процесса размножения инфекционных возбудителей и полного их устранения. Колит провоцирует сильные болевые ощущения, подавить которые способны обезболивающие лекарственные средства и спазмалитики.
Еще одним важным этапом лечения является нормализация стула. Нежелательные симптомы устраняются с помощью очистительной клизмы или вяжущих средств.
Восстановление стабильности перистальтики кишечника возможно только при нормализации микрофлоры. Снять симптомы позволяют энтеросорбенты, искусственные ферменты и пробиотики. При наличии сопутствующих заболеваний лечение подбирается в зависимости от того, какой орган поражен. Более радикальные меры при колите используются при осложнениях или отсутствии возможности устранить признаки заболевания классическими методами лечения.
Для эффективного лечения следует своевременно обращаться за помощью в медицинское учреждение при появлении первых симптомов, придерживаться рекомендаций лечащего врача относительно медикаментозной терапии при колите и назначенной диеты.
По причинам возникновения заболевания различают первичный и вторичный колит. Первичный колит подразделяется на такие виды:
Воспаление слизистой оболочки толстого кишечника может развиться как осложнение других болезней. В таком случае говорят о вторичном колите.
При колите в слизистой толстого кишечника происходят изменения. По типам изменений слизистой различают такие виды колита:
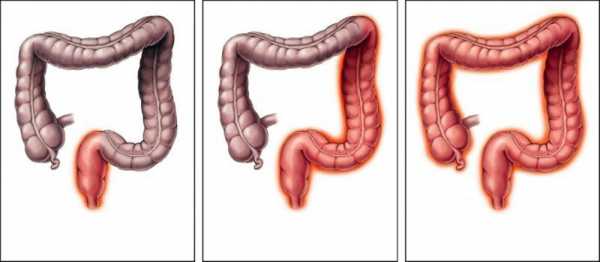
Колит может развиваться в одном отделе кишечника, в двух и более. В первом случае он называется сегментарным, а во втором — диффузным. В свою очередь при сегментарном колите кишечника различают:
Диффузный колит поражает сигмовидную и прямую кишку. В этом случае его называют проктосигмоидитом. При поражении всех отделов кишечника говорят о развитии панколита.
Протекать колит может в легкой, средней или тяжелой форме. И если при легкой форме состояние больного бывает вполне удовлетворительным, то при тяжелой форме может потребоваться хирургическое лечение, которое проводится только в стационаре.
Воспаление слизистой оболочки толстой кишки бывает острым, хроническим, а также рецидивирующим. Первое характеризуется острыми приступами, которые возникают под действием внешних факторов.
Появление хронического колита чаще всего обусловлено генетическими факторами. Заболевание протекает долго, возможно, со смазанными симптомами.
Рецидивирующий колит — одно из разновидностей хронического заболевания. Под воздействием провоцирующих факторов колит периодически может обостряться, а затем вновь наступает ремиссия.
Такие виды патологии сложнее поддаются лечению, так как поражают большую площадь кишечника. Но своевременная медицинская помощь позволяет добиться полного выздоровления даже в этом случае.
Это хроническое воспалительное заболевание слизистой оболочки толстой кишки (ободочной и прямой) с образованием множественных язв. Это заболевание — одна из наиболее серьезных проблем для гастроэнтерологов и колопроктологов: по тяжести течения, частоте осложнений и уровню летальности во всем мире он занимает одно из ведущих мест среди болезней желудочно-кишечного тракта. Первый пик заболеваемости приходится на наиболее активный трудоспособный возраст — 18-25 лет, второй пик – после 55. Заболевание хроническое, требует постоянного приема лекарств и частого стационарного лечения.
Причины развития этого заболевания до сих пор окончательно не выяснены. Предполагают, что воздействие разнообразных неблагоприятных факторов приводит к чрезмерному воспалительному ответу, который возникает из-за наследственных или приобретенных нарушений в механизмах регуляции иммунной системы. В результате развивается неинфекционное воспаление слизистой оболочки кишечника.
Наблюдается генетическая предрасположенность к развитию этого заболевания: если родственник первой линии (мать, отец, сестра, брат) болеют язвенным колитом, то риск развития заболевания весьма высок.
Поражение кишечника на начальных стадиях может ограничиваться только прямой кишкой, постепенно распространяясь по всей толстой кишке. Главные проявления язвенного колита — частый жидкий стул до 25 раз в день, с примесью крови и слизи, спазмы и боли в животе, потеря веса. Более чем у половины пациентов наблюдаются внекишечные проявления заболевания: поражение суставов, глаз (иридоциклит — воспаление радужной оболочки глаза, увеит—воспаление сосудистой оболочки глаза), кожи (узловатая эритема — воспалительное поражение кожных и подкожных сосудов, пиодермия — гнойное поражение кожи), полости рта (афтозный стоматит — воспаление слизистой оболочки рта с образованием эрозий), печени. В ряде случаев эти проявления болезни могут предшествовать появлению кишечных симптомов.
Диагноз основывается на результатах эндоскопического (внутрипросветного) исследования кишечника — колоноскопии и гистологического исследования образцов ткани кишечника. Колоноскопия позволяет визуально оценить состояние толстой кишки почти на всем ее протяжении (до 2-х метров), обнаружить признаки воспаления (характерный вид слизистой оболочки), псевдополипы (полипообразные изменения слизистой кишечника под влиянием воспаления) и при необходимости взять кусочки слизистой оболочки для гистологического анализа.
В некоторых случаях при невозможности выполнить пациенту колоноскопию проводится ирригография – рентгенологическое исследование толстой кишки с применением контрастного вещества, которое позволяет обнаружить дефекты слизистой оболочки – эрозии и язвы, псевдополипы и измененные, деформированные в результате воспалительного процесса участки кишки.
При первичной диагностике язвенного колита необходимо исключить инфекционную природу заболевания (проводится анализ кала на возбудители бактериальных и паразитарных кишечных инфекций), а также определить уровень фекального кальпротектина — этот показатель, характеризует интенсивность воспаления в кишечнике.
Медикаментозное лечение в острой фазе заболевания проводится гормональными противовоспалительными препаратами, поддерживающая терапия – негормональными противовоспалительными препаратами и иммуносупрессорами (препаратами, подавляющими патологический иммунный ответ), в том числе так называемыми биологическими препаратами — моноклональными антителами. У большинства пациентов современная консервативная терапия позволяет контролировать течение язвенного колита, однако, по данным литературы и по нашим собственным, до 30% больных нуждаются в хирургическом лечении в связи с неэффективностью/непереносимостью лекарственной терапии или из-за развития осложнений , в том числе высокого риска развития рака толстой кишки, вероятность которого тем выше, чем больше длительность заболевания. Если у ребенка, страдающего неспецифическим язвенным колитом, наблюдается замедление физического развития на фоне длительного приема гормонов, хирургическое лечения является методом выбора. Тяжелые кишечные осложнения — кишечные кровотечения, токсическая дилатация (расширение) ободочной кишки, перфорация (разрыв) кишки — являются показанием к экстренной операции.
Раньше хирургическая операция заключалась в удалении всей толстой кишки (ободочной и прямой — колопроктэктомия) с формированием постоянной илеостомы. Операция полностью устраняет болезнь и риск развития рака в ободочной или прямой кишке, но сопровождается необходимостью пожизненного использования калоприемников (специальных мешков для сбора выделений из кишки).
Современная восстановительно-пластическая операция заключается в удалении толстой и прямой кишки до анального канала и формировании из тонкой кишки резервуара (J-pouch, пауч), который берет на себя функции прямой кишки. Резервуар накапливает стул, за счет этого дефекация становится контролируемой, частота снижается до 4-6 в сутки. Хирургическое вмешательство освобождает пациента от длительного лечения лекарственными препаратами с выраженными побочными эффектами, Операция исключает дальнейшее развитие колита, риск развития рака кишечника сводится к минимуму.
Каждая операция по поводу НЯК имеет свои преимущества и недостатки, метод проведения хирургического вмешательства обсуждается в каждом случае индивидуально. В Клинике колопроктологии ЕМС успешно выполняются все виды операций по поводу НЯК, в том числе и тотальная колопроктэктомия с формированием тонкокишечного резервуара.
90 000 Язвенный колит (ЯК) 90 001 9 000 2Язвенный колит (ЯК) — это заболевание, которое вызывает длительное воспаление толстой кишки, вызывающее раздражение или язвы. Это может привести к изнурительной боли в животе и потенциально опасным для жизни осложнениям, подобным болезни Крона. Однако, в отличие от болезни Крона, ЯК поражает только толстую или прямую кишку и повреждает только самую внутреннюю часть слизистой оболочки и не проходит насквозь.
Язвенный колит вызывает воспаление и язвы в толстой кишке, из-за чего у вас может возникать ощущение частой потребности в дефекации. И язвенный колит, и болезнь Крона относятся к группе воспалительных заболеваний кишечника. Оба состояния развиваются в течение определенного периода времени. Если их не лечить, их симптомы могут постепенно ухудшаться.
Симптомы язвенного колита
Симптомы язвенного колита включают боль в животе, которая может быть сильной, и диарею, которая иногда может быть с кровью.В зависимости от типа болезни вы все еще можете испытать:
Наиболее опасная форма язвенного колита называется молниеносным язвенным колитом.В этой редкой форме болезнь поражает всю толстую кишку, вызывая обильную диарею и сильную боль в животе, а также обезвоживание и шок. Опасные для жизни осложнения включают разрыв толстой кишки и токсическое растяжение толстой кишки, вызывающее опасное ее расширение.
Причины язвенного колита
Хотя точные причины язвенного колита неизвестны, некоторые считают, что заболевание возникает в результате вирусной или бактериальной атаки, после которой иммунная система начинает работать против толстой кишки.Наследственность тоже показатель - если у кого-то в вашей семье язвенный колит, то и у вас больше шансов заболеть.
Хотя НЯК может развиться у любого человека в любом возрасте, диагноз НЯК чаще ставится у людей в возрасте до 30 лет. Это также может повлиять на мужчин больше, чем на женщин.
Диагностика язвенного колита
К сожалению, исследований язвенного колита не проводилось.Врачам-специалистам необходимо исключить многие другие заболевания, такие как ишемический колит, синдром раздраженного кишечника, болезнь Крона, дивертикулит и рак толстой кишки. Тщательный физикальный осмотр и анализ анамнеза предшествующих заболеваний помогают сузить объем исследования.
Анализы, которые могут показать врачу-специалисту правильный диагноз, включают:
Лечение язвенного колита
Как и в случае с болезнью Крона, комплексного лечения язвенного колита не существует.Лекарства могут помочь резко уменьшить симптомы и даже привести к длительной ремиссии болезни. Лечение состоит из сочетания лекарств, отпускаемых без рецепта, с лекарствами, отпускаемыми по рецепту, такими как:
Другим методом лечения является изменение образа жизни: питайтесь здоровой пищей, занимайтесь спортом, поговорите со своим врачом о подходящем времени для отказа от курения.Хирургическое вмешательство остается вариантом, если лекарств и изменения образа жизни недостаточно, но оно включает удаление всей толстой кишки. Наконец, если вы страдаете язвенным колитом, вам необходимо чаще проходить обследование на рак толстой кишки.
ВАЖНО : Информация, содержащаяся здесь, является только руководством, а не медицинским советом. Пожалуйста, проконсультируйтесь с соответствующим врачом о состоянии вашего здоровья, потому что только квалифицированный и опытный специалист может поставить точный диагноз и порекомендовать соответствующее лечение.
.90 000 Язвенный колит - как его лечить? Язвенный колит (ЯК) представляет собой диффузное неспецифическое воспаление слизистой оболочки прямой кишки или прямой и толстой кишки, в некоторых случаях приводящее к изъязвлению. Относится к группе необъяснимых воспалительных заболеваний кишечника. Как распознать язвенный колит? Как лечится ЯК?Диарея с кровью, боль в животе, слабость, потеря веса у молодых людей могут быть симптомами язвенного колита.Заболевание характеризуется периодами обострения и ремиссии различной продолжительности, что негативно сказывается на качестве жизни больных. Заболеваемость в нашей стране оценивается примерно в 700 случаев в год и это число постепенно растет. Как мы диагностируем язвенный колит и возможно ли полное излечение, будет объяснено в следующей статье.
Язвенный колит (лат. язвенный колит , язвенный колит , ЯК) относится к группе воспалительных заболеваний кишечника. Воспалительный процесс поражает слизистую и подслизистую оболочку толстой кишки, иногда приводя к изъязвлению. Имеет хроническое течение с периодами ремиссий и обострений . Воспалительные заболевания кишечника могут сопровождаться другими аутоиммунными заболеваниями, такими как склерозирующий холангит или анкилозирующий спондилоартрит.
Язвенный колит встречается во всем мире и чаще встречается у представителей европеоидной расы в развитых странах Европы и Северной Америки.Чаще всего он поражает молодых людей с пиком заболеваемости в возрастной группе 20–40 лет.
Точная этиология ЯК неизвестна . Ученые постулируют участие в его формировании генетических, средовых и иммунологических факторов. Генетическая этиология подтверждается семейным анамнезом воспалительных заболеваний кишечника. Наблюдается активация иммунной системы, в которой главную роль играют провоспалительные цитокины. Пищевые антигены и микроорганизмы, вероятно, ответственны за индукцию аномального иммунного ответа.Доказано, что бактериальная флора кишечника при ВЗК количественно и качественно отличается от флоры здоровых людей. Воспалительные поражения могут быть ограничены прямой кишкой или, в более тяжелых случаях, они могут распространяться проксимально на толстую кишку, а иногда даже на подвздошную кишку.
Первым и преобладающим симптомом ЯК у большинства больных является диарея , нередко с примесью крови в стуле .Количество дефекаций в активном периоде заболевания может достигать 20 в сутки. Боль в животе обычно локализуется в левом нижнем квадранте живота или в прямой кишке. Диарея сопровождается системными симптомами: лихорадкой, слабостью, похуданием. У пациентов, у которых воспаление затрагивает только прямую кишку, могут быть разные симптомы. Ритм дефекации может быть нормальным, а кровотечение из нижних отделов желудочно-кишечного тракта является единственным симптомом, указывающим на заболевание. По степени и локализации воспалительных изменений в кишечнике можно выделить:
При первых двух клинических формах возможно местное лечение, при диффузной форме необходимо системное лечение. Как упоминалось ранее, язвенный колит является хроническим заболеванием с острыми рецидивами и периодами ремиссии.
К факторам, вызывающим обострения , относятся: изменение режима питания, стресс, прием обезболивающих, особенно из группы нестероидных противовоспалительных средств (НПВП), инфекции, в ходе которых применяется антибактериальная терапия.Для оценки тяжести рецидивов используется классификация по Truelove и Witts по классификации по Truelove и Witts .
Тестом для окончательного диагноза язвенного колита является эндоскопия толстой кишки с забором образцов для гистопатологической оценки. Выполненная колоноскопия также позволяет оценить степень воспалительных изменений. Воспалительные поражения малой интенсивности характеризуются нечеткостью сосудистого рисунка, поверхностными эрозиями. Умеренные изменения включают отек, гиперемию, контактное кровотечение. При длительном течении болезни наблюдаем сглаживание складок слизистой, сужение просвета кишки, наличие воспалительных полипов.
Колоноскопия противопоказана пациентам с активным энтеритом или острыми кишечными осложнениями.
При гистопатологическом исследовании фрагмента биоптата кишки обнаруживают острую и хроническую воспалительную инфильтрацию слизистой оболочки, абсцессы крипт, уменьшение количества бокаловидных клеток.
В лабораторных исследованиях в активной фазе заболевания наблюдают повышенную концентрацию СРБ, увеличение СОЭ , лейкоцитоз, анемию, электролитные нарушения. Аутоантитела против pANCA присутствуют примерно у 60% пациентов.
Вспомогательными визуализирующими исследованиями в диагностике и оценке стадии заболевания и его осложнений являются: УЗИ, рентгенография органов брюшной полости, компьютерная и магнитно-резонансная томография.
Диарея бактериального происхождения ( Salmonella , Shigella , Campylobacter ) или паразитарная, болезнь Крона, рак прямой кишки, колит, дивертикулит, псевдомембранозный колит должны быть включены в дифференциальный диагноз.
При выборе препарата учитывайте степень, частоту и тяжесть обострений ЯК. С элементом лечения является заживление слизистой оболочки, приводящее к исчезновению воспалительных изменений. Применяются: препараты 5-аминосалициловой кислоты в виде таблеток, суппозиториев или ректальных клизм (месалазин, сульфасалазин), пероральные глюкокортикостероиды, иммунодепрессанты (азатиоприн и меркаптопурин), биологические препараты (инфликсимаб, адалимумаб).
В тяжелых случаях, не поддающихся фармакологическому лечению, может потребоваться хирургическое вмешательство для резекции фрагмента или всей толстой кишки.
Полное восстановление, к сожалению, невозможно . Таким образом, вы не должны прекращать прием лекарств самостоятельно, даже если ваши симптомы исчезли. Помните, что постоянная поддерживающая терапия в бессимптомный период наиболее эффективна для предотвращения рецидивов .
Во время хронического лечения контролируйте лабораторные анализы (например,морфология, креатинин, печеночные пробы, СОЭ, СРБ). В случае продолжительности заболевания более 10 лет необходимо онкологическое наблюдение по поводу колоректального рака. Последующая колоноскопия должна проводиться каждые 2 года.Осложнения Язвенный колит можно разделить на кишечные и парентеральные. Наиболее частым местным осложнением является воспалительный полипоз , который возникает в результате тяжелого поражения слизистой оболочки кишечника.Очень редким, но потенциально смертельным кишечным осложнением является острое растяжение толстой кишки ( megacolon toxicum ), при котором часто поражается вся толстая кишка с риском перфорации в ходе тяжелого первого эпизода ЯК.
Язвенный колит является доказанным фактором развития колоректального рака . Предрасполагающие факторы включают продолжительность заболевания, обширное поражение кишечника, раннее заболевание и семейный анамнез колоректального рака.К другим кишечным осложнениям относятся: сужение просвета кишечника, свищи, абсцессы, колоректальное кровотечение и анальная трещина.Парентеральные осложнения могут поражать костно-суставную систему (артрит, остеопороз), гепатобилиарную систему (жировая дистрофия печени, рак печени, склерозирующий холангит), кожу (узловатая эритема), зрение (ирит, конъюнктивит).
Специальной диеты для людей с язвенным колитом не существует, но следует помнить о некоторых диетических рекомендациях.
Питание должно быть разнообразным и богатым питательными веществами. Следует избегать продуктов с высокой степенью переработки, таких как фаст-фуд, сладости, газированные, сладкие напитки. Стоит помнить о правильном увлажнении организма . Пациенты должны наблюдать и избегать продуктов, которые усугубляют их симптомы. Отдельные исследования предполагают уменьшение дискомфорта у некоторых пациентов при соблюдении безмолочной диеты.
Ограничительная диета применяется при частых рецидивах.В период обострения заболевания рекомендуется избегать обильно остаточных продуктов (черного хлеба, цельнозерновых макарон и риса), сухофруктов, бобовых, некоторых овощей (преимущественно капусты) и фруктов, так как они могут усугубить диарею.
.90 000 Язвенный колит – симптомы, естественное лечение 9000 2 Язвенный колит – это заболевание, происходящее из группы воспалительных заболеваний толстой кишки и связанное с повышенным риском развития колоректального рака. Лечением занимается гастроэнтеролог, который после проведения соответствующих обследований предложит соответствующую форму терапии. Узнайте о причинах, симптомах и методах лечения язвенного колита.Язвенный колит (Colitis Ulcerosa, UC), помимо болезни Крона, относится к группе воспалительных заболеваний кишечника (ВЗК).Воспалительный процесс протекает на слизистой оболочке толстого кишечника (прямой кишки или прямой и толстой кишки) и может привести к образованию язвы.
ХК гораздо чаще встречается в развитых странах, в основном поражает людей в возрасте 20-40 лет независимо от пола.
Поражения возникают преимущественно в прямой кишке и могут распространяться на более высокие отделы толстой кишки, переход плавный, без образования островков воспаления среди здоровых тканей.Редко вовлекаются всей толстой кишки (так называемый панколит) или поражения, переходящие в тонкую кишку (так называемый обратный илеит). Воспалительный инфильтрат покрывает слизистую кишечника (т. е. неполная толщина стенки).
Причины, приводящие к развитию язвенного колита, до конца не изучены, их можно обобщить следующим образом:
генетических фактора,
иммунологический,
экологический.
Как и в болезни Крона симптомы делятся на:
кишечный,
Парентерально,
системный.
При классификации степени развитости изменений учитываются:
количество стула при диарее,
наличие лихорадки, анемии и повышенных показателей воспаления.
| Желудочно-кишечные симптомы | Парентеральные симптомы | Системные симптомы |
|
Лечением язвенного колита в первую очередь занимается гастроэнтеролог. В случае появления симптомов за пределами желудочно-кишечного тракта необходимы консультации врачей других специальностей - таких как:
дерматолог,
врач-офтальмолог,
врач-ревматолог.
Хирургическая помощь требуется при хирургических показаниях. При затруднениях с подбором диеты поможет врач-диетолог, а при вторичных эмоциональных проблемах незаменимой оказывается помощь психолога.
В диагностике язвенного колита основное значение имеют:
эндоскопия,
микроскопическое исследование,
радиологические исследования,
лабораторных исследований.
Эндоскопические исследования (ректоскопия, ректороманоскопия, колоноскопия) показывают изображение слизистой оболочки. В течении болезни можно увидеть, например:
вздутие стенки,
краснота,
эрозии,
язвы.
Во время эндоскопии берутся срезы тканей для исследования под микроскопом.
В лабораторных исследованиях наблюдается следующее:
и наличие антител pANCA в иммунологических тестах.
Лечение язвенного колита включает:
фармакотерапия,
диетическое лечение,
хирургический.
| Противовоспалительное лечение | Иммуносупрессивная терапия | Симптоматическое лечение |
|
|
В зависимости от локализации поражения, протяженности и степени обострения симптомов препараты могут применяться местно (в виде суппозиториев, пен, ректальных клизм), в виде таблеток или внутривенно (только некоторые препараты, напримерглюкокортикоиды). Есть и новый метод лечения – биологическая терапия.
Препараты, применяемые при язвенном колите, относятся к нескольким группам. Базовыми препаратами при язвенном колите являются производные 5-аминосалициловой кислоты - сульфасалазин и месалазин. Это препараты с бактериостатическим, противовоспалительным и иммунодепрессивным действием, т.е. угнетающие выработку антител иммунной системой (помните, что неспецифический язвенный колит – это заболевание, вызываемое, в том числе,в гиперактивностью иммунной системы).
Помимо упомянутых выше, при лечении язвенного колита также используются кортикостероиды, которые подавляют развитие воспаления. Кроме того, в последние годы в терапию внедряются биологические препараты с высокой эффективностью. Это белки, влияющие на иммунные ответы и действующие через разные механизмы на разных стадиях патогенеза заболевания.
А при очень запущенных состояниях необходимо хирургическое лечение.
Для некоторых заболеваний можно подать заявку на клинические испытания, основной целью которых является разработка новых методов лечения и инновационных препаратов. Они заказываются и спонсируются национальными или международными компаниями. Участие в них дает свободный доступ к разработанным методам и средствам защиты.
Многие люди с язвенным колитом спрашивают о естественных методах лечения язвенного колита.Некоторые рекомендуют травы для лечения язвенного колита, которые поддерживают фармакологию — в этом контексте среди прочих упоминается экстракт алоэ. Но для язвенного колита естественные методы лечения в основном включают в себя правильное питание.
В настоящее время принято, что между приступами, в периоды ремиссии, рацион больного язвенным колитом не должен резко отклоняться от меню здорового человека, хотя больший упор делается на легкоусвояемые продукты, богатые витаминами и минералами .Язвенный колит и фармакологические методы лечения (подробнее об этом чуть позже) вызывают дефицит многих питательных веществ, таких как витамин B12, кальций, цинк и калий. Очень важно обеспечить организм белком, дефициту которого особенно подвержены люди, страдающие язвенным колитом. Поэтому рекомендуется есть нежирное мясо, молоко, яйца. Желательно есть меньшими порциями, но чаще.
Следует строго избегать употребления алкоголя, так как злоупотребление им также может усугубить заболевание.
Не рекомендуется употреблять:
Во время приступа заболевания следует соблюдать приведенные выше рекомендации и, кроме того, с особой осторожностью избегать продуктов, богатых клетчаткой, ускоряющих перистальтику кишечника и усиливающих диарею.
Рацион при КР состоит из легкоусвояемых продуктов (вареных, тушеных). Следующие продукты не рекомендуются:
жареный,
жирный,
вздутие живота.
Снижен запас клетчатки, при обострении заболевания избегают молочных продуктов.
БК также вызывает хирургические осложнения, в том числе:
Возможные другие осложнения:
отсутствие ответа на стандартное фармакологическое лечение,
зависимость от стероидов (нет возможности отмены глюкокортикостероидов, без них всегда бывает обострение заболевания),
осложнения длительной стероидной терапии,
торможение роста и физического созревания у детей.
Неспецифический язвенный колит связан с повышенным риском развития колоректального рака – риск возрастает до 3 раз. Следовательно, необходим периодический эндоскопический осмотр, в том числе взятие образцов для микроскопического исследования. Кроме того, воспалительное заболевание кишечника связано с повышенным риском венозного тромбоза и эмболии.
Они очень часто неуловимы.Рецидивы заболевания могут возникать в результате:
стресс,
применение анальгетиков (преимущественно препаратов из группы нестероидных противовоспалительных средств, например ацетилсалициловой кислоты, ибупрофена, кетопрофена и др.),
желудочно-кишечные инфекции,
антибиотикотерапия начата в связи с воспалением другого органа.
[ссылка url = "https://www.medme.pl/artykuly/polipy-jelita-grubego-objawy-dieta-i-leczenie,67490.html"] Полипы толстой кишки - симптомы и лечение [ссылка]
Спасибо, что дочитали нашу статью до конца.
Если вы хотите быть в курсе информации по
о здоровье и здоровом образе жизни,
, пожалуйста, посетите наш портал снова!
Язвенный колит – это заболевание, вызывающее длительное воспаление толстой кишки. Это хроническое заболевание, характеризующееся диареей, болями в животе, слабостью, а в тяжелых случаях даже массивным кровотечением или перфорацией кишечника. Узнайте, каковы причины заболевания и как его лечить.
Язвенный колит ( язвенный колит ) относится к воспалительным заболеваниям кишечника.В большинстве случаев заболевание носит хронический характер, и длительные периоды ремиссии, т. е. купирования симптомов, прерываются острыми рецидивами.
Выделяют два пика заболеваемости: первый, более частый, приходится на возраст от 15 до 35 лет, второй — на возраст от 35 до 65 лет.
Точная причина язвенного колита неизвестна, поэтому лечить это заболевание непросто. Известно, однако, что при язвенном колите наблюдается активация иммунной системы с инфильтрацией слизистой оболочки ЖКТ многочисленными клетками иммунного ответа, однако пусковой механизм этих явлений остается неизвестным.
Считается, что аномальный иммунный ответ может быть вызван пищевыми антигенами и непатогенными микроорганизмами.
СМ: Болезнь Крона: болезненная и трудно поддающаяся лечению. Чем оно характеризуется?
Диарея является характерным и преобладающим симптомом язвенного колита - стул выходит часто, но в небольшом количестве, обычно с примесью крови. Диарея сопровождается болями в животе, обычно в левом нижнем квадранте живота или прямой кишке.Другие симптомы заболевания включают лихорадку, слабость, недомогание и потерю веса из-за постоянной диареи.
При поражении самой прямой кишки основным симптомом является диарея с примесью крови, а также сильное давление, боль и даже недержание кала.
Язвенный колит в большинстве случаев протекает относительно легко. Больные выделяют 5-6 кровянистых каловых масс в сутки, отмечают боли в животе, болезненность брюшной стенки, слабость, может быть повышена температура.
При остром воспалении у больных отмечается более 6 стулов с примесью крови в сутки, высокая температура, потеря массы тела, высокая лихорадка, ощущение сердцебиения.
Тревожным симптомом при частой диарее является вздутие живота, так как это может свидетельствовать о токсическом растяжении толстой кишки.
Симптомы язвенного колита:
Для диагностики язвенного колита используется колоноскопия.Во время эндоскопического исследования берутся образцы тканей для гистопатологического исследования.
Язвенный колит лечится медикаментозно для продления периодов ремиссии болезни.
Лекарственные средства, применяемые для лечения язвенного колита:
К сожалению, в большинстве случаев необходимо хирургическое лечение.Основным методом лечения является восстановительная проктоколэктомия, заключающаяся в полном удалении толстой кишки и анастомозе созданного кишечного мешка с анусом. Показаниями к операции являются: длительное течение заболевания и связанный с ним онкологический риск, неэффективность консервативного лечения, задержка развития у детей.
Операцию следует выполнять в экстренном порядке у больных с массивным кровотечением, перфорацией толстой кишки, токсическим расширением толстой кишки, а также при острых рецидивах, не поддающихся консервативному лечению.
См. также
Этот совет не может заменить визит к специалисту.Помните, что при любых проблемах со здоровьем обращайтесь к врачу. .- Недавно гастроэнтерологи получили новое средство для лечения язвенного колита - Multi Matrix System, позволяющее постепенно высвобождать будесонид в толстой кишке, что является мишенью лечения, — говорит проф. Гражина Рыдзевская.
В последние годы отмечается рост заболеваемости как язвенным колитом, так и микроскопическим колитом.В прошлом году Польское гастроэнтерологическое общество разработало рекомендации по лечению этих заболеваний для врачей общей практики, что эти рекомендации меняют в лечении этих заболеваний? Вы упомянули терапию будесонидом, безопасно ли это лечение?
- Будесонид - это препарат, который известен давно, но в настоящее время мы говорим об использовании будесонида при лечении язвенной болезни толстой кишки, поскольку он может попасть туда благодаря системе построения таблеток под названием MMX (Multi Matrix System).При пероральном введении будесонид высвобождение происходит в тонкой кишке и поэтому не достигает толстой кишки, которая является целью лечения. Система MMX позволяет постепенно высвобождать лекарство в толстой кишке. Безопасность этого препарата заключается в том, что он расщепляется в основном в печени, а это означает, что он вызывает гораздо меньше побочных эффектов, таких как диабет, высокое кровяное давление, растяжки и катаракта. Система ММХ способствует тому, что эти побочные эффекты возникают во много раз реже после приема будесонида.Мы применяем этот препарат при обострениях язвенного колита легкой и средней степени тяжести и его можно применять практически на любом этапе лечения. Его можно использовать с месалазином как до, так и после его введения. К сожалению, в Польше мы наблюдаем, что этот препарат вводится слишком поздно, когда симптомы значительно усиливаются, что требует системных стероидов.
Как долго можно проводить терапию будесонидом?
- Лечение будесонидом должно продолжаться до двух месяцев.Препарат вводят в разовой дозе по 9 мг один раз в сутки. Благодаря высокому профилю безопасности лечение можно использовать до шести месяцев. Однако будесонид не следует использовать для поддерживающей терапии, поскольку в нем нет необходимости.
Может ли семейный врач назначить терапию будесонидом?
- Семейный врач на основании соответствующего диагноза и правильного диагноза может максимально использовать терапию будесонидом. Это огромное удобство при лечении язвенного колита.Врач первичного звена при правильно поставленном диагнозе может начать не только базовый препарат в лечении этого заболевания, которым является месалазин, но и сразу, с начала лечения, может начать будесонид, вводимый по системе ММХ. Это самая дешевая и эффективная терапия, так как с января 2016 г. возмещаются расходы на лечение язвенного колита этим препаратом, а с марта 2017 г. возмещаются расходы на лечение микроскопического колита не по прямому назначению.
Что, если эта терапия не сработает?
- В зависимости от развития заболевания и его локализации, в тяжелых случаях остаются системные стероиды, остается быстрое начало иммуносупрессии и - если это не помогает - спасательная терапия в стационарных условиях циклоспорином или биологическое лечение инфликсимабом.Недавно мы смогли лечить пациентов с язвенным, тяжелым колитом инфликсимабом в течение одного года. Существуют также новые препараты для лечения этого заболевания, а именно: ингибитор интегрина α4β7 – ведолизумаб, который также является препаратом с очень высоким профилем безопасности, поскольку действует преимущественно в толстой кишке, а не во всем организме.
К счастью для пациентов, этот препарат был включен в списки реимбурсации с 1 мая, теперь мы ждем только правил, касающихся способа его финансирования.
Когда показано хирургическое вмешательство и насколько оно эффективно?
- Хирургическое вмешательство при язвенном колите всегда эффективно, только спросите себя, какой ценой? Хирургическое вмешательство при этом заболевании подразумевает удаление всей толстой кишки. Это форма лечения, которая сильно калечит пациента. Конечно, можно сделать кишечный мешочек, но этот метод несет риск около 30% осложнений в виде воспаления мешка.
Как мы можем предотвратить ВЗК?
- При этих заболеваниях нет профилактики, как нет профилактики при аутоиммунных заболеваниях.
Легко ли диагностировать язвенный колит?
К счастью, язвенный колит диагностируется довольно быстро, чего нельзя сказать о болезни Крона, при которой задержка в постановке диагноза может занять до пяти лет.Это связано с тем, что при последнем заболевании нет четких симптомов, в то время как при язвенном колите симптомы носят немедленный характер – кровь в стуле. Достаточно провести простое эндоскопическое исследование и все понятно. Еще раз подчеркну, что принципы как диагностического, так и лечебного ведения разработаны не только в виде руководств как для гастроэнтерологов, так и для семейных врачей, но и в виде модели координированной помощи, которая доступна на сайте PTG-E. .
Беседовала Алисия Костецка
.Язвенный колит (Colit Ulcerosa) относится к группе воспалительных заболеваний кишечника. Это хроническое, очень изматывающее заболевание. К числу экологических причин его возникновения относятся диета, загрязнение окружающей среды, воздействие тяжелых или хронических стрессов, дисбактериоз кишечника. Важна также генетическая основа заболевания. Каковы симптомы и осложнения ЯК и почему так важно постоянно следить за нутритивным статусом больного, об этом в статье ниже.
Что вы можете прочитать в этой статье:
обновление 04'2021

Помимо язвенного колита , в группу воспалительных заболеваний кишечника входят также неспецифический колит Лесневского и болезнь Крона.
Эти заболевания характеризуются преимущественно хроническим течением с периодами обострения и ремиссии. Проблема с их возникновением становится все серьезнее, с каждым годом количество больных увеличивается.
90 020За последние 50 лет заболеваемость ЯК увеличилась как среди женщин, так и среди мужчин. В Европе самое большое количество случаев — 10 на 100 000 населения. жителей и в Северной Америке.
Развитие заболевания чаще встречается у представителей белой расы и евреев. Наибольшее число случаев приходится на возраст от 20 до 40 лет, в том числе около 15-20% детей и подростков. Также замечено, что заболевание чаще развивается у людей, проживающих в городах и работающих в офисе.
Хотя воспалительные заболевания кишечника были открыты более 100 лет назад, их этиология остается загадкой. Подозреваются несколько факторов:
Теория аутоиммунного иммунного фактора пользуется наибольшей популярностью среди ученых и до сих пор имеет наибольшее количество сторонников.Начиная с язвенного колита и еще не доказанного научно генетического фактора, семейный анамнез показал, что у 30%-50% больных заболевание было диагностировано у их ближайших и дальних родственников.
Документально подтверждено, что 1 из 5 человек признался в семейной истории болезни, заболеваемость очень высока среди братьев и сестер. Риск развития заболевания у монозиготных близнецов составляет 10 %, по сравнению с дизиготными – всего 3 %.Как было сказано ранее, генетический фактор заболевания полностью не подтвержден. Однако было установлено, что антиген HLA-DR2 присутствует у больных язвенной болезнью , .
В недавних исследованиях ученые выявили несколько генов, непосредственно связанных с язвенным колитом: IBD2 на хромосоме 12, IBD3 на хромосоме 6, IBD5 на хромосоме 5 и IBD9 на хромосомах 3 и 7.
Экологический фактор, в свою очередь, имеет большое значение для иммигрантов и этнических групп. Доказано, что среди индийских эмигрантов, проживающих в Англии, заболеваемость выше, чем среди населения, проживающего в Индии.
Более высокая заболеваемость язвенным колитом наблюдалась также у чувствительных комплексованных лиц, не справляющихся со стрессовыми и конфликтными ситуациями.
Интересно, что курильщики сигарет болеют гораздо реже. По этой причине никотин нашел применение в лечении путем подкожного введения.
К факторам окружающей среды воспалительных заболеваний кишечника также относятся состав кишечной флоры . У больных людей преобладает количество патологических микроорганизмов, таких как Bacteroides spp., Escherichia coli и Enterobacterium spp ., составляет количество положительных бактерий Bifidobacterium и Lactobacillus spp . меньше.
Микрофлора кишечника в этом случае может играть важную роль в инициировании или поддержании воспаления.
К причинам развития обоих заболеваний относятся:
Это может вас заинтересовать: Может ли микробиота кишечника способствовать ожирению?

Заболевание обычно начинается с диареи (иногда с примесью крови), которая может длиться до 6-7 недель.Это один из важнейших параметров шкалы оценки активности заболевания - количество дефекаций в течение суток и продолжительность их возникновения.
Всемирный конгресс гастроэнтерологов 2005 года представил классификацию язвенного колита, основанную на степени поражения толстой кишки, которая помогает врачам определить стадию заболевания. Это также часто определяет дальнейший выбор лечения для пациента.
Приведенная выше классификация различает 7 различных состояний (Е1, Е2, Е3, S0, S1, S2, S3, S4), которые зависят от количества дефекаций, крови в стуле, изменений вокруг заднего прохода и больших кишечника, температуру тела, частоту сердечных сокращений и такие параметры, как СОЭ и Hb.
Второй очень популярной шкалой для оценки развития заболевания является CAI , т.е. шкала клинической активности. CAI в основном учитывает количество дефекаций в неделю, кровь в стуле, температуру тела, боль в животе, внекишечные симптомы, уровни СОЭ и гемоглобина, а также общее состояние пациента. На основании баллов определяют степень развития заболевания.
Безусловно, существует множество шкал для оценки статуса развития заболевания, в том числе:
Эти шкалы обычно очень похожи между собой, отличаются дополнительными значениями, которые учитываются, например, такими как уровень СРБ, колоноскопическое изображение.
Очень важной шкалой также является оценка нутритивного статуса пациента. Частая диарея и потеря крови и электролитов могут вызвать сильную слабость и потерю веса.
Степень питания больного очень важна, так как позволяет оценить шансы на успех в случае хирургического лечения и восстановления после операции.
В этих случаях также существует несколько рейтинговых шкал. Эти шкалы в основном учитывают массу тела пациента, уровень в крови альбумина, лимфоцитов, трансферрина или преальбумина.
Здесь стоит отметить, что неправильный уровень питания больных является частой причиной ухудшения заживления ран у больных, перенесших оперативное лечение по поводу ЯК. Слишком низкая концентрация белка приводит к более медленному заживлению рубца, что часто связано с более длительной госпитализацией и более высоким риском осложнений и инфекций.
| SYMPTOMS 90 199 | Ulcerative colitis 90 159 90 199 90 204 90 195 90 196 90 158 bleeding 90 159 90 199 90 196 90 196 | 9019 199 Боли в животе 90 196 Менее 90 199 90 204 90 195 90 196 90 158 Опухоль в животе 90 159 90 90 196 196 Не 90 199 90 204 90 195 90 196 90 158 СПОНТАННАЯ ФИСТУЛА 90 159 90 1999 196 90 199 90 204 90 195 90 196 90 158 anorectal disease 90 159 90 199 90 196 9019 | 9019 | rare | rare | 90 158 location 90 159 90 199 90 196 colon 90 199 90 204 90 195 90 196 90 158 Участие прямой кишки 90 159 90 199 90 196> 95% 90 199 90 204 90 195 90 196 90 158 ИЛИАЛЬ 90 159 90 199 90 196 РЕРЕВНОЕ ПРОИЗВОДИТЕЛЬНОЕ 90 199 90 204 90 195 90 199 Распространение 90 196 90 159 Из распределения 90 196 90 159 от распространения 90 196 90 159 от распространения 90 196 90 159 rectum | |
| internal fistulas | none | ||||||
| intestinal stricture 90 199 | none | ||||||
| polyposis | |||||||
| 90 158 abscesses of crypts | very common | ||||||
| метаплазияPanetha 90 199 | Common 90 199 90 204 90 195 90 196 90 158 Гранулематозные узелки 90 159 90 199 90 196 190 1999 90 204 90 195 90 196 90 158 ПРЕД. 90 158 отсутствует | ||||||
| резюме ... Язвенный колит – заболевание, поражающее все большее число людей. Имеет разнообразное течение, характеризующееся периодами обострения и ремиссии заболевания.В течение дюжины или около того лет было разработано множество шкал и оценок, позволяющих наилучшим образом определить болезненное состояние пациента, что, в свою очередь, помогает реализовать наилучшее лечение.
Людям с диагностированным НЯК они проводятся регулярно из-за повышенного риска развития рака. Также очень важен контроль нутритивного статуса больного, необходимого для правильного заживления ран и улучшения общего состояния больного, способствующего возвращению к полноценной деятельности. Тема продолжена в статье: Язвенный колит (Colitis Ulcerosa) - внимание на дефицит питательных веществ! Библиография
Стероидорезистентность и стероидная зависимость при воспалительных заболеваниях кишечника | РадванПетр Радван Кафедра и клиника гастроэнтерологии, Люблинский медицинский университет Стероидная резистентность и стероидная зависимость при воспалительных заболеваниях кишечника Стероидорефрактерность и стероидозависимость при воспалительных заболеваниях кишечника АННОТАЦИЯ Глюкокортикоиды препараты, применяемые в активной фазе язвенного колита грубая и болезнь Крона.Примерно у 20–45% пациентов является стероидорезистентным или стероидозависимым. Стероидная резистентность означает, что вы не ответили на четырехнедельный курс лечения преднизоном (или его эквивалент). Стероидная зависимость – это неспособность отказаться от преднизон (эквивалент) или снижение дозы ниже 10 мг/сут. без рецидив симптомов или ухудшение состояния в течение 3 мес. с конца лечения. В обращении с этими больными людьми необходимо в первую очередь подтверждают персистенцию активного воспаления, проверить комплаентность пациента, исключить факторы инфекционные нестероидные противовоспалительные препараты и рассмотреть диагноз альтернатива.Препараты с доказанной эффективностью при стероидорезистентности и стероидные зависимости - тиопурины (азатиоприн и 6-меркаптопурин), метотрексат и биопрепараты анти-ФНО-α (инфликсимаб, адалимумаб). Лечение является одним из вариантов лечения оперативный. Клиническая гастроэнтерология 2015, т. 7, № 2, 46–52 Ключевые слова: стероидная зависимость, стероидорезистентность, воспалительные заболевания кишечник АННОТАЦИЯ Глюкокортикостероиды являются основой при лечении активной фазы язвенного колита и болезни Крона болезнь.Однако стероидорефрактерность и стероидная зависимость наблюдается у 20–45% больных. Стероидорефрактерное заболевание определяется как отсутствие клинического ответа на преднизолон (или эквивалент) в течение 4 недели пероральной терапии. Стероидная зависимость – это неспособность абстиненции кортикостероиды или снизить дозу преднизолона ниже 10 мг/сут без рецидив или рецидив в течение трех месяцев после прекращения глюкокортикостероиды. Подход к ведению таких пациентов включает подтверждение персистенции активного заболевания, оценку приверженность пациента к терапии, исключение инфекций и др. сопутствующие факторы, такие как нестероидные противовоспалительные препараты, и рассмотреть альтернативный диагноз.Тиопурины (азатиоприн и 6-меркаптопурин), метотрексат и биопрепараты анти-ФНО-α – препараты с доказанной эффективностью в стероидной – рефрактерность и стероидная зависимость. Хирургическое лечение также является терапевтическим вариантом. Клиническая гастроэнтерология 2015, том 7, № 2, 46-52 Ключевые слова: стероидозависимость, стероидорефрактерность, воспалительные заболевания кишечника ВВЕДЕНИЕ Глюкокортикостероиды (ГКС) остаются рядом с Препараты 5-аминосалициловой кислоты (5-АСК), наиболее распространенные препараты применяют при активных формах язвенного колита грубая (ЯК) и болезнь Крона (БК), определяемая как под общим названием воспалительные заболевания кишечника (ВЗК).Это приводит с их высокой эффективностью в индукции быстрой клинической ремиссии Симптоматическое действие, относительно низкая стоимость и безопасность - до тех пор, пока эти препараты назначаются по показаниям и в кратчайшие сроки. ГКС эффективны примерно в 60-80% пациенты с активной фазой ВЗК [1]. Длительная стероидная терапия или часто повторяющиеся курсы лечения этими препаратами связывают однако с многочисленными побочными эффектами, которых следует избегать, ограничение лечения ГКС до необходимого минимума.Цель лечения НЦЯ должно быть достижение и поддержание ремиссии заболевания и отмены ГКС. Как показано в исследовании большой группы пациентов с клиникой Майо ГКС, применяемые в период обострения, позволяют клиническая ремиссия у 54% больных ЯК и 58% больных БК, в течение 30 дней лечения. Клинический ответ или снижение обострение симптомов выявлено у 30% больных ЯК и у 26% ЧЛК. В целом, 84% пациентов получили пользу от лечения. Тогда как у 16% больных улучшения не наблюдалось.Это отсутствие реакции на ГКС называется стероидорезистентностью. Судя по дальнему эффектов стероидной терапии, оказалось, что через год после завершения В ремиссии лечения ГКС 48% пациентов с ЯК все еще находились в ремиссии, и только 32% больных БК. В 22% случаев ЯК и в 28% случаев ХОБЛ вскоре после прекращение терапии глюкокортикостероидами или даже во время снижения дозы глюкокортикостероидов, наблюдалось ухудшение и рецидив симптомов [2]. Такая ситуация клиническая практика получила название стероидной зависимости. Стероидная зависимость а стероидорезистентность возникает у 20-45% и 20-30% соответственно больных НИЗ [2, 3].Для определения временных рамок и строгого В критериях диагностики были разработаны следующие определения обеих ситуаций. клинический. ОПРЕДЕЛЕНИЕ СТЕРОИД-РЕЗИСТЕНТНОСТИ И СТЕРОЗАВИСИМОСТИ Стероидорезистентность В соответствии с последним европейским консенсусом Организации по борьбе с болезнью Крона и колитом (ECCO, European Crohn's Disease и Colitis Organization ) с 2012 г. устойчивость к стероидам диагностируется, когда у пациента наблюдаются стойкие симптомы активного заболевания, несмотря на четырехнедельный прием преднизолона в дозе 0,75 мг/сут./ кг мк. [4, 5]. Стероидная зависимость Существует несколько определений стероидной зависимости. опубликованы различными органами гастроэнтерологии. американский Общество гастроэнтерологов (AGA, American Gastroenterological Ассоциация ) признает, что зависимость от стероидов является обязательной распознать невозможность снижения дозы ГКС ниже определенного значения без обострения симптомов [6]. британский Общество гастроэнтерологов (BSG, Британское общество Gastroenterology ) описывает это состояние как наличие двух, или более обострений в год, требующих лечения ГКС или рецидив симптомов при снижении дозы ниже 15 мг/сут., или же при рецидиве в течение 6 мес после завершения курса стероидная терапия [7]. Как упоминалось выше консенсусом ECCO стероидная зависимость – невозможность снизить дозу ГКС ниже 10 мг/сут. преднизолон (или эквивалент) без возврата или когда еще одно обострение произошло в течение 3 месяцев после завершения Цикл лечения ГКС. Это определение относится как к UCG, так и к ChLC. [4, 5]. Прогностические факторы резистентности к стероидам и стероидная зависимость при ЯК, как было обнаружено у некоторых работ, были такие параметры, как: анемия, потеря масса тела, тромбоцитоз, обширные воспалительные поражения [8-10].Стероидорезистентность при БК чаще наблюдается у больных со стенозом кишечника, после резекционных процедур и с перианальными изменениями. Напротив, стероидная зависимость чаще встречался у курильщиков табака, у курильщиков толстой кишки локализации ХЛК и времени начала заболевания во время детства [8, 9]. Однако эти зависимости существенно отличаются в отдельных исследованиях и кажется, что они не могут составлять основа для прогнозирования неудачи лечения ГКС у индивидуума больных [1]. ТЕРАПЕВТИЧЕСКИЕ ВАРИАНТЫ ПРИ СТЕРОИД-РЕЗИСТЕНТНОСТИ И СТЕРОЗАВИСИМОСТИ Стероидная зависимость и стероидорезистентность являются показанием к интенсификации лечения и/или применению др. терапевтические варианты. Но перед этим нужна проверка поведение до сих пор, как со стороны врача, так и и пациент. В первую очередь нужно подтвердить активность процесса воспаление при ВЗК с использованием биомаркеров (СРБ, кальпротектин) и/или эндоскопическое исследование в качестве таких симптомов, как боль в животе или диарея не обязательно должны быть свидетельством персистенции воспаления, только функциональные расстройства, часто возникающие у больных с НЧН даже в период ремиссии [11].Чек необходим комплаентность пациента (приверженность), исключение инфекции ( Clostridium difficile, цитомегаловирус ), а также другие факторы, которые могут способствовать поддержанию процесса воспаление, такое как прием нестероидных противовоспалительных препаратов (НПВП) или курение при ХЛК. Наконец, когда есть сомнения альтернативные диагнозы, такие как синдром, должны быть рассмотрены раздраженный кишечник, дефицит лактазы, рак, рост флоры бактериальные [1, 12]. Внутривенная стероидная терапия У некоторых пациентов нет ответа лечение пероральными препаратами ГКС можно улучшить с помощью с помощью внутривенной терапии (300–400 мг гидрокортизона/сут или 60–80 мг метилпреднизолона/сут), тем самым нарушая резистентность к стероидам. Это может быть связано с уменьшением Биодоступность пероральных глюкокортикоидов у пациентов с тяжелой диареей [3, 13]. Препараты 5-АСК и антибиотики Отдельные отчеты указывают на эффективность высокие дозы препаратов 5-АСК и некоторых антибиотиков в снижении потребности в ГКС и даже в достижении ремиссии Без ГКС при стероидзависимом ЯК [14, 15].Однако отсутствует доказательства, основанные на плацебо-контролируемых рандомизированных исследованиях об эффективности этих препаратов при обсуждаемых клинических состояниях ВЗК и не рекомендуются в рекомендациях [3]. Иммунодепрессанты и биологические препараты Язвенный колит толстый Тиопурины - Азатиоприн (AZA) и 6-меркаптопурин (MP) Азатиоприн при стероид-зависимом ЯК более эффективен, чем 5-АСК в клинической и эндоскопической индукции Ремиссия без ГКС, как установлено в исследовании Ardizzone et al.Процент у больных, получавших азаза, в стадии ремиссии через 6 мес она составила 53% (19/36) и был значительно выше по сравнению с теми, кто лечился 5-АСК, у которых ремиссия была достигнута лишь в 21% (7/36) случаев [16]. Мета-анализ показал эффективность тиопуринов в 66% (95% ДИ, 59-77%). стероидрезистентные и 71% (95% ДИ, 66–77%) стероидзависимые случаи УЗЖГ [17]. Консенсус ECCO 2012 г. (вывод 5F) также Польские рекомендации Рабочей группы национальных консультантов в области гастроэнтерологи рекомендуют назначать АЗА/МП больным с стероидозависимый и стероидрезистентный ЯК [5, 18].Однако вы должны имейте в виду, что можно ожидать, что тиопурины будут работать эффективно только через 3 месяца лечения. Поэтому в случаях При стероидорезистентности необходимо одновременное применение препарата быстродействующий, циклоспорин (CyA) или препарат биологическое анти-ФНО-α ( опухолевых фактор некроза альфа ) до достижения полного эффекта терапевтическая терапевтическая область тиопуринов [19]. При стероидной зависимости нужно учитывать возможность продолжения лечения ГКС, с постепенной попыткой снижение дозы и отмена после периода, необходимого для достижение действия AZA/MP.Если больше нет возможности рекомендуется назначение глюкокортикостероидов (например, из-за усиления побочных эффектов) использование CyA или препарата против TNFα [20]. Администрация AZA/MP в обязательном порядке контроль анализа крови, печеночные пробы, соответственно раннее и возможное выявление побочных эффектов снижение дозы или отмена препарата. Определение активности фермента метаболизатор тиопурина - тиопуринметилтрансфераза (TMPT) к нему по-прежнему трудно получить доступ, и он обычно не выполняется, хотя является оптимальным методом выявления людей, склонных к побочным эффектам AZA / MP, у которых такое лечение должно быть очень ограниченным или полностью противопоказано [19].Оптимизация лечения тиопуринами с другой стороны, обеспечивает соответствующую дозировку препарата (2-2,5 мг/кг мт в случае АЗА и 1-1,5 мг/кг мт - МП) и определение уровня активного метаболита 6-тиогуанина в крови, что позволяет адекватно коррекция дозы [21]. Циклоспорин А (CyA) Роль CyA при стероидрезистентных и стероидозависимых умеренный ЯК документирован гораздо реже, чем острый ЯК. тяжелый рецидив. Имеются сообщения, указывающие на возможность использование CyA как внутривенно, так и перорально в качестве лекарственного средства возможность снижения дозы или отмены глюкокортикостероидов [12, 22].Обычно используется в качестве так называемой «мостовой» терапии. ( мостовая терапия ) в ожидании более медленного эффекта но применимо для поддерживающей терапии тиопурин. Метотрексат (MTX) Отсутствие убедительных доказательств относительно эффективности метотрексата, не рекомендуется назначать этот препарат или при стероидрезистентном и стероидзависимом ЯК [5, 18]. Препараты анти-TNF-α Ключевые рандомизированные клинические исследования с инфликсимабом (IFX) - "ACT1" и адалимумабом (ADA) - «УЛЬТРА1» при лечении ЯК продемонстрировал однозначную эффективность эти препараты вызывают ремиссию с полной отменой глюкокортикостероидов, и только часть обследованных пациентов соответствовала критериям были стероидозависимыми, в то время как большинство из них были стероидорезистентными [23, 24].При анализе этих подгрупп было установлено, что в случае ИФХ через 54 недели у 25,7% пациентов была ремиссия без ГКС, по сравнению с 8,9%, получавшими плацебо (p<0,006) [23]. Для ADA на 52-й неделе эти проценты составили 13,5% соответственно. против 5,7% (p<0,035) [24]. Эффективность обоих этих Она подтвердила, что подготовка к достижению ремиссии ЯК с отменой ГКС подтверждена. Недавно опубликован метаанализ 698 пациентов с ЯК. (2 исследования с IFX и одно с ADA). Отличие препаратов анти-ФНО-α по сравнению с плацебо было очень значимым статистически (RR = 2,97; 95% ДИ, 1,77–4,96; p <0,0001) [25]. Обсервационные исследования продолжительностью не более пациенты со стероидозависимым НЯК показали еще лучшие результаты. полученные результаты. Около половины тех, кто лечился IFX, и около 40% у пациентов, получавших АДА, ремиссия сохранялась через год без ГКС [26, 27]. В некоторых отчетах эти проценты приведены после одного года лечения IFX. и ADA составили 77,8% и 70% соответственно [28]. Было показано, что наилучшие результаты были достигнуты у пациентов, ранее не получавших тиопурины, с помощью одновременного введения ИФХ с АЗА, так называемая терапия комбинированный [27].Повышение эффективности комбинированной терапии (IFX + AZA) в достижении ремиссии ЯК без ГКС также подтверждается исследованием «ЯК УСПЕХ» [29]. Установление консенсуса 5G ECCO от 2012 года утверждает, что пациенты с умеренным, активным стероидрезистентный ЯК следует лечить препаратами анти-ФНО-α, хотя его также следует учитывать операция или госпитализация для внутривенной стероидной терапии [тридцать]. Болезнь Крона Тиопурины (AZA/MP) Тиопурины имеют доказанный эффект, позволяет добиться ремиссии и отмены глюкокортикоидов в стероидорезистентность и стероидная зависимость при БК.Метаанализ 8 рандомизированные исследования показали значительную эффективность этих препаратов при обсуждаемых формах заболевания (ОШ 3,69, 95% ДИ 2,12–6,42). Число пациенты, которые должны лечиться до одной ремиссии бесплатно от ГКС (NNT, номер нужен для лечения ) было 3, что является очень хорошим показателем для такого типа анализа. [31]. Поэтому тиопурины должны быть препаратами первой линии у больных с ChLC с резистентностью к стероидам или стероидной зависимостью. Из-за замедленное действие тиопуринов, как при ЯК, у больных БК со стероидной зависимостью, в ожидании иммунодепрессивного эффекта АЗА/депутаты должны продолжать принимать глюкокортикостероиды для контроля воспаления [13].При непереносимости следует использовать быстродействующие ГКС. биологические препараты против TNFα [19]. Уход тиопурины, как уже упоминалось выше, следует контролировать анализы крови для оценки возможных побочных эффектов определение уровня активного метаболита тиопуринов, 6-тиогуанина позволяет оптимизировать дозировку [21]. Метотрексат (MTX) Было показано, что MTX при внутримышечном введении CLC (25 мг 1 раз в неделю) позволяет добиться отмены или, по крайней мере, значительного снижение дозы ГКС.После 16 недель лечения значительно больше у пациентов с CDD, получавших метотрексат, возможно, было полное прекращение Лечение ГКС по сравнению с получателями плацебо (соответственно 39% против 19%, р = 0,03) [32]. Также в лечении поддерживающей терапии (15 мг в/м/неделю) значительно меньше пациентов, получающих У метотрексата были обострения, требующие лечения стероидами по сравнению с с группой плацебо (28% против соответственно 58%, р = 0,01) [33]. Метотрексат особенно показан в AZA/MP нетерпимы или не отвечают тиопурины.Не забывайте следить за морфологией анализы крови и печени для адекватного раннего выявления побочные эффекты (включая поражение костного мозга, гепатотоксичность) и возможное прекращение приема препарата. Дополнение также рекомендуется фолиевая кислота [19]. Из-за потенциального тератогенного эффекта MTX определенно противопоказан беременным женщинам и использование у женщин детородного возраста должна предшествовать соответствующая обучение в области предохранения от беременности. Циклоспорин А (ЦиА) Проведенные до сих пор клинические испытания не показали эффективность CyA в лечении стероидрезистентных и стероидзависимых препаратов формы ХЛК [34]. Биологические препараты Анализ результатов клинических исследований эффективности IFX («ACCENT1») и ADA («CHARM») при лечении ChLC показали эффективность препаратов анти-ФНО-α в индукции ремиссия, свободная от ГКС [35, 36]. В "АКЦЕНТ1" на 54 неделе 24% больных лечения IFX находилась в клинической ремиссии и, возможно, они полностью прекратили использование ГКС. Для сравнения, он достиг этого состояния только 9% респондентов получали плацебо (p = 0,031) [35]. В исследовании "ШАРМ" в 56 лет.неделе в группе, получавшей АДА, процент больных в ремиссии без ГКС она составила 29%, а в группе плацебо только 6% (p<0,001) [36]. В работе Lemann et al. Исследования охватывали были только пациенты с болезнью Крона и стероидной зависимостью. 75% пациенты, получающие ИФК в комбинации с АЗА/МП на 12-й неделе достигнута клиническая ремиссия без ГКС по сравнению с 38% получавших только АЗА/МП (p<0,001). Эти проценты на 52 неделе наблюдения составили 40% против 22% соответственно (p < 0,04) [37].Комбинированная терапия, состоящая из одновременного применения Таким образом, биологический препарат с тиопуринами оказался более эффективным. чем введение каждого из этих препаратов по отдельности. О большем эффективность комбинированной терапии (IFX + AZA) в индукции ремиссии Отсутствие ГКС также продемонстрировано исследованием с аббревиатурой SONIC [38]. Эти и другие клинические испытания и мнения экспертов были положены в основу формулирование рекомендаций ECCO по поведению в ХЛЦ (находка 6D), которая гласит: «Пациенты, зависимые от стероидов следует лечить тиопуринами или метотрексатом с лекарствами или без них анти-ФНО-α, хотя его также следует учитывать и обсудить хирургическое лечение» [39]. Также польские директивы Группы Рабочая группа национального консультанта в области гастроэнтерологии и Польское общество гастроэнтерологов содержат аналогичные рекомендации. Пункт 11 руководства гласит: «В случае резистентности к стероидам, следует использовать стероидную зависимость или непереносимость стероидов. иммунодепрессанты или анти-ФНО-α препараты в качестве монотерапии или в комбинации. Продление стероидной терапии и использование субоптимальные дозы не рекомендуется. Он должен быть на каждом этапе терапии также рассмотреть возможность хирургического вмешательства» [40]. Хирургическое лечение Как в рекомендациях ECCO, так и в Польше В рекомендациях подчеркивается роль хирургического лечения, которое следует рассмотреть у пациентов, не реагирующих на лечение, плохо реагирующих о применяемом фармакологическом лечении или у кого испытывают побочные эффекты или боятся этих симптомов в будущем. Многие пациенты требуют продления терапии ГКС, ощущение явного облегчения недомоганий при их употреблении, при откладывании решения об операции.Тогда необходимо надлежащее обучение пациентов, представляя потенциальные угрозы в результате длительной стероидной терапии и проявляется потенциальные преимущества хирургического лечения, но также возможные неблагоприятные последствия и осложнения [41]. Ссылки:
Адрес для переписки: проф. доктор хаб. доктор медицины Петр Радван Отделение и клиника гастроэнтерологии, Медицинский университет ул. Ячевского 8 20–954 Люблин телефон: 81 724 45 35 факс: 81 724 45 35 e-mail: [email protected] . |