2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Острый аппендицит: причины появления, симптомы, диагностика и способы лечения.Определение
Острый аппендицит – острое воспаление червеобразного отростка слепой кишки.
Червеобразный отросток (аппендикс) – это придаток слепой кишки, являющийся важным органом иммунной системы и тесно взаимодействующий с микрофлорой кишечника.
Причины появления острого аппендицита
Основной причиной развития острого аппендицита является нарушение пассажа (продвижения) содержимого из просвета аппендикса. Это может быть обусловлено пищевыми массами, каловыми камнями, глистной инвазией, гипертрофией (разрастанием) лимфоидной ткани, новообразованиями. Секреция слизи в условиях закупорки приводит к повышению давления внутри просвета аппендикса.
Содержимое червеобразного отростка, обсемененное патогенной флорой, служит благоприятной средой для развития острого воспалительного процесса.
Классификация заболеванияОбычно пациенты жалуются на боль в животе без четкой локализации (так называемую блуждающую боль), отсутствие аппетита, тошноту, рвоту, редко диарею, повышение температуры тела.
Локализация боли зависит от расположения аппендикса. Например, при восходящем расположении боль ощущается в правом подреберье. При медиальном расположении аппендикса боль локализуется ближе к пупку. При тазовом положении воспаленный отросток может контактировать со стенкой мочевого пузыря, что проявляется дизурией и более низкой локализацией боли. При ретроцекальном расположении боль отдает в правое бедро и даже в правый тазобедренный сустав. Заметим, что червеобразный отросток вблизи внепеченочных желчных ходов может спровоцировать транзиторную желтуху.
Катаральный аппендицит. Симптомом начальной стадии заболевания является постоянная, неинтенсивная, тупая (лишь изредка схваткообразная) боль, заставляющая пациента обратиться за медицинской помощью. В течение нескольких часов боль, постепенно усиливаясь, смещается из эпигастральной области в правую подвздошную – зону локализации аппендикса. Такое смещение называется симптомом Кохера-Волковича и характерно для острого начала аппендицита. На этой стадии температура обычно повышается до 37-37,5°С.
Флегмонозный аппендицит – самая распространенная форма заболевания, с которой пациенты поступают в стационар. Боль носит интенсивный и постоянный характер. Она четко локализуется в правой подвздошной области. Отмечается учащение пульса до 90 ударов в минуту. Температура тела может достигать 38-38,5°С.
Гангренозный аппендицит – та стадия заболевания, которая характеризуется уменьшением или даже полным исчезновением боли из-за отмирания нервных окончаний в аппендиксе. Температура тела нередко бывает нормальной (ниже 37°С) или даже пониженной (до 36°С). Характерно выраженное учащение пульса – 100-120 ударов в минуту.
Эмпиема (скопление гноя) червеобразного отростка. Боль в животе отмечается в правой подвздошной области и не имеет характерного смещения, носит пульсирующий характер и достигает максимума к 3-5-му дню заболевания. Характерен озноб с повышением температуры тела до 38-39°С.
Диагностика острого аппендицита
Дифференциальная диагностика
Острый аппендицит необходимо дифференцировать почти от всех заболеваний брюшной полости и забрюшинного пространства (прободной язвы желудка или двенадцатиперстной кишки, острого панкреатита, дивертикулита, кишечных инфекций, почечной колики), а также от заболеваний органов малого таза (инфекций, апоплексии яичника, перекрута кисты яичника, внематочной беременности).
Лабораторная диагностика
Инструментальная диагностика
Для диагностики и дифференциальной диагностики острого аппендицита необходимо обратиться к хирургу, акушеру-гинекологу, урологу https://www.invitro.ru/vrachi/urolog/.
Лечение острого аппендицита
При установленном диагнозе или предположении о наличии острого аппендицита пациенту необходима экстренная госпитализация!
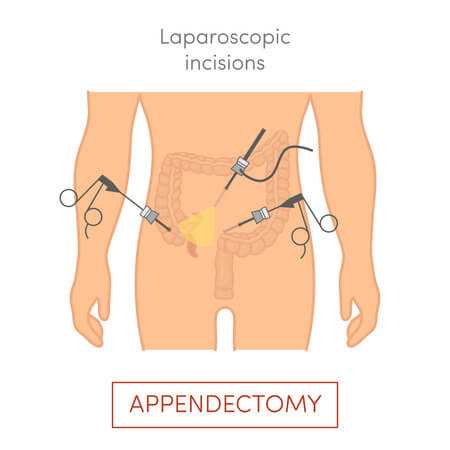
Лечение острого аппендицита заключается в наиболее раннем удалении воспаленного червеобразного отростка с помощью лапароскопической аппендэктомии.Осложнения
К осложнениям острого аппендицита относят:
Профилактика острого аппендицита
Полностью застраховать себя от воспаления аппендикса нельзя. Однако возможно постараться снизить его риск. Для этого необходимо вести подвижный образ жизни, правильно питаться, отдавая предпочтение продуктам, которые способствуют прохождению пищи по кишечнику, следить за регулярностью стула, вовремя лечить заболевания желудочно-кишечного тракта и проводить дегельминтизацию.
Источники:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Острый аппендицит – патология, которая не имеет возрастной принадлежности, может встречаться даже у новорожденных. Однако чаще всего заболевание развивается у детей старше 7 лет, достигая пика в возрастной категории 9-12 лет. Острый аппендицит с одинаковой распространенностью регистрируется как среди девочек, так и среди мальчиков.
Хирургическое вмешательство выполняется лапароскопическим доступом. Данный вариант является золотым стандартом хирургического лечения острого аппендицита. Лапароскопическая аппендектомия отличается хорошим эстетическим результатом, быстрым восстановлением и наименьшим травматизмом тканей. Однако для проведения лапароскопической аппендэктомии должны быть необходимые условия, в частности отсутствие тотального перитонита. Поэтому так важно обращаться за медицинской помощью в первые часы с момента развития заболевания.
Длительность операции при отсутствии осложнений составляет от 10 до 50 минут, при их наличии или атипичном анатомическом расположении аппендикса – может увеличиваться до 2 часов.
В первом случае ребенок в стационаре проводит 3-5 дней, а во втором – не менее 10 дней. В некоторых случаях при длительном дооперационном заболевании пациента и наличие осложнённых форм аппендицита требуется пребывание пациента в палате реанимации.
Из-за боли ребенок находится в вынужденном положении – сгибает и подтягивает ноги к животу и лежит на правом боку. По мере прогрессирования патологического процесса ребенок щадит живот, поэтому выключает участие брюшной стенки в акте дыхания.
В первые часы острого воспаления червеобразного отростка температура тела нормальная или слегка повышенная. Лихорадка более 38°С обычно указывает на развитие гнойных и деструктивных форм аппендицита, требуется незамедлительное обращение к детскому хирургу. Промедление может угрожать развитию инфекционно-токсического шока и угрозе перфорации отростка.
Обычно стул у ребенка с острым аппендицитом отсутствует. Однако если слепозаканчивающийся отросток имеет тазовое расположение, то наблюдается понос (учащенный стул жидкой консистенции с примесью слизи). На фоне острого аппендицита развивается интоксикация организма. Это проявляется учащением сердцебиения и наличие белого налета на языке.
Отдельно остановимся на симптоматике острого аппендицита у детей до 3 лет. Несмотря на то, что это редкое заболевание для этого возраста, оно все же встречается, причем отличается особенно бурным и агрессивным течением. Симптомы появляются среди полного благополучия. Малыш становится капризным, отказывается от еды, а температура практически сразу же повышается до 38-39°С. Появляется неоднократная рвота и частый жидкий стул, в котором могут быть прожилки крови и слизи. При наличии таких симптомов важно незамедлительно обратиться в клинику, которая оказывает круглосуточную медицинскую помощь.
«СМ-Доктор» - это клиника, которая специализируется на оказании срочной помощи детям в режиме 24/7. Наши специалисты помогут разобраться и справиться даже с самой сложной клинической ситуацией.
Записаться на приём или задать вопросы можно круглосуточно по телефону +7 (495) 292-59-86
У кого-то мысль об удалении аппендикса вызывает преждевременную панику. Поэтому важно вовремя обратить внимание на боль и ее локализацию в животе, при необходимости вызвать скорую помощь.
Острое воспаление внутренней оболочки аппендикса — червеобразного отростка слепой кишки. Это одно из наиболее частых заболеваний брюшной полости, которое требует хирургического лечения. До сих пор нет точного определения, зачем нужен этот небольшой отросток слепой кишки: его функция точно не установлена. При этом крайне не рекомендуется удалять аппендикс, который не беспокоит: он не бесполезная ткань, как многие думают, и важен для иммунной системы.
В среднем, аппендикс воспаляется в возрасте от 10 до 30 лет. Женщины сталкиваются с хирургическим вмешательством чаще мужчин. Заболеваемость острым аппендицитом: около 4—5 случаев на 1000 человек в год.
shutterstock.comСимптомы характерны только для половины заболевших. Боль может отсутствовать или локализоваться в других местах. Обычно нетипичные случаи проявления аппендицита возникают среди пожилых людей и беременных женщин.
shutterstock.comОстрый аппендицит возникает из-за нарушения моторики кишечника в области между частью кишки и аппендиксом. Это негативно влияет на нарушение кровоснабжения: начинается процесс брожения и гниения. В результате, ухудшается кишечная микрофлора организма и возникает воспаление. Часто это провоцирует неправильное питание, увлеченность белковой диетой, переедание, ожирение, малоподвижный образ жизни. Вопреки распространенному мифу, жвачки и семечки к этому не относятся.
Несмотря на развитие медицины, специалистам не удалось до конца изучить все причины воспаления аппендикса и способы его предотвратить. Воспалительное заболевание часто протекает незаметно и проявляется внезапно.
shutterstock.comГруппа риска
Канал про ЗОЖ в телеграме! Подписывайся
Оглавление:
Достоверная причина возникновения аппендицита до сих пор не установлена, однако выделен ряд провоцирующих факторов:
Основным симптомом аппендицита является боль в животе, которая чаще всего появляется в верхней части живота, над пупком или в районе желудка, а затем перемешается в нижний правый угол. Однако нередки случаи и атипичной локализации боли – в пояснице, в правом подреберье и даже отдающие в задний проход. Как правило, боль усиливается при пальпации живота.
При аппендиците возможно повышение температуры тела, тошнота и рвота, изменения стула и напряжение мышц живота.
Наблюдается вялость, снижение аппетита и общее ухудшение самочувствия.
При отсутствии своевременного лечения может произойти разрыв аппендикса и излияние гноя и в брюшную полость, что чревато развитием опасного для жизни заболевания – перитонита.
При подозрении на аппендицит необходимо незамедлительно вызвать cкорую помощь. При необходимости она доставит пациента в хирургический стационар.
Как правило, диагностика базируется на осмотре пациента и пальпации живота. Также доктор может назначить УЗИ и рентгенографию органов брюшной полости.
Иногда пациента могут оставить в стационаре для наблюдения, если диагноз сомнителен.
В современных клиниках с диагностической целью может быть предложена лапароскопия – мини-операция, во время которой через точечный разрез брюшной стенки в полость живота вводят специальную трубку, позволяющую доктору осмотреть кишечник.
При появлении признаков аппендицита нельзя медлить, важно как можно скорее вызвать cкорую помощь.
Нежелательно принимать обезболивающие препараты, так как это может «смазать» клиническую картину и затруднить постановку диагноза.
Категорически нельзя прикладывать к животу теплую грелку, это может ускорить течение заболевания и приблизить момент разрыва аппендикса.
Резкое уменьшение боли не должно успокаивать, напротив, чаще всего это свидетельствует о разрыве аппендикса и излиянии гноя в брюшную полость.
Единственный вариант лечения аппендицита – хирургический. В зависимости от оснащенности стационара может быть предложена классическая аппендэктомия, то есть удаление отростка под общей или местной анастезией. В современных медицинских стационарах возможно лапароскопическое проведение операции.
Специфической профилактики заболевания нет. Может быть рекомендовано своевременное лечение воспалительных заболеваний кишечника и запоров.
В настоящее время частота диагностических ошибок при остром аппендиците составляет 11—30% и не имеет тенденции к снижению. Чаще всего ошибки наблюдаются при диагностике у женщин фертильного возраста, людей с высоким индексом массы тела (ИМТ) и пожилого возраста, что в 17—28% наблюдений приводит к необоснованной аппендэктомии [1, 4]. С целью уменьшения числа диагностических неудач в настоящее время довольно широко применяют различные технологии (ультразвуковое исследование — УЗИ, лапароскопия и т. п.), позволяющие более точно установить диагноз. Однако УЗИ при остром аппендиците обладает низким уровнем точности, а диагностическая лапароскопия является инвазивным методом, требующим использования общего обезболивания и значительных материальных и финансовых затрат. В связи с этим в течение последних десятилетий компьютерная томография (КТ) стала все шире использоваться для улучшения диагностики хирургических заболеваний органов брюшной полости [2].
В течение одного года у 139 больных, экстренно госпитализированных в хирургическое отделение Челябинской ОКБ № 3 с подозрением на острый аппендицит, для уточнения диагноза была выполнена мультиспиральная компьютерная томография живота. Критериями включения в протокол исследования были невозможность исключения острого аппендицита на основании клинических данных и УЗИ, особенно при избыточной массе тела (ИМТ более 25), ювенильный и фертильный возраст женщин, возраст пациентов старше 65 лет. Критериями исключения были явные клинические признаки острого аппендицита, что явилось показанием к экстренному хирургическому вмешательству.
Мужчин было 33, женщин — 106 (76,3%). По возрастным группам пациенты распределись следующим образом: до 20 лет было 36 больных (из них 30 женщин), от 20 до 49 лет — 85 (из них 62 женщины), от 50 до 64 лет — 11 (10 женщин) и старше 65 лет — 7 больных (4 женщины). Всем пациентам при поступлении в стационар после соответствующего клинического и лабораторного обследования, обязательного осмотра женщин гинекологом выполняли УЗИ органов брюшной полости по протоколу, принятому в нашей клинике. Если после этого определить точный диагноз не представлялось возможным, больным проводили КТ живота.
Исследование выполняли на мультиспиральном 16-срезовом компьютерном томографе Bright Speed компании «General Electric» с наличием автоматического шприца. Мы получали изображения в аксиальной плоскости с реформацией во всех плоскостях. Изучали «зону интереса», включающую слепую кишку, червеобразный отросток и окружающие их ткани, регионарные лимфатические узлы, отмечали наличие или отсутствие свободной жидкости в брюшной полости. После многофазового контрастного усиления обращали внимание на наличие очагов патологического накопления контрастного вещества. Все методики КТ, выполняемые при подозрении на острый аппендицит, предусматривали использование тонкого сечения (меньшего или равного 5 мм коллимации) для получения изображений в правом нижнем квадранте живота.
Достоверными КТ-признаками острого аппендицита в соответствии с градациями N. Nitta и соавт. [9] мы считали диаметр червеобразного отростка более 6 мм, наличие жидкости в просвете отростка, утолщение стенки отростка более 2 мм, наличие жидкости в периаппендикулярной зоне, признаки гнойного воспаления в правой подвздошной ямке, наличие свободного газа вне отростка.
При КТ-исследовании червеобразный отросток был визуализирован у 70 (50,4%) человек. Нормальный диаметр отростка (до 6 мм) зафиксирован у 19 (27,1%) пациентов, диаметр до 10 мм — у 36 (51,4%), до 15 мм — у 12 (17,2%) и до 20 мм и более — у 3 (4,3%) пациентов. Таким образом, уже по диаметру червеобразного отростка предварительно можно было судить о наличии или отсутствии его воспаления. Одновременно в просвете отростка в 49 (70%) наблюдениях выявлена как гомогенная, так и неоднородная жидкость. В остальных 30% наблюдений в просвете червеобразного отростка визуализировался газ в виде прослойки или пузырьков. Аппендиколиты диагностированы у 11 (15,7%) больных.
Особое значение придавали определению толщины стенки отростка, так как утолщение ее практически всегда является признаком воспаления. Так, толщина стенки до 2 мм была у 18 (25,7%) пациентов, до 4 мм — у 32 (45,7%) и до 6 мм и более — у 20 (28,6%) пациентов.
При деструктивных формах воспаления червеобразного отростка, как правило, имеют место инфильтрация и наличие жидкости в периаппендикулярной жировой ткани, что также является важным признаком острого воспаления. Подобные проявления нами отмечены у 43 (61,4%) больных. Свободная жидкость в брюшной полости обнаружена у 12 (17,1%) пациентов.
В 37 (26,6%) наблюдениях была произведена диагностическая лапароскопия в связи с тем, что клиническая картина острого аппендицита не была подтверждена данными УЗИ или К.Т. По ее результатам диагноз острого аппендицита установлен у 22 (70,2%) человек, у остальных 15 пациентов он был исключен. В анализируемой нами группе (139 человек) по поводу острого аппендицита был оперирован 51 (36,7%) пациент. Острый катаральный аппендицит выявлен у 9 больных, флегмонозный — у 39, гангренозный — у 1, аппендикулярный инфильтрат — у 2 больных. При проведении комплекса исследований у 139 пациентов с болью в животе, госпитализированных с подозрением на острый аппендицит, были диагностированы следующие заболевания: острый аппендицит — у 51, острый мезаденит — у 18, хронический холецистит — у 1, острый тифлит — у 1, опухоль слепой кишки — у 1. У остальных 67 человек хирургических заболеваний не было выявлено, им установлен диагноз кишечной колики.
С 1986 г. КТ получила признание в качестве одного из основных методов диагностики острого аппендицита. Этот метод позволяет объективно визуализировать непосредственное изображение червеобразного отростка, окружающую его жировую клетчатку и слепую кишку [10—12]. Кроме того, КТ оказалась экономически более эффективной по сравнению с диагностической лапароскопией [7]. Преимущества К.Т. включают меньшую зависимость качества исследования от опыта врача (по сравнению с УЗИ), лучшее выявление различных видов локализации и форм воспаления червеобразного отростка. Отмечается более точная диагностика при ретроцекальном расположении отростка, стабильность качества изображения, которое не зависит от наличия газа в кишечнике или ожирения. В то же время имеется возможность ретроспективного воспроизведения данных многоплоскостной реконструкции. Существует мнение, что пациенты, у которых диагноз не был установлен при КТ-исследовании, имели меньшее количество жировой ткани в брюшной полости, чем больные, у которых диагноз был правильным [8, 12].
Хотя протокол КТ ограничивается регионом слепой кишки, была показана высокая чувствительность и специфичность этого метода исследования (93—100 и 95%) при диагностике острого аппендицита [8].
Более многочисленные исследования показали, что дооперационная КТ дает возможность реально уменьшить число ненужных оперативных вмешательств, особенно у женщин детородного возраста. В нашей выборке больных отмечено явное преобладание женщин ювенильного и фертильного возраста, у которых в силу известных физиологических причин возникает боль в животе, весьма схожая с таковой при остром аппендиците. В совокупности с другими имеющимися симптомами это часто вызывает затруднение даже у весьма опытных клиницистов [1, 4, 5]. Безусловно, такой состав больных не отражает истинных эпидемиологических данных при остром аппендиците, позволяющих осуществить их анализ с определением порога чувствительности, специфичности и точности применяемого метода диагностики [3].
По данным J. Antevil и соавт. [7], сопоставление данных клинического и КТ-исследования привело к сокращению частоты так называемых аппендэктомий при отсутствии воспаления в червеобразном отростке с 16 до 4%.
Частота использования КТ при подозрении на острый аппендицит за последние 5 лет увеличилась с 25 до 68% [10—12].Проведенный нами ретроспективный анализ свидетельствует о том, что в 51 (37%) наблюдении по данным КТ-исследования достоверно имело место острое воспаление червеобразного отростка. Однако окончательное утвердительное заключение врачей-рентгенологов о наличии острого аппендицита было сделано лишь в 36 (25,9%) наблюдениях. Количество диагностических ошибок при КТ в наших наблюдениях составила 10,8%, что сопоставимо с данными литературы (5—13%) [12]. Вместе с тем нашими исследованиями убедительно показано, что у 88 (63,3%) из 139 госпитализированных пациентов применяемые клинические, лабораторные и инструментальные методы диагностики позволили достоверно исключить наличие острого аппендицита и избежать хирургических вмешательств.
Таким образом, компьютерная томография способствует улучшению качества диагностики острого аппендицита.
Я думаю, у коллег не вызовет сомнения утверждение, что опытный абдоминальный хирург на основании истории заболевания (при его типичном развитии) может с высокой степенью вероятности заподозрить наличие острого аппендицита. Но я не сомневаюсь и в том, что каждый мэтр абдоминальной хирургии может вспомнить случаи, когда при, казалось бы, классическом анамнезе и не менее убедительной клинической симптоматике острого аппендицита, во время операции оказывалось, что была допущена диагностическая ошибка. Мы прекрасно знаем, что наиболее сложна дифференциальная диагностика острого аппендицита у женщин фертильного возраста, которые коварны и не предсказуемы не только в жизни, но во время болезни. В 90-е годы прошлого века, когда лапароскопический способ аппендэктомии только утверждался в отечественной хирургии и имел много противников, сложность дифференциальной диагностики острого аппендицита у женщин, явилась основным доводом в пользу лапароскопической операции. В те годы лучевые методы диагностики в неотложной хирургии в нашей стране еще не нашли широкого применения и не рассматривались как серьезное подспорье в дифференциальной диагностике.
Сменяются поколения хирургов, исчезают и появляются различные диагностические приемы и методы, но проблема безошибочной диагностики острого аппендицита остается актуальной. Исследование, проведенное под руководством профессора С.А. Совцова, заслуживает самого пристального внимания, поскольку касается привлечения к диагностике острого аппендицита компьютерной томографии (КТ). В России этот метод не нашел широкого применения в диагностике аппендицита, не смотря на то, что технические возможности выполнения КТ имеются, практически, во всех крупных хирургических стационарах.
Авторы утверждают, что «КТ получила признание в качестве одного из основных методов диагностики острого аппендицита», но ссылаются на публикации, в которых речь идет, в первую очередь, о дифференциальной диагностике. Наверное, правильнее говорить о том, что залогом правильной диагностики является детально собранный анамнез заболевания и искусный осмотр больного, а при возникновении дифференциально-диагностических затруднений следует привлекать лучевые методы обследования. Да и сами авторы, абсолютно правомерно, выполняли КТ больным, у которых клиническая верификация диагноза была затруднена, а ультразвуковое исследование (УЗИ) не оказывало помощи.
Диагностические возможности КТ чрезвычайно велики. В качестве достоверных признаков острого аппендицита авторы использовали критерии, описанные в прекрасной работе японских рентгенологов. Наши коллеги, не смотря на небольшое количество наблюдений (20 человек с заведомым отсутствием хирургических болезней, и 37 больных с явными симптомами острого аппендицита), описали рентгенологические симптомы воспаления червеобразного отростка, иллюстрированные компьютерными томограммами и морфологическим исследованием удаленных отростков (N. Nitta и соавт., 2005).
Однако так ли легко правильно оценить рентгенологическую картину у больного с подозрением на острый аппендицит? Позволю себе не согласиться с утверждением авторов о меньшей операторо-зависимости КТ по сравнению с УЗИ. Много лет работая в тесном контакте со специалистами лучевой диагностики, могу утверждать, что оба метода диагностики могут страдать из-за недостаточного профессионального опыта/компетенции «специалиста». Для того чтобы объективно оценить состояние червеобразного отростка требуется не только его визуализировать, но и «вывести» в оптимальную позицию, которая может быть найдена в мальтипланарных проекциях (аксиальной, фронтальной, сагиттальной; криволинейной реконструкции). Обеспечить выполнение этой задачи, как показывает практика, может далеко не каждый рентгенолог. Сложность КТ-диагностики наглядно показывают полученные авторами результаты — червеобразный отросток был обнаружен лишь у половины больных, подвергнутых исследованию. При такой информативности возникает правомерный вопрос, надо ли подвергать больного лучевой нагрузке, терять время и тратить деньги, если каждый второй больной, подвергнутый КТ, остается без верификации диагноза.
Вызывает недоумение, почему при выполнении КТ авторы включают в «зону интереса» лишь органы, расположенные в правой подвздошной ямке. По-видимому, это лишь неточность изложения материала, а в действительности объем исследования включал, как и должно быть, базальные отделы легких, все органы брюшной полости, забрюшинного пространства и малого таза. Именно такой объем исследования позволяет получить исчерпывающую информацию и обеспечить как дифференциальную диагностику, так и, что не менее важно, профилактический онкологический поиск у пациентов старшей возрастной группы.
Может быть, по мере накопления опыта в использовании КТ появится возможность обеспечить столь точную диагностику болезни, что удастся отойти от диагноза «острый катаральный аппендицит». Ведь до сих пор мы не можем сказать, что стоит за этим диагнозом: начальная стадия острого аппендицита, функциональное состояние органа, или это «палочка-выручалочка» для оправдания неоправданной аппендэтомии. Пока мы имеем грустный результат: авторы оперировали 51 пациента, при этом у 9 был острый катаральный аппендицит (неоправданная аппендэктомия?), а у 2 больных во время операции обнаружен аппендикулярный инфильтрат (напрасная операция). Таким образом, несмотря на привлечение УЗИ и КТ каждый 5 больной был подвергнут хирургической агрессии, которой можно было избежать. Это суровая реальность хирургической практики, от которой мы не можем уйти, и я бы хотел поблагодарить авторов за честное изложение материала.
В заключении хочу отметить, что в статье опубликованы результаты, полученные в 2014 г., когда в клинике профессора С.А. Совцова только начинали использовать КТ в сложных для диагностики острого аппендицита случаях. В настоящее время этот метод прочно вошел в клиническую практику областной больницы Челябинска, накоплен большой опыт, подтверждающий необходимость выполнения КТ для верификации диагноза, существенно возросло качество рентгенологической диагностики. Первые результаты, опубликованные в статье, вызывают уважение и благодарность авторам за освещение актуального вопроса ургентной абдоминальной хирургии. В последующей публикации хотелось бы получить информацию о сравнительном анализе результатов ультразвуковой и компьютерно-томографической диагностики острого аппендицита с морфологическим подтверждением диагнозов.
А.Г. Кригер
Остается в силе постулат о том, что залогом точной диагностики является детально собранный анамнез и искусно проведенный осмотр больного.
Острый аппендицит является наиболее частой причиной острой абдоминальной боли, отражающей заболевание, требующее хирургического вмешательства.
В зависимости от локализации аппендикулярного отростка и стадии патоморфологических изменений в нем на момент обследования в клинической практике применяются две методики компьютерной томографии — бесконтрастная и с контрастным усилением изображения.
КТ диагностика острого аппендицита имеет высокую положительную и отрицательную предсказательную ценность исследования — 96 и 95% [1], соответственно. Мультиспиральная КТ обладает еще одним достоинством — мультипланарные реформирования и криволинейные реконструкции изображения — все это повышает диагностическую значимость метода [2].
Компьютерная томография является очень точным и эффективным методом оценки поперечного сечения червеобразного отростка, а диагностика острого аппендицита базируется на констатации диаметра отростка более 6 мм. Как уже было отмечено, приемлемы обе методики — и без применения контрастных препаратов и с болюсным контрастным усилением изображения.
Принято всю симптоматику делить на прямые признаки острого аппендицита — увеличение неконтрастированного аппендикса, патологическое утолщение аппендикса, патологическое контрастирование аппендикса при болюсном контрастном усилении, тяжистость периаппендикулярной жировой клетчатки [3], а также вторичные признаки — мезентериальная лимфаденопатия, каловый камень аппендикса, локальное утолщение стенки слепой кишки [4—6]. Скопление контрастного вещества, принятого peros, в верхней части слепой кишки близ аппендикса [7—9], параколическое скопление жидкости, диффузное утолщение стенки слепой кишки, абсцесс или внепросветное скопление воздуха [10].
Как уже отмечено, при диаметре аппендикса более 6 мм — высокая вероятность воспаления червеобразного отростка. В литературе фигурируют различные параметры этого показателя — от 7 до 15 мм, но основным критерием КТ диагностики все же является циркулярное равномерное утолщение стенки отростка, особенно хорошо выявляемое при КТ с контрастным усилением.
Гангренозный аппендицит характеризуется гетерогенной структурой аппендикса — на фоне воспалительных изменений визуализируются жидкость и воздух.
Перфорированный аппендицит обычно сопровождается перицекальной флегмоной или абсцессом. Могут быть и другие признаки — внекишечный воздух, существенное утолщение стенок слепой и подвздошной кишок, региональная лимфаденопатия, перитонит и тонкокишечная обструкция.
У КТ есть «слабое место» — лучевая нагрузка на пациента. Если картина типичная — то КТ диагностика отчасти бессмысленна. А если клиническая картина «смазанная» — то лучевая нагрузка может быть напрасной, особенно у женщин (облучение детородных органов), а еще хуже — у беременных, МСКТ обследование которых очень распространено, особенно в США.
В новых условиях, все же целесообразно применять УЗИ с контрастным усилением и МРТ с современными импульсными последовательностями и изображениями (ДВИ, контрастное усиление), особенно при обследовании беременных.
Литература
1. Chalazonitis AN, Tzovara I, Sammouti E, Ptohis N, Sotiropoulou E, Protoppapa E, et al. CT in Appendicitis. Diagnostic and Interventional Radiology. 2008;14:1:19-25.
2. Miki T, Ogata S, Uto M. Enhanced Multidetectorrow Computed Tomography (MDCT) in the Diagnosis of Acute Appendicitis and Its Severity. Radiation Medicine. 2005;23:242-255.
3. Applegate KE, Sivit CJ, Myers MT, Pschesang B. Using Helical CT to Diagnosis Acute Appendicitis in Children: Spectrum of Findings. American Journal of Roentgenology. 2001;176:2:501-505.
4. Balthazar EJ, Birnbaum BA, Yee J, Megibow AJ, Roshkow J, Gray C. Acute Appendicitis: CT and US Correlation in 100 Patients. Radiology. 1994;190:31-33.
5. Rao PM, Rhea JT, Novelline R A. Sensitivity and Specificity of the Individual CT Signs of Appendicitis: Experience with 200 Helical Appendiceal CT Examinations. Journal of Computer Assisted Tomography.1997;21:5:686-692.
doi: 10.1097/00004728-199709000-00002
6. Rao PM, Rhea JT, Novelline RA, et al. Helical CT Technique for the Diagnosis of Appendicitis: Prospective Evaluation of a Focused Appendix CT Examination. Radiology. 1997;202:139-144.
7. Balthazar EJ, Birnbaum BA, Yee J, Megibow AJ, Roshkow J, Gray C. Acute Appendicitis: CT and US Correlation in 100 Patients. Radiology. 1994;190:31-33.
8. Rao PM, Rhea JT, Novelline RA. Sensitivity and Specificity of the Individual CT Signs of Appendicitis: Experience with 200 Helical Appendiceal CT Examinations. Journal of Computer Assisted Tomography. 1997;21:5:686-692.
doi: 10.1097/00004728-199709000-00002
9. Rao PM, Rhea JT, Novelline RA, et al. Helical CT Technique for the Diagnosis of Appendicitis: Prospective Evaluation of a Focused Appendix CT Examination. Radiology. 1997;202:139-144.
10. Computed Tomography Diagnosis of Acute Appendicitis — Pictorial Essay Aarthi Govindarajan, Bhawna Dev, Roy Santosham, Santhosh Josep.h Surgical Science. 2011;2:109-116.
doi: 10.4236/ss.2011.23022
Первоначально аппендицит протекал бессимптомно. Со временем появляются сильные боли и, среди прочего, тошнота, рвота и отсутствие аппетита. Бывает, что у некоторых больных (беременных женщин, детей и пожилых людей) появляются нехарактерные для этого недуга симптомы.
Аппендикс, широко известный как слепая кишка, , представляет собой небольшое, слепое выпячивание кишки .Чаще всего она имеет длину около 8-10 см и обычно лежит в области правой нижней части живота или свободно свисает к тазу. Его роль до конца не выяснена, хотя в связи с тем, что у детей аппендикс обильно выстлан абсорбирующей тканью, предполагается участие в формировании иммунитета .
Аппендицит — одна из наиболее частых причин острой боли в животе, требующая хирургического вмешательства. Это заболевание может возникнуть в любом возрасте, хотя чаще всего его выявляют у подростков и взрослых до 40 лет.
По оценкам, в развитых странах около 16% людей нуждаются в хирургическом вмешательстве по поводу аппендицита.
Наиболее частой причиной аппендицита является закрытие его просвета . Они могут быть вызваны, среди прочего:
Блокирование оттока слизи из червеобразного отростка вызывает повышение давления в его просвете, что приводит к сдавлению сосудов и, как следствие, некрозу стенки червеобразного отростка . Воспаленная и некротизированная стенка легко перфорируется, в результате чего инфицированное содержимое из просвета червеобразного отростка изливается в брюшную полость, распространяя воспаление на окружающую брюшину.
Другой причиной может быть аппендицит , повреждение слизистой оболочки кишечника.В результате слизистая оболочка более восприимчива к инфекции бактериями, присутствующими в кишечнике, что может вызвать воспаление.
Вначале симптомы не очень специфичны и умеренно выражены. Обычно сначала появляются трудно локализуемые колики боли в животе . По мере прогрессирования заболевания, обычно через несколько или несколько часов, боль локализуется ближе к правому низу живота, жалобы становятся более выраженными, а каждое изменение положения вызывает усиление болей.Дополнительно боль обычно сопровождается:
Следует иметь в виду, что только около 50% людей имеют специфические симптомы заболевания. Однако у некоторых пациентов течение и симптомы аппендицита могут быть крайне необычными, например, у беременных женщин, детей и пожилых людей.
Из-за увеличения матки кишечник меняет свое положение, а червеобразный отросток часто смещается вверх, к правой реберной дуге. Этот факт делает симптомы запутанными и затрудняет диагностику болезни. Подозрение на аппендицит у беременной всегда требует срочной диагностики и дифференциации с другими заболеваниями органов брюшной полости (например, холецистолитиазом) и исключения гинекологических и акушерских причин, к которым относятся:в преждевременная отслойка плаценты.
Аппендицит – самая частая причина оперативных вмешательств у беременных!
Аппендицит — одна из многих причин болей в животе у детей. Редко встречается у детей в возрасте до 2 лет и чаще встречается у детей старшего возраста. У них может развиться аппендицит без типичных симптомов, и симптомы довольно неспецифичны.Они встречаются гораздо чаще, чем боль:
В результате заболевание сложнее диагностировать.
Начало заболевания у пожилых людей обычно более коварное. Часто воспаление принимает ограниченную форму с образованием перипендикулярного инфильтрата , который может сдавливать желудочно-кишечный тракт, давая такие симптомы кишечной непроходимости, как:
Заболевание может развиваться быстро или медленно. Если течение болезни быстрое и симптомы развиваются менее чем за сутки, возможна перфорация червеобразного отростка и, как следствие, распространение воспаления на брюшину. Быстро развивающаяся форма заболевания — острый аппендицит.
Поскольку болезнь прогрессирует медленнее, воспаление можно уменьшить путем приклеивания придатка к соседним тканям.Затем формируется периаппендикулярный инфильтрат , чаще всего проявляющийся опухолью в брюшной полости . Он может рассасываться самопроизвольно при разблокировании оттока из просвета червеобразного отростка или, если дренаж просвета червеобразного отростка все же блокирован, на месте инфильтрата может образоваться абсцесс.
Аппендицит – это состояние, требующее срочной медицинской консультации.
Во время визита врач:
Характерным для аппендицита является , симптомом Яворского . Его проверяют в положении лежа, поднимая нижнюю конечность, сдавливая область аппендикса, а затем медленно опуская конечность.Симптом считается положительным, когда боль усиливается при движении конечности вниз.
Часто ценным тестом является USG , который может помочь определить источник вашего состояния. Это быстро, легкодоступно и часто используется для диагностики симптомов боли в животе. Однако следует иметь в виду, что не всегда удается визуализировать пораженный отросток при осмотре.
Основным методом лечения является аппендэктомия , то есть хирургическое удаление червеобразного отростка.Процедура может быть выполнена лапароскопическим или классическим , а на выбор метода влияют:
Аппендикулярный инфильтрат лечится консервативно в условиях стационара с внутривенным введением антибиотиков и инфузией. Затем терапию продолжают с применением пероральных препаратов, а через несколько недель проводят плановую аппендэктомию.При появлении абсцесса в области придатка в процессе заболевания проводят дренирование чрескожно под контролем УЗИ или хирургическим путем.
Быстро обнаруженный аппендицит имеет хороший прогноз, если своевременно проводится успешное лечение. Однако следует помнить, что у детей, беременных женщин и пожилых людей заболевание может протекать атипично без характерных симптомов. Поэтому следует проявить бдительность и при появлении тревожных симптомов обратиться к врачу, который на основании клинических анализов и результатов дополнительных анализов поставит диагноз и окажет профессиональную помощь.
.Что такое аппендикс (лат. аппендикс червеобразный )? Он имеет форму слепой трубки, отходящей от слепой кишки (сегмента толстой кишки). Отсюда и его старое название — « слепая кишка ». Он обычно имеет длину 8-10 см и считается рудиментарным органом. Обычно он располагается по адресу правой подвздошной кости , но это строгое правило.Она может лежать между петлями кишечника, близко к подвздошной пластинке, в забрюшинном пространстве позади слепой кишки, кверху (в сторону печени) или свободно свисать к малому тазу. Строение стенок червеобразного отростка сходно с другими отделами кишечника, но под эпителием скрыты многочисленные лимфатические ткани в виде лимфатических узлов .
Роль приложения до конца не изучена. Некоторые исследования показывают, что он может поддерживать функционирование иммунной системы и регулировать иммунные механизмы брюшной полости, поэтому его иногда называют кишечной миндалиной (внутри аппендикса находятся большие скопления лимфоидной ткани).Однако после его удаления пациенты не ощущают ухудшения здоровья , поэтому сложно однозначно сказать, нужен ли он нам для чего-то.
СМОТРИТЕ ТАКЖЕ: Каковы симптомы больной печени?
Развитие воспаления в червеобразном отростке может быть вызвано различными факторами. Из-за специфической структуры наиболее частой причиной аппендицита является наличие фекальных камней, закупоривающих аппендикс.Закрытие просвета червеобразного отростка также может быть вызвано узелковыми массами и изъязвлениями, кишечными паразитами (включая аскариды человека, острицы), лимфоидным разрастанием или наличием инородного тела (например, непереваренными пищевыми фрагментами) . Фактором риска являются также заболеваний органов дыхания и желудочно-кишечного тракта (например, болезнь Крона), в течении которых происходит разрастание лимфатической ткани. Когда отток слизи из червеобразного отростка блокируется, это вызывает повышение давления в просвете и давление на окружающие кровеносные сосуды, что приводит к некрозу стенки червеобразного отростка .В такой ситуации легко проколоть червеобразный отросток и залить инфицированное содержимое в брюшную полость.
Независимо от причины воспаления его течение и сопутствующие симптомы сходны. Аппендицит возникает независимо от пола и возраста, хотя в основном он поражает людей в возрасте от 10 до 30 лет.
Аппендицит у детей протекает так же, как и у взрослых, и в этой группе больных является преобладающим заболеванием органов брюшной полости, требующим хирургического вмешательства.При течении ОКС ребенок жалуется на сильные боли в животе (в правой половине брюшной полости, колики, усиливающиеся при движении и кашле), отказывается от еды, рвота, имеет повышенную температуру тела. Эти симптомы нельзя игнорировать, так как они могут быстро привести к серьезным осложнениям, поэтому необходима срочная консультация врача.
СМОТРИТЕ ТАКЖЕ: Синдром раздраженного кишечника — симптомы и лечение
При остром аппендиците доминирующим симптомом является стойкая прогрессирующая боль в животе .Сначала трудно определить ее точное местонахождение, у больного создается впечатление, что у него болит весь живот. Со временем боль становится более заметной в области правого бедра, над пахом. Боль может также сопровождаться тошнотой и рвотой, потерей аппетита, учащением пульса и повышением температуры тела в пределах 37-38°С . Если боль не проходит в течение нескольких часов, следует немедленно обратиться в больницу. При запорах наряду с сильными болями ни в коем случае нельзя давать больному слабительное , так как это может привести к перфорации червеобразного отростка.
Если не лечить, боль может усилиться и распространиться по всему животу. Приступ аппендицита может прогрессировать до воспаления брюшины, что является опасным для жизни состоянием.
Иногда упоминается так называемый хронический аппендицит , при котором симптомы острого аппендицита возникают и исчезают спонтанно в течение периода до нескольких месяцев. Однако эксперты сходятся во мнении, что вызывает эти симптомы из-за других состояний .Если у больного возникают подобные симптомы, ему следует обратиться к врачу, который направит его на диагностические исследования и поставит соответствующий диагноз.
СМОТРИТЕ ТАКЖЕ: Каковы симптомы непереносимости лактозы?
Больной недостаточно компетентен, чтобы с уверенностью сказать, что симптомы указывают на аппендицит. Симптомы часто настолько неясны, что даже у врача сначала могут возникнуть проблемы с диагностикой болезни . Острая боль в животе может быть вызвана нарушением функционирования другого органа, например, почечнокаменной и уретеролитиазом, холециститом, воспалением мочевыводящих путей, аднекситом, эндометриозом, перфорацией язвенной болезни или внематочной беременностью.
После обращения к специалисту врач проводит тщательный опрос пациента, а затем приступает к осмотру живота пациента, чтобы локализовать боль и определить ее интенсивность.
Это связано с давлением на живот , что крайне неприятно и болезненно для больного. Если больной испытывает сильную боль при резком сбросе давления, значит, уже развился перитонит (так называемый симптом Блюмберга).
При постановке диагноза врач может назначить необходимые лабораторные исследования, а также ультразвуковое исследование брюшной полости для исключения других заболеваний. Компьютерную томографию проводят в тяжелых случаях, когда имеются атипичные симптомы и трудно поставить окончательный диагноз.Оба этих теста помогают определить степень воспаления и его локализацию, что облегчает планирование хирургического лечения.
Промедление с посещением врача может привести к разрыву червеобразного отростка , что приведет к периаппендикулярному абсцессу или разлитому перитониту
СМОТРИТЕ ТАКЖЕ: Какие добавки лучше всего способствуют снижению веса?
ОКС лечат двумя способами - со вскрытием брюшной полости или лапароскопически.Хирургическая процедура проводится под общей анестезией. Хирург удаляет воспаленный аппендикс и устраняет последствия воспалительного процесса в брюшной полости. Преимуществом лапароскопического метода является более короткий период выздоровления после операции. После удаления аппендикса часто применяют антибактериальную терапию.
При возникновении так называемой аппендикулярной инфильтрации лечение состоит из антибиотиков и противовоспалительных средств и строгой диеты и орошения .В этом случае аппендицит может и не понадобиться. После того, как воспаление зажило, особых указаний для пациента практически нет.
К сожалению, пока не найден способ защиты от аппендицита. Во избежание каких-либо осложнений, при возникновении острой боли в животе немедленно обратитесь к врачу.
СМ. ТАКЖЕ: Целиакия и непереносимость глютена. Каковы симптомы того, как соблюдать диету?
Весь контент на Сайте, включая статьи на медицинские темы, предназначен только для информационных целей.Мы прилагаем все усилия, чтобы информация, содержащаяся в ней, была точной, правдивой и полной, однако мы не несем ответственности за результаты предпринятых на ее основании действий, в частности, эта информация ни в коем случае не может заменить визит к врачу .
.У тебя болит живот? У вас повышенная температура? Тошнота? Начинаешь волноваться и торопливо гуглишь: "Аппендицит где болит?" Вы не знаете, должна ли вас беспокоить боль в правом или левом боку, поэтому вопрос: «Где находится аппендикс?» Сохранять спокойствие. В этой статье мы содержательно ответим: как проявляется аппендицит, когда обращаться к врачу и какие существуют эффективные методы лечения аппендицита.
Аппендикс (лат. appendix vermiformis) — часть желудочно-кишечного тракта, имеет вид слепой трубки, отходящей от слепой кишки, являющейся сегментом толстой кишки — отсюда его просторечное название «слепая кишка». Обычно его длина составляет от 8 до 10 см, но бывает (редко) даже 20 см. Он очень узкий - его диаметр обычно составляет около 3-7 мм, что, к сожалению, благоприятствует наличию каловых масс, а значит, и воспалению.
Обычно располагается в правой подвздошной ямке, но это строгое правило.Стоит иметь в виду, что не у всех людей аппендикс располагается точно в одном месте, отсюда частые проблемы с однозначной диагностикой воспаления. Бывает, что червеобразный отросток располагается между петлями кишечника, он может быть скрыт за слепой кишкой или мочевым пузырем.
0 0
4,33 3
0 0
0 0
5.00 1
0 0
5.00 9
5.00 1
0 0
0 0
5.00 1
0 0
0 0
0 0
0 0
0 0
Роль приложения до конца не известна.Хотя он является частью пищеварительной системы, внутри аппендикс густо покрыт лимфоидной тканью, отсюда и гипотеза о том, что он поддерживает работу иммунной системы. В связи с тем, что аппендэктомия не приносит значительных последствий для больного, считается, что она играет существенную роль только в жизни плода.
Существует множество факторов, которые могут вызвать острый аппендицит. Из-за специфического строения его просвет относительно легко блокируется, что может привести к развитию воспаления.К наиболее частым причинам аппендицита относятся:
Стоит отметить, что аппендицит – достаточно распространенное заболевание. Подсчитано, что ежегодно заболевают 10 человек из 100 000. Заболеть может каждый, хотя статистика показывает, что проблемы с аппендицитом чаще всего возникают у пациентов в возрасте от 5 до 40 лет. А аппендикс у детей? Да, дети тоже могут бороться с острым аппендицитом, но он редко поражает детей младше 2 лет.
Хотите знать, как болит ваш аппендикс? Симптомы аппендицита могут широко варьироваться, часто атипичны. Обычно сначала появляется боль в животе – в области пупка или внизу живота, которая усиливается при кашле. Боль в аппендиксе трудно локализовать точно – болит весь живот. По мере ухудшения симптомов боль обычно локализуется над правой паховой ямкой. Обычно боль немного уходит, когда больной ложится на левый бок и сгибает ногу.Могут появиться тошнота, потеря аппетита, рвота, диарея или запор. Обычно температура тела повышается до 37,5–38,5 °С. Как вы, наверное, заметили, аппендикс дает симптомы, схожие со многими заболеваниями, воспалениями или вирусными заболеваниями, но не следует недооценивать симптомы. Недиагностированный или поздно диагностированный аппендицит может привести к разрыву червеобразного отростка и выплескиванию его содержимого в брюшную полость, перитониту и непосредственно опасному для жизни состоянию.
Знакомы ли вам какие-либо из вышеперечисленных симптомов? Не паникуйте, а обратитесь к врачу как можно скорее. Врач пропальпирует — это означает, что он будет использовать свои руки, чтобы осмотреть ваш живот и посмотреть, есть ли у вас симптомы аппендицита. Вероятно, будет назначен анализ крови – проверен уровень белка СРБ, повышенная концентрация которого свидетельствует о воспалении в организме. Врач также может порекомендовать визуализирующие исследования – УЗИ или компьютерную томографию.Помните, что могут появиться и неочевидные недомогания. Закупоренный аппендикс – необычные симптомы, которые должны вас беспокоить, например: ощущение давления на мочевой пузырь, частое мочеиспускание – могут появиться при расположении аппендикса позади мочевого пузыря; боли в животе, чередующиеся и исчезающие по мере повышения и понижения температуры – это тоже повод для беспокойства.
Лечение острого аппендицита заключается в его удалении.К сожалению, другого эффективного метода борьбы с воспалением слепой кишки не существует. Аппендикс удаляют во время традиционного разреза брюшной полости (лапаротомии) или менее инвазивной лапароскопии — тогда пациент быстрее заживает. Обычно используется менее инвазивный метод, но если червеобразный отросток перфорирован или расположен под углом, может потребоваться выполнение традиционной лапаротомии.
Что делать, если у меня появился аппендикс во время беременности? К сожалению, при его воспалении приходится удалять аппендикс вне зависимости от срока беременности.Отсутствие хирургического вмешательства несет в себе слишком большой риск как для женщины, так и для дизека.
Антибиотикотерапия? Адекватная диета? Да, все это имеет значение, но после операции. К сожалению, ни антибиотики, ни голодание не помогут нам вылечить аппендицит. Единственным эффективным методом является хирургическое удаление червеобразного отростка. Вам удалили аппендикс - диета обязательна! Какую диету соблюдать после удаления аппендикса? Легкоусвояемые – постное мясо, отварное и тушеное мясо, рис, отварные овощи, запеченные фрукты.Следует остерегаться продуктов, вызывающих газообразование, жареных и сырых овощей и фруктов. Легко усваиваемое меню следует использовать в течение как минимум 3 недель.
См. также:
Аппендикс (лат. appendix vermiformis ) обязан своим названием своей форме и размеру. Представляет собой трубчатое выпячивание кишечной стенки переменной длины, чаще всего около 8-10 см. Он отходит от слепой кишки, начального сегмента толстой кишки, рядом с тем местом, где толстая кишка соединяется с тонкой кишкой.
Пока место соединения аппендикса с толстой кишкой зафиксировано, его конец может свободно менять свое положение. Чаще всего он локализуется между петлями кишечника, но иногда перемещается в таз, позади слепой кишки или в область прямой кишки. Такие нетипичные расположения воспаленного червеобразного отростка иногда являются причиной диагностических трудностей.
Роль аппендикса не совсем ясна.Считается, что у человека это рудиментарный орган, который мог функционировать как часть иммунной системы, о чем свидетельствуют присутствующие в нем лимфатические узлы.
Известно, что клетки лимфатических фолликулов продуцируют, в частности, Антитела класса IgA, отвечающие за местный иммунитет в желудочно-кишечном тракте.
Аппендицит может возникнуть у людей любого возраста, но чаще всего он возникает во втором и третьем десятилетиях жизни.На мужчин влияет чуть больше. Статистика показывает, что это происходит на протяжении всей жизни у 8,6% мужчин и 6,7% женщин. Это одна из наиболее частых причин абдоминальной хирургии.
Точно так же, как функция аппендикса неизвестна, механизм, с помощью которого возникает воспаление аппендикса, до конца не выяснен. Развитие воспаления в червеобразном отростке чаще всего объясняют закупоркой его просвета, хотя это происходит не во всех случаях воспаления.Закрытие просвета червеобразного отростка может быть вызвано каловыми конкрементами, разрастанием лимфоидной ткани, инфекционным процессом, паразитарным (например, острицей) или опухолевым поражением кишечника.
Закупорка гребня в короткие сроки приводит к растяжению и повышению давления в его толще, что приводит к ишемии. Бактерии, находящиеся в червеобразном отростке, такие как Escherichia coli , Peptostreptococcus , Bacteroides fragilis или Pseudomonas , попадают на его ишемизированные стенки, усиливая воспалительную реакцию, распространяющуюся на поверхность брюшины.
По мере прогрессирования процесса возникает перфорация или перфорация червеобразного отростка, приводящая к опасному для жизни перитониту и септическому шоку, или в лучшем случае вокруг червеобразного отростка формируется абсцесс. 20% людей перфорируют аппендикс в течение 24 часов после появления симптомов. Поэтому крайне важно как можно раньше поставить диагноз и направить больного с острым аппендицитом на операцию по удалению червеобразного отростка — аппендэктомию.
Типично острый аппендицит проявляется как боль в животе , которая является первым его признаком. Вначале он располагается возле пупка и носит разлитой характер. Через несколько часов он перемещается в область правого нижнего отдела живота, меняясь с диффузного на точечный, хорошо локализующийся, усиливающийся при движениях тела и кашле.
Помимо болей в животе, типичные симптомы аппендицита включают:
Так выглядят 60% случаев. Остальные 40% проявляются атипично, что чаще всего связано с нетипичным расположением червеобразного отростка. При локализации воспаленной аппендэктомии в месте воспаленного червеобразного отростка боль в животе вначале может быть слабовыраженной или вместо нее возникает только боль при сдавливании живота.
При тазовом положении червеобразного отростка боль может локализоваться слева , сопровождаться чувством позывов на мочеиспускание или дефекацию.При высоком положении слепой кишки может имитировать холецистит или перфорацию двенадцатиперстной кишки. Неспецифическим симптомом острого аппендицита могут быть расстройство желудка, вздутие живота, общая слабость.
Давно ли вам стало хуже? У вас закончилась энергия? Попробуйте пищевую добавку ашваганда, улучшающую выносливость и регенеративные процессы.
Положительный симптом Блюмберга учитывается при диагностике аппендицита.Отсутствие болезненности или легкая болезненность при легком и медленном надавливании на брюшную стенку с характерным возникновением острой, сильной боли при внезапном ослаблении давления. Патофизиологическим механизмом симптома является распад болезненных в результате воспаления перитонеальных бляшек и резкое изменение давления в брюшной полости.
Название аппендицит используется для описания широкого спектра патологических изменений, поражающих этот орган.Однако следует помнить, что существует несколько видов аппендицита:
Какие состояния могут вызывать боль в животе? Проверить: Боль в животе
Если вы испытываете симптомы, которые могут указывать на аппендицит, вам следует немедленно обратиться к врачу.Симптомы, которые должны вас насторожить, — острая, сильная и постоянная боль в животе и лихорадка.
Интересно, что правильный диагноз аппендицита может быть затруднен даже для опытного хирурга. Тем более не стоит пытаться заниматься самодиагностикой, предполагающей отказ от посещения специалиста.
Для постановки точного диагноза обычно достаточно совокупности типичных симптомов.Врач, который примет пациента с симптомами аппендицита, сначала проводит очень тщательный опрос. Прежде чем поставить диагноз, он соберет информацию о начале заболевания, последовательности симптомов заболевания, сосуществовании других заболеваний или предыдущих операций.
Затем врач проводит тщательный осмотр брюшной полости, который может быть весьма неприятным для пациента. Надавливая на болезненные участки, врач сможет определить, где находится очаг боли. В наиболее частых случаях аппендицита врач ставит диагноз уже на этой стадии и обычно направляет больного на операцию.
Дополнительные исследования - лабораторные и рентгенологические - при остром аппендиците носят вспомогательный характер. Однако в случае атипичной локализации червеобразного отростка, а также у детей раннего возраста, беременных женщин и пожилых людей диагностика может быть проблематичной. Кроме того, ряд других абдоминальных или тазовых патологий может имитировать картину острого аппендицита.
В таких случаях большую помощь могут оказать дополнительные тесты. При оценке формулы крови при остром аппендиците обнаруживается повышенное количество лейкоцитов, при рентгенологических исследованиях могут быть выявлены признаки аппендицита.
Ультразвуковое исследование брюшной полости (УЗИ) или компьютерную томографию (КТ) следует проводить при наличии сомнений в диагнозе, особенно у детей, пожилых людей или женщин репродуктивного возраста.
Затем они облегчают постановку правильного диагноза, например, исключая другие состояния, которые могут вызывать боль в животе, такие как камни в желчном пузыре или почках, дивертикулит слепой или сигмовидной кишки, перфорация желудочно-кишечного тракта, дивертикулез Меккеля или патология репродуктивных органов.
Воспаление червеобразного отростка может иметь осложнения. Самым опасным осложнением после аппендицита является его прободение, т.е. перфорация. Аппендикс обычно перфорируется на вторые-третьи сутки. Внезапная сильная боль, учащение пульса и симптомы раздражения брюшины могут указывать на перфорацию.
При перфорации червеобразного отростка, располагающегося в спайках внутри брюшной полости, возможно образование периаппендикулярного инфильтрата. Перфорация также может привести к свободной брюшной полости, что вызывает разлитой перитонит.
Другим осложнением аппендицита может быть аппендикулярный абсцесс, представляющий собой скопление гноя, бактерий и поврежденных тканей.При этом температура тела повышается до 39-40 градусов Цельсия, отмечаются выраженное учащение пульса и лейкоцитоз.
В недвусмысленных диагностических случаях пациентам с диагностированным острым аппендицитом следует провести операцию без дополнительных визуализирующих исследований и неоправданной задержки.Подготовка к процедуре включает регидратацию больного, коррекцию возможных электролитных нарушений и внутривенное введение антибиотиков.
Сама операция заключается в иссечении гребня. Она может быть выполнена традиционным методом, со вскрытием брюшной полости, или лапароскопически, через небольшие разрезы кожных покровов. Последний метод операции рекомендуется особенно у тучных и пожилых людей или когда диагноз, несмотря на дополнительные исследования, все еще остается сомнительным.Введение антибиотиков чаще всего продолжают в течение короткого времени после процедуры.
Ранняя диагностика и немедленное удаление воспаленного аппендикса необходимы при остром аппендиците. Задержка лечения сопряжена с высоким риском перфорации желудочно-кишечного тракта, что может привести к опасному для жизни перитониту.
Целью этой операции всегда является подтверждение диагноза аппендицита.Воспаление аппендикса может вызывать симптомы, аналогичные симптомам других серьезных заболеваний.
Аппендикс необходимо удалить полностью, а если в брюшной полости диагностирована загрязненная жидкость, необходимо тщательно промыть брюшную полость. В зависимости от воспаления в брюшной полости врач решает, оставить дренаж в брюшной полости или удалить его.
Никаких конкретных медицинских рекомендаций для успешного лечения аппендицита не ожидается.В связи с тем, что иссечение гребня является хирургической процедурой, необходимо помнить о нескольких важных моментах.
После операции на аппендиците также следует позаботиться о соответствующем меню, которое будет поддерживать работу пищеварительной системы.
Через сутки после удаления аппендикса пациенту разрешается пить только небольшое количество жидкости. В этом случае хорошо действует вода, настои ромашки или чай. В течение дня не следует выпивать более полулитра жидкости, небольшими дозами по 20-60 мл за один раз.
При отсутствии осложнений в первые сутки проводится кашеобразная диета. Больному можно давать небольшие каши, сваренные на воде, или каши. После первой дефекации легкоусвояемая диета может включать нежирный бульон, овощной суп, молочный суп или размягченный пшеничный хлеб. Меню можно обогатить овощным пюре, фруктовыми соками или творогом.
Легкоусвояемая диета после операции по поводу аппендицита рекомендуется в течение примерно 3 недель.
.Острый аппендицит — одно из наиболее частых заболеваний желудочно-кишечного тракта, требующее хирургического лечения у детей, взрослых и беременных.У любого человека может быть аппендицит, хотя в основном он поражает молодых людей.
Аппендикс (лат. appendix vermiformis ) — небольшое слепое выпячивание начального отдела толстой кишки. Когда-то он считался рудиментарным органом, который не выполнял никаких важных функций. В настоящее время считается, что из-за большого скопления лимфатических узлов играет роль в контроле симбиоза между человеческим телом и кишечной флорой.
Аппендикс представляет собой тонкую слепую трубку. Закупорка червеобразного отростка вызывает повышение давления внутри червеобразного отростка и, как следствие, нарушение кровотока и некроз. Каловые камни чаще всего являются причиной непроходимости аппендикса. Реже это могут быть опухоли, паразиты или разрастание лимфатических узлов.
Острый аппендицит может возникнуть у любого человека .Однако чаще всего от болезни страдают люди в возрасте от 5 до 20 лет. Заболевание несколько чаще встречается у лиц мужского пола. Аппендицит чаще встречается в развитых странах, чем в бедных регионах мира. Неправильное хирургическое вмешательство приводит к таким осложнениям острого аппендицита, как перфорация и перитонит.
Боль – характерный симптом острого аппендицита .Вначале он диффузный, располагается в центральной части живота. Через несколько часов развивается аппендицит. Затем боль переходит в область правой подвздошной ямки. Тошнота и рвота также очень распространены . Умеренно выраженная лихорадка возникает при остром аппендиците с неосложненным перитонитом.
Воспаление аппендикса также вызывает учащение пульса, которое может ощущаться как учащенное сердцебиение.
Симптомы не всегда достаточно характерны, чтобы сразу предположить аппендицит. Аппендикс может располагаться по-разному внутри брюшной полости. в т.н. Боль может быть легкой .
Еще одной задачей является диагностика аппендицита у беременных . Увеличенная матка смещает аппендикс так, что он может оказаться под печенью.Необычные симптомы аппендицита могут свидетельствовать о воспалении желчного пузыря или почек. Аппендицит также вызывает неспецифические симптомы у детей младшего возраста. Вначале они обычно беспокойны, плаксивы и отказываются от еды.
Диагноз приступа острого аппендицита основывается на клинической картине и тщательном физикальном обследовании. В диагнозе учитывают характерное смещение болей в правую подвздошную ямку, нарастание болей с течением времени, наличие рвоты, болезненности и повышенного напряжения в животе.Также исследуют наличие характерных симптомов поражения брюшины воспалительным процессом, таких как симптом Блюмберга, симптом Яворского или симптом Ровсинга. Боль в правой подвздошной области также усиливается при ректальном исследовании .
Всегда перед процедурой проводится анализ крови и мочи. Дополнительные тесты, такие как лабораторные тесты и визуализирующие исследования, полезны, но не должны задерживать постановку диагноза и хирургическое лечение.Анализы крови могут подтвердить наличие воспаления. В свою очередь, компьютерная томография может помочь в сомнительных случаях. При дифференциальной диагностике следует учитывать другие причины острого живота, такие как:
Хирургическое удаление — единственный способ лечения острого аппендицита. Лечение следует проводить как можно скорее после появления симптомов. Затягивание процедуры способствует развитию гангренозного аппендицита или разрыву червеобразного отростка. Аппендэктомия выполняется классическим или лапароскопическим методом. Однако предпочтительнее классическое лечение. В случае возникновения абсцесса необходимо поставить дренаж. Также рекомендуется послеоперационная антибактериальная терапия.
Прогноз после операции благоприятный при условии своевременного начала лечения и хорошего общего состояния пациента.
Какая диета после аппендицита? Обычно в первые сутки после процедуры больному рекомендуется пить небольшое количество жидкости, преимущественно воду или некрепкий чай. Затем пациенту разрешается употреблять подслащенные напитки. При отсутствии осложнений со второго дня после процедуры в рацион вводят кашицу из риса или мелкой крупы.Первый стул после операции означает, что ваш пищеварительный тракт работает нормально. Затем вы можете перейти на мягкую диету. В его состав входят, например, супы-пюре, приготовленные с овощами или нежирным мясом. Если состояние здоровья больного позволяет, через несколько дней в рацион вводят легкоусвояемую твердую пищу. В таких случаях следует избегать трудноперевариваемых продуктов, таких как цельнозерновой хлеб, семечки и орехи, сырые овощи и фрукты, жирное или жареное мясо. Через некоторое время можно включить другие продукты, постепенно возвращаясь к рациону до операции.
.Аппендикс, широко известный как слепая кишка, представляет собой тонкую спираль с одним концом на одном конце и отходит от слепой кишки (сегмента толстой кишки) различной длины, чаще всего в пределах 8–10 см. В раннем детстве орган обычно еще проходим, имеет воронкообразную форму в основании и устроен эмбрионально. Аппендикс обычно располагается возле правой подвздошной ямки, но его точное расположение зависит от индивидуальных факторов – то есть у всех он может располагаться в несколько ином месте.Орган может лежать между кишечными петлями, находиться в непосредственной близости от подвздошной пластинки и даже идти в сторону таза или печени, либо прятаться за мочевым пузырем. Что касается червеобразного отростка, то его расположение также может меняться во время беременности, и в случае перевернутого висцерального червеобразного отростка он находится с левой стороны.
Как и его местоположение, функция также неоднозначна. Несмотря на то, что червеобразный отросток является элементом пищеварительной системы, его внутренняя часть густо покрыта лимфатической тканью, поэтому ему отводится иммунологическая роль, но преимущественно в неонатальном периоде, когда формируется баланс между флорой организма и внешняя среда.Аппендэктомия не ухудшает иммунитет взрослого человека, поэтому является одним из самых эффективных и часто необходимых методов лечения воспалений, вызванных различными факторами. Каловые камни являются наиболее распространенной причиной, блокирующей аппендикс. Кроме того, опасность представляют узловые изменения и разрастание лимфоидной ткани в просвете слепой кишки, язвы, кишечные паразиты и инородные тела.
Симптомы острого аппендицита особенно характерны для подростков и взрослых.Приступ обычно возникает у людей в возрасте до 30 лет, хотя может и не произойти вовсе. Аппендицит проявляется прежде всего сильными, постоянными болями в животе. Определить точную локализацию на этой стадии сложно, но при быстром прогрессировании воспаления жалобы чаще всего возникают в правой паховой области. Боль часто сопровождается тошнотой, рвотой и лихорадкой.
Острый аппендицит протекает быстро. Симптомы могут достичь наибольшей интенсивности менее чем за сутки, поэтому необходимо незамедлительное медицинское вмешательство.Блокирование проходимости отростка вызывает повышение внутри него давления и скопление бактерий, которые в закрытой среде благоприятствуют развитию инфекции. Такое состояние может закончиться перфорацией червеобразного отростка, т. е. его разрывом, выходом токсического содержимого и его распространением на окружающие органы. Аппендицит при беременности может быть особенно опасен. Больной рудиментарный орган является наиболее частой причиной хирургического вмешательства у беременных.
Воспаление червеобразного отростка с легким, но прогрессирующим течением обычно возникает у детей старше 2 лет.лет и пожилых людей. Вначале симптомы не очень характерны. Они часто напоминают пищеварительную вирусную инфекцию из-за общей боли в животе, тошноты и слабости. При развитии заболевания через несколько или несколько часов боль становится более интенсивной и локализуется локально внизу живота с правой стороны. Ухудшается при кашле, а также при поднятии правой ноги в положении лежа (на спине), надавливании на аппендикс и опускании ноги.Это называется положительный симптом Яворского. Когда дело доходит до аппендикса, нетипичные симптомы особенно беспокоят пожилых людей. Воспаление органа чаще принимает ограниченную форму с образованием периаппендикулярной инфильтрации, которая не только нагружает слепую кишку, но и сдавливает пищеварительный тракт. В результате этого явления появляются симптомы кишечной непроходимости, такие как метеоризм , запоры, чувство тяжести и общий дискомфорт в животе . Этот аппендицит развивается медленнее и не всегда приводит к перфорации, особенно когда выход органа заблокирован продуктивными изменениями, но тем не менее представляет опасность для здоровья.
.Аппендицит развивается очень быстро. Возникающие симптомы свидетельствуют об остром воспалении, требующем хирургического вмешательства. Люди любого возраста могут закупорить аппендикс и развить воспаление. Однако непосредственные причины воспаления неизвестны.
Содержимое
Аппендикс, широко известный как слепая кишка, представляет собой часть пищеварительного тракта, в частности слепую кишку, которая является начальным отделом толстой кишки.Он достигает размера от 10 до 20 см, а его диаметр составляет максимум 7 мм. Интересно, что положение червеобразного отростка не одинаково у всех больных. В большинстве случаев располагается во внутренней части брюшины, в правой подвздошной ямке. Есть больные, у которых червеобразный отросток располагается вне брюшины. Роль и функции слепой кишки до конца не известны.
Симптомы аппендицита не всегда одинаковы, что может затруднить диагностику.Пациент обычно страдает от сильных болей в животе, которые со временем локализуются в правой подвздошной ямке. Кроме того, может возникнуть тошнота. Симптомы появляются внезапно и быстро прогрессируют. Уровень интенсивности боли может сделать невозможным функционирование, поэтому пациент обращается в больницу или к семейному врачу вскоре после появления симптомов. Следует помнить, что игнорирование симптомов увеличивает риск разрыва аппендицита и перитонита, что представляет прямую угрозу жизни больного.
Диагноз аппендицита ставится на основании пальпации живота больного.Главное — точно локализовать боль. Нередко недуг путают с камнями в почках, аднекситом, холециститом или эндометриозом. УЗИ является неинвазивным и основным методом оценки воспаления, позволяющим оценить аппендикс и окружающие ткани, исключить распространение инфекции. Дополнительно заказывают базовую морфологию с определением СРБ.
Читайте также: Эндометриоз - причины, симптомы и лечение
Аппендицит — распространенное воспаление брюшной полости.Возникает в результате закупорки просвета органа. Причина этого состояния не совсем ясна. Также не известны способы снижения риска развития аппендицита. Непроходимость червеобразного отростка может быть вызвана фекальными отложениями, непереваренными остатками пищи, наличием паразитов. В результате закупорки червеобразного отростка повышается давление и происходит застой крови. Ишемия слизистой части толстого кишечника способствует размножению бактерий и, как следствие, развитию воспаления.Воспаление может развиться у людей любого возраста, но чаще всего оно встречается у молодых людей и детей.
Тип используемой терапии зависит от тяжести аппендицита. Выжидательная позиция – назначение антибиотиков. Дополнительно применяют внутривенную регидратацию больного. Однако большинству пациентов проводят операцию. На выбор предлагается два метода: вскрытие брюшной полости или лапароскопия.Второй метод лечения в основном используется у детей и пациентов с легким воспалением. В случае больших запущенных поражений и невозможности выполнения лапароскопической операции необходимо вскрытие брюшной полости. Лечение аппендикса заключается в его иссечении, и реконвалесценция здесь относительно непродолжительна. В случае аппендицита у беременных необходимо его удаление вне зависимости от триместра беременности.
После операции по удалению аппендикса рекомендуется соблюдать легкоусвояемую диету, основанную, например, на диете.в на вареном мясе, рисе и вареных овощах. Диету следует продолжать около месяца. В этот период необходимо полностью исключить трудноперевариваемые, сырые, жареные и вызывающие метеоризм продукты, а также фрукты.
.