2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Дегенеративно-дистрофические заболевания позвоночника – это совокупность хронических заболеваний, характеризующихся развитием дегенеративных изменений в различных тканях позвоночника, что приводит к поражению структур позвоночника и проявляется развитием болевого синдрома и неврологического дефицита.
Среди дегенеративно-дистрофических заболеваний позвоночника различают: остеохондроз, спондилоартроз, спондилез, грыжи межпозвонковых дисков, дегенеративный спондилолистез. Перечисленные заболевания, зачастую, развиваются совместно на фоне общего дегенеративно-дистрофического поражения позвоночника.
По мере нарастания дегенеративных изменений возникают стенозы (сужения) позвоночного и корешковых каналов, что приводит к компрессии (сдавлению) невральных структур, располагающихся в этих анатомических образованиях позвоночника.
Клинические проявления данной патологии бывают самыми разнообразными: от ощущения легкого дискомфорта, онемения, чувства «бегания мурашек» до выраженного болевого синдрома, потери чувствительности, слабости мышц и нарушения функции тазовых органов. По мере прогрессирования заболевания и нарастания симптомов человек лишается возможности свободно передвигаться и обслуживать себя.
В Республике Беларусь обследование пациентов с дегенеративно-дистрофическими заболеваниями проводят согласно мировым стандартам и с использованием новейшего оборудования. Выполняют цифровую рентгенографию отделов позвоночника, в том числе функциональную (при наличии показаний), с целью оптимальной визуализации пораженных сегментов позвоночника выполняют рентгеновскую компьютерную томографию (РКТ), магнитно-резонансную томографию (МРТ) с внутривенным контрастным усилением. Благодаря применению электронейромиографии удается не только уточнить уровень поражения, но и оценить степень патологических изменений невральных структур позвоночника.
Консервативное лечение дегенеративно-дистрофических заболеваний позвоночника проводят под наблюдением невролога. В случаях ухудшения состояния, отсутствия эффекта от проводимой терапии осмотр производит врач-вертебролог, который определяет показания для хирургического лечения.
На сегодня в Республике Беларусь применяют следующие хирургические методы лечения дегенеративно-дистрофических заболеваний позвоночника:
• Удаление грыж межпозвонковых дисков путем интер- (геми)ламинэктомии;
• Лазерная вапоризация грыж межпозвонковых дисков;
• Медиальная фасетэктомия, фораминотомия;
• Заднебоковая декомпрессия, передняя декомпрессия, в том числе эндоскопическая;
• Стабилизирующие операции с использованием титановых имплантов, транспедикулярных фиксаторов, межостистых стабилизаторов;
• Трансплантация ауто-, аллокости.
Одна операция может включать несколько хирургических методов, например, заднебоковая декомпрессия чаще всего дополняется установкой транспедикулярного фиксатора, передняя декомпрессия – спондилодезом костными ауто- и аллотрансплантатами и установкой межтелового титанового имплантата. Операция удаления грыжи межпозвонкового диска наряду с интер- (геми)ламинэктомией при сопутствующем спондилоартрозе может включать медиальную фасетэктомию и фораминотомию.
В Республике Беларусь широкое распространение получили методы малоинвазивной хирургии позвоночника, которые включают различные техники эндоскопии с видеоассистенцией, пункционную лазерную вапоризацию грыж межпозвонковых дисков, чрезкожную установку стабилизирующих металлоконструкций под контролем хирургической компьютерной навигации.
Выбор метода хирургического лечения дегенеративно-дистрофических заболеваний позвоночника зависит от типа патологии, общего состояния пациента и многих других факторов. У каждого из этих методов есть свой перечень показаний и противопоказаний, в зависимости от которого хирург выбирает оптимальный метод хирургического лечения для конкретного пациента.
| Удаление грыжи межпозвонкового диска | операция | От 1 800 до 2 500 долларов США |
| Ляминэктомия декомпрессивная, менингомиелорадикулолиз, радикулолиз | операция | От 2 200 до 4 000 долларов США |
Шейный остеохондроз отличается многообразием симптоматики, помимо компрессионных и рефлекторных проявлений, при этом заболевании не редкость церебральные симптомы: затылочные мигрени, обмороки, шум в ушах, тугоухость, нарушения глотания, ухудшение зрения. Они связаны с анатомическими особенностями кровоснабжения головного мозга, а также со связью симпатических ганглиев шеи с сосудами мозга.
Лечение остеохондроза шейного отдела позвоночника в первую очередь направлено на ликвидацию болевого синдрома и нарушений функции нервных корешков. Терапия чаще всего консервативная, она подбирается с учетом фазы деструктивного процесса и тяжести состояния пациента. Для того чтобы освободить сдавленные нервные структуры и восстановить физиологическую форму позвоночного столба используют ортопедические методы – специальные воротники, а также тракционное вытяжение позвоночного столба. Для купирования боли и снятия мышечного напряжения назначают блокады, в том числе внутрикостные.
В лечении при шейном остеохондрозе используют различные лекарственные средства:
· Нестероидные противовоспалительные средства;
· Хондропротекторы;
· Миорелаксанты;
· Средства, улучшающие кровоток;
· Витаминно-минеральные комплексы;
· Анальгетики.
Для снятия болевого синдрома и улучшения трофики тканей также эффективна физиотерапия: УФ-облучение, импульсные токи, электронейростимуляция, электрофорез, ультразвук, фонофорез. Обязателен массаж и лечебная физкультура, широко применяется рефлексотерапия. Лечение остеохондроза шейного отдела второй и третьей степени с выраженным радикулитом и значительными неврологическими нарушениями проводят в условиях стационара. При ухудшении состояния необходима консультация нейрохирурга.
Поясничный остеохондроз проявляется болями в пораженной области, иногда развивается люмбаго – сильный острый болевой синдром из-за которого больной не может пошевелиться. Рефлекторные симптомы становятся причиной болей и нейротрофических изменений в нижних конечностях. Возможно нарушение функции толстого кишечника или мочевыводящей системы. Лечение поясничного остеохондроза на ранних стадиях заключается в обеспечении двигательного покоя (ношение специального корсета и бандажа) и медикаментозной терапии. Показаны новокаиновые блокады для снятия болевого синдрома. На более поздних стадиях нужен постельный режим, при отсутствии противопоказаний проводят курс лечения кортикостероидами. Обязательна физиотерапия, по показаниям назначают вытяжение позвоночного столба. В тяжелых случаях необходима операция.
Пояснично-крестцовый остеохондроз проявляется болевыми ощущениями, гипотонией и гипотрофией мышц нижних конечностей, нарушениями функции конского хвоста спинного мозга. Лечение остеохондроза пояснично-крестцового отдела заключается в обеспечении двигательного покоя или соблюдении постельного режима, назначении лекарственных средств (анальгетиков, миорелаксантов, препаратов, усиливающих кровоток и других). При сильном болевом синдроме показаны блокады с анестетиками местного действия. Широко используется физиотерапия и тракционное лечение.
При появлении любых болей в спине необходимо обратиться к врачу для уточнения диагноза и подбора адекватной терапии.
Заболевание, которое возникает от старения позвонков и дисков.
Между позвонками находится диск, играющий роль аромартизатора. Он состоит из пульпозного ядра и фиброзного кольца, которое обволакивает пульпозное ядро. Когда начинается старение организма, это сопровождается старением позвонков и дисков. В них уменьшается содержание воды, они затвердевают, и уменьшается их объем, они перестают смягчать удары и распределять нагрузку должным образом. С возрастом давление в диске увеличивается, в диске начинается процесс деформации, так называемой, дегенерации. В результате, более низкой становится высота межпозвоночных дисков, позвонки примыкают между собой, смещаются. При этом выпавший диск и образовавшие остеофиты раздражают нервы и вызывают боль.
Существует боль при выполнении различных движений. Боль углубляется во время сидения, а если прислонится к чему-либо, боль уменьшается.
Диагностика : рентгенография, КT, МРТ.
Безоперационное лечение
хирургическое лечение
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Деформация позвоночника - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В норме позвоночник человека выполняет одновременно опорную, двигательную и амортизационную функции. Он имеет небольшие физиологические изгибы в переднезаднем направлении (лордозы и кифозы), которые предохраняют позвоночный столб от травм при переносе тяжестей, выполнении различных упражнений и даже при поддержании тела в определенном положении при движении.
Существует ряд факторов, которые могут привести к нарушению этих функций и стать причиной деформации позвоночника. Следствиями деформации позвоночника могут быть сильная утомляемость спины, нарушения работы внутренних органов (сердца, кишечника, желудка и др.), проблемы с вынашиванием беременности.
Признаками деформации позвоночника могут быть асимметрия плеч, лопаток, таза, локтей или нарушение походки. Если вы заметили у себя хотя бы один из них – это повод обратиться к врачу.
Разновидности деформации позвоночника
В настоящее время существует порядка десяти классификаций деформации позвоночника. Они различаются по типу, месту расположения, направлению и углу отклонения, степени искривления и прочее.
Наиболее часто используют классификацию по типу деформации,
которая включает:
Также деформации позвоночника делят в зависимости от природы происхождения на врожденные и приобретенные.
Возможные причины деформации позвоночника
Врожденные деформации позвоночника возникают по причине пороков внутриутробного развития, врожденных аномалий развития скелета или соединительной ткани, ДЦП (детского церебрального паралича), родовых травм.
Приобретенные деформации позвоночника могут быть следствием как травм и заболеваний, так и неправильного образа жизни.
К деформации позвоночника могут привести травмы, грыжи и опухоли позвоночника, травмы таза и нижних конечностей, плоскостопие, ампутация конечностей, заболевания внутренних органов и опорно-двигательного аппарата.
Активно способствуют развитию деформации позвоночника слабый мышечный корсет, избыточная масса тела, недостаток физической активности (гиподинамия), ношение тяжестей на одной стороне, длительное и регулярное пребывание в одной позе в искривленном положении (например, сидение за компьютером), мебель, которая не соответствует росту и массе тела (неправильно подобранный письменный стол или кровать для ребенка).
Устранение деформации позвоночника невозможно без четкого понимания причины, которая его вызвала. Для этого следует обратиться к врачу – только в его компетенции находится решение о проведении необходимых диагностических мероприятий и назначении нужной схемы лечения.
При каких заболеваниях возникают деформации позвоночника
К каким врачам обращаться?
Если возможная причина связана с заболеваниями легочной системы, понадобится консультация пульмонолога, при системном поражении соединительной ткани направление будет дано направление к ревматологу, если симптомы указывают на патологию обмена кальция – к эндокринологу. При неврозах, депрессии понадобится помощь психотерапевта, а при подозрении на новообразования – онколога.
Диагностика и обследования
Для того чтобы максимально точно установить причину деформации позвоночника, необходимо провести ряд исследований.
Поставить диагноз поможет рентгенография – ведущий метод выявления деформаций позвоночника. В зависимости от отдела позвоночника, где возможна деформация, может быть проведена рентгенография шейного, грудного или пояснично-крестцово-копчикового отдела.
Шейный отдел наиболее подвижная и менее защищенная часть позвоночного столба. Повреждение шейного отдела – наиболее тяжелая и опасная травма, чреватая повреждением спинного мозга и глубокой инвалидностью. Чаще всего шейный отдел позвоночника страдает от удара головой при нырянии на мелководье. Так же часто при мотоциклетной и автодорожной травме за счет «хлыстового» механизма во время резкого движения головой.
В зависимости от того, есть неврологическая симптоматика или нет, травма делиться на осложненную и неосложненную. По виду повреждения позвоночника перелом может быть стабильный, когда разрушение и изменение формы позвонка, возникшее в момент травмы, является окончательным и дальнейшего смещения не происходит, и нестабильным, когда уже после травмы незначительное усилие или нагрузка вызывают дополнительное смешение отломков. Это может вызвать появление или углубление неврологических симптомов в виде двигательных и чувствительных нарушений в теле и конечностях.
Необходимо помнить, что разделение переломов на стабильные и нестабильные весьма условно, особенно в шейном отделе позвоночника. При неосложненном переломе могут внезапно появиться неврологические нарушения при оказании первой помощи и неправильной транспортировке. Поэтому пострадавшим при высокоэнергетических травмах (ДТП, падение с высоты, нырянии на мелководье) необходимо обязательно проводить жесткую иммобилизацию шейного отдела позвоночника до перекладывания и транспортировки в медучреждение, потому что отказаться от иммобилизации может только опытный врач, проведя ряд обследований.
Лечение
Стабильные повреждения лечатся консервативно иммобилизацией шейного отдела жестким воротником типа «Филадельфия» на срок от 2-4 недель при травме связочного аппарата до 4-6 месяцев при компрессионных переломах тел позвонков.
Нестабильные повреждения лечатся хирургически. Целью операции является удаление разрушенных костных структур, устранение компрессии нервной ткани, восстановление тела сломанного позвонка и стабильная фиксация сегмента.
Позвонки скрепляют пластинами с винтами, а для восстановления тел позвонков используется собственная кость пациента, которая берется из крыла подвздошной кости. Вместо собственной кости можно использовать различные протезы тел позвонков. При нестабильных переломах с вывихом и разрушением межпозвоночных суставов необходимо дополнительно использовать заднюю фиксацию шейного отдела винтами и стержнями.
Наиболее сложны в диагностике и лечении повреждения двух верхних шейных позвонков. Это связано со сложным анатомическим строением, отличающимся от остальных шейных позвонков, и большой функциональной нагрузкой. Они соединяют шейный отдел с основанием черепа и обеспечивают основную часть движений головы. Близость жизненно важных структур центральной нервной системы требует особой тщательности при лечении таких повреждений. Все переломы и вывихи в этой зоне, как правило, не стабильные и требуют хирургического лечения. Часто встречается сочетание различных повреждений, что требует тщательной диагностики для выбора правильной тактики. Хирургическое лечение такой травмы требует большого опыта и навыков, поскольку металлоконструкции устанавливаются в непосредственной близости от жизненно важных анатомических структур – спинного мозга, ствола головного мозга и позвоночных артерий. Перед операцией часто используется гало-аппарат для исправления деформации и стабилизации повреждения. Многое хирурги предпочитают ограничиваться наложением гало-аппарата и наблюдать за пациентом в аппарате в течение 4 месяцев. В ряде случаев после снятия аппарата происходит повторное смещение, требующее выполнения операции. Помимо этого лечение в аппарате крайне не комфортно для пациента, поэтому мы предпочитаем использовать аппарат только как первый этап перед установкой внутренних фиксаторов.
Операции на шейном отделе позвоночника пациентами переносится, как правило, хорошо. Один-два дня могут ощущаться затруднения при глотании. При неосложнённой травме можно вставать на следующий день. Если имеются неврологические нарушения, то начинать реабилитацию рекомендуется уже в раннем послеоперационном периоде.
Доктор Марек Крохмальски и его команда первыми в Польше использовали стволовые клетки CD34+, взятые из периферической крови пациента. Они обладают специфической способностью «восстанавливать» повреждения в различных тканях. Стволовые клетки забирают у пациента перед процедурой, а затем вводят непосредственно в место травмы или пораженный участок.Терапия завершается стандартизированной реабилитацией. Комплексная терапия в клинике Медикал Магнус позволяет добиться быстрой регенерации, улучшения качества жизни и повышения активности пациента.
Что мы можем вылечить с помощью стволовых клеток?
Каковы эффекты лечения стволовыми клетками?
Посмотреть отзывы наших пациентов:
«В 2015 году я был в плохом состоянии, я бы сказал очень плохом. У меня не только не было сил для упражнений. После ночи я был измотан. Все болело, все тело. После 30 минут массажа мне пришлось лечь, поспать, так что я был измотан. Это был 2016 год и первая трансплантация стволовых клеток, подкрепленная годовой реабилитацией, на которую у меня вдруг появились силы, которых с каждым месяцем становилось все больше и больше.Наращивание мышечной массы началось и продолжается по сей день. Третья трансплантация стволовых клеток позади, а впереди снова борьба. Я буду тренироваться, я буду формировать мышцы». Артур, 19.01.2018 ( мышечная дистрофия )
"Большое спасибо за применение стволовых клеток в апреле 2016 года, которое вернуло мне работоспособность тазобедренных суставов и радость от повседневных обязанностей" - Рышард 26.07.2017 ( остеоартрит )
"Большое спасибо за лечение стволовыми клетками, которое восстановило мои коленные суставы" - Мариола 20.09.2017 ( Остеоартроз ) 90 068 90 062
«Благодаря введению стволовых клеток в оба тазобедренных сустава мне удалось избежать операции по имплантации эндопротезов. Болезнь остановилась на два года. лечение. Жду новых вещей, могу быть подопытным кроликом :) "- Гражина 31.05.2017 ( Остеоартроз ) 90 068 90 062
"В 2014 году мне сделали процедуру введения стволовых клеток в оба тазобедренных сустава. Спустя 3 года я чувствую себя намного лучше, чем до операции. Повседневная деятельность перестала доставлять мне проблемы, моя физическая форма значительно улучшилась. Можно сказать, что я функционирую как любое здоровое В этом году мне исполняется 30 лет, и благодаря доктору Крохмальски я преследую свои цели, а не думаю об эндопротезах.Я хотел бы поблагодарить доктора Крохмальски и весь персонал MMC, который заботился обо мне за это. Надеюсь, что мы будем видеться только на контрольных визитах, а не в операционной ;) "Цезарий 07.2017 ( артроз )
Лечение стволовыми клетками в нашей клинике проводит доктор Марек Крохмальски с командой, состоящей из:
Ортопедия и травматология:
Неврология (мышечные дистрофии, СМА):
Нейрохирургия:
Свяжитесь со специалистами нашей клиники для получения полной информации о лечении стволовыми клетками.
Позвоните нам:
500 183 617 (пн-пт | 8:00-16:00)
510 060 918 - подробнее
Пишите нам: [email protected]
Полезная информация
Стволовые клетки — это не только клетки пуповинной крови.Их также можно получить из периферической крови. Существуют стволовые клетки, называемые CD 34+. Эти клетки обладают определенным «интеллектом» и специфической способностью «восстанавливать» повреждения в различных тканях на постоянной основе. Попадая в данную ткань, они принимают ее форму. Если их вводят в костную ткань, они принимают форму костных клеток, а если вводят в мышечную ткань - мышечных клеток. У этих стволовых клеток есть еще одно, очень ценное свойство, а именно то, что когда клетка аномальна, организм сам ее уничтожает (клетка подвергается апоптозу) и таким образом пациент избегает риска того, что клетка превратится, например, в раковую. .Кроме того, поскольку стволовых клеток в периферической крови определенно больше, чем в пуповинной крови или костном мозге, терапия с использованием таких клеток является лучшим медицинским решением. Клетки берут у пациента перед процедурой, а затем вводят непосредственно в место травмы или пораженный участок. Терапия позволяет быстро регенерировать поврежденные мышцы и суставы, восстанавливать суставные поверхности, уменьшать боль, увеличивать объем движений дегенерированных суставов и тем самым улучшать активность пациента.Впервые в Польше уникальный метод лечения с использованием стволовых клеток, взятых из периферической крови пациента, применил ортопед-травматолог нашей Клиники, доктор Марек Крохмальски .
Приглашаем вас посмотреть серию лекций о стволовых клетках и других биологических методах лечения, которые проведет в качестве эксперта доктор Марек Крохмальски. Лекции были созданы благодаря сотрудничеству Польского общества ортопедии и травматологии и Польского общества мышц, сухожилий и связок.
Ссылка на все
лекцийОртопедические условия
При лечении ортопедических заболеваний стволовые клетки используются, в том числе, в при травмах костей, хрящей, мышц или связок, заболеваниях коленных, тазобедренных и плечевых суставов, а также голеностопных суставов и стоп. Процедуры введения клеток, выполненные командой доктора Марека Крохмальски (у более 500 пациентов), в большинстве случаев дали ожидаемые клинические результаты.Особенно хорошие результаты принесло использование клеток при лечении дегенеративных изменений коленных ( гонартроз ) и тазобедренных суставов ( коксартроз ). Терапия значительно уменьшала боль, восстанавливала повышенный объем движений в суставе и часто являлась альтернативой протезированию. Примером эффективности лечения с применением стволовых клеток являются терапии, проводимые, в том числе, в с тяжелоатлетами - бронзовым призером Олимпийских игр Бартломеем Бонеком, олимпийским чемпионом и чемпионом мира Марцином Доленгой или силачом Мариушем Пудзяновски .
Мышечные дистрофии
В нашей клинике д-р Марек Крохмальски и его команда также впервые в Польше провели лечение мышечной дистрофии стволовыми клетками. Это генетическое заболевание, неизлечимое сегодня. Эта болезнь значительно усложняет повседневное существование, а иногда даже делает его невозможным. Во время процедуры врачи из команды доктора Марека Крохмальски собрали у пациентов собственные стволовые клетки, а затем ввели их в дистрофические мышцы с дефицитом дистрофина — вещества, отвечающего за сократимость мышц.Сразу после операции начался реабилитационный процесс, благодаря которому улучшилась мышечная сила и стало легче передвигаться даже без костылей. Благодаря лечению стволовыми клетками и реабилитации, проводимой в нашей Клинике, пациенты обрели большую физическую форму, что позволило некоторым из них даже вернуться к работе. Таких эффектов нельзя было добиться, применяя только реабилитацию без введения стволовых клеток. Через год у пациентов, получавших терапию стволовыми клетками, боли в спине утихли, а конечности стали сильнее.Это побудило некоторых пациентов воспользоваться еще одной процедурой инъекции стволовых клеток, чтобы еще больше улучшить свои двигательные функции.
В 2015 году доктор Марек Крохмальски получил, в том числе, за внедрение инновационного метода лечения с помощью стволовых клеток. Первое место в конкурсе «Сильные в бизнесе» в номинации: «Медицина, здоровье и фармация»:
Стоит также добавить, что лечение стволовыми клетками в клинике Медикал Магнус ® в несколько раз дешевле, чем такое же лечение, проводимое в Китае или Индии.
Примечание:
Этические принципы компании Medical Magnus Sp. о.о. соблюдать Хельсинкскую декларацию Всемирной медицинской ассоциации (WMA) – Принципы этического поведения в медицинском эксперименте с участием человека, в которой указано: «При лечении пациента, когда доказанных вмешательств не существует или они оказались неэффективными, врач после консультации со специалистом и получения информированного согласия больного или его законного представителя может применить вмешательство с недоказанной эффективностью, если, по мнению врача, оно дает надежду на спасение жизни, восстановление здоровья или облегчение страданий». В то же время мы хотели бы сообщить вам, что результаты лечения стволовыми клетками могут отличаться от пациента к пациенту, на что могут в основном влиять индивидуальные особенности пациента, а также, среди прочего:
Медикал Магнус Сп. о.о. не гарантирует каких-либо конкретных результатов благодаря использованию инновационного метода лечения стволовыми клетками.
Дамы и господа,
Убедительно просим Вас заполнить Квалификационную анкету пациента для лечения и выделения стволовых клеток ДО записи на прием. Предлагаем вам скачать опрос:
Пожалуйста, отправьте заполненную анкету по адресу: komorki @ mmcenter.pl вместе с медицинской документацией, касающейся основного заболевания и сопутствующих заболеваний.
Команда клиники Медикал Магнус немедленно свяжется с вами и объяснит дальнейшие действия.
Большое спасибо
Медицинская команда клиники Магнуса
Реабилитация после лечения стволовыми клетками
В раннем периоде после лечения стволовыми клетками реализуемая физиотерапевтическая программа направлена на восстановление надлежащего объема движений в суставе, восстановление мышечной силы.Используемые пассивно-активные упражнения, мобилизация мягких тканей, PIR (Поизометрическая релаксация мышц и связок) и шины CPM (Continuous Passive Motion) для терапии с постоянным пассивным движением позволяют безболезненно восстановить мышечный баланс.
Используя самое современное специализированное оборудование, можно оценивать и тренировать нервно-мышечную систему в следующих условиях: изометрические, изотонические (концентрические и эксцентрические), изокинетические (эксцентрические и концентрические) и пассивные движения с возможностью полного архивирования данных для статистического анализа .
Комплексные реабилитационные процедуры способствуют восстановлению нервно-мышечной координации, функции утраченного равновесия и восстановлению правильного паттерна движений.
Ортопедическая реабилитация
Ортопедическая реабилитация предназначена для больных с любыми повреждениями опорно-двигательного аппарата в области костей, суставов и мягких тканей.
Среди прочего мы предлагаем:
• лечебную физкультуру на самом современном оборудовании (Scanlab – коротковолновая диатермия, DELTA – микроволновая диатермия, DKF, Vadit, THERMOPRESS)
• ударная волна
• функциональные упражнения, выполняемые на самом современном оборудовании (BIODEX, динамометрическая платформа)
• руководство по терапии
• функциональный тренинг
• упражнения с использованием биологической обратной связи (HUMAC 360)
• упражнения с использованием эластического сопротивления голеностопного сустава (MINITALUS)
• инструкция к упражнениям
В области ортопедической реабилитации предлагаем реабилитацию:
• после лечения стволовыми клетками
• после эндопротезирования тазобедренного или коленного сустава
• после артроскопии
• после переломов и спортивных травм
• после травм суставов верхней и нижних конечностей
Ортопедическая реабилитация включает:
• консервативную реабилитацию
• предоперационную реабилитацию
• послеоперационную реабилитацию
Использование консервативной реабилитации часто позволяет избежать хирургического вмешательства и успешно лечить дисфункцию.Часто достаточно нескольких сеансов лечения, чтобы уменьшить боль и улучшить качество жизни.
Предлагаемая до процедуры реабилитация ориентирована на программу подготовки пациента к процедуре. Упражнения необходимы для правильной физической подготовки пациента к операции и достижения хороших результатов. Подготовка перед процедурой заключается в обучении пациента выполнению определенных упражнений с целью укрепления верхней и нижней частей тела, что позволит пациенту быстро встать и быстро вернуться к повседневным делам.
Хирургическое лечение включает специализированный реабилитационный процесс. Он включает в себя комплексное лечение после хирургических процедур, таких как артроскопия, имплантация эндопротезов плеча, бедра, колена и стопы, после лечения стволовыми клетками. Целью послеоперационной реабилитации является возвращение пациенту полной самостоятельности в повседневной деятельности. Индивидуальный подход к пациенту и поддержка процесса выздоровления с помощью процедур в области физиотерапии и функциональной оценки пациента позволит правильно и наиболее эффективно вернуться к физической активности.
Для достижения вышеуказанных целей мы используем различные методы мануальной терапии, лечебной физкультуры, методы с использованием современного оборудования, индивидуально подобранного для пациента.
Реабилитация позвоночника
Физиотерапия при болях в позвоночнике с использованием физиотерапевтических методов (например, мануальная терапия, кинетический контроль — анализ движений и контроль движений) и упражнений, индивидуально подобранных в зависимости от состояния и способностей пациента, направлена на:
• облегчение боли
• предотвращение развития вредных привычек
• противодействие вторичные изменения опорно-двигательного аппарата
• снижение рефлекторно-повышенного напряжения параспинальных мышц
• повышение стабильности позвоночника
• повышение силы постуральных мышц
• восстановление мышечного баланса
Комплексное лечение дисфункций шейного, грудного и пояснично-тазо-подвздошного комплексов.
Предлагаем:
• консервативная реабилитация при лечении в т.ч. шейная, грудная, поясничная дископатия, миофасциальные боли, перегрузочные боли, триггерная терапия
• профилактика болей в спине путем правильной диагностики и подбора правильных упражнений
• мануальная терапия
• лечебная физкультура как поддерживающий элемент
• тракционный лифтинг
• PLATINUM - стол для вытяжения шейного или поясничного отдела позвоночника с возможностью трехплоскостной коррекции положения кровати
Биомеханическая стимуляция мышц (БМС) – физиотерапевтический метод, применяемый в основном для профилактики и лечения нарушений опорно-двигательного аппарата, ускоряющий реабилитацию и улучшающий общее состояние организма. В методе BMS используются низкочастотные диагональные вибрации, воздействующие на мышечные волокна и вызывающие внутреннюю нервно-мышечную стимуляцию.Происходит увеличение мышечной силы и массы, а также усиление крово- и лимфообращения, в результате чего улучшается питание клеток, усиливается газообмен и выведение токсинов из организма. Благодаря влиянию на обмен веществ БМС снижает концентрацию медиаторов воспаления и оказывает обезболивающее действие. Низкочастотные диагональные вибрации, используемые в методе БМС, снижают мышечное напряжение, а значит, мышцы расслабляются и увеличивается объем движений в суставах. Эффекты BMS быстрые и продолжительные.
Показания:
Противопоказания:
Подробнее на www.euromedicapolska.pl
Часы работы:
Д-р Забелло
Понедельник 13:30 - 15:30
вторник 11:30 - 13:30
Четверг 11:30 - 13:30
Пятница 11:30 - 13:30
Кларецкий, магистр наук
Понедельник 15:30-17:30
Четверг 13:30-15:30
.Вебер-Райек Катаржина,
Вебер-Райек, Кендзерски Анджей, Жуков Валерий. Оценка мышечной силы и объема движений в суставах
плечевого пояса и шейного отдела позвоночника у больных после ларингэктомии.Журнал образования, здоровья и спорта. 2015. Т. 5 (11): 25–42.
ISSN 2391-8306. DOI http://dx.doi.org/10.5281/zenodo.33164
http://ojs.ukw.edu.pl/index.php/johs/article/view/2015%3B5%2811%29%3A25- 42
https://pbn.nauka.gov.pl/works/665740
Ранее Журнал медицинских наук. ISSN 1429-9623/2300-665Х. Архивы 2011–2014
http://journal.rsw.edu.pl/index.php/JHS/issue/archive
Deklaracja.
Характер и содержание журнала не изменились.
Согласно информации Министерства науки и высшего образования от 2 июня 2014 г., в 2014 г. оценка научных журналов не проводится; пересмотренный журнал получает то же количество баллов, что и в списке
научных журналов от 31 декабря 2014 года.
Журнал имеет 5 баллов в параметрической оценке Министерства науки и высшего образования Польши. Часть B пункт 1089. (2014-12-31).
© Автор(ы) 2015;
Эта статья опубликована с открытым доступом в Licensee Open Journal Systems Университета Казимежа Вельки в Быдгоще, Польша и Радомского университета в Радоме, Польша
Открытый доступ.Эта статья распространяется в соответствии с условиями некоммерческой лицензии Creative Commons Attribution, которая разрешает любое некоммерческое использование, распространение и воспроизведение на любом носителе,
, при условии, что указаны первоначальный автор(ы) и источник. Это статья в открытом доступе, лицензированная в соответствии с условиями некоммерческой лицензии Creative Commons Attribution
(http://creativecommons.org/licenses/by-nc/3.0/), которая разрешает неограниченное некоммерческое использование, распространение и воспроизведение в любой носитель, при условии, что работа правильно процитирована.
Это статья с открытым доступом, лицензированная в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/3.0/), которая разрешает неограниченное некоммерческое
использование, распространение и воспроизведение на любом носителе при условии правильного цитирования работы.
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Поступила: 08.05.2015. Отредактировано 05.09.2015. Принято: 20.10.2015.
Оценка мышечной силы и объема движений в суставах плечевого пояса
и шейного отдела позвоночника у больных после ларингэктомии -Rajek Magdalena1,
Kędzierski Andrzej2, Zukow Walery3
1 Кафедра физиотерапии и кинезитерапии Университет в Торуни,
Университет кинезитерапии, Collegium Medicum в Быдгоще2 Кафедра квантовой механики, Институт физики, Университет Николая Коперника, 9000
Вельки в Быдгоще
Ключевые слова: гортань tomia, измерение мышечной силы, измерение объема движений,
плечевой пояс, шейный отдел позвоночника.
Ключевые слова: ларингэктомия, измерение мышечной силы, объем движений
измерение, плечевой пояс, шейный отдел позвоночника.
Реферат
Гортань сверху граничит с нижним отделом глотки, а снизу переходит в трахею, расположенную в области шеи на уровне V - VI шейного позвонка
выполняющую защитную функцию органов дыхания, дыхательные и голосовые пути. Рак гортани является наиболее частым злокачественным новообразованием
в области головы и шеи.Лечение состоит из операции (ларингэктомии) и поддерживающей лучевой терапии. Процедура тотальной ларингэктомии
удаляет многие структуры шеи (мышцы, мягкие ткани, нервы и лимфатические узлы). Это влияет на подвижность и силу мышц
шейного отдела позвоночника, головы и плечевого пояса. Исследование проводилось на 31 пациенте после ларингоэктомии, обратившихся по адресу
«Орион» в Быдгоще. Средний возраст составил 66,5 лет. Контрольную группу составили здоровые люди без ограничений подвижности в
шейном отделе позвоночника и плечевом поясе.Тест заключался в измерении силы по шкале Ловетта в соответствующих положениях и измерении
с помощью портновской меры подвижности шейного отдела позвоночника и плечевого пояса с помощью гониометра. Ларингэктомия
отрицательно влияет на мышечную силу и диапазон движений, особенно у людей, у которых были удалены лимфатические узлы в области шеи.
Реферат
Гортань сверху граничит с узким местом, а снизу переходит в трахею, в области шеи на высоте V-VI шейных позвонков
выполняя защитную функцию дыхательных путей и голосовой почты.Рак гортани является наиболее распространенной злокачественной опухолью головы и шеи.
Лечение состоит из операции (ларингэктомии) и поддерживающей лучевой терапии. При тотальной ларингэктомии удаляются многие из
структур шеи (мышцы, мягкие ткани, нервы и лимфатические узлы). Это влияет на подвижность и силу мышц шейного отдела позвоночника и головы и
плечевого пояса. Исследование проводилось на 31 пациенте, перенесшем ларингэктомию, встречающемся в Клубе «Орион» в Быдгоще.Средний возраст
составил 66,5 лет. Контрольную группу составили здоровые люди, без ограничений подвижного имущества в шейном отделе
иплечевом поясе. Исследование на измерение силы по шкале Ловетта под соответствующими рубриками и измерение с помощью рулетки
подвижности шейного отдела позвоночника и плечевого пояса с помощью гониометра. Ларингэктомия отрицательно влияет на мышечную силу и диапазон подвижности
, особенно у людей, которым были удалены лимфатические узлы в области шеи.
.Позвоночник человека состоит из 26 костей и отвечает за правильную осанку и механику движений. Хотя он развивался и адаптировался к двуногой фигуре на протяжении тысячелетий эволюции, изначально он был создан для четвероногих животных. Поэтому в связи с изменением его нагрузки, отсутствием опоры для верхних конечностей, которые когда-то были передними, и специфического, малоподвижного образа жизни современного человека распространены дегенеративные изменения позвоночника.
Позвоночник состоит из 26 костей - позвонков, которые разделены дисками хрящевой ткани. Кости защищают в них спинной мозг, а диски обеспечивают подвижность (рис. 1). Вследствие тяжелых, длительных нагрузок, вынужденного положения тела или травм в позвоночнике могут возникнуть дегенеративные изменения, т.е. патологические повреждения, структурные модификации. Они могут иметь форму: остеофитов, т.е. костных разрастаний, грыж межпозвоночных дисков, размозжений дисков, изменения положения позвонков и т. д.Вначале они могут протекать бессимптомно, но в дальнейшем появляются характерные симптомы [1][2][3].
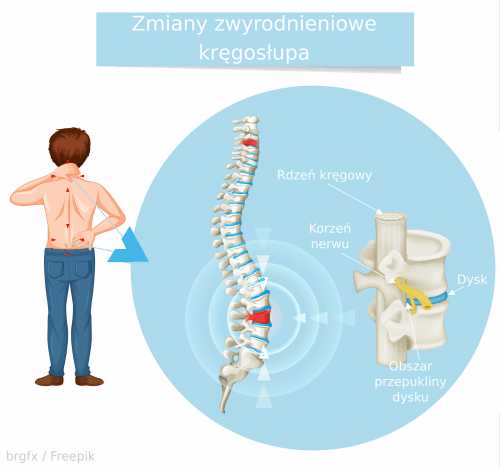
Рисунок 1 симптомы
Способствует правильному функционированию мочевого пузыря и нижних мочевыводящих путей. Подробнее>
В задней части каждый позвонок имеет отверстие, через которое проходит спинной мозг, а все 26 костей образуют для него защитный туннель, т.е. канал спинного мозга. От позвоночника отходят нервные корешки, которые являются началом практически всех нервов в организме человека, и отходят они от боковых отделов позвоночника, между соседними позвонками (рис. 1) [4]. Именно из-за близости этих очень важных нервных структур любые патологические изменения вызывают их раздражение или даже повреждение. Это приводит к боли, сенсорным нарушениям и/или мышечному параличу, которые являются симптомами дегенерации позвоночника. Боль может быть или усиливаться при физическом напряжении или при определенном положении тела из-за давления на нервы, напримергрыжа диска углубляется в позвоночный канал, сдавливая спинной мозг.
Помните:В реабилитации может быть полезна физиотерапия, то есть электротерапия, инфракрасная терапия и т. д., но наилучшие результаты дает кинезиотерапия или лечение движением.
При постоянном, интенсивном давлении на нервные структуры происходит повреждение, которое становится необратимым, если не проводится лечение, результатом чего является нарушение чувствительности, вплоть до ее отмены и паралича мышц.Последняя проявляется в виде парезов конечностей, нарушения ходьбы, невозможности выполнения точных движений, недержания мочи/стелла или отсутствия диуреза и др. Дегенеративные изменения чаще всего возникают в шейном и, во вторую очередь, в поясничном отделах, в связи с чем симптомы различаются. В первом случае отмечаются боли и нарушения чувствительности в одной или обеих руках, боли в плече (часто после физической нагрузки), мигренозные головные боли, головокружение, нарушения чувствительности и паралич верхних конечностей.В случае изменений в поясничной области возникает характерный радикулит, т.е. корни. Это острая колющая боль в пояснице (крестце), которая иррадиирует в нижнюю конечность и уменьшает ее подвижность. В более запущенных случаях наблюдается паралич мышц ног, задержка или недержание мочи, нарушения чувствительности в промежности. Как видно из вышеприведенных описаний, спектр симптомов широк, зависит от выраженности изменений и может привести даже к стойкой инвалидности [1][2].
Причиной дегенерации позвоночника чаще всего являются длительные (десятилетиями) перегрузки, возникающие в результате стояния, сидения и других вынужденных поз, чаще всего связанных с работой, например, наклоняясь над компьютером в офисе (когда при наклоне головы вперед шейный отдел нагружается до шести раз больше, чем при прямом положении головы), вождении автомобиля и сидении за письменным столом (нагружают поясничный отдел позвоночника, препятствуя его естественному изгибу) и др.Другими причинами могут быть остеопороз или травмы.
Все вышеперечисленные факторы могут привести к изменению положения позвонков (нарушение системы части позвоночного канала может вызвать сдавление его или нервного корешка одним из позвонков), образованию остеофитов (костные разрастания, которые могут вызвать вышеупомянутое давление), грыжа межпозвонкового диска. Диск соединяет отдельные круги наподобие кирпичной ступки, но имеет структуру бублика, снаружи тесто, т. е. твердая, хрящевая оболочка, прилипшая к кости, а внутри начинка, желеобразное вещество. называется студенистым ядром.В результате перегрузки или травмы (например, при неправильных занятиях в тренажерном зале) оболочка межпозвонкового диска может быть разорвана, а ядро может вырваться в виде грыжи. Это желеобразное вещество также может сдавливать позвоночник и нервные корешки, вызывая симптомы, характерные для дегенерации позвоночника [1][2].
Препарат для сердечно-сосудистой системы, с коэнзимом Q10, укрепляющий сердце Проверить предложение>
Выбор лечения зависит от прогрессирования дегенеративных изменений. Если они легкие, достаточно отдыха (лежа), обезболивающих и противовоспалительных препаратов (НПВП и/или стероидов) до тех пор, пока не пройдет острая фаза (интенсивная боль, вызванная, например, травмой или непривычной физической нагрузкой). Тогда вам необходимо пройти реабилитацию, которая описана в следующем разделе.
Знаете ли вы, что:при далеко зашедшей дископатии возможно полное выскальзывание всего позвонка из нижних позвонков? Это состояние называется спондилолистезом.
В более запущенных случаях, когда боль значительна, применяют инвазивное лечение, заключающееся в блокировании чувства чувствительности в пределах поврежденного участка позвоночника.Это можно сделать с помощью инъекции анестетиков и стероида, термоповреждения (повреждение близлежащих нервных окончаний высокой температурой - около 80︒С) или криолизисом (использование с той же целью низкой температуры - около -80︒С). Мышечная слабость или паралич являются показанием к нейрохирургической операции для устранения причины сдавления спинного мозга и/или корешков. Для этого, например, удаляют выступающее студенистое ядро с имплантацией искусственного диска или без нее, стабилизируют позвонки винтами, удаляют остеофиты и т. д.Однако следует помнить, что операции предназначены для людей с запущенным заболеванием и направлены на предотвращение мышечного паралича и инвалидности, а также на улучшение качества жизни, но не устраняют симптомы полностью [1] [2] [3] .
Физиотерапия может быть полезна в реабилитации, т.е. электротерапия, инфракрасная терапия и т.д., но наилучшие результаты дает кинезотерапия, т.е. лечение движением. Существуют определенные комплексы упражнений для данной дегенерации, напр.очень популярные упражнения Маккензи. После получения указаний физиотерапевта больной должен выполнять такие упражнения не только в здравпункте, но и дома. Очень важным элементом реабилитации является изменение вредного поведения и эргономики труда, т.е. регулярные упражнения на растяжку (в том числе на рабочем месте), безопасные физические нагрузки без перегрузки суставов и позвоночника, правильное положение шеи и спины при сидении за письменным столом. поясничный отдел позвоночника положить на стул) [1][3].Следует помнить, что перед началом занятий следует провести визуализирующее обследование (рентген, КТ или МРТ), чтобы точно диагностировать проблему и иметь возможность оценить, какие занятия помогут, а какие навредят. Реабилитация является очень важным элементом лечения, начатая на ранней стадии заболевания и проводимая старательно, приводит к значительному улучшению состояния больного и может предотвратить оперативное вмешательство.
Дегенерация позвоночника в связи с образом жизни является одним из так называемыхболезни цивилизации и затрагивают большую часть общества. Чтобы их избежать и не допустить прогрессирования, следует позаботиться о комфорте и эргономике на работе, а также регулярно заниматься спортом и растяжкой. Патологические изменения возникают чаще всего на протяжении многих лет и являются следствием неправильного образа жизни.
.90 000 причин и симптомов. Как справиться с болью в спине?Боль в спине – одна из распространенных проблем со здоровьем современного человека. Часто это вызвано нездоровым образом жизни: длительным сидением перед компьютером, отсутствием физической активности или ожирением. Другие причины могут быть связаны с травмой, возрастом или серьезным заболеванием.
Боль в спине влияет на вертикальную ось нашего тела - мы ощущаем ее в различных отделах, от шеи до поясницы.Это очень распространенное заболевание, с которым большинство людей сталкиваются в какой-то момент своей жизни, поскольку оно в значительной степени связано с малоподвижным образом жизни, плохой осанкой или отсутствием физической активности.
Вопреки видимому, не механические повреждения являются наиболее частой причиной болей в спине. Боль в спине обычно связана с дегенеративными изменениями , воспалением или проблемами с работой суставов.
Боль в спине можно разделить на несколько типов, например, боль в спине.болевой эпизод. Таким образом, мы можем различить боли в пояснице или боли в шее. Также стоит произвести разделение по типу патологических изменений, происходящих в позвоночнике, которые и являются причиной проблемы.
Читайте также о согревающих ковриках от болей в спине и о том, как заботиться о зрении и позвоночнике во время работы за компьютером.
| дегенеративные изменения | дископатией | Люмбаго (огнестрельное) | Механизм | Вызванный медленным разрушением суставного хряща и образованием костных разрастаний | Появляется грыжа студенистого ядра, раздражающая или повреждающая нервы | Травма в результате перегрузки кости | ослабление костной структуры и подверженность давлению на | 95 седалищный нерв из-за выпячивания студенистого ядра | |
| Кто подвергается наибольшему риску? | Пожилые люди | Люди, которые работают за компьютером в течение длительного времени, часто в расцвете сил | Люди, которые работают физическичастое наклонение и поднятие тяжестей | Пожилые люди, особенно женщины после менопаузы | Лица, страдающие дегенеративными заболеваниями позвоночника | ||||
| Какой отдел позвоночника чаще всего поражается? | поясничный и грудной и грудной |
|
| поясничный | влияет на многие части позвоночника | поясничный район, боль в бедре, бедро | или боль в ягодицах
Большинство болей в спине является результатом нездорового образа жизни.Вероятность заболеваний повышают, среди прочего:
Иногда боль в спине связана с врожденными аномалиями или естественной предрасположенностью, напримериз-за анатомического строения женщины более склонны к болям в поясничном отделе больше, чем мужчины. К другим причинам болей относятся опухолевые заболевания, расположенные вблизи позвоночника, травмы, воспалительные, дистрофические и дегенеративные процессы.
Боль в спине – это заболевание, требующее посещения семейного врача , который после первичного осмотра и назначения соответствующих диагностических процедур направит нас к специалисту или – в простых случаях – самостоятельно порекомендует соответствующую терапию. В зависимости от причины проблемы подходящим специалистом будет ортопед или невролог. Квалифицированный физиотерапевт также может облегчить боль в спине.
Что помогает при болях в спине или других частях позвоночника? Обезболивающие, доступные в аптеке, обычно являются вашим первым выбором. В основном это нестероидные противовоспалительные препараты на основе напроксена , кетопрофена , диклофенака или мелоксикама .Мы можем выбирать из пероральных средств, а также мазей и гелей для наружного применения. Заслуживают внимания также термотерапия с использованием горячих и холодных компрессов и физиотерапия, включающая массажи, специально подобранные упражнения и кинезиотерапию.
Мы также можем использовать домашние средства от болей в поясничном отделе или шейном отделе позвоночника, например, горячую ванну, компрессы из яблочного уксуса или теплые рисовые компрессы. упражнения при болях в поясничном отделе позвоночника, выполненные самостоятельно, принесут нам большое облегчение – однако будьте осторожны и строго следуйте указаниям врача.
Читайте также:
Боль в спине – это проблема, которая усложняет повседневную жизнь. Стоит позаботиться о профилактике, чтобы минимизировать риск и избежать серьезного дискомфорта. Ключ в том, чтобы изменить свой образ жизни на более активный, позаботиться о том, чтобы принять правильное положение тела и поддерживать здоровый вес. Людям, которые подолгу работают за компьютером, важно использовать профилактические упражнения для спины, растяжки и укрепления – отличным решением являются, например, упражнения для спины.плавание. Позаботимся о введении в рацион витаминов и минералов, поддерживающих опорно-двигательный аппарат.
Боль в спине – явление, с которым время от времени приходится сталкиваться почти всем нам. Ежедневно заботясь о физической активности, здоровом питании и правильной осанке, мы минимизируем риск возникновения серьезных проблем с позвоночником, препятствующих нормальному функционированию.