2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Анальная трещина (трещина заднего прохода) представляет собой разрыв слизистой оболочки прямой кишки. Как правило, патология развивается у людей, которые страдают хроническими запорами или ведут малоподвижный образ жизни. Диагностируют трещины примерно у 20 % пациентов, которые обращаются к врачу с проблемой дискомфорта в области прямой кишки. Патология может быть как самостоятельной – возникшей при воздействии травмирующих факторов, так и вторичной – следствием ряда сопутствующих заболеваний (внешнего геморроя, язвенной болезни, нарушений в работе желудочно-кишечного тракта).
Трещина заднего прохода провоцируется преимущественно травмой прямой кишки или запором и геморроем.
К повреждению могут привести:
Не стоит думать, что анальная трещина заживет сама. Если пациент не поменяет систему питания и не устранит травмирующие факторы, ничего не изменится. Кроме того, острая патология нередко переходит в хроническую форму. При этом пациент страдает от выраженного дискомфорта, нередко испытывает не только физические, но и психологические проблемы. Если обратиться к специалисту сразу же после обнаружения признаков патологии, лечение будет проведено быстро – консервативными методиками. В запущенных случаях лечение хронической анальной трещины зачастую возможно только хирургическим путем.
Основными симптомами анальной трещины, требующими обращения к врачу и лечения, являются:
Со временем к этим симптомам нередко присоединяются:
Больной становится раздражительным, плохо спит, испытывает страх перед опорожнением кишечника.
Дети страдают от трещин заднего прохода реже, чем взрослые, но в некоторых случаях патология возникает даже у новорожденных. Чтобы заболевание не стало хроническим и не вызвало осложнения, следует начинать лечение как можно раньше. Категорически запрещено любое самолечение, так как оно только снимает симптомы, но не избавляет от проблемы, запуская течение патологии.
Маленькие дети не могут сообщить о признаках патологии взрослым, поэтому следует следить за:
Если ребенок плачет перед дефекацией и во время нее, испытывает страх перед посещением туалета, страдает от запора, обязательно нужно обратиться к врачу.
Острая форма анальной трещины нередко перетекает в хроническую. Особенно часто патология стремительно развивается при отсутствии адекватной терапии. В хроническую форму она перетекает преимущественно у недавно родивших женщин. Это связано с физиологическими изменениями в организме молодой мамы. При патологии пациент страдает не только во время дефекации, но и после нее, при длительном сидении, ходьбе. К стандартным симптомам добавляются постоянный дискомфорт, зуд и кровотечения. Процесс нередко усугубляется самолечением, приемом слабительных препаратов, использованием суппозиториев и клизм.
Если не проводить лечение анальной трещины, возникают следующие осложнения:
Все они опасны не только для здоровья, но и для жизни пациента, а также приводят к развитию ряда психологических проблем.
Для постановки диагноза проводится комплексное обследование пациента.
Оно включает:
Также могут назначаться лабораторная диагностика, колоноскопия и ирригоскопия.
Консервативная терапия
Лечение анальной трещины всегда проводится комплексно. Важно устранить не только симптомы патологии, но и ее причину. Обязательно устраняется основное заболевание. Лечение будет бесполезным, если пациент страдает запорами и твердые каловые массы постоянно повреждают задний проход.
Обычно терапия включает:
Лечение определяется формой патологии, факторами, спровоцировавшими ее развитие, и индивидуальными особенностями пациента. Назначаться оно может только врачом после проведения комплексной диагностики.
Хирургическое лечение
К оперативным вмешательствам прибегают тогда, когда консервативная терапия не дает желаемого результата.
Все используемые методики делятся на 2 типа:
Выбор методики оперативного вмешательства осуществляется врачом.
Существует комплекс профилактических мероприятий, позволяющий предотвратить образование анальной трещины.
К нему относят:
Важно не сдерживать позывов к дефекации и своевременно проводить терапию любых заболеваний желудочно-кишечного тракта.
Если вы хотите записаться на прием к проктологу в МЕДСИ, позвоните по номеру +7 (495) 7-800-500.
Анальная трещина (anal fissure) – разрыв в структуре слизистой оболочки анального отверстия. Чаще всего, размер дефекта колеблется от 1 до 2 сантиметров. Доставляет дискомфорт, болит, зудит и угрожает здоровью.
Симптомы: зуд и чувство жжения в заднем проходе, развивающиеся вплоть до постоянного, ощущение боли. Небольшие выделения крови с калом, их легко заметить на туалетной бумаге.
Чем опасна? Развитием длительных кровотечений, присоединением инфекций и их распространением вверх по кишечнику, воспалением оболочки прямой кишки, развитием воспаления соседних органов (например, простаты).
Виды анальной трещины:
Острая — при сильной боли, с продолжительностью до двадцати минут. Проявляется только во время дефекации. Боль отличается спазмами и пульсирующими ощущениями.
Хроническая анальная трещина проявляется слабее, длится около трёх минут. Дискомфорт возникает во время и после дефекации. Спазмы не наблюдаются.
На основании каких обследований врач ставит этот диагноз?
— осмотр заднего прохода. Это нужно, чтобы врач смог отличить форму болезни по внешним признакам;
— клинические анализы, чтобы исключить остальные заболевания с похожими симптомами и проверить, нет ли в организме паразитов;
— исследование при помощи специальных инструментов. Включает в себя: аноскопию и ретроскопию — для исключения заболеваний толстой кишки; ирригоскопию – для исключения или подтверждения поражения кишечника;
— УЗИ;
— рентгенографию.
Как Вы уже поняли, анальная трещина – это дефект слизистой оболочки анального канала, который доставляет человеку серьезный дискомфорт, вызывает проблемы с дефекацией и сильно мешает в повседневной жизни. Ее лечение осуществляется с применением разных методик, которые подбираются в зависимости от сложности патологического процесса. Одна из них – лазерное иссечение анальной трещины.
Варианты лечения
Характерные симптомы заболевания:
На начальной стадии развития болезни хороший эффект может давать медикаментозное лечение, которое включает прием пероральных препаратов и использование местных средств (свечей, мазей). В запущенных случаях требуются радикальные методы, так как анальная трещина не заживает самостоятельно из-за того, что поврежденный участок слизистой повторно травмируется при каждой дефекации.
Еще несколько лет назад пациентам назначалось только традиционное хирургическое вмешательство, однако сегодня есть намного более щадящие методы, в том числе лазерное лечение. Она является малоинвазивной процедурой, которая не представляет рисков для организма и позволяет вылечить анальную трещину практически безболезненно.
Пациенты проходят лечение амбулаторно. Им нет необходимости выпадать из привычного ритма жизни. Применение инновационного оборудования обеспечивает направленное воздействие лазерным лучом на патологически измененную слизистую с сохранением здоровых прилегающих участков.
В числе основных преимуществ данной методики:
Подготовка к оперативному вмешательству заключается в очищении кишечника с помощью клизм или слабительных препаратов, прописанных проктологом. Удаление анальной трещины лазером не требует общего наркоза, проводится под местной анестезией, которая оказывает щадящее влияние на организм.
Процедура выполняется в несколько этапов:
Полное устранение болезни при острой форме достигается в 95% случаев, при хронической – до 75%.
Лечение не требует пребывания в стационаре. После процедуры на обработанный участок накладываются повязки с заживляющими мазями для активной регенерации тканей. Пациенты, которые придерживаются рекомендаций врача в процессе восстановления, оставляют только положительные отзывы о лечении анальной трещины лазером. Чтобы предотвратить осложнения, нужно помнить о гигиене, соблюдать назначенную диету, избегать подъемов тяжестей и интенсивных занятий спортом.
Помните, что на сегодняшний день заболевание заднего прохода можно вылечить полностью. Главное, обратиться к профессиональному и опытному врачу проктологу.
Многие начинают лечить разрывы заднего прохода дома самостоятельно. Но ошибка домашнего лечения в том, что Вы снимаете лишь симптомы. Вы не видите всей картины. Возможно, вместе с трещиной у Вас геморрой (что бывает очень часто), при этом необходим комплексный подход к лечению. Причиной разрыва может быть гастрит или воспалительные заболевания толстого кишечника. Только диагностика проктолога определит происхождение болезни. И только на его основании возможно выздоровление.
Запись на прием к проктологуДиагностировать фиссуру врачу не составляет труда. Она видна невооруженным глазом. Обследование проходит в положении лежа на левом боку с использованием обезболивающего геля. Врач совершает следующие манипуляции:
Осмотр, постановка диагноза, назначение лечения входят в первичную консультацию. Занимает она около 40 минут. Повторные осмотры врача и консультации во время прохождения лечения (а также по необходимости после курса лечения) в «Алан Клиник» Ижевск бесплатны.
Лечение анальных трещин зависит от характера течения болезни.
Острая форма заболевания (и в 3 % хронические) лечатся медикаментозной терапией в комплексе с:
Вы не должны игнорировать эти пункты, ведь зачастую именно их несоблюдение приводит к возникновению болезни. В «Алан Клиник» Ижевск возможно лечить трещины без операции с помощью:
Все это возможно, потому что клиника оснащена оборудованием, отвечающим последним тенденциям в медицине.
Если у Вас запущенная хроническая анальная трещина, лечение требуется незамедлительное. В этом случае применяется иссечение рубцовых тканей с помощью лазера или радиоволн. Такие процедуры проходят практически безболезненно, без крови, занимают около 10-15 минут и не требует даже домашнего режима.
Чтобы снять спазм сфинктера (который может снова спровоцировать трещину), выполняется дивульсия — растяжение анального канала. Это необходимая процедура при хронической анальной трещине. Дивульсия — щадящий вариант сфинктеротомии — частичного рассечения сфинктера.
В целом срок лечения, а именно полное заживление раны происходит в среднем за 20-30 дней.
Запись к врачу проктологуОбратившись в нашу клинику в Ижевске, Вы:
Кроме того,
Только до 30 ноября 2021 года действует скида 50%
Ковид ушел, а здоровье не вернулось - 30% скидка на программу
Программа ранней диагностики заболеваний сердечно-сосудистой системы
Экспресс-тестирование на антитела к коронавирусу в поликлинике №6 "Свиблово"!
Социальные скидки на медицинские услуги общего профиля...
Скидка 20% на весь комплекс обследований здоровья мужчины...
Заполните форму записи на прием в шапке сайта и получите скидку 5%...
Комплексное обследование, включающее консультации профильных специалистов, анализы, УЗИ, ЭКГ ...
Программа обследования пар, планирующих рождение ребенка. Позаботьтесь о качестве жизни вашего малыша!
Скидка 20% на весь комплекс обследований здоровья женщины...
Анальная трещина представляет собой разрыв слизистой оболочки анального канала (анальный канал — заключительный отдел толстой кишки между прямой кишкой и задним проходом). Трещина обычно образуется на границе кожи и слизистой в месте так называемой задней спайки; преимущественно у женщин образуются трещины и на передней поверхности анального канала.
Анальные трещины встречаются чаще у женщин (особенно во время беременности и после родов), чем у мужчин, но возраст, вне зависимости от пола, примерно одинаков — от 20 до 60 лет. Анальная трещина является одной из самых распространенных болезней в проктологии, однако её часто путают с другими причинами боли и кровотечения, например, с геморроем.
Основные признаки анальной трещины — острая, рвущая боль, жжение во время или после дефекации, связанные со спазмом сфинктера. Как правило, люди описывают свои ощущения, как будто в области заднего прохода «что-то лопнуло». Боль может распространяться в крестец, спину, промежность, низ живота и продолжаться после дефекации. Характерным проявлением трещины бывает ярко-алая кровь на туалетной бумаге или в стуле. Кровотечение всегда пугает пациента, но, как правило, оно не сильное и быстро прекращается, что при диагностике должно быть учтено как отличие трещины от других заболеваний. Некоторые больные жалуются на зуд в области ануса и/или раздражение кожи.
Одной из самых распространенных причин возникновения анальных трещин является нарушение актов дефекаций. Постоянные запоры приводят к тому, что каловые массы становятся жесткими и объемными, тем самым вызывая разрывы и трещины заднего прохода. Также среди частых причин — различные раздражители: диарея на протяжении нескольких дней, употребление острой пищи, алкоголя, некоторые лекарственные препараты. Трещина бывает также результатом травмы или анального секса.
Факторы, повышающие риск образования анальной трещины — воспалительные явления в области заднего прохода и прямой кишки при болезни Крона, язвенном колите, инфекциях, передающихся половым путем (сифилис, гонорея, вирус простого герпеса, цитомегаловирус, ВИЧ), геморроидальной болезни, проктите, при раке прямой кишки и анального отверстия. Воспалительный процесс приводит к замещению нормальных тканей заднего прохода на рубцовые, неэластичные, что является предрасполагающим фактором для образования трещины, которая не заживает даже после надлежащего лечения.
Анальная трещина может быть острой (недавно возникшей) или хронической (более 8-12 недель). В половине случаев острые трещины заживают у пациентов после нормализации стула в течение 4-6 недель. Если заживление не происходит, трещина заднего прохода может стать хронической, что сопровождается воспалением и образованием рубцовой ткани, которая выглядит как складка или бугорок. Срок существования трещины будет учитываться врачом при назначении лечения.
Симптомы анальной трещины похожи на признаки других, более серьезных проктологических заболеваний, в том числе и онкологических. Поэтому при первых же симптомах анальной трещины необходимо обратиться за консультацией к колопроктологу.
В первую очередь врач выясняет жалобы пациента (симптомы анальной трещины весьма специфические), и проводит осмотр области заднего прохода и, при возможности, производит пальцевое исследование прямой кишки для оценки выраженности спазма. В большинстве случаев данных манипуляций достаточно для постановки диагноза.
Анальную трещину необходимо отличать от геморроя и воспалительных заболеваний кишечника (проктита, парапроктита, язвенного колита, болезни Крона), а также от рака анального канала и прямой кишки. Для исключения патологии кишечника может быть назначено проведение ректороманоскопии или колоноскопии, эти исследования позволяют выявить изменения слизистой оболочки прямой кишки или, при необходимости, на всем протяжении толстого кишечника. Возможно, потребуется консультация дерматовенеролога, чтобы выявить инфекции, передающиеся половым путем.
Что требуется от пациента?
Следует нормализовать стул диетой. Включайте в рацион продукты, богатые клетчаткой, которые помогают формированию мягкого стула, не травмирующего трещину. Полезны свежие овощи, фрукты, сухофрукты (курага, чернослив, инжир), крупяные блюда и зерновой хлеб.
Пейте не менее 2 литров воды в день.
Поддерживайте адекватный вашему состоянию здоровья уровень физической активности. Пешие прогулки не менее 30 минут, элементарная гимнастика по утрам — обязательно, каждый день!
Соблюдайте гигиену: поддерживайте чистоту и сухость в области заднего прохода; замените обычную туалетную бумагу на холодный гигиенический душ после дефекации.
Соблюдайте правила посещения туалета: не засиживайтесь на унитазе — если организм «передумал», не стоит тужиться, лучше отложить процесс до появления позывов; никогда не подавляйте позывов на дефекацию, сразу идите в туалет.
Принимайте препарат, смягчающий стул, который назначит ваш врач; даже если вы чувствуете себя лучше, не прекращайте прием до следующего визита к врачу. Решение об отмене лекарств принимает только врач!
Не принимайте лекарственные препараты (в том числе лекарственные травы), не проконсультировавшись с вашим врачом.
Свяжитесь с врачом, если симптомы заболевания не проходят или ухудшаются во время лечения, а также при возникновении новых симптомов.
Немедленно свяжитесь с врачом, если возникло обильное и непрекращающееся кровотечение из прямой кишки.
Что может назначить врач?
Анальные трещины обычно заживают с помощью несложного, но специфического лечения при соблюдении рекомендаций по образу жизни.
На консультации врач-колопроктолог принимает решение о назначении специфической медикаментозной терапии или хирургического лечения (в основном, это касается хронических, упорно протекающих трещин).
С целью снижения спазма заднего прохода, уменьшения боли можно местно наносить тонким слоем анестезирующую, нитроглицериновую или дилтиаземовую мази. Также часто применяются ректальные свечи с анестетиком и компонентами, ускоряющими заживление раны. Существует много видов ректальных свечей и мазей — какие из них подойдут в вашем случае, решит врач. Лечение сочетается с теплыми сидячими ванночками в течение 2-3 недель подряд. Сидячие ванночки следует применять после дефекации и гигиенических процедур: тепло расслабляет мышцы, тем самым уменьшается спазм сфинктера, боли стихают.
Если анальная трещина не заживает после адекватной медикаментозной терапии в течение 4-8 недель, врач может рекомендовать хирургическое вмешательство — иссечение анальной трещины и/или сфинктеротомию (надсечение внутреннего анального сфинктера с целью ослабления спазма). Операции обычно требуют госпитализации на 1 день. Ваш колопроктолог оценит риски и преимущества хирургического лечения и решит, подходят ли вам данные процедуры.
ВАЖНО:
Даже если боль и кровотечение больше не беспокоят вас, придерживайтесь хороших привычек в вашем питании и образе жизни и будьте внимательны к сигналам своего организма, поскольку анальная трещина может рецидивировать.
Обратитесь к врачу-колопроктологу ЕМС, если
вы испытываете боль во время и после дефекации;
вы обнаруживаете кровь на туалетной бумаге или в стуле;
вы долгое время самостоятельно лечите анальную трещину, но лечение не помогает, или трещина появляется снова и снова;
вам уже исполнилось 50 лет или если в вашей семье есть родственник, который болел колоректальным раком (в этом возрасте рекомендуется пройти скрининг колоректального рака).
Отделение колопроктологии в составе Хирургической клиники ЕМС осуществляет лечение анальной трещины, а также других колопроктологических заболеваний в соответствии с европейскими и американскими стандартами.
Возможности круглосуточной диагностики с использованием ультрасовременного эндоскопического оборудования, а также лучевых методов исследования позволяют в кратчайшие сроки установить точный диагноз и назначить эффективную терапию.
Хирургическая клиника ЕМС обладает широкими возможностями хирургического лечения заболеваний и опухолей прямой и толстой кишки и заднего прохода совместно с клиникой онкологии и гематологии ЕМС.
При соединении металлов методом сваривания, сварной шов и прилегающие к нему зоны вовлекаются в сложные термические процессы. В этих местах могут образоваться холодные трещины после сварки. Они могут проявиться как в самом сварном шве, так и в зонах, примыкающих к нему.
1 / 1
Здесь говорится о холодных трещинах, которые получили такое название в связи с тем, что их возникновение происходит при относительно низких температурах. Это температуры ниже 120 Со. Это могут быть комнатные температуры и даже отрицательные.
Такие дефекты в металлах возникают в различных зонах сварного соединения и имеют различную геометрию. Наиболее часто встречаются следующие виды:
Знание видов трещин поможет нам разобраться в их сущности, но более важным является вопрос о причинах их возникновения.
Над вопросом о причинах образования разрушений такого вида работают институты, и изложить его в полной мере в этой статье невозможно. Но есть основные процессы, влияющие на вероятность образования холодных трещин в процессе остывания сварочного шва:
Интересной особенностью холодных трещин является возможность их образования спустя несколько суток после образования шва. Такая отсрочка разрушения связана с суммированием собственных (сварочных) напряжений в металле с напряжениями от внешних сил, приложенных к конструкции.
Если сумма этих усилий превосходит определенную граничную величину, то в уже остывшем металле продолжаются микроскопические разрушения на уровне границ отдельных зерен металла. Сдвиги вдоль границ металла приводят к еще большим напряжениям. В дальнейшем концентрация этих напряжений, на фоне ослабленных границ, вызывает образование холодных трещин.
Известная способность водорода диффундировать в металлы, накапливаясь там, в значительных количествах, помогает создавать зоны неравномерных физико-химических свойств, как в самом шве, так и в соседних слоях металла. Эти неравномерности создают дополнительные предпосылки для возникновения деформаций и дефектов соединения.
Появившиеся в местах сварки визуально определяемые холодные трещины не могут быть оставлены без внимания и применения к ним специальных методов, направленных на их устранения и усиление сварных соединений. Но большую опасность представляет собой появление холодных трещин в глубине металла. Их не видно и как будто бы нет, но они сильно ослабляют шов, создавая опасность его разрушения.
Для борьбы с этим явлением ученые и конструкторы разработали целый ряд методов контроля сварных соединений:
При радиационной дефектоскопии происходит процесс просвечивание соединения рентгеновскими или гамма-лучами с фиксацией изображения на специальных пластинах. Это самый надежный способ контроля, но, из-за дороговизны и опасности для здоровья, применяется только на самых ответственных изделиях.
Магнитный контроль осуществляется специальными источниками магнитного поля. Магнитный поток, созданный ними, направляется на соединение и искажается в местах с неравномерной плотностью. Результат фиксируется либо с помощью магнитного порошка, либо с помощью специальной магнитной ленты. Метод очень специфический и используется крайне редко.
Ультразвуковая дефектоскопия очень удобный, недорогой и широко используемый метод. Ультразвук, создаваемый специальным удобным и компактным прибором, направляется на шов и отражается от границ разных сред. Отраженный сигнал принимается датчиком и отображается на приборном дисплее. Этот метод мог бы стать универсальным, если бы не некоторые ограничения по списку контролируемых металлов.
Методы борьбы всегда органично вытекают из условий образования. Для того чтобы воспрепятствовать образованию холодных трещин в сварных швах, необходимо: во-первых, устранить факторы, способствующие закалке металла при сварных работах; во-вторых, добиться максимального снижения содержания водорода в металле шва и околошовной зоне; в-третьих, обеспечить равномерное охлаждение шва.
Как показывает практика, учет перечисленных выше особенностей и соблюдение рекомендаций по проведению тех или иных сварочных работ, позволяют соединять широкий спектр металлов швами высочайшего качества.
Иногда в результате несчастного случая или травмы оказывается затронута лицевая область, и это может привести к образованию трещины на переднем зубе. Если вы кусаете замороженную пищу, получаете удар локтем во время игры в баскетбол или падаете, споткнувшись на неровном тротуаре, это может привести к повреждению передних зубов или резцов.
Если треснул передний зуб, необходимо обратиться к стоматологу, поскольку – согласно данным Американской стоматологической ассоциации (ADA). S– бывает трудно определить место расположения и тяжесть трещины самостоятельно. Некоторые трещины, известные как волосные, поверхностны и обычно не требуют лечения. Другие, напротив, простираются ниже линии десен и обычно требуют специального лечения.
Стоматолог может восстановить треснувший передний зуб несколькими способами. Наращивание, например, обычно предполагает наложение композитной смолы, цвет которой близок цвету ваших настоящих зубов, для заполнения трещины. По сравнению с другими методами лечения треснувшего зуба наращивание – один из наименее дорогостоящих и требует меньшего числа посещений стоматолога. Хотя с помощью наращивания стоматолог может восстановить зуб всего за один прием, используемый для этого материал не столь прочен, как другие. Из-за своей хрупкости материал – согласно данным Кливлендской клиники . – более подходит для зубов, которые не испытывают большого давления при жевании, например передних зубов.
Если трещина длинная или глубокая, но не достигает корня зуба и не простирается ниже линии десен, вместо наращивания может быть предпочтительнее установить коронку. Коронки обычно изготавливаются из фарфора и служат покрытием поврежденного зуба, позволяя восстановить его или даже улучшить его форму. Стоматолог может рекомендовать установку коронки на передний зуб, если поврежденный зуб непригоден для наращивания. Вам потребуется провести немного больше времени в стоматологическом кресле, ожидая окончательного закрепления коронки на треснувшем переднем зубе, и, вероятно, несколько раз дополнительно посетить стоматолога. Однако, поскольку коронка более надежна, чем наращивание, при правильном уходе вы можете ожидать от нее более длительной службы.
Некоторые трещины затрагивают не только поверхностный, но и внутренние слои зуба. Если трещина достаточно глубока и достигает пульпы, расположенной под слоями эмали и дентина, для лечения воспаленной пульпы и спасения зуба может потребоваться обработка корневого канала. Если обработка корневого канала проводится для лечения треснувшего зуба, после нее стоматолог устанавливает на обработанный зуб коронку. Хотя название процедуры может звучать пугающе Американская ассоциация эндодонтистов (AAE) утверждает, что сама процедура похожа на простое пломбирование зубов и в современных условиях является относительно удобной.
Согласно данным AAE. треснувший зуб неизлечим, если трещина простирается ниже линии десен. В таком случае стоматолог должен удалять зуб, однако это не означает, что вы останетесь с дырой во рту. Хирург-стоматолог может вживить в челюсть имплантат, чтобы заменить корень зуба. Такой имплантат покрывается коронкой, благодаря чему внешний вид искусственного зуба максимально соответствует виду настоящих зубов.
Не столь важно, каким методом вы со стоматологом решили лечить треснувший зуб, гораздо важнее заботиться о нем впоследствии. Чистка дважды в день фторидсодержащей пастой, такой как Colgate Total® защитит восстановленный зуб от кариеса. Кроме того, следует регулярно проходить осмотр у стоматолога, чтобы убедиться в хорошем состоянии наращенного зуба, коронки или имплантата.
Этот вопрос часто слышит ортопед после травмы. Многие пациенты придерживаются принципа, что «перелом» кости — это меньший перелом без смещения. Согласно ортопедическому определению, перелом – это любое нарушение непрерывности кости.
Переломы можно классифицировать по различным критериям. Самые распространенные из них:
Симптомы перелома во многих ситуациях не отличаются от симптомов ушиба или растяжения сустава.Наиболее распространенные симптомы перелома:
Ни при каких обстоятельствах вы не должны вправлять перелом самостоятельно, если вы не имеете соответствующей квалификации для этой цели !!!
В любом случае, после травмы внутри конечности, если у нас есть такие знания и навыки, мы пытаемся обездвижить конечность, помня о принципе мастера, которого звали Потт и который ее создал.Принцип заключается в том, что в случае повреждения кости суставы 1 выше и 1 ниже пораженной кости должны быть иммобилизованы. Однако, если вы не чувствуете в себе достаточно сил для иммобилизации конечности, а условия позволяют это сделать, следует вызвать профессиональную медицинскую помощь, либо за такой помощью срочно обратиться в отделение неотложной помощи ближайшей больницы или приемный покой.
Переломы диагностируются на основании изображений. Наиболее часто используется рентген - в большинстве случаев достаточно популярного рентгена.Если перелом сложный или вызывает другие диагностические сомнения, применяют КТ, т.е. компьютерную томографию, которая представляет собой просто многослойный рентген, или МРТ, т.е. магнитно-резонансную томографию. УЗИ или УЗИ в диагностике переломов применяют спорадически, чаще всего для оценки кортикального слоя кости при подозрении на «усталостные переломы».
Переломы костей являются серьезными травмами и обязательно требуют лечения под наблюдением врача, желательно ортопеда .
Тип лечения определяет ортопед. Одни переломы лечатся иммобилизацией (гипсами, шинами, скобами), другие требуют хирургического лечения.
Средняя продолжительность лечения иммобилизованного перелома конечности составляет примерно 6 недель. Конечно, из этого правила есть исключения, например локтевой сустав «не любит» иммобилизации более 2-4 недель.
Таким образом, термин «ломка» лучше использовать для обозначения царапины на стекле сотового телефона, чем для кости, которая может сломаться самое большее (надеюсь, что нет).
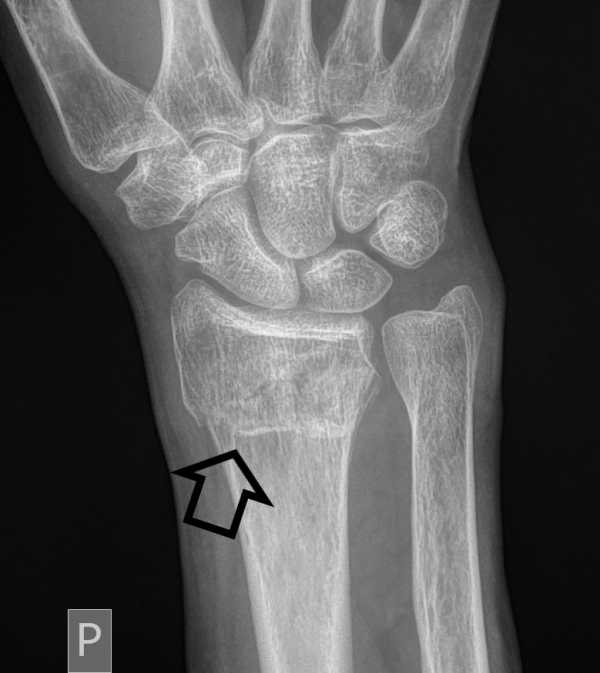
Рис. Перелом дистального конца лучевой кости.
.Перелом определяется как глубокий линейный дефект в эпидермисе и дерме, который заживает с образованием рубца. Поскольку перелом нарушает анатомическую непрерывность кожи, его следует лечить как легкую рану. Трещины чаще всего располагаются на коже стоп и чаще всего касаются воспаленных или ороговевших участков, подвергающихся растяжению, таких как пятка, кожа между пальцами, кожа в месте перехода от подошвы к пальцам, область подошвенное сгибание суставов пальцев стопы.Трещины относительно часто касаются кожи рук, реже вокруг уголка рта или вокруг заднего прохода [1]. Начальными симптомами при образовании трещины являются ощущение повышенного натяжения кожи даже при очень легком надавливании. Со временем кожа становится сухой и сверхчувствительной, появляется зуд. На следующей стадии пораженные участки могут стать желтоватыми или коричневыми, а кожа заметно тверже. Сухая кожа может шелушиться. Трещины могут углубляться и мешать ходьбе, а на следующей стадии они могут кровоточить, что может способствовать бактериальным инфекциям [1-2].
Поскольку основной причиной растрескивания кожи является ее обезвоживание , лучше всего предотвратить образование трещин, правильно увлажняя кожу. В результате недостаточного увлажнения образуются толстые слои мозолистого эпидермиса, а утолщенная кожа не регенерирует должным образом. Кожа на руках и подошвах часто трескается внутри мозолей, которые представляют собой фрагменты желтоватой, толстой и сухой кожи, и, если их не лечить, они со временем могут растрескаться под давлением.Мозоли очень часто появляются у людей, которые носят обувь с открытой пяткой, поскольку такая обувь не обеспечивает стопам должной поддержки. Кроме того, на коже рук людей, занимающихся физическим трудом, образуются натоптыши. Кожа рук часто трескается при контакте с раздражающими веществами, такими как моющие средства. Поэтому следует ограничить непосредственный контакт с моющими средствами, так как частый контакт с ними разрушает защитный барьер кожи и в относительно короткие сроки может вызвать растрескивание кожи.По возможности надевайте защитные перчатки, предохраняющие кожу от пересыхания и раздражающих факторов [1-2].
Образованию трещин на коже способствуют следующие факторы: недостаток влаги, использование сильнодействующих мыл, сильное скрабирование кожи, мытье рук попеременно горячей и холодной водой, невытирание рук или ног насухо, ожирение, сахарный диабет, гипотиреоз , недостаток витаминов и минералов в коже диета. Хронические кожные заболевания, такие как псориаз и атопический дерматит, также вызывают сухость кожи.Кроме того, сухости кожи способствует сухой воздух в отапливаемых квартирах и воздействие на кожу низких температур. Реже растрескивание кожи на пальцах может быть симптомом дерматофитии [1-2].
Лучший метод борьбы с трещинами на коже — и регулярное использование увлажняющего крема . Лучше всего, если в его состав будет входить мочевина, поскольку она обладает смягчающим действием
и регулирует процесс эпидермального кератоза.Кроме того, также являются эффективными кремами с витамином А , что соответствует, в частности, для целостности клеточной мембраны, влияет на правильное функционирование клеток кожи, регулирует ее рост и поддерживает надлежащее состояние кожи, волос и ногтей [1-2].
В борьбе с сухостью кожи пяток также эффективны терки для ног, так как позволяют быстро избавиться от омертвевшего эпидермиса. Обувь следует подбирать очень тщательно, в частности, избегать ношения слишком свободной или тесной обуви.Когда мы работаем по профессии, требующей длительного стояния, особенно на твердой поверхности, стоит выбирать обувь с соответствующей амортизацией. Ходьба на каблуках также должна быть ограничена. Трещины на стопах возникают при ношении обуви на плоской подошве с тонкой подошвой, так как при ходьбе в ней увеличивается давление на пятку - аналогично туфлям на высоком каблуке [1-2].
Принимая во внимание тот факт, что трещины кожи на самом деле являются небольшими ранами, для ускорения их заживления можно использовать препараты, успешно применяемые при лечении мелких ран.Для предотвращения вторичного инфицирования можно заклеить пластырем или повязкой , либо нанести мазь с антибиотиком. Интересным решением является повязка – пластырь в виде геля , который не только защищает потрескавшуюся кожу от загрязнений, но и ускоряет ее регенерацию. Самые современные препараты этого типа имеют форму геля, который при нанесении на рану высыхает и образует прозрачное покрытие, или «срез». Эти пластыри уменьшают боль (потрескавшаяся кожа из-за движения руки или ноги больше не вскрывается), водостойкие (не смывается при повседневном использовании) и гибкие (не пачкаются и не отклеиваются, как классическая штукатурка).Потрескавшаяся кожа под этим пластырем эффективно защищена от внешних факторов, не расползается, что создает лучшие условия для заживления, чем при использовании традиционных пластырей. Такое решение будет особенно полезно для людей, которые часто мочит руки или подошвы во время домашних дел, а также во время занятий спортом, например во время виндсерфинга [1].
Доктор н.мед. Оливия Якубович
специалист по дерматологии и венерологии
Каталожные номера
1.С. Яблонская, С. Маевский. Кожные заболевания и венерические заболевания. Варшава 2005, PZWL.
2. В.Х.К. Бургдорф, Г. Плевиг, Х.Х. Вольф, М. Ландталер. Браун-Фалько Дерматология. Люблин: Изд-во Челей, 2011.
ПОМОЩЬ / 109 / 01-2020
Дата публикации: 19.02.2020
.В Польше разрыв промежности встречается относительно редко, потому что очень часто промежность разрезается профилактически .Разрез обычно делают срединно-латеральным. Исследования показывают, что разрыв промежности первой степени возник у 29% женщин, рожавших естественным путем, второй степени - у 3%, а третьей степени - у 0,4%. Совершенно иные данные, например, из Великобритании, где профилактический разрез промежности встречается гораздо реже или выполняется центростремительный разрез (по направлению к анусу). До 80 % рожениц страдают травмами влагалища и промежности, из них 60–70 % требуют хирургического лечения.
Разрыв промежности происходит в последнем периоде 2-го периода родов , при рождении головки или плеч ребенка.
Факторы риска делятся на:
Польское общество гинекологов и акушеров рекомендует несколько мер для снижения риска перинатального разрыва промежности. Во-первых, отказываются от рутинного перинеального разреза и, в обоснованных случаях, от использования срединно-латерального разреза. Во-вторых, она рекомендует массаж промежности – как антенатальный, так и перинатальный, упражнения для мышц тазового дна во время беременности, использование геля, уменьшающего силу трения внутри родовых путей во время родов.
Такие методы, как водные роды, вспомогательные средства для родов через плечо и отсроченное толкание, не доказали своей эффективности, хотя исследования и анализ этих факторов, влияющих на частоту разрывов промежности, продолжаются.
В большинстве европейских стран эпизиотомия рекомендуется только в случае риска для здоровья ребенка (включая недоношенность). Однако до недавнего времени показаниями к разрезу промежности были: угроза разрыва промежности (побледнение кожи промежности), крупный плод, острый подводный угол и оперативное родоразрешение.
Различают 4 степени разрыва промежности в родах:
III а — Разрыв менее 50% мышцы наружного анального сфинктера,
III б - разрыв более 50% наружного анального сфинктера,
III в - разрыв наружного и внутреннего сфинктера заднего прохода.
Серьезным осложнением разрыва промежности в родах является повреждение анального сфинктера, которое в крайних случаях может вызвать недержание кала и, как следствие, потребовать многих корригирующих операций, не всегда гарантирующих полное излечение. Кроме того, нарушается функция мышц тазового дна, что в отдаленном периоде может привести к истощению и выпадению репродуктивного органа.
Если разрыв промежности не лечить должным образом, во время полового акта могут возникать боли в промежности и во влагалище. Редким осложнением является эндометриоз в виде рубца от разрыва или разреза. Более того, неправильный уход за раной промежности может привести к инфицированию , что значительно затрудняет заживление - в крайних случаях может возникнуть некроз тканей промежности. Затем рану следует подготовить хирургическим путем и снова зашить.
Лечение перелома промежности ее ушивание .Разрывы промежности I и II степени обычно лечатся акушеркой, в то время как лечение разрывов промежности третьей и четвертой степени представляет собой серьезную операцию, выполняемую врачом.
Уход за переломом промежности после родов в первую очередь гигиенический . Следует тщательно мыть интимные зоны после каждого посещения туалета и вытирать их одноразовыми бумажными полотенцами. Промежность должна быть все время сухой. Жидкости для интимной гигиены стоит использовать женщинам после родов.
При появлении покраснения или других тревожных симптомов обратиться к акушеру-гинекологу. В случае разрыва промежности III и IV степени рекомендуется пероральный прием антибиотика для предотвращения инфицирования раны.
Как долго заживает рана после разрыва промежности?
При отсутствии осложнений заживление правильно ушитого перелома промежности занимает 2–3 недели, но дискомфорт может сохраняться в течение нескольких месяцев.
На этот вопрос нет однозначного ответа. Всемирная организация здравоохранения не рекомендует рутинный разрез промежности, потому что эта процедура может привести к разрыву промежности 3-й и 4-й степени (для срединного разреза), увеличению кровопотери, инфекциям и более длительной и сильной послеродовой боли.
Многие врачи придерживаются мнения, что роженица должна дать информированное согласие на возможный разрез промежности, но решение о его проведении в конечном итоге должно приниматься акушеркой или лечащим врачом (когда, например,замедление сердечного ритма плода во втором периоде родов).
В соответствии с последними рекомендациями Польского общества гинекологов и акушеров, женщинам с кесаревым сечением в анамнезе и естественными родами с разрывами промежности третьей или четвертой степени следует рассмотреть вопрос о кесаревом сечении, чтобы избежать дальнейшего обширного разрыва промежности.
Разрыв промежности III и IV степени у женщин, не перенесших кесарево сечение, не является показанием к его выполнению в настоящее время.
В соответствии со ст. 156 ч. 1 УК РФ, причинившее тяжкий вред здоровью в виде:
наказывается лишением свободы на срок от одного до 10 лет.
Если разрыв промежности произошел из-за ошибки или упущения медицинского персонала и вызвал, например, недержание кала, вы можете обратиться за правовой помощью. В большинстве стационаров при поступлении в стационар пациенты дают свое информированное согласие или возражают против вопроса об эпизиотомии.
.90 000 Переломы костей 90 001Существует ряд критериев для классификации переломов. В зависимости от количества фрагментов, на которые распадается кость, он называется прямым переломом и множественным переломом . Перелом может протекать без смещения отломков - тогда это перелом , или со смещением их. Если кожа и мягкие ткани над местом перелома не повреждены, перелом закрытый; если же они были сломаны - открытый перелом .
Общими симптомами перелома являются боль, усиливающаяся при попытке пошевелить поврежденным участком, деформация и утолщение из-за внутреннего кровоизлияния, слышимое трение переломов костей друг о друга и ненормальное положение тела. В случае открытого перелома он сопровождается наружным кровотечением - обычно массивным и имеется рана, в которой видны костные отломки.
Первая помощь при переломах состоит из иммобилизации .Однако в первую очередь следует позаботиться о безопасности и общем состоянии пациента. При наличии наружного кровотечения его необходимо остановить до иммобилизации перелома. Для иммобилизации применяют специализированное оборудование (перила, вакуумные матрасы, шарфы, стропы) или экстренные меры. Перед иммобилизацией данной области ее следует закрепить повязкой. Не допускается иммобилизация участков, на которых имеются симптомы, указывающие на ишемию (кровоподтеки, бледность, отсутствие пульса и др.).). В этом случае необходимо как можно скорее оказать пострадавшему медицинскую помощь.
Подробные рекомендации по лечению переломов зависят от локализации (особое внимание следует уделять состояниям с подозрением на переломы позвоночника).
Читайте также: Диета после переломов костей
Текст: SzB
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом.Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
Лучший ортопед в вашем районе
Подъязычная кость — это небольшая кость, расположенная в передней части шеи. Он расположен между подбородком и щитовидным хрящом и играет ключевую роль в глотании и движении...
Адриан ЮревичЛучевая кость — это более толстая и короткая кость из двух длинных костей предплечья. Находится на стороне предплечья, параллельно локтевой...
Адриан ЮревичБолее полувека назад во Вроцлаве вспыхнула эпидемия оспы.Это также были последние случаи этого заболевания в Польше. Хоть и оспа осталась довольно поздно...
Адриан ДомбекЧеловеческий череп представляет собой жесткую конструкцию, защищающую внутренние органы человека, расположенные в голове.Однако до того, как череп окостенеет, его...
Марта ПавлякСкелет взрослого человека состоит из 206 костей.Кости выполняют множество важных функций в организме человека, среди прочего, они отвечают за правильное отношение...
Ключица — длинная кость, соединяющая лопатку и грудину. Большинство людей могут чувствовать ключицу, особенно когда рука вытянута вперед. Особенность...
Диета играет важную роль в восстановлении после различных типов переломов.Его следует подбирать так, чтобы обеспечить организм питательными веществами...
Милли страдает врожденной ломкостью костей, в результате чего она получила серьезные скелетные травмы еще в утробе матери.
Хирургическое лечение катаракты не только восстанавливает зрение, но и снижает риск перелома бедра, сообщает Журнал Американской медицинской ассоциации...
В период выздоровления после перелома кости соответствующая диета оказывает поддерживающее действие на организм.Он должен обеспечивать оптимальное количество, необходимое в...
Катажина ВольницкаяКак справиться с разрывом моляра? Откусывание кубиков льда или леденцов, а также привычка скрипеть зубами могут привести к трещинам. Моляры очень подвержены такому виду повреждений, так как на них передается большая часть сил, возникающих при жевании. Симптомы могут быть незаметны, поэтому лучше обратиться к стоматологу, который осмотрит зуб и определит размер трещины. Незначительные повреждения обычно являются лишь косметическим дефектом, но более крупные переломы требуют лечения.
Ожидание приема у стоматолога
Треснувший зуб может сопровождаться небольшой болью, хотя перелом иногда бывает безболезненным. Боль возникает при приеме пищи и горячих или холодных напитков. Перед посещением стоматолога осмотрите область боли, чтобы определить ее источник. Избегайте пережевывания пищи на стороне трещины. Прикус может открыть щель перелома и вызвать раздражение мягких тканей внутри зуба, нервов и кровеносных сосудов внутри зуба.
Лечение трещин моляра
Если перелом находится глубоко в зубе, необходимо провести соответствующее лечение, чтобы предотвратить инфекцию или увеличение размера перелома. В зависимости от степени повреждения стоматолог может порекомендовать установку коронки, лечение корневых каналов или удаление зуба. В некоторых случаях используется пломба и ставится коронка, чтобы предотвратить дальнейшее растрескивание. Если мягкие ткани зуба инфицированы, стоматолог может порекомендовать лечение корневых каналов для удаления поврежденной ткани.Как поясняет портал «Новости стоматологии», эндодонтическое лечение, то есть лечение корневых каналов, может спасти зуб в случае разрыва всего ствола, включая корень, хотя сама процедура более интенсивна, чем установка коронки. Если все методы лечения не помогают, зуб удаляют. Это происходит при повреждении корня.
Несчастные случаи, твердая пища или даже скрежетание зубами могут расколоть или сломать зуб. В этом случае немедленно обратитесь к стоматологу, который назначит соответствующее лечение.
.Появление трещин в стенах или потолках беспокоит владельцев и пользователей зданий. Чаще всего трещины не опасны, но требуют наблюдения, особенно когда причину их образования нельзя однозначно установить.
Из этой статьи вы найдете:
Причину повреждений определит выбор соответствующей технологии их устранения, что иногда требует проведения капитальных ремонтных работ.В таком случае необходима тщательная конструктивная и прочностная экспертиза объекта и разработка детального графика работ.
Трещины, видимые на штукатурке в виде узких щелей, идущих в разных направлениях, чаще всего вызваны усадкой штукатурки или напряжениями в стене - особенно в перегородке - в результате, например, недостаточного анкерного крепления, вибраций, вызванных ударами двери или через потолок.
Это поверхностные повреждения, которые в худшем случае могут привести к локальному отслаиванию штукатурки. Такие трещины может быть трудно удалить навсегда, если основной причиной их образования является нестабильное основание. Заполнение щелей или заполнение штукатуркой не гарантирует, что повреждения не проявятся через какое-то время.
Проблему можно решить, укрепив поверхность стены путем нанесения стеклообоев или создания самостоятельной подложки из гипсокартонных листов, закрепленных на рейке или клее.
На свежих цементно-известковых штукатурках часто появляются «паутинки» - мелкие трещинки, образующие взаимосвязанную сеть. Причина их появления – неправильный состав штукатурного раствора или слишком быстрое высыхание нанесенной штукатурки. Этот дефект навсегда исчезнет после нанесения гипсового финишного слоя на загрунтованное основание.
Зазоры, которые появляются на фасадной штукатурке, особенно после утепления дома, могут свидетельствовать о влажном основании или о недостаточной вентиляции помещений .Водяной пар, проникая сквозь стены, при встрече с перегородкой в виде штукатурки с низкой паропроницаемостью оказывает на нее давление, что может привести к появлению трещин и отслоению штукатурки на фасаде. Кроме ремонта поверхности в таких случаях необходимо просушить основание.
Характерным признаком отсутствия армирования стены или фасада вокруг окон и дверей являются косые трещины в углах этих проемов. Причиной этого явления является неравномерная нагрузка, а значит и проседание несущей стены, которая по ширине проема не переносит вес с более высоких частей здания, а давление распределяется на его стороны.
Трещины чаще всего носят разовый характер - они не должны появляться снова после ремонта поверхности - но в случае старых зданий и неустойчивых фундаментов проблема может повториться из-за движения здания, например, в результате затопления, земляные работы или вибрации, передаваемые через землю.
Не стоит забывать об армировании углов проемов при проведении теплоизоляционных работ методом БСО – дополнительные полоски армирующей сетки, расположенные по диагонали к сторонам проема, предотвратят появление трещин на фасаде.
Пользователей могут беспокоить зазоры в несущих стенах шириной более 2 мм и идущие почти вертикально по всей высоте помещения или создающие ступенчатый контур . Потенциально они могут быть признаком «расхождения» здания, особенно старого, в котором не было железобетонных колец на уровне потолка.
Появление таких трещин требует наблюдения за ними. Для этого используют диаграммы, измеряющие ход расширения трещины, которые привинчивают или приклеивают в нескольких местах вдоль трещины.Рост трещин является сигналом, побуждающим к проведению технической экспертизы состояния здания и проведению соответствующих ремонтных работ.
Трещины часто появляются и на потолках, но те, что проходят по балкам или плитам перекрытий, не опасны, а представляют собой лишь «дефект красоты». Их появление вызывает так наз. закрепление балочных перекрытий, особенно на стальных или железобетонных профилях старого поколения, которые подвергаются независимому изгибу при переменной нагрузке и отсутствии достаточного поперечного соединения.
С другой стороны, в железобетонных швеллерных перекрытиях не было устойчивого соединения между плитами, а в месте контакта часто намеренно оставляли углубление как более эстетичное, чем трещина произвольной формы. Такое повреждение обычно невозможно удалить навсегда, и единственным эффективным методом будет покрытие потолка натяжным потолком.
Трещины в потолке, пересекающие балки - около центра комнаты - очень тревожны, так как могут указывать на перегрузку и прогиб потолка.Также, когда они появляются близко к стенам, это нельзя оставлять без внимания, ведь причиной может быть избыточное давление в опорной зоне.
Ремонт поврежденной конструкции потолка требует оформления технической документации (усиление, рельеф) или даже требует замены такого потолка.
Относительно новой технологией усиления конструкции железобетонных перекрытий связующими или другими конструктивными элементами является крепление ленты или мата из углеродного волокна .Этот материал характеризуется высоким модулем упругости и прочностью на растяжение.
Для повышения прочности этим методом подходят несущие элементы из бетона не ниже класса В 20 (по старой маркировке) после соответствующей подготовки поверхности. Усиленный элемент не должен иметь открытой арматуры, а поверхности должны быть подвергнуты пескоструйной или дробеструйной очистке.
Производители данных систем армирования разработали подробные инструкции по технологии и конструкции, а работы, в связи с необходимостью соблюдения строгих технологических режимов, должны выполняться под инженерным надзором.Перед окончательным приклеиванием арматуры следует провести тест на адгезию к основанию в нескольких местах.
Ленты можно склеивать в ненатянутом или предварительно натянутом состоянии. Спрессованная арматура обеспечивает большую прочность армируемого элемента, а также дает эффект немедленного повышения несущей способности после их приклеивания.
После приклеивания лент или матов клеем на основе эпоксидной смолы на армированной поверхности образуется коррозионно-стойкий и оштукатуриваемый эпоксидно-углеродный композит .Арматура из углеродного волокна доступна с различной шириной, толщиной и прочностью на растяжение, что позволяет оптимально подобрать ее для конкретных применений.
автор: Cezary Jankowski
компиляция: Maja Wychowaniec
вступительное фото: Pexels / Pixabay
Аневризма может вызвать серьезные осложнения, особенно если она разорвется. Поэтому люди с диагностированными аномалиями в артериях должны оставаться под медицинским наблюдением. Узнайте, какие бывают виды аневризм, их симптомы и методы лечения.

Аневризма – это аномалия артерий, характеризующаяся патологическим ограниченным расширением их просвета.На изображении он принимает форму выпуклости.
Аневризмы бывают следующих типов:
Истинная аневризма представляет собой расширение кровеносного сосуда при сохранении его непрерывности и физиологической структуры. Этот тип встречается в большинстве артерий. Иная ситуация наблюдается при втором типе заболевания. Псевдоаневризма нарушает непрерывность артерии.Кровь извергается в окружающие ткани. Через некоторое время вокруг гематомы образуется соединительнотканная капсула. Расслаивающая аневризма характеризуется током крови между слоями кровеносного сосуда. В результате создается аномальный канал, который дополнительно выпячивается (по направлению тока крови).
По форме различают:
Аневризмы крестца представляют собой асимметричное выпячивание артерии и обычно располагаются в месте деления сосуда.Чаще всего их обнаруживают в сосудах, кровоснабжающих головной мозг. Напротив, веретенообразных аневризмы, являются симметричными. В основном они поражают аорту и артерии конечностей.
Аневризма возникает, когда кровеносный сосуд становится слабым. Под влиянием высокого давления, связанного с током крови, она выпячивается. Возможные причины этого состояния:
Курение является фактором риска. Аневризмы также чаще встречаются у пожилых людей, особенно у мужчин. К сожалению, выявить аномалии у всех пока невозможно.
Аневризмы аорты составляют 6-8% всех диагностированных аневризм. Может произойти следующее:
Аневризма грудной аорты очень часто протекает бессимптомно. Болезни появляются при ее больших размерах или наличии осложнений (трещин или расслоений). Возможные симптомы:
Аневризма брюшной аорты поражает ту часть аорты, которая находится ниже диафрагмы.Встречаются у 4,4% населения. У большинства людей вообще нет симптомов. Единственной жалобой может быть постоянная боль внизу живота или внизу живота с иррадиацией в поясничный отдел позвоночника. Его тяжесть обычно указывает на то, что аневризма расширилась. Когда он появляется внезапно и сильный, это может указывать на разрыв. В такой ситуации у больных также развивается гиповолемический шок, следствием которого является гипоксия внутренних органов.
Церебральная аневризма является наиболее частым сосудистым дефектом головного мозга.Она затрагивает не более 10,6% от общей численности населения. В большинстве случаев протекает бессимптомно. Тогда первым симптомом является ее разрыв, который встречается у половины больных. Когда аневризма головного мозга большая, она может сдавливать соседние структуры, что, в зависимости от ее расположения, может привести к головной боли или проблемам со зрением (обычно двоение в глазах).
Преобладающим симптомом аневризмы головного мозга в момент ее разрыва является внезапная и очень сильная головная боль.Кроме того, могут появиться такие симптомы, как:
Больной может потерять сознание или потерять сознание. Возникновение вышеперечисленных симптомов аневризмы головного мозга является показанием к экстренному вызову скорой помощи.
Церебральная аневризма очень часто располагается в месте бифуркации кровеносных сосудов. В большинстве случаев это бассейн передней части артериального круга головного мозга.Чаще всего это мешотчатая аневризма.
Аневризмы диагностируются с помощью методов визуализации. Чаще всего они выполняются по другой причине, а аномальное расширение артерии выявляется случайно. Выполненные тесты визуализации включают:
Тестами, которые могут определить точное местоположение и размер аневризмы, являются ангиография с использованием компьютерной томографии (КТ) или магнитно-резонансной томографии (МР) .Они заключаются во введении пациенту контрастного вещества (его вводят в кровеносный сосуд) и последующем проведении визуализации. Благодаря введенному веществу хорошо видны артерии. Вы можете просмотреть аневризму, изучить ее морфологию и оценить взаимоотношения с соседними внутренними органами и другими кровеносными сосудами.
Аневризмы могут вызывать осложнения. Это связано с их постепенным ростом и образованием внутри них сгустков. Наиболее серьезным последствием является перелом. Обычно летальный исход (65–90% при аневризме брюшной аорты и 45–50% при аневризме головного мозга). Пациенты, которые выживают, часто теряют свою независимость. Существует также риск повторного кровотечения, которое имеет более высокий уровень смертности. Другими возможными осложнениями аневризм являются ишемические тромбоэмболические явления (например, ишемический инсульт) .
Риск развития и разрыва аневризмы повышен у курильщиков табака.Это связано с повышенной концентрацией протеаз, разрушающих эластин, присутствующий в стенках сосудов. В результате расширение артерий увеличивается быстрее в течение года.
Лечение аневризмы зависит от нескольких факторов. В первую очередь важны ее размеры и вид, а также общее состояние больного. Некоторые люди воздерживаются от любых лечебных мероприятий. Однако необходим регулярный мониторинг аневризмы с помощью ангио-КТ или ангио-МР.Первый осмотр должен быть проведен через 6 месяцев после постановки диагноза. После этого достаточно приходить на обследование раз в год (если не наблюдается расширения аневризмы).
Хирургия является основным методом лечения аневризмы аорты. Заключается в удалении фрагмента измененного кровеносного сосуда. У некоторых пациентов возможна эндоваскулярная имплантация стента. Он стабилизирует стенку кровеносного сосуда и, таким образом, снижает риск разрыва.Факторы риска разрыва аневризмы должны быть устранены у пациентов, которым противопоказана операция. Ограничение его роста возможно благодаря препаратам из группы бета-адреноблокаторов.
Для лечения аневризмы головного мозга можно использовать эмболию. Заключается в размещении внутри сосуда специальных пружин. Делается это без вскрытия черепа, а с помощью специального катетера, который вводится через бедренную артерию (пах).Иногда показано нейрохирургическое вмешательство. Затем на шейку аневризмы накладывается специальный зажим, который перекрывает кровоснабжение.