2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки "Болотниковская улица, 1" до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
Из района Чертаново до нашего медицинского центра можно добраться от Метро Чертановская за 20 минут или пешком за 35-40 минут.
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки "Метро Профсоюзная" проехать 7 остановок до остановки "Метро Нахимовский проспект". Далее по Азовской улице 7 минут пешком.
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки "Метро Калужская" проследовать до остановки "Чонгарский бульвар", далее 7 минут пешком по Симферопольскому бульвару
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице "Метро Новые черемушки" на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульвару
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бесплодие мужское: причины появления, симптомы, диагностика и способы лечения.Определение
Мужское бесплодие – патология, при которой сперматозоиды не могут оплодотворить яйцеклетку женщины, в результате чего у нее не наступает беременность. Каждая пятая семейная пара в мире не может иметь детей (около 15–20%, согласно статистическим данным), практически в половине случаев причиной является мужское бесплодие.
Причины появления мужского бесплодия
К факторам риска развития бесплодия у мужчин относят:
Отдельного внимания заслуживает влияние вредных привычек, плохих экологических факторов и различных лекарственных препаратов на репродуктивную функцию мужчин.
Фертильность у мужчин снижается из-за приема некоторых лекарственных средств: антагонистов кальция, нитрофуранов, многих антибиотиков, сульфаниламидов.Пагубно сказываются на репродуктивном здоровье мужчины работа на вредном производстве, где есть риск свинцовой интоксикации и постоянный контакт с марганцем, ртутью, аммиаком и др.
Перенесенный в детстве орхит в результате эпидемического паротита (свинки) может также являться причиной бесплодия ввиду поражения всей ткани яичек.
Классификация мужского бесплодия
Проявления бесплодия дают о себе знать в тех случаях, когда есть заболевание, ставшее его причиной:
Диагностику и обследование при бесплодии можно разделить на 2 большие группы: инструментальные методы и анализы биологических сред.
Анализы при мужском бесплодииВ первую очередь, следует обратиться к врачу-урологу или андрологу (часто это один и тот же врач). Если мужчина здоров, то причину бесплодия ищут путем обследования его партнерши.
Лечение мужского бесплодия
При выявлении возбудителя инфекции проводится его эрадикация с помощью антибактериальной терапии с контролем эффективности лечения.
Для достижения результата пациенту следует отказаться от вредных привычек, прекратить контакт с вредными веществами, а также приостановить прием снижающих фертильность лекарственных препаратов, если это не наносит серьезный вред здоровью.
Для стимуляции выработки сперматозоидов назначают поливитамины, препараты цинка и ряд других лекарственных веществ курсом не менее 2–3 месяцев.В случае выявления эндокринной патологии как причины мужского бесплодия назначают гормональные препараты. Прием гормонов актуален и при аутоиммунном бесплодии.
Гормональная терапия должна осуществляться под строгим врачебным контролем.
Возможности хирургического лечения ограничены восстановлением проходимости семявыносящих путей, лечением ложного асперматизма и варикоцеле.Вспомогательные репродуктивные технологии используются при неэффективности вышеперечисленных методов лечения, они включают введение в полость матки предварительно очищенной спермы, ЭКО, интраплазматическую инъекцию спермы (используется при крайне плохих показателях спермограммы, один качественный сперматозоид вводится в яйцеклетку пипеткой). При отсутствии эффекта проводят оплодотворение донорской спермой.
Осложнения
Во многих случаях бесплодие, если его вовремя не лечить, может стать причиной полной импотенции (мужчина теряет не только способность к сексу, но и желание), а также таких грозных осложнений как простатит и рак простаты.
Профилактика бесплодия у мужчин
Для снижения риска развития бесплодия необходимо регулярно посещать уролога/андролога. Это позволит своевременно выявить патологию и свести к минимуму ее последствия.
Регулярные урогенитальные скрининги позволяют выявить острое или хроническое воспаление.
Отсутствие беспорядочных половых связей уменьшает риск заражения инфекциями, передающимися половым путем.
Источники:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы - 19 лет
На протяжении долгих лет считалось, что бесплодие – это преимущественно женское заболевание. Однако сегодня доказано, что случаи его возникновения у мужчин и женщин приблизительно равны. По статистике, в Украине насчитывается около 1 миллиона бесплодных пар, при этом в 30-40% случаев причиной бесплодия пары служит именно мужской фактор. Способность мужчины к воспроизводству зависит от качества и количества спермы. Оплодотворяющую способность спермы характеризует количество сперматозоидов в 1 мл спермы, которое в норме составляет 60-120 млн. С момента наступления полового созревания и до самой смерти мужской организм непрерывно вырабатывает сперматозоиды (более 1000 в секунду). К сожалению, существует большое количество болезней и факторов, вызывающих нарушения в этом процессе.
Если в течение 12 месяцев незащищенной половой жизни у супругов репродуктивного возраста не наступила беременность, обоим супругам необходимо обратиться к специалисту. Мужчина должен обратиться к врачу-андрологу, который соберет анамнез (детские и урогенитальные заболевания, хирургические вмешательства, различные интоксикации и профессиональные вредности), проведет осмотр и назначит лабораторные исследования, на основе которых возможно будет определить наличие и причины мужского бесплодия. В обязательном порядке проводится спермограмма.
По результатам обследования могут быть поставлены различные диагнозы:
Секреторное бесплодие. Наиболее распространенный вид мужского бесплодия, нарушение нормального функционирования яичек (снижается качество, количество и подвижность сперматозоидов). К развитию секреторного мужского бесплодия ведет ряд заболеваний: варикоцеле, водянка яичка, паховая грыжа, крипторхизм (когда яичко не опущено в мошонку), эпидемический паротит (или свинка), а также сифилис и туберкулез. Своевременное и адекватное лечение этих заболеваний может снизить риск мужского бесплодия.
Обтурационное бесплодие – невозможность продвижения сперматозоидов по семявыносящим путям. Непроходимость может быть с одной стороны либо с обеих сторон. Лечение такой формы мужского бесплодия подразумевает хирургическое вмешательство. Причины обтурационного мужского бесплодия: врожденная патология, результат травм или последствие таких заболеваний, как эпидидимит (воспаление придатка яичка), сифилис, туберкулез. Также весьма распространенной причиной непроходимости путей являются кисты, опухоли или рубцы, оставшиеся после перенесенных операций.
Иммунологическое бесплодие характеризуется образованием в организме мужчины антиспермальных антител, которые способствуют нарушению нормального сперматогенеза, а также препятствуют нормальному оплодотворению яйцеклетки. Такие антитела чаще всего вырабатываются вследствие травм яичек, кроме того, на их выработку могут повлиять различные урогенитальные инфекции – хламидии, микоплазмы и другие.
В большинстве случаев (до 95%) лечение мужского бесплодия проходит успешно.
В зависимости от вида и причин заболевания применяются различные методы. В некоторых случаях достаточно изменения образа жизни и отказа от вредных привычек. Но бывает и так, что зачатие возможно только в циклах ЭКО с применением современных методик оплодотворения ICSI, IMSI, PICSI. При некоторых нарушениях получить сперматозоиды для ЭКО удается только через биопсию яичка (TESA). Разобраться в проблеме и назначить эффективное лечение поможет опытный уролог-андролог.
Лечение включает три основных этапа:
К основным методам лечения мужского бесплодия относятся:
Гормональная терапия. Прием специальных биологически активных препаратов показан при нарушенном сперматогенеза (снижении подвижности и количества сперматозоидов в семенной жидкости). Терапия может применяться как самостоятельное лечение, но чаще назначается в рамках комплексного лечения. Гормональная терапия длится обычно не менее 9 месяцев с регулярным контролем у врача. Выбор гормональных препаратов зависит от типа патологии. Гормональные средства могут назначаться исключительно врачом на основании результатов анализов. Он же определяет дозировку, необходимую для лечения каждому конкретному пациенту.
Стимуляция сперматогенеза. С помощью приема медикаментозных препаратов достигается временное улучшение качества спермы. Для стимуляции сперматогенеза могут быть назначены гормональные препараты и витамины, положительно влияющие на выработку сперматозоидов. Выбор препарата осуществляется специалистом в зависимости от индивидуальных особенностей пациента и показаний. Стимуляция может быть назначена как для естественного зачатия, так и для получения спермы для экстракорпорального оплодотворения или искусственной инсеминации. После прохождения стимуляции качество спермы улучшается на 30-40%.
TESA/TESE. При отсутствии в эякуляте нормальных сперматозоидов получить их возможно при помощи биопсии яичка. Полученные сперматозоиды используются для экстракорпорального оплодотворения. Биопсия яичка производится двумя методами:
ТЕSА – игловой метод биопсии, менее инвазивный способ получения сперматозоидов.
ТЕSЕ – микрохирургическая микрофокальная биопсия яичка, при которой забирается большее (по сравнению с ТЕЗА) количество тестикулярной ткани.
Обе процедуры проводятся под внутривенным наркозом.
Существует также некоторые заболевания, при которых получить нормальные сперматозоиды не удается. Тогда пара может воспользоваться донорской спермой.
В заключение необходимо отметить, что нормальная сексуальная функция мужчины не гарантирует отсутствия репродуктивных проблем. Достоверно определить причину бесплодия пары может только квалифицированный специалист на основании полного обследования обоих партнеров. Обращайтесь в Клинику репродуктивной медицины имени академика В.И. Грищенко и вам обязательно помогут обрести счастье быть родителями!
Что такое бесплодие?
Бесплодие - отсутствие беременности в течение одного года регулярной половой жизни без применения контрацепции. В основе бесплодия лежит невозможность слияния сперматозоида с яйцеклеткой.
Срок - 1 год - определен статистически: доказано, что у 30% здоровых супружеских пар беременность наступает в первые три месяца совместной жизни, еще у 60% - в течение последующих семи, у оставшихся 10% - через одиннадцать - двенадцать месяцев после начала половой жизни. Таким образом, год - достаточный срок для того, чтобы оценить способность пары к зачатию и при отсутствии беременности говорить о бесплодии.
По статистике в России бесплодие встречается у 15-17% супружеских пар.
Если причиной бесплодия являются те или иные нарушения в организме женщины, говорят о женском бесплодии (50% от всех случаев). Мужское бесплодие (50 % случаев) считается причиной бесплодного брака в том случае, если женщина здорова, а у мужчины наблюдается резкое снижение оплодотворяющей способности спермы. У половины пар с бесплодием выявляются отклонения у обоих супругов, в таком случае говорят о сочетанном бесплодии.
Бесплодие бывает разных видов. Принято различать первичное бесплодие у женщин, не имевших ни одной беременности и живущих регулярной половой жизнью без предохранения, и вторичное бесплодие – в тех случаях, когда зачатие в прошлом наступало, но после этого беременностей в течение года и более не было. У женщин выделяют следующие формы бесплодия -
Среди причин бесплодия отдельно выделяют эндометриоз – заболевание, при котором в патологический процесс могут вовлекаться любые органы репродуктивного тракта женщины. Коррекция сложных эндокринно-иммунных нарушений предопределяет успех проводимого комплексного лечения бесплодия при данной форме патологии.
Более чем в 60-70% случаев женского бесплодия имеется сочетание двух и более форм.
У мужчин различают следующие формы бесплодия -
Для того чтобы выявить причины бесплодия, то есть диагностировать ту или иную форму бесплодия, нужно провести обследование мужчины и женщины.
Обследование при бесплодии состоит из нескольких стандартизированных диагностических процедур и занимает один месяц (или один менструальный цикл женщины).
Мужчине необходимо исследование спермы - спермограмма, по показаниям - обследование на инфекции, передаваемые половым путем, анализ крови на мужские гормоны, антитела к собственным сперматозоидам, ультразвуковое обследование, исследование кариотипа (генетика).
Обследование женщины начинается с полного гинекологического осмотра, включающего ультразвуковое (УЗИ) обследование половых органов. УЗИ позволяет оценить размеры и структуру матки и яичников, выявить миому, кисты яичников, другую патологию органов малого таза. Нормальные маточные трубы при обычном УЗИ не визуализируются.
Исследование проходимости маточных труб проводится с помощью гистеросальпингографии - рентгенологического метода обследования с введением рентгеноконтрастного вещества в полость матки, позволяющего на снимках увидеть матку, маточные трубы. В последнее время распространение получило исследование проходимости маточных труб методом УЗИ - ультразвуковая гистеросонография. В полость матки вводится стерильный раствор и с помощью УЗИ выявляется его поступление в брюшную полость.
Для оценки созревания яйцеклетки и ее выхода из яичника - овуляции используется построение графика базальной температуры в течение 2 - 3 менструальных циклов. Для этого женщина измеряет температуру в прямой кишке 5-7 минут утром, не вставая с постели, желательно в одно и то же время. Дополнительно врачом назначается УЗИ гениталий в определенные дни цикла для отслеживания процесса созревания фолликула и овуляции - ультразвуковой мониторинг. Новым методом контроля овуляции является тест Клиаплан. С помощью тест-полосок по моче в домашних условиях можно выявить наличие или отсутствие овуляции. Для исследования функции яичников и других эндокринных органов (щитовидной железы, гипофиза, надпочечников) проводится исследование гормонов в крови.
Для более точного обследования полости матки врачом может быть назначена гистероскопия. При данном обследовании в полость матки вводится тонкий оптический инструмент - гистероскоп, снабженный минивидеокамерой, через которую содержимое полости матки проецируется на экран телемонитора. Эта процедура позволяет осмотреть всю полость матки, выявить заболевания, которые не всегда обнаруживаются при обычном осмотре и при УЗИ.
Для определения совместимости супругов назначается - посткоитальный тест или другие специальные исследования - проба Шуварского, проба Курцпрока - Миллера, определение антиспермальных антител.
При необходимости назначается генетическое обследование - определение кариотипов супругов.
Если после проведенного вышеперечисленного обследования причина бесплодия не ясна, то проводится лапароскопия - осмотр внутренних органов через прокол брюшной стенки оптической трубкой - лапароскопом, оснащенным осветителем и видеокамерой. Врач видит четкое, цветное, увеличенное изображение органов малого таза на телеэкране и получает самую полную информацию об их состоянии. Процедура выполняется под наркозом и является минимально травматичной. При выявлении причин бесплодия, они сразу устраняются - удаляются очаги эндометриоза, рассекаются спайки, восстанавливается проходимость маточных труб, удаляются кисты яичников, фиброматозные узлы на матке.
После лапароскопического вмешательства у пациентки отсутствуют боль и косметические дефекты.
Если после проведенного обследования супругов, в том числе лапароскопии, не удается выявить причины бесплодия, то такое состояние расценивается как необъяснимое бесплодие (оно встречается до 10% от всего бесплодия). Необъяснимое бесплодие можно лечить с помощью метода экстракорпорального оплодотворения, при котором готовые эмбрионы, не образующиеся при естественном зачатии, переносятся в полость матки.
Лечение бесплодия состоит из устранения тех причин - факторов, которые привели к возникновению бесплодия.
При трубном бесплодии необходимо восстановить проходимость маточных труб, в настоящее время это возможно с помощью лапароскопии, эффективность ее составляет 30-40%. Если непроходимость маточных труб существует более 2-3 лет или уже была проведена лапароскопия с рассечением спаек, то более эффективным является искусственное оплодотворение (ЭКО).
При эндокринном бесплодии проводят коррекцию гормональных нарушений и стимуляцию работы яичников с целью созревания яйцеклетки. В арсенале врача сегодня достаточное количество эффективных препаратов для стимуляции овуляции - клостильбегит, мочевые и рекомбинантные гонадотропины. Стимуляцию овуляции проводят под ультразвуковым мониторированием и контролем гормонов крови. Эффективность лечения эндокринного бесплодия достигает 70-80%.
При патологии матки - пороках ее развития показано проведение реконструктивно-пластической операции. Частота наступления беременности после операции 15-20%. При выраженных пороках развития или отсутствии матки возможно получение собственного генетического ребенка, прибегнув к услуге суррогатной матери.
Бесплодие, связанное с эндометриозом, диагностируется и лечится с помощью лапароскопии, во время которой удаляются эндометриоидные очаги. Эффект лапароскопии необходимо закрепить медикаментозным лечением, которое может продлиться до 6 месяцев. Эффективность лечения 30-40%.
Лечение мужского бесплодия заключается в стимуляции сперматогенеза при нарушенных показателях спермограммы или в восстановлении проходимости спермовыносящих путей. В настоящее время при многих причинах мужского бесплодия может помочь искусственное оплодотворение.
При иммунологическом бесплодии проводится лечение плазмаферезом, эффективно ЭКО.
Следует помнить, что на эффективность лечения бесплодия влияют:
Таким образом, сегодня при многих формах мужского и женского бесплодия эффективным методом лечения является искусственное оплодотворение и его варианты - методы вспомогательных репродуктивных технологий (ВРТ).
В России разрабатывают первый в мире препарат, который способен победить причину мужского бесплодия. В его состав входят продукты жизнедеятельности стволовых клеток. Ученые из МГУ уже провели первые испытания методики на крысах и выяснили, что такие инъекции увеличивают количество жизнеспособных сперматозоидов за счет создания благоприятной среды для их выработки. Лекарство может помочь стать отцами тем, у кого не вырабатываются мужские половые клетки, наблюдается низкое количество сперматозоидов, снижение их подвижности или нарушение нормального строения. Доклиническая стадия испытаний займет еще несколько лет — в случае успеха нас ждет революция в репродуктивной медицине.
Сотрудники Медицинского научно-образовательного центра (МНОЦ) и факультета фундаментальной медицины МГУ им. М.В.Ломоносова разработали препарат, который способен восстановить ткани, вырабатывающие сперму. Он содержит смесь коллагена и биоактивных продуктов выделения (секретома) мезенхимальных стволовых клеток (МСК) человека. Эффект достигается за счет регенерирующих свойств веществ, выделяемых МСК в процессе жизнедеятельности.
Ученые провели первые доклинические испытания нового препарата. Для этого они смоделировали у лабораторных крыс абдоминальный крипторхизм — это патологическое состояние, при котором одно или оба яичка располагаются вне мошонки –– в паховом канале, брюшной полости, под кожей. У людей такое состояние может быть как врожденным, так и приобретенным вследствие травмы паха.
–– Исследование проходило в соответствии с международными требованиями о бережном обращении с лабораторными животными, –– рассказал «Известиям» сотрудник Института регенеративной медицины МНОЦ МГУ Георгий Сагарадзе.
Исследование показало, что у крыс, которым вводили новый препарат, восстанавливалось производство спермы и увеличивалось количество половых гормонов в крови.
–– Нам удалось выявить маркеры раннего восстановления сперматогенеза, то есть понять, при каких факторах введение препарата запускает этот процесс, –– пояснила старший научный сотрудник Института регенеративной медицины Анастасии Ефименко.
Кроме того, полученные результаты позволили понять сам механизм восстановления нарушенного сперматогенеза с помощью разработанного препарата, то есть научно обосновать теоретическую часть исследования.
Несмотря на то что первая часть исследования прошла на смоделированной травме яичка, само лекарство предназначено для пациентов с различными видами патологий, приводящих к бесплодию. Речь идет как о тех мужчинах, у которых сперма не вырабатывается, так и о тех, у кого наблюдается низкое количество сперматозоидов, снижение их подвижности или нарушение их нормального строения. Кроме того, новая методика поможет тем пациентам, у которых в нормальном объеме эякулята отсутствуют живые сперматозоиды.
Предполагается, что в дальнейшем новый биопрепарат будут вводить под белочную оболочку (плотные пластины соединительной ткани, покрывающие яички снаружи). Так как сам процесс выработки сперматозоидов обусловлен делениями спермальных стволовых клеток, лекарство воздействует на их ниши (микроокружение клеток, необходимое для жизнедеятельности). Положительный результат достигается благодаря комплексному воздействию факторов роста и других биологически активных молекул, содержащихся в вводимом биоматериале.
Однако до появления первых «инъекций отцовства» ученым необходимо завершить доклинические испытания лекарства. Как пояснили в МГУ, спрогнозировать дату выхода препарата на рынок сложно, так как клеточные технологии в целом новы — для всего мира, включая Россию. Также есть трудность с набором необходимого количества пациентов на клинические испытания. Однако в случае успеха это будет первый в мире препарат, который борется не с симптомами (например, сбой гормональной системы), а с самой причиной бесплодия — нарушением сперматогенеза.
Новая методика безусловно перспективна, но нужны длительные исследования на животных, уверен старший научный сотрудник Института урологии и репродуктивного здоровья человека Сеченовского университета Дмитрий Королев.
–– Это интересное и результативное направление, которым занимаются не только в России. Но необходимы дальнейшие доклинические исследования, так как неясны отдаленные последствия применения стволовых клеток: как это скажется на потомстве, не спровоцирует ли онкологию и так далее. Также могут возникнуть трудности с внедрением технологии в клиническую практику, так как в нашей стране нет для этого нормативной базы, –– отметил эксперт.
Сейчас ученые приступают к дальнейшим доклиническим испытаниям инъекций от бесплодия. На внедрение новой методики в клиническую практику может потребоваться порядка 10 лет.
Справка «Известий»Актуальность создания эффективной методики лечения нарушения сперматогенеза вызвана тем, что это одна из основных причин мужского бесплодия, то есть состояния, когда пара, ведущая активную сексуальную жизнь без применения контрацепции, не может зачать ребенка из-за патологии мочеполовой системы мужчины.
Как отмечают ученые, по степени тяжести и неблагоприятных социальных последствий Всемирная организация здравоохранения (ВОЗ) поставила проблему мужского бесплодия сразу вслед за онкологическими и сердечно-сосудистыми заболеваниями.
По данным многочисленных исследований, за последние десятилетия во всем мире отмечается прогрессирующее снижение качества спермы у мужчин, обеспечивающее их фертильность. Так при анализе эякулята в фиксированной мужской популяции с 1973 по 1992 год содержание сперматозоидов в эякуляте ежегодно снижалось на 2,1%. По другим данным, за последние 50 лет насыщенность спермы упала на 50%.
ЧИТАЙТЕ ТАКЖЕ
Мужская хромосомная аномалия, которая является причиной бесплодия.
Что такое Синдром Клайнфельтера?
Синдром Клайнфельтера — это мужское генетическое заболевание, характеризующееся наличием дополнительной женской половой хромосомы Х. Обычный генетический набор мужчины насчитывает 46 хромосом, из которых 23-я пара хромосом — половая, Х и Y. Кариотип пациентов с синдромом Клайнфельтера — 47XXY.
Синдром Клайнфельтера — это распространенное заболевание?
Эта хромосомопатия является одним из наиболее распространенных генетических заболеваний. Один из 1000 новорожденных может страдать синдромом Клайнфельтера.
Какие проблемы или симптомы бывают при этом заболевание?
Обычно уровень мужских гормонов у пациентов с такой хромосомопатией ниже обычного уровня, особенно во время и после полового созревания. Поэтому, развитие вторичных половых признаков, как например скудная растительность на лице, рост, развитие половых органов и т. д.
Что касается яичек, у пациенты с синдромом Клайнфельтера отсутствует производство сперматозоидов, поэтому спермограмма пациента покажет секреторную азооспермию, или отсутствие сперматозоидов.
Кроме того, существуют некоторые типичные физические характеристики: высокий рост, длинный руки и ноги, жир в брюшной полости, увеличение грудных желез.
Как обследуют мужчину?
Если в раннем возрасте у ребенка не проявились какие-либо проблемы, в связи с которыми необходимо определить генетический кариотип, этот синдром обнаруживается в подростковом или переходном возрасте, или же при желании иметь детей.
Генетический анализ на кариотип позволяет дать пациенту прогноз о хромосомопатии (XXY).
Кроме того, общее обследование у андролога, полный гормональный анализ и клиническое обследование помогают поставить диагноз о репродуктивной функции и общем здоровье.
Как лечится Синдром Клайнфельтера?
Несколько лет назад, синдром Клайнфельтера с кариотипом 47 XXY связывалась с абсолютным мужским бесплодием. Наша группа продолжает исследования и развитие различных методов лечения, которые позволяют иметь детей пациентам с синдромом Клайнфельтера. Кроме того, наши врачи лечат другие мужские патологии или нарушения.
Среди пациентов с синдромом Клайнфельтера встречаются лица с мозаичным кариотипом — часть клеток имеет нормальный хромосомный набор. У таких пациентов сохранена возможность оплодотворения: в сперме или тканях яичка есть небольшое количество сперматозоидов. С помощью детального урологического обследования мы можем посоветовать стоит ли получать сперматозоиды путем биопсии яичка.
Если же получение сперматозоидов невозможно, мы предлагает своим пациентам выбрать сперму в банке анонимных доноров; только при условие, что пара желает принят этот вариант.
Поэтому, в клинике «InstitutoBernabeu» мы предлагаем все возможности тем, кто желает иметь детей и советуем провести полное обследование и генетическую консультацию у профессиональных гинекологов, урологов и генетиков.
Олигоастенотератозооспермия или ОАТ-синдром – одна из форм мужского бесплодия. Эту комбинированную патологию не всегда удается успешно скорректировать. Поэтому лечение олигоастенотератозооспермии и обусловленного ею бесплодия нередко требует использования ЭКО и других вспомогательных репродуктивных технологий.
Олигоастенотератозооспермия – это комбинированная патология спермы, которая включает одновременно 3 вида нарушений:
ОАТ-синдром может иметь разную степень выраженности. Это имеет прогностическое значение и влияет на выбор предпочтительной лечебной тактики.
Причин для формирования такой комбинированной патологии спермы достаточно много. Это могут быть любые факторы, которые влияют на сперматогенез (процесс образования и созревания мужских половых клеток) и на прохождение сперматозоидов по половым протокам.
К самым частым причинам относят:
В некоторых случаях причина заболевания остается невыясненной, обследование не выявляет клинически значимых отклонений. В этом случае говорят об идиопатической форме.
Диагноз олигоастенотератозооспермия нередко становится неожиданностью для мужчины. Ведь во многих случаях имеющиеся изменения ограничиваются только низким качеством спермы и не влияют на его самочувствие, интимную жизнь и половую идентификацию. Визуальных изменений спермы обычно нет.
Ключевое проявление заболевания – супружеское бесплодие. Другие имеющиеся у мужчины симптомы обычно обусловлены не этой патологий, а первопричиной проблемы.
Диагностика ОАТ-синдрома включает:
ОАТ-синдром может стать случайной диагностической находкой, если мужчина сдает спермограмму для подготовки к донорству или если пара осознанно готовится к зачатию. Причем факт наступления в прошлом от него беременности не является критерием исключения. Поэтому в бесплодных семьях обследованию подлежат оба супруга, даже если мужчина уже имеет здоровых детей.
Олигоастенотератозооспермия – серьезная и прогностически непростая патология, но не это не означает стерильность мужчины с полным супружеским бесплодием. Беременность с таким диагнозом возможна, хотя большинству пар для этого требуется помощь грамотного репродуктолога.
При ОАТ-синдроме вероятность самостоятельного (естественного) зачатия очень невелика, особенно при тяжелой степени заболевания и при наличии сопутствующих нарушений у женщины. Поэтому лечение бесплодия при олигоастенотератозооспермии нередко проводится с использованием современных вспомогательных репродуктивных технологий (ВРТ). Причем в некоторых случаях решение о целесообразности ЭКО принимается сразу, что зависит от возраста супругов и выраженности проблемы.
Олигоастенозооспермия и беременность – это не взаимоисключающие понятия. Но для достижения желанного результата необходимо лечить заболевание у грамотного специалиста, а не пускать ситуацию на самотек.
Лечение олигоастенотератозооспермии – это в первую очередь лечение бесплодия. Поэтому основные мероприятия направлены на улучшение качества спермы и проводятся в период подготовки к зачатию. Если выявленные изменения не представляют опасности для здоровья мужчины и пара не планирует в ближайшее время забеременеть, лечение может быть отложено.
Лечебная тактика при такой комбинированной патологии спермы зависит от ряда факторов и определяется индивидуально. При этом врач учитывает причины заболевания, выраженность нарушений, наличие и характер репродуктивных расстройств у женщины, возраст супругов, личные предпочтения пациента.
Возможно несколько подходов при лечении этой формы мужского бесплодия:
При лечении ОАТ-синдрома важнее достичь не увеличения количества сперматозоидов, а повысить их фертильность (оплодотворяющую способность) со снижением доли морфологически аномальных клеток. Это снизит риск патологии беременности и аномалий плода при самостоятельном или индуцированном зачатии. А при использовании вспомогательных репродуктивных технологий (ВРТ) облегчит врачу задачу при отборе спермиев для ЭКО.
Лечение олигоастенотератозооспермии и обусловленного ею бесплодия может включать:
Повторные безуспешные попытки ЭКО (особенно если не удается получить пригодных для подсадки эмбрионов) – повод задуматься об использовании донорских сперматозоидов.
Преодоление олигоастенотератозооспермии и других форм бесплодия – непростая задача, требующая подчас многоэтапного комплексного обследования и тщательно подбора лечения. Поэтому парам, столкнувшимся с проблемами при естественном зачатии, целесообразно обратиться в профильный хорошо оснащенный медицинский центр.
Клиника репродуктивной медицины ICLINIC в СПб специализируется на диагностике и лечении различных форм супружеского бесплодия. Наши врачи руководствуются современными международными критериями и рекомендациями, используют высокорезультативные методики и эффективные проверенные технологии.
Оснащение клиники и квалификация специалистов позволяет проводить все необходимые лечебно-диагностические процедуры. Наши пациенты имеют возможность полностью пройти рекомендованное обследование или предоставить уже имеющиеся результаты, своевременно осуществлять контроль лечения и не терять время на поиск нужного врача.
Для преодоления бесплодия в нашей клинике практикуется комплексный подход, широко применяются современные лечебные схемы и вспомогательные репродуктивные технологии. По эффективности проведенных в 2016 и 2017 гг. ЭКО ICLINIC заняла первое место среди других репродуктивных клиник СПб и ЛО.
Мы успешно справляемся даже с тяжелыми и комбинированными формами бесплодия, давая супружеским парам долгожданную возможность стать родителями.
До недавнего времени было широко распространено мнение, что проблема бесплодия затрагивает в основном женщин. Эта точка зрения недавно была пересмотрена. В настоящее время на основе достоверных научных исследований говорится, что проблема бесплодия в одинаковой степени затрагивает как женщин, так и мужчин.

В поисках причин невынашивания беременности мужчины проходят обследование и при необходимости проводят лечение, что во многих случаях позволяет паре забеременеть.
Существует различие между понятиями бесплодие и бесплодие. о бесплодии говорят, когда у пары, несмотря на регулярные половые акты 3-4 раза в неделю, в течение как минимум года не наступила беременность.
Бесплодие — необратимая неспособность иметь детей. Бесплодие, с другой стороны, является потенциально обратимой ситуацией, если начато соответствующее лечение.
Причины бесплодия как у мужчин, так и у женщин весьма разнообразны.
Бесплодие иногда связано с одновременным возникновением системных заболеваний.
, также подвержены риску бесплодия.
Непосредственной причиной бесплодия также могут быть аномалии внутри яичек, например:
Одной из причин мужского бесплодия также является гипоспадия и простатит.
Бесплодию также способствуют инфекции органов малого таза, в том числе заболевания, передающиеся половым путем.
В контексте причин бесплодия, в том числе и у мужчин, важное значение имеют факторы окружающей среды:
90 035Генетический фактор, который необходимо учитывать при диагностике и поиске источника бесплодия, имеет немаловажное значение.
Основой диагностики бесплодия является физикальное обследование больного и сбор анамнеза.
Следующим этапом диагностики является проведение дополнительных тестов. Врач принимает решение о показаниях к их выполнению на основании опроса, жалоб больного и результата физикального осмотра.
Основным тестом в диагностике мужского бесплодия является анализ спермы.Анализ спермы может быть выполнен непосредственно в клинике лечения бесплодия или материал для исследования (сперма) может быть доставлен в лабораторию, которая делает спермограмму.
При нежелании пациента собирать ее в лаборатории или клинике сперму можно собрать дома, но доставить в лабораторию в течение часа после сбора, поддерживая температуру 20-37 градусов при транспортировке.
Ради качества результата следует помнить о нескольких правилах, которые позволят правильно подготовиться к тесту:
Интерпретация результатов теста затруднена из-за ряда факторов, влияющих на состав спермы.
При оценке учитываются несколько критериев:
В отдельных случаях врач на основании результатов предыдущих анализов и информации, полученной в анамнезе, может назначить дополнительные диагностические исследования. Среди них есть как лабораторных тестов , так и визуализирующих тестов .
При диагностике мужского бесплодия целесообразно проведение следующих исследований:
90 035 90 036 определение гормональной активности, 90 037 90 036 УЗИ, 90 037 90 036 рентгенологическое исследование, 90 037Иногда причину невозможности забеременеть можно найти в генетике. После того, как все возможные причины исключены, стоит проверить мужской кариотип .
Иногда причиной бесплодия является хромосомная аномалия – тогда следует посетить врача-генетика, который обсудит проблему с парой и определит шансы на зачатие ребенка.
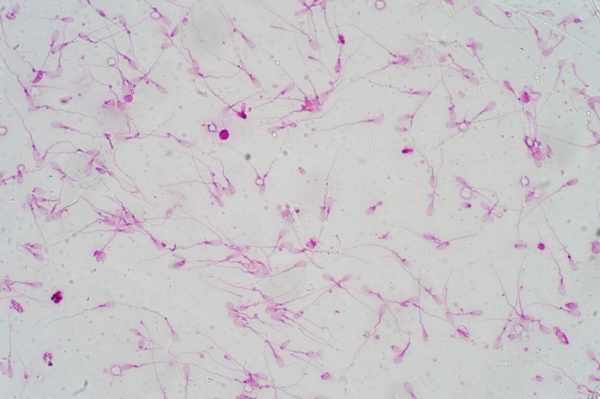
Спермограмма является одним из первых тестов, рекомендованных для бесплодных пар.Если при обследовании выявляются отклонения в составе и структуре спермы, это не означает, что мужчина бесплоден (т.е. что он никогда не сможет иметь биологического потомства).
Сначала определите причину неисправности. Если причина в системном заболевании, то к терапевтической бригаде должен присоединиться врач, специализирующийся на данной нотной форме.
Лечение бесплодия строго зависит от причины.Оно может включать медикаментозное или хирургическое лечение.
Для излечения бесплодия иногда достаточно изменить образ жизни мужчины:
Если методы лечения не приносят результатов в виде наступления беременности пары, рекомендуется внутриматочная инсеминация донорским материалом.
Весьма оптимистична информация о том, что мужскую причину бесплодия зачастую можно устранить достаточно простым способом, а лечение плюс изменение образа жизни - обычно приносит ожидаемый эффект в виде наступления беременности.
Позаботьтесь о правильно сбалансированном питании, богатом овощами и фруктами, а также о достаточном количестве белков и жиров. Богатое питание позволит вам восполнить запасы витаминов, макро- и микроэлементов, необходимых для правильного функционирования организма, в том числе для сохранения фертильности.
Подробнее:
Антиспермальные антитела - АСК. О чем экспертиза?
.90 000 Medicover.pl - 404
И И
PLМедикавер
Распознавание:
Ошибка 404
Доступны решения
:
Скорая медицинская помощь
:
И И
PLМедикавер
Распознавание:
Ошибка 404
Доступны решения
:
Скорая медицинская помощь
:
Apteline.pl
Дата добавления: 6.08.2018
И И И
Мужское бесплодие, как правило, беспокоит каждую вторую польскую пару, безуспешно пытающуюся зачать ребенка.В настоящее время существует множество способов борьбы с мужским бесплодием. От чего зависит качество спермы? Какое лучшее лечение мужского бесплодия?
Бесплодие одинаково влияет на обоих партнеров. У мужчин это может быть вызвано системными заболеваниями (сердечно-сосудистые заболевания, диабет, хронический нефрит, гипопитуитаризм) или нарушениями яичек, вызванными генетическими состояниями, травмами, раком, гидроцеле или варикозным расширением вен.
У мужчин причиной бесплодия могут быть системные заболевания: сердечно-сосудистые заболевания, сахарный диабет, хронический нефрит, гипопитуитаризм
Факторы внешней среды также имеют значение. Риск бесплодия увеличивается у мужчин, подверженных хроническому стрессу и переутомлению. Также низкая физическая активность или избыточная масса тела приводят к снижению уровня тестостерона и снижению потенции. Также она не увлекается злоупотреблением алкоголем, особенно курением.
На параметры спермы влияет неправильная терморегуляция яичек, вызванная малоподвижным образом жизни, ношением тесного белья, чрезмерным посещением горячих ванн или саун. Бесплодие может быть результатом длительного контакта с тяжелыми металлами, органическими растворителями или пестицидами.
На параметры спермы влияет неправильная терморегуляция яичек
>>> Мужественность под угрозой.Импотенция до сих пор является запретной темой
Проблемы с зачатием ребенка должны побудить мужчину обратиться к врачу, ведь только правильный диагноз – залог излечения от бесплодия. Стоит обратиться за помощью к специалисту, занимающемуся этой проблемой, который на основании собранного опроса направит пациента на соответствующие анализы и консультации, например, к эндокринологу при подозрении на гормональные нарушения или к урологу в случае диагностированных анатомические дефекты мочеполовой системы.
Проблемы с зачатием ребенка должны побудить мужчину обратиться к врачу, ведь только правильный диагноз является залогом излечения бесплодия
Бесплодие может быть первичным (у мужчин, еще не имевших детей) или вторичным, встречающимся у людей, имеющих детей. Иногда встречается также идиопатическое бесплодие — его причины, несмотря на исследования специалистов, остаются невыясненными и часто являются следствием эмоциональных расстройств.
В процессе диагностики большое значение имеет анализ спермы, при котором оцениваются ее вязкость, объем, цвет и рН. Важным параметром также является количество сперматозоидов.
Лечение бесплодия зависит от диагноза. В некоторых случаях, например при гипогонадизме (тестикулярной недостаточности), применяют фармакотерапию. Иногда может понадобиться хирургическое вмешательство, помогающее, например, в случае варикозного расширения вен или непроходимости семявыносящего протока и придатка яичка.
Лечение бесплодия зависит от диагноза. В некоторых случаях, например, при гипогонадизме (гормональной недостаточности яичек) применяют фармакотерапию
>>> Бесплодие и бесплодие - отличия
В случае сниженного потенциала мужской фертильности (например, плохое качество спермы, ретроградная эякуляция или импотенция) предпочтительным решением может быть использование спермы для внутриматочной инсеминации.
Внутриматочная инсеминация включает введение должным образом подготовленной спермы партнера непосредственно в матку женщины. Затем отбираются сперматозоиды с самым высоким репродуктивным потенциалом, благодаря чему увеличивается вероятность оплодотворения.
>>> Инсеминация и in vitro - различия
При лечении мужского бесплодия иногда также применяют иглоукалывание или прижигание – технику прижигания кожи полынной сигарой.Качество спермы также улучшается за счет использования соответствующей диеты, богатой полиненасыщенными жирными кислотами, витаминами-антиоксидантами и микроэлементами, например цинком. В традиционной азиатской медицине ценятся также корень женьшеня (содержит гинзенозиды, положительно влияющие на количество и жизнеспособность сперматозоидов) и настой зеленого чая.
Читайте также:
.Многолетние исследования показали, что доля обоих полов в бесплодии более или менее одинакова. Это 40% мужчин и 40% женщин. Нет! Все чаще мы слышим мнения о том, что доминирующим фактором является уже не женский фактор, а мужской фактор...

Около десятка лет назад, когда пара не могла родить ребенка, женщине поставили диагноз.Однако годы исследований показали, что доля обоих полов в бесплодии более или менее одинакова. Это 40% мужчин и 40% женщин. Нет! Все чаще приходится слышать мнения о том, что доминирующим фактором является уже не женский фактор, а мужской фактор...
У современных мужчин отмечается заметное снижение количества сперматозоидов в эякуляте.
Они также становятся все менее и менее подвижными, и многие из них имеют структурные дефекты.Снижение качества мужской спермы настолько распространено, что Всемирная организация здравоохранения, которая в 1980-х годах считала нормой 60 миллионов сперматозоидов в одном миллилитре спермы, понизила нормы и с 2010 года эта норма составляет всего 15 миллионов в одном миллилитре спермы. сперма. То есть в 4 раза меньше, чем 40 лет назад!
Чтобы мужчина был фертильным, он должен правильно и регулярно питаться! Вроде бы простые и очевидные, но многие джентльмены не следуют этим правилам.Ежедневное меню мужчины должно состоять из 4-5 сбалансированных приемов пищи, в которые должны входить свежие овощи, фрукты, молочные продукты, рыба, нежирное мясо, семечки и, самое главное, нужное количество жидкости. Мужчина должен выпивать около 2 литров воды в день. Вам это ничего не напоминает? Да, это общие принципы здорового питания, которым должен следовать каждый из нас. Однако мы можем указать продукты, которые будут особенно способствовать мужской фертильности. И нет, речь не идет о картошке фри, бургерах, чипсах или любых других соленых закусках.Это продукты, богатые витамином А, витаминами В, С и Е, а также цинком и селеном. Врагом фертильности как для женщин, так и для мужчин станут простые углеводы и вездесущий сахар. При употреблении в слишком больших количествах он может нарушить уровень тестостерона в мужском организме и тем самым ухудшить работу яичек.
Мужские репродуктивные органы устроены так, что в них могут свободно созревать сперматозоиды.По этой причине яички располагаются в мошонке далеко от низа живота. В результате температура в них на 2 градуса ниже температуры тела, что является наиболее оптимальным для правильного протекания сперматогенеза. К сожалению, многие мужчины носят слишком тесное белье, из-за чего их яички прилипают к низу живота, что подвергает их риску перегрева. То же самое касается слишком горячих ванн и частых, желательно из сауны. Между тем перегретые яички производят гораздо меньше сперматозоидов, что снижает репродуктивный потенциал мужчины.
Вещества, содержащиеся в сигаретном дыме, крайне негативно влияют на здоровье мужчины, в том числе на его потенцию, половую активность и способность производить потомство. У курильщиков производство сперматозоидов может снизиться на 1/4. Те, которые производятся, также могут быть менее мобильными и иметь поврежденный генетический материал, а также жить короче. А как насчет алкоголя? Оказывается, достаточно небольшого количества алкоголя, чтобы сперма мужчины обеднела сперматозоидами и снизилось их качество.Алкоголь также препятствует усвоению витаминов и минералов, поддерживающих работу репродуктивной системы.
Существует множество заболеваний, приводящих к бесплодию у мужчин. К ним относятся заболевания мочеполовой системы, такие как гипертрофия простаты или варикозное расширение вен. К этой категории можно также добавить врожденные или приобретенные заболевания яичек, крипторхизм, воспаление яичек, механическую травму яичек, перекрут семенного канатика и длительную ишемию половых желез, обструкцию семявыносящего протока, гипоплазию придатка яичка или семявыносящего протока. семявыносящего протока, эпидидимит и многие другие.Что касается системных заболеваний, то гипертония, диабет, болезни сердца, почек и щитовидной железы, безусловно, будут опасны для мужской фертильности. Мужчина также может стать бесплодным после рака, потому что химиотерапевтические препараты мешают яичкам вырабатывать сперму должным образом, что приводит к азооспермии.
Читайте: Мужская фертильность под угрозой - варикозное расширение вен
Избыточный вес может эффективно помешать мужчине осуществить свои мечты об отцовстве.Мы знаем, как лишний жир влияет на женскую фертильность, а именно нарушает уровень эстрогена, отвечающего за менструальный цикл. У мужчин нет менструаций - это факт! Однако это не означает, что мужчинам, которые хотят стать папами, не нужно следить за своим весом! Чрезмерный вес может привести к эректильной дисфункции, замедлению выработки сперматозоидов и повреждению сперматозоидов.
Развитие цивилизации привело к глобальному загрязнению окружающей среды.Мужчины, по-видимому, гораздо более чувствительны к токсическим веществам, чем женщины. Длительное воздействие химических веществ, таких как пестициды, может снизить качество мужской спермы. Подобным образом действуют тяжелые металлы, такие как кадмий, свинец и ртуть.
Как уже упоминалось, примерно у половины бесплодных пар мужской фактор является причиной проблем с зачатием.Поэтому мужчине и его партнерше лучше всего пройти диагностику бесплодия. Помимо медицинского опроса на предмет нарушений репродуктивной функции партнер должен пройти семологическое обследование, т.е. исследование качества спермы. Их проводят компьютерным методом (CASA) или методом MSOME, т.е. под большим микроскопическим увеличением. Базовый анализ спермы проверяет количество сперматозоидов в эякуляте, их подвижность, жизнеспособность и морфологию, а также объем самого эякулята. Конечно, это только основной объем семологического исследования.При необходимости они могут быть дополнены дополнительными параметрами, например наличием антиспермальных антител класса IgG на поверхности сперматозоидов. Для того чтобы результат семограммы был достоверным, тесту должно предшествовать 2-7-дневное половое воздержание, а при неверном результате - повторить примерно через месяц. Если вторая семограмма также выявляет снижение параметров спермы, диагностика обычно расширяется за счет дополнительных тестов.
Стоит добавить, что проблемы с зачатием ребенка часто вызваны наличием в сперме оксидативного стресса.Поэтому Европейское общество репродукции человека и эмбриологии (ESHRE) рекомендует расширить диагностику мужского бесплодия, включив в нее оценку окислительного стресса. Измеряется с помощью теста MIOXSYS.
Мужчинам с диагностированной азооспермией или выраженной олигоспермией обычно предлагается УЗИ яичек и мошонки для выявления возможных патологий. При низком объеме эякулята больного направляют на дополнительные урологические обследования. Если врач подозревает, что бесплодие может быть вызвано эндокринным заболеванием, я направляю мужчину на анализы на уровень гонадотропина (ЛГ, ФСГ), эстрадиола, пролактина и тестостерона.
Стоит прочитать: Бесплодие из-за окислительного стресса
Лечение бесплодного мужчины очень отличается. Все зависит от причины его проблем с фертильностью. Если у мужчины слабая сперма из-за дефицита питательных веществ или избыточного веса, ему предлагается изменить свой рацион питания, если из-за перегрева яичек — сменить нижнее белье на более свободное и воздушное, отказаться от сауны.Отказ от курения и значительное сокращение потребления алкоголя также могут улучшить здоровье спермы.
Иногда проблема более серьезная и недостаточно перейти на более гигиеничный образ жизни. Во многих случаях необходимо хирургическое лечение, например, при закупорке семявыносящего протока, врожденных или приобретенных аномалиях строения половых органов или варикоцеле. Иногда ситуация требует включения определенных препаратов, например, гормонов, если анализы выявили их аномальные уровни.Если параметры спермы лишь незначительно отличаются от нормы, внутриматочная инсеминация – процедура, предполагающая введение спермы (при помощи шприца и специального катетера) непосредственно в матку партнерши, может помочь в достижении беременности.
В более запущенных случаях, например, когда у мужчины нет сперматозоидов с правильной морфологией, наилучшим решением является экстракорпоральное оплодотворение, которое может быть выполнено несколькими методами (классическое ЭКО, ИКСИ, ПИКСИ, ИМСИ).В случае азооспермии (полное отсутствие сперматозоидов в сперме) или выраженной олигозооспермии (менее 1 млн/мл сперматозоидов в сперме) сперму для операции in vitro получают во время биопсии яичка или придатка яичка.
Вы боретесь с проблемой бесплодия? Сделайте первый шаг к успешному лечению! Запишитесь на прием к специалисту Gyncentrum.
Звоните: 32 506 57 77
Пишите: [email protected] 90 084
др н.врач Дариуш Мерцик
Гинеколог, акушер, эндокринолог
Врач со стажем работы более 20 лет. Специалист в области диагностики и лечения бесплодия и репродуктивной эндокринологии. На протяжении многих лет профессионально сотрудничает с Клиникой лечения и пренатальной диагностики бесплодия Gyncentrum. Член польских и зарубежных гинекологических обществ.
- У меня есть пациенты, принимающие тестостерон, у которых нет нарушений либидо. И все же они не могут дождаться потомства, — говорит доктор Харема. Он добавляет, что многие заболевания, вызывающие мужское бесплодие, поддаются лечению. Проблема, однако, в том, что мужчины не хотят этого делать.
Как подчеркивают врачи, занимающиеся бесплодием, большинство мужчин даже не признают, что с их фертильностью что-то не так.- Господа исповедуют т.н. мачизм, а это значит, что они верят, что могут иметь столько женщин и детей, сколько захотят. Такой парень идет к врачу только тогда, когда партнер приводит его за руку, - говорит доктор Харема.
37-летний Дарек, лечившийся от мужского бесплодия, говорит, что до того, как пошел к врачу, даже не учел, что проблема в нем. - Мы воспитаны в патриархальном обществе. Нас уже в истории учили, что королевы не могут иметь детей, королей эта проблема не касалась, — говорит Дарек.Хотя у его жены был ребенок от первого брака, он изначально был убежден, что их трудности с рождением ребенка связаны с каким-то женским заболеванием.
Д-р Ярема подчеркивает, что у мужчин есть проблема с походом к урологу или андрологу вообще, в отличие от женщин, которых мать ведет к гинекологу уже будучи девочками. По его мнению, было бы проще, если бы пара, которая хочет в будущем завести ребенка, прошла тестирование раньше. - Когда через год совместной жизни желанный малыш все еще отсутствует и партнеры решаются на лечение, они обычно удивляются, что это такой долгий процесс.Если бы они пришли профилактически раньше, они бы не тратили драгоценное время деторождения, - добавляет врач.
Узнайте об известных методах лечения бесплодия
- Стоит лечиться, потому что всего 30 процентов. бесплодие оказывается неизлечимым. Это означает, что можно помочь 2/3 парам, - говорит доктор Харема.
Когда после исследования спермы Дарека выяснилось, что количество его сперматозоидов слишком низкое, он сломался.- Это шок, который поражает каждое мужское самолюбие. Снижается самооценка и человек чувствует себя ущербным, - говорит он. Он добавляет, что это также влияет на отношения в отношениях. Дарек изначально замкнулся в себе. Он начал строить дом. Он делал все, чтобы уйти от проблемы и не говорить о ней. - У нас было все больше и больше ссор и споров по пустякам, но в подтексте всегда была детская проблема, - говорит он.
Потом - как он вспоминает - он понял, что бесплодие хоть и не вредит, но может измотать человека.Он добавляет, что вы должны пройти через это со своим партнером. Это непросто, потому что секс становится задачей. Это огромный вызов для отношений. Однако стоит помогать друг другу, ведь проблема общая.
Основное обследование, которое должен пройти будущий отец, это спермодиагностика. К сожалению, в некоторых государственных учреждениях нет специально приспособленных для этого помещений.В частных центрах есть комнаты, обеспечивающие ощущение интимности. - Больной рассказал мне, что до того, как он попал ко мне, он лечился в крупном государственном учреждении. Перед обследованием при регистрации получил контейнер для спермы, с которым ходил в туалет. Он располагался в приемной, полной пациентов. Кроме того, дверь туалета не закрывалась должным образом. Так пациент, держась за ручку, которую все время дергали, пытался сдать сперму, — рассказывает доктор Харема.
Между тем, даже в самых лучших условиях первая сдача спермы всегда вызывает стресс, что может сказаться на результате теста. - Бывает, что привет оказывается на полу и больной поднимает его с земли. Результаты тогда поразительны. Вот почему я считаю, что только следующее пожертвование может быть надежным, - объясняет доктор Ярема.
Дарек проводил исследования в частном учреждении. Условия были хорошие, но он все равно был в стрессе. - Ты знаешь, что сдавать сперму стыдно. Однако я думаю, что к нему следует подходить так же, как к анализу дефекации или мочи. Это не удовольствие, а должно быть, - говорит он.
Когда мужчина получает результаты спермограммы, он может сам убедиться, что все параметры в норме, так как распечатка показывает правильные значения. Тест оценивает количество сперматозоидов, подвижность и жизнеспособность сперматозоидов, а также их структуру. Дополнительной информацией является количество лейкоцитов, завышение которого свидетельствует о воспалении. Когда сперматозоидов слишком мало или их качество неудовлетворительное, следует начинать дальнейшую диагностику.Это лучшее время для посещения уролога. И это того стоит, ведь бесплодие поддается лечению.
См. также Тест овариального резерва
- У меня была пациентка, которая ранее наблюдалась у гинеколога с партнером. Увидев параметры его спермы, он посоветовал ему не пытаться зачать потомка, так как он может родиться недоразвитым. Это, конечно, полная ерунда. Только здоровая сперма может достичь места назначения. Таким образом, если пациент с плохой спермой вообще рожает ребенка, у него такие же шансы быть здоровыми, как и у потомства мужского пола со стандартной спермой.
То же самое произошло и с этим пациентом. Он отец красивой и здоровой девочки, - говорит доктор Харема. И она призывает мужчин посещать урологов. - Часто гинекологи пытаются лечить проблемы мужской фертильности. Это не очень хорошее решение, потому что они не специалисты по мужской физиологии. Точно так же я не специалист по женской физиологии, - подчеркивает она.
Дальнейшая диагностика пациента с плохими параметрами спермы – это гормональные тесты, которые проверят, вырабатывает ли организм нужное количество тестостерона.Недостаток этого гормона можно компенсировать фармакологически.
Ваш врач может также сделать УЗИ яичек, чтобы проверить наличие врожденных или приобретенных дефектов. Иногда причиной неприятностей является варикоцеле. Хирургия может решить эту проблему. Часто качество спермы ухудшает воспаление простаты. Культивирование спермы даст ответ на вопрос, какие бактерии за нее отвечают. Многие мужчины не подозревают, что это их проблема. Продолжительность лечения составляет примерно 3 месяца и состоит из приема антибиотиков и нестероидных противовоспалительных препаратов.
К сожалению, воспаление может повториться, но это не значит, что за это время нельзя получить потомство. - Я лечил пациента, у которого был варикоз, воспаление, паховая грыжа, а в детстве двусторонний тестикулярный крипторхизм. Сперматозоидов не было вообще, но гормоны были в норме. Пациентка перенесла операцию по поводу варикозного расширения вен, вылечила инфекцию и, как следствие, родила ребенка, — рассказывает доктор Харема.
Считается, что лечение мужского бесплодия стоит очень дорого.Это неправда. Терапия женщин связана с довольно большими расходами. Лечение у мужчин занимает несколько месяцев, а процесс спермообразования еще 3 месяца. К сожалению, Дарек принадлежал к группе пациентов, которые не могли помочь немедленно. Поэтому после трех неудачных инсеминаций он с женой решился на ЭКО. Через девять месяцев у них родился сын.
Сегодня Дарек активно участвует в деятельности фонда «Наш аист», помогая парам, пытающимся обзавестись потомством.Он разговаривает со многими мужчинами, у которых похожая проблема. Он убеждает их, что стоит исцелиться, потому что момент, когда мы становимся отцами, наполняет их счастьем и гордостью.
Текст: Галина Пилонис
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Сайта и его врачом. Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом.Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте.
.Оба термина, хотя и не идентичны, часто используются взаимозаменяемо.Бесплодие, как уже было сказано, представляет собой необратимую неспособность иметь детей. Мужское бесплодие не лечится. Единственный способ родить ребенка — воспользоваться банком спермы, использовать сперму анонимного донора или усыновить ребенка. Женщина забеременела путем инсеминации или in vitro .
По данным ВОЗ (Всемирной организации здравоохранения), бесплодие – это невозможность зачать ребенка в течение 12 месяцев при регулярных половых контактах (каждый второй-третий день) без применения противозачаточных средств.Бесплодием в Польше страдают 1,5 миллиона пар, и по статистике от 30 до 40 процентов. номинал обусловлен мужским фактором. Однако бесплодие, в отличие от бесплодия, поддается лечению.
Мужская фертильность зависит от непрерывной выработки спермы спермообразующим эпителием. Процесс сложный и нарушение сперматогенеза на любой стадии приводит к бесплодию. Иногда причиной бесплодия являются механические факторы, такие как препятствие пути выхода сперматозоидов.Непроходимость дороги может быть следствием нарушений развития, телесных повреждений, перенесенных инфекционных заболеваний, инфекций или остаточного воспаления. Бесплодие иногда является следствием аномального сперматогенеза, вызванного первичным или вторичным повреждением яичек, а также генетическими изменениями или изменениями развития.
Причины мужского бесплодия делятся на:
Причиной мужского бесплодия также может быть неправильный образ жизни, приводящий к избыточному весу и ожирению, курение, употребление алкоголя, работа во вредных условиях и длительное перегревание или сдавливание яичек.
Первым шагом для начала диагностики проблем с зачатием у мужчины должен быть визит к урологу.Врач проведет подробный опрос и физикальное обследование пациента. Во время визита специалист может обнаружить аномалии строения яичек или предположить проблемы с фертильностью в связи, например, с перенесенным в детстве паротитом.
Затем проводится ультразвуковое исследование (УЗИ) с оценкой размеров, структуры и строения яичек, придатков яичек и количества жидкости в мошонке. При диагностике также проводится тест на кариотип, т.е. характерный для человека набор хромосом.Тест позволяет оценить, есть ли отклонения в количестве или структуре хромосом. Следующим шагом для джентльменов, пытающихся зачать ребенка, является проверка спермы.
Анализ спермы является основным тестом для оценки количества, качества и активности сперматозоидов. Он говорит о времени разжижения, вязкости, объеме, рН и агглютинации спермы (т.е. адгезии подвижных сперматозоидов). Расширенной версией теста является методика MSOME-6600 – она позволяет просмотреть сперму при 6000-тысячном увеличении и оценить ее морфологию.Если результат правильный, речь идет о нормоспермии.Различают:
при любом отклонении от нормыМужчины, в зависимости от рекомендаций врача, могут быть направлены на посев спермы и анализ фрагментации ДНК сперматозоидов (тест SCD). Иногда необходима биопсия яичка (при азооспермии) для проверки наличия спермообразующих клеток. Лечение зависит от причины мужского бесплодия. Гормональная терапия применяется при гормональных нарушениях. Фармакологическое лечение улучшает качество спермы, если причиной бесплодия стали инфекции придатка яичка, предстательной железы или мочевого пузыря.В случае варикозного расширения вен семенного канатика бесплодия помогает операция по их удалению. Иногда единственным выходом является использование методов поддерживающего оплодотворения: внутриматочной инсеминации или in vitro .
.