2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Гайморит – острое или хроническое заболевание, в основе которого лежит инфекционное поражение слизистой оболочки верхнечелюстной пазухи. В случае осложнений воспалительный процесс может переходить на область надкостницы и костей, а также затрагивать соседние органы, вплоть до развития менингита и энцефалита. Лечение, в зависимости от тяжести заболевания, может включать не только медикаментозную терапию, но и физиопроцедуры, хирургическое вмешательство.
Гайморовы пазухи выполняют несколько важных функций:
Без лечения, а также при снижении защитных сил организма, заболевание приобретает затяжное течение. Во время ремиссии симптомы гайморита отсутствуют.
Признаками обострения хронического гайморита становятся:
Лабораторная диагностика гайморита включает общий анализ крови с лейкоцитарной формулой и определение СРБ, по которым можно судить о тяжести инфекционного процесса. При наличии гнойного отделяемого из носа проводится его посев на флору с определением чувствительности выявленных микроорганизмов к антибиотикам.
Так, от гайморита назначаются лекарства следующих групп:
Для самостоятельного промывания носа при гайморите используются солевые растворы. Удаление патологического секрета из гайморовых пазух проводится отоларингологом способом вакуумного перемещения жидкостей по Проетцу или промыванием ЯМИК-катетером. В первом случае доктор вводит в обе ноздри мягкие катетеры, по одному из которых вливается лекарство, а через другой с помощью вакуумного прибора выводится слизистое и гнойное отделяемое. Откачивание секрета из пазух с помощью ЯМИК-катетера показано в тяжелых случаях болезни и проводится под местной анестезией.
Ускорить выздоровление помогают физиотерапевтические процедуры с применением лазерного и ультрафиолетового излучения, волн звуковой частоты, магнитного поля.
Противомикробная терапия рецидивирующего и хронического гайморита принципиально не отличается от терапии острого. Лечение должно быть комплексным, может сочетаться с хирургическими методами.
Наиболее часто применяемый способ оперативного лечения заболевания – пункция или прокол гайморовой пазухи. Она показана при абсолютном закрытии соустий, когда по рентгеновским снимкам уровень гнойного экссудата находится выше середины высоты пазухи, если из носа пациента вытекают густое отделяемое зеленого цвета или при осложненном течении болезни. Иглой Куликовского хирург делает прокол и, используя шприц, выкачивает все патогенное содержимое из пазухи.
Эндоскопическая эндоназальная гайморотомия показана в случае, если диагностическая гаймороскопия подтвердила наличие в пазухе полипов, инородного тела или кисты. Оперативное вмешательство выполняется под общим наркозом. Шейвер позволяет выскоблить все полипозные разрастания.
Применение радикальной гайморотомии с доступом через полость рта возможно при тотальном поражении слизистой оболочки гайморовой пазухи и ее необратимых, рубцовых изменениях.
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 74 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского онколога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.3% вопросов.
Оставайтесь с нами и будьте здоровы!
Ибупрофен применяется для симптоматического лечения боли различной этиологии, снижения температуры и легких воспалений. Как правильно принимать ибупрофен решает врач в индивидуальном порядке.
Является ли ибупрофен жаропонижающим?
Да, препарат снижает температуру при лихорадке, а также обладает обезболивающим и противовоспалительным эффектами.
Ибупрофен назначается при:
Подробную информацию, от чего помогает и как принимать ибупрофен, можно дополнительно узнать у лечащего врача.
Ибупрофен в форме таблеток применяется для снижения температуры тела, облегчения головной боли и различных воспалений (ибупрофен применяют при мышечной боли, при воспалении суставов).
Ибупрофен в форме мазей и кремов применяется местно при суставной и мышечной боли.
На рынке Украины ибупрофен в инъекционной форме не выпускается.
Да, ибупрофен помогает от температуры, однако он всего лишь снижает ее, не влияя на причину гипертермии.
От чего помогает ибупрофен и как его правильно пить подскажет врач. Если нет возможности обратиться к специалисту, следует внимательно изучить инструкцию конкретного препарата с ибупрофеном в составе.
Взрослому назначается начальная доза ибупрофена 200-400 мг, при необходимости в дальнейшем такую же дозировку назначают каждые 4-6 часов. Как жаропонижающее и обезболивающее, ибупрофен весьма эффективен. Крем и мазь с ибупрофеном применяются 3-4 раза в сутки. Их нужно наносить тонким слоем на пораженную область, осторожно втирая в кожу легкими массирующими движениями.
В среднем, ибупрофен начинает действовать через 30 минут после приема внутрь. У взрослых максимальная концентрация вещества в крови достигается через 1-2 часа после перорального приема.
Многие родители задаются вопросом, как быстро ибупрофен снижает температуру в детском возрасте. Гипотермический эффект препарата наступает в среднем через час после применения лекарства внутрь, а максимальная концентрация лекарства в крови наступает через 2-4 часа. Время действия ибупрофена индивидуально и зависит от многих факторов.
Для достижения полного противовоспалительного эффекта нужно от нескольких суток до 14 дней систематического приема ибупрофена. Когда начнет действовать ибупрофен — сугубо индивидуальный вопрос, который зависит от особенностей организма и тяжести воспалительного процесса. Важно, как пить ибупрофен (соблюдать правила приема) и выполнять прочие рекомендации врача, например, максимально обездвижить воспаленную конечность.
Да, этот препарат обладает обезболивающими свойствами.
Максимальное количество препарата, которое можно принимать в сутки — 1,2 г. Повторную дозу лекарственного средства не рекомендуется принимать ранее, чем через 4 часа после первого применения. Длительность применения препарата без назначения врача не должна превышать 5 суток.
Лекарственный эффект от применения ибупрофена наступает весьма быстро, в сравнении с другими нестероидными противовоспалительными препаратами. После перорального применения препарата ибупрофен проявляет обезболивающее действие примерно через полчаса, а гипотермический эффект — в среднем через час.
Нередко люди принимают ибупрофен при первых признаках простуды, полагая, что он остановит развитие болезни. Это является заблуждением, которое может навредить. Ибупрофен при простуде не оказывает лечащего эффекта, а лишь устраняет определенные симптомы, не воздействуя на причину болезни (головная боль, повышение температуры тела). Именно поэтому принимать ибупрофен при простуде без температуры не рекомендуется — средство просто не окажет лечебного эффекта и даже может навредить. Как принимать ибупрофен при простуде и подобрать правильную дозировку подскажет терапевт или педиатр. Если же нет возможности обратиться к врачу, применение таблеток ибупрофена при простуде не должно превышать 1200 мг в сутки и продолжаться более 5 дней.
Да, можно, однако сбивать температуру следует, если она 38,5 градусов и выше.
Суточная доза ибупрофена для детей варьирует в зависимости от их возраста и веса.
Ибупрофен для ребенка старше 12 лет назначается в количестве 150-300 мг до трех раз в сутки. Далее дозировку можно снижать до 100 мг три раза в сутки.
Расчет суспензии для перорального применения: 5-20 мг на 1 килограмм веса. Эту дозировку можно давать до трех раз в день.
Соответственно:
Ибупрофен при температуре 39 градусов назначается в дозе 10 мг/кг в сутки, если же температура ниже 39,2 градусов — 5 мг/кг в сутки.
Ибупрофен снижает температуру при лихорадочном синдроме после иммунизации в дозировке 50 мг, через шесть часов при необходимости можно повторить применение в той же дозировке, не превышая максимальную суточную дозу (100 мг).
При пероральном применении, ибупрофен начинает проявлять лекарственную активность в среднем через полчаса после приема и действует 4-6 часов. Полностью лекарство выводится из организма через 24 часа.
Ибупрофен сбивает температуру тела, потому нередко назначается при гипертермии. Взрослым рекомендуется применять препарат в дозировке 200-400 мг до четырех раз в сутки, не превышая суточной дозы в 1200 мг. В зависимости от индивидуальных особенностей организма меняется и скорость наступления терапевтического эффекта: дозировка ибупрофена при температуре в количестве 400-600 мг в сутки может устранить гипертермию. В острых случаях по назначению врача высшая суточная доза ибупрофена при высокой температуре может быть превышена вплоть до 2400 мг.
Детям до 12 лет при температуре можно применять ибупрофен в форме суспензии.
Ретард-формы назначаются 1-2 раза в сутки, так как являются лекарствами пролонгированного действия.
Можно, но не нужно. Повышение температуры тела свидетельствует о борьбе организма с патогеном, кроме того, такая температура не угрожает жизни человека. Если сбить и без того невысокую температуру, можно помешать иммунной системе бороться с возбудителем болезни.
Принимать ибупрофен при температуре 37 градусов не имеет смысла, так как повышение температуры тела означает, что организм борется с патогеном. Пить таблетки ибупрофена необходимо, если температура тела превышает 38,5 градусов, либо сопровождается нестерпимой головной болью и судорогами.
Препарат применяется не только для снижения температуры тела, но и для обезболивания. Потому, если вас беспокоит головная, зубная, менструальная и другие виды боли — это показание к применению ибупрофена.
Перед применением важно правильно рассчитать дозу. Максимальная дозировка ибупрофена при температуре для взрослого составляет 1200 мг, разделенная на 2-3 приема. Как принимать ибупрофен детям назначает педиатр, как правило, из расчета 20 мг/кг веса, разделенные на 3-4 приема. Препарат нужно запивать небольшим количеством чистой воды.
Если ибупрофен плохо сбивает температуру, возможно, был неправильно подобран препарат или его дозировка. Если же все подобрано верно, а температура не падает (в особенности высокие значения держатся больше нескольких дней), следует незамедлительно обратиться к врачу.
Ибупрофен для младенцев назначается исключительно врачом. Не рекомендуется давать ибупрофен грудничкам с массой тела менее семи килограмм.
Препарат можно давать ребенку до четырех раз в сутки, соблюдая шестичасовой интервал. Важно не превышать максимальную суточную дозу, рассчитанную индивидуально для малыша в зависимости от его возраста и веса. Не рекомендуется применять препарат дольше пяти дней подряд.
Если ибупрофен не сбил температуру, важно проверить правильность рассчитанной дозы, а также учесть, сколько времени прошло с приема препарата. В случае правильного дозирования и достаточного количества времени после применения лекарства, можно попробовать дополнить терапию препаратами на основе парацетамола. Если ничего не помогает, рекомендуется позвонить лечащему врачу. Если ибупрофен не сбивает высокую температуру у ребенка, а ситуация критична — вызывайте скорую.
При приеме препарата немногие знают, через сколько времени ибупрофен снижает температуру, и начинают паниковать, если этого не происходит через 5-10 минут. Если дозировка была рассчитана правильно, лекарство проявит гипотермический эффект примерно через час. Исходя из особенностей организма больного, это время может незначительно отличаться.
Ответ на этот вопрос зависит от нескольких факторов. Таблетки ибупрофена и парацетамола обладают жаропонижающим эффектом, однако, в отличие от парацетамола, ибупрофен проявляет противовоспалительное действие. Ибупрофен и парацетамол назначаются для снижения температуры, а также устранения боли различной этиологии — зубной, менструальной, головной, мышечной и суставной. Преимуществом парацетамола является возможность его применения при беременности, лактации, в детском и пожилом возрасте ввиду безопасности и низкой частоты проявления побочных эффектов. Кроме того, препарат можно применять в комплексе с другими медикаментами. Ибупрофен целесообразно применять в том случае, если нужно не только снизить температуру, но и снять воспаление и боль. Парацетамол же менее эффективен при выраженном болевом синдроме.
При выборе, что лучше выпить от головной боли — ибупрофен или парацетамол, важно учитывать следующие факторы:
Максимальная суточная доза ибупрофена составляет 1200 мг, в тяжелых случаях она может быть повышена по назначению врача. Лекарство нужно пить с временным промежутком в шесть часов, желательно в 3-4 приема. Ретард-формы (препараты с медленным, модифицированным высвобождением) назначаются 1-2 раза в сутки.
В 1-ом и 2-ом триместре беременности ибупрофен применяется исключительно по назначению врача. Это связано с повышением риска развития нарушений половых органов у новорожденных мужского пола (крипторхизм), а у девочек — снижения овариального резерва. Применение нескольких ненаркотических обезболивающих (парацетамол, аспирин и ибупрофен) одновременно во время вынашивания ребенка существенно повышает вероятность развития патологий у плода и побочных эффектов у матери.
Применение ибупрофена при беременности в 3-ем триместре противопоказано, так как он может вызвать преждевременное закрытие артериального протока у плода. Как и любые другие лекарственные препараты, ибупрофен беременным должен назначать только лечащий врач, с учетом потенциального риска и ожидаемой пользы.
Нестероидные противовоспалительные препараты, к которым относится ибупрофен, потенциально могут повлиять на фертильность, поэтому при планировании беременности следует применять их с осторожностью.
Согласно инструкции, ибупрофен в наружных средствах (мази, гели) не рекомендованы к применению в третьем триместре беременности. Применять ибупрофен наружно в первом и втором триместре можно только по назначению врача.
В результате проведенных исследований было обнаружено, что ибупрофен проникает в грудное молоко, однако в столь незначительных количествах, что не вызывает никаких негативных последствий для здоровья кормящих мам и ребенка. Однако, ибупрофен при ГВ рекомендуется использовать кратковременно.
Потому на вопрос “можно ли ибупрофен кормящим?” можно ответить положительно, но желательно перед этим проконсультироваться с врачом. Ибупрофен является одним из препаратов выбора в качестве анальгетика при лактации.
Ибупрофен для кормящих мам можно использовать наружно в форме мази, геля или крема. Даже при пероральном приеме средство попадает в грудное молоко в незначительных количествах, а при местном — тем более. При необходимости долговременного применения препарата (в любой лекарственной форме) необходимо проконсультироваться с врачом.
Да, средство широко используется в качестве обезболивающего препарата при болезненной менструации. Ибупрофен помогает от боли при месячных за счет блокирования выработки обеих форм фермента циклооксигеназы, а благодаря воздействию на гипоталамус — уменьшает воспаления. При боли в животе ибупрофен можно принимать по 200-400 мг раз в 6 часов, не превышая 1,2 г в сутки. Ибупрофен при болезненных месячных является препаратом выбора наряду с парацетамолом.
При зубной боли ибупрофен применяется довольно часто, так как он быстро облегчает боль и снимает воспаление. Детям при зубной боли ибупрофен также назначают. Однако стоит учитывать, что это средство лишь устраняет боль, а не проблему, потому можно принять его, чтобы дотерпеть до приема стоматолога. Ибупрофен помогает от зубной боли на в среднем 4-6 часов, после чего его можно принять снова. Суточную дозировку, составляющую 1200 мг превышать нежелательно.
Препарат может назначаться при сотрясении головного мозга в качестве симптоматического средства, облегчающего выраженную головную боль. Однако средство может применяться лишь в составе комплексной медикаментозной терапии, включая постепенное возвращение физической и социальной активности.
Да, ибупрофен отлично помогает при головной боли и мигрени, облегчая болевые ощущения путем блокирования выработки циклооксигеназ, “ответственных” за чувство боли. Однако если препарат не оказывает обезболивающего эффекта, или же голова не прекращает болеть длительное время, необходимо обратиться к врачу за профессиональной диагностикой.
Многие родители задаются вопросом, поможет ли ибупрофен от головной боли у детей и безопасен ли он. Да, препарат назначают детям с младенчества, если масса тела ребенка превышает 7 килограмм. Важно учитывать, что если ребенок жалуется на головную боль в течение длительного времени, нужно срочно обратиться к педиатру, так как это может быть симптомом какого-либо заболевания.
Ибупрофен при болях в почках может применяться как обезболивающее средство, которое облегчит острый болевой синдром до приезда скорой помощи (при почечной колике). При почечной колике может развиться пиелонефрит, сопровождаемый повышением температуры, снизить которую поможет ибупрофен.
Важно! Препарат не лечит почки, а почечная недостаточность — прямое противопоказание к применению, потому ибупрофен при воспалении почек нужно использовать с большой осторожностью.
Ибупрофен применяется при гриппе и острых респираторных вирусных инфекциях в качестве средства, эффективно и быстро снижающего температуру и облегчающего головную боль. Нужно помнить, что ибупрофен не лечит грипп и ОРВИ, а лишь устраняет их симптомы. Кроме того, лекарственное средство не рекомендуется использовать при температуре тела ниже 38,5 градусов. Такая температура — нормальная реакция организма на патоген, ее повышение означает, что организм борется с возбудителем болезни.
Согласно инструкции производителя, ибупрофен применяется при различных невралгиях (в том числе при межреберной невралгии и невралгии тройничного нерва). Препарат снижает острый болевой синдром, однако не лечит патологию. Он применяется в комплексе с другими лекарствами: например, при первичных невралгиях назначают витамины группы В, а при невралгии тройничного нерва — противосудорожные препараты (которые также оказывают анальгезирующий эффект). Вторичные невралгии же требуют обязательной терапии основного заболевания.
Препарат может использоваться при воспалении геморроидальных узлов и анальных трещинах в качестве обезболивающего средства. Препарат обладает противовоспалительным эффектом, а также быстро снижает температуру, которая может возникнуть при вышеописанных патологиях. Важно! Средство облегчает симптоматику болезни, однако не лечит заболевание — для полноценной терапии рекомендуются местные заживляющие мази и пероральные капилляростабилизирующие препараты. В тяжелых случаях показано хирургическое лечение.
Ибупрофен при цистите применяют многие люди, которых беспокоит острая боль. Если выпить средство на голодный желудок, боль утихнет через 30 минут, если после еды — через час-полтора. Следует понимать, что ибупрофен цистит не лечит — он может временно обезболить и снизить субфебрильную температуру, которая периодически возникает при цистите. Кроме того, применение лекарственного препарата может смазать клиническую картину и затруднить диагностику патологии специалистом. Потому принимать средство до консультации с врачом нежелательно.
Препарат может использоваться после прерывания беременности по назначению врача в качестве обезболивающего средства при слабых и умеренных болях.
Препарат применяется для снижения температуры тела при острых тонзиллитах. В зависимости от типа ангины отличается симптоматика, например, наличие ломоты в теле и степени повышения температуры. Сильная гипертермия (39-40 градусов), головная, суставная и мышечная боль характерны для фолликулярных и катаральных ангин. Применение ибупрофена при боли в суставах, мышцах и головной боли в этом случае актуально, ведь температура поднимается выше 38,5 градусов.
Катаральная ангина сопровождается незначительной температурой (как правило, субфебрильной) и менее выраженной симптоматикой. В этом случае применение ибупрофена нецелесообразно и даже может навредить.
Ибупрофен при болях в спине назначается в таблетках, мази или креме. Так как это нестероидное противовоспалительное средство, он временно облегчает боль и снимает воспаление. При патологиях средней тяжести для обезболивания назначают таблетки ибупрофена от боли в спине и мазь в комбинации. Также мазь ибупрофена актуальна при ушибах спины. Важно! Препарат не справится с тяжелыми патологиями,в этом случае необходимо комплексное лечение.
Применение ибупрофена целесообразно только если температура тела достигает 38,5 и выше. Соответственно, если течение ОРВИ легкое, то в приеме ибупрофена нет нужды.
Похмелье зачастую сопровождается неприятными симптомами, включая сильную головную боль. На вопрос “можно ли пить ибупрофен при головной боли от похмелья?” можно ответить положительно, ведь средство проявляет весьма быстрый анальгезирующий эффект. Препарат не избавляет от алкогольной интоксикации, однако помогает справиться с головной болью. Можно принимать до 1200 мг в сутки с перерывами между приемом в 4-6 часов в зависимости от дозировки.
Ветряная оспа нередко сопровождается повышением температуры. Многие задаются вопросом, можно ли пить ибупрофен при ветрянке, чтобы устранить лихорадку. Согласно исследованиям, применение ибупрофена при ветрянке может привести к развитию серьезных побочных эффектов, например, тяжелых кожных инфекций.
Риск развития некротического фасциита вследствие поражения кожи бактериями невелик, однако не стоит рисковать и применять ибупрофен для терапии лихорадки при ветрянке. Рекомендуется сделать выбор в пользу парацетамола.
Препарат используется при лечении простатита в комплексе с другими лекарственными средствами (антибиотики, препараты цинка, ферменты, иммуномодуляторы) и физиотерапией. Перед длительным применением НПВС рекомендуется посоветоваться с врачом.
Средство широко применяется при лечении воспалительных и дегенеративных заболеваний опорно-двигательного аппарата. Ибупрофен используют при ревматоидном артрите, спондилоартрите, анкилозирующем артрите. Также он входит в комплекс препаратов, которые применяют при таких типах артритов:
Препарат помогает устранить болевой синдром, сопровождающий патологию, однако заболевание не лечит и на прогрессирование болезни не влияет.
Ибупрофен при боли в горе не помогает, но его можно принимать для устранения симптомов, которые могут ее сопровождать (например, повышение температуры при ОРВИ или головная боль)
Ибупрофен при болях в желудке не применяется. Напротив, в противопоказаниях к препарату есть патологии желудочно-кишечного тракта, сопровождающиеся болевым синдромом:
Кроме того, ибупрофен обладает ульцерогенной активностью и может привести к изжоге, тошноте, рвоте, диарее, метеоризму и усилить боль в желудке. С осторожностью применяется ибупрофен при гастрите.
Актуально применять ибупрофен при болях в пояснице, если они были вызваны ушибом, а также при миалгиях, артралгиях, невралгиях и радикулите. Средство временно облегчает боль и воспаление, однако не должно применяться как монотерапия, а только в комплексе с другими препаратами. При тяжелых болезнях поясницы необходима консультация врача.
Принимать средство при панкреатите рекомендуется только если перед этим пациент принимал ферменты, однако они не оказали необходимого воздействия на организм. Прибегать к использованию НПВС нужно по мере необходимости и отказаться от длительного применения без врачебного наблюдения.
Ибупрофен при воспалении гайморовых пазух применяется при значительной гипертермии. Рекомендуется использовать препарат, если температура превышает значения в 38,5 градусов. Кроме того, лекарство временно снижает болезненные ощущения, вызванные гайморитом. Ибупрофен при насморке без болевых ощущений и повышенной температуры не применяется.
Ибупрофен при повышенном давлении следует применять с осторожностью. Препарат не используется для влияния АД, однако одним из вероятных побочных действий ибупрофена является повышение давления. Гипертоникам, которые регулярно принимают антигипертензивные препараты, пить ибупрофен нужно в минимально возможных количествах, так как он способен снижать эффективность гипотензивных средств.
Ибупрофен при шейном остеохондрозе и остеохондрозе позвоночника применяется в составе комплексной терапии как противовоспалительное и обезболивающее средство. Использовать для лечения можно пероральную и наружную формы препарата. При обострении остеохондроза ибупрофен применяется по 200-400 мг 2-3 раза в день. Не стоит забывать, что прием лекарств следует комбинировать с постельным режимом, физиотерапией и использованием специальных корсетов при перемещении.
Принимать ибупрофен при остеохондрозе и остеоартрозе рекомендуется не дольше пяти дней, не превышая дозировку в 1200 мг в сутки. Дальнейшее применение лекарства следует согласовать с врачом.
Применение препарата при воспалительном процессе в ухе целесообразно только в случае, если патология сопровождается сильными болевыми ощущениями. Ибупрофен при ушной боли помогает облегчить состояние, однако никак не влияет на причину отита. Для назначения комплексного лечения рекомендуется обратиться к отоларингологу.
Ощутимый болевой синдром при подагре может значительно ухудшить качество жизни. Он возникает из-за накопления в суставах соли мочевой кислоты, ухудшая их функциональность. Препараты ибупрофена временно снимают боль и воспаление, сопровождающие подагру. Важно понимать, что ибупрофен не лечит заболевание, а лишь облегчает его течение, поэтому важно принимать его в составе комплексной терапии и соблюдать диету.
Ибупрофен при болях в мышцах (миалгиях) и миозитах используется достаточно часто. Он помогает при болях различной этиологии и локализации (в коленях, в шее, и т.д). Таблетки и капсулы препарата для взрослых применяются 3-4 раза в сутки, максимальная рекомендуемая дозировка — 1200 мг. Для улучшения эффективности лечения можно применять ибупрофен наружно в форме мази.
Если в животе возникли болевые ощущения, причина которых неизвестна, не следует опрометчиво пить обезболивающие препараты. Например, ибупрофен при болях в животе у ребенка может навредить, если у малыша в анамнезе есть язва желудка или 12-перстной кишки, колит либо гастрит. Применение НПВС может “смазать” клиническую картину и затруднит диагностику для врача, а также вызвать побочные эффекты в виде метеоризма, тошноты, рвоты, диареи и усилении боли.
Препарат является нестероидным противовоспалительным средством и не показан при аллергии, так как не обладает антигистаминными свойствами. Однако в некоторых случаях он сам может привести к кожным аллергическим реакциям, связанным с непереносимостью компонентов препарата. В случае аллергии на ибупрофен применение препарата следует прекратить.
Обычно при бронхите возникает субфебрильная температура, вызванная вирусами или бактериями. Ее сбивать не нужно. Однако если она повышается выше 38,5 градусов, то применение ибупрофена в качестве жаропонижающего препарата — целесообразно. Ибупрофен не лечит кашель и бронхит, поэтому важно обратиться к врачу, чтобы он назначил индивидуальное комплексное лечение.
Препарат применяется при варикозном расширении вен для облегчения болевых ощущений и снятия воспаления. Он не лечит причину варикоза, потому назначается в комплексе с флебо- и венотониками, антикоагулянтами, антиагрегантами, фибринолитиками и антиоксидантами. Препарат без консультации с врачом рекомендуется принимать не дольше пяти суток.
Средство рекомендовано к применению, если при вирусной инфекции температура тела повысилась выше 38,5°. В противном случае его использование может помешать организму бороться с вирусом. Препарат не лечит вирусную инфекцию, а лишь облегчает течение заболевания.
Это лекарство можно применять при сильной лимфаденопатии, которая сопровождается повышенной температурой и болью. Препарат является нестероидным противовоспалительным средством, который облегчает симптоматику патологии, но не лечит ее причину. Лимфоузлы могут воспалиться из-за множества причин, поэтому очень важно вовремя диагностировать болезнь и начать комплексное лечение.
Воспаление придатков (аднексит, сальпингоофорит) в острой фазе проявляется повышением температуры до 38-38,5 градусов, болью в нижней части живота и недомоганием. Препараты ибупрофена назначаются для снижения температуры и облегчения боли, однако лечить нужно причину воспаления. Для этого назначаются антибиотики, иммуномодуляторы и физиотерапия.
Ибупрофен при ишиасе (воспалении седалищного нерва) применяется при консервативной медикаментозной терапии. Препарат облегчает болевые ощущения и снимает воспаление при защемлении нерва. Если нестероидные противовоспалительные препараты не проявляют ожидаемого эффекта, врач может заменить их на стероидные лекарственные средства.
Ибупрофен, в отличие от ацикловира и валацикловира, не обладает противовирусным эффектом, потому может применяться только для облегчения болевого синдрома при герпесе. Средство нельзя принимать дольше 5 дней.
При лактостазе (застое молока при грудном вскармливании) температура может подниматься до субфебрильных значений, молочные железы болят при кормлении, сцеживании, а иногда и в спокойном состоянии. Ибупрофен можно применять для обезболивания при грудном вскармливании, так как он практически не проникает в грудное молоко и безопасен для ребенка.
Мастопатия периодически сопровождается болезненностью и огрубением молочных желез, в особенности во второй фазе менструального цикла. Ибупрофен не лечит мастопатию, и в инструкции производителя такого показания к применению нет. При использовании препарата от боли не стоит забывать о необходимости консультации с врачом и полноценном лечении патологии.
Средство не уменьшает объем кровопотери при менструации, но обладает обезболивающим эффектом. Потому при женских болях ибупрофен может применяться не дольше пяти дней без перерыва.
Обезболивающая терапия в онкологии предполагает применение трехступенчатой системы обезболивания (“лестница ВОЗ”). Ибупрофен в лечении онкобольных относится к препаратам первой ступени, которые применяются при слабой боли. К ним относятся также парацетамол, кетопрофен и диклофенак. В этом случае НПВС сочетаются с адъювантным и симптомаическим лечением с использованием кортикостероидов, спазмолитиков и антигистаминных препаратов.
Пищевое отравление сопровождается множеством неприятных симптомов, одним из которых является повышение температуры и боль в животе. На вопрос «можно ли пить ибупрофен при боли в животе, если она вызвана отравлением?» можно ответить так: если температура выше 38,5 и не сбивается, то можно. Однако перед этим нужно обязательно ознакомиться со списком противопоказаний со стороны ЖКТ и учесть, что средство может вызвать побочные явления со стороны желудочно-кишечного тракта, которые усугубят состояние. По возможности в качестве жаропонижающего рекомендуется использовать парацетамол.
Препарат применяется при воспалении почек, если оно сопровождается сильной гипертермией (температура тела выше 38,5). В комплексе со спазмолитиками, средство помогает устранить почечную колику. Если положительной динамики после применения лекарственных средств нет, а состояние пациента не улучшается — это показание для хирургического вмешательства.
По данным Роспотребнадзора, параллельно с ростом заболеваемости COVID-19 среди взрослого населения и детей от семи до 14 лет отмечается превышение недельных порогов заболеваемости ОРВИ. Специалисты дают рекомендации, как отличить эти инфекции и грипп друг от друга.
«Для гриппа характерна очень высокая температура – 39–40 градусов – и кашель с дискомфортом за грудиной. Есть риновирусы — льется из носа, пониженная температура, чихает человек. Есть аденовирусы — клиника ангины, боли в горле, отекание лимфоузлов. Для коронавирусов в принципе характеристика идет в виде температуры в коридоре 37–38, кашель, першение в горле и явление катарального синусита со снижением обоняния. Это характерно для всех вирусных инфекций, но коронавирусы почаще это, видимо, выдают», — отмечает терапевт Иван Скороходов.
По словам терапевта центра семейной медицины Варвары Веретюк, временная утрата обоняния случается лишь в трети случаев. Для коронавирусной инфекции обычно не характерны обильные выделения из носа, хотя заложенность присутствует. Также она подчеркнула, что для COVID-19 не характерен кашель с жужжанием и свистами, который чаще бывает при ОРВИ.
«Можно выделить те симптомы, которые помогут заподозрить именно COVID-19: самый патогномоничный симптом — потеря обоняния и частично вкуса, длительный и навязчивый кашель, появление одышки, разнообразная сыпь, появляющаяся практически одновременно с респираторными симптомами. Кроме того, могут быть выраженные симптомы интоксикации, не проходящие более двух-трёх дней, боли в мышцах, суставах», — сказал инфекционист Андрей Поздняков.
Терапевт Иван Скороходов среди тревожных симптомов называет долго не проходящую температуру. По его словам, большинство вирусных инфекций «держит» температуру максимум от трех до пяти дней. Для COVID-19 может быть характерна повышенная температура до недели. Но ориентироваться только на нее, отсутствие обоняния или кашель не нужно.
«Тут всё зависит от того, на каком уровне произошло поражение дыхательных путей. Если на уровне гортани — кашель будет грубый, лающий, будет боль в горле. Если это трахея — кашель будет с дискомфортом за грудиной, скудная мокрота, люди говорят, что болит в груди. Есть бронхитный кашель — с обильной мокротой, с хрипами при дыхании. Но кто вызвал эти ларингит, трахеит, бронхит: грипп или ковид? Сказать сложно. Поэтому только набор признаков может указывать на наличие вируса, а если уж мы хотим получить четкий ответ — надо сдавать ПЦР», — пояснил он.
Знать основные симптомы заболеваний необходимо, но в то же время специалисты не рекомендуют заниматься самодиагностикой. При любом недомогании стоит обращаться к врачу. Далее он назначит дополнительные исследования: при подозрении на коронавирус – ПЦР-тесты, которые могут быть дополнены исследованием крови на ранние антитела и компьютерной томографией легких. После этого по необходимости подбирается специальное лечение.
В клинике МЭДИС проводятся исследования методом ультразвуковой диагностики на импортных профессиональных аппаратах экспертного класса, дающих трехмерное изображение, оснащенных датчиками Доплера - Accuvix v10 Samsung Medison и Philips HD11 XE
 Ультразвуковое исследование (УЗИ) - это быстрый, безболезненный и безопасный метод диагностики. Исследование основывается на принципе отражения ультразвуковых волн от органов и тканей. Сигнал прибора с помощью специального датчика выводится на монитор, таким образом врач и пациент получают наглядную картину.
Ультразвуковое исследование (УЗИ) - это быстрый, безболезненный и безопасный метод диагностики. Исследование основывается на принципе отражения ультразвуковых волн от органов и тканей. Сигнал прибора с помощью специального датчика выводится на монитор, таким образом врач и пациент получают наглядную картину.
Самыми востребованными являются следующие исследования: УЗИ малого таза, молочных желез, брюшной полости, почек, печени, мочевого пузыря, предстательной железы, щитовидной железы, УЗИ мягких тканей, коленных суставов.
В клинике МЭДИС ультразвуковое исследование проводится на самой современной аппаратуре, использование которой гарантирует получение максимально точного диагноза. В наличии имеются абдоминиальный датчик (исследование брюшной полости), линейный датчик (УЗИ щитовидной железы, молочных желёз) , вагинальный (ректальный) датчик, датчики для сосудов головы и шеи (дуплексное сканирование сосудов), кардиологический датчик (ЭХО КГ).
Симптомы, при которых назначается:
При выявлении изменений необходимо посетить эндокринолога, который после осмотра, беседы и дополнительной диагностики поставит диагноз и даст рекомендации.
Ведут прием квалифицированные врачи гинекологи, гинекологи-эндокринологи.
По результатам УЗИ консультируют квалифицированные врачи урологи
Квалифицированные врачи гастроэнтерологи дадут рекомендации по диете, медикаментозному лечению.
В Клинике консультирует опытный врач маммолог
В Клинике МЭДИС ведут прием врачи ревматологи, и травматологи-ортопеды, к которым можно обратиться для лечения болей в суставах.
Информативность методики уступает рентгенографии. Однако не всем пациентам возможно выполнить рентгенологическое исследование пазух носа. Так во время беременности при подозрении на гайморит или фронтит УЗИ является методом выбора. В Клинике МЭДИС ведут прием врачи оториноларингологи, к которым можно обратиться для лечения воспаления околоносовых пазух.
Этот инновационный метод исследования нервных окончаний верхних и нижних конечностей позволяет определить состояние нервов, нарушение их структуры, размеров и расположения, травматические повреждения (разрывы, надрывы), выявить участки защемления, присутствие новообразований. УЗИ нервов применяется как дополнительный метод инструментальной диагностики к клиническому исследованию и электронейромиографии (ЭНМГ) пораженного нерва.
Показания для проведения УЗИ периферических нервов:
В Клинике МЭДИС ведут прием врачи невропатологи, к которым можно обратиться для лечения невропатий нервов конечностей.
Если возник вопрос, где сделать УЗИ быстро, качественно и недорого, то мы рады предоставить Вам все необходимые услуги на высочайшем уровне.
Ультразвуковой диагност должен быть очень грамотным специалистом, чтобы давать правильные и информативные заключения по результатам обследования. Анатолий Иванович (Иванов) — как раз такой. Он очень компетентный врач с громадным опытом практической деятельности. Обращалась к нему неоднократно, по моей рекомендации к нему записывались на прием мои друзья, родственники. Ни разу не слышала в его адрес слов недовольства. Если заключение подписано Ивановым, то значит сомневаться в информации, полученной в ходе обследования, не приходится. Рекомендую этого врача.
13.09.2019 18:01 Анастасия Игоревна
Анатолий Иванович - Специалист высокого уровня и прекрасный человек. Внимательный, работа организована чётко, знает свое дело на отлично. Рада, что попала к нему на приём, такие врачи-диагносты редкость, рекомендую!
Оксана С.
Благодарю доктора УЗИ-Иванова Анатолия Ивановича за неравнодушие и доходчивое разъяснение,сложившейся у меня,ситуации!
Оксана
Кульминская Инна Евгеньевна - замечательный доктор! Всё сразу показывает и объясняет пациенту. Подходит комплексно, спрашивает про другие органы и системы. Очень вежлива, внимательна, доброжелательна.
Валентина Петровна
Добрый день! Хочу поблагодарить доктора Кульминскую Инну Евгеньевну. Делала у нее УЗИ. Доктор и хороший специалист действительно высшей категории, и имеет правильный подход к пациенту, деликатно, понятно и очень спокойно все объясняет. Спасибо!
01.02.2019
Диана
Доктор (Кульминская Инна Евгеньевна) прекрасный. Самое главное, что с большим опытом работы в онкоцентре. Отлично делает УЗИ. Смотрит тщательно, долго. Все очень понятно объясняет по ходу процедуры. Если беспокоит вопрос по онкологии, УЗИ точно к ней.
04.02.2019
Ирина
Хочу выразить благодарность Иванову Анатолию Ивановичу. Ведет прием с чутким человеческим отношением к пациентам. Говорят, слово лечит, у Иванова А.И. действительно лечит. Спасибо!
01.12.2017
Андреева Е.Н.
Записывала отца на УЗИ щитовидной железы. Как оказалось, что нам очень повезло, что проводил исследование Иванов Анатолий Иванович. Он внимательно проводил диагностику, подробно сопровождая рассказом о своих действиях, понятно отвечал на вопросы и произвел впечатление первоклассного специалиста. Большое спасибо!
Наталья
С тех пор, как попала на прием к Анатолию Ивановичу, хожу только к нему. Советую всем дорогим мне людям. Внимательный, вселяющий спокойствие, квалифицированнейший врач. Доверяю ему полностью!
Ирина Васильевна
У пациентов бывают разные состояния, требующие вызова скорой медицинской помощи. При каких симптомах следует незамедлительно вызывать скорую помощь, а когда необходимо самостоятельно обратиться в поликлинику, рассказал заместитель главного внештатного специалиста по скорой медицинской помощи, заведующий отделением экстренной консультативной скорой медицинской помощи Станции скорой и неотложной медицинской помощи имени А.С. Пучкова столичного департамента здравоохранения Алексей Безымянный.
«Высокая температура – одна из самых распространенных причин вызова скорой. Если речь идет о 38 градусах и имеются такие симптомы, как кашель или насморк, то пациенту следует обратиться в поликлинику к участковому терапевту, а не в скорую. Дело в том, что бригады «скорой помощи» не вправе назначать лечение и выписывать рецепты. Более высокая температура и длительный период обострения – веский повод позвонить по номеру 103», – сказал Алексей Безымянный.
Он отметил, что в то же время некоторые симптомы люди склонны не воспринимать серьезно, однако они могут сигнализировать о заболевании или опасном состоянии для здоровья и требуют немедленного обращения в скорую помощь. К таким симптомам относятся боли в груди давящего характера, острое нарушение чувствительности лица или части тела, ухудшение речи, внезапная острая одышка.
«Зачастую при сильном кровотечении, потере сознания или нарушении ритма сердца люди испытывают страх, растерянность, сразу вызывают скорую помощь себе или близкому. И делают абсолютно правильно. Ведь многие не знают, как поступать в такой ситуации, чем можно помочь, чтобы не навредить. Но, например, острую боль в животе, сопровождающейся тошнотой или рвотой, обычно пытаются лечить самостоятельно, что может приводить к более серьезным последствиям. При таких симптомах важен каждый час, нужно срочно обращаться в скорую», – добавил Алексей Безымянный.
описание и характеристики
Аппараты для фототерапии «Геска» являются первыми аппаратами с одновременнымвоздействием инфракрасного и красного излучений, а также электромагнитнымполем на патологический очаг или организм в целом облучением рефлексогенных зон ибиологически активных точек. Действие красного и инфракрасного излучений прослеживается на тканевом уровне. Улучшаются качественные показатели крови и микроциркуляции. Ускоряются процессы регенерации периферического нерва, костной соединительной ткани, слизистой оболочки. С указанными эффектами связано противовоспалительное, противоболевое и ранозаживляющее действия аппаратов «Геска». Отмечено положительное влияние на факторы защиты организма и систему иммунитета и фагоцитоз.
Красное излучение наиболее эффективно для лечения кожных заболеваний и послеоперационных ран, при лечении язв диабетического происхождения, герпеса, угрей, а также обычных ссадин и ушибов.
Инфракрасное излучение (ИК-излучение) более эффективно для снятия болей в суставах, лечения бурсита, ревматизма.
Ни то ни другое излучение не оказывают побочного воздействия. В результате воздействия излучения светодиодов на организм наблюдается быстрая нормализация температуры тела, ликвидация бактериемии, стабилизация артериального давления, значительный тромболитический эффект при надвенном облучении крови. Нормализуется частота сердечных сокращений и дыхание, отмечается выраженный нейролептический эффект, происходит нормализация морфологического состава периферической крови и повышение содержания иммуноглобулина А.
Результаты клинических испытаний и экспериментов показывают, что фототерапия медицинскимиприборами «Геска» дает хороший эффект при лечении широкого перечня заболеваний. В настоящее время выпускается несколько модификаций аппаратов.
Основные преимущества аппара для фототерапии Геска 1 Маг:
Монохроматическое излучение различных диапазонов оказывают разное физиологическое действие на различные структурные единицы организма (системы, органы, ткани, клетки). Излучения Геска-1-маг обеспечивают воздействие в 3-х режимах:
красное воздействие, производимое геска (660 нм) — оказывает выраженное стимулирующее, нормализующее действие на структурные единицы клетки, в т. ч. двойную спираль ДНК.
ближнее инфракрасное воздействие, производимое геска (780 нм) — обладая прогревающим действием, противопоказано при многих заболеваниях, усиливает тканевый метаболизм, улучшает свойства крови, что позволяет в 3-5 раз ускорять выздоровление при воспалительных заболеваниях.
Магнитное поле повышает эффективность лечения, его лечебное действие проявляется и без включения светодиодов, и при включенных светодиодах.
Геска1 маг— это источник мощного излучения (монохроматического красного и инфракрасного), которое по своим параметрам приближается к лазерному. Этого удалось достичь благодаря уникальной технологии, которая впервые позволила создать портативный прибор, обладающий большинством функций сложных и дорогих аппаратов лазеротерапии. Однако при этом «Геска» выгодно отличается по таким показателям, как безопасность, компактность и простота в использовании. Фототерапия Геска уникальна.
Назначение:
Аппарат предназначен для воздействия на патологический очаг красным и инфракрасным некогерентным излучением совместно с воздействием постоянным магнитным полем, которое усиливает воздействие излучения и является самостоятельным лечебным фактором. Наличие в аппарате фототерапии«Геска-1-Маг» волн различной длины и постоянного магнитного поля позволяет получить комбинированный метод лечения с положительным терапевтическим эффектом.
Лечебный эффект аппаратов красного и ифракрасного излучений «Геска»многократно выявлен в различных областях медицины: хирургии, дерматологии, травматологии, неврологии, отоларингологии, эндокринологии, педиатрии.
С помощью прибора Геска1в первую очередь следует отметить лечениесамых распространенных заболеваний: остеохондроз позвоночника, заболевания бронхолегочной системы, сердечно-сосудистой системы, невралгии, тромбофлебит, острые и хронические заболевания ЛОР-органов, геморрой, ожоги, герпес, кожные заболевания и др.
Геска 1 Магтакжеуспешно применяется при леченииследующих заболеваний: миозит, артрит, артроз, гайморит, скалоденит, контрактура жевательных мышц, невралгия троичного нерва, неврит лицевого сустава, синусит и т.д.
К положительным эффектам лечения Гески можно отнести: устранение боли, воспаления, отека, экссудации, ускорение кровообращения, улучшение подвижности суставов.
Портативные светодиодные аппараты для фото- и магнитотерапии серии ГЕСКАпо своему лечебному действию аналогичны лазерным терапевтическим аппаратам, но отличаются от них портативностью, надёжностью и безопасностью применения, что позволяет эксплуатировать эти аппараты как в медицинских учреждениях, так и в домашних условиях. Для лечения вмедприборах Геска используется сочетанное воздействие монохроматических излучений в диапазоне от 400 до 1000 нм и постоянного магнитного поля, усиливающего эффект лечения. Такое сочетание позволяет с помощьюсветодиодного аппарата Геска 1:
оказывать общее воздействие на весь организм, начиная со структурно-функциональных единиц клетки и кончая органами, системой и целостным организмом;
корректировать при надвенном и надартериальном облучении крови не только основные заболевания, но и сопутствующие;
заживлять(быстро и без образования грубого рубца) ожоговые поверхности и различные раны;
повышать эффективность восстановления больных при санитарно-курортном лечении;
ускорять регенерацию поврежденных тканей;
снижать болевые ощущения; обладает обезболивающим действием;
увеличиватьгуморальный и тканевый иммунитет;
быстрее устранять отеки и воспалительные реакции.
Фототерапия: эффект излучения аппаратов Геска:
Светодиодные фототерапевтические аппараты ГЕСКА по энергетическим параметрам наиболее приближены к лазерной аппаратуре, что обуславливает их более высокую терапевтическую эффективность при лечении патологий внутренних органов человека, по сравнению с аналогичными приборами.
У светового излучения достаточно широкий спектр действия. Оно активизирует многие процессы в организме, ускоряя энергетический обмен, оказывает противовоспалительное, аналгезирующее действие и другие эффекты. Следует отметить неинвазивность большинства фотопроцедур и их безболезненность. Поскольку аппараты используют воздействие на организм человека электромагнитным полем, излучение оказывает общее воздействие на весь организм, начиная со структурно-функциональных единиц - клеток и кончая органами, системой и целостным организмом.
Излучение корректирует при надвенном и надартериальном облучении крови не только основные заболевания, но и сопутствующие, эффективная профилактика сердечно-сосудистых заболеваний.
Излучение оказывает ярко выраженное иммунокоррегирующее действие.
Излучение может применяться для купирования болевых синдромов любого происхождения.
Своевременное применение излучения значительно снижает риск оперативного вмешательства при его использовании в предоперационном периоде и для предотвращения воспаления и снятия болевого синдрома через 10-12 часов после операции. Применение излучения повышает эффективность реабилитации больных при санаторном лечении, сокращает сроки лечения и применение лекарственных препаратов в 2-3 раза и не дает осложнений и побочных реакций.
Показания к применению:
1. Заболевания опорно-двигательного аппарата: артрозы, артриты, травмы суставов и костей, остеохондроз позвоночника, травмы мышц.
2. Заболевания кожи: герпес, фурункулез, юношеские угри, нейродермит, аллергический дерматит, экзема, красный плоский лишай, опоясывающий лишай, псориаз.
3. Хирургические заболевания: профилактика послеоперационных осложнений, лечение инфицированных ран, ожогов, ссадин, ушибов.
4. Сердечно-сосудистые заболевания: ишемическая болезнь сердца, гипертоническая болезнь, вегетососудистая (нейроциркуляторная) дистония, варикозное расширение вен, тромбофлебит, облитерирующий атеросклероз сосудов конечностей.
5. Заболевания бронхолегочной системы: острые респираторные инфекции, острый и хронический бронхит, трахеит, пневмония, бронхиальная астма.
6. Заболевания лорорганов: острые и хронические гайморит, ринит, отит, ангина.
7. Неврологические заболевания: невриты и невралгии, последствия острых нарушений мозгового кровообращения, черепно-мозговых травм и травм спинного мозга.
8. Урологические заболевания: хронические воспалительные заболевания почек и мочевыводящих путей, хронический и острый простатит.
9. Гинекологические заболевания: воспалительные заболевания женских половых органов, трещины сосков, мастит.
10. Стоматологические заболевания: лечение осложненного кариеса зубов, стоматит, гингивит, пародонтит, травмы языка и губ.
Подробное описание различных методов использования аппаратов "Геска" при конкретных заболеваниях содержится в иллюстрированной инструкции, прилагаемой к каждому прибору.
Высокая эффективность и безопасность воздействия аппаратов позволяют использовать их в лечебно-профилактических учреждениях, в физиотерапевтических кабинетах поликлиник, а такжев домашних условиях, как в комплексе с традиционными методами, так и самостоятельно лицам всех возрастов, позволяя существенно сокращать сроки лечения и удешевляя сам процесс лечения вследствие значительного снижения доз дорогостоящих лекарств или почти полного отказа от них. Методики использования аппаратов просты, доступны и не требуют специальной подготовки.
Острый синусит, также известный как острый ринит , представляет собой кратковременное воспаление слизистых оболочек, выстилающих нос и пазухи. В результате затрудняется отток выделений из носа и пазух.
Острый синусит чаще всего вызывается вирусной инфекцией, называемой простудой. Если через несколько дней симптомы простуды становятся более выраженными, появляются желтые или зеленые выделения из носа, боль или чувство рассеянности в области лица, повышение температуры тела, это означает наличие бактериальной суперинфекции.
Острый синусит длится до восьми недель.

Причины острого синусита включают:
Факторы, повышающие риск острого синусита:
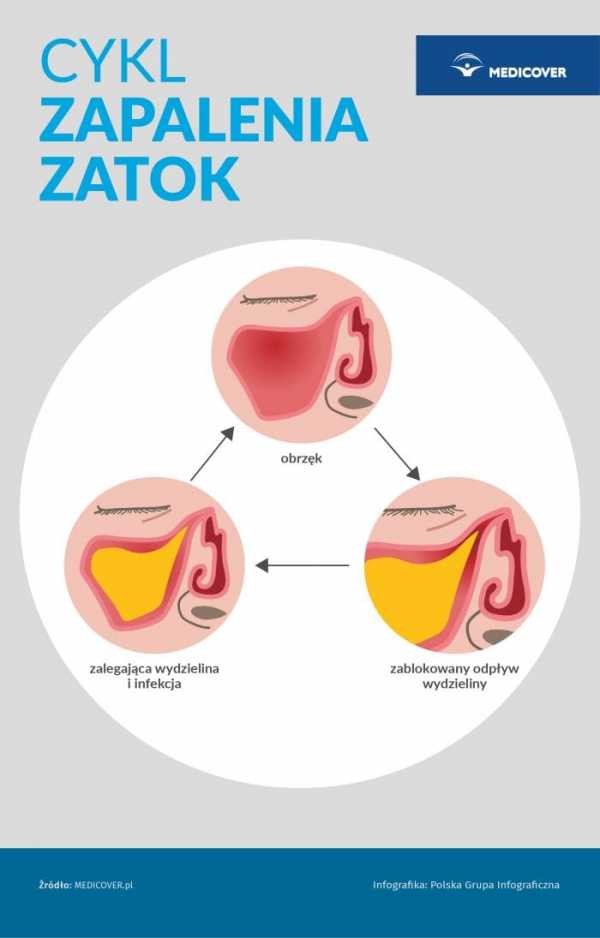
При остром синусите боль локализуется вокруг пораженной пазухи. Она иррадиирует в глазницу, в теменную, височную и верхушку черепа.

Для диагностики острого синусита ЛОР-врач использует эндоскопическое исследование для:
Ваш врач может также назначить компьютерную томографию.
Если синусит не бактериальной природы, - легкое течение острого синусита .Симптомы вирусного воспаления обычно исчезают через 4-5 дней. В таких случаях применяется так называемый симптоматическое лечение, общее для вирусных и бактериальных синуситов.
Relief также может принести домашние средства для лечения острого синусита , такие как ингаляции или теплые компрессы.
Если симптомы острого синусита не улучшаются в течение недели или ухудшаются, врач может назначить дополнительное лечение антибиотиками через 5 дней.

Иногда острый синусит не проходит и переходит в хронический синусит.
В очень редких случаях острый синусит может привести к осложнениям и распространению инфекции на глаза, уши или кости.
Синусит - как лечить головную и синусовую боль
https: // www.medicover.pl/o-zdrowiu/zaprzał-zatok-jak-leczyc-bol-glowy-i-zatoki,220,n,168
Хронический синусит - симптомы и лечение
https://www.medicover.pl / o-Zdrowie / симптомы и лечение хронического синусита, 6305, n, 192
Боль в пазухах - 8 способов лечения воспаленных и заблокированных пазух
https://www.medicover.pl/o 8-way -боль и закупорка пазух, 6307, n, 192
.90 000 Medicover.pl - 404А ТАКЖЕ А ТАКЖЕ
PLМедикавер
Распознавание:
Ошибка 404
Доступны решения
:
Скорая медицинская помощь
:
А ТАКЖЕ А ТАКЖЕ
PLМедикавер
Распознавание:
Ошибка 404
Доступны решения
:
Скорая медицинская помощь
:
Воспаление придаточных пазух носа К сожалению, не встречается у детей. Как часто это заболевание появляется у самых маленьких? Как это проявляется? Чем лечить гайморит у детей?
U более 90 процентов у новорожденных уже есть решетчатая и верхнечелюстная пазухи. Рост пазухи заметен в возрасте от 3 до 8 лет. Уже в возрасте около 12 лет решетчатые пазухи полностью сформированы. Окончательное формирование верхнечелюстных пазух происходит примерно к 15 годам. Лобные и клиновидные пазухи появляются только в возрасте 3 лет и полностью развиваются в возрасте 15–20 лет. возраст.
Синусит чаще всего возникает при вирусных инфекциях. Однако это также может произойти при бактериальной инфекции или когда у человека аллергия. Если нет осложнений от вирусной инфекции, синусит проходит в течение недели. Затем врач назначает симптоматическое лечение – жаропонижающие, обезболивающие, противовоспалительные средства, капли в нос, ингаляции, а в случае боли в горле – препараты для горла.
Если насморк продолжается дольше, ребенку трудно дышать или чистить нос, а выделения остаются в носу и придаточных пазухах, лихорадка сохраняется высокой через несколько дней, появляются боли вокруг глаз, носа и висков, врач может диагностировать бактериальный синусит.
Вирусный синусит проявляется болью в горле, насморком, лихорадкой, мышечными болями, заложенностью носа, выделениями из носа, кашлем.Симптомы более острые при бактериальной инфекции. У ребенка заложен нос, кашель в течение дня, после нескольких дней консервативного лечения улучшения нет. При хроническом синусите выделения стекают по задней стенке глотки. Также присутствует боль вокруг лица.
О хроническом синусите у детей можно говорить, когда симптомы сохраняются более 12 недель. У детей же она протекает сложнее из-за многих факторов, дающих сходные симптомы: аллергия, гипертрофия аденоидов, ринит.Чаще всего хронический синусит проходит у детей около 6-8 лет. возраст. Затем более развита дыхательная система.
Одними из наиболее распространенных детских заболеваний, которыми страдают около 15-20% населения, являются риниты и околоносовые пазухи. Чаще всего это вирусные инфекции верхних дыхательных путей. Лишь у некоторых в возрасте 3–6 лет развивается бактериальная инфекция придаточных пазух носа.
При острых и хронических синуситах требуется ЛОР-диагностика. У детей в первую очередь следует исключить наличие гипертрофии аденоидов, искривления перегородки носа, аллергии, заболеваний уха, гастроэзофагеального рефлюкса и системных заболеваний. Чаще всего не требуется ни рентгенологическая диагностика — рентген или компьютерная томография, ни бактериологическая диагностика.Лечение острого и хронического синусита у детей может потребовать применения антибиотиков. При правильно подобранном препарате улучшение должно наступить в течение нескольких дней. Его отсутствие может быть связано с наличием устойчивых к антибиотикам бактерий.
Во время антибактериальной терапии может также применяться адъювантная терапия в виде:
• изотонические и гипертонические солевые растворы – уменьшают отек слизистой оболочки носа и очищают ее от секрета,
• препараты для устранения заложенности носа,
• стероиды,
• промывание носа солевыми растворами.
Первой хирургической процедурой, проводимой при хроническом синусите у детей, является тонзиллэктомия.
.Наиболее частой причиной синусита является заражение вирусами. Особенно подвержены этому заболеванию аллергики, астматики и лица с искривленной носовой перегородкой. Состояние характеризуется синусовой головной болью, которая усиливается по утрам, и человек наклоняет голову вниз. Домашние средства для облегчения головной боли можно использовать для лечения синусита.
Воспаление носовых пазух может быть вызвано простудой. В развитии этого заболевания виноваты микробы; наиболее распространенная инфекция вызывается вирусами. Синуситом страдают в первую очередь аллергики и люди, страдающие астмой. рецидивирующие инфекции верхних дыхательных путей способствуют развитию заболевания. кариес также является способствующим фактором. Искривление носовой перегородки может способствовать синуситу.Люди с гипертрофией миндалин находятся в группе риска по развитию заболевания.
Первым признаком синусита является водянистый и прозрачный насморк. Затем возникает синусовая головная боль, которая усиливается, когда человек наклоняет голову вниз. В зависимости от локализации воспаления существуют различные дополнительные симптомы гайморита.Если вирус поражает ваши гайморовые пазухи, вы будете жаловаться на боль в зубах, щеках и верхней челюсти. Если микробы атакуют лобные пазухи, развивается боль в области лба. В свою очередь отек век является признаком того, что в решетчатых пазухах развилось воспаление. При течении гайморита у больного появляется заложенность носа и отсутствие запахов. Другие симптомы синусита включают общее недомогание, повышенную температуру тела и отсутствие аппетита. Также может возникнуть кашель.
10 продуктов, которые помогут вам справиться с проблемами носовых пазух [10 фото]
Проблемы с носовыми пазухами могут возникнуть в результате длительного нахождения в сухом помещении с кондиционером...
посмотреть галереюСинусит следует лечить, так как осложнение заболевания может включать абсцесс головного мозга и менингит. Лечение включает в себя методы лечения, которые предотвращают рецидив заболевания. К ним относятся эндоскопическая хирургия пазух, которая удаляет поражения и расширяет отверстия пазух. Другой процедурой является септопластика, то есть коррекция перегородки носа, выполняемая у людей с искривленной перегородкой носа.Третьим методом лечения рецидивирующего синусита является полипэктомия, при которой полипы удаляются из полости носа и придаточных пазух.
Вы можете использовать домашние средства для борьбы с синуситом. Поэтому стоит приготовить ингаляции с добавлением камфорного масла, соли или трав. Такие процедуры больной должен делать несколько раз в день; он должен вдыхать водяной пар в течение 10 минут. Сосиски должны помочь очистить нос от выделений. В домашних условиях также можно делать компрессы на лоб из теплого (не горячего) мешочка с солью или семенами горчицы (предварительно его нужно разогреть в духовке).
Людям, предрасположенным к синуситам, следует избегать задымленных помещений и помещений с летающей пыльцой. Эти загрязнители повреждают слизистую оболочку носа. Также стоит позаботиться о чистоте комнат в квартире – особенно таких чувствительных мест, как кондиционеры. Кроме того, следует увлажнять воздух в доме, развешивая на батареях влажные полотенца или ставя возле теплой батареи посуду с водой.
.Рак носовых пазух представляет собой патологический и непрерывный рост пораженных эпителием клеток в придаточных пазухах носа. В понятие околоносовых пазух входят верхнечелюстные, решетчатые, лобные и клиновидные пазухи. Рак придаточных пазух носа является одним из относительно редких видов рака органов головы и шеи. Несколько чаще (менее чем в два раза) болеют мужчины.
Факторы риска рака носовых пазух точно не определены, хотя воздействие сигаретного дыма, древесной пыли и некоторых химических веществ представляется важным.
При раке околоносовых пазух ранние симптомы отсутствуют или сходны с таковыми при хроническом синусите. Это связано со свободными воздушными пространствами, которые позволяют бессимптомному росту опухоли в течение длительного периода времени. По этой причине диагноз рака носовых пазух на ранней стадии встречается редко. Такие симптомы, как носовые кровотечения, заложенность носа, боль без видимой причины, деформация лицевых костей, нарушения зрения или неврологические нарушения указывают на значительное местное прогрессирование.
Клиническая классификация TNM применяется к новообразованиям органов головы и шеи. Он определяет степень распространения опухоли в организме по каждому признаку.
Признак Т - определяет размер опухоли, ее локализацию и распространение внутри нормальных тканей.
Признак N — определяет размер метастазов в лимфатических узлах и количество пораженных лимфатических узлов.
Признак М - определяет наличие метастазов опухоли в отдаленных от исходного органа тканях - степень распространения опухоли.
С учетом индивидуальных особенностей получаем степень продвижения, традиционно имеющую цифры от 0 до IV.
Микроскопически наиболее частым новообразованием в этой области является плоскоклеточный рак, обычно высокой (менее злокачественной) или промежуточной дифференцировки. Встречаются также железистые карциномы (чаще в верхнечелюстной пазухе) и носоглоточные карциномы (чаще в решетчатой пазухе, реже в верхнечелюстной пазухе). Среди неэпителиальных новообразований околоносовые пазухи могут быть отправной точкой для сарком костей, сарком мягких тканей и лимфом.Для постановки диагноза эти новообразования требуют специальной диагностики и лечения.
Верхнечелюстная пазуха является наиболее частой локализацией рака придаточных пазух носа. Решетчатая пазуха реже является местом дебюта заболевания, и только лобная или клиновидная пазуха является исключением. Естественное течение рака носовых пазух характеризуется преимущественно локальным ростом различной степени. Метастазы в шейные лимфатические узлы встречаются очень редко (за исключением редких карцином носоглотки), как и отдаленные метастазы.Из-за своего расположения рост опухоли относительно быстро приводит к поражению и разрушению костей. В случае рака верхнечелюстной пазухи характерно поражение соседних структур, таких как глазница, крыловидно-небная ямка, подвисочная ямка и, наконец, основание черепа. Поражение основания черепа и глазницы также характерно для рака решетчатой пазухи.
Диагноз ставится на основании микроскопического исследования материала, взятого хирургическим путем из опухоли.Требуется тщательное медицинское обследование наряду с оценкой гибкого зеркала, заканчивающегося камерой. Компьютерная томография остается стандартным визуализирующим исследованием. В запущенных случаях с подтвержденным поражением соседних структур ценным дополнительным исследованием по отношению к компьютерной томографии является магнитно-резонансная томография. Рентгенография грудной клетки также должна быть выполнена для исключения метастазов в легкие.
Независимо от стадии рака носовых пазух стандартным лечением является хирургическое вмешательство, но объем процедуры зависит от локализации и стадии опухоли.В связи с низким риском локального метастазирования нет необходимости в проведении профилактических операций на лимфатических узлах. Лимфэктомия шеи оправдана только при обнаружении метастазов при обследовании. В связи с трудностями микроскопической оценки того, удалена ли опухоль целиком, а также обычно значительным локальным продвижением, практически у всех оперированных больных имеются показания к дополнительной лучевой терапии. Облучение должно касаться места удаленной опухоли. Нет необходимости в профилактическом облучении лимфатической системы шеи.
Варианты лечения ограничены в случаях, когда не показано хирургическое вмешательство. Рельефную лучевую терапию можно рассматривать только для облегчения симптомов опухоли после предварительного создания синусового промежутка, но эффективность этого типа лечения, даже для облегчения симптомов, ограничена. Другим вариантом является химиотерапия, облегчающая симптомы, а рак придаточных пазух носа не является химиочувствительным раком.
Стандартным лечением пациентов с местными рецидивами является спасительная операция, которая обычно чрезвычайно сложна и требует участия специализированной бригады.При наличии повторного роста в этой области следует выполнить лимфаденэктомию шеи с последующим дополнительным облучением. Если операция невозможна при местных рецидивах, может быть рассмотрена только симптоматическая химиотерапия, принимая во внимание ее ограниченную эффективность.
Прогноз у пациентов с раком носовых пазух неблагоприятный. Проведение лечения рака, состоящего из хирургического вмешательства и дополнительной лучевой терапии, приводит к 5-летнему опыту у 40-60% больных.В остальных случаях процент отдаленной выживаемости не превышает 10%.
Вторичная профилактика этого вида рака заключается в предотвращении хронического воспаления пазухи и удалении подозреваемых полипов пазухи. Важную роль здесь играет ЛОР-врач.
.Мигрень – частая причина головных болей. Помимо типичной мигрени, существуют еще так называемые головные боли напряжения. Они возникают после сильного стресса, тяжелого дня и «занятой» работы. При мигрени может быть более ранняя «аура». У больного могут быть нарушения обоняния и зрения. Врач ставит диагноз на основании неврологического осмотра. Возможно, потребуется заказать дополнительные исследования, например, томографию головного мозга, чтобы исключить другие причины недомоганий.
Артериальная гипертензия – частая причина головных болей, локализующихся в затылочной области. Пациенты часто обращаются к неврологу, и симптомы вызваны типичными проблемами внутренней медицины. Прием лекарств для снижения артериального давления приносит немедленное улучшение. Именно измерение давления определяет диагноз.
Острый синусит - проявляется «отвлекающей» болью. Часто сопровождается обильным желто-зеленым насморком (хотя и не всегда, не бывает при закупорке синусового отверстия).Обычно наблюдается лихорадка и симптомы респираторной инфекции. Врач поставит диагноз на основании описания симптомов, исследования пазух (сдавление стенок пазухи и ЛОР-исследование в синусовом зеркале). Рентген пазух может быть назначен для оценки жидкости в пазухах или компьютерная томография при подозрении на хронический процесс.
Инфекция органов дыхания - головная боль является типичным симптомом простудных инфекций. Это особенно часто встречается при гриппе и гриппоподобных заболеваниях.В сочетании с тошнотой и рвотой это может свидетельствовать о раздражении мозговых оболочек. В этом случае врач проведет диагностику, чтобы исключить менингит. Диагноз ставится на основании сообщаемых симптомов, осмотра врачом и, при необходимости, дополнительных анализов. При подозрении на менингит проводят люмбальную пункцию для исследования спинномозговой жидкости.
Острая глаукома - Больные отмечают частую головную боль, несмотря на то, что болит глазное яблоко.Диагноз ставится на основании осмотра, при котором врач обнаруживает красный глаз и значительно расширенный и неподвижный зрачок. Это состояние требует быстрой медицинской помощи, поскольку высокое внутриглазное давление опасно для зрения. Нелеченая глаукома приводит к слепоте.
Опухоль головного мозга — пациенты с этим подозрением обычно сообщают о более продолжительных головных болях. Они становятся все сильнее и чаще. Может сопровождаться тошнотой, рвотой.При осмотре врач может обнаружить так называемые неврологические дефекты (то есть парезы, нарушения чувствительности). Решающим исследованием является компьютерная томография с контрастом или магнитно-резонансная томография.
Аневризма головного мозга - симптомы очень похожи на симптомы опухоли головного мозга. Диагностика тоже похожая. Прогноз для больного гораздо более благоприятен, так как нередко удается провести эффективную операцию или ввести так называемую сосудистый зажим (удаляющий аневризму). Наибольший риск невылеченной аневризмы – это ее разрыв, приводящий к внезапной смерти.Некоторые аневризмы могут протекать совершенно бессимптомно.
Сосудистые мальформации - та же ситуация, что и для аневризм. Различие этой причины обусловлено анатомическими причинами. Патология касается не только артериальных сосудов головного мозга, но и вен и их соединений.
Отравление - головная боль является особенно частым симптомом при длительном воздействии дыма, растворителей и других токсических веществ.Диагноз часто определяется анамнезом пребывания в таком помещении, медицинским осмотром и возможными дополнительными анализами крови. Головная боль может возникать и при очень частых в осенне-зимний период «пищевых отравлениях» — то есть при инфекциях энтеровирусами («желудочный грипп»)
Воспаление зуба (корня) - причина боли может быть очевидна, но не всегда так легко найти. Боль часто иррадиирует, и стоматолог не всегда найдет воспаление с первого взгляда, особенно когда болит корень зуба.В диагностике помогает рентгенологическое исследование зуба или пантомограмма полости рта (рентгеновское изображение всех зубов и корней как верхней, так и нижней челюсти)
Дископатия позвоночника - дегенеративные изменения шейного отдела позвоночника, сопровождающиеся протрузией межпозвонкового диска, могут вызывать компрессию нервных корешков, что вызывает боль. Пациенты часто отмечают головную боль, несмотря на то, что на самом деле болит шейный отдел позвоночника. Решающим обследованием является рентген шейного отдела позвоночника или МРТ.
Рак различной локализации в пределах головы - симптомы во многом зависят от локализации опухоли. Наиболее частыми являются головная боль, тошнота, рвота. Часто встречаются так называемые «каверны». У больного могут отмечаться асимметричное нарушение мышечной силы, парезы, нарушение зрения, чувствительности, обоняния, слуха, головокружение, явления паралича нервов.
Травма - Посттравматическая головная боль может быть опасной, поскольку может указывать на повреждение сосудов головного мозга, приводящее к эпидуральной, субдуральной гематоме или субарахноидальному кровоизлиянию.Особую опасность представляют травмы, сопровождающиеся потерей сознания и головной болью, сопровождающиеся сильной тошнотой и рвотой. Всегда консультируйтесь с врачом в таких случаях. Решающим тестом является компьютерная томография головного мозга.
Усталость, стресс - в таких случаях часто возникают головные боли различной интенсивности. Характерно время возникновения - вечернее время. Эти головные боли часто называют «головными болями напряжения». Характерно отсутствие недомоганий в праздничные и выходные дни
Воспаление горла - проявляется сильной болью, затрудняющей глотание даже жидкостей.Обычно это связано с высокой температурой и лимфаденопатией в области шеи. Врач поставит диагноз на основании симптомов, о которых сообщил пациент, и анализов. Как правило, дополнительные исследования не требуются.
Лимфаденит - характерным симптомом является наличие крупных болезненных узелковых образований в области шеи. Они могут вызывать беспокойство у больного, поскольку связаны с неопластическими опухолями (однако обычно не болят). Кожа над ними также может быть воспаленной или красной.Врач ставит диагноз на основании осмотра, иногда дополнительных анализов. Лечение основано на приеме антибиотика, и симптомы исчезают довольно быстро. Отсутствие быстрого улучшения после включения в лечение антибиотика всегда требует более детального анализа возможности постановки другого диагноза. Здесь могут помочь дополнительные анализы крови, УЗИ, а иногда и биопсия изменений.
Рак гортани - болезненный только при значительной степени прогрессирования. Первым симптомом обычно является хроническая охриплость, которая не проходит при обычном лечении.Кроме того, можно прощупать твердые, часто совершенно безболезненные лимфатические узлы в области шеи. Окончательный диагноз можно поставить только на основании микроскопического исследования взятого образца. Заподозрить ларинголог может осмотрев гортань с помощью специального зеркала.
Рак щитовидной железы - обычно выявляется довольно рано и поэтому является раком, который хорошо заживает. Щитовидная железа лежит неглубоко под кожей, поэтому любое увеличение, особенно узловое, легко заметить. Боль возникает редко, а связанные с раком симптомы нарушения функции щитовидной железы могут появляться чаще.Лимфатические узлы увеличиваются только на более поздних стадиях. Они твердые и, как правило, безболезненные.
Травма шеи - Тип боли зависит от типа, силы и местоположения травмы. Наиболее опасны травмы, связанные с механическим повреждением кожи (ее порезы). В этой области много крупных кровеносных сосудов, которые проходят очень неглубоко под кожей и легко повреждаются. В таких ситуациях может возникнуть сильное кровотечение, которое трудно остановить. Травмы позвоночника с его повреждением могут привести к травме спинного мозга с параличом всего тела или даже к летальному исходу.Боль характерна для легких травм. Для постановки диагноза помимо обследований врач может использовать и другие исследования, такие как рентген, магнитно-резонансная томография, УЗИ
Извилистая шея - возникает сильная боль в области шеи, часто сопровождающаяся неправильным положением головы и очень сильной болью при попытке движения головой. Кроме того, характерно усиление напряжения отдельных групп мышц в области шеи. Для постановки диагноза достаточно осмотра врача.
.