2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Пластическая хирургия
Удаление образования кожи
Липома (жировик) — доброкачественная опухоль из жировой ткани. Липомы располагаются в подкожной клетчатке на туловище и конечностях. Жировики бывают множественными и одиночными, имеют округлую или овальную форму, заключены в соединительнотканную капсулу. Обычно жировик мягкой консистенции, при выраженном развитии соединительной ткани становится более плотной.
Причины появления жировика (липомы):
Как и любая другая опухоль, липома образуется без видимой причины, принято считать это либо генетической предрасположенностью, либо нарушением работы иммунной системы, которая вовремя «не заметила» опухолевую клетку. Жировик имеет все признаки опухоли (хоть и доброкачественной): рос его не связан с общим состоянием организма, даже при истощении он все равно продолжает увеличиваться в размере, иногда достигая гигантских размеров. У мужчин зачастую появляются после окончания спортивной карьеры, у женщин - на фоне изменения гормонального фона. Стоит отметить, что появляющиеся у женщин в менопаузу локальные жировые отложения в области задней поверхности шеи в месте перехода в спину, так называемый «вдовий горб» - не является липомой, поэтому не требуется их иссекать, как делают некоторые хирурги.
Подготовка перед операцией:
Перед операцией требуется проведение ультразвуковой диагностики для уточнения размеров, глубины залегания, определение плотности образования. Иногда, для уточнения доброкачественного характера опухоли требуется проведения биопсии с последующей цитологией. Перед операцией нужно сдать необходимые лабораторные анализы.
Этапы операции:
Лечение липом — оперативное. Небольшие липомы можно оперировать амбулаторно под местной анестезией — удаление, как правило, не вызывает затруднений.
Выделяют несколько видов операций для удаления жировика:
1. Иссечение образования – небольшая амбулаторная операция под местной анестезией (преимущественно современный анестетик – наропин) с разрезом. Удаленная опухоль отправляется затем на гистологическое исследование.
2. Липосакция – операция, также выполняемая под местной анестезией (раствор Кляйна), но без разреза. Разрушение неплотной по консистенции опухоли проводится тонкой канюлей для липосакции. Разрез для проникновения под кожу этого инструмента не превышает – 5-7 мм и требует наложение всего 1 шва. Однако, гистологическое исследование из-за разрушения опухоли провести невозможно.
3. Эндоскопическое удаление образования – использование инструментов с камерой и выводом изображения с 8-кратным увеличением на монитор позволяет провести разрез до 1,5 см в скрытых местах тела (волосистая часть головы, естественные складки, старые рубцы), где в последующем рубец будет незаметным. Такой доступ зачастую находится в удалении от самой опухоли (до 5-7 см) и позволяет удалить жировик полностью и отправить его на гистологическое исследование).
Удаление больших липом достаточно травматично, большая площадь раневой поверхности может привести в послеоперационном периоде к накоплению жидкости в области операции, что требует пункционного лечения до 3-4 недель, что ведет к более длительному заживлению.Атерома
Атеромы — эпидермоидные кисты. Атеромы возникают главным образом на лбу, щеках, в области корня носа, реже — на подбородке и губах. Они имеют достаточно четкие границы и покрыты нормальной или лишь слегка истонченной кожей. Растут они медленно и на протяжении длительного времени не претерпевают изменений. Кашицеобразное содержимое атером может в любое время подвергнуться гнойному расплавлению и прорваться в окружающие ткани, вызывая в них гранулематозную реакцию. Атеромы следует удалять до наступления осложнений, так как в таком случае вмешательство не представляет никаких трудностей.
Услуги и цены отделения
Липома кожи – доброкачественная опухоль кожи, которая может возникнуть на любом участке с жировой прослойкой. Липому еще называют «жировик».
Липома может образоваться на поверхности кожи, а может и чуть глубже. Чаще всего она представляет собой небольшую безболезненную подвижную опухоль округлой формы. Растет липома довольно медленно, но при больших размерах может провисать, тогда ее называют «липомой на ножке». Это новообразование может быть множественным.
Липома не поддается консервативному лечению, и особенно народным средствам. Единственный способ избавиться от новообразования – оперативный.
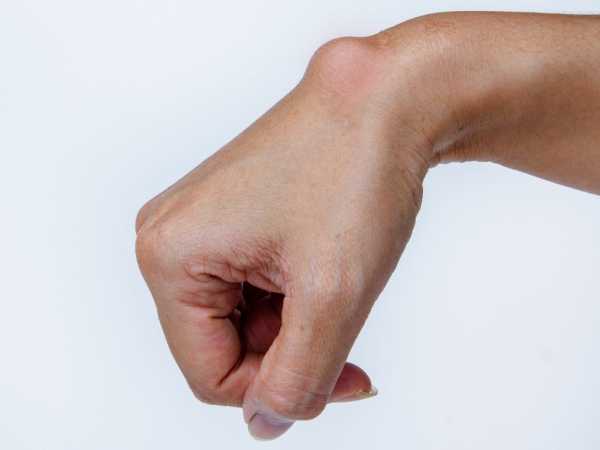
Гигрома кожи – доброкачественное новообразование кожи капсульной структуры, плотно соединенное с сухожилием. Содержимое гигромы – желеобразная серозная жидкость. Чаще всего образуется в области запястья, на кистях рук. Соответственно, пациента беспокоит, прежде всего, косметический дефект при этом заболевании. Болевых ощущений гигрома, как правило, не доставляет.
При небольших размерах новообразование поддается консервативному лечению, но при этом довольно часто возникают рецидивы. При осложнениях возможны нагноения.
Атерома кожи – доброкачественное новообразование, происходящее из сальной железы (обычно на волосистой части тела). Чаще всего возникает из-за закупорки сальной железы, в результате чего образуется «мешочек», заполненный кожным салом. Причиной атеромы бывает нарушение обменных процессов в организме, а также травмы.
Форма новообразования округлая, консистенция мягкая, при прикосновении атерома безболезненна. Опухоль нередко нагнаивается, случаются также разрывы атеромы, что может привести к инфицированию. В этом случае вмешательство хирурга необходимо и незамедлительно.
Фиброма кожи – доброкачественное новообразование, состоящее из зрелых клеток эпителия. Чаще всего выглядит как бесцветная выпуклая родинка, растет медленно. Обычно доставляет лишь косметический дискомфорт, часто имеет «ножку». При болевых ощущениях, быстром росте следует незамедлительно обратиться к хирургу.
Для диагностики новообразований кожи необходим осмотр хирурга, иногда требуется УЗИ. Единственный способ быстро и без последствий избавиться от дефекта – это его удаление. В МЦ «ОЛМЕД» диагностика и лечение липом, гигром, фибром и атером проводится очень быстро, качественно и без очередей. В этот же или на следующий день пациент может вернуться к своей обычной жизни.
В МЦ «ОЛМЕД» липомы и другие новообразования на коже удаляются в стационаре одного дня. При небольших размерах и отсутствии осложнений пациент может уйти домой сразу после операции.
Хирургическое вмешательство в МЦ «ОЛМЕД» осуществляется, как правило, под местной анестезией. Общий наркоз используется в случае большого размера новообразования или в случае глубокого расположения опухоли.
После операции в МЦ «ОЛМЕД» содержимое новообразования обязательно направляется на гистологическое исследование. Это исследование образца тканей на наличие злокачественных клеток.
Добрый вечер! Хотелось бы поделиться своими впечатлениями и эмоциями о данной клинике.Во первых, отмечу профессионализм персонала и врачей. Действительно, колосальная работа, которую проделали врачи не может оставить кого-то равнодушным. Хотелос…а С. Ф.
15 февраля 2022 г.
Моей маме 93 года, она периодически нуждается в медицинской помощи. В данном случае потребовалась консультация хирурга, но, к сожалению, в районной поликлинике не предусмотрен выезд специалистов на дом к лежачим больным. Оказалось, что и в больш…оровы!
02 ноября 2021 г.
Хочу поблагодарить администраторов Вашей клиники по ул.Фрунзе,20 за доброжелательность,приветливость,уважительное отношение к пациентам,особенно хочу отметить Савельеву Оксану за ее прекрасную улыбку и доброту .Спасибо Вам за теплоту и теплый пр…работе!
25 октября 2021 г.
Обратилась за помощью в клинику " Олмед" на ул.Фрунзе,20 к хирургу Шакирову Марату Хазиповичу и не ошиблась.До чего же внимательный,грамотный ВРАЧ с большой буквы.Сделал операцию на ноге(варикозное расширение вен и большая трофическая язва),были…лемые.х
25 октября 2021 г.
Добрый день! Хочу выразить благодарность замечательному доктору - Батакову Сергею Сергеевичу. Спасибо Вам, за ваш труд. Вы замечательный доктор, внимательный к с своим пациентам, настоящий профессионал своего дела. Желаю Вам крепкого здоровья, с…рь 2021
23 октября 2021 г.
Здравствуйте! Я постоянный клиент центра "Олмед" с 2011 года. Хочу выразить благодарность Кравченко Николаю Алексеевичу. Вы один из лучших специалистов в Екатеринбурге. Спасибо Вам за ваш труд. Вы замечательный человек, внимательны к своим пацие…рь 2021
23 октября 2021 г.
Записаться на прием
Почему клиенты довольны нашей работой
Врачи высокой квалификации
Наши врачи не только обладают высокой квалификацией в диагностике и лечении, но и отнесутся к вам с максимальным участием.
Удобные комплексные программы
Чтобы вы могли все предусмотреть и сэкономить при этом бюджет и время, мы разработали специальные комплексные программы.
Современные методы диагностики
Разнообразие применяемых нами методик диагностики позволяет выявить болезнь точно и быстро.
Эффективные подходы в лечении и профилактике
Обращаясь к нам, вы можете быть уверены в том, что лечение отвечает последним мировым стандартам
Липома молочной железы (жировик) — доброкачественная опухоль из жировой ткани мягкой консистенции, подвижная и безболезненная, располагается подкожно.
Наиболее часто встречаются жировики размером 1- 1,5 см в диаметре. Но иногда липомы молочной железы развиваются до больших размеров.
Большие размеры липомы (жировика) могут провоцировать сдавление окружающих тканей и нервных окончаний, вызывая тем самым болевые ощущения. Жировики характеризуются доброкачественным течением. Жировик может быть болезненным в тех случаях, когда в его составе имеется нервная ткань.
Липома молочной железы – причины
Причины возникновения липом на сегодняшний день неизвестны. Липома может образоваться в любом месте тела, где есть жировая ткань, чаще всего подкожно — на груди, голове, туловище, ноге, руке.
Липома молочной железы встречается достаточно часто.
Встречаются случаи возникновения множественных липом. С возрастом липома может увеличиваться, что приводит к некрасивому косметическому дефекту.
Диагностика липомы молочной железы
Если при самоосмотре молочных желез, вы обнаружили жировик на груди, немедленно обратитесь к врачу-маммологу. При осмотре маммолог устанавливает диагноз, который подтверждается пункцией с последующим цитологическим исследованием или гистологическим исследованием (после удаления липомы).
Лечение липомы молочной железы
Липома молочной железы лечится только одним способом – удаление липомы. Лечение липом народными средствами невозможно. Жировик на груди имеет склонность к рецидиву.
Показания к хирургической операции:
Маленькие липомы молочной железы удаляют под местной анестезией. Если липома молочной железы имеет большие размеры и локализуется в труднодоступной области, операция проводится под общим обезболиванием. Липома может перерождаться в злокачественное новообразование (озлокачествляться). Липома удаляется без госпитализации. Пациент проводит в клинике всего 1-2 часа.
Преимущества лечение липомы молочной железы в клинике «Sonomed»
| Прием врача-хирурга первичный | 1 600 |
| Прием врача-хирурга (доктора медицинских наук) первичный | 3 000 |
| Прием врача-хирурга (кандидата медицинских наук) первичный | 2 000 |
| Хирургия одного дня | |
| Биопсия кожи (без стоимости гистологического исследования) | 2 500 |
| Блокада ровного рубца | 5 500 |
| Введение лекарственных препаратов в сустав под УЗ-контролем (доктор медицинских наук Андреев А.В.) | 3 000 |
| Внутрисуставное введение лекарственного препарата (без стоимости препарата) | 2 200 |
| Вскрытие абсцесса при мастите | 2 000 |
| Вскрытие атеромы | 5 500 |
| Вскрытие гнойного бурсита | 2 300 |
| Вскрытие и дренирование постинъекционного абсцесса | 3 000 |
| Вскрытие и дренирование при подкожном или подногтевом панариции | 3 000 |
| Вскрытие и дренирование при сухожильном панариции | 5 000 |
| Вскрытие кисты копчика | 6 000 |
| Диагностическая пункция и аспирация жидкостных скоплений мягких тканей под УЗ-контролем | 3 700 |
| Зондирование раны | 500 |
| Иссечение рубцов с наложением внутрикожных швов более 5 см | 6 300 |
| Иссечение рубцов с наложением внутрикожных швов менее 5 см | 5 000 |
| Косметическое ушивание раны (более 10 см) | 7 300 |
| Косметическое ушивание раны (до 5 см) | 3 000 |
| Косметическое ушивание раны (от 5 до 10 см) | 5 000 |
| Краевая резекция вросшего ногтя | 2 500 |
| Местная анестезия (инфильтрационная, проводниковая) при хирургических манипуляциях | 700 |
| Наложение большой асептической повязки | 700 |
| Наложение малой асептической повязки | 500 |
| Наложение поверхностно-активной пленки | 600 |
| Наложение фиксирующей повязки | 600 |
| Обработка поверхностных повреждений кожи | 500 |
| Операция по поводу базалиомы (0,5 см-1см) | 3 300 |
| Операция по поводу базалиомы (более 1 см) | 4 500 |
| Операция по поводу базалиомы (до 0,5 см) | 2 200 |
| Операция по поводу гнойно-некротических заболеваний кожи и подкожной клетчатки нижних, верхних конечностей, туловища (более 2 см) | 3 000 |
| Операция по поводу гнойно-некротических заболеваний кожи и подкожной клетчатки нижних, верхних конечностей, туловища (до 2 см) | 2 000 |
| Операция по поводу подмышечного гнойного гидраденита | 2 800 |
| Параартикулярная блокада | 1 800 |
| Первичная хирургическая обработка локальных ожогов кожи I-II ст. (до 1%) | 1 300 |
| Первичная хирургическая обработка обширных ожогов кожи I-II ст. (свыше 1%) | 2 000 |
| Первичная хирургическая обработка осложненной раны до 4-х кв. см без ушивания | 1 800 |
| Первичная хирургическая обработка осложненной раны до 4-х кв. см с ушиванием | 2 000 |
| Первичная хирургическая обработка раны до 4-х кв. см без ушивания | 1 200 |
| Первичная хирургическая обработка раны до 4-х кв. см с ушиванием | 1 600 |
| Первичная хирургическая обработка раны свыше 4-х кв. см с ушиванием | 2 000 |
| Первичная хирургическая обработка скальпированной раны | 3 500 |
| Перевязка большой гнойной раны | 1 000 |
| Перевязка малой гнойной раны | 800 |
| Перевязка после сложного хирургического вмешательства | 1 000 |
| Перевязка послеоперационная чистая | 700 |
| Перевязка трофической язвы мазевая | 800 |
| Перевязка трофической язвы с антисептиками | 500 |
| Пластика уздечки верхней губы | 4 000 |
| Пластика уздечки нижней губы | 4000 |
| Пластика уздечки языка (хирург) | 4 500 |
| Прицельная биопсия (без стоимости цитологического исследования) | 1200 |
| Пункция кисты молочной железы (без стоимости цитологического исследования) | 1 200 |
| Резекция вросшего ногтя с пластикой ногтевого ложа | 5 300 |
| Снятие послеоперационных швов, лигатур | 1 000 |
| Удаление бородавки (0,5 - 1 см) | 2 400 |
| Удаление бородавки (более 1 см) | 4 200 |
| Удаление бородавки (до 0,5 см) | 1 800 |
| Удаление бородавки околоногтевой, межпальцевой (до 0.5 см) | 2 400 |
| Удаление бородавки подошвенной (до 1 см) | 3 700 |
| Удаление гиперкератоза стоп | 2 700 |
| Удаление инородного тела без рассечения мягких тканей | 2 000 |
| Удаление инородного тела с рассечением мягких тканей | 3 000 |
| Удаление мозоли | 900 |
| Удаление мягкотканого образования (фибромы, атеромы, липомы и др.) до 1 см | 2 000 |
| Удаление мягкотканого образования (фибромы, атеромы, липомы и др.) от 1 до 2 см | 3 000 |
| Удаление мягкотканого образования (фибромы, атеромы, липомы и др.) от 10 до 15 см | 9 000 |
| Удаление мягкотканого образования (фибромы, атеромы, липомы и др.) от 2 до 5 см | 3 500 |
| Удаление мягкотканого образования (фибромы, атеромы, липомы и др.) от 5 до 7 см | 4 500 |
| Удаление мягкотканого образования (фибромы, атеромы, липомы и др.) от 7 до 10 см | 6 000 |
| Удаление невуса (родинки) до 0,5 см (включая стоимость анестезии, шовного материала, наложения повязки; без стоимости гистологического исследования) | 3 500 |
| Удаление невуса (родинки) от 0,5 до 1 см (включая стоимость анестезии, шовного материала, наложения повязки; без стоимости гистологического исследования) | 4 500 |
| Удаление ногтевой пластинки | 2 500 |
| Удаление ногтевой пластинки, пораженной грибком (включая стоимость анестезии, наложения повязки) | 4 500 |
| Удаление папилломы (более 0,5 см) | 1 100 |
| Удаление папилломы (до 0,5 см) | 600 |
| Интимная контурная пластика | |
| Интимная контурная пластика 1 степени сложности (с введением препарата в объеме 1 шприца) | 13 000 |
| Интимная контурная пластика 2 степени сложности (с введением препарата в объеме 2 шприца) | 22 000 |
| Интимная контурная пластика 3 степени сложности (с введением препарата 3 шприца) | 29 000 |
| Интимная контурная пластика 4 степени сложности (с введением препарата 4 шприца) | 35 000 |
| Лечение стрессового недержания мочи образующими объем средствами (без стоимости препарата) | 30 000 |
| Миниинвазивная перинеопластика | 43 000 |
| Плазмолифтинг 1 категории сложности | 5 500 |
| Плазмолифтинг 2 категории сложности | 8 000 |
| Транспозиция дистального отдела уретры образующими объем средствами (с введением препарата в объеме 1 шприца) | 16 000 |
| Лазерная хирургия | |
| Лазерная пластика подъязычной уздечки | 4 400 |
| Лазерная циркумцизия (обрезание крайней плоти у мужчин) под местной анестезией | 22 000 |
| Лазерное удаление базалиомы до 0,5 см | 2 800 |
| Лазерное удаление базалиомы от 0,5 до 1 см | 3 500 |
| Лазерное удаление бородавки до 0,5 см | 2 000 |
| Лазерное удаление бородавки до 1 см | 2 700 |
| Лазерное удаление бородавки до 2 см | 4 400 |
| Лазерное удаление бородавок от 1 до 1,5 см | 4 000 |
| Лазерное удаление вросшего ногтя с 1 стороны | 5 500 |
| Лазерное удаление вросшего ногтя с пластикой ногтевого ложа с 1 стороны (включая стоимость анестезии, наложения повязки) | 6 500 |
| Лазерное удаление гемангиомы до 0,5 см | 1 500 |
| Лазерное удаление гемангиомы до 1 см | 2 000 |
| Лазерное удаление гипертрофированных малых половых губ | 22 000 |
| Лазерное удаление кератомы до 0,5 см | 1 600 |
| Лазерное удаление кератомы от 0,5 см до 1 см | 2 200 |
| Лазерное удаление ксантелазмы до 0,5 см | 2 000 |
| Лазерное удаление ксантелазмы от 0,5 до 1 см | 2 300 |
| Лазерное удаление множественных папиллом до 0,3 см до 10 шт | 5 000 |
| Лазерное удаление множественных папиллом до 0,3 см до 20 шт | 7 000 |
| Лазерное удаление мягкотканного образования (липомы,атеромы) до 1 см (включая анестезию, наложение швов и повязки) | 5 000 |
| Лазерное удаление мягкотканного образования (липомы,атеромы) от 1 до 2,5 см (включая анестезию ,наложение швов и повязок) | 6 000 |
| Лазерное удаление мягкотканного образования (липомы,атеромы) от 2,5 до 5 см (включая анестезию ,наложение швов и повязок) | 6 500 |
| Лазерное удаление мягкотканного образования (липомы,атеромы) от 5 до 7 см (включая анестезию,наложение швов и повязок) | 7 500 |
| Лазерное удаление невуса (родинки) до 0,5 см | 2 000 |
| Лазерное удаление невуса (родинки) до 1 см | 3 000 |
| Лазерное удаление невуса (родинки) от 1 см до 1,5 см | 3 300 |
| Лазерное удаление ногтевой пластинки пораженной грибком 1 шт | 5 000 |
| Лазерное удаление папилломы до 0,3 см | 600 |
| Лазерное удаление папилломы до 0,5 см | 1 200 |
| Лазерное удаление сирингом (“жировички” на коже век и лица) 1 шт | 600 |
| Лазерное удаление сирингом папиллом века более 0,3 см за 1 шт | 2 700 |
| Лазерное удаление сирингом папиллом века до 0,3 см за 1 шт | 600 |
| Лазерное удаление халязиона (включая стоимость анестезии) | 6 000 |
| Лазерное удаление эпидермальной кисты (включая анестезию,наложение швов и повязок) | 6 000 |
Александров Андрей Геннадьевич
врач-хирург
высшая квалификационная категория
Гаврилов Николай Захарович
врач-хирург
высшая квалификационная категория
В современном врачебном комплексе «АМЕЛИК» ведется прием различных специалистов. Клиентам предлагаются услуги взрослого хирурга в Йошкар-Оле. Медицинское учреждение осуществляет деятельность несколько лет и уже обрело доверие множества пациентов.
Хирурги медицинского центра «АМЕЛИК» в г. Йошкар-Оле помогут вам при острых и хронических заболеваниях: (артриты, артрозы, бурситы, синовииты, тендовагиниты, плече — лопаточный периартроз), травмах (ушибы, растяжения связочного аппарата суставов, неосложненные переломы ребер).
Хирурги определят оптимальную тактику лечения, проведут плановые амбулаторные операции при заболеваниях кожи, подкожной клетчатки, мягких тканей (удаление липом, атером, папиллом), операции по лечению вросшего ногтя, внутрисуставные блокады при артрозах крупных суставов.
Наше многопрофильное медицинское учреждение имеет следующие достоинства:
Для записи на прием к платному хирургу в Йошкар-Оле посетите раздел «Контакты». Перезвоните по одному из указанных номеров или заполните специальную форму. Желаем вам всегда оставаться здоровыми!
Образование под кожей мягкой опухоли желеобразной консистенции, безболезненной, легко смещаемой, не сливающейся с соседними тканями. Жировик не беспокоит очень долго, пока из-за своего роста не начинает сдавливать окружающие ткани.
В молодом возрасте может развиться липоматоз – наследственное заболевание, при котором множественные липомы, расположенные на животе, лице, спине, в области шеи, сливаются в большие очаги. Иногда такие образования могут быть болезненными.
Дифференциальную диагностику проводят со следующими заболеваниями:
Консервативными методами патология не лечится, поэтому основной вопрос при появлении признаков заболевания - где удалить липому, пока она не достигла больших размеров. Лечение проводится только у хирурга в клинике, следующими методами
Малотравматичные методы удаления липом (лазерный, аспирационный, радиоволновой) являются предпочтительными при удалении опухоли на лице и на голове из-за отсутствия видимых косметических дефектов после операции.
При отсутствии лечения возможна малигнизация - перерождение липомы в липосаркому. Иногда жировики могут нагнаиваться и подвергаться некрозу, что создает опасность для жизни пациента.
Лица, имеющие наследственную предрасположенность к заболеванию. Профилактические меры не разработаны.
При возникновении липомы необходимо обратиться к специалисту. Пройти обследование и удалить липому на теле, в том числе и с помощью лазера, можно в одном из современных хирургических отделений НИАРМЕДИК у высококвалифицированного хирурга. Стоимость удаления липомы зависит от ее расположения и метода операции. Лечение проводится с помощью новейшей аппаратуры с применением наркоза в условиях стационара.
Липома (в народе «жировик») – медленнорастущая опухоль, которая не трансформируется в злокачественные новообразования и мало тревожит ребенка. Она безболезненна, подвижна, встречается преимущественно в местах, которые содержат мало жировой ткани – плечи, бедра, голова.
Удалению подлежат:
Сначала ребенка осматривает анестезиолог для выбора оптимального метода обезболивания. В «СМ-Доктор» удаление липомы детям может проводиться с применением местных обезболивающих средств, под общим наркозом (пропофол) или с использованием аппаратно-масочного наркоза. В каждом отдельном случае доза анестетика рассчитывается в зависимости от возраста и массы тела ребенка.
Предоперационная подготовка включает:
Удаление липомы в детской клинике «СМ-Доктор» проводится тремя способами:
Удаление липомы – это радикальное лечение. Новообразование устраняется полностью, риск рецидива минимален. После операции восстанавливается эстетика пораженной области.
Первые несколько дней необходимо посещать манипуляционный кабинет для смены повязок. После операции в течение недели следует воздержаться от интенсивных физических нагрузок. Повторные осмотры проводятся через 7 и 30 дней (ориентировочные сроки). Хирурги оценивают качество заживления раны, при необходимости проводят коррекцию послеоперационного периода. Полное восстановление может занять до 1-2 месяцев.
Записаться на приём или задать вопросы можно круглосуточно по телефону +7 (495) 292-59-86
Липома (липома) — наиболее распространенное доброкачественное новообразование мягких тканей мезенхимального происхождения. По оценкам, подкожных липомы составляют от 25% до 50% всех опухолей мягких тканей.
Содержимое (Щелкните элемент из списка ниже, чтобы проверить)
Поражения хорошо отграничены, состоят из зрелых жировых клеток (адипоцитов), обычно локализуются в подкожной клетчатке туловища, плечевого пояса, верхних конечностей и шеи.Они могут развиваться и в более глубоких слоях: в скелетных мышцах или в забрюшинном пространстве. Опухоли обычно безболезненны, окружены тонкой фиброзной капсулой, на разрезе желтоватого цвета, с видимыми сосудами. Они имеют много гистологических подтипов, например ангиолипома, фибролипома, плеоморфная липома.
Липомы мягкие, подвижные по отношению к субстрату, покрывающая их кожа без изменений. Они могут появляться поодиночке (чаще всего), но бывают и множественные формы (так называемые липоматоз ). Множественные липомы встречаются в 5%-10% случаев; они обычно связаны с семейным липоматозом или другими генетическими нарушениями.
Липомы могут возникать в любом возрасте, но в большинстве случаев развиваются между четвертым и шестым десятилетием жизни. Изменения одинаково характерны для обоих полов с небольшим преобладанием мужчин. Обычно они растут медленно, достигая 2-3 сантиметров в диаметре, но в некоторых случаях могут превышать 10 сантиметров и весить более 1000 граммов (так называемые« гигантских липомы »).
Диагноз обычно ставится на основании клинической картины. В случае сомнений в дифференциации может помочь УЗИ.
Липома развивается в результате разрастания жировой ткани . Считается, что эта доброкачественная опухоль возникает из первичных клеток (а не из зрелых адипоцитов), которые затем трансформируются в зрелые жировые клетки после многоступенчатого процесса. Таким образом, размеры липом могут увеличиваться с увеличением веса (накоплением жира), но потеря веса не уменьшает их.
Точная патофизиология липом остается неясной, однако результаты исследований указывают на генетическую основу поражений (у 2%-3% больных множественные семейные поражения; существуют также генетические синдромы, при которых липомы являются клиническим симптомом ).
Также было выявлено несколько цитогенетических аномалий, например, аберрации в области хромосомы 12q13-15 (65% случаев). Но в отдельных липомах вероятной причиной, по-видимому, является травма, которая может индуцировать высвобождение цитокинов и стимулировать дифференцировку преадипоцитов в зрелые адипоциты.
Злоупотребление алкоголем, заболевания печени и непереносимость глюкозы также упоминаются среди факторов, предрасполагающих к развитию поражений. Частота липом также выше у пациентов с ожирением, гиперлипидемией и диабетом.
Множественные липомы могут быть проявлением следующих синдромов:
Большинство опухолей подкожного слоя не требуют лечения. Изменения могут быть удалены из эстетических соображений. В случае диагностических сомнений опухоль требует иссечения с последующим гистологическим исследованием.Лечебное иссечение проводят в случае симптоматических липом - когда они являются источником недомоганий: становятся болезненными, быстро растут, нарушают двигательную функцию.
В липомах могут содержать элементы, типичные для других тканей, например фиброзные (фибролипомы), сосудистые (ангиолипомы). Если опухоль инфильтрирует соседние структуры (фасции, мышцы), требуется углубленная предоперационная диагностика для дифференциации от саркомы ( липосаркома ).Согласно рекомендациям Европейского общества медицинской онкологии, биопсия требуется при опухолях в подкожном слое > 5 см или более глубоких (паразиальных) опухолях. Это означает, что после диагностирования липомы в подкожном слое проводится УЗИ на основании клинической картины. Когда рентгенологическая картина соответствует клинической картине, липома имеет типичное подкожное расположение и ее размеры не превышают 5 см - опухоль можно иссекать. Плохо отграниченное поражение с быстрым ростом или более 5 см до иссечения требует толстоигольной биопсии или открытой биопсии, даже если ультразвук показывает липому.В случае атипичного расположения опухоли, больших размеров, сомнительного диагноза или неврологической симптоматики может потребоваться проведение компьютерной томографии или магнитно-резонансной томографии.
Очаг удаляют под местной анестезией (обычно 0,2% раствором лидокаина с адреналином). Линия разреза чаще всего делается по линиям кожи. С помощью гемостатических щипцов или хирургических ножниц очаг иссекают от окружающих тканей. Неинкапсулированная липома, определяющая границы опухоли, может потребовать удаления всей рыхлой жировой ткани в месте поражения.Кровотечение во время процедуры незначительное. После наложения швов пациент может идти домой. Иссеченная ткань отправляется на гистологическое исследование.
Предлагаем ознакомиться со следующими материалами:
% PDF-1.7 % 246 0 том > эндообъект внешняя ссылка 246 89 0000000016 00000 н 0000002821 00000 н 0000003030 00000 н 0000003066 00000 н 0000003668 00000 н 0000003695 00000 н 0000003834 00000 н 0000003978 00000 н 0000004121 00000 н 0000004682 00000 н 0000004850 00000 н 0000005114 00000 н 0000005814 00000 н 0000006129 00000 н 0000006543 00000 н 0000007345 00000 н 0000007810 00000 н 0000008058 00000 н 0000008095 00000 н 0000008795 00000 н 0000008909 00000 н 0000009021 00000 н 0000009725 00000 н 0000009821 00000 н 0000010221 00000 н 0000010248 00000 н 0000010956 00000 н 0000010983 00000 н 0000011453 00000 н 0000011851 00000 н 0000012293 00000 н 0000013158 00000 н 0000013799 00000 н 0000013942 00000 н 0000014673 00000 н 0000014814 00000 н 0000014957 00000 н 0000014984 00000 н 0000015487 00000 н 0000015514 00000 н 0000016111 00000 н 0000016823 00000 н 0000017767 00000 н 0000018528 00000 н 0000019342 00000 н 0000019874 00000 н 0000022524 00000 н 0000022594 00000 н 0000022697 00000 н 0000026976 00000 н 0000027257 00000 н 0000027620 00000 н 0000033935 00000 н 0000041744 00000 н 0000042022 00000 н 0000042605 00000 н 0000045661 00000 н 0000045731 00000 н 0000045801 00000 н 0000045904 00000 н 0000046014 00000 н 0000046291 00000 н 0000046710 00000 н 0000046780 00000 н 0000046889 00000 н 0000053115 00000 н 0000053393 00000 н 0000053881 00000 н 0000059677 00000 н 0000074317 00000 н 0000083726 00000 н 0000083796 00000 н 0000083892 00000 н 0000087661 00000 н 0000087940 00000 н 0000088217 00000 н 0000 088 244 00000 н 0000088632 00000 н 0000088721 00000 н 0000089083 00000 н 0000091906 00000 н 0000092265 00000 н 0000 092 705 00000 н 0000096006 00000 н 0000096273 00000 н 0000096619 00000 н 0000096905 00000 н 0000099631 00000 н 0000002076 00000 н трейлер ] / Предыдущая 612925 >> startxref 0 %% EOF 334 0 том > поток hb``b`x A , + X ٪
.90 000 доброкачественные гиперпластические изменения жировой тканиЛипомы
Липомы — доброкачественные опухоли, происходящие из жировой ткани. Они имеют характер четко очерченной опухоли, окруженной соединительнотканной сумкой, которая заполнена жировой тканью. Эти опухоли носят доброкачественный характер, т. е. не могут прорастать за пределы соединительнотканной капсулы или образовывать отдаленные метастазы. Они даже не представляют угрозы для здоровья и жизни.
Липомы чаще всего располагаются в подкожной клетчатке, но они также могут возникать в других местах, например, в паренхиматозных органах, таких как печень. Они могут возникать как поодиночке, так и в виде множественных липом. Обычно они появляются у людей старше 40 лет. Несмотря на то, что они не являются серьезным заболеванием, из-за своего роста они могут представлять собой значительный косметический дефект.
Причины возникновения липом точно не установлены. Существует несколько теорий, которые могли бы объяснить генезис этих опухолей.Один из них говорит о генетических факторах. Другая версия представляет собой версию о том, что воспаление и молекулы, выделяемые иммунной системой, стимулируют чрезмерное деление жировых клеток. Однако ни одна из этих теорий не была подтверждена.
Несмотря на отсутствие однозначной информации, объясняющей, почему возникают липомы, выявлены некоторые факторы риска, наличие которых способствует образованию доброкачественных жировых опухолей. К ним относятся, в первую очередь, возраст от 40 до 60 лет, злокачественная опухоль у больного или члена его семьи, избыточная масса тела, место после травмы, а также наличие некоторых заболеваний, которые могут предрасполагать к себе к образованию липом.К ним относятся относительно редкие синдромы, такие как болезнь Декрама, болезнь Каудена, болезнь Маделунга и синдром Гарднера.
Липомы — опухоли различной гистопатологической структуры. На основании этих различий выделено несколько видов липом, наиболее популярные из которых перечислены ниже:
Анги-липома – это жировая опухоль с большим количеством кровеносных сосудов.
Zimowiak — это очень редкий вид липомы, в основном встречающийся в
году у младенцев.
Липома - очень хорошо очерченная опухоль, маловаскулярная, единичная.
Липобластома – это разновидность липомы, встречающаяся в основном у детей раннего возраста и младенцев. Несмотря на свою доброкачественную природу, она требует дифференциации
от липосаркомы, которая, в свою очередь, является очень злокачественным новообразованием.
Жировая адипома - доброкачественная опухоль с четкими границами, состоящая из жировой и мышечной ткани.
Миелолипома - опухоль, состоящая из жировой ткани и ткани костного мозга.
Веретеноклеточная липома, мультиформная липома - поражение с многочисленными жировыми клетками и небольшим количеством мелких кровеносных сосудов.
Основным признаком липомы, расположенной в подкожной клетчатке, является наличие хорошо прощупываемой, мягкой, безболезненной опухоли. Очаг подвижен как по отношению к коже, так и к субстрату.Некоторое время деформируется под давлением. Характеризуется медленным ростом, может достигать размеров до нескольких километров и веса до нескольких килограммов.
Конечно, такие ситуации возникают при отсутствии должного лечения. Обычно это не связано с общими симптомами, такими как лихорадка, боль, ночная потливость или потеря веса. Симптоматика органных липом значительно сложнее. В зависимости от локализации могут возникать такие симптомы, как анемия, артериальная гипертензия, желтуха, нарушение функции почек, нарушения свертываемости крови, периферические отеки, нарушения дыхания
и другие.
Очень важно проконсультироваться с врачом, если вы заметите какие-либо изменения в липоме. В подавляющем большинстве случаев диагноз можно поставить на основании клинической картины. В сомнительных случаях выполняются чрескожные USG изменения, а в случае дальнейших сомнений берется хирургическая биопсия и на основании гистопатологического исследования ставится окончательный диагноз.
Основным методом лечения липом является хирургический.При одиночной липоме ее проводят под местной анестезией, при множественных липомах необходимо общее лечение. Процедура заключается в рассечении тканей и удалении опухоли с соединительнотканным мешком с последующим ушиванием раны. Удаленную опухоль в обязательном порядке подвергают гистопатологическому исследованию, направленному на установление достоверного диагноза, что позволяет завершить процесс лечения данного заболевания.
Другим способом лечения липомы является введение в очаг поражения стероидов.Лекарства вводят путем инъекции непосредственно в опухоль, постепенно уменьшая ее размер. Однако у этого метода есть два существенных недостатка. Во-первых, он не позволяет полностью удалить липому, а лишь уменьшает ее размеры. Во-вторых, невозможно провести гистопатологическое исследование.
Однако и современная эстетическая медицина предлагает возможность справиться с этим заболеванием. Метод, предложенный этой отраслью медицины, – лазерная липосакция. Особенно рекомендуется людям с множественными, многоопухолевыми поражениями и, например, при наличии противопоказаний к общей анестезии.
Во время процедуры врач помещает небольшой зонд в область липомы. Задача зонда – отсосать жировую ткань изнутри опухоли. Затем специальной канюлей удаляют освобожденный от жира соединительнотканный мешок. Дополнительным преимуществом этого метода является то, что он не оставляет шрамов.
Устройство, которое безболезненно выполняет лазерную липосакцию , называется Lipolife .
На самом деле, учитывая потенциальные механизмы образования липом и факторы риска их возникновения, предотвратить появление липом практически невозможно.Единственный фактор риска, с которым мы можем бороться, — это предотвращение травм. Поэтому очень важно самосознание и наблюдение за собственным телом, чтобы
при любых подозрительных изменениях как можно скорее обратиться к врачу. Это важно, потому что мы не можем определить, имеем ли мы дело с доброкачественной липомой или, может быть, с липосаркомой, которая является раком с высокой степенью злокачественности.
Липома представляет собой образование, которое растет под кожей и чаще всего принимает форму опухоли.Относится к так называемой группе доброкачественных новообразований. Угрозы для жизни он не представляет, поэтому бояться его не стоит, однако он может быть эстетической проблемой и влиять на наш душевный дискомфорт, вызывая комплексы.
Возникающие поодиночке или группами, липомы являются наиболее распространенным состоянием, поражающим людей в возрасте от 40 до 60 лет, хотя они также могут поражать молодых и пожилых людей.Чаще всего встречается на животе, пальцах ног, руках, ягодицах, а также на щеках. Он также может появиться на внутренних органах, а затем вызвать проблемы со здоровьем.
Липома состоит из соединительнотканной капсулы, в которой собирается жир и принимает форму скользящей мягкой опухоли, расположенной под кожей. Липома растет очень медленно и может достигать размеров от нескольких миллиметров до нескольких сантиметров. Кожа в месте ее возникновения выглядит нормально, не покраснела и не шелушится, при этом при надавливании липома временно деформируется, не причиняя боли.
Причины этой опухоли до конца не известны. Чаще всего предполагают, что липома образуется из-за генетической предрасположенности или под влиянием воспалений и выделяемых иммунной системой частиц, отвечающих за стимуляцию роста адипоцитов, т.е. клеток, синтезирующих и запасающих жир в организме. Есть несколько факторов, которые могут увеличить риск развития липомы:
возраст – наибольшему риску подвержены люди в возрасте 40-60 лет,
90,084 90,081генетическая предрасположенность – наличие липомы у членов семьи увеличивает риск его внешний вид,
избыточный вес - опухоль чаще встречается у людей с избыточным весом,
травмы и ранения - часто возникает в местах после травм или ранений,
Болезнь Декрама, болезнь Каудена, болезнь Маделунга или - эти заболевания благоприятствуют развитию липомы.
Было выявлено несколько различных типов липом. Наиболее распространены:
ангиолипома - окружена соединительной тканью, при этом при микроскопическом исследовании обнаруживаются многочисленные кровеносные сосуды
полынь - чаще всего встречается у детей раннего возраста нащупайте пальцем,
липобластома - встречается в основном у младенцев и детей раннего возраста.Особое внимание следует уделить отличию от липосаркомы, которая является злокачественной опухолью
миолипома - имеет четко отграниченный характер и не представляет опасности малигнизации
миелолипома - вид опухоли, состоящей из жировой ткани и ткани костного мозга, однако не имеет склонности к злокачественному новообразованию
Веретенообразная липома и мультиформная липома - доброкачественные изменения с мелкими сосудами и адиопоцитами
к врачу.Обычно диагноз ставится при физическом осмотре, который позволяет нам подтвердить, что изменение является доброкачественным. Этот вид опухоли не требует лечения, однако его часто удаляют из эстетических соображений. Чаще всего липому удаляют такими методами, как:
хирургическое иссечение липомы - это самый распространенный метод при наличии данного недуга. Во время процедуры врач разрезает ткани, из которых удаляет новообразование вместе с соединительнотканной капсулой.В случае одиночной липомы процедуру проводят под местной анестезией, а при наличии скопления опухолей (так называемые множественные липомы) применяют общую анестезию.
Липосакция – рекомендуется людям с множественными липомами. Через небольшой разрез жир отсасывается специальным зондом. Затем врач удаляет соединительнотканный мешок. Процедура проводится под местной или общей анестезией.
Введение стероидов в очаг поражения - препарат в виде инъекций вводят внутрь опухоли, вызывая ее уменьшение.Этот метод не удаляет липому полностью, а лишь значительно ее уменьшает. Кроме того, в случае данного вида терапии врач не имеет возможности провести гистопатологическое исследование, которое служит для подтверждения диагноза и отсутствия злокачественных изменений.
С развитием медицины понимание человеческого тела и его строения становилось все более и более точным. Первоначально они были разделены на органы, позже они были разделены на ткани, а после открытия микроскопа было замечено, что они состоят из огромного количества клеток. Сегодня мы знаем, что клетка также имеет сложную структуру и что некоторые заболевания могут быть вызваны аномальной структурой клеточных продуктов, таких как ферменты или рецепторы.Идя еще дальше, аномалия в структуре генетического материала — основной формы информации, содержащейся в человеческом теле — может способствовать развитию болезни. Говоря простым языком, человеческую ДНК можно сравнить с весьма исчерпывающим набором инструкций, на основании которых клетка делится, вырабатывает соответствующие белки и даже может подвергаться апоптозу — то есть может просто погибнуть.
Строение и функционирование организма представляет собой непрерывный динамичный процесс. Клетки постоянно умирают и делятся, а старые заменяются новыми.Это относится ко всему телу. Подсчитано, что человеческий организм постоянно перестраивается каждые несколько лет. Таким образом, у здорового человека существует постоянный баланс между гибелью и делением клеток.
В этих явлениях, происходящих в каждом организме, следует искать основу для образования новообразований. Считается, что аномалии в генетической информации могут привести к этому дисбалансу. Из-за ошибок в записи и чтении клеточной ДНК и накопления факторов, приводящих к этому, иммортализируется определенная популяция клеток, которая делится без ограничений и возможности торможения этого процесса.
В нормальном цикле мертвая клетка заменяется клеткой того же типа и сохраняется непрерывность ее функций. В случае образования аномальных клеток они не выполняют функции, соответствующие их происхождению (из этого правила есть некоторые исключения, тем не менее опухолевая болезнь всегда нарушает баланс организма). Неограниченное клеточное деление, которое не контролируется, приводит к образованию
тканевой массы - опухоли, а когда клетки теряют связь со средой, на которой они находятся, - к образованию метастазов.Процесс развития этих изменений называется канцерогенезом.
Стоит понимать, что опухолевые заболевания не являются современными заболеваниями или являются только человеческими. Уже Гиппократ описывал случаи болезней и описания способов борьбы с этим недугом, а современные исследования указывают на наличие следов опухолевых изменений в мумифицированных телах тысячелетней давности. Древнейший метод лечения, которым в данном случае является хирургия, также восходит к древности. Сегодня изучение структуры клетки, ее цикла, чтение
и понимание информации, содержащейся в ДНК человека, а также интенсивные исследования позволяют лучше и эффективнее выявлять и лечить опухолевые заболевания.
Канцерогенез — сложный процесс, который обычно занимает годы. Подсчитано, что до 80% случаев вызваны внешним фактором, таким как радиация, заражение определенным вирусом или, например, канцерогенными химическими веществами. Определенные генетические предрасположенности, разделенные на сильные и слабые, также могут предрасполагать ко всему процессу. Сильная генетическая предрасположенность – врожденные синдромы аномалий, значительно повышающие шансы развития заболевания (даже до 100%).Остальные – это индивидуальный «генетический фон», созданный в результате наследования от предков генов, более или менее дающих шанс заболеванию. Однако нельзя сказать, что рак является наследственным генетическим заболеванием.
Будь то по внешним причинам или из-за генетической предрасположенности, первой стадией канцерогенеза является инициация. Это единичная мутация в клетке — ошибка в генетическом коде. Клетка оснащена сложными системами обнаружения и восстановления мутаций с высокой эффективностью.Если это возможно, ДНК восстанавливается, иначе клетка запускает цикл процессов, ведущих к ее гибели. Однако бывают ситуации, когда измененный генетический код остается незамеченным или клетка не входит в цикл апоптоза (запрограммированная смерть). Мутации в ДНК не являются однородными для всех видов рака (хотя могут быть сходными у многих), они могут касаться разных генов. Если обсуждаемая и стойкая мутация возникает в генах, отвечающих за клеточный цикл или систему репарации ДНК, она может привести к образованию опухоли.Это зависит от следующего этапа, который является продвижением.
Во время второй фазы канцерогенеза - промоции - происходит увеличение скорости изменений в клетке, ухудшение ее функции и нестабильность генома. Клеточные белки больше не выполняют своих функций (таких как репарация ДНК), и происходят дальнейшие неконтролируемые мутации. Образуется популяция новых клеток, и геном, весь набор генов человека, становится нестабильным. Образуется так называемая карцинома in situ . На этом этапе обнаруженное поражение еще безвредно, так как дает шанс полностью излечиться, удалив его (напр.удаление дисплазии шейки матки или удаление полипов толстой кишки с помощью эндоскопа). В противном случае он становится злокачественным.
Третий этап прогрессии. Это продвинутое и сложное явление. Растущая опухоль вырабатывает вещества, которые вызывают рост внутри нее кровеносных сосудов, снабжающих ее кислородом и питательными веществами. Непрерывные мутации приводят к созданию все новых и новых типов клеток. В процессе отбора отбираются те, которые обладают наибольшей жизнеспособностью.Со временем клетки отделяются от так называемого тканевого матрикса, т.е. от своего субстрата. Они начинают инфильтрировать ткани, расположенные в их окружении, а на более поздних стадиях развития болезни поражают лимфатические узлы и отдаленные органы.
Недавно была доказана теория о том, что только некоторые клетки опухоли делятся. Они называются раковыми стволовыми клетками. Возможно, эти последние данные повлияют на лечение и управление в будущем.
Обсуждаемые процессы касались общего вида опухолевого образования.Стоит помнить, что это неоднородная группа. Больной часто сталкивается с термином доброкачественное, злокачественное или местно-злокачественное новообразование.
Доброкачественные опухоли
Доброкачественные опухоли представляют собой новообразования тканей, которые медленно растут, смещая, но не разрушая соседние ткани. В некоторых случаях рост опухоли приостанавливается на длительное время. Подавляющее большинство из них окружено кошельком. Раковые клетки хорошо дифференцированы, что сходно с клетками ткани, из которой они происходят.Лечение такого поражения эффективно, так как после его удаления (резекции) не возникает рецидива. Доброкачественная опухоль не инфильтрирует лимфатические узлы и не метастазирует.
Местные злокачественные новообразования
Местные злокачественные новообразования представляют собой группу, способную инфильтрировать и разрушать близлежащие ткани или вызывать симптомы, возникающие в результате их угнетения. Кроме того, после удаления они могут рецидивировать и вызывать рецидив. Примеры включают смешанные опухоли слюнных желез или некоторые глиомы.
Злокачественные новообразования
Злокачественные новообразования относятся к наиболее опасной группе заболеваний.У них нет кошелька, и что их можно охарактеризовать, так это рост внутри них сосудов и быстрый темп развития. Они проникают в соседние структуры и могут метастазировать в отдаленные органы. Их структура, оцениваемая под микроскопом, отличается от нормальной. Клетки внутри них часто делятся, могут изменить форму и не выполнять свою функцию.
Обратите внимание, что это не строгое деление. Нередки случаи, когда опухоль имеет признаки, соответствующие критериям из разных групп — например, она может иметь капсулу и при этом развиваться отдаленные метастазы.
Для облегчения разделения принцип заключается в том, что злокачественные новообразования - это новообразования, способные к метастазированию.
Другим очень важным подразделением новообразований является различие между эпителиальными и неэпителиальными типами. Разделение основано на том, из какой ткани происходит опухоль.
Эпителий выстилает пищеварительный тракт и участвует в всасывании пищи. Он также может образовывать так называемый секреторный (железистый) эпителий и транспортировать и секретировать такие вещества, как гормоны, пот и слюна.Эпителиальная ткань также может иметь двигательные выросты - реснички, с помощью которых она транспортирует частицы, попадающие в дыхательную систему, и перемещает их наружу. Это лишь некоторые из многих функций эпителия.
Эпителиальные новообразования
Доброкачественные эпителиальные новообразования в основном представлены аденомой, папилломой и кистозной опухолью, в зависимости от типа эпителия, из которого происходит поражение.
В случае злокачественных эпителиальных опухолей появляется термин рак.
Рак — термин, применимый только к этой группе новообразований. Его название создается путем добавления названия типа эпителия, и поэтому мы имеем, например, аденокарциному, плоскоклеточный рак и так далее.
Неэпителиальные новообразования
В случае неэпителиальных доброкачественных новообразований названия образуются путем преобразования названия ткани, из которой они происходят, например, миома, липома, а в случае злокачественной саркомы: сосудистая саркома (ангиосаркома), липосаркома (липосаркома) и др.
Другие важные типы включают меланома - новообразование, происходящее из пигментных клеток, лимфомы - злокачественное новообразование лимфатической системы, лейкемия - происходящее из кроветворных клеток костного мозга.
Инвазивность и метастазирование являются отличительной чертой злокачественных опухолей. Это появление нового фокуса, прерывистого с первоначальным изменением. Разные злокачественные новообразования имеют различный метастатический потенциал.У 30% больных, обращающихся к онкологу, уже есть изменения в отдаленных органах.
Метастазирование происходит путем диссеминации различными путями, а именно через полости тела, такие как брюшина или плевра, через кровоток или лимфатическую систему. Лимфатической системой называют сосуды и органы, состоящие из лимфатической ткани. Его основная функция заключается в защите организма от инфекции и оттока жидкостей.
Предполагается, что лимфатическая система является характерным путем метастазирования карцином, а кровеносная система — характерным путем метастазирования сарком, однако это не является правилом, и эти пути могут переплетаться.
Первый этап метастатического процесса — это когда клетки покидают матрикс или основу, к которой они прикреплены. Это осуществляется за счет постепенного разрыхления и утраты связей между соседними клетками, деградации матрикса (например, под действием деградирующих ферментов)
и последующей миграции за его пределы.
Первичные опухолевые клетки выделяют большое количество дочерних клеток. Однако лишь немногие из них сохраняют способность продуцировать метастазы.Это потому, что они чувствительны к различным защитам организма.
Некоторые раковые клетки могут оставаться бездействующими в течение многих лет и проявляться спустя долгое время после удаления первичной опухоли.
90 100
Злокачественные новообразования – это заболевания, встречающиеся в любой популяции и имеющие относительно высокую смертность. Это вторая ведущая причина смерти в развитых странах после сердечно-сосудистых заболеваний. В течение многих лет наблюдается рост как заболеваемости, так и смертности от злокачественных новообразований.Лишь в последние годы эта тенденция замедлилась. В основе такого положения дел лежат изменения демографической структуры обществ с годами и воздействие канцерогенов, не все признаваемые и по сей день.
В Польше ежегодно регистрируется 155 000 случаев заболевания и 93 000 смертей. Подробные данные об эпидемиологии рака можно найти в отдельной главе.
Процесс диагностики рака обычно состоит из нескольких основных элементов:
1.История и клиническое обследование
2. Диагностическая визуализация
3. Биохимические тесты
4. Отбор проб, гистопатологическое обследование
Хорошо собранное интервью, то есть так называемое субъективное обследование лежит в основе любого медицинского обследования. Здесь чрезвычайно важна информация о симптомах, течении болезни на сегодняшний день и семейном анамнезе. Никогда не скрывайте информацию от своего врача.Его задачей является выбор соответствующих событий и симптомов
. Хорошо собранное интервью позволяет поставить первоначальный диагноз
и подобрать соответствующие тесты для его проверки. Ориентация на дальнейшие действия часто сокращает время до постановки точного диагноза и ускоряет процесс реализации лечения.
Из-за разнообразия группы опухолевых заболеваний симптомы также могут быть очень разными. У них могут быть системные симптомы, такие как
, и местные симптомы из-за роста опухоли.Обычно сообщаемые общие симптомы, которые должны настораживать:
Ко второй группе симптомов относятся местные симптомы, обусловленные сдавлением или разрушением тканей.Возможны следующие проявления:
Если вы заметили какие-либо тревожные симптомы, всегда звоните своему врачу общей практики по номеру
и обращайтесь за советом.
Подробное описание симптоматики данной опухоли можно найти в соответствующих главах для конкретной локализации.
Следующим важным этапом является медосмотр. Врач, осматривая все тело, находит подозрительные пигментные образования и оценивает цвет кожных слоев (бледность, пожелтение). При пальпации обнаруживаются уплотнения, опухоли, увеличенные лимфатические узлы. Благодаря осмотру отдельных систем можно оценить их функции и структурные нарушения. Всестороннее исследование в сочетании с интервью
является бесценным источником информации.
2. Визуальная диагностика
В диагностике рака используется широкий спектр визуализирующих тестов. Они позволяют обнаружить изменения, определить их локализацию и размер, оценить форму и, наконец, обнаружить метастазы в отдаленных тканях организма. Основные методы визуализации будут описаны ниже. Следует помнить, что для проведения окончательного исследования недостаточно визуализации – для этого необходима микроскопическая оценка пораженной ткани.
Базовым обследованием является обычный рентген
- специально для диагностики легких, костей, молочных желез и желудочно-кишечного тракта. В случае грудной клетки рентгенолог может оценить аэрацию легких и обнаружить даже небольшие узелки. Поражения, расположенные периферически, близко к грудной стенке, можно пунктировать и подвергнуть гистопатологическому исследованию. Подозрение на более глубокие процессы является показанием к более детальным исследованиям, таким как компьютерная томография (КТ).
Маммография — это тип рентгеновского изображения. Это основа для скрининга опухолей молочной железы, но известно, что этот метод имеет много ограничений. Ведутся работы над новыми методами обнаружения опухолей, такими как очень перспективный МБИ (молекулярная визуализация груди) на основе гамма-излучения.
Рентгеновские лучи также используются при обследовании пищеварительного тракта. В обзорном снимке помимо острого обнаружения используются двойные контрастные исследования (барит и воздух, собственно углекислый газ).Такие исследования, хотя и играют важную роль в диагностике, уступают место эндоскопическим исследованиям.
УЗИ является широко доступным методом и часто используется в качестве первого
в диагностическом процессе. Это первичный тест на рак мочеполовой системы. Он также служит дополнением к маммографии – благодаря ему удается дифференцировать обнаруженные изменения. Это позволяет оценить опухоли в мягких тканях. Он также используется для оценки поражений и пострезекционного контроля.Особым видом является ЭУЗИ, то есть эндоскопическая ультрасонография (применяется, например, при раке желудочно-кишечного тракта). Он заключается во введении зонда в полость тела и анализе полученного изображения.
Суть исследования заключается в компьютерном анализе данных о поглощении излучения различными видами тканей. Технический прогресс повысил точность и качество изображения до такой степени, что оно стало универсальным тестом.
Доступность компьютерной томографии высока. Это очень чувствительный метод
, который используется для оценки опухолей практически любой локализации.Это позволяет оценить степень поражения, скорость его роста и обнаружить метастазы или рецидивы.
Эндоскопия – это введение устройства с камерой или другой оптической системой в полости тела. Он позволяет проводить прямую макроскопическую оценку поражения и забор материала для гистопатологического исследования.
Является чувствительным методом, позволяющим выявлять и отслеживать изменения
в центральной нервной системе, мягких тканях (саркомы) и в качестве дополнения к ранее упомянутым методам.
Сцинтиграфия – метод, специфичный для определенных групп новообразований (таких как кости или щитовидная железа). Он заключается во введении в организм веществ, меченных радиоизотопами, и последующем наблюдении за их метаболизмом и распределением в организме.
Позволяет визуализировать участки повышенного метаболизма, что делает ее идеальной для выявления метастазов, хотя ее недостатком является, например, обнаружение любого воспаления.
3.Биохимические тесты
Лабораторные тесты менее важны, но могут дать подсказки при постановке диагноза. В ходе заболевания в сыворотке крови появляются специфические онкомаркеры. К сожалению, они никогда не бывают на 100 % специфичными — то есть они характерны только для одного заболевания и их концентрация может увеличиваться в состоянии, отличном от опухолевого заболевания, либо повышение концентрации маркера не указывает на точную локализацию очага. поражение. Следовательно, тестирование концентрации маркеров не является рекомендуемым скрининговым тестом.Однако с его помощью можно контролировать ход лечения.
Изменения могут также проявляться в морфологии (анемия) или в ионном составе плазмы.
4. Патоморфологическое исследование
Решающим исследованием и основным элементом диагностики является патоморфологическое исследование. Патоморфолог оценивает собранный материал под микроскопом и определяет характер изменений: тип клеток - гистологический тип, их классификация - злокачественность, прогрессирование или более специфические признаки, такие как наличие или отсутствие специфических рецепторов и белков на мембран раковых клеток.Материал может быть собран во время биопсии, или исследуется вся опухоль, иссеченная во время операции (и другие удаленные ткани, такие как лимфатические узлы).
Основной информацией, которую дает гистопатологическое исследование, является тип опухоли. Это позволяет проводить соответствующее лечение, нацеленное именно на этот тип раковых клеток. В некоторых случаях это имеет большое значение и меняет лечение и прогноз.
Другими важными признаками опухоли, описание которых дает микроскопическое исследование, является так называемая классификация , т.е. степень гистологической злокачественности - оценка того, насколько клетки отличаются от ткани, из которой они происходят .Малодифференцированные новообразования (морфологически очень разные и нефункциональные) часто имеют худший прогноз.
Еще одним параметром является патоморфологическая стадия прогрессирования. Оценка
по шкале pTNM (более подробно описана на отдельных участках) основана на микроскопическом исследовании отдельных тканей - это оценка наличия микрометастазов в лимфатических узлах и невидимой невооруженным глазом инфильтрации прилегающих тканей. Более того, он позволяет оценить полноту операции
- опухолевая ткань всегда иссекается с краем здоровой ткани - при наличии опухолевых клеток в последней операция не является радикальной.
Таким образом, это самое важное и надежное исследование в области онкологии на сегодняшний день, на котором основано большинство схем лечения. Накладывая информацию из этого исследования на информацию, собранную ранее, онколог может провести соответствующее лечение.
В зависимости от тяжести заболевания врач принимает соответствующие меры для излечения или продления жизни пациента. Современная медицина, несмотря на широкий спектр возможностей борьбы с раком, недостаточно эффективна.
Доступные методы делятся на местные и системные. Первый основан на воздействии непосредственно на опухоль, и речь идет о хирургии
и лучевой терапии. Системное лечение основано на химиотерапии и гормональной терапии, а также на биологическом лечении.
Процесс лечения длительный и часто обременительный для пациента. Требует комплексного подхода и работы всего коллектива, включая помощь психолога и реабилитацию больного после лечения.
Хирургическое лечение
Хирургия играет важнейшую роль в лечении рака.Это особая отрасль хирургии, руководствующаяся особыми правилами. Его применение очень широкое:
Лучевая терапия
Лучевая терапия, как и хирургия, является методом местного лечения.
Проще говоря, он использует тот факт, что раковые клетки более чувствительны к радиации.Воздействие радиации вызывает метаболические повреждения клеток или нарушение способности к делению. Преимуществом лучевой терапии перед хирургическим вмешательством является сохранение тканей, а значит, сохранение их функций и лучшие косметические результаты.
Лучевую терапию можно разделить на телерадиотерапию - на основе внешнего источника излучения, и брахитерапию, когда источник излучения вводят
в опухолевую массу (или в ее окрестности). Применение метода различно - он может быть радикальным, индукционным (применяется перед собственно хирургическим лечением), дополнительным - после нерадикального или щадящего хирургического вмешательства, а также может применяться в качестве паллиативного лечения, т.е.при неоперабельных изменениях
и снижении комфорта пациента.
Системное лечение
Химиотерапия основана на препаратах, влияющих на клеточный цикл (изменения, приводящие к делению). Принцип химиотерапии основан на своевременном введении препаратов (цитостатиков), вызывающих гибель делящейся клетки. Это предотвращает рост опухоли в массе (прогрессирование), но в то же время вызывает гибель нормальных клеток, вызывая побочные эффекты.Токсичность химиотерапии обратима, то есть нормальные клетки регенерируют через определенный промежуток времени — меньше, чем раковые клетки. Структурируя применение препарата на циклы, нормальные клетки в организме могут восстанавливать свою функцию и подавляется рост опухоли.
Другим методом системного лечения является гормонотерапия, заключающаяся в изменении гормонального баланса организма, воздействующем на чувствительные клетки. Это относится лишь к некоторым группам заболеваний — то есть к тем, у которых экспрессия рецепторов к определенным гормонам обнаруживается при гистопатологическом исследовании.Это касается в первую очередь новообразований молочной железы, щитовидной железы, эндометрия и простаты.
Научный прогресс также позволил разработать биологическое лечение, состоящее в использовании антител против соответствующих структур опухолевых клеток и использовании веществ, подавляющих метаболические пути в этих клетках. Применение этих препаратов все еще ограничено.
В будущем этот метод, вероятно, станет широко использоваться в комбинированной терапии.
Из простого предположения, что системное лечение влияет на все клетки, можно сделать вывод, что это лечение токсично для всей системы. Побочные эффекты химиотерапии часты и тяжелы. Наиболее распространены:
- вышеперечисленные состояния возникают в результате токсического поражения костного мозга, чаще часто
на второй неделе приема препарата.
Другие, более специфические изменения для конкретного препарата:
90 139 90 127 поражение почек (характерно для соединений платины) 90 130 90 127 гипомагниемия 90 130 90 127 поражение сердца 90 130 90 127 поражение нервной системы 90 130 90 127 диарея из-за мальабсорбции 90 130 90 151и многие другие, возникающие реже.
Гормональная терапия может вызвать, в зависимости от используемого гормона, приливы, жар, импотенцию, увеличение веса и гинекомастию. Другим наблюдаемым осложнением является тромбоэмболия, возникающая в результате повышенной коагуляции. Это может привести к потенциально летальному осложнению легочной эмболии.
Использование системного лечения вместе с местным лечением называется комбинированным лечением. Комбинирование различных схем может быть более эффективным, чем использование одного метода.Однако всегда следует учитывать негативное влияние побочных эффектов.
Не существует надежного, проверенного способа избежать заболевания
раком. Однако отказ от определенных моделей поведения может снизить вероятность заболевания.
Многие виды рака (30%) связаны с табаком. Как курение, так и жевание табака увеличивают ваши шансы заболеть. Люди, которые бросили курить, реже болеют, чем те, кто все еще курит.
Снижая иммунитет и действуя местно, алкоголь увеличивает риск развития некоторых видов рака.Подсчитано, что 2 стандартные порции для мужчин и одна для женщин являются безопасной дозой.
Кроме того, одновременное употребление алкоголя и курение увеличивает риск во много раз больше, чем один из этих факторов. Примером может служить рак гортани, который встречается более чем в 300 раз чаще у людей, злоупотребляющих обоими веществами.
Опасно из-за риска возникновения рака кожи. Избегайте длительного воздействия, используйте солнцезащитный крем и не используйте солярий.
Известно, что диета с низким содержанием клетчатки увеличивает риск развития колоректального рака
.Другие советы включают поддержание постоянной массы тела, употребление в пищу свежих овощей и фруктов и сокращение употребления красного мяса. Несвежей или покрытой плесенью, а также подгоревшей пищи следует избегать.
Подробные инструкции см. в разделах о типах рака, которые могут зависеть от диеты, например рака толстой кишки.
Целесообразно использовать вакцины против вирусов, которые могут вызывать развитие некоторых видов рака, например, вакцину против вируса папилломы человека (ВПЧ), который может привести к развитию рака шейки матки, или против гепатита В (в качестве профилактики гепатоцеллюлярная карцинома).
Следует избегать агентов с доказанной канцерогенностью, таких как асбест и ароматические соединения.
.90 000 Десять наиболее распространенных опухолей у собак в Польше 90 001
Опухоли яичек часто встречаются у собак, обычно старше 6 лет. Различают три наиболее распространенных типа этих опухолей — опухоли из опорных клеток (клетки Сертоли), опухоли из интерстициальных клеток ядра (клетки Лейдига) и опухоли из половых клеток (семиномы). Большинство опухолей доброкачественные, т. е. редко метастазируют, а кастрация в большинстве случаев приводит к излечению.У собак с крипторхизмом в 8-16 раз выше риск развития опухолей и семином из клеток Сертоли. Опухоли яичка обычно обнаруживаются случайно при клиническом обследовании. При опухолях, продуцирующих эстрогены (до 50% опухолей из клеток Сертоли), клинические симптомы могут развиваться из-за гиперпродукции. Гиперэстрогения может проявляться увеличением сосков (гинекомастия), дряблостью кожи крайней плоти, выделением молока, симметричной алопецией с гиперпигментацией кожи (рис.4), атрофия прилежащего яичка и главное - угнетение костного мозга. При опухолях из клеток Лейдига избыточная выработка тестостерона может привести к гиперплазии предстательной железы, промежностной грыже или опухолям перианальной железы. У 40% собак может быть более одной опухоли в одном яичке, поэтому рекомендуется двусторонняя кастрация.
Рис. 6. Микроскопическое изображение после тонкоигольной биопсии тучноклеточной опухоли (увеличение × 40).Видны хорошо дифференцированные тучные клетки, эритроциты и нейтрофилы.
Рис. 7. Эффект дегрануляции тучных клеток и высвобождения медиаторов воспаления и гепарина после тонкоигольной аспирации биопсии опухоли тучных клеток малого таза, что привело к выраженному отеку конечностей и гиперемии.
Саркомы мягких тканей у собак (СМТ) — это злокачественные новообразования, возникающие в соединительной ткани. Они составляют около 1/5 всех злокачественных новообразований кожи и подкожной клетчатки.Это широкая группа различных типов сарком со сходным биологическим поведением и, следовательно, подлежит одинаковой оценке тяжести заболевания и лечению. Эти опухоли являются локально злокачественными, поэтому лечением выбора является хирургическая резекция с широким краем, возможно, в сочетании с лучевой терапией. В большинстве случаев опухоли наблюдают на конечностях или туловище, поэтому во время операции трудно добиться соответствующего глубокого края (рис.5). В большинстве случаев (I и II степень) эти новообразования имеют низкий метастатический потенциал, однако при высоких гистологических (III степень) саркомах метастазы могут возникать у 50% больных. При саркомах высокой степени злокачественности химиотерапия (доксорубицин) может использоваться до операции для уменьшения размера опухоли и после операции для замедления образования метастазов. При неполной резекции опухолей более низкой степени злокачественности, когда ревизионная операция невозможна, а лучевая терапия недоступна, может быть рассмотрена метрономная химиотерапия или просто регулярное наблюдение за пациентом для раннего выявления рецидива опухоли.
Это самый распространенный вид рака кожи у собак. Опухоли тучных клеток низкой степени злокачественности обычно встречаются у короткочерепных пород (боксеры, французские бульдоги, мопсы, бостон-терьеры). Собаки шарпеи обычно имеют мастоцитомы с множественными злокачественными новообразованиями. В большинстве случаев диагноз ставится быстро и легко, обычно на основании тонкоигольной аспирационной биопсии (рис. 6). Большинство тучноклеточных опухолей являются низкодифференцированными и неметастатическими.Наиболее важными и наилучшими доказанными прогностическими факторами для опухолей кожи являются степень Kiupel (низкая или высокая степень) и митотический индекс (> 5 митотических фигур / 10 HPF). Методом выбора является хирургическое удаление опухоли с отступом 2-3 см, с предварительной аспирационной биопсией окружающего лимфатического узла независимо от его размера. Антигистаминные препараты следует вводить до манипуляций с опухолью, чтобы избежать дегрануляции тучных клеток и предотвратить эффекты гистамина, гепарина и других медиаторов воспаления (рис.7). В зависимости от результата гистопатологического исследования (граница здоровой ткани, степень злокачественности, митотический индекс) рекомендуется дополнительное местное лечение, такое как хирургическая резекция с большим краем или лучевая и химиотерапия. Химиотерапия показана при опухолях высокой степени злокачественности, митотическом индексе > 5/10 HPF, метастатических опухолях или опухолях, возникающих в т.н. в местах повышенного риска, например во рту. Тучноклеточные опухоли внутренних органов, таких как желудочно-кишечный тракт, средостение, печень или селезенка, являются агрессивными опухолями с очень осторожным прогнозом.
Рис. 8. У больных мультифокальной лимфомой чаще всего наблюдается увеличение периферических лимфатических узлов.
Рис. 9. Типичная цитологическая картина липомы (увеличение × 40).
Рис. 10. В случае гистиоцитомы на цитологическом снимке видны клетки округлой формы с характерными признаками (увеличение × 40).
Рис. 11. Рентгенограмма дистального метафиза бедренной кости с подозрением на остеосаркому.Виден лизис кости с одновременным ее формированием и реактивными изменениями в надкостнице.
Рис. 12. Многочисленные волокнистые эпиладдеры с типичным внешним видом на ножке во рту собаки.
Рис. 13. Интраоперационная картина удаления акантозной эпителиомы. Более ранняя компьютерная томография показала минимальную инфильтрацию нижнечелюстной кости, что потребовало большего края иссечения. Опухоль была полностью удалена, и через три года после операции рецидива не наблюдалось.
Наиболее распространенной формой лимфомы у собак является многоочаговая, то есть лимфома с множественным увеличением лимфатических узлов, как поверхностных, так и внутренних (рис. 8). Нередки при этой форме инфильтрации печени и селезенки. Диагноз ставят на основании тонкоигольной аспирационной биопсии или, реже, исследования всего лимфатического узла или его сегмента. Важно установить иммунофенотип лимфомы (В- или Т-лимфоциты) для выбора соответствующей схемы лечения и определения прогноза.Лечением выбора является химиотерапия комбинацией препаратов, таких как винкристин, циклофосфамид, доксорубицин, ломустин и преднизолон. У подавляющего большинства собак (> 80%) наблюдается быстрая ремиссия заболевания, но рано или поздно возникают рецидивы. У собак с мультифокальной В-клеточной лимфомой средняя выживаемость составляет один год, а у собак с Т-клеточной лимфомой выживаемость немного меньше — около 9 месяцев. Следует упомянуть о лимфомах, обычно доброкачественных, таких как лимфома Т-зоны, при которой, несмотря на значительное увеличение лимфатических узлов, другие клинические симптомы наблюдаются редко, а время выживания без лечения составляет 12-18 месяцев.
Липома – доброкачественное новообразование жировой ткани. Типичная липома располагается в подкожной клетчатке, она подвижна (не связана с землей) и безболезненна. Диагноз ставится с помощью тонкоигольной биопсии (рис. 9). Хотя липомы доброкачественны и не метастазируют, они могут разрастаться до значительных размеров и, в зависимости от локализации, причинять больному дискомфорт. В большинстве случаев достаточно краевой резекции и риск рецидива низкий.Обращает на себя внимание инфильтративная липома. Эта опухоль, хотя и доброкачественная, глубоко прорастает в окружающие соединительные ткани. Чаще всего он поражает тазовые конечности и может вызывать атрофию мышц, боль и трудности при передвижении. Инвазивная липома обычно возникает у собак крупных пород.
.В нашем отделении мы удаляем поражения только хирургическим путем, и срез передается в для гистопатологического исследования . Только этот тип теста дает вам 100% уверенность, с каким типом изменений мы имеем дело. Мы не прижигаем очаги лазером. Пожалуйста, обратите на это внимание при записи на прием.
Гистопатологическое исследование также дает ответ, удалено ли образование с краем здоровых тканей, т.е. целиком.Во время процедуры хирург собирает ткани для гистопатологического исследования. Гистопатологическая оценка пораженного участка разреза проводится в среднем через 2-3 недели после процедуры, о чем мы сообщим вам по электронной почте, отправив результаты.
Знаки
Доброкачественные опухоли кожи, обычно врожденные (хотя они могут появиться в разное время жизни), содержащие пигмент (меланин). Иногда они могут стать отправной точкой меланомы кожи (например,в результате хронического раздражения). Некоторые родинки из-за косметических дефектов или подозрения на неопластическую трансформацию являются показанием к хирургическому удалению и гистопатологическому исследованию очага поражения.
Фибромы
Это доброкачественные новообразования, возникающие из элементов соединительной ткани дермы. Он может располагаться в разных местах. Часто это косметический или функциональный дефект (например, фибромы век).
ПРАЙС-ЛИСТ НА УДАЛЕНИЕ ГРИБОВ, СМЕНА ЦВЕТА:
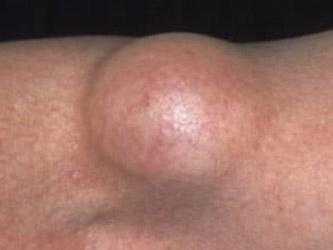
Липомы
Это доброкачественные новообразования, возникающие из элементов соединительной ткани дермы.Чаще всего они являются результатом очаговой гипертрофии клеток жировой ткани. Липомы мягкие на ощупь, иногда скользящие и, как правило, безболезненные. Они растут очень медленно. Большинство липом небольшие, но могут вырасти до более чем 6 см. Липомы редко являются злокачественными изменениями, чаще представляют собой типичный косметический дефект, однако существует риск их перерождения в саркому.
ПРАЙС-ЛИСТ НА УДАЛЕНИЕ ЖИРА:
Кашаки
Это доброкачественные, медленно растущие, кистозные опухоли, заполненные роговыми и сальными массами, а также содержащие элементы волосяного фолликула.Часто локализуется на лице, в области волосистой части головы или за ухом. Если атерома инфицирована, есть риск развития абсцесса.
Большинство процедур выполняются под местной анестезией, поэтому они обычно безболезненны. После иссечения можно выполнить кожную пластику (например, лоскут, трансплантат) и наложить соответствующие швы и повязку. Швы (если они нерассасывающиеся) снимаются в течение 7-14 дней, в зависимости от потребности.
Любое образование, удаленное с кожи или подкожной клетчатки, должно быть исследовано гистопатологом. Каждый тип иссеченного поражения имеет определенное гистологическое строение (тип и расположение клеток). Это позволяет отличить, например, бородавку от фибромы или пигментный невус от злокачественной меланомы. Это имеет решающее значение при принятии решения о дальнейшем лечении больного. Гистопатологическое исследование также дает ответ, удалено ли образование с краем здоровых тканей, т.е. целиком.Во время процедуры хирург собирает ткани для гистопатологического исследования. Гистопатологическая оценка пораженного участка разреза проводится в среднем через 2-3 недели после процедуры, о чем мы сообщим вам по электронной почте, отправив результаты.
Это идеальный метод для начальной процедуры оценки. Достаточно прикрепить фотографии изменений с запросом цены на следующий адрес: [email protected]. Мнение обычно возвращается пациенту в течение 24-48 часов.
Ознакомьтесь с прайс-листом.
.90 000 Опухоли околоушных желез - диагностика и лечение на материале отделения хирургии головы и шеи отоларингологии Областной специализированной больницы в Люблине в 2000-2005 гг. • Nowa Medycyna 2/2006 • Медицинский читальный зал BORGIS© Borgis - Новая Медицина 2/2006, стр. 34-37
Агата Жучник-Врона, Кшиштоф Купиш
Опухоли околоушных желез - диагностика и лечение на материале отделения хирургии головы и шеи отоларингологии Областной специализированной больницы в Люблине в 2000-2005 гг.
Опухоли околоушных желез - диагностика и лечение на материале отделения отоларингологии хирургии головы и шеи Люблинской специализированной районной больницы в 2000-2005 гг.
из отделения отоларингологии, хирургии головы и шеи, Областной специализированной больницы.Стефан Кардинала Вышинский в Люблине
Заведующий отделением: Кшиштоф Купиш, MD, PhD
Abstract
Введение: Опухоли слюнных желез встречаются нечасто, составляют 5-10% всех опухолей головы и шеи. Около 85% из них касаются околоушных желез, значительно реже - поднижнечелюстных желез (около 10%). Опухоли подъязычной железы встречаются исключительно редко - менее 1%.
Цель исследования: Целью нашего исследования было оценить частоту и гистологическую структуру доброкачественных и злокачественных опухолей околоушной железы у хирургически угрожаемых пациентов отделения отоларингологии хирургии головы и шеи Люблинской специализированной районной больницы. .
Материалы и методы: В отделении оториноларингологии головы и шеи Люблинской специализированной окружной больницы в 2000-2005 годах было проведено хирургическое лечение 89 больных по поводу опухолей околоушных желез. У 70 больных (78,6%) наблюдались доброкачественные опухоли и у 19 больных (21,4%) злокачественные опухоли.
Результатов: Все больные с доброкачественными опухолями пролечены хирургически, больные со злокачественными опухолями оперированы и облучены. Диагноз включает УЗИ и биопсию.При подозрении на злокачественную опухоль, опухоль глубокого отдела железы или опухоль парафарингеального пространства выполняли компьютерную томографию и гистологическое исследование в ходе оперативного лечения. В группе из 70 больных с доброкачественными опухолями у 52 (74,3%) произведена поверхностная паротидэктомия, в 11 случаях (15,7%) - тотальная паротидэктомия с проникновением опухоли в парафарингеальное пространство и у 7 больных (10%) - субтотальная паротидэктомия с опухолью глубокого часть околоушной железы. Все 19 больных со злокачественными опухолями перенесли тотальный плоскоэпителиальный рак (36,8%).
ВВЕДЕНИЕ
Опухоли слюнных желез встречаются относительно редко, составляя около 5-10% всех опухолей головы и шеи. Ok. Опухоли малых слюнных желез составляют около 4% всех опухолей слюнных желез (1, 2). Большинство опухолей околоушной слюнной железы являются доброкачественными опухолями - около 85%, почти половина опухолей поднижнечелюстной слюнной железы являются новообразованиями, происходящими из малых слюнных желез, являются злокачественными опухолями (смешанная опухоль) и лимфатической аденомой (опухоль Уортина), наиболее распространенными злокачественными опухолями являются: слизисто-эпидермальная карцинома, аденоматозно-кистозная карцинома, аденокарцинома (1, 2).Плоскоклеточная карцинома возникает при аденопатологических плоскоклеточных карциномах, и для различения этих опухолей может потребоваться специальное окрашивание. При обнаружении плоскоклеточного рака в слюнной железе необходимо учитывать возможность метастазирования первичной опухоли в другие места.
Гистологическая классификация опухолей слюнных желез, предложенная Всемирной организацией здравоохранения, представлена ниже (3):
Аденомы
- Мультиформная аденома
- Миоэпителиома
- Базально-клеточная аденома
- Лимфатическая аденома Уортина
- Эозинофильная аденома
- Тубулярная аденома
- Сальная аденома
- Лимфатическая сальная аденома
- Папиллома протоков
- Папиллома протоков инвертированная
- Внутрипротоковая папиллома
- Папиллярная слюнная аденома
- Аденокарцинома
- Папиллярный
- Муцинозный
Раки
- Сывороточно-клеточная карцинома
- Слизисто-эпидермальная карцинома
- Хорошо разнообразный
- Немного дифференцированный
- Аденоидно-кистозная карцинома
- Железистая трубчатая форма
- Твердая форма
- Низкодифференцированная мультиформная аденокарцинома
- Рак слюнных желез
- Базально-клеточная аденокарцинома
- Рак сальных желез
- Эозинофильная карцинома
- Адено-кистозно-папиллярная карцинома
- Аденокарцинома
- Плоскоклеточный рак
- Неинвазивный рак
- Инвазивный рак
- Саркома
- Метастатическая мультиформная аденома
- Миоэпителиальный рак
- Недифференцированный рак
- Мелкоклеточная карцинома
- Недифференцированный рак с лимфоидной стромой
Опухоли неэпителиального происхождения
- Гемангиомы
- Липомы
- Опухоли нервного происхождения
- Прочие доброкачественные опухоли мезенхимального происхождения
- Саркомы
Злокачественные лимфомы
- Экстранодальные слюнные стромальные лимфомы
- Злокачественная лимфома лимфатических узлов слюнных желез
Вторичные опухоли
Опухоли неклассифицированные
ЦЕЛЬ РАБОТЫ
Цель исследования - оценить частоту и гистологию доброкачественных и злокачественных новообразований околоушных желез у больных, пролеченных хирургическим путем по поводу опухолей околоушных желез в материале отделения.
МАТЕРИАЛЫ И МЕТОДЫ
В 2000-2005 годах в отделении хирургии головы и шеи в отоларингологии Областной специализированной больницы в Люблине было прооперировано 89 пациентов по поводу опухолей околоушных желез. Доброкачественные опухоли диагностированы у 70 больных (78,6%), злокачественные опухоли у 19 больных (21,4%). В группе из 70 больных с доброкачественными опухолями у 11 больных (15,7%) опухоли околоушной железы проникли в парафарингеальное пространство, у 7 больных (10%) развились в глубокую часть железы.Среди 19 больных со злокачественными опухолями околоушной железы в 12 случаях (63,2%) был поражен поверхностный отдел, а в 7 случаях (36,8%) — оба отдела железы. Диагностика опухоли включала ультразвуковое исследование и тонкоигольную биопсию. При подозрении на злокачественную опухоль, опухоль глубокого отдела или парафарингеального пространства выполняли компьютерную томографию и интраоперационное гистологическое исследование. Послеоперационное гистологическое исследование было выполнено во всех случаях.
Мы загрузили отрывок из статьи выше, к которой вы можете получить полный доступ.
У меня есть код доступа
19 90 015
зл.полученный код необходимо ввести на странице статьи, на которую он был погашен
49 90 015
зл.119 90 015
злотыхСсылки
1. Lee KJ: Essential Otolaryngology Head and Neck Surgery, седьмое издание Appleton & Lange 1999. 2. Cummings CW, et al.: Otolaryngology Head and Neck Surgery, Mosby-Year Book, Inc 1993. 3. Gluckman J. , Gullane P., Johnson J.: Практическое лечение опухолей головы и шеи. Wydawnictwo Lekarskie PZWL 1996. 4. Lissowska J. и др.: Курение, алкоголь, диета, прикус и сексуальные практики в эпидемиологии рака полости рта в Польше. Евро. J. Рак Prev., февраль 2003 г .; 12 (1): 25-33. 5. Левин Ф. и др.: Курение табака, нюхательный табак и алкоголь в этиологии плоскоклеточного рака головы и шеи: популяционное референтное исследование в Швеции. Рак., 1 апреля 1998 г.; 82 (7): 1367-1375. 6. Принц С., Бейли Б.М.: Плоскоклеточный рак языка: обзор. бр. Дж. Орал. Хирургия челюстно-лицевой хирургии, июнь 1999 г.; 37, (7): 164-174. 7. Хикс В.Л. Jr и др.: Плоскоклеточный рак дна полости рта: 20-летний обзор. Голова Шея 1997 авг.; 19 (5): 400-405. 8. Bień S.: Заметки о действующей классификации TNM для рака губы и рта, глотки, гортани, полости носа и околоносовых пазух и больших слюнных желез. Отоларинголог. пол., 2003, 57, 441-448. 9. Иро Х., Вальдфарер Ф.: Оценка недавно обновленной классификации TNM рака головы и шеи с данными о 3247 пациентах. Рак 1998 15 ноября; 3 (10): 2201-2207. 10. Лейланд М.К., Сешнс Д.Г., Ленокс Дж.: Влияние метастазов в лимфатические узлы при лечении плоскоклеточного рака полости рта, ротоглотки, гортани и гортаноглотки: N0 по сравнению с N +.Ларингоскоп 2005 апрель; 115 (4): 629-639. 11. Зупи А. и др.: Хирургическое лечение шеи при плоскоклеточном раке дна полости рта. Оральный. Oncol., ноябрь 1998 г.; 34 (6): 472-475. 12. Ван ден Брекель М.В. и др.: Оценка распространения опухоли на нижнюю челюсть: значение различных методов визуализации. Евр., Радил., 1998; 8 (9): 1552-1557. 13. Spencer K.R., et al.: Использование титановых пластин для реконструкции нижней челюсти у пациентов с раком полости рта. Встр. Дж.Оральный. Максиллофак. Surg., август 1999 г.; 28 (4): 288-290.
.