2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
22 августа 2018
Если ваша кожа подверглась мощному солнечному воздействию, что проявилось в образовании болезненных волдырей, не мешайте организму справиться с этой проблемой. Будьте уверены, он уже бросил все свои силы на восстановление эпидермиса.
Ваша задача – по мере возможности помочь организму и своему иммунитету.
Все меры помощи следует выполнять в том порядке, как они описаны ниже.
Произведите следующие необходимые действия:
Обратите внимание. Ни в коем случае не прокалывайте волдыри! Не используйте лед в качестве инструмента охлаждения. Не применяйте никаких масел для нанесения на пораженные участки кожи. Пациенту разрешается принимать только те специальные лекарственные препараты, которые выписал медицинский специалист. Не занимайтесь самолечением!
Существует ряд проверенных средств, способствующих быстрому выздоровлению пораженной солнцем кожи. Например, можно сделать компресс из экстракта алоэ, который можно купить в аптеке. Его следует делать очень аккуратно, чтобы пузыри не лопнули. Если у вас в аптечке есть гель с ингредиентами из алоэ, воспользуйтесь им, гели для наружного применения оказывают хорошее лечебное действие. В качестве средств понижения высокой температуры и для борьбы с отеками используйте Ибупрофен или Парацетамол.
В социальной сети бюджетных аптек предлагается большой спектр современных высокоэффективных медикаментозных препаратов, кремов и гелей для лечения отеков, воспаления и болезненных образований на кожаном покрове.
Одна из серьезных летних угроз - сильные поражения кожи, которые возникают при контакте с борщевиком. Что делать, если сок борщевика попал на кожу? Как лечиться на каждом этапе, чтобы выздоровление прошло быстрее и на коже не осталось следов? Об этом "Российской газете" рассказала Наталья Агулова, врач-дерматовенеролог Пироговского Центра (КДЦ "Измайловский").
В первую очередь нужно сразу же промокнуть сок салфеткой или тканью, именно промокнуть, не растирая, иначе увеличится место поражения. Второй шаг - быстро закрыть место плотной одеждой или повязкой, чтобы защитить его от солнечного света. Третье - немедленно переместиться в тень, а лучше - в помещение. Также нужно как можно быстрее промыть этот участок кожи водой с хозяйственным мылом (можно также борным, дегтярным). Мыть тщательно, с обильной пеной, промывая несколько раз, слегка теплой водой (не горячей и не холодной).
Важный совет: в течение трех-четырех дней после контакта с растением нужно избегать солнца. В соке борщевика содержатся ядовитые вещества - кумарины и фурокумарины. Они подавляют сопротивляемость к ультрафиолету, увеличивают чувствительность кожи к солнечным лучам и в результате происходит ожог.
Если мы быстро смыли сок и не выходили на солнце - есть все шансы предотвратить поражение кожи. В противном случае ожоги все же возникают.
В течение 30 минут -1,5 часов после воздействия сока в месте, куда он попал, начинается зуд, кожа воспаляется, возникает гиперемия. Позже возникают болезненные волдыри. Они могут быть серозными - наполненными прозрачной жидкостью, а иногда даже с примесью крови.
Спустя несколько дней пузыри лопаются и образуется раневая поверхность, а иногда и язвы.
Несмотря на красоту борщевика и приятный запах цветов, это растение очень опасно
Период заживления длительный - он может продолжаться от двух-трех недель при малом поражении до нескольких месяцев. И даже если восстановление кожи прошло без осложнений - еще несколько месяцев на месте ожога остаются темные пигментированные пятна.
Поэтому важно правильно лечиться на каждом этапе.
1. Первая стадия - воспаление. Пораженное место зудит, отекает, потом начинают появляться волдыри.
Как только на месте попадания сока возник зуд, и стало понятно, что избежать поражения кожи не удалось, нужно начать принимать антигистаминный препарат. Сок борщевика - сильный аллерген, он раздражает определенные рецепторы и необходимы противоаллергические лекарства, чтобы снять интоксикацию и зуд. Принимаем лекарство несколько дней - пока не исчезнет аллергическая реакция.
До возникновения пузырей пораженную кожу лечат так же, как при обычном термическом ожоге. Можно использовать любые мази или аэрозоли против ожогов: это может быть пантенол, аэрозоль олазоль или мазевую повязку бранолинд - смазываем осторожно поврежденное место или накладываем повязку с мазью.
Когда появились пузыри - самостоятельно вскрывать их нельзя. Велик риск инфицирования. Если пузыри лопнули - мы имеем открытую мокнущую раневую поверхность. На этой стадии правильно делать антисептические примочки - например, с корой дуба, фурацилином, а также использовать антибактериальные мази - например, линимент синтомицина, левомеколь, банеоцин, чтобы не допустить инфицирования раны.
2. Вторая стадия - регенерация, восстановление кожи. Это наиболее длительный период. Важно, как проходит заживление - от этого зависит, останутся ли на коже рубцы или шрамы. В этот период, чтобы предотвратить рубцевание, хорошо использовать специальные мази с ионами серебра - например, аргосульфан, дермазин, эбермин и др.
3. Третья стадия - эпителизация, когда образуется новый молодой кожный покров. В это время важно не допустить повторного травмирования. Наносим заживляющие эпителизирующие средства. Снова используем мази с пантенолом, солкосерил.
Что касается пигментации - пятна после ожога борщевиком остаются еще несколько месяцев. Как минимум, их придется терпеть до осени, так как лечение возможно только когда уйдет активное солнце. Пораженные места даже после выздоровления остаются чувствительными к ультрафиолету - поэтому если, например, вы отправитесь к морю - кожу обязательно надо защищать солнцезащитными кремами.
Что касается домашних средств - нельзя обрабатывать место ожога спиртом, не надо мазаться сметаной, кефиром. Большое заблуждение и обработка маслом: на коже образуется непроницаемая липидная пленка. Она создает паровой эффект - это отличная среда для присоединения вторичной флоры и возникновения инфекции. Как следствие - это может привести к гнойным или гнойно-некротическим осложнениям.
К ожогам борщевиком нельзя относиться беспечно. Достаточно сказать, что если поражается более 80 процентов кожи - это смертельно.
Известно более 70 видов борщевика, из них 10 условно ядовитые и только один ядовитый - это борщевик Сосновского. Именно он распространен в Московской области, других регионах. Именно с ним приходится воевать дачникам.
Чтобы предотвратить поражение - проще всего избегать контакта с растением. Если борщевик растет в вашей местности - нужно изучить внешний вид, показать растение детям, объяснить им, что оно опасно.
Нужно выкорчевывать, выкашивать растение, чтобы препятствовать его агрессивному распространению. Но при этом использовать все средства защиты: надеть плотную одежду, резиновые перчатки, защитить лицо щитком и глаза очками. Хорошо бы использовать и респиратор. Ведь пыльца растения - тоже сильный аллерген.
После работы надо принять душ с хозяйственным мылом, постирать одежду.
*Это расширенная версия текста, опубликованного в номере "РГ"
PM-RU-FENIV-20-00013
1. Родионов А.Н., Заславский Д.В., Сыдиков А.А. Экзематзные (спонгиотические) дерматозы. Иллюстрированное руководство для врачей // Cанкт-Петербургский государственный педиатрический медицинский университет, 2018. – 200 стр.
2. Малая медицинская энциклопедия в 6 томах под редакцией В.И. Покровского, изд-во «Советская энциклопедия», 1991 г // т. 6, стр. 541.
3. Симптом кожного зуда в практике врача первого контакта, журнал Consilium medicum, 2015. http://con-med.ru/magazines/physician/physician-03-2015/simptom_kozhnogo_zuda_v_praktike_vracha_pervogo_kontakta/
4. Инструкция по медицинскому применению препарата ФениВейт Крем П N012556/01 от 15.07.2009. Инструкция по медицинскому применению препарата ФениВейт Мазь П N012556/02 от 16.07.2009.
5. Согласно результатам исследования, после применения в течение 4 недель препарата Фенивейт мазь у 35 из 39 пациентов с экземой врачи оценили уменьшение кожных проявлений как «хорошее», «отличное», «чистая кожа» в сравнении с исходным. Delescluse J, van der Endt JD. A comparison of the safety, tolerability, and efficacy of fluticasone propionate ointment, 0.005%, and betamethasone-17,21-dipropionate ointment, 0.05%, in the treatment of eczema. Cutis 1996; 57: 32–38.
6. ФениВейт – единственный препарат в виде мази\крема на основе флутиказона пропионата, зарегистрированный в РФ согласно ГРЛС на август 2020 г.
15. Ковалев Д.В., Мокроносова М.А., Прокофьева Т.И., Шарапов С.В. с соавт. Атака на аллергию // Серия «Не болей!», ИДЖ «Здоровье», С. 67–68.
16. Родионов А.Н., Заславский Д.В., Сыдиков А.А. Экзематзные (спонгиотические) дерматозы. Иллюстрированное руководство для врачей // Cанкт-Петербургский государственный педиатрический медицинский университет, 2018. – 200 стр.
21. Андриенко Н.И. Как увлажнять кожу зимой аптечными средствами и почему это важно.// «Новая аптека», № 2, 2020 г., с. 136–144.
Дисгидроз представляет собой поражение кожи преимущественно кистей и стоп, симптомы которого напоминает экзему и сопровождается образованием внутриэпидермальных прозрачных пузырьков. Ранее считалось, что заболевание связано с закупоркой протоков потовых желез.
Причины
Основные причины, по которым возникает дисгидроз рук – дисбаланс нервной системы на фоне нервных стрессов, волнений, психологических травм, страхов (при низкой стрессоустойчивости), а также умственных, нервных и эмоциональных перегрузок, умственного переутомления. Механизм развития заболевания состоит в нарушении иннервации потовых желез кожи со стороны вегетативной нервной системы. Наиболее часто такое нарушение иннервации происходит в области рук, что приводит к диагнозу «дисгидроз кистей рук».
Помимо расстройства нервной системы, дисгидроз (включая дисгидроз кистей рук) может быть связан с ухудшением функций органов желудочно-кишечного тракта, эндокринными нарушениями, пониженным иммунитетом, а также воздействием отравляющих химических веществ.
В некоторых случаях дисгидроз возникает как побочный эффект применения антибиотиков и других лекарственных препаратов. Дисгидроз кистей рук может возникнуть также в форме аллергического заболевания (пищевая аллергия).
Зачастую дисгидроз кистей возникает у людей, страдающих гипергидрозом, так как относится к той же группе заболеваний, связанных с дисбалансом симпатической и парасимпатической нервных систем Фактором, способствующим развитию дисгидроза, может послужить неправильное питание.
Симптомы
Дисгидроз проявляется появлением на боковых поверхностях пальцев рук, ладонях, подошвах, иногда на обратной стороне кистей, пальцев рук и стоп многочисленных пузырьков, которые располагаются глубоко в кожном слое. Они наполнены жидкостью и напоминают своим видом прозрачные, плотные на ощупь зернышки. Эти пузырьки могут меняться в размерах от булавочной головки до горошины. При их появлении больного может беспокоить зуд и жжение. При этом пораженные места краснеют и отекают.
Пузырьки часто сливаются друг с другом, их содержимое рассасывается, они становятся плоскими и исчезают, оставляя после себя желтоватые корочки. В противном случае отек постепенно увеличивается, а скопления пузырьков сливаются в пузыри различной величины.
Если человек, страдающий данным недугом, расчесывает пораженные участки кожи, они могут воспалиться. Тогда содержимое пузырьков мутнеет и приобретает желтый оттенок. На коже появляются гнойнички. В жаркую погоду такие высыпания могут покрывать всю поверхность тела. При этом воспаляются лимфатические узлы и могут присоединиться другие воспалительные заболевания (например, панариций).
Если климат сухой, могут возникнуть проявления сухого пластинчатого дисгидроза. В этом случае заболевание протекает в более легкой форме и отличается отсутствием пузырьков. У больных наблюдается поверхностное шелушение кожи без зуда и жжения.
Течение дисгидроза довольно длительное – от нескольких дней до 2-3 недель. Весной и летом нередко заболевание возобновляется.
Лечение
Как самостоятельное заболевание, при дисгидроз лечат комплексно, применяя наружную терапию и прием лекарственных средств. При взаимосвязи высыпаний с дизгидрозной экземой и микозами, проводят лечение этих заболеваний с назначением противогрибковых, десенсибилизирующих средств У больных с затяжным рецидивирующим течением дисгидроза используют препараты фосфора, железа и проводят аутогемотерапию.
На пораженных экземой участках проводят горячие или контрастные ванночки с перманганатом калия (марганцовкой), отваром дубовой коры, травы зверобоя, при этом крышечки пузырьков прокалывают.
Поскольку дисгидроз и дисгидротическая экзема могут быть вторичными признаками других заболеваний, диагностику и лечение лучше проводить у дерматолога.
Ожог — острое поражение кожных покровов и тканей под ними. Травма случается от облучения, поражения электрическим током, химическими средствами, после температурного воздействия. Дома чаще всего случаются ожоги кипятком. Если это произошло, действовать нужно незамедлительно, поскольку от этого зависит глубина и площадь поражения, а также срок восстановления.
При незначительном повреждении первую помощь при ожогах кипятком можно оказать дома, но если получен ожог 3–4 степени, нужно в срочном порядке вызвать врача. Вскрывать волдыри запрещается, поскольку это большой риск инфицирования. Нельзя мазать ожог подсолнечным маслом, присыпать крахмалом, обрабатывать йодом и прочими жидкостями на спирту. Все перечисленные ошибки только усилят боль и негативно скажутся на заживлении раны. Если повреждение очень глубокое, в ране есть грязь и фрагменты одежды, ее нельзя трогать до приезда бригады медиков.
Методику лечения ожогов врач подбирает в зависимости от степени повреждения кожных покровов.
Для ожогов кипятком первой степени характерно поражение только верхних слоев кожи, сопровождающихся покраснением и небольшим отеком.
Вторая степень сопровождается появлением волдырей, заполненных мутной жидкостью. Пациент может испытывать сильные болевые ощущения. При правильном оказании первой помощи рубцов и других изменений кожи, как правило, не остается.
При ожогах третьей степени поражается не только кожа, но и мышечная ткань. Волдыри наполняются кровью, человек испытывает сильную боль, может развиться шок. При ожогах третьей степени нужно как можно скорее обратиться за помощью к врачу. Лечение проходит в условиях стационара.
Четвертая степень при ожогах кипятком встречается редко. Это глубокое поражение кожи и мышечной ткани вплоть до костей с обугливанием последних. Состояние очень тяжелое и требует немедленной госпитализации.
Своевременное и квалифицированное оказание врачебной помощи поможет значительно улучшить состояние больного, снизить или предупредить риск инфицирования, а также значительно ускорить восстановление тканей.
В первые минуты после травмы пострадавший паникует, находится в растерянности и шоковом состоянии. И ему и окружающим нужно вспомнить об основных правилах действий при ожоге кипятком — первую помощь оказывают в следующей последовательности:
Чтобы правильно оказать первую помощь при ожогах кипятком, нужно попытаться определить степень поражения, поскольку от этого зависят дальнейшие действия. Определить одну из степеней ожога можно по характерным признакам:
От кипятка обычно не бывает ожогов 4 степени, чаще травмы ограничены 1–2 степенью, редко — третьей.
Собираясь оказать при ожоге кипятком первую помощь в домашних условиях, нужно раз и навсегда запомнить, чего ни в коем случае делать нельзя. Неправильная обработка раны вызывает обратный эффект, ухудшает состояние, ведет к осложнениям. В домашней аптечке у каждого должны быть средства скорой помощи при ожоге кипятком, и хорошо, если они не пригодятся, в противном случае удастся сразу среагировать. Запрещено:
Вызывать врача нужно сразу, если размер ожога больше ладони у взрослого человека, если через 2 дня проявляются признаки инфицирования тканей, а также при 3–4 степени ожога.
После погружения в холодную воду на 15 минут риск распространения поражения на соседние ткани снижается. Человек, оказывающий при ожоге кипятком первую помощь, должен обработать руки антибактериальным составом. Дальше нужно наложить на рану пострадавшего антисептическую повязку. Специальная пропитка предотвратит инфицирование и ускорит процесс заживления. Есть повязки с крупноячеистой структурой и специальной пропиткой, их оставляют на коже до 3 дней, что исключает частые перевязки.
Поверх антисептической повязки не помешает наложить пластырную, чтобы улучшить фиксацию и дополнительно защитить поврежденный участок от случайных ушибов. Вместо антисептической можно использовать мазевую повязку от ожогов, которая снизит риск воспаления, обеспечит оптимальную среду для заживления тканей. Благодаря специальным средствам от ожога кипятком можно оказать своевременную первую помощь в домашних условиях.
Ожоги кипятком относятся к наиболее распространенному виду бытовых травм, поэтому нужно знать, как правильно оказать пострадавшему первую помощь. Использовать самодельные домашние средства недопустимо — это может только усугубить ситуацию. При сильном болевом синдроме можно дать пострадавшему таблетку обезболивающего, предварительно проконсультировавшись с врачом.
Для оказания первой помощи при небольших ожогах кипятком сразу поместите пораженное место под струю холодной воды на 10 минут. Перед тем, как накладывать на место повреждения повязку, тщательно продезинфицируйте руки. Для этого подойдет антисептическое средство «Стериллум».
Если речь идет об ожогах первой и второй степени, можно прикрыть место поражения ранозаживляющей повязкой с перуанским бальзамом «Бранолинд-Н». Она имеет крупноячеистую структуру, что позволяет ей хорошо впитывать отделяемое из раны, а бальзам ускоряет заживление. Повязка может находиться на ране до трех суток, так что перевязки не доставят пострадавшему большого беспокойства.
Для надежной и бережной фиксации повязки на ране используйте стерильный пластырь с мягкой впитывающей подушечкой «Космопор Е». Паропроницаемая фиксирующая повязка крепится на теле за счет гипоаллергенного клея.
Помните, что лечение народными средствами не принесет желаемого результата! Таким способом можно в лучшем случае затянуть процесс заживления, а в худшем — вызвать вторичное инфицирование.
К врачу нужно обращаться в следующих случаях:
Во всех этих случаях рекомендуется как можно скорее обратиться за квалифицированной медицинской помощью.
Ниже приведены рекомендации травматологов о том, как правильно оказывается первая помощь при ожогах кипятком. Советуем сохранить пошаговую инструкцию, чтобы в экстренном случае не растеряться, а сразу предпринять все необходимые меры:
Обращаем внимание, что народные методы лечения ожогов кипятком не только не работают, но еще и несут потенциальный вред. Это касается нанесения зубной пасты, смазывания раны сырым яйцом, гусиным жиром и другими подручными средствами. Современная наука и фармакология предлагают эффективные средства лечения. И если случился ожог кипятком, первая помощь в домашних условиях оказывается только при помощи специально предназначенных для этого спреев, мазей и повязок.
Чтобы понимать суть действия препаратов и соблюдать меры предосторожности при обработке ран, важно немного разбираться в физиологии человека. На коже постоянно живут условно-патогенные микроорганизмы. При снижении иммунитета инфекция получает «зеленый свет». Из-за ожога кожа утрачивает местный иммунитет, и условно-патогенные микробы становятся патогенными. Это чревато инфицированием раны, нагноением и сопутствующими осложнениями.
Ожог представляет собой первично инфицированную рану, требующую грамотного ухода — антисептической обработки и стерильной повязки. Мелкие пузыри прокалывать не нужно — внутри них содержится стерильная жидкость, благодаря которой инфекция не проникнет в рану. Первые три дня желательно сохранить пузыри в целостности. Если волдыри большие, врач выпустит их содержимое из-за риска нагноения. После вскрытия пузыря в стерильных условиях его стенки опадают и прилегают к коже, как натуральная повязка. Дальнейшие правила ухода за поврежденной кожей озвучит специалист.
Летом, в жару нередко появляются или обостряются различные дерматологические заболевания. Кто из нас не сталкивался летом с раздражением, покраснением кожи, непонятными высыпаниями или аллергической реакцией на растения или укусы насекомых? Вместе с дерматовенерологом клиники «Евромед» Еленой Анатольевной ФЕОКТИСТОВОЙ мы рассказываем о самых распространенных «летних» неприятностях с кожей.
В теплые месяцы в нашей жизни появляются новые провоцирующие заболевания факторы: это жара и как следствие — повышенная потливость, активное солнечное облучение, резкие перепады температур от жары к прохладе, большое количество растений и насекомых, с которыми мы ежедневно контактируем. И всё это может привести к определенным проблемам, которые проявляются на нашей коже.
Акне Майорки еще иногда называют «летнее акне». Жаркие дни провоцируют повышенное потоотделение, солнце подсушивает кожу, и как следствие – сальные железы закупориваются, приводя к появлению угрей. Провоцирующим фактором для появления таких высыпаний могут быть и косметические средства, которые закупоривают кожу.
Чаще всего высыпания локализуются на груди и между лопатками – в этих местах много сальных желез, и здесь концентрируется пот.
Симптомы
Угревая сыпь, появляющаяся летом и самостоятельно исчезающая в зимнее время.
На фоне повышенной потливости могут проявиться стрептококковая и стафилококковая инфекции.
Стрептококки и стафилококки — это бактерии, являющиеся причиной развития множества заболеваний, и не только дерматологических. Стрептококковые и стафилококковые инфекции очень разнообразны: это могут быть заболевания кожи, органов дыхания, пищеварения, половых и пр. Заболевания, вызванные бактериальной инфекцией, обычно тяжело протекают и могут привести к осложнениям.
Стафилококковая инфекция передается различными путями: пищевым, контактным, аэрозольным, воздушно-пылевым. Для профилактики распространения бактерий, важно соблюдать личную гигиену, тщательно мыть руки, продукты, посуду, детские игрушки, регулярно делать влажную уборку в помещении.
Стафилококки могут длительное время сохраняться в пищевой среде, опасностью заражения обладают продукты животного происхождения (животные тоже болеют стафилококковой инфекцией): в не кипяченом молоке, не прожаренном мясе, яйцах всмятку, в кисломолочной продукции, в мороженом, в кондитерских изделиях.
Симптомы наличия бактериальной инфекции
Нередко о наличии стафилококковой или стрептококковой инфекции можно судить по поражениям кожи. Бактериальная инфекция может вызывать появления фурункулов, флегмон, абсцессов, сикоза (воспаление волосяных фолликулов) пиодермию (гнойное поражение кожи), ожогоподобный кожный синдром и др. Стрептококковая инфекция может вызывать рожистое воспаление, которое характеризуется появлением сильного зуда, жжения, покраснения кожи.
Важно понимать, что эти инфекции поражают не только кожу, и могут проявляться и другими разнообразными симптомами.
Перепады температуры, когда мы с жары заходим в кондиционированное помещение или садимся в прохладный автомобиль или автобус, могут привести к обострению герпеса, как простого, так и опоясывающего.
Герпес – это вирусное, высокозаразное заболевание, проявляющееся появлением мелких болезненных пузырьков на коже. Вирус герпеса может жить в организме человека годами, и проявиться при снижении иммунитета, переохлаждении, стрессах. Существует простой и опоясывающий герпес.
Простой локализуется на губах, на половых органах. Может пойти дальше и вызвать воспаление слизистой оболочки рта – стоматит, который в свою очередь может перейти в герпетическую ангину.
Опоясывающий герпес – «родственник» ветряной оспы. Это заболевание вызывается тем же вирусом. То есть после того, как человек переболел ветрянкой, в его организме мог затаиться вирус, причем в таком «спящем» режиме вирус может просуществовать в организме десятилетиями! И проявиться в момент ослабления иммунитета, стресса, переутомления и т.п. А опоясывающий герпес может привести к развитию опоясывающего лишая – крайне неприятного и болезненного заболевания и герпетической невралгии – весьма болезненного состояния.
Симптомы герпеса
Мелкие пузырьковые, наполненные мутной жидкостью, болезненные высыпания на губах, во рту, на половых органах.
Боль, зуд в местах высыпаний.
Болезненные высыпания на груди, с одной стороны, по ходу ребра; иногда – на шее.
Сильная межреберная боль (при опоясывающем герпесе).
Это заболевание может развиться на фоне укусов насекомых, комаров, мошек, порезов, ссадин, натертых ног, солнечных ожогов и других повреждений кожи, которые так часты летом. Индивидуальная реакция кожи на повреждение, особенно, на фоне сниженного иммунитета или наследственной предрасположенности, или сбоя в обмене веществ и т.п. могут привести к микробной экземе.
Симптомы посттравматической микробной экземы
зуд;
отечность и покраснение кожных покровов;
сыпь в виде пузырьков, иногда наполненных гноем;
формирование корочек в местах вскрытия пузырьков.
При отсутствии лечения посттравматическая микробная экзема переходит в хроническую форму.
Контактный дерматит – это общее название для дерматологических заболеваний, возникающих в результате непосредственного воздействия на кожу раздражающих химических веществ. Существуют три типа этого заболевания:
Простой контактный дерматит, который развивается вследствие воздействия на кожу химических раздражителей (кислот, щелочей).
Аллергический контактный дерматит может быть вызван контактом с металлами, латексом, красителями, растениями, косметическими средствами, лекарственными мазями, солнцезащитными кремами.
Фототоксический контактный дерматит – индивидуальная реакция на ультрафиолет, так называемая аллергия на солнце.
Симптомы
контактный дерматит развивается исключительно на участке кожи, который контактировал с аллергеном. Симптомы могут появиться не сразу, а через несколько дней после контакта.
зуд
локальное покраснение, отек
высыпания в виде пузырьков, наполненных жидкостью
эрозии
Это поверхностное воспалительное поражение кожи, развивается обычно в местах кожных складок, соприкасающихся поверхностей. Чаще всего это заболевание встречается у детей. Основные причины развития заболевания – повышенная потливость, грибковые и стрептококковые инфекции, нарушение обмена веществ.
Симптомы
покраснение кожи (без резких границ со здоровой областью)
пузырьковая сыпь
ссадины с нечеткими очертаниями, трещины
отеки
боль, жжение в местах повреждения кожи
неприятный запах
Если вы заметили у себя любой из вышеперечисленных симптомов, не тяните – обращайтесь к дерматологу! Большинство заболеваний, при кажущейся их безобидности, сами не проходят, и могут либо перетечь в хроническую форму, либо спровоцировать развитие более тяжелых состояний. Современная медицина позволяет быстро диагностировать заболевание, и в сжатые сроки помочь вам избавиться от него.
Знаете ли вы?
Неровный загар может говорить о наличии у вас грибковой инфекции – отрубевидного (разноцветного) лишая!
Это хроническая грибковая инфекция, поражающая поверхностные слои кожи. Грибок может активизироваться на фоне повышенной потливости. Грибок приводит к появлению на коже невоспалительных пятен, не особо заметных на загорелой коже. Но эти пятна не загорают, и не поглощают ультрафиолет. В итоге при потемнении всей кожи, места, пораженные грибком, остаются белыми. Со временем эти пятна всё увеличиваются. Локализуются они, чаще всего, на спине и груди, реже – на плечах и животе, волосистой части головы.
Диагностика и лечение экземы по международным протоколам
Врачи-дерматологи с опытом работы и длительных стажировок в ведущих клиниках Израиля и западной Европы
Возможность получения второго мнения у ведущих мировых экспертов в лечении экземы
Мы помогаем даже в самых сложных случаях
В каждом случае для правильного подбора терапии необходима предварительная диагностика, которая может включать иммунологические, аллергологические, биохимические методы и микробиологическое обследование. При необходимости проводятся консультации узких специалистов (терапевта, эндокринолога, гастроэнтеролога, психотерапевта и др.).
Комплексное персонифицированное лечение назначается с учетом особенностей и степени поражения кожных покровов и всегда включает прием антигистаминных препаратов.
При назначении терапии врач также учитывает пол и возраст пациента, анамнез, результаты проведенного ранее лечения, индивидуальную непереносимость препаратов. Ключевыми факторами являются стадия и распространенность заболевания.
Экзема – это хроническое воспалительное кожное заболевание, сопровождающееся зудом, покраснением и высыпаниями в виде маленьких пузырьков с жидкостью. Высыпания напоминают пузырьки воздуха, образующиеся при закипании воды. Отсюда и название заболевания (с греч. eczeo - вскипать).
Экзема не передается от человека к человеку. Это генетически обусловленное заболевание. Экзема встречается достаточно часто, она диагностируется примерно у 30-40% пациентов, обращающихся на прием к врачу-дерматологу.
Мокнущая и зудящая кожа на лице и руках
Высыпания на коже в виде пузырьков и бугорков, сопровождающиеся покраснением, могут быть проявлениями истинной экземы. Впоследствии пузырьки вскрываются с выделением серозной жидкости, на их месте образуются неглубокие точечные эрозии (язвочки). Выделившаяся жидкость подсыхает с образованием мягкой корочки.
Появление повторных высыпаний в области патологического очага приводит к одновременной локализации на коже и везикул, и язвочек, и корок. Все высыпания сопровождаются сильным зудом, который причиняет значительный дискомфорт пациенту и снижает качество жизни. Иногда ночной зуд становится причиной бессонницы.
Для высыпаний характерна симметричность, отсутствие четких границ у зоны поражения.
Высыпания имеют тенденцию к распространению на грудь, туловище, живот и спину.
Чешуйчатый слой на границе волосистой части головы
На волосистой части головы часто развивается себорейная экзема. На начальных стадиях она проявляется единичными желтоватыми узелками, количество которых быстро увеличивается. Узелки превращаются в пятна с образованием на поверхности белесых чешуек.
Вследствие слияния очагов высыпаний на границе волос часто образуется “себорейная корона” — чешуйчатое кольцо, по краям которого расположены участки гиперемированной кожи. Без лечения эта форма экземы с волосистой части головы распространяется на заушные складки и шею.
Некоторые врачи считают себорейную экзему лишь разновидностью истинной себореи с незначительными отличиями в течении патологического процесса.
Округлые высыпания на коже рук
Зудящие высыпания на руках могут указывать на множество разных заболеваний. Экзема – одно из них, в 80% случаев истинная экзема локализуется именно на руках.
Высыпания на начальной стадии имеют округлые очертания, с развитием заболевания контуры утрачивают правильность. Подобный характер высыпаний на руках свойственен также микотической экземе.
Микробная экзема на руках появляется редко и отличается образованием гнойных корочек на поверхности.
Высыпания с четкими краями на ногах
В связи с повышенной частотой травмирования кожи и с хронической венозной недостаточностью на ногах чаще всего появляются посттравматическая и микробная экзема. В 75% случаев они отмечаются у женщин. Высыпания чаще располагаются рядом с варикозно-расширенными венами, имеют округлую форму и четкие границы.
Часто микробная экзема проявляется множеством отдельных округлых очагов размером до 3 см. Из-за сходства с россыпью монет эту форму экземы называют монетовидной.
Симметричные шелушащиеся высыпания на теле
Симметричность высыпаний характерна для истинной экземы. В большинстве случаев она первично появляется на конечностях, но иногда очаги изначально образуются на туловище.
На ранних этапах очаги выглядят типично и состоят из пузырьков, наполненных жидкостью. При длительном течении на месте мокнущих очагов появляются участки уплотненной кожи с усилением кожного рисунка. При хронической экземе очаги во время заживления покрываются шелушащейся кожей, экзема переходит в сухую форму.
Мелкозернистые высыпания на ладонях и подошвах
Экзема может поражать кожу ладоней и стоп. В этих случаях из-за особенностей строения кожи очаги экземы проявляются в виде небольших белёсых бугорков. Бугорки объединяются, образуя пузыри, которые могут вскрываться. После вскрытия на ладонях и стопах остаются крупные язвочки, выделяющие серозную жидкость.
Мозолевидные высыпания на ладонях
Высыпания на ладонях в виде мозолей, появляющиеся в нехарактерных для мозолей местах, могут указывать на тилотическую экзему. Пузырьки образуются, но могут не вскрываться из-за особенностей строения кожи.
Тилотическая экзема обычно сопровождает истинную экзему, поэтому при появлении мозолевидных высыпаний рекомендуется обратить внимание на остальные участки тела.
Множественные пузырьки в подмышечной области с волоском в центре
Высыпания, в центре которых располагается волосок, являются признаком сикоза – особого поражения волосяных фолликулов. Высыпания подобного рода, расположенные вне волосистой части головы, называются сикозиформной экземой. На экзему также указывает наличие зуда, которым сопровождаются высыпания. Кроме подмышечной области данный тип экземы может локализоваться на подбородке, верхней губе и лобковой зоне.
Уплотнения на коже рук и на теле
Уплотнение кожи может быть свидетельством перехода экземы в хроническую форму. Дополнительно на хронизацию заболевания указывает уменьшение мокнутия и появление больших участков уплотненной, шелушащейся кожи.
Участки депигментации после шелушения на коже
Обычно появляются на этапе выздоровления. На месте высыпаний кожа более светлая. Чаще всего такие светлые пятна проходят самостоятельно в течение месяца.
Участки депигментации появляются после большинства видов экзем, но чаще после истинной и микробной.
Множественные бугорки на лице и руках без мокнутия и корочек
Иногда при истинной экземе пузырьки не вскрываются, а проявляются лишь множественными бугорками и папулами. Так проявляется пруригинозная экзема – одна из разновидностей истинной экземы. Пруригинозная экзема локализуется на разгибательных поверхностях рук и на лице.
Зудящие участки покраснений на коже ног и рук
Гиперемированный и зудящий участок кожи с множеством высыпаний указывает на истинную, либо микробную экзему. Наиболее выраженно кожный зуд при экземе проявляется на стадиях активного образования свежих папул и везикул. Зуд усиливается при присоединении бактериальной флоры.
При варикозной и посттравматической экземе данные симптомы отмечаются в большинстве случаев на ногах. При профессиональной экземе зуд и гиперемия являются типичными признаками. Выраженность симптомов усиливается после повторного контакта с провоцирующим агентом. После устранения провоцирующего фактора симптомы исчезают.
Нагноение и зуд вокруг ранок на ногах и руках
Гиперемия кожи и образование гнойных корок указывают на микробную экзему. Чаще всего они появляются на участках кожи, которые наиболее подвержены травмированию.
При высыхании гноя образуются грубые корки, которые отпадают, обнажая продолжающую мокнуть кожу.
Понимание разновидностей экзем необходимо для правильного назначения лечения.
Истинная, или идиопатическая экзема.
Отличается классическим течением, высыпания проходят все шесть этапов.
Этапы истинной экземы:
Первый этап. Для него характерны широкие очаги гиперемии с красно-синим оттенком и с размытыми краями без четких границ.
Второй этап - папулообразование. Появляются мягкие узелковые соединения, сливающиеся в небольшие очаги. Местами появляются отечность и бляшки.
Третий этап – вазекулезный. Узелки постепенно превращаются в пузырьки.
Четвертый этап. Скопление подкожного экссудата становится причиной вскрытия папул и выделения серозной жидкости. На коже появляются точечные очаги мацерации с углублениями (колодцами). На этом этапе развитие заболевания достигает своего пика.
Пятый этап – крустозный. Выделяющаяся серозная жидкость начинает подсыхать, формирующиеся корочки наслаиваются друг на друга.
Шестой этап – сквамозный. Засохшие беловатые чешуйки самостоятельно отделяются, кожа восстанавливается. В местах сыпи могут оставаться розовые или белесые пятна.
Именно серозные колодцы являются главным отличительным признаком истинной экземы. Очаги воспаления чаще располагаются в симметричном порядке. Первые симптомы появляются на лице и на руках, затем болезнь распространяется на другие участки тела. Присоединяется сильный зуд и болезненность в местах образования язвочек.
Без лечения процесс быстро перетекает в хроническую стадию, когда даже в период ремиссии очаги высыпаний чрезмерно уплотняются, на коже появляется выраженный линейный рисунок.
Хроническая экзема
Острая стадия истинной экземы может довольно быстро перетекать в хроническую. Для нее характерны уплотнение и огрубение эндогенных очагов. Активно появляются новые высыпания с последующей инфильтрацией и образованием серозных колодцев. Зуд многократно усиливается и не прекращается даже ночью, поэтому пациенты с хронической экземой часто страдают бессонницей. После избавления от симптоматики на пораженных участках нарушается пигментация, появляется сухость кожи.
Обострения чаще приходятся на зимний период.
Микробная экзема
Вызывается инфекционными или грибковыми агентами. Возникает на стадии вскрытия папул при истинной экземе или при хронической язвенно-вегетирующей пиодермии, в местах свищей, ран и т.д.
Патогенные очаги имеют четкие границы розового цвета. Помимо папул и мокнущих эрозий, из которых выделяется жидкость, происходит наслоение гнойных корок. Размер пораженных участков быстро увеличивается. Часто рядом с очагами образуются отдельные пустулы с шелушащимися участками.
В зависимости от источника заболевания, микробную экзему подразделяют на монетовидную и варикозную.
Монетовидная экзема
Название обусловлено появлением красных пятен, по форме напоминающих монеты. Образования могут не проходить в течение длительного времени (от месяца до нескольких лет). В большинстве случаев симптоматика начинает проявляться на внутренней поверхности бедра и внешней стороне кистей.
Помимо пузырьков красно-розового, иногда синеватого оттенка, появляется сильный зуд и жжение, отмечается мокнутие после вскрытия высыпаний.
Варикозная экзема
Первично развивается на ногах. Сопровождается умеренным зудом, повышенной сухостью кожи, чешуйчатыми образованиями в местах локализации расширенных венозных сосудов. Заболевание сильно влияет на состояние кожи - появляются отечные, гиперемированные очаги с бордово-фиолетовым оттенком. На коже появляются специфические темные пятна.
Также на коже образуются мелкие пузырьки, которые вскрываются с выделением жидкости и образованием язвочек. Стадия мокнутия примерно через две недели переходит в этап подсыхания. Образуются наросты по типу корок. Патологические очаги уплотняются и темнеют, вплоть до коричневого цвета. При нажатии появляется болезненность.
Воспалительный процесс сопровождается сильным зудом. Пациент расчесывает очаги воспаления, вследствие чего образуются ссадины и трещины на коже, появляется риск присоединения вторичной инфекции.
Себорейная экзема
Триггером этого типа экземы являются ослабление местного иммунитета, дисфункция работы сальных желез, нарушение питания кожи головы. У большинства пациентов в анамнезе есть врожденные аллергические реакции.
В составе волосяного эпителиального слоя у каждого человека есть грибок Pityrosporum ovale. При сбоях в защитной функции он может проникать глубже, в ответ местный иммунитет реагирует в виде аллергической реакции. Начинается воспалительный процесс в виде локального отека. В норме он прекращается после лечения грибка, но при себорейной экземе воспалительный процесс более ярко выражен и продолжается длительное время.
Особенность себорейной экземы - чрезмерная активность сальных желез в очагах поражения. Происходит склеивание истонченных кожных чешуек и формирование желтых жирных хлопьев.
Локализация высыпаний:
туловище: область пупка, грудь, вокруг ореол молочных желез, в складках подмышечной и паховой зон;
голова: носогубная складка, уши и область за ушами, брови, подбородок, ресницы, волосистая часть головы.
Сухая экзема
На начальных этапах образуются пятна с размытыми розовыми краями, впоследствии контуры приобретают красный оттенок. Появляются острые папулы, сливающиеся в крупные бляшки.
Пузырьки не образуются, но происходит нарушение целостности кожи. Верхний тонкий и сухой слой отшелушивается, образуя мелкие и глубокие трещинки. Без лечения болезнь прогрессирует и переходит в острую форму с мокнутием, образованием плотных корок и сильным покраснением. При этом пациент может не испытывать болезненных ощущений.
Болезнь обостряется в сухие и холодные сезоны года.
Аллергическая экзема
Является следствием гиперчувствительности организма к внешним или внутренним раздражителям. Чаще развивается у пациентов со слабым иммунным ответом.
Основной фактор - контакт с инородными соединениями, вызывающими избыточное продуцирование гистамина.
Любые проявления заболевания вызывают возбуждение нервной системы, поэтому пациент испытывает раздражение, может страдать бессонницей и сильными головными болями.
Симптомы:
высыпания, сопровождающиеся зудом,
сухость и шелушение кожи,
на месте вскрывающихся пузырьков образуются корочки,
покраснение кожных покровов, наличие жжения,
уплотнение кожи в очах поражения.
Аллергическая экзема подразделяется на сухую и мокнущую. Для первого вида характерна сухая, отшелушивающаяся кожа. Триггером может быть прямой контакт с аллергеном или наличие внутренних заболеваний.
Второй вид чаще локализуется на кистях и возникает вследствие прямого контакта с химическим веществом. При этом кожа сильно отекает, появляются очаги красного цвета с мелкими папулами, которые после вскрытия превращаются в болезненные язвы.
Высыпания при таком типе экземы могут появляться на любых частях тела.
Дисгидротическая экзема
Дисгидроз поражает потовые железы стоп (в 20% случаев) и кистей (80%), имеет хроническое течение с сезонными обострениями. На поражённых участках образуются серозные пузырьки.
Отличительным признаком дисгидроза является развитие везикул. Высыпания покрыты плотной оболочкой. Гнойные выделения появляются только при присоединении вторичной инфекции. В обычных условиях образования содержат прозрачную жидкость.
Все этапы сопровождаются постепенно нарастающим зудом. Очаги высыпаний отекают и шелушатся. Везикулы вскрываются сами, либо в процессе расчесывания или повреждения, на их месте появляются небольшие ранки и трещины. Кожный рисунок становится более отчетливым.
При этом виде экземы зуд появляется раньше кожных симптомов, высыпания образуются позже сначала на боковых участках пальцев, затем на ладонях и стопах.
Мокнущая экзема
Для этого вида характерно несколько фаз. Первая фаза: на коже появляются розовые пятна разной формы и размера, отеки, а также папулы или везикулы. Из-за постоянного выделения подкожного экссудата образуются мокнущие зоны.
Вскрываясь, образования покрываются корочками с активным отшелушиванием. Особенность этого типа - сыпь находится на разных этапах развития. В одной зоне могут располагаться новые и уже вскрывшиеся высыпания, также наблюдается и отторжение омертвевших клеток. Сильный зуд вызывает бессонницу и неврозы.
При хронизации процесса кожа в пораженных зонах уплотняется и рубцуется, появляется сине-красный оттенок. В период ремиссии кожа в очагах поражения постоянно шелушится.
Симптомы экземы могут варьироваться в зависимости от типа заболевания, однако есть общие симптомы:
регулярное повышение температуры тела при профессиональной экземе;
появление очага воспаления и покраснения, утолщение кожи;
появление сыпи;
повышение чувствительности кожи, появление зуда, снижающего качество жизни пациента;
появление болезненных трещин, ранок, эрозии на месте высыпаний, образование серозных или геморрагических корочек;
повышенная сухость кожи, потеря эластичности в период ремиссии.
У экземы очень специфические проявления даже при небольшой площади высыпаний. У взрослых она, как правило, поражает большие участки тела, чаще на руках, плечах, лице, стопах и голени. Экзема также может протекать на фоне отечности и покраснения кожи.
Экзема тяжело поддается лечению, возможны частые рецидивы, но благодаря современным протоколам, врачам все чаще удается добиться стойких ремиссий. Важно своевременно обратиться к врачу.
Городской воздух, особенности климата, неправильный уход могут оказывать на кожу негативное воздействие. Если вы заметили на лице зудящие отечные красноватые пятна с высыпаниями в виде пузырьков, которые лопаются, образуя корочки, а корочки затем сливаются в большое мокнущее пятно, срочно записывайтесь на прием к дерматологу. Это особенно актуально, учитывая, что экзему сопровождают сильное жжение и зуд.
Для заболевания характерна симметричность, если высыпания появились на одной стороне лица, они появятся и на другой. Экзема может поражать область рта и глаз. Кожа на веках уплотняется и огрубевает, появляется зуд и шелушение. На губах образуются пластинчатые чешуйки, которые затем превращаются в кровоточащие болезненные трещины.
На лице появляется истинная, себорейная и профессиональная экзема. Симптомы во многом схожи. Отдельные участки на лице отекают и краснеют, затем появляются мелкие зудящие пузырьки, наполненные прозрачной или мутноватой жидкостью. На коже образуются трещины, она начинает шелушиться.
Истинная экзема отличается симметричными высыпаниями, себорейная появляется на волосистой части головы, а профессиональная возникает в местах прямого контакта с раздражителем.
Зачастую экзема на ногах появляется в результате аллергической реакции и наличия сосудистой патологии нижних конечностей (варикозная экзема). Также триггерами могут быть психоэмоциональное состояние и сниженный иммунитет.
Наиболее часто на ногах появляется микробная экзема. Локализуется в местах ожогов, послеоперационных швов, грибковой инфекции, варикозного расширения вен. Экзема возникает на фоне уже имеющегося воспалительного процесса.
Основные симптомы экземы на ногах:
отечность ног;
появление характерной корки;
болезненный вид и сухость кожи;
появление пузырьков, трещин и пигментации в местах локализации.
Возможны нарушения сна и головная боль.
Самолечение экземы недопустимо. Оно может привести к развитию осложнений и затруднить лечебный процесс.
По интенсивности развития заболевания на руках можно выделить острую и хроническую экзему.
В зависимости от триггеров выделяются:
микробная (поражает области вокруг ран, ссадин, фурункулов),
профессиональная,
дисгидротическая (поражает ладони, ногти), роговая (может проявляться в форме мозолей).
Существует детская экзема, которая проявляется сильной сыпью на руках и может пройти с возрастом.
Выделяют 4 стадии заболевания:
Эритематозная – отек и покраснение очага.
Папуловезикулезная – появление высыпаний.
Мокнущая – вскрытие пузырьков.
Корковая – формирование корок.
При переходе заболевания в хроническую стадию кожа становится грубой, появляется пигментация, шелушение, сухость.
Наследственный фактор – главная причина возникновения экземы. Если есть случаи экземы у близких родственников, у пациента в разы повышается вероятность развития данного заболевания.
Один из провоцирующих факторов – нарушения иммунитета. Иммунитет начинает вырабатывать иммуноглобулины к собственным клеткам кожи, что влечет за собой появление участков воспаления. Нарушение межклеточного иммунитета подтверждается дисбалансом гликопротеинов: лабораторные показатели IgG и IgE выше нормы, IgM - в дефиците.
Есть связь между обострениями экземы и стрессами.
Научно доказано, что пищевые привычки и нарушения в работе ЖКТ также могут влиять на развитие экземы.
Мокнущая экзема
Мокнущая экзема характера для всех видов экзем. После проведения диагностики врач-дерматолог составит персонализированный план лечения, включающий:
а) общее;
б) местное.
Цель лечения – диагностировать и устранить причину заболевания.
Сухая экзема
Сухая экзема проявляется чрезмерной сухостью кожи. Отличительными чертами являются:
хроническое течение;
сезонные обострения;
локализация на любом участке кожи, но чаще всего - на конечностях.
Часто сухая экзема на руках является признаком заболевания печени или желудочно-кишечного тракта. Также может появляться из-за частых стрессов. Но основной фактор – это генетическая предрасположенность.
При лечении крайне важна приверженность терапии, все назначенные в рамках плана лечения мероприятия должны быть выполнены полностью. Лечение нельзя прерывать при первых признаках улучшения.
Хороший эффект на ранних стадиях развития экземы показывают кортикостероиды в форме мази. Но они не рекомендованы для длительного применения. Для устранения симптомов в дальнейшем используют смягчающие средства.
Лечащий дерматолог может порекомендовать консультации профильных специалистов: эндокринолога, гастроэнтеролога и др. Мультидисциплинарный подход позволяет улучшать результаты терапии.
Развитие экземы связано с повышенной чувствительностью организма к ряду раздражителей. Поэтому лечение должно быть системным с назначением гормональных мазей, антигистаминных препаратов, антибиотиков. Задача врача – подбор наиболее эффективных препаратов в каждом конкретном случае.
Сорбенты и антигистаминные препараты
Антигистаминные препараты позволяют избавиться от зуда и воспаления.
Антибактериальная терапия
Антибиотики с тетрациклином с осторожностью назначаются детям до 10 лет. Лабораторная диагностика помогает врачу определиться наиболее безопасным препаратом.
Препараты, снимающие зуд, и успокоительные
увлажняющие средства;
пероральные вещества;
кортикостероиды внутривенно.
Среди успокоительных средств чаще назначаются «Новопассит», «Персен», «Валемидин».
Гормональные препараты
Терапевтические схемы включают гидрокортизон. Гормональные препараты рекомендуются в виде мазей, таблеток, лосьонов. Данные препараты не рекомендуется использовать более 2 недель из-за возможных осложнений.
Кремы на кортикостероидной основе эффективны при мокнущей экземе, потому что они подсушивают кожу. Мази обладают заживляющим эффектом и устраняют грубые корки. При локализации в волосистой части головы используются эмульсии и лосьоны с легкой текстурой.
Антисептические и противовоспалительные средства
Для исключения дополнительных осложнений и расстройств используются антисептические препараты:
«Бетадин»;
«Мирамистин»;
«Декасан»;
«Димексид»;
«Клотримазол» и «Полифепан»;
«Радевит»;
«Хлоргексидин».
Выбор препарата зависит от вида экземы и от сопутствующих заболеваний, поэтому должен проводиться только лечащим врачом.
Для местного лечения экземы используются мази (пасты и кремы) с кортикостероидами – гормонами, обладающими выраженным противовоспалительным эффектом. Они позволяют уменьшить воспалительную реакцию и ускорить процесс регенерации кожи.
Мази с кортикостероидами имеют побочные эффекты: истончение кожи, увеличение риска бактериальной и грибковой инфекции и др. Поэтому они должны назначаться только лечащим врачом.
Есть негормональные препараты, которые также являются эффективными в лечении экземы. Это топические ингибиторы кальциневрина - мазь такролимус (протопик) и крем пимекролимус. Они снижают воспаление и зуд. Дозировку и длительность приема также должен определять только лечащий врач.
При тяжелой форме экземы, обширных очагах воспаления и отсутствии эффекта от местной терапии назначается системное лечение в виде иммуносупрессоров – лекарственных средств, подавляющих иммунитет.
При тяжелом течении заболевания, а также при эритродермии назначаются цитостатики.
При лечении микробной и грибковой экземы применяются антибиотики и противогрибковые средства.
Экзема на ногах зачастую развивается вследствие аллергической реакции или выраженной сосудистой патологии (варикозная экзема). Дополнительными провоцирующими факторами могут быть ослабленный иммунитет и длительное психоэмоциональное напряжение.
Наиболее часто на ногах развивается микробная экзема. Основная локализация в местах ожогов, послеоперационных швов, грибковой инфекции, варикозного расширения вен. Экзема развивается на фоне уже имеющегося воспалительного процесса.
Основные симптомы экземы на ногах:
отеки;
образование на коже характерной корки;
появление пузырьков, трещин и пигментации в очагах поражения.
Могут возникать нарушения сна и головная боль.
При своевременном обращении к врачу прогноз по лечению экземы на ногах благоприятный.
Суть лечения экземы заключается в:
исключении контакта с раздражителями,
правильном питании,
устранении зуда,
местном лечении с помощью мазей и кремов,
общем лечении с помощью таблетированных препаратов и инъекций.
Лечение экземы у детей ничем не отличается от лечения у взрослых. Зачастую в лечебный план включаются физиотерапевтические методы, которые позволяют воздействовать непосредственно на поврежденные участки.
Дерматологи, благодаря сочетанию различных методов, разрабатывают наилучшее лечение для каждого пациента.
Для определения тактики лечения необходимо установить вид экземы, причину ее появления и дифференцировать с другими дерматологическими заболеваниями (герпесной сыпью, диатезом, аллергическими реакциями, крапивницей, лишаем и др.).
Диагностика включает:
общий анализ крови;
соскоб с кожи для исследования под микроскопом;
аллергопробы при атопической экземе для выявления источника аллергии;
гистологическое исследование – для диагностики аутоиммунных заболеваний.
Лечение подбирается с учетом результатов обследований, возраста и особенностей состояния здоровья маленького пациента.
Комплексное терапевтическое лечение включает:
Индивидуальную диету
Седативные препараты (для регуляции сна)
Антигистаминные препараты (для снятия зуда и жжения)
Противовоспалительные препараты (для снятия отечности кожи и улучшения общего состояния)
Поливитамины
Антибиотики или противовирусные препараты
Для ускорения процессов восстановления, а также в качестве альтернативы некоторым лекарственным препаратам, может назначаться физиотерапия.
Обязательна антисептическая обработка ран и ссадин для исключения вторичных инфекций.
Особенно важно правильно ухаживать за кожей ребенка и соблюдать все рекомендации дерматолога, который подберет индивидуальные средства ухода.
Важно соблюдение личной гигиены, недопустимо частое перегревание, сопровождающееся повышенным потоотделением. Сбалансированное питание должно включать молочно-растительную пищу с низким количеством углеводов и пряностей.
Профилактика экземы у взрослых
Переутомление и стресс могут быть триггерами развития экземы, поэтому важно соблюдать баланс между работой и личной жизнью, уделять время на полноценный сон и отдых, заниматься спортом.
Используйте перчатки при работе по дому, это исключит вероятность попадания на кожу агрессивных моющих средств. Тщательно очищайте кожу рук и используйте защитные увлажняющие средства.
При повышенной жирности кожи и генетической предрасположенности к экземе:
рекомендуется исключить из рациона жирные, сладкие, жареные и острые блюда.
не рекомендуется посещать баню и сауну.
не желательно посещать страны с повышенной влажностью или слишком жарким климатом.
При профессиональной экземе рекомендуется сменить место работы, чтобы избежать осложнений.
Профилактика экземы у детей
Соблюдение правил личной гигиены
Отсутствие опрелостей кожи
Здоровое и сбалансированное питание
Регулярная уборка
Обувь и одежда из натуральных материалов
Отдых на морских побережьях
При возникновении симптомов не откладывайте визит к врачу.
Записаться на консультацию к дерматологам ЕМС можно по телефону +7 (495) 933 66 55.
Волдыри на коже – характерный симптом таких заболеваний, как герпес, оспа или пузырчатка. Многие задаются вопросом, что могут означать волдыри на коже после ожога или укуса комара. Посмотрите, каковы причины их образования – водные и гнойные. Узнайте, как выглядят изменения кожи при различных заболеваниях.
Пузыри на коже – волдыри, наполненные стерильным (вода, плазма) или патологическим (например, гнойным) содержимым.Такие высыпания появляются при различных видах инфекционно-аллергических заболеваний.
Общие причины образования волдырей на теле включают проблемы со здоровьем, такие как:
Ожоги являются наиболее распространенной причиной образования волдырей на коже. Ожоги могут возникнуть при контакте кожи с теплом, радиацией или коррозионными веществами. Волдыри, образующиеся на коже в результате ожогов, обычно наполнены серозной жидкостью, которая предназначена для защиты организма от различных инфекций.По этой причине их не следует прокалывать.
Во время приготовления пищи часто возникают ожоги, и если повторять это действие каждый день - волдырям трудно быстро и эффективно заживать. Обычно их обработка на руках может занимать до 2-х, а то и 3-х недель.
Волдыри от ожогов различаются по внешнему виду в зависимости от вызвавшего их фактора. Обычно такие пузырьки имеют диаметр несколько миллиметров.
Зудящие волдыри на коже и слизистых оболочках, вызванные вирусом герпеса человека ( Herpes Simplex Virus ), локализуются в нескольких характерных местах тела.ВПГ1 заражает:
Иногда кожные поражения могут также появляться на руках, вокруг шеи, за ушами, вокруг носа и на подбородке. ВПГ2 же проявляется преимущественно в нижних отделах тела, в частности на коже и слизистых половых органов – в этом варианте инфекция передается половым путем.
Пузыри на коже белые , они могут группироваться в более крупные скопления неправильной формы, располагающиеся на общем эритематозном субстрате.Сначала пузырьки наполняются прозрачной серозной жидкостью, но позже в них скапливается гной. Со временем они затвердевают, превращаясь в неприглядные засохшие струпья.
При вскрытии могут образовываться болезненные эрозии. Кожные симптомы сопровождаются зудом и легкой болезненностью. Инфекция развивается в течение 7 дней и длится до 4 недель.
Ветряная оспа вызывается вирусом VZV. Это одно из самых распространенных инфекционных заболеваний в Польше, особенно у детей дошкольного возраста.Ежегодно регистрируется около 75 000 случаев, особенно в конце весны и начале лета (примерно дюжину лет назад это число превышало 150 000).
Болезнь очень заразна. Он передается воздушно-капельным путем через слизистую оболочку рта, но его симптомы поражают гораздо большие участки тела.
Болезненные волдыри на теле при течении оспы являются лишь одним из нескольких кожных симптомов, следующих один за другим. Болезнь проявляется после инкубационного периода, который длится примерно 14 дней, первоначально в виде пятен на теле.Они превращаются в шишки, а затем на их месте появляются волдыри.
До того, как болезнь пройдет, на теле больного все еще будут оставаться изысканные пустулы, и, наконец, появятся твердые корки.
Расположение изменений чрезвычайно характерно – это мелкие точки, разбросанные по большой площади тела, как звезды на небе. Оспа у детей относительно безвредна, хотя может оставить след неприглядных шрамов на лице .
Значительно более тяжелые последствия возможны при заболеваниях взрослых - к ним относится в основном оспенная пневмония, характеризующаяся очень высокой смертностью. Примечание. Ветряная оспа может рецидивировать как Опоясывающий лишай , другое заболевание, вызываемое тем же вирусом VZV.
Пузыри на коже с сывороткой могут быть симптомом чрезвычайно опасного, потенциально смертельного заболевания, которым является пузырчатка .Это заболевание классифицируется как акантолитический дерматоз.
Включает кожу и слизистые оболочки. Он обусловлен появлением в кровеносной системе и в межклеточных пространствах эпидермиса аномальных антител, направленных против так называемых белков. десмоглеин (Dsg 1 и Dsg3). Различают несколько форм пузырчатки, самая тяжелая из которых — «обычная».
Такие симптомы, как:
возникают последовательно в течениеЭти типы поражений кожи распространяются на все больше и больше областей, а также могут поражать лицо и кожу головы.
Гнойные пузыри на коже могут свидетельствовать не только об одной форме герпеса, но и о так называемом фурункулез. Фурункулы являются симптомом стафилококкового фолликулита.
При инфекции на коже сначала появляются крайне болезненные, красные, твердые и плотные шишки. Через несколько дней под их поверхностью начинает скапливаться гнойное содержимое.
Затем новообразование самопроизвольно разрывается, и его содержимое выливается.Это связано с очередной дозой болевых ощущений, а кроме того, следует учитывать, что на месте разрыва фурункула останется глубокий видимый рубец.
Фурункулы появляются поодиночке. Они могут появиться практически где угодно, но особенно на спине, руках, ягодицах, груди и шее. В последнем случае есть риск развития серьезных осложнений, в том числе менингита.
Другим состоянием, при котором пузырьки на коже заполнены гноем, является болезнь Дюринга.Это кожная форма глютеновой болезни и, следовательно, крайняя форма непереносимости глютена. Несмотря на совершенно отдельную этиологию, поражения кожи напоминают те, которые возникают у больных, страдающих герпесом.
Однако их расположение отличается. При этом нарывы появляются в таких местах, как:
.
В тот момент, когда на лице появляются прыщики с водой, большинство людей задаются вопросом, что их вызывает. Пузырьки, наполненные жидкостью, могут вызывать смешанные чувства, так как, с одной стороны, они не связаны с чем-то опасным для здоровья, с другой стороны, они могут эффективно делать жизнь неприятной и ухудшать настроение. Вот почему вы не должны недооценивать эти симптомы и обратиться к дерматологу. После определения первопричины кожных высыпаний также может потребоваться посещение аллерголога.Фактором, вызывающим кожные реакции в виде жидких прыщей, часто является аллергия, и лечить ее нужно своевременно.
Наиболее распространенной причиной зудящих кожных пятен, сыпи и жидких прыщей является кожная аллергия. Это заболевание может быть вызвано раздражающими косметическими средствами, моющими и моющими средствами, а также продуктами питания или лекарствами. По этой причине следует посетить дерматолога и аллерголога, как только появятся тревожные симптомы, такие как крапивница, зуд, пятна или прыщики на коже.Причиной появления дефектов красоты часто также является потница, поражающая людей всех возрастов. Потница возникает на лице, туловище и шее и образуется особенно в жаркие дни, когда кожа подвергается воздействию пота. Наполненные жидкостью везикулы также могут сигнализировать об атопическом дерматите (АД), который обычно появляется на лице, шее, локтевых и коленных сгибах, или о вирусном заболевании кожи – герпесе.
Эффективной профилактикой прыщей с водой на лице при кожной аллергии является прежде всего использование специальных средств по уходу за кожей аллергиков.Также стоит соблюдать диету, исключающую из меню фаст-фуд, сладости и острые специи. Кроме того, рекомендуется избегать стресса, поскольку он является фактором, который способствует ухудшению симптомов как кожной аллергии, так и атопического дерматита. Отличной профилактической мерой является также регулярное увлажнение и смазывание кожи, что предотвращает ее чрезмерное пересыхание. В случае с герпесом стоит позаботиться об иммунной системе.
Лечение водянистых прыщей на лице зависит от причины их образования.Итак, в случае постановки диагноза кожной аллергии лечение требует исключения контакта с аллергеном. Затем врач рекомендует прием антигистаминных препаратов последнего поколения, т.е. десенсибилизирующих препаратов, таких как, например, цетиризин, лоратадин, дезлоратадин, фексофенадин или левоцетиризин. При острых симптомах кожной аллергии врач может назначить пероральные глюкокортикостероиды. Когда дело доходит до лечения атопического дерматита, оно также включает прием антигистаминных препаратов и иммунодепрессантов.В случае герпеса без медикаментозной терапии противовирусным препаратом не обойтись.
Появление прыщей с водой на лице требует консультации дерматолога и осмотра кожных изменений. Особенно при герпесе важно время реакции, чтобы как можно скорее предотвратить распространение герпеса.
Консультация дерматолога
.
Никто из нас не хочет бороться с несовершенствами, появляющимися на лице. Однако стоит знать, что причин для их образования так много, что практически у каждого из нас на каком-то этапе жизни возникнут какие-то прыщики или папулы. Уход за кожей не так прост, и некоторые триггеры прыщей находятся вне нашего контроля. В самом начале следует знать, что некоторые болезни и недомогания, с которыми борется наш организм, оказывают реальное влияние на внешний вид кожи.Но что еще может спровоцировать появление не столько прыщей, сколько просто пятен на лице?
● Стресс является одним из основных факторов, способствующих несовершенствам кожи. Хроническая усталость также опасна. Если чрезмерный стресс сопровождает нас долгое время, в какой-то момент на нашей коже появляются прыщики.
● Отсутствие надлежащей гигиены также может способствовать появлению пятен. Это означает, что мы забываем тщательно очищать кожу, что, в свою очередь, приводит к закупорке желез.Также следует помнить, что мы часто подносим экран телефона к лицу. Он также может содержать много бактерий, которые вредны для кожи. Также необходимо не забывать регулярно менять постельное белье или полотенца, которые также соприкасаются с нашим лицом.
● Неправильный выбор косметики в некоторой степени связан с предыдущим фактором. Просто заботиться о своей коже недостаточно. Нужно знать, какие косметические средства нам подходят и обращать внимание на их состав. Некоторых добавок лучше избегать, а другие следует регулярно добавлять в уход (например, ретинол).
● Неправильное питание с большим количеством продуктов переработки негативно влияет на здоровье нашего организма. В результате образуются разного рода гнойные прыщики на лице и другие несовершенства.
● Лекарства, такие как алкоголь и сигареты, могут усугубить акне.
● Внешние факторы, такие как загрязнение окружающей среды, также приводят к проблемам с кожей. Подкожные шишки могут быть следствием плохого качества воздуха на состоянии нашей кожи.
● Все виды болезней и недомоганий, с которыми борется наш организм, иногда ухудшают состояние нашей кожи и волос.
Уплотнения на коже могут образовываться по разным причинам, но они также могут принимать разные формы. Некоторые из них даже безобидны, и изменения быстро исчезают с нашего лица, а другие могут даже перейти в воспаление, трудно заживающее и грозящее образованием обесцвечивания и рубцов.Поэтому стоит познакомиться с видами несовершенств, которые могут возникнуть на нашей коже, а затем выяснить, как мы можем противодействовать их образованию.
Открытые угри выглядят как крошечные черные точки на нашей коже. Чаще всего они видны вокруг носа, но могут появляться и на других частях лица. Их характерный внешний вид связан с эффектом окисления кожного сала, закупоривающего сальные железы.Их проще всего удалить, но и появляются они очень часто. Если мы очищаем кожу неадекватно, в результате мы можем ожидать образования открытых угрей.
Так называемые белые прыщики на лице – это общее название несовершенств, известных нам как закрытые угри. Этот тип поражения кожи немного сложнее удалить, потому что, в отличие от угрей, шишка находится под кожей.Хорошо подобранный уход отлично справится с такими несовершенствами, но нам часто приходится ждать эффекта. Однако это не болезненные подкожные шишки.
Шишка представляет собой так называемый высол, который особенно заметен из-за своей формы. Узнаем шишку по куполообразному выступу. Его характерная форма затрудняет его маскировку цветной косметикой.
Krosta также представляет собой полную замену, которая может принимать различные размеры.Что особенно важно, иногда он наполнен так называемым гнойным содержимым. Ее возникновение часто вызывает сильный дискомфорт и желание поскорее избавиться от очага поражения путем его выдавливания.
Мало кто знает, что локализация возникающих изменений имеет большое значение. Так называемая карта лица с акне — это графическое представление того, что отвечает за появление отдельных несовершенств. В один момент мы получаем подсказку о том, что не так с нашим телом и на что стоит обратить внимание (например, проведя дополнительные тесты).
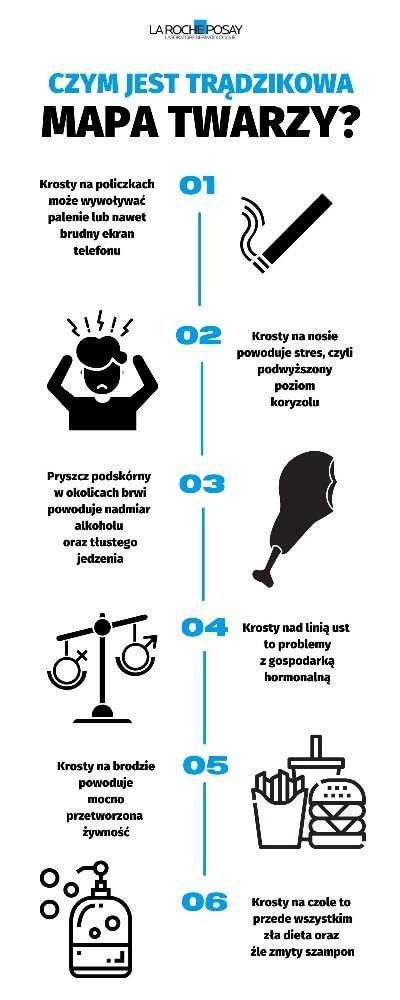
Появление прыщей на лбу может свидетельствовать, прежде всего, о неправильно подобранном питании. Если мы едим продукты, которые не обязательно служат нам ежедневно, они будут видны в виде несовершенств на лбу. Если наша пищеварительная система работает не очень хорошо, то можно ожидать высыпаний в этом месте. Что еще? Когда прыщи на лице возникают в основном чуть ниже линии роста волос, очень часто это означает, что мы неправильно стираем цветные средства или косметику, предназначенную для ухода за волосами.
Употребление в пищу продуктов с высокой степенью обработки, известных нам как фаст-фуд, вызывает, среди прочего, появление неприглядных прыщей на подбородке. Это означает, что мы должны ввести в свой рацион здоровую пищу, приготовленную самостоятельно, из известных нам натуральных ингредиентов.
Многие женщины борются с этой проблемой. Подкожные прыщики, возникающие вокруг рта и особенно над верхней губой, означают не что иное, как неправильно функционирующий гормональный баланс.Есть даже воспаленные прыщи перед менструацией, которые исчезают, когда кровотечение останавливается. Цвет лица постепенно возвращается в прежнее состояние.
Прыщи под кожей вокруг щек, вероятно, являются признаком аллергии. Нам следует внимательнее присмотреться к тому, что мы наносим на кожу и с чем соприкасается наша кожа. Что еще важно? Прыщи на щеках возникают также у курильщиков и тех, кто редко чистит экран своего телефона.Это лицо очень часто соприкасается с нашим лицом, что приводит к переносу на него различных видов бактерий.
Больной прыщ на носу случается со многими людьми. В этом случае мы должны обратить внимание, в том числе, на то, не слишком ли часто мы подвергаемся стрессу? Если у нас в данный момент непростое время, и уровень кортизола постоянно повышен, последствия этого могут ощущаться по появлению таких несовершенств, как, например, прыщ на носу.Мы также должны проверить уровень сахара в крови.
Употребление большого количества алкоголя и жирной пищи вызывает появление подкожных бугорков вокруг бровей. Иногда они даже появляются между отдельными волосками. Поэтому необходимо ограничить прием стимуляторов и изменить ежедневный рацион.
Средства от прыщей, которые мы с удовольствием проверяем, чаще всего рекомендуются нам не столько дерматологами, сколько знакомыми нам людьми.Помните, однако, что основная причина проблемы может каждый раз быть разной, поэтому то, что работает для кого-то другого, может не обязательно работать для нас. Однако если шишки на лице, несмотря на наши усилия, не исчезают, можно в первую очередь обратиться к специалисту.
Дерматолог — это человек, который возьмет у нас интервью и внимательно осмотрит кожу. Он также может попросить нас провести дополнительные анализы, ведь, как уже было сказано, различные заболевания и недуги, с которыми борется наш организм, могут привести к образованию несовершенств на лице.
Дерматолог может помочь нам не только в борьбе с акне, но и с индивидуальными изменениями, которые время от времени появляются на нашей коже. Болезненные прыщи особенно болезненны и представляют собой не только эстетическую проблему. Не забудьте ответить на как можно больше вопросов при посещении специалиста. Это может помочь вам выяснить, что вызывает повторное появление пятен на лице.
Приходите на прием без макияжа, чтобы дерматолог мог более подробно рассмотреть Вашу кожу, что позволит ему определить, с каким типом уплотнений и прыщей борется кожа.Если вы недавно сдавали анализы крови, возьмите их с собой в офис. Часто это такие параметры, как уровень железа, витамина D3 или холестерина. Также упомяните о лекарствах, которые вы принимаете, заболеваниях, с которыми боретесь, и ежедневном уходе за кожей (возможно, проблема в неудачно подобранных косметических средствах или их отсутствии в базовом распорядке дня).
Во время лечения именно дерматолог решает, что следует наносить на имеющиеся подкожные прыщики, которые невозможно выдавить.Это означает, что он может порекомендовать нам, среди прочего, изменить наш повседневный образ жизни, ввести новую диету или скорректировать другие косметические средства по уходу за кожей. Если твердые шишки на вашем лице перерастают в запущенные прыщи, вам, возможно, придется принимать лекарства, принимаемые внутрь. Однако в большинстве случаев рецепт будет включать мазь от прыщей.
Поможет ли мазь от прыщей?
В зависимости от того, как выглядит наша кожа и какие изменения происходят на ней, дерматолог может назначить специальную мазь от гнойничков, которая поможет им быстрее зажить.Некоторые лекарства доступны только по рецепту. Стоит внимательно прочитать листовку, чтобы убедиться, что вы правильно применяете продукт. Этот вид мази от подкожных прыщей будет предназначен для местного применения. Если он правильно выбран, он больше всего поможет нам в текущей проблеме.
Многие убеждены, что домашних средств от прыщей на лице достаточно, чтобы избавиться от подобного рода несовершенств.Однако следует знать, что это лишь временные меры и если мы не найдем источник проблемы, то прыщи под кожей и прыщи другого происхождения будут повторяться.
Не все домашние средства безопасны. Они могут раздражать нежную кожу или повредить ее. Пока прыщики на лице будут менее заметны, мы не можем быть уверены, что не навредили таким образом своей коже. Итак, какое лучшее решение? Такие методы борьбы с прыщами в первую очередь стоит проконсультировать у дерматолога, который проводит наше лечение.
Подкожные образования исчезнут с нашего лица намного быстрее, если мы поймем важность правильно подобранного ухода за лицом в их устранении. Нам нужно уделять внимание как утренним, так и вечерним процедурам. Иногда мы также используем косметику против прыщей в течение дня. Правильный уход ускоряет заживление, положительно влияет на предотвращение образования новых кожных высыпаний, успокаивает и питает кожу.
Если мы хотим, чтобы прыщики на лице быстрее заживали, а каждый прыщик был менее стойким в лечении, стоит обратить внимание на то, какую косметику мы используем в ежедневном уходе. Прежде всего, мы должны убедиться, что основная рутина соответствует нашему ежедневному ритму и потребностям кожи.
Давайте попробуем проводить немного больше времени со своей кожей хотя бы раз в день.Чаще всего это делают вечером. Самое главное – тщательная и тщательная уборка. Большинство несовершенств возникает на коже, от которой мы неэффективно избавляемся остатками цветной косметики и средств по уходу, нанесенных утром.
 Утренний и вечерний уход требует использования очищающего косметического средства. Марка La Roche-Posay предлагает очищающий гель для лица Effaclar, который бережно очищает кожу, но не сушит ее.Удаляет все виды загрязнений, например, даже избыток кожного сала. Просто используйте его в сочетании с теплой водой. Мягко пенится в руках и легко распределяется по лицу. Это помогает сузить поры, что уменьшает их видимость. В состав входит, помимо прочего, цинк, уменьшающий количество выделяемого кожного сала.
Утренний и вечерний уход требует использования очищающего косметического средства. Марка La Roche-Posay предлагает очищающий гель для лица Effaclar, который бережно очищает кожу, но не сушит ее.Удаляет все виды загрязнений, например, даже избыток кожного сала. Просто используйте его в сочетании с теплой водой. Мягко пенится в руках и легко распределяется по лицу. Это помогает сузить поры, что уменьшает их видимость. В состав входит, помимо прочего, цинк, уменьшающий количество выделяемого кожного сала.
 После тщательного мытья кожи стоит восстановить ее естественный pH. Что это означает? Следующим шагом должно стать тонирование. На этом этапе стоит использовать тоник Effaclar для жирной и склонной к акне кожи.В его состав входят, среди прочего, термальная вода и LHA. Косметика моментально возвращает коже свежесть и сужает поры. Он находится в удобном флаконе. Его рекомендуют применять как взрослым, так и подросткам.
После тщательного мытья кожи стоит восстановить ее естественный pH. Что это означает? Следующим шагом должно стать тонирование. На этом этапе стоит использовать тоник Effaclar для жирной и склонной к акне кожи.В его состав входят, среди прочего, термальная вода и LHA. Косметика моментально возвращает коже свежесть и сужает поры. Он находится в удобном флаконе. Его рекомендуют применять как взрослым, так и подросткам.
 Если прыщи на лице не подходят для использования специальной мази от прыщей, мы можем воспользоваться, среди прочего, точечным кремом Effaclar A.I..Уникальность этого препарата заключается в добавлении таких ингредиентов, как: ниацинамид, пироктоноламин, микроотшелушивающая кислота LHA и термальная вода La Roche-Posay. Эти добавки отлично поддерживают процесс регенерации клеток эпидермиса и делают несовершенства менее неприятными. Это косметическое средство, подходящее для чувствительной кожи.
Если прыщи на лице не подходят для использования специальной мази от прыщей, мы можем воспользоваться, среди прочего, точечным кремом Effaclar A.I..Уникальность этого препарата заключается в добавлении таких ингредиентов, как: ниацинамид, пироктоноламин, микроотшелушивающая кислота LHA и термальная вода La Roche-Posay. Эти добавки отлично поддерживают процесс регенерации клеток эпидермиса и делают несовершенства менее неприятными. Это косметическое средство, подходящее для чувствительной кожи.
 Уплотнения под кожей целесообразно лечить различными средствами. Это может быть, например, увлажняющий крем Effaclar Duo (+) для склонной к акне кожи, предотвращающий их повторное появление.Это продукт приятной, легко наносимой консистенции, слегка гелеобразный, но не липкий и известный быстрой впитываемостью. Первые видимые результаты действия косметики можно увидеть уже через 12 часов. Крем был протестирован на жирной и склонной к акне коже, а также на коже с упрямыми пятнами и постоянным обесцвечиванием.
Уплотнения под кожей целесообразно лечить различными средствами. Это может быть, например, увлажняющий крем Effaclar Duo (+) для склонной к акне кожи, предотвращающий их повторное появление.Это продукт приятной, легко наносимой консистенции, слегка гелеобразный, но не липкий и известный быстрой впитываемостью. Первые видимые результаты действия косметики можно увидеть уже через 12 часов. Крем был протестирован на жирной и склонной к акне коже, а также на коже с упрямыми пятнами и постоянным обесцвечиванием.
 При уходе за кожей с несовершенствами очень важно избегать длительного воздействия УФ-излучения.Он ускоряет процессы старения, но также повреждает кожу (например, ожогами). Поврежденный защитный барьер делает кожу склонной к кожным изменениям. Чтобы пятна на подбородке и других частях лица были реже, стоит воспользоваться кремом Effaclar Duo (+) SPF 30 с фильтром для кожи, склонной к акне. Это легкий, нежирный и увлажняющий гель. Его действие и эффективность были клинически доказаны. Заметно уменьшает несовершенства и обесцвечивание.Он также защищает от ультрафиолетового излучения и вредных внешних факторов, с которыми мы сталкиваемся каждый день. Использовать его стоит преимущественно утром, во время ежедневного ухода за кожей. Он прекрасно впитывается и может наноситься под макияж.
При уходе за кожей с несовершенствами очень важно избегать длительного воздействия УФ-излучения.Он ускоряет процессы старения, но также повреждает кожу (например, ожогами). Поврежденный защитный барьер делает кожу склонной к кожным изменениям. Чтобы пятна на подбородке и других частях лица были реже, стоит воспользоваться кремом Effaclar Duo (+) SPF 30 с фильтром для кожи, склонной к акне. Это легкий, нежирный и увлажняющий гель. Его действие и эффективность были клинически доказаны. Заметно уменьшает несовершенства и обесцвечивание.Он также защищает от ультрафиолетового излучения и вредных внешних факторов, с которыми мы сталкиваемся каждый день. Использовать его стоит преимущественно утром, во время ежедневного ухода за кожей. Он прекрасно впитывается и может наноситься под макияж.
Подкожные угри и разного рода прыщи на лице возникают по самым разным причинам. Иногда это неправильное питание, иногда плохо подобранный уход или факторы, которые мы не полностью контролируем (например, гормональные нарушения).Однако, будь то прыщи на лбу, щеках, подбородке или любой другой части лица, очень важно выяснить, что их вызвало.
В лечении нам может помочь такой специалист, как дерматолог. Он может выписать специализированные мази от подкожных прыщей, которые мы не будем покупать без рецепта, но, вероятно, он также порекомендует нам изменить наш повседневный образ жизни и, прежде всего, соблюдать диету и приспособить уход за кожей к потребностям кожи.
Подкожные бугорки редко проходят сами по себе и могут стать гораздо более серьезными проблемами.Пробуя домашние средства от прыщей, помните, что не все они безопасны. Давайте начнем с того, что будем придерживаться рекомендаций дерматолога и использовать косметику для предотвращения несовершенств.
Лицо с прыщами может снизить нашу уверенность в себе. Никто из нас не любит, когда на коже есть недостатки, которые сложно убрать. Мы должны помнить, однако, что их образование имеет причину, которую мы должны обнаружить как можно скорее.Однако это не повод стыдиться. Многие люди борются с проблемами кожи, но часто они скрыты под слоем макияжа или должным образом лечатся.
.Поросята на морде – это поражения кожи, которые у большинства из нас ассоциируются просто с прыщами или черными точками. Правда, однако, в том, что они отличаются от угрей и прыщей не только внешним видом, но и своим внутренним строением — милиумы очень тяжело и трудно выдавливаются. Хотя милиумы являются типичными изменениями в младенчестве, они также очень часто появляются у взрослых.Чаще всего мы имеем дело с ними под глазами , на губах , веко , лоб, нос или виски, но так же часто мы можем иметь дело с ними под мышками или в интимной зоне. Характерной их особенностью является то, что они появляются группами - обычно несколько или около десятка ополченцев одновременно в одном месте.
Что такое поросята? Это очень маленькие комочки, всего один миллиметр в оттенке, с белым, кремовым или желтым оттенком, которые четко выступают над поверхностью кожи.Незрелые милиумы практически незаметны на ощупь, но со временем они возвышаются над горой и могут ощущаться как твердые шишки. Их название происходит от семян проса, которые напоминают по внешнему виду. Они не пахнут, не вызывают боли или зуда, но из-за их непривлекательного вида большинство людей, у которых они есть, просто хотят от них избавиться.
Эти неприглядные бугорки на лице в первую очередь являются результатом закупорки волосяных и сальных фолликулов избытком кожного сала, скапливающимся на лице.В закупоренных отверстиях сальных желез скапливается хоросальная масса, являющаяся источником милиумов на лице. Образование такого типа шишек на лице также может быть результатом нашей генетической предрасположенности или гормональных изменений в организме, но правда в том, что чаще всего это просто отсутствие должного ухода. Мы можем иметь дело с милиумами на лице, в частности, когда мы неправильно очищаем кожу от избытка кожного сала и мертвых клеток эпидермиса.Поэтому тщательное очищение чувствительной, жирной или нормальной кожи очень важно.
Поросята на лице от которых мы можем избавиться несколькими способами - используя выбранные домашние методы или решив удалить поросят специализированными методами. Если мы хотим избавиться от милиумов на лице простым и безболезненным способом, нам нужно:
При использовании средства для домашнего лечения милиумов помните, что поры кожи нельзя блокировать жирными средствами по уходу за кожей, а также не наносите слишком много слоев декоративной косметики — это может усилить склонность кожи к появлению милиумов. Также стоит отметить, что милиумы склонны к рецидивам, поэтому после завершения терапии все равно следует уделять особое внимание правильному уходу за кожей, постоянно следить за изменениями кожи.
Удаление поросят в домашних условиях не всегда приносит желаемый результат и иногда приходится избавляться от них более специализированными методами – в салоне красоты или у дерматолога. К наиболее часто используемым методам лечения в данном случае относятся:
* химический пилинг , микродермабразия и другие профессиональные процедуры по отшелушиванию кожи - эти виды методов позволяют стереть омертвевший слой эпидермиса, а вместе с ним и милиумы на лице .Регулярный пилинг или микродермабразия сгладят структуру кожи и выровняют ее цвет,
* проколите шишки на лице иглой под прямым углом – это самый эффективный способ разблокировать выход кожного сала, а значит, избавиться от милиумов. Помните, однако, что есть метод, который не следует выполнять в домашних условиях - неправильно выполненная пункция может подвергнуть нас многим неприятным последствиям, например, рубцам или инфекции, поэтому лучше всего пройти эту процедуру у косметолога или дерматолога,
* электрокоагуляция, т.е. методика, использующая электричество высокой частоты для удаления различных видов образований – не только милиумов, но и расширенных капилляров, фибром или бородавок.Во время этой обработки выделяется тепло, которое вызывает термическое повреждение белков, находящихся в ткани, вызывая немедленное повреждение неприглядных кожных образований,
* замораживание азотом, которое является популярным методом удаления бородавок и других поражений кожи. Воздействие на милиумы на лице низкой температуры приведет к их повреждению и разрушению,
* лазерная терапия, заключающаяся в лечении выбранных поражений кожи лазерным лучом. Это поможет стимулировать кожу к полному восстановлению и регенерации и, как следствие, к замене кожи с молочной тканью на здоровую ткань.В связи с тем, что лазерное лечение является одним из самых дорогих методов удаления милиумов на лице, лучше всего обратиться к нему, когда все другие методы не срабатывают,
* операция, которая используется, когда все вышеперечисленные методы не срабатывают. Следует помнить, что милиумы могут [появляться спонтанно или в результате неправильного ухода или неправильного лечения, разрастаться до больших размеров. Во время визита к врачу специалист должен сообщить нам, подлежит ли поражение только разрезу или полному удалению.Категорически нельзя удалять милиумы самостоятельно — это может привести к бактериальному суперзаражению, что может привести к возникновению милиумов и еще большим проблемам.
Решившись на удаление милиумов вокруг глаз, не забудьте заранее проконсультироваться со специалистом – дерматологом или даже офтальмологом. Не все вышеперечисленные процедуры будут безопасны для наших глаз и кожи, которая в этой области очень нежная, чувствительная, тонкая и склонная к механическим повреждениям
.
Поросята - кожные поражения, характерные для младенцев. Однако эти шишки не дают спать по ночам многим родителям. Как эффективно избавиться от них?
Большинство методов, используемых для удаления милиумов у взрослых , в этом случае не работают. Лазерное лечение, электрокоагуляция, химический пилинг или микродермабразия – это процедуры, которые могут только повредить нежную кожу ребенка. Надо помнить, что кожа детей явно отличается от кожи взрослых – она еще не до конца созрела и не готова выполнять все свои функции.Тонкий и нежный эпидермис не обеспечивает достаточной защиты от сильнодействующих веществ лекарств или косметики, поэтому в этом случае также придется забыть об использовании кислотных кремов, домашних пилингов или компрессов с чайным маслом.
Хорошая новость заключается в том, что милиумы на лице или теле новорожденного не требуют практически никакого лечения. Папулы обычно лопаются спонтанно в течение нескольких месяцев после их образования и рассасываются, не оставляя шрамов.Однако надо внимательно наблюдать за кожей новорожденного — многочисленные, разрозненные и длительно сохраняющиеся изменения могут свидетельствовать о нарушениях развития волос.
Поросята у новорожденного ребенка нельзя прокалывать или выдавливать самостоятельно, т. к. так мы можем подвергнуть малыша тяжелым последствиям. Из-за плохо развитого защитного барьера кожи мы можем вызвать у него тяжелую инфекцию, а из-за незрелости его иммунной системы вызвать многочисленные проблемы в центральной нервной системе.
В этом случае лучше всего ухаживать за кожей ребенка с помощью соответствующей дермокосметики. Если изменения в организме малыша не стихают в течение ближайших месяцев или усугубляются, лучше всего обратиться к педиатру или дерматологу.
Поросят очень часто путают с бородавками или атеромами - как из-за сходства внешнего вида, так и из-за места происхождения. Все эти изменения могут проявиться на лице, груди, декольте, шее или волосистой части головы.Однако у поросят отсутствуют небольшие полости в роговом слое, характерные для бородавок, и отсутствуют сальные пробки, сопровождающие атеромы. Поэтому очень важно не лечить любые кожные поражения самостоятельно – специалист лучше всего оценит вид наших несовершенств и источник их образования, а значит, подберет наилучший метод их лечения.
Помните, что зажившие милиумы могут иметь склонность к рецидивам, поэтому после окончания лечения следует позаботиться о правильном ежедневном уходе за лицом и гигиеной тела.В частности, следует сосредоточиться на правильном способе очищения кожи от излишков кожного сала и контроле работы сальных желез с помощью правильно подобранных кремов. Кожу следует тщательно очищать от загрязнений два раза в день – в том числе вечером. от остатков декоративной косметики, а по утрам от избытка кожного сала, что является причиной молочницы на лице. При выборе кремов для лица обратите внимание на то, чтобы их состав идеально подходил к индивидуальным потребностям нашей кожи – кремы со слишком жирной и густой консистенцией будут способствовать формированию нежелательных изменений.Чтобы обезопасить себя от обманщиков, также стоит решиться на регулярное проведение пилинга дома или в салоне красоты. Одного домашнего пилинга в неделю и одного профессионального отшелушивания у косметолога в течение нескольких месяцев достаточно, чтобы сохранить кожу здоровой.
.Потница (также известная как потная экзема, фолликулярная экзема) — это распространенный дерматоз, дерматологическое заболевание, поражающее руки и ноги и возникающее в основном у молодых людей. Причина недугов до конца не известна, но определенную роль в образовании пота играют идиопатические причины и атопический диатез. Сам недуг появляется чаще весной.Триггеры делятся на внешние (например, лекарства) и внутренние (например, грибковая инфекция). Потливость характеризуется образованием волдырей и невыносимым зудом на коже.
На возникновение потливости влияет, в частности, повышенная потливость стоп и рук. Ношение недостаточно вентилируемой обуви создает влажную среду для ног – это, в свою очередь, повышает риск потливости. Следует помнить, что потливость является лишь способствующим фактором, а не причиной заболевания.
Причины, вызывающие недуг, делятся на:
Характерным признаком потливости считается кожная сыпь в виде пузырей.Чаще всего локализуется на боковой поверхности пальцев на кистях (особенно второго и пятого) и в области стоп, на коже сводистой части (подошвы). В этих местах имеются многочисленные мелкие волдыри или шишки. Когда поражения расположены близко друг к другу, они сливаются и, таким образом, формируют более крупные волдыри. Внутри потовых пятен находится прозрачная жидкость, иногда с появлением желтого гноя.
Вышеуказанные симптомы дополнительно сопровождаются симптомами в виде:
Потница – это болезнь, которая бывает двух типов:
Появление тревожных изменений на коже стоп или рук является показанием к визиту к врачу. Во время консультации проводится ряд анализов, направленных на поиск причины недомоганий. К ним относятся:
Кроме того, специалист внимательно осматривает кожные высыпания и их расположение. Тщательное наблюдение позволяет дифференцировать потливость от других дерматологических заболеваний, например
При лечении потливости наиболее важным действием является устранение фактора, вызвавшего заболевание. Поэтому, если фолликулярная экзема связана с микозом, следует начать противогрибковое лечение.
Местная терапия основана на применении гелевых кортикостероидов, растворов и суспензий, а при крупных волдырях хорошо действуют компрессы с добавлением дубильной кислоты и хлорида алюминия или нитрата серебра.Помните, что нельзя использовать эти препараты постоянно. Средства по уходу за кожей
также хорошо себя зарекомендовали.При общем лечении вводят преднизолон, а в случае бактериальной суперинфекции - антибиотикотерапию. Больному помогают успокоительные и снотворные препараты. Также хороший эффект дают фототерапия и цинковая мазь с экстрактом алоэ.
Противозудные препараты рекомендуются пациентам с потливостью и невыносимым зудом.Если поражения очень обширны, специалист может надрезать их и таким образом выпустить серозную жидкость, скопившуюся в везикулах, а затем ввести в мочевой пузырь антибиотик или препарат с глюкокортикостероидом.
Везикулярное обсеменение невозможно избежать на сто процентов, поскольку причины заболевания до конца не выявлены. Однако вы можете предотвратить аллергические реакции и грибковые инфекции, которые могут быть фактором, повышающим риск потливости.Во избежание размножения грибков Candida, которые обычно находятся в кишечнике, стоит помнить о диете, богатой питательными веществами. На это следует обратить внимание, особенно после длительного приема антибиотиков, поскольку бактериальная флора кишечника могла быть уничтожена, а это способствует развитию грибковой инфекции.
Кроме того, важно избегать аллергических факторов (при аллергическом потоотделении). Тогда следует ограничить прием некоторых лекарств и избегать контакта с резиной, красителями или металлами.Кроме того, следует обеспечить достаточный сон и избегать стрессовых ситуаций.
Существуют определенные меры для поддержки лечения пациентов с потливостью рук или ног. Пациентам, проходящим терапию, следует:
Lit.: [1] Bolognia J.L., Jorizzo J.L., Rapini R. et al.: Dermatology. Mosby 2003, 582. [2] Braun-Falco O., Plewig G., Wolff H.H., Burgdorf W.H.C.: Dermatology, eds. половина. Глински В., Вольска Х., Wydawnictwo Czelej, Люблин 2002, 460-2.
Источник: А. Кашуба, З. Адамски: "Дерматологический лексикон"; 1-е издание, Wydawnictwo Czelej
Контент от medonet.pl предназначен для улучшения, а не замены контакта между Пользователем Веб-сайта и его врачом.Сайт предназначен только для информационных и образовательных целей. Прежде чем следовать специальным знаниям, в частности медицинским советам, содержащимся на нашем Веб-сайте, вы должны проконсультироваться с врачом. Администратор не несет никаких последствий, вытекающих из использования информации, содержащейся на Сайте. Нужна консультация врача или электронный рецепт? Зайдите на halodoctor.pl, где вы получите онлайн-помощь - быстро, безопасно и не выходя из дома.90 104
90 118Мозоли обычно образуются на стопах. Они могут вызывать боль, затрудняющую ходьбу.Однако мы можем предотвратить их появление. Что делать, чтобы не было мозолей на...
Татьяна НаклицкаяДексаполкорт — аэрозольный препарат, применяемый для лечения кожных воспалений, аллергических заболеваний кожи, купирования реакций на укусы насекомых...
С развитием цивилизации возникало все больше проблем, связанных с различными видами аллергии. Определенные проблемы с аллергией, такие как легкая форма ...
Рубец - неприглядный остаток ран и ранений, оперативных вмешательств и операций, угревая сыпь и другие поражения кожи. Когда видно до ...
— это экстракт листьев чайного растения, произрастающего в Австралии.Прежде чем европейцы узнали о его свойствах, они первыми стали использовать листья...
Инфекционный дерматит — это тяжелый генерализованный дерматит, который начинается в детстве и характеризуется..
Бедикорт G представляет собой мазь с антибиотиком, в основном используемую в аллергологии и дерматологии.Мазь применяют местно для лечения поражений... 9000 5 Моника Василонек
Нежелательные пузыри чаще всего появляются при неравномерном и неаккуратном приклеивании защитного стекла к экрану. Их удаление иногда представляет собой сложную задачу, но при использовании соответствующих методик это можно сделать самостоятельно, без поддержки специалиста. Ниже вы найдете краткие описания двух основных способов избавиться от воздуха из-под закаленного стекла вашего смартфона быстро и эффективно.
Первый способ заключается в нажатии на материал, на котором образуются пузырьки, и перемещении выпуклостей к краю дисплея.Иногда в результате неаккуратного крепления материала по периметру устройства появляются отверстия, через которые может вытесняться воздух. Описанная процедура не всегда срабатывает, но и не требует больших усилий с вашей стороны.
Решение, представленное выше, дополняется использованием оливкового масла. Часто бывает так, что даже после того, как вы отодвинете аксессуар к краю аксессуара, воздух под закаленным стеклом не выйдет в окружающую среду и все равно усложнит вам жизнь.Затем жидкий жир, нанесенный на концы, разглаживает пузырьки. Использование зубочистки или другого тонкого предмета помогает покрыть поверхность техники небольшим количеством жидкости, чтобы достичь цели и при этом не повредить смартфон.
Второй способ заключается в аккуратном протыкании фольги или стекла очень острой иглой. Эта процедура редко дает сбой, обеспечивая мгновенное удаление пузыря. Тем не менее, вы должны внимательно следовать этому шагу, поскольку неточность может привести к повреждению домашнего экрана.Кроме того, следует подчеркнуть, что эта техника не работает с толстыми материалами.
Если описанные способы не принесли результата, единственное решение — снять защитный слой и снова приклеить его к дисплею, но с большей точностью. Иногда все же может потребоваться покупка нового экземпляра в ситуации, когда из-за плохой конструкции материала возникают пузыри. Стекло, не соответствующее форме и размеру телефона, требует немедленной замены.
Рекомендуемое закаленное стекло
Схожей проблемой с наличием воздуха являются и другие загрязнения, которые, несмотря на тщательное прилегание защитного материала к экрану, все равно скапливаются между этими элементами.Паприка под закаленным стеклом может закрывать рабочий стол и раздражать при использовании мобильного устройства. Пятна пыли обычно попадают туда при установке новой фольги.
Что нужно сделать, чтобы удалить пыль из-под закаленного стекла? Во-первых, вам нужно удалить защитный материал с экрана. Аккуратно отсоедините его от поверхности передней панели смартфона, стараясь не повредить. Дальнейшие действия зависят от размера загрязнения – если оно совсем небольшое, обычно достаточно сдуть его или аккуратно промыть слой водой.После высыхания стекла можно снова прикрепить его к телефону.
Когда на материале скопилось много крупных примесей, которые дополнительно к нему прилипают, необходимо будет использовать сжатый воздух. Купить указанный препарат можно в магазинах для рукоделия, а также в магазинах с принадлежностями, предназначенными для чистки компьютеров и других устройств. С помощью струи высокого давления можно легко удалить пыль. Позже прикрепите защиту к сетке, стараясь избежать повторного проникновения нежелательных частиц в структуру сырья.
Знать, как избавиться от воздуха под закаленным стеклом, недостаточно. Вы также должны быть знакомы с факторами, вызывающими образование пузырей между фольгой или защитным материалом, чтобы эффективно предотвратить эту проблему, прежде чем вы будете вынуждены использовать один из методов, описанных выше. Когда в этом месте появляются пузырьки?
Основной причиной образования пузырьков является неправильное применение закаленного стекла.Этот процесс требует аккуратного приклеивания материала к поверхности дисплея — желательно одним определенным движением. Даже небольшое колебание может привести к неравномерному закреплению запорного устройства. Это когда выпуклости начинают появляться в тех местах, где экран не касается экрана.
Иногда виной всему бракованный товар, хотя вы минимизируете такой риск, выбирая профессиональные защитные пленки и стекла для телефонов Samsung и прочные защитные пленки и стекла для телефонов Huawei.Многие бренды предлагают качественные аксессуары такого типа, поэтому у вас вряд ли возникнут проблемы с подбором подходящего усиления для передней панели устройства.
Иногда образование пузырьков воздуха также связано с чрезмерным использованием оборудования во влажных условиях, например, в ванной, бассейне или на улице во время ливня. Проникновение мелких частиц воды под покрытие обычно ослабляет клеящие свойства клея, что в свою очередь приводит к отслоению материала от дисплея.Далее схема та же, что и в предыдущем случае – там, где закрепляющий элемент не касается рабочего стола, вырастут пузыри меньшего или большего размера.
Рычаги стекла или фольги являются конечной причиной появления воздуха между экраном и защитным слоем. Если вы носите смартфон в кармане с другими предметами, есть риск, что ваш телефон зацепится за другой аксессуар. Когда какой-либо предмет протирает край материала, прикрепленного к передней панели, он отрывается.Затем газ проникает под изоляционную конструкцию и образует пузырьки.
Во избежание ситуаций, описанных выше, вам следует в первую очередь выбрать подходящие защитные элементы для вашего телефона. Многое зависит от марки вашего железа, формы корпуса и закругления дисплея по бокам. Какие продукты выбрать при использовании, например, iPhone? Защитные пленки и стекла для телефонов 3мк - хороший вариант для владельцев мобильных устройств Apple.Кроме того, вышеупомянутая компания также разрабатывает прочные крышки, соответствующие другим доступным на рынке элементам. В его предложение также входят защитные пленки и стекла для телефонов Xiaomi.
Кроме того, очень важно тщательно склеить упомянутые компоненты. Чаще всего именно неаккуратность при этой операции становится причиной образования пузырьков и проникновения загрязнений, которые затем покрывают экран, мешая пользоваться смартфоном. Также имейте в виду важные аспекты эксплуатации – избегать попадания влаги и носить аксессуар в сумке или кармане вместе с другими предметами.Следуя этим советам, вы сможете эффективно предотвратить появление пузырей на передней панели.
Проверьте защитные стекла повышенной прочности.