2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Есть заболевания, о которых пациенты не подозревают годами. Медленно развиваясь и внезапно заявляя о себе букетом неприятных ощущений, они становятся для своих обладателей полной неожиданностью. Один из таких коварных недугов — киста верхнечелюстной пазухи. Что это, насколько опасно и как правильно лечится?
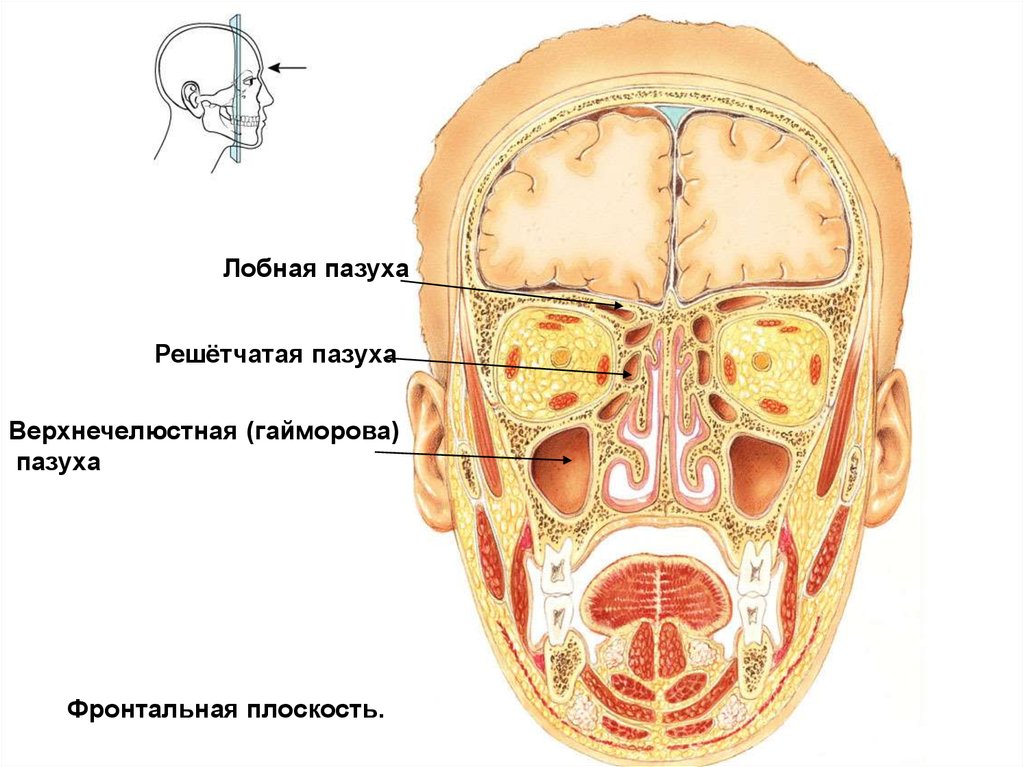
По обе стороны носа у нас расположены две костные полости, называемые верхнечелюстными (или гайморовыми) пазухами. Выстилающая их изнутри оболочка имеет множество желез, которые постоянно выделяют слизь. Если по какой-то причине проток железы закупоривается, она начинает наполняться собственным продуктом. Надувшийся в итоге «шарик» и есть гайморова киста.
Почему появляются кисты, точно сказать никто не может. Но список «подозреваемых» очень широк. Первые места в нем занимают:
При этих состояниях нарушается обмен воздуха между пазухами и носовой полостью, что в свою очередь приводит к развитию воспалительных процессов и чрезмерной активности желез.
Маленькие кисты в верхнечелюстных пазухах никак себя не проявляют. Узнать о них пациент может только случайно, например, в ходе обследования по поводу гайморита.
Другое дело — подросшие образования. Достигая размеров носовой пазухи, киста упирается в ее стенки и сдавливает нервные окончания. Пациент начинает жаловаться на лицевые боли, отдающие в виски, глаза и зубы. Нередко, не понимая в чем дело, человек сначала обращается к стоматологу или офтальмологу.
Дальше — больше. Выходя за пределы гайморовой пазухи, киста пережимает тройничный нерв, что вызывает сильные головные боли. На лице появляется припухлость. Из-за смещения стенки носа затрудняется дыхание на пораженной стороне.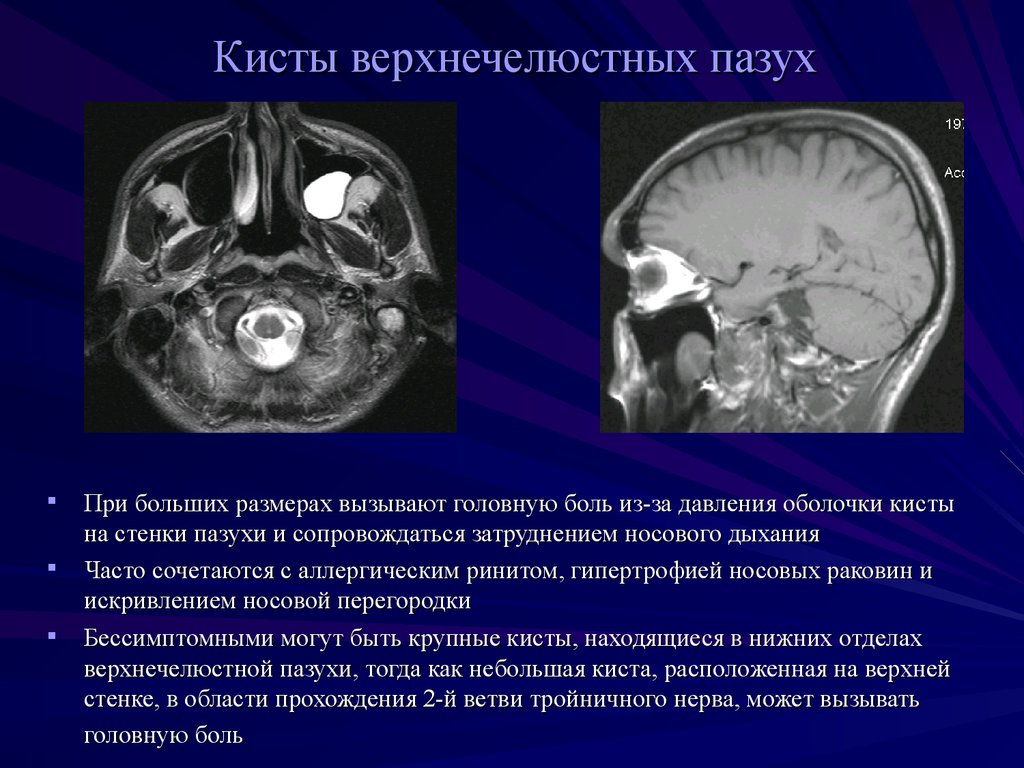 В худшем случае дело может закончиться отитом, бронхитом и менингитом.
В худшем случае дело может закончиться отитом, бронхитом и менингитом.
Решая вопрос о лечении кисты, ЛОР-специалист обычно занимает выжидательную тактику. Дело в том, что рост образования продолжается десятилетиями. Поэтому, пока оно маленькое и не доставляет никакого дискомфорта, трогать его необязательно. К тому же, хоть и нечасто, киста верхнечелюстной пазухи может опорожняться самостоятельно. Боли при этом не возникает, а содержимое «шарика» вытекает через нос.
А вот если патология доставляет беспокойство, то единственно эффективный способ ее лечения — операция. Многие пациенты, боясь хирургического вмешательства, пытаются избавиться от проблемы с помощью народной медицины: делают промывания, закапывают в нос растительные отвары или смазывают ими слизистые. Смысла в таких процедурах нет, поскольку они лишь на время облегчают дыхание, но не уменьшают размеров образования.
Существуют различные способы удаления кист верхнечелюстных пазух.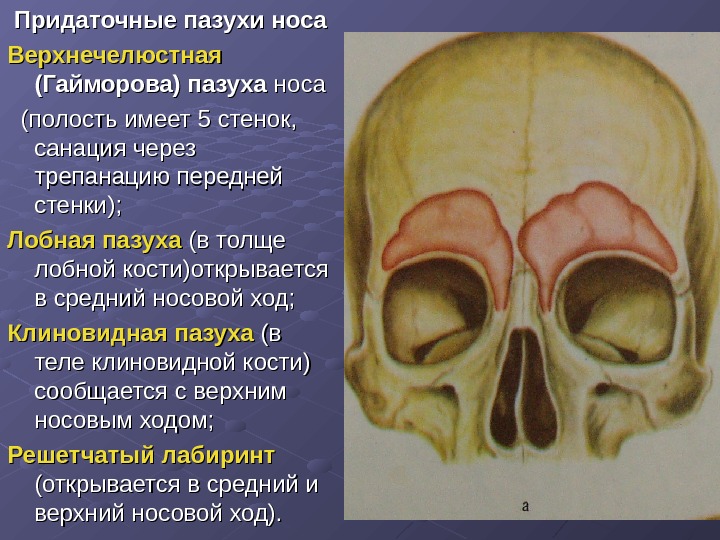 Классический вариант выглядит так: хирург делает разрез под верхней губой пациента, вскрывает долотом стенку костной полости и иссекает кисту. Недостатки подобного вмешательства в том, что оно довольно травматично и требует длительного периода реабилитации.
Классический вариант выглядит так: хирург делает разрез под верхней губой пациента, вскрывает долотом стенку костной полости и иссекает кисту. Недостатки подобного вмешательства в том, что оно довольно травматично и требует длительного периода реабилитации.
В нашей клинике операции на кисте верхнечелюстных пазух осуществляются с применением эндоскопических технологий. Под визуальным контролем врач делает маленький (размером в несколько миллиметров) прокол в десне и уже через него извлекает патологическое образование. Никаких «долбящих» манипуляций при этом не производится. Все вмешательство длится не более 20 минут.
Восстановление организма после эндоскопии происходит очень быстро, поэтому пациентов мы не госпитализируем. Покинуть клинику разрешается в тот же день.
См. также
Лечение ЛОР-заболеваний
Удаление кисты в носу
Лечение кисты верхнечелюстной пазухи
Операция по удалению кисты в верхнечелюстной пазухе
Избежать появления кист в правой или левой верхнечелюстной пазухе поможет соблюдение простых мер профилактики:
 В морозную погоду воздерживайтесь от посещений бассейна и занятий спортом на свежем воздухе.
В морозную погоду воздерживайтесь от посещений бассейна и занятий спортом на свежем воздухе.И помните, лечить любую патологию должен специалист. Домашнее лечение неэффективно и грозит серьезными последствиями.
Киста гайморовой пазухи или верхнечелюстная киста – одно из часто выявляемых доброкачественных новообразований ЛОР-органов.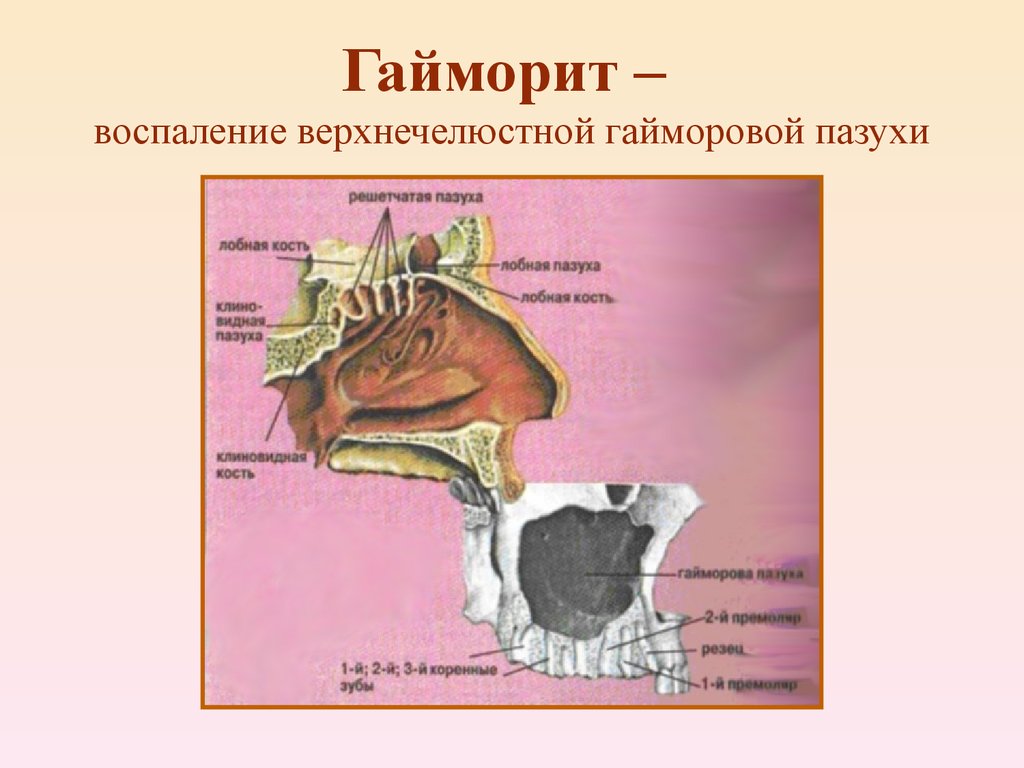 Она обнаруживается примерно у 10% взрослого населения, причем в ряде случаев становится случайной диагностической находкой. Но, несмотря на доброкачественный характер и возможность малосимптомного течения, киста в пазухе носа требует хирургического лечения. Такая операция в современных ЛОР-клиниках проводится малоинвазивным путем, с использованием эндоскопической аппаратуры.
Она обнаруживается примерно у 10% взрослого населения, причем в ряде случаев становится случайной диагностической находкой. Но, несмотря на доброкачественный характер и возможность малосимптомного течения, киста в пазухе носа требует хирургического лечения. Такая операция в современных ЛОР-клиниках проводится малоинвазивным путем, с использованием эндоскопической аппаратуры.
Истинная киста верхней челюсти – это доброкачественное новообразование, которое фактически является переполненной железой слизистой оболочки в гайморовой пазухе. Ее внутренняя эпителиальная выстилка продолжает секретировать слизь, что способствует постепенному росту кисты.
Реже встречаются кисты одонтогенного («зубного») происхождения, представляющие собой воспаленные ткани пазухи с очагом гнойного расплавления. Их появление обусловлено проникновением инфекции через пародонт при осложненном кариесе, аномальном расположении коренных зубов или при чрезмерно травматичном стоматологическом вмешательстве.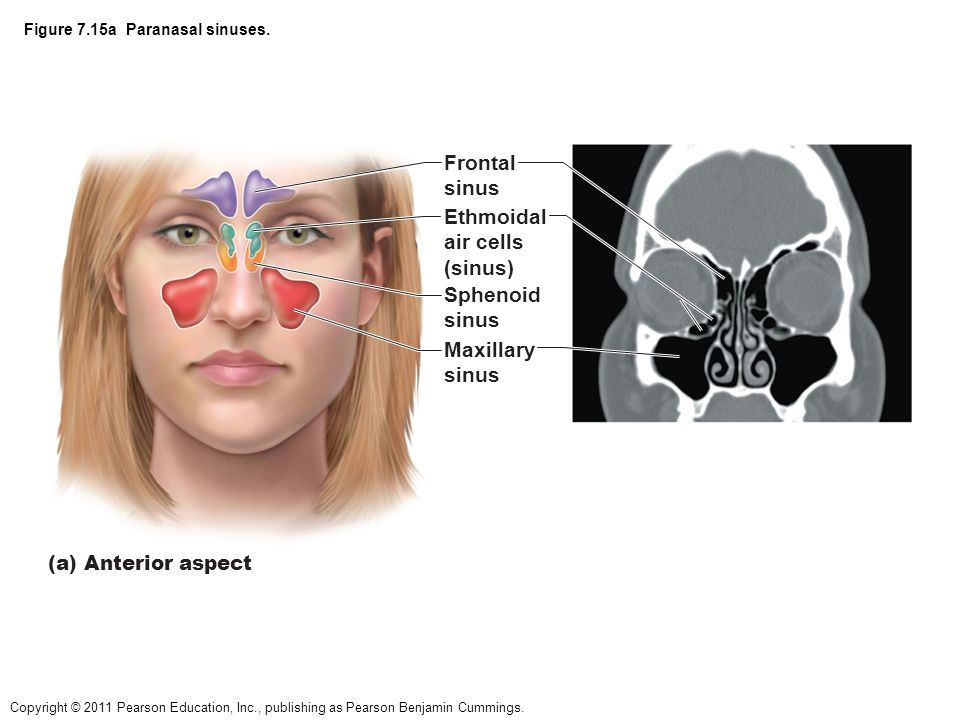
Небольшая киста в пазухе может не давать явных симптомов. Но по мере своего роста она обычно становится причиной различных нарушений, значительно снижающих качество жизни пациента. Киста верхнечелютной пазухи может приводить к заложенности носа, головной боли, ухудшению зрения и другим проявлениям. Она предрасполагает к хроническим инфекционно-воспалительным процессам и осложняет течение других ЛОР-заболеваний.
Полностью устранить возникающие симптомы, не избавившись от новообразования в синусе, невозможно. Поэтому киста в носу требует лечения у грамотного ЛОР-врача, даже если она стала случайной диагностической находкой при исследовании структур черепа и головного мозга.
Традиционно лечение образования в верхней челюсти подразделяется на консервативную терапию и хирургические вмешательства. Нередко применяется выжидательная тактика, с динамическим контролем размеров кисты и назначением средств для коррекции симптомов и уменьшения воспаления. Но такой подход в большинстве случаев не оправдывает возлагаемых на него ожиданий и не приводит к излечению пациента.
Но такой подход в большинстве случаев не оправдывает возлагаемых на него ожиданий и не приводит к излечению пациента.
Консервативная терапия не способна привести к обратному развитию уже сформировавшегося кистозного образования, хотя и помогает справиться с инфекционно-воспалительными реакциями. Поэтому единственный действительно результативный и прогностически оправданный метод лечения – радикальное хирургическое удаление кисты в верхнечелюстной пазухе. При этом предпочтение отдается малоинвазивным методикам.
Грамотно проведенное эндоскопическое удаление кист челюсти помогает справиться с заложенностью носа, устраняет боль и другие симптомы. Такое вмешательство не провоцирует рубцевания, способствует восстановлению адекватного функционирования пазухи, не оставляет внешних следов.
Удаление кисты в носу
Хирургическое вмешательство под контролем эндоскопа
Местная анестезия
Время вмешательства 20-40 минут
Время пребывания в клинике - 1,5 часа
Бесплатное наблюдение - 3 месяца
Стоимость 30 000 руб
Запись на прием
Операция на кисте в носу проводится в амбулаторных условиях и требует предварительного обследования. Базовый план действий включает:
Базовый план действий включает:
 Операция длится не более 20–40 минут, после завершения основного этапа пациент в течение 1 часа находится под наблюдением в клинике.
Операция длится не более 20–40 минут, после завершения основного этапа пациент в течение 1 часа находится под наблюдением в клинике.Общая продолжительность лечения в клинике составляет 3 дня. Реабилитационный период после эндоскопического удаления верхнечелюстной кисты составляет обычно 3–7 дней. В течение этого времени необходимо соблюдать рекомендации врача, что не требует повторных визитов в ЛОР-клинику.
См. также
Лечение ЛОР-заболеваний
Удаление кисты в носу
Киста в верхнечелюстной пазухе
Операция по удалению кисты в верхнечелюстной пазухе
Эндоскопическое удаление кисты в верхнечелюстной пазухе – малоинвазивная и хорошо переносимая процедура, с низким риском осложнений и непродолжительным периодом восстановления.
ЛОР-Клиника доктора Коренченко – специализированный современный медицинский центр в Санкт-Петербурге. Для обследования и лечения пациентов наши специалисты применяют только проверенные высокоэффективные методики с высоким профилем безопасности, отдавая предпочтение эндоскопии и другим малоинвазивным современным технологиям. Это позволяет повысить результативность лечебно-диагностических манипуляций, минимизирует испытываемый пациентом дискомфорт, сокращает период реабилитации и улучшает прогноз.
Результативность операции во многом зависит от квалификации врача и качества используемого эндоскопического оборудования. Поэтому к выбору клиники следует подходит вдумчиво, отдавая предпочтение профильным хорошо оснащенным учреждениям с опытными специалистами.
Удаление кисты верхнечелюстной пазухи в ЛОР-Клинике доктора Коренченко дает низкий процент рецидивов и осложнений. Каждый пациент получает индивидуально составленные рекомендации и обеспечивается бесплатным наблюдением (контролем состояния) в течение 3 последующих месяцев. При необходимости наши специалисты разрабатывают план дальнейшего лечения для устранения других выявленных ЛОР-заболеваний.
При необходимости наши специалисты разрабатывают план дальнейшего лечения для устранения других выявленных ЛОР-заболеваний.
Специализированное лечение в ЛОР-Клинике доктора Коренченко могут получить и иногородние пациенты, записавшись на предварительную консультацию по телефону через администратора или с помощью электронной почты.
Околоносовые пазухи, наряду с носовыми раковинами, облегчают функцию носового пространства по согреванию и увлажнению воздуха и способствуют защите организма от проникновения микробов. 1 Кроме того, считается, что околоносовые пазухи, названные в честь костей, в которых они лежат, уменьшают вес лицевого скелета и способствуют резонированию голоса. Хотя вряд ли это было эволюционной адаптацией или творческой особенностью, форма и структура лица и околоносовых пазух могут выступать в качестве зоны деформации при тяжелой травме, защищая мозг.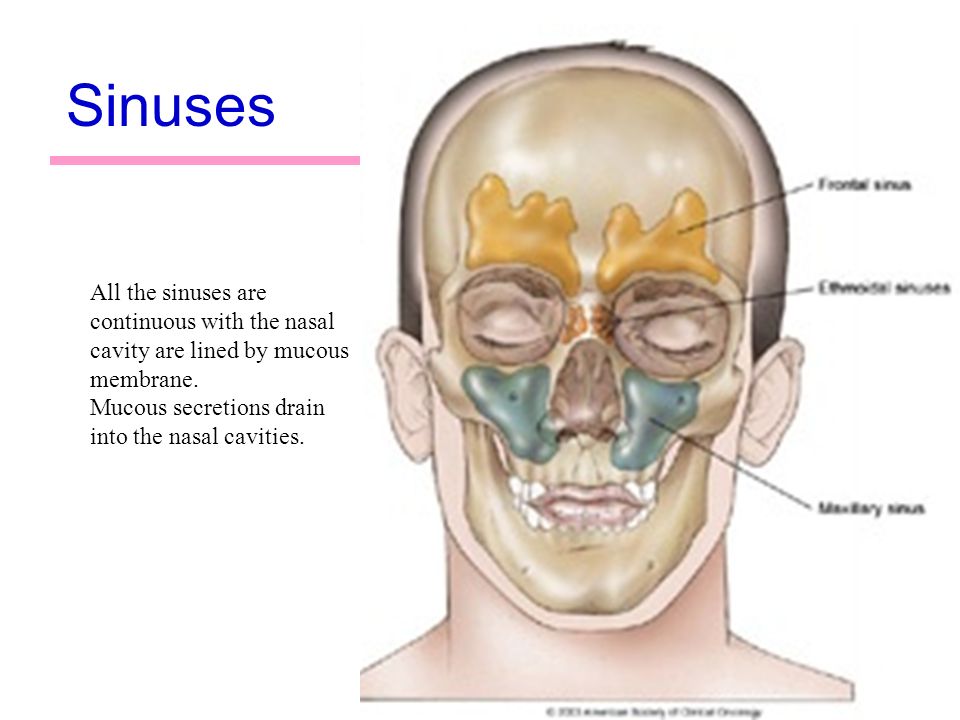
Выстилка пазух (мерцательный столбчатый эпителий) вырабатывает слизь, которая перемещается под действием ресничек по синхронизированной схеме вокруг пазухи, часто против силы тяжести, а в случае лобной пазухи не самым прямым путем, к устья, где дренаж происходит в полость носа. (рис. 1) Из носового пространства слизь переходит в носоглотку и проглатывается. При наличии заболевания прерывание этого основного процесса, обычно из-за снижения цилиарной активности или обструкции, вызывает симптомы. Устья передних решетчатых, лобных и верхнечелюстных пазух близко сближены в среднем носовом ходе, так что воспаление, связанное с мягкими тканями среднего носового хода, часто затрагивает более одного синуса.
Рис. 1. Коронарный срез синоназального комплекса.Лобные пазухи не показаны. Направление мукоцилиарной активности в верхнечелюстной пазухе показано синим цветом. Решетчатые полипы выделены красным, антрохоанальные полипы - зеленым
Изображение в полный размер
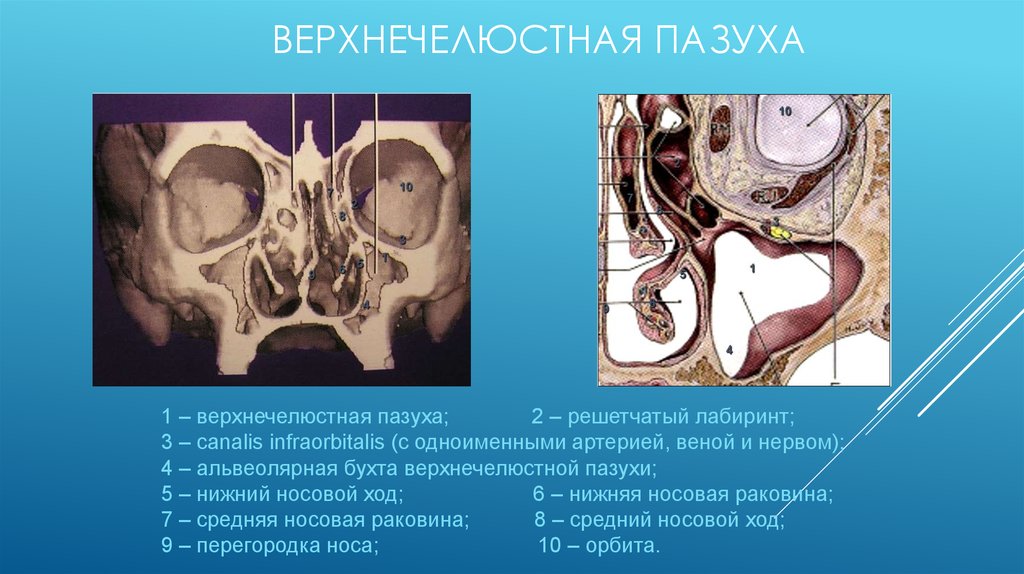
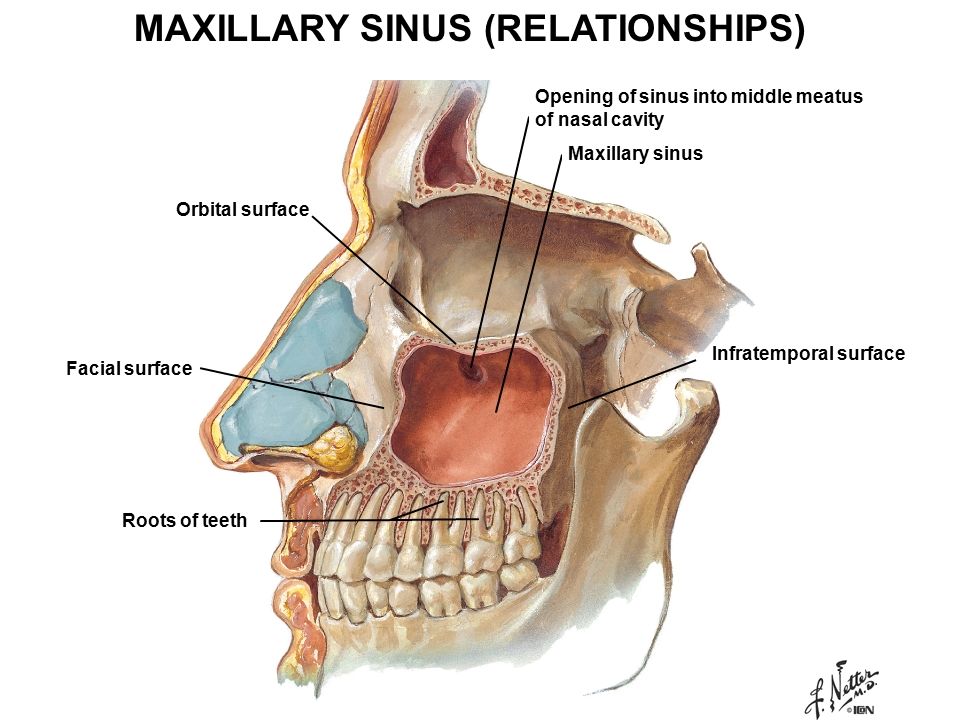
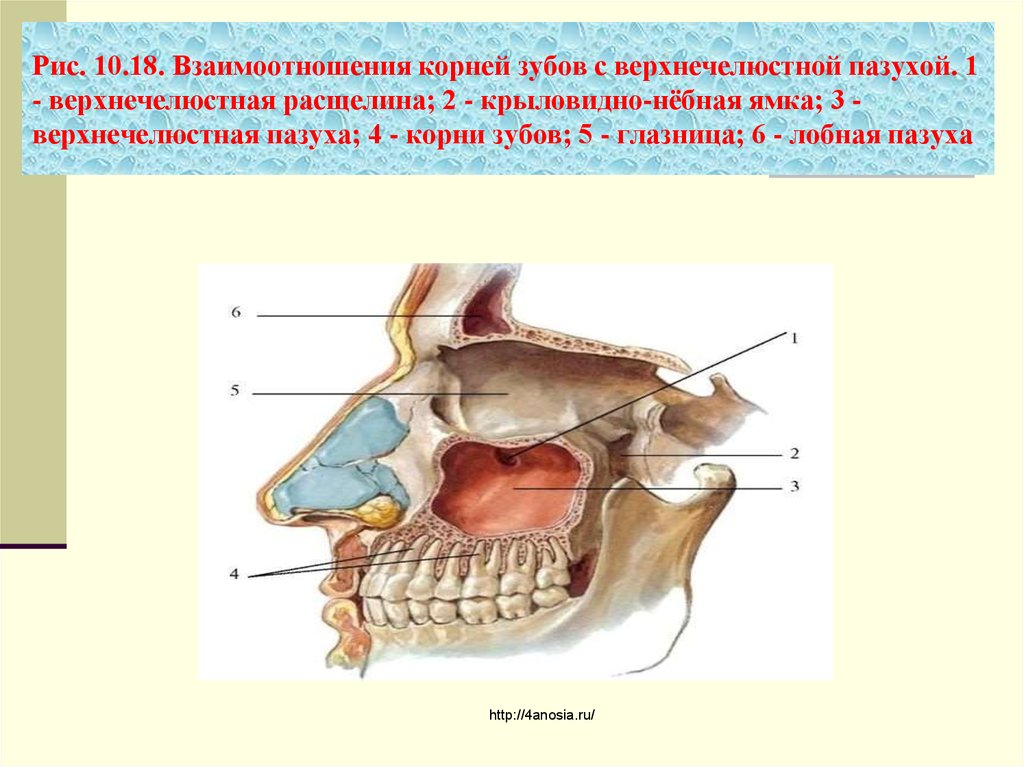
Устье верхнечелюстной пазухи расположено высоко на медиальной стенке и в среднем имеет диаметр 2,4 мм.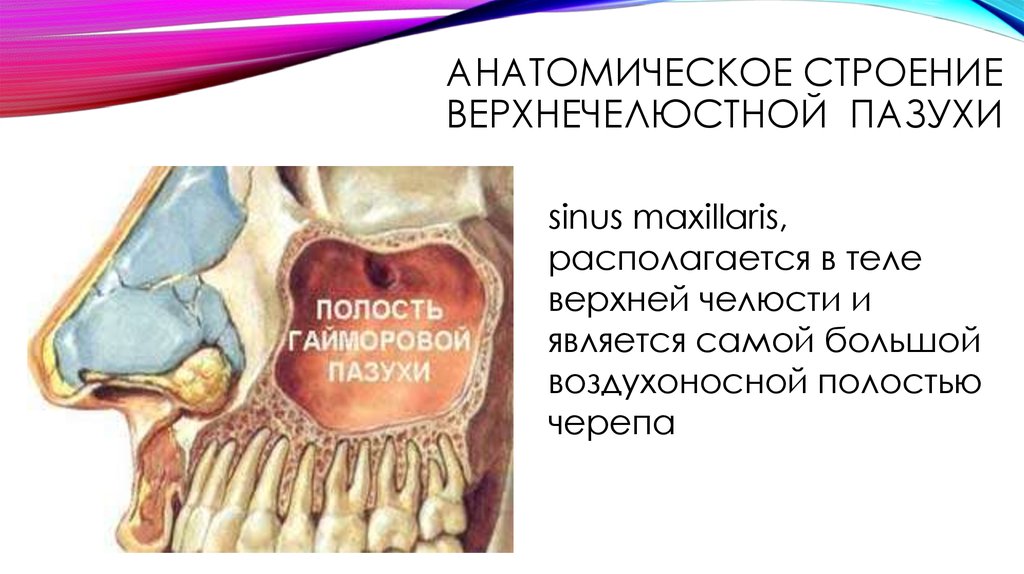 Костное окно намного больше, но эффективное отверстие уменьшено крючковидным отростком, расширением нижней носовой раковины и окружающих мягких тканей. Верхнечелюстная пазуха очень редко может отсутствовать или быть гипоплазированной, но обычно она развивается первой, демонстрируя два основных всплеска роста в возрасте 0–3 лет и второй — в возрасте 7–12 лет, что соответствует развитию и прорезыванию постоянных зубов и половой зрелости лица. рост. Коренные зубы находятся ближе всего к верхнечелюстной пазухе, а премоляры - в меньшей степени. 2 Иногда эктопированные клыки могут быть тесно связаны с верхнечелюстной пазухой. Рост пазухи продолжается на протяжении всей жизни в результате процесса, называемого пневмонизацией, так что корни зубов верхней челюсти часто выступают в воздушное пространство, а после потери зубов дно пазухи может находиться на уровне ниже дна носа. Правая и левая пазухи часто имеют разные размеры.
Костное окно намного больше, но эффективное отверстие уменьшено крючковидным отростком, расширением нижней носовой раковины и окружающих мягких тканей. Верхнечелюстная пазуха очень редко может отсутствовать или быть гипоплазированной, но обычно она развивается первой, демонстрируя два основных всплеска роста в возрасте 0–3 лет и второй — в возрасте 7–12 лет, что соответствует развитию и прорезыванию постоянных зубов и половой зрелости лица. рост. Коренные зубы находятся ближе всего к верхнечелюстной пазухе, а премоляры - в меньшей степени. 2 Иногда эктопированные клыки могут быть тесно связаны с верхнечелюстной пазухой. Рост пазухи продолжается на протяжении всей жизни в результате процесса, называемого пневмонизацией, так что корни зубов верхней челюсти часто выступают в воздушное пространство, а после потери зубов дно пазухи может находиться на уровне ниже дна носа. Правая и левая пазухи часто имеют разные размеры.
Широкий спектр болезненных процессов может поражать верхнечелюстную пазуху, возникающую либо внутри слизистой оболочки пазухи, прилегающих околоносовых пазух, носового пространства, тканей зубов и полости рта, либо в прилежащей кости с распространением в пазуху.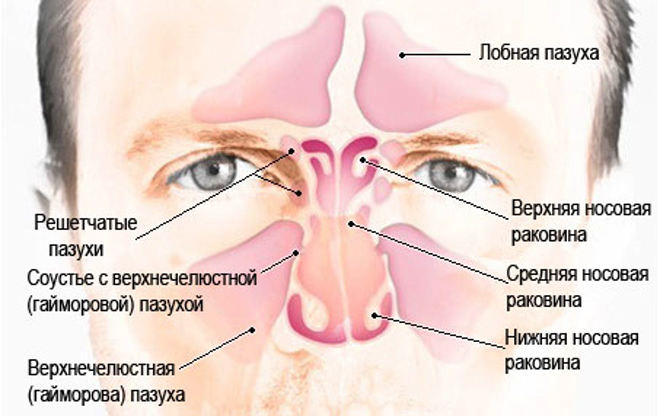 (Таблица 1)
(Таблица 1)
Полная таблица
Воспалительные заболевания придаточных пазух носа являются наиболее распространенным патологическим процессом, поражающим придаточные пазухи носа. 3 При поражении верхнечелюстной пазухи стоматолога чаще всего просят провести дифференциальный диагноз.
Большинство воспалительных заболеваний придаточных пазух носа, вызывающих симптомы боли, возникают в течение одной недели после инфекции верхних дыхательных путей и обычно имеют вирусное происхождение. Термин «двухфазное заболевание» иногда используется для описания пациента, который выздоравливает от того, что обычно является насморком, но через несколько дней чувствует себя плохо с лицевой болью, заложенностью носа и выделениями. Это проявление называется острой риносинусной болезнью, и после постановки диагноза целью лечения является облегчение симптомов. Продолжительность заболевания обычно не зависит от лечения и может длиться до четырех недель.
Продолжительность заболевания обычно не зависит от лечения и может длиться до четырех недель.
Хроническое заболевание риносинуса — это термин, обычно используемый для описания заложенности носа или выделений, которые сохраняются в течение восьми-двенадцати недель. Хроническое заболевание редко вызывает симптомы боли, за исключением острых обострений, и стоматологи вряд ли будут обращаться к пациенту с орофациальной болью из-за хронического заболевания околоносовых пазух. Хронический риносинусит обычно имеет бактериальную, а не вирусную природу. 4 Застой в верхнечелюстной пазухе после острой инфекции в результате снижения активности ресничек может предрасполагать к бактериальной инфекции. Верхнечелюстная пазуха предрасположена к застою из-за того, что устье расположено высоко на медиальной стенке. Однако стаз в верхнечелюстной пазухе также может возникать из-за полипов носа, чаще всего полипов решетчатой кости, которые эффективно блокируют средний носовой ход и дренирование пазух. 5 (рис. 1) Стаз также может возникать вследствие анатомических вариаций, таких как искривление носовой перегородки или буллезная раковина, объемная пневматизированная средняя носовая раковина, которые препятствуют дренажу из среднего носового хода.
5 (рис. 1) Стаз также может возникать вследствие анатомических вариаций, таких как искривление носовой перегородки или буллезная раковина, объемная пневматизированная средняя носовая раковина, которые препятствуют дренажу из среднего носового хода.
Диагностическая проблема, с которой часто сталкиваются стоматологи, заключается в определении причины орофациальной боли. Заинтересованные читатели могут ознакомиться со всесторонним обзором орофациальной боли Скалли и Феликсом в предыдущей публикации в этом журнале. 6 Острый синусит, который следует за инфекцией верхних дыхательных путей, может вызвать лицевую боль, тогда как хронический синусит маловероятен. Боль из-за головной боли напряжения, мигрени, атипичной лицевой боли или височно-нижнечелюстного расстройства часто ошибочно принимают за синусит просто на том основании, что пациент локализует источник боли в околоносовой области, при этом различие между острым и хроническим заболеванием не проводится.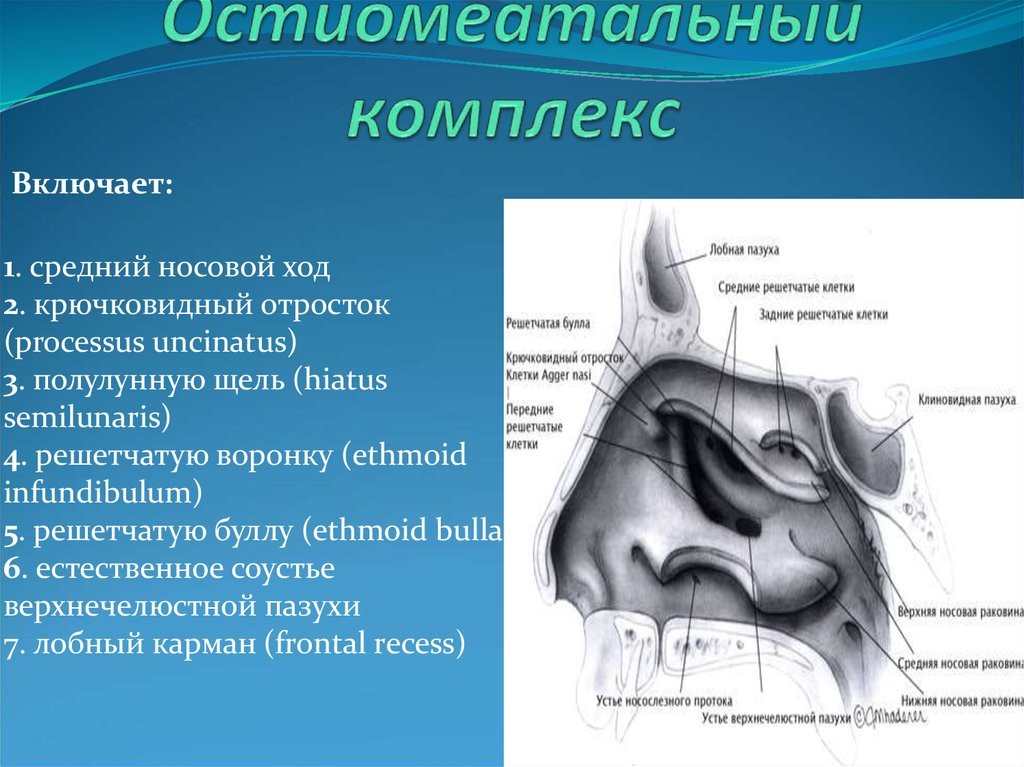 7 Не существует единого диагностического признака или симптома, позволяющего отличить острый синусит от острой зубной боли. Скорее, диагноз устанавливается на основании комбинации клинических и, при необходимости, рентгенологических признаков, а также симптомов пациента. (Таблица 2) Орофациальная боль без заложенности носа, выделений из носа или нарушения обоняния вряд ли может быть синогенной. В специализированных условиях с использованием волоконно-оптических методов прямое исследование остеомеатального комплекса может выявить гной, что подтверждает диагноз синусита. (Рис. 2) Диагноз синусита при отсутствии воспаления или гноя в среднем носовом ходу был бы неверным. Острый синусит обычно не вызывает отека лица. Исключениями являются острые инфекции, поражающие передние решетчатые кости или лобные пазухи, которые могут вызвать отек медиального глазного века или отек глабели соответственно; и очень редкий случай острого верхнечелюстного синусита, когда антральный отдел большой и тонкая боковая стенка расширяется в полость рта.
7 Не существует единого диагностического признака или симптома, позволяющего отличить острый синусит от острой зубной боли. Скорее, диагноз устанавливается на основании комбинации клинических и, при необходимости, рентгенологических признаков, а также симптомов пациента. (Таблица 2) Орофациальная боль без заложенности носа, выделений из носа или нарушения обоняния вряд ли может быть синогенной. В специализированных условиях с использованием волоконно-оптических методов прямое исследование остеомеатального комплекса может выявить гной, что подтверждает диагноз синусита. (Рис. 2) Диагноз синусита при отсутствии воспаления или гноя в среднем носовом ходу был бы неверным. Острый синусит обычно не вызывает отека лица. Исключениями являются острые инфекции, поражающие передние решетчатые кости или лобные пазухи, которые могут вызвать отек медиального глазного века или отек глабели соответственно; и очень редкий случай острого верхнечелюстного синусита, когда антральный отдел большой и тонкая боковая стенка расширяется в полость рта. Острую щечную борозду или отек лица следует рассматривать как одонтогенные, пока не доказано обратное.
Острую щечную борозду или отек лица следует рассматривать как одонтогенные, пока не доказано обратное.
Полная таблица
Рис. 2. Эндоскопическая картина левого носового пространства с гноем, выделяющимся из устья левой верхней челюсти вследствие хронического синусита.А — искривление носовой перегородки. Б — средняя носовая раковина. C – гной в среднем носовом проходе. D — нижняя носовая раковина
Изображение в натуральную величину
Лечение острого синусита основано на облегчении симптомов и не включает антибиотики, за исключением случаев гипертермии или признаков распространения инфекции за пределы пазухи. 8 Скорее, лечение основано на местных деконгестантах для носа и орошении носовой полости солевым раствором. Деконгестанты для местного применения, такие как эфедрин или ксилометазолин, сужают слизистую оболочку носа, расширяя устья придаточных пазух носа, облегчая дренаж за счет активности ресничек. Большинство деконгестантов в настоящее время поставляются в виде спрея и легко вводятся. Капельные препараты требуют более осторожного введения, чтобы быть эффективными. (Рис. 3) Чрезмерное использование деконгестанта вызовет локальный дискомфорт в носу. Как правило, назальные деконгестанты не следует использовать более 7 дней из-за рецидивирующего отека слизистой оболочки после прекращения приема препарата. 9 Промывание носовой полости солевым раствором является эквивалентом теплой соленой жидкости для полоскания рта в том смысле, что она смещает поверхностный мусор и облегчает дренирование пазух. 10 На практике это делается с помощью шприца на 10 мл или 20 мл, когда пациент энергично промывает носовую полость, наклонившись над раковиной. Также доступны запатентованные распылители и устройства с помпой.
Большинство деконгестантов в настоящее время поставляются в виде спрея и легко вводятся. Капельные препараты требуют более осторожного введения, чтобы быть эффективными. (Рис. 3) Чрезмерное использование деконгестанта вызовет локальный дискомфорт в носу. Как правило, назальные деконгестанты не следует использовать более 7 дней из-за рецидивирующего отека слизистой оболочки после прекращения приема препарата. 9 Промывание носовой полости солевым раствором является эквивалентом теплой соленой жидкости для полоскания рта в том смысле, что она смещает поверхностный мусор и облегчает дренирование пазух. 10 На практике это делается с помощью шприца на 10 мл или 20 мл, когда пациент энергично промывает носовую полость, наклонившись над раковиной. Также доступны запатентованные распылители и устройства с помпой.
.jpg)
Неправильное применение приводит к попаданию лекарства по дну носа в глотку, минуя средний носовой ход. Этот метод не требуется для устройств для доставки спрея
Изображение в натуральную величину
Когда инфекция распространяется за пределы пазух или у пациента гипертермия, гнойные выделения из носа, в качестве меры первой линии амоксициллин остается антибиотиком выбора . Тем не менее, для тех пациентов, у которых наблюдается плохой клинический ответ на амоксициллин, может быть показан цефалоспориновый антибиотик последнего поколения. Пациентам с аллергией на пенициллины могут быть назначены доксициклин или кларитромицин. 11 Если пациент клинически нездоров или имеет признаки поражения орбиты, рекомендуется срочное направление в стационар.
Хотя стоматологи общей практики не будут прописывать назальные стероиды или антигистаминные препараты, эти препараты иногда назначают при остром синусите, но они не играют клинической роли в уменьшении симптомов у пациентов.
Хронический риносинусит, как правило, не вызывает лицевой боли, и хирург-стоматолог вряд ли поставит диагноз хронического верхнечелюстного синусита, когда у пациента появляется орофациальная боль. Тем не менее, команда стоматологов должна иметь базовые знания о методах лечения хронического риносинусита. 3 Решение о лечении обычно принимается в зависимости от наличия или отсутствия полипов в носу, которые могут препятствовать дренированию пазух. (Рис. 1) Лечение хронического заболевания, а именно заложенности носа и выделений, такое же, как и при остром заболевании, в первую очередь с промыванием носа и назальными деконгестантами. Назальные деконгестанты могут использоваться в течение длительного периода на том основании, что их использование ограничено одним разом в день. 12 При наличии полипов могут быть назначены стероиды, местные или системные. 13 Хроническое заболевание или рецидивирующее острое заболевание, не поддающееся традиционной медикаментозной терапии, может потребовать хирургического вмешательства.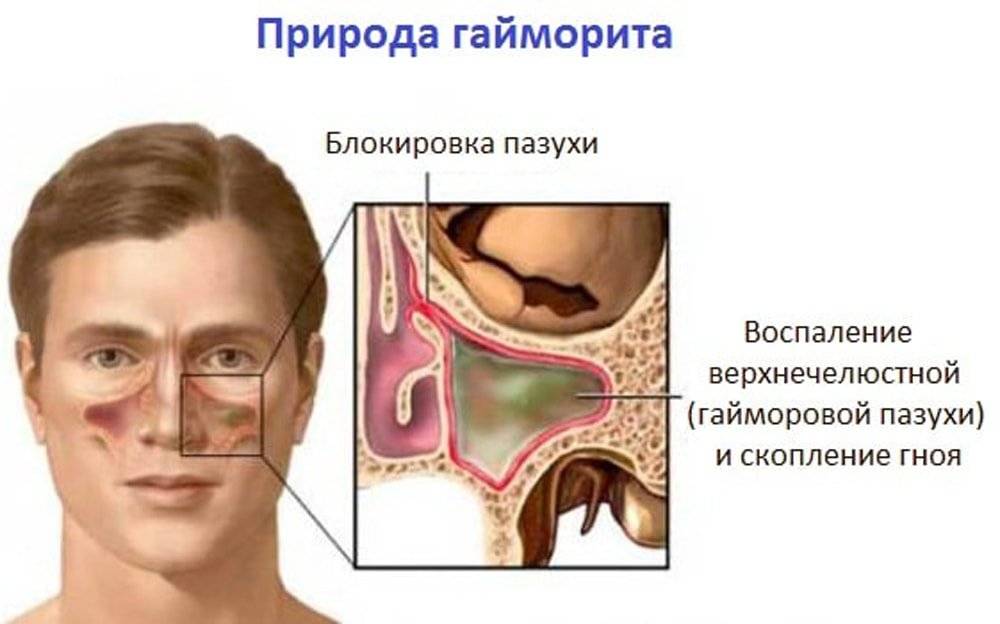 После осмотра оториноларингологом может быть назначено лечение, направленное на восстановление нормальной мукоцилиарной функции и очищение пазух. 14 Это может включать лечение искривления носовой перегородки, удаление полипов, удаление или обрезание носовых раковин, увеличение размера устья верхнечелюстной пазухи и удаление избыточной ткани в среднем носовом проходе. Это лечение в настоящее время регулярно проводится с использованием волоконно-оптических устройств из-за меньшей заболеваемости по сравнению с более открытыми традиционными хирургическими методами.
После осмотра оториноларингологом может быть назначено лечение, направленное на восстановление нормальной мукоцилиарной функции и очищение пазух. 14 Это может включать лечение искривления носовой перегородки, удаление полипов, удаление или обрезание носовых раковин, увеличение размера устья верхнечелюстной пазухи и удаление избыточной ткани в среднем носовом проходе. Это лечение в настоящее время регулярно проводится с использованием волоконно-оптических устройств из-за меньшей заболеваемости по сравнению с более открытыми традиционными хирургическими методами.
Ретенционные кисты могут возникать в верхнечелюстной пазухе и возникать в результате воспаления слизистой оболочки пазухи, что приводит к закупорке секреторного протока и наблюдается у 14% людей, живущих в промышленно развитых странах. Ретенционные кисты обычно возникают на дне верхнечелюстной пазухи, являются частыми случайными находками на стоматологических рентгенограммах и поперечных изображениях, и их часто ошибочно принимают за зловещее заболевание пазухи или связывают с стоматологической этиологией. (Рис. 4) Лечение не требуется. 15
(Рис. 4) Лечение не требуется. 15
Дно пазухи интактно, и на рентгеноконтрастном участке наблюдается трабекулярный рисунок кости с кровеносными сосудами. Это ретенционная киста
Изображение в полный размер
Мукоцеле возникают, когда дренаж пазухи закупоривается, так что слизь собирается и может полностью заполнить пазуху. Они могут возникать в любой из придаточных пазух носа, но чаще всего в лобной. Верхнечелюстная пазуха поражается только в 10% случаев. Мукоцеле также может привести к расширению кости из-за эффекта давления. 16
Мукоцилиарная функция нарушается, когда околоносовые пазухи подвергаются облучению в высоких дозах, как при лучевой терапии, так что пациент может быть предрасположен к хроническому риносинуситу. 17 То же самое может произойти у пациентов с муковисцидозом из-за густых слизистых выделений и рецидивирующих инфекций с рубцеванием слизистой оболочки пазухи. 18
18
Приблизительно 10–12% случаев воспалительного заболевания верхнечелюстной пазухи имеют стоматологическое происхождение. 19 Большинство из них связано с некрозом пульпы и периапикальным заболеванием, а также с прогрессирующим заболеванием пародонта и оро-антральными сообщениями после денто-альвеолярной хирургии. Экструдированные материалы для заполнения полости пульпы будут действовать как местные раздражители при перемещении в верхнечелюстную пазуху и предрасполагают к грибковым инфекциям, таким как аспергиллез. 20 Во время эндодонтического лечения раствор гипохлорита натрия может случайно попасть в верхнечелюстную пазуху. Большинство пациентов просто почувствуют вкус хлорной извести в носоглотке, но у некоторых будет локализованная воспалительная реакция. Зубные имплантаты все чаще перемещаются в верхнечелюстную пазуху, где они будут действовать как местные раздражители так же, как смещенные зубы или корни.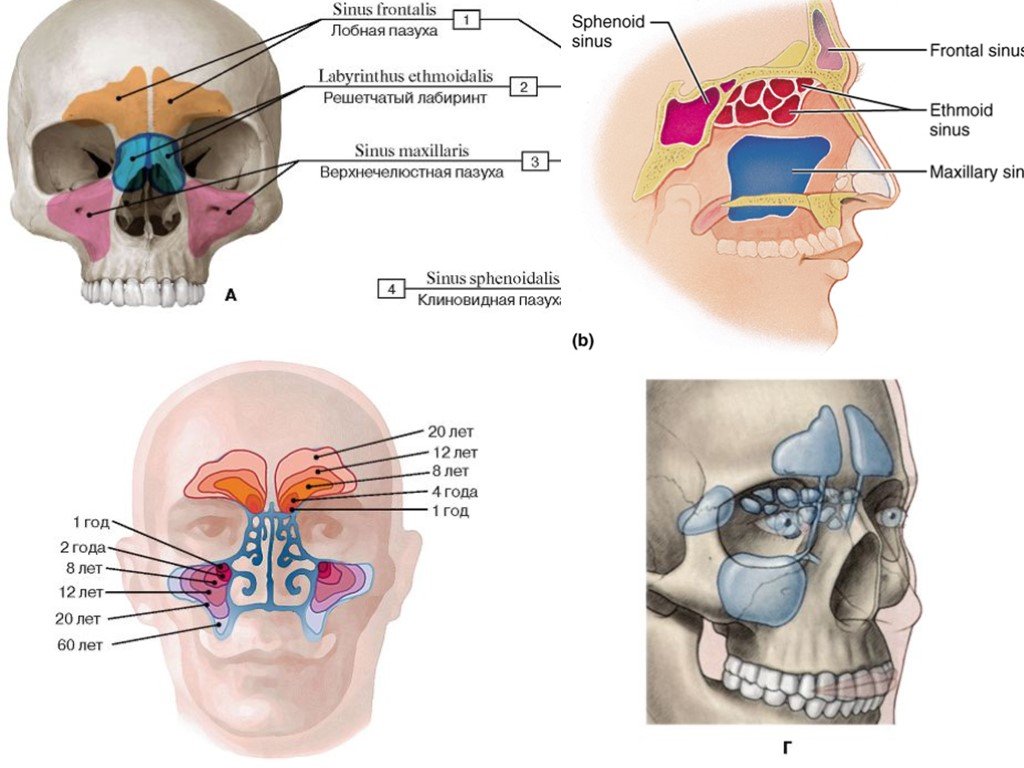 По возможности следует удалять смещенные инородные тела из верхнечелюстной пазухи, что все чаще выполняется эндоскопическими методами. При лечении ороантрального свища часто необходимо лечить сопутствующую хроническую инфекцию синуса, поскольку невыполнение этого требования приведет к неэффективности лечения. Таким образом, когда дренаж пазухи нарушен из-за сопутствующего заболевания риносинуса, промывание пазухи с удалением пораженной ткани может быть недостаточным, и может также потребоваться хирургическое вмешательство в среднем носовом отверстии, прежде чем можно будет восстановить нормальный мукоцилиарный клиренс.
По возможности следует удалять смещенные инородные тела из верхнечелюстной пазухи, что все чаще выполняется эндоскопическими методами. При лечении ороантрального свища часто необходимо лечить сопутствующую хроническую инфекцию синуса, поскольку невыполнение этого требования приведет к неэффективности лечения. Таким образом, когда дренаж пазухи нарушен из-за сопутствующего заболевания риносинуса, промывание пазухи с удалением пораженной ткани может быть недостаточным, и может также потребоваться хирургическое вмешательство в среднем носовом отверстии, прежде чем можно будет восстановить нормальный мукоцилиарный клиренс.
Заболевания зубов, распространяющиеся на верхнечелюстные пазухи, встречаются редко. Однако одонтогенные кисты и опухоли часто распространяются в верхнечелюстную пазуху. (Рис. 5). Точно так же изменения в верхнечелюстной пазухе, связанные с воспалением, могут иногда ошибочно интерпретироваться как одонтогенное заболевание при просмотре на рентгенограммах. (Рис. 6) Стоматологи иногда могут испытывать трудности с интерпретацией рентгенограмм, чтобы определить, возникают ли заболевания или изменения внутри пазухи или имеют одонтогенное происхождение.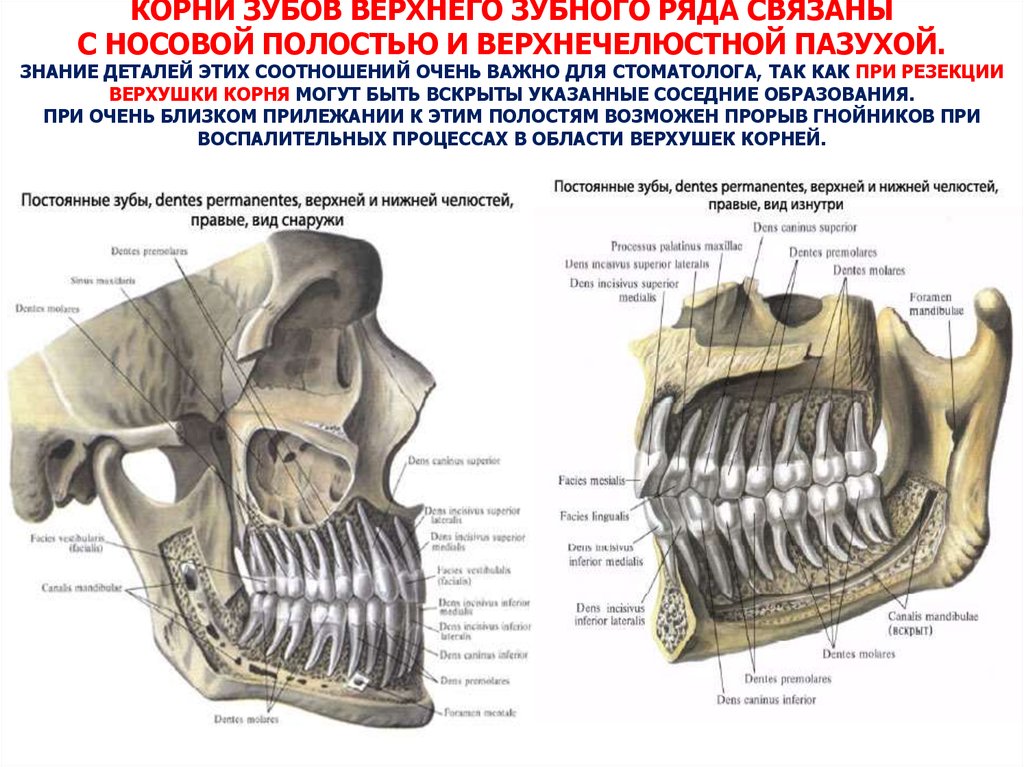 Наличие или отсутствие дна верхнечелюстной пазухи, пространства периодонтальной связки или твердой пластинки, трабекулярного рисунка костных и кровеносных каналов в латеральной стенке верхней челюсти поможет в дифференциальной диагностике. (табл. 3) (рис. 7, 8)
Наличие или отсутствие дна верхнечелюстной пазухи, пространства периодонтальной связки или твердой пластинки, трабекулярного рисунка костных и кровеносных каналов в латеральной стенке верхней челюсти поможет в дифференциальной диагностике. (табл. 3) (рис. 7, 8)
Расширение периодонтальной щели над зубом UR5. Трабекулярный рисунок кости не распространяется на рентгенопрозрачность, каналы кровеносных сосудов не видны. Это радикулярная киста, возникающая из зуба UR5
Изображение в натуральную величину
Рис. 6: Панорамная томограмма в разрезе, показывающая больной зуб UL6 с утратой периапикальной кости. Некортикальное, куполообразное рентгеноконтрастное образование в верхнечелюстной пазухе является ретенционной кистой и не связано с заболеванием зубов. Плотность кости твердого неба накладывается на верхнечелюстную пазуху
Плотность кости твердого неба накладывается на верхнечелюстную пазуху
Полноразмерное изображение
Таблица 3 Рентгенологические признаки здоровой верхнечелюстной пазухи, заболевания мягких тканей пазухи и одонтогенные пораженияПолноразмерная таблица
Рисунок 7: Периапикальная рентгенограмма стоматологическое заболевание.Большое рентгенопрозрачное пятно показывает трабекулярный рисунок с каналами кровеносных сосудов, исключая одонтогенную кисту, демонстрируя увеличенную верхнечелюстную пазуху. Зуб UL5 имеет периапикальное поражение, демонстрирующее антральный ореол, так как надкостница дна пазухи приподнята. Обратите внимание на отсутствие твердой мозговой оболочки на UL5
Изображение в натуральную величину
Рис. 8: Периапикальная рентгенограмма, показывающая рентгенопрозрачность над верхушкой извлеченного UR5, наложенную на кортикальный контур верхнечелюстной пазухи.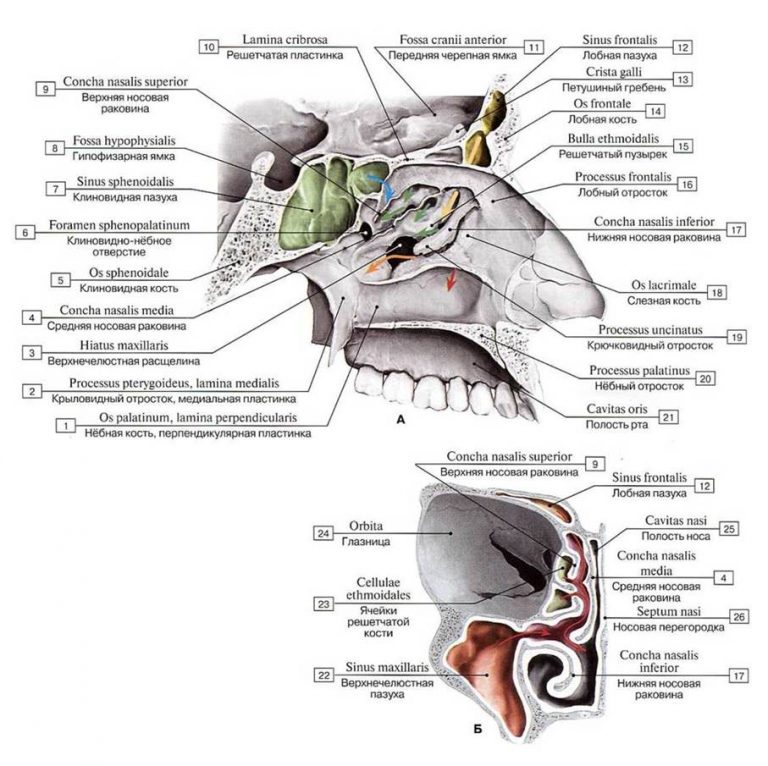
Обратите внимание на интактную твердую пластинку лунки зуба, наличие трабекулярного рисунка кости и тонких каналов, обусловленных наличием кровеносных сосудов. Это антральный очаг, а не периапикальное поражение из UR5
Полноразмерное изображение
Хотя рентгенологические методы, доступные практикующему стоматологу, могут иногда показывать заболевание в пределах верхнечелюстной пазухи, выполнение стоматологических рентгенограмм, особенно стоматологических панорамных томограмм, в случаях острого синусита противопоказан, за исключением случаев, когда необходимо исключить стоматологическую причину симптомов пациента. Практикующие стоматологи, имеющие доступ к конусно-лучевой компьютерной томографии, часто преднамеренно или непреднамеренно также получают изображения придаточных пазух носа и несут юридическую ответственность за то, чтобы любые отклонения были точно зарегистрированы и приняты меры. 21
Злокачественное заболевание, возникающее в придаточных пазухах носа, относительно редкое, составляя 1,0% всех злокачественных новообразований, при этом примерно 80% этих злокачественных новообразований возникают в верхнечелюстной пазухе с меньшей распространенностью в решетчатой пазухе . Злокачественное заболевание клиновидной и лобной пазух встречается очень редко. 22 Почти 80% злокачественных новообразований составляют плоскоклеточные карциномы, при этом 10% составляют ациноклеточные карциномы. (Таблица 1) Метастатическое заболевание проявляется в костях и распространяется в синусовое пространство.
Злокачественное заболевание клиновидной и лобной пазух встречается очень редко. 22 Почти 80% злокачественных новообразований составляют плоскоклеточные карциномы, при этом 10% составляют ациноклеточные карциномы. (Таблица 1) Метастатическое заболевание проявляется в костях и распространяется в синусовое пространство.
Злокачественное заболевание околоносовых пазух, к сожалению, часто проявляется на поздней стадии, когда опухоль становится достаточно большой, чтобы вызывать симптомы. Слизистая оболочка придаточных пазух носа не так легкодоступна для рутинного осмотра, как слизистая оболочка полости рта, а ранние аномалии слизистой оболочки не видны и не исследуются.
Стоматолог может сыграть роль в диагностике пациента со злокачественным новообразованием верхнечелюстной пазухи. Сочетание симптомов пациента и клинических признаков должно вызвать подозрение на злокачественное новообразование верхнечелюстной пазухи, требующее немедленного направления к соответствующему специалисту.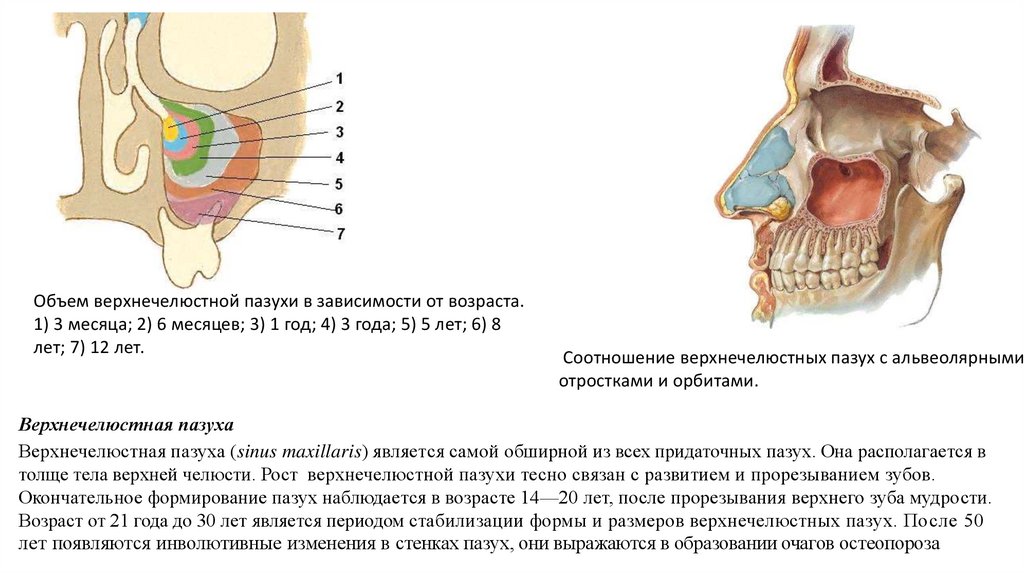 (Таблица 4) (Рис. 9),10,11) К сожалению, известно, что пациенты лечились в течение длительного времени, исходя из предположения, что их симптомы возникают из-за хронического воспалительного заболевания риносинусы, только для того, чтобы диагноз злокачественного новообразования был поставлен позднее.
(Таблица 4) (Рис. 9),10,11) К сожалению, известно, что пациенты лечились в течение длительного времени, исходя из предположения, что их симптомы возникают из-за хронического воспалительного заболевания риносинусы, только для того, чтобы диагноз злокачественного новообразования был поставлен позднее.
Полный размер таблицы
РисунокИзображение полного размера
Рис. 10. Левосторонняя заложенность носа с носовым кровотечением у пациента с распространенным плоскоклеточным раком левой верхнечелюстной пазухи.Обследование также выявило боковое расширение альвеолы
Изображение в полный размер
Рис. 11. Стоматологическая панорамная томограмма, демонстрирующая полную потерю кости в левой верхнечелюстной альвеоле из-за антральной карциномы.
Зуб UL8 встроен в опухолевую массу. Тень мягких тканей демонстрирует распространение опухоли в полость рта
Изображение в натуральную величину
Злокачественные новообразования верхнечелюстной пазухи лечат мультидисциплинарные бригады с привлечением специалистов в области хирургии полости рта и челюстно-лицевой области, уха, горла и носа, а также пластической и реконструктивной хирургии. Целью данной статьи не является изложение методов лечения синоназальных злокачественных новообразований, и заинтересованные читатели могут обратиться к более подробным текстам. 22
Большинство грибковых заболеваний верхнечелюстной пазухи поражает организм Aspergillus , который живет в плесени и спорах и регулярно вдыхается в дыхательную систему. При инфицировании Aspergillus в связи с инородными материалами зубов инфекция обычно локализуется в пределах верхнечелюстной пазухи. 20 Очаги инфекции могут приводить к дистрофической кальцификации и образованию ринолитов, что можно увидеть на рентгенограммах зубов.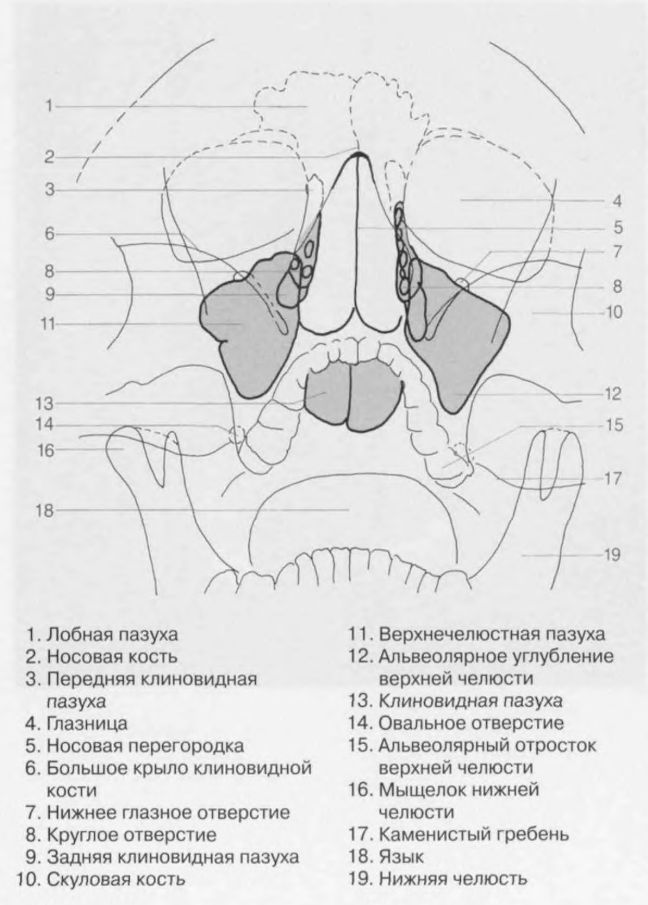 (Рис. 12) Крупные ринолиты известны как грибковые шарики. Лечение обычно хирургическое с устранением любой предрасполагающей причины, и это также все чаще проводится эндоскопически с целью восстановления нормальной мукоцилиарной функции.
(Рис. 12) Крупные ринолиты известны как грибковые шарики. Лечение обычно хирургическое с устранением любой предрасполагающей причины, и это также все чаще проводится эндоскопически с целью восстановления нормальной мукоцилиарной функции.
Это почти наверняка пример дистрофической кальцификации в хронически воспаленных тканях
Увеличенное изображение
Однако у пациентов с ослабленным иммунитетом, таких как плохо контролируемый сахарный диабет, ВИЧ-инфекция и химиотерапия, грибковые инфекции, такие как аспергиллез или мукормикоз может выходить за пределы пазухи в орбиту, височную ямку или ротовую полость, вызывая симптомы и признаки, указывающие на злокачественное заболевание. Иногда болезнь распространяется на головной мозг. 23 Хотя большинство этих пациентов будут клинически нездоровы и уже находятся в больнице, бдительный стоматолог должен сыграть свою роль в выявлении ранних признаков или симптомов.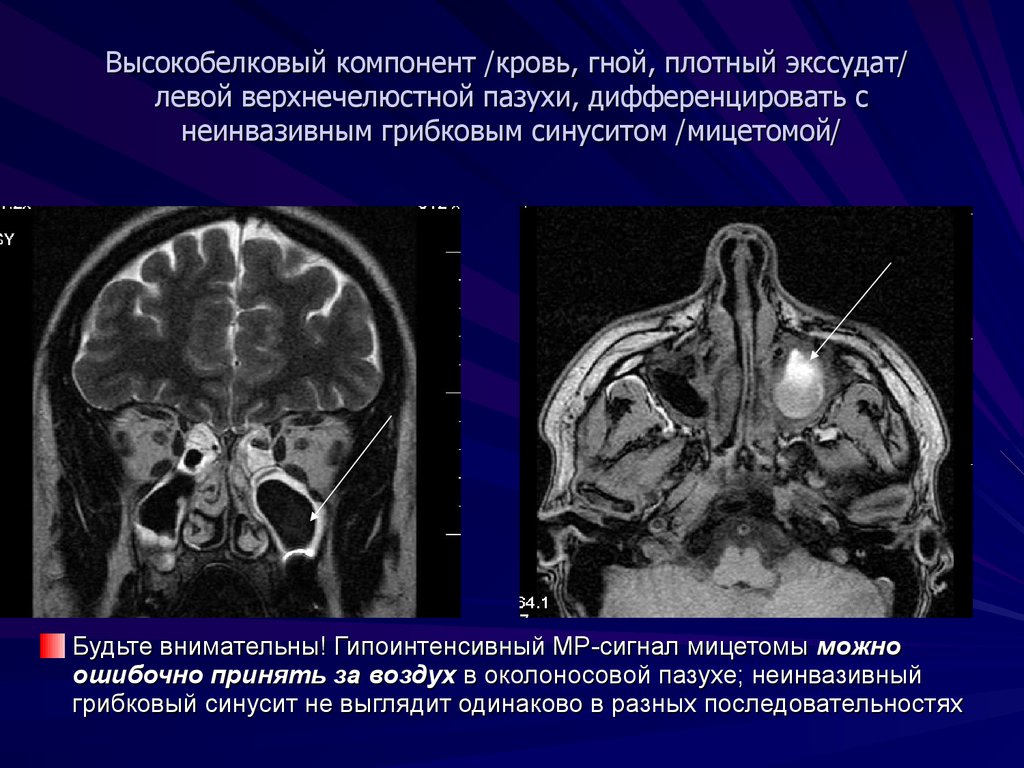 (Таблица 4)
(Таблица 4)
Синусит – это воспаление или отек ткани, выстилающей пазухи. Синусы – это четыре парные полости (промежутки) в голове. Они соединены узкими каналами. Синусы выделяют жидкую слизь, которая вытекает из каналов носа. Этот дренаж помогает сохранить нос чистым и свободным от бактерий. Обычно заполненные воздухом пазухи могут блокироваться и заполняться жидкостью. Когда это происходит, бактерии могут расти и вызывать инфекцию (бактериальный синусит).
Это также называется риносинуситом, где «рино» означает «нос». Ткань носа почти всегда отечна, если ткань пазухи воспалена.
Околоносовые пазухи расположены в голове рядом с носом и глазами. Они названы в честь костей, которые обеспечивают их структуру.

Самой большой полостью пазухи является полость верхней челюсти, и это одна из полостей, которая чаще всего инфицируется.
Существуют различные типы синусита:
Инфекция носовых пазух может случиться с каждым. Тем не менее, люди с назальной аллергией, полипами носа, астмой и аномальными структурами носа более склонны к синуситу. Курение также может увеличить частоту инфекций носовых пазух.
По оценкам, в США насчитывается 31 миллион человек с синуситом.
Бывает трудно отличить простуду, аллергию и синусит. Простуда обычно нарастает, достигает пика и медленно исчезает. Он длится от нескольких дней до недели. Простуда может трансформироваться в синусит. Назальная аллергия — это воспаление носа из-за раздражающих частиц (пыли, пыльцы и перхоти). Симптомы назальной аллергии могут включать чихание, зуд в носу и глазах, заложенность носа, насморк и постназальное затекание (слизь в горле). Симптомы синусита и аллергии могут возникать одновременно с простудой.
Симптомы синусита и аллергии могут возникать одновременно с простудой.
Если вы боретесь с простудой и у вас появляются симптомы инфекции носовых пазух или носовой аллергии, обратитесь к врачу. Вас попросят описать ваши симптомы и историю болезни.
Синусит может быть вызван вирусом, бактерией или грибком, вызывающим отек и закупорку носовых пазух. Вот несколько конкретных причин:
Для младенцев и детей младшего возраста пребывание в детских садах, использование пустышек или бутылочек для питья в положении лежа может увеличить шансы заболеть синуситом.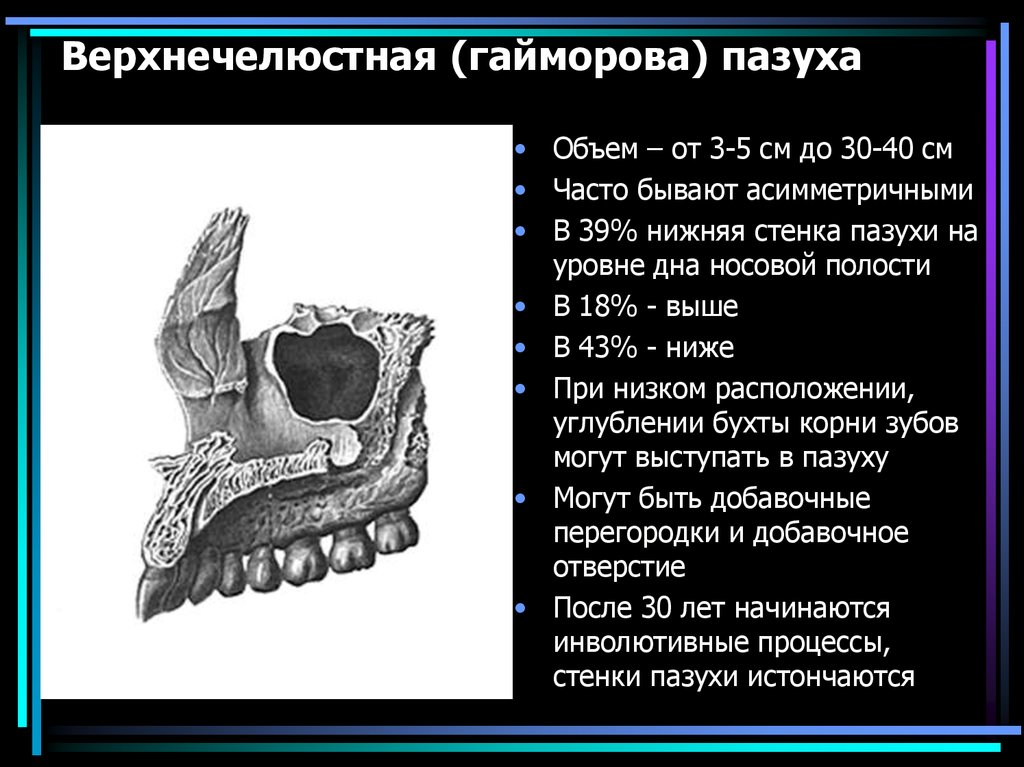
У взрослых курение увеличивает риск инфекций носовых пазух. Если вы курите, вам следует бросить. Курение вредит вам и окружающим вас людям.
Вы не можете распространять бактериальный синусит, но вы можете распространять вирусы, вызывающие синусит. Не забывайте следовать правилам хорошего мытья рук, избегать людей, если вы больны, и чихать или кашлять в локоть, если вам приходится чихать или кашлять.
Общие признаки и симптомы синусита включают:
##
Ваш лечащий врач задаст вам много вопросов, чтобы составить подробный анамнез и узнать о ваших симптомах. Они также проведут медицинский осмотр. Во время осмотра ваш лечащий врач проверит ваши уши, нос и горло на наличие отека, выделения или закупорки. Чтобы заглянуть внутрь носа, можно использовать эндоскоп (небольшой оптический инструмент с подсветкой). В некоторых случаях вас могут направить к специалисту по уху, горлу и носу (ЛОР). Если вам нужно обследование с визуализацией, ваш поставщик услуг назначит компьютерную томографию (КТ).
Они также проведут медицинский осмотр. Во время осмотра ваш лечащий врач проверит ваши уши, нос и горло на наличие отека, выделения или закупорки. Чтобы заглянуть внутрь носа, можно использовать эндоскоп (небольшой оптический инструмент с подсветкой). В некоторых случаях вас могут направить к специалисту по уху, горлу и носу (ЛОР). Если вам нужно обследование с визуализацией, ваш поставщик услуг назначит компьютерную томографию (КТ).
Синусит лечат несколькими способами, каждый из которых зависит от степени тяжести синусита.
Инфекцию простого синусита лечат с помощью:
Если симптомы синусита не улучшаются через 10 дней, врач может назначить:
Долгосрочный (хронический) синусит можно лечить, сосредоточив внимание на основном заболевании (обычно аллергии). Это обычно лечится с помощью:
Если синусит не контролируется одним из вышеперечисленных методов лечения, используется компьютерная томография, чтобы лучше изучить ваши пазухи. В зависимости от результатов может потребоваться хирургическое вмешательство для исправления структурных проблем в ваших пазухах. Скорее всего, это произойдет, если у вас есть полипы и/или грибковая инфекция.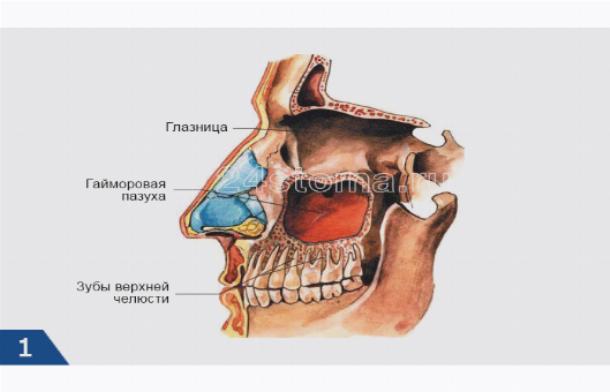
Хотя это происходит не очень часто, невылеченные инфекции носовых пазух могут стать опасными для жизни, вызывая менингит или инфицируя мозг, глаза или близлежащие кости. Менингит — это инфекция оболочек (мозговых оболочек), покрывающих головной и спинной мозг.
Многие инфекции носовых пазух вызываются вирусами, вызывающими простуду. Эти типы инфекций не лечатся антибиотиками. Прием антибиотика при вирусной инфекции без необходимости подвергает вас риску побочных эффектов, связанных с антибиотиком. Кроме того, чрезмерное использование антибиотиков может привести к устойчивости к антибиотикам, что может затруднить лечение будущих инфекций.
Акупрессура, иглоукалывание или массаж лица могут помочь уменьшить симптомы синусита, включая давление и боль. Они также могут помочь вам расслабиться.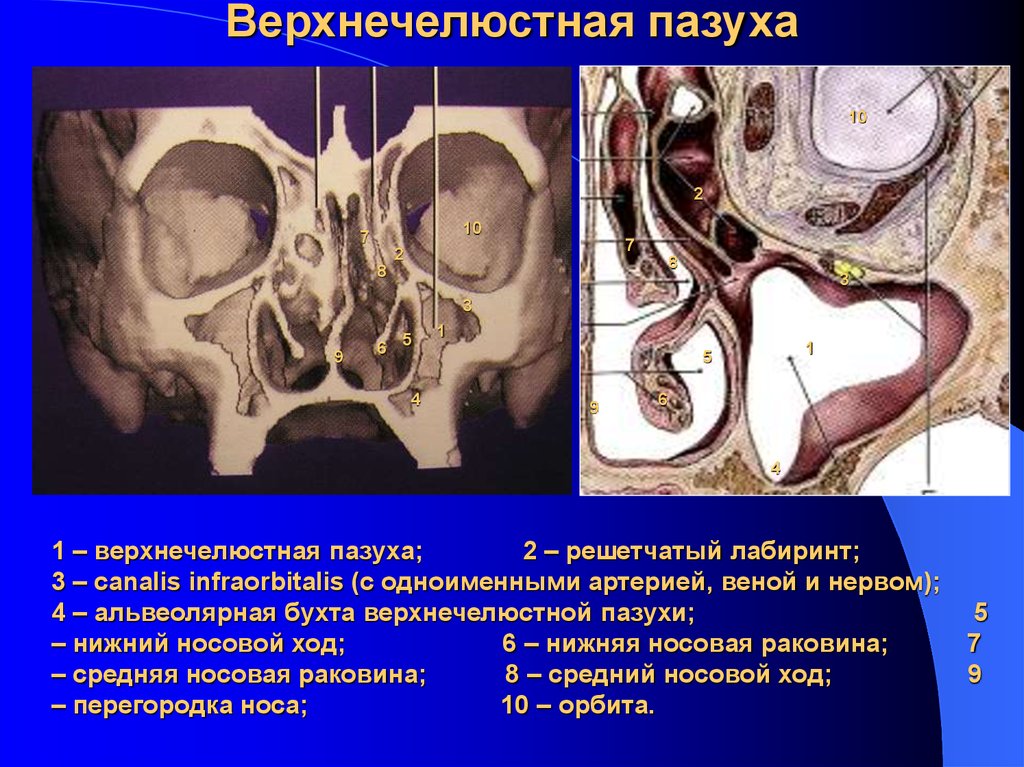 Эти методы лечения обычно не имеют нежелательных побочных эффектов.
Эти методы лечения обычно не имеют нежелательных побочных эффектов.
Если у вас заложен нос, попытка заставить себя высморкаться может усугубить ситуацию. Лучше всего осторожно высморкаться одной стороной носа в салфетку. Возможно, вы захотите сначала использовать какой-нибудь ополаскиватель для носа, чтобы ослабить любой материал в носу, прежде чем высморкаться. Обязательно выбросьте салфетку, а затем вымойте руки водой с мылом или антимикробным дезинфицирующим средством.
Некоторые домашние средства, используемые для лечения симптомов инфекции носовых пазух, могут помочь предотвратить синусит. К ним относятся промывание носа соленой водой и использование лекарств, которые может предложить ваш лечащий врач, таких как лекарства от аллергии или стероидные назальные спреи.
Вам следует избегать вещей, на которые у вас аллергия, таких как пыль, пыльца или дым, и стараться избегать больных людей.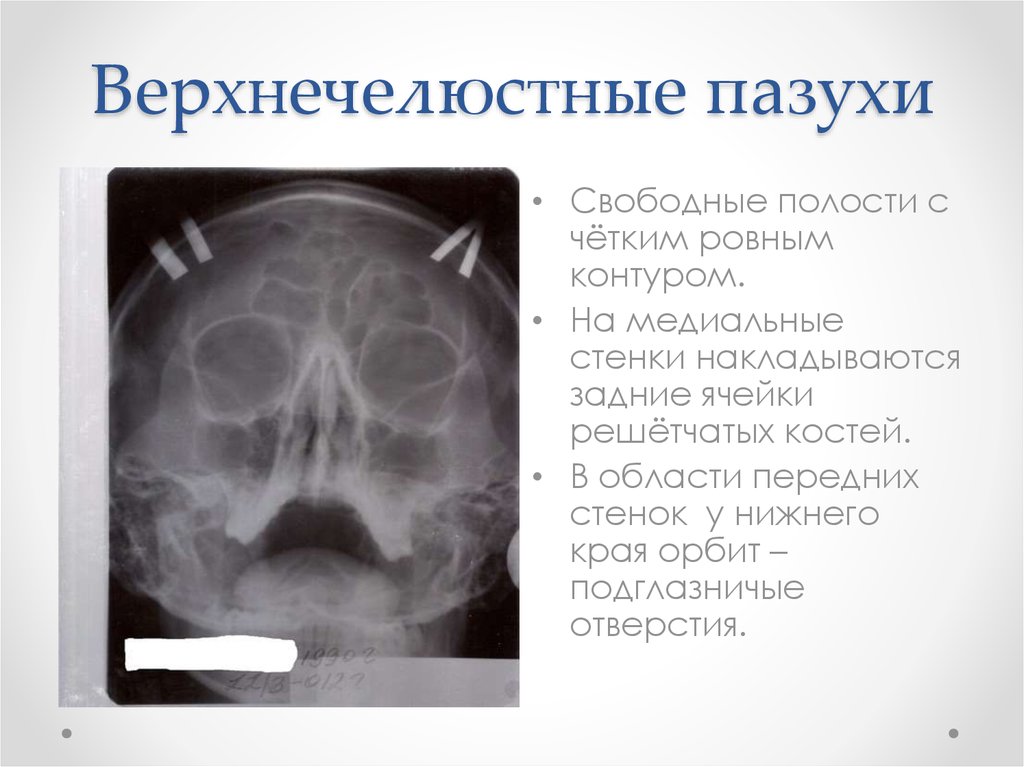 Мойте руки, чтобы снизить вероятность простуды или гриппа.
Мойте руки, чтобы снизить вероятность простуды или гриппа.
Если у вас домашняя аллергия, рекомендуется избегать провоцирующих факторов — например, перхоти животных и пылевых клещей, — а также принимать лекарства. Курение никогда не рекомендуется, но если вы курите, настоятельно рекомендуем программу, которая поможет вам бросить курить. Дым также может вызвать аллергию и помешать выведению слизи из носа. Никакой специальной диеты не требуется, но употребление дополнительных жидкостей помогает разжижать выделения из носа.
Большую часть синуситов довольно легко вылечить самостоятельно. Однако, если у вас по-прежнему есть симптомы, которые вас беспокоят, или если ваши инфекции продолжают возникать, ваш лечащий врач может порекомендовать вам обратиться к специалисту. Это также может произойти, если компьютерная томография показывает что-то не так.