2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Гипогонадизм
Сифилис
ВИЧ
19291 12 Октября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Бесплодие мужское: причины появления, симптомы, диагностика и способы лечения.
Определение
Мужское бесплодие – патология, при которой сперматозоиды не могут оплодотворить яйцеклетку женщины, в результате чего у нее не наступает беременность. Каждая пятая семейная пара в мире не может иметь детей (около 15–20%, согласно статистическим данным), практически в половине случаев причиной является мужское бесплодие.
Причины появления мужского бесплодия
К факторам риска развития бесплодия у мужчин относят:
Частыми причинами развития бесплодия у мужчин являются генетические нарушения, например:
Отдельного внимания заслуживает влияние вредных привычек, плохих экологических факторов и различных лекарственных препаратов на репродуктивную функцию мужчин.
Фертильность у мужчин снижается из-за приема некоторых лекарственных средств: антагонистов кальция, нитрофуранов, многих антибиотиков, сульфаниламидов.
Пагубно сказываются на репродуктивном здоровье мужчины работа на вредном производстве, где есть риск свинцовой интоксикации и постоянный контакт с марганцем, ртутью, аммиаком и др.
Перенесенный в детстве орхит в результате эпидемического паротита (свинки) может также являться причиной бесплодия ввиду поражения всей ткани яичек.
Классификация мужского бесплодия
 В других случаях, когда подобное состояние развивается вследствие осложнений после перенесенных оперативных вмешательств на простате (трансуретральная резекция простаты, например), патология носит название ложного асперматизма, потому как сперма в данном случае забрасывается в мочевой пузырь.
В других случаях, когда подобное состояние развивается вследствие осложнений после перенесенных оперативных вмешательств на простате (трансуретральная резекция простаты, например), патология носит название ложного асперматизма, потому как сперма в данном случае забрасывается в мочевой пузырь.Симптомы мужского бесплодия
Многие мужчины могут даже не догадываться о своем бесплодии, поскольку потенция не нарушена, а симптомы попросту отсутствуют, если не считать симптомом отсутствие беременности у здоровой партнерши при регулярных половых актах.
Проявления бесплодия дают о себе знать в тех случаях, когда есть заболевание, ставшее его причиной:
Диагностика и обследование при мужском бесплодии
Диагностику и обследование при бесплодии можно разделить на 2 большие группы: инструментальные методы и анализы биологических сред.
Анализы при мужском бесплодии
 С учетом распространенности венерических заболеваний врач назначает исследования, позволяющие выявить наличие инфекций, передающихся половым путем, различные урогенитальные скрининги с последующим контролем эффективности лечения (используется для подтверждения того, что терапия заболевания не ограничивается стиханием воспаления и переходом его в хроническую форму). Также проводится бактериологический посев спермы, на основании которого при выявлении нехарактерной микрофлоры врач принимает решение о дальнейшей тактике ведения пациента.
С учетом распространенности венерических заболеваний врач назначает исследования, позволяющие выявить наличие инфекций, передающихся половым путем, различные урогенитальные скрининги с последующим контролем эффективности лечения (используется для подтверждения того, что терапия заболевания не ограничивается стиханием воспаления и переходом его в хроническую форму). Также проводится бактериологический посев спермы, на основании которого при выявлении нехарактерной микрофлоры врач принимает решение о дальнейшей тактике ведения пациента.Выявление возбудителей ИППП (7+КВМ*), соскоб эпителиальных клеток урогенитального тракта
Определение ДНК микроорганизмов, вызывающих наиболее распространенные инфекции передаваемые половым путем (ИППП) в вагинальных, цервикальных и уретральных сос...
До 1 рабочего дня
Доступно с выездом на дом
3 185 руб
В корзину
ИНБИОФЛОР. Условно-патогенные микоплазмы, скрининг
Условно-патогенные микоплазмы, скрининг
Профиль предназначен для выявления условно-патогенных микоплазм, которые при определенных условиях могут вызывать воспалительные заболевания урогенитального...
До 2 рабочих дней
Доступно с выездом на дом
725 руб
В корзину
ИНБИОФЛОР. Условно-патогенные микоплазмы, мониторинг эффективности лечения (Mycoplasma hominis, ДНК человека (КВМ)).
Профили №№ 3027, 3028, 3029 предназначены для контроля эффективности терапии воспалительных заболеваний урогенитального тракта после установления возбудителя.
До 2 рабочих дней
Доступно с выездом на дом
475 руб
В корзину
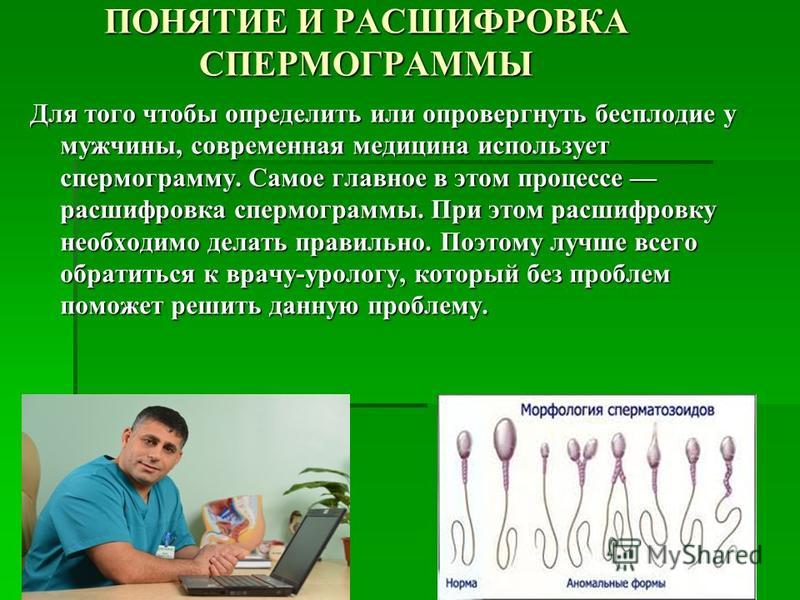
 Спермограмма может быть расширенной и базовой. В расширенную спермограмму входит более полный спектр показателей, например, определение антиспермальных антител.
Спермограмма может быть расширенной и базовой. В расширенную спермограмму входит более полный спектр показателей, например, определение антиспермальных антител.Спермограмма (Spermogram)
Материал для исследования Эякулят, собранный путем мастурбации в стерильный контейнер. Синонимы: Спермиограмма; Сперматограмма; Анализ сперм...
До 1 рабочего дня
1 985 руб
В корзину
Антиспермальные АТ (в крови) (Anti-Spematozoa antibody, serum)
Антитела к антигенам сперматозоидов – дополнительный тест в диагностике иммунологических причин бесплодия у мужчин и женщин. Впервые в сыворотке бесплодных ...
Впервые в сыворотке бесплодных ...
До 4 рабочих дней
Доступно с выездом на дом
1 545 руб
В корзину
Лютеинизирующий гормон (ЛГ, Luteinizing Hormone, LH)
Синонимы: Гликопротеидный гонадотропный гормон; Лютеотропин; Лютропин. Luteinizing hormone; LH; Lutropin; Interstitial cell stimulating hormone; ICSH. Краткая характеристика определяемо...
До 1 рабочего дня
Доступно с выездом на дом
715 руб
В корзину
Фолликулостимулирующий гормон (ФСГ, Follicle Stimulating Hormone, FSH)
Синонимы: Анализ крови на ФСГ; Фоллитропин. Follicle-Stimulating Hormone; Follitropin; FSH.
Краткая характеристика определяемого вещества Фолликулостимулирующий гормон
...
Follicle-Stimulating Hormone; Follitropin; FSH.
Краткая характеристика определяемого вещества Фолликулостимулирующий гормон
...
До 1 рабочего дня
Доступно с выездом на дом
715 руб
В корзину
Тестостерон (Testosterone)
Тестостерон – основной андрогенный гормон. Тест используют в диагностике нарушений полового развития и гипогонадизма у мужчин; нарушений цикла, бесплодия, вир...
До 1 рабочего дня
Доступно с выездом на дом
715 руб
В корзину
Пролактин (Prolactin) (+ дополнительный тест на макропролактин при результате пролактина выше 700 мЕд/л)
Синонимы: Анализ крови на пролактин; Лактотропный гормон; Лактогенный гормон; Маммотропин; Маммотропный гормон. Lactotropin; PRL; Luteotropic hormone; LTH. Краткая характеристика ...
Lactotropin; PRL; Luteotropic hormone; LTH. Краткая характеристика ...
До 1 рабочего дня
Доступно с выездом на дом
715 руб
В корзину
Инструментальные методы диагностики при мужском бесплодии
УЗИ предстательной железы
Ультразвуковое сканирование простаты, дающее представление о состоянии предстательной железы и наличии патологии.
1 990 руб Записаться
Исследование пунктатов других органов и тканей (кроме костного мозга)
Исследование пунктатов, полученных из опухолей, предопухолевых, опухолеподобных образований различной локализации: печень, почки, лёгкие, забрюшинные опухоли, о. ..
..
До 2 рабочих дней
Доступно с выездом на дом
1 030 руб
В корзину
К каким врачам обращаться?
В первую очередь, следует обратиться к врачу-урологу или андрологу (часто это один и тот же врач). Если мужчина здоров, то причину бесплодия ищут путем обследования его партнерши.
Лечение мужского бесплодия
При выявлении возбудителя инфекции проводится его эрадикация с помощью антибактериальной терапии с контролем эффективности лечения.
Для достижения результата пациенту следует отказаться от вредных привычек, прекратить контакт с вредными веществами, а также приостановить прием снижающих фертильность лекарственных препаратов, если это не наносит серьезный вред здоровью.
Для стимуляции выработки сперматозоидов назначают поливитамины, препараты цинка и ряд других лекарственных веществ курсом не менее 2–3 месяцев.
В случае выявления эндокринной патологии как причины мужского бесплодия назначают гормональные препараты. Прием гормонов актуален и при аутоиммунном бесплодии.
Гормональная терапия должна осуществляться под строгим врачебным контролем.
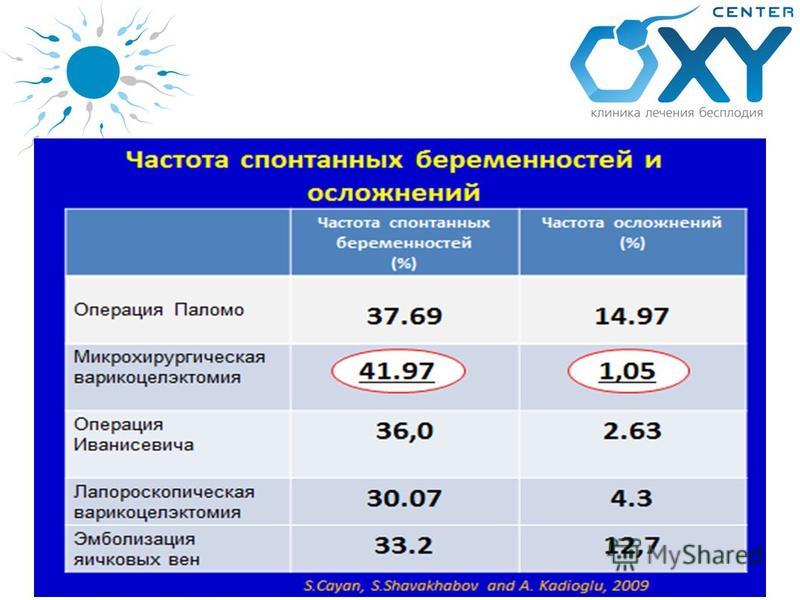
Возможности хирургического лечения ограничены восстановлением проходимости семявыносящих путей, лечением ложного асперматизма и варикоцеле.
Вспомогательные репродуктивные технологии используются при неэффективности вышеперечисленных методов лечения, они включают введение в полость матки предварительно очищенной спермы, ЭКО, интраплазматическую инъекцию спермы (используется при крайне плохих показателях спермограммы, один качественный сперматозоид вводится в яйцеклетку пипеткой). При отсутствии эффекта проводят оплодотворение донорской спермой.
Осложнения
Во многих случаях бесплодие, если его вовремя не лечить, может стать причиной полной импотенции (мужчина теряет не только способность к сексу, но и желание), а также таких грозных осложнений как простатит и рак простаты.
Профилактика бесплодия у мужчин
Для снижения риска развития бесплодия необходимо регулярно посещать уролога/андролога. Это позволит своевременно выявить патологию и свести к минимуму ее последствия.
Регулярные урогенитальные скрининги позволяют выявить острое или хроническое воспаление.
Отсутствие беспорядочных половых связей уменьшает риск заражения инфекциями, передающимися половым путем.
Источники:
 №1/2016. С. 39-49.
№1/2016. С. 39-49.ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Микседема
13511 26 Декабря
Болезнь Пика (лобно-височная дегенерация)
13508 23 Декабря
Шизотипическое расстройство
13505 21 Декабря
Показать еще
Аллергия
Грибок
Сахарный диабет
ВИЧ
Язва
Гингивит
Гингивит: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Вирус папилломы человека (ВПЧ)
ВИЧ
Рак шейки матки
Рак шейки матки: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Гипогонадизм
Тиреотоксикоз
Сахарный диабет
Остеопороз
Остеопороз: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Остеосаркома
Хондросаркома
Миосаркома
Липосаркома
Синовиальная саркома
Фибросаркома
Нейрофиброматоз
Ретинобластома
Лимфедема
Вирус иммунодефицита
ВИЧ
Герпес
Саркома
Саркома: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Корь
Скарлатина
Грибок
Сифилис
Аллергия
Шелушение кожи
Шелушение кожи: причины, диагностика, при каких заболеваниях возникает, способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Главная
/ Лечение бесплодия
/ Мужское бесплодие
/ Диагностика мужского бесплодия
Более чем у 40% супругов, которые приходят в «Линию жизни», причиной бесплодия является мужской фактор
все услуги
Первичный прием андролога-уролога
3 700 ₽
Если в течение года партнеры ведут регулярную половую жизнь, но беременность не наступает. Для пар, в которых женщина старше 35 лет, срок ожидания сокращается до 6 месяцев.
Для пар, в которых женщина старше 35 лет, срок ожидания сокращается до 6 месяцев.
Стоимость
Первичный прием андролога-уролога
3 700 ₽
По статистике, 17% живущих в России пар сталкиваются с невозможностью зачать ребенка. Более чем у 40% супругов, которые приходят в «Линию жизни», причиной бесплодия является мужской фактор (иногда в сочетании с женским). Уровень развития андрологии и репродуктивной медицины позволяет стать папами мужчинам с самими сложными патологиями. Но для разработки тактики лечения нужно определить корень проблемы. Поэтому начинается путь к долгожданной беременности с диагностики бесплодия.
Когда идти к врачу? Если в течение года партнеры ведут регулярную половую жизнь, но беременность не наступает. Для пар, в которых женщина старше 35 лет, срок ожидания сокращается до 6 месяцев.
Чтобы победить бесплодие, нужно знать, с чем конкретно бороться. Проведенное в «Линии жизни» обследование позволит определить, кроются ли причины бесплодия в мужском организме, и что именно мешает зачатию.
Проведенное в «Линии жизни» обследование позволит определить, кроются ли причины бесплодия в мужском организме, и что именно мешает зачатию.
Когда причина будет найдена специалисты разработают для вас индивидуальную программу лечения. Эффективный метод найдется для решения любой проблемы.
Каким будет лечение – медикаментозным, хирургическим или потребуется программа ВРТ? Это зависит от препятствия, которое не дает зачатию совершиться. Распространенные формы мужского бесплодия:
Распространенные формы мужского бесплодия:
Выражаются ли эти причины какими-то симптомами? Косвенные признаки имеются, однако достоверно определить фактор мужского бесплодия можно только в результате обследования.
Мужским бесплодие в нашем центре диагностирует и лечит врач уролог-андролог. Когда пара приходит в «Линию жизни» в связи с невозможностью зачать, первое что мы просим сделать мужчину – сдать сперму на исследование.
Когда пара приходит в «Линию жизни» в связи с невозможностью зачать, первое что мы просим сделать мужчину – сдать сперму на исследование.
Спермограмма – главный диагностический метод определения мужской фертильности. Если исследование эякулята выявляют нарушения сперматогенеза, андрологом назначается комплекс дополнительных обследований.
В Центре репродукции «Линия жизни» спермограмма, как и другие исследования эякулята, выполняется в собственной эмбриологической лаборатории. Сразу после получения биоматериала, он направляется высококвалифицированным эмбриологам для анализа. Результаты готовы через несколько часов.
Кроме того, еще на первичном приеме врач проводит осмотр будущего папы, беседует с ним для уточнения анамнеза. Сразу же берутся мазки на выявление инфекций.
Пациентам нашего центра репродукции доступны все подтвердившие свою точность методы обследования. Комплекс диагностических мероприятий врач подбирает индивидуально, на основе результатов осмотра и спермограммы, истории пациента.
Так, при подозрении на эндокринный фактор бесплодия уролог-андролог назначает анализы крови на гормоны. Для уточнения причин нарушений сперматогенеза делаются дополнительные исследования эякулята (MAR тест и др.). Если есть основания заподозрить генетические аномалии, будущий папа направляется на консультацию генетика. В некоторых случаях не обойтись без микрохирургических вмешательств на яичках. Они тоже проводятся в нашей клинике.

У подавляющего большинства пациентов врачам «Линии жизни» удается диагностировать патологию, которая привела к проблеме. Так называемое идиопатическое бесплодие (когда причины остаются не выявленными) ставится не более чем 1-2%. После этого будущим папам назначается лечение, медикаментозное или хирургическое в зависимости от фактора бесплодия.
Если причину бесплодия у мужчины устранить невозможно или поставить окончательный диагноз все-таки не удается, парам рекомендуется прибегнуть к ВРТ. В редких случаях для наступления беременности достаточно искусственной внутриматочной инсеминации (ВМИ). В других — пациентам назначается ЭКО с ICSI или PICSI.
Такие программы обеспечивают высокую вероятность наступления беременности даже при низком качестве спермы пациента. При тяжелых формах нарушений сперматогенеза сперматозоиды для экстракорпорального оплодотворения получаются с помощью биопсии яичка — методами TESA, TESE, micro-TESE и др..
Приходите к нам, чтобы определить и преодолеть причину, которая мешает стать папой! Для записи на прием позвоните нам, отправьте заявку через форму на сайте или напишите в онлайн-чат.
все сотрудники
врач-уролог-андролог, врач ультразвуковой диагностики
Брусенский Вадим Алексеевич
кандидат медицинских наук
все сотрудники
Записаться на прием
Имя *
Телефон *
Сообщение
Нажимая на кнопку, Вы даете согласие на обработку своих персональных данных. Данный сайт защищен reCaptcha, к которой применяются Политика конфиденциальности и Условия обслуживания Google.
Перед тестированием на бесплодие ваш врач или клиника изучают ваши сексуальные привычки и могут дать рекомендации, чтобы повысить ваши шансы забеременеть. У некоторых бесплодных пар конкретная причина не обнаруживается (необъяснимое бесплодие).
У некоторых бесплодных пар конкретная причина не обнаруживается (необъяснимое бесплодие).
Оценка бесплодия может быть дорогостоящей и иногда включает неудобные процедуры. Некоторые медицинские планы могут не покрывать стоимость лечения бесплодия. Наконец, нет никакой гарантии, даже после всех анализов и консультаций, что вы забеременеете.
Мужская фертильность требует, чтобы яички производили достаточное количество здоровой спермы и чтобы сперма эффективно эякулировалась во влагалище и попадала в яйцеклетку. Тесты на мужское бесплодие пытаются определить, нарушен ли какой-либо из этих процессов.
Вы можете пройти общий медицинский осмотр, включая осмотр ваших гениталий. Специальные тесты на фертильность могут включать:
 Лаборатория анализирует образец вашей спермы. В некоторых случаях моча может быть проверена на наличие сперматозоидов.
Лаборатория анализирует образец вашей спермы. В некоторых случаях моча может быть проверена на наличие сперматозоидов.  В редких случаях могут быть выполнены другие тесты для оценки качества спермы, такие как оценка образца спермы на наличие аномалий ДНК.
В редких случаях могут быть выполнены другие тесты для оценки качества спермы, такие как оценка образца спермы на наличие аномалий ДНК. Непроходимость фаллопиевых труб или аномальная полость матки могут вызывать бесплодие.
Гистеросальпингография, или ГСГ, — это рентгенологическое исследование, позволяющее очертить внутреннюю форму матки и определить, не закупорены ли фаллопиевы трубы.
При ГСГ через влагалище и шейку матки вводят тонкую трубку. В матку вводят вещество, известное как контрастное вещество.
Серия рентгеновских снимков, или рентгеноскопия, следует за красителем, который кажется белым на рентгеновском снимке, когда он перемещается в матку, а затем в маточные трубы. Если есть аномалия формы матки, она будет очерчена.
Если тюбик открыт, краска постепенно его заполняет. Краситель попадает в полость малого таза, где организм его рассасывает.
Во время гистероскопии тонкий инструмент с подсветкой (гистероскоп) позволяет осмотреть внутреннюю часть матки.
Во время гистеросонографии (his-tur-o-suh-NOG-ruh-fee) медицинский работник использует тонкую гибкую трубку (катетер) для введения соленой воды (солевого раствора) в полую часть матка. Ультразвуковой датчик получает изображения внутренней части матки, чтобы проверить наличие чего-либо необычного.
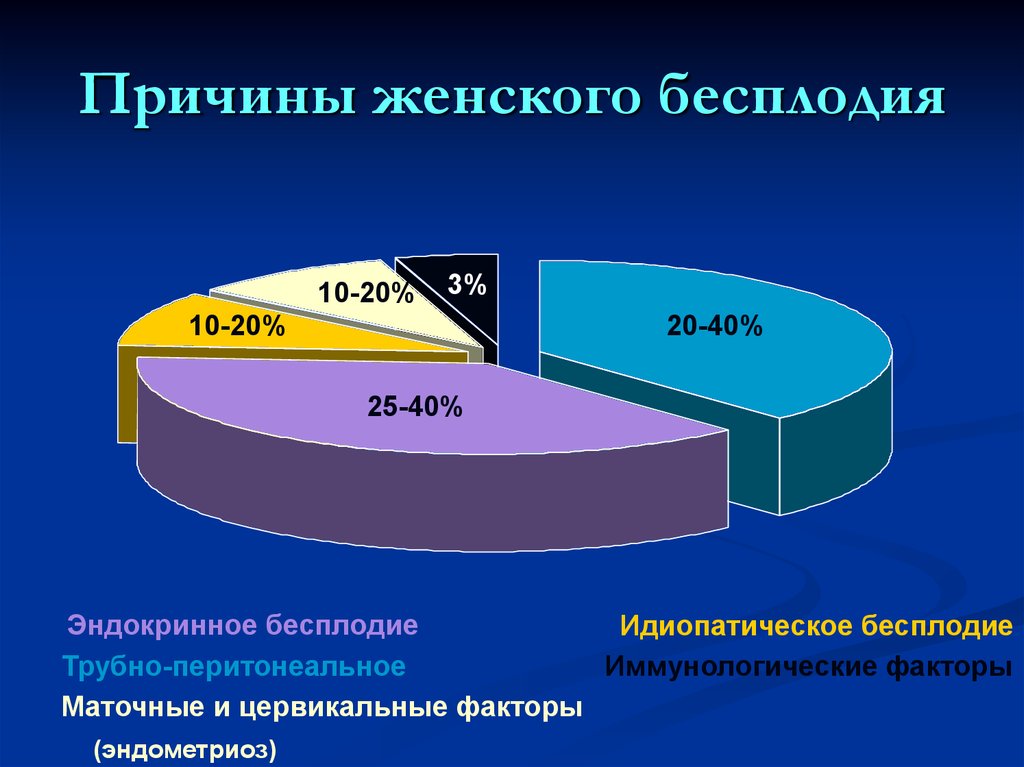
Фертильность женщин зависит от яичников, вырабатывающих здоровые яйцеклетки. Репродуктивный тракт должен позволить яйцеклетке пройти в фаллопиевы трубы и соединиться со сперматозоидом для оплодотворения. Оплодотворенная яйцеклетка должна попасть в матку и имплантироваться в слизистую оболочку. Тесты на женское бесплодие пытаются выяснить, нарушен ли какой-либо из этих процессов.
Вы можете пройти общий медицинский осмотр, включая обычный гинекологический осмотр.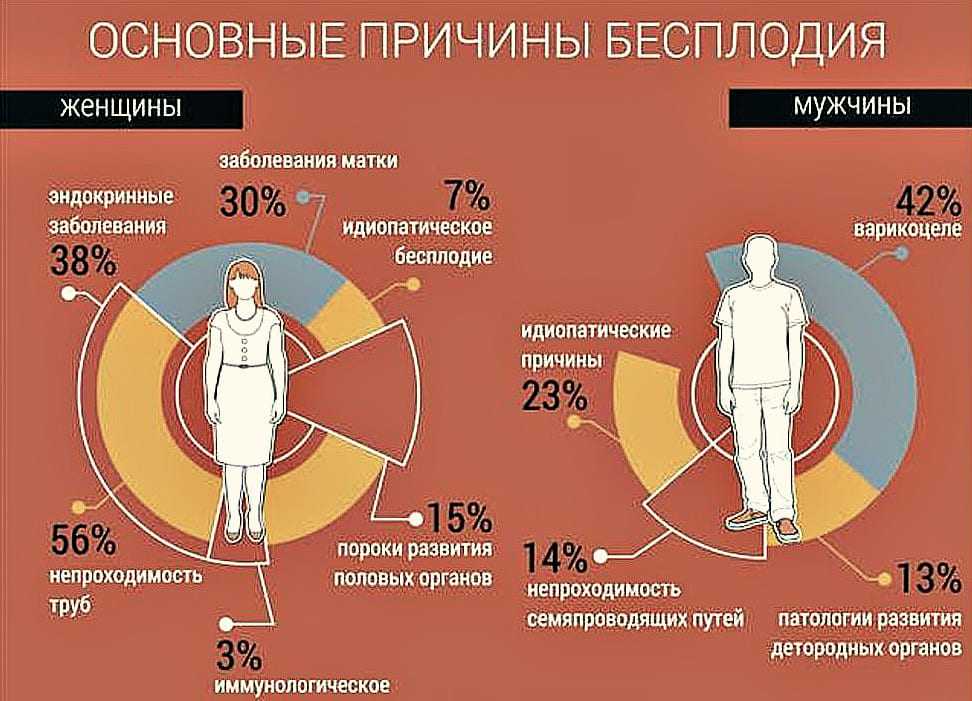 Специальные тесты на фертильность могут включать:
Специальные тесты на фертильность могут включать:
 УЗИ органов малого таза ищет заболевания матки или яичников. Иногда соногистерограмма, также называемая сонограммой инфузии физиологического раствора, используется для того, чтобы увидеть детали внутри матки, которые не видны на обычном УЗИ.
УЗИ органов малого таза ищет заболевания матки или яичников. Иногда соногистерограмма, также называемая сонограммой инфузии физиологического раствора, используется для того, чтобы увидеть детали внутри матки, которые не видны на обычном УЗИ. В зависимости от вашей ситуации, в редких случаях ваше тестирование может включать:
Не всем нужно проходить все или даже многие из этих тестов, прежде чем будет найдена причина бесплодия. Вы и ваш врач решите, какие анализы вы будете проходить и когда.
Вы и ваш врач решите, какие анализы вы будете проходить и когда.
Наша заботливая команда экспертов Mayo Clinic может помочь вам решить проблемы со здоровьем, связанные с бесплодием. Начни здесь
Лечение бесплодия зависит от:
Некоторые причины бесплодия не поддаются коррекции.
В тех случаях, когда спонтанная беременность не наступает, пары часто все же могут забеременеть с помощью вспомогательных репродуктивных технологий. Лечение бесплодия может потребовать значительных финансовых, физических, психологических и временных затрат.
Лечение мужчин при общих сексуальных проблемах или недостатке здоровой спермы может включать:
 Улучшение образа жизни и определенных привычек может повысить шансы на беременность, включая прекращение приема некоторых лекарств, уменьшение или устранение вредных веществ, увеличение частоты и времени полового акта, регулярные физические упражнения и оптимизацию других факторов, которые в противном случае могут ухудшить фертильность.
Улучшение образа жизни и определенных привычек может повысить шансы на беременность, включая прекращение приема некоторых лекарств, уменьшение или устранение вредных веществ, увеличение частоты и времени полового акта, регулярные физические упражнения и оптимизацию других факторов, которые в противном случае могут ухудшить фертильность.  Их также можно использовать в случаях, когда планируются вспомогательные репродуктивные технологии, а количество сперматозоидов низкое или ненормальное по другим причинам.
Их также можно использовать в случаях, когда планируются вспомогательные репродуктивные технологии, а количество сперматозоидов низкое или ненормальное по другим причинам. Некоторым женщинам для улучшения фертильности требуется всего один или два курса лечения. Другим женщинам может потребоваться несколько различных видов лечения, чтобы забеременеть.
 В зависимости от причин бесплодия время проведения IUI может быть согласовано с вашим нормальным циклом или с приемом препаратов для лечения бесплодия.
В зависимости от причин бесплодия время проведения IUI может быть согласовано с вашим нормальным циклом или с приемом препаратов для лечения бесплодия. Во время экстракорпорального оплодотворения яйцеклетки удаляются из зрелых фолликулов в яичнике (А). Яйцеклетка оплодотворяется путем введения одного сперматозоида в яйцеклетку или смешивания яйцеклетки со спермой в чашке Петри (В). Оплодотворенная яйцеклетка (эмбрион) переносится в матку (С).
При интрацитоплазматической инъекции сперматозоидов (ИКСИ) один здоровый сперматозоид вводится непосредственно в каждую зрелую яйцеклетку. ICSI часто используется, когда качество или количество спермы является проблемой или если попытки оплодотворения во время предыдущих циклов экстракорпорального оплодотворения не увенчались успехом.
Вспомогательные репродуктивные технологии (ВРТ) — это любое лечение бесплодия, при котором воздействуют на яйцеклетку и сперму. Существует несколько типов ART .
Экстракорпоральное оплодотворение (ЭКО) является наиболее распространенным методом ВРТ . ЭКО включает стимуляцию и извлечение нескольких зрелых яйцеклеток, оплодотворение их спермой в чашке в лаборатории и имплантацию эмбрионов в матку через несколько дней после оплодотворения.
В цикле ЭКО иногда используются другие методы, такие как:

Осложнения лечения бесплодия могут включать:
 Лекарства от бесплодия, вызывающие овуляцию, могут вызвать OHSS , особенно с ART , при котором яичники становятся опухшими и болезненными. Симптомы могут включать легкую боль в животе, вздутие живота и тошноту, которая длится около недели или дольше, если вы забеременели. В редких случаях более тяжелая форма вызывает быстрое увеличение веса и одышку, требующие неотложной помощи.
Лекарства от бесплодия, вызывающие овуляцию, могут вызвать OHSS , особенно с ART , при котором яичники становятся опухшими и болезненными. Симптомы могут включать легкую боль в животе, вздутие живота и тошноту, которая длится около недели или дольше, если вы забеременели. В редких случаях более тяжелая форма вызывает быстрое увеличение веса и одышку, требующие неотложной помощи. Записаться на прием в клинику Майо

Справиться с бесплодием может быть чрезвычайно сложно, потому что существует так много неизвестных. Путешествие может оказать эмоциональное воздействие на пару. Эти шаги помогут вам справиться с ситуацией:
 Это может уменьшить беспокойство во время лечения и чувство безнадежности, если зачатие не происходит.
Это может уменьшить беспокойство во время лечения и чувство безнадежности, если зачатие не происходит. Попробуйте эти стратегии, чтобы помочь справиться с эмоциональным стрессом во время лечения:
 Постарайтесь уменьшить стресс в своей жизни, прежде чем пытаться забеременеть.
Постарайтесь уменьшить стресс в своей жизни, прежде чем пытаться забеременеть. Вы столкнетесь с возможностью психологических проблем независимо от ваших результатов:
 Успешная беременность, приведшая к многоплодной беременности, представляет собой медицинские сложности и вероятность значительного эмоционального стресса как во время беременности, так и после родов.
Успешная беременность, приведшая к многоплодной беременности, представляет собой медицинские сложности и вероятность значительного эмоционального стресса как во время беременности, так и после родов. Обратитесь за профессиональной помощью, если эмоциональное воздействие результатов вашего лечения бесплодия становится слишком тяжелым для вас или вашего партнера.
В зависимости от вашего возраста и истории болезни ваш врач может порекомендовать пройти медицинское обследование. Гинеколог, уролог или семейный врач могут помочь определить, есть ли проблема, требующая обращения к специалисту или в клинику, занимающуюся проблемами бесплодия. В некоторых случаях вам и вашему партнеру может потребоваться комплексная оценка бесплодия.
Чтобы подготовиться к первому приему:

Основные вопросы, которые следует задать врачу в связи с бесплодием, включают:
Не стесняйтесь попросить своего врача повторить информацию или задать уточняющие вопросы.
Будьте готовы ответить на вопросы, чтобы помочь вашему врачу быстро определить следующие шаги в постановке диагноза и начале лечения.
Возможные вопросы для пар:
Ваши врачи могут задать:
Ваши врачи могут задать:
Персонал клиники Мэйо
1. Центры по контролю и профилактике заболеваний. Основные статистические данные Национального исследования роста семьи — список I. Доступ 28 апреля 2020 г. https://www.cdc.gov/nchs/nsfg/key_statistics/i_2015-2017.htm#infertility
Центры по контролю и профилактике заболеваний. Основные статистические данные Национального исследования роста семьи — список I. Доступ 28 апреля 2020 г. https://www.cdc.gov/nchs/nsfg/key_statistics/i_2015-2017.htm#infertility
2. Этика T, Медицина R; Комитет по этике Американского общества репродуктивной медицины. Доступ к лечению бесплодия для геев, лесбиянок и лиц, не состоящих в браке: мнение комитета. Фертил Стерил. 2013;100(6):1524–1527. doi: 10.1016/j.fertnstert.2013.08.042 [PubMed] [CrossRef] [Google Scholar]
3. Американский колледж акушеров и гинекологов, комитет по гинекологической практике и комитет по практике. Возрастное снижение фертильности женщин: мнение комитета № 589. Fertil Steril. 2014;101(3):633–634. doi: 10.1016/j.fertnstert.2013.12.032 [PubMed] [CrossRef] [Google Scholar]
4. Обследование по вопросам бесплодия для специалиста по женскому здоровью: заключение комитета ACOG № 781. Obstet Gynecol. 2019;133(6):1294–1295. doi: 10.1097/AOG.0000000000003272 [PubMed] [CrossRef] [Google Scholar]
5. Гелбая Т.А., Потдар Н., Джеве Ю.Б., Нардо Л.Г. Определение и эпидемиология необъяснимого бесплодия. Акушерство Gynecol Surv. 2014;69(2):109–115. doi: 10.1097/OGX.0000000000000043 [PubMed] [CrossRef] [Google Scholar]
Гелбая Т.А., Потдар Н., Джеве Ю.Б., Нардо Л.Г. Определение и эпидемиология необъяснимого бесплодия. Акушерство Gynecol Surv. 2014;69(2):109–115. doi: 10.1097/OGX.0000000000000043 [PubMed] [CrossRef] [Google Scholar]
6. Clark AM, Ledger W, Galletly C, et al. Потеря веса приводит к значительному улучшению показателей беременности и овуляции у женщин с ановуляторным ожирением. Хум Репрод. 1995;10(10):2705–2712. doi: 10.1093/oxfordjournals.humrep.a135772 [PubMed] [CrossRef] [Google Scholar]
7. Pfeifer S, Butts S, Dumesic D, et al.; Практический комитет Американского общества репродуктивной медицины. Диагностическая оценка бесплодного мужчины: мнение комитета. Фертил Стерил. 2015;103(3):e18–e25. doi: 10.1016/j.fertnstert.2014.12.103 [PubMed] [CrossRef] [Google Scholar]
8. Penzias A, Bendikson K, Falcone T, et al.; Практический комитет Американского общества репродуктивной медицины. Доказательное лечение пар с необъяснимым бесплодием: руководство. Фертил Стерил. 2020;113(2):305–322. doi: 10.1016/j.fertnstert.2019.10.014 [PubMed] [CrossRef] [Google Scholar]
doi: 10.1016/j.fertnstert.2019.10.014 [PubMed] [CrossRef] [Google Scholar]
9. Практический комитет Американского общества репродуктивной медицины. Диагностическая оценка бесплодной женщины: мнение комитета. Фертил Стерил. 2015;103(6):e44–e50. doi: 10.1016/j.fertnstert.2015.03.019 [PubMed] [CrossRef] [Google Scholar]
10. Практический комитет Американского общества репродуктивной медицины. Эндометриоз и бесплодие: мнение комитета. Фертил Стерил. 2012 г.; 98(3):591–598. doi: 10.1016/j.fertnstert.2012.05.031 [PubMed] [CrossRef] [Google Scholar]
11. Последние достижения в области искусственного зачатия: отчет научной группы ВОЗ. Представитель World Health Organ Tech Rep. 1992;820(820):1–111. [PubMed] [Google Scholar]
12. Сирманс С.М., Пэйт К.А. Эпидемиология, диагностика и лечение синдрома поликистозных яичников. Клин Эпидемиол. 2013; 6:1–13. doi: 10.2147/CLEP.S37559 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
13. Практический комитет Американского общества репродуктивной медицины. Ожирение и репродукция: мнение комитета. Фертил Стерил. 2015;104(5): 1116–1126. doi: 10.1016/j.fertnstert.2015.08.018 [PubMed] [CrossRef] [Google Scholar]
Ожирение и репродукция: мнение комитета. Фертил Стерил. 2015;104(5): 1116–1126. doi: 10.1016/j.fertnstert.2015.08.018 [PubMed] [CrossRef] [Google Scholar]
14. Boutari C, Pappas PD, Mintziori G, et al. Влияние недостаточного веса на женскую и мужскую репродуктивную функцию. Метаболизм. 2020;107:154229. doi: 10.1016/j.metabol.2020.154229 [PubMed] [CrossRef] [Google Scholar]
15. Ауду Б.М., Масса А.А., Букар М., Эль-Нафати А.У., Саад С.Т. Распространенность маточно-трубного бесплодия. J Obstet Gynaecol. 2009;29(4):326–328. doi: 10.1080/01443610
3625 [PubMed] [CrossRef] [Google Scholar]
16. Практический комитет Американского общества репродуктивной медицины. Роль трубной хирургии в эпоху вспомогательных репродуктивных технологий: мнение комитета. Фертил Стерил. 2015;103(6):e37–e43. doi: 10.1016/j.fertnstert.2015.03.032 [PubMed] [CrossRef] [Google Scholar]
17. Broeze KA, Opmeer BC, Van Geloven N, et al. Связаны ли характеристики пациента с точностью гистеросальпингографии в диагностике патологии маточных труб? метаанализ данных отдельных пациентов.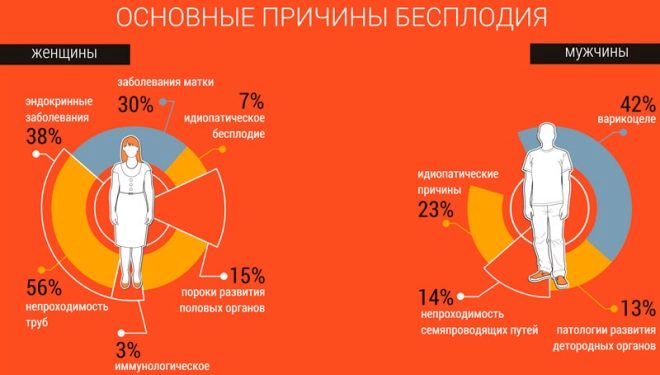 Обновление воспроизведения гула. 2011;17(3):293–300. doi: 10.1093/humupd/dmq056 [PubMed] [CrossRef] [Google Scholar]
Обновление воспроизведения гула. 2011;17(3):293–300. doi: 10.1093/humupd/dmq056 [PubMed] [CrossRef] [Google Scholar]
18. Fang F, Bai Y, Zhang Y, Faramand A. Контраст на масляной основе и на водной основе для гистеросальпингографии у женщин с бесплодием: систематический обзор и метаанализ рандомизированных контролируемых исследований. Фертил Стерил. 2018;110(1):153–160.e3. doi: 10.1016/j.fertnstert.2018.03.021 [PubMed] [CrossRef] [Google Scholar]
19. Dreyer K, van Rijswijk J, Mijatovic V, et al. Контраст на масляной или водной основе для гистеросальпингографии у женщин с бесплодием. N Engl J Med. 2017;376(21):2043–2052. doi: 10.1056/NEJMoa1612337 [PubMed] [CrossRef] [Google Scholar]
20. Maheux-Lacroix S, Boutin A, Moore L, et al. Гистеросальпингосонография для диагностики непроходимости маточных труб у субфертильных женщин: систематический обзор с метаанализом. Хум Репрод. 2014;29(5):953–963. doi: 10.1093/humrep/deu024 [PubMed] [CrossRef] [Google Scholar]
21. Тан Дж., Таннус С., Таскин О., Кан А., Альберт А.И., Бедайви М.А. Влияние односторонней блокады маточных труб, диагностированной с помощью гистеросальпингограммы, на частоту наступления клинической беременности в циклах внутриматочной инсеминации: систематический обзор и метаанализ. БЖОГ. 2019; 126(2):227–235. doi: 10.1111/1471-0528.15457 [PubMed] [CrossRef] [Google Scholar]
Тан Дж., Таннус С., Таскин О., Кан А., Альберт А.И., Бедайви М.А. Влияние односторонней блокады маточных труб, диагностированной с помощью гистеросальпингограммы, на частоту наступления клинической беременности в циклах внутриматочной инсеминации: систематический обзор и метаанализ. БЖОГ. 2019; 126(2):227–235. doi: 10.1111/1471-0528.15457 [PubMed] [CrossRef] [Google Scholar]
22. Melo P, Georgiou EX, Johnson N, et al. Хирургическое лечение заболеваний маточных труб у женщин, перенесших экстракорпоральное оплодотворение. Кокрановская система базы данных, ред. 2020; 10 (10): CD002125. doi: 10.1002/14651858.CD002125.pub4 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
23. Озкан С., Мурк В., Аричи А. Эндометриоз и бесплодие: эпидемиология и доказательное лечение. Энн Н.Ю. Академия наук. 2008;1127:92–100. doi: 10.1196/annals.1434.007 [PubMed] [CrossRef] [Google Scholar]
24. Практический комитет Американского общества репродуктивной медицины. Эндометриоз и бесплодие: мнение комитета. Фертил Стерил. 2012 г.; 98(3):591–598. doi: 10.1016/j.fertnstert.2012.05.031 [PubMed] [CrossRef] [Google Scholar]
Фертил Стерил. 2012 г.; 98(3):591–598. doi: 10.1016/j.fertnstert.2012.05.031 [PubMed] [CrossRef] [Google Scholar]
25. Lessey BA, Young SL. Что такое рецептивность эндометрия? Фертил Стерил. 2019;111(4): 611–617. doi: 10.1016/j.fertnstert.2019.02.009 [PubMed] [CrossRef] [Google Scholar]
26. Brown J, Farquhar C. Endometriosis: обзор Cochrane Reviews. Cochrane Database Syst Rev. 2014; 2014(3):CD009590. doi: 10.1002/14651858.CD009590.pub2 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
27. Schwartz D, Mayaux MJ; Федерация CECOS. Женская плодовитость в зависимости от возраста: результаты искусственного оплодотворения у 2193 нерожавших женщин с азооспермическими мужьями. N Engl J Med. 1982; 306(7):404–406. doi: 10.1056/NEJM198202183060706 [PubMed] [CrossRef] [Google Scholar]
28. Venetis CA, Papadopoulos SP, Campo R, Gordts S, Tarlatzis BC, Grimbizis GF. Клинические последствия врожденных аномалий матки: метаанализ сравнительных исследований. Репрод Биомед Онлайн. 2014; 29(6):665–683. doi: 10.1016/j.rbmo.2014.09.006 [PubMed] [CrossRef] [Google Scholar]
2014; 29(6):665–683. doi: 10.1016/j.rbmo.2014.09.006 [PubMed] [CrossRef] [Google Scholar]
29. Bittencourt CA, Dos Santos Simões R, Bernardo WM, et al. Точность соногистерографии с солевым контрастом в выявлении полипов эндометрия и подслизистой лейомиомы у женщин репродуктивного возраста с аномальными маточными кровотечениями: систематический обзор и метаанализ. УЗИ Акушерство Гинекол. 2017;50(1):32–39. doi: 10.1002/uog.17352 [PubMed] [CrossRef] [Google Scholar]
30. Bosteels J, van Wessel S, Weyers S, et al. Гистероскопия для лечения бесплодия, связанного с подозрением на большие аномалии полости матки. Кокрановская система базы данных, ред. 2018; 12:CD009461. doi: 10.1002/14651858.CD009461.pub4 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
31. Bernardi LA, Carnethon MR, de Chavez PJ, et al. Связь между ожирением и антимюллеровым гормоном у афроамериканок репродуктивного возраста. Ожирение (Серебряная весна). 2017;25(1):229–235. doi: 10.1002/oby. 21681 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
21681 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
32. Moy V, Jindal S, Lieman H, Buyuk E. Ожирение неблагоприятно влияет на уровень антимюллерова гормона (AMH) в сыворотке крови. у кавказских женщин. J Assist Reprod Genet. 2015;32(9):1305–1311. doi: 10.1007/s10815-015-0538-7 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
33. La Marca A, Sighinolfi G, Radi D, et al. Антимюллеровский гормон (АМГ) как прогностический маркер вспомогательных репродуктивных технологий (ВРТ). Обновление воспроизведения гула. 2010;16(2):113–130. дои: 10.1093/humupd/dmp036 [PubMed] [CrossRef] [Google Scholar]
34. Tal R, Seifer DB. Тестирование овариального резерва: руководство пользователя. Am J Obstet Gynecol. 2017;217(2): 129–140. doi: 10.1016/j.ajog.2017.02.027 [PubMed] [CrossRef] [Google Scholar]
35. Esposito MA, Coutifaris C, Barnhart KT. Умеренно повышенная концентрация ФСГ на 3-й день имеет ограниченную прогностическую ценность, особенно у молодых женщин. Хум Репрод. 2002;17(1):118–123. doi: 10.1093/humrep/17.1.118 [PubMed] [CrossRef] [Google Scholar]
Хум Репрод. 2002;17(1):118–123. doi: 10.1093/humrep/17.1.118 [PubMed] [CrossRef] [Google Scholar]
36. Заключение комитета ACOG № 773: применение антимюллерова гормона у женщин, не обращающихся за помощью в лечении бесплодия. Акушерство Гинекол. 2019;133(4):e274–e278. doi: 10.1097/AOG.0000000000003162 [PubMed] [CrossRef] [Google Scholar]
37. Seifer DB, MacLaughlin DT, Christian BP, Feng B, Shelden RM. Ранние уровни мюллеров-ингибирующих веществ в фолликулярной сыворотке связаны с реакцией яичников во время циклов вспомогательных репродуктивных технологий. Фертил Стерил. 2002;77(3):468–471. doi: 10.1016/S0015-0282(01)03201-0 [PubMed] [CrossRef] [Google Scholar]
38. Чан Ю.Ю., Джаяпракасан К., Тан А., Торнтон Дж.Г., Кумарасами А., Рейн-Феннинг Н.Дж. Репродуктивные исходы у женщин с врожденными аномалиями матки: систематический обзор. УЗИ Акушерство Гинекол. 2011;38(4):371–382. doi: 10.1002/uog.10056 [PubMed] [CrossRef] [Google Scholar]
39. Fujimoto VY, Miller JH, Klein NA, Soules MR. Врожденная атрезия шейки матки: отчет о семи случаях и обзор литературы. Am J Obstet Gynecol. 1997;177(6):1419–1425. doi: 10.1016/S0002-9378(97)70085-1 [PubMed] [CrossRef] [Google Scholar]
Врожденная атрезия шейки матки: отчет о семи случаях и обзор литературы. Am J Obstet Gynecol. 1997;177(6):1419–1425. doi: 10.1016/S0002-9378(97)70085-1 [PubMed] [CrossRef] [Google Scholar]
40. Мартин Ф., Маколифф Ф.М., Вингфилд М. Роль шейки матки в фертильности: пора ли переоценить? Хум Репрод. 2014;29(10):2092–2098. doi: 10.1093/humrep/deu195 [PubMed] [CrossRef] [Google Scholar]
41. Odisho AY, Nangia AK, Katz PP, Smith JF. Временные и геопространственные тенденции мужского фактора бесплодия при использовании вспомогательных репродуктивных технологий в США с 1999 по 2010 год. Фертил Стерил. 2014;102(2):469–475. doi: 10.1016/j.fertnstert.2014.05.006 [PubMed] [CrossRef] [Google Scholar]
42. Kruger TF, Acosta AA, Simmons KF, Swanson RJ, Matta JF, Oehninger S. Прогностическая ценность аномальной морфологии сперматозоидов при экстракорпоральном оплодотворении. Фертил Стерил. 1988;49(1):112–117. doi: 10.1016/S0015-0282(16)59660-5 [PubMed] [CrossRef] [Google Scholar]
43. van der Steeg JW, Steures P, Eijkemans MJC и др.; Совместные усилия по клинической оценке в исследовательской группе репродуктивной медицины. Роль анализа спермы в субфертильных парах. Фертил Стерил. 2011;95 (3):1013–1019. doi: 10.1016/j.fertnstert.2010.02.024 [PubMed] [CrossRef] [Google Scholar]
van der Steeg JW, Steures P, Eijkemans MJC и др.; Совместные усилия по клинической оценке в исследовательской группе репродуктивной медицины. Роль анализа спермы в субфертильных парах. Фертил Стерил. 2011;95 (3):1013–1019. doi: 10.1016/j.fertnstert.2010.02.024 [PubMed] [CrossRef] [Google Scholar]
44. Практика Т, Медицина Р; Практический комитет Американского общества репродуктивной медицины. Лечение необструктивной азооспермии: мнение комитета. Фертил Стерил. 2018;110(7):1239–1245. doi: 10.1016/j.fertnstert.2018.09.012 [PubMed] [CrossRef] [Google Scholar]
45. Adashi EY. Цитрат кломифена: механизм (ы) и место (я) действия: пересмотр гипотезы. Фертил Стерил. 1984;42(3):331–344. doi: 10.1016/S0015-0282(16)48069-6 [PubMed] [CrossRef] [Google Scholar]
46. Легро Р.С., Бжиски Р.Г., Даймонд М.П. и др.; Сеть репродуктивной медицины NICHD. Летрозол против кломифена при бесплодии при синдроме поликистозных яичников. N Engl J Med. 2014;371(2):119–129. doi: 10.1056/NEJMoa1313517 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
47. Franik S, Eltrop SM, Kremer JA, Kiesel L, Farquhar C. Ингибиторы ароматазы (летрозол) для субфертильных женщин с поликистозными яичниками синдром. Cochrane Database Syst Rev. 2018;5(5):CD010287. doi: 10.1002/14651858.CD010287.pub3 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Franik S, Eltrop SM, Kremer JA, Kiesel L, Farquhar C. Ингибиторы ароматазы (летрозол) для субфертильных женщин с поликистозными яичниками синдром. Cochrane Database Syst Rev. 2018;5(5):CD010287. doi: 10.1002/14651858.CD010287.pub3 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
48. Christou F, Piteloud N, Gomez F. Индукция овуляции пульсирующим введением GnRH: подходящий метод при гипоталамической аменорее. Гинекол Эндокринол. 2017;33(8):598–601. doi: 10.1080/09513590.2017.1296948 [PubMed] [CrossRef] [Google Scholar]
49. Nakamura Y, Ono M, Yoshida Y, Sugino N, Ueda K, Kato H. Влияние цитрата кломифена на толщину эндометрия и эхогенную картину эндометрия. Фертил Стерил. 1997;67(2):256–260. дои: 10.1016/S0015-0282(97)81907-3 [PubMed] [CrossRef] [Google Scholar]
50. Mitwally MFM, Casper RF. Использование ингибитора ароматазы для индукции овуляции у пациентов с неадекватным ответом на цитрат кломифена. Фертил Стерил. 2001;75(2):305–309. doi: 10.1016/S0015-0282(00)01705-2 [PubMed] [CrossRef] [Google Scholar]
51. Практический комитет Американского общества репродуктивной медицины. Профилактика и лечение синдрома гиперстимуляции яичников средней и тяжелой степени: руководство. 2016;106(7):1634–1647. doi: 10.1016/j.fertnstert.2016.08.048 [PubMed] [CrossRef] [Google Scholar]
Практический комитет Американского общества репродуктивной медицины. Профилактика и лечение синдрома гиперстимуляции яичников средней и тяжелой степени: руководство. 2016;106(7):1634–1647. doi: 10.1016/j.fertnstert.2016.08.048 [PubMed] [CrossRef] [Google Scholar]
52. Практические комитеты Американского общества репродуктивной медицины и Общества репродуктивной эндокринологии и бесплодия. Использование экзогенных гонадотропинов для индукции овуляции у женщин с ановуляцией: мнение комитета. Фертил Стерил. 2020;113(1):66–70. doi: 10.1016/j.fertnstert.2019.09.020 [PubMed] [CrossRef] [Google Scholar]
53. Homburg R, Eshel A, Armar NA, et al. Сто беременностей после лечения пульсирующим гормоном, высвобождающим лютеинизирующий гормон, для индукции овуляции. БМЖ. 1989;298(6676):809–812. doi: 10.1136/bmj.298.6676.809 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
54. Hurley DM, Brian R, Outch K, et al. Индукция овуляции и фертильности у женщин с аменореей пульсирующими низкими дозами гонадотропин-рилизинг гормона.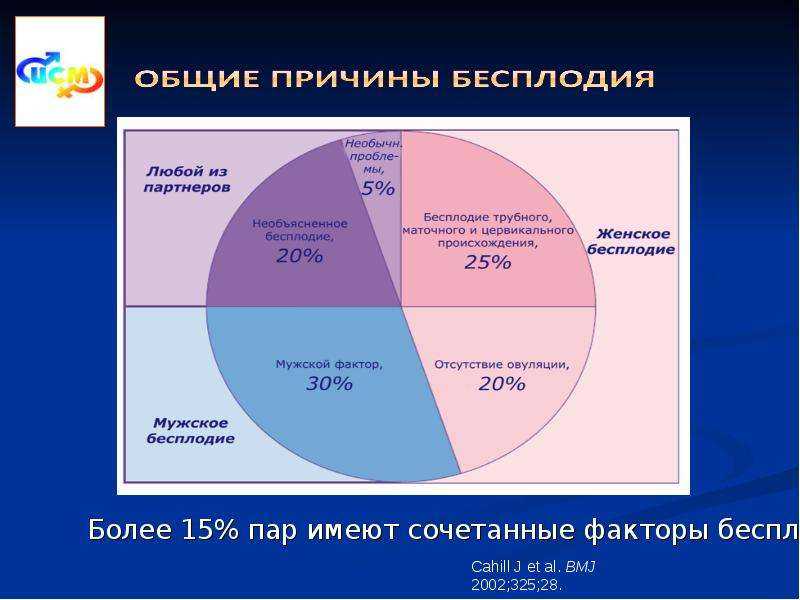 N Engl J Med. 1984;310(17):1069–1074. doi: 10.1056/NEJM198404263101702 [PubMed] [CrossRef] [Google Scholar]
N Engl J Med. 1984;310(17):1069–1074. doi: 10.1056/NEJM198404263101702 [PubMed] [CrossRef] [Google Scholar]
55. Webster J, Piscitelli G, Polli A, Ferrari CI, Ismail I, Scanlon MF; Группа сравнительного исследования каберголина. Сравнение каберголина и бромокриптина при лечении гиперпролактинемической аменореи. N Engl J Med. 1994;331(14):904–909. doi: 10.1056/NEJM199410063311403 [PubMed] [CrossRef] [Google Scholar]
56. Weiss NS, Kostova E, Nahuis M, Mol BWJ, van der Veen F, van Wely M. Гонадотропины для индукции овуляции у женщин с синдромом поликистозных яичников . Cochrane Database Syst Rev. 2019;1(1): CD010290. doi: 10.1002/14651858.CD010290.pub3 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
57. Cissen M, Bensdorp A, Cohlen BJ, Repping S, de Bruin JP, van Wely M. Вспомогательная репродуктивная технологии для мужского бесплодия. Cochrane Database Syst Rev. 2016;2(2):CD000360. doi: 10.1002/14651858.CD000360 [PubMed] [CrossRef] [Google Scholar]
58. Бхаттачарья С., Харрильд К., Моллисон Дж. и соавт. Цитрат кломифена или нестимулированная внутриматочная инсеминация по сравнению с выжидательной тактикой при бесплодии неясной этиологии: прагматичное рандомизированное контролируемое исследование. БМЖ. 2008; 337: а716. doi: 10.1136/bmj.a716 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Бхаттачарья С., Харрильд К., Моллисон Дж. и соавт. Цитрат кломифена или нестимулированная внутриматочная инсеминация по сравнению с выжидательной тактикой при бесплодии неясной этиологии: прагматичное рандомизированное контролируемое исследование. БМЖ. 2008; 337: а716. doi: 10.1136/bmj.a716 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
59. Scott RT Jr, Upham KM, Forman EJ, et al. Биопсия бластоцисты с комплексным скринингом хромосом и переносом свежих эмбрионов значительно увеличивает частоту имплантации и родов при экстракорпоральном оплодотворении: рандомизированное контролируемое исследование. Фертил Стерил. 2013;100(3):697–703. doi: 10.1016/j.fertnstert.2013.04.035 [PubMed] [CrossRef] [Google Scholar]
60. Rubio C, Bellver J, Rodrigo L, et al. Экстракорпоральное оплодотворение с предимплантационной генетической диагностикой анеуплоидий в пожилом возрасте матери: рандомизированное контролируемое исследование. Фертил Стерил. 2017; 107 (5): 1122–1129. doi: 10. 1016/j.fertnstert.2017.03.011 [PubMed] [CrossRef] [Google Scholar]
1016/j.fertnstert.2017.03.011 [PubMed] [CrossRef] [Google Scholar]
61. Penzias A, Bendikson K, Butts S, et al.; Практические комитеты Американского общества репродуктивной медицины; Общество вспомогательных репродуктивных технологий. Использование преимплантационного генетического тестирования на анеуплоидию (PGT-A): мнение комитета. Фертил Стерил. 2018;109(3): 429–436. doi: 10.1016/j.fertnstert.2018.01.002 [PubMed] [CrossRef] [Google Scholar]
62. Victor AR, Tyndall JC, Brake AJ, et al. Сто мозаичных эмбрионов, перенесенных проспективно в одной клинике: изучение того, когда и почему они приводят к здоровой беременности. Фертил Стерил. 2019;111 (2):280–293. doi: 10.1016/j.fertnstert.2018.10.019 [PubMed] [CrossRef] [Google Scholar]
63. Fragouli E, Alfarawati S, Spath K, et al. Анализ частоты имплантации и продолжающейся беременности после переноса мозаичных диплоидно-анеуплоидных бластоцист. Хам Жене. 2017;136(7):805–819. doi: 10.1007/s00439-017-1797-4 [PubMed] [CrossRef] [Google Scholar]
64. Brännström M, Johannesson L, Bokström H, et al. Живорождение после трансплантации матки. Ланцет. 2015;385(9968):607–616. doi: 10.1016/S0140-6736(14)61728-1 [PubMed] [CrossRef] [Google Scholar]
Brännström M, Johannesson L, Bokström H, et al. Живорождение после трансплантации матки. Ланцет. 2015;385(9968):607–616. doi: 10.1016/S0140-6736(14)61728-1 [PubMed] [CrossRef] [Google Scholar]
65. Ejzenberg D, Andraus W, Baratelli Carelli Mendes LR, et al. Живорождение после трансплантации матки от умершего донора у реципиента с маточным бесплодием. Ланцет. 2019;392 (10165):2697–2704. doi: 10.1016/S0140-6736(18)31766-5 [PubMed] [CrossRef] [Google Scholar]
66. Reindollar RH, Regan MM, Neumann PJ, et al. Рандомизированное клиническое исследование для оценки оптимального лечения бесплодия неясного генеза: исследование ускоренного и стандартного лечения (FASTT). Фертил Стерил. 2010;94(3):888–899. doi: 10.1016/j.fertnstert.2009.04.022 [PubMed] [CrossRef] [Google Scholar]
67. Dovey S, Sneeringer RM, Penzias AS. Цитрат кломифена и внутриматочная инсеминация: анализ более 4100 циклов. Фертил Стерил. 2008;90(6):2281–2286. doi: 10.1016/j.fertnstert.2007.10.057 [PubMed] [CrossRef] [Google Scholar]
68. Центры по контролю и профилактике заболеваний. Отчет о показателях успеха клиники вспомогательных репродуктивных технологий за 2017 год. Центры по контролю и профилактике заболеваний; 2017. [Google Scholar]
Центры по контролю и профилактике заболеваний. Отчет о показателях успеха клиники вспомогательных репродуктивных технологий за 2017 год. Центры по контролю и профилактике заболеваний; 2017. [Google Scholar]
69. Goldman MB, Thornton KL, Ryley D, et al. Рандомизированное клиническое исследование для определения оптимального лечения бесплодия у пожилых пар: Forty and Over Treatment Trial (FORT-T). Фертил Стерил. 2014;101(6):1574–81.e1, 2. doi: 10.1016/j.fertnstert.2014.03.012 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
70. Sermondade N, Huberlant S, Bourhis-Lefebvre V, et al. Женское ожирение отрицательно связано с рождаемостью живых детей после ЭКО: систематический обзор и метаанализ. Обновление воспроизведения гула. 2019;25(4): 439–451. doi: 10.1093/humupd/dmz011 [PubMed] [CrossRef] [Google Scholar]
71. Legro RS, Dodson WC, Kunselman AR, et al. Преимущество отсроченной терапии бесплодия с потерей веса до зачатия по сравнению с немедленной терапией у женщин с ожирением и СПКЯ. J Clin Endocrinol Metab. 2016;101(7):2658–2666. doi: 10.1210/jc.2016-1659[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
J Clin Endocrinol Metab. 2016;101(7):2658–2666. doi: 10.1210/jc.2016-1659[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
72. Einarsson S, Bergh C, Friberg B, et al. Вмешательство по снижению веса у женщин с ожирением и бесплодием перед ЭКО: рандомизированное контролируемое исследование. Хум Репрод. 2017;32(8):1621–1630. doi: 10.1093/humrep/dex235 [PubMed] [CrossRef] [Google Scholar]
73. Kluge L, Bergh C, Einarsson S, Pinborg A, Mikkelsen Englund A-L, Thurin-Kjellberg A. Кумулятивные коэффициенты рождаемости после снижения веса в женщины с ожирением, которым назначено ЭКО: продолжение рандомизированного контролируемого исследования. Hum Reprod Open. 2019;2019(4):хоз030. doi: 10.1093/hropen/hoz030 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
74. Reynolds KA, Boudoures AL, Chi MM, Wang Q, Moley KH. Побочные эффекты ожирения и/или диеты с высоким содержанием жиров на качество ооцитов и метаболизм необратимы при возобновлении обычной диеты у мышей.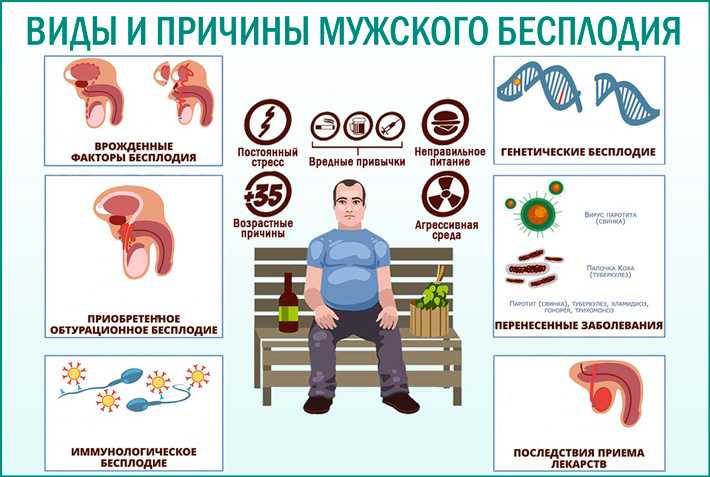 Репродукция Fertil Dev. 2015;27(4):716–724. doi: 10.1071/RD14251 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Репродукция Fertil Dev. 2015;27(4):716–724. doi: 10.1071/RD14251 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
75. Legro RS, Barnhart HX, Schlaff WD, et al.; Кооперативная многоцентровая сеть репродуктивной медицины. Кломифен, метформин или оба препарата при бесплодии при синдроме поликистозных яичников. N Engl J Med. 2007;356(6):551–566. дои: 10.1056/NEJMoa063971 [PubMed] [CrossRef] [Google Scholar]
76. Gaskins AJ, Nassan FL, Chiu YH, et al.; Группа изучения Земли. Схемы питания и результаты вспомогательной репродукции. Am J Obstet Gynecol. 2019; 220(6):567.e1–567.e18. doi: 10.1016/j.ajog.2019.02.004 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
параметры мужской фертильности и оплодотворяемость: систематический обзор обсервационных исследований. Обновление воспроизведения гула. 2017;23(4):371–389. doi: 10.1093/humupd/dmx006 [PubMed] [CrossRef] [Google Scholar]
78. Pfeifer S, Butts S, Fossum G, et al.; Практический комитет Американского общества репродуктивной медицины; Общество репродуктивной эндокринологии и бесплодия. Оптимизация естественного плодородия: мнение комитета. Фертил Стерил. 2017;107(1):52–58. doi: 10.1016/j.fertnstert.2016.09.029 [PubMed] [CrossRef] [Google Scholar]
Оптимизация естественного плодородия: мнение комитета. Фертил Стерил. 2017;107(1):52–58. doi: 10.1016/j.fertnstert.2016.09.029 [PubMed] [CrossRef] [Google Scholar]
79. Wen J, Jiang J, Ding C, et al. Врожденные дефекты у детей, зачатых в результате экстракорпорального оплодотворения и интрацитоплазматической инъекции сперматозоидов: метаанализ. Фертил Стерил. 2012;97(6):1331–1337. doi: 10.1016/j.fertnstert.2012.02.053 [PubMed] [CrossRef] [Google Scholar]
80. Davies MJ, Moore VM, Willson KJ, et al. Репродуктивные технологии и риск врожденных дефектов. N Engl J Med. 2012;366(19):1803–1813. doi: 10.1056/NEJMoa1008095 [PubMed] [CrossRef] [Google Scholar]
81. Sharma S, Ghosh S, Singh S, et al. Врожденные пороки развития у детей, рожденных после приема летрозола или кломифена для лечения бесплодия. ПЛОС Один. 2014;9(10):e108219. doi: 10.1371/journal.pone.0108219[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
82. Tulandi T, Martin J, Al-Fadhli R, et al.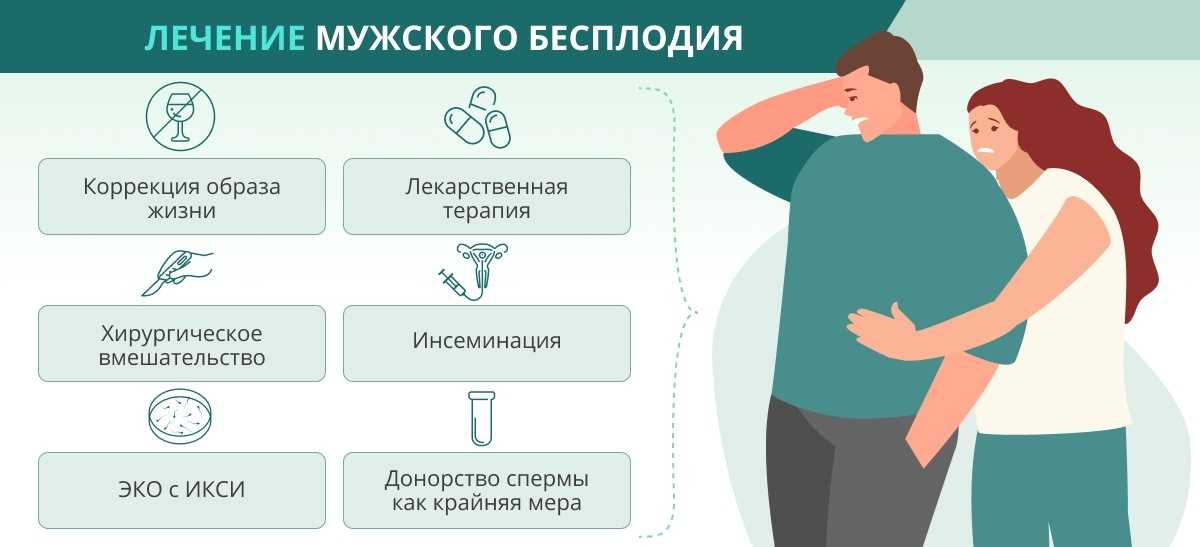 Врожденные пороки развития среди 911 новорожденных, зачатых после лечения бесплодия летрозолом или цитратом кломифена. Фертил Стерил. 2006;85(6):1761–1765. doi: 10.1016/j.fertnstert.2006.03.014 [PubMed] [CrossRef] [Google Scholar]
Врожденные пороки развития среди 911 новорожденных, зачатых после лечения бесплодия летрозолом или цитратом кломифена. Фертил Стерил. 2006;85(6):1761–1765. doi: 10.1016/j.fertnstert.2006.03.014 [PubMed] [CrossRef] [Google Scholar]
83. Форман Р., Гилл С., Моретти М., Туланди Т., Корен Г., Каспер Р. Безопасность летрозола и цитрата кломифена для плода для индукции овуляции. J Obstet Gynaecol Can. 2007;29(8): 668–671. doi: 10.1016/S1701-2163(16)32551-8 [PubMed] [CrossRef] [Google Scholar]
84. Акбари Сене А., Горбани С., Ашрафи М. Сравнение исходов беременности и частоты врожденных аномалий плода у бесплодные женщины, получавшие лечение летрозолом и цитратом кломифена. J Obstet Gynaecol Res. 2018;44(6):1036–1041. doi: 10.1111/jog.13644 [PubMed] [CrossRef] [Google Scholar]
85. Qin J, Wang H, Sheng X, Liang D, Tan H, Xia J. Осложнения, связанные с беременностью, и неблагоприятные исходы беременности при многоплодной беременности в результате вспомогательных репродуктивных технологий: метаанализ когортных исследований. Фертил Стерил. 2015;103(6):1492–508.e1, 7. doi: 10.1016/j.fertnstert.2015.03.018 [PubMed] [CrossRef] [Google Scholar]
Фертил Стерил. 2015;103(6):1492–508.e1, 7. doi: 10.1016/j.fertnstert.2015.03.018 [PubMed] [CrossRef] [Google Scholar]
86. Rizzuto I, Behrens RF, Smith LA. Риск рака яичников у женщин, получающих препараты, стимулирующие яичники, от бесплодия. Кокрановская система базы данных, ред. 2019; 6:CD008215. doi: 10.1002/14651858.CD008215.pub3 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
87. Skalkidou A, Sergentanis TN, Gialamas SP, et al. Риск рака эндометрия у женщин, получающих препараты, стимулирующие яичники, для снижения фертильности. Cochrane Database Syst Rev. 2017;3(3):CD010931. doi: 10.1002/14651858.CD010931.pub2 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
88. Pfeifer S, Butts S, Dumesic D, et al.; Практический комитет Американского общества репродуктивной медицины. Лекарства от бесплодия и рак: руководство. Фертил Стерил. 2016;106(7):1617–1626. doi: 10.1016/j.fertnstert.2016.08.035 [PubMed] [CrossRef] [Google Scholar]
89. Eisenberg ML, Li S, Brooks JD, Cullen MR, Baker LC. Повышенный риск рака у бесплодных мужчин: анализ данных претензий США. Дж Урол. 2015;193 (5): 1596–1601. doi: 10.1016/j.juro.2014.11.080 [PubMed] [CrossRef] [Google Scholar]
Eisenberg ML, Li S, Brooks JD, Cullen MR, Baker LC. Повышенный риск рака у бесплодных мужчин: анализ данных претензий США. Дж Урол. 2015;193 (5): 1596–1601. doi: 10.1016/j.juro.2014.11.080 [PubMed] [CrossRef] [Google Scholar]
90. Легро Р.С., Арсланян С.А., Эрманн Д.А. и др.; Эндокринное общество. Диагностика и лечение синдрома поликистозных яичников: руководство по клинической практике Эндокринологического общества. J Clin Endocrinol Metab. 2013;98(12):4565–4592. doi: 10.1210/jc.2013-2350 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
91. Мнение комитета ACOG № 605: первичная недостаточность яичников у подростков и молодых женщин. Акушерство. 2002;99(4):679–680. doi: 10.1016/S0029-7844(02)01986-5 [CrossRef] [Google Scholar]
92. Gleason JL, Shenassa ED, Thoma ME. Самооценка бесплодия, метаболической дисфункции и сердечно-сосудистых событий: перекрестный анализ среди женщин США. Фертил Стерил. 2019;111(1):138–146. doi: 10.1016/j.fertnstert.2018.10. 009 [PubMed] [CrossRef] [Google Scholar]
009 [PubMed] [CrossRef] [Google Scholar]
93. Stentz NC, Koelper N, Barnhart KT, Sammel MD, Senapati S. Бесплодие и смертность. Am J Obstet Gynecol. 2020;222(3):251.e1–251.e10. дои: 10.1016/j.ajog.2019.09.007 [PubMed] [CrossRef] [Google Scholar]
94. Salonia A, Matloob R, Gallina A, et al. Бесплодные мужчины менее здоровы, чем фертильные мужчины? результаты проспективного исследования случай-контроль. Евр Урол. 2009;56(6):1025–1031. doi: 10.1016/j.eururo.2009.03.001 [PubMed] [CrossRef] [Google Scholar]
95. Glazer CH, Bonde JP, Giwercman A, et al. Риск диабета в зависимости от мужского фактора бесплодия: когортное исследование на основе регистров. Хум Репрод. 2017;32(7):1474–1481. дои: 10.1093/humrep/dex097 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
96. Fakih MH, El Shmoury M, Szeptycki J, et al. Лечение AUGMENT: врач сообщил о результатах первоначального глобального опыта пациента. Дж Фертил. 2015;03(03). doi: 10.4172/2375-4508.1000154 [CrossRef] [Google Scholar]
97.