2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Лечением данного заболевания занимается Гинеколог
Записаться онлайн Заказать звонок
Средняя частота встречаемости этого акушерского осложнения составляет около 2% при наличии 1 плодного яйца в матке. При многоплодии распространенность неразвивающейся беременности возрастает в 2 раза. Таким образом, пациентки с двойней входят в группу риска. Для определения жизнеспособности плодов при многоплодии УЗИ рекомендуется выполнять в сроке 7-8 недель, чтобы убедиться, что все плоды развиваются.
Считается, что механизмы замершей беременности могут быть разноплановыми. Так, патогенетическую роль могут играть следующие нарушения:
Диагноз замершей беременности устанавливается и подтверждается результатами ультразвукового обследования. Дальнейшая тактика лечения зависит от срока гестации, размеров плодного яйца, состояние женского организма и наличия/отсутствия сопутствующих заболеваний.
Замершая беременность может иметь 2 клинических варианта:
Независимо от типа неразвивающейся беременности, терапевтическая тактика одинакова – отсроченное или немедленное удаление плодного яйца из маточной полости.
Симптомы замершей беременности зачастую отсутствуют. Некоторые женщин могут замечать незначительный дискомфорт в нижних отделах живота, ноющие боли или мажущие кровянистые выделения из половых путей. Подобные проявления – это повод внепланово посетить акушера-гинеколога.
Причины замершей беременности на ранних сроках разнообразны. В одних случаях это может быть результат действия одного неблагоприятного фактора, в других – совокупность отрицательных влияний.
Эксперты выделяют следующие категории возможных причин гибели плодного яйца:
 Как показывают исследования, когда возраст беременной женщины превышает отметку в 45 лет, примерно половина зачатий заканчивается выкидышем.
Как показывают исследования, когда возраст беременной женщины превышает отметку в 45 лет, примерно половина зачатий заканчивается выкидышем.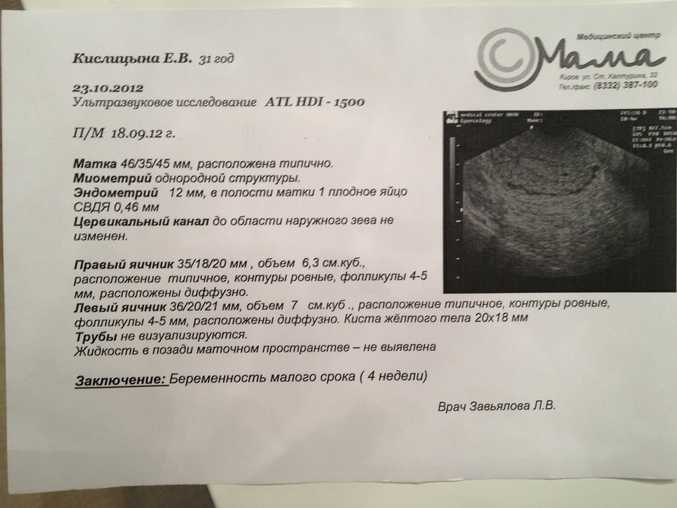
В последнее время все чаще в происхождении замершей беременности оказываются замешен недостаток в организме витамина Д, дефицит фолатов и омега-3 полиненасыщенных жирных кислот. Поэтому на этапе подготовки к зачатию важно насытить организм этими важными нутриентами. Оптимальная продолжительность предгравидарной подготовки – не менее 3 месяцев. Для определения концентрации витамина Д в организме рекомендуется сдать анализ крови 25-гидроксихолекальциферол, результаты которого позволят определить, нужна женщине профилактическая или лечебная доза витамина Д.
Поэтому на этапе подготовки к зачатию важно насытить организм этими важными нутриентами. Оптимальная продолжительность предгравидарной подготовки – не менее 3 месяцев. Для определения концентрации витамина Д в организме рекомендуется сдать анализ крови 25-гидроксихолекальциферол, результаты которого позволят определить, нужна женщине профилактическая или лечебная доза витамина Д.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
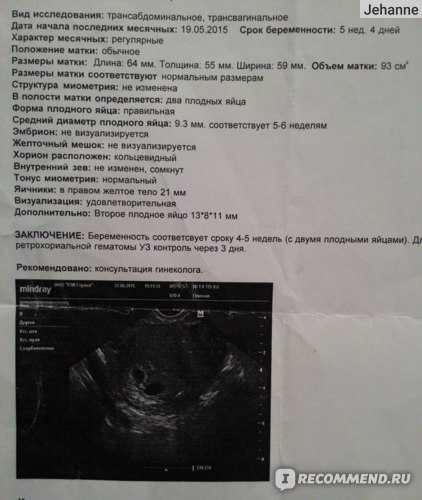
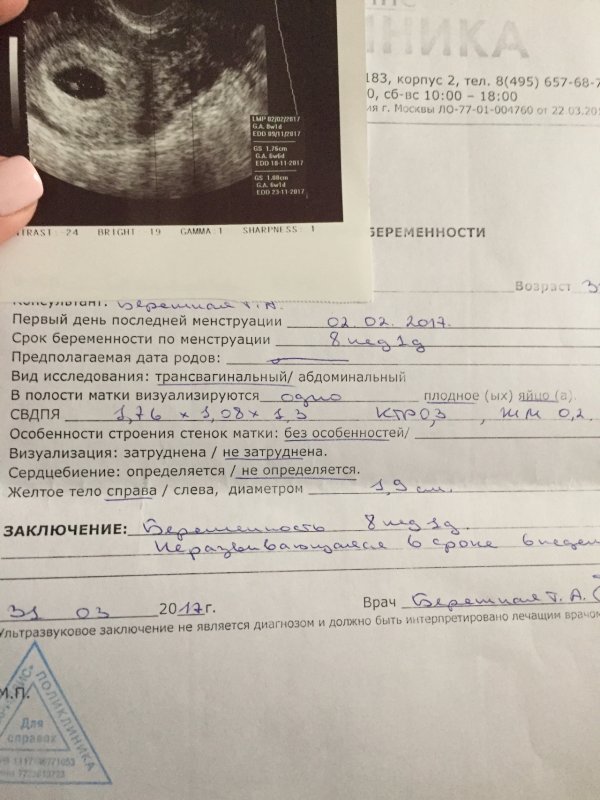
Признаки замершей беременности на ранних сроках выявляются с помощью трансвагинального ультразвукового обследования, когда не удается зарегистрировать сердечную деятельность эмбриона/плода. Однако при этом важно, чтобы плодное яйцо имело достаточный размер (более 25 мм диаметр) и/или размер эмбриона от копчика до темени был 7 мм и более. Если эти условия не соблюдены, возможно ошибочное заключение. Поэтому УЗИ на ранних сроках при наличии показаний рекомендуется проходить в клинике с хорошей репутацией, где УЗИ выполняют врачи акушеры-гинекологи, которые прошли профессиональную подготовку в области ультразвуковой диагностики.
Однако при этом важно, чтобы плодное яйцо имело достаточный размер (более 25 мм диаметр) и/или размер эмбриона от копчика до темени был 7 мм и более. Если эти условия не соблюдены, возможно ошибочное заключение. Поэтому УЗИ на ранних сроках при наличии показаний рекомендуется проходить в клинике с хорошей репутацией, где УЗИ выполняют врачи акушеры-гинекологи, которые прошли профессиональную подготовку в области ультразвуковой диагностики.
В некоторых случаях в программу диагностики также включается определение в крови уровня хориогонического гонадотропина. Этот анализ позволит провести дифференциальную диагностику между маточной и внематочной беременностью. Такие сложные случаи бывают связаны с тем, что в полости матки определяется только маленький пузырек, в котором нет желточного мешка и эмбриона.
Таким образом, в определенных клинических ситуациях установление диагноза замершей беременности представляет серьезные трудности. Порой требуется динамическое УЗИ, в т. ч. выполненное вторым специалистом клиники.
ч. выполненное вторым специалистом клиники.
При проведении УЗИ на очень ранних сроках гестации нередко можно обнаружить пустое плодное яйцо, в котором эмбрион еще не определяется. Обычно этот ультразвуковой феномен определяется до 5 недель, когда имплантация свершилась, но при этом размеры фетальной части плодного яйца очень малы, поэтому ультразвуковая волна не может быть отраженной. В этой ситуации через 1-2 недели требуется повторить ультразвуковое сканирование. Таким образом, УЗИ на сроках 4-5 недель зачастую мало информативно, поэтому при отсутствии соответствующих показаний (без назначения врача) не рекомендуется проходить. Если тест на беременность положительный, посетите гинеколога. Врач составит индивидуальный план ведения и определить наиболее оптимальные сроки для прохождения ультразвуковой диагностики.
Быкова Светлана Анатольевна
Врач акушер-гинеколог высшей категории, к.м.н., ведущий специалист
В лечении замершей беременности возможны 3 варианта:

Выжидательная тактика может быть применима только в том случае, когда женщина сможет при необходимости быстро добраться в клинику. Обязательными условиями также являются нормальная свертываемость крови, отсутствие анемии и инфекции.
Если принято решение, что требуется опорожнение полости матки, то наиболее щадящим вариантом является медикаментозное. Для этого пациентке обычно назначают антагонист прогестероновых рецепторов, который нарушает связь плодного яйца с эндометрием (слизистой оболочкой матки), а через некоторое время женщина принимает аналог простагландинов, который повышает сократительную активность матки. Как правило, через несколько часов появляются кровянистые выделения и происходит выделение погибшего плодного яйца, которое напоминает ватный белесый комок. УЗИ, которое позволит оценить результаты медикаментозного опорожнения маточной полости, выполняется не раньше, чем через 1-2 недели.
Аспирация полости матки обычно рекомендуется при наличии признаков воспаления, когда требуется как можно быстрее убрать субстрат, поддерживающий инфекцию.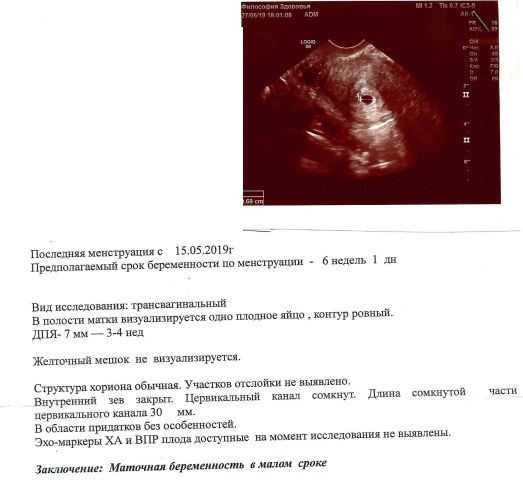 Вакуум-аспирация выполняется под кратковременным внутривенным обезболиванием. Женщина погружается в медикаментозный сон, при этом подавляется болевая чувствительность, поэтому пациентка не испытывает дискомфорта. Гинеколог бережно расширяет цервикальный канал и аспирирует содержимое полости матки.
Вакуум-аспирация выполняется под кратковременным внутривенным обезболиванием. Женщина погружается в медикаментозный сон, при этом подавляется болевая чувствительность, поэтому пациентка не испытывает дискомфорта. Гинеколог бережно расширяет цервикальный канал и аспирирует содержимое полости матки.
Чтобы снизить риски замершей беременности, рекомендуется:
После замершей беременности всем пациенткам показано обследование у гинеколога и выявление возможных причин акушерской неудачи. Учитывая, что хронический эндометрит является постоянным спутником неразвивающейся беременности (в одних случаях ее причиной, в других – следствием), на этапе реабилитации показан курс антибактериальной терапии.
После инструментального опорожнения полости матки рекомендуется в течение 1-2 недель ограничить половую активность, не поднимать тяжести, не принимать горячую ванну и не посещать сауну, бассейны и открытые водоемы.
Диагностику и лечение проводит акушер-гинеколог.
Уменьшение выраженности субъективных признаков беременности (тошноты, вкусовых пристрастий, нагрубания молочных желез и т.д.) может указывать на гибель плодного яйца. Однако эти симптомы отличаются низкой специфичностью – они могут иметь место и при нормальном развитии беременности. Для прояснения клинической ситуации может быть рекомендовано УЗИ.
Согласно принципам современной гинекологии, опорожнение полости матки должно быть максимально щадящим, чтобы не травмировался базальный слой слизистой, который обеспечивает ее регенерацию (восстановление). Поэтому выскабливание кюреткой не проводится. Для инструментального опорожнения применима только вакуум-аспирация полости матки.
Клинические рекомендации. Акушерство и гинекология. — 4-е изд., перераб. и доп. / Под ред. В.Н. Серова, Г.Т. Сухих. — М.: ГЭОТАР-Медиа, 2014. — 1024 с.
Брагина Т.В., Петров Ю.А.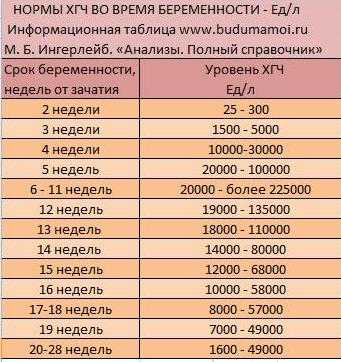 , Арндт И.Г. и др. Клинико-диагностические и патогенетические аспекты неразвивающейся беременности // Пульс. — 2020 — Т. 22. — №10. — С. 6–9.
, Арндт И.Г. и др. Клинико-диагностические и патогенетические аспекты неразвивающейся беременности // Пульс. — 2020 — Т. 22. — №10. — С. 6–9.
Беременность ранних сроков. От прегравидарной подготовки к здоровой гестации / Под ред. В.Е. Радзинского, А.А. Оразмурадова. — 3-е изд., испр. и доп. — М.: Редакция журнала StatusPraesens, 2020. — 798 с.
>
Заболевания по направлению Гинеколог
Аденокарцинома матки Аденомиоз матки Аднексит (сальпингоофорит) Аменорея Анэмбриония Апоплексия яичника Бактериальный вагиноз (дисбактериоз влагалища) Бартолинит Вагинизм Вагинит Вагиноз бактериальный Вирус папилломы человека (ВПЧ) Внематочная беременность Внутриматочные спайки (синехии) Воспаление придатков матки Воспаление шейки матки Вульвит Вульводиния Выкидыш на ранних сроках Выпадение матки и влагалища Гарднереллез Гематометра Гестоз Гидросальпинкс Гиперплазия эндометрия Гиперпролактинемия Гипертонус матки Гиперэстрогения Гипоксия плода Гипоплазия матки Гипоплазия эндометрия Головное предлежание плода Двурогая матка Дермоидная киста яичника Диарея при беременности Дисплазия шейки матки Дисфункция яичников Железистая гиперплазия эндометрия Заболевания передающиеся половым путем (ЗППП) Кандидоз вагинальный («молочница») Киста бартолиновой железы Киста шейки матки Киста яичника Кистома яичника Кольпит Кондиломы Крауроз вульвы Кровотечение при беременности Лейкоплакия вульвы Лейкоплакия шейки матки Лейомиома матки Ложная беременность Маловодие при беременности Маточное кровотечение Маточное кровотечение при климаксе Меноррагия Метрит Микоплазмоз Миома матки Многоводие при беременности Многоплодная беременность Молочница Молочница при беременности Наружный эндометриоз Непроходимость маточных труб Низкое расположение плаценты при беременности Овуляторный синдром Оофорит Опухоли яичников Опущение влагалища Опущение матки Острый вагинит Параметрит Параовариальная киста яичника Перекрут кисты яичника Пиометра Подтекание околоплодных вод Поликистоз яичников Полип цервикального канала (полип шейки матки) Полип эндометрия Полип эндометрия в матке Постменопауза Предлежание плаценты Преждевременная отслойка плаценты Преэклампсия Пузырный занос Рак шейки матки Рак яичников Ретрохориальная гематома Рубец на матке Сальпингит Серозометра Симфизит Синдром токсического шока (СТШ) Спаечный процесс в малом тазу Сухость влагалища Тазовое предлежание плода Токсикоз беременных Трихомониаз Фиброма матки Фригидность Хронический цервицит Цервицит Цистит (у женщин) Цистоцеле Эклампсия у беременных Эктопия шейки матки Эндокринное бесплодие Эндометриоз Эндометриоидная киста яичника Эндометрит Эндоцервицит Эрозия шейки матки
Все врачи
м.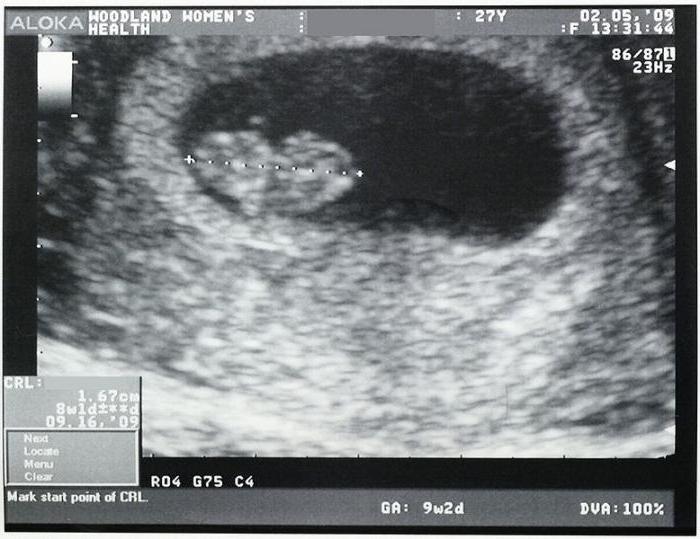 ВДНХ
ВДНХ
м. Белорусская
ул. Лесная, д. 57, стр. 1
Переулок Расковой, д. 14/22
м. Молодёжная
м. Текстильщики
м. Динамо
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
м. Юго-Западная
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
15.03.2021
Не всегда долгожданная и такая желанная беременность заканчивается рождением малыша. Иногда женщины узнают, что беременность замерла. К сожалению, такая проблема не является редкой. По статистике примерно в 15% случаев запланированные малыши «замирают» в утробе по тем или иным причинам.
По статистике примерно в 15% случаев запланированные малыши «замирают» в утробе по тем или иным причинам.
СОДЕРЖАНИЕ:
Замершей называется такая беременность, которая изначально соответствовала всем медицинским нормам, но в определенный период внезапно перестала развиваться. Прекращение прогресса в развитии плода приводит к его гибели, но он остается в полости матки. По этой причине такую патологию именуют несостоявшимся выкидышем.
По сути, в самом начале происходит все, как и при обычной беременности – яйцеклетка оплодотворяется, попадает в матку и имплантируется для дальнейшего развития, но оно в один момент прекращается. К этой патологии относят также синдром «пустого плодного яйца». Он представляет собой развитие плодных оболочек, в которых отсутствует эмбрион. При таком синдроме положительным оказывается тест на беременность, а также анализ на ХГЧ.
К этой патологии относят также синдром «пустого плодного яйца». Он представляет собой развитие плодных оболочек, в которых отсутствует эмбрион. При таком синдроме положительным оказывается тест на беременность, а также анализ на ХГЧ.
Прекратиться развитие плода может в любое время до 28 недель (в редких случаях прекращение развития может произойти и позднее), но наибольшая вероятность такой патологии приходится на первый триместр. Существует также несколько периодов с наиболее высокими рисками возникновения замершей беременности, к ним относятся следующие сроки:
Именно эти сроки чаще всего становятся критическими для беременности.
Не всегда даже врачам удается с точностью узнать, почему случилась замершая беременность. В современной медицине существует целый ряд причин, которые могут вызывать такую патологию. Все их делят на несколько больших групп:
 Именно эти причины наиболее часто провоцируют остановку развития плода. Патологические гены или присутствие лишней хромосомы у эмбриона могут стать причиной развития множества пороков, которые являются несовместимыми с жизнью, что приводит к прерыванию беременности. Часто генетические патологии становятся причиной остановки развития беременности на восьмой-десятой неделе.
Именно эти причины наиболее часто провоцируют остановку развития плода. Патологические гены или присутствие лишней хромосомы у эмбриона могут стать причиной развития множества пороков, которые являются несовместимыми с жизнью, что приводит к прерыванию беременности. Часто генетические патологии становятся причиной остановки развития беременности на восьмой-десятой неделе. Инфекция может воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду.
Инфекция может воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду. Наличие вредных привычек, а также образ жизни во время вынашивания ребенка (и периода планирования) также могут негативно сказаться на развитии эмбриона, провоцируя его замирание. Употребление алкогольных напитков, курение, стрессы, производственные вредности, режим дня, сидячий образ жизни, несбалансированное питание – все это считается негативными факторами для беременности.
Наличие вредных привычек, а также образ жизни во время вынашивания ребенка (и периода планирования) также могут негативно сказаться на развитии эмбриона, провоцируя его замирание. Употребление алкогольных напитков, курение, стрессы, производственные вредности, режим дня, сидячий образ жизни, несбалансированное питание – все это считается негативными факторами для беременности.В некоторых случаях может быть обнаружено сразу несколько причин, которые могли привести к замиранию беременности.
На каждом осмотре беременной женщины врач-гинеколог определяет размеры матки, поэтому при их несоответствии текущему сроку специалист может заподозрить замирание плода. Но такой диагноз ставится только после проведения ультразвукового исследования. В редких случаях УЗИ не проводят – если женщина поздно обратилась к врачу и уже произошла интоксикация организма из-за гибели плода.
Симптомы замершей беременности в любом триместре одинаковые. Основными признаками, которые могут указывать на такую патологию, являются:
Несмотря на существование характерных симптомов патологии, нередко прекращение развития плода остается незамеченным, так как базальная температура может оставаться в пределах 37 градусов, а уровень ХГЧ остается высоким еще несколько недель. В таком случае женщина узнает о проблеме лишь на очередном приеме у врача или плановом УЗИ.
При возникновении такой патологии обязательно необходимо удалить погибший эмбрион из полости матки, если это не произошло естественным путем. Для этого проводят чистку, с помощью которой удаляют все частицы плодных оболочек из матки. Может использоваться как выскабливание, так и вакуум. Если замирание произошло на очень ранних сроках, врачи могут предложить медикаментозный аборт, который является несколько более щадящим для женщины, в том числе в психологическом плане.
Для этого проводят чистку, с помощью которой удаляют все частицы плодных оболочек из матки. Может использоваться как выскабливание, так и вакуум. Если замирание произошло на очень ранних сроках, врачи могут предложить медикаментозный аборт, который является несколько более щадящим для женщины, в том числе в психологическом плане.
Врачи рекомендуют воздержаться от следующей беременности в течение полугода (по рекомендации Всемирной Организации Здравоохранения). Этого времени хватает для восстановления организма после случившегося. Поэтому в течение этого времени женщинам рекомендуется принимать оральные контрацептивы, которые минимизируют вероятность зачатия, а также позволяют нормализовать гормональный фон.
Во время восстановления также рекомендуется вести максимально здоровый и активный образ жизни, позаботиться о сбалансированном рационе и приеме витаминных комплексов. Женщине обязательно нужна психологическая поддержка, а если случившееся она перенесла особенно тяжело, может понадобиться помощь специалистов – психолога или психиатра. Это поможет вернуться к нормальной жизни и подготовиться к следующей беременности.
Это поможет вернуться к нормальной жизни и подготовиться к следующей беременности.
Перед тем, как забеременеть после замершей беременности, необходимо исключить вероятность повторения случившегося. Лечение должно соответствовать проблеме, которая вызвала патологию. Поэтому крайне важно пройти полное обследование, которое поможет определить, в чем причина замирания развития плода. По результатам обследования врачи назначают лечение в соответствии с обнаруженными заболеваниями.
Проходить обследование рекомендуется после восстановления менструального цикла женщины (обычно это занимает порядка 30 дней после чистки). Но сдавать анализы следует обоим супругам. В полное обследование входит:
Такого обследования обычно бывает достаточно для определения причин возникновения замершей беременности как на ранних, так и на поздних сроках. Лечащий врач может назначить дополнительные исследования при необходимости. Все эти обследования можно пройти в клинике ЭКО и лечения бесплодия академика В.И. Грищенко.
Лечащий врач может назначить дополнительные исследования при необходимости. Все эти обследования можно пройти в клинике ЭКО и лечения бесплодия академика В.И. Грищенко.
Замершая беременность не является приговором – в 90% случаев после возникновения такой патологии супруги в ближайшем будущем становятся счастливыми родителями здоровых малышей. Главное – пройти полное обследование и устранить причину патологии. А при необходимости можно пройти процедуру искусственного оплодотворения (ЭКО).
На просторах интернета часто задают вопрос: «Нужно ли делать выскабливание при замершей беременности (ЗБ)?»
Мы задали этот вопрос нашим докторам:
Главный врач Клиники академика Грищенко, акушер-гинеколог, репродуктолог.
Добрый день. Если беременность замерла на раннем сроке и нету признаков того, что она собирается сама разрешится, то есть нету кровотечения, то тогда желательно эвакуировать содержимое полости матки, то есть сделать выскабливание. Если же беременность стремится саморазрешиться, то она может выйти и сама. И тогда не требуется выскабливание, можно просто посмотреть на УЗИ, как только закончатся выделения, что нет в полости матки никаких включений, что не осталось никаких элементов плодного яйца в полости матки.
Если беременность замерла на раннем сроке и нету признаков того, что она собирается сама разрешится, то есть нету кровотечения, то тогда желательно эвакуировать содержимое полости матки, то есть сделать выскабливание. Если же беременность стремится саморазрешиться, то она может выйти и сама. И тогда не требуется выскабливание, можно просто посмотреть на УЗИ, как только закончатся выделения, что нет в полости матки никаких включений, что не осталось никаких элементов плодного яйца в полости матки.
Другая ситуация, когда беременность замерла и нужно действительно эвакуировать содержимое, и тогда есть альтернативные способы, иногда предлагают так называемый «медикаментозный аборт», это такой термин. И правильнее сделать выскабливание, либо вакуум, если позволяет срок. Потому что, иногда, после этих самых медикаментозных прерываний беременности приходится делать выскабливание, но уже по факту осложнений. Потому что не всегда выходит все содержимое полости матки полностью, и вот присоединяется воспаление, это большая травма для матки, это уже более такое условно ургентное состояние, и до него лучше не допускать. Поэтому лучше сделать умеренное, без сильной травмы и без осложнений выскабливание вовремя, чем делать его как вынужденную меру. Когда уже понятно, что это замершая беременность, можно обсуждать тактику, но важно действительно понять, когда же это она, что является такими опасными или тревожными звоночками.
Поэтому лучше сделать умеренное, без сильной травмы и без осложнений выскабливание вовремя, чем делать его как вынужденную меру. Когда уже понятно, что это замершая беременность, можно обсуждать тактику, но важно действительно понять, когда же это она, что является такими опасными или тревожными звоночками.
Главная жалоба, это если уже замерла и матка пытается избавиться от беременности, то это кровянистые выделения, то есть уже отторгается беременность. Но бывает, что она замирает и пациентка абсолютно ничего об этом не знает, и становятся находкой на более позднем сроке, когда ей сообщают что плодное яйцо не соответствует по своему размеру, что она остановилась раньше и вот это заподозрить невозможно никак. Поэтому если возникают боли, тянущие боли внизу живота, кровянистые выделения, обязательно нужно обратиться к врачу. Во-первых, потому что это не факт, что замершая. А может быть это угроза замирания беременности, и можно вовремя обратиться, вовремя отреагировать, остановить процесс и беременность спасти. А если она действительно замерла, то вовремя отреагировать и избавиться уже от остановившегося в развитии плодного яйца, не допустив каких-либо осложнений. В любом случае, при возникновении во время беременности болей либо кровянистых выделений, на любом сроке это показания к тому, чтобы обратится к врачу. Не должно быть болей, не должно быть крови.
А если она действительно замерла, то вовремя отреагировать и избавиться уже от остановившегося в развитии плодного яйца, не допустив каких-либо осложнений. В любом случае, при возникновении во время беременности болей либо кровянистых выделений, на любом сроке это показания к тому, чтобы обратится к врачу. Не должно быть болей, не должно быть крови.
Врач акушер-гинеколог, репродуктолог, врач ультразвуковой диагностики.
Вопрос безоговорочной, что замершая беременность должна быть удалена из матки. То есть неразвивающиеся ткани, они являются источником воспалительного процесса в первую очередь, и эти ткани должны быть удалены как можно скорее. Оптимальным методом является всё-таки выскабливание.
Что касается вообще не удалять это даже не обсуждается. Можно немножко поговорить о медикаментозном прерывании беременности, но на мой взгляд он тоже не имеет права на существование при замершей беременности. Во-первых потому, что нужно сделать всё:
Во-первых потому, что нужно сделать всё:
И самое главное, что продукты выскабливания, продукты концепции, как это сейчас говорят, можно отправить в этом случае на генетическое исследование. А это, при замершей беременности, очень важно потому что, ну что случилось — то случилось, а всех интересует вопрос почему это случилось. Генетическое исследование абортивного материала и помогает примерно в 80% случаев ответить на вопрос, что же всё-таки произошло. Если это виновата генетика — это один разговор, если с генетической точки зрения всё в порядке -дополнительные обследования будут направлены в другом направлении.
Врач акушер-гинеколог, репродуктолог.
Здравствуйте. Сегодня мы поговорим о замершей беременности. Существуют оперативные методы, это выскабливание, вакуум аспирация и гистероскопическое удаление плодного яйца, и медикаментозные методы, так называемый «медикаментозный аборт». Медикаментозные методы прерывания беременности показаны женщинам, у которых уже в прошлом были беременности и были естественные роды. Это связано с тем, что шейка матки у таких женщин приоткрыта и при индукции, искусственной индукции сокращений матки, происходит полный самопроизвольный аборт, не остаются остатки в полости матки. Если девушка нерожавшая, то медикаментозный аборт часто дает осложнения. Из полости матки не все выходит. Остаются части плодных оболочек, сгустки, и происходит, скажем так, задержка этих частей и может быть воспалительный процесс, в результате которого, в последующем, требуется хирургическое вмешательство – выскабливание или вакуум аспирация. Метод прерывания замершей беременности выбирается лечащим врачом исходя из этих данных. В нашей клинике мы, зачастую, сталкиваемся с замершей беременностью у тех женщин, которые хотят родить своего ребенка.
Существуют оперативные методы, это выскабливание, вакуум аспирация и гистероскопическое удаление плодного яйца, и медикаментозные методы, так называемый «медикаментозный аборт». Медикаментозные методы прерывания беременности показаны женщинам, у которых уже в прошлом были беременности и были естественные роды. Это связано с тем, что шейка матки у таких женщин приоткрыта и при индукции, искусственной индукции сокращений матки, происходит полный самопроизвольный аборт, не остаются остатки в полости матки. Если девушка нерожавшая, то медикаментозный аборт часто дает осложнения. Из полости матки не все выходит. Остаются части плодных оболочек, сгустки, и происходит, скажем так, задержка этих частей и может быть воспалительный процесс, в результате которого, в последующем, требуется хирургическое вмешательство – выскабливание или вакуум аспирация. Метод прерывания замершей беременности выбирается лечащим врачом исходя из этих данных. В нашей клинике мы, зачастую, сталкиваемся с замершей беременностью у тех женщин, которые хотят родить своего ребенка. И для понимания генетики плода мы, зачастую, рекомендуем гистероскопическое удаление или вакуум аспирацию плодного яйца.
И для понимания генетики плода мы, зачастую, рекомендуем гистероскопическое удаление или вакуум аспирацию плодного яйца.
Акушер-гинеколог отделения оперативной гинекологии, врач кабинета патологии шейки матки
Здравствуйте. Сегодня я попытаюсь ответить на самые часто задаваемые вопросы касательно неразвивающейся беременности. Пожалуй, начну с такого катка: — «Нужно ли делать вакуум аспирацию содержимого полости матки, то есть эвакуацию, замершей беременности, в случае установления диагноза неразвивающаяся беременность?» И так разберемся с понятием. Неразвивающаяся беременность — это такое патологическое состояние, при котором происходит замирание беременности, но спонтанного изгнания из полости матки не происходит. При этом сама женщина не сразу понимает, что с ней произошло. Первые признаки замершей беременности могу проявляться через 2-3 недели после случившегося. Плодное яйцо, которое находится в полости матки, подвергается различный паталогическим изменениям, неблагоприятно влияя на эндометрий, тем самым вызывая воспалительный процесс, который носит название «эндометрит».
Первые признаки замершей беременности могу проявляться через 2-3 недели после случившегося. Плодное яйцо, которое находится в полости матки, подвергается различный паталогическим изменениям, неблагоприятно влияя на эндометрий, тем самым вызывая воспалительный процесс, который носит название «эндометрит».
Если женщина принимает решение ждать самопроизвольного изгнания замершей беременности из полости матки — что происходит? Эндометрий пытается отторгнуть замершее плодное яйцо, но воспалительные процессы проходящие в этом эндометрии, замедляют этот процесс, и процесс может длится от нескольких дней, до нескольких недель. Что абсолютно точно негативно влияет на эндометрий и способствует развитию воспалительного процесса дальше. Бывает акт, что плодное яйцо из полости матки, как-бы, вышло, но не полностью. Осталась какая-то его часть. Из этой части, зачастую, формируется плацентарный полип. Наличие плацентарного полипа в полости матки, способствует не наступлению последующей беременности. Перед наступлением, планированием последующей беременности, такой пали необходимо удалять. Кроме того, нахождение плодного яйца в полости матки четырех недель и более, значительно повышает риск развития кровотечения. Поэтому, оптимальным решением, такого вопроса, при наличии замершей беременности у пациентки, является вакуум аспирация содержимого полости матки с назначением последующей противовоспалительной терапии.
Перед наступлением, планированием последующей беременности, такой пали необходимо удалять. Кроме того, нахождение плодного яйца в полости матки четырех недель и более, значительно повышает риск развития кровотечения. Поэтому, оптимальным решением, такого вопроса, при наличии замершей беременности у пациентки, является вакуум аспирация содержимого полости матки с назначением последующей противовоспалительной терапии.
Второй вопрос – это ошибки в постановке диагноза «неразвивающаяся беременность». Например в 5-6 недель ультразвуковое исследование, во избежание таких ошибок, проводятся не менее чем двумя специалистами. Если нет четких критериев неразвивающейся беременности, по пациентке рекомендуют повторить данное исследование через 3-7 дней. Во избежание, опять же, ошибок. Кроме того, параллельно является обязательным задача такого анализа, как анализ на хориональный гонадотропин человека в крови. Если беременность развивается, соответственно ХГЧ повысится, если беременность, все-таки, замершая, то ХГЧ либо упадет, либо не вырастит вообще. Если срок беременности 7-8 недель, то по данный ультразвукового исследования будет отсутствовать частота сердечных сокращений эмбриона. Кроме того, будет несоответствие размеров плодного яйца сроку беременности. При сроке беременности 9-12 недель, помимо отсутствия частоты сердечных сокращений и несоответствия срока беременности размерам плодного яйца, будут так же отсутствовать движения эмбриончика. Следует всегда помнить, что каждая женщина имеет право присмотреться на УЗИ через несколько дней для точной установки диагноза, контролировать хориональный гонадотропин человека, собственно, во избежание ошибок в постановке диагноза «неразвивающаяся беременность».
Если срок беременности 7-8 недель, то по данный ультразвукового исследования будет отсутствовать частота сердечных сокращений эмбриона. Кроме того, будет несоответствие размеров плодного яйца сроку беременности. При сроке беременности 9-12 недель, помимо отсутствия частоты сердечных сокращений и несоответствия срока беременности размерам плодного яйца, будут так же отсутствовать движения эмбриончика. Следует всегда помнить, что каждая женщина имеет право присмотреться на УЗИ через несколько дней для точной установки диагноза, контролировать хориональный гонадотропин человека, собственно, во избежание ошибок в постановке диагноза «неразвивающаяся беременность».
Ошибочная постановка диагноза «неразвивающаяся беременность» встречается на ранних сроках. В нашей клинике, во избежание таких ошибок, УЗИ в 5-6 недель проводятся не менее чем двумя специалистами. Если нет четких критериев неразвивающейся беременности, то пациентке рекомендуют сделать повторное исследование через 3-7 дней. И на повторном исследовании может оказаться, что замершая беременность оказалась нормальной.
Если нет четких критериев неразвивающейся беременности, то пациентке рекомендуют сделать повторное исследование через 3-7 дней. И на повторном исследовании может оказаться, что замершая беременность оказалась нормальной.
Если же замершая беременность стремится саморазрешиться, то она может выйти и сама, и тогда не требуется выскабливание (чистка). Как только закончатся выделения, необходимо проверить на УЗИ, что не осталось никаких элементов плодного яйца в полости матки. Если беременность замерла на раннем сроке и нету признаков того, что она собирается саморазрешиться, т. е. нету кровотечения, то тогда желательно сделать выскабливание.
Медикаментозные методы прерывания беременности показаны женщинам, у которых уже в прошлом были беременности и были естественные роды. Но правильнее сделать выскабливание, либо вакуум, если позволяет срок. Потому что, иногда, после медикаментозных прерываний беременности приходится делать еще и выскабливание, но уже по факту осложнений. Потому что не всегда выходит содержимое полости матки полностью, и добавляется воспаление, а это большая травма для матки и этого лучше не допускать. Поэтому лучше сделать умеренное, без сильной травмы и без осложнений выскабливание вовремя, чем делать его как вынужденную меру. А главное, что продукты выскабливания можно отправить на генетическое исследование для выявления причин замирания развития плода.
Потому что не всегда выходит содержимое полости матки полностью, и добавляется воспаление, а это большая травма для матки и этого лучше не допускать. Поэтому лучше сделать умеренное, без сильной травмы и без осложнений выскабливание вовремя, чем делать его как вынужденную меру. А главное, что продукты выскабливания можно отправить на генетическое исследование для выявления причин замирания развития плода.
Бывает так, что беременность замирает, а пациентка абсолютно ничего об этом не знает, и это обнаруживается на более позднем сроке, когда ей сообщают, что плодное яйцо не соответствует по своему размеру, что беременность остановилась раньше, но это, к сожалению, заподозрить заранее никак невозможно. Первые признаки неразвивающейся беременности могу проявляться через 2-3 недели после случившегося. Это кровянистые выделения или тянущие боли внизу живота. При этих симптомах стоит обязательно обратится к врачу.
Если женщина принимает решение ждать самопроизвольного изгнания неразвивающейся беременности — что происходит? Эндометрий пытается отторгнуть замершее плодное яйцо, но воспалительные процессы проходящие в этом эндометрии, замедляют этот процесс, и процесс может длится от нескольких дней, до нескольких недель. Что негативно влияет на эндометрий и способствует развитию воспалительного процесса «эндометрита». Бывает так, что плодное яйцо выходит не полностью, оставляя в полости матки какую-то часть, из которой, зачастую, формируется плацентарный полип, препятствующий наступлению последующей беременности.
Что негативно влияет на эндометрий и способствует развитию воспалительного процесса «эндометрита». Бывает так, что плодное яйцо выходит не полностью, оставляя в полости матки какую-то часть, из которой, зачастую, формируется плацентарный полип, препятствующий наступлению последующей беременности.
ОНЛАЙН-КОНСУЛЬТАЦИЯ
Дни после переноса эмбрионов могут быть захватывающими и эмоциональными. Хорошо понимать, что происходит в вашем организме после лечения, чтобы знать, каких симптомов ожидать. Некоторые женщины вообще не испытывают никаких симптомов. Это на самом деле совершенно нормально. Отсутствие симптомов не означает, что перевод был неудачным. Также помните, что сроки после переноса могут варьироваться в зависимости от того, переносили ли вы 3-дневный или 5-дневный перенос эмбриона.
В этой статье мы предоставим некоторую информацию в качестве общего руководства о том, что происходит в вашем организме после переноса эмбрионов.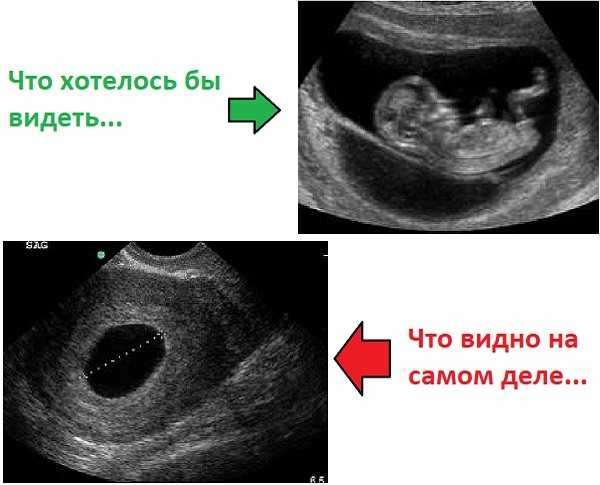 Но помните — каждая женщина и даже каждая беременность уникальны, поэтому в ближайшие дни не может быть ничего особенного.
Но помните — каждая женщина и даже каждая беременность уникальны, поэтому в ближайшие дни не может быть ничего особенного.
Период ожидания в полторы-две недели после переноса эмбрионов может быть непростым временем. Вы можете чувствовать волнение и предвкушение, или страх и тревогу, или комбинацию всех этих эмоций! Также часто вы чувствуете себя сбитым с толку, когда задаетесь вопросом, что происходит и что ваши симптомы (или их отсутствие) говорят об успехе лечения.
Может показаться, что время движется со скоростью улитки, и вам может быть трудно сосредоточиться на своих повседневных обязанностях на работе, семье и всем остальном. На самом деле, у вас может возникнуть соблазн сделать тест на беременность раньше, чем рекомендовал врач. Но только помните, что ранний тест на беременность не будет эффективен для выявления ранней беременности. Избавьте себя от чувства разочарования, подождав, пока ваше тело действительно не будет готово дать вам точные результаты.
Вместо этого проведите следующие несколько дней, включив в свой распорядок дня несколько полезных стратегий выживания. Вот несколько идей, которые вдохновят вас на привычку заботиться о себе:
Сосредоточьтесь на расслабляющих занятиях, которые вам нравятся
Поделитесь своими эмоциями с друзьями или семьей, которые будут слушать обычный
Убедите себя, что процедура переноса эмбриона была проведена квалифицированным медицинским работником с учетом ваших интересов
Узнайте, что происходит в вашем организме
У многих женщин после переноса эмбрионов симптомы отсутствуют. Это нормально?
Да, для женщин, которым успешно пересадили эмбрионы, совершенно нормально не ощущать заметных признаков или симптомов в первые 11 дней после переноса. Симптомы не указывают на то, был ли перенос успешным. Многие беременные женщины не испытывают симптомов в течение пяти-шести недель после задержки менструации или даже позже. Фактически, 1 из 475 женщин не чувствует симптомов беременности до 20-й недели беременности или позже, независимо от того, был ли использован перенос эмбриона.
Фактически, 1 из 475 женщин не чувствует симптомов беременности до 20-й недели беременности или позже, независимо от того, был ли использован перенос эмбриона.
В случае переноса эмбрионов от 10 до 15% женщин сообщают об отсутствии симптомов после переноса в течение первых двух недель. Так что не беспокойтесь, если у вас нет симптомов. Ваше тело все еще может проходить через физиологический процесс, который происходит после успешного переноса эмбрионов.
Вот что происходит внутри вашего тела в дни после перевода, независимо от вашего физического самочувствия.
Существует два типа переноса эмбрионов: 3-дневный и 5-дневный перенос. Количество дней относится к количеству времени после оплодотворения. Разница в этих двух процедурах связана со стадией созревания эмбриона. Эмбрион 3-го дня состоит только из шести-восьми клеток, тогда как эмбрион 5-го дня имеет от 80 до 100 клеток. Oma Fertility специализируется на переносе 5-дневных эмбрионов. Исследования показывают, что использование эмбрионов 5-го дня приводит к более высокой частоте имплантации и беременности по сравнению с эмбрионами 3-го дня. Но мы не просто выбираем эмбрионы наугад. Мы умеем точно определять класс эмбриона до и после размораживания, чтобы максимизировать шансы на беременность, а также свести к минимуму вероятность многоплодных родов.
Исследования показывают, что использование эмбрионов 5-го дня приводит к более высокой частоте имплантации и беременности по сравнению с эмбрионами 3-го дня. Но мы не просто выбираем эмбрионы наугад. Мы умеем точно определять класс эмбриона до и после размораживания, чтобы максимизировать шансы на беременность, а также свести к минимуму вероятность многоплодных родов.
По мере того, как женский организм проходит все этапы после переноса эмбрионов, многие женщины испытывают дополнительные симптомы из-за использования прогестерона как части процесса. Эти симптомы, вероятно, возникают в начале периода после переноса эмбрионов из-за того, как прогестерон влияет на организм.
Кроме того, гормон беременности ХГЧ отвечает как за хорошо известные, так и за менее известные симптомы ранней беременности. Эти симптомы появляются у некоторых, но не у всех женщин в период после переноса эмбрионов. Хотя вы можете испытывать некоторые из этих симптомов, вы уникальный человек. То, что вы их не испытываете, не означает, что что-то не так, потому что вы уникальный человек. Вы можете наблюдать за симптомами беременности после 5-дневного переноса эмбрионов, но не полагайтесь на них как на признак успеха процесса.
Читайте дальше, чтобы узнать больше о том, что может произойти с вашим телом после переноса эмбриона, с ежедневными симптомами беременности, прогестерона или их комбинации.
Легкое кровотечение или кровянистые выделения в течение первой недели после переноса эмбриона — это нормально. Это может произойти по разным причинам. Это может быть просто незначительный соскоб с шейки матки во время переноса эмбриона, особенно если вы заметили кровянистые выделения в первые дни после процедуры.
Через семь дней после переноса эмбриона во время имплантации могут возникнуть такие симптомы, как кровотечение. Но отсутствие кровотечения в эти дни не свидетельствует о неудачном переводе. И сроки могут варьироваться для каждого уникального человека с имплантацией, которая может произойти где-то между пятью и семью днями.
Наконец, прием гормональных препаратов, таких как прогестерон, также может вызвать легкое кровотечение в течение двух недель после переноса эмбриона.
Некоторые женщины также могут ощущать легкие судороги в течение двух или трех дней после процедуры. И точно так же, как кровянистые выделения, вы также можете чувствовать спазмы при имплантации в дни с пятого по седьмой. Но также важно помнить, что добавки прогестерона также могут вызывать судороги. Так что независимо от того, испытываете ли вы на самом деле судороги или нет, это не признак, указывающий на успешный (или неудачный) перенос. Это может происходить по разным причинам.
Это еще одно телесное изменение, которое может быть связано либо с прогестероном, либо с ранней беременностью. Многие женщины испытывают изменение или увеличение количества выделений из влагалища в течение двух недель после переноса эмбриона. Добавки прогестерона часто используются для повышения шансов на успешную имплантацию. Может сбивать с толку то, что симптомы совпадают с симптомами ранней беременности, но это важная часть для достижения максимальных результатов процедуры.
После завершения переноса эмбрионов вы можете заметить значительные изменения в груди, связанные либо с добавками прогестерона, либо с беременностью. Молочные железы могут затвердеть, ареолы могут потемнеть, и вы можете испытывать покалывание сосков в течение нескольких дней после переноса из-за симптомов, связанных с прогестероном.
Ранние симптомы беременности, связанные с молочными железами, включают отек и болезненность. Это, скорее всего, произойдет после имплантации, то есть примерно через семь дней или позже.
Это, скорее всего, произойдет после имплантации, то есть примерно через семь дней или позже.
Наличие некоторых, всех или даже ни одного из этих симптомов в груди является нормальным явлением, поскольку организм каждой женщины по-разному реагирует на процесс переноса эмбрионов во время ЭКО.
Тошнота — безусловно, самый известный признак ранней беременности. Тем не менее, это также распространенный симптом для женщин, проходящих лечение ЭКО и перенос эмбрионов. Вы можете испытывать тошноту в любой момент во время лечения бесплодия, поэтому трудно использовать это как признак успешной беременности. На самом деле От 20 до 30% беременных женщин не испытывают никакой тошноты, рвоты или других видов утренней тошноты.
Следовательно, отсутствие тошноты не означает, что вы не беременны. И из-за природы ЭКО и переноса эмбрионов тошнота также не является автоматическим признаком беременности. К сожалению, этот симптом не является достаточно сильным показателем, чтобы рассматривать его как подтверждение беременности так или иначе.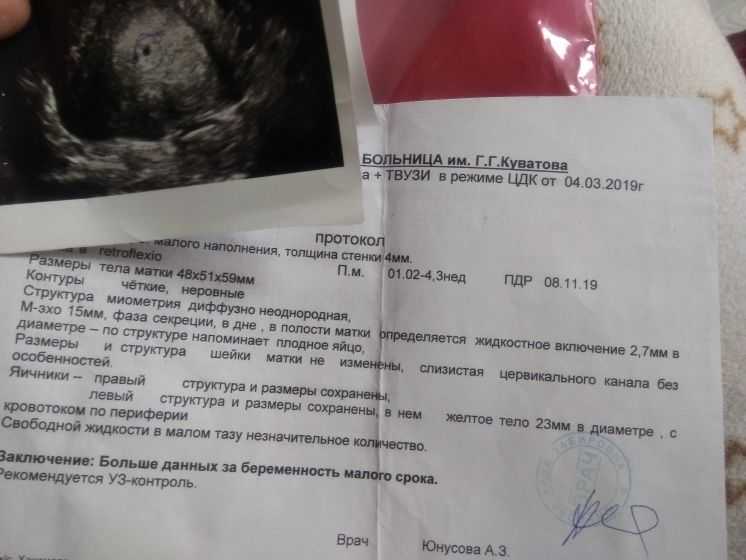
Повышенный уровень как прогестерона, так и ХГЧ может вызвать усталость у пациентов с ЭКО. Вы можете испытывать усталость во время лечения бесплодия из-за гормонального лечения, используемого для стимуляции овуляции, или после переноса эмбриона при приеме добавок прогестерона. Повышенная усталость от гормональных добавок может возникать на протяжении всего процесса ЭКО.
Однако естественная усталость также может быть ранним признаком беременности, особенно в течение двух или трех недель после переноса эмбриона. Кроме того, физический и эмоциональный опыт балансирования лечения бесплодия с другими вашими жизненными обязанностями также может заставить вас чувствовать себя более уставшим, чем обычно.
Вместо того, чтобы пытаться оценить успешность переноса эмбриона по степени усталости, постарайтесь дать себе дополнительное время для отдыха и расслабления, которое почувствует себя омолаживающим.
Отсутствие менструации является явным признаком беременности, но только если вы привыкли к регулярным циклам. Даже если у вас менструация позже, чем вы ожидаете, все равно важно подождать девять дней после 5-дневного переноса эмбриона, прежде чем делать тест на беременность. Это дает вашему телу время для производства достаточного уровня ХГЧ, чтобы предоставить точные результаты теста.
Даже если у вас менструация позже, чем вы ожидаете, все равно важно подождать девять дней после 5-дневного переноса эмбриона, прежде чем делать тест на беременность. Это дает вашему телу время для производства достаточного уровня ХГЧ, чтобы предоставить точные результаты теста.
Что бы вы себе ни говорили, отрицательный результат теста, даже если он ложноотрицательный, может стать эмоциональным ударом. Если вы собираетесь получить положительный результат теста на беременность после переноса, это, вероятно, произойдет после девятидневной отметки, когда уровень ХГЧ в организме достигнет 25 мМЕ/мл.
После 9-го дня, который является последним днем 5-дневного переноса эмбрионов, пройдет достаточно времени, чтобы определить, указывают ли уровни ХГЧ в крови на успешную беременность.
На этом этапе вы можете использовать домашний тест на беременность, чтобы определить, привел ли перенос к беременности.
Если результаты теста положительны, обратитесь к своему врачу, чтобы узнать о следующих шагах.
Если результаты теста отрицательные, повторите тест в течение следующих нескольких дней. Уровень ХГЧ 25 мМЕ/мл — это количество, необходимое для положительного результата домашнего теста на беременность. Но есть широкая серая зона между 6 и 24 мМЕ/мл, которая может повышаться и успешно поддерживать беременность. В любом случае позвоните своему врачу, чтобы обсудить наилучший дальнейший путь.
Семинар по фертильности по запросу Семинар по заморозке яиц по запросу
Смотрите наши семинары по фертильности по требованию!
Доступны различные темы
Клиника бесплодия, дружественная к ЛГБТК+.
Финансовая прозрачность
Медицинский центр прибрежной фертильности предлагает один из самых доступных методов лечения бесплодия и полностью прозрачен в отношении стоимости процедур и любых других расходов, которые вам, возможно, придется оплатить до начала лечения. Это отличает нас от некоторых клиник по лечению бесплодия, которые снижают цены до подписания контракта, но позже взимают дополнительную плату. Мы заботимся о том, чтобы наши пациенты были хорошо осведомлены о любых возможных дополнительных ценах, которые могут возникнуть в ходе их лечения.
Это отличает нас от некоторых клиник по лечению бесплодия, которые снижают цены до подписания контракта, но позже взимают дополнительную плату. Мы заботимся о том, чтобы наши пациенты были хорошо осведомлены о любых возможных дополнительных ценах, которые могут возникнуть в ходе их лечения.
04
Перенос эмбрионов
После процесса преимплантационного генетического скрининга, который помогает убедиться в наличии нормального числа хромосом и выявить возможные генетические нарушения, отбираются наиболее здоровые эмбрионы для имплантации в матку вас или выбранной вами суррогатной матери. Через 2 недели после переноса эмбриона ваш врач проведет заключительный анализ крови, чтобы определить уровень ХГЧ (хорионического гонадотропина человека) в вашем организме. Повышенный уровень ХГЧ обычно указывает на положительный тест на беременность.
03
Оплодотворение
Для оплодотворения собранные яйцеклетки и сперматозоиды помещаются в чашку Петри и культивируются в инкубаторе эмбрионов. За этим блюдом внимательно следят, чтобы проверить, были ли оплодотворены какие-либо яйца. После оплодотворения яйцеклетки на 5-й день развития ее называют эмбрионом или бластоцистой. Наш штатный эмбриолог тщательно выращивает каждый эмбрион в нужное время, даже если это означает работу вне стандартного рабочего времени. Например: если яйцеклетка не созрела, наша лаборатория подождет, пока она созреет, а затем ИКСИ в нужное время.
За этим блюдом внимательно следят, чтобы проверить, были ли оплодотворены какие-либо яйца. После оплодотворения яйцеклетки на 5-й день развития ее называют эмбрионом или бластоцистой. Наш штатный эмбриолог тщательно выращивает каждый эмбрион в нужное время, даже если это означает работу вне стандартного рабочего времени. Например: если яйцеклетка не созрела, наша лаборатория подождет, пока она созреет, а затем ИКСИ в нужное время.
02
Извлечение яйцеклеток и сбор спермы
Извлечение яйцеклеток — это малоинвазивная медицинская процедура, которая занимает от 20 до 30 минут. Вам дадут анестетик, чтобы вы уснули на время процедуры. Используя ультразвуковую технологию, ваш врач извлечет ваши яйцеклетки трансвагинально с помощью небольшой полой иглы, соединенной с ультразвуковым датчиком. После того, как ваши яйцеклетки собраны, сперма вашего партнера или донорская сперма, которую вы предварительно выбрали, используются для оплодотворения. Сперму промывают и готовят, а полученную сперму высшего качества используют для оплодотворения яйцеклеток.
01
Стимуляция яичников
Ваш врач составит индивидуальный график приема лекарств, содержащий информацию о препаратах для лечения бесплодия и гормональных инъекциях, которые вам необходимо принимать. Применяются лекарства и инъекции, чтобы побудить яичники созреть большое количество яйцеклеток для оплодотворения. Поскольку женщины по-разному реагируют на препараты для лечения бесплодия и гормоны, персонализированные протоколы имеют решающее значение для успеха цикла ЭКО. В Coastal Fertility мы будем внимательно следить за вами, позволяя вам понять изменения, происходящие в вашем теле, и отслеживать, как растут ваши яйцеклетки.
03
Оценка фертильности
Консультации на месте обычно включают стандартную оценку фертильности, состоящую из физического осмотра, дополнительного фолликулярного УЗИ и тестирования, чтобы ваш врач мог узнать ваш текущий статус фертильности и составить план лечения.
02
Первичная консультация
Эта консультация включает в себя подробное медицинское обследование у врача. Вы и ваш врач просмотрите вашу медицинскую карту, и у вас будет достаточно времени, чтобы обсудить ваши цели и получить ответы на ваши вопросы. Мы рекомендуем вам записать все свои вопросы до визита, чтобы вы могли наилучшим образом использовать время, проведенное с врачом.
Вы и ваш врач просмотрите вашу медицинскую карту, и у вас будет достаточно времени, чтобы обсудить ваши цели и получить ответы на ваши вопросы. Мы рекомендуем вам записать все свои вопросы до визита, чтобы вы могли наилучшим образом использовать время, проведенное с врачом.
04
Составление плана лечения
Ваш репродуктолог-эндокринолог примет во внимание все факторы и создаст комплексный план лечения, также известный как план лечения. Этот план будет включать рекомендации по лечению от врача и позволит вашему финансовому координатору сделать точную цитату после вашей встречи.
Превосходный опыт
Наша уважаемая во всем мире команда специалистов помогает совершенствовать технологии ЭКО, чтобы добиться лучших результатов в лечении бесплодия. Хотя вас будет направлять врач, вы также сможете воспользоваться опытом и идеями других врачей во время совещаний по рассмотрению случаев, которые проводятся каждую неделю. Таким образом, вы не просто будете полагаться на опыт специалиста, но и воспользуетесь знаниями многих известных экспертов по фертильности.
Универсальная модель
В настоящее время отрасль лечения бесплодия сегментирована, и каждой услугой или лечением занимается отдельный поставщик. Наша комплексная модель упрощает сложный и сложный процесс. Мы здесь, чтобы произвести революцию в индустрии лечения бесплодия, предложив единую модель обслуживания, чтобы помочь нашим пациентам справиться с проблемами бесплодия, снизив при этом физические, эмоциональные и финансовые риски.
Дружественный к ЛГБТ
Наша клиника по лечению бесплодия специализируется на том, чтобы помочь вам создать семью независимо от вашей сексуальной ориентации или пола, с которым вы себя отождествляете. Мы даже предпринимаем дальнейшие шаги, чтобы ЛГБТ-люди чувствовали себя более желанными в нашей клинике по лечению бесплодия. Каждый из наших сотрудников, работающих с пациентами, проходит обучение по вопросам ЛГТБ, чтобы врачи, занимающиеся семейным строительством, могли оказать необходимую поддержку и сделать так, чтобы вы чувствовали себя очень желанными гостями.
Индивидуальные решения
Мы знаем, что каждая ситуация индивидуальна и каждому требуется разное лечение. В отличие от медицинских учреждений, которые используют универсальный подход для всех случаев, наши специалисты по лечению бесплодия используют более 40 индивидуальных протоколов, чтобы повысить шансы на успех. Индивидуальный подход распространяется даже на нашу лабораторию по лечению бесплодия. Наш директор лаборатории на месте и его высококвалифицированная команда заботятся о каждом эмбрионе и яйцеклетке, чтобы увеличить шансы на успех каждого цикла.
Специализируется на сложных случаях
Наша команда специализируется на сложных случаях и помогает пациентам, которые, возможно, считались «безнадежными» в других клиниках по лечению бесплодия. Благодаря нашим персонализированным решениям, опыту и внутреннему сотрудничеству мы можем максимизировать показатели успешной беременности, которые значительно превышают средние показатели по отрасли, даже в сложных случаях бесплодия.