2011-2017 © МБУЗ ГКП № 7, г.Челябинск.
Комсомольская правда
ЗдоровьеНовости медициныЗдоровье: Скажите, доктор!
Елена ИОНОВА
6 декабря 2010 19:50
И еще 10 необычных фактов о боли
Она режет, колит, давит, ноет, сверлит, пронизывает, сводит с ума... При этом она - сама жизнь. Помните, в старом анекдоте: если вы, батенька, проснулись и у вас ничего не болит, значит вы умерли. Так как же спасаться от нее, и как с ней уживаться?
1. Ученые подсчитали, что каждый человек испытывает каждый день свыше 100 болевых приступов. Но сознание фиксирует не все из них. Ведь у нас в мозгу есть «центр боли», который контролирует импульсы от нейронов и сортирует их на опасные и не очень. Называется этот коммутатор островком или инсулой и запрятан глубоко между полушариями. Иногда этот центр «ломается» и человек может испытывать боль просто на пустом месте. Разновидность этой проблемы называется фибромиалгия или «летучие боли».
2. В мире живут около 500 людей, у которых вообще никогда ничего не болит. Но счастливчиками их не назовешь. Они - жертвы редкой болезни - сирингомиелии, при которой теряется чувствительность нервных окончаний. Болезнь может быть генетической или следствием тяжелой травмы мозга. Доживают они максимум до 40 лет: дольше организм просто не выдерживает из-за травм, которые они наносят себе, сами того не чувствуя. Ведь невосприимчивость к боли не делает тело менее хрупким...
3. Наш головной мозг принимает болевые импульсы от любой частицы нашего тела. А сам при этом является единственным органом, который вообще не ощущает боли, потому что лишен нервных болевых рецепторов.
4. Психогенная боль может быть единственным симптомом депрессии. Человеку кажется, что болит все - то голова, то сердце, то желудок. При обследовании же ничего не находят. Около таких 70% пациентов - женщины. У 68% пациентов с психогенными болями приступ начинается в середине или в конце рабочего дня, у 19% - боль возникает прямо с утра и не проходит от приема анальгетиков. Зато отлично срабатывают валидол и пустырник.
Зато отлично срабатывают валидол и пустырник.
5. Наш организм обладает “болевой памятью”. Об этом говорят, к примеру, фантомные боли. Когда человек лишается руки или ноги, мозг “ищет” утраченную конечность, раздражая ее с помощью уже несуществующих нервных окончаний.
6. Слабый пол переносят боль выносливее сильного. Женские половые гормоны эстрогены обладают природным анельгизирующим действием. У мужчин же главный подавитель боли - гормон стресса адреналин. Потому, к примеру, в бою или драке, мачо может продолжать сражаться при травмах, едва совместимых с жизнью. Зато в “мирной жизни” может грохнуться в обморок от укольчика.
7. Обуздать боль, возможно, поможет жгучий перец. Именно в нем ученые нашли вещество капсиацин. Его называют блокатором болевых импульсов. Еще он содержится в хрене и горчице. Медики рекомендуют людям с хроническими болевыми синдромами - невралгиями, артрозами не отказывать себе в этих приправах (если желудок, конечно, позволяет). Также разрабатываются и обезболивающие с молекулами капсаицина.
Также разрабатываются и обезболивающие с молекулами капсаицина.
8. Есть продукты, которые раздражают нервные окончания. Приступ головной боли могут вызкать: выдержанные сыры типа пармиджано, копченое мясо, уксус, шоколад, любые продукты с глютаматом натрия (растворимые супы, консервы, колбасы).
9. Можно ли взять чужую боль на себя? Можно! Правда, не факт, что другому человеку полегчает. А у вас точно может заболеть та часть тела, которая беспокоит ближнего. Причем часто - в зеркальном виде. “Центр боли” обрабатывает визуальный сигнал страдания и проецирует уже на ваше тело. Это и есть феномен сопереживания. Если у вас получается, гордитесь, вы точно хомо сапиенс.
10. Избавиться от хронической боли могут помочь... драгоценные камни и самоцветы. Есть даже такая методика - литотерапия (от литинского litas - камень). Конечно, есть тут изрядная доля психотерапии. Но все же считается, что от болей в суставах и почках помогают малахит и топаз, изумруд - от болей в сердце, от головной боли берегут янтарь и сапфир, а ежели перебрали на вечеринке, наденьте похмельным утром какое-нибудь украшение с аметистом.
Возрастная категория сайта 18+
Сетевое издание (сайт) зарегистрировано Роскомнадзором, свидетельство Эл № ФС77-80505 от 15 марта 2021 г.
И.О. ГЛАВНОГО РЕДАКТОРА — НОСОВА ОЛЕСЯ ВЯЧЕСЛАВОВНА.
И.О. шеф-редактора сайта - Канский Виктор Федорович
Сообщения и комментарии читателей сайта размещаются без предварительного редактирования. Редакция оставляет за собой право удалить их с сайта или отредактировать, если указанные сообщения и комментарии являются злоупотреблением свободой массовой информации или нарушением иных требований закона.
АО "ИД "Комсомольская правда". ИНН: 7714037217 ОГРН: 1027739295781 127015, Москва, Новодмитровская д. 2Б, Тел. +7 (495) 777-02-82.
Исключительные права на материалы, размещённые на интернет-сайте www.kp.ru, в соответствии с законодательством Российской Федерации об охране результатов интеллектуальной деятельности принадлежат АО «Издательский дом «Комсомольская правда», и не подлежат использованию другими лицами в какой бы то ни было форме без письменного разрешения правообладателя.
Приобретение авторских прав и связь с редакцией: [email protected]
Подпишитесь на нашу рассылку ”Контекст”: она поможет вам разобраться в событиях.
Автор фото, Getty Images
Подпись к фото,Все мы знаем, что боль является объективной реальностью, но при этом ее восприятие глубоко субъективно. Боль может быть и симптомом, и болезнью, и душевной и физической. Насколько мы близки к пониманию, что же это такое?
Острая, тупая, внезапная, хроническая, ноющая, пульсирующая, ослепляющая... Это - далеко не полный перечень эпитетов, которые мы, не задумываясь, применяем, говоря об ощущении, которое испытывали и продолжаем испытывать мы все: о боли.
Она не обращает внимания на цвет кожи, разрез глаз, или социальный статус. Ей все равно, на каком уровне эволюции находится то или другое существо. Боль испытывают люди, собаки, кошки, дельфины, киты, птицы, лягушки и даже, как считают ученые, дождевые черви.
Ей все равно, на каком уровне эволюции находится то или другое существо. Боль испытывают люди, собаки, кошки, дельфины, киты, птицы, лягушки и даже, как считают ученые, дождевые черви.
При этом, если ученые говорят, что механизм боли им более-менее понятен, то о том, что же она такое: сигнальная система неполадок, обязательная часть бытия, без которой невозможно понимание физического и душевного благосостояния, чисто физиологический процесс или же результат сложных химических процессов в головном мозге, ни медики, ни даже священнослужители к единому согласию не пришли.
Автор фото, Getty Images
Подпись к фото,Нам известно, как работает сигнальная система через нейроны в головной мозг и обратно, но многие вопросы по-прежнему остаются без ответа
К тому же есть группа людей, которые в силу генетической аномалии боли не испытывают вообще.
На самом деле им не надо завидовать, потому что они с легкостью могут пропустить начало какого-нибудь заболевания, и умереть, хотя и безболезненно, но совершенно напрасно.
Все наши знания о боли построены на парадоксах.
Автор фото, Getty Images
Подпись к фото,Мозг фиксирует и обрабатывает болевые сигналы изо всех других частей организма, а сам боли не ощущает
Допустим, вы подвернули щиколотку, или обожгли палец. Нервные волокна немедленно посылают сигнал в ваш мозг, который расшифровывает испытываемое ощущение, как боль.
Недаром современная хирургия стала возможной только после открытия анестезии.
Однако, если в качестве объекта операции оказывается сам мозг, то ему обезболивающее ни к чему.
Нервные клетки головного мозга посылают сами себе такие же сигналы, как и при сломанной конечности, вот только центр обработки данных для них отсутствует.
Мозг, привыкший отвечать за весь организм, совершенно не понимает, когда больно должно быть ему самому.
В этом есть нечто жутковатое, но пациенты часто находятся в полном сознании во время операций на мозге, что позволяет хирургам понять, не слишком ли глубоко они залезли в главный процессор нашего тела.
Автор фото, DanielVilleneuve
Подпись к фото,Боль субъективна: для кого-то агония, а для кого-то небольшое неудобство.
Тот факт, что, после, допустим, естественных родов одна женщина говорит, что было немного дискомфортно, но ничего страшного, а другая уже в самом начале схваток требует обезболивания, вовсе не означает, что одна из них стоик, а другая - слабая размазня.
На то, как мы ощущаем боль, влияет множество факторов: какие химические реакции совершаются в это время в вашем мозге, идет ли где-то в вашем теле воспалительный процесс, а также насколько вы "помните" болевые ощущения, которые вы испытали раньше.
Как сказал однажды глава нью-йоркского центра спинальной хирургии Кеннет Хансрадж: "Кому-то можно сверлить берцовую кость без наркоза, а он вам спокойно скажет, мол, приятель, вытащи-ка ты эту штуку! А другой не вынесет даже прикосновения к коже тоненькой иголки".
Автор фото, Portra
Подпись к фото,Боль можно обмануть: если начать трясти ушибленным пальцем, то становится легче
Наш мозг, конечно, является, самым сложным компьютером, когда-либо созданным природой, но при этом он немного туповат.
Дело в том, что ему сложно одновременно анализировать несколько ощущений.
Допустим, вас укусил комар и место укуса отчаянно чешется. Приложите к нему кубик льда, и неожиданно вы поймете, что холод вы-таки ощущаете, а вот зуд пропал.
Вот почему мы инстинктивно потираем ушибленное место или отчаянно трясем пальцем, который случайно прищемили дверью.
Автор фото, Getty Images
Подпись к фото,Рыжим приходится нелегко: огненный цвет волос сопровождается и нестандартным отношением к обезболивающим
В это трудно поверить, но в 2009 году в журнале Американской зубоврачебной ассоциации появилась статья, согласно которой рыжие очень не любят посещать дантистов.
Дело в том, что та же генетическая комбинация, которая награждает их огненным цветом волос, делает их и менее восприимчивыми к некоторым обезболивающим.
И иногда им требуется доза, которая в два раза превысит то, чего хватило бы какому-нибудь брюнету.
Возможно также, что их организм реагирует на анестезию не совсем тривиальным способом. Некоторые врачи, кстати, делают поправки на цвет волос пациента.
Автор фото, Getty Images
Подпись к фото,Занятия сексом могут уменьшить боль от мигрени... если у вас, конечно, хватит сил им заняться
Ну, объективно говоря, если у вас случился приступ мигрени, то секс в такой ситуации представляется делом несколько сомнительным.
Тем не менее, есть некоторые статистические данные, согласно которым 60% страдальцев от мигрени чувствовали себя гораздо лучше, если во время приступа занимались этим самым.
Сексуальное возбуждение вырабатывает в головном мозгу эндорфины, которые являются естественным обезболивающим.
Кстати, с больными мигренью все не так просто. Есть подозрение, что та же самая генная вариация, которая награждает страдальцев мигренью, одновременно существенно увеличивает и их либидо.
Автор фото, Getty Images
Подпись к фото,Все мы все чувствуем одинаково, только мужчины считают, что надо терпеть
Вообще-то нет никаких научных доказательств того, что мужчины и женщины по-разному чувствуют боль.
Хотя врачи отмечают, что в целом женщины чаще готовы признать, что им больно.
Возможно, это связано с социальным стереотипом, который требует от "настоящих" мужчин терпеть, стиснув зубы.
Автор фото, Getty Images
Подпись к фото,Тем, кто не чувствует боли, не так уж и хорошо: простое прикосновение к горячей плите может обернуться ожогом третьей степени
Это - очень редкая генетическая аномалия. Настолько редкая, что за всю историю медицины она встречалась всего несколько десятков раз.
Настолько редкая, что за всю историю медицины она встречалась всего несколько десятков раз.
Те, кому крупно не повезло с нею родиться, могут, например, почувствовать, является ли какой-нибудь предмет горячим или холодным, но боли не ощущают.
А это, кстати, совсем плохо. Например, случайное прикосновение к горячей плите может завершиться ожогом третьей степени, вместо небольшого волдыря, который бы возник, если бы они быстро сообразили, что к чему и отдернули руку.
По имеющейся статистике (которая, по вполне очевидным причинам, крайне невелика), средняя продолжительность жизни таких нечувствительных существенно ниже среднего показателя.
Автор фото, Getty Images
Подпись к фото,Самая распространенная боль в развитых странах - боль в нижней части спины
Это - боль в спине. Примерно 27% людей в развитых странах утверждают, что страдают от боли в нижней части спины.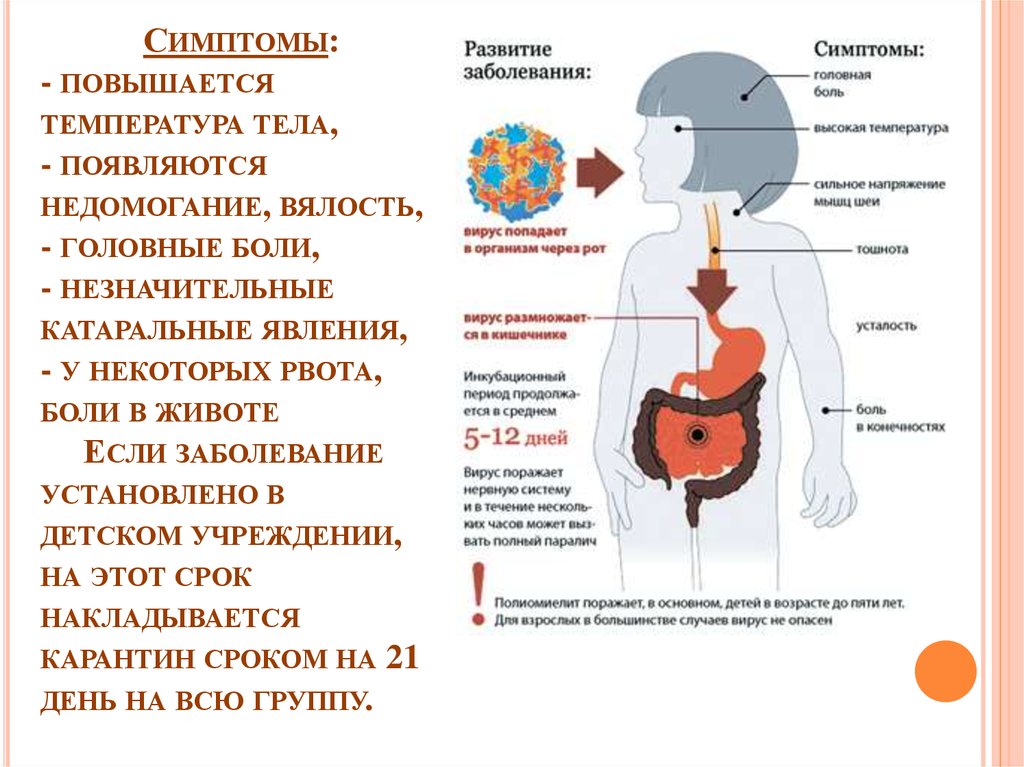
Тогда как от постоянных головных болей, либо мигреней - всего 15%. Эксперты советуют не брезговать физическими упражнениями и не набирать излишнего веса.
Однако это - следствие наших эволюционных успехов. Двуногость вовсе не способствует здоровью позвоночника. Четвероногим, у которых вес распределяется гораздо более равномерно, боль в спине не грозит.
Автор фото, Getty Images
Подпись к фото,И короли, и динозавры страдали от подагры. Здесь, правда, дракон, но, наверное он тираннозавру близкий родственник
Подагру, она же артрит, раньше называли болезнью королей, поскольку, она, якобы была следствием излишнего потребления жирной пищи и спиртного.
Понятно, что в далеком Средневековье это могли себе позволить только очень состоятельные люди. Теперь мы знаем, что боль при подагре возникает от образования внутри суставов острых кристаллов мочевой кислоты.
Исследование скелета верхней конечности самки тираннозавра (которую палеонтологи назвали Сью) показало, что этот конкретный хищник Юрского периода тоже страдал от подагры, причем в очень запущенной форме. Вероятно, что все последние годы своей жизни Сью страдала от хронической боли.
Автор фото, Getty Images
Подпись к фото,Иногда боль из симптома превращается в болезнь. Болит везде, а почему - непонятно
Боль является симптомом, который, однако, дает лишь общее представление о том, что что-то не в порядке, но не дает никакой конкретики.
А у больных, страдающих от центрального болевого синдрома, сама боль становится болезнью, а не ее симптомом.
Такие пациенты жалуются на боль во всем теле, причем ощущения варьируются от "иголок" до "сильного давления". В этом случае мозг является не просто регистратором и процессором болевых ощущений, но и их главным генератором.
Автор фото, Getty Images
Подпись к фото,Не надо недооценивать свой мозг: он прекрасно знает на какие кнопки и в каких обстоятельствах следует нажимать
Мозг устроен так, что постоянно оценивает поступающие в него сигналы, решая, насколько серьезной является опасность и следует ли предпринимать немедленные меры.
Получив тревожный сигнал, мозг немедленно пытается ответить на главный вопрос: "А насколько это все действительно опасно?"
В оценке ситуации наш центральный процессор пользуется всей имеющейся у него в наличии информацией: от субъективной, исходящей из нашего прошлого опыта, до объективной, получаемой от всего комплекса физических и химических параметров организма.
А получив сигнал, он отправляет "указания" нервным окончаниям о том, как им себя вести. Канадский врач Пол Ингрэм описал происходящий процесс в следующем воображаемом диалоге:
Автор фото, Getty Images
Подпись к фото,Мозг командует нейронами как хочет, и тем приходится подчиняться
Нервы: Проблема! Проблема! Огромная! Большая! Красный сигнал тревоги! Включить немедленно!
Мозг: Ммммм, да? Ну ладно, принял к сведению. Но вот что, ребята, у меня тут есть база данных, пардон, она строго секретная, так что уж поверьте мне на слово: не так все это страшно. Расслабьтесь.
Но вот что, ребята, у меня тут есть база данных, пардон, она строго секретная, так что уж поверьте мне на слово: не так все это страшно. Расслабьтесь.
Нервы: Нет, нет, послушай, это все очень серьезно!
Мозг: Не-а, не верю.
Нервы: Послушай, может у нас, конечно, и нет доступа к этой "информации", о которой ты постоянно талдычишь, но что такое повреждение тканей нам прекрасно известно! И мы тут не в игрушки играем. Мы не заткнемся, пока ты не примешь меры!
Мозг (голосом гипнотизера): Вы уже не помните, в чем дело. Совершенно незачем посылать мне сигналы. Все абсолютно в порядке, дышите глубже…
Нервы: А, да... О чем это мы? Черт, вроде бы только что хотели о чем-то важном доложить... Ну, ладно, мы потом вернемся.
Автор фото, Getty Images
Подпись к фото,Мозг сам решает, как регулировать кнопку боли в нашем организме, и почему иногда он останавливается на шести, а иногда - на десяти, мы до сих пор до конца не знаем
Мозг действительно может вертеть периферийными нервными окончаниями, как ему заблагорассудится.
Если ему что-то не понравится, он может затребовать больше информации. А может и приказать своим подчиненным не суетиться.
В последние годы появилось немало информации, согласно которой нервы на периферии могут реально меняться как физически, так и химически, возможно, следуя команде, поступающей из мозга.
Как отметил тот же Пол Ингрем: "Мозг не только может крутить кнопку, регулирующую звук, но запросто менять все оборудование, изменяя сам сигнал задолго до того, как он поступает в динамики".
Окончательная природа боли, несмотря на то, что она является неотъемлемой частью существования всех живых существ, нам по-прежнему не известна.
Cureus. 2020 авг.; 12(8): e9540.
Опубликовано в Интернете 3 августа 2020 г. doi: 10.7759/cureus.9540
Редактор мониторинга: Александр Муацевич и Джон Р. Адлер пандемия, которая впервые проявилась в Ухане, Китай, теперь заражает миллионы людей во всем мире. Это обзор COVID-19обширное воздействие практически на все органы. Он вызывает воспаление, эндотелиит, сужение сосудов, гиперкоагуляцию и отек. Наблюдаются лимфоцитопения, повышенный уровень D-димера, повышенный уровень продуктов деградации фибрина (ПДФ) и диссеминированное внутрисосудистое свертывание (ДВС-синдром). Сообщается о тромбозе глубоких вен (ТГВ), венозной тромбоэмболии, легочной эмболии (ТЭЛА), системном и легочном артериальном тромбозе и эмболии, ишемическом инсульте и инфаркте миокарда (ИМ).
Это обзор COVID-19обширное воздействие практически на все органы. Он вызывает воспаление, эндотелиит, сужение сосудов, гиперкоагуляцию и отек. Наблюдаются лимфоцитопения, повышенный уровень D-димера, повышенный уровень продуктов деградации фибрина (ПДФ) и диссеминированное внутрисосудистое свертывание (ДВС-синдром). Сообщается о тромбозе глубоких вен (ТГВ), венозной тромбоэмболии, легочной эмболии (ТЭЛА), системном и легочном артериальном тромбозе и эмболии, ишемическом инсульте и инфаркте миокарда (ИМ).
В сердце может вызывать острый коронарный синдром, застойную сердечную недостаточность, миокардит и аритмии. Поражение почек обычно является вторичным по отношению к системным аномалиям. Инсульт случается даже у молодых пациентов. Распространены делирий и судороги. Сообщается об аносмии и нарушении вкусовых ощущений. Психологические проблемы распространены как среди пациентов, так и среди медицинских работников. Стул может содержать вирус. Лактатдегидрогеназа может быть повышена. Сообщается о различных кожных проявлениях, включая очаговую эритематозную сыпь.
Сообщается о различных кожных проявлениях, включая очаговую эритематозную сыпь.
Ключевые слова: covid-19, цитокиновый шторм, эндотелиальная дисфункция, гиперкоагуляция, острая почечная недостаточность, острый респираторный дистресс-синдром, интерлейкин, инсульт, миокардит, аносмия
Пандемия COVID-19 впервые проявилась в Ухане, Китай. Он быстро распространился на все континенты. У лиц, у которых развивается клиническое заболевание в ответ на SARS-CoV-2, чаще всего поражается дыхательная система. Однако вирус может поразить любой орган в организме. У больных в критическом состоянии часто поражаются несколько органов. Вирус связывается с рецепторами ангиотензинпревращающего фермента 2 (ACE2), присутствующими в эндотелиальных клетках сосудов, легких, сердце, головном мозге, почках, кишечнике, печени, глотке и других тканях [1]. Он может непосредственно повредить эти органы. Кроме того, системные нарушения, вызванные вирусом, приводят к нарушению работы органов. При ведении пациента важно оценить повреждение нескольких органов. Нарушения коагуляции и эндотелия сосудов встречаются часто, но могут не вызывать симптомов на ранних стадиях. Они способствуют повреждению нескольких органов. Сердечная и почечная дисфункция распространена среди пациентов, которые умирают. Повреждение органов может стать очевидным спустя долгое время после стихания острой инфекции. Различные органы могут поражаться в разное время. Возможны хронические травмы. Реабилитация может быть долгой и сложной.
При ведении пациента важно оценить повреждение нескольких органов. Нарушения коагуляции и эндотелия сосудов встречаются часто, но могут не вызывать симптомов на ранних стадиях. Они способствуют повреждению нескольких органов. Сердечная и почечная дисфункция распространена среди пациентов, которые умирают. Повреждение органов может стать очевидным спустя долгое время после стихания острой инфекции. Различные органы могут поражаться в разное время. Возможны хронические травмы. Реабилитация может быть долгой и сложной.
Воспаление и эндотелиит
По сравнению с другими состояниями здоровья, COVID-19 может привести к гораздо большей выработке цитокинов лейкоцитами [2]. Всплеск катехоламинов может предшествовать и способствовать цитокиновому шторму, также называемому гиперцитокинемией или синдромом высвобождения цитокинов. Этот неадекватный ответ может привести к синдрому системной воспалительной реакции (ССВО), острому респираторному дистресс-синдрому (ОРДС), полиорганному поражению, шоку и смерти. Воспалительная реакция может продолжать усиливаться даже при снижении вирусной нагрузки.
Воспалительная реакция может продолжать усиливаться даже при снижении вирусной нагрузки.
SARS-CoV-2 инфицирует эндотелиальные клетки во многих органах и вызывает диффузный лимфоцитарный эндотелиит, приводящий к вазоконстрикции [3]. Сопутствующее воспаление, гиперкоагуляция и отек вызывают гипоперфузию, приводящую к ишемии органа. Однако пациенты с ранее существовавшим иммуноопосредованным воспалительным заболеванием, получающие лечение антицитокиновыми биологическими препаратами и другими иммуномодулирующими препаратами, не подвергаются повышенному риску из-за COVID-19 [4].
Влияние на коагуляцию
Кровотечения при COVID-19 не характерны. Сообщается о тромбозе глубоких вен (ТГВ), венозной тромбоэмболии, легочной эмболии (ТЭЛА) и легочном сердце, системном и легочном артериальном тромбозе и эмболии, ишемическом инсульте и инфаркте миокарда (ИМ) [5–10]. ТГВ и ТЭЛА распространены среди умерших [7]. Это вызвано воспалением, активацией тромбоцитов, гиперкоагуляцией, дисфункцией эндотелия, сужением кровеносных сосудов, стазом, гипоксией, иммобилизацией мышц и синдромом диссеминированного внутрисосудистого свертывания крови (ДВС-синдром) [5-10].
Лихорадка и воспаление вызывают гиперкоагуляцию и нарушают фибринолиз. Уровни цитокина интерлейкина-6 (ИЛ-6) коррелируют с гиперкоагуляцией и тяжестью заболевания. Повышенные антифосфолипидные антитела связаны с тромбозом [11]. Печень увеличивает продукцию прокоагулянтных веществ. Протромбиновое время и активированное частичное тромбопластиновое время умеренно удлинены. Наблюдается умеренная тромбоцитопения. С-реактивный белок повышен. Цитокиновый шторм и чрезмерное системное воспаление связаны с лимфоцитопенией, повышенным уровнем D-димера, повышенным содержанием продуктов деградации фибрина (FDP) и ДВС-синдромом. Уровни D-димера и ДВС-синдром имеют прогностическое значение.
Рекомендации рекомендуют тромбопрофилактику [12–13]. Следует рассмотреть возможность профилактики низкомолекулярным или обычным гепарином, фондапаринуксом или пероральными антикоагулянтами прямого действия, такими как апиксабан или ривароксабан. Гепарины прочно связываются с шиповидными белками COVID-19, препятствуя проникновению вируса в клетки. Гепарины также подавляют IL-6 и снижают иммунную активацию. Нерандомизированное исследование предполагает, что среди пациентов, которым требуется искусственная вентиляция легких, системная антикоагулянтная терапия может быть связана со снижением смертности без увеличения массивного кровотечения [14]. Однако эффективность системной антикоагулянтной терапии при ОРДС не доказана из-за другой этиологии. После выписки из больницы может быть полезна расширенная профилактика.
Гепарины также подавляют IL-6 и снижают иммунную активацию. Нерандомизированное исследование предполагает, что среди пациентов, которым требуется искусственная вентиляция легких, системная антикоагулянтная терапия может быть связана со снижением смертности без увеличения массивного кровотечения [14]. Однако эффективность системной антикоагулянтной терапии при ОРДС не доказана из-за другой этиологии. После выписки из больницы может быть полезна расширенная профилактика.
Легочные эффекты
Вскрытие показало, что в острой фазе у пациентов наблюдается классическое диффузное альвеолярное повреждение без организации и фиброза [15-16]. Это вызвано разрушением эндотелиальных и альвеолярных клеток. Это приводит к экссудации жидкости и клеток и формированию гиалиновых мембран. Также наблюдаются острые фибринозные и организующиеся пневмонии [17]. Он состоит из скопления альвеолярного фибрина. Присутствует воспаление дыхательных путей. Повышенная проницаемость капилляров вызывает альвеолярный и интерстициальный отек. Сосудистый ангиогенез — отличительная черта COVID-19[18-19].
Сосудистый ангиогенез — отличительная черта COVID-19[18-19].
На КТ органов грудной клетки у пациентов с COVID-19 обнаруживаются субплевральные и периферические участки затемнения по типу матового стекла и консолидации. Большинство больных имеют двустороннее распространение. На рентгенограммах грудной клетки наблюдаются очаговые инфильтраты, которые могут располагаться асимметрично.
Доступно несколько методов лечения дыхательной недостаточности [20–23]. Кислород через назальную канюлю с высоким потоком и неинвазивная вентиляция входят в число методов лечения, используемых у этих пациентов. Положение лежа может улучшить оксигенацию [24-28].
Сердечные эффекты
При COVID-19 могут предшествовать сердечные осложнения и они могут возникать при отсутствии легочных и других осложнений [29-30]. Ишемическое поражение сердца может возникнуть у пациентов с установленной ишемической болезнью сердца (ИБС), у пациентов с латентной ИБС и у пациентов без ИБС. Основной причиной первых двух является разрыв бляшки и тромбоз. Последний возникает из-за недостаточного снабжения кислородом и имитирует ИМ. При остром коронарном синдроме из-за разрыва бляшки может быть полезна антитромбоцитарная и антикоагулянтная терапия. Можно рассмотреть возможность фибринолитической терапии и чрескожного коронарного вмешательства. Тем не менее, зарегистрированная заболеваемость острым ИМ снизилась в COVID-19.период [31].
Последний возникает из-за недостаточного снабжения кислородом и имитирует ИМ. При остром коронарном синдроме из-за разрыва бляшки может быть полезна антитромбоцитарная и антикоагулянтная терапия. Можно рассмотреть возможность фибринолитической терапии и чрескожного коронарного вмешательства. Тем не менее, зарегистрированная заболеваемость острым ИМ снизилась в COVID-19.период [31].
У некоторых больных наблюдается инвазия вирусом миоцитов. Системная воспалительная реакция, такая как цитокиновый шторм, может вызвать миокардит без прямой вирусной инфильтрации. Это может вызвать сердечную недостаточность и аритмии. Это может произойти даже после разрешения острой фазы инфекции и при отсутствии поражения легких.
Около половины невыживших имеют острую сердечную травму и сердечную недостаточность. Дыхательная недостаточность преобладает на ранних стадиях заболевания, тогда как поражение сердца становится более критическим на более поздних стадиях. Сосудистые факторы риска диабета, ожирения, возраста и гипертонии имеют большую связь со смертностью, чем респираторные заболевания. В Британии четверть заболевших COVID-19смертельные случаи произошли среди диабетиков, тогда как 15% произошли среди пациентов с хроническим заболеванием легких.
В Британии четверть заболевших COVID-19смертельные случаи произошли среди диабетиков, тогда как 15% произошли среди пациентов с хроническим заболеванием легких.
Наблюдается сердечная недостаточность и повышение уровня натрийуретического пептида мозгового типа (BNP). Повышенные уровни тропонина и BNP связаны со смертностью. ТЭЛА может вызвать повышение как тропонина, так и BNP. У пожилых пациентов с существующей ИБС или гипертонией сердечная недостаточность может быть вызвана ухудшением соотношения спроса и предложения. Миокардит является более вероятной причиной у молодых пациентов. Аритмии включают тахикардию, брадикардию и асистолию. Они могут быть вызваны воспалением, миокардитом, гипоксемией, метаболическими нарушениями или приемом лекарств.
Сердечно-сосудистые осложнения могут возникать спустя длительное время после элиминации вируса и выздоровления. Воспаление может сохраняться и развиваться незаметно. Например, у многих выживших после тяжелого острого респираторного синдрома (ТОРС), тесно связанного с COVID-19, в течение длительного времени развивались дислипидемия, легочный фиброз и аваскулярный некроз.
Обычно используемые лекарства, включая ингибиторы ангиотензинпревращающего фермента и блокаторы рецепторов ангиотензина II, не повышают риск COVID-19инфекцию или ее осложнения и не следует прекращать [32].
Почечные эффекты
COVID-19 усложняет ведение пациентов на диализе и с трансплантацией почки [33]. В Британии около 15% умерших пациентов страдали хроническим заболеванием почек. Рецепторы ACE2 присутствуют в почках [34]. Вирус обнаруживается в клетках клубочков, канальцевом эпителии и подоцитах почек. Острая почечная недостаточность (ОПП) обычно является вторичной по отношению к системным нарушениям, включая диабет, гипертонию, хроническую болезнь почек, гипоксемию и коагулопатию. Цитокиновые бури могут вызывать резкую гипоперфузию и ОПП.
Острое повреждение почек также вызывается рабдомиолизом из-за гипервентиляции или приема лекарств, включая противовирусные препараты, такие как ремдесивир. В Нью-Йорке примерно у 90% пациентов, находящихся на искусственной вентиляции легких, развилась ОПП [35]. ОПП возникает во временной связи с дыхательной недостаточностью.
ОПП возникает во временной связи с дыхательной недостаточностью.
Из-за нехватки средств непрерывной заместительной почечной терапии и другого оборудования и расходных материалов для гемодиализа шире используется перитонеальный диализ. Последнее является субоптимальным у госпитализированных пациентов, особенно если они нестабильны. Катетер для перитонеального диализа обычно помещают в переднюю брюшную полость. Он менее эффективен у пациентов, находящихся в положении лежа из-за дыхательной недостаточности. Размещение катетера сбоку живота облегчает проблему.
Среди реципиентов почечного трансплантата изначально лихорадка присутствует только примерно у половины, а диарея присутствует примерно у четверти пациентов [36]. По сравнению с подобранной когортой у них наблюдается более быстрое прогрессирование заболевания и более высокая смертность.
Воздействие на головной мозг
Рецепторы ACE2 присутствуют в коре головного мозга и стволе головного мозга. У некоторых пациентов развиваются менингит и энцефалит, что указывает на вирусную инвазию в центральную нервную систему (ЦНС). Отмечается угнетение стволовых рефлексов, в том числе рефлекса на кислородное голодание. Неврологические проявления могут быть единственными наблюдаемыми или могут возникать в сочетании с респираторными или другими симптомами [37–39].]. Неврологические проявления чаще встречаются у людей с более тяжелым течением заболевания. Им могут способствовать измененные уровни кислорода и углекислого газа. Они включают головокружение, головную боль, нарушение сознания, включая спутанность сознания, делирий и неспособность проснуться. Распространен делирий, который может привести к долгосрочным когнитивным нарушениям, включая дефицит памяти. Из-за нехватки широко используемых седативных средств, таких как пропофол и дексмедетомидин, для седации используются бензодиазепины. Они могут усилить делирий. В мозге умерших пациентов наблюдаются гипоксические изменения, но энцефалит или другие изменения, вызванные вирусом, встречаются редко [40].
Отмечается угнетение стволовых рефлексов, в том числе рефлекса на кислородное голодание. Неврологические проявления могут быть единственными наблюдаемыми или могут возникать в сочетании с респираторными или другими симптомами [37–39].]. Неврологические проявления чаще встречаются у людей с более тяжелым течением заболевания. Им могут способствовать измененные уровни кислорода и углекислого газа. Они включают головокружение, головную боль, нарушение сознания, включая спутанность сознания, делирий и неспособность проснуться. Распространен делирий, который может привести к долгосрочным когнитивным нарушениям, включая дефицит памяти. Из-за нехватки широко используемых седативных средств, таких как пропофол и дексмедетомидин, для седации используются бензодиазепины. Они могут усилить делирий. В мозге умерших пациентов наблюдаются гипоксические изменения, но энцефалит или другие изменения, вызванные вирусом, встречаются редко [40].
Цитокиновый шторм может вызвать воспаление и отек головного мозга. У некоторых пациентов наблюдается симпатический шторм, который может вызывать симптомы, похожие на судороги. Инсульт из-за закупорки мозговой артерии может произойти даже у молодых пациентов без анамнеза [41]. Частично это связано с гиперкоагуляцией и повреждением эндотелия. Наблюдается также кровоизлияние в мозг. Возможны атаксия и судороги. Могут быть вовлечены черепные нервы. Сообщается об аносмии и дисгевзии, то есть нарушении вкусовых ощущений [42]. Также наблюдаются нервные боли, слабость и боль в скелетных мышцах, покалывание или онемение в руках и ногах. Рабдомиолиз может вызвать повышение уровня креатинкиназы в сыворотке крови. Неврологические особенности у пациентов в отделении интенсивной терапии с ОРДС включали энцефалопатию, возбуждение и спутанность сознания [37]. Признаки корково-спинномозгового тракта с усилением сухожильных рефлексов, клонусом голеностопного сустава и двусторонними разгибательными подошвенными рефлексами присутствуют у большинства пациентов.
У некоторых пациентов наблюдается симпатический шторм, который может вызывать симптомы, похожие на судороги. Инсульт из-за закупорки мозговой артерии может произойти даже у молодых пациентов без анамнеза [41]. Частично это связано с гиперкоагуляцией и повреждением эндотелия. Наблюдается также кровоизлияние в мозг. Возможны атаксия и судороги. Могут быть вовлечены черепные нервы. Сообщается об аносмии и дисгевзии, то есть нарушении вкусовых ощущений [42]. Также наблюдаются нервные боли, слабость и боль в скелетных мышцах, покалывание или онемение в руках и ногах. Рабдомиолиз может вызвать повышение уровня креатинкиназы в сыворотке крови. Неврологические особенности у пациентов в отделении интенсивной терапии с ОРДС включали энцефалопатию, возбуждение и спутанность сознания [37]. Признаки корково-спинномозгового тракта с усилением сухожильных рефлексов, клонусом голеностопного сустава и двусторонними разгибательными подошвенными рефлексами присутствуют у большинства пациентов.
Воздействие на глаза
И рецепторы ACE2, и протеазы TMPRSS2, необходимые для инфицирования SARS-CoV-2, обнаружены в клетках поверхности глаза в роговице, внутри век и в белке глаза [43]. Примерно у трети госпитализированных пациентов развиваются глазные аномалии, включая конъюнктивит [44]. Конъюнктивит чаще встречается у более больных пациентов. Вовлечение глаз может произойти на ранней стадии. Клетки глазной поверхности являются входными воротами и резервуарами вируса. Выделение глазного вируса является источником инфекции. Инфекционный вирус может сохраняться в глазах до трех недель [45].
Примерно у трети госпитализированных пациентов развиваются глазные аномалии, включая конъюнктивит [44]. Конъюнктивит чаще встречается у более больных пациентов. Вовлечение глаз может произойти на ранней стадии. Клетки глазной поверхности являются входными воротами и резервуарами вируса. Выделение глазного вируса является источником инфекции. Инфекционный вирус может сохраняться в глазах до трех недель [45].
Желудочно-кишечный эффект
Желудочно-кишечные (ЖК) симптомы включают потерю аппетита, тошноту, рвоту, диарею и боль или дискомфорт в животе [46-47]. Эти симптомы могут начинаться раньше или сопровождаться другими симптомами, такими как лихорадка, миалгии и кашель, или не сопровождаться ими. Нижний отдел желудочно-кишечного тракта богат рецепторами ACE2. Стул некоторых пациентов содержит интактный инфекционный вирус или только РНК и белковые фрагменты вируса. Пациентам, у которых есть вирус в стуле, требуется больше времени, чтобы избавиться от него. Хотя у небольшого процента пациентов есть желудочно-кишечные симптомы, до половины вируса выделяется со стулом [47]. Белковая оболочка вируса также обнаружена в клетках желудка, двенадцатиперстной кишки и прямой кишки. Более половины COVID-19у госпитализированных пациентов повышен уровень лактатдегидрогеназы и других ферментов печени, что указывает на повреждение печени или желчных протоков. Вероятно, это связано с гиперактивностью иммунной системы или с лекарствами, вызывающими повреждение печени.
Белковая оболочка вируса также обнаружена в клетках желудка, двенадцатиперстной кишки и прямой кишки. Более половины COVID-19у госпитализированных пациентов повышен уровень лактатдегидрогеназы и других ферментов печени, что указывает на повреждение печени или желчных протоков. Вероятно, это связано с гиперактивностью иммунной системы или с лекарствами, вызывающими повреждение печени.
Воздействие на кожу
Кожные проявления COVID-19 аналогичны проявлениям других вирусов и хронических воспалительных заболеваний, таких как акне, экзема, псориаз и розацеа. Сосудистые проблемы, связанные с кожными проявлениями, могут быть нейрогенными, микротромботическими или опосредованными иммунными комплексами. Из пациентов с кожными проявлениями у большинства есть пятнистая эритематозная сыпь [48-49]. Некоторые имеют широко распространенную крапивницу или крапивницу. У некоторых также есть ветрянкоподобные заполненные жидкостью везикулы или волдыри. У них может быть коревая сыпь. Чаще всего поражается туловище. Зуд умеренный или отсутствует. У некоторых пациентов кожная сыпь возникает при появлении симптомов, а у других — после госпитализации. Поражения обычно заживают в течение нескольких дней. Кожные проявления не коррелируют с тяжестью течения COVID-19.
Зуд умеренный или отсутствует. У некоторых пациентов кожная сыпь возникает при появлении симптомов, а у других — после госпитализации. Поражения обычно заживают в течение нескольких дней. Кожные проявления не коррелируют с тяжестью течения COVID-19.
У пациентов может развиться сетчатое ливедо. Это пурпурное сетчатое изменение цвета кожи, часто возникающее в результате нарушений свертываемости крови. На руках, ногах и ягодицах наблюдаются кружевные, тусклые высыпания, в том числе омертвевшие клетки кожи. Они связаны с гиперкоагуляцией. Петехии присутствуют. Могут присутствовать незудящие высыпания лидовидных сосудов, возможно, из-за вазоокклюзии. Они выглядят как пятнистые, сетчатые красные или розовые пятна. Также присутствуют обморожения пурпурного цвета, слегка твердые и часто нежные. COVID-19 на пальцах рук и ног имеет участки, похожие на обморожения, с красной или фиолетовой сыпью или сыпью, похожей на крапивницу.
Психологические последствия
Из-за финансовых трудностей и социальной изоляции из-за COVID-19 могут возникнуть многие психологические проблемы. Они могут быть отложены на месяцы. Отмечается увеличение «смертей от отчаяния» от злоупотребления психоактивными веществами или самоубийства. Риск выше среди людей с деменцией, психическими заболеваниями и аутизмом. Полезно личное и онлайн-общение с друзьями и специалистами службы поддержки.
Они могут быть отложены на месяцы. Отмечается увеличение «смертей от отчаяния» от злоупотребления психоактивными веществами или самоубийства. Риск выше среди людей с деменцией, психическими заболеваниями и аутизмом. Полезно личное и онлайн-общение с друзьями и специалистами службы поддержки.
При выписке из отделения интенсивной терапии у трети пациентов наблюдается дизэкзективный синдром, состоящий из невнимательности, дезориентации или плохо организованных движений в ответ на команду [37]. Некоторые пациенты, выздоровевшие от COVID-19развиваются проблемы с психическим здоровьем [50]. К ним относятся тревога, депрессия и посттравматическое стрессовое расстройство (ПТСР). Долгосрочные последствия могут включать развитие болезни Альцгеймера или Паркинсона.
Вирус SARS-CoV-2 связывается с рецепторами ACE2, присутствующими по всему телу, и может оказывать неблагоприятное воздействие практически на все системы организма. Это может вызвать цитокиновый шторм, который может закончиться смертью. У разных пациентов могут поражаться разные органы во временном течении, не связанном с вирусной нагрузкой. Воспаление, активация тромбоцитов, гиперкоагуляция, эндотелиальная дисфункция, сужение кровеносных сосудов, стаз, гипоксия и иммобилизация мышц способствуют осложнениям.
У разных пациентов могут поражаться разные органы во временном течении, не связанном с вирусной нагрузкой. Воспаление, активация тромбоцитов, гиперкоагуляция, эндотелиальная дисфункция, сужение кровеносных сосудов, стаз, гипоксия и иммобилизация мышц способствуют осложнениям.
Обычно поражаются легкие. Могут присутствовать острый коронарный синдром, сердечная недостаточность и миокардит. Пациенты, принимающие ингибиторы ангиотензинпревращающего фермента и блокаторы рецепторов ангиотензина II, должны продолжать их прием. ОПП обычно является вторичным по отношению к системным расстройствам. Наблюдаются менингит, энцефалит, энцефалопатия, инсульт, делирий. Наблюдаются нарушения обоняния и вкуса. Глаза являются местом проникновения вируса и также могут быть источником инфекции. Психологические проблемы распространены как среди пациентов, так и среди медицинских работников. Наблюдаются желудочно-кишечные симптомы. Пятнистая эритематозная сыпь является наиболее частым кожным проявлением. Таким образом, COVID-19может поражать практически любой орган тела.
Таким образом, COVID-19может поражать практически любой орган тела.
Контент, опубликованный в Cureus, является результатом клинического опыта и/или исследований независимых лиц или организаций. Cureus не несет ответственности за научную точность или надежность данных или выводов, опубликованных здесь. Весь контент, опубликованный в Cureus, предназначен только для образовательных, исследовательских и справочных целей. Кроме того, статьи, опубликованные в Cureus, не должны рассматриваться как подходящая замена консультации квалифицированного медицинского работника. Не игнорируйте и не избегайте профессиональных медицинских советов из-за контента, опубликованного в Cureus.
Авторы заявили об отсутствии конкурирующих интересов.
1. Как убивает коронавирус? Клиницисты прослеживают свирепое буйство во всем теле, от мозга до пальцев ног. [июнь 2020 г.]; Вадман М., Кузен-Франкель Дж., Кайзер Дж., и др. https://www.sciencemag.org/news/2020/04/how-does-coronavirus-kill-clinicians-trace-ferocious-rampage-through-body-brain-toes 2020
2. Патологическое воспаление у пациентов с COVID - 19: ключевая роль моноцитов и макрофагов. Мерад М., Мартин Дж. Нат Рев Иммунол. 2020;20:355–362. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Патологическое воспаление у пациентов с COVID - 19: ключевая роль моноцитов и макрофагов. Мерад М., Мартин Дж. Нат Рев Иммунол. 2020;20:355–362. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Инфекция эндотелиальных клеток и эндотелиит при COVID-19. Варга З., Фламмер А., Штайгер П. и др. Ланцет. 2020;395:1417–1418. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Covid-19 при иммуноопосредованных воспалительных заболеваниях — серия случаев из Нью-Йорка. Хаберман Р., Аксельрад Дж., Чен А. и др. N Engl J Med. 2020; 383: 85–88. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. COVID-19 и тромботическая или тромбоэмболическая болезнь: последствия для профилактики, антитромботической терапии и последующего наблюдения. Бикдели Б., Мадхаван М., Хименес Д. и др. J Am Coll Кардиол. 2020;75:2950–2973. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Венозный тромбоз у пациентов в критическом состоянии с коронавирусной болезнью 2019 (COVID-19) Nahum J, Morichau-Beauchant T, Daviaud F, et al. ДЖАМА. 2020;3:0. [Бесплатная статья PMC] [PubMed] [Google Scholar]
ДЖАМА. 2020;3:0. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Результаты вскрытия и венозная тромбоэмболия у пациентов с COVID-19: проспективное когортное исследование. Wichmann D, Sperhake J, Lütgehetmann M, et al. Энн Интерн Мед. 2020:0–2003. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Тромбоз легочной артерии при COVID-19 с летальным исходом: результаты проспективной одноцентровой серии клинико-патологических случаев. Лакс С., Скок К., Зехнер П. и др. Энн Интерн Мед. 2020: 0–2566. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Эндотелиит легочных сосудов, тромбоз и ангиогенез при Covid-19. Акерманн М., Верледен С., Кюнель М. и соавт. N Engl J Med. 2020; 383: 120–128. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Острое легочное сердце у пациентов в критическом состоянии с Covid-19. Крил-Булос С., Хокштейн М., Амин Н. и др. N Engl J Med. 2020;382:0. [PMC free article] [PubMed] [Google Scholar]
11. Коагулопатия и антифосфолипидные антитела у пациентов с Covid-19. Чжан И, Сяо М, Чжан С и др. N Engl J Med. 2020;382:0. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Чжан И, Сяо М, Чжан С и др. N Engl J Med. 2020;382:0. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Руководство по лечению коронавирусной болезни 2019 (COVID-19). [июнь; 2020 г.]; https://covid19treatmentguidelines.nih.gov 2020
13. Кампания по выживанию при сепсисе: рекомендации по ведению тяжелобольных взрослых с коронавирусной болезнью, 2019 г.(COVID-19) Alhazzani W, Møller M, Arabi Y, et al. Интенсивная терапия Мед. 2020; 46: 854–887. [PMC free article] [PubMed] [Google Scholar]
14. Связь лечебной дозы антикоагулянтов с госпитальной выживаемостью среди госпитализированных пациентов с COVID-19. Паранджпе И., Фустер В., Лала А. и др. J Am Coll Кардиол. 2020; 76: 122–124. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Вскрытие COVID-19, Оклахома, США. Бартон Л., Дюваль Э., Строберг Э. и др. Ам Джей Клин Патол. 2020; 153: 725–733. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Патологические признаки COVID-19, связанные с острым респираторным дистресс-синдромом. Сюй Зи, Ши Л, Ван Ю и др. Ланцет. 2020; 8: 420–422. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Сюй Зи, Ши Л, Ван Ю и др. Ланцет. 2020; 8: 420–422. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Время рассмотреть гистологическую картину повреждения легких для лечения пациентов в критическом состоянии с инфекцией COVID-19. Копен М., Парментье Э., Дюбурк Т. Интенсивная медицина. 2020;46:1124–1126. [Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Covid-19, ангиогенез и эндотипы ОРДС. Hariri L, Hardin C. N Engl J Med. 2020; 383: 182–183. [PubMed] [Академия Google]
19. Эндотелиит легочных сосудов, тромбоз и ангиогенез при Covid-19. Акерманн М., Верледен С., Кюнель М. и соавт. N Engl J Med. 2020; 383: 120–128. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Лечение респираторного дистресс-синдрома COVID-19. Марини Дж., Гаттинони Л. ДЖАМА. 2020 [PubMed] [Google Scholar]
21. Альтернативы инвазивной вентиляции при пандемии COVID-19. Патель Б., Кресс Дж., Холл Дж. JAMA. 2020 [PubMed] [Google Scholar]
22. Опыт применения высокопоточной назальной канюли у госпитализированных пациентов с 2019 г. Новая коронавирусная пневмония в двух больницах Чунцина, Китай. Ван К., Чжао В., Ли Дж. и др. Энн Интенсивная терапия. 2020;10:37. [PMC free article] [PubMed] [Google Scholar]
Новая коронавирусная пневмония в двух больницах Чунцина, Китай. Ван К., Чжао В., Ли Дж. и др. Энн Интенсивная терапия. 2020;10:37. [PMC free article] [PubMed] [Google Scholar]
23. Ассоциация стратегий неинвазивной оксигенации со смертностью от всех причин у взрослых с острой гипоксической дыхательной недостаточностью. Систематический обзор и метаанализ. Феррейро Б., Ангриман Ф., Мунши Л. и др. ДЖАМА. 2020; 324:1–12. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Положение лежа на животе у бодрствующих неинтубированных пациентов с COVID-19: Голь на выдумки хитра. Сарма А., Калфи К. JAMA Intern Med. 2020 [PubMed] [Google Scholar]
25. Положение лежа на животе у бодрствующих неинтубированных пациентов с гипоксической дыхательной недостаточностью COVID-19. Томпсон А., Ранард Б., Вей Ю. и др. JAMA Стажер Мед. 2020:0. [Бесплатная статья PMC] [PubMed] [Google Scholar]
26. Полезно ли положение лежа на животе при спонтанном дыхании у пациентов с COVID-19? Телиас И. , Катира Б., Брошар Л. ДЖАМА. 2020 [PubMed] [Академия Google]
, Катира Б., Брошар Л. ДЖАМА. 2020 [PubMed] [Академия Google]
27. Использование положения лежа на животе у неинтубированных пациентов с COVID-19 и гипоксической острой дыхательной недостаточностью. Эльхаррар X, Тригуи Ю, Долс А и др. ДЖАМА. 2020; 323: 2336–2338. [PMC free article] [PubMed] [Google Scholar]
28. Параметры дыхания у пациентов с COVID-19 после применения неинвазивной вентиляции в положении лежа вне реанимационного отделения. Сартини С., Тресолди М., Скарпеллини П. и др. ДЖАМА. 2020;323:2338–2340. [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Возможное влияние коронавирусов на сердечно-сосудистую систему: обзор. Маджид М., Сафави-Наини П., Соломон С. и др. ДЖАМА Кардиол. 2020 [PubMed] [Google Scholar]
30. COVID-19 и сердце. Ахмеров А., Марбан Э. Цирк Рез. 2020;126:1443–1455. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Пандемия Covid-19 и заболеваемость острым инфарктом миокарда. Соломон М., Макналти Э., Рана Дж. и др. N Engl J Med. 2020 [PubMed] [Google Scholar]
N Engl J Med. 2020 [PubMed] [Google Scholar]
32. Ренин-ангиотензин-альдостероновая система. Ингибиторы у пациентов с Covid-19. Вадуганатан М., Вардени О., Мишель Т. и др. N Engl J Med. 2020; 382: 1653–1659. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Ведение пациентов на диализе и с трансплантацией почки во время пандемии SARS-CoV-2 (COVID-19) в Брешии, Италия. Альберичи Ф., Дельбарба Э., Маненти С. и др. Kidney Int Rep. 2020; 5:580–585. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Мультиорганный и почечный тропизм SARS-CoV-2. Пуэльес В., Лютгехетманн М., Линденмейер М. и соавт. N Engl J Med. 2020 [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Острое поражение почек у больных, госпитализированных с COVID-19. Hirsch J, Ng J, Ross D. Kidney Int. 2020; 98: 209–218. [Бесплатная статья PMC] [PubMed] [Google Scholar]
36. Covid-19 и трансплантация почки. Акалин Э., Аззи Ю., Барташ Р. и др. N Engl J Med. 2020; 382: 2475–2477. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
37. Неврологические особенности при тяжелой инфекции SARS-CoV-2. Хелмс Дж., Кремер С., Мерджи Х. и др. N Engl J Med. 2020;382:2268–2270. [Бесплатная статья PMC] [PubMed] [Google Scholar]
38. Пандемия COVID-19: неврологическая перспектива. Лахири Д., Ардила А. Куреус. 2020;12:0. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39. Неврологические проявления госпитализированных пациентов с коронавирусной болезнью 2019 г. в Ухане, Китай. Мао Л., Джин Х., Ван М. и др. ДЖАМА Нейрол. 2020; 77: 1–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
40. Нейропатологические особенности Covid-19. Соломон I, Нормандин Э., Бхаттачарья С. и др. N Engl J Med. 2020 [Академия Google]
41. Инсульт крупных сосудов как проявление Covid-19 у молодых. Оксли Т., Мокко Дж., Маджиди С. и др. N Engl J Med. 2020;382:0. [Бесплатная статья PMC] [PubMed] [Google Scholar]
42. Изменения обоняния или вкуса у амбулаторных пациентов с легкими симптомами инфекции SARS-CoV-2. Спинато Г., Фаббрис С., Полесел Дж. и др. ДЖАМА. 2020;323:2089–2090. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Спинато Г., Фаббрис С., Полесел Дж. и др. ДЖАМА. 2020;323:2089–2090. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. ACE2 и TMPRSS2 экспрессируются на поверхности глаза человека, что указывает на восприимчивость к инфекции SARS-CoV-2. Чжоу Л., Сюй З., Кастильоне Г. и др. БиоРксив. 2020 [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Характеристики глазных находок пациентов с коронавирусной болезнью 2019 (COVID-19) в провинции Хубэй, Китай. Ву П., Дуань Ф., Луо С. и др. JAMA Офтальмол. 2020; 138: 575–578. [PMC free article] [PubMed] [Google Scholar]
45. Выделение SARS-CoV-2 из глазных выделений пациента с COVID-19 в Италии с длительным обнаружением вирусной РНК. Колавита Ф., Лапа Д., Карлетти Ф. и др. Энн Интерн Мед. 2020: 0–1176. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Пищеварительные симптомы при COVID-19пациенты с легкой степенью тяжести заболевания: клиническая картина, определение вирусной РНК в кале и исходы. Хан С., Дуань С. , Чжан С. и др. Am J Гастроэнтерол. 2020; 115: 916–923. [Бесплатная статья PMC] [PubMed] [Google Scholar]
, Чжан С. и др. Am J Гастроэнтерол. 2020; 115: 916–923. [Бесплатная статья PMC] [PubMed] [Google Scholar]
47. Распространенность желудочно-кишечных симптомов и фекального выделения вируса у пациентов с коронавирусной болезнью, 2019 г. Систематический обзор и метаанализ. Параса С., Десаи М., Чандрасекар В. и др. ДЖАМА. 2020;3:0. [Бесплатная статья PMC] [PubMed] [Google Scholar]
48. Covid-19пандемия и кожа - что должны знать дерматологи? Дарленски Р., Цанков Н. Клин Дерматол. 2020 [Google Scholar]
49. Кожные проявления при COVID-19: первый взгляд. Recalcati S. J Eur Acad Dermatol. 2020;34:0. [PubMed] [Google Scholar]
50. Психическое здоровье и пандемия Covid-19. Pfefferbaum B, North C. N Engl J Med. 2020 [Google Scholar]
С возрастом все жизненно важные органы начинают терять некоторые функции. Возрастные изменения происходят во всех клетках, тканях и органах организма, и эти изменения влияют на функционирование всех систем организма.
Живая ткань состоит из клеток. Существует множество различных типов клеток, но все они имеют одинаковую базовую структуру. Ткани представляют собой слои подобных клеток, выполняющих определенную функцию. Различные виды тканей объединяются в органы.
Существует четыре основных типа тканей:
Соединительная ткань поддерживает другие ткани и связывает их вместе. Сюда входят костная, кровяная и лимфатическая ткани, а также ткани, обеспечивающие поддержку и структуру кожи и внутренних органов.
Эпителиальная ткань обеспечивает покрытие поверхностных и более глубоких слоев тела. Кожа и слизистая оболочка проходов внутри тела, таких как желудочно-кишечный тракт, состоят из эпителиальной ткани.
Мышечная ткань включает ткани трех типов:
Нервная ткань состоит из нервных клеток (нейронов) и используется для передачи сообщений к различным частям тела и от них. Головной, спинной мозг и периферические нервы состоят из нервной ткани.
Головной, спинной мозг и периферические нервы состоят из нервной ткани.
Посмотрите это видео о: Нервной проводимости
СТАРНЫЕ ИЗМЕНЕНИЯ
Клетки являются основными строительными блоками тканей. Все клетки претерпевают изменения с возрастом. Они становятся крупнее и менее способны делиться и размножаться. Среди прочих изменений отмечается увеличение количества пигментов и жировых веществ внутри клетки (липидов). Многие клетки теряют способность функционировать или начинают функционировать ненормально.
По мере старения в тканях накапливаются продукты жизнедеятельности. Жирный коричневый пигмент, называемый липофусцином, накапливается во многих тканях, как и другие жировые вещества.
Соединительная ткань изменяется, становится более жесткой. Это делает органы, кровеносные сосуды и дыхательные пути более жесткими. Клеточные мембраны изменяются, поэтому многим тканям становится труднее получать кислород и питательные вещества и удалять углекислый газ и другие отходы.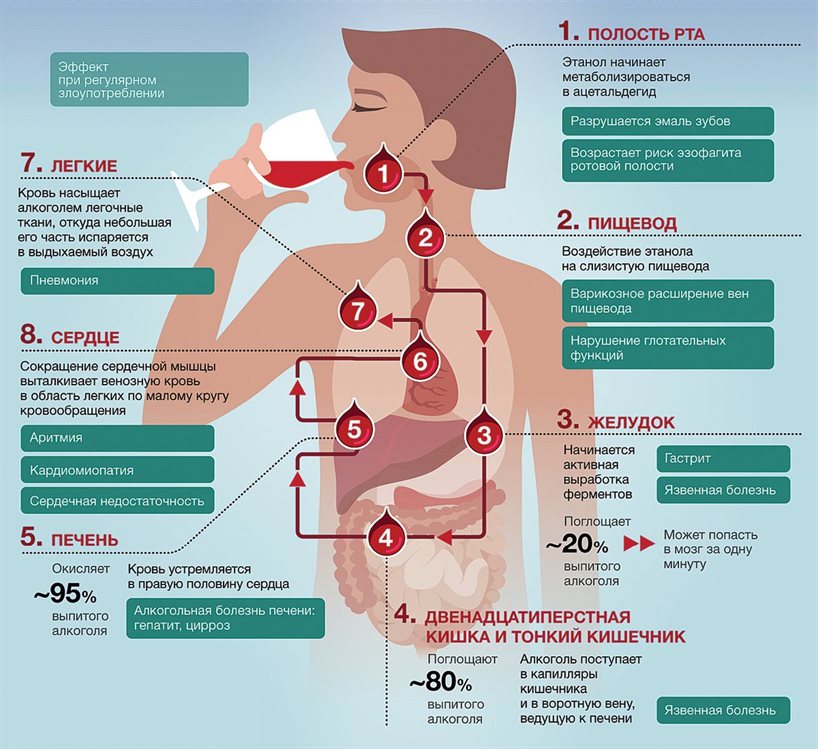
Многие ткани теряют массу. Этот процесс называется атрофией. Некоторые ткани становятся бугристыми (узелковыми) или более жесткими.
Из-за изменений клеток и тканей ваши органы также изменяются с возрастом. Стареющие органы постепенно теряют функцию. Большинство людей не сразу замечают эту потерю, потому что вам редко нужно использовать свои органы на полную мощность.
Органы имеют резервную способность функционировать сверх обычных потребностей. Например, сердце 20-летнего человека способно перекачивать примерно в 10 раз больше крови, чем на самом деле необходимо для поддержания жизнедеятельности организма. После 30 лет ежегодно теряется в среднем 1% этого резерва.
Наибольшие изменения органного резерва происходят в сердце, легких и почках. Количество потерянного резерва варьируется между людьми и между различными органами у одного человека.
Эти изменения проявляются медленно и в течение длительного периода времени. Когда орган работает больше, чем обычно, он может быть не в состоянии увеличить свою функцию. Внезапная сердечная недостаточность или другие проблемы могут развиться, когда организм работает больше, чем обычно. Вещи, которые вызывают дополнительную нагрузку (стрессоры тела), включают следующее:
Внезапная сердечная недостаточность или другие проблемы могут развиться, когда организм работает больше, чем обычно. Вещи, которые вызывают дополнительную нагрузку (стрессоры тела), включают следующее:
Потеря резерва также затрудняет восстановление баланса (равновесия) в теле. Лекарства выводятся из организма почками и печенью медленнее. Могут потребоваться более низкие дозы лекарств, и побочные эффекты становятся более распространенными. Выздоровление от болезней редко бывает 100%, что приводит к все большей и большей инвалидности.
Побочные эффекты лекарств могут имитировать симптомы многих заболеваний, поэтому реакцию на лекарство легко спутать с болезнью. Некоторые лекарства имеют совершенно другие побочные эффекты у пожилых людей, чем у молодых людей.
ТЕОРИЯ СТАРЕНИЯ
Никто не знает, как и почему люди меняются по мере взросления. Некоторые теории утверждают, что старение вызвано повреждениями от ультрафиолетового излучения с течением времени, износом тела или побочными продуктами метаболизма. Другие теории рассматривают старение как предопределенный процесс, контролируемый генами.
Ни один процесс не может объяснить все возрастные изменения. Старение — это сложный процесс, который по-разному влияет на разных людей и даже на разные органы. Большинство геронтологов (людей, изучающих старение) считают, что старение происходит из-за взаимодействия многих влияний на протяжении всей жизни. Эти влияния включают наследственность, окружающую среду, культуру, диету, физические упражнения и отдых, прошлые болезни и многие другие факторы.
В отличие от подростковых изменений, которые можно предсказать с точностью до нескольких лет, каждый человек стареет с уникальной скоростью. Некоторые системы начинают стареть уже в возрасте 30 лет.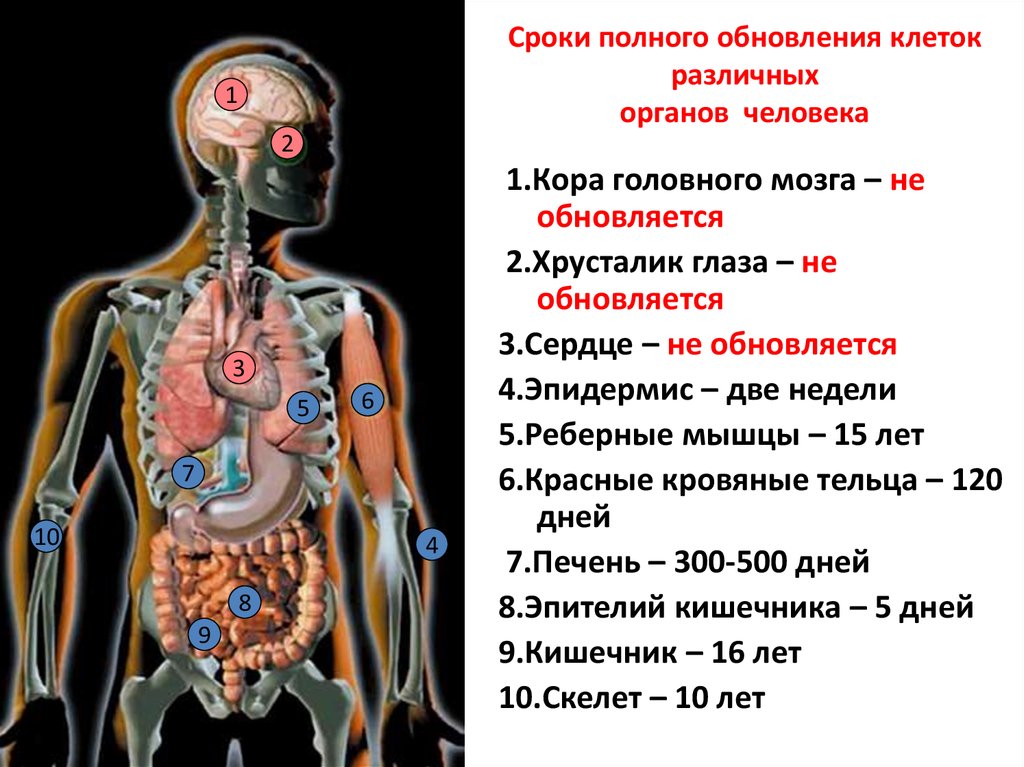 Другие процессы старения встречаются гораздо позже.
Другие процессы старения встречаются гораздо позже.
Хотя при старении всегда происходят некоторые изменения, они происходят с разной скоростью и в разной степени. Невозможно точно предсказать, как вы будете стареть.
ТЕРМИНЫ ДЛЯ ОПИСАНИЯ ТИПОВ КЛЕТОЧНЫХ ИЗМЕНЕНИЙ
Атрофия:
Гипертрофия:

Гиперплазия:
Дисплазия:
